| Чем заменить электрофорез | Описание |
| Лечебными пластырями для спины и суставов | В домашних условиях можно делать электрофорез, но если нет аппарата, фильтровальной бумаги для процедуры, можно заменить это лечебными пластырями. |
Они предназначены для спины и суставов. Они различаются по действию, бывают:
- раздражающими – это перцовый и горчичный пластырь;
- сохраняющими тепло;
- обезболивающими;
- нестероидными противовоспалительными средствами;
- лекарственными;
- совмещенного действия;
- на основе хондропротекторов.
Есть пластыри, которые помогают при микротравмах волокон, мышечных спазмах. Такие повреждения доставляют не только дискомфорт, боль, но даже могут ограничивать человека в движениях.
Перед приобретением какого-либо средства обязательно следует проконсультироваться с врачом.
Гальванический ток оказывает несколько действий на организм человека:
- рассасывающее;
- противовоспалительное;
- регенерационное.
Процедуры гальванизации назначают при:
- болезнях ЦНС, периферической нервной системы;
- болезнях ЖКТ, когда наблюдается нарушение моторики, секреции;
- панкреатите;
- климактерических расстройствах у женщин;
- неврозах;
- бронхиальной астме;
- вертеброгенных заболеваниях.
Процедуры электрофореза сегодня можно проводить в домашних условиях. Специальный аппарат, фильтровальная бумага продаются в аптеках. Это очень удобно для тех, у кого ограничена двигательная активность, есть ряд других заболеваний.
Не у всех есть возможность купить специальный аппарат, посещать медицинское учреждение. В этом случае важно знать, чем можно заменить электрофорез для стабилизации и улучшения общего состояния организма.
Электрофорез следует проводить только после осмотра врача и назначения им курса этих процедур. Чаще всего он назначается для лечения:
- воспалительных процессов;
- дистрофических болезней;
- аллергических состояний.
Такая процедура полностью безопасна. Она может назначаться даже беременным женщинам при угрозах выкидыша.
Несмотря на все преимущества и безопасность электрофореза он имеет и противопоказания, которые важно учесть. Процедура запрещена при:
- диагностировании новообразований злокачественного характера;
- сердечной недостаточности;
- при наличии на коже гнойных образований;
- заболеваниях кожного покрова;
- повышенной или пониженной свертываемости крови;
- постоянном повышении температуры тела.
Электрофорез может быть противопоказан при индивидуальной непереносимости электрического тока. Если посещать такие процедуры нет возможности, как и купить домашний аппарат, следует знать, чем можно заменить электрофорез.
Использование разнообразных лечебных пластырей помогает купировать болевые симптомы, облегчить состояние. Преимущество такого средства в том, что не возникает проблем с его использованием.
Пластырь приклеивается к месту локализации боли, неприятных ощущений и оставляется на 12-24 часа. Использовать такое средство можно только после осмотра врача и его назначения, поскольку видов таких средств большое количество и у каждого есть своя отдельная специфика.
Пластыри запрещено приклеивать на поврежденную кожу, участки с появившимся раздражением, сыпью. Сверху нельзя ничем его фиксировать, а тем более дополнительно прогревать. Это категорически запрещено. Пластырь не сможет полноценно заменить электрофорез, он только немного облегчает общее состояние.
Гальванизация – это альтернативный метод физиотерапии, который может в некоторой степени заменять электрофорез. Курс терапии проходят после осмотра врача и сделанного назначения.
Гальванический ток помогает избавиться от ряда заболеваний, связанных с нарушениями работы внутренних систем. Многие проходят такие процедуры для избавления от радикулита.
Электрофорез – комбинированный метод лечения с применением лекарственных веществ, которые вводятся в организм с помощью тока.
Процедуры можно проводить в медицинском учреждении или самостоятельно в домашних условиях, купив аппарат. При этом есть и альтернативные варианты замены электрофорезу, которые помогут стабилизировать и улучшить состояние здоровья.
источник
Сегодня, любой желающий может приобрести в аптеке или специализированном магазине прибор для проведения электрофореза. Данным устройством можно пользоваться в домашних условиях. Поэтому, данные приборы часто используют для лечения заболеваний, которые связаны с ограниченной двигательной активностью.
Электрофорез является комбинированным методом лечения, лекарственным веществом, которое вводят в организм посредством тока.
Для электрофореза используют вещества, которые в растворах дислоцируют на ионы.
В качестве растворителей используют:
- Дистиллированную воду.
- Физиологический раствор с различными значениями рН.
- Для малорастворимых в воде веществ целесообразно применять диметилсульфоксид (димексид).
Проницательность кожи для лекарственных веществ уменьшается в направлении от головы к ногам:
- Максимальной проницательностью характеризуется кожа лица.
- Наибольшей проницательностью кожа голеней и стоп.
Необходимо отметить, что проницательность слизистых оболочек при гальваническом введении веществ в 2–2,5 раза больше, чем проницательность кожи. Глубина проникновения веществ во время электрофореза составляет примерно 1 см. С возрастом, тургор кожи уменьшается, что приводит к уменьшению количества введения в организм лекарственного вещества.
Довольно низкая проницаемость кожи для лекарственных веществ приводит к тому, что примерно половина введения лекарств задерживается в коже и, создавая там депо, вызывает эффект «микрокапельницы».
Адреналин и норадреналин выводится из организма в течение недели. Довольно перспективной модификацией лекарственного электрофореза является внутренне органный, при котором требуемый медикамент вводится внутривенно и в период его наибольшей концентрации в крови на заинтересованном органе осуществляют гальванизацию.
-
Первым делом, проводят различные подготовительные мероприятия в зависимости от болезни человека. Однако, подготовительные процедуры проводятся не всегда. Например, если человек страдает болезнью печени, то они не проводятся.
- Далее, необходимо подготовить раствор с лекарственным средством. Основная часть раствора состоит из дистиллированной воды. Как правило, концентрация составляет 1–5%. Бывают случаи, когда лекарство не может раствориться в воде. В таком случае, применяют диметилсульфоксид.
- Во время проведения процедуры, человек должен находиться в лежачем положении на кушетке или кровати. Предварительно смоченные специальным раствором электроды, прикладывают к необходимым областям. При необходимости, используют повязку для фиксации электрода.
- Далее, специальный прибор вставляют в розетку и настраивают необходимые параметры. Максимальная сила электрического тока составляет 15 мА. Во время данной процедуры человек не испытывает неприятных ощущений. Как правило, все манипуляции выполняются в течение 20 мин. Для эффективного лечения необходимо 10–20 сеансов.
Электрофорез — проводится как в медицинских учреждениях, так и дома. Все что вам необходимо – это соблюдать инструкцию по применению устройства. Но количество и длительность сеансов, а также используемые лекарственные препараты должен назначать лечащий врач.
Процедура абсолютно безболезненна для человека. Она подразумевает введение определённых медикаментов в слизистую.
Кроме этого, терапия осуществляется по двум направлениям:
- Ток.
- Специально подобранные препараты.
Эта процедура не имеет возрастных ограничений. Однако детей, как правило, лечат дома.
Перед проведением этой процедуры нужно проконсультироваться у специалиста или самостоятельно изучить методы установки всех электродов. Полученные знания уберегут вас от несчастных случаев. То есть это обеспечит безопасность.
Ваш лечащий врач должен определить:
- Длительность процедуры.
- Используемые лекарственные средства.
- Применяемый аппарат.

- Воспалительного.
- Дистрофического.
- Аллергического и т. д.
Электрический ток с успехом применяется при:
- Вертеброгенных заболеваниях.
- Заболеваниях центральной и периферической системы (энцефалиты, миелит, невриты, плеяситы, радикулиты).
- Неврозах (неврастения).
- Бронхиальной астме.
- Гипертонус мышц.
- Остеохондрозе.
- При угрозе выкидыша.
- При проблемах с зачатием.
- При заболеваниях почек.
- Хроническом гепатите.
- Циррозе печени.
- Поражение печени.
- Дискинезии жёлчного пузыря.
Процедура электрофореза безопасна и доступна каждому.
Однако существуют заболевания, при которых нежелательно использовать данные приборы:
- Злокачественные новообразования.
- Различные стадии сердечной недостаточности.
- Гнойные образования на кожных покровах.
- Различные заболевания кожи (дерматит, экзема и другие).
- Заболевания мочеполовой системы.
- Повышенная или пониженная свёртываемость крови.
- Запрещается проведение процедуры при увеличении температуры тела.
- Кроме этого, нельзя использовать приборы для электрофореза, если человек страдает непереносимостью электрического тока.
- Если у пациента есть металлические зубные протезы, то электроды нельзя прикладывать к лицу.
Основные преимущества лечения:
- Лекарственный препарат поступает в виде ионов (наиболее усваиваемая форма).
- Использование минимальных дозировок.
- Не происходит проникновение вещества в кровоток.
- Препарат проникает в необходимое место.
- Действующее вещество скапливается в необходимом месте.
- Введённые препараты действуют продолжительное время.
- Отсутствие побочных эффектов, а также аллергии.
- Положительное влияние электрического тока на ткани организма.
- Процессы восстановления проходят значительно быстрее.
- Невысокая цена.
- Безболезненность.
Раствор состоит из чистой воды и лекарственных средств. При проведении этой процедуры, применяются медикаменты, которые могут проникать в наружный покров организма. Количество и дозировку лекарственных препаратов определяет доктор.
Вещества, используемые для электрофореза:
- алоэ;
- витамин В1;
- лидокаин;
- мумиё;
- пахикарпин;
- трипсин;
- аскорбиновая кислота;
- бром;
- гумизоль;
- панангин;
- танин;
- атропин;
- лидаза;
- меди сульфат;
- платифиллин;
- эуфиллин;
- баралгин;
- йод;
- никотиновая кислота;
- стрептоцид и т. д.;
- Расслабление гладких мышц, которые покрывают органы.
- Нормализация работы внутренних органов.
- Положительное воздействие на болевой синдром.
- Увеличивается скорость воздействия лекарственных средств.
- На определённый период времени расширяются кровеносные сосуды.
- Восстановление функционирования всех обменных процессов организма.
Сама по себе процедура не несёт в себе никакой опасности. Приборы разработаны таким образом, что ими могут пользоваться обычные люди, не обладая специальными навыками.
Единственное осложнение, которое может возникнуть – это аллергическая реакция на используемое лекарственное средство.
Как правило, это осложнение проявляется такими реакциями организма:
- крапивница;
- зудящая сыпь;
- анафилактический шок;
- отёк Квинке;

Наибольшей популярностью пользуются устройства:
- ГР-2 (10000 рублей);
- АГН-32 (8500 рублей);
- Поток-1 (11000 рублей);
- МедТеКо;
- Поток-Бр (10800 рублей);
- АГП-33 (5600 рублей);
- Элфор (2100 рублей);
Данные приборы характеризуются таким набором качеств:
- Стандартные размеры.
- Оптимальные характеристики.
- Просты в управлении и обслуживании.
- Могут использоваться в домашних условиях.

Влияния гальванизации:
- Биофизическое. Электрический ток проникает в организм через железы. В дальнейшем он распространяется по кровеносным и лимфатическим сосудам. В результате действия тока, осуществляется электролиз молекул воды и растворенных в ней веществ, что приводит к резкому росту количества свободных радикалов и изменения рН и ионной конъюнктуры.
- Физиологическое. Изменение РН, и ионной конъюнктуры, рост количества свободных радикалов приводят к ускорению скорости течения:
- Окислительно-восстановительных реакций.
- Интенсификации обмена веществ.
- Тканевого дыхания.
- Активизации ферментных систем.
- Ускорение скорости проведения нервного импульса.
Гальванический ток обладает:
- Рассасывающим.
- Противовоспалительным.
- Регенерационным и действием.
В целом, влияние гальванического тока на организм можно назвать биостимулирующим:
- Изучение влияния гальванического тока на организм и системы организма показало, что он стимулирует продолговатый мозг, ретикулярную формацию и лимбическую систему, усиливая таким образом, регуляторную роль центральной нервной системы.
- Он проявляет мягкий бронхолиторный эффект и способствует улучшению функции внешнего дыхания.
- Кроме того, он приводит к снижению артериального давления, уменьшение частоты сердечных сокращений, усиление сократительной функции миокарда и улучшение коронарного кровообращения.
- В то же время, он усиливает моторную функцию органов желудка и нормализует кислотность желудочного содержимого.
- Важным элементом действия на организм является влияние на эндокринную систему, в частности, обладает способностью активизировать продукцию.
- Гальванический ток имеет определённые иммуномодулирующие свойства.
- Кроме того, он активизирует различные системы.
Гальванический ток с успехом применяется при:
- Вертеброгенных заболеваниях.
- Болезнях центральной и периферической системы (энцефалиты, миелит, невриты, радикулиты).
- Неврозах (неврастения), бронхиальной астме.
- Заболеваниях желудка, которые характеризуются нарушением секреции и моторики.
- Панкреатит также является показаниями к применению гальванического тока.
Важным элементом действия является его способность содействовать консолидации костей. Кроме того, он с успехом применяется при климактерических расстройствах у женщин.
источник
Лекарственный электрофорез — это физиотерапевтическая методика, основанная на явлении превращения молекул лекарственных препаратов в ионы, способные под воздействием электрического тока направленно перемещаться в жидкой и газообразной среде. Данная методика основывается на способности различных частиц в жидкой или газообразной средах передвигаться под воздействием тока.
Эта применяемая местно терапевтическая методика может назначаться детям в возрасте старше четырех месяцев и взрослым. Курс лечения (способ проведения процедур, продолжительность курса, используемые препараты) должен быть назначен лечащим врачом и зависит от показаний, выраженности заболевания, симптоматики, а также от состояния пациента и индивидуальных особенностей его организма.
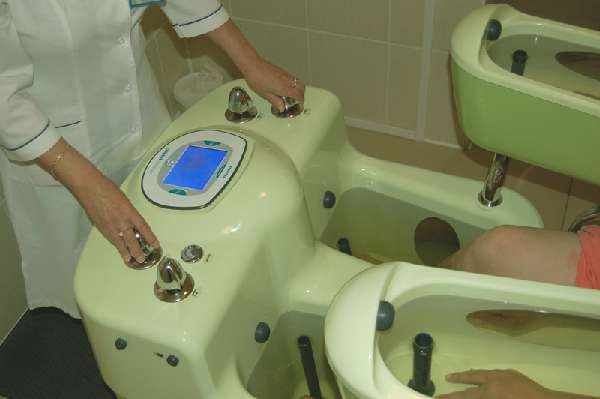
Ванночка для электрофореза
Взависимости от способа расположения электродов выделяют различные методики проведения манипуляции.
| Способ | Описание |
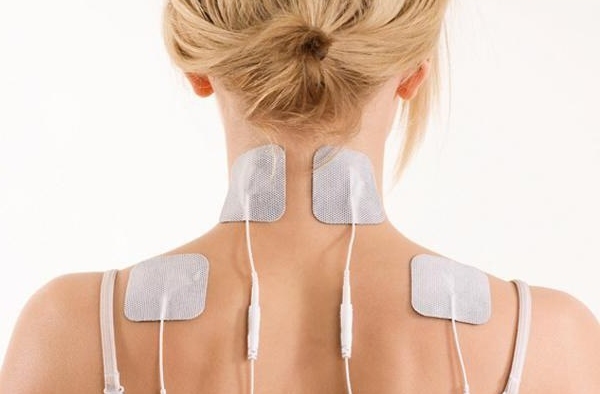
| С использованием специальных прокладок | Лекарственный состав, приготовленный непосредственно перед самой процедурой, наносится на прокладки электродов, которые прикладываются к определенным зонам кожных покровов. После включения прибора частицы лекарства под действием электрического тока проникают в организм человека через выводные протоки потовых и сальных желез на коже, а также волосяные фолликулы и межклеточное пространство |
| “Ванночковый” | Лекарственный раствор помещается в емкость из стекла, фаянса или пластика, в которую вмонтированы электроды. В ванночку опускается пораженная часть тела на необходимое для проведения процедуры время. Например, при необходимости воздействия на стопы или кисти рук, используются специальные резервуары для физраствора, в которых и осуществляется гальванический электрофорез |
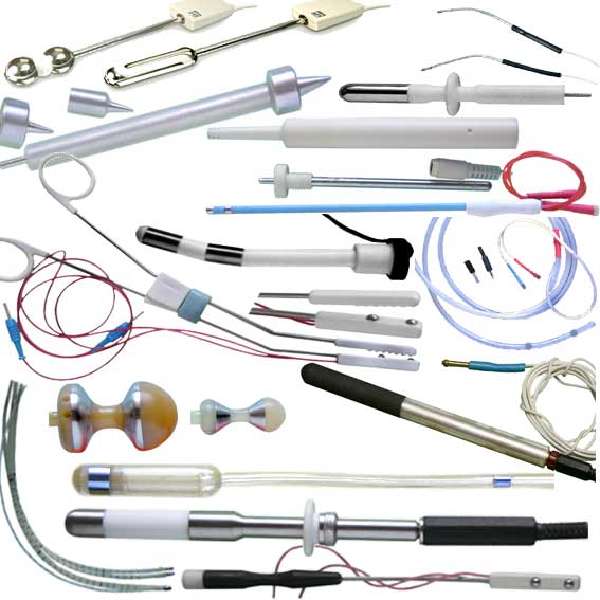
| Полостная разновидность лекарственного электрофореза | Электрод, присоединенный к соответствующему полюсу аппарата для электрофореза, вводится внутрь полого органа (желудок, мочевой пузырь, прямая кишка, полость носа, влагалище), куда предварительно уже введен лекарственный препарат |
| Внутритканевой | Такая лечебная методика применяется при терапии заболеваний бронхолегочной системы. Суть метода заключается в следующем: сначала при помощи инъекций или ингаляционным путем в организм вводится лекарственный препарат, а затем на пораженную область воздействуют токами слабой интенсивности (гальванизация), соблюдая перпендикулярное положение электродов |
Электроды для внутриполостного электрофореза
Для более эффективного воздействия нередко электрофорез сочетается с другими физиотерапевтическими процедурами.
Популярность электрофореза обусловлена тем, что такой метод имеет ряд преимуществ перед обычным местным или системным применением лекарственных средств:
- Лекарственные вещества под действием электрического тока проникают в ткани организма существенно глубже, чем при обычном местном применении.
- Введенное при помощи электрофореза лекарственное вещество в небольших дозах оказывает более выраженный и продолжительный эффект по сравнению с лекарством, введенным обычными способами (местным или системным). При этом действующее вещество не накапливается в крови, лимфе и тканях организма.
- Электрофорез дает возможность использования лекарственных средств в наиболее химически активной форме — в растворе.
- Применение электрофореза помогает избегать множества побочных эффектов, которые способны оказывать препараты, принимаемые внутрь или парентерально.
- Электрофорез исключает разрушение лекарственных веществ в желудочно-кишечном тракте, как это происходит с препаратами, принятыми внутрь.
- Лекарственное воздействие на организм в ходе процедуры электрофореза сочетается с позитивным влиянием электрического тока на реактивность ткани организма и на его иммунобиологический статус.
- Безболезненность и безопасность процедуры позволяет назначать такое лечение и детям, даже грудничкам.
- Низкий риск развития аллергических реакций на препараты по сравнению с применением системных форм лекарственных средств.
Будучи включенным в комплексную лечебную схему в качестве одного из компонентов, электрофорез повышает эффективность лечения, позволяет сократить продолжительность применения лекарственных препаратов, имеющих выраженные побочные эффекты (например, при лечении обострения остеохондроза нестероидными противовоспалительными средствами).
Различные разновидности электрофореза выделяются в зависимости от заряда частиц лекарственного вещества, используемого при процедуре:
| Особенность | Лекарственные вещества, применяемые данным способом | Воздействие на организм |
| Лекарство вводится с катода (электрода, имеющего отрицательный заряд) | Соединения брома и йода, никотиновая кислота | Процедура провоцирует продукцию и выброс в системный кровоток биологически активных веществ, оказывает миорелаксирующее действие, сосудорасширяющий эффект, способствует нормализации обмена веществ |
| Лекарственный раствор вводится с анода (электрода, имеющего положительный заряд) | Ионы металлов — калия, магния, кальция | Манипуляция оказывает противовоспалительное, успокаивающее действие; способствует выведению из организма жидкости (такое воздействие показано, например, при отеках) |
| Препараты вводятся с обоих электродов | Гумизоль, бишофит (минеральный источник водного магния хлорида) | Комплексное влияние на организм |
Область воздействия (места наложения электродов) при проведении электрофореза зависит от особенностей заболевания, локализации патологического очага.
Правильное расположение электродов при электрофорезе воротниковой зоны
Воздействие на воротниковую и пояснично-крестцового зону имеют большое значение по причине близкого расположения к поверхности нервных узлов (скоплений нейронов, специализирующихся на проведении, распределении и обработке нервных импульсов, а также на участии в осуществлении периферических рефлексов).
| Область воздействия | Показания |
| Воротниковая зона |
|
| Пояснично-крестцовая область |
|
Для воздействия на различные зоны организма существуют специальные приспособления: гальванические пояса для лечения при локализации очага в верхних отделах поясницы, воротники для воздействия на шейный отдел и плечевой пояс.
При отсутствии таких приспособлений их можно заменить несколькими электродами, равномерно расположив их на пораженной области.
Прокладки различных конфигураций для электрофореза
| Лекарственный препарат | Действие | Показания к применению |
| Тиамин (витамин B1) |
|
|
| Пентоксифиллин (Трентал) |
|
|
| Атропин | Понижение тонуса гладкой мускулатуры внутренних органов |
|
| Кальций |
|
|
| Лидаза |
|
|
| Новокаин | Местное обезболивание при заболеваниях, сопровождающихся выраженным болевым синдромом | Выраженная болевая симптоматика, сопутствующая заболеваниям опорно-двигательного аппарата, травмам, неврологическим заболеваниям |
| Дексаметазон |
| Обострение воспалительных заболеваний соединительной ткани и суставов, в частности ревматоидный артрит в фазе обострения |
| Магния сульфат |
|
|
| Карипазим |
|
|
| Мумие | Комплексная биологическая активность |
|
| Папаверин | Вазодилатирующий, противоспазматический эффекты | Спазмы гладкой мускулатуры, в том числе сосудистые |
| Электрофорез с эуфиллином |
|
|
| Никотиновая кислота (витамин PP) | Вазодилатирующий эффект, улучшение гемодинамики и микроциркуляции |
|
| Йод | Устранение патогенных микроорганизмов и других инфекционных агентов, антисептическое и противовоспалительное действие |
|
| Гепарин |
|
|
| Гумизоль |
|
|
| Ампициллин | Противомикробное | Инфекционно-воспалительные процессы, локализованные в мягких тканях и костно-суставной системе |
Наиболее популярными моделями аппаратов для проведения электрофореза в домашних условиях являются:
Указанные модификации физиотерапевтических приборов имеют сходные показания к использованию. Кроме того, похожими их делают компактные размеры и приспособленность для использования даже в домашних условиях.
| Прибор | Характеристика | Показания к применению |
 Прибор для электрофореза Элфор | В основе работы медицинского прибора этой модели лежит применение гальванического тока, который обладает свойством концентрировать лекарственный раствор в определенной зоне. Воздействие аппарата Элфор безопасно и не вызывает побочных явлений. Лечение при помощи данного аппарата подходит для пациентов любых возрастных категорий, включая пожилой и детский возраст |
|
 Элфор Проф | Предназначен для воздействия непрерывным током на определенные точки и зоны человеческого тела, в результате чего ускоряются процессы регенерации. Благодаря компактным габаритам подходит для использования как в домашних условиях, так и в амбулаторных или стационарных |
|
 Аппарат для электрофореза Поток-1 | Аппарат предназначен для проведения терапевтических процедур при помощи гальванизации и электрофореза. Поскольку таймером данный прибор не снабжен, во время проведения манипуляции необходим контроль за продолжительностью процедуры |
|
В случае невозможности приобретения в магазине аппарата для проведения электрофореза на дому, в некоторых организациях можно сравнительно недорого взять такой прибор в аренду на необходимое время.
При осуществлении терапевтической манипуляции в домашних условиях необходимо придерживаться следующего алгоритма:
- Подготовить емкость с физиологическим раствором для смачивания двух прокладок. Температура раствора должна находиться в пределах от 37 до 39 градусов.
- В процессе подготовки процедуры необходимо собрать электрическую цепь аппарата в соответствии с указаниями инструкции, прилагающейся к прибору.
- Прежде чем использовать лекарственные растворы впервые, рекомендуется провести аллергическую пробу, чтобы убедиться в отсутствии реакции гиперчувствительности на данное вещество. Для этого раствором смачивают кожу на запястье и оценивают результат по прошествии нескольких минут. О том, что аллергических реакций нет, будет говорить отсутствие покраснения, зуда и других изменений на коже.
- Лекарственный раствор при помощи одноразового шприца выливается на прокладки.
- Прокладки вставляются в электроды. Во избежание путаницы электрода маркированы красным и черным цветом.
- Наложив прокладки на пораженные зоны, следует включить питание электроприбора.
- Уровень интенсивности поступающего тока регулируется исходя из чувствительности пациента: во время процедуры пациент должен ощущать легкое покалывание в зоне наложения электродов. В ходе процедуры интенсивность тока можно постепенно увеличивать, избегая мощности, при которой ощущения будут некомфортными.
Следует помнить, что максимальная эффективность от физиотерапевтических процедур отмечается в случае, если данный метод является одним из компонентов в комплексной лечебной схеме. В сочетании с другими лечебными методами физиотерапия способна облегчить течение заболевания и ускорить выздоровление.
Осуществляя лечение при помощи электрофореза в домашних условиях, для обеспечения безопасности лечебной методики необходимо соблюдать ряд мер безопасности:
- Перед первым использованием прибора внимательно изучить инструкцию и четко выполнять описанные правила пользования электрическим прибором.
- Необходимо соблюдать дозировку лекарственного средства и концентрацию физиологического раствора при изготовлении состава для электрофореза.
- Положительные и отрицательные электроды на теле пациента следует располагать правильно. Соблюдение полярности обязательно.
- Не следует устанавливать силу тока, превышающую рекомендованный уровень.
- Превышать продолжительность проведения лечебной процедуры нельзя.
- По окончанию процедуры прибор следует отключить от электрической сети.
- Хранить прибор в недоступном для детей месте.
Лечение при помощи электрофореза назначается специалистами в следующих случаях:
| Система органов | Заболевания |
| Нервная система |
|
| Сердечно-сосудистая система |
|
| Заболевания верхних дыхательных путей и лор-органов |
|
| Костно-суставная система |
|
| Кожные покровы |
|
| Инфекционно-воспалительные процессы |
|
| Желудочно-кишечный тракт | Язвенное поражение желудка и двенадцатиперстной кишки |
| Мочеполовая система |
|
| Орган зрения |
|
| Эндокринная система | Различные проявления гормонального дисбаланса |
| Система крови |
|
Противопоказано проведение терапии электрофорезом в следующих случаях:
- индивидуальная непереносимость лекарственных растворов;
- наличие на кожных покровах гнойных воспалительных явлений в острой фазе;
- повышение температуры тела;
- активная форма туберкулеза;
- вирусные гепатиты;
- венерические заболевания в стадии обострения;
- недостаточность функции печени;
- период менструации;
- беременность на сроке более четырех месяцев;
- бронхиальная астма в остром периоде;
- проявления кожных патологий в месте наложения электродов;
- выраженная недостаточность сердечно-сосудистой системы;
- наличие кардиостимулятора;
- некоторые заболевания психики;
- злокачественные новообразования.
источник
Электрофорез считается самым популярным физиотерапевтическим методом лечения различных заболеваний. Во время процедуры лекарственные препараты вводятся через кожу с помощью электротока. Лекарство проникает непосредственно в сам очаг болезненности. Так как процедура безболезненна, она показана взрослым и детям старше четырех месяцев. Давайте подробнее рассмотрим, каким образом проводится электрофорез в домашних условиях, а также какие имеются показания и противопоказания к выполнению процедуры.
Электрофорез является безболезненным физиотерапевтическим методом лечения, благодаря которому лекарства проникают к больному месту с помощью импульсивного тока в виде ионов. Организм поддается влиянию одновременно двух факторов: непосредственно лекарственному препарату, а также гальваническому току. При проведении процедуры нет неприятных ощущений.
На дому и в больнице электрофорез проводится для лечения:
- Остеохондроза, артроза. При этом используется Новокаин для обезболивания.
- Бронхита и сухого кашля. В первом случае применяется хлорид кальция с целью выведения скопившейся слизи из бронхов, а во втором – йодид кальция.
- Угревой сыпи, фурункулеза. Применяется медь для процедур.
- Келоидных рубцов. В таком случае проводится процедура с Лидазой.
- Гинекологических заболеваний и устранения проблем во время беременности. Используется цинк.
- Межпозвонковой грыжи. Выполняется электрофорез с Карипазимом.
- Гипертонуса мышц у детей. Используется Эуфиллин.
- Патологий сердечно — сосудистой системы. Процедуры осуществляются с раствором кальция.
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Электрофорез дома под присмотром медсестры или доктора может проводиться при гипертонии и гипотонии, воспалении мочеполовых органов, патологиях нервной системы, заболеваниях зубов и ротовой полости.
Электрофорез в домашних условиях часто проводится, чтобы усилить поступление активных веществ кремов и мазей в кожный эпидермис.
Электрофорез нельзя проводить при гнойничковых инфекциях на коже, заболеваниях почек, злокачественных опухолях, металлических зубных протезах, нарушениях свертываемости крови, общей непереносимости организма электрического тока.
При сердечной и почечной недостаточности хронической формы, а также при повышении температуры тела нельзя прибегать к процедурам электрофореза.
Прежде чем провести дома процедуру, необходимо в обязательном порядке посетить доктора.
Для физиопроцедуры нужно купить аппарат. В аптеках можно увидеть следующие модели аппаратов для физиопроцедур: «Элфор», «Поток», «Элан», «Эскулап» и другие.
Дома аппарат «Элфор» применяется, чтобы унять боль, если имеются ушибы, растяжения, воспалительные процессы. Его используют для терапии малышей, а также пациентов, которые не могут сидеть и ходить.
Прибор «Элфор» необходимо приобрести для терапии в домашних условиях артроза, артрита, пяточных шпор, повреждений мягких тканей, вывихов, растяжений, переломов костей, болезней сердца и сосудов, заболеваний ЖКТ.
Электрофорез с помощью применения аппарата «Элфор» и лекарственных средств обеспечивает высокий терапевтический эффект.
Для домашнего электрофореза применяются такие препараты:
- Атропин позволяет снизить болезненность, тонус мышц при язве желудка. Его используют для лечения астмы и воспаления органов зрения.
- Электрофорез с Карипазимом позволяет зарубцеваться поврежденным коллагеновым волокнам, а также размягчить хрящевую ткань межпозвоночных дисков. Препарат помогает при остеохондрозах, грыжах между позвонками, артрозе, артрите. Электрофорез с Карипазимом проводится курсом в 20 процедур. Если возникает необходимость, требуется повторная терапия препаратом. Между курсами перерыв не должен превышать одного месяца.
- Противоаллергическим действием обладает кальций. Он может остановить кровотечение, снять воспаление при проблемах с опорно-двигательным аппаратом.
- Эуфиллин для физиопроцедуры используется при повышенном давлении, бронхите и астме, остеохондрозе. Препарат также способствует улучшению кровообращения.
- Чтобы снять боль, убрать аллергию при радикулите, парезе, заболеваниях ЖКТ, псориазе применяется процедура с витамином В1.
- Для устранения депрессивного состояния, нормализации ритма сердца применяется магний.
- Устранению спазмов, понижению тонуса мышц, расширению сосудов, понижению давления способствует Папаверин.
- При инфекционных заболеваниях дыхательной, пищеварительной системы, а также кожи используется для процедур Ампициллин. Также препарат поможет при отите и синусите.
- Электрофорез с Димексидом проводится для терапии неврологических заболеваний, болей при остеохондрозе, болезненности в суставах, при лечении травм с поражением нерва. Процедура с Димексидом противопоказана при беременности, соматических патологиях, в пожилом возрасте, а также при аллергии на средство.
Перечисленные препараты назначаются доктором. Также специалист определяет длительность и количество проведения процедур.
Купив специальный аппарат в аптеке и лекарственное средство, назначенное доктором, можно приступать к процедуре.
Домашний электрофорез проводится для малышей, а также лежачих больных. Нельзя самостоятельно дома прибегать к электрофорезу на слизистых.
Аппарат для электрофореза применяется следующим образом:
- Сложите в несколько слоев чистую ткань из марли или фланели. Нанесите на нее раствор лекарства.
- Увлажненную препаратом ткань приложите к больному участку.
- Присоедините сверху электрод.
- Подключите его к аппарату. Процедура проводится согласно инструкции.
Важно, чтобы при проведении первых двух процедур электрофореза присутствовала медицинская сестра. Следующие процедуры можно уже выполнять самостоятельно, следуя рекомендациям к купленному аппарату.
Длительность процедуры зависит от выраженности заболевания. В среднем физиопроцедура выполняется в течение 10 минут. Один курс терапии составляет 10 – 12 сеансов. Повторно проводить электрофорез на одном и том же участке тела можно только через два месяца. Но перед этим нужно повторно пройти обследование.
Теперь вы знаете, каким образом осуществляется процедура электрофореза в домашних условиях, а также какие существуют показания и противопоказания к её проведению. Длительность одного сеанса, а также полный курс терапии конкретного заболевания определяется только доктором. Но перед назначением того или иного препарата, пациент проходит обследование и проверяет, нет ли у него на лекарство аллергии.
2017-03-02
Вальгусная деформация первого пальца стопы, или косточка, сопровождается изменением положения пальца и болезненностью головки первой плюсневой кости, соединяющей его с костями стопы. Это частая ортопедическая проблема, встречающаяся в основном у женщин среднего возраста и пожилых. В развитых странах это заболевание регистрируется у 37% людей старше 65 лет.
Содержание:
- Почему растет косточка на ноге
- Почему опухла косточка на ноге
- Что делать, если болит
- Как лечить
- Операция по удалению
- Другие способы оперативного лечения
- Удаление лазером
- Народное лечение вальгусной деформации большого пальца
- Лечение в домашних условиях
- Гимнастика и упражнения
- Профилактика
У большинства пациентов есть наследственная предрасположенность к заболеванию. Однако расти косточка начинает только под действием неблагоприятных факторов, прежде всего тесной обуви с высоким каблуком. При этом появляется боль при ходьбе и неэстетичный вид стопы. Большой палец постепенно вытесняет указательный вверх, на их поверхностях возникают мозоли.
На сочленение между первой плюсневой костью и первой фалангой большого пальца во время ходьбы приходится до 50% веса человека. При ходьбе ось сустава и пальцев располагается параллельно длинной оси стопы. Это обеспечивается равномерным натяжением мышц и сухожилий. При нарушении механики ходьбы, например, при использовании узкой обуви или высокого каблука, степень натяжения сухожилий меняется. В результате сустав начинает искривляться выпуклостью в сторону.
Боковое натяжение также вызывает изменения поперечного свода стопы, а именно, поперечное плоскостопие. Передний отдел стопы распластывается, в результате I плюсневая кость разворачивается периферическим концом наружу. Капсула сустава, образованного головкой плюсневой кости и первой фалангой большого пальца, растягивается в сторону.
Одновременно меняется направление действия мышц 1 пальца стопы. В результате растяжения капсулы сустава смещаются их сухожилия, и мышцы, в норме сгибающие и разгибающие палец, начинают притягивать фалангу к центру. В результате нарастает вальгусная деформация сустава и развивается подвывих в нем.
Отклонение плюсневой кости сопровождается ее поворотом. Суставные поверхности начинают тереться друг о друга, что вызывает артроз плюснефалангового сустава. Это приводит к нарушению переката подошвы во время ходьбы. Одновременно больной начинает щадить пораженную область, поворачивая стопу таким образом, чтобы больше опираться на внешний край ступни. Нарастает нагрузка на головки 2 – 5 плюсневых костей, которые смещаются вниз.
Вследствие возросшей нагрузки мягкие ткани в области 2 – 5 плюсневых костей на подошве уменьшается слой жировой клетчатки, образуются болезненные натоптыши.
Опущенные головки 2 – 5 плюсневых костей образуют подвывихи в соответствующих суставах, соединяющих стопу и пальцы. Мышцы-сгибатели начинают подтягивать пальцы к стопе, что приводит к их деформации в форме молотка. Возникает артроз этих суставов. Развивается выраженное поперечное плоскостопие.
Таким образом, сустав между плюсневой и фаланговой костью большого пальца меняет свою форму (ремоделируется), что сопровождается структурным изменением суставного хряща и разрастанием костной ткани в боковом отделе сустава. Так появляется «косточка». Если биомеханические факторы не буду скорректированы, избыточный разворот стопы продолжится, а деформация будет нарастать.
Если у пациента здоровые ноги, он может спокойно носить узкую обувь, а женщина – туфли на высоком каблуке. Изменения возникают только при предрасположенности к деформациям стопы. При этом неудобная обувь не удерживает пальцы в правильном положении и не препятствует развитию патологии.
Опухоль и боль в косточке возникают под влиянием биомеханических, травматических и обменных факторов. Биомеханическая нестабильность заключается в неправильной установке стопы при ходьбе из-за врожденных изменений костей или сухожилий. Такая патология развивается медленно.
Обменные нарушения, которые могут вызывать отек плюснефалангового сустава:
- подагрический, ревматоидный и псориатический артрит;
- патология соединительной ткани в рамках синдромов Дауна, Марфана, Элерса-Данлоса;
- дисплазия соединительной ткани;
- нервно-мышечные заболевания: детский церебральный паралич, рассеянный склероз, болезнь Шарко-Мари-Тута;
- избыточный вес;
- гормональный дисбаланс во время беременности или климактерического периода;
- остеопороз.
Заболевание может появиться под действием ушиба, перелома сустава, повреждения окружающих мягких тканей. При всех этих состояниях бывают особенности лечения. Поэтому при появлении болей в суставах стопы и большого пальца необходимо обратиться к ортопеду.
При болях в первом плюснефаланговом суставе необходимо обратиться к врачу-ортопеду. Лечение зависит от стадии заболевания. Предварительно следует поставить точный диагноз, от которого и будет зависеть дальнейшая тактика.
Лабораторные исследования обычно не требуются. Однако при подозрении на системные заболевания, сопровождающиеся появлением «косточки» на ноге, назначаются такие анализы:
- мочевая кислота;
- скорость оседания эритроцитов;
- С-реактивный белок;
- антинуклеарные антитела;
- ревматоидный фактор.
Главная роль в диагностике принадлежит визуализирующим методам исследования, позволяющим увидеть поврежденный сустав и кости. Стандартный метод оценки патологии и сопутствующих деформаций – рентгенография стопы. Она проводится в нескольких проекциях и позволяет точно оценить расположение сустава и сухожилий, размер и форму костного нароста, положение относительно других костей стопы. Врач-рентгенолог изучает различные углы и позиции костных образований.
При оценке состояния первого плюснефалангового сустава, где и образуется «косточка», обращают внимание на 2 аспекта:
- ширина и равномерность суставной щели; при артрозе эти показатели меняются;
- наличие костных выростов – остеофитов, усиливающих боль и являющихся признаком тяжелого поражения.
В зависимости от клинических и рентгенологических признаков различают такие стадии заболевания:
- в начальной стадии отклонение плюсневой кости от других частей стопы не превышает 15°, деформация незначительная, сильная болезненность отсутствует;
- на второй стадии ось плюсневой кости отклоняется на 20°, проксимальная фаланга под углом прижимается ко второму пальцу, приподнимая его;
- в тяжелом случае отклонение превышает 30°, деформированы многие кости и суставы стопы, определяется большая болезненная косточка на ноге, появляются мозоли и изъязвления кожи.
Вальгусную деформацию необходимо исправлять в таких случаях:
- боль при ходьбе;
- деформация сустава;
- невозможность подбора обуви;
- снижение активности или изменение привычного образа жизни из-за болей;
- осложнения «косточки» на ногах.
Возможные осложнения вальгусной деформации:
- неврит (воспаление, защемление нерва);
- перекрытие второго пальца первым;
- молоткообразная деформация;
- сращение суставов стопы;
- воспаление сухожилий;
- кожные мозоли и язвы.
Неэффективность консервативных методов, используемых для устранения боли, является показанием к оперативному вмешательству.
Некоторые пациенты обращаются к хирургу еще на ранней стадии болезни из-за боязни уродующей деформации стопы в будущем. Однако быстрое развитие нарушений формы при вальгусной деформации нехарактерно, поэтому в таких случаях назначаются консервативные методы. Главные показания к операции – боль и дискомфорт при ходьбе при неэффективности медикаментов и ортопедических приспособлений.
Существует более 300 способов исправления деформации плюснефалангового сустава и сопутствующего поперечного плоскостопия. Такое разнообразие – признак недостаточной эффективности любого вмешательства, так как ни одно из них не устраняет причину заболевания. Операция не влияет на слабость связок и мышц стопы, поэтому не может полностью устранить все деформации и восстановить сложный биомеханизм нормальной ходьбы.
Операция не проводится в таких случаях:
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- выраженный атеросклероз периферических артерий;
- острая инфекция;
- инфекционный артрит;
- отсутствие боли при наличии только деформации;
- преклонный возраст;
- инфаркт миокарда в течение последних 6 месяцев;
- плохой уход за больным, невозможность медицинского наблюдения;
- тяжелые сопутствующие заболевания, например, декомпенсированный сахарный диабет.
В этом случае назначаются мягкие прокладки для обуви, медикаментозные препараты, ортопедические приспособления.
Используется и физиотерапия: ударно-волновой метод, электрофорез лидазы, новокаина, ультразвук, магнитное поле. Эти методы улучшают кровообращение в пораженном суставе, улучшают его питание и уменьшают боль.
Хирургическое вмешательство лучше планировать на весну или осень, пока еще довольно тепло, но уже нет жары, и ноги не отекают. Пока пациент ожидает операции, он должен подобрать соответствующую обувь. Она должна быть достаточно широкой в передней части с достаточным объемом для пальцев. Внутренние швы не должны давить на болезненные участки. Необходим низкий каблук.
Нужно подумать о перемещении мебели в доме в более удобные места. Даже незначительные изменения, например, перестановка кровати, могут сделать процесс восстановления после операции легче. Необходимо так спланировать нагрузки, чтобы не переносить вес на переднюю часть прооперированных стоп. В первые 1,5 месяца после вмешательства необходимо носить специальную обувь с преимущественной опорой на пяточную область.
Госпитализация проводится в день операции. С собой необходимо иметь медицинский полис, направление и другие необходимые документы. Пациент подписывает форму согласия на проведение анестезии и операции и встречается с хирургом, которому может задать свои вопросы.
В течение 6 часов перед операцией нельзя ничего есть или пить. Утром перед операцией следует принять только свои обычные лекарства, которые были назначены врачом.
Перед госпитализацией нужно оставить дома все украшения, принять душ.
Операция проводится под местной анестезией, то есть пациент находится в сознании, но болей не чувствует. Лишь в тяжелых случаях может использоваться эпидуральная анестезия, вызывающая потерю чувствительности в нижних конечностях, или даже общий наркоз. Это заранее обговаривается с врачом.
Процедура длится около 45 минут. В область операции вводится местный анестетик, вызывающий онемение в области большого пальца. Делается разрез на внутренней стороне пальца, от середины проксимальной (первой от стопы) фаланги до середины первой плюсневой кости на переднем отделе стопы. При выраженной деформации разрез продлевают до проксимального конца плюсневой кости (до середины стопы).
Врач удаляет костные разрастания и избыточные мягкие ткани около сустава. Далее проводится поперечный распил плюсневой кости (остеотомия). Краевой конец кости перемещается наружу, при этом палец выпрямляется. Кости фиксируются в новом положении с помощью штифтов, винтов или металлической проволоки.
При более серьезных дефектах проводится двойная остеотомия, то есть исправляется не только плюсневая кость, но и фаланга большого пальца. Накладывается повязка, корректирующая форму сустава и мягко сдавливающая ткани, чтобы избежать отечности. Может быть использовано вытяжение за ногтевую фалангу пальца, чтобы между резецированными участками разрослась хрящевая ткань, при этом сохраняется подвижность в плюснефаланговом суставе.
Как правило, больной остается в больнице на 1 ночь и получает обезболивающие препараты, а затем выписывается домой. На выписку ему желательно купить мягкие кроссовки на 2 размера больше, чем обычно.
После выписки перевязки проводятся в поликлинике через каждые 2 – 3 дня, швы снимаются через 10 дней. На прием к хирургу необходимо явиться через 1 – 1,5 месяца. После операции нужно носить специальную обувь, рекомендованную ортопедом, и не нагружать передние отделы стопы. При необходимости разрешается принимать обезболивающие средства. После снятия швов необходимо начинать лечебную гимнастику, чтобы не допустить снижения подвижности в суставе.
Металлическая проволока удаляется через 3 – 4 недели после операции в амбулаторных условиях. Эта процедура практически безболезненна. Винты или штифты удаляют после заживления плюсневой кости в более поздние сроки под местной анестезией.
Спустя 6 недель мышцы стопы укрепляются, кость заживает, боль практически исчезает. С этого момента можно начинать нагружать стопу как обычно. Повторная рентгенограмма при нормальном восстановительном периоде не требуется.
После операции уменьшается боль, вызванная давлением обуви на деформированные первый и второй пальцы. Если поражены и другие плюсневые кости, деформирована вся стопа, после оперативного лечения рекомендуется носить ортопедические стельки для поддержки свода стопы.
Даже после успешной операции у 60% больных сохраняется ограничение при выборе обуви. Они должны носить туфли с широкой передней частью и достаточным пространством для пальцев ног. Обувь с острым носком по-прежнему будет недоступна для пациентов.
Серьезные осложнения после хирургического лечения «косточки» бывают редко. Однако перед вмешательством больной должен знать о потенциальных рисках:
- повреждение кости, сухожилия, нерва или кровеносного сосуда, которое устраняется сразу в ходе операции;
- медленное заживление раны;
- неправильное сращение плюсневой кости, требующее повторной операции;
- онемение или покалывание кожи пальца;
- гематома (кровоизлияние) вокруг сустава;
- бактериальная инфекция хирургической раны, флегмона, остеомиелит;
- аваскулярный некроз кости;
- малоподвижность сустава;
- рецидив вальгусной деформации;
- недовольство пациента итогами операции, которая не устраняет от необходимости правильно выбирать обувь.
После завершения восстановительного периода важно не допустить рецидива болезни. Поэтому требуется снова изучить все возможные факторы риска и сопутствующие заболевания, и принять меры к их устранению.
Некоторым пациентам необходим длительный ортопедический контроль. Например, при ревматоидном артрите применение ортезов замедляет разрушение сустава и обеспечивает лучший долговременный эффект после операции.
Кроме остеотомии, могут применяться вмешательства на сухожилиях и суставной капсуле. Так, уже много лет при вальгусе 1 пальца выполняется перемещение сухожилия мышцы-сгибателя на сухожилие разгибателя, что устраняет избыточное неправильное натяжение. Другой вид вмешательства – аддукторотенотомия подразумевает рассечение сухожилий, тянущих плюсневую кость в сторону.
Лазерная хирургия для лечения косточек на ногах еще недостаточно хорошо развита. Перед традиционной операцией она имеет лишь небольшие преимущества в виде минимального кровотечения и меньшего риска заражения вирусными гепатитами и другими инфекциями. Лазерное лечение оказывает лишь симптоматический эффект, убирая костный нарост, но оно не восстанавливает ось сустава и не препятствует рецидиву болезни.
Оно может использоваться одновременно с традиционной хирургией для устранения крупной косточки при третьей стадии болезни. Принцип действия заключается в создании небольшого надреза над костным выступом и испарения костной ткани с помощью лазерного луча. Этот направленный источник света вызывает местное повышение температуры клеток и их гибель.
Удаление косточки лазером реже вызывает осложнения и побочные эффекты. Эта процедура проводится в несколько приемов. Восстановительный период, как правило, такой же, как при обычной операции. Одним из небольших преимуществ лазерного вмешательства является возможность одновременно устранить другие проблемы со стопами (вросший ноготь, бородавки на коже и другие).
Таким образом, лазерное удаление косточки не имеет каких-либо существенных преимуществ перед традиционной операцией. Лазер лучше помогает справиться с болезнями мягких тканей, а в случае «косточки» необходимо действовать на кость. Поэтому лазерное лечение вальгусной деформации большого пальца – не самый лучший выбор.
Средства народной медицины при косточке на ногах не избавят от нее, но помогут устранить боль, восстановить подвижность сустава, а может быть, даже отказаться от оперативного вмешательства.
Противовоспалительным и противоотечным действием обладает красная глина. Для приготовления эффективного обезболивающего и прогревающего средства возьмите полстакана глины, добавьте 2 ложки соли, по несколько капель йодной настойки и скипидара и размешайте в 2 стаканах воды. Полученную смесь наносите на область «косточки» каждый день до высыхания, а затем смывайте теплой водой. Курс лечения состоит из 14 процедур.
Вечером налейте в таз 3 литра теплой воды и растворите в ней небольшую горсть соли крупного помола, а лучше морской. Такие ежевечерние ножные ванны не только обезболивают, но и снимают мышечный спазм, расслабляют сухожилия, способствуют восстановлению анатомии стопы.
Эффективно расслабляет напряженные мышцы стопы ножная ванна с обычной содой, в которую добавлено несколько капель йодной настойки. После процедуры на область «косточки» нанесите йодную сетку, а утром вотрите в ступни питательный крем. Для повышения эффективности этого метода сделайте йодную настойку на цветках одуванчика: залейте свежие измельченные цветы йодом и настаивайте 5 дней, а затем применяйте для лечения «косточек».
При воспалении и боли в суставе поможет компресс из равных частей снега и поваренной соли. Набираем смесь в чистую салфетку и прикладываем к стопе. Когда появляется жжение, компресс убираем, смазываем стопу оливковым маслом и укутываем теплым платком. Нужно сделать 120 таких сеансов.
Хорошим противовоспалительным эффектом обладает медицинская желчь. Пропитайте ей ватный тампон, приложите к предварительно распаренной в теплой воде стопе и накройте полиэтиленом, а сверху завяжите косынкой. Такой компресс можно оставить на ночь.
Продукты пчеловодства содержат разнообразные биологические вещества, активирующие обмен веществ и улучшающие кровоснабжение сустава. Тем самым они могут способствовать восстановлению хрящевых поверхностей, их выравниванию и уменьшению болей. Сделайте компрессы из смеси равного количества меда и муки или из прополиса, оставьте на ночь, укрыв полиэтиленом. Используете такие аппликации ежедневно в течение 14 дней.
Неоперативное лечение не может устранить «косточку», но способно облегчить ее проявления. У многих пациентов добиться успеха можно с помощью правильно подобранной обуви.
Нехирургические варианты лечения:
- носить специальную шину для выпрямления пальца (только при гибкой деформации, когда сустав сохранил подвижность);
- использовать ортопедические супинаторы для продольного и поперечного свода стопы;
- надевать обувь с широким носком;
- избегать обуви с натирающими внутренними швами;
- покупать туфли на жесткой подошве с мягкой подкладкой и на низком каблуке.
Помимо народных средств, помочь при воспалении косточки на ноге могут разнообразные обезболивающие мази. Вот их примерный перечень:
| Препарат | Синонимы |
| Бутадион | |
| Ревмонн | |
| Пироксикам | Финальгель |
| Кетопрофен | Артрозилен, Артрум, Быструмгель, Валусал, Кетонал, Фастум, Феброфид, Флексен |
| Ибупрофен | Дип Рилиф, Долгит, Нурофен Экспресс |
| Диклофенак | Вольтарен, Диклак, Диклобене, Дикловит, Диклоген, Диклоран, Наклофен, Ортофен, Ортофлекс, Хондрофен |
| Индометацин | |
| Капсаицин | Аналгос, Золотая Звезда, Капсикам, Никофлекс, Эспол |
Кроме противовоспалительных средств, в аптеках продаются специальные мази «против косточек на ногах». Они могут содержать акулий жир, скипидар, золотой ус, бадягу и другие активные компоненты. Эффективность и безопасность этих препаратов в крупных исследованиях не изучалась, поэтому гарантий облегчения боли и тем более исчезновения «косточек» они не дают.
Для облегчения симптомов косточек на ногах хорошо помогают компрессы из природных веществ, обладающих естественными противовоспалительными свойствами:
- натертый на мелкой терке сырой картофель;
- мякоть свежей речной рыбы;
- равные части лимонного сока и раствора йода с добавлением 2 растертых таблеток аспирина;
- равные части настойки йода, нашатыря и тройного одеколона.
Любое из этих средств можно нанести на марлевую салфетку, приложить к больной ступне, накрыть полиэтиленом и оставить на ночь.
Хорошо себя зарекомендовал компресс из меда. Для лучшего эффекта нужно накрывать его не полиэтиленом, а капустным листом и оставлять на ночь.
Для компрессов используются средства, вызывающее местное раздражающее действие и улучшающие кровообращение. Так, можно приложить к косточке натертый сырой лук или чеснок, накрыть полиэтиленом и держать 3 часа, затем ополоснуть стопы водой.
Помимо домашних средств, отличным противовоспалительным эффектом обладают компрессы с димексидом. Это вещество продается в аптеке. Для приготовления раствора необходимо разбавить димексид пополам с водой. После 15-минутного компресса на больную косточку нанесите лечебную мазь.
Для профилактики деформации большого пальца и на ранних стадиях болезни, а также после оперативного лечения рекомендуется применять ортопедические приспособления, поддерживающие нормальную ось сустава. Они довольно разнообразны, но в целом их можно разделить на три большие группы:
- мягкие, выполненные из силикона или специального геля;
- полужесткие, имеющие шарнир, позволяющий менять форму переднего отдела стопы при ходьбе;
- жесткие, прочно фиксирующие сустав в одном положении.
Силиконовые фиксаторы надеваются на большой палец в виде кольца, облегая стопу снаружи и отделяя большой палец от остальных с помощью «язычка». Преимущества таких приспособлений:
- легкость в применении, малая стоимость;
- хорошая переносимость материала, отсутствие аллергических реакций;
- универсальный размер и возможность незаметного использования с любой обувью.
Такие фиксаторы помогут женщинам, которым приходится много стоять или ходить в неудобной обуви на каблуке. Они не избавят от косточки на ноге, но помогут снять боль и защитят от мозолей. Это хорошее средство профилактики вальгусной деформации. При использовании силиконовых или гелевых фиксаторов необходимо ежедневно мыть и хорошо просушивать ноги, при необходимости использовать тальк или присыпку, чтобы избежать потливости кожи под ними.
Полужесткий фиксатор состоит из шарнира, расположенного на внутренней стороне стопы в области «косточки». Одно плечо такого устройства крепится к большому пальцу, а другие с помощью синтетической ленты – вокруг ступни. Полужесткий фиксатор позволяет сгибать и разгибать плюснефаланговый сустав, но не дает пальцу отклоняться в сторону.
Такое приспособление необходимо носить в период реабилитации после операции, когда наступает время восстанавливать нормальную ходьбу.
Недостатками полужесткой фиксации считается довольно быстрый износ шарнира, возможность натирания и раздражения кожи, невозможность индивидуального подбора угла отклонения пальца. Такое устройство можно носить только с мягкой обувью большего, чем обычно, размера, или применять его только дома.
Жесткие фиксаторы надеваются только на ночь. Они используются в тех случаях, когда операция не показана, а также в послеоперационном восстановительном периоде. Эти устройства плотно фиксируются с помощью ремней по внутреннему, наружному краю стопы и на пальце, что позволяет установить нужный угол отклонения оси сустава.
Ходить в таком устройстве невозможно, поэтому оно надевается только на ночь. В течение нескольких месяцев можно постепенно менять угол отклонения пальца, приближая его к норме. Так устраняется вальгусная деформация, косточка исчезает, проходят боли при ходьбе. Укрепляется и свод стопы, что благотворно сказывается на состоянии ног.
Плюсом жестких фиксаторов является невозможность их поломки. Крепления мягкие, но очень крепкие, они не натирают кожу и долго не загрязняются. Вальгусная шина – отличный вариант для тех пациентов, кто не хочет подвергаться операции.
Помимо бандажей, ортопеды используют супинаторы в виде стелек и полустелек, а также межпальцевые прокладки. Они часто производятся из силикона. Стельки необходимы для восстановления нормального положения стопы и устранения плоскостопия. Амортизация при ходьбе помогает уменьшить болевые ощущения.
Мягкие прокладки между пальцами помогают при начальных признаках косточки без внешних проявлений. Они предупреждают отклонение большого пальца во внутреннюю сторону и могут применяться повседневно.
Лечебная физкультура назначается пациентам на любой стадии заболевания. В легких случаях она помогает устранить проявления вальгусной деформации. В более тяжелой ситуации упражнения необходимы для тренировки мышц ног, укрепления свода стопы, облегчения боли при ходьбе. Лечебная гимнастика обязательно назначается в послеоперационном периоде.
Цель упражнений – укрепление мышц стопы и восстановление баланса натяжения сухожилий, удерживающих сустав. При их использовании важна регулярность – можно проводить занятия по 10 – 15 минут в день, делая небольшие перерывы при усталости. Лучше заниматься физкультурой после ножной ванны, когда сухожилия и мышцы наиболее эластичные.
Врачи рекомендуют упражнение, напоминающее «велосипед». Отличие состоит в том, что движения голеней происходят параллельно поверхности. Когда стопа идет «от себя», вытягиваем носок как можно дальше, при движении в обратную сторону тянем носок «на себя». Делаем 10 полных оборотов.
Если такое упражнение выполнять сложно из-за слабости брюшного пресса, его можно заменить на следующее: садимся на стул, приподнимаем ступни на 15 см над поверхностью пола, попеременно вытягиваем носки и направляем их на себя. Из этого же положения сделаем несколько поворотов и вращений стопами.
Сидя на стуле, снимаем обувь и ставим стопы на пол. Сгибая и разгибая пальцы, делаем движение «гусеничка», передвигая ступни назад и вперед. Повторяем 10 раз. Такое упражнение можно делать даже в офисе во время небольшого перерыва.
Сидя на полу или даже лежа на кровати, поочередно сгибаем стопы в голеностопных суставах, вытягивая носок. После 10 таких движений разводим пальцы на ногах в стороны и задерживаемся в таком положении на 10 секунд. Это упражнение можно делать и сидя на стуле, например, во время работы.
Отличная тренировка для мышц и суставов стопы – рисование ногами. Для этого положите на пол лист бумаги. Между 1-м и 2-м пальцами поместите ручку или фломастер и нарисуйте на бумаге круг или другую фигуру. Усложняя упражнение, можно уменьшать размер рисунка, научиться писать буквы и цифры. Закончив рисование, поднимите и скомкайте бумагу пальцами ступней.
На природе, на пляже, в лесу очень полезно ходить босиком, захватывая и удерживая пальцами стоп мелкие камушки, еловые шишки. Дома можно бросить на пол несколько крупных пуговиц и за вечер собрать их все.
Во время просмотра телепередач можно положить на пол роликовый массажер, бутылку с водой или деревянную скалку, и перекатывать их босыми ногами.
Избежать долгого лечения и операции можно, если с молодых лет задумываться о его профилактике, особенно если имеются неблагоприятные факторы – «косточки» у родителей, необходимость носить туфли на высоком каблуке.
Способы предотвращения деформации сустава большого пальца:
- использование обуви с просторным носом и каблуком не выше 4 см;
- при необходимости надеть туфли на шпильке их можно носить не более 2 часов в день;
- регулярные занятия спортом (бег, ходьба) в качественной спортивной обуви с амортизирующей подошвой;
- применение гелевых стелек для повседневного использования;
- регулярная гимнастика для голеностопных суставов и стоп в течение дня;
- нормализация веса, лечение гормональных расстройств.
Нужно помнить, что некоторые продукты питания могут вызвать увеличение содержания в крови мочевой кислоты, что способствует отложению в суставной щели ее кристаллов. Это приводит к развитию подагрического артрита, неблагоприятно сказывающегося на течении вальгусной деформации. Следует употреблять меньше таких продуктов:
- красное мясо;
- наваристые бульоны;
- красное вино;
- фасоль, бобы;
- какао, кофе, шоколад;
- сыр.
Диетические рекомендации особенно будут полезны тем, у кого в семье уже есть случаи болезненных косточек на стопе.
«Косточка» на ноге – внешнее проявление вальгусной деформации первого плюснефалангового сустава стопы, сопровождающееся болью при ходьбе, изменением формы соседних пальцев, натоптышами, плоскостопием. Появление заболевания связано с действием неблагоприятных факторов (неудобная обувь, высокий каблук) на фоне врожденной слабости сухожилий и мышц.
Лечение может быть консервативным с использованием ортопедических приспособлений и оперативным. Хирургическая операция довольно успешно устраняет симптомы и признаки «косточки», но не избавляет больного от причины заболевания. Поэтому в послеоперационном периоде необходима постоянная лечебная физкультура, укрепляющая мышцы и суставы стопы.
Облегчить боль и воспаление в суставе помогают противовоспалительные мази, а также народные средства с разогревающим эффектом и расслабляющие ножные ванны. Лечение болезни нередко долгое и непростое, поэтому важно знать о профилактике болезни.
Опорно-двигательная система человека включает в себя всю совокупность костей и суставов, мышц и связок, нервных окончаний. Заболевания опорно-двигательного аппарата подразделяют на первичные и вторичные, возникающие на фоне прочих недугов. Самостоятельные же можно подразделить на болезни суставов, костей и позвоночника. К первым относятся артриты и артрозы, отличающихся причиной возникновения. К поражениям позвоночника относят остеохондроз и спондилез.
Артрит — воспалительный процесс в суставе, имеющий инфекционное, дистрофическое или травматическое происхождение. Заболевание может поражать как одну, так и несколько областей. Оно нередко возникает на фоне механических повреждений, из-за высоких нагрузок и переохлаждения. Реактивный артрит вызывается различными инфекционными заболеваниями, ревматоидный — аутоиммунными процессами. Последняя форма отличается симметричным поражением мелких суставов. Одной из причин возникновения воспалительного процесса может являться нарушение метаболизма, при котором прекращается питание хрящевых тканей.
Различные формы артрита имеют как общие, так и специфические симптомы. В первую очередь:
- отеки;
- болевые ощущения в пораженной области.
На ранних стадиях неприятные ощущения появляются при физических нагрузках. Усиливаются они в ночное время, по утрам пациент может испытывать чувство скованности. Боль принимает постоянный характер, когда артрит переходит в хроническую форму. Пораженный сустав деформируется, отекает и теряет подвижность.
Лечение назначается, отталкиваясь от формы артрита. Необходимо, чтобы была установлена и устранена причина его возникновения. Терапевтический курс может включать прием препаратов с антибактериальными, противовоспалительными и обезболивающими свойствами. Эффективными являются физиопроцедуры, лечебная гимнастика и массаж, направленные на восстановление подвижных свойств сустава и укрепление мышц.
Артроз — хронический патологический процесс, сопровождающийся изменением состояния суставных поверхностей. Разрушительное действие при этом заболевании наносят дегенеративные процессы в хрящевых тканях. Хрящ постепенно истончается и разрушается. От артрита артроз отличается отсутствием воспаления.
Основными симптомами заболевания являются:
- ограничение подвижности;
- хруст в суставе;
- боли при физических нагрузках;
- периодическое появление отечности;
- деформация.
Развитие воспалительного процесса при артрозе возможно лишь на последних стадиях. Как правило, он имеет непостоянный характер.
Причины появления данного заболевания опорно-двигательного аппарата не установлены. Считается, что дегенеративные процессы развиваются под воздействием генетически обусловленных изменений в организме. Заболеванию более подвержены пожилые женщины. Причиной артроза могут быть постоянные нагрузки на сустав. Первичному артрозу способствует нарушение процессов восстановления хрящевых тканей. Вторичный артроз часто появляется на фоне травм и артрита. Начинать лечение необходимо со снижения нагрузки на пораженный сустав, коррекции веса и выполнения специальных упражнений.
Деформирующий артроз и артрит — широко распространенные в современном мире болезни суставов. Их развитию способствует неправильное питание и малоподвижный образ жизни. По месту проявления наиболее распространенным является артроз коленного сустава, который часто возникает из-за того, что именно ноги подвергаются наибольшим нагрузкам. Так как хрящ не снабжен кровеносными сосудами, под воздействием провоцирующих факторов он может истончаться и разрушаться без последующего восстановления.
Это одно из наиболее распространенных заболеваний позвоночника. Представляет собой дегенеративно-деструктивный процесс, затрагивающий хрящевые, костные и мышечные ткани. Первые признаки заболевания обычно появляются после 30 лет, но возможно выявление заболевания и в более раннем возрасте.
Существует множество причин, способствующих возникновению остеохондроза:
- травмы;
- генетическая предрасположенность;
- плоскостопие;
- ношение обуви на высоких каблуках;
- малоподвижный образ жизни;
- пожилой возраст;
- высокие физические нагрузки.
Это заболевание опорно-двигательного аппарата протекает в несколько стадий:
- На первой межпозвоночный диск утрачивает часть влаги, из-за чего на его поверхности появляются незначительные дефекты.
- На второй — расстояние между позвонками уменьшается, мышцы и связки провисают. Патологическая подвижность позвоночника способствует смещению его элементов.
- На 3 стадии межпозвоночные диски выпячиваются, образуя грыжи. Последний этап характеризуется появлением остеофитов на позвонках, что способствует снижению их подвижности. Увеличение количества костных наростов приводит к повреждению нервных корешков и сосудов.
Клиническая картина болезни позвоночника определяется локализацией и стадией патологических изменений. Для шейного остеохондроза характерно появление головных болей, головокружений и шума в ушах. На поздних стадиях может нарушаться зрение, слух и память. Если поражение затрагивает грудной отдел, то наблюдаются боли в области сердца, онемение кожи, боли в спине. При поясничном остеохондрозе болевой синдром локализуется в области крестца, но может распространяться на нижние конечности и усиливаться при движениях.
Развитие патологического процесса сопровождается варикозным расширением вен, нарушением функций органов малого таза, онемением кожи ног и ягодиц. При запущенных формах остеохондроза интенсивность болевого синдрома уменьшается, вместе с тем резко снижается подвижность позвоночника.
На ранних стадиях заболевания лечение начинают с применения консервативных методик. Лекарственные препараты рекомендуется принимать в период обострения. Они снижают выраженность симптомов, устраняют причины возникновения дегенеративно-деструктивных процессов.
Остеохондроз можно лечить с помощью хондропротекторов, НПВС и миорелаксантов. Дополнительно назначаются витамины, восстанавливающие питание тканей. Ангиопротекторы нормализуют кровообращение, повышают тонус сосудистых стенок, ускоряют обмен веществ. Глюкокортикостероиды обладают выраженным противовоспалительным и противоотечным действием. Физиотерапевтические процедуры улучшают общее состояние организма, способствуют быстрому выздоровлению. Помимо медикаментозного, существует множество способов лечения позвоночника в домашних условиях народными средствами. Профилактика остеохондроза заключается в санаторно-курортном лечении, выполнении специальных упражнений, правильном питании.
Помимо вышеперечисленных, можно выделить еще ряд сложных и опасных недугов:
- Спондилез — под этим термином подразумеваются болезни костей и суставов, при которых происходит разрастание тканей. При длительном течении спондилеза позвоночника расстояние между позвонками полностью исчезает, что приводит к появлению дополнительных симптомов. Данное заболевание опорно-двигательного аппарата чаще всего обнаруживается у мужчин старше 45 лет. Основными причинами его развития считаются: метаболические нарушения, длительные высокие нагрузки на позвоночник, возрастные изменения. Медикаментозное лечение спондилеза подразумевает применение НПВП, новокаиновых блокад и анальгетиков. Массаж и лечебная физкультура способствуют восстановлению подвижности позвоночника, укреплению мышечно-связочного аппарата. Хирургические вмешательства проводятся при запущенных формах заболевания. В ходе операции в пораженной области делается разрез, костные наросты удаляются.
- Вальгусная деформация пальца стопы — заболевание опорно-двигательного аппарата, при котором происходит искривление плюсне-фалангового сустава. Основной из симптомов — появившаяся косточка, которая приносит массу неудобств. Для лечения могут применяться как хирургические методы, так и устройства-корректоры.
- Подагра — накопление в тканях организма отложений уратов, что приводит к появлению острого артрита и образованию подагрических тофусов. Лечение подагры в основном симптоматическое, применяются препараты, воздействующие на механику болезни.
- Прочие воспалительные заболевания суставов и костей: остеомиелит, периостит, эпикондилит, синовит и другие. Лечение основано на применении противовоспалительных препаратов.
Количество заболеваний, связанных с суставами, костной и соединительной тканью, позвоночником очень обширно. На портале OrtoCure.ru вы найдете массу полезной информации о симптоматике, диагностике, методах профилактики, способах лечения таких болезней как лекарственными препаратами, так и народными средствами.
- Карта сайта
- Диагностика
- Кости и суставы
- Невралгия
- Позвоночник
- Препараты
- Связки и мышцы
- Травмы
источник


 Первым делом, проводят различные подготовительные мероприятия в зависимости от болезни человека. Однако, подготовительные процедуры проводятся не всегда. Например, если человек страдает болезнью печени, то они не проводятся.
Первым делом, проводят различные подготовительные мероприятия в зависимости от болезни человека. Однако, подготовительные процедуры проводятся не всегда. Например, если человек страдает болезнью печени, то они не проводятся.