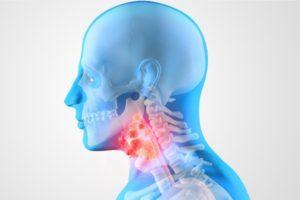
Лимфаденит – воспалительное заболевание, локализованное в области лимфатических узлов, возникающее по причине попадания в них бактерий, вирусов или их токсинов. Как правило, это не самостоятельная патология, а вторичный процесс, указывающий на наличие иного заболевания в данной области тела.
О том, почему возникает, как проявляется лимфаденит, о принципах диагностики и лечебной тактике при этой патологии, в том числе о методах физиотерапии, вы можете прочесть в нашей статье.
Составной частью сосудистой системы нашего организма является лимфатическая. Состоит она из лимфатических сосудов, лимфоузлов, жидкости, протекающей по ним – лимфы.
Лимфа образуется во всех органах и тканях путем перехода части интерстициальной жидкости и плазмы крови, а также белков в лимфатические капилляры. Последние образуют крупные сосуды, собирающие лимфу от разных частей тела и возвращая ее в системный кровоток.
По ходу лимфатических сосудов располагаются лимфоузлы, представляющие собой скопления лимфоидной ткани, покрытые капсулой. В этих узлах образуются защитные клетки крови – лимфоциты. Их задача – распознать чужеродные организмы и направить на их устранение другие защитные клетки.
Так, лимфа по сосуду поступает в лимфоузел и, проходя по его синусам, очищается от инородных тел и микроорганизмов. То есть лимфоузел становится как бы преградой на пути инфекции – не допускает распространения ее далее по организму.
Существует несколько классификаций воспаления лимфатических узлов. Прежде всего его делят на острый и хронический.
- Острый возникает из-за попадания в лимфоузел агрессивной инфекции. Характеризуется яркой клинической симптоматикой – как местной, так и общей реакцией организма на воспаление. Может приводить к гнойным осложнениям.
- Хронический, как правило, развивается на фоне острого, но недолеченного процесса, однако может возникать и первично – при попадании в лимфоузел небольшого количества слабовирулентных микроорганизмов.
Острый лимфаденит проходит 3 стадии:
- простой, или катаральный, лимфаденит (это начальная стадия патологического процесса; в лимфоузле определяется бесцветная жидкость и умеренное количество лейкоцитов);
- гиперпластический (количество лимфоцитов и лейкоцитов в лимфатическом узле резко увеличено);
- гнойный процесс (характеризуется содержанием в лимфоузле гнойного отделяемого, которое может расплавлять ткани, разрушая орган и распространяясь за его пределы; таким путем образуются абсцессы и аденофлегмоны).
Причиной лимфаденита всегда становятся микроорганизмы – бактерии, грибы, вирусы или же их токсины. В зависимости от того, какой инфекционный агент вызвал заболевание, его делят на специфический и неспецифический.
Неспецифический лимфаденит, как правило, вызывают:
- бактерии и/или их токсины (стафило-, стрептококки, кишечная палочка и прочие);
- вирусы (например, возбудители ОРВИ);
- грибы (плесневые, дрожжи и прочие).
Специфический лимфаденит могут вызвать:
- туберкулезная палочка;
- бактерия, вызывающая чуму;
- бледная трепонема;
- бруцелла и другие микроорганизмы.
Обычно поражаются лимфатические узлы, расположенные в той же области, что и очаг инфекции.
Так, подчелюстной лимфаденит возникает при:
- инфекционных заболеваниях кожи лица (фурункулах, карбункулах, роже, герпетических поражениях);
- болезнях ротовой полости (кариесе, стоматите, гингивите и других);
- поражении микроорганизмами слюнных желез (эпидемическом паротите и прочих).
Шейные лимфоузлы поражаются при:
- ринитах;
- фарингитах;
- синуситах;
- отитах;
- инфекционном мононуклеозе;
- краснухе;
- гнойных ранах головы и шеи и так далее.
Причинами подмышечного лимфаденита являются:
- рожа, карбункулы, фурункулы кожи верхних конечностей;
- гнойные раны, ссадины, порезы этой же области;
- остеомиелит костей верхних конечностей;
- мастит.
К паховому лимфадениту приводят:
- указанные выше воспалительные заболевания мягких тканей и костей, но с местом локализации в области нижних конечностей;
- вульвовагинит;
- баланопостит;
- гонорея.
Помимо лимфогенного пути инфекция может попасть в лимфатический узел с током крови и контактным путем – во время его ранения.
Микроорганизмы взаимодействуют в лимфатических узлах с лейкоцитами, в результате этого вырабатываются антитела и активизируется воспалительный процесс. Из кровотока для борьбы с инфекцией поступают и другие вещества, усиливающие воспаление и уничтожающие чужие для организма клетки. В результате этих процессов пораженный лимфатический узел увеличивается в размере, а также возникают другие симптомы, характерные для лимфаденита.
В ряде случаев увеличение лимфоузла не сопровождается воспалительным процессом. Как правило, такое наблюдается при системных заболеваниях соединительной ткани или при злокачественных опухолях. Это состояние к лимфаденитам не относится.
Наиболее характерны для лимфаденита следующие симптомы:
- увеличение пораженных лимфоузлов в размере (они четко прощупываются пальцами, а зачастую и видны на глаз; степень увеличения может быть различной – это зависит от агрессивности возбудителя и индивидуальной иммунной реактивности организма; консистенция лимфоузлов плотно-эластичная, они не спаяны или же спаяны с окружающими тканями);
- гиперемия (покраснение) кожи над зоной поражения и отечность ее (появляется с развитием патологического процесса, а на начальной стадии его отсутствует); локальное повышение температуры;
- боль (интенсивность ее также нарастает по мере прогрессирования болезни; сначала пациент определяет лишь легкую болезненность в месте лимфоузла при прикосновении к нему, затем боль усиливается, становится ощутимой при движениях части тела, в которой локализован лимфоузел, а потом беспокоит человека даже в состоянии покоя).
Выраженное увеличение размеров некоторых групп лимфоузлов может стать причиной сдавливания близлежащих органов с развитием соответствующей симптоматики:
- глубокие лимфоузлы шеи большого размера сдавливают трахею, голосовые связки, пищевод, кровеносные и лимфатические сосуды, что приводит к нарушениям глотания и дыхания, изменению тембра голоса;
- увеличенные подмышечные лимфоузлы сдавливают вены, проходящие через подмышечную область, из-за чего нарушается отток крови из конечности и возникают отеки;
- сдавливание нервных стволов увеличенными подмышечными лимфоузлами становится причиной различных нарушений чувствительности верхней конечности – пациент отмечает ощущение покалывания, ползания мурашек, снижения всех видов чувствительности в руке;
- сдавливание увеличенными паховыми лимфоузлами бедренной вены и других крупных сосудов становится причиной отека нижней конечности.
Если пораженные лимфатические узлы нагнаиваются, они как бы склеиваются друг с другом, с окружающими их тканями и представляют собой неподвижные конгломераты плотной консистенции, резко болезненные при пальпации.
Когда гнойный процесс распространяется за пределы лимфатических узлов, развиваются симптомы общей интоксикации организма: повышается до фебрильных значений температура тела, пациент отмечает резкую общую слабость, снижение работоспособности, раздражительность, потливость, отсутствие аппетита, головные боли и головокружение, боли в мышцах и суставах.
Чтобы установить диагноз, врач выслушает жалобы и историю заболевания пациента, проведет объективное обследование, в процессе которого, возможно, обнаружит признаки одного из инфекционных заболеваний и увеличенные болезненные лимфатические узлы в области него. После этого он направит больного на дообследование, которое, как правило, включает в себя:
- клинический анализ крови (обнаруживается повышенное число лейкоцитов, моноцитов или эозинофилов (в зависимости от причинного фактора болезни), а также высокая СОЭ);
- УЗИ пораженных узлов (позволяет оценить количество, размеры, форму и структуру исследуемых органов, определить, спаяны ли они с окружающими тканями);
- рентгенографию органов грудной клетки (применяют с целью диагностики поражения глубоких групп лимфатических узлов);
- компьютерную томографию (высокоинформативный метод визуализации, позволяющий оценить все возможные характеристики лимфоузлов);
- биопсию (применяется в сложных случаях, требующих проведения дифференциальной диагностики с опухолями, лимфаденитами, вызванными специфической инфекцией, а также при отсутствии положительного результата проводимого лечения; выполняют это вмешательство в стерильных условиях операционной под местной либо общей анестезией);
- консультации смежных специалистов (стоматолога, ЛОР, фтизиатра, хирурга и других) – в зависимости от основной патологии.
Лечение лимфаденита всегда должно быть комплексным, включать в себя как воздействие непосредственно на пораженные лимфатические узлы, так и на входные ворота инфекции, то есть на основное заболевание и его возбудителя.
В зависимости от вида и стадии патологического процесса может быть проведено медикаментозное либо хирургическое лечение, а также физиотерапия. Некоторые специалисты в качестве вспомогательной составляющей терапии рекомендуют применять средства народной медицины.
Первоочередной задачей этого лечебного направления является воздействие на причину лимфаденита. В зависимости от нее больному могут быть назначены противовирусные, антибактериальные или же противогрибковые препараты. Их применяют, как правило, системно (в форме таблеток или путем инъекций).
Чтобы в максимально короткий срок устранить явления лимфаденита, используют:
- нестероидные противовоспалительные препараты (мелоксикам, диклофенак и другие) – в форме таблеток или инъекций; оказывают противовоспалительное и обезболивающее действие;
- противоаллергические средства (цетиризин, лоратадин) – помогают справиться с отеком;
- компрессы с димексидом, антибактериальным препаратом или НПВС (концентрация димексида в полученном растворе не должна превышать 1:4, в противном случае очень высок риск получить ожог);
- ферментные препараты (Серрата и прочие) – устраняют явления инфильтрации в лимфоузле, возвращая ему мягко-эластичную консистенцию.
Методики физиотерапии могут быть использованы для лечения лимфаденита. Но поскольку природа этой патологии, как правило, инфекционная, воздействовать необходимо не только на сам лимфатический узел, но и на область входных ворот инфекции. Применяют физиолечение с целью устранения воспалительного процесса, обезболивания и губительного воздействия на микроорганизмы.
- ультрафиолетовое облучение (начинают терапию с 2 биодоз, постепенно увеличивают и к концу курса терапии доводят до 6-8 биодоз; курс включает в себя 4-5 сеансов – этого, как правило, хватает для достижения противовоспалительного эффекта; по окончании терапии УФ-лучами воздействуют на зону входных ворот инфекции);
- УВЧ (помогает в короткий срок устранить явления воспаления; длительность воздействия от 7 до 15 минут в зависимости от применяемой методики; не назначают при общей интоксикации организма до момента устранения ее симптомов);
- флюктуоризацию (применяют средние и большие дозы; воздействуют по 10 минут курсом в 4-5 сеансов);
- ультразвуковую терапию (способствует рассасыванию воспалительного инфильтрата; режим – импульсный, методика – лабильная, продолжительность воздействия – до 7 минут; курс лечения состоит из 8-10 проводимых 1 раз в день процедур);
- лазеротерапию (улучшает кровоток в области воздействия, снимает воспаление, обезболивает, активизирует процессы репарации и регенерации).
Показаниями к хирургическому вмешательству являются гнойные осложнения воспаления лимфатических узлов. Суть операции заключается во вскрытии очага, его ревизии (полном удалении гнойных масс и отмерших тканей), обработке растворами антибиотиков и антисептиков, дренировании и последующем ушивании раны. Конечно, все эти манипуляции проводят исключительно после введения больному местной или общей анестезии.
Средства народной медицины могут быть использованы в составе комплексной терапии лимфаденита. Наиболее эффективны они на начальных стадиях патологического процесса, когда имеет место только катаральное воспаление в лимфоузле, а гной и некротические массы отсутствуют.
Как правило, применяют настои и отвары лекарственных трав, которые известны своими противовоспалительными, антисептическими и иммуностимулирующими свойствами. Это:
- цветки крапивы;
- алоэ;
- эхинацея и так далее.
В народе существует мнение, что отличный вариант лечения лимфаденита – прогревание пораженных лимфатических узлов. Да, такой вариант терапии имеет место быть, но только после установления первопричины заболевания, исключения гнойного и опухолевого процессов, туберкулеза, а также при абсолютном отсутствии симптомов общей интоксикации организма. Самовольно использовать этот метод лечения категорически не рекомендуется, поскольку при наличии противопоказаний он может вызвать ряд серьезных осложнений, а следовательно, и ухудшение состояния больного.
Лимфаденитом называют острый или хронический воспалительный процесс, локализованный в лимфатических узлах. Причина его, как правило, инфекция. Если увеличенные лимфоузлы не имеют признаков воспалительного процесса, такое состояние лимфаденитом не считают.
Лечение этой патологии комплексное. Оно включает в себя воздействие на причину болезни – инфекционный агент – плюс устранение неприятных для больного симптомов болезни с целью скорейшего облегчения его состояния. Для этого могут быть использованы лекарственные препараты, хирургические вмешательство, средства народной медицины и методики физиолечения. Последние не применяются при наличии симптомов общей интоксикации организма. Используемые в подостром периоде, они помогают сократить срок болезни, поскольку оказывают противовоспалительное, обезболивающее, антимикробное действие, улучшают микроциркуляцию в зоне воздействия, активизируют восстановительные процессы в ней.
При своевременно начатом адекватном лечении основного заболевания прогноз при лимфадените, как правило, благоприятный.
Телеканал Алматы, видеосюжет о лимфаденитах:
Врач-педиатр Е. О. Комаровский рассказывает о болезнях лимфоузлов:
источник
Пожалуй, каждый хоть раз сталкивался с проблемой увеличения шейных лимфоузлов. Иногда это проявление серьезных проблем в организме. Однако причин для лимфаденита на шее существует огромное количество. Чаще всего воспаление лимфоузлов получается при попадании различных инфекций в организм, а по мере выздоровления они возвращаются к нормальному размеру. Лечение лимфаденита разнообразное и комплексное.
Причин для воспаления лимфоузлов на шее множество. Иногда это проявляется как самостоятельная болезнь. Однако обычно – это симптом какого-либо другого заболевания.
Лимфоузлы шеи воспаляются при патологических процессах в районе шеи, близлежащих местах, то наиболее частыми причинами шейного лимфаденита обычно бывают:
- Инфекционные болезни: ОРВИ, ветрянка, грипп, туберкулез, герпес, скарлатина, сифилис, ВИЧ.
- Инфекции головы и шеи: гнойные болезни (фурункул, карбункул), паротит.
- Различные ранения головы и шеи.
- Болезни уха: отит.
- Воспалительные процессы во рту и горле: ангина, тонзиллит, фарингит, кариес, гингивит, стоматит.
- Болезни системы крови: лимфогранулематоз, лейкоз.
- Онкологические заболевания.
- Травмы лимфоузлов шеи.
- Аллергические реакции.
Точную причину воспаления лимфатических узлов на шее должен устанавливать доктор.
Так как причиной является воспаление, то симптомы выглядят следующим образом:
- Увеличение узлов на шее. Величина при этом может быть разная: от горошины до перепелиного яйца. В редких случаях – до размера яйца.
- Изменяется плотность узлов- они твердеют, становятся плотными, а при нагноении – узел становится мягким.
- Болезненность при прощупывании узла и глотании.
- В области воспаленного узла отмечается покраснение кожи.
- Общие проявления: слабость, повышенная температура тела, вялость, головная боль.
Указанные симптомы, как правило, являются общими для разных заболеваний. Для выявления конкретной болезни следует обратиться к специалисту.
Воспаление лимфоузлов на шее не повод для паники и необязательно является грозным симптомом. Однако имеются неблагоприятные признаки, при которых поход к врачу нельзя откладывать:
- Воспаление с острой болью в узле – признак нарастающего воспалительного процесса.
- Уплотнение лимфоузлов в течение дней или более может быть признаком онкозаболеваний.
- При длительном повышении температуры тела, что сочетается с постепенным увеличением лимфоузлов.
- Множественное (или группами) увеличение лимфоузлов.
- Узлы невозможно сместить, когда они спаиваются с кожей или жировой клетчаткой.
В указанных случаях нельзя медлить. Нужно обязательно проконсультироваться у специалиста.
Медикаментозное лечение прежде всего это антибиотики. Назначают препараты группы цефалоспоринов, пенициллинов. Перечь таких лекарств очень велик. Подбирать точные названия вместе с дозировками должен делать врач после прохождения обследования и в зависимости от клинической картины.
Чтобы снять и уменьшить воспаление доктор назначает нестероидные и гормональные противовоспалительные препараты. Они имеют противопоказания, ряд побочных эффектов, поэтому не рекомендованы для самолечения. Без совета специалиста не стоит менять дозы и длительность лечения.
В случае нагноения воспаленных лимфатических узлов используют хирургическое лечение. Хирург вскрывает очаг, удаляет гной, очищает рану. Иногда приходится удалять узлы. После операции обязательно назначают антибиотики.
Кроме антибактериальных препаратов используются поливитамины, иммуностимулирующие и иммуномодулирующие лекарства. Особенно важно лечить болезнь назначением витамина С в достаточных дозах. Для ускорения заживления используют гепариновую мазь.
Иногда нужно делать компрессы с димексидом и противовоспалительными препаратами. Димексид сам по себе обладает противовоспалительным действием. Но при смешивании его с другими лекарствами, они способны быстрее и глубже проникать в воспалённые ткани шейных узлов.
Больному назначают постельный режим, обильное питье, лечение диетой с высоким содержанием витаминов. Нельзя допускать переохлаждения и находиться на сквозняках.
Еще одним классическим способом лечения является физиотерапия. Используется УВЧ-терапия, обладающая эффектом сухого тепла. Электрофорез и гальванизация – это методы введения в организм лекарств с помощью электрического тока. На шее местно используют лазеротерапию.
Лечение народной медициной делается растительными настойками и отварами. Готовые аптечные настойки разводят водой и употребляют. Также популярностью пользуется самостоятельное приготовление по народным рецептам:
- настойку эхинацеи разводят в пропорции 10 капель на 50 мл воды. Пить не меньше 4-х раз в день;
- чтобы получить сироп эхинацеи нужно к 300 мл воды добавить 4 столовые ложки высушенного корня. После этого прокипятить 15 минут на малом огне и прибавить 1/4 стакана мяты. Дать настояться 5 минут и добавить мед. Принимать два-четыре раза в день по 2-4 чайных ложки;
- лечение соком алое: свежий сок пьют ежедневно по 2 чайных ложки;
- делают легкий массаж лимфоузлов с эфирными маслами лаванды, эвкалипта или чайного дерева;
- одну столовую ложку иголок молодой сосны залить 500 мл воды, прокипятить до получения 300 мл готового отвара. Пить нужно горячим по 100 мл за час до еды;
- средство из листков черной смородины используют при туберкулезе лимфоузлов. Для этого берут два стакана воды, добавляют три столовых ложки листков и заваривают. Дать настояться и принимать по трети стакана до еды;
- издавна известно, что для лечения хорошо помогает свекла и ее сок. Свежий свекольный сок выдерживают в открытой посуде несколько часов и пьют. Делать это нужно за час до еды;
- эффективно будет лечить отвар из лугового шалфея. Для этого к 2 столовым ложкам добавляют стакан кипятка, варят на слабом огне около 2 минут. Процеживают, остужают и пьют по 1-2 столовой ложке;
- травяным чаем из ромашки, мяты или календулы делать орошения горла несколько раз в день;
- для получения отвара из черники 5 граммов ягод заливают 250 мл кипятка. Полученный отвар пить по 2 чайных ложки перед едой.
- из простых рецептов применяют смесь листьев смородины, полыни, цветов лаванды и бузины. Все эти растения смешивают в равных частях, перемалывают и настаивают в термосе на протяжении ночи. С утра пьют вместо чая;
- лечить воспаление поможет сосновый сироп, которые надо принимать с утра;
- для лечения отваром из листьев грецкого ореха надо делать примочки или добавлять отвар в ванну при купании;
- лечение диетой: важно есть продукты, богатые витаминами и фитонцидами: лук, чеснок, лимон, клюкву.
Такое лечение подойдет для легкого варианта лимфаденита на шее у взрослых. Народная медицина используется как дополнение и не является основной. Перед началом такого лечения необходимо непременно получить одобрение специалиста, так как народные средства иногда вызывают аллергию.
Многие думают, что лечить лимфаденит нужно разогреванием или активным массажем воспаления на шее. Это делать категорически запрещено! Растирания лишь усилят воспаление. Запрещено проводить любые самостоятельные разогревания: теплые компрессы, грелки, прикладывание вареного картофеля. Такие согревания вызывают распространение инфекции и в результате – заражение крови. А также нельзя делать сетки из йода.
Воспалившиеся лимфатические узлы на шее это признак какой-либо болезни организма. А любую болезнь, как известно, легче предупредить, чем лечить. Врачи советуют закаляться, избегать переохлаждения, вовремя лечить простудные инфекции. Если же избежать появления этого симптома не удалось, стоит обязательно обратиться к доктору и начать лечить недуг традиционными и народными методами.
источник
С воспалением лимфоузлов сталкивался практически каждый, при этом большинство людей не понимает или вовсе не замечает данной проблем. Между тем, ее наличие может свидетельствовать о возникновении каких-либо аномальных процессов в организме, которые требуют лечения.
Лимфоузлы на шее представляют собой часть иммунной системы и разделяются на:
Все перечисленные лимфатические узлы могут воспаляться и вызывать болезненные ощущения при возникновении инфекций. Такая аномалия называется лимфаденит. Он может развиваться как сзади, так и с разных сторон.
При возникновении болевых ощущений не следует прикасаться к воспаленным участкам.
Когда лимфатические узлы начинают воспаляться, больной испытывает следующие симптомы:
- резкая боль в области шеи;
- область лимфоузлов отекает и увеличивается в размерах;
В некоторых случаях воспаления протекают практически незаметно и только с одной стороны. Иногда боль отдает к голове. Среди основных причин ангина, трахеит, простуда, болезни уха, аномалии, при которых сильно нарушен обмен веществ.
Если воспалился лимфоузел, как лечить данную проблему? Даже если кажется, что просто продуло, необходимо пройти диагностику у врачей.
Во время диагностических процедур в первую очередь проводят обследование внешнего состояния больного и его лимфоузлов. Также обязательным является сбор данных из истории болезни и опрос. После этого обычно назначают общий анализ крови. Если по результатам процедур установить причину все еще не удается, в диагностику включаются:
- рентген для исключения возможности развития рака;
- анализы крови и мочи на гепатит, сифилис, ВИЧ (при увеличении пазовых узлов);
- обследование состояния иммунной системы.
В некоторых случаях может потребоваться консультация нескольких специалистов, в том числе отоларинголога, фтизиатра, иммунолога, инфекциониста, особенно если орган болит в течение длительного времени. Важна информация и о том, с какой именно стороны больно.
Разработано несколько видов лечения лимфаденита. Как правило, один или несколько из них может быть назначено только на основании проведенного медицинского обследования.
Терапия заболевания должна проходить комплексно. Она всегда быть направлена на устранение причины воспаления. При этом лечение должно включать:
Если лимфаденит получил свое развитие в результате возникновения злокачественного образования, может потребоваться проведение курса химиотерапии. Аллергические реакции устраняются при помощи антигистаминных препаратов.
Лекарственные препараты играют ведущую роль в лечении лимфаденита. При этом используются препараты как для принятия внутрь, так и для наружного применения.
| Группы препаратов | Описание | Список |
| Средства НВПС | Препараты данной группы быстро попадают в лимфатическую систему и уменьшают воспаление, за счет чего уменьшается отек и боль. Они выпускаются обычно в форме мазей и кремов и используются не дольше пяти дней. В первую очередь лекарства купируют воздействие инфекции, поэтому применяются только как вспомогательные | Ибупрофек, Диклофенак, Нимесил, Найз |
| Анальгетики | Применяются как слабые, так и наиболее сильные обезболивающие средства в зависимости от масштаба проблемы. Для детей выпускаются в виде сиропов | Анальгин, Парацетамол, Панадол |
| Противовирусные | Лекарственные средства данного типа помогают бороться с инфекциями и повышают иммунитет | Циклоферон, Кагоцел, Арбидол, Зовиракс, Ацикловир |
| Глюкокортикостероиды | Используются при наиболее сильных воспалениях в виде таблеток, мазей и инъекций | Дексаметазон, Гидрокортизон, Преднизолон |
| Антибиотики | Если инфекция поразила лимфатическую систему, используют препараты широкого спектра действия. Пенициллиновые антибиотики в настоящее время практически не назначают | Цефиксим, Сумамед, Фортаз, Цедекс |
| Мази общего назначения | Прикладываются непосредственно к местам воспалений | Ихтиоловая, Вишневского, Пироксикам, Кетопрофен |
Инъекции и лекарственные препараты для приема внутрь необходимо принимать в соответствии с инструкцией и рекомендациями врача.
При использовании мази необходимо делать перерывы после ее высыхания на два-три часа, чтобы область больше не воспалилась. Курс лечения с их помощью должен продолжаться до тех пор, пока не исчезнуть болезненные симптомы.
Важно помнить, что многие препараты не сочетаются между собой, поэтому применять новые средства можно только после консультации врача.
Аппаратное лечение лимфаденита применяется довольно часто, особенно если при воспалении болит горло. В большинстве случаев оно необходимо как дополнительная мера при устранении источника проблемы. Среди наиболее эффективных методик:
- Ультравысокочастотная терапия. В период лечения обычно применяют не более пяти сеансов облучения с увеличением дозировки. Так, при первом сеансе применяют лишь две биодозы, на последнем — восемь. Длительность одной процедуры составляет десять-пятнадцать минут.
В самых запущенных стадиях развития болезни может применяться и хирургический метод лечения. Обычно он используется при появлении нагноений и стремительном прогрессировании воспалений. Операция проводится поэтапно:
- сначала вскрывается кожный покров, затем сами узлы;
- система подвергается дренажу;
- гной и ткани, подвергшиеся некрозу, удаляются;
После проведения операции пациенту требуется покой и отдых. В период реабилитации необходимо систематически проходить осмотры у лечащего врача и менять гигиенические повязки.
Народные методы терапии лимфаденита можно применять только как вспомогательные и только после прохождения консультации у лечащего врача. Среди наиболее популярных и безвредных:
- Отвар молодых сосновых почек. Сырье вместе с иглами в количестве двух столовых ложек добавляют в половину литра воды и проваривают в течение часа. Для эффективности и вкуса также можно добавить мед. Принимать средство рекомендуется два раза в сутки по стакану.
Состав приложить при помощи ватного тампона к пораженному участку слева или справа в зависимости от месторасположения.
В период лечения рекомендуется применять средства и витамины для поддержания иммунитета.
Почему воспаляются лимфоузлы у ребенка? Дети нередко подвергаются тем же инфекциям и патологиям, которые встречаются у взрослых. Для того, чтобы не допустить развитие болезни, необходимо своевременно обращаться в больницу. Успешность терапии зависит от правильного определения диагноза и следованию рекомендациям лечащего врача.
источник
В человеческом организме одновременно сосуществуют несколько важных систем: кровеносная, пищеварительная, лимфатическая. К последней относятся селезенка, вилочковая железа и костный мозг. У каждого из них своя роль: лимфоузлы, которые являются важной частью системы, работают сигнальными огнями всей иммунной системы.
Они пропускают через себя лимфу и отсеивают опасные токсины, а также оповещают весь иммунитет об опасности и начале патогенных процессов – они увеличиваются в размере, и начинается лимфаденит, который требует обследования и лечения.
Существует несколько видов лимфатических узлов по всему организму, но наиболее важны те, что расположены на шее, поскольку они первые принимают на себя удар токсинов и микробов.
Шейные в свою очередь разделяются на:
Их название обусловлено местами, где лимфоузлы на шее располагаются. Воспаляются лимфоузлы на шее чаще всего под челюстью – они становятся болезненными на ощупь и плотными по своей структуре. Очень часто можно услышать вопрос «Увеличились лимфоузлы на шее, что делать?», но мало кто знает, что причин этого, как и вариантов лечения, масса.
Как определить воспаление лимфоузлов на ощупь? На шее оно всегда характеризуется их увеличением, болезненностью при сглатывании и нажатии. Несмотря на однообразность симптоматики, вызывать подобные процессы могут различные причины.
Существует два вида шейного лимфаденита:
- острый – резкое ухудшение здоровья с сильной болью и покраснением горла, которое вызвано неблагоприятной (с вирусами и бактериями) флорой или травмой самого узла;
- хронический – развивается из-за проникновения слабых токсинов внутрь узла. При таком варианте органы увеличиваются в размерах до 2 раз, но при этом человек почти или вовсе не испытывает боли.
Лимфаденит также различается по характеру течения внутри органа:
- катаральный – характерен для начала инфекции, при этом ткани органа пропитываются плазмой крови;
- гиперпластический – это последняя стадия заболевания, на которой узел увеличивается из-за размножения в нем клеток иммунитета;
- гнойный — лимфаденит перерождается из острого, но сопровождается нагноением и гнойными высыпаниями на слизистых оболочках.
Для любого патологического процесса в узлах характерно их увеличение (на шее даже до размера грецкого ореха), при этом они становятся твердыми и упругими. Как определить воспаление лимфоузлов на ощупь и по ощущениям? Его симптомы:
- боль в области месторасположения данных органов;
- головокружение;
- плотная подвижная «горошинка» или припухлость до 5 см;
- болезненность структуры органа;
- покраснение кожи на шее;
- общая слабость;
- частая утомляемость;
- головная боль;
- отек шеи;
- резкое увеличение температуры до 37–38 градусов;
- болезненные ощущения при глотании;
- усталость;
- боль в суставах.
Почему воспаляются лимфоузлы? Это может быть обусловлено множеством причин, особенно если у человека ослаблен иммунитет. Чаще всего это реакция на вирусы и бактерии.
- стафилококки;
- микробактерия туберкулеза;
- возбудители сифилиса;
- гонококки;
- бруцеллы.
Лимфаденит может стать сопутствующим или побочным заболеванием при:
- Инфекционных болезнях (грипп, ОРВИ, ангина, дифтерия, корь, свинка, мононуклеоз, СПИД).
- Инфекциях в ротовой полости (кариес, нагноение в зубе или десне, стоматит).
- Аутоиммунных патологиях (артрит, синдром Шегрена, разрушение соединительной ткани).
- Онкозаболеваниях.
- Нарушениях иммунной системы и заболеваниях щитовидной железы.
- Аллергиях.
- Травмах.
Узлы могут опухать после прививок, в частности, после прививки БЦЖ.
Увеличение и боль при данном заболевании не опасны для жизни, хотя неприятны по ощущениям. Но если одновременно с этим увеличивается вилочковая железа – это опасный сигнал серьезной патологии.
Как лечить лимфоузлы на шее? Следует начать с постановки правильного диагноза. Для этого необходимо посетить терапевта и провести первоначальный осмотр.
После осмотра и сбора анамнеза терапевт может направить пациента к узкому специалисту – отоларингологу, стоматологу, онкологу или инфекционисту, который соберет необходимые анализы и скажет, чем и как лечить воспаление лимфоузлов на шее.
К методам диагностики данного заболевания относят:
- общий анализ крови;
- УЗИ;
- ПЦР-исследование крови;
- биопсию;
- пункцию.
Чем лечить воспаление лимфоузлов на голове? Лечение лимфаденита зависит от его вида и стадии, но самое главное – от причины:
- Если причина стоматологическая, то ее следует устранить и провести медикаментозную терапию вместе с физиотерапевтическими методами: прогреванием и лазеротерапией. Если причина в молочности ротовой полости, следует принимать препараты «Дифлюкан», «Клотримазол» или «Вориконазол».
- Бактериальная причина лечится курсом антибиотиков, а в случае серьезных осложнений (абсцесса или аденофлегмоны) – хирургическим вмешательством.
- Инфекционное – препаратами интерферонов и курсами иммуноглобулинов. При этом лимфаденит как самостоятельное заболевание при одновременном течении кори, скарлатины или краснухи не лечится.
- Если причина в инфекционном мононуклеозе, то пациенту выписывают интерфероны «Виферон» или «Циклоферон», а также иммуноглобулины.
- Если проблема вызвана вирусом герпеса, то пациенту назначают «Ацикловир» в таблетках.
- В случае онкологических причин только онколог выбирает тактику лечения: оперативное вмешательство, медикаментозное лечение, лучевая или химиотерапия.
- Системные заболевания подвергаются лечению подавляющими аномальную активность препаратами по рецепту врача-ревматолога.
Именно из-за различных причин и факторов, вызывающих опухание и нагноение данных органов лимфатической системы, нельзя заниматься самолечением, поскольку это может привести к очень серьезным проблемам со здоровьем.
Можно ли греть лимфоузлы на шее? Однозначный ответ на этот вопрос нельзя дать, но в любом случае приступать самостоятельно к прогреванию не стоит.
Лучше всего посоветоваться с лечащим врачом, поскольку некоторые разновидности абсцессов греть категорически нельзя из-за того, что инфекция начинает быстро распространяться по всему организму.
Прогреванием можно заниматься только после установления точного диагноза и с одобрения лечащего врача.
Врачи разрешают прогревания только на начальных стадиях заболевания как вспомогательный способ лечения, но все же чаще советуют воздержаться от этого. Оно не приносит должного результата, и лечить воспаление лимфоузлов на шее таким способом не стоит.
Его всегда можно заменить на более эффективные методы – медикаменты и физиотерапию. Основным способом лечения является прием иммуномодуляторов, антибиотиков, противовирусных препаратов и других. Прогревания в домашних условиях можно делать тремя методами:
- йодная сетка;
- теплая соль;
- спиртовые компрессы.
Но лучше всего, если это сделает специалист ультразвуком или магнитотерапией. Прогревания можно делать только сухим способом, без паровых ингаляций и только на первоначальных стадиях хронического лимфаденита. Острая форма абсолютно исключает прогревания.
Противопоказаниям к прогреванию являются:
- онкологические заболевания;
- доброкачественные опухоли;
- абсцессы;
- высокая температура;
- острая форма.
При таких состояниях прогревание опухших участков может привести к быстрому распространению инфекции и прочим побочным эффектам (ознобу, лихорадке, обморокам и пр.). Боле того, возможен даже летальный исход.
Как и в случае с прогреванием, накладывать компресс на лимфоузлы на шее можно лишь с одобрения лечащего врача.
Компрессы также являются вспомогательным лечением и готовятся на основе растительных экстрактов:
- Сок чистотела смешать с кипяченой водой в равных пропорциях и смочить в растворе марлю. Приложить к больной области и накрыть пленкой. Оставить на 1 час.
- Измельченные листья перечной мяты положить в марлю и зафиксировать на шее с помощью бинта. Оставить на пару часов.
- Настойку пурпурной эхинацеи развести с водой в равной пропорции и прикладывать смоченную в растворе марлю к пораженной зоне.
Применять спиртовые компрессы на опухшую область категорически запрещено! Также в рамках лечения полезно будет:
- пить сок алоэ, разведенный в воде;
- полоскать горло ромашковыми и мятными отварами;
- полоскать горло содово-соляным раствором.
Чтобы избежать проблем, следует внимательно следить за состоянием ротовой полости, вовремя лечить простудные и инфекционные заболевания, а также заниматься укреплением иммунитета.
Патологические процессы в одном лимфатическом узле еще не говорит о серьезной аномалии, но и его не стоит игнорировать. А если воспалились лимфоузлы на шее и в других местах, то немедленно стоит обратиться за медицинской помощью. Своевременное обращение к врачу и лечение поможет избежать множества неприятностей со здоровьем в будущем.
источник
Пожалуй, каждый хоть раз сталкивался с проблемой увеличения шейных лимфоузлов. Иногда это проявление серьезных проблем в организме. Однако причин для лимфаденита на шее существует огромное количество. Чаще всего воспаление лимфоузлов получается при попадании различных инфекций в организм, а по мере выздоровления они возвращаются к нормальному размеру. Лечение лимфаденита разнообразное и комплексное.
Причин для воспаления лимфоузлов на шее множество. Иногда это проявляется как самостоятельная болезнь. Однако обычно – это симптом какого-либо другого заболевания.
Лимфоузлы шеи воспаляются при патологических процессах в районе шеи, близлежащих местах, то наиболее частыми причинами шейного лимфаденита обычно бывают:
- Инфекционные болезни: ОРВИ, ветрянка, грипп, туберкулез, герпес, скарлатина, сифилис, ВИЧ.
- Инфекции головы и шеи: гнойные болезни (фурункул, карбункул), паротит.
- Различные ранения головы и шеи.
- Болезни уха: отит.
- Воспалительные процессы во рту и горле: ангина, тонзиллит, фарингит, кариес, гингивит, стоматит.
- Болезни системы крови: лимфогранулематоз, лейкоз.
- Онкологические заболевания.
- Травмы лимфоузлов шеи.
- Аллергические реакции.
Точную причину воспаления лимфатических узлов на шее должен устанавливать доктор.
Так как причиной является воспаление, то симптомы выглядят следующим образом:
- Увеличение узлов на шее. Величина при этом может быть разная: от горошины до перепелиного яйца. В редких случаях – до размера яйца.
- Изменяется плотность узлов- они твердеют, становятся плотными, а при нагноении – узел становится мягким.
- Болезненность при прощупывании узла и глотании.
- В области воспаленного узла отмечается покраснение кожи.
- Общие проявления: слабость, повышенная температура тела, вялость, головная боль.
Указанные симптомы, как правило, являются общими для разных заболеваний. Для выявления конкретной болезни следует обратиться к специалисту.
Воспаление лимфоузлов на шее не повод для паники и необязательно является грозным симптомом. Однако имеются неблагоприятные признаки, при которых поход к врачу нельзя откладывать:
- Воспаление с острой болью в узле – признак нарастающего воспалительного процесса.
- Уплотнение лимфоузлов в течение дней или более может быть признаком онкозаболеваний.
- При длительном повышении температуры тела, что сочетается с постепенным увеличением лимфоузлов.
- Множественное (или группами) увеличение лимфоузлов.
- Узлы невозможно сместить, когда они спаиваются с кожей или жировой клетчаткой.
В указанных случаях нельзя медлить. Нужно обязательно проконсультироваться у специалиста.
Медикаментозное лечение прежде всего это антибиотики. Назначают препараты группы цефалоспоринов, пенициллинов. Перечь таких лекарств очень велик. Подбирать точные названия вместе с дозировками должен делать врач после прохождения обследования и в зависимости от клинической картины.
Чтобы снять и уменьшить воспаление доктор назначает нестероидные и гормональные противовоспалительные препараты. Они имеют противопоказания, ряд побочных эффектов, поэтому не рекомендованы для самолечения. Без совета специалиста не стоит менять дозы и длительность лечения.
В случае нагноения воспаленных лимфатических узлов используют хирургическое лечение. Хирург вскрывает очаг, удаляет гной, очищает рану. Иногда приходится удалять узлы. После операции обязательно назначают антибиотики.
Кроме антибактериальных препаратов используются поливитамины, иммуностимулирующие и иммуномодулирующие лекарства. Особенно важно лечить болезнь назначением витамина С в достаточных дозах. Для ускорения заживления используют гепариновую мазь.
Иногда нужно делать компрессы с димексидом и противовоспалительными препаратами. Димексид сам по себе обладает противовоспалительным действием. Но при смешивании его с другими лекарствами, они способны быстрее и глубже проникать в воспалённые ткани шейных узлов.
Больному назначают постельный режим, обильное питье, лечение диетой с высоким содержанием витаминов. Нельзя допускать переохлаждения и находиться на сквозняках.
Еще одним классическим способом лечения является физиотерапия. Используется УВЧ-терапия, обладающая эффектом сухого тепла. Электрофорез и гальванизация – это методы введения в организм лекарств с помощью электрического тока. На шее местно используют лазеротерапию.
Лечение народной медициной делается растительными настойками и отварами. Готовые аптечные настойки разводят водой и употребляют. Также популярностью пользуется самостоятельное приготовление по народным рецептам:
- настойку эхинацеи разводят в пропорции 10 капель на 50 мл воды. Пить не меньше 4-х раз в день;
- чтобы получить сироп эхинацеи нужно к 300 мл воды добавить 4 столовые ложки высушенного корня. После этого прокипятить 15 минут на малом огне и прибавить 1/4 стакана мяты. Дать настояться 5 минут и добавить мед. Принимать два-четыре раза в день по 2-4 чайных ложки;
- лечение соком алое: свежий сок пьют ежедневно по 2 чайных ложки;
- делают легкий массаж лимфоузлов с эфирными маслами лаванды, эвкалипта или чайного дерева;
- одну столовую ложку иголок молодой сосны залить 500 мл воды, прокипятить до получения 300 мл готового отвара. Пить нужно горячим по 100 мл за час до еды;
- средство из листков черной смородины используют при туберкулезе лимфоузлов. Для этого берут два стакана воды, добавляют три столовых ложки листков и заваривают. Дать настояться и принимать по трети стакана до еды;
- издавна известно, что для лечения хорошо помогает свекла и ее сок. Свежий свекольный сок выдерживают в открытой посуде несколько часов и пьют. Делать это нужно за час до еды;
- эффективно будет лечить отвар из лугового шалфея. Для этого к 2 столовым ложкам добавляют стакан кипятка, варят на слабом огне около 2 минут. Процеживают, остужают и пьют по 1-2 столовой ложке;
- травяным чаем из ромашки, мяты или календулы делать орошения горла несколько раз в день;
- для получения отвара из черники 5 граммов ягод заливают 250 мл кипятка. Полученный отвар пить по 2 чайных ложки перед едой.
- из простых рецептов применяют смесь листьев смородины, полыни, цветов лаванды и бузины. Все эти растения смешивают в равных частях, перемалывают и настаивают в термосе на протяжении ночи. С утра пьют вместо чая;
- лечить воспаление поможет сосновый сироп, которые надо принимать с утра;
- для лечения отваром из листьев грецкого ореха надо делать примочки или добавлять отвар в ванну при купании;
- лечение диетой: важно есть продукты, богатые витаминами и фитонцидами: лук, чеснок, лимон, клюкву.
Такое лечение подойдет для легкого варианта лимфаденита на шее у взрослых. Народная медицина используется как дополнение и не является основной. Перед началом такого лечения необходимо непременно получить одобрение специалиста, так как народные средства иногда вызывают аллергию.
Многие думают, что лечить лимфаденит нужно разогреванием или активным массажем воспаления на шее. Это делать категорически запрещено! Растирания лишь усилят воспаление. Запрещено проводить любые самостоятельные разогревания: теплые компрессы, грелки, прикладывание вареного картофеля. Такие согревания вызывают распространение инфекции и в результате – заражение крови. А также нельзя делать сетки из йода.
Воспалившиеся лимфатические узлы на шее это признак какой-либо болезни организма. А любую болезнь, как известно, легче предупредить, чем лечить. Врачи советуют закаляться, избегать переохлаждения, вовремя лечить простудные инфекции. Если же избежать появления этого симптома не удалось, стоит обязательно обратиться к доктору и начать лечить недуг традиционными и народными методами.
источник
Шейный лимфаденит у детей – локальное воспаление лимфоузла в районе шеи, вследствие проникновения в лимфаток инфекции. Защитные системы организма блокируют её в лимфоузлах. Многие называют вирусное или бактериальное поражение крупных лимфоузлов в районе шеи «воспаленным лимфоузлом».
У детей, такое воспаление является нормальным, ведь их иммунитет формируется и только ищет способы борьбы с инфекцией. Симптомы лимфаденита шеи сигнализируют о естественной борьбе детского иммунитета с атакующими его болезнетворными микроорганизмами.
Наибольшее количество случаев лимфаденитов у детей возникает осенью и зимой, вследствие обострения роста инфекционных заболеваний. Наиболее распространёнными причинами заболевания являются:
- бактериальная, вирусная инфекция носа, горла или кожи;
- болезни зубов, которым в основном подвержены дети после 6 лет;
- инфекции сопровождающиеся характерным поражением лимфатической системы – инфекционный мононуклеоз, бруцеллез, актиномикоз, туберкулез, сифилис и др.;
- заболевание крови;
- непосредственно повреждения лимфоузлов в результате травмы.
Симптомы шейного лимфаденита обычно видны невооруженным глазом. Однако, если ребенок грудной, то определить, что у него воспалены шейные лимфоузлы крайне сложно по причине их малого размера. А вот примерно с одного годика уже вполне можно понять их состояние. Симптомы, при которых необходимо обращаться к доктору:
- частая головные, шейные боли;
- температура тела повышается до 38,5+ градусов;
- сильная интоксикация (свойственна грудничкам); пропадает аппетит;
- отек шеи.
Увеличение лимфоузлов на шее, успевшее приобрести хроническую форму, протекает без повышения температуры, при пальпации болезненных ощущений не наблюдается.
Чтобы в краткие сроки избавить малыша от этой проблемы, нужно определить его источник, сдав анализ крови. При возникновении первых симптомов, когда заболевание находится в начальном состоянии, лечение можно проводить на дому, госпитализация не обязательна.
Повышенное содержание лейкоцитов в крови – говорит о наличии в организме инфекция о борьбе с ее источником.
Лечение применимое в домашних условиях:
- если нет температуры протереть воспаленное место спиртом (при повышенной – лечение данным методом делать нельзя);
- давать ребенку противовоспалительные препараты;
- необходимо повышенное употребление витаминных и иммуномодулирующих препаратов для детей;
- соблюдать повышенные правила гигиены, не допускать попадания инфекций во внешние повреждения кожи.
Физиотерапия для детей состоит из электрофореза и УВЧ-терапии.
- Электрофорез – введение лекарств через кожу и слизистые, с помощью электротока.
- УВЧ-терапия – воздействие высокочастотным магнитным полем на иммунную систему человека.
Когда у ребенка простуда или грипп и в результате бактериальной инфекции и имеются признаки лимфаденита, то очень эффективно лечение средствами и рецептами народной медицины.
Лечение любого воспаления основано на обильном питье для восполнения водного баланса. Приобретите в аптеке спиртовую настойку эхинацеи. В половину стакана тёплой воды накапать 30 капель эхинацеи и пить три раза в день.
Для приготовления компресса разведите настойку эхинацеи наполовину с водой. Прикрепите с помощью мягкого шарфа, смоченную в этом растворе марлю к больному месту. Между шарфом и компрессом положите кусочек полиэтиленовой плёнки.
Лечение травяными компрессами снимает воспаление. Нам понадобится следующие ингредиенты в измельчённом виде: трава зверобоя, ореха, тысячелистника, и омелы. Берём по одной чайной ложке каждого ингредиента, насыпаем в кастрюлю и заливаем стаканом воды. Ставим на огонь и варим на медленном огне в течении 5 минут.
Данный компресс применяется на ночь в течении двух недель.
Лечение чистотелом хорошо помогает от воспаления лимфоузлов. Чистотел – является лечебным растением, многие выращивают его в качестве домашнего цветка. Перед употреблением его обязательно нужно промыть, порезать ножом и отжать через медицинскую марлю в количестве равном одной столовой ложке.
После этого нужно смешать содержимое ложки с половиной стакана медицинского спирта или водки. Перед использованием жидкость должна настоятся сутки в темном месте. Перед применением сложите марлю в четыре раза, пропитайте в настойке из чистотела, примотайте к шее ребенка шерстяным шарфом или тканью.
- внимательно следить за гигиеной ротовой полости;
- обрабатывать порезы и раны антисептиками;
- своевременно реагировать на дискомфорт в области шейных лимфоузлов.
источник
Выделяют много болезней, которые могут привести к воспалению лимфоузлов на шее. Важно вовремя установить истинную причину состояния и начать лечебную терапию. Так как лимфоузлы шеи расположены недалеко от структур головного мозга, то воспаление быстро может перейти на них и вызвать серьезные болезни. При любых формах лимфаденита отмечается воспаление и увеличение лимфатических узлов.
Лимфоузлы являются важным звеном в системе иммунитета. Они помогают перебороть попавшую в организм инфекцию. Выглядят в виде небольших узелков бобовидной формы. Внутри находятся соединительные перегородки в виде сеточки, между ними находятся лимфоциты и лимфоидная ткань. Они располагаются на пути тока лимфы, как фильтры.
Лимфаденит — это воспаление шейных лимфатических узлов. Иммунитет предупреждает о том, что организм сам не в силах справиться с инфекционной болезнью.
На шее локализуется большое число лимфатических узлов. Они становятся участниками биохимических процессов, формируют дополнительные защитные клетки, стимулируют обновление клеток внутренних органов, препятствуют распространению в организме микробов.
Одной из реакций организма на возбудителей инфекций является увеличение лимфоузлов на шее. Становятся плотными, теряют эластичность и начинают причинять боль. В нормальном состоянии лимфатические узлы на шее едва заметны на ощупь, их размеры около 4–7 мм. По консистенции они мягкие, двигаются, не соединены друг с другом и не причиняют боли.
Часто лимфоузлы становятся большими в результате воспалительного очага, возникшего в соседних органах. Негативно влиять на работу узлов могут стафилококки, стрептококки. Продукты жизнедеятельности этих болезнетворных микроорганизмов легко попадают вместе с кровью и лимфой в лимфоузлы.
Иногда лимфаденит выявляется как первичное заболевание, когда инфекция через открытую рану или слизистую поверхность проникает непосредственно в сам лимфоузел шеи (наличие ран, фурункулов). Причин увеличения лимфоузлов на шее много:
- вирусные болезни (грипп, ОРВИ);
- заболевания ЛОР-органов (гайморит, ангина, отит, фарингит);
- болезни ротовой полости;
- кожные заболевания: экзема, атопический дерматит;
- грибковая инфекция;
- опухоли;
- повреждение шейных узлов;
- снижение иммунитета.
Реже болезненные состояния на шее могут стать следствием заболеваний органов эндокринной системы и патологий соединительной ткани. О специфической форме лимфаденита говорят в том случае обнаружения туберкулеза, сифилиса, гонореи.
Общими проявлениями для всех форм лимфаденита шеи являются:
- отек и покраснение места, где локализуется воспаленный лимфоузел;
- высокий подъем температуры;
- отсутствие аппетита, быстрая утомляемость, сонливость, боль в голове, симптомы развиваются в ответ на продукты жизнедеятельности, выделяемые микробами;
- в тяжелых случаях развивается тахикардия;
- боль появляется во время поворотов, жевания.
Симптомами острого шейного лимфаденита становятся:
- болевые ощущения в голове и шее, которые усиливаются при наклонах, жевании;
- размеры лимфоузлов увеличиваются;
- в тяжелых случаях воспаленные узлы соединяются между собой и с соседними тканями;
- помимо боли в шее, присоединяются боли в голове, тошнота, слабость.
При хроническом шейном лимфадените узлы становятся плотными, но при этом они подвижные, редко причиняют боль и не сливаются в группу. Пациент выглядит вялым, сонливым, температура не поднимается.
Со временем лимфоидная ткань заменяется соединительной, нарушается движение лимфы, появляется сильный отек, который мешает движению.
Если увеличенные узлы на шее сопровождаются сильной болью, обширным отеком, высоким подъемом температуры тела, затрудненным дыханием, учащенным сердцебиением, нужно срочно вызвать скорую помощь.
Если воспалился лимфоузел на шее, перед тем как лечить, нужно узнать причину такого состояния. Первоначально нужна консультация терапевта. Возможно, потребуется помощь узких специалистов. Диагноз ставят на основе осмотра и ощупывания очага воспаления, а также на основе результатов исследований.
Для уточнения диагноза могут потребоваться данные рентгена, биопсии, УЗИ, МРТ, КТ, гистологический анализ. В обязательном порядке нужно будет сдать анализ крови и мочи.
Препараты в рамках терапии должен назначать только врач. Нельзя заниматься самостоятельным лечением. Даже средства народной медицины можно использовать после консультации врача и выявления основной причины воспаления.
В борьбе с лимфаденитом могут пригодиться следующие эффективные народные методы:
- Укрепить организм поможет сок алоэ, кроме этого, растение обладает антибактериальным действием. Сок пьют перед завтраком по 30 мл.
- Уменьшить боль и снять отек поможет лепешка из лука и дегтя. Печеный лук измельчают и смешивают с аптечным дегтем. Лепешку прикладывают к воспаленному участку и оставляют на ночь.
- Для укрепления иммунитета используют настойку эхинацеи, одновременно она обладает антибактериальным свойством. Принимать нужно 2–3 раза в день по 20 капель.
- Справиться с воспалением помогают компрессы из мяты. Необходимо взять несколько листочков растения, измельчить и полученную кашицу приложить к участку на 2–3 часа.
- Отвары из противовоспалительных трав (ромашка, зверобой, душица, чабрец) можно пить или прикладывать к пораженному месту.
Запрещено при воспалении лимфоузлов на шее их массажировать, накладывать йодную повязку или рисовать йодную сетку. К месту локализации воспаления нельзя прикладывать тепло. Это провоцирует переход инфекции на соседние здоровые участки.
После выяснения истинной причины воспаления начинают мероприятия по ее устранению. Как только инфекция будет вылечена, лимфатические узлы приходят в норму. Иногда требуется провести мероприятия для повышения иммунитета.
В большинстве случаев лечение консервативное. Нужно как можно меньше действий совершать шеей, лучше отказаться от прогулок. Назначают антибиотики, иммуномодуляторы, витаминно-минеральные комплексы и физиотерапевтические сеансы. Эффективными являются сеансы электрофореза, гальванизации, ультразвука.
Во время лечения воспаления лимфоузлов на шее специалисты назначают следующие группы лекарств:
- противовоспалительные препараты, например, Нимесулид, Нимесил;
- противоаллергические средства;
- противомикробные лекарства: Левомеколь, Бисептол;
- противовирусные лекарства: Ацикловир, Арбидол, Римантадин, Кагоцел;
- назначаются антибактериальные препараты: Амоксиклав, Азитромицин, Цефтриаксон, Клиндамицин.
- противогрибковые средства: Флуконазол, Клотримазол;
- иммуномодуляторы: Виферон, Иммунал, Циклоферон.
При гнойных формах лимфаденита приходится применять оперативное вмешательство. Гнойное образование на шее вскрывают, очищают и дезинфицируют и после этого назначают антибиотики.
К приему антибиотиков нужно отнестись серьезно. Не стоит самостоятельно увеличивать или снижать дозировку. Курс приема составляет не меньше 7 дней. Нельзя прекращать лечение даже после улучшения самочувствия.
Если не было проведено правильное лечение, появляется риск развития осложнений. В области воспаления лимфоузла на шее может появиться нагноение. Есть и другие последствия, чем опасно воспаление лимфоузлов на шее:
- развитие некроза тканей;
- появление абсцесса;
- заражение крови;
- свищи, инфильтраты;
- тромбофлебиты соседних тканей.
Заподозрить осложнение можно по следующим проявлениям:
- высокий подъем температуры на протяжении длительного времени, озноб;
- дыхание затрудняется;
- беспокоит чувство слабости, сонливости;
- на теле можно обнаружить сыпь и пятна;
- острая боль в голове и сильное головокружение;
- тошнота и рвота, расстройство стула.
Лимфаденит шеи может вызвать воспаление оболочек головного мозга и повышается риск развития менингита, энцефалита. Состояние не только может навредить здоровью, но и может стать причиной летального исхода.
Очень часто увеличенный лимфоузел может появиться в результате продувания шеи. В этом случае боль и дискомфорт появляются справа или слева. Чтобы не допустить подобных неприятных симптомов нужно шею защищать от сквозняков и держать в тепле при плохой погоде.
В профилактических целях нужно обязательно соблюдать следующие рекомендации:
- не стоит допускать травмирования кожных покровов;
- после получения ссадин и ран, их нужно обработать антисептиками;
- правильно и вовремя вылечивать любые инфекции в организме;
- своевременное вскрытие гнойных ран на коже;
- своевременное выявление туберкулеза, сифилиса, гонореи;
- укрепление иммунитета (правильное питание, прием витаминов, закаливание, правильное и регулярное закаливание);
- соблюдение личной гигиены.
Если лимфатические узлы воспаляются периодически, необходимо пройти комплексное обследование, которое поможет выявить истинную причину проблемы.
Для устранения хронического воспаления в горле (тонзиллита, фарингита) и укрепления иммунитета проводят оздоровление на клеточном уровне с помощью физиотерапии. Широко используются процедуры с лазером, ультразвуком, электрофорез, УВЧ.
источник