Облитерирующий атеросклероз (ОА) сосудов нижних конечностей – одно из проявлений общего атеросклеротического процесса. Это очень распространенное заболевание – им страдает каждый 10-й мужчина в возрасте стершее 60 лет. Опасность его в том, что в большинстве случаев больные, страдающие данной патологией, о ней не подозревают, а на ранних стадиях болезни занимаются самолечением (конечно же, безуспешным). Обращаются за помощью к врачам они уже тогда, когда патологический процесс становится необратимым и пораженная конечность испытывает состояние критической ишемии. В такой ситуации спасти ноги уже невозможно – больному рекомендуют ампутацию. Чтобы избежать инвалидизации по поводу ОА, каждый человек должен знать о том, что представляет собой это заболевание, почему оно возникает и как проявляется, а также о принципах его диагностики и комплексного лечения, не последнее место в котором занимает физиотерапия. Именно эти вопросы и будут освещены в нашей статье.
Как было сказано выше, данная патология представляет собой распространение общего атеросклеротического процесса на артерии нижних конечностей – терминальный отдел аорты, подвздошные, бедренные, подколенные артерии и артерии стопы.
Ведущей причиной заболевания является дисбаланс липидного состава крови, а факторами риска, имеющими значение в данном случае, являются:
- пол – мужской;
- вредные привычки, особенно курение;
- неправильное питание – употребление большого количества жирных продуктов;
- гипертоническая болезнь;
- нарушение обмена углеводов (сахарный диабет).
Основные морфологические изменения при ОА сосудов ног возникают в интиме (внутренней оболочке) артерий. На ее поверхности откладываются холестерин и капельки жира – образуются пятна желтоватого цвета. Вокруг этих участков через некоторое время появляется соединительная ткань – формируется склеротическая бляшка. Она накапливает в себе и на себе липиды, тромбоциты, фибрин и соли кальция, в результате чего в ней рано или поздно нарушается кровообращение. Бляшка постепенно отмирает – в ней появляются полости, именуемые атеромами, которые заполнены распадающимися массами. Стенка этой бляшки становится очень хрупкой и при малейшем воздействии на нее крошится.
Крошки распавшейся бляшки попадают в просвет сосуда и с кровотоком распространяются в сосуды нижележащие – имеющие меньший диаметр просвета. Это приводит к эмболии (закупорке) просвета, результатом чего является критическая ишемия конечности в виде гангрены.
Кроме того, бляшка крупного размера частично перекрывает просвет сосуда, в результате чего нарушается ток крови в части тела, лежащей дистальнее расположения бляшки. Ткани испытывают хронический недостаток кислорода, у пациента возникают боли в мышцах, чувство холода в пораженной конечности, а позднее формируются и трофические язвы – труднозаживляемые дефекты кожи. Эти изменения причиняют больному мучительные страдания – порой его состояние ухудшается настолько, что он сам умоляет врача провести ампутацию пораженной части конечности.
В течение нескольких лет с момента начала патологического процесса он может протекать бессимптомно снаружи, но прогрессирует внутри сосуда. В отдельных случаях болезнь дебютирует симптомами тромбоза.
Главный признак этой патологии – боль в области нижних конечностей, появляющаяся при физической нагрузке – так называемая перемежающаяся хромота. Интенсивность боли зависит от того, на каком уровне произошла частичная окклюзия (закупорка) сосуда. При поражении атеросклеротическим процессом терминального отдела аорты и одной или обеих подвздошных артерий боль охватывает всю конечность, начиная с области ягодиц и бедер – это состояние получило название «высокая перемежающаяся хромота». Кроме того, таких больных беспокоит снижение потенции и недержание газов, являющиеся следствием хронической недостаточности кровообращения в области половых органов и мышц малого таза. В случае же частичной окклюзии бедренной, подколенной или артерии голени перемежающуюся хромоту считают низкой, она проявляется болями в области мышц голени либо стопы.
Итак, боли появляются в процессе ходьбы, а исчезают после того, как человек остановится, чтобы отдохнуть. Усиливается хромота во время подъема в гору или по лестнице. Также больных беспокоит повышенная чувствительность ног к холоду, зябкость, ощущение онемения в области стоп. Ноги становятся бледными вплоть до цвета слоновой кости.
На последующих стадиях развития болезни кожа пальцев и собственно стоп приобретает синюшный оттенок, развиваются трофические расстройства – сухость, шелушение кожи нижних конечностей, снижение ее оволосения, нарушение роста ногтей.
При пальпации сосудов ноги обнаруживается резкое снижение пульсации их ниже места окклюзии.
На поздних стадиях ОА боли беспокоят человека не только при ходьбе, но и в покое, причем после приема анальгетиков состояние его не улучшается. Появляются трофические язвы, которые причиняют больному массу страданий, а затем развивается и гангрена. Все эти состояния свидетельствуют о критической ишемии конечностей – о том, что в этих областях ног кровообращение минимально или полностью отсутствует.
В зависимости от степени выраженности симптоматики различают 4 стадии хронического нарушения кровообращения:
- I – у больного определяются начальные признаки заболевания – ощущение похолодания в нижних конечностях, чувство ползания мурашек, зябкость, потливость, бледность кожи, чувство усталости в мышцах голени при продолжительной ходьбе.
- IIА – развивается перемежающаяся хромота – появляется чувство скованности, усталости и боли сжимающего характера в области икроножных мышц. Как правило, жалобы у больного возникают при продолжительной ходьбе – на расстояние более 200 м.
- IIБ – перемежающаяся хромота прогрессирует – симптомы, описанные в пункте IIА появляются раньше, при прохождении расстояния менее 200 м.
- III – больной отмечает боли высокой интенсивности в области икроножных мышц, возникающие вне связи с физической нагрузкой, в состоянии покоя.
- VI – развиваются трофические нарушения, язвы и гангрена дистальных отделов нижней конечности.
На основании жалоб больного, анамнеза его жизни и заболевания специалист заподозрит наличие у него ОА сосудов нижних конечностей. Чтобы подтвердить или опровергнуть этот диагноз, пациенту будут назначены следующие методы диагностики:
- Беговая дорожка или тредмил – с целью точного определения расстояния, по прохождении которого у пациента возникает болевой синдром в конечностях.
- Ультразвуковая допплерография сосудов конечностей, во время которой вычисляют и лодыжечно-плечевой индекс или ЛПИ – это скрининговый метод исследования, позволяющий обнаружить факт поражения артерий и определить, на каком приблизительно уровне оно произошло. ЛПИ определяют путем измерения систолического давления на берцовой артерии и на плечевой. Соотношение этих показателей в норме более чем 1.0 и снижается при ОА. В случае критической ишемии конечности ЛПИ равен или менее 0.4.
- Транскутанное (чрезкожное) определение напряжения кислорода в нижних конечностях свидетельствует о степени расстройств кровообращения.
- Ультразвуковое сканирование артерий с цветным доплеровским картированием позволяет достоверно определить факт наличия сужения сосуда, степень и протяженность его.
- Рентгеноконтрастная аортоартериография – по результатам именно этого исследования врач определяется с тактикой лечения ОА у конкретного больного.
- Исследование артерий вне области нижних конечностей. Поскольку атеросклероз – процесс системный, обнаружение выраженных изменений в сосудах иной локализации (например, в сосудах сердца) может в той или иной степени повлиять на тактику лечения – изменить ее.
Целью лечения больных ОА является предотвращение прогрессирования или хотя бы стабилизация атеросклеротического процесса и улучшение (а в идеале – полное восстановление) тока крови в артериях пораженной конечности. На I-II стадиях заболевания используют в основном консервативные методы лечения, а в более запущенных случаях проводят некрэктомию (иссечение тканей, которые отмерли по причине отсутствия кровоснабжения) и ампутацию конечности.
Очень важным моментом в терапии ОА является предотвращение воздействия на организм факторов, способствующих развитию этой патологии, а именно:
- полный отказ от курения;
- диета, способствующая нормализации липидного состава крови (потребление минимума соли и насыщенных жирных кислот, акцент в питании на овощи, фрукты, нежирное мясо и рыбу, крупяные блюда);
- физическая активность (больному рекомендована ходьба продолжительностью от 30 до 45 минут каждый день; если во время ходьбы он отмечает появление болей или иных неприятных ощущений в конечностях, ему следует остановиться и отдохнуть до их исчезновения, после чего ходьбу продолжить; в дополнение к ходьбе рекомендованы такие виды спорта, как езда на велосипеде и плавание).
Больному ОА могут быть назначены следующие препараты:
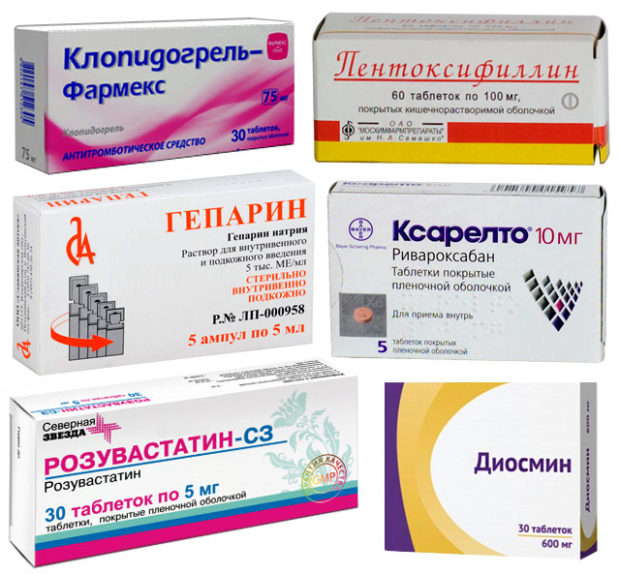
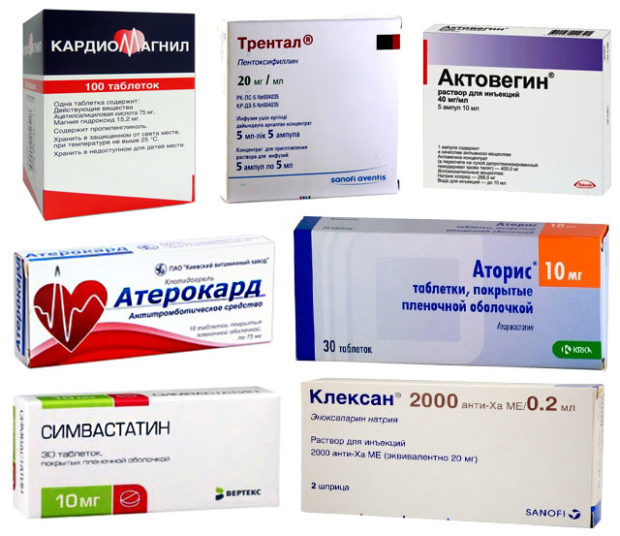
- ацетилсалициловая кислота (Кардиомагнил) или клопидогрель (Плавикс) – разжижают кровь, предупреждая развитие тромботических осложнений;
- статины (аторвастатин (Аторис, Атокор), симвастатин (Вабадин, Вазилип)) – нормализуют липидный состав крови, предупреждая прогрессирование атеросклеротического процесса;
- сулодексид (Вессел Дуэ) – предупреждает тромбообразование и снижает уровень содержания в крови атерогенных липопротеинов;
- пентоксифиллин (Трентал) – улучшает текучесть крови и оказывает ряд эффектов, способствующих активизации кровотока в конечностях;
- гинкго билоба (Билобил) – стимулирует обменные процессы в тканях организма;
- вазодилататоры (никотиновая кислота, ксантинола никотинат) – расширяют периферические сосуды, улучшая кровоснабжение тканей конечностей.
Кроме того, в случае необходимости больному назначают адекватную гипотензивную (снижающую артериальное давление) и сахароснижающую терапию.
В тяжелых случаях – при неэффективности консервативных методов лечения, а также на поздних стадиях заболевания – врач решает вопрос о возможности проведения хирургического вмешательства.
В зависимости от клинической ситуации, с целью улучшения состояния больного могут быть проведены следующие операции:
- баллонная ангиопластика (расширение суженного участка сосуда специальным устройством, которое вводится в сосуд и раздувается в нем);
- стентирование артерии (установка в области сужения сосуда металлического каркаса – стента, препятствующего ее сужению);
- удаление внутреннего патологически измененного (с атеросклеротической бляшкой) слоя сосуда;
- создание дополнительного пути тока крови – в обход суженного атеросклерозом участка или шунтирование;
- удаление окклюзированного участка сосуда и замена его протезом (протезирование);
- ампутация (в случае, если все методы лечения, ранее проводимые, оказались неэффективны, нарастает ишемия конечности, прогрессирует гангрена) – уровень ее определяется строго индивидуально в зависимости от уровня поражения сосуда;
- симптоматические хирургические вмешательства (симпатэктомия, реваскуляризирующая остеотомия, артериализация венозного русла и другие).
Физические методы лечения являются составляющей комплексного лечения ОА сосудов нижних конечностей. Их целью является улучшение микроциркуляции в мышцах, испытывающих недостаток кислорода и развитие системы коллатералей, способствующих активизации кровообращения в части конечности ниже места сужения артерии.
Больному могут быть назначены следующие методы физиолечения:
- диадинамотерапия на сосудисто-нервный пучок нижних конечностей и область вегетативных узлов, расположенных паравертебрально – по обе стороны позвоночника (процедура длится 10-12 минут, проводится каждый день, курс лечения – 10 процедур, повторить которые рекомендуется еще через 1 месяц);
- амплипульстерапия (ее назначают при склонности организма больного к спазму сосудов и в случае ишемии II и III стадии по вышеописанной классификации; одна процедура длится в течение 5 минут, проводится каждый день; курс лечения состоит из 10-12 процедур с рекомендацией повторить его через 1 месяц);
- лазеротерапия (проводят внутрисосудистое облучение крови гелий-неоновым лазером; процедура длится 30 минут, проводится 1 раз в 1-2 дня; курс лечения состоит из 8-10 сеансов);
- баротерапия (в начале курса лечения продолжительность сеанса составляет 10 минут, постепенно увеличивается и к концу равняется 20 минутам; лечебный курс включает в себя 20 сеансов с рекомендацией повторить его через полгода);
- чрескожная магнитно-инфракрасная лазеротерапия (применяют аппараты «Мустанг» или «Рикта»; процедура длится от 10 до 15 минут; проводят ее каждый день; курс лечения состоит из 10 сеансов);
- ДМВ-терапия (используют аппарат «Волна-2»; сеансы длятся от 12 до 15 минут, проводятся каждый день курсом в 20 воздействий);
- импульсная высокоинтенсивная магнитотерапия (применяют аппараты «АМТ2 АГС» или «АМИТ-01»; процедура длится от 15 до 20 минут; курс включает в себя 10 воздействий, проводимых ежедневно);
- импульсная магнитотерапия (применяют аппарат «Полимаг-01»; процедура длится от 20 до 30 минут; курс лечения состоит из 15 воздействий, проводимых каждый день; повторять лечение следует каждые 6-12 месяцев);
- магнитотерапия общая (применяют аппараты «Колибри-Эксперт», «Аврора-МК-1», «Мультимаг»; воздействие осуществляют в течение 20-30 минут; лечебный курс состоит из 12 процедур, которые проводят каждый день);
- радоновые ванны (концентрация радона в ванне составляет от 40 до 100 нКи/л, температура воды – 37 °С; рекомендуется принимать ванну в течение 10-12 минут; лечебный курс состоит из 10-12 процедур);
- скипидарные ванны (на первую процедуру разводят в ванне 15 мл белой скипидарной эмульсии, увеличивая ее количество с каждой следующей процедурой на 5 мл и доводя в конце курса до 60 мл; рекомендованная температура воды в ванне – 37 °С; продолжительность ее – от 10 до 15 минут, проводится 1 раз в день курсом в 15 ванн);
- сульфидные ванны (концентрация сульфидов равна 50-100 мг/л; температура воды составляет 8-10 минут; рекомендовано принимать ванны каждый день курсом в 12 процедур).
В случае проведенного хирургического лечения физиотерапию разрешено применять в качестве средства реабилитации – через 10-12 дней после операции. В данной ситуации показан электрофорез обезболивающих (например, лидокаина), расширяющих сосуды (никотиновой кислоты), антигистаминных (в частности, супрастина) препаратов и антикоагулянтов (гепарина), а также магнитотерапия. Не ранее, чем через 30 дней после оперативного вмешательства можно применять амплипульстерапию, ДМВ- и лазерную терапию. Лечебные ванны же назначают по прошествии 3 месяцев после операции.
В заключении статьи повторим, что физиотерапия является составляющей частью комплексной терапии ОА – она способствует улучшению микроциркуляции ишемизированных мышц и развитию дополнительных путей кровотока в нижних конечностях.
Телеканал «Россия-24», программа «Вести-Пульс», тема выпуска «Облитерирующий атеросклероз»:
Телепередача «Объять необъятное» на тему «Перемежающаяся хромота»:
источник
Облитерирующие атеросклеротические изменения сосудов формируются не только в церебральных, коронарных сосудах мозга и сердца. Атеросклеротический процесс носит распространенный характер и при поражении артерий нижних конечностей приводит к хронической артериальной недостаточности, которая проявляется болями в области нижних конечностей, особенно при ходьбе, физической нагрузке, неприятными ощущениями похолодания, зябкости, онемения в ногах.
Облитерирующие изменения могут развиваться не только из-за атеросклеротических уплотнений, но и вследствие неспецифических сложных воспалительных процессов в стенке сосудов в виде облитерирующего тромбангиита. Медикаментозную терапию проводят постоянно в комплексе с методами физиолечения, и успех во многом зависит от своевременно диагностированного поражения, правильного ориентирования пациента в отношении соблюдения рекомен-даций по лечению, в отношении трудовой, профессиональной тактики поведения и выполнения требований, сохраняющих качество жизни.
Физиотерапевтические методы направлены на улучшение микроциркуляции в зонах ишемии, стимулирование коллатерального кровообращения и снятие спазма сосудов, коррекцию реологических показателей крови. Воздействие направлено на устранение болей, онемения, повышение физической активности пациента. Физические факторы чаше назначают по методике локального воздействия и нередко объединяют с процедурами общего воздействия: ваннами, общей магнитотерапией, баротерапией, интервальной нормобарической гипоксией. Основными показаниями служат I. II и (реже) III стадии атеросклероза сосудов нижних конечностей, а также обли-терируюший тромбангиит в период ремиссии и (реже) в период обострения.
Методы электротерапии при лечении хронических облитерируюших заболеваний артерий конечностей применяют давно. Метод электрофореза сосудорасширяющих, противосвертывающих. противосклеротичес-ких средств показан по методике местного и сегментарного воздействия.
Широко используют импульсные токи, обладающие болеутоляющим, спазмолитическим действием, и они активно стимулируют кровообращение.
В практике лечения облитерирующих заболеваний сосудов нижних конечностей, особенно у лиц пожилого и старческого возраста, уже более 50 лет применяют метод дарсонвализации.
В новых аппаратах дарсонвализации значительно снижена активность действия импульсного высокочастотного тока высокого напряжения, и лечебный эффект менее выражен. Однако процедура положительно влияет на местные изменения кожи, снимая зябкость, кожный зуд у пожилых людей и улучшает трофические функции кожи конечностей. Применяется лабильная методика воздействия специальным электродом, по поверхности всей конечности, мощность воздействия — 5-6 ступеней (на аппарате «Искра-3»), по 7—10 мин на конечность. Процедуры проводят ежедневно, курс — 10—15.
Близок по исполнению к дарсонвализации метод ультратонтерапии, где действие синусоидального тока мощностью до 5 — 10 Вт вызывает легкое тепловое ощущение и оказывает противовоспалительный эффект, а потому показан при облитерируюшем тромбангиите и облитерируюшем эндартериите. Лечебная методика такая же, как при дарсонвализации.
Активным влиянием на кровообращение, снижающим повышенный тонус периферических и глубоких артериальных сосудов, усиливающим коллатеральный кровоток, обладают токи и магнитные и электромагнитные поля высокочастотной (ВЧ), ультравысокочастотной (УВЧ) и сверхвысокочастотной терапии (СВЧ): методы индуктотермии, УВЧ-терапии, микроволновой терапии сантиметрового и дециметрового диапазона.
Однако активные тепловые реакции, которые они вызывают, противопоказаны при многих сопутствующихзаболеванияхоблитерирующих процессов. Появление новых физиотерапевтических методов (магнитотерапии, лазеротерапии), применяемых в ангиологии, потеснило методы ВЧ, УВЧ, СВЧ-терапии.
источник
Физиотерапевтические процедуры чаще всего назначают пациентам, страдающим заболеваниями опорно-двигательного аппарата. Методики хорошо изучены, поскольку используются уже несколько десятков лет. Физиолечение при атеросклерозе помогает достичь лучшего эффекта, оказывая наименьшую нагрузку.
Физиолечение – область медицины, где для лечения используют природные и искусственно созданные факторы. Например: солнечные, воздушные ванны, водолечение, воздействие давлением, электрическим, электромагнитным излучением, компрессы.
Для лечения атеросклероза сосудов применяют около 20 методов физиотерапии. Основная часть проводится в стационарных условиях. Некоторые процедуры можно делать дома, используя современные портативные приборы.
Основные цели физиолечения:
- устранить кислородное голодание тканей, органов или всего организма;
- замедлить прогрессирование болезни;
- улучшить метаболизм, регенерацию тканей;
- расширить сосуды:
- устранить спазмы сосудов, капилляров;
- нормализовать отток венозной крови, лимфы;
- улучшить кровоснабжение нижних конечностей, сердца, головного мозга.
Конкретный метод лечения выбирает врач. Учитывается возраст пациента, наличие других заболеваний, стадии поражения сосудов атеросклеротическими бляшками.
Физиотерапию разрешено использовать как средство реабилитации после хирургического вмешательства. Электромагнитные процедуры проводят через 1-2 недели после операции, лечебные ванны через 3 месяца.
Самая доступная и часто применяемая физиотерапия при атеросклерозе нижних конечностей, сосудов головного мозга. В организм вводятся различные лекарства под воздействием постоянного тока. Активные вещества распадаются на ионы и поступают в кровь.
- устраняет сосудистые воспаления, боль;
- снимает отеки, спазм сосудов;
- расслабляет мышцы;
- улучшает микроциркуляцию;
- расширяет сосуды;
- нормализует липидный обмен.
При облитерирующих заболеваниях артерий нижних конечностей, головного мозга для электрофореза назначают новокаин, лидокаин, йод, бром, никотиновую кислоту, сульфат магния.
Процедура эффективна при поражении сосудов ног холестериновыми бляшками, ухудшении кровоснабжения на фоне сахарного диабета. Хорошо снимает болевые ощущения, спазм капилляров, артерий, восстанавливает кровообращение.
Суть метода заключается в воздействии слабым импульсным током на отдельные участки тела. Для физиопроцедуры используют специальный аппарат Дарсонваль. Им можно пользоваться дома самостоятельно. Но, назначить программу лечения, допустимое время воздействия на поврежденные ткани может только врач.
Одна из новых методик физиотерапии. Лазером проводят внутрисосудистое облучение крови или воздействуют светом на кожу проблемных зон. Назначается для лечения облитерирующего атеросклероза, эндартериита, венозной недостаточности, острого тромбофлебита.
Лазерное облучение активирует естественные процессы организма. Уменьшается вязкость крови, ускоряется регенерация тканей, обмен веществ, отток лимфы.
Одна из самых развивающихся сегодня методик физиотерапии с применением постоянного, переменного или бегущего магнитного поля. Используют при атеросклеротическом поражении сосудов любой стадии.
Исследования показали, что после курса магнитотерапии скорость кровотока увеличивается втрое, риск образования тромбов, закупорки сосудов снижается на 20%. Во время сеансов используются стационарные установки – магнитотурботроны или небольшие приборы, подходящие для условий дневного или дома.
Магнитотерапия атеросклероза улучшает работу сердечно-сосудистой, нервной системы. После курса физиотерапии у пациентов улучшается психоэмоциональное состояние, нормализуется сон, повышается устойчивость организма к стрессам, физическим нагрузкам.
Для лечения применяют переменные высокочастотные синусоидальные токи. Лечебное действие возникает за счет электрического разряда, который образуется между телом человека и электродом. Ток во время процедуры затрагивает капилляры, артериолы.
Сосуды расширяются, эпителиальная проницаемость увеличивается, ускоряются регенерация, питание тканей, метаболизм. После курса физиолечения у пациентов нормализуется крово- и лимфообращение, восстанавливается тонус вен.
Во время сеанса отсутствуют какие-либо неприятные ощущения: нет покалывания, жжения. Пациент чувствует приятное тепло, поэтому легко переносит процедуру.
ТНЧ терапия сходна с дарсонвализацией, но оказывает более сильное болеутоляющее, противовоспалительное действие. Ультратонотерапию чаще всего назначают при начальной стадии атеросклероза или эндартериита нижних конечностей.
Во время физиотерапии используют электромагнитные поля ультравысокой частоты, проникающие вглубь тканей, органов. Тепловое воздействие изменяет структуру клеток на физико-механическом уровне.
Ускоряет регенерацию тканей, снимает воспаление, активируя отток крови, лимфы за счет расширения сосудов. Повышает иммунную защиту, обмен веществ, что предупреждает повторное воспаление.
Воздействие УВЧ-лучей уменьшает чувствительность нервных рецепторов, снимает боль. К концу курса неприятные ощущения в ногах полностью проходят.
Метод импульсной терапии. Используют токи частотой 50-100 Гц. Назначают при лечении любой стадии атеросклероза артерий нижних конечностей. Если состояние пациента осложнено сильными болями, дополнительно может быть назначен электрофорез с новокаином.
Токи вызывают сокращение мышц, сосудистых стенок, угнетают симпатическую нервную систему. Артериолы, капилляры расширяются, ускоряется кровообращение, отток лимфы, венозной крови. Восстанавливается питание тканей, сосудистый тонус.
Дополнительный метод физиотерапии, назначаемый при ишемической болезни сердца, атеросклерозе, сопровождающемся сильными спазмами сосудов, резкой болью.
Во время процедуры воздействуют синусоидальными токами, регулируя амплитуду их колебаний. Такие ритмичные действия сокращают мышцы, активируя артериальное кровообращение, ускоряя отток венозной крови, лимфы. Под действием модулированных токов проходят отеки, ускоряется метаболизм, повышается выработка эндорфина, нормализуется работа надпочечников.
По сравнению с диадинамотерапией этот метод не вызывает жжения, покалывания кожи, хорошо переносится пациентом.
Физиолечение, основанное на использовании электромагнитных волн дециметрового диапазона. Организм, поглощая электромагнитную энергию, преобразует ее в тепловую. Температура крови, лимфы, мышц поднимается на 2-4 градуса. Под действием тепла сосуды расширяются, ускоряется метаболизм, улучшается кровообращение.
Прогревание нижних конечностей при атеросклерозе снимает боль, спазм, восстанавливает кровоток поврежденных гипоксией тканей.
Установлено, что дециметровые волны улучшают работу надпочечников, повышая количество вырабатываемых ими глюкокортикоидов. Именно эти гормоны блокируют развитие воспалений.
Лечение осуществляют за счет повышения или понижения атмосферного давления. При атеросклерозе ног, недостаточном кровоснабжении показана вакуум-терапия.
Пациента помещают в специальную барокамеру, понижают атмосферное давление. Разница между внешним и внутренним АД стимулирует обменные процессы, прилив крови к коже. К поврежденным тканям начинают поступать кислород, питательные вещества.
После прохождения курса баротерапии кровообращение в пораженных сосудах восстанавливается. При запущенных стадиях атеросклероза требуется несколько курсов. Лечение повторяют каждые 4-6 месяцев.
Новое, приоритетное направление физиотерапии. Основа метода – комплексное воздействие повышенной гравитации и дозированной физической нагрузки на нижние конечности.
Процедуру проводят в специальной центрифуге. Под влиянием центробежных сил кровь из верхней части тела перемешается в область малого таза, брюшную полость, нижние конечности. Для нормализации оттока венозной крови, пациент во время процедуры делает легкие упражнения для ног на тренажере, установленном на центрифуге.
Перераспределение массы крови активизирует кровообращение, ускоряет метаболизм, регенерацию тканей. Повышает концентрацию лекарств, которые используются для устранения очагов инфекции в малом тазу, нижних конечностях, брюшной полости.
Продолжительность одного курса физиотерапии при атеросклерозе нижних конечностей составляет 10-14 дней. Процедуры делают ежедневно, каждая длится от 10 до 30 минут.
Физиотерапия напрямую связана с санаторно-курортным лечением. При терапии атеросклероза хорошо помогают лечебные ванны:
- радоновые – один из самых популярных методов физиолечения, используются природные источники или воды, искусственно обогащенные слаборадиоактивным радоном;
- скипидарные – главный компонент ванн натуральная смола хвойных деревьев;
- сероводородные – используется теплая минеральная вода, насыщенная сероводородом.
Биологические активные вещества, воздействуя на кожу, ускоряют кровоток, обмен веществ. Благодаря этому восстанавливается кровоснабжение нижних конечностей, улучшается поступление питательных веществ, кислорода к тканям, быстрее выводятся токсины, продукты распада метаболизма.
Для профилактики, лечения начальной стадии атеросклероза ног также могут быть назначены аппликации природных грязей. Они восстанавливают сосудистый тонус, укрепляют мелкие капилляры, уменьшают их проницаемость.
Физиотерапия – составляющая часть комплексного лечения атеросклероза. Применение лекарств в определенных ситуациях, безусловно, оправдано. Однако всегда сохраняется высокий риск нежелательных побочных эффектов. Физиотерапевтические процедуры позволяют уменьшить дозировку лекарственных средств, без ухудшения результата лечения.
источник
Атеросклероз сосудов – это заболевание, которое предполагает утолщение стенок сосудов из-за аккумуляции там атерогенных липопротеидов, разрастания соединительной ткани и формирования фиброзно-атероматозных бляшек.
Если не лечить заболевание, то это приведет к снижению эластичности сосудов, сужению их просвета и нарушенному кровообращению. Лечение носит комплексный подход, в которое и входит физиолечение при атеросклерозе. Благодаря ему удается улучшить эффект от медикаментов и ускорить выздоровление.
Физиолечение при атеросклерозе является важной составляющий всего курса терапии атеросклероза сосудов. Его цель заключается в улучшении микроциркуляции крови в мышцах, где происходит нехватка кислорода.
Суть этого физиолечения в том, что на нижние конечности, где сосредоточен пучок сосудов и нервов, а также на 
Выполнять ее нужно ежедневно на протяжении 10 дней. В ходе физиолечения задействуют токи разной частоты, а их подача осуществляется в различных режимах. В ходе такого лечения удается снять боль, а также оказать вазоактивный, трофический и миостимулирующий эффект.
Этот метод физиотерапии при атеросклерозе нижних конечностей назначают пациентам, организм которых склонен к спазму сосудов. Также процедура показала свою эффективность при лечении ишемии 2 и 3 стадии. Суть метода в том, что на пораженные сосуды оказывают влияние переменные синусоидальные модулированные токи малой силы. Продолжительность манипуляции составит 5 минут.
Проводить мтакое физиолечение при атеросклерозе необходимо ежедневно. Всего курс терапии включает 10-12 сеансов. Повторять их нужно через месяц. После прохождения всего курса удается снять болевой синдром, купировать спазм и улучшить кровообращение в пораженной области.
Суть этого метода физиолечения в том, что на пораженные сосуды свое влияние оказывает гелий-неоновый лазерный луч. Продолжительность манипуляции составляет полчаса. Выполнять ее нужно через день. Всего курс терапии включает 8-10 процедур.
Физиотерапия при атеросклерозе не может обойтись без баротерапии. Суть этой процедуры в том, что на организм 
После прохождения всего курса физиолечения при атеросклерозе удается улучшить метаболические процессы и кровообращение в пораженных сосудах.
Длится один сеанс 10 минут. Но этого времени достаточно на начальной стадии лечения. Затем продолжительность увеличивается до 20 минут. Общий курс такого физиолечения включает 20 процедур. Через 6 месяцев лечение нужно повторить.
Особенность такого физиолечения в том, что лазерный луч через кожу достигает крови. При выполнении манипуляции врачи могут задействовать такие приборы, как Мустанг или Рикта. Длительность терапевтического влияния составляет 10-15 минут. Проводить процедуру ежедневно. Общий курс физиолечения включает 10 сеансов.
В ходе этой процедуры задействуют сверхвысокочастотные электромагнитные колебания дециметрового диапазона. Для этих целей применяют аппарат Волна-2. Длительность одного сеанса составляет 12-15 минут. Проводить их нужно каждый день.
Всего такое физиолечение включает 20 сеансов.
Магнитотерапия – это метод физиолечения, который подразумевает применение статического магнитного поля.
Для лечения атеросклероза сосудов задействуют такие методы магнитотерапии:
- Импульсная высокоинтенсивная. Для ее выполнения используют аппараты «АМТ2 АГС» или «АМИТ-01». Продолжительность одного сеанса составляет 15-20 минут. Всего курс включает 10 процедур, проводить которые нужно каждый день.
- Импульсная. Для этой манипуляции задействуют аппарат Плимаг -01. Длится сеанс 20-30 минут. Всего курс состоит из 15 процедур, выполнять которые нужно каждый день. Повторное лечение проводится через 6-12 месяцев.
- Общая. Для нее применяют такие аппараты, как Аврора-МК-1, Мультимаг. Длится манипуляция 20-30 минут. Всего нужно пройти 12 таких процедур. Выполняют их ежедневно.
На ранней стадии атеросклероза сосудов врач может назначить пациенту лечебные ванны. Особенно эффективно их принимать в комплексе с медикаментами.
На сегодняшний день современная медицина может предложить такие варианты лечебных ванн:
- Радоновые ванны. Их принимают в течение 12 минут, при этом температура воды составляет 37 градусов, а концентрация радона составит 40-100 нКи/л. Общий курс составит 10-12 сеансов.
- Скипидарные ванны. Для первого раза достаточно развести в воде 15 мл белой скипидарной эмульсии, затем ее дозировку увеличивают на 5 мл, дойдя до 60 мл. длительность приема водных процедур составит 10-15 минут. Выполнять раз в день на протяжении 15 суток.
- Сульфидные ванны. Прием ванны должен вестись при условии, что концентрация сульфидов в виде составит 500-100 мг/л. Длительность манипуляции составляет 8-10 минут. Всего 12 сеансов, проводить которые нужно каждый день.
Физиолечение при атеросклерозе – это комплекс эффективных методик, при помощи которых удается снять боль, улучшить кровообращение и приблизить выздоровление. Назначить тот или иной метод лечения может только врач, учитывая стадию атеросклероза, течение заболевания и возраст пациента.
источник
Атеросклеротическое заболевание сосудов и артерий нижних конечностей возникает по разным причинам, а его лечение обычно сопряжено с приемом лекарственных препаратов на протяжении всей жизни. Опасность болезни в нарушениях работы внутренних органов, появлении гангрены и повышенном риске летального исхода.
По уровню смертности заболевания системы кровообращения занимают в мире одно из первых мест. Атеросклероз лидирует в списке опасных болезней, а его диагностирование происходит все чаще и чаще. Называют атеросклерозом хроническую болезнь, которую вызывает отложение холестерина на сосудистых стенках.
К причинам атеросклероза относят:
- Возраст и пол;
- Наследственность;
- Наличие вредных привычек;
- Ожирение;
- Сахарный диабет;
- Гипертонию;
- Нарушенный обмен веществ;
- Гиподинамию и частые стрессы;
- Неблагоприятную экологию;
- Неправильное питание.
Возникать атеросклеротические бляшки могут даже в детстве, но проявлять себя начинают в пожилом возрасте. Медики выделяют 6 основных стадий развития патологии:
- Долипидную. Она характеризуется повышением проницаемости сосудистых стенок, что приводит к локальному нарушению метаболизма;
- Липоидозную. Эта стадия сопровождается образованием жировых тел и формированием из них участков с повышенным содержанием пенистых клеток и холестерина;
- Липосклероз. Во время этапа происходит усиление воспалительных процессов и нарастания соединительной ткани;
- Атероматоз. Для этой стадии характерен распад холестериновой бляшки;
- Иъязвление. Этап сопровождается разрушением бляшки и выбросом в кровь ее содержимого. На стенках сосудов возникает эрозия, которая наполняется тромбоцитами и элементами, свертывающими кровь;
- Атерокальциноз. Стадия связана с оседанием в тромбе солей кальций, что приводит к уплотнению стенки сосуда и стенозу.
Также выделяют несколько степеней развития болезни:
- На начальной болевые ощущения возникают только при повышенных физических нагрузках;
- На средней — безболезненно можно пройти не более 250 м;
- На критической стадии боль возникает даже в спокойном состоянии и во время сна;
- На осложненной стадии болезненные ощущения дополняются появлением некротических очагов, которые могут привести к образованию гангрены.
Характерным симптомом заболевания является перемежающаяся хромота, которая проявляется в болезненных ощущениях в голени, ягодицах или бедрах. Боль исчезает во время кратковременного отдыха. Связано это явление с недостатком периферического кровотока во время ходьбы и повышением уровня артериального кровообращения в состоянии покоя.
Атеросклероз нижних конечностей повышает риск развития аритмии сердца, ИБС, инсульта головного мозга, гангрены, почечной недостаточности и инфаркта миокарда.
У больных с диагнозом АНЖ критической или осложненной стадии высока вероятность внезапной смерти от болезней сердца.
Традиционная терапия заболевания направлена на:
- Нормализацию уровня холестерина в крови, а также понижение содержания ЛПНП и повышение — ЛПВП;
- Улучшение состояния сосудов;
- Устранение сторонних сопутствующих болезней и осложнений.
К основным принципам медикаментозного лечения в медицине относят:
- Предотвращение разрушения бляшки;
- Снижение вероятности появления осложнений;
- Снижение вероятности возникновения тромбоза;
- Повышение антиоксидантной защиты организма;
- Стабилизация эндокринной и иммунной системы.
При острой фазе болезни приоритетной задачей становится удаление тромба и предотвращение его повторного развития. Хирургическое вмешательство назначается в случаях, когда лекарственные препараты не дают положительного эффекта.
Немедикаментозные средства направлены на корректировку изменяемых факторов:
- Отказ от курения и алкоголя;
- Соблюдение диеты;
- Снижение объемов тела;
- Ведение активного образа жизни.
Назначаются также и народные методы лечения. Нетрадиционный подход дополняет лекарственную терапию, но все природные средства следует принимать только по согласованию с врачом.
Во время приема таблеток отвары и настои из трав могут усилить или ослабить терапевтический эффект, что негативно скажется на процессе лечения.
При заболевании сосудов ног врач-ангиолог назначает обязательные лабораторные и инструментальные исследования. При подтверждении диагноза атеросклероз сосудов нижних конечностей лечение и препараты подбирают в зависимости от особенностей течения заболевания.
Препараты для лечения атеросклероза сосудов нижних конечностей подразделят на несколько групп:
- Для замедления процессов образования бляшек и стабилизацию уже имеющихся отложений;
- Для нормализации обменных процессов;
- Для понижения липидной проницаемости;
- Для повышения выработки эндотелиоцитов;
- Для снижения выраженности симптоматики.
Лекарства от атеросклероза не обладают мгновенным терапевтическим эффектом, и их необходимо принимать долгое время. При высоком давлении и ГБ дополнительно назначается курс медикаментов для снижения уровня АД и глюкозы в крови. Это является одновременной профилактикой инфарктов и инсультов, гипертонического криза, острой почечной недостаточности.
Направлены препараты этой группы на предотвращение впитывания жирных кислот стенками тонкого кишечника. Лекарства воздействуют и на вещества, вырабатываемые клетками печени, и на те, что образуются в результате жизнедеятельности микроорганизмов. Главный компонент препарата — ионообменные смолы, действие которых направлено на предотвращение попадания в кровь вредных соединений.
Лекарства от атеросклероза нижних конечностей назначают в индивидуальном порядке и обычно комплексно. Секвестранты не рекомендуют принимать во время беременности и в период лактации, а также людям старше 60 лет. В список ограничений входит также индивидуальная непереносимость и заболевания желчевыводящих путей.
Одним из популярных представителей группы является Холестрирамин. Он не увеличивает производство желчных кислот из холестерина, понижает уровень ЛПНП и препятствует всасыванию желчных кислот стенками ЖКТ. Первые положительные перемены можно заметить в течение месяца с начала приема препарата.
Лечение медикаментами облитерирующего атеросклероза нижних конечностей включает использование препаратов из группы статинов. Они обладают способностью понижать активность ферментов, отвечающих за выработку холестерина. Их рекомендуют людям с сахарным диабетом, АГ, стенокардией и ИБС. Также это лекарство применяется для профилактики развития холестеринов бляшек. Применяют статины для:
- Снижения агрегации тромбоцитов;
- Уменьшения в крови ЛПНП и ЛПОНП;
- Повышения эластичности сосудистых стенок.
Обладают они и противовоспалительным действием. Противопоказания к применению:
- Заболевания печени;
- Беременность;
- Лактация.
Врачи часто назначают пациентам Симвастатин, который способен понизить на 40% уровень холестерина в крови. Для повышения эффективности и поддержания достигнутого результата необходимо проводить ежедневные занятия лечебной физкультурой и придерживаться специальной диеты. Это приведет к понижению ЛПНП и ЛПОНП и улучшению общего состояния.
Побочное действие препарата иногда проявляется в тошноте, гепатите, аллергии и нарушении работы костно-мышечной системы и ЦНС.
Лекарства этой группы в основе имеют фиброевую кислоту, а их действие направлено на снижение активности ферментов печени. Они повышают уровень в крови ЛПВП, регулируют количество фибриногенов и мочевой кислоты.
Фибраты назначают лицам с высоким уровнем триглицеридов для прекращения роста холестериновых отложений. Фибрины используют и как средство профилактики и лечения у диабетиков ССЗ, а также в период восстановления после инфаркта и инсульта. Недостаток препаратов — повышенный риск образования камней в желчных протоках при длительном применении.
Обычно пациентам прописывают Клофибрат. Этот препарат показывает эффективность у пациентов с нарушенным жировым обменом. Он приводит в норму количество триглицеридов, разжижает кровь и способствует растворению тромбов в ногах. Из негативных побочных явлений может наблюдаться тошнота и диарея, некроз, мышечные судороги и головокружения.
Препараты относятся к витаминным и часто выпускаются в форме инъекций. Раствор содержит, помимо самой кислоты глюкозу, повидон и стеариновую кислоту. Ампулы для инъекций необходимо хранить в холодильнике. Польза этого вещества в:
- Активизации метаболических процессов и процессов по расщеплению жиров;
- Нормализации липидного состава крови;
- Сосудорасширяющем действии;
- Уменьшении выработки тромбоксана А2;
- Снижении повышенного АД и нагрузки на сердце;
- Повышении потенции.
Прием препарата начинают с минимальной дозы трижды в день. Негативный эффект — повышение уровня глюкозы в крови, что при сахарном диабете приводит к обострению. Поэтому при приеме никотиновой кислоты пациентам необходимо регулярно сдавать анализ крови на сахар. После курса препарата назначают обязательный курс витамина С.
Лекарства группы ингибиторов АПФ применяются для нормализации АД и снижения вероятности развития осложнений болезней сердца. Бета-блокаторы прописывают для понижения АД при ИБС и перемежающейся хромоте. Антиагреганты применяют для профилактики образования тромбов, поскольку понижают свертываемость крови. Тромболитики растворяют фибриновые тромбы и улучшают кровообращение пораженного участка сосуда. Вместе эти препараты можно принимать только одним курсом, иначе может развиться аллергия. Лечить медикаментозно атеросклероз можно также антикоагулянтами. Они препятствуют образованию фибрина, но противопоказаны при высоком риске возникновения кровотечений.
Обезболивающие таблетки при атеросклерозе нижних конечностей предназначены для блокировки болевых ощущений. Их применяют только по назначению врача, иначе можно пропустить момент появления язв и развитие гангрены.
Витамины прописывают для укрепления организма и улучшения самочувствия, нормализации обменных процессов, повышения тонуса. Мази при атеросклерозе сосудов нижних конечностей необходимы для снятия боли и воспаления на коже, для лечения трофических язв и предотвращения сгущения крови. Использование атеросклеротических мазей более безопасно для организма:
- Применение мази не отражается на состоянии ЖКТ и не ухудшает работу органов пищеварения;
- Компоненты мази в меньшем объеме попадают в кровь;
- Актовегин гель разрешен даже во время беременности;
- Период использования не имеет ограничений.
Актовегин обладает антигипоксическим действием, улучшает кровообращение и трофику тканей. Выпускают его в форме мази, геля, крема и раствора для инъекций. Актовегин включает депротеинизированный гемодериват, полученный из крови телят, и вспомогательные вещества. Крем для наружного применения содержит только гемодериват.
Назначают операции только если:
- Медикаментозная терапия не дает результатов;
- Болезнь стремительно развивается;
- Есть угроза жизни пациента.
Баллонная ангиопластика состоит во введении в сосуд баллона, который под воздействием воздуха расширяет сосудистый просвет, разбивает бляшки и восстанавливает движение крови. Стентирование отличается тем, что вместе с баллоном в сосуд вводят специальный стент, который поддерживает стенки и предотвращает развитие вторичной патологии. Шунтирование предполагает установление протеза в обход пораженного участка. В качестве шунта обычно используют здоровый участок артерии или искусственный протез. Эндартерэктомия заключается во вскрытии артерии и удалении патологии с частью сосуда. Ампутацию конечности проводят лишь при ишемии и прогрессировании гангрены.
Лечение атеросклероза подразумевает постоянное соблюдение диеты. В список запрещенных продуктов попадают:
- Жирные сорта мяса, птицы, рыбы и бульоны на их основе;
- Колбасы;
- Маргарин и сливочное масло;
- Готовые соусы;
- Фастфуд;
- Молочные продукты с высоким % жирности;
- Выпечка, сладости, хлебобулочные изделия;
- Газированные напитки, кофе.
Врачи советуют употреблять больше овощей и фруктов, орехов, зелени, морепродуктов и круп. В рационе обязательно должны быть обезжиренные молочные продукты, птица и рыба. Кофе и крепкий чай можно заменить на цикорий. Также нужно соблюдать водный баланс, выпивая не менее 2,5 л жидкости в день.
Вместе с организацией правильного питания для лечения заболевания необходимо придерживаться здорового образа жизни.
От вредных привычек лучше отказаться и найти время для ежедневных физических упражнений. Полезны прогулки и плавание, аквааэробика и йога. Также желательно регулярно посещать массажные сеансы. Чтобы победить болезнь нужно сократить стрессовые ситуации в жизни, соблюдать режим отдыха и работы и заниматься тем, что нравится. Наличие любимого дела создаст нужный эмоциональный фон, поможет расслабиться и восстановить душевное равновесие. Еще одно важное условие: не заниматься самолечением. Все лекарственные препараты — народные или медикаментозные — должны приниматься только по назначению врача. Иначе возможно быстрое ухудшение самочувствия и развитие осложнений, которые могут привести к летальному исходу.
источник
Согласно данным статистики, около 10% населения страдает атеросклерозом сосудов нижних конечностей. Это распространённое и опасное заболевание. Долгое время протекает без явных симптомов, заметные признаки появляются обычно после 45 лет. Если атеросклероз не лечить должным образом, высока вероятность летального исхода.
Заболевание представляет собой возникновение отложений на стенках сосудов (бляшек), сужение их просвета. С течением времени это может стать причиной полной закупорки. Нарушается кровообращение, нормальное питание близлежащих тканей становится невозможным. Самое тяжёлое последствие — некроз, или гангрена, потеря конечности.
Атеросклероз сосудов нижних конечностей часто называют закупоркой сосудов, непроходимостью, атеросклерозом ног.
В группе риска — пожилые мужчины, реже — женщины. Наличие заболевания у близких родственников является фактором, располагающим к болезни, на который человек повлиять не может.
Атеросклероз характеризуется формированием отложений на стенках сосудов и сужением просвета последних
Атеросклероз считается болезнью пожилых людей, но иногда может диагностироваться даже у детей. Например, если у ребёнка сахарный диабет, ожирение. Сильный стресс способен стать причиной развития патологии в любом возрасте.
В последнее время атеросклероз ног всё чаще наблюдается у беременных, кормящих. Одна из причин — увеличение среднего возраста вынашивающих детей женщин.
Возникает болезнь на фоне гормональных изменений, повышенного давления. Высок риск развития атеросклероза у будущих мам, страдавших до беременности или во время ожирением, гипертонией, сахарным диабетом.
Увеличивающаяся масса тела усиливает симптомы болезни.
Атеросклероз возникает из-за нарушения липидного (жирового) обмена, роста в крови уровня холестерина. При сопутствующих благоприятных для развития болезни факторах стенки сосудов становятся уязвимыми, их защита ослабевает, начинается формирование бляшек.
- Курение. Под действием никотина сосуды расширяются, а потом резко сужаются. Это ведёт к ишемии тканей (нарушение кровоснабжения), повреждению стенок.Чем больше стаж курения и количество сигарет в день, тем выше риск повреждения сосудов.
- Питание. Злоупотребление жирной пищей.
- Высокое давление.
- Сахарный диабет.
- Ожирение, избыточный вес.
- Гиперлипидемия (аномально высокий уровень липидов (жиров) в крови).
- Злоупотребление алкоголем. Вызывает спазм сосудов и, как следствие, их повреждение.
- Недостаток движения.
- Травмы, механические повреждения сосудов.
- Депрессии, нервные перегрузки, стрессы. Вызывают спазм сосудов.
В начале заболевания нарушается тонус и сократимость артерий, повреждаются стенки сосудов. Внешне эти признаки незаметны. Но если они обнаружены при обследовании, существует возможность предотвратить развитие патологии.
Первые симптомы атеросклероза ног появляются, когда из-за сужения просвета артерии снижается кровенаполнение тканей
В дальнейшем сосуды повреждаются, возникают бляшки. Сужается просвет, кровенаполнение тканей снижается, появляются боли. Со временем возникает алопеция (выпадение волос), ломкость ногтей, изменение цвета кожи, атрофия мышц.
Главный признак атеросклероза ног — перемежающаяся хромота. То есть появление при ходьбе болей в ногах, прежде всего в голенях. При остановке, отдыхе дискомфорт уходит, при возобновлении движения появляется снова.
В зависимости от расстояния, которое больной может пройти без боли и сопутствующих симптомов, выделяют 4 стадии развития болезни.
| Стадии | Признаки и симптомы | |
| I (начальная) | Пациент ощущает зябкость, «мурашки». Появляется бледность кожи ног, увеличивается потливость, при длительной ходьбе икроножные мышцы устают. | |
| II | стадия А | Возникает перемежающая хромота, проявляющаяся усталостью, скованностью мышц, сжимающими болями при ходьбе на расстояние больше 0,2 км. |
| стадия Б | Описанные симптомы возникают при ходьбе на расстояние до 0,2 км. | |
| III | Сильные боли в икроножных мышцах при ходьбе до 50 м или даже в состоянии покоя. | |
| IV | Возникают трофические нарушения (похолодание, синюшность, потом кожа в области поражения становится ярко-красной), язвы, некроз тканей (гангрена), то есть отмирание. |
Атеросклероз сосудов нижних конечностей в своём развитии проходит несколько стадий
Для диагностики заболевания проводят:
- Осмотр. Выявляют состояние кожи, мышц, волос, ногтей.
- Анализ анамнеза (истории болезни): образа жизни, наследственности, наличия других заболеваний.
- Лабораторные исследования: анализы крови, мочи. Определяют уровень сахара, холестерина, наличие воспалительных процессов в организме.
- Инструментальные обследования:
- допплерография: УЗИ с изучением кровотока. Оценивают состояние стенок сосудов, наличие бляшек, степень нарушения кровотока;
- ангиография. Введение внутривенно контрастного вещества и изучение сосудов с помощью рентгена;
- КТ-ангиография — компьютерная томография с использованием контрастного вещества;
- МРТ — магнитно-резонансная томография. Один из самых точных методов. Даёт чёткое изображение.
Уровень развития диагностической медицины позволяет изучать стенки сосудов, выявлять их повреждения, изменение тонуса, сократимости артерий, проблемы обмена веществ задолго до начала развития атеросклероза.
При постановке диагноза необходимо дифференцировать атеросклероз от других заболеваний с похожими симптомами и результатами обследования:
- неспецифический аортоартериит;
- облитерирующий эндартериит;
- облитерирующий тромбангиит;
- болезнь Рейно.
Каждое из них имеет отличительные особенности. Важно тщательно обследовать пациента, последовательно исключить неподходящие диагнозы.
Обычно проводится комплексное консервативное лечение атеросклероза, включающее в себя:
- Медикаментозную терапию.
- Физическую нагрузку, физиолечение.
- Устранение факторов риска.
Медикаментозная терапия направлена на:
- снижение выработки холестерина (препараты-антиагреганты: Кардиомагнил, Плавикс, Трентал, Реополиглюкин, Тромбо АСС);
- снижение уровня холестерина (Торвакард, Крестор);
- ускорение распада и выведения липидов;
- снижение вязкости крови (Вобэнзим, Флогэнзим);
- улучшение кровообращения (никотиновая кислота, Алпростан, ксантилола никотинат; Актовегин, Солкосерил);
- расширение сосудов (Цилостазол, Верапамил);
- корректировку сопутствующих заболеваний (сахарного диабета, гипертонии);
- устранение боли при необходимости (анальгетики), воспаления при язвах (антибиотики).
Длительность лечения и выбор препаратов зависят от стадии развития заболевания, набора симптомов. Улучшения наступают через несколько месяцев.



Методы физиотерапии направлены на усиление кровотока. К ним относятся:
- ходьба;
- массаж;
- плавание;
- гидромассаж;
- специальные комплексы гимнастики;
- озонотерапия;
- баротерапия;
- магнитотерапия;
- СМТ (лечение синусоидальными модулированными токами).
Все мероприятия должны проводиться по рекомендации и под контролем врача. Интенсивность, продолжительность процедур индивидуальны, зависят от состояния больного.
Особое внимание уделяется устранению факторов риска:
- отказ от курения;
- снижение потребления алкоголя;
- приведение веса в норму;
- корректировка питание;
- исключение стрессов.
Главный принцип в процессе лечения — снижение до минимума в пище объёма животных жиров, продуктов, содержащих холестерин. Необходимо ограничить количество соли и исключить:
Следует включить в рацион:
- крупы;
- фрукты;
- овощи;
- тушёные, вареные блюда;
- нежирное мясо.
На ранних стадиях возможно лечение атеросклероза народными средствами, которые способствуют укреплению сосудов, снижению уровня холестерина, разжижению крови. Применяют, например, чеснок, картофельный сок, мёд с лимонным соком и растительным маслом, ванночки из горчицы, крапивы. На поздних стадиях народные рецепты вряд ли значительно помогут.
Если консервативное лечение оказывается неэффективным, применяют один из видов хирургического:
- эндартерэктомия — удаление из сосуда бляшек;
- баллонная ангиопластика — введение баллона в суженный участок сосуда;
- стентирование — введение сетчатого каркаса;
- шунтирование — установка искусственного сосуда в обход закупоренного участка;
- протезирование — замена поражённого участка;
- ампутация конечности или её части — применяется при гангрене.
Прогноз зависит от степени развития болезни, наличия факторов риска. Чем раньше выявлен атеросклероз, тем выше вероятность быстрого и успешного излечения.
Если устранить все факторы риска, прогноз намного лучше.
Осложнениями при атеросклерозе ног могут быть:
- тромбоз;
- разрыв артерии;
- гангрена и, как следствие, ампутация;
- импотенция (как результат атеросклероза подвздошных артерий).
Любое заболевание легче предотвратить, чем бороться с ним. Если в семье были случаи атеросклероза, сахарного диабета, гипертонии, то в целях профилактики нужно устранить факторы риска, зависящие от человека, в частности:
- отказаться от курения;
- скорректировать питание;
- нормализовать вес.
Согласно статистическим данным, атеросклероз ног «молодеет», увеличивается количество заболевших. Главная причина осложнений и неэффективности лечения — поздняя диагностика из-за отсутствия выраженных симптомов. Чтобы предупредить развитие патологии, иметь хорошее самочувствие, необходимо вести здоровый образ жизни.
Атеросклероз нижних конечностей является серьезной проблемой нынешнего времени. Особенно часто этот недуг касается женщин любого возраста и телосложения. Причин возникновения великое множество, однако, способы лечения совершенствуются с каждым годом.
Основными причинами, повлекшими атеросклероз нижних конечностей, могут быть:
- вредные привычки, такие как курение и алкоголизм. Под их действием возникает спазм сосудов, что ухудшает кровоток и провоцирует развитие атеросклероза;
- генетическая наследственность;
- избыток массы тела;
- неустойчивость к стрессам;
- хронические заболевания, такие как гипертония, сахарный диабет;
- возраст выше среднего;
- недостаток физической активности.
- онемение ног;
- перемежающая хромота;
- чувство сдавленности, отеки ног;
- чувство бегающих по ногам мурашек;
- чувство холода в стопах и голенях;
- боль в ногах;
- появление ран и язв на ногах.
Наиболее распространенным симптом является боль в нижних конечностях, она возникает вследствие ухудшения притока крови к ногам по утолщенным сосудам. Больной может ощущать тяжесть и неприятные ощущения после физических нагрузок и облегчение после отдыха.

- Чаще протекает бессимптомно. Характеризуется болью и тяжестью в ногах при длительных прогулках или изнуряющих физических нагрузках. На этой стадии трудно заметить патологию, так как никаких жалоб от больного не поступает.
- Несет в себе первые проявления в виде болей и тяжести в ногах при прогулке на 500 метров. На этой стадии просвет сосуда может быть перекрыт на 50%.
- Тяжелая степень, при которой четко характеризуются болевые ощущения и другие симптомы. Неприятные явления возникают при незначительной нагрузке или ходьбе больше чем на 50 метров.
- Степень максимального поражения сосудов ног, при котором наблюдаются язвы на ногах, отмирание тканей. Самым страшным последствием может явиться гангрена. Болевые ощущения могут возникнуть даже в состоянии покоя, особенно ночью.
Для диагностирования атеросклероза используют лабораторные методы, которые включают в себя биохимический анализ крови на липопротеиды, триглицериды и холестерин.
Для четкости картины и выявления локализации пораженного участка применяют инструментальные методы диагностики.
К ним относят УЗИ сосудов с допплером, магнитно-резонансную томографию с использованием рентгеноконтрастных веществ, ангиографию сосудов и рентген.
Для предупреждения и лечения атеросклероза нижних конечностей разной степени используют соответствующее лечение.
Для предотвращения тромбозов используют антиагреганты и антикоагулянты. Механизм их действия основан на препятствии склеивания кровяных клеток. Широко известные препараты из этой группы:
- ацетилсалициловая кислота;
- дипиридамол;
- клопидогрел;
- варфарин.
Известной группой лекарственных средств для лечения атеросклероза являются статины, которые обладают холестериноснижающим действием. Механизм их действия основан на подавлении липидов в организме. Среди таких лекарственных средств, наиболее часто назначают:
Так как препараты имеют разную дозировку, заниматься самолечением опасно для здоровья. Врач подбирает дозу препарата в зависимости от результата анализа.
Эндартерэктомия – вид операции на пораженную артерию. Проводится на пациентах, артерии которых сужены не сильно, или пораженные участки имеют небольшую протяженность. Заключается в очищении стенок сосуда от бляшек и тромбов путем разрезания и сшивания.
Протезирование – используется при сильно пораженном сосуде. В ходе операции устраняется часть пораженного участка вены, на месте которого устанавливается аналогичный протез.
Шунтирование – метод оперирования пациентов, в котором используется дополнительный шунт, устанавливаемый как аналогичный сосуд, позволяющие циркулировать крови минуя закупоренный участок. В качестве материала для шунта используют протез в виде полой трубки или часть здоровой вены.

В борьбе с атеросклерозом хорошо себя зарекомендовали настои и отвары трав, такие как клевер, боярышник, картофель, вьюнок полевой, конский каштан. Их можно собрать самим или купить в аптеке в виде сырья или готового продукта.
Прием биологически активной добавки, содержащей лиственницу, помогает улучшить состояние сосудов. Содержащийся в составе кверцетин помогает укрепить стенки капилляров, что придает им эластичности.
Растирания маслами и кремами, содержащими биологически активные вещества и растительные компоненты, дают кратковременный положительный эффект. Однако этот способ не является панацеей и используется при профилактике и начальных стадиях атеросклероза.
Для профилактики заболевания или предупреждения осложнения рекомендуется носить компрессионный трикотаж, который помогает держать вены в тонусе.
- Людям старше 40 лет рекомендуется тщательно проводить медицинские осмотры и обследования, так как с возрастом риск патологий сосудов увеличивается.
- Среди лиц, имеющих тяжелую степень атеросклероза, прогнозы менее положительные, однако, при хирургическом лечении и поддерживании организма в послеоперационном периоде шансы на преждевременную смерть от болезни сводятся к минимуму.
- Людям, имеющие в своем анамнезе сахарный диабет, рекомендуется следить за уровнем сахара, таким образом, можно предотвратить преждевременные трофические изменения в нижних конечностях, тогда прогнозы на долгую жизнь будут положительными.
- По статистике пациентов за последние 5 лет после проведения операций 90% больных прекрасно живут без повторных рецидивов и ухудшения состояния.
В профилактике атеросклероза, главное, не лениться. Будь то занятия в тренажерном зале, плавание в бассейне или пилатес, процедуры должны повторяться систематически. Не стоит делать сверхусилия в зале или тягать штанги.
Достаточно вести активный образ жизни, больше ходить пешком или использовать велосипед. Если нет времени или средств, рекомендуется выполнять минимум ежедневных упражнений дома.
Для этого достаточно обзавестись резиновой фитнес-лентой, скакалкой или эспандером.
Хороший массаж для микроциркуляции кожи оказывает иппликатор Кузнецова. Проводя на нем по 5-10 минут в день вы забудете об атеросклерозе и многих других заболеваниях.
Перед началом использования иппликатора посоветуйтесь со специалистом и внимательно прочтите инструкцию к применению, так как при раздражении некоторых биологических точек в организме можно себе навредить.
Особую важную роль в профилактике атеросклероза играет питание. Пересмотрите свой рацион. Уберите из него все нежелательные продукты, фаст-фуд, жаренные и копченые блюда. Возьмите за правило принимать полтора литра воды в день, тогда ваша кровь будет менее вязкая и более текучая. Диетологи советуют принимать в пищу больше зеленых овощей, таких как перец, огурцы, салат, зелень.
Для сохранения здоровья сосудов категорически запрещается употребление алкоголя и курение. Эти факторы способствуют спазмированию и сужению просвета сосуда, что крайне нежелательно для такого недуга, как атеросклероз.
Атеросклероз нижних конечностей – это не приговор. Эту патологию успешно лечат в России. Главное, прислушаться к своему организму и не пропустить первые звоночки своего тела, сигнализирующие о помощи.
Боли в ногах большинство людей списывает на усталость, ведь за день пришлось много ходить: на работе, по дороге домой, в магазины, за детьми в садик, в выходные на даче.
Если большая часть времени проведена на каблуках и шпильках, то тем более – неприятные ощущения вполне оправданы.
Но далеко не всегда такие симптомы являются признаком безобидной усталости, возможно, развивается атеросклероз ног, когда без медицинской помощи не обойтись.
Облитерирующий атеросклероз нижних конечностей – заболевание, при котором повреждаются сосуды ног.
Эта патология является крайне опасной, так как наличие бляшек на стенках препятствует нормальному кровотоку.
Сужение просвета сосудов проявляется болями, кровь не может в достаточном количестве поступать к тканям, в самом плачевном случае, ноги просто перестают функционировать. Код по МКБ 10 – I70.2.
Мужчины страдают атеросклерозом ног в 7 раз чаще женщин, наибольшая вероятность заболеть наступает после достижения возраста 45 лет, особенно, если пациент курит.
Чем быстрее человек обратится к врачу и будет диагностирована патология, тем больше вероятность успешного лечения, отсутствия осложнений для организма. В зависимости от симптоматики облитерирующий атеросклероз делится на несколько стадий:
- Ноющие боли в ногах возникают при серьезных нагрузках – после сложной тренировки или длительной прогулки. Липидный обмен уже нарушен, но болезнь пока находится в доклинической форме;
- Неприятные ощущения появляются все так же при нагрузках, но уже небольших – достаточно пройти от 300 метров до километра;
- Третья стадия – клиническая ишемия, симптомы заметны при незначительной нагрузке, даже после ходьбы прогулочным шагом на расстояние от 50 метров. Зачастую боль ощущается и во время отдыха, чаще – ночью;
- Наличие патологии видно невооруженным взглядом – на ногах появляются язвы, почернения, некротическое состояние наблюдается в районе пальцев и на пятках. Как итог – гангрена и ампутация нижних конечностей.
Облитерирующий атеросклероз развивается на протяжении десятка лет, по этой причине своевременная диагностика возможна только у половины пациентов. По данным ВОЗ, в России от этой патологии умирает 60% больных, в то время как от сахарного диабета – 4%.
Избежать печальных последствий вполне реально: нужно вовремя лечить атеросклероз нижних конечностей. Победить болезнь или хотя бы не допустить ее дальнейшего прогрессирования легче на ранних этапах.
Как показывает медицинская практика, атеросклероз развивается по самым разным причинам. Точно отследить, что является решающим фактором, проблематично, так как пациенты обращаются за помощью к врачу, когда болезнь вен и артерий ног уже прогрессирует. Но существуют общие причины, вызывающие патологию:
- Курение – никотин, который содержат сигареты, провоцирует спазм артерий, кровоснабжение нарушается, возникает тромбофлебит;
- Неправильное питание – при злоупотреблении вредными продуктами происходит скопление холестерина в крови. Образуются бляшки, артерии закупориваются. Особенно опасно частое употребление пищи с жирами;
- Сопутствующие заболевания организма – нарушения обмена веществ, патологии щитовидной железы, повышенное АД, сахарный диабет, недостаточная выработка половых гормонов;
- Возраст – болезненные ощущения появляются у 7% пациентов старше 60 лет, у 3% — от 50 лет, у 1% — от 40 лет. Молодежь страдает патологией в 0,3% случаев, то есть, от атеросклероза никто не застрахован;
- Наследственная предрасположенность – еще одна причина изменений в тканях и диагностирования заболевания. Если родители, бабушки или дедушки состояли на учете у кардиолога, это повод еще тщательнее следить за своим здоровьем;
- Низкая двигательная активность – у людей, которые ведут сидячий образ жизни, боль, появляющаяся при ходьбе, возникает значительно чаще. Однако отклонения могут быть вызваны и другими факторами;
- Эмоциональные перенапряжения и стрессы.
Бляшки в сосудах появляются у людей, склонных к лишнему весу, тех, кто имеет вредные привычки, низкую физическую активность, расшатанную нервную систему. Неправильное питание и наличие иных болезней – причина для развития патологии.
Длительное время болезнь себя никак не проявляет, поэтому и появляются возможные осложнения, состояние стенок сосудов ухудшается, лечение – затрудняется. Однако и на ранних стадиях удается распознать патологию. Первые признаки таковы:
- Онемение ступней, которое усиливается при подъеме по ступенькам, физических нагрузках;
- Зябкость конечностей – пораженная нога будет более холодной, чем здоровая, наблюдаются различия температур при недостаточном снабжении кислородом;
- Болезненные ощущения – возникают в икрах, голени, стопе при минимальных нагрузках или в покое;
- Наличие незаживающих ранок и язвочек внизу конечности;
- Исчезновение пульса на ноге – сзади лодыжки, под коленом, на бедре. Это основной симптом только на поздних стадиях;
- Хромота, возникающая спонтанно;
- Бледность или посинение кожных покровов, реже – багровость;
- Мышцы голеней сводит по ночам, отмечаются судороги ног;
- Расслаивание ногтей, выпадение волос на ногах, как трофическое явление.
Такие признаки развивающегося атеросклероза нижних конечностей – тревожный сигнал, свидетельствующий о необходимости посетить врача. Откладывая до последнего, пациент рискует обзавестись осложнениями, а в запущенных случаях даже потерей ног.
Современная диагностика позволяет точно выявить атеросклероз сосудов ног. Только на основании симптомов определить заболевание невозможно, так как признаки схожи и с другими патологиями. Существует несколько признанных методов:
- УЗДС – ультразвуковое сканирование сосудов позволяет увидеть состояние стенок, наличие препятствий для тока крови, найти места уплотнений;
- Рентгеноконтрастная артериография – в сосуд вводят специальное вещество, делают несколько снимков. Процедура проводится только в стационарных условиях, пациенту назначают постельный режим;
- Измерение парциального давления кислорода – применяется в редких случаях, когда вышеназванные методы не дали четкой клинической картины.
Есть и домашний способ диагностики: лежа поднимите прямые ноги под углом 45 градусов к полу. Быстрое утомление и бледность голеней также может свидетельствовать об атеросклерозе.
Кроме того, может использоваться МСКТ-ангиография, МР-ангиография, измерение пульсации вен, контроль давления на лодыжке. Консультацию при диагностике проводит флеболог.
Определить, как лечить атеросклероз нижних конечностей, должен врач. Традиционно необходима комплексная терапия в зависимости от стадии патологии. При позднем обращении без операции не обойтись.
Но если пациент обратился за помощью вовремя, современные методы лечения позволяют обойтись «малой кровью», используя медикаменты, народные средства, коррекцию питания, упражнения лечебной физкультуры.
Терапия нижних конечностей в домашних условиях должна начинаться с соблюдения требований, которые необходимо строго выполнять, чтобы прогноз оказался положительным:
- Скорректируйте рацион – необходимо ограничить употребление продуктов с большим количеством холестерина. Нельзя есть жирное мясо, масло, колбасы, субпродукты, майонез. Придется отказаться от мучной сдобы с кремом, копченостей, картофеля-фри и алкоголя. Такая профилактика снизит риск развития осложнений;
- При избыточном весе постарайтесь привести себя в норму или, хотя бы, не допускайте еще большего ожирения;
- С вредными привычками тоже придется расстаться – сигареты губительно сказываются на здоровье пациента;
- Облегчить самочувствие поможет просторная и удобная обувь, в которой можно длительно ходить, не чувствуя усталости. Разумеется, туфли на высоком каблуке и платформе нужно временно убрать в шкаф;
- Займитесь своим здоровьем – самое время вылечить гипертонию, сахарный диабет и другие патологии, так как они пагубно влияют на организм;
- Умеренно нагружайте себя тренировками – упражнения при атеросклерозе должны быть дозированными. Прогулки, плавание, занятие на велотренажерах не станут лишними.
Нельзя допускать и переохлаждения ног – в холодное время года одевайтесь теплее и старайтесь не находиться на улице слишком долго. При появлении ранок на ногах тщательно их обрабатывайте во избежание заражений.
Медикаментозное лечение назначается в ситуации, когда атеросклероз не угрожает жизни пациента, нет риска развития осложнений, а просвет артерий еще полностью не закрыт. В поликлинике выдают рецепты следующих медикаментов:
- Аспирин – предотвращает образование тромбов, разжижает кровь;
- Циластозол, Пентоксифиллин – облегчают самочувствие пациента, улучшают кровоснабжение;
- Варфарин, Гепарин – помогают предупредить тромбоз, являются антикоагулянтами;
- Дратаверин и другие спазмолитики – уменьшают болевые ощущения;
- Димексид, Левомиколь, Офлокаин – эти мази назначаются, если обнаружены трофические язвочки и повреждения на ногах;
- Треналом, Вазонитом, Агапурином – препараты, расширяющие сосуды;
- Ловастатином, Симвастатином – назначаются при высоком уровне холестерина в крови.
Для диабетиков могут дополнительно выписываться лекарственные средства для снижения триглицеридов. Укрепить организм помогает прием витаминов и минералов. На ранних этапах выписывают мазь Софоры для локального применения.
Хирургическое лечение – это крайняя мера при диагнозе «атеросклероз сосудов». Операцию назначают, если заболевание выражено, появились осложнения, а медикаменты оказались бессильны. Фактически – у врачей нет другого выхода. Хирургические методы включают:
- Шунтирование – создается дополнительный путь для тока крови в обход закупоренной артерии;
- Ангиопластика – в сосуд вводят специальный баллон, который увеличивает просвет;
- Стентирование – внедрение распорки, помогающей поддерживать необходимый диаметр артерии;
- Эндартерэктомия – удаляется поврежденный участок, где кровотоку мешала холестериновая бляшка;
- Протезирование – больной сосуд заменяется искусственной или аутовенной артерией;
- Ампутация отдела ноги, где начался некротический процесс.
Статистика неумолима: более 40% пациентов, которые прошли хирургическое лечение, вынуждены в дальнейшем ампутировать конечность. После ампутации в течение 5 лет умирает 70% людей.
Именно по причине чрезвычайной опасности патологии и высокой смертности, необходимо не откладывать диагностику. На ранних стадиях реально и эффективно безболезненное лечение – помогут лекарства из аптеки, мази, народные средства. Но если ситуация запущена, к сожалению, велика вероятность печального исхода.
Специальные упражнения позволяют укрепить сердце и сосуды, повысить их выносливость, предотвратить развитие осложнений. Кроме того, улучшается и общее самочувствие.
Гимнастика подходит даже для пожилых людей, так как основной принцип тренировок – умеренность, неспешный темп, отсутствие серьезных нагрузок.
Традиционно используют следующие упражнения при выявленном атеросклерозе нижних конечностей:
- Ходьба медленным шагом в течение одной минуты;
- Вращения головой в одну и другую сторону по 5 раз;
- Покачивания ногой с опорой руками на стул или стену – по 10 раз;
- Руки на поясе, прогибы назад, как будто вы хотите посмотреть потолок за своей спиной – 5 раз;
- Наклоны туловища вперед, назад, влево, вправо – в течение 30 секунд;
- Подъемы ноги, согнутой в колене на максимально возможную высоту, руки на поясе – по 5 раз;
- Ходьба в течение минуты, дыхание выравнивается.
Таким способом не лечится атеросклероз сосудов в пожилом и старческом возрасте, но комплекс занятий помогает при терапии медикаментами, он необходим для улучшения общего самочувствия.
Лечение народными средствами, безусловно, показывает хороший эффект, однако и в этом случае нужно посоветоваться с врачом. Пить отвары и настои самостоятельно, без согласования со специалистом, запрещено. Существуют следующие народные средства от атеросклероза сосудов нижних конечностей:
- Берут в равных количествах плоды каштана, хмель, большеголовник, заливают стаканом кипятка, настаивают 2 часа, делят на две части, принимают за день;
- Смешивают по чайной ложке ромашки, шалфея, зверобоя, резеды, череды, заливают стаканом кипятка. Настаивают сутки, делают компрессы для ног;
- Смешивают оливковое и облепиховое масло, растирают им ноги по вечерам в течение двух недель;
- Варят кору рябины в кипятке в течение двух часов, процеживают, пьют перед едой по полстакана. На литр воды нужно полкилограмма коры;
- Берут ложку семян укропа, заливают стаканом кипятка, настаивают час. Принимают трижды в день по 2 ложки.
Будьте осторожны при использовании лекарств со зверобоем – эта трава плохо сочетается с большинством медикаментов, снижает их эффективность.
Лечение народными методами при атеросклерозе нижних конечностей должно проходить под контролем врача. Если вам выписали таблетки, следует пить именно их, не используя отвары без уведомления специалиста. Это может изменить клиническую картину, ухудшить ситуацию, а порой и привести к осложнениям.
Первые признаки нестенозирующего атеросклероза – это повод для обращения к врачу, чтобы не упустить драгоценное время. Типичными проявлениями у женщин и мужчин являются боли, похолодание конечностей, изменение цвета кожи.
Чем раньше вы обратитесь в медицинское учреждение, тем больше шансов вернуть здоровье. Таблетки, мази, диетическое питание, массаж ног, физические нагрузки – мер воздействия сегодня существует немало.
В крайних случаях требуется хирургическое вмешательство, которое тоже не является приговором и способно продлить жизнь, избежав тяжких последствий.
Облитерирующий атеросклероз сосудов нижних конечностей | Болезни артерий | Сосудистый центр им. Т.Топпера
Облитерирующий атеросклероз сосудов нижних конечностей (ОАСНК) или, как его ещё ошибочно называют, облитерирующий эндартериит сосудов нижних конечностей — это заболевание артерий ног, при котором происходит частичное или полное прекращение кровотока в нижних конечностях вследствие закупорки сосудов атеросклеротическими бляшками или тромбами.

В настоящее время, ОАСНК встречается примерно у 10 % населения в возрасте 65 лет и старше. Больше всего данному заболеванию подвержены курящие мужчины старшей возрастной группы (старше 50 лет), хотя заболевание может встречаться и у лиц более молодого возраста.
Для атеросклероза сосудов нижних конечностей характерны те же факторы риска, что и для других заболеваний артерий, например: ишемической болезни сердца и сосудистой недостаточности головного мозга.
- Высокое артериальное давление (гипертония),
- Высокий уровень холестерина крови,
- Курение,
- Малоподвижный образ жизни,
- Ожирение,
- Отягощённая наследственность.
Несколько слов о курении. Необходим полный отказ от любой формы табака.
Курение даже 1 сигареты в сутки самого лёгкого типа является неблагоприятным фактором риска, вызывающим прогрессирование облитерирующего атеросклероза нижних конечностей и развитие его тяжёлых осложнений.
Никотин, содержащийся в табаке, заставляет артерии спазмироваться, тем самым мешая крови двигаться по сосудам и увеличивая риск появления в них тромбов.
- Боли в ноге в состоянии покоя, лишающие пациента сна;
- Боли или чувство усталости в мышцах ног при ходьбе (как правило, в икроножных мышцах) — этот симптом является одним из ранних признаков атеросклероза сосудов ног;
- Непривычное чувство зябкости и онемения в стопе, усиливающиеся при физической нагрузке (ходьба, подъем по лестнице;
- Наличие незаживающей ранки или трофической язвы, обычно распологающейся в области стопы или нижней трети голени;
- Потемнение кожи, часто в виде темно-бурого или черного некроза пальцев стопы (гангрена);
- Разница в температуре кожи между конечностями (страдающая нога прохладнее, чем здоровая).
Проявлений той или иной симптоматики зависит от стадии атеросклероза артерий нижних конечностей. В связи с чем выделяют следующие стадии (в нашей стране классификация по А.В.Покровскому, 1976 г.):
- I стадия – боль в нижних конечностях проявляется при большой физической нагрузке, ходьба на расстояние более 1 км.,
- II А стадия – боли в конечности возникают при прохождении обычным шагом более чем 200 м.,
- II Б стадия — боли в конечности возникают при прохождении обычным шагом менее чем 100-200 м.,
- III стадия – боли в конечности возникают в покое или прохождении менее 25 м.,
- IV стадия – боли носят постоянный характер, имеются язвенно- некротические изменения ткани.
Чаще всего уровень поражения сопровождается жалобами характерной локализации.
При атеросклероз аорты и подвздошных артерий развивается т.н. синдром Лериша, при этом боли локализованы в ягодичных мышцах, мышцах бедра, отсутствует пульсация на бедренных артерях, либо резко ослаблена. У мужчин также наблюдается импотенция.
При облитерирующем атеросклерозе бедренных и подколенных артерий боли локализованы в мышцах голеней и стоп.
Посредством вышеперечисленных исследований выявляется локальное поражение, либо мультифокальный (многоуровневый, многоэтажный) атеросклероз магистральных артерий, атеросклероз аорты и артерий нижних конечностей. Могут обнаруживаться участки полного закрытия просвета (окклюзия) артерии, тромбозы.
Лечением атеросклероза аорты и артерий нижних конечностей занимается сосудистый хирург.
Лечение облитерирующего атеросклероза сосудов нижних конечностей зависит от стадии заболевания и его распространённости. При начальных стадиях может быть достаточным устранение факторов риска заболевания:
- Коррекция веса при полноте или ожирении;
- Контроль и коррекция уровня сахара крови у пациентов с сахарным диабетом;
- Контроль артериального давления с его поддержанием на рекомендуемом уровне (не более 140/90 мм.рт.ст.);
- Отказ от вредных привычек (в первую очередь, курения);
- Регулярная физическая активность (тренировочная ходьба, упражнения на велотренажёре, посещение бассейна и др.). Лечебная ходьба при атеросклерозе нижних конечностей имеет большое значение для развития коллатералей. Необходимо постепенное ежедневное увеличение физической нагрузки;
- Соблюдение диеты с пониженным содержанием холестерина и жиров животного происхождения;
- Снижение уровня холестерина в крови до рекомендуемых врачом значений.
- Чаще всего, для профилактики склеивания тромбоцитов (клеток крови участвующих в образовании тромба), врачом прописываются препараты содержащие аспирин или препараты содержащие клопидогрель.
- Лекарственные средства улучшающие коллатеральное (окольное) кровообращение- пентоксифиллин содержащие препараты.
- Также используются статины – это препараты направленные на снижение уровня холестерина крови, тем самым замедляется рост атеросклеротической бляшки.
- Лекарственные средства улучшающие периферическое кровообращение посредством расширения сосудов – препараты на основе простаноидов.
- Балонная ангиопластика;
- Протезирование;
- Стентирование;
- Шунтирование;
- Эндартерэктомия.
- Поясничная симпатэктомия – операция разрушения симпатических нервных волокон и удаления поясничных симпатических ганглиев, способных сокращать мышечную стенку артерий. Операция выполняется с целью увеличения притока крови к тканям и уменьшения болевого синдрома. Это операция выполняется также с целью уменьшения избыточного потоотделения стоп.
источник