Термин «хронический колит» объединяет группу заболеваний, имеющих различное происхождение и смешанную этиологию, характерной особенностью которых является воспаление слизистой оболочки толстой кишки, ее дистрофия и, как следствие, нарушение функции. Эта патология является достаточно распространенной в наше время, страдают ею как женщины, так и мужчины.
Причин, которые вызывают данное заболевание, множество. Основными факторами, способствующими возникновению болезни, являются:
- алиментарный (нерациональное питание, нарушение режима употребления пищи);
- перенесенные инфекции (сальмонеллез, шигеллез и другие), паразитарные инвазии;
- нарушение микрофлоры кишечника;
- токсический (при отравлениях различными ядами);
- лекарственный (в результате приема некоторых медикаментов);
- аутоиммунный (когда организм человека вдруг начинает вырабатывать антитела против своих же клеток);
- ишемический (нарушение кровоснабжения кишечника, например, при атеросклерозе);
- радиационный (при хронической лучевой болезни).
Хронический колит может быть как первичным (развиваться как самостоятельная патология), так и вторичным (возникать на фоне других заболеваний пищеварительного тракта). В воспалительный процесс чаще всего вовлекается вся толстая кишка (панколит), но могут поражаться и отдельные ее участки: сигмовидная кишка (сигмоидит), прямая кишка (проктит), слепая кишка (тифлит), поперечная ободочная (трансверзит).
Симптомы хронического колита достаточно разнообразны. Основными из них являются:
- диспептические расстройства (тошнота, снижение аппетита, метеоризм);
- нарушения стула (запоры, диарея, чередование запоров и диареи), частые позывы к акту дефекации;
- астенический синдром (общая слабость, недомогание, снижение работоспособности).
Как правило, предварительный диагноз не вызывает затруднений у врача. Основывается он на жалобах больного, данных истории жизни и заболевания, а также результатах объективного обследования (во время которого специалист обнаруживает вздутие живота, болезненность по ходу кишечника). Чтобы подтвердить диагноз, пациенту могут быть назначены:
- лабораторные методы исследования;
- ирригоскопия, ирригография;
- ректороманоскопия;
- колоноскопия с прицельной биопсией;
- при подозрении на ишемический колит — внутривенная ангиография.
Наиболее точным методом диагностики является колоноскопическая биопсия.
Лечение хронического колита может проводиться амбулаторно или же в условиях терапевтического либо гастроэнтерологического стационара (в зависимости от особенностей течения болезни у конкретного больного). Основные компоненты комплексной терапии перечислены ниже.
При преобладании диареи – стол №4, при запоре – стол №3 по Певзнеру. В период ремиссии может назначаться общий стол с исключением жирной, острой пищи, копченостей, алкоголя, сдобы.
Лечение в зависимости от причины имеет определенные различия.
- При выраженном воспалении, подтвержденном гистологически, назначаются противовоспалительные препараты: сульфосалазин, производные 5-аминосалициловой кислоты — салофальк, месалазин; препараты висмута, викалин, викаир и др. Может назначаться атибиотикотерапия на 7-10 дней.
- При глистных инвазиях назначаются антипаразитарные препараты.
- При ишемическом колите назначаются антикоагулянты, дезагреганты.
- Для восстановления микрофлоры показаны про- и пребиотики, а именно линекс, бификол, хилак и др.
- При всех видах колита назначаются сорбенты (смекта, энтерос гель, сорбекс), спазмолитики (но-шпа, спазмалгон, дуспаталин), слабительные (дуфалак, гуталакс) или антидиарейные (иммодиум) средства.
Общее лечение может сочетаться с местным, применяются такие лекарственные формы, как свечи, микроклизмы и др.
- Хирургическое лечение (показано при ишемическом колите, переходе в язвенный колит, при тромбозе и так далее).
- Физиотерапевтическое лечение.
Физиотерапия широко используется в лечении хронического колита, она направлена на усиление или ослабление двигательной функции кишечника, восстановление микрофлоры, снижение или повышение тонуса его мускулатуры.
С целью улучшения моторики кишечника и эвакуации его содержимого назначаются:
- СМВ-терапия на околопупочную область;
- электрофорез с применением спазмолитиков (папаверин, дротаверин на зону проекции толстой кишки на поверхность передней брюшной стенки), а также электрофорез серы и цинка с целью стимулирования антитоксической функции печени (противопоказан при язвенном колите, после операции на кишечнике);
- амплипульстерапия на область живота (по ходу кишечника);
- воздействие токами ультравысокой частоты;
- воздействие диадинамическими токами (электроды накладываются на уровне 5-7 грудных позвонков в околопозвоночной области) по релаксирующей методике;
- УФО (может использоваться местное и общее);
- лечебные ванны;
- парафинотерапия (аппликации на область живота – по ходу кишечника);
- терапия лечебными грязями.
С целью снижения моторики кишечника назначаются:
- электрофорез карбохолина, пилокарпина;
- воздействие диадинамическими токами по стимулирующей методике;
- амплипульстерапия по стимулирующей методике;
- интерференцтерапия на область живота (по ходу кишечника);
- аппликации лечебных грязей;
- магнитотерапия;
- лечебные ванны;
- УФО.
Хороший эффект оказывает воздействие низкоэнергетическим лазерным излучением, при атоническом колите 5-7 процедур каждый день, при спастическом – 10 процедур ежедневно.
Хронический колит доставляет значительный дискомфорт. Чтобы улучшить свое состояние, больному следует обратиться за консультацией к врачу и добросовестно принимать назначенные им препараты, соблюдать все диетические предписания и проводить рекомендованные физиопроцедуры. Самолечением заниматься недопустимо – оно не только не улучшит состояние больного, но и приведет к развитию осложнений.
Клиника «Сиена-Мед», специалист рассказывает о хроническом колите:
источник
Анатомию и клинику заболевания у 14 больных подробно описал американский врач Крон (Crohn) в 1932 г., его именем и названо заболевание. Автор наблюдал ограниченное неспецифическое воспаление терминального отдела тонкой кишки, гранулематозный илеит, поражающий все слои кишечника, включая брюшину. Позднее выяснилось, что при этом заболевании в процесс вовлекаются все отделы пищеварительного канала — желудок, тонкий и толстый кишечник. Отсюда возникло название: гранулематозный эзофагит, гастрит, илеоколит, терминальный илеит. М. X. Левитан (1974) наблюдал 83 случая болезни Крона у 1000 больных с заболеваниями желудка и кишечника.
Этиология гранулематозного энтерита окончательно не изучена. Полагают, что заболевание определяется инфекционным воспалением тканей кишечника, вызванным стрептококками, энтерококками, сапрофитами. Инфекционные агенты проявляют агрессивность или активизируются в связи со снижением в кишечнике иммунологической реактивности. В последнее время появились сообщения о том, что гранулематозный энтероколит развивается в результате иерсиниозной инфекции. У таких больных были выделены возбудители иерсиниоза из испражнений, у них находили положительными серологические реакции с иерсиниозными антигенами. Однако роль иерсиниозной инфекции в этиологии болезни Крона определенно не установлена.
Патогенез. Бактерии, по-видимому, проникают в ткани кишечника через его слизистую оболочку. Возможен занос бактерий в кишечник гематогенным путем. Способствуют воспалению кишечника травмы и нарушения кровообращения. Возникновение воспаления и течение заболевания сопряжено с нарушениями иммунитета и Сопровождается гиперергическими реакциями, поражением лимфатических путей, лимфатических узлов. О генерализации воспалительной реакции свидетельствует частое вовлечение в процесс не только тонкого, но и толстого кишечника и пищевода, а у некоторых больных — поражение суставов. Такие реакции отмечены чаще при иерсиниозной инфекции.
Патологическая анатомия. Неспецифический гранулематозный терминальный илеит или илеоколит сопровождается неспецифической воспалительной реакцией. Она обнаруживается в различных отделах желудочно-кишечного тракта. Морфологическая картина зависит от локализации процесса, стадии развития болезни и наличия осложнений.
Участок пораженного толстого кишечника превращается в толстую трубку, слизистая которой может быть гиперемирована, ткани инфильтрированы, утолщены, просвет сужен, стенки сильно деформированы. Язвенные дефекты на слизистой оболочке при болезни Крона глубокие, достигают субсерозного слоя, обычно локализуются поперечно, имеют щелевидную форму. Поверхность их покрыта слизью. Сохранившиеся участки слизистой оболочки покрывают расположенные в подслизистой воспалительные гранулемы, в результате этого внутренняя поверхность тонкой кишки напоминает булыжную мостовую. Поражаются также различные участки толстой кишки, чаще других — анулярная область. Здесь выявляются язвы, трещины, свищи.
В тонкой кишке также обнаруживаются язвы, воспалительные инфильтраты. Охваченный воспалением участок превращается в трубку, потерявшую форму здоровой кишки. При микроскопическом гистологическом исследовании такой ткани выявляются признаки неспецифического воспаления: воспалительная клеточная инфильтрация, распространенная на все слои кишечной стенки. Нередко эти воспалительные инфильтраты покрывает нормальная слизистая оболочка. В инфильтратах обнаруживается большое количество лимфоцитов, плазматических клеток, гистиоцитов с примесью эозинофилов. Большинство лимфоцитов относятся к популяции Т-системы. В некоторых случаях имеют место скопления эпителиоидных клеток, некоторые из них напоминают клетки Лангханса. Гранулемы не подвергаются, однако, казеозному распаду Вокруг краев язв обнаруживается гранулематозная ткань. В районе пораженного участка кишки отмечаются спайки. Описаны межкишечные и наружные свищи. Перфорация в брюшную полость встречается редко из-за развития спаечного серозита. Лимфатические сосуды расширены, ткани вокруг них перестроены (лимфангоит). Наблюдается воспаление в регионарных лимфатических узлах (мезаденит)
Клиническая картина. Ведущими признаками являются лихорадка, умеренные болевые ощущения в животе, воспалительные инфильтраты, обнаруживаемые в правой подвздошной области, или мезогастрии, или в других отделах толстого кишечника. Бывают поносы. Клиническая картина отличается вариабельностью. У одних заболевание протекает с выраженной активностью воспалительного процесса и тяжело, у других — вяло, латентно. Острая форма болезни сопровождается поносами, кишечными кровотечениями, лихорадкой, метеоризмом, болями в животе. При пальпации в мезогастрии (при поражении тонкого кишечника) обнаруживаются признаки раздражения брюшины (положительный симптом Щеткина — Блюмберга), болезненные опухолевидные образования в животе.
У части больных начавшийся остро воспалительный процесс быстро приобретает хроническое течение. У других же больных воспалительный процесс развивается медленно, незаметно и течет хронически. Диарея у таких больных сменяется запорами, субфебрилитет часто не замечается. Пальпаторно выявляются плотные воспалительные инфильтраты, локализующиеся в мезогастрии или правой подвздошной области. У некоторых больных выявляются гранулематозные образования в пищеводе, желудке и толстом кишечнике, отчего процесс называется гранулематозным эзофагитом-гастритом-энтероколитом. У части больных трещины заднего прохода, параректальные свищи, гранулемы и плотные инфильтраты в параректальной области являются первыми признаками, свидетельствующими о поражении тонкого кишечника.
Медленно текущий воспалительный процесс приводит нередко к поражению брюшины. Острые проявления воспалительной реакции часто воспринимаются как признаки аппендицита, в связи с этим применяется хирургическое лечение. Во время операции выявляются воспалительные изменения в кишечнике. Такие же изменения описаны при иерсиниозе. Причиной хирургического вмешательства могут быть перфорация кишечника в области язв и возникновение перитонита, кишечные кровотечения и спайки брюшной полости, которые являются причиной непроходимости или заворота кишечника и его паралитической дилатацин.
Болезнь Крона сопровождается поражением сердца (тахикардия, экстрасистолы, на ЭКГ выявляются признаки нарушения реполяризации миокарда, которые обусловлены интоксикацией, аллергической реакцией или аутоаллергическими поражениями миокарда). Поражения печени расцениваются нередко как реактивный гепатит, протекающий, как правило, без желтухи. Анемия обусловлена несколькими механизмами: снижением интенсивности всасывания железа в кишечнике и возникновением его дефицита в организме в результате хронических кровопотерь, бактериальной интоксикацией, ведущей к гипоплазии эритропоэтического ростка костного мозга, дефицитом витаминов, особенно витамина В12. Наблюдаются артралгии или полиартрит, которые в основном не приводят к анкилозам суставов. Описаны кератит, язвы роговицы, иридо-циклит, гнойные и гранулематозные поражения кожи, экзема, фурункулез, узловая эритема.
У большинства больных обнаруживается повышение температуры тела в пределах 37—37,6 °С. У некоторых лихорадка достигает 38—40 °С, сопровождается ознобами и потами. Температурная кривая неправильного типа.
Лейкоцитоз нейтрофильный наблюдается при обострении воспаления, в большинстве случаев протекает длительно. СОЭ увеличена. Свертываемость крови повышена. В крови — диспротеинемия с увеличенным содержанием гамма-, альфа-1- и альфа-2-глобулинов, сиаловых кислот, серомукоидов и с несколько сниженным содержанием холестерина.
Течение заболевания длительное: наблюдаются периоды улучшения и обострения. Ухудшение провоцируется инфекцией и нарушениями питания.
Диагноз болезни Крона ставится, как правило, поздно. В раннем периоде при остром начале терминального илеита речь идет о диагнозе острого аппендицита. При хроническом течении существенную помощь в диагностике оказывает эндоскопическое исследование — колоноскопия и лапароскопия. При колоноскопии обнаруживаются язвы, выраженная деструкция кишечника, опухолевидные гранулематозные образования. Признаки отграниченного перитонита, воспалительного поражения кишечника и спайки выявляются при лапароскопии. Гранулематозные опухолевидные образования при болезни Крона определяются в пищеводе и желудке.
Рентгенологическое исследование позволяет выявить характерные для этой болезни изменения в кишечнике — пораженный отдел кишки приобретает вид «шнура» или «веревки». Если поражаются терминальный отдел подвздошной кишки и слепая кишка, то трудно установить область баугиниевой заслонки — ее контуры исчезают. Измененный фрагмент обычно не заполняется туго контрастной массой. Рельеф слизистой оболочки имеет полиповидный характер, гаустры сглаживаются или исчезают. Контуры пораженного участка кишки чаще отмечаются мелко- или крупнозубчатыми, нередко с характерными для этой болезни остроконечными выступами, которые являются отображением грубых щелевидных язв. Иногда язвы, располагаясь в глубине стенки кишки, обусловливают на рентгенограммах своеобразную картину «шляпок гвоздей», идущих правильными рядами по контуру пораженной кишки. Границы со здоровыми участками нередко резко выражены. Гранулематозному изменению кишечника свойственно чередование пораженных участков с нормальными. Слизистая оболочка приобретает на рентгенограмме крупно- или мелкоячеистую структуру, напоминающую рисунок булыжной мостовой. На фоне перестроенного рельефа слизистой оболочки обнаруживаются разные по величине стойкие контрастные пятна — продольные и поперечные эрозии и язвы. При тугом контрастировании кишки выявляются сужения пораженного участка, псевдодивертикулезные выпячивания, ригидность стенок, резкость границ пораженных и нормальных участков, хорошо определяется ячеистая структура рельефа слизистой оболочки.
Болезнь Крона дифференцируется с хроническим вторичным энтеритом при гастрите, панкреатите, гепатите, с хроническим язвенным колитом, опухолями кишечника, полипозом кишечника. Каждому из этих заболеваний свойственны характерные клинические, эндоскопические и рентгенологические признаки. Так, язвы при хроническом язвенном колите располагаются беспорядочно, имеют неправильную форму и нечеткие очертания, локализуются чаще в дистальном отделе кишки. При рубцово-стенотической форме туберкулеза кишечника отмечается значительное сморщивание пораженного участка кишки, фиксируется наличие выраженных спаек, брыжеечные лимфатические узлы увеличены, слизистая оболочка ободочной кишки перестраивается в ходе патологического процесса бесструктурно.
Специфических средств для лечения болезни Крона не существует. Применяются прежде всего для борьбы с инфекцией следующие антибиотики и сульфаниламидные препараты: ампициллин или оксациллин —по 2—3 г в сутки внутрь или внутримышечно, стрептомицин — по 1 г в сутки, неомицина сульфат — по 0,1 г 2 раза в сутки, левомицетин — по 0,5 г 4 раза в сутки, тетрациклин — по 0,25 г 4 раза в сутки. При болезни Крона преимущество имеют препараты сульфаниламидов, которые хорошо всасываются в кишечнике,— бисептол — по 2 таблетки 2 раза в день, сульфален — по 1 г в течение первого дня, а затем по 0,2 г 1 раз в день на протяжении 7—10 дней и др. Используются также интестопан (0,24 г) — по 2 таблетки 3 раза в день в течение 5 дней, энтеросептол — по 0,25 г 1—2 таблетки 3 раза в день. Если выявляется иерсиниоз, применяются тетрациклин или сульфаниламидные препараты.
При анемии используются препараты крови, плазмы, поливитаминные препараты, полиглюкин, солевые растворы. В ряде случаев с целью влияния на иммунологические процессы и противовоспалительно показан преднизолон — по 20—40 мг в сутки или другие кортикостероидные препараты.
К хирургическому лечению прибегают при перитоните (прободение язвы кишечника), рубцовом сужении кишечника и при наличии спаек брюшной полости, стенозирующих кишки.
Диета при заболеваниях тонкого кишечника должна быть легкоусвояемая, высококалорийная, щадящая, содержать большое количество витаминов и достаточное количество жидкости (диета № 4).
Уменьшение клинических признаков воспаления позволяет применить физиотерапию: тепловые процедуры, индуктотерапию, УВЧ-терапию и др. Процедуры обладают противовоспалительным эффектом и нормализуют функцию кишечника, желудка, печени и других органов. Показаны ванны солевые, углекислые, радоновые, при запорах — суб-аквальные, грязевые кишечные тампоны, грязелечение.
Курортное лечение осуществляется на курортах, где имеются источники питьевых минеральных вод и грязелечение: Ессентуки, Пятигорск, Железноводск, Боржоми, Трускавец, Моршин, Друскининкай, Бирштонас, в БССР — Ждановичи, Бобруйск.
источник
Лечение рекомендуется повторять каждые 3-4 месяца.
- Токи надтональной частоты (ТНЧ) при очаговом цистите;
- Электрофорез 2% хлористого кальция, лидазы, террилитина при гранулярных и буллезных циститах;
- Электрическое поле сверхвысокой частоты, проникающее на глубину 2-3 см при гранулярном цистите с 3-4 летнего возраста;
- Аппликации в виде трусов озокерита или парафина, 8-10 процедур;
- Цинк электрофорез, электрофорез с 1 % фурагином или фурадонином.
«Я не знаю лучшего лекарства от астмы…» Николас Калпепер, 1653 Жимолость вьющаяся (L. periclymenum) некогда широко применялась в Европе для лечения бронхиальной астмы, расстройств мочевыделения и при родах. Плиний рекомендует добавлять ее в вино при болезнях селезенки. На основе настоя из цветков жимолости вьющейся (L. periclymenum) традиционно делают сироп, который принимают как отхаркивающее при сильном кашле […]
К середине лета расцветает кипрей, покрывая розоватым ковром большие площади лесных гарей и вырубок. Цветки и листья заготавливают во время цветения, сушат в тени и хранят в плотно закрытых банках, коробках. Кипрей узколистный, иван-чай или копорский чай — известное травянистое растение с раскидистой кистью розовых цветков. Это одно из немногих дикорастущих растений, у которого используются в пищу […]
«Это одна из самых удивительных трав от ран, высокоценимая и дорогая, применяемая как снадобье внутреннее и наружное». Николас Калпепер, 1653 Свое русское название трава получила из-за фестончатых листьев, напоминающих отделку средневековых платьев, а ее латинское название происходит от слова «алхимия», что указывает на чудодейственные свойства растения. Собирают траву во время цветения. Характер: прохладный, сухой; вкус […]
«Природа этого растения так удивительна, что одно его прикосновение останавливает кровотечение». Плиний, 77 г. н.э. Хвощ — ботанический реликт, близкий деревьям, которые росли на Земле 270 млн. лет назад, в каменноугольный период. В СССР произрастало 15 видов хвощей. Наибольший практический интерес представляет хвощ полевой (Е. arvense). Хвощ полевой (Е. arvense) — многолетнее споровое травянистое растение […]
Растение эфедра (Ма Хуанг, по-китайски) содержит алкалоиды — эфедрин, норэфедрин и псевдоэфедрин. Алкалоидов от 0,5 до 3%. В эфедре хвощевой и эфедре рослой больше эфедрина, а в эфедре средней — псевдоэфедрина. В осенние и зимние месяцы содержание алкалоидов максимальное. Кроме алкалоидов в эфедре до 10% дубильных веществ и эфирные масла.
Эфедрин, норэфедрин и псевдоэфедрин похожи на адреналин — стимулируют альфа- и бета-адренорецепторы.
Эта книга предназначена для начинающих любителей-женьшеневодов, выращивающих растение на приусадебных участках, и женьшеневодов, которые впервые приступают к работе на промышленных плантациях. Опыт выращивания и все рекомендации даны с учетом климатических особенностей Нечерноземья. Готовясь описать свой опыт выращивания женьшеня, я долго думал над тем, с чего начать изложение накопленных сведений, и пришел к выводу, что есть смысл кратко и последовательно рассказать о всем пройденном мной пути женьшеневода, чтобы читатель смог взвесить свои силы и возможности в этом трудоемком деле.
В семенах тыквы содержится вещество кукурбитин, которое парализует некоторых паразитов – острицы, солитер, аскарида и другие ленточные и круглые черви. После того, как черви ослабят свою хватку их легко удалить из кишечника, приняв слабительное – например, касторовое масло.
Для убийственного напитка от глистов нужно: 3 столовые ложки сырых (не жареных) семян тыквы, половина небольшой луковицы, 1 чайная ложка меда, ? стакана молока, блендер.
Доктор Попов о народных средствах против болезни Крона и неспецифического язвенного колита (НЯК): Хронический колит вылечить очень просто, если утром натощак принимать чайную ложку семян подорожника, а вечером чайную ложку семян конского щавеля.
Каждую весну одними из первых появляются побеги крапивы. Крапива – это первый подарок весны. Чай из крапивы оздоровит, восстановит силы, поднимет иммунитет и пробудит организм весной.
Пришло время избавиться от кровоточивости десен и укрепить десны. Весной растет уникальная трава, которая называется свербига. Если поесть ее хотя бы неделю, кровоточивость десен пройдет у Вас навсегда.
Потеют ноги! Ужас! Что делать? А выход очень прост. Все рецепты, которые мы даем, проверены прежде всего на себе и имеют 100% гарантию эффективности. Итак, избавляемся от потливости ног.
В истории из жизни больного гораздо больше полезного, чем во всех энциклопедиях мира. Людям нужен Ваш опыт — «сын ошибок трудных». Всех прошу, присылайте рецепты, не жалейте совета, они для больного — луч света!
О лечебном свойстве тыквы Вросший ноготь Мне 73 года. Болячки появляются такие, о каких даже не знала, что они существуют. Например, на большом пальце ноги вдруг стал врастать ноготь. Боль не давала мне ходить. Предлагали операцию. В «ЗОЖ» я прочитала о мази из тыквы. Очистила от семян мякоть, приложила к ногтю и полиэтиленом забинтовала, чтобы сок […]
Грибок на ногах Грибок на ногах В таз налейте горячую воду (чем горячее, тем лучше) и потрите мочалкой в воде хозяйственное мыло. Подержите в ней ноги 10-15 минут, чтобы как следует их распарить. Потом почистите подошвы и пятки пемзой, обязательно подстригите ногти. Вытрите ноги насухо, высушите и смажьте их питательным кремом. Теперь возьмите аптечный березовый […]
15 лет нога не беспокоит Натоптыш на ноге Долгое время меня беспокоил натоптыш на левой ступне. Я вылечила его за 7 ночей, избавилась от боли и стала нормально ходить. Надо кусочек черной редьки натереть на терке, кашицу выложить на тряпочку, крепко привязать к больному месту, обернуть целлофаном и надеть носок. Компресс желательно делать на ночь. Мне […]
Молодой доктор прописал рецепт своей бабушки Подагра, шпоры пяточные Посылаю вам рецепт лечения пяточной шпоры и шишек возле большого пальца ноги. Его мне дал молодой врач лет 15 назад. Он сказал: «Больничный лист по этому поводу я выписать не могу, не положено. Но моя бабушка лечилась от этих неприятностей так…» Я взяла на вооружение совет […]
Аспирин от трещин на ногах Трещины на ногах Хочу поделиться рецептом для заживления кожи на пальцах ног. 100 мл спирта и 10 растертых в порошок таблеток аспирина взболтать, пока не растворятся таблетки. Затем добавить один пузырек йода и снова все перемешать. Хранить в темном месте в хорошо закрытой посуде. Мазать потрескавшуюся кожу. Баун Л. В. […]
Начнем с подагры, вызываемой в основном нарушением обменных процессов. Послушаем, что говорит о падагре винницкий врач Д.В.НАУМОВ. Лечим подагру по Наумову Подагра «ЗОЖ»: Очень много вопросов по поводу растворения солей в суставах. Вы утверждаете, что пищевая соль, которую мы употребляем внутрь, никакого отношения к нерастворимым солям типа уратов, фосфатов и оксалатов не имеет. А что имеет […]
По совету Антонины Хлобыстиной Остеомиелит В 12 лет я заболела остеомиелитом и чуть не осталась без ноги. Меня положили в стационар в тяжелом состоянии и в тот же день прооперировали. Целый месяц лечили, а сняли с учета только через 12 лет. Вылечилась я все-таки простым народным средством, которое мне подсказала Антонина Хлобыстина из Челябинска-70 (сейчас […]
Упал, очнулся — гипс С годами кости становятся очень хрупкими, развивается остеопороз — особенно страдают от этого женщины. Что делать, ежели у вас перелом? Чем помимо гипса и постельного режима можно помочь себе? С этими вопросами мы обратились к доктору биологических наук, профессору Дмитрию Дмитриевичу СУМАРОКОВУ, специалисту по восстановлению костных тканей. «ЗОЖ»: Вы 25 лет […]
Луковый суп против остеопороза Остеопороз Медики называют остеопороз «молчаливый вор». Тихо и без боли кальций уходит из костей. Человек болеет остеопорозом и ничего не знает об этом! А потом начинаются неожиданные переломы костей. В нашу больницу поступил мужчина 74 лет с переломом бедра. Он упал в квартире на ровном месте — кость не выдержала тела и […]
источник
| Неспецифический язвенный колит |
Болезнь Крона. Данные заболевания характеризуются весьма тяжелой клинической симптоматикой, длительным, во многих случаях прогрессирующим течением, возможностью развития тяжелых осложнений. Пациентам требуется тщательное обследование, лечение и динамическое наблюдение в условиях специализированных отделений с использованием средств современной лекарственной терапии. В лечении этих больных природные или преформиро- ванные физические факторы практически не используются; исключение составляют больные с легкими формами заболевания вне стадии обострения. Однако в комплексном лечении тяжелых заболеваний кишечника, к числу которых относится неспецифический язвенный колит, возможно использование лазеротерапии. Применение эндоскопического ультрафиолетового лазерного облучения слизистой оболочки прямой и сигмовидной кишок позволяет добиться более быстрого купирования воспаления в их стенках и существенно сократить сроки стационарного лечения. Кроме того, при лечении тяжелых форм воспалительных заболеваний толстой кишки, сопровождающихся выраженными нарушениями гомеостаза и метаболическими расстройствами (как в период предоперационной подготовки, так и на послеоперационном этапе ведения больных), используют интракорпоральную ультрафиолетовую лазерную фотомодификацию крови (внутривенное облучение). Это позволяет скорее устранить эндогенную интоксикацию, нормализовать цитологические и биохимические показатели крови, снизить частоту возможных осложнений и сократить сроки стационарного лечения.
В условиях специализированных отделений в комплексном лечении неспецифического язвенного колита и болезни Крона может использоваться озонотерапия. Для достижения ге- мостатического эффекта применяют озонокислородную смесь с высокой концентрацией озона — до 40 мкг/мл, а в ряде случаев — до 60 мг/л. Объем вводимого пациентам газа определяется его переносимостью и на первом этапе лечения не превышает 40—60 мл. Положительная динамика клинических симптомов, а также лабораторных и морфологических показателей отмечена в случаях назначения ректальной озонотерапии в комплексной реабилитации больных после оперативных вмешательств по поводу опухолей различных отделов кишечника, особенно в тех случаях, когда дополнительно проводилась лучевая терапия. Газовая смесь с низким содержанием озона (1—4 мг/л) позволяет активно восстанавливать трофику слизистой, улучшать ее функциональные возможности.
Одним из важнейших в лечении пациентов с заболеваниями кишечника является санаторно-курортный этап лечения, так как предоставляет возможность включения в лечебный или реабилитационный комплекс всего спектра природных и преформированных физических факторов. Пребывание в условиях санаториев показано больным хроническим колитом различной этиологии в фазу неполной или полной ремиссии заболевания. Не допускается направление в санатории пациентов с обширными эрозивно-язвенными поражениями кишечника, непосредственно после перенесенного дизентерийного колита, а также лиц, страдающих хроническим колитом на почве туберкулеза кишечника или стенозирующими колитами различного происхождения. Санаторно-курортное лечение не показано пациентам с полипами различных отделов толстой кишки, другими доброкачественными или злокачественными новообразованиями.
Несмотря на успехи в диагностике и лечении заболеваний печени количество больных с данной патологией не имеет тенденции к сокращению. Значительное место среди этих заболеваний занимают вирусные поражения. Помимо этого врач-физиотерапевт часто сталкивается с многочисленными случаями гепатитов, вызванных токсическими и алкогольными поражениями печени, жировой дегенерацией печени («жировой гепатоз»), переходящей в ряде случаев в неалкогольный стеатогепатит, а также с реактивными гепатитами, возникающими вследствие острых или длительно существующих воспалительных заболеваний органов пищеварительной системы (холецистохолангит, панкреатит и др.). Важным моментом в лечении заболеваний печени является правильно организованное питание. Пациентам назначают диету № 5 или № 5а, исключающую употребление острых, жирных и жареных блюд. Однако важную роль в комплексном лечении таких больных могут и должны играть методы физической терапии.
Отмечается тенденция к распространению поражений печени, вызванных действием вирусов, важнейшими из которых являются вирусы гепатита В и С. Длительное течение хронических гепатитов В и С постепенно приводит к резкому снижению функциональной активности печени, нарушению различных видов обмена. Происходят значительные морфологические изменения в органе, вплоть до необратимых. Существенно угнетается деятельность гепатоцитов, и как следствие развивается билиарная недостаточность. Современные способы лечения хронических вирусных гепатитов в основном предусматривают длительное применение (до 6—12 и даже 24 мес.) препаратов интерферонового ряда, других лекарственных средств, прежде всего нуклеозидных аналогов, таких как ламивудин (при гепатите В) и риба- вирин (при гепатите С). Однако эти препараты, наряду с определенным положительным влиянием на функциональное состояние печени и способностью в ряде случаев приводить к удалению вируса из организма пациента, обладают рядом существенных нежелательных эффектов и даже могут вызвать серьезные осложнения. Возможность возникновения заболеваний печени, вызванных другими вирусами гепатита, менее распространена.
Роль физических факторов в лечении больных вирусными гепатитами весьма значима. Несомненно, методы аппаратной физиотерапии не оказывают прямого антивирусного действия, так как сам вирус гепатита находится вне пределов их досягаемости (реже в крови, а в основном непосредственно в пораженных им гепатоцитах). Их применение способствует улучшению клинической картины, стиханию воспалительных явлений, коррекции нарушений внутри- и внепеченочного холестаза, нормализации процессов нейрогуморальной регуляции, стимуляции иммунной защиты. Физические факторы активизируют печеночную гемодинамику, т.е. воздействуют на одно из ключевых звеньев саногенеза, оказывают противовоспалительное действие.
Физическую терапию не применяют в период активного воспалительного процесса. Но ее необходимо включать в лечебный комплекс в период нестойкой или длительной ремиссии при наличии нерезко выраженных клинических проявлений и нарушений лабораторных показателей, отсутствии глубоких морфологических изменений в печени. Кроме того, они играют важную роль в реабилитации пациентов, перенесших вирусный гепатит, способствуя более быстрому и полному восстановлению функционального состояния органа.
Наиболее доступными в лечебных учреждениях являются гальванизация и лекарственный электрофорез. Вследствие своего мягкого противовоспалительного и обезболивающего действия эти методы хорошо переносятся подавляющим большинством пациентов. Используют электроды площадью 200—300 см 2 , один из которых (анод) располагают спереди на область проекции печени и правое подреберье, а второй (катод) — симметрично сзади, на уровне нижнегрудного отдела позвоночника. Плотность тока не превышает 0,03-0,05 мА/см 2 . Длительность процедур — 15—20 мин. Их проводят ежедневно или через день, всего на курс лечения — 10—12 воздействий. Эти процедуры усиливают гемодинамику печени, активизируют обменные процессы в ней. При хроническом вирусном гепатите в стадии неполной или стойкой ремиссии (интегративная фаза) с целью оказания противовоспалительного действия назначают электрофорез 2-5% раствора хлорида кальция. В случае нарушения пассажа желчи для усиления двигательной активности желчевыводящих путей, повышения холереза используют электрофорез 2—5% раствора сульфата магния. Прокладку с нанесенным лекарственным препаратом располагают под анодом. Длительность процедур — 15—20 мин. Их осуществляют ежедневно или через день. На курс лечения — 10—12 воздействий.
В реабилитации больных, перенесших вирусный гепатит, а также в лечении хронического гепатита в фазе полной или неполной ремиссии при отсутствии или минимальной активности воспалительного процесса показаны физические факторы с тепловым компонентом воздействия. Одним из них является индуктотермия. Процедуры выполняют при помощи малого индуктора-диска или индуктора-кабеля (аппарат ИКВ-4), располагаемого над областью печени и правым подреберьем с воздушным зазором 1,5—3 см. Воздействуют в слаботештовой дозировке (не выше 2—3-й ступени мощности) в течение 10—15 мин. Процедуры проводят через день. Курс лечения включает 8—12 процедур.
В период реконвалесценции при стихании воспалительных явлений пациентам показано сочетанное применение индуктотермии и лечебной грязи. Это позволяет усилить активность химических компонентов грязи, что существенно активизирует обменные процессы, кровообращение печени и улучшает ее функциональное состояние. Для выполнения процедур индуктор с минимальным зазором размещают поверх грязевой аппликации (толщина — 3—4 см, температура грязи — 38—40 °С). По остальным параметрам методика не отличается от обычной процедуры индуктотермии.
Индуктотермию, особенно в сочетании с пелоидотерапией, не следует назначать при значительном возрастании уровня индикаторных аминотрансфераз, в фазу активной репликации вируса, а также при наличии признаков обострения хронического панкреатита.
С целью уменьшения воспалительных явлений, купирования болевого и диспептическо- го синдромов, нормализации желчеобразования и желчеотделения больным хроническим гепатитом в стадии ремиссии и реконвалесцентам назначают электрическое поле высокой частоты (э.п.ВЧ) частотой 27,12 МГц. Отмечено, что при его воздействии происходят благоприятные сдвиги в биохимическом составе желчи, по-видимому, за счет повышения функциональной активности гепатоцитов. Методика предусматривает поперечное расположение конденсаторных пластин. Одну из них устанавливают на область проекции печени спереди, а вторую — симметрично сзади справа, на уровне нижнегрудного отдела позвоночника. Воздушный зазор составляет 2,5—3 см. Воздействуют в слаботепловом режиме в течение 10-15 мин. Всего на курс лечения назначают 8-15 процедур, проводимых ежедневно или через день.
Хорошие результаты в реабилитации больных после вирусного гепатита отмечены при использовании электромагнитных волн дециметрового диапазона (ДМВ). Лечебный эффект обеспечивается за счет выраженного противовоспалительного и иммуномодулирующего действия данного фактора. Излучатель размером 35 х 16 см (аппарат «Волна-2») располагают спереди над областью проекции печени с зазором 3—4 см при мощности воздействия 20—40 Вт. Длительность процедур — 8—12 мин. Их проводят обычно через день, всего на курс лечения — 8—12 процедур.
При хронических воспалительных заболеваниях печени также используют низкочастотное переменное магнитное поле (нПеМП). Не оказывая теплового воздействия, магнитотера- пия улучшает реологические свойства крови, умеренно усиливает кровообращение в печени, благоприятно влияет на нарушенный состав печеночной желчи. Курсовое ее применение на этапе реабилитации позволяет ускорить купирование клинических симптомов, содействует нормализации нарушенных биохимических показателей. Данный метод назначают вне стадии обострения заболевания, при отсутствии вируса в крови и минимальных нарушениях лабораторных показателей. Его нельзя отнести к наиболее эффективным при хронических вирусных заболеваниях печени, но процедуры нПеМП-терапии хорошо переносятся подавляющим большинством больных, число противопоказаний к его применению минимально. Все это позволяет рекомендовать нПеМП-терапию для включения в лечебный комплекс.
Процедуры выполняют при помощи цилиндрического индуктора, располагаемого над областью проекции печени спереди (возможно воздействие двумя индукторами — спереди на область проекции печени и сегментарно сзади). Величина магнитной индукции составляет 20—30 мТл. Процедуры проводят ежедневно или через день в течение 8—15 мин. Курс лечения — 10—12 процедур.
В реабилитации больных после перенесенного вирусного гепатита используют ультразвук (УЗ) с частотой 880 кГц. Однако его следует назначать лишь при незначительных остаточных клинических проявлениях заболевания и минимальной степени нарушений лабораторных показателей. Воздействуют излучателем площадью 4 см 2 по лабильной методике. Прерывистый («импульсный» с длительностью 4 или 10 мс) режим воздействия применяют ввиду лучшей переносимости больными. На область правого подреберья воздействуют с интенсивностью 0,4—0,7 Вт/см 2 , а сегментарно справа на уровне DVI _х — 0,2-0,4 Вт/см 2 . Иногда в зависимости от самочувствия пациентов и клинических проявлений заболевания первые 2—4 процедуры проводят с интенсивностью воздействия 0,2-0,4 Вт/см 2 . Общая длительность процедур — 8-15 мин. Их назначают через день; на курс лечения — 10-12 процедур.
Применение низкоинтенсивного лазерного излучения (НИЛИ) при вирусных поражениях печени позволяет достичь хороших клинических результатов за счет выраженного противовоспалительного и репаративного действия. Кроме того, НИЛИ активизирует гемодинамику и окислительно-восстановительные процессы, улучшает гемореологические показатели, стимулирует антиоксидантную систему защиты. При вирусном гепатите в стадии ремиссии, а также с целью реабилитации лиц, перенесших острый гепатит, показано применение инфракрасного НИЛИ в импульсном (мощностью до 8—10 Вт), непрерывном или модулированном режимах на область проекции печени спереди и сегментарно сзади, на уровне нижнегрудного отдела позвоночника.
Воздействие осуществляют последовательно на несколько (3—6) точек в течение 6—15 мин. Процедуры проводят по стабильно-сканирующей или сканирующей методикам. Для усиления лечебного эффекта дополнительно проводят надвенное лазерное облучение крови. Более значимых результатов можно достичь, применив методику внутривенного лазерного облучения крови. Данная методика предпочтительна в фазе стихающего обострения заболевания, при умеренных нарушениях биохимических показателей, а также в лечении хронических вирусных гепатитов в интегративной фазе. Процедуру проводят при помощи специального световода, подключенного к красному (633 нм) лазеру. Мощность излучения — 1-2 мВт. Воздействие осуществляют в течение 15-30 мин, 2—3 раза в неделю. Всего на курс лечения назначают от 8 до 12 процедур.
Больным хроническими вирусными гепатитами рекомендована озонотерапия. Существенно активизируя кислородотранспортную функцию и улучшая реологические свойства крови, озон повышает оксигенацию тканей, что является крайне важным для данной категории больных. Под действием озонотерапии происходит стимуляция системы антиоксидант- ной защиты, отмечается снижение показателей перекисного окисления липидов. Для данного метода характерны выраженные противовоспалительный, детоксикационный и трофический эффекты, а также способность оказывать антивирусное действие за счет стимуляции образования эндогенных интерферонов.
Озонотерапию применяют в комплексном лечении больных хроническим вирусным гепатитом как в период усиления активности патологического процесса (фаза репликации вируса), так и в фазе стабилизации заболевания и значительного уменьшения или даже отсутствия клинических симптомов и нарушений лабораторных показателей (интегративная фаза заболевания). Это позволяет ускорить стихание воспалительного процесса в печени, улучшить общее состояние больных. Отмечается нормализация нарушенных биохимических показателей крови. У больных хроническими гепатитами В и С часто удается достичь длительной ремиссии, а в ряде случаев лечение приводит к полной элиминации вируса из организма. Назначают внутривенное введение 200—300 мл озонированного физиологического раствора с концентрацией озона 1,5—4 мг/л или большую аутогемоозонотерапию. Процедуры проводят 2-3 раза в неделю; на курс лечения — 8—12 процедур. Кроме указанных методик, применяют ректальную инсуффляцию 50—150 мл газовой озонокислородной смеси с концентрацией озона 8—20 мг/л. Эта методика выполняется обычно по утрам после предварительной очистки кишечника, всего на курс лечения — 8—15 процедур. Наличие хронического вирусного гепатита в активной стадии диктует необходимость проведения в течение года 2-3 курсов комплексного лечения с использованием озона.
Одним из ключевых методов в комплексной реабилитации больных, перенесших вирусный гепатит, является лечение питьевыми минеральными водами, прежде всего сульфатными или сульфатно-гидрокарбонатными. Последние могут применяться на питьевых курортах или во внекурортной обстановке в виде бутылочных минеральных вод. Минеральные воды воздействуют на рецепторный аппарат слизистой оболочки гастродуоденальной зоны, тонкого кишечника, вызывают стимуляцию основных пищеварительных гормонов. Возможно непосредственное воздействие компонентов минеральных вод на рецептивные поля и клеточные элементы при поступлении их в печень через систему портальной вены.
Подтверждением положительного влияния минеральных вод на функциональное состояние ключевого элемента печеночной ткани — гепатоцита служит активизация процессов хо- лереза и улучшение биохимических показателей желчи. Одновременно с этим улучшается моторика желчевыводящих путей, отмечается антитоксическое и противовоспалительное действие. При курсовом применении минеральных вод усиливается печеночная гемодинамика, уменьшаются или исчезают нарушения белкового, липидного, углеводного, пигментного и других видов обмена, нормализуются показатели ферментативной активности. Кроме того, отмечается положительное влияние на процессы иммунной регуляции.
Обычно используют воды малой (до 5 г/л) и средней (5-10 г/л) минерализации с преобладанием анионов в виде сульфата и гидрокарбоната, а катионов — в виде кальция и магния. Пациенты принимают воду 2-4 раза в день по 150—200 мл за один прием. С целью достижения антиспастического эффекта ее подогревают до температуры 40-44 °С. Обычно минеральную воду принимают за 45—60 мин до еды, но допускаются определенные изменения в зависимости от уровня желудочной секреции. Курс питьевого лечения — не менее 16—24 дня. При реабилитации больных, перенесших заболевание в тяжелой форме, предпочтительнее назначение гидрокарбонатно-сульфатных магниево-кальциевых вод малой минерализации 2—3 раза в день в небольших (100— 150 мл) количествах.
Методы бальнеотерапии не столь широко используют в лечении вирусных гепатитов. Их назначение возможно на этапе реабилитации при практически полном отсутствии клинических проявлений заболевания и существенных нарушений биохимических показателей. Целью бальнеотерапии является купирование у пациентов астенического синдрома, коррекция нарушений нейроэндокринной и иммунной регуляции, вегетативных расстройств. Используют хлоридные натриевые (10-20 г/л), йодобромные, радоновые (20-40 нКи/л) и другие ванны температурой 36—37 °С и продолжительностью 8—15 мин. Курс лечения включает 8—12 процедур, проводимых через день. Ввиду возможного гепатотоксического действия больным с хроническими заболеваниями печени не назначают сероводородных и скипидарных ванн.
Методы теплолечения также используют в лечении больных с вирусными поражениями печени, хотя существуют определенные ограничения для их применения. Назначение этих методов возможно на этапе реабилитации больных после эрадикации вируса, стихания клинических симптомов, нормализации нарушенных лабораторных показателей. Применение интенсивного теплового воздействия в более раннем периоде, особенно при выраженной активности патологического процесса, может спровоцировать усиление клинических симптомов заболевания. Пелоидотерапию по щадящей методике назначают в период длительной ремиссии (интегративная фаза заболевания) при отсутствии существенных нарушений лабораторных и морфологических показателей. Используют грязевые аппликации температурой 38—44 °С на область печени и правое подреберье спереди, а также сегментарно сзади на нижнегрудной отдел позвоночника. Длительность процедуры — 12—20 мин. Курс лечения — 8—12 процедур, проводимых через день.
Вместо лечебной грязи используют также аппликации озокерита или парафино-озокерит- ной смеси температурой до 46—50 °С. Время воздействия — 15—20 мин. На курс лечения назначают 10—12 процедур, проводимых через день. В случае необходимости более щадящего воздействия на пациента грязелечение выполняют в виде процедур гальваногрязе- и электрогрязелечения. Для гальваногрязелечения используют иловую (торфяную, сапропелевую) грязь в специальных мешочках (толщина слоя грязи — 3—4 см, температура 38—42 °С). Мешочки накладывают на область проекции печени спереди и сегментарно сзади. Процедуры выполняют при плотности тока 0,05—0,06 мА/см 2 в течение 12—20 мин. Курс лечения — 10—12 процедур, назначаемых через день. Для электрофореза грязи используют ее раствор, отжим или фармакопейные препараты, которые наносят на прокладки электродов. Параметры воздействия те же.
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Хронический колит — это воспалительно-дистрофическое поражение толстой кишки, характеризующееся локализацией патологических изменений (тифлит, проктосигмоидит или тотальный колит), изменением моторно-эвакуационной функции (атонический или спастический колит с соответствующими запорами или поносами), определенной морфологией субстрата поражения (атрофический или поверхностный колит) и этиологией заболевания (инфекционный, интоксикационный, алиментарный или неврогенный колит).
Физиотерапия при хроническом колите обусловлена патогенетической направленностью воздействия соответствующего физического фактора и направлена на улучшение моторно-эвакуаторной и секреторной функций толстой кишки.
Лечение хронического колита проводят, как правило, в условиях госпиталя (больницы). Различными авторами при данной патологии рекомендуется следующий перечень физиотерапевтических назначений.
При повышенной моторно-эвакуаторной функции толстой кишки рекомендуют:
- электрофорез папаверина либо платифиллина, либо но-шпы на область живота;
- диадинамотерапию паравертебральных областей (ThV — ThXII) по релаксирующей методике;
- индуктотермию;
- УВЧ-терапию;
- СМВ-терапию;
- ДМВ-терапию;
- местное и общее ультрафиолетовое облучение;
- парафиновые аппликации области живота;
- грязелечение;
- бальнеотерапию.
При пониженной моторно-эвакуаторной функции толстой кишки назначают:
- электрофорез пилокарпина или карбахолина;
- диадинамотерапию паравертебральных областей (ThV — ThXII) по стимулирующей методике;
- амплипульстерапию (при непереносимости диадинамотерапии) паравертебральных областей (ThV — ThXII) по стимулирующей методике;
- интерференцтерапию;
- высокоинтенсивную импульсную магнитотералию;
- местное и общее ультрафиолетовое облучение;
- грязелечение;
- бальнеотерапию.
Наш многолетний клинический опыт убедительно свидетельствует о достаточно высокой терапевтической эффективности применения для лечения больных хроническим колитом воздействия низкоэнергетическим лазерным излучением преимущественно ближнего инфракрасной части оптического спектра (длина волны 0,8 — 0,9 мкм) по дифференцированным методикам. Это один из немногих методов физиотерапии, который может быть рекомендован врачам общей практики (семейным врачам) для проведения его пациентам на дому.
Поля воздействия при помощи излучателей ИЛИ с площадью воздействия при контактной методике около 1 см 2 :
- I — зона сфинктера Пирогова — на 2 см влево от середины расстояния между лобковым сочленением и пупком;
- II — зона сфинктера Росси — середина расстояния от крыла левой подвздошной кости до пупка;
- III — зона сфинктера Бали — по левой передней подмышечной линии на уровне пупка;
- IV — 1 см книзу от середины левого подреберья;
- V — зона сфинктера Хорста — середина расстояния от мечевидного отростка грудины до пупка;
- VI — 1 см книзу от середины правого подреберья;
- VII — зона сфинктеров Бузи и Варолиуса — середина расстояния от крыла правой подвздошной кости до пупка.
Осуществляется последовательное воздействие по полям на передней брюшной стенке, начиная с области восходящей ободочной кишки, затем поперечной ободочной, а далее по нисходящей и сигмовидной ободочной кишке — от VII к 1 полю. Используют инфракрасные излучатели в непрерывном режиме генерации ППМ ИЛИ 5 — 10 мВт/см2. Индукция магнитной насадки при магнитолазерной терапии 20 — 40 мТл. Время воздействия на одно поле 30 с при атоническом колите и до 2 мин при спастическом колите.
Поля воздействия при помощи матричного излучателя: — правая подвздошная область, II — область середины правого подреберья, III — область середины левого подреберья, IV — левая подвздошная область. Осуществляется последовательное воздействие от I к IV полю. Используют инфракрасные матричные излучатели в непрерывном режиме генерации ИЛИ. Время воздействия на одно поле до 20 с при атоническом колите и до 60 с при спастическом колите.
Как для «точечных», так и для матричных излучателей курс лечения при атоническом колите — 5-7 процедур ежедневно, при спастическом колите — до 10 процедур ежедневно 1 раз в сутки в утренние часы (до 12 ч).

источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Диагностикой и лечение болезни Крона занимается врач-гастроэнтеролог. Он назначает все необходимые диагностические исследования, на основании результатов которых подбирает те или иные лечебные мероприятия. При необходимости (в случае развития осложнений) гастроэнтеролог может направить пациента на консультацию к специалистам из других областей медицины.
В процессе диагностики и лечения болезни Крона может понадобиться консультация:
- Иммунолога – для определения характера и степени нарушения функций иммунной системы.
- Гепатолога – при повреждении печени и развитии желчекаменной болезни.
- Нефролога – при повреждении почек и развитии мочекаменной болезни.
- Гематолога – при развитии анемии, когда возникает необходимость в переливании пациенту эритроцитов или других препаратов крови.
- Инфекциониста – при выявлении признаков кишечной инфекции либо при выделении патогенных микроорганизмов из кала.
- Хирурга – при развитии осложнений, требующих хирургического лечения (например, при прободении стенки кишечника, при массивном кишечном кровотечении).
- Дерматолога – при наличии осложнений со стороны кожных покровов.
Лекарственная терапия является основным лечебным методом, позволяющим замедлить прогрессирование воспалительного процесса и привести заболевание к стадии ремиссии, а также предотвратить развитие рецидивов (повторных обострений). Также всем пациентам в период обострения назначается заместительная терапия поливитаминными препаратами, так как из-за нарушения всасывания в кишечнике многие витамины не поступают в организм в необходимом количестве.
Лечение болезни Крона медикаментами
|
|
Хирургическое лечение заключается в удалении поврежденного участка ЖКТ и наложении анастомоза (то есть сшивании образовавшихся концов пищеварительной трубки между собой). Сразу стоит отметить, что данный метод не приводит к излечению заболевания, а лишь временно устраняет его клинические проявления (повторное поражение других отделов ЖКТ наблюдается у большинства пациентов, которым была выполнена операция). Именно поэтому, а также из-за высокого риска развития послеоперационных осложнений хирургическое лечение сегодня назначается только с целью устранения опасных для жизни осложнений болезни Крона.
Абсолютными показаниями к операции являются:
- Прободение кишечной стенки, сопровождающееся выходом каловых масс в брюшную полость и развитием перитонита (воспаления брюшины).
- Массивное кишечное кровотечение.
- Кишечная непроходимость.
- Переход воспалительного процесса на мочевыводящие пути (образование свищей).
Операция выполняется под общим наркозом (пациент спит, ничего не ощущает и не запоминает). После разреза передней брюшной стенки производится выявление и устранение проблемы (ушивание сосуда, удаление поврежденного участка кишечника, удаление свищей и так далее). После наложения анастомоза брюшную полость промывают растворами антисептиков, устанавливают дренажи (резиновые трубки, по которым будет оттекать образующаяся в послеоперационном периоде воспалительная жидкость) и ушивают рану.
В послеоперационном периоде проводится весь комплекс лечебных и профилактических мероприятий, показанных пациентам с болезнью Крона.
Народная медицина предлагает использовать травы и другие растения, которые могут положительно влиять на выраженность воспалительного процесса в пищеварительном тракте, а также на общее состояние пациента. Стоит помнить, что болезнь Крона является серьезным заболеванием, несвоевременное и неадекватное лечение которого может привести к смертельным осложнениям. Вот почему лечение народными препаратами нужно всегда согласовывать с лечащим врачом.
Для лечения болезни Крона может применяться:
- Клизма с отваром из корня алтея. Для приготовления отвара 4 столовые ложки измельченного сырья нужно залить 1 литром воды, довести до кипения и кипятить в течение 3 – 5 минут, после чего охлаждать в течение 2 часов. Применять в теплом виде для промывания кишечника 1 – 2 раза в сутки. Оказывает местное противовоспалительное действие, что эффективно при болезни Крона толстого кишечника.
- Настой тысячелистника. Входящие в состав данного растения эфирные масла и дубильные вещества обуславливают его противовоспалительное, противоаллергическое, ранозаживляющее и антибактериальное действие, что обуславливает эффективность препарата как во время обострения заболевания, так и в период ремиссии. Для приготовления настоя 5 ложек измельченного сырья нужно залить 500 миллилитрами теплой кипяченой воды и греть на водяной бане (не доводя до кипения) в течение 15 – 20 минут. Процедить и принимать в теплом виде по 2 – 3 столовые ложки за 30 минут перед каждым приемом пищи.
- Настой из цветков аптечной ромашки. Данное растение обладает спазмолитическим (устраняет спазм мускулатуры кишечника), противовоспалительным, антибактериальным и ранозаживляющим действием. Готовить настой следует непосредственно в день применения. Для этого 2 столовые ложки сырья нужно залить 1 стаканом горячей кипяченой воды и греть на водяной бане в течение 20 минут. После охлаждения принимать внутрь по 1 – 2 столовые ложки 3 – 4 раза в день за 30 минут перед едой. Также полученный настой может быть использован для промывания кишечника (в виде клизмы).
- Настой травы чистотела. При применении внутрь оказывает противовоспалительное и противобактериальное действие на уровне слизистой оболочки желудка и кишечника. Также обладает выраженным иммунодепрессивным и цитостатическим эффектом (то есть угнетает образование лейкоцитов и их разрушение в очаге воспаления, что уменьшает активность воспалительного процесса). Помимо этого, оказывает определенное спазмолитическое действие на уровне мышечного слоя ЖКТ, желчевыводящих и мочевыводящих путей. Для приготовления настоя 4 столовые ложки измельченного сырья нужно залить 400 мл кипяченой воды и греть на водяной бане в течение 15 минут. После этого охладить до комнатной температуры, процедить и добавить еще 100 мл теплой кипяченой воды. Принимать внутрь по 2 столовые ложки 3 – 4 раза в день пред едой.
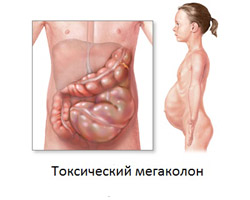
Болезнь Крона может осложниться:
- прободением кишечной стенки;
- образованием свищей;
- образованием абсцессов;
- массивным кишечным кровотечением;
- кишечной непроходимостью;
- токсическим расширением толстой кишки (токсическим мегаколоном);
- озлокачествлением;
- остеопорозом.
Прободение кишечной стенки
Может развиваться в результате разрушения воспалительным процессом всех слове кишечной стенки (слизистого, мышечного и серозного). Выделяющиеся при этом в брюшную полость каловые массы и патогенные микроорганизмы приводят к развитию перитонита (воспаления брюшины – тонкой серозной оболочки, выстилающей внутреннюю поверхность брюшных стенок и органов брюшной полости). Брюшина обладает очень высокой всасывающей способностью, поэтому попадающие на нее токсические вещества очень скоро поступают в кровоток, что приводит к развитию тяжелых системных реакций (повышению температуры тела более 40 градусов, обильному потоотделению, ознобу, выраженному лейкоцитозу и повышению скорости оседания эритроцитов). Диагностирование прободения кишечной стенки или перитонита требует срочного выполнения операции, во время которой поврежденный участок кишечника удаляется, брюшная полость очищается от каловых масс и промывается растворами антисептиков и антибиотиков.
Образование свищей
Свищи представляют собой патологические каналы между пораженным участком кишечника и другим органом или тканью. Происходит это из-за того, что воспалительный процесс разрушает все слои кишечной стенки и переходит на орган, который непосредственно прилежит к пораженному участку кишечника (это может быть мочевой пузырь, брюшная стенка, другая петля кишечника и так далее). Результатом такого патологического сообщения может стать переход каловых масс из полости кишечника в другие органы и ткани, что является показанием для хирургического лечения (удаления свища и очистки органа, загрязненного каловыми массами).
Образование абсцессов
Абсцессом называется ограниченная полость, заполненная гнойными массами. При болезни Крона абсцессы обычно образуются в перианальной области и являются следствием развития гноеродной инфекции. Благодаря активности иммунной системы очаг инфекции ограничивается (вокруг него скапливается множество лейкоцитов, которые формируют своеобразную капсулу, препятствующую дальнейшему распространению инфекции). Далее нейтрофилы (разновидность клеток иммунной системы) начинают мигрировать в очаг инфекции и поглощать (уничтожать) гноеродные микроорганизмы, что и приводит к образованию гноя.
При обнаружении абсцесса показано его вскрытие (в условиях стерильной операционной), удаление гнойных масс и промывание образовавшейся полости растворами антисептиков (например, раствором фурацилина в концентрации 1:5000).
Массивное кишечное кровотечение
Повреждение крупного кровеносного сосуда может привести к профузному кишечному кровотечению. Такое состояние требует экстренной операции с целью спасения жизни пациента. После разреза передней брюшной стенки в первую очередь находится и пережимается кровоточащий сосуд, после чего производится удаление поврежденного участка кишечника.
Кишечная непроходимость
Причиной кишечной непроходимости могут стать характерные для болезни Крона спайки (разрастания рубцовой ткани в полости кишечника). Клиническая картина кишечной непроходимости определяется уровнем перекрытия просвета кишечника. Если поражен тонкий кишечник, в течение некоторого времени будут выделяться каловые массы и газы. При поражении конечных отделов толстого кишечника кал и газы не выделяются вообще, живот пациента вздувается, становится резко болезненным. При осмотре и пальпации (прощупывании) можно определить чрезмерно сильные перистальтические волны до места обструкции (перекрытия просвета) и полное отсутствие перистальтики после него. Отсутствие эффективности от консервативных мероприятий (промываний кишечника) является показанием к срочной операции.
Токсическое расширение толстой кишки
Данное состояние характеризуется воспалительным повреждением всех слоев кишечной стенки на определенном участке толстого кишечника, что приводит к нарушению регуляции его тонуса, чрезмерному расслаблению мышечных волокон и расширению пораженного отдела. Перистальтическая активность кишечника полностью пропадает, в результате чего каловые массы скапливаются в растянутых петлях. Через несколько часов после начала заболевания нарушается барьерная функция перерастянутой кишечной стенки, в результате чего токсические вещества из просвета кишки начинают всасываться в кровоток. Это обуславливает появление симптомов тяжелой интоксикации (повышение температуры тела более 38 градусов, увеличение частоты сердечных сокращений более 120 в минуту, мышечные и головные боли и так далее).
При клиническом обследовании выявляется выраженный метеоризм (вздутие живота, развивающееся из-за скопления газов в растянутых петлях кишечника), защитное напряжение мышц живота и полное отсутствие шума перистальтики. Подтвердить диагноз позволяет обзорная рентгенография брюшной полости, при которой определяются расширенные петли толстого кишечника, заполненные газами.
Если в течение суток после установления данного диагноза консервативное лечение (включающее применение антибиотиков, гормональных противовоспалительных и детоксикационных препаратов) не дает положительных результатов – показано оперативное лечение (удаление пораженного участка толстой кишки).
Озлокачествление
Нарушение активности иммунной системы в сочетании с длительно прогрессирующим воспалительным процессом на уровне кишечной стенки создает благоприятные условия для образования злокачественных (опухолевых) клеток. Процесс озлокачествления характеризуется уменьшением выраженности болей, нарушением пищеварения (частыми поносами и запорами) даже во время ремиссии основного заболевания. При рентгенологическом исследовании брюшной полости может определяться опухолевидное образование, перекрывающее просвет кишечника. Инвазивные методы исследования (биопсия – прижизненное удаление части ткани с целью исследования ее клеточной структуры) противопоказаны, так как во время забора материала опухолевые клетки могут попасть в поврежденные кровеносные сосуды и распространиться по всему организму.
При выявлении опухоли на ранних стадиях показано хирургическое лечение – удаление злокачественного новообразования и нормальной ткани кишечника на расстоянии нескольких сантиметров в обе стороны от него, а также удаление регионарных лимфатических узлов (в которые могли проникнуть опухолевые клетки). При развитии метастазов (распространении опухолевых клеток в другие органы и ткани) показана химиотерапия и симптоматическое лечение.
Остеопороз
Данным термином обозначается хроническое заболевание, характеризующееся нарушением обменных процессов в костях, что приводит к уменьшению их прочности. Причиной остеопороза при болезни Крона является нарушение кишечного всасывания микроэлементов (кальция, магния, фосфора, фтора) и витаминов (Д, А, С, Е), необходимых для нормального роста, развития и функционирования костной ткани.
Основными клиническими проявлениями остеопороза являются патологические переломы костей, возникающие при воздействии незначительных нагрузок (которые в норме не вызывают никаких повреждений). Лечение заболевания основывается на полноценном и сбалансированном питании (содержащем все необходимые микроэлементы и витамины). Если это невозможно (например, при поражении начальных отделов тонкого кишечника), данные вещества должны вводиться в организм парентерально (внутривенно или внутримышечно, минуя желудочно-кишечный тракт).

Тем не менее, не стоит забывать, что болезнь Крона относится к хроническим аутоиммунным заболеваниям, протекающим с поражением не только желудочно-кишечного тракта, но и других органов и систем. Вот почему обоим супругам крайне важно на этапе планирования беременности пройти тщательное обследование, выявить всевозможные органные нарушения и провести их заблаговременную коррекцию.
Влияние болезни Крона на зачатие
В период ремиссии способность женщины к зачатию практически не нарушена. Трудности могут наблюдаться при развитии осложнений самого заболевания или в результате проводимого ранее лечения. Например, развитие спаечного процесса в брюшной полости (часто наблюдающееся после оперативного лечения болезни Крона) может привести к сдавливанию маточных труб, что сделает процесс зачатия невозможным. В данном случае рекомендуется вначале провести лечение имеющихся осложнений, после чего попытаться зачать ребенка снова.
Влияние болезни Крона на мужской организм
Наличие данного заболевания обычно не отображается на способности мужчины зачать ребенка (даже в период обострения). Однако при планировании беременности мужчине следует обратиться к врачу с целью пересмотра и возможного изменения проводимого лечения. Дело в том, что сульфасалазин (противовоспалительный препарат, часто применяющийся для лечения и профилактики рецидивов болезни Крона) оказывает угнетающее действие на процесс синтеза мужских половых клеток в яичках, что может стать причиной олигоспермии (уменьшения количества эякулята) и мужского бесплодия.
Решение данной проблемы заключается в замене сульфасалазина на другой противовоспалительный препарат минимум за месяц до предполагаемого зачатия. Также за три месяца до зачатия обоим партнерам следует прекратить прием иммунодепрессантов и цитостатиков (метотрексата, азатиоприна и других препаратов из данной группы), так как они оказывают токсическое воздействие на половые клетки и делают беременность невозможной.
Какие сложности могут возникнуть во время вынашивания плода?
Множеством проведенных в данной области исследований установлено, что если зачатие произошло в период ремиссии заболевания, вероятность его обострения во время вынашивания плода не превышает 30%. Причиной обострения при этом может быть воздействие на женский организм предрасполагающих факторов (при нарушении диеты, при развитии кишечных инфекционных заболеваний, при курении и так далее) либо отказ от приема профилактического лечения (многие женщины, боясь навредить ребенку отказываются принимать любые медикаменты). Важно отметить, что возможные последствия при обострении заболевания во время беременности являются куда более опасными, чем последствия от приема профилактических доз противовоспалительных препаратов.
Обострение заболевания во время вынашивания плода является неблагоприятным прогностическим признаком. Помимо недостатка питательных веществ (из-за нарушения их всасывания в кишечнике) и анемии (являющейся следствием частых кишечных кровотечений) в материнском организме образуются и циркулируют иммунные комплексы, которые могут повреждать кровеносные сосуды в различных органах, в том числе и в плаценте. Данное состояние ухудшается еще и тем, что беременной женщине нельзя назначать весь спектр противовоспалительных препаратов (включающий цитостатики и иммунодепрессанты). Вот почему при активной форме болезни Крона риск спонтанного аборта или рождения мертвого плода значительно возрастает.
Если во время родов заболевание находится в полной ремиссии, метод родоразрешения определяется в зависимости от имеющихся осложнений. Так, например, наличие спаечного процесса в брюшной полости или в области малого таза является абсолютным показанием для родоразрешения путем кесарева сечения. Если же начало заболевания отмечалось относительно недавно, если болезнь протекала в легкой форме и не сопровождалась развитием осложнений, возможно рассмотрение вопроса о родоразрешении через естественные родовые пути.
Если в третьем триместре беременности отмечается повышенная активность воспалительного процесса, это также является показанием к операции кесарева сечения. Если в этом периоде развиваются осложнения, представляющие опасность для жизни матери (кишечное кровотечение, прободение кишечника), вопрос об их оперативном лечении решается медицинской комиссией и самой пациенткой индивидуально в каждом конкретном случае.

Вторичная профилактика болезни Крона включает:
- Устранение факторов риска. Пациенту следует соблюдать диету на протяжении всей жизни (в частности, следует отказаться от продуктов, раздражающих слизистую оболочку кишечника и часто вызывающих развитие аллергических реакций). Также таким пациентам рекомендуется отказаться от курения и своевременно и полноценно лечить инфекционные заболевания кишечника.
- Профилактическое применение лекарств. С профилактической целью назначаются те же медикаменты, которые используются для лечения обострений заболевания, однако в меньших дозах (месалазин по 2 грамма в сутки, метотрексат в дозе 25 мг, применяемый ежедневно в течение 3 – 4 месяцев и так далее). Профилактическое лечение назначается повторными курсами с определенной периодичностью, что должно обеспечить стойкую ремиссию заболевания на протяжении всей жизни больного.
- Регулярные консультации гастроэнтеролога. Даже если у пациента развилась полная ремиссия заболевания, ему рекомендуется посещать врача и проходить необходимые обследования хотя бы 1 раз в год (чтобы вовремя выявить признаки возможной активации патологического процесса). При появлении симптомов заболевания, а также в течение первого года после хирургического лечения болезни Крона посещать гастроэнтеролога следует каждые 3 – 6 месяцев.
- Своевременное лечение рецидивов заболевания. При появлении первых признаков болезни Крона (даже на фоне приема профилактических доз противовоспалительных препаратов) следует как можно скорее обратиться к врачу, который проведет необходимые обследования и назначит курс лечения, чтобы вовремя предотвратить прогрессирование воспалительного процесса и повреждение тканей кишечной стенки.

Качество жизни людей с болезнью Крона определяется:
- Временем начала заболевания. Чем раньше появились первые клинически симптомы, тем больше вероятность агрессивного течения заболевания и неблагоприятного исхода.
- Выраженностью клинических проявлений. Частые обострения заболевания, сопровождающиеся выраженным повреждением кишечника и других органов, являются неблагоприятным прогностическим признаком.
- Временем начала лечения. Чем раньше пациент начнет принимать лекарственные препараты, тем меньшее количество тканей будет повреждено воспалительным процессом и тем благоприятнее будет прогноз.
- Эффективностью проводимого лечения. Если на фоне приема всего спектра лекарств (противовоспалительных препаратов, иммуносупрессоров и так далее) активность воспалительного процесса не уменьшается (или уменьшается незначительно), прогноз неблагоприятен.
- Степенью сотрудничества пациента. Этот момент является крайне важным, так как если пациент не будет строго следовать инструкциям врача, будет прерывать лечение и подвергать себя воздействию факторов риска (продолжит курить, не будет соблюдать диету), прогноз для него может быть весьма печальным (вплоть до смертельного исхода из-за развившихся осложнений).
Основными причинами смерти пациентов с болезнью Крона являются:
- профузное (массивное) кишечное кровотечение;
- токсический мегаколон;
- острая кишечная непроходимость;
- развитие злокачественной опухоли;
- прободение кишечника и развитие перитонита;
- послеоперационные осложнения (кровотечения, инфекции и так далее).
источник