Кривошеей называют деформацию шеи, носящую врожденный или же приобретенный характер, характерным признаком которой является нефизиологичное положение головы. У детей первого года жизни приобретенные формы заболевания встречаются крайне редко. Как правило, для младенцев характерна врожденная мышечная кривошея. Она, к тому же, занимает среди других врожденных патологий опорно-двигательного аппарата третье место, составляя 5-12 % случаев их и уступая лишь врожденной косолапости и врожденному вывиху бедра.
Именно об этой форме кривошеи у грудничка – о причинах ее возникновения, клинических проявлениях, принципах диагностики, тактике лечения, включающего в себя и физиотерапевтические методики, вы узнаете из нашей статьи.
Вопрос этиологии врожденной мышечной кривошеи дискутируется исследователями по сегодняшний день. Понятно, что суть ее заключается в одно- или двустороннем укорочении грудино-ключично-сосцевидной мышцы, однако ни одна из существующих теорий не объясняет в полной мере сущности этого патологического процесса. Вероятно, причинами развития данного заболевания могут стать:
- неправильное положение плода в полости матки, при котором голова наклонена таким образом, что точки прикрепления грудино-ключично-сосцевидной мышцы очень сближаются на продолжительное время;
- порок развития этой мышцы, характеризующийся замещением мышечных волокон фиброзной тканью, что делает мышцу более короткой;
- недостаточное кровоснабжение мышцы, возникающее из-за пуповины, которая обвивает шею плода внутриутробно или непосредственно в родах;
- тяжелые роды, осложняющиеся разрывом грудино-ключично-сосцевидной мышцы в нижней части, там, где мышечные волокна сменяются сухожильными; потом в этом месте образуется рубец, который и укорачивает мышцу;
- перерастяжение мышцы в родах и последующее замещение поврежденных волокон соединительной тканью.
У подавляющего числа детей в первые 10-14 дней жизни признаки врожденной мышечной кривошеи обнаружить не удается. Однако и врачу, и родителям ребенка, родившегося в тяжелых родах или же в ягодичном предлежании, следует быть настороженными в отношении этого заболевания.
Примерно на третьей неделе жизни младенца в средней или нижней трети пораженной мышцы (на боковой поверхности шеи, как правило, с одной стороны) появляется утолщение в форме веретена, плотной консистенции. Это отек мышцы или кровоизлияние в нее, которое образовалось из-за повреждения в процессе родов. Признаки воспаления в зоне утолщения отсутствуют. В течение 2-4 недель размеры утолщения нарастают, достигая по ширине 2-2.5 см, а затем оно медленно уменьшается и совсем исчезает на 4-8 месяце.
В месте, где определялось утолщение, грудино-ключично-сосцевидная мышца уплотнена, менее эластична, чем соседние ее участки. Она растет медленней здоровой мышцы противоположной стороны. Проявлениями этого является вынужденное, нефизиологичное положение головы – наклон ее в сторону повреждения и поворот в противоположную сторону.
Если поражена преимущественно грудинная ножка мышцы, в симптоматике заболевания преобладает поворот головы, а при поражении ключичной ее ножки более заметен наклон.
У детей младенческого возраста (до 1 года) вышеописанная деформация значительно не выражена, однако при отсутствии на этом этапе лечения болезнь прогрессирует и становится хорошо заметной в период интенсивного роста ребенка – от 3 до 6 лет (шейный отдел позвоночника растет нормальными темпами, а поврежденная грудино-ключично-сосцевидная мышца значительно отстает в росте). При этом определяются:
- хорошо заметное фиксированное нефизиологичное положение головы – наклон и поворот ее;
- ухудшение подвижности шеи (короткая с одной стороны грудино-ключично-сосцевидная мышца мешает ее поворотам);
- уплощенная и широкая поверхность головы с пораженной стороны;
- асимметрия лица и недоразвитие половины его на стороне поражения (размер его уменьшен вертикально, а горизонтально – увеличен; глазная щель сужена, щека сглажена, угол рта приподнят);
- челюсти, околоносовые пазухи, носовая перегородка, твердое небо развиваются неправильно, поля зрения ограничены;
- ключица и лопатка на стороне поражения приподняты;
- в шейном и грудном отделах позвоночника определяется сколиоз.
Если имеет место двусторонняя врожденная мышечная кривошея, проявляется она уменьшением объема движений головы, наклоном ее вперед или запрокидыванием назад. Неравноценное повреждение грудино-ключично-сосцевидных мышц при этом зачастую диагностируется как односторонняя кривошея.
Врач выставляет диагноз уже на этапе объективного исследования больного ребенка. Как правило, никаких дополнительных методов диагностики ему не требуется. Рентгенография головы и шеи выявляет лишь асимметрию костей черепа.
У детей возрастом до 1 года врожденная мышечная кривошея не требует проведения дифференциальной диагностики, так как приобретенные формы болезни случаются у них крайне редко.
У детей двух лет и старше следует дифференцировать данное заболевание от:
- шейных ребер;
- клиновидных полупозвонков шеи;
- крыловидной шеи;
- синдрома Клиппеля-Фейля;
- болезни Гризеля;
- дерматогенной кривошеи (возникает из-за рубцов на шее, как правило, обусловленных ожогами);
- десмогенной кривошеи (является следствием острых (флегмон, лимфаденитов) и хронических воспалительных заболеваний области шеи);
- спастической кривошеи (возникает как следствие перенесенного энцефалита, характеризуется самопроизвольными движениями головой и вынужденным ее положением).
В зависимости от срока диагностирования болезни и тяжести ее течения ребенку может быть рекомендовано консервативное лечение или же хирургическое вмешательство. Более чем в 80 % случаев деформацию удается исправить уже в первые 12 месяцев жизни младенца консервативным путем.
При врожденной мышечной кривошее его начинают сразу же после того, как удается диагностировать заболевание – с двухнедельного возраста новорожденного.
Как правило, коррекцию этого состояния можно достичь, проводя ребенку лечебную гимнастику, обеспечив ему правильное положение в кроватке и используя методики физиолечения. Рассмотрим каждый из этих пунктов подробнее.
Корригирующие упражнения выполняют ребенку родители. Продолжительность одного сеанса – до 5 минут, повторяют их 3-5 раз в день.
Ребенок находится в хорошем расположении духа и лежит на спине. Взрослый двумя руками мягко обхватывает его голову, не применяя силу, поворачивает ее в больную сторону и наклоняет в здоровую. Перед этими упражнениями или по окончании их проводят массаж здоровой грудино-ключично-сосцевидной мышцы, а на стороне поражения осуществляют чуть давящие поглаживания пальцами зоны уплотнения.
Чтобы удержать голову в правильном положении, на шею ребенка накладывают воротник Шанца, выполненный из картона, ваты и марли.
Оно очень важно, поскольку в кроватке грудной ребенок проводит достаточно много времени. Укладывают его здоровой стороной тела к стене. В таком положении младенец, пытаясь рассмотреть игрушки, комнату, следя за происходящим в ней, будет стремиться повернуть голову в сторону поражения, а значит, укороченная грудино-ключично-сосцевидная мышца непроизвольно растянется.
Методики физиотерапии являются очень важной составляющей консервативного лечения врожденной мышечной кривошеи. Назначая их, врач преследует такие цели:
- улучшение питания (трофики) тканей в зоне поражения;
- активация обменных процессов в поврежденных тканях;
- расширение сосудов и, как следствие, улучшение тока крови.
В качестве трофостимулирующих методик применяют:
- инфракрасное облучение (проводят процедуры по 20 минут каждый день, курс включает в себя до 15 воздействий);
- парафинотерапию (аппликации парафина температурой 41-44 °C накладывают на зону пораженной мышцы, через 25-30 минут снимают; во время процедуры ткани, на которых оказывается тепловое воздействие, нагреваются, вследствие чего в них ускоряются процессы обмена веществ, быстрее рассасываются инфильтраты, расслабляются спазмированные мышцы, смягчаются соединительнотканные рубцы; лечебный курс включает в себя 10-12 воздействий, проводимых ежедневно);
- лечебный массаж (проводят его всем детям, страдающим кривошеей; воздействуют и на здоровую, и на пораженную грудино-ключично-сосцевидную, трапециевидную мышцы и мышцы лица; на пораженной грудино-ключично-сосцевидной мышце выполняют расслабляющие приемы, а на здоровой стороне, напротив, стимулирующие; по завершению сеанса массажа ребенку показаны пассивные упражнения лечебной гимнастики, которые повышают эффективность предыдущего воздействия (описаны выше); массаж и ЛФК делают мышцы более эластичными, нормализуют их тонус (повышенный – снижают, гипотонус – повышают), активизируют кровоток в пораженной и здоровой мышцах; рекомендовано проводить такие процедуры по 3-5 раз в день, ежедневно, курсом в 10-12 воздействий).
Чтобы расширить сосуды, больному назначают лекарственный электрофорез специальных препаратов – вазодилататоров.
Для активации в соединительной ткани обменных процессов используют лекарственный электрофорез йода, лидазы. Применяют продольную методику, сеансы проводят каждый день по 15 минут курсом в 15-20 воздействий. Повторяют курс лечения спустя 8-12 недель.
Операция при врожденной мышечной кривошее показана детям начиная с 2.5-летнего возраста, если консервативное лечение у них не привело к положительному результату. Также показанием к хирургическому вмешательству является прогрессирующая асимметрия черепа и лица – такие изменения консервативными методами поправить невозможно.
Операцию проводят под местной или общей анестезией.
Как правило, применяют один из двух методов:
- разрез пораженной мышцы с частичным иссечением ее;
- удлинение этой мышцы.
После ушивания операционной раны на шею ребенка на срок 4-5 недель накладывают ватно-гипсовый воротничок. После его снятия проводят курс реабилитации, который включает в себя массаж, методики физиотерапии, лечебную гимнастику.
Дети, перенесшие хирургическое вмешательство по поводу мышечной кривошеи, должны быть направлены на курорты Пятигорска, Анапы, Одессы, Крыма с целью получения пелоидо- и бальнеотерапии.
При условии адекватного своевременного лечения прогноз при данном заболевании благоприятный. Оперативное вмешательство при соблюдении всех рекомендаций относительно реабилитации также приводит к выздоровлению больного.
Если лечение отсутствует, развивается устойчивая деформация – голова касается щекой надплечья, лицо очень асимметрично. Устранить такие изменения даже хирургическим путем не представляется возможным, однако операция все же поможет в какой-либо степени увеличить объем движений головы и шеи.
Врожденная мышечная кривошея – очень распространенная ортопедическая патология. Устранить ее тем проще, чем раньше начать лечение. Если болезнь диагностируется в наиболее ранний срок – на второй-третьей неделе жизни ребенка, то консервативные методы лечения помогают устранить деформацию уже к году. Большое значение на данном этапе играют методики физиотерапии, которые способствуют активизации тока крови в зоне поражения и улучшению обмена веществ в ней, что, несомненно, ускоряет восстановительные процессы и в наиболее короткий срок приводит к выздоровлению. Если деформация сохраняется в возрасте ребенка 2-3 года и старше, это является показанием к хирургическому вмешательству. На этапе реабилитации после него также важную роль играет физиотерапия.
Врач-ортопед Старцева О. Ю. отвечает на вопросы о кривошее:
источник
Кривошеей называют деформацию шеи, носящую врожденный или же приобретенный характер, характерным признаком которой является нефизиологичное положение головы. У детей первого года жизни приобретенные формы заболевания встречаются крайне редко. Как правило, для младенцев характерна врожденная мышечная кривошея. Она, к тому же, занимает среди других врожденных патологий опорно-двигательного аппарата третье место, составляя 5-12 % случаев их и уступая лишь врожденной косолапости и врожденному вывиху бедра.
Именно об этой форме кривошеи у грудничка – о причинах ее возникновения, клинических проявлениях, принципах диагностики, тактике лечения, включающего в себя и физиотерапевтические методики, вы узнаете из нашей статьи.
Вопрос этиологии врожденной мышечной кривошеи дискутируется исследователями по сегодняшний день. Понятно, что суть ее заключается в одно- или двустороннем укорочении грудино-ключично-сосцевидной мышцы, однако ни одна из существующих теорий не объясняет в полной мере сущности этого патологического процесса. Вероятно, причинами развития данного заболевания могут стать:
- неправильное положение плода в полости матки, при котором голова наклонена таким образом, что точки прикрепления грудино-ключично-сосцевидной мышцы очень сближаются на продолжительное время;
- порок развития этой мышцы, характеризующийся замещением мышечных волокон фиброзной тканью, что делает мышцу более короткой;
- недостаточное кровоснабжение мышцы, возникающее из-за пуповины, которая обвивает шею плода внутриутробно или непосредственно в родах;
- тяжелые роды, осложняющиеся разрывом грудино-ключично-сосцевидной мышцы в нижней части, там, где мышечные волокна сменяются сухожильными; потом в этом месте образуется рубец, который и укорачивает мышцу;
- перерастяжение мышцы в родах и последующее замещение поврежденных волокон соединительной тканью.
У подавляющего числа детей в первые 10-14 дней жизни признаки врожденной мышечной кривошеи обнаружить не удается. Однако и врачу, и родителям ребенка, родившегося в тяжелых родах или же в ягодичном предлежании, следует быть настороженными в отношении этого заболевания.
Примерно на третьей неделе жизни младенца в средней или нижней трети пораженной мышцы (на боковой поверхности шеи, как правило, с одной стороны) появляется утолщение в форме веретена, плотной консистенции. Это отек мышцы или кровоизлияние в нее, которое образовалось из-за повреждения в процессе родов. Признаки воспаления в зоне утолщения отсутствуют. В течение 2-4 недель размеры утолщения нарастают, достигая по ширине 2-2.5 см, а затем оно медленно уменьшается и совсем исчезает на 4-8 месяце.
В месте, где определялось утолщение, грудино-ключично-сосцевидная мышца уплотнена, менее эластична, чем соседние ее участки. Она растет медленней здоровой мышцы противоположной стороны. Проявлениями этого является вынужденное, нефизиологичное положение головы – наклон ее в сторону повреждения и поворот в противоположную сторону.
Если поражена преимущественно грудинная ножка мышцы, в симптоматике заболевания преобладает поворот головы, а при поражении ключичной ее ножки более заметен наклон.
У детей младенческого возраста (до 1 года) вышеописанная деформация значительно не выражена, однако при отсутствии на этом этапе лечения болезнь прогрессирует и становится хорошо заметной в период интенсивного роста ребенка – от 3 до 6 лет (шейный отдел позвоночника растет нормальными темпами, а поврежденная грудино-ключично-сосцевидная мышца значительно отстает в росте). При этом определяются:
- хорошо заметное фиксированное нефизиологичное положение головы – наклон и поворот ее;
- ухудшение подвижности шеи (короткая с одной стороны грудино-ключично-сосцевидная мышца мешает ее поворотам);
- уплощенная и широкая поверхность головы с пораженной стороны;
- асимметрия лица и недоразвитие половины его на стороне поражения (размер его уменьшен вертикально, а горизонтально – увеличен; глазная щель сужена, щека сглажена, угол рта приподнят);
- челюсти, околоносовые пазухи, носовая перегородка, твердое небо развиваются неправильно, поля зрения ограничены;
- ключица и лопатка на стороне поражения приподняты;
- в шейном и грудном отделах позвоночника определяется сколиоз.
Если имеет место двусторонняя врожденная мышечная кривошея, проявляется она уменьшением объема движений головы, наклоном ее вперед или запрокидыванием назад. Неравноценное повреждение грудино-ключично-сосцевидных мышц при этом зачастую диагностируется как односторонняя кривошея.
Врач выявляет данное заболевание уже во время осмотра.
Врач выставляет диагноз уже на этапе объективного исследования больного ребенка. Как правило, никаких дополнительных методов диагностики ему не требуется. Рентгенография головы и шеи выявляет лишь асимметрию костей черепа.
У детей возрастом до 1 года врожденная мышечная кривошея не требует проведения дифференциальной диагностики, так как приобретенные формы болезни случаются у них крайне редко.
У детей двух лет и старше следует дифференцировать данное заболевание от:
- шейных ребер;
- клиновидных полупозвонков шеи;
- крыловидной шеи;
- синдрома Клиппеля-Фейля;
- болезни Гризеля;
- дерматогенной кривошеи (возникает из-за рубцов на шее, как правило, обусловленных ожогами);
- десмогенной кривошеи (является следствием острых (флегмон, лимфаденитов) и хронических воспалительных заболеваний области шеи);
- спастической кривошеи (возникает как следствие перенесенного энцефалита. характеризуется самопроизвольными движениями головой и вынужденным ее положением).
В зависимости от срока диагностирования болезни и тяжести ее течения ребенку может быть рекомендовано консервативное лечение или же хирургическое вмешательство. Более чем в 80 % случаев деформацию удается исправить уже в первые 12 месяцев жизни младенца консервативным путем.
При врожденной мышечной кривошее его начинают сразу же после того, как удается диагностировать заболевание – с двухнедельного возраста новорожденного.
Как правило, коррекцию этого состояния можно достичь, проводя ребенку лечебную гимнастику, обеспечив ему правильное положение в кроватке и используя методики физиолечения. Рассмотрим каждый из этих пунктов подробнее.
Корригирующие упражнения выполняют ребенку родители. Продолжительность одного сеанса – до 5 минут, повторяют их 3-5 раз в день.
Ребенок находится в хорошем расположении духа и лежит на спине. Взрослый двумя руками мягко обхватывает его голову, не применяя силу, поворачивает ее в больную сторону и наклоняет в здоровую. Перед этими упражнениями или по окончании их проводят массаж здоровой грудино-ключично-сосцевидной мышцы, а на стороне поражения осуществляют чуть давящие поглаживания пальцами зоны уплотнения.
Чтобы удержать голову в правильном положении, на шею ребенка накладывают воротник Шанца, выполненный из картона, ваты и марли.
Оно очень важно, поскольку в кроватке грудной ребенок проводит достаточно много времени. Укладывают его здоровой стороной тела к стене. В таком положении младенец, пытаясь рассмотреть игрушки, комнату, следя за происходящим в ней, будет стремиться повернуть голову в сторону поражения, а значит, укороченная грудино-ключично-сосцевидная мышца непроизвольно растянется.
Лечебная физкультура и массаж полезны для детей с врожденной кривошеей.
Методики физиотерапии являются очень важной составляющей консервативного лечения врожденной мышечной кривошеи. Назначая их, врач преследует такие цели:
- улучшение питания (трофики) тканей в зоне поражения;
- активация обменных процессов в поврежденных тканях;
- расширение сосудов и, как следствие, улучшение тока крови.
В качестве трофостимулирующих методик применяют:
- инфракрасное облучение (проводят процедуры по 20 минут каждый день, курс включает в себя до 15 воздействий);
- парафинотерапию (аппликации парафина температурой 41-44 °C накладывают на зону пораженной мышцы, через 25-30 минут снимают; во время процедуры ткани, на которых оказывается тепловое воздействие, нагреваются, вследствие чего в них ускоряются процессы обмена веществ, быстрее рассасываются инфильтраты, расслабляются спазмированные мышцы, смягчаются соединительнотканные рубцы; лечебный курс включает в себя 10-12 воздействий, проводимых ежедневно);
- лечебный массаж (проводят его всем детям, страдающим кривошеей; воздействуют и на здоровую, и на пораженную грудино-ключично-сосцевидную, трапециевидную мышцы и мышцы лица; на пораженной грудино-ключично-сосцевидной мышце выполняют расслабляющие приемы, а на здоровой стороне, напротив, стимулирующие; по завершению сеанса массажа ребенку показаны пассивные упражнения лечебной гимнастики, которые повышают эффективность предыдущего воздействия (описаны выше); массаж и ЛФК делают мышцы более эластичными, нормализуют их тонус (повышенный – снижают, гипотонус – повышают), активизируют кровоток в пораженной и здоровой мышцах; рекомендовано проводить такие процедуры по 3-5 раз в день, ежедневно, курсом в 10-12 воздействий).
Чтобы расширить сосуды, больному назначают лекарственный электрофорез специальных препаратов – вазодилататоров.
Для активации в соединительной ткани обменных процессов используют лекарственный электрофорез йода, лидазы. Применяют продольную методику, сеансы проводят каждый день по 15 минут курсом в 15-20 воздействий. Повторяют курс лечения спустя 8-12 недель.
Операция при врожденной мышечной кривошее показана детям начиная с 2.5-летнего возраста, если консервативное лечение у них не привело к положительному результату. Также показанием к хирургическому вмешательству является прогрессирующая асимметрия черепа и лица – такие изменения консервативными методами поправить невозможно.
Операцию проводят под местной или общей анестезией.
Как правило, применяют один из двух методов:
- разрез пораженной мышцы с частичным иссечением ее;
- удлинение этой мышцы.
После ушивания операционной раны на шею ребенка на срок 4-5 недель накладывают ватно-гипсовый воротничок. После его снятия проводят курс реабилитации, который включает в себя массаж, методики физиотерапии, лечебную гимнастику.
Дети, перенесшие хирургическое вмешательство по поводу мышечной кривошеи, должны быть направлены на курорты Пятигорска, Анапы, Одессы, Крыма с целью получения пелоидо- и бальнеотерапии.
При условии адекватного своевременного лечения прогноз при данном заболевании благоприятный. Оперативное вмешательство при соблюдении всех рекомендаций относительно реабилитации также приводит к выздоровлению больного.
Если лечение отсутствует, развивается устойчивая деформация – голова касается щекой надплечья, лицо очень асимметрично. Устранить такие изменения даже хирургическим путем не представляется возможным, однако операция все же поможет в какой-либо степени увеличить объем движений головы и шеи.
Врожденная мышечная кривошея – очень распространенная ортопедическая патология. Устранить ее тем проще, чем раньше начать лечение. Если болезнь диагностируется в наиболее ранний срок – на второй-третьей неделе жизни ребенка, то консервативные методы лечения помогают устранить деформацию уже к году. Большое значение на данном этапе играют методики физиотерапии, которые способствуют активизации тока крови в зоне поражения и улучшению обмена веществ в ней, что, несомненно, ускоряет восстановительные процессы и в наиболее короткий срок приводит к выздоровлению. Если деформация сохраняется в возрасте ребенка 2-3 года и старше, это является показанием к хирургическому вмешательству. На этапе реабилитации после него также важную роль играет физиотерапия.
Врач-ортопед Старцева О. Ю. отвечает на вопросы о кривошее:
Достоинства:
возможность избежать уколы
Еще в роддоме при осмотре моей девочки Заведующей Детским Отделением мне сказали, что в месяц необходимо показаться неврологу и ортопеду, поставив диагноз Кривошея.
После выписки тоже самое повторил врач-педиатр, навешавший нас. Ребенок действительно не мог поворачивать голову в левую сторону. Она в основном располагалась либо на правой стороне, либо лежала прямо.
Еле дождавшись месяца, мы начали плановый обход врачей необходимых на тот период. Ортопед, Хирург, Офтальмолог(глазник) и с горем по полам выбили талон к неврологу. Вроде никого не забыла. Ортопед, он же в нашей Детской поликлинике и Хирург, тоже констатировал Кривошею и выписал назначение на Массаж и Электрофорез применением эуфиллина. Здорово, что нас допустили до такой процедуры, это помогло избавиться от болезненных уколов и противных таблеток.
Невролог же заметил гипертонус мышц и добавил ошейник с ортопедической подушкой.
Он же рассказал, что такие процедуры назначают не только при нашем диагнозе. Но и :
-разных видов тонусов мышц;
-искривлении тазобедренных суставов;
-других нарушении неврологии по показаниям.
За электрофорез я не переживала, тк самой делали такую процедуру на шейный отдел. Мне было приятно лежать расслабившись и чувствовать, как приятно покусывает ток. Конечно, через каждые пять минут покусывание увеличивалось в приличные толчки, но после это я чувствовала такую легкость что, наверно, хотелось летать.
Придя по записи, нас отправили на одну из десяти свободных кушеток. Сказали все выше пояса снимать. Я очень переживала тк ходили мы на эту процедуру в феврале, в кабинетах было прохладно, да после массажа, тело еще не успевало остыть, боялась, чтоб малышка простынет, мы и так уже успели побывать в больнице не хотелось бы повторения.
К счастью, все обошлось, я постелала байковую пеленочку под низ, а сверху укрывала тепленьким одеялком. Мед сестра прикладывала намоченные лекарством тряпочки на шейный отдел и прикрепляла электроды. Я попросила опробовать импульсы на себе, было легкое покалывание, приятное я бы сказала. Время у нас было небольшое, всего пять минут. За это время лекарство как бы вбивалось током в мышцы, улучая кровообращение и снимая напряжение и гипертонус. Ребенку нравилось, она даже пищала от удовольствия. Такие процедуры мы проделали ровно 10 дней.
И снова пришли на прием к Ортопеду. Он заметил некоторые улучшения, но сказал, процедуры нам придется через каждые 2-3 месяца и так до года. Но честно сказать, после мы уже обошлись без Электрофореза. Мы нашли хорошую масажистку, которая выпрямилась нас только массажем.
При всем, что это абсолютно без обидная процедура, стоит все-таки присматриваться к состоянию ребенка, если все-таки есть раздражение и ребенок ощущает дискомфорт необходимо обратиться к врачам.
Вообще, кривошея-это практически безобидный диагноз, но только в том случае, если во время обратиться к специалистам. Если же запустить это грозит серьезными последствиями, вплоть до перекоса тела, отставания одной стороны тела от другой и тд и тп. Я очень рада, что у нас все обошлось. Тьфу, тьфу.
Год пользования услугами:2014
Общее впечатление. Электрофорез при кривошеи у грудничков.

Учитывая несформированность нервной и костной системы, многие отклонения могут пройти при помощи курса массажа или принятия витаминов, но что-то нуждается в лечении. Лечение многих заболеваний, связанных с неврологией и ортопедией, происходит с применением электрофореза.

Плюсы применения электрофореза для грудных детей:
- Даже при малом содержании лекарственного вещества, оно максимально будет вводиться в организм, проникая в поры кожи.
- Электрофорез, назначенный курсом, позволит накапливать необходимое средство в нуждающейся области.
- Если грудному ребенку противопоказаны какие-либо сильные лекарства, то сам ток поможет реабилитировать, к примеру, плохо проходящие нервные импульсы.
- Процедура является безболезненной и непродолжительной по времени.
- Электрофорез имеет расслабляющее действие.
- Беспокойного ребенка, нужно будет удерживать в одном положении на протяжении нескольких минут.
- Если в процессе процедуры ребенок кричит и вырывается, то эффект от проведения мероприятия будет утерян.
- После проведения электрофореза возможен зуд и сухость на коже.
- Запрещен электрофорез в ряде случаев из списка противопоказаний.
Существуют различные диагнозы у младенцев, при которых проведение курса электрофореза просто необходимо.

При деформации скелета малыша электрофорез позволяет расслабить нужную часть тела. Дисплазия и кривошея наиболее частые диагнозы у грудничков. Им электрофорез позволяет накопить необходимое количество лекарственных средств и расслабиться. Замечено, что после курса электрофореза дети более спокойно себя ведут, лучше спят. Ортопед после прохождения процедур с током назначает обычно массаж, который в такой последовательности дает больший эффект.
Все неврологические процессы (нарушения ЦНС, тонус, внутричерепное давление) связаны с недостаточностью прохождения импульсов от мозга к нужной части тела. Воздействие током на нужные узлы прохождения таких импульсов позволяют достичь нужной цели и дать улучшение состояния.
- Как обезболивающее средство, электрофорез проводят перед походом к массажисту или мануальному терапевту.
- Для грудных детей принятие многих лекарств недоступно в связи с малым возрастом.
Но снизить эффект от пищевой аллергии можно с помощью электрофореза. Малая доза лекарства может быть введена в организм через поры, что даст положительный результат и не вызовет побочных эффектов.
- При нарушениях дыхательной системы, физиотерапия обладает сосудорасширяющим эффектом. После процедуры дыхание становится более чистым и глубоким.
- Заболевания слизистых оболочек подвергаются воздействию лекарств через электрофорез, там самым, обеспечивая дополнительно их прогревание.
Как бы ни был эффективен электрофорез в лечении множества болезней, применять его можно далеко не всегда.
При наличии следующих особенностей, электрофорез может быть вредным и его не назначают:
- Опухоли, вне зависимости от размера и расположения.
- Если присутствует кардиопротез.
- При воспалительных процессах в организме.
- Любые высыпания, покраснения, пятна на коже.
- Не затянувшиеся царапины или иные повреждения кожаного покрова в месте предполагаемой подачи тока.
- Если температура тела выше нормы.
- При остром протекании бронхиальной астмы.
- Низкий показатель свертываемости крови пациента.
- Аллергия на предполагаемые лекарственные средства.
- Болезни сердца.
Улучшает кровообращение, имеет сосудорасширяющее действие.
- После получения назначения от врача-специалиста, необходимо пройти в кабинет физиопроцедур и выяснить в какое время проводятся прием и что нужно при себе иметь.
- Приходить в кабинет для прохождения процедур нужно предварительно накормив ребенка (между едой и процедурой должно пройти не менее получаса).
- Процедуры проходят преимущественно в горизонтальном положении. При невозможности зафиксировать малыша лежа, возможен вариант с держанием на руках.
- Прокладки, смоченные в лекарственном составе, накладываются на область назначения и фиксируются тканевой завязкой.
- Регулируется подача тока и контролируется реакция малыша на возникновение ощущений покалывания.
- В одном положении грудничка необходимо продержать от 10-20 минут.
- После окончания времени, медсестра отключает аппарат и снимает накладки.
- Места на теле, к которым были приложены тканевые прокладки, вытираются насухо.
- Обработка детским кремом покрасневшей кожи.
- Утепление места, к которому применялась процедура.

Физиопроцедуры назначаются курсом в десять посещений подряд (могут прерываться из-за выходных).
Для выведения лекарства из организма ребенка потребуется не один месяц, поэтому повторные процедуры возможны лишь после истечения трех месяцев.
При появлении следующих симптомов после первых процедур, нужно отказаться от дальнейшего прохождения курса:
- Зуд.
- Сыпь.
- Аллергическая реакция.
- Повышенное беспокойство ребенка.
Существуют заболевания, при которых нет никакой возможности приходить ежедневно на процедуры в поликлинику. При тяжелых течениях болезней, врач может назначить прохождения физиопроцедур дома.
Для домашнего лечения потребуется:
- Иметь портативный аппарат для осуществления подачи тока к необходимой части тела.
- Нужно заказать в нужной концентрации лекарство, подходящее к проведению процедур.
- Пригласить медицинского работника, желательно работающего на современных аппаратах в поликлинике, для получения мастер-класса.
Делать электрофорез, к сожалению, иногда приходиться даже самым маленьким жителям планеты. Родителям не стоит опасаться такой процедуры, она не принесет боли ребенку и не усугубит течение болезни. Если педиатр, ортопед или невролог настаивают на прохождении курса электрофореза, не нужно противиться, ведь речь идет о самом важном — здоровье малыша.
источник
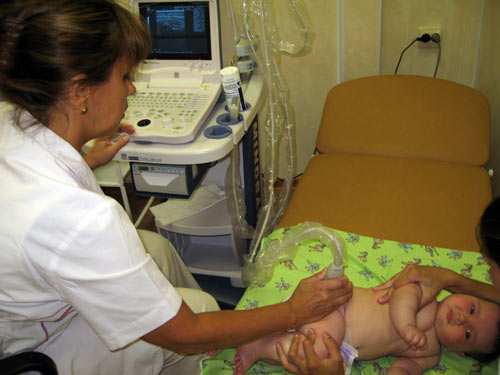
Электрофорез при кривошее применяется в комбинации с другими методами, что значительно повышает эффективность процедуры. Ее суть заключается в том, что лекарственное вещество проникает в глубокие слои кожи под действием импульсного или гальванического тока. Заряженные ионы лекарства двигаются по направлению от катода к аноду устройства.
Электрофоретическая подвижность лекарственных препаратов при кривошее позволяет улучшить лечебный эффект от других процедур. Если электрофорез проводится с лидазой, можно достичь обезболивания перед выполнением массажа. В такой ситуации ребенок получает только удовольствие от массажных процедур, поэтому не противодействует лечению.
Электрофорез с лидазой при кривошее – частая процедура, назначаемая врачами специализированных реабилитационных центров перед массажем или мануальной терапией.
Достоинства электрофореза при лечении «искривленной» шеи:
- Под влияние гальванического тока лекарство быстро проникает в мышечную ткань и накапливается в действующей дозе;
- Ионная форма поступления препарата повышает его биохимическую активность;
- Образование «депо» увеличивает продолжительность действия лекарства;
- Большая насыщенность препарата локализуется в патологическом очаге;
- Слизистая оболочка желудочно-кишечного тракта не раздражается;
- Возможность применения сразу нескольких лекарств.
Следует понимать, что в тканях фармацевтические соединения распадаются до ионов, которые вступают в биохимические реакции. Используя электрофорез, можно сократить время метаболизма химических соединений, так как они поступают в ткани в ионизированном виде.
Наиболее распространен при кривошее у детей электрофорез с йодом. Данный микроэлемент способствует мышечному расслаблению и обладает антибактериальным действием, поэтому способен снимать воспаление в мышечной ткани.
Применение процедуры рационально при инфильтративной форме заболевания, когда в грудинно-ключично-сосцевидной мышце накапливается жидкость. При этой форме процедура чередуется с массажем. Желательно выполнять манипуляции через день.
Фиброзный тип болезни характеризуется разрывами мышечного волокна и накоплением в ее толще соединительной ткани. Она не является функциональной, поэтому требует разрушения. Не существует более эффективных процедур для лечения кривошеи, чем физиотерапия, ЛФК и электрофорез с лидазой.
У взрослых при спастической кривошее врачи назначают электрофоретическую диффузию противовоспалительных средств – дипроспана, вольтарена. Препараты устраняют воспалительные изменения и болевые ощущения. Детям их использование противопоказано из-за побочных эффектов со стороны желудочно-кишечного тракта.
В заключение хотелось бы выделить основные эффекты, которые оказывает электрофорез на состояние тканей и органов.
Терапевтические эффекты электрофоретических процедур:
- Противовоспалительный – на аноде;
- Обезболивающий – на аноде;
- Успокаивающий – на катоде;
- Сосудорасширяющий – на катоде;
- Нормализация обмена веществ – на катоде;
- Секреторный на катоде.
Катод и анод – противоположные клеммы оборудования, которые прикладываются к кожным покровам.
Парафин, нанесенный на область шеи в нагретом виде, позволяет улучшить кровоснабжение скелетной мускулатуры. Его использование рационально при спастической кривошее без инфильтративных изменений в мышце.
«Теплая» физиотерапия требует внимательного наблюдения за пациентом в процессе выполнения процедуры. Даже прикладывание магнита на область повреждения способно спровоцировать усиление застойных изменений в мышечной ткани.
Парафин постепенно остывает, поэтому не провоцирует проникновение жидкости из сосудов в мягкие ткани.
Парафин иногда накладывается поверх лекарственного компресса. В такой ситуации нельзя применять процедуру более чем в течение 20 минут, так как в месте приложения тканей может возникнуть раздражение кожи.
Не всегда можно применять физиотерапию при лечении искривленной шеи у детей.
Существуют следующие противопоказания к процедурам физиотерапии:
- Новообразования разной локализации;
- Острая сердечная недостаточность;
- Бронхиальная астма;
- Высокая температура тела;
- Нарушение чувствительности кожи;
- Склонность к кровотечениям;
- Раневая поверхность под лекарственными повязками;
- Дерматит и экзема кожных покровов;
- Чувствительность и непереносимость электрического тока.
УВЧ, лазер или инфракрасная лампа приводят к постепенному нагреву тканей, что опасно осложнениями. Из-за этого физиотерапевтические методы лечения кривой шеи у детей не следует применять более чем на 30 минут за один сеанс.
источник
Электрофорез для грудничков – довольно распространенная процедура, которая назначается при лечении определенных заболеваний. Такое пугающее название манипуляции на практике оказывается довольно несложным и весьма полезным компонентом лечения для самого ребенка. Электрофорез имеет ряд преимуществ для лечения детей до года, и очень жаль, если его применение недопустимо, когда имеются соответствующие противопоказания.
С помощью метода электрофореза в детский организм вводятся медицинские препараты в жидкой форме, при этом лекарства поступают непосредственно в больной орган. Для этого используют минимальный разряд тока, который не способен причинить боль или вред здоровью детки.
Вся суть процедуры заключается в том, что к определенному участку тела крепят металлические пластины, через которые подается электрический ток, который в свою очередь способствует проникновению лекарства в организм, непосредственно к нуждающемуся органу.
При правильном использовании оборудования и соблюдении дозировки медикаментов никакого вреда для малыша не будет. Также необходимо исключить противопоказания для прохождения данной процедуры.
Напротив, электрофорез делает лечение более безболезненным. Так появляется возможность избежать болезненных для крохи инъекций, а также избежать возможных осложнений в результате перорального использования медикаментов.
К большому сожалению, не всегда возможно проведение данной манипуляции, этому есть четко установленные противопоказания. Но об этом чуть позже.
Родителей может немного смутить или вовсе напугать поведение малышей до года во время выполнения физиотерапии электрофорезом. Многие дети плачут или даже кричат, требуя прекращения такой манипуляции. Это понятная реакция, ведь ему может быть страшно.
Неприятные ощущения, которые может испытывать ребенок, это прохлада от металлических пластин, а также салфеток, смоченных лечащим веществом, лёгкое покалывание в месте соприкосновения с кожей.
Показания, когда назначается электрофорез для грудничков, довольно разнообразны. Данную процедуру могут приписать:
- Если у ребенка обнаружена дисплазия тазобедренных суставов.
- Имеются различные патологии или врожденные пороки сердца (применение кальция).
- Для лечения и профилактики родовых травм.
- Различные патологии опорно-двигательного аппарата.
- Имеются патологии органов дыхания (ЛОР, бронхиты и т. п.).
- Патологии зрения.
- Заболевания нервной системы.
- Детский церебральный паралич.
- Стоматиты.
- Болезни глаз.
И это еще неполный список заболеваний, при которых целесообразно назначение электрофореза.
Наиболее распространенные показания для использования электрофореза детям до 1 года: дисплазия тазобедренных суставов, повышенный тонус мышц, нарушения опорно-двигательного аппарата, ДЦП.
Как и любое медицинское вмешательство, данная процедура имеет свои показания и противопоказания, при наличии которых недопустимо проведение этой физиопроцедуры.
- Если у ребенка отмечается повышение температуры тела.
- При наличии в организме опухолей.
- При сердечной недостаточности.
- Во время протекания острых воспалительных процессов.
- При склонности к кровотечениям и любых нарушениях свертываемости крови.
- При диатезе и дерматите у ребенка.
- При повреждении кожных покровов в местах, куда крепятся пластины.
- При наличии бронхиальной астмы.
- Если есть аллергия на используемые медпрепараты или индивидуальная непереносимость их компонентов.
Данные противопоказания являются абсолютными, на них закрывать глаза нельзя.
По большому счету, электрофорез можно проводить и в домашних условиях. Однако есть одно большое НО: неправильное проведение процедуры, несоблюдение времени воздействия тока, нарушение дозировки вводимого лекарства могут привести к пагубным последствиям.
Следовательно, процедура электрофореза самостоятельно дома должна осуществляться обученным человеком, чтобы исключить возможные ошибки и сделать процедуру безопасной для ребенка. Особенно, когда речь идет о детях до года.
Недопустимо самостоятельное назначение этой физиопроцедуры. Для нее должны быть четкие показания, которые устанавливает лечащий доктор.
При ДТБС у детей до года часто назначают в комплексной терапии электрофорез с парафином и кальцием, лечебный массаж и гимнастику. В некоторых случаях, если есть показания, назначают разводящие механизмы (стремена, подушка Фрейка, гипс в серьезных случаях и преимущественно деткам старше года).
Соответствующие показания позволяют применять различные методики электрофореза.
- В современной медицинской практике широко применяют электрофорез с примочками магнезии. Показания: заболевания органов дыхания. При этом магнезия способствует улучшению кровообращения в поврежденных тканях, восстанавливает эмоциональное и психическое состояние малыша. К тому же магнезия обезболивает и снимает спазмы.
- Показания, при которых назначают электрофорез по Ратнеру, преимущественно следующие: нарушения нормального кровообращения в шейном отделе позвоночного столба и ДЦП.
Комплексное назначение папаверина и эуфиллина помогает улучшить кровообращение в шейном отделе.
Суть манипуляции по Ратнеру следующая: на ребра правой стороны грудной клетки прикрепляют электрод с папаверином (1%), на шею – эуфиллин (0,5%).
- Глюконат кальция и хлористый кальций широко применяется вместе с витамином С. Показания: гингивит, паралич, мышечная дистрофия.
Противопоказания данных методов общие для проведения электрофореза детям.
В случаях, когда имеются четкие показания, эта процедура во многом более предпочтительна, нежели лечение таблетками, так как высокие дозы препарата не попадают в желудок крохи. Это помогает снизит нагрузку на почки, печень и селезенку. К тому же в детский организм не попадают вспомогательные компоненты, на которые часто бывают аллергические реакции.
Кроме того, при этом методе лечения нет необходимости внутривенного введения медпрепаратов и болезненных инъекций.
Вышеизложенные противопоказания делают недопустимым проведение физиотерапевтической процедуры электрофореза.
источник
Новорожденные и грудные дети ослаблены, подвержены различным заболеваниям. Для лечения применяются медикаментозные и аппаратные методики.
Иногда педиатр рекомендует электрофорез. Это достаточно эффективная процедура. Важно знать, в каких случаях проводится электрофорез для грудничков на шее, когда противопоказаны сеансы.
Под электрофорезом понимают неинвазивное введение жидких лекарственных средств при помощи электрического тока минимального разряда. Обычно такую процедуру педиатры рекомендуют проходить детям младшего возраста.
Преимущества электрофореза для грудничков заключаются в следующем:
- минимизируется системное влияние синтетических компонентов препаратов на организм. Благодаря этому уменьшается вероятность развития побочных эффектов;
- лечебные компоненты доставляются в активном виде в очаг поражения;
- ток оказывает иммуностимулирующее воздействие на организм;
- простота проведения манипуляции;
- лечение проходит не так болезненно, как при инъекционном виде терапии.
Электрофорез для грудничка на шее показан в таких случаях:
- искривление шейного отдела в результате врожденных аномалий либо травм;
- болевой синдром в зоне шеи;
- неврологические проблемы;
- детский церебральный паралич;
- гипотонус или гипертонус мышц шейного отдела;
- нарушения костно-мышечной системы;
- воспалительные патологии;
- родовая травма.
При правильном применении оборудования, подборе и соблюдении дозировки медикаментозных средств, вреда от электрофореза не будет. Перед назначением такого лечения доктор должен обязательно обследовать малыша, изучить его анамнез, чтобы исключить наличие противопоказаний.
Не рекомендуется проводить электрофорез на шее у грудничка в таких случаях:
- бронхиальная астма;
- онкопатология;
- повреждение эпидермальных покровов в зоне наложения пластин;
- протекание острого воспалительного процесса;
- недостаточность функции почек;
- гнойные заболевания кожи, дерматит;
- сердечная недостаточность;
- индивидуальная непереносимость электротока;
- гипертермия;
- наличие доброкачественных новообразований;
- склонность ребенка к кровотечениям;
- плохая переносимость применяемых препаратов.
Решение о целесообразности проведения процедуры принимает доктор. Иногда при гемангиоме педиатр разрешает пройти курс электрофореза. Но в этом случае за состоянием малыша в ходе лечения нужно тщательно наблюдать. Если гемангиома увеличивается или меняет цвет, то электротерапию прекращают.
Суть электрофореза заключается в том, что на определенный участок тела помещают пропитанные лекарством прокладки, а сверху крепятся металлические пластины.
Через накладки поступает электрический ток, который способствует проникновению медикаментозных средств в организм. После завершения сеанса пластины убираются. Участки кожных покровов, к которым прикладывались электроды, протираются полотенцем либо сухой салфеткой.
Для проведения электрофореза применяются разные стационарные и портативные аппараты:
Проводниковые или электронно-ламповые приборы позволяют регулировать диапазон силы тока, его частоту, мощность.
Перед началом электролечения врач подбирает методику выполнения терапии, препараты, длительность процедуры, частоту и количество сеансов. Специалист определяет область воздействия, размещение электродов. Чаще всего пластины располагают диагонально, продольно или поперечно. Перед началом сеанса подготавливают гидрофильные марлевые или фланелевые прокладки. Их размер должен превышать величину пластины на пару сантиметров.
Для надежной фиксации применяют эластичный бинт. Прокладки перед использованием рекомендуется на время замачивать в физрастворе температурой 36-37 градусов. Схема лечения разрабатывается с учетом типа, стадии и выраженности болезни, возраста и общего состояния здоровья крохи.
Одну гидрофильную прокладку пропитывают Эуфиллином, надевают отрицательный электрод и располагают на шее вдоль позвоночного столба. Второй материал замачивают в Папаверине, соединяют с положительным электродом и прикладывают к ребрам правой стороны.
Далее подают ток силой 0,5-1 мА. Сеанс продолжается около 10-15 минут. Электрофорез по методике Ратнера делают через день. Курс состоит из 10-15 процедур. Во время сеанса возникает легкое покалывание кожи в зонах соприкосновения с электродами. Это может вызвать у ребенка испуг, спровоцировать капризность, плач.
Некоторые дети пытаются срывать электроды. Поэтому родителям рекомендуется во время процедуры находиться рядом с малышом. Грудные дети очень чувствительны. Важно подбирать для них оптимальную силу тока, чтобы не причинить вреда.
Для проведения лечения грудничка электрофорезом применяются различные виды медикаментозных средств. Выбор препарата зависит от имеющейся патологии, тяжести ее протекания.
Используются такие препараты:
- Эуфиллин. Снижает тонус сосудов и улучшает кровообращение и доставку лекарственных средств к очагу болезни. Эуфиллин активизирует работу дыхательного центра, миокарда, усиливает диурез. Доктора назначают такой препарат при ДЦП, кривошее, внутричерепной гипертензии;
- Дибазол. Активизирует работу спинного мозга, укрепляет иммунную систему. Применяется для снятия гипертонуса нижних и верхних конечностей. Также помогает при неврологических заболеваниях, расстройствах в работе кишечника и патологических состояниях возникших вследствие родовой травмы;
- Йод. Применяется при кожных патологиях, неврологических расстройствах. Также его включают в состав терапии при заболеваниях щитовидной железы;
- Лидаза. Используется при патологиях опорно-двигательной системы и органов зрения, келоидных рубцах;
- Магнезия. Оказывает спазмолитическое, обезболивающее действие. Уменьшает выраженность воспаления. Эффективна Магнезия при патологиях дыхательной системы;
- Никотиновая кислота. Является синтетическим аналогом витамина РР. Используется для улучшения углеводного обмена, расширения сосудов. Также препарат ускоряет регенерацию тканей;
- Папаверин. Устраняет спазмирование мышц. В комбинации с Эуфиллином применяется для нормализации кровообращения, ускорения протекания метаболических процессов, повышения двигательной активности;
- Кальций. Применяется при мышечной дистрофии, параличах. В сочетании с витамином С оказывает выраженный противовоспалительный и рассасывающий эффект.
Электрофорез считается одной из самых безопасных процедур для лечения детей. Сеансы электротерапии редко вызывают побочные эффекты и осложнения.
У ослабленных и чувствительных малышей возможно появление таких нежелательных симптомов:
- раздражение кожи в виде покраснения;
- ожог;
- аллергическая реакция в виде зуда, жжения, волдырей, гиперемии, повышения температуры тела (чаще наблюдается у детей первого года жизни);
- потеря аппетита, сонливость, вялость;
- учащение сердцебиения.
При возникновении побочных реакций сеанс прекращают. Ребенка обследуют для выявления причины плохой переносимости процедуры.
Если нежелательная симптоматика спровоцирована лекарственными средствами, тогда доктор подбирает другие препараты. При негативной реакции на ток, лечение отменяют.
Чтобы минимизировать вероятность развития побочных эффектов электрофореза шеи, стоит соблюдать такие рекомендации:
- обращаться к опытным и грамотным специалистам;
- проходить процедуру в медучреждениях, оснащенных современным оборудованием;
- перед началом сеанса обследовать ребенка;
- соблюдать предложенную доктором схему прохождения терапии.
Как делать электрофорез самостоятельно дома:
Таким образом, электрофорез шеи применяется при разных патологических состояниях: кривошее, мышечном гипо- или гипертонусе, послеродовых травмах и т.п. Это достаточно эффективный неинвазивный способ доставки жидких лекарственных средств к очагу патологии.
Для проведения процедуры используются различные препараты, их комбинации. Для прохождения курса электрофореза рекомендуется обращаться в медучреждения, которые оснащены качественным оборудованием и в которых работают опытные специалисты.
источник
- Кривошея мкб-10
- Кривошея у грудничков: что это и чем опасно
- Причины кривошеи у новорожденных
- Возможные симптомы
- Диагностирование кривошеи
- Лечение
- Консервативные методы
- Оперативное вмешательство
- Профилактические меры
По международной классификации болезней МКБ-10, кривошее присвоены следующие коды:
- Врожденная – Q 68.0.
- Приобретенная — М 43.6.
- Спастическая — G 24.3.
Все формы кривошеи трудно вылечить, однако спастическая кривошея самый редкий и опасный вид данного заболевания, проявляется в более старшем возрасте. При спастической форме непроизвольно сокращаются шейные мышцы, поворачивается голова. Данный вид заболевания не лечиться, однако существуют препараты, которые способны несколько уменьшить симптоматику.
Кривошея является одним из видов ортопедических дефектов, при котором повреждается костно-мышечный аппарат шеи. Вследствие чего появляются ограничения двигательной активности шеи и другие анатомические нарушения такие, как скошенный затылок, неправильное положение головы.
Поэтому, если родители замечают, что во время бодрствования и сна у ребенка голова повернута все время в один бок, то нужно немедля обратиться к педиатру. Поскольку при несвоевременном лечении, болезнь будет прогрессировать, следствием чего могут стать необратимые дефекты такие, как:
- Асимметричная форма лица и черепа.
- Искривление позвоночника.
- Косоглазие.
- Остеохондроз.
- Косноязычность.
- Кифоз.
- Хромота.
- Задержка психического,физического, умственого развития.
- Укорочение шеи.
- Неврология.
- Ограничение двигательных функций шеи.
Данное заболевание бывает врожденным или приобретенным. Врожденная форма напоминает гипертонус мышц, поэтому выявить ее сложно. Однако причины у этих заболеваний разные.
К факторам, провоцирующим появление врожденной формы заболевания, относят следующие:
- Гипоксия.
- Маловодие.
- Генетические заболевания.
- Тазовое предлежание плода.
- Недоразвитость шейных мышц.
- Угроза прерывания беременности.
- Заболевания нервной системы.
- Дисплазия.
- Инфекционные заболевания матери.
- Сильный токсикоз.
- Обвитие пуповиной.
Причины приобретенной формы заболевания:
- Сложные роды (кесарево, давление матки на шейные отделы ребенка, повреждение при изъятии малыша).
- Повреждение кожных покровов на шее.
- Инфекционные заболевания.
- Недоразвитость шейных мышц.
- Ожог кожи на шее.
- Травмы.
- Постоянное лежание на одном боку.
- Запущенные стадии оториноларингологических заболеваний.
Кривошея – очень опасное заболевание, которое чревато серьезными последствиями. Поэтому важно как можно раньше диагностировать болезнь, и начать лечение. Причем заметить признаки заболевания может не только опытный специалист, но и заботливые родители. Однако диагностируется кривошея только врачом. Симптоматика заболевания следующая:
- Повышенный тонус мышц спины и шеи.
- Асимметричные складки на ножках.
- Неровный затылок.
- Асимметрия лица.
- Неправильное положение головы.
- Асимметричность плечевого пояса.
- Уплотнение мышц в области шеи.
- Ограниченность движений головы, при поворотах.
Если вы заметили у новорожденного хотя бы один из симптомов, нужно обратиться к педиатру.
Врач прощупает шейные мышцы, проверит сопротивление при поворотах головы, если наличие проявлений кривошеи подтвердиться, для комплексного обследования назначается консультация ортопеда и детского невролога. В ходе диагностики проводят такие мероприятия:
- Рентгенография.
- Компьютерная томография.
- МРТ.
- Нейросонография тазобедренных суставов.
- Ультразвуковое исследование мягких тканей в области шеи.
В зависимости от тяжести и причин патологии, лечение проводится консервативным, либо оперативным способом.
- Массаж. Не стоит пытаться вылечить кривошею у новорожденного самостоятельно. Поскольку только опытный массажист может определить состояние шейных мышц и подобрать комплекс и силу движений. Целью массажа является нормализация кровообращения пораженной зоны, во время процедуры ребенок не должен испытывать болевых ощущений, поэтому ребенка нужно отвлекать. Для начала малыша укладывают на спину на твердую поверхность (пеленальный столик, стол), застеленную пеленкой, голову фиксируют. Массаж начинаю с легких поглаживающих движений, плавно переходящих в растирание. После выкладывают малыша на живот и массируют спину, заканчивается процедура расслабляющими поглаживания. Курс лечения длится месяц, после перерыва процедуру рекомендую повторить три раза.
- Лечебная гимнастика. Занятия с малышом может проводить мама, однако делать их стоит регулярно, только в таком случае будет результат. Суть занятия заключается в поворотах головы в одну и другую сторону, однако делать это стоит мягко и деликатно. Также можно периодически поглаживать и пощипывать пораженный участок, делать это лучше во время спокойных игр с крохой.
Важно и правильное положение головы. Родителям требуется следить, чтобы на протяжении дня голова малыша находилась в правильном физиологическом положении. Для этого нужно выполнять следующие действия:
- Использовать для детской кровати только жесткий матрас без подушки, ее можно заменить пеленкой.
- Во время водных процедур одевайте на малыша круг для купания.
- Фиксировать головку новорожденного специальными солевыми мешочками.
- Чаще выкрадывать кроху на животик, это поможет активировать все шейные мышцы и облегчить повороты головы.
- Меняйте положение малыша в кроватке, во время сна, укладывая его то в одну сторону головой, то в другую. Для этих же целей можно развесить на кроватке яркие предметы, с пораженной стороны, для привлечения внимания.
При необходимости врач также может назначить воротник Шанца, который надежно фиксирует головку новорождённого в правильном положении. Носить его стоит по 2-3 часа в день.
В большинстве случаев избавиться от кривошеи можно при комплексном лечении, не прибегая к хирургическому вмешательству. Однако бывают случаи, когда консервативные методы не помогают и патология продолжает развиваться, тогда назначают хирургическую операцию. Оперативное вмешательство бывает двух видов:
- Рассечение поврежденной мышцы, применяют с годовалого возраста.
- Удлинение кивательной мышцы, применяют с четырехлетнего возраста.
Операция проводится под общим наркозом, а во время реабилитации малышу необходимо ношение гипсовой повязки. Однако, даже проведение хирургической операции не дает гарантию, что патология не разовьется снова.
Чтобы кривошею не пришлось лечить, необходимо с самого рождения крохи соблюдать ряд правил:
- Детская кроватка не должна стоять у стены, поскольку малыш постоянно будет поворачивать голову в ту сторону, где происходят все события. Если такой возможности нет, то необходимо постоянно менять положение ребенка, укладывая в разные стороны головой.
- По кроватке нужно развесить яркие игрушки и шарики, по обе стороны бортиков.
- Во время бодрствования, садитесь по разные стороны от малыша, чтобы он попеременно поворачивал голову в разные стороны.
- Благоустройте спальное место крохе: жесткий матрас, ортопедическая подушка.
- Проводите регулярно легкий массаж и гимнастику, для укрепления мышц спины и шеи.
- Носите ребенка на обе руки, а лучше всего на бедре.
- Чаще выкладывайте на живот.
И даже если патология у ребенка врожденная, не отчаивайтесь, кривошею вылечить можно. Для этого необходимо вовремя обнаружить недуг и соблюдать все рекомендации врача.
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Одно из самых широко распространенных заболеваний у новорожденных – врожденная мышечная кривошея у младенцев. Этот диагноз весьма своеобразный, его может поставить один специалист, а другой – опровергнуть. Так происходит потому, то это заболевание часто путают с мышечным тонусом. Фото этого заболевания вы можете увидеть ниже.
Считается, что главная причина кривошеи у младенцев – врожденное недоразвитие грудино-ключично-сосцевидной мышцы, которая находится на боковой поверхности шеи. Возможны и другие причины возникновения этого заболевания, травма шейного отдела позвоночника при родах, например.
В результате повреждения мышцы проявляется определенный дефект. При кривошее голова младенца будет наклонена к поврежденной мышце, при этом будет повернута в противоположную повреждению сторону и немного отклонена назад. Лопатка и надплечье при выраженной кривошее будут немного выше, а затылок со здоровой стороны может быть немного скошен. Иногда может появляться легкая асимметрия лица. Возможно также отставание ребенка в психомоторном развитии при кривошее средней и тяжелой степени.
С одной стороны это не самый страшный диагноз, он лечится довольно легко и быстро. С другой стороны дети, перенесшие это заболевание, склонны к другим заболеваниям опорно-двигательного аппарата. Например, у них в будущем может сформироваться остеохондроз или патологический кифоз. Причиной в данном случае будет неправильное формирование и развитие мышечного корсета шеи и спины. Именно поэтому очень важно вовремя заметить эту проблему.
Если указанных выше симптомов у ребенка вы не обнаружили, но при этом он любит держать голову повернутой в одну сторону и спать на одном боку, то у него, вероятнее всего, мышечный тонус. Он также бывает разным, но это гораздо меньшая проблема.
Лечение болезни начинают еще с 2-3 недельного возраста. В зависимости от степени тяжести заболевания определяется и индивидуальный курс лечения, в который могут входить лечение положением, массаж, гимнастика, электрофорез и магнитотерапия.
Практика показывает, что самый эффективный метод лечения кривошеи у ребенка – массаж. Но при этом ребенка нужно доверять хорошему специалисту с высокой квалификацией, а не случайному человеку. Массаж в данном случае преследует цель расслабить мышцы шеи и дать возможность им занять нормальное естественное положение.
Некоторые простейшие приемы массажа можно выполнять и самостоятельно:
- слегка отводить голову ребенка сначала в одну, потом в другую сторону;
- легко поглаживать двумя пальцами шею от уха до ключицы;
- плавно и мягко растирать «утолщение» в больной мышце.
Здоровая сторона также нуждается в массаже, но более энергичном. Он призван повысить тонус мышц.
Кроме того, нужно уметь правильно носить на руках ребенка с таким заболеванием, что также будет полезно для малыша:
- возьмите на руки ребенка в вертикальном положении и прижмите его к себе грудью. Плечи ребенка должны находиться на одном уровне с вашими плечами. Мягко и плавно поверните голову ребенка в больную сторону и зафиксируйте это положение щекой;
- взяв на руки ребенка спиной к себе (в вертикальном положении) поверните его голову в больную сторону своей щекой, при этом немного склоните ее в здоровую сторону;
- ребенка носите на «больной» стороне спиной или лицом к себе. В это время необходимо поддерживать его голову, приподнимая ее в здоровую сторону.
При таком диагнозе, как «кривошея» у младенцев, практически всегда показаны занятия в бассейне. При этом температура воды должна быть 35-36 градусов. Но все упражнения, которые могут выполняться в воде, сначала в обязательном порядке должен показать инструктор.
А простейшую гимнастику с малышом можно проводить и самостоятельно. При этом выполнять ее нужно регулярно – утром и вечером. Основные выполняемые движения:
- круговые движения младенца. При этом предплечья младенца должны быть зафиксированы взрослым;
- наклоны головы;
- поднимание головы, когда ребенок лежит на боку;
- поднимание свешенной со столика или кушетки головы лежащего ребенка.
Одним из самых эффективных упражнений считается такое:
- когда ребенок лежит на спине, взрослый берет его за кулачки и осторожно и плавно тянет ребенка на себя, побуждая его таким образом сесть.
Также является одним из обязательных пунктов лечения ребенка. В этом случае ребенка укладывают так, чтобы что-то привлекающее внимание (яркие игрушки, цветная пленка) висело с больной стороны, а со здоровой находилась ровная однотонная стена. При этом младенец должен лежать на матрасе средней жесткости без подушки, приподнятом у изголовья на 15-20 градусов. Можно также использовать специальную ортопедическую подушку.
Как видите, вылечит кривошею у младенца не сложно. Главное – не пропустить и не пустить на самотек это заболевание. О его неприятных последствиях мы писали выше. В самых же тяжелых случаях врачи назначают операции.
- Чем вызвана боль в спине между лопатками?
- Гололед — как избежать падений и травм?
- Проявления и терапия анкилоза голеностопного сустава
- Проявления и терапия артрозо-артрита плечевого сустава
- Псевдоартралгия — виды, диагностика и лечение
- Артроз и периартроз
- Боли
- Видео
- Грыжа позвоночника
- Дорсопатия
- Другие заболевания
- Заболевания спинного мозга
- Заболевания суставов
- Кифоз
- Миозит
- Невралгия
- Опухоли позвоночника
- Остеоартроз
- Остеопороз
- Остеохондроз
- Протрузия
- Радикулит
- Синдромы
- Сколиоз
- Спондилез
- Спондилолистез
- Товары для позвоночника
- Травмы позвоночника
- Упражнения для спины
- Это интересно
- 18 марта 2019
- Как избавиться от боли в ноге, которая появилась после операции?
Нейрохирург советует операцию — можно ли обойтись?
Можно ли заниматься борьбой при искривлении позвоночника?
Допускается ли применение электротерапии при онкозаболевании?
Какое еще нужно лечение при остеохонднозе?
Каталог клиник по лечению позвоночника
Список препаратов и лекарственных средств
© 2013 — 2019 Vashaspina.ru | Карта сайта | Лечение в Израиле | Обратная связь | О сайте | Пользовательское соглашение | Политика конфиденциальности
Информация на сайте предоставлена исключительно в популярно-ознакомительных целях, не претендует на справочную и медицинскую точность, не является руководством к действию. Не занимайтесь самолечением. Проконсультируйтесь со своим лечащим врачом.
Использование материалов с сайта разрешается только при наличии гиперссылки на сайт VashaSpina.ru.
Кривошея у грудничка — это одна из самых часто встречаемых шейных деформаций во всем мире. Кривошея бывает двух типов: приобретенная и врожденная. Болезнь, как правило, диагностируется на первых месяцах жизни, и только в некоторых случаях у детей старше 1 года.
Ребенок всегда делает поворот головой только в одну сторону, а когда хочет развернуться, у него ничего не получается. Родители должны проявлять бдительность, особенно на первых месяцах жизни, поскольку болезнь может иметь последствия.
Кривошею можно распознать по следующим признакам:
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- Младенец все время разворачивается в одну сторону. В другую он или не может, или поворачивается с трудом.
- Ребенок держит голову немножко откинутой назад.
- Со временем у малыша теряется симметрия и изменяется лицо, правая или левая сторона становится немного перекошенной, а глаз с больной стороны прищурен.
- Наличие глубокой впадины между шеей и головой с правой или левой стороны.
- Туловище у ребенка непропорциональное, одна половина ниже, чем другая. А плечевой пояс, который должен быть похожим на букву «Т», на нее не похож.
- Скошенный затылок со стороны искривления.
Эти признаки не всегда свидетельствуют о таком заболевании, как кривошея у грудничков.
В медицине есть такое понятие, как ложная кривошея, когда у ребенка возникает тонус в области шеи из-за гипертонуса мышц всего тела. Такая кривошея является проблемой неврологического характера и имеет намного менее выраженные симптомы и последствия.
- нейрогенная —нарушение неврологического типа;
- миогенная — при дефекте мышечного типа;
- астрогенная — патология суставов;
- дермо-десмогенная — при кожных заболеваниях;
- остеогенная — сбой в нормальном развитии костного основания;
- компенсаторная (вторичная) — причины появления такого вида кривошеи — это осложнения после перенесенных ранее заболеваний.
Самые распространенные причины кривошеи у новорожденных — это патология врожденного типа грудино-ключично-сосцевидной мышцы.
- Когда ребенок в утробе пребывает длительное время в одном положении, головка прижимается к стенке матки, которая оказывает на нее давление. В данном случае деформация мышцы начинается еще в утробе.
- Грудино-ключично-сосцевидная мышца, укорачиваясь, перерождается в ткань неэластичного типа. Как правило, это случается, если начинается воспалительный процесс мышцы.
- В случае тяжелых родов. Ребенок получает травму, когда происходит сильное растяжение или надрыв родовых путей.
- Нарушение нормального развития мышцы из-за врожденных пороков.
Заметить какие-либо симптомы или признаки кривошеи у ребенка первых двух недель жизни сложно. Зачастую родители слишком переживают и могут найти признаки кривошеи у своего чада, но в основном они оказываются ложными.
Переживать стоит в том случае, когда ребенок в утробе матери находился в ягодичном предлежании. Причиной становится растяжение или надрыв мышцы, которая отвечает за симметричность. Первые признаки кривошеи появляются лишь в конце первого месяца жизни.
Если вовремя не начать лечение кривошеи у новорожденных, то в возрасте от 3 до 6 лет могут начать появляться последствия. Со временем деформированная мышца приводит к неправильному развитию всего организма.
Главным последствием для ребенка является 100% появление сколиоза S-образного типа.
У некоторых малышей диагностируется кривошея двухстороннего типа, когда поражаются обе стороны и на одной этот процесс более заметен, а на другой нет. Если педиатр вовремя не выявит двухстороннюю кривошею, через некоторое время начнется процесс деформации обеих половин плечевого пояса.
Не всегда наличие симптомов, схожих с кривошеей, свидетельствуют о ее наличии у ребенка.
- шея криловидного типа;
- синдром Клиппеля-Фейля;
- когда на шее есть врожденные добавочные клиновидные позвонки;
- при наличии на шее добавочных ребер;
- заболевание Гризеля;
- кривошея, вызванная энцефалитом;
- когда вследствие родовой черепно-мозговой травмы нарушается осанка.
Для более точной диагностики проводится нейросонография и рентгенография шейного отдела.
Если есть симптомы кривошеи, проводить ее лечение можно начинать, когда ребенку выполнится две недели. Для этого нужны массажист и ортопед, которые смогут при помощи занятий устранить патологию и помочь ребенку стать на ножки.
Для лечения кривошеи у деток требуется совсем немного времени, но только в том случае, когда болезнь была вовремя выявлена. Ведь до года организм ребенка способен побороть множество недугов. В медицине известно тысячи случаев, когда груднички справлялись с даже самыми сложными заболеваниями.
При кривошее легкой степени основное лечение ложится на плечи родителей, которые следят за положением головки ребенка. Головку стоит поворачивать в противоположную сторону, однако при этом не должно оказываться никакого давления. Желательно делать это в форме игры.
Мама может делать легкий массаж, не прибегая к пощипываниям, шею ребенка необходимо массажировать плавными движениями. Лечение кривошеи включает в себя использование подушки. Ортопедическая подушка разработана для новорожденных и помогает ребенку принять правильное положение.
В качестве профилактики ортопеды рекомендуют укладывать новорожденного так, чтобы он был повернут к стене и лежал на здоровой стороне. Таким образом, ребенок будет стараться повернуть голову в противоположную сторону.
Малыша нужно как можно чаще укладывать на живот, поскольку в такой позе у него активируются все группы мышц и ему гораздо легче поворачивать голову в противоположную сторону. Положение на животе помогает разрабатывать грудино-ключично-сосцевидную мышцу.
Но в более тяжелых случаях только помощи со стороны родителей недостаточно. Может потребоваться комплексный подход, когда применяются ортопедические подушки, массаж, процедуры физиотерапевтического типа. Если лечение применяется комплексно, то, как правило, кривошея проходит за короткое время.
Хирургическое лечение применяется только в том случае, когда все прежде принятые меры не смогли избавить кроху к году от кривошеи.
Тип оперативного вмешательства зависит от тяжести и характера заболевания. Операции бывают двух типов:
- пластическое удлинение грудино-ключично-сосцевидной мышцы;
- рассечение этой же мышцы.
Существует несколько способов предотвратить развитие кривошеи у младенца. Прежде всего, стоит заняться оформлением бортиков кроватки. Для этого с обеих сторон важно наличие ярких бортиков и игрушек, которые будут стимулировать малыша поворачивать головку в обе стороны.
Постоянно менять положение ребенка, если кроватка стоит возле стены. Его необходимо укладывать один раз в одну сторону, а на следующий сон — в другую. Также по всей комнате можно развесить яркие шарики, мобили или другие игрушки, которые будут привлекать внимание крохи.
Использование подушки здоровым детям, даже если она ортопедическая, не рекомендуется до двух лет. А вот матрас должен быть жестким. В таком случае головка будет находиться в ровном положении, а осанка с самого раннего возраста будет правильно формироваться.
Некоторые специалисты рекомендуют сделать тренажер, который будет способствовать развитию мышц. Для этого достаточно взять полотенце или марлю и скрутить в тугой валик и время от времени подкладывать его малышу под шею. Работает он по принципу ортопедической подушки.
Для дополнительного массажа берется небольшой мешочек с крупами или песком. Его укладывают по обе стороны шеи ребенка. В этот момент родители должны постепенно поворачивать головку крохи в разные стороны. Такие манипуляции помогают разрабатывать те мышцы, которые застоялись.
Но важно понимать, что если у ребенка есть склонности к частому срыгиванию, то оставлять его в таком положении небезопасно.
В качестве дополнительных методов рекомендуется посещение бассейна. Если же у родителей такой возможности нет, можно просто набрать воды в ванну и окунуть ребенка по шею, чтобы его тело расслабилось.
Для лечения кривошеи часто используются ортопедические подушки. Такая подушка придает головке младенца естественное положение. Они бывают разных видов, но принцип всегда один. Каждая подушка имеет валик небольших размеров для шеи, для затылка там всегда есть углубления. Также благодаря специальной форме подушки, малыша можно положить так, чтобы он не смог полностью поворачивать голову только на здоровую сторону.
Если у ребенка появились первые симптомы кривошеи, стоит незамедлительно обратиться к ортопеду, который сможет поставить диагноз и назначить правильное лечение. Ведь многолетний опыт борьбы с данным заболеванием показал, что с кривошеей можно легко справиться при помощи легкого массажа и ортопедической подушки.
2016-05-15
источник