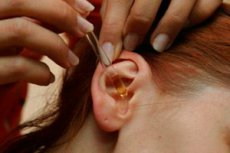
Евстахиит – воспаление и нарушение проходимости евстахиевой (слуховой) трубы. Данная патология предшествует развитию отита и является его первой стадией. Именно поэтому эти два заболевания часто объединяют термином «тубоотит». Заболевание является достаточно распространенным, болеют им как дети, так и взрослые. Слуховая труба в организме выполняет функцию канала, который связывает полость среднего уха с носоглоткой. При этом обеспечивается вентиляция и дренаж барабанной полости, поддерживается нормальное давление внутри нее. Секрет желез слизистой слуховой трубы обладает бактерицидными свойствами и защищает ухо от проникновения инфекции. При воспалительном процессе евстахиева труба не выполняет этих функций, что приводит к распространению инфекции из верхних дыхательных путей в полость среднего уха.
- ОРВИ.
- Воспалительные заболевания носа, глотки, гортани.
- Аллергический ринит, поллиноз.
- Синуиты.
- Новообразования носа и глотки.
- Аденоидные разрастания.
- Острый тонзиллит.
- Скарлатина, корь, коклюш.
- Инфекционный мононуклеоз.
- Туберкулез, сифилис.
- Гипертрофия нижних носовых раковин.
- Атрезия хоан.
- Искривление носовой перегородки.
- Тампонада носа при носовом кровотечении.
- Перепады атмосферного давления.
Евстахиит может быть острым или хроническим. В результате вышеперечисленных факторов в слуховую трубу проникает вирусная, бактериальная или грибковая патогенная микрофлора, активно размножается там, вызывая воспалительный процесс.
Общее состояние при данной патологии не страдает. Характерными симптомами евстахиита являются шум и гул в ушах, их заложенность. Возникает так называемая аутофония. Это патологическое явление, при котором собственный голос резонирует в больном ухе. Иногда больные жалуются на ощущение распирания или давления в ухе. Указанные симптомы могут быть одно- и двухсторонние. Типичным является то, что при зевании, глотании проявления болезни могут временно ослабляться. Это связано с расширением просвета евстахиевой трубы в результате сокращения соответствующих мышечных волокон.
Воспаление слуховой трубы в чистом виде продолжается в течение нескольких дней. В дальнейшем наступает либо выздоровление, либо развивается острое воспаление среднего уха. Об этом свидетельствует появление новых симптомов. У больных возникает боль в ухе, снижение слуха, повышается температура тела.
Хронический евстахиит обычно протекает сочетанно с хроническим средним отитом.
Диагноз «евстахиит» устанавливает отоларинголог. При этом врач учитывает жалобы больных, историю заболевания, связь с перенесенными инфекциями, проводит осмотр и необходимое обследование. Важное диагностическое значение имеет отоскопия, при которой врач осматривает барабанную перепонку и выявляет признаки ее втяжения. При необходимости проводится аудиометрия, ушная манометрия, исследование слуха камертоном, рентгенологическое исследование пазух носа, компьютерная диагностика. Для оценки состояния слуховой трубы применяются проба Вальсальвы (пациент пытается сделать выдох, закрывая при этом нос и рот), Тойнби (больному рекомендуется зажать ноздри и глотнуть), проба с пустым глотком, продувание слуховой трубы. Результаты этих тестов оцениваются по субъективным ощущениям пациента.
Терапия евстахиита направлена на уменьшения воспаления и отека слуховой трубы. При выявлении причины заболевания необходимо ее устранить. При бактериальной инфекции назначаются антибиотики. Рекомендуется лечение основного заболевания, восстановление носового дыхания и санация носоглотки.
- сосудосуживающие капли в нос (виброцил, називин, отривин и др.);
- антигистаминные препараты (цетиризин, лоратадин, фенистил);
- катетеризация слуховой трубы (проводится с целью восстановления давления в слуховой трубе, после проведения процедуры через катетер вводятся растворы кортикостероидов);
- пневмомассаж барабанной перепонки (технически выполняется при помощи баллончика, воронки Зигле; нагнетают воздух в слуховой проход и удаляют из него, наблюдая при этом за подвижностью барабанной перепонки).
Физиотерапевтическое лечение помогает сократить сроки болезни, остановить прогрессирование процесса и тем самым предупредить осложнения. Назначается с целью уменьшения воспаления и отека, улучшения вентиляционной и дренажной функции слуховой трубы. Это достигается проведением следующих процедур:
- УВЧ-терапия на зачелюстную область.
- Низкочастотная магнитотерапия.
- Лазеротерапия.
- Микроволновое воздействие.
- Тубус-кварц на заднюю стенку глотки.
- Электростимуляция мышц, расширяющих просвет слуховой трубы.
- Лекарственный эндоназальный электрофорез с хлоридом кальция.
- Ингаляционная терапия протеолитическими ферментами (при наличии гнойного отделяемого) и гидрокортизоном (при выраженной отечности).
Прогноз относительно выздоровления больных евстахиитом благоприятный, но при условии ранней диагностики и рационального лечения. Для предупреждения заболевания нужно правильно и в полном объеме лечить заболевания верхних отделов респираторного тракта, поддерживать свободное носовое дыхание, а также закаляться и вести здоровый образ жизни, повышая таким образом иммунитет.
Специалист клиники «Московский доктор» рассказывает об евстахиите:
Врач-пульмонолог С. М. Пурясев рассказывает о симптомах и лечении евстахиита:
источник
Физиотерапия относится к самым наиболее изученным и достаточно популярным методам для терапии и профилактики различных болезней. Это обширный отдел медицинской науки, которая имеет огромное число подразделов. Там подробно расписываются как отдельные специализированные, так и системные методики помощи при множестве патологических состояний организма.
Современное физиотерапевтическое лечение и его действие на организм, относится к наиболее безопасным, особенно при сравнении его с другими альтернативными методиками. Иногда оно применяется в качестве монотерапии в индивидуальном порядке, или же выступает в виде дополнительного этапа в комплексе с другими способами – медикаментозной терапией или хирургическими операциями.
Одним из крупных разделов физиотерапии является электролечение, к которому относится и электрофорез.
В основу метода положена теория электролитической диссоциации Аррениуса, которая была им опубликована в 1887г. Ее основополагающее ядро заключалось в том, что молекулы веществ, называемых электролитами, способны в растворенном состоянии к распаду на частицы, имеющие заряд – ионы, которые получают направленное движение при воздействии постоянного тока. Именно эта теория нашла практическое применение при использовании лекарственных средств, которые при таком методе, как лекарственный электрофорез вводятся, согласно своей полярности.
В практику лечения этот способ был внедрен Росси, в 1802г., он использовал при этом лечебные вещества в совокупности с постоянным током. И еще довольно долгое время такая методика была единственной. В наше время применение нашли также диадинамические, модулированные синусоидальные и флюктуирующие токи, которые применяются в выпрямленном режиме.
Лекарственным электорофорезом называется сочетанное действие на больной орган постоянного тока и фармацевтического препарата.
Только с применением электрофореза стало возможным создавать достаточно высокое содержание лекарственного средства в самом патологическом очаге. И это позволяет эффективнее влиять на область воздействия по сравнению с приемом лекарства внутрь. Проникновение препарата при этом методе происходит через протоки желез – в основном потовые и, немного меньше, сальные. Некоторая часть вещества попадает в организм через пространства между клетками и непосредственно через клетки.
Несмотря на преимущественное накопление препаратов локально в очаге поражения, часть их из тканей переносится в организм через лимфатические и кровеносные сосуды.
Принцип дозирования лекарственного электрофореза осуществляется согласно силе (плотности) тока, состояния кожи, концентрации лекарственного средства и времени проведения процедуры.
Исследователями было обнаружено, что самое большое количество действующего лекарственного средства накапливается в тканях от 10 до 30 минут.
Преимущества применения электрофореза:
- Усиление фармакокинетических свойств препаратов за счет ионизированного состояния.
- Увеличение длительности лечения благодаря их медленному и постоянному поступлению из кожного депо.
- Методика не вызывает дискомфорта или болевых ощущений.
- Для проведения электрофореза не нужно нарушать целостность слизистых или кожи.
- Быстрый эффект и возможность использования как в острых стадиях, так и после наступления ремиссии.
- Экономия лекарственных средств.
Существуют определенные закономерности, и их следует учитывать при использовании электрофореза:
- Количество препарата, которое поступило под действием постоянного тока, находится в прямо пропорциональной связи с количеством электричества, что прошло через ткани человека.
- Катионная форма действующего вещества имеет лучшее проникновение в ткани, чем анионная.
- На скорость введения лекарства, и, соответственно, его действие на патологический очаг влияют размеры и заряд ионов (если эти показатели выше, то введение хуже), а также степень очищения вводимых растворов.
- Соотношение концентрации вещества и введение его в организм имеет значение только при малых и средних значениях. Поэтому применение высококонцентрированных веществ в лечении никакой роли не играет.
Противопоказанием для проведения электрофореза могут быть:
- Онкозаболевания.
- Сердечная декомпенсация.
- Некоторые заболевания кожи.
- Непереносимость тока или самого препарата.
Электрофорез проводится при помощи стационарных или подвижных видов электродов. Во время всего курса должна соблюдаться одна и та же полярность активного электрода с лечебным средством, так как изменение время от времени точки приложения разных по заряду электродов может нарушать сам процесс переноса частиц вещества на уровне тканей.
При использовании электрофореза всегда применяют положительно (анод) и отрицательно (катод) заряженные электроды. Все отведения и провода отрицательной части полюса окрашены в черный цвет. Анод обычно выполняется в красном цвете.
Разделение также происходит на активный и пассивный электроды. Активный имеет меньшую площадь и с его помощью происходит действие на больную зону. Пассивный электрод также иногда может накладываться в лечебных целях. Для этого есть методики двуполярного электрофореза. Если оба электрода одинаковы, то обычно ощущается сильнее отрицательно заряженный.
Между электродом и поверхностью, с которой он соприкасается, размещают гидрофильные прокладки, например, из марли, содержащие лекарственное средство. Электрод при этом не должен выходить за ее пределы.
Часто при заболеваниях ушей применяется методика, при которой один из электродов помещают в ухо или нос.
Ощущение больного при этой процедуре не должно быть сильнее легкого покалывания. Возникновение более неприятных дискомфортных моментов, например, в виде жжения, говорит о необходимости снижения плотности тока.
Продолжительность курса и время проведения процедуры определяется с учетом особенностей фармакодинамики действующего вещества.
Для лекарств, обладающих электролитическими свойствами, в качестве растворителя идеально подходит дистиллированная вода. Иногда, при плохом растворении вещества в воде, с этой целью применяют этиловый спирт или диметилсульфоксид.
Современными исследованиями было доказано, что лечение болезней уха, горла и носа классическим чрезкожным методом не так эффективно, как эндоауральным (путем закладывания электрода в ухо) или эндоназальным (в нос) способами.
Заболевания ЛОР-органов (ухо, горло, нос), составляют до 60% от количества общих обращений к участковому врачу. Из этой статистики становится понятна важность своевременного выявления и правильного назначения комплексной терапии, которая включает и электрофорез.
Чаще всего в практике врача встречается такая патология, как отит. Применение методов физиотерапии может помочь быстрее справиться с лечением заболевания и профилактикой рецидива. Это предотвращает не только непосредственно саму болезнь, но и целый ряд прочих патологий других органов или всего организма, поскольку очаги инфекции могут привести к поражению легких, суставов, менингиту или сепсису.
В острый период обычно рекомендуется эндоназальный (когда электрод помещен в нос) лекарственный электрофорез, который относиться к активным методам, и имеет много лечебных свойств. Действие только одного постоянного тока раздражает ткани и увеличивает их проницаемость, усиливает обмен. А депонирование препарата в коже позволяет получить пролонгированный эффект.
Электрофорез при заболеваниях ушей играет огромную роль в профилактике возникновения спаек, и, как следствие, развития тугоухости.
При лечении патологии, которая может быть связана с ушами, применяются следующие методы:
- Трофостимулирующие (электрофорез с йодом).
- Противоаллергические и мембраностабилизирующие.
- Эндоназальные с противовоспалительными веществами.
- Бактерицидные (применение для снижения интоксикации эндоназального (через нос) электрофореза с антибактериальными средствами).
Во время применения электрофореза при заболеваниях ЛОР-органов (ухо, нос, горло) обычно используется плотность тока в пределах от 0,03 и до 1 мА/см2, а при сегментарно-рефлекторных и общих методиках воздействия она может колебаться в диапазоне от 0,01 до 0,05 мА/см2.
Возникновение побочных реакций при таком методе практически не встречается, поскольку препарат проходит внутрь в чистом виде, у него нет дополнительных примесей и ингредиентов, как в таблетках, а в кровь он поступает в небольшой концентрации.
Для проведения тока к уху прикрепляются пластинчатые электроды, сделанные из свинца, которые оборачиваются гидрофильными прокладками, предварительно смоченные новоиманином или прополисом. Допустима также и комбинация этих препаратов. Сам по себе раствор состоит из 1 мл 1% раствора новоиманина в спирте и дистиллированной воды в количестве 9 мл. Вводится при помощи отрицательного электрода. Для прополиса готовится смесь 1 мл 5% спиртового раствора с добавлением 5 мл дистиллированной воды. Его введение осуществляется с двух полюсов. Если используется смесь, то готовые растворы берут в равных количествах и пропитывают прокладки.
Если при определении микрофлоры на чувствительность дает реакцию на левомицетин, то можно использовать его 0,25% раствор. Длительность самой процедуры составляет до 15 минут, курс лечения повторяется в течение от 10 до 15 дней.
У многих больных применяется такая методика, как носоушной фармацевтический электрофорез. Целью такой терапии является одновременное действие на воспаление в барабанной полости, а также носоглотке и полости носа.
Принцип этой методики состоит в том, что специальные электроды, сделанные из свинца, обворачиваются гидрофильными прокладками, которые предварительно обрабатываются вышеописанным раствором новоиманина с прополисом. А затем один из электродов помещают в ухо, непосредственно в слуховой проход, а другой – на стороне поражения в нос. Такая процедура продолжается около 10 минут. Всего на курс необходимо проделать 10 процедур. Есть данные, что именно такой способ электрофореза является наиболее эффективным при лечении среднего отита, особенно его рецидивирующей формы.
Вне процесса обострения при отите назначается эндоаурально раствор ронидазы. Для этого вводят тампон в слуховой проход, не более чем на 1 см, предварительно смоченный теплым раствором (из расчета от 0,1 до 0,3 г на одну процедуру), а другой конец тампона закладывается полностью в ушную раковину. Сверху на больное ухо накладываются смоченные в воде гидрофильные прокладки, а сверху размещают анод. Катод при этом размещается на противоположной щеке, впереди от уха, или на задней части шеи. На курс проводится до 15 процедур.
Хроническое гнойное воспаление уха, которое сопровождается постоянной перфорацией перепонки, после проведения основного медикаментозного курса нуждается в применении дополнительных методик. Одна из них – электрофорез с использованием 0,5% раствора сульфата цинка, при этом тампоны с раствором вводятся в нос по нижнему ходу, вплотную до самого устья слуховой трубы.
Лечение острого среднего отита можно также проводить по определенной методике. Она заключается во введении в больное ухо эбонитовой или фарфоровой воронки, в которую заливают лекарственное вещество, прогретое до температуры 37 градусов. В воронку помещают электрод, роль которого выполняет графитовый, металлический или угольный стержень. Неактивный электрод располагается в области шеи, со стороны, которая противоположна больному органу. Для предотвращения раздражения со стороны вестибулярного аппарата рекомендуется очень медленное включение и выключение тока. Если нужно лечить оба уха, то следует эти процедуры делать попеременно. Обычно для такого лечения используют растворы диоксидина, димедрола, хлорида кальция или нитрата серебра. Антибиотики вводятся только по показаниям, при этом не используются средства, относящиеся к неомициновому ряду, поскольку они имеют побочный эффект в виде развития тугоухости.
При болезни Меньера используется лекарственный электрофорез, который проводится только в межприступный период, с 5% хлоридом кальция.
Такая патология, как тугоухость может возникать в результате недолеченного отита. В этом случае имеет смысл назначить электрофорез с веществами, расширяющими сосуды и снимающими спазм.
Часто используют классический электрофорез с прозерином или йодистым калием, причем по современным методикам электроды при этом могут располагаться в ухе, или вкладываются в нос.
При экземе уха хорошо помогает электрофорез с димедролом, который вводят эндоназально (через нос), и гепарином, при этом второй электрод располагается в области шеи, в районе позвонков.
Если появляется необходимость физиотерапевтического действия, возникающая при хронических воспалительных процессах в слуховой трубе, применяют электорофорез с йодидом калия, внутриушным методом.
Рубцовые образования глоточного отверстия слуховой трубы можно лечить, применяя эндоназально электрофорез с протеолитиками – эластолитином или лидазой. При этом в виде электрода выступает зонд, который вводится в нос, по его нижнему ходу до самого отверстия трубы.
источник
Средний отит – распространенное заболевание, приводящее к неприятным симптомам и требующее использования различных терапевтических методов. Диагноз взрослым людям и ребенку всегда выставляется только лечащим врачом, так как в случае неправильно проведенной диагностики возможно прогрессирование болезни и развитие осложнений различной тяжести. Помимо медикаментозных средств терапии, большим успехом пользуется электрофорез при отите, а также другие виды физиотерапевтических методик. Подобные процедуры положительно влияют на состояние пациента, ускоряют его выздоровление. Важно отметить, что физиотерапия при отите имеет определенные показания и противопоказания, которые должны учитываться при ее назначении.
Средний отит – воспалительное заболевание среднего уха, связанное с инфекционным процессом, часто возникающее у детей. Главная жалоба пациентов с острым отитом – болевой синдром, локализующийся в области наружного слухового прохода, а также в области виска. Помимо этого, у больных отмечается общий интоксикационный синдром: повышение температуры тела, головные и мышечные боли, общая слабость, заложенность ушей.
Патологический процесс, связанный с бактериальной или вирусной инфекцией, является главной причиной развития воспаления в области среднего уха.
При этом у больного ребенка или взрослого человека могут быть выявлены предрасполагающие факторы, которые включают в себя: общее переохлаждения, частые инфекции верхних дыхательных путей, иммунодефицитные состояния и пр.
Перед тем как начать применять электрофорез при отите у детей и взрослых, лечащий врач должен исключить наличие противопоказаний. К ним относят следующие состояния:
- нарушения в работе системы гемостаза;
- повышение температуры тела у больного;
- доброкачественные или злокачественные новообразования;
- декомпенсированные заболевания сердечно-сосудистой системы и пр.
При выявлении у пациента противопоказаний, доктору следует отказаться от применения физиотерапии и выбрать другие терапевтические методы.
Физиотерапия при отите среднего уха используется достаточно широко. Доктора выделяют несколько видов физиопроцедур, каждый из которых отличается своим механизмом действия, а также имеет определенные показания и противопоказания. Имеется три разновидности физиотерапевтических методов: согревающие, очищающие и стимулирующие.
Стимулирующие разновидности физиолечения направлены на усиление кровообращения в пораженной области, а также на снижение выраженности воспалительного процесса. Подобным эффектом обладают следующие методы:
- Воздушный массаж – распространенный физиотерапевтический подход, подразумевающий воздействие воздуха на барабанную перепонку. Процедура очень простая и может использоваться дома с помощью ладоней, без вреда для здоровья пациента любого возраста.
- Амплипульс лечение основано на применении синусоидального тока, модулируемого специальным аппаратом. Данный вид физиотерапии эффективен у больных, имеющих выраженный болевой синдром. Синусоидальные токи расслабляют спазмированные мышечные волокна и стимулируют кровообращение.
- Использование магнитного поля для лечения среднего отита известно очень давно. Низкочастотное магнитное поле положительно влияет на состояние микроциркуляторного русла и быстро снижает отечность тканей. Как правило, подобная процедура включает 8-10 сеансов и позволяет значительно ускорить выздоровление больного.
При выраженном экссудативном процессе в слуховом проходе доктора назначают проведение очищающих методов физиолечения:
- Продувание евстахиевой трубы направлено на восстановление ее проходимости, что улучшает отток воспалительного содержимого из полости среднего уха. Важно отметить, что пациентам, имеющим признаки ринита или фарингита подобная процедура противопоказана в связи с риском перехода бактерий или вирусов в отделы среднего и внутреннего уха.
- При гнойных вариантах течения отита, что может наблюдаться при остром или хроническом течении, рекомендуют делать промывание уха. Для этой процедуры используют слегка теплую воду или же раствор перекиси водорода, обладающий дополнительной бактерицидной активностью. Ни в коем случае не стоит самостоятельно промывать ушную полость в домашних условиях, так как это может привести к серьезным осложнениям.
Данные процедуры назначают при воспалительном процессе. Используются следующие методики:
- УВЧ при отите назначают больным различного возраста. Данный метод может применяться для лечения острой патологии или при обострениях хронического отита. Средняя продолжительность курса УВЧ при отите среднего уха – 5-7 процедур, однако если у пациента наблюдается гнойный вариант, то может понадобиться и 13-16 сеансов физиолечения.
- Электрофорез при экссудативном отите и других разновидностях заболевания основан на способности молекул препарата проникать в биологические ткани под действием электрического тока. Как правило, из медикаментов применяют антибактериальные средства или сульфат цинка. Начинать сеансы следует с минимального времени воздействия.
Выбор конкретного метода физиотерапии всегда осуществляет только лечащий врач, с учетом имеющихся у пациента показаний и противопоказаний.
УВЧ при гнойном отите и других вариантах течения заболевания отличается высокой эффективностью и практически не обладает какими-либо побочными эффектами на человека любого возраста.
Локализованное воздействие на ткани организма приводит к тому, что в них улучшается кровоток, быстрее рассасывается экссудат и снижается выраженность воспаления.
Процедура проводится с использованием аппаратов, которые создают электромагнитное поле, обуславливающее все положительные эффекты физиолечения. Важно отметить, что длительность УВЧ-сеанса зависит от возраста больного:
- ребенку до 12 месяцев не рекомендуют сеансы продолжительностью более 5 минут;
- в возрасте от года до трех лет – не более 7 минут;
- в возрастном периоде 3-7 лет УВЧ воздействие должно быть до 8 минут;
- все пациенты старше 8 лет могут получать 10-15-минутные сеансы физиолечения.
Доктора дают определенные советы по применению УВЧ-лечения:
- за один час до физиотерапии следует воздержаться от приема пищи;
- в детском возрасте за один раз следует назначать только 1 физиотерапевтическую процедуру, так как дети очень быстро устают;
- повторные курсовые сеансы следует проводить не ранее, чем через 4 месяца после последнего курса подобного лечения.
Следование указанным советам позволяет исключить негативные последствия от УВЧ-терапии, а также обеспечивает ее высокую эффективность.
Лекарственный электрофорез с различными медикаментозными средствами (антибиотики, лидаза и др.) – современный физиотерапевтический метод. Электрическое поле облегчает прохождение молекул препарата через кожные покровы, что позволяет снизить дозировки используемых медикаментов.
Для системного воздействия лекарственных средств электрофорез не используется.
Для проведения процедуры используют специальные электроды, которые помещаются на выбранные врачом участки тела. Под электроды помещают марлевые салфетки, смоченные лекарственным средством. Средняя продолжительность одного сеанса – 15-25 минут. Курс состоит из 5-10 подобных сеансов, в зависимости от выраженности симптомов заболевания.
Физиотерапевтические методы (УВЧ, электрофорез, КУФ-терапия, лазер) широко используются в лечении экссудативного или гнойного отита. При этом процедуры могут быть проведены как детям, так и взрослым, в том числе, в период беременности. Ни в коем случае не стоит самостоятельно проводить физиолечение, так как у каждого метода имеются свои определенные показания и противопоказания к применению, а также всегда присутствует риск развития побочных эффектов.
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
В зависимости от запущенности воспалительного процесса в просвет слуховой трубы через катетер вводят антибактериальные препараты, протеолитические ферменты. Проводят физиопроцедуры. Пациентам назначают сосудосуживающие капли в нос и антигистаминные препараты, если болезнь возникла на фоне тяжелой аллергии. Также из медикаментов используют муколитики, которые разжижают скопившуюся в среднем ухе жидкость.
Больным назначают общеукрепляющие средства, витамины, иммунокорректоры. Если в течение 1-2 недель консервативная терапия не дала желаемого результата, то показаны хирургические методы эвакуации секрета из барабанной полости.
Лечение хронической формы среднего отита должно быть комплексным. Особое внимание уделяется медикаментозной терапии, возможно применение народных средств. Лекарства назначается врач, ориентируясь на тяжесть заболевания, возраст пациента и другие нюансы болезненного состояния.
Медикаментозная терапия состоит из таких групп препаратов:
- Антибиотики – целесообразность их применения все еще остается под вопросом. Но если болезнь вызвана бактериями или инфекцией, то без антибиотиков лечение невозможно. Для лечения назначают: Гаразон, Дексона, Нормакс, Отофа.
- Антигистаминные препараты – снимают отек слизистой, облегчают работу печени и других органов при усиленной медикаментозной терапии. Эффективны при отите аллергической природы. Пациентам могут быть рекомендованы такие препараты: Зодак, Кетотифен, Отривин, Супрастин, Тизин, Целфакс
- Сосудосуживающие назальные капли – облегчают носовое дыхание и работу среднего уха: Виброцил, Називин, Нафтизин, Полидекс, Протаргол, Санорин.
- Муколитики – разжижают скопившуюся в среднем ухе жидкость, облегчая ее выведение. К данной группе лекарств относятся: Геломиртол, Ринофлуимуцил, Синупрет, Флуифорт.
- Противовоспалительные средства – купируют воспалительный процесс, применяются как на ранних стадиях болезни, так и в запущенных случаях. Облегчают болезненные ощущения. Для лечения применяют: Анауран, Беклометазон, Бетаметазон, Дексаметазон, Нимесулид, Феназон, Холина салицилат.
- Иммуномодуляторы – оказывают регулирующее воздействие на иммунную систему, укрепляют ее, повышают сопротивляемость к болезнетворным микроорганизмам: Гепон, Деринат, Имудон, ИРС-19, Полиоксидоний.
Все препараты подбирает лечащий врач, индивидуально для каждого пациента, ориентируясь результаты проведенной диагностики.
Обязательная составляющая лечения стойкого серозного воспаления слизистой оболочки слуховой трубы и барабанной полости – это капли местного применения. Как правило, пациентам назначают дезинфицирующие и противовоспалительные препараты. Если есть болевые ощущения, то применяют обезболивающие средства, для устранения инфекции – антибактериальные.
Выраженное лечебное действие при экссудативном отите оказывают такие ушные капли: Кандибиотик, Комбинил Дуо, Отинум, Софрадекс, Унифлокс, Ципромед, Софрадекс, Унифлокс, Ципромед. Все препараты применяют строго по врачебному назначению с соблюдением рекомендованной дозировки и длительности терапии.

Лекарственное средство с активным компонентом – мометазона фуроат 50 мкг. Глюкокортикостероид местного применения. Обладает противовоспалительными и противоаллергическими свойствами. Предупреждает системные воздействия на организм, затормаживая высвобождение медиаторов воспаления.
Назонекс способствует уменьшению скопления экссудата в очаге воспаления, предупреждая краевое скопление нейтрофилов. Уменьшает продукцию лимфокинов, тормозит миграцию макрофагов, уменьшая скорость инфильтрации и грануляции. Проявляет высокую активность в лечении воспалительных и аллергических процессов.
- Показания к применению: сезонный аллергический ринит, круглогодичный ринит у детей и взрослых, обострение хронических синуситов у пациентов старше 12 лет.
- Способ применения: лекарство используют назально, впрыскивая по 1 разу в каждую ноздрю один раз в сутки. Максимальная суточная дозировка – 4 впрыскивания, то есть 400 мкг.
- Побочные действия: носовые кровотечения, фарингит, жжение в носу и раздражение слизистой оболочки носовой полости. Также возможны головные боли, чихание, повышение внутриглазного давления.
- Противопоказания: гиперчувствительность к компонентам препарата, пациенты младше 2 лет, туберкулез органов дыхания, недавние операционные вмешательства в носовой полости или травмы. Не используется при грибковых, вирусных и бактериальных поражениях органов дыхания. Применение в период беременности возможно только по врачебному назначению.
- Передозировка: поскольку лекарство имеет низкую биодоступность и не определяется в сыворотке крови, то системные реакции не возникают. При длительном применении возможно угнетение гипоталамо-гипофизарно-надпочечниковой системы.
Форма выпуска: назальный спрей в пластиковых флаконах по 120 доз/18 г с распылителем и защитным колпачком.
Ушные капли, применяемые в отологии. Содержат два активных компонента: феназон и лидокаин. Первое вещество обладает противовоспалительными и анальгетическими свойствами, а лидокаин – это местный анестетик амидной группы. Взаимодействие данных компонентов обеспечивает обезболивающее и противовоспалительное действие.
- Показания к применению: острый средний отит, фликтенульозное вирусное и баротравматическое воспаление среднего уха.
- Способ применения: назально для взрослых и детей старше 1 месяца жизни. Лекарство закапывают 2-3 раза в сутки по 4 капли в пораженный наружный слуховой проход ушной раковины. Продолжительность лечения 7-10 дней.
- Противопоказания: непереносимость компонентов лекарства, перфорация барабанной перепонки инфекционного или травматического происхождения.
- Побочные симптомы: местные аллергические реакции, раздражение и гиперемия наружного слухового прохода, зуд и кожные высыпания. Случаи передозировки не зафиксированы.
Форма выпуска: ушные капли во флаконах-капельницах.
Противовоспалительное средство с активным компонентом – фенспирида гидрохлорид. Тормозит экссудацию и предупреждает бронхоконстрикцию. Ингибирует метаболизм арахидоновой кислоты. Оказывает антибронхоконстрикторный эффект за счет уменьшения продукции серотонина, гистамина, брадикинина.
- Показания к применению: отит, синусит, ринит, ринофарингит, аллергические риниты, бронхиальная астма, хронический бронхит. Уменьшение болезненной симптоматики при ОРЗ, кори, коклюше.
- Способ применения: для пациентов старше 14 лет назначают по 1 капсуле медикамента утром и вечером или по 3-6 столовых ложки сиропа. В тяжелых случаях суточная дозировка может быть увеличена до 320 мг, разделенных на 2-3 приема. Для больных младше 14 лет используют только сироп, по 4 мг/кг массы тела пациента два раза в сутки. Лекарство принимают до еды.
- Побочные действия: тошнота, рвота, дискомфорт в эпигастральной области, аллергические реакции, повышенная сонливость, тахикардия.
- Противопоказания: непереносимость компонентов препарата, беременность и лактация.
- Передозировка: тошнота, рвота, повышенное возбуждение, сонливость. Специфического антидота нет. Для лечения показано промывание желудка и дальнейшая симптоматическая терапия.
Форма выпуска: сироп по 150 и 100 мл, таблетки с кишечнорастворимой оболочкой по 30 штук в упаковке.

При хронической форме воспаления среднего уха в барабанной полости скапливается экссудат. Для его разжижения и выведения применяют муколитические средства.
Муколитическое и отхаркивающее средство с активным компонентом – ацетилцистеин. Уменьшает вязкость секрета и ускоряет его отделение. Выступает антидотом при острых интоксикациях альдегидами, фенолами, парацетамолом.
- Показания к применению: средний экссудативный отит, трахеит, бронхиолит, острый и хронический бронхит, ларингит, синусит, муковисцидоз, бронхоэктатическая болезнь и другие заболевания с накоплением вязкой мокроты и ее плохим отхождением.
- Способ применения: перорально, после еды. Для пациентов старше 14 лет по 400-600 мг, для детей 6-14 лет по 300-400 мг, 2-5 лет по 200-300 мг, разделенных на два приема. Для малышей с 10-го дня жизни и до двух лет назначают по 50 мг 2-3 раза в сутки.
- Побочные действия: аллергические реакции, тошнота, рвота, изжога, диарея, головные боли, шум в ушах, учащенное сердцебиение, артериальная гипотензия.
- Противопоказания: гиперчувствительность к компонентам препарат, непереносимость фруктозы, легочные кровотечения и кровохарканье, гепатит, почечная недостаточность. Применение в период беременности и лактации возможно только по назначению лечащего врача.
- Передозировка: реакции гиперсекреции у пациентов младенческого возраста. Лечение симптоматическое.
Форма выпуска: шипучие таблетки по 20 штук, порошок для приготовления горячего напитка по 6, 20 пакетиков. Шипучие таблетки пролонгированного действия по 10 штук в тубе и порошок для приготовления суспензии для детей.
Разжижает мокроту, увеличивает ее объем и облегчает выведение из организма. Способствует нормализации физических и химических свойств компонентов экссудата.
- Показания к применению: острые и хронические заболевания органов дыхания с выделением большого количества вязкого секрета.
- Способ применения: перорально по 2 таблетки 3 раза в сутки. Сироп принимают по 15 мл 3 раза в день с последующим уменьшением дозы до 10 мл 3 раза в сутки. Дозировка для детей зависит от их возраста, в среднем назначают по 10-2,5 мл 3-4 раза в сутки. Продолжительность лечения определяет лечащий врач.
- Побочные действия: кожные аллергические реакции, ЖКТ кровотечения. Лечение симптоматическое с отменой препарата.
- Противопоказания: индивидуальная непереносимость компонентов препарата, обострение язвенной болезни желудка и двенадцатиперстной кишки. Применение в период беременности и лактации возможно только по жизненным показаниям.
Форма выпуска: капсулы для перорального приема по 20 и 1000 штук в упаковке, сироп во флаконах.
Муколитик, эффективно разжижает мокроту, увеличивает ее объем и облегчает отделение. Содержит активный компонент – ацетилцистеин. Действующее вещество сохраняет свою активность при гнойном экссудате и оказывает антиоксидантный эффект.
- Показания к применению: гнойные и катаральные отиты, синуситы, гаймориты и другие состояния с плохим отхождением секрета. Заболевания органов дыхания с нарушение отхождения мокроты. Удаление вязкого секрета из дыхательных путей в послеоперационный период или после перенесенных травм.
- Способ применения и дозировка зависят от формы выпуска медикамента, поэтому подбираются врачом индивидуально для каждого пациента.
- Побочные действия: тошнота, рвота, диарея, кожные аллергические реакции, шум в ушах, носовые кровотечения. Передозировка проявляется более выраженными реакциями, лечение симптоматическое.
- Противопоказания: непереносимость компонентов препарата, язвенная болезнь желудка и двенадцатиперстной кишки, беременность и лактация. Шипучие таблетки запрещены для пациентов младше 18 лет.
Форма выпуска: растворимые гранулы в пакетиках по1 г, раствор для инъекций в ампулах, таблетки для приготовления шипучего раствора.
Содержит карбоцистеин, который воздействует на сиаловую трансферазу бокаловидных клеток слизистых оболочек. Регулирует вязкость бронхиального секрета, нормализует вязко-эластические свойства слизи, улучшает ее выведение.
- Показания к применению: плохое отхождение экссудата при воспалении среднего уха. Инфекционно-воспалительные заболевания органов дыхания: трахеит, бронхиальная астма, бронхит, бронхоэктатическая болезнь.
- Способ применения: перорально после еды, запивая теплой водой. Взрослым назначают по 2 капсулы 3 раза в день. При достижении желаемого терапевтического эффекта, дозировку снижают до 1 таблетки 4 раза в сутки. Курс лечения 8-10 дней. Для лечения детей назначают сироп, дозировка подбирается индивидуально.
- Побочные действия: тошнота, рвота, воспаление десен, боли в эпигастральной области, диарея, насморк, ЖКТ кровотечения, головная боль, аллергические реакции.
- Противопоказания: гиперчувствительность к компонентам препарата, язвенные поражения пищеварительного тракта, эрозивно-язвенные заболевания пищеварительной системы. Не используется на ранних сроках беременности и во время грудного вскармливания.
- Передозировка: нарушения со стороны пищеварительного тракта, боли в животе, тошнота, рвота. Лечение симптоматическое.
Форма выпуска: капсулы для перорального применения по 375 мг в блистерах по 10 штук, по 2 блистера в упаковке.
Серозное воспаление среднего уха относится к заболеваниям воспалительно-инфекционной природы. Оно развивается из-за действия различных факторов, один из которых это ослабленная иммунная система. Витамины при экссудативном отите направлены на укрепление организма и ускорение процессов выздоровления.
При ушных заболеваниях рекомендуется употреблять такие витамины:
- С – аскорбиновая кислота оказывает антиоксидантное действие.
- А – ретинол укрепляет иммунную систему.
- Группа В – улучшают качество слуха, положительно воздействуют на эндокринную, нервную и сердечно-сосудистую системы.
Для обогащения организма полезными веществами можно приобрести в аптеке готовый поливитаминный комплекс или тщательно пересмотреть свой рацион. К наиболее полезным продуктам для поддержания здоровья органов слуха относятся:
- Морковь – обеспечивает нормальное кровоснабжение барабанной перепонки.
- Грецкие орехи – улучшают функционирование внутреннего уха и стимулируют его функцию самоочищения.
- Шпинат – богат питательными компонентами, которые защищают ухо от снижения и потери слуха.
- Морская капуста – содержит большое количество йода, который отвечает за нормальное функционирование вестибулярного аппарата, то есть среднего уха.
- Жирные сорта рыб – содержат омега-3, предупреждают слуховые галлюцинации, шум в ушах.
- Куриное мясо и яйца – курица богата белком, то есть строительным материалом для внутренних структур органов слуха. Яйца содержат лютеин, который увеличивает диапазон уловимых ухом звуков.
- Черный шоколад – улучшает кровообращение и снабжение кислородом.
Существуют и вредные для органов слуха и организма вцелом продукты:
- Спиртные напитки – провоцируют сосудистые спазмы, которые приводят к слуховым галлюцинациям.
- Крепкий кофе и чай – содержат кофеин, нарушающий кровообращение.
- Жирное и жаренное мясо – повышает уровень холестерина в крови, негативно влияет на кровоснабжение ушных раковин.
- Продукты длительного хранения – содержит ингредиенты, нарушающие работу вестибулярного аппарата.
- Соль – вызывает отеки, повышает артериальное давление из-за чего возникает ощущение шума в ушах.
Сбалансированное здоровое питание в комплексе с поливитаминными препаратами укрепляют иммунную защиту организма, предупреждая различные заболевания, в том числе и поражения органов слуха.
Для повышения эффективности других лечебных методик, при гнойном воспалении среднего уха, пациентам назначают физиотерапию. Такой вид лечения оказывает выраженное противоотечное, бактериостатическое, противовоспалительное, сосудорасширяющее и регенеративное действие.
Для лечения отита с серозным отделяемым чаще всего применяют такие физиотерапевтические методики:
- Стимулирующие – снимают отечность и нормализуют кровоток.
- Пневмомассаж – специальный аппарат чередует воздушные массы высокого и низкого давления, стимулируя колебания барабанной перепонки и повышая мышечный тонус.
- Магнитотерапия – к пораженному органу прикладывают магнит с низкочастотным полем. Это активирует лимфодренажные процессы и уменьшает отечность. Метод эффективен при воспалительных поражениях внутренних органов, травматических повреждениях.
- Диадинамотерапия – аппарат создает ритмичные потоки тока, который активирует корковые и подкорковые центры, усиливает кровоток в среднем ухе и нормализует подвижность слуховых косточек.
- Очищающие – направлены на очищение слухового прохода, удаление скопившегося секрета.
- Продувание – восстанавливает проходимость евстахиевой трубы при воспалении среднего уха. Процедуру проводит квалифицированный доктор в амбулаторных условиях.
- Промывание – проводится при гнойной форме поражения среднего уха, для предупреждения распространения инфекции и развития осложнений. Процедуры выполняют перед каждым применением ушных капель. Для промывки используют перекись водорода, теплую водку или другие антисептические средства. Лечение проводит врач, попытки самостоятельно промыть воспаленный орган слуха могут негативно сказаться на его функционировании и вызвать перфорацию барабанной перепонки.
- Согревающие – устраняют воспаление, уменьшают болевой синдром.
- Электрофорез – введение медикаментов в организм через кожу и слизистые оболочки. Имеет минимум побочных реакций и выраженное терапевтическое действие.
- УВЧ – применяется при обострениях хронического воспаления. На пораженный орган воздействуют воздушным зазором. Благодаря этому уменьшается отечность, сходит острый воспалительный процесс. При гнойном отите проводят 10-15 сеансов по 7-10 минут каждый.
Физиотерапевтическое лечение проводится по врачебному назначению. Отоларинголог подбирает наиболее действенные процедуры, учитывая анамнез пациента и клиническую картину заболевания.
Популярный метод физиотерапии, эффективный при стойком серозном воспаление слизистой оболочки слуховой трубы и барабанной полости – это электрофорез. При экссудативном отите он дает возможность лекарственным веществам проникать в пораженные ткани, сводя к минимуму побочные реакции. Процедуру выполняют с помощью специальных аппаратов.
Полезные свойства электрофореза:
- Уменьшает воспалительный процесс.
- Снимает отеки.
- Обезболивает.
- Стимулирует выработку биологически активных веществ.
- Успокаивающее воздействие на ЦНС.
- Ускоряет восстановление поврежденных тканей и слизистых оболочек.
- Активирует защитные силы организма.
- Расслабляет и снимает повышенный мышечный тонус.
- Улучшает микроциркуляцию крови.
Механизм лечебного действия данной физиопроцедуры заключается в том, что лекарственное средство трансформируется в ионы с электрическим зарядом для лучшего проникновения в кожные покровы. В коже остается большая часть препарата, а остальная с лимфой и кровью разносится по всему организму. В транспортировке лекарства участвую выводные протоки потовых и сальных желез, волосяные фолликулы, межклеточные зоны.
Эффективность электрофореза зависит от степени всасывания медикамента, на которую влияют такие факторы: возраст пациента, сила подаваемого аппаратом тока, концентрация и дозировка лекарства, длительность процедуры, место расположения электродов. Процедуру проводят в физиотерапевтическом кабинете. Сеанс занимает 10-15 минут, а длительность всего курса около 10-20 процедур, ежедневно или через день.

Лечебная гимнастика является вспомогательным методом при многих заболеваниях, в том числе и отоларингических. Существует комплекс упражнений, облегчающих удаление жидкости/вязкого секрета при отите экссудативной формы.
- Круговыми движениями разотрите ямки под мочками ушей: с левой стороны по часовой стрелке, а с правой – против. Первую неделю выполняйте по 7 движений на каждое ухо, а затем прибавляйте, доведя до 21 движения.
- Между средним и указательным пальцем зажмите ушную раковину. Круговыми движениями разотрите ее. Первую неделю выполняют по 7 растираний, постепенно прибавляя по 1 до 21 движения.
- Обхватите ухо так, чтобы большой палец придерживал его сзади, а остальные пальцы – спереди. Тяните одновременно оба уха в стороны. Количество повторов аналогично вышеописанным упражнениям.
- Прижмите к ушам ладони и резко отпустите, чтобы был хлопок. Схеме проведения такая же, как и в предыдущих упражнениях.
Лечебный комплекс необходимо делать до тех пор, пока не пройдет острый воспалительный процесс. Упражнения рекомендованы для пациентов, склонных к отитам и частым простудам.

В некоторых случаях единственный действенный метод для нормализации давления в барабанной перепонке ухе – это продувание. При экссудативном отите данный метод применяется для выведения густого секрета и предупреждения перфорации барабанной перепонки. Процедуру проводит отоларинголог, применяет метод Политцера.
Процедура показана при наличии такой симптоматики:
- Нарушение вестибулярного аппарата.
- Существенное снижение остроты слуха.
- Длительная заложенность в ушах.
- Слуховые галлюцинации и ощущение щелчка в голове.
- Скопление вязкого экссудата.
- Опасные ушные воспаления.
Продувание проводят с помощью прибора Политцера, который представляет собой резиновый баллон с трубками различного размера. Наконечник трубки вводят в носовые пазухи и прижимают пальцами, создавая герметичность. С помощью отоскопа врач соединяет внешний ушной проход. Пациенту необходимо сглотнуть слюну и повторить в слух несколько слов, которые укажет доктор.
При движении мышц нижней челюсти ЛОР сжимает баллон и в евстахиеву трубу попадает поток воздуха. Их слуховой трубки поток проникает в область барабанной перепонки. Если есть гнойные или слизистые отложения, то пациент ощущает резкое усиление звуков и шумов. Длительность процедуры зависит от тяжести болезненного состояния. Как правило, продувание занимает не более 20 минут. Его проводят 2 раза в неделю в течение 2-3 недель.
Также разработана методика продувания органов слуха и в домашних условиях. Но при ее проведении следует учитывать риск перфорации перепонки и ряда других осложнений. Процедуру проводят в том случае, если установлены причины заложенности. Пациенту необходимо подготовить резиновую грушу, которая идет в комплекте с овальным наконечником. Техника продувания аналогична вышеописанной.

Если консервативное лечение воспаления среднего уха с выделением экссудата не принесло желаемого результата, то показано хирургическое лечение. При экссудативном отите проводят миринготомию, то есть разрез барабанной перепонки для установки шунта или аденотомию.
- Миринготомия – это разрез барабанной перепонки с аспирацией ее содержимого или установкой специального шунта. Несмотря на быстроту и эффективность данного метода, он может стать причиной рецидивов болезни. При этом заживление тканей происходит в течение недели, а восстановление функций слуховой трубы в течение 1-2 месяцев.
- Шунтирование барабанной полости направлено на восстановление функциональных способностей органов слуха и уменьшение случаев среднего отита. При установке шунта на длительное время происходит нормализация структуры слизистой оболочки среднего уха.
В ряде случаев после хирургического лечения у пациентов развиваются осложнения: оторея, тимпаносклероз, перфорация барабанной перепонки. Также возможно формирование грануляций, холестеатомы, сенсоневральной потери слуха.
Одна из самых распространенных и эффективных операций при экссудативном отите – это шунтирование барабанной перепонки. Данный метод основан на установке в барабанную перепонку специального шунта. Шунт выполняет функцию временного сообщения между наружным слуховым проходом и барабанной полостью.
При серозной форме воспаления операция направлена на удаление скопившегося экссудата и нормализацию работы евстахиевой трубы. Кроме шунтирования может быть проведен парацентез, то есть разрез барабанной перепонки без установки шунта. При данном методе экссудат выводится через разрез.
Для пациентов младше 7 лет операцию проводят под общим наркозом, а для пациентов старше 7 лет и взрослого возраста – под местной анестезией. Операционное вмешательство позволяет облегчить болезненное состояние пациента и остановить прогрессирующее ухудшение слуха.
Парацентез или тимпанотомия – это прокол барабанной перепонки для опорожнения ее полости от скопившего экссудата. Лечение проводится при наличии таких показаний:
- Острые болевые ощущения.
- Прогрессирующее снижение остроты слуха.
- Высокая температура тела и лихорадочное состояние.
- Сильное выпячивание барабанной мембраны.
Прокол барабанной перепонки улучшает общее самочувствие и понижает температуру. Процедуру выполняют на 3-4 день болезни. Сперва проводят санацию слухового прохода и с помощью антисептиков дезинфицируют его. В большинстве случает операцию выполняют без анестезии, но, если у пациента повышенная чувствительность, то обезболивание ставят за ухом, замораживая нервные окончания. Также возможна местная обработка барабанной перепонки лидокаином.
После операции показан тщательный уход за барабанной полостью. Необходимо регулярно менять турунды и очищать уши. Как только снизиться количество выделяемого экссудата, врач проводит отоскопию. Если края раны слиплись, то прокол выполняют повторно.
Несмотря на эффективность данного метода, он может стать причиной ряда осложнений. В первую очередь, это травмы слухового прохода, повреждение медиальной стенки барабанной перепонки. Если экссудат не полностью выведен, то есть риск развития острой инфекции и снижение слуха.
Оперативное вмешательство с разрезом барабанной перепонки и установкой шунта – это шунтирование. Лечение имеет строгие показания к проведению:
- Скопление большого количества секрета и снижение слуха.
- Большие аденоиды и расщепление твердого неба у детей.
- Воспаление среднего уха.
- Опухолевые новообразования в носоглотке при невозможности выведения экссудата.
Процедуру проводят под общей анестезией. Разрез выполняют под микроскопом, затем из среднего уха удаляется серозная жидкость и устанавливается шунт. После операции пациент несколько часов находится под врачебным контролем, а затем отправляется домой, выполняя все назначения доктора.
Больным необходимо соблюдать осторожность при водных процедурах, чтобы жидкость не попала в шунтированное ухо, так как это может спровоцировать воспаление. Из осложнений лечения выделяют: инфицирование полости среднего уха и преждевременное выпадение шунта. В первом случае для лечения применяют антибиотики, а во втором случае – проводят повторную операцию. Постепенно отверстие в барабанной перепонке затягивается, а нарушения слуха не возникают.
Одни самых частых обращений к отоларингологу – это аденоиды и отит. Обе патологии характерны для пациентов от 1 до 15 лет и требуют серьезного лечения. Аденоиды представляют собой патологическое разрастание тканей носоглоточной миндалины. Именно большие аденоиды вызывают симптомы «клейкого» уха.
Если после курса медикаментозной терапии желаемое восстановление не наступило, то показана операция. Аденотомию проводят под общей или местной анестезией. В область носоглотки вводится адентотом, то есть специальный кольцевидный нож. Его приживают к пораженным тканям и срезают их одни движением.
В большинстве случаев после удаления аденоидов, экссудативный отит поддается консервативной терапии. Если этого не происходит, то проводится операция на барабанной полости для ее очищения.
Операция при которой проводится вскрытие барабанной полости и наложение тимпаностомы – это тимпанотомия. Лечение показано при затяжном или рецидивирующем воспалении среднего уха. При экссудативных формах отита возможна лазерная тимпанотомия.
Операция позволяет вывести вязкие скопления экссудата из всех отделов среднего уха. Для этого используют специальный отсос. Опорожненную полость промывают растворами антисептиков и проводят тщательную ревизию.
После операции на рану накладывают ткани и фиксируют их плоской перчаточной резиной. Это существенно снижает риск внутричерепных или септических осложнений. Эффективность проведенного лечения зависит от длительности болезни и тяжести патологических изменений в среднем ухе.
источник
Тубоотит — воспалительное поражение среднего уха и слуховой трубы, вызывающее катаральный средний отит. Заболевание также носит названия евстахиит, туботимпанит и сальпингоотит.
Тубоотит — воспалительное поражение среднего уха и слуховой трубы, вызывающее катаральный средний отит. Заболевание также носит названия: евстахиит, туботимпанит, сальпингоотит. Тубоотит чреват серьезными осложнениями – развитием экссудативного, адгезивного, гнойного среднего отита, кондуктивной тугоухости или абсолютной потерей слуха. Важно начать профессиональное и индивидуально подобранное лечение на начальных стадиях заболевания. Поэтому при первых признаках воспаления среднего уха обращайтесь к отоларингологу.
Среднее ухо расположено в височной кости, между наружным слуховым проходом и внутренним его отделом. Оно имеет две функциональных составляющих — барабанную полость и слуховую (евстахиеву) трубу. Слуховая труба соединяет барабанную полость с носоглоткой, уравновешивает давление в полостях среднего уха, участвует в работе всей слуховой системы. Она имеет маленький диаметр — примерно 2 мм. При инфицировании организма слизистая среднего уха воспаляется, просвет слуховой трубы уменьшается. В результате нарушаются процессы вентиляции – воздух затрудненно проходит в барабанную полость или не поступает вообще. Из-за длительного отсутствия воздухообмена и нарушения естественной дренажной функции слуховой трубы (естественный секрет, выделяемый железами слизистой оболочки среднего уха, в норме эвакуируется в носоглотку через слуховую трубу) возникает застой жидкости в среднем ухе, который нарушает нормальную работу слуховой системы и опасен риском развития инфекционного процесса в барабанной полости.
Преимущественно тубоотит возникает из-за инфекции, которая попадает в слуховую трубу из носовой полости и носоглотки. Это чаще всего происходит из-за инфекционных заболеваний носа и носоглотки — острого и хронического ринита, синусита, аденоидита, ангины, острых респираторных вирусных инфекций.
Спровоцировать патологию также могут:
- аллергены, вызывающие отек слизистых;
- структурные аномалии в носоглотке (аденоиды, антрохоанальные полипы), которые перекрывают доступ воздуха к слуховым трубам;
- искривление перегородки носа;
- остановка носовых кровотечений с помощью длительного тампонирования;
- резкие изменения атмосферного давления.
Существует острая (до месяца) и хроническая (3-6 месяцев и более) форма тубоотита. При любой форме состояние человека в целом стабильное, этой болезни не свойственны сильная боль и высокая температура. Поэтому формы тубоотита принципиально различаются только продолжительностью своего развития. Подъем температуры свидетельствует о начале гнойного процесса и развитии осложнения заболевания. Рекомендуется начинать лечение воспаления ещё в острой форме, так как хроническая форма тяжелее поддается терапии.
- заложенность ушей;
- ухудшение слуха, которое может улучшаться после глотания или зевания;
- тяжесть в голове;
- головокружения;
- проблемы с координацией движений;
- шум и гул в ушах;
- аутофония — отзвук собственного голоса в голове;
- треск в ушах;
- болезненность, дискомфорт в области шеи;
- болезненность, дискомфорт в ушах;
- чувство переливающейся в ушах жидкости при наклонах головы.
Эти неприятные проявления могут наблюдаться в одном ухе или в обоих сразу.
Есть специфическая форма тубоотита – аэроотит, развивающаяся из-за резких перепадов атмосферного давления (например, при частых полетах на самолетах). Именно при этой форме заболевания характерна боль в ухе, а также ощущение давления и распирания.
Дети имеют больше риска заболеть тубоотитом, так как их слуховые ходы короче, чем у взрослых, и инфекции проникают внутрь среднего уха легче.
Симптомы тубоотита у новорожденных:
- плач и отдергивания при прикосновениях к области больного уха;
- общая капризность, нарушения сна;
- плохой аппетит вплоть до отказа от кормления;
- повышение температуры, озноб.
У детей постарше, которые могут идентифицировать свое состояние, можно спросить об их ощущениях. В таком случае на тубоотит указывают те же симптомы, что и у взрослых.
Врач-отоларинголог ставит диагноз острого или хронического воспаления слуховой трубы на основании:
- Субъективных жалоб пациента и анамнеза.
- Визуального осмотра.
- Данных, полученных в ходе отоскопии, микроотоскопии, видеоотоскопии, эндоскопического исследования носоглотки.
- Данных, полученных при тимпанометрии, аудиометрии, изучении слуха камертонами.
- Лабораторных исследований мазка из уха, носа или зева.
- Аллергических проб (при подозрении тубоотита аллергического характера).
- Компьютерной томографии височных костей, околоносовых пазух и носоглотки.
Лечение тубоотита может проводиться дома – на начальных стадиях, или в стационаре – при прогрессировании или угрозе осложнений. При своевременной диагностике и правильном лечении острый тубоотит проходит в течение 1-2 недель. Хронический тип болезни лечится дольше.
Терапия предполагает комбинированный подход и ставит следующие задачи:
- устранение очагов инфекции в носу, околоносовых пазухах и носоглотке;
- устранение воспаления, отека и восстановление нормального диаметра слуховой трубы, её дренажной и вентиляционной функции;
- устранение воспалительного секрета и слизистых выделений;
- улучшение кровообращения в слизистой больного уха;
- исключение риска осложнений.
Медикаментозное лечение тубоотита проводится с помощью:
- антибиотиков;
- антигистаминных препаратов;
- антибактериальных препаратов;
- сосудосуживающих капель;
- протеолитических ферментов.
Местное лечение включает в себя:
- промывание носа, носоглотки и околоносовых пазух растворами антисептиков с использованием вакуумной аспирации;
- аппликацию лекарственных препаратов на слизистую глоточных устьев слуховых труб;
- катетеризацию слуховых труб с введением антибактериальных и противоспалительных препаратов;
- продувание слуховых труб по Политцеру, пневмомассаж барабанных перепонок (воздействие на барабанную перепонку и слуховую трубу за счет создания попеременно положительного и отрицательного давления в наружном слуховом проходе);
- ингаляционную терапию под давлением (ингаляции устройством Пари-синус).
Хороший эффект дают физиопроцедуры:
Хирургическое вмешательство возможно в следующих случаях:
- Если болезнь носа спровоцирована механической обструкцией, новообразованием в носоглотке или гипертрофированной аденоидной тканью, проводится операция по их удалению (аденоидэктомия, удаление антрохоанального полипа, удаление носовообразования носоглотки).
- Если болезнь развивается на фоне хронической инфекции пазух — проводится хирургическая санация околоносовых пазух.
- Если нарушена анатомия перегородки носа, гипертрофированы носовые раковины, из-за чего затруднен воздухообмен, – назначается септопластика и коррекция нижних носовых раковин.
- Если в барабанной полости длительное время остается экссудат и медикаментозная терапия не эффективна, то проводится миринготомия и тимпаностомия.
В нашей клинике работают высококвалифицированные врачи-отоларингологи, использующие для диагностики и лечения лор-заболеваний новое медицинское оборудование и свой многолетний опыт. У нас вас ждет внимательный, бережный и профессиональный подход.
Записывайтесь на прием по контактному номеру телефона при первых же симптомах тубоотита – и вы быстро избавитесь от недомогания, а также получите всеобъемлющие профилактические рекомендации.
источник