Кокцигодиния (КД) – это симпотомокомплекс, ведущим признаком которого является боль в области копчика ( читать об этиологии, клинике и диагностике КД).
Подходы к лечению. В настоящее время четкие протоколы лечения пациентов с КД не разработаны. Большинство назначений носят эмпирический симптоматический характер, и лишь некоторые из них действительно воздействует на патологические механизмы развития данного болевого синдрома. Среди специалистов превалирует мнение о том, что оперативное лечение КД показано лишь в тех случаях, когда длительная консервативная терапия оказывается неэффективной. Однако, вопрос о «длительности терапии» и критериях ее эффективности остается открытым
Согласно исследованиям Мохова О.И (2006) при переломах копчика, сопровождающихся смещением фрагментов под углом 90° и более градусов, а также, при смещениях его фрагментов кзади, необходимо сразу прибегать к кокцигэктомии, так как консервативная терапия в данных случаях является неэффективной и приводит к развитию у пациентов синдрома хронической КД. Данный подход считается обоснованным, так как при подобных смещениях фрагментов копчика, неминуемо происходит сдавление или натяжение крестцово-копчикового нервного сплетения, что, в свою очередь, провоцирует запуск каскада патологических состояний, сопровождающихся напряжением мышц тазового дна и развитием стойкого болевого синдрома.
Консервативные методы лечения. Терапия должна быть направлена на устранение этиологического фактора КД, а не симптоматического облегчения боли. Общие методы лечения для всех нозологических форм этого синдрома широко описаны в литературе. Среди них можно выделить: медикаментозную терапию, мануальную терапию (массаж, иглорефлексотерапия), и различные физиотерапевтические методы воздействия.
Консервативное лечение КД следует начинать с диеты, целью которой является предотвращение появления или борьба с уже имеющимися запорами.
Нестероидные противовоспалительные средства (НПВС). Следует отметить, что они эффективны как при назначении их per os, парентерально, местно, так и при применении в виде ректальных суппозиториев. При этом, следует учесть противопоказания и выбрать оптимальный препарат, способ и режим его дозирования. Длительность терапии НПВС зависит от степени выраженности болевого синдрома, вида КД (острая посттравматическая, варианты хронической формы синдрома) и составляет от пяти дней до трех недель (при переломах копчика со смещением).
В настоящее время конкурентом препаратов группы НПВС является препарат группы ингибиторов селективных активаторов нейрональных калиевых каналов – флупиртин. Флупиртин (катадолон) оказывает анальгетическое, миорелаксирующее и нейропротективное действие, воздействуя, тем самым, на три звена синдрома КД: болевой синдром, напряжение мышц тазового дна и повреждение крестцово-копчикового сплетения. При выявлении выраженного спазма глубоких мышц тазового дна определенное лечебное действие оказывает прием миорелаксантов (толперизон, тизанидин).
Оправданным является назначение препаратов в виде суппозиториев, обладающих венотонизирующим, противовоспалительным действием, так как при синдроме КД, вследствие напряжения мышц тазового дна, нарушается венозный отток из органов малого таза. Данные препараты широко применяются в проктологии. Механизм их действия направлен на уменьшение венозного застоя, улучшение микроциркуляции, местное противовоспалительное и анестезирующее действие. Так же они способствуют разрешению запоров, которые часто
осложняют течение КД.
Наибольшую эффективность в отношении симптоматического купирования болевого синдрома при КД представляют местные анестетики в комбинациях со стероидными противовоспалительными препаратами. Каждый специалист может выбрать свой способ введения данной группы препаратов, исходя из собственного опыта и навыков. Наиболее безопасной и простой, в исполнении, является пресакрально-копчиковой блокады, когда препарат (комбинация препаратов) вводится в область крестцово-копчикового сочленения и инфильтрирует мягкие ткани вокруг него. Данные методики весьма эффективно купируют болевой синдром, устраняют напряжение мышц тазового дна и местный воспалительный процесс (при применении стероидных противовоспалительных препаратов). Однако, чаще всего, эффект их носит временный характер и пациенты нуждаются в повторении процедуры в связи с возобновлением болевого синдрома.
Для лечения КД широко применяются физиотерапевтические процедуры: электрофорез с новокаином, фонофорез с гидрокортизоновой мазью, диатермия, парафиновые и озокеритовые аппликации, ультразвук, диадинамические токи.
Особую группу представляют пациенты с КД, вследствие травматических повреждений копчика. Данной категории пациентов запрещается присаживаться в течение 7 — 14 дней, после чего они постепенно возвращаются к привычному образу жизни, используя специальные вспомогательные средства: подушки для сидения, надувные круги и т.п. Спорным остается вопрос о целесообразности проведения закрытой репозиции копчика через прямую кишку. Смещение сегмента Co1 всегда сопровождается разрывом крестцово-копчиковой связки, которая, в норме, удерживает его в анатомическом положении относительно сегмента S5 крестца. Фрагмент копчика смещается под тягой прикрепляющихся к нему мышц тазового дна, которые, при данной патологии, находятся в состоянии тонического напряжения. Таким образом, после репонирования, свободный, лишенный фиксации фрагмент сместится под тягой мышц тазового дна сразу после вправления. Так же, данная методика опасна грозным осложнением, таким, как повреждение прямой кишки во время манипуляции.
Хирургические методы лечения. Условно, описанные методикиоперативного лечения можно разделить на две группы:
- операции на копчике;
- удаление нервных сплетений (ризотомия).
В литературе описаны методики ризотомии копчикового сплетения на уровне сегментов S4-S5 крестца, однако, данная методика не является общепринятой и применяется крайне редко. Это связано с тем, что в большинстве случаев кокцигэктомия позволяет, если не полностью, то хотя бы значительно купировать симптомы кокцигодинии, и при этом нет опасности дополнительной травматизации крестцово-копчикового нервного сплетения, что может привести к тяжелым последствиям (нарушение работы сфинктера прямой кишки).
Операции на копчике, в свою очередь, можно разделить на три подгруппы:
- остеосинтез поврежденных сегментов копчика;
- малоинвазивные операции на крестцово-копчиковом сочленении;
- кокцигэктомия.
Остеосинтез поврежденных сегментов копчика предложен у детей и подростков. Целью данных оперативных методик становится восстановление анатомической конфигурации и положения копчика с помощью остеосинтеза скобой с термомеханической памятью формы либо методом закрытой репозиции сегментов копчика с их последующей фиксацией капроновыми нитями к специальной шине.
Малоинвазивные операции на крестцово-копчиковом сочленении представлены удалением крестцово-копчикового диска методом радиочастотной абляции. Однако, этот метод лечения требует дальнейшей разработки и изучения.
В настоящее время наиболее распространенной методикой хирургического лечения КД остается кокцигэктомия. Существуют несколько подходов к удалению копчика. Принципиальным различием при этом является удаление копчика от Co1 к последнему копчиковому позвонку (антеградное удаление) или от последнего копчикового позвонка к Co1 (ретроградное удаление). В зависимости от методики кокцигэктомии различаются и доступы при данных операциях. Ретроградное удаление копчика производят из продольного доступа, расположенного параллельно межягодичной складке, который начинается в нескольких сантиметрах от отверстия прямой кишки. Этот доступ обширный, травматичный и опасен развитием многих послеоперационных осложнений, среди которых красным шрифтом можно выделить повреждение наружного сфинктера и адвентиции прямой кишки.
Азизов М.Ж. в 1987 году опубликовал статью, которая называлась «Удаление копчика по типу «разборки монетного столбика» при КД». Он описал антеградное удаление копчика от сегмента Co 1 к его верхушке. Этот метод получил общее признание среди коллег и пользуется популярностью и сегодня, дополняемый новыми этапами в операции, призванными улучшить конечный результат оперативного лечения. При антеградной кокцигэктомии доступ производят вблизи крестцово-копчикового сочленения, продольно или поперечно, исключая рассечение межъягодичной складки. Кокцигэктомия может быть выполнена как поднадкостнично, так и единым блоком с надкостницей. На первом этапе операции антеградной кокцигэктомии производят рассечение крестцово-копчиковой связки и дискэктомию сегмента S5-Co1. Затем, удаляют копчиковые позвонки, один за другим, начиная от Co1. На месте удаленного копчика образуется остаточная полость — прямокишечно-копчиковая ямка. В ней скапливается кровь и серозная жидкость, что становится причиной развития послеоперационных осложнений, таких как формирование гематомы, серомы, инфицирование полости с образованием абсцесса. С целью профилактики данных видов послеоперационных осложнений в свое время Хасанов Т.А. (1970), зашивая рану, вводил резиновый выпускник на 1-2 дня. Михайлишин В. И. в 1998 для пластики остаточной пострезекционной полости предложил использовать деэпителизированные кожные края операционной раны. Мурадьян В.Ю. в 2000 году описал метод удаления копчика с пластикой остаточной полости П-образным фасциально – связочным лоскутом. Безусловно, данные подходы к пластике прямокишечно-копчиковой ямки устраняют один из факторов возникновения осложнений – саму полость, однако, после кокцигэктомии прямокишечно-копчиковая связка, волокна которой вплетаются во внутренний сфинктер прямой кишки, остается без точки фиксации – последнего копчикового позвонка. В ГУ «Республиканский научно-практический центр травматологии и ортопедии» (Минск, Беларусь) разрабатываются методы закрытия прямокишечно-копчиковой полости с пластикой мышечно-связочного аппарата, с целью восстановления его целостности и имитации анатомической фиксации. Инфицирование операционной раны – довольно частое осложнение кокцигэктомии. В связи с этим мы рекомендуется всем пациентам после операции проводить антибиотикотерапию с профилактической целью (А.В. Бабкин, З.В. Егорова, 2012).
источник
Кокцигодиния ( coccygodynia , syn . coccygalgia ) — копчиковая боль или боль в копчике и копчиковой области — впервые описана в 1859 году J . Simpson . Встречается чаще у женщин, особенно среднего и пожилого возраста (преклимактерический период, менопауза). У женщин копчик более выпрямлен и отстоит кзади, тогда как у мужчин он подогнут кпереди и скрыт в глубине тканей между ягодицами, а значит и менее подвержен травматизации.
Кокцигодиния обычно связана с травмой (однократной — падение или ушиб, роды при узком тазе и инструментальном родоразрешении, или многократной, часто незначительной — верховая езда, езда на велосипеде, мотоцикле и т. п., особенно по неровной дороге), воспалительными заболеваниями органов малого таза и костей таза (простатит, параметрит, парапроктит, остеомиелит, периостит, миозит), а также поражениями при полиартрите и нарушениями обмена веществ (подагра), которые сопровождаются отложением солей и развитием невритов. Прямая травма копчика нередко сопровождается его переломом или вывихом, разрывом связочного аппарата, образованием гематомы, повреждением нервных корешков и конечной нити ( filium terminale ), образующих конский хвост. W . L . Cooper указал на длительное сидение у телевизора как на возможную причину кокцигодинии ( television bottom ). Вероятно, длительное сидение в любых условиях может привести к болевым ощущениям в пояснично-крестцовом отделе и области копчика.
При таком разнообразии причинных или провоцирующих факторов далеко не всегда удается установить, что привело к развитию кокцигодинии. Поэтому и здесь выделяют идиопатическую (функциональную) форму, или форму без органического субстрата, и вторичную форму (с органическим субстратом). Не все согласны с этой, пусть неполной, но простой и удобной для практики классификацией. Ряд зарубежных авторов предлагали выделять до 20 форм кокцигодинии; естественно, что столь громоздкие классификации широкого применения не нашли.
Клинически кокцигодинию можно охарактеризовать как комплекс болевых ощущений в области копчика, крестца и ягодичных мышц. Боли беспокоят при сидении, лежании на спине, перемене положения; при стоянии или ходьбе они стихают или исчезают полностью. Больные чувствительны к перемене погоды, нейро- и психогенным воздействиям, провоцирующим или усиливающим боли.
Больные по-разному реагируют на боли в области копчика и крестца. Одни стараются их не замечать, словно свыкаются с ними, другие же, составляющие группу «тяжелых» больных, наоборот, постоянно жалуются на боли и обращаются к врачам разных специальностей. Это так называемое хождение по врачам не есть симуляция, хотя и может содержать определенный элемент аггравации. Нам представляется, что в подобных ситуациях не последнюю роль играют неполноценное обследование больных и неполное использование врачебных возможностей для оказания им помощи. Кокцигодиния не раз ставила в тупик даже опытных врачей, но это не значит, что из тупика нет выхода. В каждом подобном, зачастую трудном случае требуется дифференцированный подход и вдумчивая, упорная терапия.
При обследовании важно терпеливо и полно собрать анамнез, выслушать жалобы больного, нередко многочисленные, стремясь выявить причину заболевания. При пальпации удается определить болезненность крестца и копчика как при ощупывании со стороны кожных покровов, так и из просвета прямой кишки. Нередко уже при таком исследовании можно выявить перелом, смещение или утолщение копчика. Обязательна рентгенография крестцово-копчиковой области в двух проекциях. Прежде, чем поставить диагноз идиопатической кокцигодинии, необходимо убедиться, что она не имеет под собой органической основы, на которую и должно быть направлено лечение.
За последние годы мы наблюдали трех женщин в возрасте от 38 до 56 лет и мужчину 57 лет, страдавших кокцигодинией. У всех женщин в анамнезе — травма, причем у одной из них кроме травмы заболеванию предшествовала операция по поводу нагноения эпителиального копчикового хода. У мужчины причина болей после всестороннего обследования не была установлена. Надо полагать, что это была идиопатическая форма кокцигодинии.
Больная Б., 38 лет, служащая, поступила в клинику с жалобами на боли в области копчика. Больной считает себя около двух недель. За месяц до поступления упала на катке и ушибла область копчика. Острые боли прошли, но чувство давления в межъягодичной борозде сохранялось. При обследовании обнаружен эпителиальный копчиковый ход в стадии нагноения, который был иссечен на вторые сутки после поступления больной в клинику. Рана зажила вторичным натяжением. Через три недели выписана домой в удовлетворительном состоянии с небольшой чистой гранулирующей раной в межъягодичной области. Амбулаторное лечение длилось еще две недели, после чего Б. приступила к работе; чувствовала себя хорошо, жалоб не предъявляла.
Спустя три месяца обратилась в поликлинику с жалобами на боли в области копчика, усиливающиеся при длительном сидении и ухудшением погоды. При обследовании: послеоперационный рубец мягкий, умеренно болезненный, болезненность в районе копчика при надавливании в области рубца и при пальцевом исследовании через задний проход.
После курса электрофореза с новокаином на область копчика и двух спирт-новокаиновых блокад боли прошли. Осмотрена через год: чувствует себя вполпе удовлетворительно, но при длительном сидении отмечает неопределенные «неудобства», чего не было до операции. Больной рекомендованы тепловые процедуры и санаторно-курортное лечение в Кемери или Балдоне.
Анализируя этот случай, можно предположить, что кокцигодиния возникла после ушиба копчика (падение на катке) и дополнительной операционной травмы (иссечение эпителиального копчикового хода), приведшей к сдавлению нервных окончаний в послеоперационном рубце.
В заключение можно добавить, что комплексная терапия (спирт-новокаиновые блокады, электрофорез с новокаином, диадинамик, токи УВЧ и санаторно-курортное лечение), как правило, избавляют больных от страдания. При наличии рубцов после травм или операций в области копчика положительный эффект дают электрофорез с лидазой, внутримышечное введение экстракта алоэ, аппликации гепариновой мази, грязелечение на курортах в Евпатории, Трускавце, Кемери, Балдоне и др.
Если комплексная консервативная терапия оказалась безуспешной, а боли в области копчика упорно тревожат больных, прибегают к хирургическому лечению — удалению копчика, дающему стойкое излечение. Нам ни разу не пришлось применить эту крайнюю меру. Другие, более сложные хирургические вмешательства: резекция (удаление) копчикового или пресакрального сплетений, двустороннее рассечение копчикового сплетения никто, кроме самих авторов этих операций, не применял. Мы думаем, что комплекс консервативных методов лечения в подавляющем большинстве случаев вполне достаточен для оказания помощи этим больным.
источник
Кокцигодиния (боль в копчике). Лечение кокцигодинии
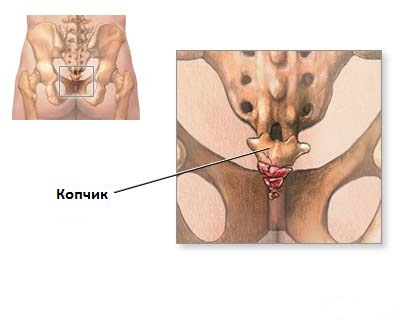
Копчик является самой нижней частью позвоночника. Представляет собой рудиментарный хвост и состоит из 3-5 маленьких костей. По сути это недоразвитые позвонки соединенные друг с другом. Первоначально предполагалось, что составные части копчика полностью сращены и лишены какой- либо мобильности по отношению друг к другу. Оказалось, что копчик не является единым целым костным образованием и существует очень небольшая амплитуда движений между составными частями за счет фиброзных соединений и связок. Копчик связан с крестцом рудиментарным диском и связками. Между крестцом и копчиком тоже есть ограниченный объем движений. Более частое наличие кокцигодении у женщин объясняют несколькими факторами: большая ротация таза и более широкий таз, что увеличивает риск травматизации копчика.
Симптоматика зависит от реальных причин возникновения болей в области копчика. Наиболее характерны для кокцигодинии следующие особенности:
- усиление боли при сидении, локальная болезненность в области копчика,
- усиление боли при переходе из положения, сидя в положение стоя,
- усиление боли при запорах и облегчение после дефекации.
До сих пор не понятно, какая анатомическая часть ответственна за появление болей. Во многих случаях, причину болей не удается установить (идиопатическая кокцигодиния). В основном, боль может быть вызвана травмой или избыточной нагрузкой на эту область, что вызывает незначительное смещение костей копчика и в результате появляется воспаление и боль.
Основные возможные причины кокцигодинии:
- Локальная травма. Падение на копчик может вызвать травматизацию связок самого копчика или зоны соединения с крестцом. Это наиболее частая причина кокцигодении.
- Роды. Во время родов голова ребенка, выходя из таза, оказывает давление на копчик и травмирует связки и иногда приводит к переломам копчика.
- Избыточное давление. Определенные виды деятельности, связанные с длительным давлением на копчик, например езда на лошади или длительное сидение на жесткой поверхности, могут привести к возникновению болей в копчике. В таких случаях боль, как правило, непостоянная. Но, если факторы воздействия сохраняются и не проводится лечение, то боль может стать хронической.
- Опухоль или инфекции. Крайне редко причиной болей в копчике могут быть инфекции или опухоли в области копчика, которые давят на копчик и вызывают болевые ощущения.
Диагноз кокцигодинии ставится на основании истории заболевания и физикального осмотра. Инструментальные методы обследования применяется в случаях, когда необходимо исключить другие возможные причины боли.
Физикальное обследование. Проводится ректальное и вагинальное обследование для того, чтобы пальпаторно определить возможное наличие опухоли, которая может быть причиной боли. Кроме того, необходима пальпация на наличие локальной болезненности копчика. Отсутствие боли при нажатии на копчик свидетельствует о том, что боль имеет другой генез (грыжа диска пояснично-крестцового отдела или остеохондроз). Из инструментальных методов исследования применяется рентгенография (рентгенография копчика и крестца позволяют увидеть наличие переломов или больших опухолей) и МРТ (позволяет диагностировать инфекции и опухоли). Как правило, КТ и сцинтиграфия не применяются, ввиду малоинформативности при этом синдроме.
Лечение кокцигодинии, как правило, консервативное и в основном местное.
Медикаментозное лечение. Нередко назначаются нестероидные противовоспалительные (НПВС) такие, как ибупрофен, напроксен, ингибиторы ЦОГ-2. Эти препараты помогают уменьшить воспаление в области копчика и, таким образом, уменьшить боль. При наличии запоров назначаются слабительные.
Применение специальных подушек в виде кольца или другой формы для того, чтобы предотвратить контакт копчика с поверхностью при сидении.
Физиотерапия. Ультразвук, электрофорез и другие процедуры помогают уменьшить воспалительный процесс.
Блокады. Местное введение анестетика вызывает обезболивание зоны копчика, а комбинация со стероидом (дексазон) снимает воспаление. Эффект обычно держится от 1 до 3 недель. В год рекомендуется делать не более трех блокад.
Мануальная терапия. Иногда применяются определенные методики воздействия на копчик. Но выполняться они должны только опытным мануальным терапевтом.
ЛФК. Помогает улучшить кровообращение в области копчика. Кроме того, физические нагрузки увеличивают выработку эндорфинов.
При стойком, резистентном болевом синдроме рекомендовано оперативное лечение. Хотя, с точки зрения техники, операция не сложная, но период восстановления достаточно длительный.
источник
Новокаин и электрофорез помогают купировать боль, улучшают циркуляцию лимфы и кровообращение в проблемной области. Физиопроцедура назначается при переломах, межпозвоночной грыже, остеохондрозе. Курс лечения подбирается индивидуально с учетом степени выраженности болевого синдрома.
Препарат относится к группе местных анестетиков. При его использовании происходит онемение кожи и слизистых. Действие анестетика основано на блокировке нервных импульсов. Из-за этого болевые сигналы перестают отправляться в мозг.
Причины широкого применения препарата в медицине — цена, эффективность и безопасность. Технология изготовления и форма выпуска средства — раствор в ампулах (общий объем препарата 50-100 мл), во флаконах, мазь, ректальные свечи. В домашних условиях использовать препарат можно, но отпускается он по рецепту.
Анестетик не оказывает на организм длительного воздействия. Поэтому его используют для процедур, на которые уходит менее 1,5 часа. Онемение после применения средства возникает в течение нескольких минут.
Эффективность анестетика зависит от дозировки и индивидуальных особенностей организма. Средство действует на каждого человека по-разному. Дозировку подбирают с учетом вида процедуры, размера области воздействия, количества нервов, которые нужно заблокировать.
Препарат считается безопасным. Его применяют при различных процедурах, включая электрофорез.

Во время этой физиотерапевтической процедуры на организм воздействуют постоянным током. Целостность кожного покрова при этом не нарушается. Проникающий в организм ток распространяется по сосудам, мышцам, нервным оболочкам, межклеточному пространству. В результате улучшается кровообращение, циркуляция лимфы, метаболические процессы.
Методика проведения электрофореза зависит от вида заболевания и области поражения. Так, для лечения детского ДЦП используют метод Новожилова. Электрод кладут на позвоночник, захватывая паравертебральные отделы. При переломах его располагают над травмированной областью.
Основное показание к совместному применению — наличие выраженных болей. Процедура помогает ликвидировать их и улучшить общее состояние пациента.
Электрофорез запрещается делать в следующих случаях:
- повреждение кожи;
- наличие новообразований;
- острые воспалительные или гнойные процессы;
- повышенная температура;
- тяжелая форма астмы;
- туберкулез;
- склонность к кровотечениям;
- аллергия на Новокаин;
- обострение радикулярного синдрома;
- беременность.
Возможные реакции организма на процедуру — покраснение и покалывание кожи.

Ток подводят через электроды, имеющие разную полярность. Их устанавливают на гидрофильные прокладки. Лекарство вводится в организм через положительный полюс.
Во время процедуры используется водный раствор препарата. Необходимый процент Новокаина — 0,25-2.
Лечебный сеанс длится 10-30 минут. Курс лечения подбирается индивидуально, в него входит 10-20 сеансов.
Процедура проводится на всех стадиях заболевания. С ее помощью купируют боль, устраняют спазмы, улучшают кровообращение. Прокладку с нанесенным лекарственным раствором располагают на воротниковой зоне. Для нормализации состояния требуется 10-20 сеансов.
Лечение производится, как и при патологии шейного отдела. При этом электроды и прокладки располагают на пояснице.
Электрофорез назначается в дополнение к медикаментозной терапии при появлении боли или в подострый период. Воздействие током и новокаиновым раствором можно оказывать на любой отдел позвоночника. Длительность сеанса и продолжительность лечения зависит от выраженности болевого синдрома.
Перед электрофорезом рекомендуется пройти обследование. Во время него используют различные методы диагностики, включая МРТ.
Процедура проводится с 1% раствором препарата. Ее продолжительность и количество сеансов зависят от выраженности болей.
Прокладки накладываются спереди, сбоку или в подколенной ямке. Их фиксируют с помощью эластичного бинта. Длительность процедуры зависит от вида заболевания и его течения.

При проблемах с височно-нижнечелюстным суставом электрофорез делают ежедневно в течение 10-15 минут. Сила тока должна составлять до 3 мА. Для купирования боли требуется 7-10 сеансов.
Процедуру назначают в первые 10 дней после травмы для ликвидации интенсивных болей. Воздействие производится на область перелома, при наличии гипсовой повязки электрофорез делают выше и ниже его. Физиотерапию проводят ежедневно. Больным назначается 3-8 сеансов.
Елена, 56 лет, Москва, терапевт: «Электрофорез с Новокаином оказывает болеутоляющее действие, улучшает обменные процессы, ускоряет восстановление. Процедура безопасна и не требует никакой подготовки».
Сергей, 45 лет, Липецк, реабилитолог: «Процедура эффективна, т.к. ток усиливает действие анестетика. С его помощью лекарство поступает к проблемному месту. Терапевтический эффект не проходит сразу же, а имеет пролонгированное действие».
Ирина, 56 лет, Саранск: «После перелома локтевого сустава направили делать электрофорез с Новокаином. Физиопроцедура оказалась эффективной. Помогла купировать боли. Побочных эффектов во время лечения не возникло».
Артем, 21 год, Брянск: «Играл в футбол и травмировал колено. Оно сразу же опухло, появилась резкая боль. Травматолог оказал первую помощь, а затем посоветовал пройти курс электрофореза с Новокаином. Боль стала менее выраженной после первого сеанса. Полностью она прошла за 7 процедур».
источник
Процедура электрофореза насчитывает многолетнюю историю, но и сегодня назначается достаточно часто. Она основана на проводящем эффекте электрического тока, позволяющего доставлять лекарственное вещество глубоко в ткани. К примеру, электрофорез с новокаином помогает избавиться от стойкого болевого синдрома, сопутствующего многим заболеваниям опорно-двигательного аппарата.
Метод распространен не только из-за его высокой эффективности, но и практически полной безопасности для человека. Все препараты для проведения данной процедуры попадают непосредственно в патологический очаг, оказывая минимальное воздействие на организм в целом. Для увеличения процента проникновения лекарственного средства в ткани могут использоваться специальные растворы, к примеру, димексид. При наличии несложного оборудования можно проводить электрофорез с новокаином в домашних условиях, что актуально для пациентов преклонного возраста.
В физиотерапевтической практике электрофорез с новокаином и димексидом имеет высокую популярность вследствие множества положительных моментов от такой терапии. Нужно отметить основные из них:
- выраженное снижение интенсивности любой воспалительной реакции;
- хорошее противоотечное действие;
- уменьшение или полная ликвидация болевых ощущений;
- снижение патологически повышенного тонуса скелетной мускулатуры;
- нормализация циркуляции крови в пораженной области;
- стимуляция синтеза биологически активных веществ;
- мобилизация общих ресурсов организма для самостоятельной борьбы с воспалением.
Электрофорез с новокаином можно использовать непосредственно после тяжелых оперативных вмешательств – скорость развития лечебного эффекта существенно облегчит течение послеоперационного периода. Он же показан в ходе комплексной реабилитации после сложных травм.
Физиолечение широко используется в комплексной терапии заболеваний различного профиля. Электрофорез с новокаином, показания для которого очень многочисленны, достаточно безопасен и эффективен, поэтому назначается взрослым и детям в следующих случаях:
- Заболевания органов дыхания – бронхиальная астма (БА), бронхоэктатическая болезнь, пневмонии, трахеиты, бронхиты (вне зависимости от формы), плеврит.
- Патологии ЛОР-органов – фарингит, тонзиллиты различной этиологии, отиты, гаймориты.
- Заболевания ЖКТ – гастрит или язвенная болезнь, колиты, холецистит, панкреатит.
- Нарушения со стороны сердца и сосудов – артериальная гипертензия 1-2 стадии, гипотония, стенокардия, атеросклероз, эндартериит, варикозная болезнь, мерцательная аритмия.
- Патологии мочеполовой сферы – уретрит или цистит, пиелонефрит, воспаление предстательной железы, цервицит, вагинит, эндометрит.
- Нарушения со стороны нервной системы – невриты, мигрень, неврозы различного генеза, нарушения сна, межпозвоночные грыжи, лечение последствий травм головного или спинного мозга, парезы.
- Поражения опорно-двигательного аппарата – остеохондроз различных отделов позвоночника, бурсит, полиартрит, спондилез, контрактуры суставов, остеоартроз, переломы и вывихи.
- Кожные проблемы – акне, химические или термические ожоги, себорея, комплексная терапия рубцов, псориаз, пролежни и трофические язвы, фолликулит, фурункулез, дерматиты.
- Офтальмология – иридоциклит, поражения зрительного нерва различной этиологии.
- Стоматология – гингивит, стоматит, пародонтоз.
- Ускорение заживления ран и рубцов, остающихся после оперативных вмешательств.
Такая физиопроцедура, как электрофорез с новокаином, противопоказания имеет сравнительно малочисленные. К основным ограничивающим факторам относятся:
- злокачественные новообразования, расположенные в любом органе;
- декомпенсированная недостаточность кровообращения;
- имплантированный водитель сердечного ритма;
- острые инфекции;
- повышенная температура;
- тяжелая форма БА (бронхиальной астмы);
- нарушения реологических свойств крови;
- травмы кожи в области предполагаемого наложения электродов;
- непереносимость новокаина.
Данная методика широко используется в такой области медицины, как гинекология. Но электрофорез не рекомендуется проводить женщине во время менструации, поскольку электроды нужно будет расположить над маткой или яичниками. Тем не менее, это не является категоричным противопоказанием для проведения терапии.
Физиотерапия с новокаином не требует особой подготовки пациента. Суть метода основана на введении медпрепарата в виде раствора перпендикулярно направлению движения электроимпульсов. Чаще всего это происходит между активным электродом и кожей над пораженной областью. Выделяют несколько методов «доставки» препарата – в зависимости от характера расположения электродов и способа введения лекарственного вещества:
- Чрескожный или гальванический. Метод подразумевает размещение салфеток, пропитанных соответствующим лекарством, над местом поражения. Внутри салфеток размещаются электроды, создавая условия для активного перемещения препарата внутрь тканей. Физиотерапевт подбирает, какой процент новокаина для электрофореза нужно использовать, чтобы получить максимальный эффект и сделать лечение полностью безопасным.
- Ванночковый. В этом случае используется специальная емкость, внутрь которой уже вмонтированы электроды. Такая методика применяется для физиотерапии нижних и верхних конечностей.
- Полостной. Для всех полых органов (мочевой пузырь, прямая кишка, матка или влагалище, желудок) возможно использование следующей тактики. В пораженный орган вводится необходимое количество лекарственного вещества, после чего туда же помещается один из электродов. Второй размещается на коже пациента.
Детям до года также достаточно часто назначается такая процедура, показания при этом совпадают с таковыми для взрослых. Как правило, это такие состояния, как нарушенный тонус скелетной мускулатуры, легкие неврологические нарушения, диатез, болевой синдром различного генеза. В большинстве случаев малыши спокойно реагируют на такое лечение.
Отмечаются редкие случаи резко отрицательной реакции ребенка на электрофорез. В этом случае педиатр вынужден принимать решение о целесообразности продолжения процедур в индивидуальном порядке. Важное значение имеет внимательное отношение родителей. Если в течение дня после процедуры у ребенка отмечаются беспокойство, тревожный сон, беспричинный плач – это повод для дополнительных консультаций с лечащим врачом.
Такие состояния, как поясничный или шейный остеохондроз, болевой синдром в коленных суставах, воспаления тройничного нерва также могут возникать во время беременности. Для будущих мам электрофорез считается наиболее щадящим и безопасным способом введения необходимого препарата. Кроме того, эта физиопроцедура снижает мышечный тонус и обладает успокаивающим действием.
Метод не используется в следующих случаях:
- риск кровоизлияний, связанный с нарушениями свертываемости крови;
- заболевания почек;
- токсикоз, рвота;
- неудовлетворительное состояние плода;
- эклампсия.
Основные преимущества такого физиолечения заключаются в самом способе введения лекарственного вещества в организм. Очевидные достоинства следующие:
- возможность использования в домашних условиях (после минимального обучающего курса);
- полное отсутствие токсического воздействия на печень, как при других способах введения лекарственных веществ;
- возможность получить максимальный лечебный эффект при минимальной дозе препарата;
- лекарство не попадает в общий кровоток, что обеспечивает отсутствие побочных эффектов от введения;
- максимально точное воздействие на патологический очаг.
Важно, что при проведении процедуры в условиях поликлиники, нет необходимости специально готовиться к ней, а после нее достаточно отдохнуть в течение нескольких минут. Немаловажно и то, что стоимость новокаина невелика, это делает такое физиолечение недорогим и доступным.
источник
Кокцигодиния – это патология, для которой характерны постоянные или периодические болевые ощущения в области копчика, прямой кишки или заднего прохода. При этом органические нарушения отсутствуют. В большинстве случаев патология развивается вследствие воспалительных процессов и повреждений ветвей копчиковых нервов. Ввиду особенностей анатомии органов таза и половых органов, чаще всего кокцигодиния диагностируется у женщин – им этот диагноз ставят примерно в 4 раза чаще, чем мужчинам. Код кокцигодинии по мкб-10 — M53.3.
Вследствие травм, воспалительных процессов и ишемизации происходят функциональные и морфологические изменения надкостницы. Как следствие, проявляется стойкое болезненное раздражение. В ходе развития патологии неравномерно уплотняется и склерозируется наружная фиброзная оболочка копчика. Также отмечаются дистрофические поражения камбиальных клеток периоста и его диссеминированное раздражение. Происходит лимфоидная инфильтрация, ишемизация капилляров. В области поражения образуются очаги патологического костеобразования периостальных тканей.
Примерно треть случаев того заболевания не связаны с органическими патологиями органов малого таза или травмами. В таком случае речь идет о идиопатической кокцигодинии. В данном случае патология связана с патоморфологическими проявлениями в пресакральном и гипогастральном нервных сплетениях. В итоге ухудшается отток венозной крови, уменьшается порог чувствительности к боли.
До сегодняшнего дня ученые проводят исследования этиопатогенетических аспектов этого заболевания, так как они не изучены до конца.
В настоящее время кокцигодинию принято подразделять на несколько типов:
- травматическая;
- нейродистрофическая;
- воспалительно-токсическая;
- идиопатическая.
Также различают первичную и вторичную формы болезни.
- При первичной форме причиной заболевания является перенесенная травма копчика.
- При вторичной формепричиной являются разнообразные этиологические факторы, связанные с гинекологическими, урологическими, проктологическими болезнями.
В свою очередь, вторичную форму подразделяют на:
- аноректальную, при которой боли возникают в области ягодиц, промежности, прямой кишки, анального отверстия;
- прокталгию, при которой болевые ощущения появляются и распространяются в прямой кишке.
Чаще всего боль в копчике при сидении развивается в том случае, если были повреждены нервы в области копчика и крестца. Причина появления боли при сидении и вставании может быть элементарной – это происходит, если человек постоянно сидит на твердой поверхности, делая упор на копчик, и при этом подтягивает ноги к животу. Интересно, что в связи с широко распространенной привычкой подолгу сидеть в такой позе, кокцигодинию даже называют «телевизионной болезнью».
Так как копчик – это часть позвоночника, то боль в районе копчика при вставании и сидении может быть непосредственно связана с развитием остеохондроза. В таком случае человек чувствует скованность в движениях, сильные боли и выраженный дискомфорт.
Еще одна распространенная причина – травмы крестцово-копчикового отдела. Это переломы костей, растяжения связок, травмы мягких тканей, сильные ушибы области копчика и крестца. Вовремя не диагностированные переломы и подвывихи копчика тоже приводят к сильным болям. Иногда после полученных травм формируются рубцы в мягких тканях, развивается миозит прилегающих мышц, и болевые ощущения начинают проявляться значительно позже, когда человек уже забывает о полученной травме.
Еще одна широко распространенная причина таких болей – болезни органов, расположенных рядом с копчиком. Причины боли в копчике у женщин могут быть связаны с воспалительными болезнями мочеполовой системы. В частности, у женщин копчик может болеть при эндометриозе. При этом боль проявляется в определенный период месячного цикла – в зависимости от особенностей новообразования.
Если эндометриоидная киста очень большая, боль может быть постоянной. Неприятные болевые ощущения возможны и у больных с кистой яичника, при неправильном положении матки. Развиваются боли в области копчика у женщин и в период беременности ввиду резких перемен в анатомии организма, а также у женщин, недавно родивших детей.
Причины боли в копчике у мужчин также могут быть связаны с воспалительными болезнями. Но в данном случае речь идет о воспалительных болезнях кишечника, онкологических процессах. У мужчин такие боли могут быть следствием патологий простаты и мочевого пузыря. Но, как правило, боли в области копчика у мужчин развиваются в том случае, если представители сильного пола ведут пассивный образ жизни, мало двигаются и не занимаются спортом. Такие боли – нередкое явление у мужчин, работающих в офисах или постоянно находящихся за рулем в силу своей профессии.
Хоть причин развития этого заболевания существует достаточно много, его симптомы, как правило, схожи. Человека с кокцигодинией беспокоят боли в копчике при сидении, если приходится сидеть долго. Болевые ощущения становятся сильнее, когда он встает. Но в позе стоя человек чувствует постепенное затихание неприятных ощущений.
Боль может иметь разный характер – быть ноющей, тянущей, тупой, а иногда – жгучей и резкой. Она появляется в области копчика и отдает в органы, расположенные рядом. Также боль может становиться сильнее при кашле, физических нагрузках, ходьбе, наклонах.
Также проявляются боли при надавливании на копчик. Во время сильных приступов боли появляется потливость, бледнеет кожа. Иногда больного беспокоят понос и рвота, расстройства органов малого таза и брюшной полости.
В связи с болями и дискомфортом уже на ранних стадиях болезни могут развиваться депрессивные и невротические реакции: раздражительность, бессонница, утомляемость, ухудшение работоспособности.
В некоторых случаях заболевание приобретает острый характер, вследствие чего человек не может нормально согнуть ноги в тазобедренных суставах, присесть, развести бедра. У него меняется походка – она становится неестественной.
При посттравматической кокцигодинии боли, как правило, появляются сразу и через несколько дней исчезают. Возвращаются болевые ощущения через недели или месяцы, а иногда и через более длительные периоды времени.
При идиопатической кокцигодинии симптомы могут проявляться спонтанно и так же спонтанно исчезать.
Симптомы кокцигодинии негативно отображаются на общем качестве жизни:
- Боли нередко проявляются в период дефекации, доставляя больному страдания. Как следствие, из-за желания не испытывать боль больной может редко посещать туалет, тем самым провоцируя запоры.
- Из-за неприятных ощущений страдает сексуальная жизнь человека, так как при половых контактах боль усиливается.
- Ввиду таких проявлений больной часто вынужден отказаться от посещения театра, кино и других мероприятий, связанных с сидением. Нередко приходится менять работу или приспосабливать рабочее место, подкладывая подушки и др. Часто человек вынужден сидеть на одной ягодице, двигаться очень плавно и осторожно, что также доставляет ощутимый дискомфорт.
Спровоцировать болевые приступы могут разные факторы:
- Сезонные обострения.
- Физическое переутомление.
- Обострение хронических болезней.
- Переохлаждение.
- Переутомление, психологический стресс.
- Травмы.
- Гинекологические или ректальные обследования.
Если человека беспокоят болевые ощущения в области копчика, очень важно установить причину таких проявлений. Что касается того, к какому врачу обратиться, то в данном случае понадобится консультация разных специалистов – невролога, хирурга, гинеколога, проктолога. В некоторых случаях требуется консультация психиатра, чтобы исключить расстройства психического характера.
Но изначально стоит посетить терапевта, который определит, к какому врачу необходимо идти в первую очередь.
Сначала специалист проводит осмотр пациента, собирает анамнез. Также в процессе опроса врач обязательно выясняет, не переносил ли больной травм копчика или оперативных вмешательств в этой области. Специалист проводит пальпацию зоны, где проявляется боль.
В процессе проведения исследования очень важно исключить наличие у пациента ряда заболеваний – радикулита, опухолей малого таза, трещин заднего прохода, геморроя, простатита, уретрита. Только после исключения всех указанных заболеваний можно установить диагноз «кокцигодиния».
Также пациенту назначают проведение лабораторных исследований. Проводят общий и биохимический анализ крови, общий анализ мочи, копрограмму.
Иногда требуется проведение УЗИ органов брюшной полости, рентгена, КТ, колоноскопии, функциональной рентгенографии позвоночника.
В целом процесс диагностики является достаточно сложным и требует внимания опытных специалистов.
То, насколько эффективным будет терапия этого заболевания, зависит от того, удалось ли специалисту правильно определить причину, по которой оно возникло. Лечение кокцигодинии в домашних условиях или в стационаре должно быть направлено не на снятие симптомов, а на устранение этиологического фактора развития болезни. Важно, чтобы процесс лечения был комплексным.
- Медикаментозное лечение кокцигодинии заключается в назначении нестероидных противовоспалительных средств. Такие препараты применяют в виде ректальных свечей, таблеток и инъекций. С этой целью применяют Ибупрофен, Напроксен, а также инъекционно вводят Анальгин, Диклофенак, Мовалис.
- Используются также согревающие мази – Апизатрон, Випросал, Капсикам, Апизон,Финалгон.
- Для расслабления спазмированной мускулатуры назначают миорелаксанты – Баклосан, Сирдалурд.
- С целью улучшения состояния костной и хрящевой ткани назначают хондропротекторы, содержащие глюкозамин и хондроитин.
- Для улучшения состояния нервной системы назначают препараты витаминов группы В.
- В случае запоров обязательно нужно принимать слабительные средства или применять в домашних условиях народные методы для лечения запоров.
- Для преодоления болевых ощущений в копчике применяют околокопчиковую блокаду, для которой используют новокаинили лидокаин и спирт.
В процессе лечения практикуют также проведение ряда процедур, направленных на устранение причин болезни и облегчения состояния:
- массаж;
- физиотерапия;
- иглорефлексотерапия;
- бальнеологические и тепловые процедуры;
- электрофорез с новокаином;
- клизмы;
- грязелечение;
- УВЧ-терапия;
- парафиновые аппликации;
- промежностный душ;
- грелки;
- лечебная физкультура;
- лазеротерапия.
Как правило, врач назначает применение комплекса нескольких методов, выбирая их в зависимости от причин, спровоцировавших болезнь.
Хирургическое вмешательство показано только в том случае, если диагностирован перелом или вывих копчика, или же консервативная терапия является неэффективной. В таком случае проводят кокцигэктомию – деформированный копчик больному удаляют и проводят рассечение спазмированных мышц. Как следствие, исчезает спазм и боль.
В процессе лечения можно использовать некоторые народные методы, которые помогут облегчить состояние.
- Лавандовое масло – его следует по вечерам втирать в область копчика. Чтобы приготовить такое масло, следует взять 1 ст. л. сушеной лаванды и смешать с 5 ст. л. растительного масла. Настаивать в темном месте два месяца.
- Свечи из прополиса – их вводят ректально перед сном. Чтобы приготовить такие свечи, нужно взять по 10 г прополиса и вазелина, растопить их на водяной бане, перемешать и разлить смесь в формочки (можно использовать формы от других лекарственных ректальных свечей). Держать в морозильной камере.
- Средство из картофельных ростков – этим настоем каждый вечер смазывают болезненную область. Для его приготовления нужно взять несколько картофелин и положить в теплое место. Когда на клубнях появятся ростки размером в 2-3 см, срезать их и залить спиртом так, чтобы спирта было в два раза больше. Настой выдержать 10 суток в темном месте. Однако с этим средством нужно вести себя осторожно, так как оно ядовито.
- Отвар герани– с таким отваром делают ванночки. Чтобы приготовить его, нужно взять 50 г цветков герани и залить 3 л воды. После доведения до кипения варить 5 минут. Когда отвар станет теплым, сделать ванночку или компресс. Проводить такие процедуры нужно регулярно.
- Температурное влияние — если по очереди накладывать на область копчика холодные и горячие компрессы, это поможет улучшить циркуляцию крови и уменьшить воспаление. Сначала на 15 минут нужно положить горячий компресс. Потом, через 15 минут, на такой же период времени положить холодный компресс.
Чтобы не допустить развития этого заболевания, важно следовать некоторым правилам профилактики:
- Регулярно практиковать адекватные физические нагрузки. Желательно заниматься йогой, пилатесом, плаваньем, чтобы предупредить микротравмы копчика и укрепить окружающие мышцы.
- Если произошла травма, следует обязательно посетить врача и воспользоваться его рекомендациями. В период восстановления важно выполнять те упражнения, о которых расскажет врач.
- Тем, кто вынужден много времени проводить в положении сидя, нужно обязательно делать регулярные разминки. Их следует проводить каждый час, делая гимнастику или прогуливаясь на протяжении 5-10 минут.
- Важно своевременно лечить все заболевания, которые в процессе развития могут спровоцировать появление болей в копчике.
- Людям, которые уже страдают от таких болей, должны сидеть на специальной подушке в форме спасательного круга. Это поможет избежать давления на копчик.
- Если человек отмечает, что у него появились боли в области копчика, и они не исчезают через 1-2 недели, следует обязательно сходить к врачу и пройти назначенные им исследования.
У детей это заболевание диагностируется редко. У подростков боли в копчике могут появиться из-за слишком длительного сидения за компьютером, недостаточной физической активности, недостатка минералов (магния, кальция) в организме. Случается подобное и после полученных травм. Но в таком случае на боли в копчике ребенок начинает жаловаться через некоторое время после происшествия.
Факторы, которые провоцируют этот недуг у взрослых, также могут вызвать его у детей. В редких случаях у детей диагностируются аномалии развития позвоночника, впоследствии приводящие к болям в копчике. При появлении таких жалоб у детей родители должны обратиться к детскому неврологу.
Лечение ребенку должен назначать врач после установления диагноза. В домашних условиях ребенок может заниматься специальной лечебной физкультурой, которая поможет снять нагрузку с поясницы.
Если патология, спровоцированная травмой, требует хирургического вмешательства, проводят операцию, направленную на восстановление анатомического положения и конфигурации копчика.
Так как в период вынашивания малыша в организме будущей мамы связки и кости тазового кольца меняются очень резко ввиду гормональных всплесков, боль в копчике при беременности периодически появляется у многих женщин. Очень часто болевые ощущения в этой области беспокоят при беременности тех, кто болеет остеохондрозом.
Кроме того, во время беременности у женщины могут проявиться недуги тазовых органов, которые протекали скрыто. Вероятно проявление дискомфорта в области крестца и из-за приступов геморроя, которые у будущих мам бывают достаточно часто. При повторной беременности боли в копчике могут являться результатом травм, полученных при предшествующих родах. При любых неприятных ощущениях будущей маме необходимо посоветоваться с врачом и следовать его рекомендациям.
- Эффективность: лечебный эффект через неделю
- Сроки: постоянно
- Стоимость продуктов: 1200-1300 рублей в неделю
При болях в копчике важно питаться так, чтобы не спровоцировать развития запора, так как проблемы с дефекацией могут существенно усугубить состояние. В рацион нужно включить такие продукты:
- овощные супы, некрахмалистые овощи;
- цельнозерновые продукты, хлеб из муки грубого помола;
- каши на воде;
- отварное нежирное мясо и рыбу;
- кисломолочные продукты, нежирные молочные продукты;
- кислые фрукты, сухофрукты, компоты и морсы;
- зелень;
- растительные масла.
Готовить пищу нужно на пару, а также отваривать и запекать в фольге.
Если при кокцигодинии не обратиться к врачу своевременно, это может привести к серьезным осложнениям. Вероятны такие проявления:
- хронические запоры;
- болезни органов малого таза в хронической форме;
- нарушение физического и психоэмоционального состояния;
- болезненность во время полового акта у женщин;
- болезненная эрекция и импотенция у мужчин.
Также важно правильно ухаживать за раной после проведения оперативного вмешательства, чтобы не спровоцировать инфекционных осложнений.
Вылечить это заболевание непросто, так как очень часто есть сложности с определением этиологических факторов, провоцирующих его развитие. Однако в процессе комплексного исследования хороший специалист может подобрать правильную тактику лечения и существенно улучшить качество жизни пациента.
Но в целом это заболевание не связано с болезнями, ведущими к летальному исходу. Тем не менее, недуг доставляет существенный дискомфорт, поэтому начать лечение следует как можно раньше.
- Аминев А.М., Перов Ю. А. Кокцигодиния, прокталгия // Диагностика и лечение заболеваний прямой и ободочной кишок: сборник трудов. — М. — Куйбышев,1974. — С. 86 -87.
- Беленький А.Г. Кокциногиния // Рус. мед.журн, 2004. — Т. 12, № 6. — С. 396-398.
- Дульцев, Ю.В. Диагностика и лечение анокопчикового болевого синдрома:Методические рекомендации. — М., 1977. — 11 с.
- Кугаевский, Ю.Б. Кокцигодиния (обзор литературы и предварительные клинические наблюдения) // О болезнях прямой и ободочной кишок. Сборник научных трудов. — М., 1973. — Вып. 6. — С. 44-50.
Образование: Окончила Ровенский государственный базовый медицинский колледж по специальности «Фармация». Окончила Винницкий государственный медицинский университет им. М.И.Пирогова и интернатуру на его базе.
Опыт работы: С 2003 по 2013 г. – работала на должностях провизора и заведующего аптечным киоском. Награждена грамотами и знаками отличия за многолетний и добросовестный труд. Статьи на медицинскую тематику публиковались в местных изданиях (газеты) и на различных Интернет-порталах.
источник
Электрофорез при остеохондрозе шейного отдела – это эффективный метод лечения, отличающийся щадящим воздействием. Он применяется в современной медицине достаточно часто, что связано с отсутствием осложнений и побочных эффектов. Лечение шейного остеохондроза электрофорезом в большинстве случаев позволяет избежать оперативного вмешательства.
В ходе проведения электрофореза врач использует специальное устройство – аппарат, к которому идет электрический ток.
Но перед этим электроды аппарата обрабатываются лекарственным препаратом, который в итоге проникает в пораженные ткани больного, оказывая на них терапевтическое воздействие.
Добиться такого благотворного эффекта можно за счет того, что электропроводность кожи человека достаточно слабая, поэтому электрический импульс вместе с лекарственным средством через потовые поры и сальные железы внутрь организма.
Электрофорез применяется при лечении остеохондроза по следующим причинам:
- под воздействием электрического тока устраняется болевой синдром, который является частым спутником шейного остеохондроза;
Как действует электрофорез
- длительность эффекта от электрофореза на порядок больше, чем от других терапевтических методов;
- риск появления побочных действий минимален, к тому же в ходе процедуры болезненные ощущения не возникают;
- препараты, используемые при электрофорезе, воздействуют исключительно на пораженную область.
На заметку! Чтобы определить необходимую дозу лекарственного средства и длительность проведения электрофореза, врач использует специальную таблицу с данными, где подробно описаны все действия и дозировки. Только так можно достичь желаемого эффекта при терапии шейного остеохондроза.
При воздействии даже не самых сильных электрических импульсов на человеческий организм можно достичь терапевтического эффекта, но если при этом использовать определенные лекарства, то эффект будет намного выше. Таким образом, при лечении можно получить длительную ремиссию.
Зачастую для проведения электрофореза при шейном остеохондрозе врачи используют противовоспалительные и анестезирующие препараты. Ниже представлены наиболее распространенные из них.
Таблица. Обзор препаратов, используемых при электрофорезе.
 «Новокаин» «Новокаин» | Эффективное обезболивающее средство, действие которого заключается в «замораживании» нервных волокон в пораженной области тела. Это позволяет замедлить или остановить полностью передачу болевых импульсов к головному мозгу. |
 «Эуфиллин» «Эуфиллин» | Лекарственное средство, обладающее анестезирующими свойствами. Назначается для электрофореза в тех случаях, когда остеохондроз сопровождается ярко выраженным болевым синдромом и нарушением кровообращения в головном мозге. |
 «Лидаза» «Лидаза» | В качестве активного компонента данного препарата выступает особый фермент – гиалуронидаза. «Лидаза» ускоряет обменные процессы в тканях позвоночника, за счет чего возвращается нормальная подвижность суставов. |
 «Магния сульфат» «Магния сульфат» | Распространенное средство, применяемое при электрофорезе. Обладает противосудорожными, успокаивающими и спазмолитическими свойствами, нормализует сон. Регулярное применение раствора магния позволит снять отечность и предотвратить его повторное проявление. |
 «Карипаин» «Карипаин» | Относительно новое лекарственное средство на рынке фармакологии, используемое при лечении шейного остеохондроза. Данный препарат имеет растительное происхождение, так как основным его составляющим является латекс папайи. Оказывает на организм регенерирующее воздействие. |
Зачастую для полного устранения болезненных проявлений остеохондроза необходимо провести не один сеанс электрофореза, а несколько. Но если применение обезболивающих препаратов чревато серьезными последствиями, то при проведении физиотерапевтической процедуры осложнений на другие органы не возникает.
Чтобы данная терапевтическая процедура прошла успешно и принесла желаемый эффект, необходимо тщательно подготовиться к ее проведению. Для этого нужно подготовить две чистые прокладки из ткани, размеры которых должны соответствовать размерам электродов устройства.
Процедура должна проводиться по технологии, поэтому после каждого сеанса электрофореза прокладки должны обрабатываться (как правило, их кипятят).
После остывания на прокладки наносится лекарственное средство (какое именно – решает лечащий врач), после чего они прикладываются к пораженному месту.
Для процедуры используются чистые тканевые прокладки
Врач должен проверить электроды, а точнее, расстояние между ними, перед началом терапевтической процедуры. После того как больной будет накрыт теплым одеялом, можно включать аппарат. Для максимального эффекта при электрофорезе требуется тепло, поэтому пациентов укутывают.
На заметку! Сила тока должна увеличиваться постепенно во избежание самым резких колебаний и, как результат, неприятных ощущений. На протяжении всей процедуры пациент может ощущать незначительные покалывания в месте присоединения электродов.
При лечении шейного остеохондроза специалисты рекомендуют проводить сеансы длительностью не более 15 минут, т. к. это может негативно сказаться на состоянии больного.
При лечении остеохондроза поясничного отдела длительность процедуры должна быть еще меньшой (10-14 минут). Начиная со второй процедуры можно немного усилить болезненность и повысить общую или местную температуру, особенно при лечении болезней воспалительного характера.
Со временем дискомфорт и неприятные ощущения, которые поначалу могут тревожить пациента, исчезают.
Если вы хотите более подробно узнать, можно ли вылечить остеохондроз шейного отдела, а также рассмотреть причины возникновения и характерные симптомы, вы можете прочитать статью об этом на нашем портале.
Возможные последствия шейного остеохондроза
Иногда электрофорез назначают и маленьким детям, но перед этим необходимо провести много тестов, а сам процесс будет выполняться под строгим контролем лечащего врача.
Если сравнивать местный, парентеральный и пероральный способы использования медицинских препаратов с применением электрофореза, то последний превосходит остальные сразу по нескольким пунктам:
- при использовании лекарственного препарата во время проведения электрофореза отдельные компоненты рассасываются по организму больного равномерно;
У процедуры есть много преимуществ - дозировка препаратов минимальная, но этого вполне хватает, так как лекарство поступает в организм в ионизированной форме;
- полностью исключается вероятность побочных реакций, поскольку препарат не вводится в кровоток, а оказывает местный терапевтический эффект;
- активные компоненты, содержащиеся в лекарственных препаратах, не разрушаются при попадании в печень и желудочно-кишечный тракт, как это обычно бывает с пероральными препаратами. К тому же выделительная система и печень больного не страдают от токсического воздействия;
- гальванический ток, который используется при электрофорезе, даже без специальных препаратов оказывает на организм положительное воздействие (снимает отеки тканей, устраняет воспалительный процесс, улучшает приток крови к пораженному участку);
Комплектующие аппарата для электрофореза - не возникают аллергические реакции, так как в процессе выполнения процедуры используется препарат в чистом виде, в составе которого отсутствуют разные примеси или растворители.
Обратите внимание! Электрофорез – это комфортная, безболезненная и неинвазивная процедура, при выполнении которой кожные покровы пациента не повреждаются. Это и делает данную физиотерапевтическую процедуру оптимальным методом лечение шейного остеохондроза.
Несмотря на большое количество преимуществ, к применению электрофореза есть определенные противопоказания, которые обязательно нужно учитывать перед началом лечения.
В первую очередь, к наиболее распространенным противопоказаниям относится индивидуальная непереносимость отдельных компонентов используемых препаратов (чаще всего аллергические реакции возникают на анестетики).
В таких случаях нужно подобрать другое лекарственное средство, не вызывающее аллергическую реакцию.
Противопоказания для использования электрофореза
Проводить электрофорез не рекомендуется при наличии у больного следующих патологий:
- радикулярный синдром (патологическое состояние, сопровождающееся поражением корешков спинномозговых нервов);
- развитие злокачественных образований (при онкологических болезнях не рекомендуется воздействие гальванического тока);
- использование электрического прибора для поддержания сердечного ритма (имеется ввиду кардиостимулятор);
Кардиостимулятор - нарушение работы сердечно-сосудистой системы;
- осложненная форма бронхиальной астмы;
- повреждения кожного покрова в области шеи, например, царапины или гнойнички;
- повышение температуры тела;
- непереносимость организмом пациента электрического тока;
- развитие инфекционных заболеваний.
Важно! Многие ошибочно предполагают, что во время месячных проводить электрофорез категорически запрещено. Но менструация – это естественный процесс, который возник не в результате какого-либо серьезного заболевания. Электроды нельзя прикладывать только в область яичников, но при шейном остеохондрозе пораженный участок находится в районе шеи.
Игнорирование всех вышеперечисленных противопоказаний может привести к серьезным последствиям. В итоге проведение электрофореза может не только не помочь справиться с признаками шейного остеохондроза, но и навредить организму больного еще больше.
Процедура электрофореза насчитывает многолетнюю историю, но и сегодня назначается достаточно часто. Она основана на проводящем эффекте электрического тока, позволяющего доставлять лекарственное вещество глубоко в ткани. К примеру, электрофорез с новокаином помогает избавиться от стойкого болевого синдрома, сопутствующего многим заболеваниям опорно-двигательного аппарата.
Метод распространен не только из-за его высокой эффективности, но и практически полной безопасности для человека. Все препараты для проведения данной процедуры попадают непосредственно в патологический очаг, оказывая минимальное воздействие на организм в целом.
Для увеличения процента проникновения лекарственного средства в ткани могут использоваться специальные растворы, к примеру, димексид.
При наличии несложного оборудования можно проводить электрофорез с новокаином в домашних условиях, что актуально для пациентов преклонного возраста.
В физиотерапевтической практике электрофорез с новокаином и димексидом имеет высокую популярность вследствие множества положительных моментов от такой терапии. Нужно отметить основные из них:
- выраженное снижение интенсивности любой воспалительной реакции;
- хорошее противоотечное действие;
- уменьшение или полная ликвидация болевых ощущений;
- снижение патологически повышенного тонуса скелетной мускулатуры;
- нормализация циркуляции крови в пораженной области;
- стимуляция синтеза биологически активных веществ;
- мобилизация общих ресурсов организма для самостоятельной борьбы с воспалением.
Электрофорез с новокаином можно использовать непосредственно после тяжелых оперативных вмешательств – скорость развития лечебного эффекта существенно облегчит течение послеоперационного периода. Он же показан в ходе комплексной реабилитации после сложных травм.
Физиолечение широко используется в комплексной терапии заболеваний различного профиля. Электрофорез с новокаином, показания для которого очень многочисленны, достаточно безопасен и эффективен, поэтому назначается взрослым и детям в следующих случаях:
- Заболевания органов дыхания – бронхиальная астма (БА), бронхоэктатическая болезнь, пневмонии, трахеиты, бронхиты (вне зависимости от формы), плеврит.
- Патологии ЛОР-органов – фарингит, тонзиллиты различной этиологии, отиты, гаймориты.
- Заболевания ЖКТ – гастрит или язвенная болезнь, колиты, холецистит, панкреатит.
- Нарушения со стороны сердца и сосудов – артериальная гипертензия 1-2 стадии, гипотония, стенокардия, атеросклероз, эндартериит, варикозная болезнь, мерцательная аритмия.
- Патологии мочеполовой сферы – уретрит или цистит, пиелонефрит, воспаление предстательной железы, цервицит, вагинит, эндометрит.
- Нарушения со стороны нервной системы – невриты, мигрень, неврозы различного генеза, нарушения сна, межпозвоночные грыжи, лечение последствий травм головного или спинного мозга, парезы.
- Поражения опорно-двигательного аппарата – остеохондроз различных отделов позвоночника, бурсит, полиартрит, спондилез, контрактуры суставов, остеоартроз, переломы и вывихи.
- Кожные проблемы – акне, химические или термические ожоги, себорея, комплексная терапия рубцов, псориаз, пролежни и трофические язвы, фолликулит, фурункулез, дерматиты.
- Офтальмология – иридоциклит, поражения зрительного нерва различной этиологии.
- Стоматология – гингивит, стоматит, пародонтоз.
- Ускорение заживления ран и рубцов, остающихся после оперативных вмешательств.
Такая физиопроцедура, как электрофорез с новокаином, противопоказания имеет сравнительно малочисленные. К основным ограничивающим факторам относятся:
- злокачественные новообразования, расположенные в любом органе;
- декомпенсированная недостаточность кровообращения;
- имплантированный водитель сердечного ритма;
- острые инфекции;
- повышенная температура;
- тяжелая форма БА (бронхиальной астмы);
- нарушения реологических свойств крови;
- травмы кожи в области предполагаемого наложения электродов;
- непереносимость новокаина.
Данная методика широко используется в такой области медицины, как гинекология. Но электрофорез не рекомендуется проводить женщине во время менструации, поскольку электроды нужно будет расположить над маткой или яичниками. Тем не менее, это не является категоричным противопоказанием для проведения терапии.
Физиотерапия с новокаином не требует особой подготовки пациента. Суть метода основана на введении медпрепарата в виде раствора перпендикулярно направлению движения электроимпульсов.
Чаще всего это происходит между активным электродом и кожей над пораженной областью.
Выделяют несколько методов «доставки» препарата – в зависимости от характера расположения электродов и способа введения лекарственного вещества:
- Чрескожный или гальванический. Метод подразумевает размещение салфеток, пропитанных соответствующим лекарством, над местом поражения. Внутри салфеток размещаются электроды, создавая условия для активного перемещения препарата внутрь тканей. Физиотерапевт подбирает, какой процент новокаина для электрофореза нужно использовать, чтобы получить максимальный эффект и сделать лечение полностью безопасным.
- Ванночковый. В этом случае используется специальная емкость, внутрь которой уже вмонтированы электроды. Такая методика применяется для физиотерапии нижних и верхних конечностей.
- Полостной. Для всех полых органов (мочевой пузырь, прямая кишка, матка или влагалище, желудок) возможно использование следующей тактики. В пораженный орган вводится необходимое количество лекарственного вещества, после чего туда же помещается один из электродов. Второй размещается на коже пациента.
Детям до года также достаточно часто назначается такая процедура, показания при этом совпадают с таковыми для взрослых. Как правило, это такие состояния, как нарушенный тонус скелетной мускулатуры, легкие неврологические нарушения, диатез, болевой синдром различного генеза. В большинстве случаев малыши спокойно реагируют на такое лечение.
Отмечаются редкие случаи резко отрицательной реакции ребенка на электрофорез. В этом случае педиатр вынужден принимать решение о целесообразности продолжения процедур в индивидуальном порядке.
Важное значение имеет внимательное отношение родителей.
Если в течение дня после процедуры у ребенка отмечаются беспокойство, тревожный сон, беспричинный плач – это повод для дополнительных консультаций с лечащим врачом.
Такие состояния, как поясничный или шейный остеохондроз, болевой синдром в коленных суставах, воспаления тройничного нерва также могут возникать во время беременности. Для будущих мам электрофорез считается наиболее щадящим и безопасным способом введения необходимого препарата. Кроме того, эта физиопроцедура снижает мышечный тонус и обладает успокаивающим действием.
Метод не используется в следующих случаях:
- риск кровоизлияний, связанный с нарушениями свертываемости крови;
- заболевания почек;
- токсикоз, рвота;
- неудовлетворительное состояние плода;
- эклампсия.
Основные преимущества такого физиолечения заключаются в самом способе введения лекарственного вещества в организм. Очевидные достоинства следующие:
- возможность использования в домашних условиях (после минимального обучающего курса);
- полное отсутствие токсического воздействия на печень, как при других способах введения лекарственных веществ;
- возможность получить максимальный лечебный эффект при минимальной дозе препарата;
- лекарство не попадает в общий кровоток, что обеспечивает отсутствие побочных эффектов от введения;
- максимально точное воздействие на патологический очаг.
Важно, что при проведении процедуры в условиях поликлиники, нет необходимости специально готовиться к ней, а после нее достаточно отдохнуть в течение нескольких минут. Немаловажно и то, что стоимость новокаина невелика, это делает такое физиолечение недорогим и доступным.
Новокаин и электрофорез помогают купировать боль, улучшают циркуляцию лимфы и кровообращение в проблемной области. Физиопроцедура назначается при переломах, межпозвоночной грыже, остеохондрозе. Курс лечения подбирается индивидуально с учетом степени выраженности болевого синдрома.
Препарат относится к группе местных анестетиков. При его использовании происходит онемение кожи и слизистых. Действие анестетика основано на блокировке нервных импульсов. Из-за этого болевые сигналы перестают отправляться в мозг.
Причины широкого применения препарата в медицине — цена, эффективность и безопасность. Технология изготовления и форма выпуска средства — раствор в ампулах (общий объем препарата 50-100 мл), во флаконах, мазь, ректальные свечи. В домашних условиях использовать препарат можно, но отпускается он по рецепту.
Анестетик не оказывает на организм длительного воздействия. Поэтому его используют для процедур, на которые уходит менее 1,5 часа. Онемение после применения средства возникает в течение нескольких минут.
Эффективность анестетика зависит от дозировки и индивидуальных особенностей организма. Средство действует на каждого человека по-разному. Дозировку подбирают с учетом вида процедуры, размера области воздействия, количества нервов, которые нужно заблокировать.
Препарат считается безопасным. Его применяют при различных процедурах, включая электрофорез.

Во время этой физиотерапевтической процедуры на организм воздействуют постоянным током. Целостность кожного покрова при этом не нарушается. Проникающий в организм ток распространяется по сосудам, мышцам, нервным оболочкам, межклеточному пространству. В результате улучшается кровообращение, циркуляция лимфы, метаболические процессы.
Методика проведения электрофореза зависит от вида заболевания и области поражения. Так, для лечения детского ДЦП используют метод Новожилова. Электрод кладут на позвоночник, захватывая паравертебральные отделы. При переломах его располагают над травмированной областью.
Основное показание к совместному применению — наличие выраженных болей. Процедура помогает ликвидировать их и улучшить общее состояние пациента.
Электрофорез запрещается делать в следующих случаях:
- повреждение кожи;
- наличие новообразований;
- острые воспалительные или гнойные процессы;
- повышенная температура;
- тяжелая форма астмы;
- туберкулез;
- склонность к кровотечениям;
- аллергия на Новокаин;
- обострение радикулярного синдрома;
- беременность.
Возможные реакции организма на процедуру — покраснение и покалывание кожи.

Ток подводят через электроды, имеющие разную полярность. Их устанавливают на гидрофильные прокладки. Лекарство вводится в организм через положительный полюс.
Во время процедуры используется водный раствор препарата. Необходимый процент Новокаина — 0,25-2.
Лечебный сеанс длится 10-30 минут. Курс лечения подбирается индивидуально, в него входит 10-20 сеансов.
Процедура проводится на всех стадиях заболевания. С ее помощью купируют боль, устраняют спазмы, улучшают кровообращение. Прокладку с нанесенным лекарственным раствором располагают на воротниковой зоне. Для нормализации состояния требуется 10-20 сеансов.
Лечение производится, как и при патологии шейного отдела. При этом электроды и прокладки располагают на пояснице.
Электрофорез назначается в дополнение к медикаментозной терапии при появлении боли или в подострый период. Воздействие током и новокаиновым раствором можно оказывать на любой отдел позвоночника. Длительность сеанса и продолжительность лечения зависит от выраженности болевого синдрома.
Перед электрофорезом рекомендуется пройти обследование. Во время него используют различные методы диагностики, включая МРТ.
Процедура проводится с 1% раствором препарата. Ее продолжительность и количество сеансов зависят от выраженности болей.
Прокладки накладываются спереди, сбоку или в подколенной ямке. Их фиксируют с помощью эластичного бинта. Длительность процедуры зависит от вида заболевания и его течения.

При проблемах с височно-нижнечелюстным суставом электрофорез делают ежедневно в течение 10-15 минут. Сила тока должна составлять до 3 мА. Для купирования боли требуется 7-10 сеансов.
Процедуру назначают в первые 10 дней после травмы для ликвидации интенсивных болей. Воздействие производится на область перелома, при наличии гипсовой повязки электрофорез делают выше и ниже его. Физиотерапию проводят ежедневно. Больным назначается 3-8 сеансов.
Елена, 56 лет, Москва, терапевт: «Электрофорез с Новокаином оказывает болеутоляющее действие, улучшает обменные процессы, ускоряет восстановление. Процедура безопасна и не требует никакой подготовки».
Сергей, 45 лет, Липецк, реабилитолог: «Процедура эффективна, т.к. ток усиливает действие анестетика. С его помощью лекарство поступает к проблемному месту. Терапевтический эффект не проходит сразу же, а имеет пролонгированное действие».
Ирина, 56 лет, Саранск: «После перелома локтевого сустава направили делать электрофорез с Новокаином. Физиопроцедура оказалась эффективной. Помогла купировать боли. Побочных эффектов во время лечения не возникло».
Артем, 21 год, Брянск: «Играл в футбол и травмировал колено. Оно сразу же опухло, появилась резкая боль. Травматолог оказал первую помощь, а затем посоветовал пройти курс электрофореза с Новокаином. Боль стала менее выраженной после первого сеанса. Полностью она прошла за 7 процедур».
Электрофорез с новокаином в центре реабилитации Юсуповской больницы. Электрофорез по доступной цене в Москве
Электрофорез является популярным физиотерапевтическим методом, при проведении которого лекарственный препарат вводится в пораженный участок посредством воздействия гальванического тока, при этом не повреждая кожные покровы.
Особенно часто используется электрофорез с новокаином при остеохондрозе шейного, грудного и поясничного отдела позвоночника.
Данная процедура способствует смягчению болевого синдрома, устранению мышечного спазма, стимуляции микроциркуляции крови.
Клиника реабилитации Юсуповской больницы оснащена современным физиотерапевтическим оборудованием, необходимым для проведения эффективных процедур. Опытные врачи-физиотерапевты контролируют весь процесс лечения вплоть до полного выздоровления пациентов.
Процедура электрофореза с новокаином довольно проста в выполнении. Она проводится с помощью двух тканевых прокладок с размерами, соответствующими электродам. Электрод свободно входит внутрь прокладки и покрывается с обеих сторон тканью.
- Раствор новокаина наносится на чистую, влажную прокладку теплой температуры, лекарственное вещество наносят на положительный или отрицательный электрод в соответствии с таблицей.
- Электроды с тканевыми прокладками прикладываются к пораженному участку (на шейную, грудную или поясничную область позвоночника), соблюдая между ними небольшое расстояние и фиксируя целлофановыми мешочками, наполненными песком или целлофановой пленкой.
- Существует и другой способ выполнения процедуры, не предусматривающий применение прокладок.
После наложения лекарственного вещества и электродов включают аппарат. Силу тока необходимо увеличивать очень плавно. Уровень подбирается в зависимости от ощущений больного: на участках, где расположены электроды, у него должно возникать ощущение легкого покалывания.
Электрофорез с новокаином не должен сопровождаться болевыми ощущениями, жжением, так как это грозит появлением ожога на обрабатываемых участках.
Процедуры электрофореза рекомендуется проводить ежедневно, или через день. Курс состоит, как правило, из 10-20 сеансов длительностью от 10 до 15 минут.
Электрофорез с новокаином применяется в Центре реабилитации Юсуповской больницы для пациентов с различными заболеваниями практически всех медицинских сфер:
- неврологическими недугами (мигренями, неврозами);
- заболеваниями сердечно-сосудистой системы (гипертонией);
- ЛОР-заболеваниями;
- пульмонологическими (бронхитами, пневмонией);
- гинекологическими (спаечными процессами, эрозиями;
- урологическими (воспалительными, спаечными процессами);
- в хирургии (при ожогах, послеоперационных рубцах);
- дерматологическими проблемами;
- стоматологическими болезнями (воспалениями, флюорозом);
- в травматологии и ортопедии.
Ввиду своей абсолютной безопасности, электрофорез с новокаином можно применять даже детям, в том числе и новорожденным.
Несмотря на свою безобидность, электрофорез с новокаином противопоказан пациентам со следующими заболеваниями и состояниями:
- различными новообразованиями;
- лихорадкой или высокой температурой;
- острыми воспалительными процессами;
- гнойными процессами;
- бронхиальной астмой с тяжелым течением;
- афазией;
- тяжелыми состояниями;
- индивидуальной непереносимостью процедуры (основного действующего веществу препарата);
- острыми стадиями радикулярного синдрома;
- туберкулезом;
- склонностью к развитию кровотечений.
Не рекомендуется проводить электрофорез с новокаином при наличии повреждений кожных покровов в месте предполагаемого воздействия.
Несмотря на отсутствие достоверных данных о негативном влиянии электрического тока на течение беременности, электрофорез с новокаином, как терапевтический метод, не рекомендован для лечения беременных женщин. Это обусловлено тем, что в небольших дозах препарат может попадать в кровоток и, как следствие, проникать в плаценту.
Электрофорез с новокаином показывает отличные результаты при лечении остеохондроза.
Остеохондроз развивается при утрате межпозвоночными дисками упругости и эластичности, их последующем обезвоживании, что приводит к постепенному разрушению.
На краях дисков происходит образование остеофитов – костных наростов.
Разрушающиеся межпозвоночные диски приводят к изменению высоты позвонков, вследствие чего защемляются нервные корешки, расположенные между позвонками, в результате у больного возникают болевые ощущения.
Остеохондроз развивается в конкретных отделах позвоночника: поясничном отделе, шейном отделе, и грудном отделе позвоночника.
Выбор того или иного препарата для проведения электрофореза врачи Центра реабилитации Юсуповской больницы осуществляют в зависимости от стадии заболевания:
- в стадии обострения проводят электрофорез с новокаином, баралгином, салицилатом натрия, бензогексонием, пентамином;
- в стадии выздоровления назначается проведение электрофореза с серой, цинком, никотиновой кислотой, эуфиллином, бишофитом, лечебной грязью или грязевыми отжимами.
Электрофорез с новокаином проводят при обострении шейного и поясничного остеохондроза, пациентам с корешковыми болями, сниженной или отсутствующей чувствительностью в области возникновения болевого синдрома.
При проведении электрофореза анод устанавливают на воротниковой зоне либо в области максимальных болевых ощущений. Катод помещают симметрично в области позвоночника.
Под анод помещается прокладка, смоченная в растворе новокаина (0,5%) или прокаина. Продолжительность самой процедуры составляет от 15 до 30 минут, в зависимости от интенсивности болей, при выраженном болевой синдроме электрофорез можно проводить дважды в день. Курс электрофореза с новокаином при остеохондрозе состоит из 10-20 сеансов.
- Пациентам с ярко выраженным болевым синдромом вне фазы обострения заболевания, нарушениями деятельности кровеносной системы в спинномозговых корешках, возникшем ощущении онемения, холода в голенях и стопах специалисты клиники реабилитации Юсуповской больницы рекомендуют проведение двухполярного электрофореза с новокаином и никотиновой кислотой.
- Данная процедура выполняется по аналогии с предыдущей, однако с применением раствора новокаина (0,5%) для анода и раствора никотиновой кислоты (1%) для катода.
- Электрофорез с новокаином (кроме того – с анальгином, никотиновой кислотой) может применяться и для лечения заболеваний околосуставных тканей:
- бурсита (воспаления околосуставной слизистой сумки, чаще всего в коленном или локтевом суставе);
- миозита (воспалительного процесса в мышцах);
- эпикондилита (воспалительного процесса, который поражает надкостницы, расположенные на крупных выступах длинных трубчатых костей верхних и нижних конечностей – плечевых, лучевых, локтевых, голеней, бедренных).
Высокие результаты лечения остеохондроза в Центре реабилитации Юсуповской больницы достигаются благодаря комплексному применению электрофореза с новокаином, медикаментозной терапии и массажа.
Одновременное оказание местного, общего и мануального воздействия обеспечивает быстрое устранение болевых ощущений.
Процедуру электрофореза при остеохондрозе в Юсуповской больнице проводят с применением следующих веществ:
- эуфиллином – анестетиком, ускоряющим местное кровообращение и улучшающим питание хрящевых тканей;
- магния сульфатом или мочевиной – обладающими спазмолитическим, успокаивающим, противосудорожным и мочегонным свойствами. Благодаря применению мочевины обеспечивается устранение отечности, предупреждение ее дальнейшего появления, улучшение трофики и передачи нервных импульсов;
- лидазой – препаратом с содержанием особого фермента — гиалуронидазы, повышающей проницаемость тканей и облегчающей движение жидкости в суставах, в результате чего повышается их подвижность;
- апифором – препаратом с пчелиным ядом, оказывающим противовоспалительный, местнораздражающий и анальгезирующий эффекты;
- раствором мумие – природным средством, обладающим выраженным противовоспалительным, регенеративным и противоотечным действием. Благодаря этому веществу устраняется болевой синдром, стимулируется регенерация тканей, нормализуются их функции;
- карипаином – обладающим регенерирующим эффектом в поврежденных межпозвонковых дисках;
- гумизолем – препаратом с морской лечебной грязью, оказывающим противовоспалительное действие, способствующим активизации восстановительных процессов в поврежденных тканях, а также повышению неспецифической резистентности организма.
Процедуру электрофореза с новокаином или любым другим средством, назначенным лечащим врачом, по доступным ценам можно выполнить в клинике реабилитации Юсуповской больницы. Наши высококвалифицированные специалисты подберут наиболее эффективную схему лечения, позволяющую забыть о заболевании в короткие сроки и навсегда.
Электрофорез – методика физиолечения, которая применяется при разнообразных патологиях. Она подразумевает воздействие на организм электрических импульсов, оказывающих терапевтический эффект.
Электрофорез проводится с использованием лекарственных препаратов, которые лучше проникают через кожу при участии тока.
Электрофорез с новокаином при остеохондрозе – популярный метод лечения, который благоприятно работает в острой и хронической фазе болезни и снимает сильную боль.
Остеохондроз шейного, грудного, поясничного отдела позвоночника при обострении, физической перегрузке, переохлаждении сопровождается болью и спазмами со стороны мышц. Больной отмечает ограничение движений спины, конечностей, при шейной патологии присутствуют головокружения, головные боли, онемение рук.
Электрофорез при остеохондрозе станет той процедурой, которая поможет снять неприятные симптомы, уберет боль, спазм, отек.
Терапевтическое действие процедуры с новокаином основывается на работе постоянного тока, который является проводником компонентов препарата.
Под воздействием тока ионизированные частицы новокаина перемещаются от положительного электрода к отрицательному. Ионы лекарства быстро попадают в больную область тела, внедряясь через потовые и сальные железы.
В тканях ионы новокаина останавливаются, концентрируются и начинают действовать.
Электрофорез при остеохондрозе действительно эффективен, ведь лекарство сохраняется в тканях до 16 часов.
Такая пролонгированная работа помогает:
- Нормализовать кровообращение;
- Устранить боль;
- Ускорить регенерацию тканей;
- Снять воспаление.
Для пациентов электрофорез с новокаином – один из лучших экстренных методов при обострении остеохондроза. Анальгезирующее, противовоспалительное и расслабляющее действие новокаина мощное.
Уже после первого сеанса из-за снятия спазма расширяются ранее сдавленные сосуды, прочие лекарственные вещества начинают активнее проникать в кровь.
В итоге обычный анестетик оказывает общее благотворное действие на пораженную зону, включает собственные защитные силы организма.
Эффективность работы электрофореза с новокаином также будет зависеть от следующих показателей:
- Сила тока;
- Возраст человека;
- Концентрация новокаина;
- Длительность процедуры;
- Количество сеансов;
- Индивидуальная восприимчивость.
Обычно назначается электрофорез при остеохондрозе шейного отдела и поясничного сегмента, ведь эти формы патологии наиболее распространены. Но показана процедура при любых формах и локализации остеохондроза, а также при:
- Защемлении нервных корешков;
- Сильной ревматической боли;
- Грыже и протрузии межпозвоночных дисков;
- Прочих осложнениях остеохондроза.
В острой стадии болезни используют новокаин. Он быстро купирует болевой синдром, который обусловлен спазмом мышц и компрессией сосудов и нервов. Новокаиновый электрофорез сильно повышает эффективность прочих терапевтических процедур – массажа, введения медикаментов — НПВП, миорелаксантов.
Преимущества методики перед прочими видами терапии:
- Высокая скорость и продолжительность действия;
- Отсутствие вредного влияния на внутренние органы;
- Минимум побочных действий относительно болезней ЖКТ;
- Возможность снижения дозировки других препаратов;
- Отсутствие токсического действия;
- Точная доставка лекарства и отсутствие системного эффекта;
- Безболезненность метода.
Противопоказания к электрофорезу есть, как и ко всем физиотерапевтическим методикам. Нельзя делать подобное лечение при:
- Лихорадке;
- Остром инфекционном заболевании;
- Сниженной свертываемости крови;
- Аллергии на новокаин;
- Открытом туберкулезе;
- Онкологии;
- Тяжелом психическом заболевании;
- Острой почечной, печеночной недостаточности;
- Установленном кардиостимуляторе;
- Тяжелой гипертонии;
- Беременности.
Побочные эффекты при правильно проведенном электрофорезе отсутствуют.
Изредка у людей с непереносимостью новокаина могут возникать местные реакции – сыпь, зуд, покраснение кожи. Во избежание общих реакций организма лучше заменить на другой анестетик или анальгетик.
Сеанс проводится доктором – физиотерапевтом – в специализированном кабинете поликлиники или стационара. Процедура несложная, но наблюдения врача требует. Он подготовит 2 прокладки из ткани, размер которых равен размеру электродов. Прокладки до сеанса должны быть прокипячены, отжаты, охлаждены.
Прокладки надевают на 2 электрода. На них наносится раствор новокаина – препарата в жидкой форме. Затем электроды с прокладками прикладывают к одному отделу позвоночника, где локализуется проблема.
Между электродами необходимо делать расстояние, и они фиксируются на коже при помощи целлофана. При значительной по размеру болевой зоне (пояснице) размер электродов выше.
Поэтому они прикладываются к крупному куску марли с новокаином, которая лежит на спине.
Электрофорез при шейном остеохондрозе проводят при помощи маленьких электродов.
Врач включает прибор, при этом сила тока возрастает постепенно. Пациент во время сеанса лежит под простыней, тонким одеялом.
Ощущения о терапии безболезненные, только легкое покалывание. Процедура длится 12-17 минут, по показаниям.
Анестетик помогает снизить болевой синдром уже после сеанса, а по завершению курса выраженный положительный эффект будет гарантирован.
источник


 Как действует электрофорез
Как действует электрофорез





