Кокцигодиния (КД) – это симпотомокомплекс, ведущим признаком которого является боль в области копчика ( читать об этиологии, клинике и диагностике КД).
Подходы к лечению. В настоящее время четкие протоколы лечения пациентов с КД не разработаны. Большинство назначений носят эмпирический симптоматический характер, и лишь некоторые из них действительно воздействует на патологические механизмы развития данного болевого синдрома. Среди специалистов превалирует мнение о том, что оперативное лечение КД показано лишь в тех случаях, когда длительная консервативная терапия оказывается неэффективной. Однако, вопрос о «длительности терапии» и критериях ее эффективности остается открытым
Согласно исследованиям Мохова О.И (2006) при переломах копчика, сопровождающихся смещением фрагментов под углом 90° и более градусов, а также, при смещениях его фрагментов кзади, необходимо сразу прибегать к кокцигэктомии, так как консервативная терапия в данных случаях является неэффективной и приводит к развитию у пациентов синдрома хронической КД. Данный подход считается обоснованным, так как при подобных смещениях фрагментов копчика, неминуемо происходит сдавление или натяжение крестцово-копчикового нервного сплетения, что, в свою очередь, провоцирует запуск каскада патологических состояний, сопровождающихся напряжением мышц тазового дна и развитием стойкого болевого синдрома.
Консервативные методы лечения. Терапия должна быть направлена на устранение этиологического фактора КД, а не симптоматического облегчения боли. Общие методы лечения для всех нозологических форм этого синдрома широко описаны в литературе. Среди них можно выделить: медикаментозную терапию, мануальную терапию (массаж, иглорефлексотерапия), и различные физиотерапевтические методы воздействия.
Консервативное лечение КД следует начинать с диеты, целью которой является предотвращение появления или борьба с уже имеющимися запорами.
Нестероидные противовоспалительные средства (НПВС). Следует отметить, что они эффективны как при назначении их per os, парентерально, местно, так и при применении в виде ректальных суппозиториев. При этом, следует учесть противопоказания и выбрать оптимальный препарат, способ и режим его дозирования. Длительность терапии НПВС зависит от степени выраженности болевого синдрома, вида КД (острая посттравматическая, варианты хронической формы синдрома) и составляет от пяти дней до трех недель (при переломах копчика со смещением).
В настоящее время конкурентом препаратов группы НПВС является препарат группы ингибиторов селективных активаторов нейрональных калиевых каналов – флупиртин. Флупиртин (катадолон) оказывает анальгетическое, миорелаксирующее и нейропротективное действие, воздействуя, тем самым, на три звена синдрома КД: болевой синдром, напряжение мышц тазового дна и повреждение крестцово-копчикового сплетения. При выявлении выраженного спазма глубоких мышц тазового дна определенное лечебное действие оказывает прием миорелаксантов (толперизон, тизанидин).
Оправданным является назначение препаратов в виде суппозиториев, обладающих венотонизирующим, противовоспалительным действием, так как при синдроме КД, вследствие напряжения мышц тазового дна, нарушается венозный отток из органов малого таза. Данные препараты широко применяются в проктологии. Механизм их действия направлен на уменьшение венозного застоя, улучшение микроциркуляции, местное противовоспалительное и анестезирующее действие. Так же они способствуют разрешению запоров, которые часто
осложняют течение КД.
Наибольшую эффективность в отношении симптоматического купирования болевого синдрома при КД представляют местные анестетики в комбинациях со стероидными противовоспалительными препаратами. Каждый специалист может выбрать свой способ введения данной группы препаратов, исходя из собственного опыта и навыков. Наиболее безопасной и простой, в исполнении, является пресакрально-копчиковой блокады, когда препарат (комбинация препаратов) вводится в область крестцово-копчикового сочленения и инфильтрирует мягкие ткани вокруг него. Данные методики весьма эффективно купируют болевой синдром, устраняют напряжение мышц тазового дна и местный воспалительный процесс (при применении стероидных противовоспалительных препаратов). Однако, чаще всего, эффект их носит временный характер и пациенты нуждаются в повторении процедуры в связи с возобновлением болевого синдрома.
Для лечения КД широко применяются физиотерапевтические процедуры: электрофорез с новокаином, фонофорез с гидрокортизоновой мазью, диатермия, парафиновые и озокеритовые аппликации, ультразвук, диадинамические токи.
Особую группу представляют пациенты с КД, вследствие травматических повреждений копчика. Данной категории пациентов запрещается присаживаться в течение 7 — 14 дней, после чего они постепенно возвращаются к привычному образу жизни, используя специальные вспомогательные средства: подушки для сидения, надувные круги и т.п. Спорным остается вопрос о целесообразности проведения закрытой репозиции копчика через прямую кишку. Смещение сегмента Co1 всегда сопровождается разрывом крестцово-копчиковой связки, которая, в норме, удерживает его в анатомическом положении относительно сегмента S5 крестца. Фрагмент копчика смещается под тягой прикрепляющихся к нему мышц тазового дна, которые, при данной патологии, находятся в состоянии тонического напряжения. Таким образом, после репонирования, свободный, лишенный фиксации фрагмент сместится под тягой мышц тазового дна сразу после вправления. Так же, данная методика опасна грозным осложнением, таким, как повреждение прямой кишки во время манипуляции.
Хирургические методы лечения. Условно, описанные методикиоперативного лечения можно разделить на две группы:
- операции на копчике;
- удаление нервных сплетений (ризотомия).
В литературе описаны методики ризотомии копчикового сплетения на уровне сегментов S4-S5 крестца, однако, данная методика не является общепринятой и применяется крайне редко. Это связано с тем, что в большинстве случаев кокцигэктомия позволяет, если не полностью, то хотя бы значительно купировать симптомы кокцигодинии, и при этом нет опасности дополнительной травматизации крестцово-копчикового нервного сплетения, что может привести к тяжелым последствиям (нарушение работы сфинктера прямой кишки).
Операции на копчике, в свою очередь, можно разделить на три подгруппы:
- остеосинтез поврежденных сегментов копчика;
- малоинвазивные операции на крестцово-копчиковом сочленении;
- кокцигэктомия.
Остеосинтез поврежденных сегментов копчика предложен у детей и подростков. Целью данных оперативных методик становится восстановление анатомической конфигурации и положения копчика с помощью остеосинтеза скобой с термомеханической памятью формы либо методом закрытой репозиции сегментов копчика с их последующей фиксацией капроновыми нитями к специальной шине.
Малоинвазивные операции на крестцово-копчиковом сочленении представлены удалением крестцово-копчикового диска методом радиочастотной абляции. Однако, этот метод лечения требует дальнейшей разработки и изучения.
В настоящее время наиболее распространенной методикой хирургического лечения КД остается кокцигэктомия. Существуют несколько подходов к удалению копчика. Принципиальным различием при этом является удаление копчика от Co1 к последнему копчиковому позвонку (антеградное удаление) или от последнего копчикового позвонка к Co1 (ретроградное удаление). В зависимости от методики кокцигэктомии различаются и доступы при данных операциях. Ретроградное удаление копчика производят из продольного доступа, расположенного параллельно межягодичной складке, который начинается в нескольких сантиметрах от отверстия прямой кишки. Этот доступ обширный, травматичный и опасен развитием многих послеоперационных осложнений, среди которых красным шрифтом можно выделить повреждение наружного сфинктера и адвентиции прямой кишки.
Азизов М.Ж. в 1987 году опубликовал статью, которая называлась «Удаление копчика по типу «разборки монетного столбика» при КД». Он описал антеградное удаление копчика от сегмента Co 1 к его верхушке. Этот метод получил общее признание среди коллег и пользуется популярностью и сегодня, дополняемый новыми этапами в операции, призванными улучшить конечный результат оперативного лечения. При антеградной кокцигэктомии доступ производят вблизи крестцово-копчикового сочленения, продольно или поперечно, исключая рассечение межъягодичной складки. Кокцигэктомия может быть выполнена как поднадкостнично, так и единым блоком с надкостницей. На первом этапе операции антеградной кокцигэктомии производят рассечение крестцово-копчиковой связки и дискэктомию сегмента S5-Co1. Затем, удаляют копчиковые позвонки, один за другим, начиная от Co1. На месте удаленного копчика образуется остаточная полость — прямокишечно-копчиковая ямка. В ней скапливается кровь и серозная жидкость, что становится причиной развития послеоперационных осложнений, таких как формирование гематомы, серомы, инфицирование полости с образованием абсцесса. С целью профилактики данных видов послеоперационных осложнений в свое время Хасанов Т.А. (1970), зашивая рану, вводил резиновый выпускник на 1-2 дня. Михайлишин В. И. в 1998 для пластики остаточной пострезекционной полости предложил использовать деэпителизированные кожные края операционной раны. Мурадьян В.Ю. в 2000 году описал метод удаления копчика с пластикой остаточной полости П-образным фасциально – связочным лоскутом. Безусловно, данные подходы к пластике прямокишечно-копчиковой ямки устраняют один из факторов возникновения осложнений – саму полость, однако, после кокцигэктомии прямокишечно-копчиковая связка, волокна которой вплетаются во внутренний сфинктер прямой кишки, остается без точки фиксации – последнего копчикового позвонка. В ГУ «Республиканский научно-практический центр травматологии и ортопедии» (Минск, Беларусь) разрабатываются методы закрытия прямокишечно-копчиковой полости с пластикой мышечно-связочного аппарата, с целью восстановления его целостности и имитации анатомической фиксации. Инфицирование операционной раны – довольно частое осложнение кокцигэктомии. В связи с этим мы рекомендуется всем пациентам после операции проводить антибиотикотерапию с профилактической целью (А.В. Бабкин, З.В. Егорова, 2012).
источник
Что делать, если болит копчик? Ответ на вопрос неоднозначен, так как все зависит от причины кокцигодинии. В тяжелых случаях придется лечь на операционный стол. Если заболевание только начало развиваться, лечить его можно с помощью физиопроцедур, массажной терапии, лекарственных препаратов и других способов, которые порекомендует врач. Все это купирует воспаление, уменьшит боль и вернет человека к привычной жизни.
Что делать при боли в копчике? Прежде чем ответить на данный вопрос, нужно выяснить причину дискомфорта. В зависимости от этого и будет зависеть лечение и выбор лечащего врача (проктолог, вертебролог, травматолог, гинеколог и т.д.).
Убрать неприятные ощущения в большинстве случаев возможно консервативными методами. Для этого прибегают к помощи:
- медикаментов;
- физиотерапевтических процедур;
- массажа;
- ЛФК.
Немаловажно следить за питанием, дополнительным приемом витаминов, хондропротекторов и правильно организовывать рабочее пространство.
Если терапия была подобрана верно, то в результате:
- устранятся боли;
- уйдет воспаление;
- придет в норму работа органов малого таза и функциональность нижних конечностей;
- повысится качество жизни.
к содержанию ↑
Лечение боли в копчике при помощи лекарственных средств используется повсеместно. Медикаменты назначаются в виде мазей, таблеток, уколов.
- Что делать, если очень болит копчик? Ликвидировать сильную боль копчика и унять воспалительный процесс помогут инъекции. Колют обычно Лидокаин с Новокаином, можно взять Гидрокортизон, Киналог. Новокаиновые блокады ставятся непосредственно в зону воспаления.
- При болях в копчике можно воспользоваться таблетированной формой препаратов, которые дают анальгетический эффект: Армадол, Седалгин.
- Также для лечения кокцигодинии часто выписывают препараты в виде Лирики и Тебантина. Они действуют как противовоспалительные и обезболивающие средства.
- Из-за сильных болей в копчике у больных появляются проблемы психологического характера, поэтому нелишним будет прописать нейропсихотропные препараты (Тизерцин, Аминазин, Левомепромазин и т.п.). Такие средства дают не только успокаивающий эффект, но и действуют как анальгетик. Можно взять что-то попроще, в виде настойки Пустырника, Барбовала или Валерианы.
- Не стоит забывать про нестероидные противовоспалительные средства. К ним относятся Напроксен, Ибупрофен, Диклофенак, Индометацин, Вольтарен, Мовалис, ингибиторы ЦОГ-2.
- Если патологическое состояние в зоне копчика сопровождается запором, целесообразно попринимать слабительные (средства в виде Глицелакса, Микролакса).
- Из миорелаксантов предпочтение отдают Сирдалуду и Мидокалму.
- Если в зоне копчика присутствует какая-либо рана, нагноение, то в обязательном порядке нужна антисептическая обработка этого места (Перекисью водорода, Хлоргексидином, Мирамистином).
- Помогут восстановить пораженную ткань в зоне копчика иммуностимуляторы (Иммунал или Тактивин).
Чем снять боль в копчике расскажет лечащий врач. Только специалист способен правильно дать назначение. Также, как и определиться с нужной дозировкой, длительностью приема.
Лечить больной копчик можно и при помощи народной медицины. А лучше всего будет дополнять ею основное лечение. Купировать болезненность поможет:
- Лавандовый раствор. Для приготовления берут стеклянную емкость, наполняют ее до половины сырьем и заливают водкой. Оставляют в темном месте на 14 дней. После целесообразно делать компрессы на то место, где присутствует воспаление.
- Пшеничные ростки. Их едят по 1 ст.л. в сутки. Состояние будет заметно улучшаться воспалительный процесс и боль из зоны копчика отступит.
- Растирание на основе меда (150 г), водки (70 мл) и редькового сока (300 мл). Данный состав убирает воспаление и обезболивает. Втирать нужно ежедневно на область копчика и крестца.
- Настойка на плодах шиповника. Настойку принимают внутрь по столовой ложке трижды в сутки. Раствор также снимает воспаление, выводит шлаки и токсины, укрепляет иммунитет.
- Настойка на ростках картофеля. Этим составом делают растирания и компрессы на области копчика.
- Медово-уксусный раствор. Смешивается равное количество и втирается в больное место.
- Валериана. Брать следует готовую настойку, наносить на марлю и прикладывать на копчиковую зону.
- Нанесение йода. После обработки йодом тело укутывается.
Можно греть копчик при болях? Этого делать нельзя, так как излишнее тепло может стать причиной увеличения воспаления и развития абсцесса.
Как избавиться от боли в копчике при помощи специальных упражнений? Чтобы ЛФК дала положительный результат, важно все делать правильно и учитывать имеющиеся противопоказания.
Выполнять упражнения можно в стоячем, лежачем и сидячем положении. Все зависит от стадии кокцигодинии и силы боли. Если степень довольно-таки серьезная, целесообразно стоять на четвереньках, лежать на боку.
Задача лечебной физкультуры при боли в копчике:
- расслабить мускулатуру;
- укрепить мышцы, связочный аппарат;
- убрать болевой синдром.
Имейте в виду, что тренировки не должны сопровождаться болью, если такое имеет место, то стоит прекратить занятия. Запрещено:
- Бегать.
- Прыгать.
- Скручиваться.
- Делать резкие движения.
В комплекс могут входить такие упражнения:
- Исходное положение на спине. Ноги вытянуты, ступни держат мяч. Сдавливать его следует до десяти секунд, после чего наступает расслабление. Между каждым подходом должно пройти 10-15 секунд.
- Теперь ноги разведите, коленные суставы незначительно согните. Руки касаются голеней. Пытайтесь свести колени, руки во время этого создают сопротивление. Всего сделайте около десяти повторений с перерывом в 7-10 секунд.
- Коленными суставами захватите мяч. Верхние конечности уложите на брюшном прессе. Сдавливайте несколько секунд мяч, живот не поднимайте.
- Поднимите нижние конечности, согнутые в коленях. Расставьте в стороны и поднимите тазовую часть. Задержитесь на 7-10 секунд, напрягите ягодичную мышцу.
- Подложите под поясницу свернутое полотенце или подушечку. Ноги держите вместе, руками придержите спину и поднимите нижние конечности вверх. Упражнение «Березка» может делаться с мячом и без него. Если атрибут используется, его целесообразно расположить между бедер.
- Прилягте на живот. Выполните гиперэкстензию или «Лодочку». Руки и ноги приподнимаются и удерживаются в воздухе на протяжении 7-12 секунд.
Упражнения с каждым разом могут усложняться, количество повторов целесообразно увеличивать.
Нельзя начинать лечебную физкультуру при болях в копчике, если у больного:
- повысилась температура тела;
- имеется онкология или туберкулез;
- присутствует повышенное АД;
- занятия сопровождаются сильной болью (резкой) или состояние ухудшается.
к содержанию ↑
Вылечить боль в копчике помогут физиотерапевтические процедуры. Они идут в комплексном лечении с применением медикаментов.
Делать могут процедуры в виде:
- дарсонвализации;
- лазеротерапии;
- ультразвука;
- ударно-волновой терапии;
- грязелечения;
- иглоукалывания;
- УВЧ;
- фонофореза;
- рефлексотерапии и пр.
Рассмотрим кратко каждый вид процедуры отдельно.
- При дарсонвализации идет воздействие высокочастотных токов. Человек ощущает спазмы в копчиковой зоне, вследствие этого идет расширение сосудов, становится лучше кровоток и микроциркуляция. Воспаление уменьшается, купируются боли.
- Под ультразвуком подразумевается воздействие на область копчика не более 7 см волны, которая проникает в ткань и способствует ускорению регенерации.
- Лазеротерапия — это воздействие на соответствующий орган незначительным лазерным лучом. У него имеется антибактериальный, противовоспалительный, обезболивающий эффект. Лазер способствует прогреванию мягкой ткани и сосудов и нервных волокон в области копчика, стимулирует и восстанавливает их.
- При УВЧ (электролечении) идет воздействие электрического поля ультравысоких частот. Такой тепловой эффект способствует улучшению кровотока, лимфодренажа, уменьшению воспаления в зоне копчика и боли.
- Парафинотерапия — это тепловая аппликация, усиливающая кровообращение в больной области и устраняющая спазмирование мускулатуры.
- При грязелечении человеку наносят на зону копчика и поясницы специальные лечебные грязи, которые улучшают состояние тканей. Технологию и вид процедуры определяет врач.
- На фонофорезе больному обрабатывают пораженную часть ультразвуковой волной. Параллельно с этим идет введение лекарств, которые дают в комплексе двойной эффект.
- Иглоукалывание подразумевает под собой введение особых игл в область поражения. Эффект после процедуры неплохой: боль и воспаление отступают, возобновляется двигательная активность (если присутствовали нарушения), нормализуется кровообращение.
- При рефлексотерапии специалист будет работать непосредственно с биопунктурными точками в зоне копчика. На них можно воздействовать пальцами точечно или при помощи иглоукалывания.
- Незаменима ударно-волновая терапия. Ее еще называют «внутренним массажем». Акустические импульсы определенных частот проникают в ткани и оказывают воздействие на проблемную зону.
к содержанию ↑
При болях в копчике незаменима массажная терапия. Массируют не только в самом месте, где болит, а и около этого места.
Противопоказан массаж при:
- онкологических болезнях;
- скачках артериального давления;
- температуре тела выше 37 градусов;
- нарушении целостности кожных покровов в области копчика;
- наличии воспаления в районе малого таза.
Если присутствует сильная боль в районе копчика, можно прибегнуть к самомассажу. Для этого сожмите руки в кулак и косточками проработайте место, которое беспокоит. Нужно давить, создавать вибрации, тереть и поглаживать. Не останавливайтесь в течение пяти минут. После четверть часа наступит облегчение.
Если массажем займется специалист, в его арсенале будет несколько методик, а именно:
- классическая массажная терапия;
- точечное воздействие;
- мануальная терапия (мануальный терапевт занимается вправлением копчика через область прямой кишки).
Хорошо, если массажист будет сочетать методики и плюс к этому нужно посещать физиотерапевтические процедуры.
Приведем пример техники, которую может выполнять массажист:
- Больного кладут на бок, ноги просят поджать к животу. При необходимости, если болевой порог высокий, делают обезболивающую инъекцию.
- Специалист полностью вводит указательный палец в район прямой кишки.
- Совершаются движения вперед-назад и по кругу. Таким образом зона копчика массируется, мускулатура расслабляется, идет обезболивающий эффект.
Чтобы массажист лучше чувствовал мышцы, больному следует напрячься. После четырех сеансов уже будет чувствоваться облегчение.
Если болит копчик, врач порекомендует не только употреблять лекарственные препараты и посещать физпроцедуры. Важно наладить питание. Если употреблять мало жидкой пищи, овощей и фруктов, то возникнет запор, что негативно повлияет на органы малого таза. Это будет существенной преградой во время восстановления копчиковой зоны. Если при опорожнении прямой кишки не будет проблем, боль уменьшится, выздоровление наступит скорее.
При болях в копчике (кокцигодинии) целесообразно употреблять в пищу:
- свежие фрукты и сухофрукты, овощи;
- крупы (в виде овсянки, пшенички, перловки, гречки);
- молочную и молочно-кислую продукцию (с минимальным процентом жирности);
- куриное мясо, индейку;
- морскую рыбу;
- отрубной хлеб;
- масла растительного происхождения.
Важно больше пить жидкости: негазированной воды, морсов, соков, компотов.
Исключите из рациона жирную рыбу и мясо, рис, все копченое и жареное. Минимизируйте потребление белого хлеба. Откажитесь от кофе, спиртного и крепкого чая.
Если имеется боль в копчиковой зоне и врач выявил, что проблема связана с костями и хрящевой тканью, то для наращивания хряща он выпишет препарат-хондропротектор.
После длительного приема этих средств функциональность позвоночника (копчика) улучшается, заболевание не будет прогрессировать.
Особое внимание уделяется насыщению организма витаминами. Нужно принимать витаминно-минеральные комплексы, в которые должен входить витамин Д, кальций, калий, магний, фосфор.
Чтобы снизить нагрузку на копчик, следует на стул класть специальные подушечки. Они снимают напряжение с крестцовой области. Бывают такие ортопедические приспособления круглые, прямоугольные или квадратные.
Если вы вынуждены долго сидеть, старайтесь потом больше двигаться (ходите, занимайтесь танцами или фитнесом, делайте зарядку). При длительной сидячей работе, делайте каждые полчаса перерывы. В этих промежутках делайте разминку.
Не стоит поднимать тяжести, нервничать.
Если консервативное лечение болей в районе копчика не дало результата или состояние человека крайне тяжелое, не обойтись без оперативного вмешательства.
- резекция копчика;
- устранение кистообразного нароста в копчиковой зоне;
- вскрытие в области копчика абсцесса;
- лечение остеомиелитов хирургическим путем;
- устранение атеромы в зоне копчика.
Показания к операции на копчике:
- болезненность в зоне копчика хронического характера, не поддающаяся лечению;
- пояснично-крестцовые остеохондрозы с сильным болевым синдромом;
- дефекты в тазовой области, которые препятствуют нормальной жизнедеятельности;
- наличие кисты, атеромы;
- имеющаяся неспецифическая подвижность копчика;
- смещения сегментов копчика;
- тяжелые вывихи в данной зоне;
- перелом копчиковой зоны (для женщин, которые хотят самостоятельно родить).
к содержанию ↑
Если своевременно не начать лечение кокцигодинии (болей копчика), есть опасность развития осложнений в виде:
- недержания мочи и кала (самопроизвольное опорожнение);
- проблем с потенцией (у мужчин);
- бесплодия, нарушения менструального цикла (у женщин);
- запоров;
- нарушения двигательной активности нижних конечностей.
к содержанию ↑
Боль в копчике убрать можно разными способами. Лучший эффект дадут несколько методов лечения в комплексе: медикаменты, физиотерапия, ЛФК, массаж, народная медицина. Не стоит затягивать с обращением в больницу, так как любое промедление приведет к прогрессированию патологии. В результате консервативное лечение будет бессильно.
источник
Методики гальванизации и лекарственного электрофореза. Гальванизация и лекарственный электрофорез области суставов
Положение больного сидя или лежа.
Расположение электродов поперечное: два электрода одинаковой площади в зависимости от размера суставов располагают на передней и задней поверхностях плечевого сустава (рис. 19, 1), на внутренней и наружной поверхностях локтевого сустава (рис. 19, 2), на сгибательной и разгибательной поверхностях лучезапястных суставов (рис. 19, 3), на ладонной и тыльной поверхностях кисти (рис. 19, 4), на передней поверхности бедра и ягодичной области тазобедренного сустава (рис. 19, 5), на наружной и внутренней поверхностях коленного (рис. 19, 6) и голеностопного (рис. 19, 7) суставов.
При множественном поражении суставов кистей и стоп можно применять двух-четырехкамерные гальванические ванны (описание методики см. выше). Сила тока при гальванизации составляет 15-20 мА, продолжительность — 20-30 мин, ежедневно или через день. На курс лечения назначают 15-20 процедур.
Лекарственное вещество вводят с одного или с обоих полюсов. При поражении двух симметричных суставов используют раздвоенные электроды от положительного и отрицательного полюсов, которые располагают с наружной и внутренней поверхности каждого сустава.
Положение больного лежа. Один электрод (рис. 20) площадью 100-150 см2 помещают в области нижнешейного и верхнегрудного отделов позвоночника и соединяют с положительным полюсом, другой электрод такой же площади — в области пояснично-крестцового отдела позвоночника и подключают к отрицательному полюсу.
Сила тока составляет 10-15 мА, продолжительность — 15-20 мин, процедуры проводят через день. На курс назначают до 15 процедур. Лекарственные вещества вводят с электрода, расположенного в шейногрудном отделе позвоночника.
Гальванизация и лекарственный электрофорез области плечевого сплетения (рис. 21). Положение больного сидя или лежа.
Существуют 2 способа наложения электродов. При продольном расположении — один электрод площадью 100-150 см2 помешают в надключичной области на стороне поражения и соединяют его с анодом при выраженном болевом синдроме, другой — на ладонь руки и подключают к катоду.
При поперечном расположении один электрод площадью 100-150 см2 помещают в надключичной области, другой такой же площади — над лопаткой слева или справа в зависимости от патологического процесса, поперечно первому электроду. Присоединение к полюсам такое же, как и при продольной методике. Силу тока назначают 10-15 мА, время воздействия — до 15-20 мин, проводят ежедневно или через день. На курс лечения необходимо 15-20 процедур. Лекарственное вещество вводят с электрода, расположенного в надключичной области.
Другой электрод такой же площади — в области наружного края икроножной мышцы той же стороны и присоединяют к другому полюсу; 2) поперечное расположение — электрод площадью 150-200 см2 помещают в пояеннчно-крестцовой области или в месте выхода нерва на больной стороне, другой электрод такой же площади — на передней поверхности бедра.
Подсоединение к полюсам проводится также, как и при продольной методике. Сила тока составляет 15-20 мА, продолжительность — 15-20 мин, при остром процессе процедуры лучше проводить ежедневно, при подостром — через день. На курс назначают до 15-20 процедур. Лекарственное вещество вводят с электрода, расположенного на месте выхода седалищного нерва под ягодицей.
Гальванизация и лекарственный электрофорез области бедренного, большеберцового и малоберцового нервов:
1. Область бедренного нерва (рис. 23). Положение больного лежа. Электрод площадью 200 см2 располагают в пояснично-крестцовой области и соединяют с одним полюсом (чаще катодом), другой такой же площади — на передней поверхности верхней трети бедра, подключают к другому полюсу (чаще аноду). Лекарственное вещество вводят с электрода, расположенного на бедре.
2. Область большеберцового нерва (рис. 24). Положение больного сидя или лежа. Электрод площадью 100 см2 помещают на задней поверхности верхней трети голени и подсоединяют к одному полюсу, второй такой же площади — на подошвенную поверхность стопы и соединяют с другим полюсом. От процедуры к процедуре полярность можно менять в зависимости от клиники заболевания (болевого синдрома, трофики тканей). Лекарственное вещество чаще вводят с электрода, расположенного на голени.
3. Область малоберцового нерва (рис. 25). Положение больного сидя или лежа. Один электрод 100 см2 располагают на наружной поверхности верхней трети голени и подключают к одному полюсу, другой такой же площади — на область тыльной поверхности стопы, соединяют с другим полюсом. Полярность можно менять как и при других методиках лечения заболеваний нервов. Лекарственное вещество вводят с электрода, расположенного в области голени.
Во всех трех методиках силу тока назначают до 10 мА, время воздействия — 10-20 мин. На курс назначают 12 — 15 процедур, проводимых ежедневно.
Боголюбов В.М., Васильева М.Ф., Воробьев М.Г.
источник
Кокцигодиния (боль в копчике). Лечение кокцигодинии
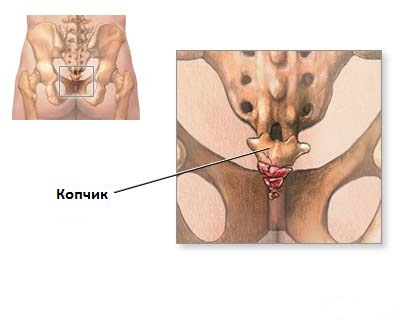
Копчик является самой нижней частью позвоночника. Представляет собой рудиментарный хвост и состоит из 3-5 маленьких костей. По сути это недоразвитые позвонки соединенные друг с другом. Первоначально предполагалось, что составные части копчика полностью сращены и лишены какой- либо мобильности по отношению друг к другу. Оказалось, что копчик не является единым целым костным образованием и существует очень небольшая амплитуда движений между составными частями за счет фиброзных соединений и связок. Копчик связан с крестцом рудиментарным диском и связками. Между крестцом и копчиком тоже есть ограниченный объем движений. Более частое наличие кокцигодении у женщин объясняют несколькими факторами: большая ротация таза и более широкий таз, что увеличивает риск травматизации копчика.
Симптоматика зависит от реальных причин возникновения болей в области копчика. Наиболее характерны для кокцигодинии следующие особенности:
- усиление боли при сидении, локальная болезненность в области копчика,
- усиление боли при переходе из положения, сидя в положение стоя,
- усиление боли при запорах и облегчение после дефекации.
До сих пор не понятно, какая анатомическая часть ответственна за появление болей. Во многих случаях, причину болей не удается установить (идиопатическая кокцигодиния). В основном, боль может быть вызвана травмой или избыточной нагрузкой на эту область, что вызывает незначительное смещение костей копчика и в результате появляется воспаление и боль.
Основные возможные причины кокцигодинии:
- Локальная травма. Падение на копчик может вызвать травматизацию связок самого копчика или зоны соединения с крестцом. Это наиболее частая причина кокцигодении.
- Роды. Во время родов голова ребенка, выходя из таза, оказывает давление на копчик и травмирует связки и иногда приводит к переломам копчика.
- Избыточное давление. Определенные виды деятельности, связанные с длительным давлением на копчик, например езда на лошади или длительное сидение на жесткой поверхности, могут привести к возникновению болей в копчике. В таких случаях боль, как правило, непостоянная. Но, если факторы воздействия сохраняются и не проводится лечение, то боль может стать хронической.
- Опухоль или инфекции. Крайне редко причиной болей в копчике могут быть инфекции или опухоли в области копчика, которые давят на копчик и вызывают болевые ощущения.
Диагноз кокцигодинии ставится на основании истории заболевания и физикального осмотра. Инструментальные методы обследования применяется в случаях, когда необходимо исключить другие возможные причины боли.
Физикальное обследование. Проводится ректальное и вагинальное обследование для того, чтобы пальпаторно определить возможное наличие опухоли, которая может быть причиной боли. Кроме того, необходима пальпация на наличие локальной болезненности копчика. Отсутствие боли при нажатии на копчик свидетельствует о том, что боль имеет другой генез (грыжа диска пояснично-крестцового отдела или остеохондроз). Из инструментальных методов исследования применяется рентгенография (рентгенография копчика и крестца позволяют увидеть наличие переломов или больших опухолей) и МРТ (позволяет диагностировать инфекции и опухоли). Как правило, КТ и сцинтиграфия не применяются, ввиду малоинформативности при этом синдроме.
Лечение кокцигодинии, как правило, консервативное и в основном местное.
Медикаментозное лечение. Нередко назначаются нестероидные противовоспалительные (НПВС) такие, как ибупрофен, напроксен, ингибиторы ЦОГ-2. Эти препараты помогают уменьшить воспаление в области копчика и, таким образом, уменьшить боль. При наличии запоров назначаются слабительные.
Применение специальных подушек в виде кольца или другой формы для того, чтобы предотвратить контакт копчика с поверхностью при сидении.
Физиотерапия. Ультразвук, электрофорез и другие процедуры помогают уменьшить воспалительный процесс.
Блокады. Местное введение анестетика вызывает обезболивание зоны копчика, а комбинация со стероидом (дексазон) снимает воспаление. Эффект обычно держится от 1 до 3 недель. В год рекомендуется делать не более трех блокад.
Мануальная терапия. Иногда применяются определенные методики воздействия на копчик. Но выполняться они должны только опытным мануальным терапевтом.
ЛФК. Помогает улучшить кровообращение в области копчика. Кроме того, физические нагрузки увеличивают выработку эндорфинов.
При стойком, резистентном болевом синдроме рекомендовано оперативное лечение. Хотя, с точки зрения техники, операция не сложная, но период восстановления достаточно длительный.
источник
Боли в копчике, или кокцигодиния – распространенный болевой синдром, основной причиной которого является защемление нерва, выходящего из копчиковой кости, образованной 4-5 сросшимися позвонками.
При этом боли в копчике следует отличать от близких по локализации болей в прямой кишке и анальном канале (аноректальной боли, или перианального болевого синдрома), а также от отраженных болей, источником которых являются внутренние органы.
Таким образом, прежде чем начать лечение боли в копчике, следует выяснить, является ли это анокопчиковым болевым синдромом, то есть локальной проблемой, или подлинную причину болей следует искать где-то еще.
Поскольку основной причиной боли в копчике является защемление нерва, простое применение обезболивающих и противовоспалительных средств оказывает лишь кратковременное симптоматическое действие. По-настоящему надежно устранить боли в копчике можно, только воздействуя на ее причину с помощью комплексной рефлексо- и физиотерапии, важной составляющего которой является ударно-волновая терапия.
Причины, по которым возникают боли в копчике, могут быть самыми различными, и все же первое место среди них занимает остеохондроз крестцового отдела и его осложнения. Это заболевание представляет собой дегенеративно-дистрофическое изменение межпозвонковых дисков, в результате которого они расплющиваются и усыхают. Это приводит к уменьшению зазоров между позвонками и защемлению нервных корешков. При длительном защемлении нервов возможно воспаление (крестцовый радикулит) и частичная атрофия нервных тканей с нарушением иннервации органов мочеполовой сферы и нижних конечностей.
Основная причина остеохондроза и связанных с ним болей – нарушение кровоснабжения и обменных процессов в позвоночнике, нередко на фоне избыточного веса, гиподинамии.
Другая распространенная причина боли в копчике – травма, как недавняя, так и застарелая (в первую очередь, ушиб).
Кроме того, боли в копчике нередко возникают на фоне отложения солей в области между крестцом и копчиком.
Одним из факторов, способствующих возникновению хронических болей в копчике являются нервные и психоэмоциональные стрессы, вызывающие комплексную неврологическую симптоматику.
Отраженные боли в копчике возникают при воспалительных заболеваниях органов мочеполовой сферы и прямой кишки, хронических запорах, после тяжелых родов, операций на заднем проходе.
В зависимости от причины кокцигодинии, боли в копчике могут быть интенсивными или тупыми, ноющими, покалывающими, жгучими, простреливающими, они могут отдавать в ногу и ягодицу, иметь постоянный характер или возникать внезапно.
В каждом из этих случаев необходимо проведение диагностики для выяснения причины боли, основным из методов которой является магнитно-резонансная томография.
Ударно-волновая терапия – это импульсное воздействие направленным потоком акустических волн. Инфразвуковые волны, свободно пройдя сквозь мягкие ткани, действуют непосредственно в области копчика, усиливая местное кровоснабжение, улучшая питание тканей и препятствуя дегенеративно-дистрофическим процессам. Таким образом, УВТ воздействует на причину болей в копчике, стимулируя естественные механизмы восстановления тканей позвоночника.
Благодаря применению ударно-волновой терапии устраняется воспаление и отек, снимаются мышечные спазмы, высвобождаются зажатые нервные корешки. В комплексе это позволяет достичь быстрого (уже за несколько сеансов) устранения боли в копчике и предупредить ее возобновление в будущем.
источник
Правила проведения электрофореза для детей и взрослых, преимущества и недостатки применения на дому. Электрофорез: суть процедуры, методики и техники проведения Как делают электрофорез с адреналином на лицо
Гальванизация – физиотерапевтический метод, при котором на тело пациента оказывается воздействие непрерывным электрическим током малой силы и напряжения.
Гальванический ток проникает в органы и ткани организма человека, стимулируя возникновение сложных физико-химических процессов.
Механизм действия гальванизации заключается в непрерывном воздействии электрического тока небольшой силы и напряженности на отдельные участки тела и кожных покровов пациента. При воздействии тока на организм человека в клетках изменяется баланс ионов, и происходят физические и химические трансформации.
Применение гальванизации приводит к таким эффектам:
Процедура гальванизации в физиотерапии может проводиться с различной дозировкой плотности, силы тока и по длительности воздействия. Для данного физиотерапевтического метода применяют ток невысокого напряжения (до 80 В) и незначительной силы (до 50 мА). Плотность тока варьируется от 0,01 мА/см2 до 0, 08 мА/см2.
Наиболее сильный ток применяют при терапевтическом воздействии на туловище и конечности (от 15 мА до 30 мА). При наложении электродов на область головы, лица, слизистых оболочек сила тока не превышает 5 мА.
Ток к телу пациента подводится при помощи электродов (свинцовые пластины толщиной до 1 мм, с влажной прокладкой, и подведенный к пластине шнур). Также электроды могут быть встроены в резервуар («ванночку»), применяемый для погружения в него части тела, требующей терапии. Гидрофильная прокладка и вода в резервуаре необходимы для предупреждения ожога кожных покровов пациента продуктами электролиза.

После закрепления электродов на теле пациента, или помещения части тела в «ванночку» запускается ток, и постепенно наращивается до достижения необходимых параметров. Процедура завершается постепенным уменьшением тока до его выключения.
Электроды могут быть наложены поперечно или продольно. Поперечное наложение способствует более эффективному воздействию на глубокорасположенные ткани. Электроды располагаются на противоположных участках тела, напротив друг друга. Продольное расположение обеспечивает воздействие на поверхностные участки тканей. Электроды накладываются на одну сторону тела.
При проведении процедуры необходимо принимать во внимание ощущения пациента. Нормальная реакция на ток проявляется в виде ощущения «ползающих мурашек», небольшого покалывания. Плотность тока необходимо снизить при возникновении ощущения жжения.
После проведения 5-7 сеансов гальванизации состояние пациента может ухудшиться. Данный эффект обозначает положительный эффект от проведенных процедур.
Длительность процедуры составляет от 15 минут (при общем воздействии) до 40 минут (при местном воздействии). Терапевтический курс состоит из 10-20 сеансов гальванизации. Рекомендовано проведение процедуры ежедневно или через день. Прохождение повторного курса возможно через месяц.
Гальванизация является эффективным методом терапии таких неврологических заболеваний:
Также гальванизация широко применяется в таких областях медицины:
- кардиология;
- гастроэнтерология;
- урология;
- пульмонология;
- стоматология;
- хирургия;
- эндокринология;
- ортопедия;
- гинекология;
- косметология;
- дерматология;
- офтальмология.
Перед началом процедуры кожа пациента должна быть очищена. При наличии повреждений кожных покровов данные участки необходимо обработать вазелином, и покрыть ватой, резиной или клеенкой.
Электроды накладываются продольно (воздействие на поверхностные ткани) и поперечно (влияние на глубокие тканы и органы). Возможно расположение поперечно-диагонально.
При проведении процедуры больной занимает сидячее или лежачее положение. Электроды крепятся при помощи лейкопластыря, бинта, или небольших емкостей с песком.
Существуют различные методы применения гальванизации:
Сочетание гальванизации с лекарственными средствами называется электрофорезом. Гальванический ток применяется для более результативного усвоения лекарственных препаратов организмом, и делает их воздействие эффективным и мягким.
Лекарственные растворы вводятся в организм через слизистые оболочки и кожные покровы под воздействием электрического поля. Наиболее эффективным является воздействие на волосяные фолликулы, протоки сальных желез, межклеточные промежутки и потовые железы.
В лекарственных препаратах, применяемых при электрофорезе, содержатся ионы (заряженные частицы), которые вводятся в организм различными электродами. Выбор электрода зависит от заряда ионов. Во время одной процедуры с разных точек воздействия могут вводиться различные вещества.
Процедура электрофореза является безболезненной, однако возможны дискомфортные ощущения в виде легкого покалывания в области наложения электродов.
Электрофорез может проводиться различными путями:
- Через кожные покровы – электроды размещаются на коже пациента.
- При помощи ванночек – в резервуар с встроенными электродами помещается раствор лекарственного вещества, и в данную «ванночку» помещается часть тела, требующая воздействия.
- Полостным методом – раствор лекарственного препарата вводится ректально или во влагалище. Электрод также вводится внутрь. С наружной части тела крепится электрод, имеющий другую полярность (применяется для терапии болезней толстого кишечника и органов малого таза).
- Внутритканевым методом – препарат вводится перорально, ингаляционно, внутривенно, электроды накладываются на пораженный орган или область (наиболее эффективно при болезнях органов дыхания).
В результате процедуры лекарственные вещества накапливаются в кожных покровах, и могут оставаться там от 12 часов до 20 суток. За счет этого обеспечивается более длительное воздействие препаратов, и медленное выведение их из организма.
Преимущество метода в том, что накопление лекарственного препарата происходит локально, не распространяя его на весь организм.
Концентрация лекарства в области применения в несколько раз превышает концентрацию при обычных способах ввода. Электрофорез позволяет ввести лекарства в области с нарушением микроциркуляции и кровообращения, куда обычно проникновение медпрепаратов затрудняется. Положительной чертой метода также является низкий уровень аллергических и побочных реакций.
Аппараты для гальванизации и электрофореза являются электронными выпрямителями переменного тока осветительной сети. Для проведения процедуры гальванизации применяются следующие приборы:
Аппарат для гальванизации и электрофореза ЭЛФОР
- индивидуальной непереносимости гальванического тока;
- наличии новообразований или подозрений на них;
- острых воспалительных заболеваниях;
- сердечно-сосудистые заболевания в тяжелой форме;
- острых гнойных заболеваниях;
- системных заболеваниях крови;
- выраженном атеросклерозе;
- экземе, дерматите;
- лихорадочных состояниях;
- заболеваниях кожных покровов;
- повреждениях кожи;
- нарушенной чувствительности кожи;
- во время беременности;
- при кахексии.
Физические факторы используются в комплексной терапии заболеваний периодонта при любой форме, степени тяжести, как при хроническом течении, так и в период обострения, во всех случаях — при отсутствии противопоказаний, обусловленных общим состоянием организма. Такими противопоказаниями к назначению физических методов лечения является:
Тяжелое состояние организма,
Наклонность к кровотечениям,
Резко выраженная сердечно-сосудистая, дыхательная недостаточность,
Нарушения функции печени и почек.
Физиотерапевтические процедуры оказывают многообразное действие на организм человека в целом и на периодонт в частности.
В результате их применения исчезают болевые синдромы, уменьшается активность воспалительных процессов, улучшайся трофика тканей, усиливаются репаративные процессы.
Большую роль играют вопросы совместимости и последовательности проведения процедур. В течение одного дня следует выполнять не более двух процедур. Нельзя назначать одновременно физиотерапевтические факторы антагонистического действия. Следовательно, физиотерапия требует квалифицированного и осторожного подхода.
Наибольшее распространение среди физических методов лечения получил электрофорез лекарственных веществ, так как он имеет ряд особенностей и преимуществ, выгодно отличающих его от других способов введения лекарственных веществ в организм:
1. вводится небольшое количество вещества (экономия последнего, менее выраженное общее воздействие на организм);
2. осуществляется медленное введение и выведение лекарственного вещества из организма, т. е. имеет место более продолжительное пребывание его в организме и более длительное терапевтическое действие;
3. создается депо действующего препарата;
4. введение лекарственного вещества производится в на более активной (ионной) форме;
5. имеет место сочетанное действие постоянного электрического тока и активной формы лекарственного вещества непосредственно в очаге поражения («электрофармакологический лечебный комплекс»);
6. повышается физиологическая активность тканей, что рассматривается как один из механизмов биостимулирующего действия гальванизации;
7. лекарства, вводимые в организм электрофорезом, значительно реже вызывают аллергические явления и побочные реакции, чем применяемые внутрь и парентерально (Улащик B.C., 1993).
Лекарственный электрофорез — сочетанное действие постоянного тока низкого напряжения (30-80 В) и небольшой силы (до 50 мА), и лекарственного вещества, введенного с его помощью в ткани.
Терапевтический эффект заключается в улучшении кровообращения, стимуляции лимфообращения, активации трофических процессов, увеличении в тканях АТФ и напряжения кислорода, повышении фагоцитарной активности лейкоцитов, активации ретикулоэндотелиальной системы, усилении выработки антител, повышении в крови свободных форм гормонов и усиленной их утилизации тканями, противовоспалительном и рассасывающем действии. Для проведения лекарственного электрофореза используются аппараты: Поток-1, ГР-2, ГЭ-5-03, АГН-32, АГП-33. Показанием к назначению лекарственного электрофореза служат практически все заболевания периодонта (кроме идиопатических и пародонтом).
Противопоказан лекарственный электрофорез при наличии новообразований, острых воспалительных и гнойных процессах (при отсутствии оттока экссудата и гноя), системных заболеваний крови, декомпенсации сердечно-сосудистой деятельности, резко выраженном атеросклерозе, нарушении целостности кожного покрова и слизистой оболочки рта, расстройстве чувствительности кожного покрова, индивидуальной непереносимости тока, токсических состояниях.
Для оказания рассасывающего, противовоспалительного и трофического действия при лечении катарального гингивита назначают электрофорез глюконата кальция, витаминов С и РР (1% растворы, методика поперечная; продолжительность — 20 мин; курс лечения — 10-15 процедур; сила тока 3-5 мА).
С целью оказания склерозирующего действия при гиперпластическом гингивите используют электрофорез гепарина, а также кальция и хлора из 10% раствора хлорида кальция. При хроническом генерализованном периодонтите с целью оказания противовоспалительного эффекта рационально накачать электрофорез 25% раствора террилитина, лизоцима (25 мг последнего растворяют в 15-20 мл физиологического раствора), ацетилсалициловой кислоты (10% водный раствор с добавлением 10% водного раствора бикарбоната натрия). При этом используют десневые электроды, силу тока — до 5 мА, длительность воздействия — 20 мин, курс лечения — 10-12 процедур. Препарат вводится с анода.
Электрофорез витамина С способствует нормализации проницаемости капилляров, улучшению физиологической деятельности системы соединительной ткани, витамина Р — уменьшению проницаемости сосудов, торможению действия гиалуронидазы, повышению прочности стенок капилляров, предотвращению разрушения аскорбиновой кислоты. Поэтому аскорбиновую кислоту и витамин Р вводят одновременно с катода.
Тиамин бромид улучшает периферическую иннервацию десны и стимулирует трофические процессы. Используется 2% раствор его с добавлением 1 % раствора тримекаина; вводится с анода.
Витамин В12 способствует регуляции белкового обмена при наличии сопутствующих заболеваний (язвенная болезнь желудка и двенадцатиперстной кишки, хронический гепатит, атеросклероз коронарных сосудов, заболевания ЦНС). 100-200 мкг препарата растворяют в 2 мл дистиллированной воды; вводят с катода.
Рассасывающее действие оказывает электрофорез лидазы (ронидазы). Применяются десневые электроды, методика — поперечная. Курс лечения 5-10 процедур; 0,1 г лидазы или 0,5 г ронидазы растворяют в 30 мл растворителя. Растворителем служит ацетатный буфер (рН — 5,2); вводится с анода.
Применяется электрофорез вазоактивных препаратов. Так, гливенол способствует повышению тонуса кровеносных сосудов, оказывает противовоспалительное действие, снижает проницаемость кровеносных сосудов; используется 2% раствор. Содержимое одной капсулы (400 мг) растворяют в 20 мл 25% раствора димексида (16 мл димексида + 4 мл дистиллированной воды); вводится с анода. Курс лечения — 10-12 процедур.
Для активации местного кровообращения используется 2% раствор трентала; вводится с катода; курс лечения — 10-12 процедур.
Электрофорез гепарина способствует нормализации тканевого газообмена, улучшению микроциркуляции, снижению активности гиалуронидазы; он оказывает антикоагулянтное, противогипоксическое, противоотечное, противовоспалительное действие, ускоряет репаративные процессы (1 флакон гепарина, с активностью 10000 ЕД растворяют в 30 мл дистиллированной воды; на 1 процедуру берут 5000 ЕД раствора; вводят с катода).
С целью гемостаза и ликвидации симптомов кровоточивости назначают электрофорез препаратов антифибринолитического действия: контрикала, трасилола, Е-аминокапроновой кислоты, 0,5 мл 5% раствора которой смешивают с 2 мл изотонического раствора хлорида натрия; вводят с анода. Курс лечения — 10 процедур.
Для стимуляции репаративных процессов используют 5% раствор хонсурида (1 флакон препарата растворяют в 1 мл 20% раствора димексида). Курс лечения — 10-12 процедур.
Электрофорез – это физиотерапевтическая процедура, основанная на одновременном воздействии на ткани организма электричества и лекарственного препарата. Электрический ток оказывает раздражающее действие на периферические нервные волокна, по которым импульсы распространяются к вегетативной нервной системе. Вводимое через неповреждённую кожу лекарство вступает во взаимодействие с клетками организма. Данный вариант физиолечения обеспечивает влияние фармакологического средства на весь организм благодаря равномерному поступлению активных веществ в кровь и лимфу.
Принцип действия электрофореза основан на полярности частиц. Под влиянием постоянного электрического тока молекулы действующего вещества двигаются вдоль траектории распространения электричества от одного электрода к другому. Некоторые препараты вводятся только с одного полюса, другие можно вводить с обоих. Для того чтобы правильно сделать электрофорез, необходимо строгое соблюдение алгоритма выполнения физиопроцедуры. Иначе не будет достигнут лечебный эффект.
Электрофорез через неповреждённую кожу проводится в двух вариантах. При первом варианте лекарственным средством смачивается прокладка, которая размещается на коже в месте наложения электрода. Существуют прокладки, изначально содержащие лекарственное вещество. Это значительно облегчает выполнение процедуры и удобно для тех, кто проводит электрофорез дома. Второй вариант выполнения отличается тем, что действующее вещество находится в растворе, которым заполняют специальную ёмкость, в нее помещают руки или ноги пациента. Этот метод позволяет вводить большее количество препарата, так как раствор соприкасается со значительной площадью кожи.
В медицинских учреждениях проводится электрофорез через слизистые оболочки. Полостные органы (желудок, мочевой пузырь, прямая кишка, влагалище) заполняют раствором лекарства. Этот способ позволяет воздействовать на всю массу целевого органа.
Электрофорез – такой же метод введения медикаментов, как и внутримышечные, внутривенные инъекции.
В организм проникает комплекс веществ, которые оказывают воздействие на обменные процессы в тканях. При наличии повышенной чувствительности или аллергической реакции в прошлом к компонентам медикаментозного средства их введение путём электрофореза противопоказано.
Стандартный электрод для электрофореза представлен металлической или тканевой пластиной. Для проведения процедуры в области шеи используют электроды в виде воротника. Если необходимо воздействие на небольшие участки тела (например, нос), то применяют электроды меньшего размера.
Прежде чем начать делать процедуру, медсестра обязана предупредить пациента об ощущениях, которые возникают во время её выполнения. Возможно возникновение ощущения жжения или покалывания. Если ощущения становятся острыми, появляется интенсивная боль, то может понадобиться изменение режима терапии или её прекращение. Правильно сделанная процедура сопровождается приятными ощущениями.
Существует важное правило. Электрофорез не проводится на участках с повреждённой кожей. Также нельзя его проводить при наличии родимых пятен или пигментных невусов на целевом участке.
Техника наложения электродов зависит от расположения и размеров области поражения, характера заболевания. Если предусмотрено поперечное расположение, то электроды накладывают на противоположных поверхностях тела (например, живот и спина). При продольном положении электроды располагаются на одной поверхности, но один несколько ближе к патологическому очагу, другой дальше. Этот способ подходит для воздействия на конечности, позвоночник. Длительность процедуры 15-30 минут.
Физиотерапия с использованием электрофореза проводится в основном аппаратами: «Поток-1», «ГР-2», «ГК-2», «Элфор», «Элфор-Проф». Эти приборы небольшие, поэтому возможно выполнение процедур в домашних условиях. Самостоятельное проведение процедур не рекомендуется, так как необходим контроль со стороны специально обученного сестринского персонала для правильности проведения.
В пульмонологии, хирургии и ортопедии распространена практика электрофореза с ферментными препаратами и гормонами. Одним из наиболее часто используемых ферментов является гиалуронидаза, которая выпускается под торговым названием «Лидаза». Кроме того, есть гиалуронидаза с добавлением специфических компонентов, которые обеспечивают более длительное действие − препарат «Лонгидаза».
Для того чтобы сделать возможным проникновение таких крупных молекул, как ферменты, через кожу, необходимо использование буферных растворов. Обычно с этой целью используют растворы кислот (для лидазы) или щелочей (для таких ферментов, как трипсин, химотрипсин). Также щёлочной буфер необходим для обеспечения эффективного электрофореза гормонов (например, гидрокортизона).
Для достижения большего эффекта применяются комбинированные средства. Например, препарат «Карипаин» является комплексом из папаина, химопапаина, коллагеназы, лизоцима, протеиназы и бромелайна. Используется при заболеваниях суставов (артриты, артрозы, контрактуры), позвоночника (грыжи, остеохондроз в области поясницы и шеи).
При болях в позвоночнике в неврологической практике используется электрофорез с новокаином. Буферных растворов для проведения этой процедуры не требуется. Возможно введение чистого препарата. Обычно используется 0,25-5% раствор.
В пульмонологии практикуют физиотерапевтическое лечение при острых в период реконвалесценции и хронических патологиях.
Важно! Применение каких-либо методов физиотерапии, в том числе электрофореза, в острую фазу заболевания категорически запрещается.
Во время выздоровления при пневмонии, обострениях хронических обструктивных заболеваний лёгких, бронхите используется электрофорез с эуфиллином, новокаином, лидазой.
Лекарственный электрофорез по методике Вермеля. Пациент находится в положении лёжа на животе. Один большой электрод располагают на спине между лопатками. Электроды с противоположными полюсами фиксируют в районе икроножных мышц.
Методика Щербака обычно применяется при патологии шейного или поясничного отделов позвоночника. На поясничную область накладывают обычный прямоугольный электрод. Второй в виде воротника оборачивается вокруг шеи и спускается на грудную клетку.
В комплексной терпи патологии тазобедренных суставов используют электрофорез трусиковой зоны по Щербаку. Один из электродов, как и в предыдущем варианте, на пояснице. Два других в проекции тазобедренных суставов на передней поверхности бедра.
К особым вариантам относят электрофорез лица, глаз, области ран, носа и области симпатических узлов. В гинекологической практике используют полостной электрофорез, при котором один из электродов расположен на поясничной области, а другой в полости влагалища. В проктологии и урологии возможно использование ректального электрода для лечения хронических воспалительных заболеваний околопрямокишечной клетчатки, мочевого пузыря, простаты.
В педиатрии электрофорез используют по тем же показаниям, что и для взрослых пациентов. Однако детский организм в большей степени, чем взрослый, состоит из воды, а, следовательно, из растворов электролитов. Кроме того, у ребёнка кожа обладает незначительным сопротивлением. Гальванический ток, используемый для электрофореза, оказывает более быстрое и выраженное воздействие. Поэтому в дозировании процедур применяется отдельная методика расчёта.
Перед проведением процедуры необходимо тщательно осмотреть ребёнка. Наличие диатеза, гнойничковых заболеваний, повреждений кожи – противопоказание для электрофореза. После процедуры необходимо обработать место наложения вазелином или детским кремом. Родители должны следить за состоянием и поведением своего ребёнка и в лечебном учреждении, и дома. Нарушение аппетита, сна, беспокойство или вялость указывают на возможные побочные действия самого электрофореза или препаратов, которые с его помощью вводятся.
Электрофорез – это процедура с использованием электрического тока. Несмотря на то что на электроды подаётся постоянный ток, в большинстве случаев аппарат подключается к сети с переменным током. Любые неисправности в приборе могут стать причиной электротравмы. Поэтому проведение электрофореза самостоятельно в домашних условиях не рекомендуется. При невозможности посещения лечебно-профилактических учреждений предпочтительнее обратиться в центры, которые предоставляют услуги выезда на дом.
Неправильно подобранная доза тока может послужить причиной ожога кожи. При появлении ощущения жжения или интенсивной боли процедуру прекращают. Аппарат выключается. Место ожога обрабатывают раствором перманганата калия или спиртовым раствором танина.
В кабинете, где проводится электрофорез, обязательно должна быть аптечка скорой помощи на случай возникновения анафилактического шока.
В ней находятся: раствор адреналина 0,1%, преднизолон или дексаметазон в ампулах, эуфиллин, противоаллергические препараты (диазолин, лоратадин), флакон с 0,9% раствором хлорида натрия, шприцы, системы, жгут. Персонал кабинета физиотерапии обязан уметь оказывать помощь при осложнениях аллергической природы.
Лекарственный электрофорез (синоним: ионофорез, ионтофорез, ионогальванизация, гальваноионотерапия, электроионотерапия) — сочетанное воздействие на организм гальваническим током и вводимыми с его помощью через кожу или слизистые оболочки лекарственными веществами. С 1953 г. в СССР принято пользоваться только термином «лекарственный электрофорез» для обозначения метода введения в организм при помощи гальванического тока не только ионов электролитных растворов, но и ассоциированных с ионами более крупных частиц и сложных молекул органических соединений.
Ионы лекарственных веществ при лекарственном электрофорезе, проникая преимущественно через выводные отверстия потовых и сальных желез, задерживаются в толще кожи под электродом. Из такого кожного депо ионы поступают в ток лимфы и крови постепенно. Благодаря этому создаются условия для более продолжительного воздействия лекарственного вещества на организм — одно из важных преимуществ электрофореза по сравнению с другими способами введения лекарственных препаратов. При лекарственном электрофорезе наблюдается не только стимуляция различных защитных физиологических реакций гальваническим током (см. Гальванизация), но и специфическое действие лекарственного вещества, обусловленное его фармакологическими особенностями.
В основе сложного механизма физиологического и терапевтического действия лекарственного электрофореза лежит комплексное раздражение рецепторного аппарата кожи гальваническим током и вводимыми посредством его ионами лекарственного вещества, передаваемое по нервным путям высшим вегетативным центрам головного мозга, а также фармакологическое действие лекарственного вещества, находящегося в электрически активном состоянии. Таким образом, при электрофорезе наряду с местными изменениями в тканях возникают генерализованные вегетативные рефлексы (по А. Е. Щербаку, общие ионные рефлексы). Ионные рефлексы универсальны: их можно вызывать с любого, даже небольшого, участка кожи с нормальной чувствительностью. Для получения терапевтического эффекта не обязательно располагать электроды в области пораженного органа или стремиться во всех случаях к созданию высокой концентрации лекарственных веществ в крови. В физиотерапевтической практике получили широкое применение внеочаговые способы электрофореза лекарственных веществ в виде общих кальций-, йод-, цинк-, магний-, салицил- и других ионных рефлексов. Лечебное значение имеют и очаговые воздействия, реализующиеся через рефлекторный механизм действия гальванического тока и введенного вещества, и изменения электроионного состояния тканей, находящихся под влиянием силовых линий электрического поля постоянного тока в интерполярном пространстве. При этом происходит локальное усиление крово- и лимфообращения, повышается местный обмен веществ, изменяется проницаемость гистогематических барьеров, что и обусловливает преимущественную резорбцию тканями протекающего через эту область лекарственного вещества после проникновения его из кожного депо в общий кровоток.
Показания . Электрофорез назначают при многих заболеваниях, в том числе тяжелых и длительно текущих, подлежащих лечению гальванизацией (см.) и различными лекарственными веществами. При назначении лекарственного электрофореза тех или иных препаратов необходимо учитывать как особенности их фармакологического действия, так и показания к применению этих препаратов при других способах их введения. Лекарственный электрофорез не следует противопоставлять другим методам лечения; его надо рассматривать как способ, расширяющий возможности применения многих лекарственных средств с терапевтической и профилактической целью при нервных, хирургических, внутренних, гинекологических болезнях, заболеваниях глаз, уха и др. Путем электрофореза можно вводить самые различные лекарственные вещества, если только установлена возможность перемещения их под действием постоянного тока (таблица).
| Вводимый ион или частица (применяемое вещество) | Концентрация раствора (%) | Полюс тока |
| Адреналин (хлористоводородный) | 0,1 | + |
| Аконитин (азотнокислый) | 0,001-0,002 | + |
| Акрихин | 1 | + |
| Алоэ (экстракт) | * | — |
| Антипирин (салицилат) | 1-10 | + |
| Аскорбиновая кислота | 5-10 | — |
| Атропин (сернокислый) | 0,1 | + |
| Ацетилхолин (хлористый) | 0,1 | + |
| Биомицин (солянокислый) | 0,5 | + |
| Бром (натрий или калий) | 1-10 | — |
| Витамин В1 (тиамин) | 2-5 | + |
| Гиалуронидаза | 0,5-1 г (в 1 % растворе новокаина) | + |
| Гистамин | 0,01 | + |
| Дикаин | 2-4 | + |
| Димедрол | 0,25-0,5 | + |
| Дионин | 0,1 | + |
| Йод (калий или натрий) | 1-10 | — |
| Кальций (хлористый) | 1-10 | + |
| Калий (хлористый) | 1-10 | + |
| Сульфотиофен (кислотный остаток; ихтиол) | 1-10 | — |
| Кодеин (фосфорнокислый) | 0,1-0,5 | + |
| Кокаин (хлористоводородный) | 0,1 | + |
| Кофеин (натрий-бензоат) | 1 (в 5% растворе соды) | — |
| Литий (салицилат и др., кроме карбоната) | 1-10 | + |
| Магний (сернокислая магнезия) | 1-10 | + |
| Медь (сульфат) | 1-2 | + |
| Морфин (солянокислый) | 0,1 | + |
| Никотиновая кислота | 1 | — |
| Новокаин (солянокислый) | 1-10 | + |
| Осарсол | 1 (в 0,5% растворе соды) | + |
| Папаверин (хлористоводородный) | 0,1 | + |
| ПАБК (новокаин) | 1-10 | + |
| ПАСК | 1-5 | — |
| Пенициллин (натриевая соль) | ** | — |
| Пилокарпин (солянокислый) | 0,1-1 | + |
| Платифиллин (кислый виннокаменнокислый) | 0,03 | + |
| Прозерин | 0,1 | + |
| Салициловая кислота (кислотный остаток; натрий) | 1-10 | — |
| Сальсолин (хлористоводородный) | 0,1 | + |
| Сера (гипосульфит) | 2-5 | — |
| Серебро (азотнокислое) | 1-2 | + |
| Синтомицин | 0,3 | + |
| Стрептомицин (хлоркальциевый) | *** | + |
| Стрептоцид (белый) | 0,8 (в 1% растворе соды) | — |
| Стрихнин (азотнокислый) | 0,1 | + |
| Сульфазол | 0,8 (в 1% растворе соды) | — |
| Сульфат (магнезия сернокислая) | 2-10 | — |
| Сульфит (гипосульфит натрия) | 2-2,5 | — |
| Террамицин (окситетрациклин, порошок) | *** | + |
| Туберкулин | 10-25 | + |
| Уротропин | 2-10 | + |
| Фосфорная кислота (радикал, натрий) | 2-5 | — |
| Фталазол | 0,8 | — |
| Хинин (двухлористоводородный) | 1 | + |
| Хлор (натрий) | 3-10 | — |
| Цинк (хлористый) | 0,1-2 | + |
| Эзерин (салицилат) | 0,1 | + |
| Эуфиллин | 2 | — |
| Эфедрин | 0,1 | + |
* Экстракт алоэ готовят из листьев, выдержанных 15 суток в темноте при t° 4-8°. Приготовляют кашицу и заливают дистиллированной водой (100 г массы на 300 мл воды), настаивают в течение часа при комнатной температуре, кипятят 2 мин., фильтруют и разливают в посуду по 50-200 мл. Бутылочки кипятят на водяной бане 15 мин. Экстракт хранят в темном месте.
** 600-1000 ЕД на 1 см 2 прокладки (по 5000-10 000 ЕД в I мл раствора).
*** Как и пенициллин.
**** 100 000-1 000 000 ЕД (в 0,1-1 г порошка) на прокладку (растворитель -физиологический раствор, 10-30 мл).
В зависимости от особенностей клинической картины, течения процесса и состояния организма назначают рефлекторно-сегментарные (см. Сегментарно-рефлекторная терапия), общие или местные процедуры электрофореза.
Противопоказания : новообразования, декомпенсация сердечной деятельности, острые воспалительные процессы, наклонность к кровотечению, некоторые формы экземы и дерматитов, индивидуальная непереносимость назначенного лекарственного вещества или гальванического тока.
Техника электрофореза . Для лекарственного электрофореза используют источники гальванического тока. Применяют металлические электроды, толстые матерчатые прокладки, соблюдая все правила проведения процедур и расположения электродов, как и при гальванизации. В отличие от гальванизации, на влажную прокладку под активным электродом накладывают смоченный приготовленным на дистиллированной воде раствором лекарственного вещества листок фильтровальной бумаги или кусочек вдвое сложенной марли — по размерам прокладки, а прокладку под индифферентным электродом смачивают теплой водой.
Процедуры проводятся при плотности тока в пределах от 0,01 до 0,1 мА/см 2 в зависимости от методики (чем больше площадь прокладки, тем меньшей плотностью тока следует пользоваться во избежание перераздражения и неблагоприятных реакций). Длительность процедуры 10-20 мин., реже 30 мин., при особой необходимости ее увеличивают до 40-60 мин. В течение курса лечения следует проводить в среднем 15 — 20 процедур, назначаемых ежедневно, через день или с другими интервалами при специальных методиках. При длительно текущих или рецидивирующих заболеваниях после одно-двухмесячного перерыва можно проводить повторно курсы лечения.
В практике, помимо местного применения, наиболее распространены следующие методики электрофореза лекарственных веществ.
Общие ионные рефлексы по Щербаку . Два электрода с прокладками площадью 120-140 см 2 каждая располагают поперечно или по диагонали, чаще на плече (рис. 3) или на бедре. Электроды посредством гибких изолированных проводов соединяют с источниками гальванического тока в соответствии с полярностью вводимых ионов. Обычно используют растворы хлористого кальция, йодистого калия, сернокислого цинка, бромистого натрия, сернокислого магния, салициловокислого натрия. Выше электродов накладывают резиновый бинт, чтобы вызвать легкую степень застойной гиперемии. Плотность тока постепенно увеличивают с 0,05 мА/см 2 до 0,15-0,2 мА/см 2 . Длительность процедуры 20 мин. После 10-й и 17-й минут делают одноминутный перерыв для уменьшения поляризационного сопротивления.
Рис. 3. Расположение электродов при вызывании общего ионного рефлекса:
1 и 2 — свинцовые пластинки с матерчатыми прокладками;
3 — изолированный провод;
4 — резиновый бинт.
Рис. 4. Расположение электродов при ионном воротнике.
Ионные воротники (кальциевый, йодистый, бромистый, салициловый, магниевый, новокаиновый, эуфиллиновый и др.). На воротниковую зону (шейные и два верхних грудных кожных сегмента) накладывают три слоя фильтровальной бумаги или марли площадью 1000 см 2 , смоченной в 50 мл раствора лекарственного вещества, приготовленного на дистиллированной воде (t° 38-39°). Поверх располагают прокладку такой же площади из фланели или бязи толщиной 1 см к металлический электрод. Другой электрод с прокладкой площадью 400 см 2 располагают в пояснично-крестцовой области (рис. 4). Матерчатые прокладки смачивают теплой водой (t° 38-39°). При помощи ионного воротника можно одновременно вводить кальций с анода и бром с катода (кальций-бромистый воротник), новокаин с анода и йод с катода (новокаин-йодистый воротник) и некоторые другие сочетания. В течение первых процедур ток постепенно увеличивают с 4-6 до 10 мА, а длительность сеанса — с 6 до 10 мин. При необходимости ток можно увеличить до 16 мА, а продолжительность процедуры — до 20 мин.
Рис. 5. Расположение электродов при верхнем и нижнем ионных поясах.
Ионные пояса (кальциевый, бромистый, йодистый, магниевый и др.). На уровне нижних грудных и верхних поясничных позвонков (при верхнем поясе) или на уровне нижних поясничных и крестцовых позвонков (при нижнем поясе) накладывают три слоя фильтровальной бумаги или марли площадью 1125 см 2 (15X75 см), смоченной в 50 мл раствора лекарственного вещества, приготовленного на дистиллированной воде (t° 38-39°). Сверху располагают матерчатую прокладку такой же площади толщиной 1 м и металлический электрод. Два индифферентных электрода с прокладками площадью 320 см 2 каждая располагают на передней поверхности верхней трети бедер при верхнем поясе или на задней поверхности бедер при нижнем поясе (рис. 5). Ток от 8 до 15 мА, продолжительность процедуры 8-10 мин., при необходимости ее увеличивают до 15-20 мин.
Рис. 6. Расположение электродов при общем электрофорезе.
Общий электрофорез по Вермелю . Активный электрод с фильтровальной бумагой на прокладке площадью 300 см 2 , смоченной раствором лекарственного вещества, располагают в межлопаточной области, а два индифферентных электрода с прокладками площадью по 150 см 2 помещают на задней поверхности голеней (рис. 6). Ток 10-30 мА, продолжительность процедуры 20-30 мин.
Глазнично-затылочный электрофорез по Бургиньону . Два активных электрода округлой формы диаметром 5 см с прокладками, смоченными раствором лекарственного вещества, накладывают в области глазницы поверх закрытых глаз; индифферентный электрод с прокладкой площадью 40-60 см 2 располагают на задней поверхности шеи. Ток до 4 мА, длительность процедуры до 30 мин.
Назальный электрофорез , предложенный Н. И. Гращенковым и Г. Н. Кассилем, заключается во введении в обе ноздри смоченных лекарственным веществом ватных тампонов на облуженных концах проводов или марлевых турундочек, концы которых укладывают поверх полоски клеенки над верхней губой, прикрывая активным электродом размером 2×3 см. Индифферентный электрод с прокладкой площадью 80 см 2 располагают на задней поверхности шеи.
Иногда применяют электрофорез лекарственных веществ с помощью четырех- или двухкамерных ванн. Ряд специальных методик электрофореза используют в отиатрии, офтальмологии, гинекологии, дерматологии. Электрофорез лекарственных веществ можно сочетать с индуктотермией (см.) и грязевыми аппликациями (см. Грязелечение).
Даже в небольшой поликлинике всегда можно найти кабинет для проведения физпроцедур. Но мало кто из среднестатистических пациентов владеет информацией обо всем спектре таких манипуляций, об их лечебных свойствах и пользе для здоровья. Многие даже скептически относятся к рекомендациям доктора заглянуть на физпроцедуры. И совершенно зря. Такое воздействие помогает в кратчайшие сроки справиться со многими нарушениями здоровья, сделать лечение более эффективным, предупредить осложнения и обострения хронических заболеваний. К самым популярным физпроцедурам можно, безусловно, отнести электрофорез, показания и противопоказания к проведению которого давайте рассмотрим, уточним, какая польза и вред могут быть человеку от таких процедур.
Электрофорез, как метод физиотерапевтического воздействия, подразумевает влияние на человеческий организм постоянных электрических импульсов, которые оказывают общий и местный терапевтический эффект. Такая процедура помогает ввести лекарственные средства через кожу, а также сквозь слизистые оболочки.
Электрофорез — польза и вред процедуры
Данный метод физиотерапии считается одним из наиболее популярных. Он оказывает ряд положительных эффектов на организм пациента. Такие процедуры позволяют понизить интенсивность воспалительных процессов, они оказывают мягкое противоотечное действие и неплохо устраняют болевой синдром. Также электрофорез способствует расслаблению повышенного мышечного тонуса и отлично успокаивает. Его проведение положительно сказывается на процессах микроциркуляции, активизирует регенеративные процессы в тканях и запускает синтез ряда биологически активных веществ, представленных витаминами, микроэлементами, гормонами и пр. Кроме всего прочего данная процедура положительно сказывается на состоянии иммунитета.
При проведении электрофореза лекарства проникают внутрь организма сквозь межклеточные пространства, а также через сальные и потовые железы, трансформируясь в положительные или отрицательные ионы. Большая часть медикамента задерживается в коже и в области подкожно-жировой клетчатки, проникая в кровоток лишь через сутки и более после такой процедуры. Благодаря этому электрофорез характеризуется пролонгированным действием.
Активные вещества при такой процедуре накапливаются в проблемном участке, ведь прокладку с медикаментом накладывают непосредственно на патологический очаг. Они существенно превышают дозировку, которую можно безопасно достичь при инъекционном или же пероральном введении. Лекарство минует пищеварительный тракт, благодаря чему не может вызвать большинства побочных эффектов.
Электрофорез проводится как часть комплексного лечения при коррекции многих заболеваний разных органов и систем. Его используют в терапевтической, неврологической, хирургической, гинекологической, травматологической, стоматологической и педиатрической практике. При этом процедуры могут проводиться неоднократно.
Так электрофорез помогает пациентам с недугами дыхательной системы, представленными , и .
Ним лечат разные ЛОР-заболевания, такие процедуры показаны пациентам с , и .
Электрофорез может использоваться для терапии многих недугов пищеварительного тракта: гастрита, язвенного поражения желудка либо двенадцатиперстной кишки, холецистита, панкреатита и колита.
Такие процедуры показаны и при болезнях сердца и сосудов. Так электрофорез часто назначают пациентам с гипертонией (первой и второй степени), гипотонией, атеросклерозом, стенокардией, варикозным расширением вен, мерцательной аритмией и эндартериитом.
Проведение электрофореза показано при ряде недугов мочеполовой системы, представленных пиелонефритом, циститом, простатитом, эндометриозом, андекситом и эндометритом. Такие процедуры поспособствуют лечению цервицита и вагинита.
Еще электрофорез может принести пользу при многих заболеваниях нервной системы. Ним лечат невриты и невралгии, радикулит и мигрень, неврозы и бессонницу. Такой метод физиотерапевтического воздействия поможет справиться с межпозвоночной грыжей, плекситом, последствиями травм головного либо спинного мозга, параличами и парезами, а также с ганглионевритом.
Электрофорез может использоваться для лечения пациентов с проблемами в деятельности опорно-двигательной системы. Его назначают больным остеохондрозом, остеоартрозом, артритами, полиартритами, спондилезом. Такие процедуры принесут положительный эффект при вывихах, переломах и контрактуре сустава.
Электрофорез иногда советуют и пациентам с недугами эндокринной системы, а именно с сахарным диабетом.
Такой метод физиотерапевтического воздействия способствует лечению многих кожных заболеваний, представленных акне (угревой сыпью), себореей, псориазом, дерматитом, фолликулитом и фурункулезом. Его советуют проводить для устранения трофических язв, пролежней, рубцов и последствий ожогов.
Есть данные, что электрофорез неплохо лечит глазные недуги. Его могут назначать пациентам с иридоциклитом, увеитом, конъюнктивитом, и блефаритом. Также такие процедуры показаны при кератите и атрофии зрительного нерва.
Электрофорез используется для коррекции стоматологических недугов. Его проведение поспособствует излечению стоматита, гингивита, пародонтита и пародонтоза.
Еще данный метод физиотерапии может помочь в коррекции ряда послеоперационных осложнений: ран и рубцов.
Электрофорез – вред процедуры
Электрофорез может нанести вред человеку в том случае, если применять его без докторского назначения, не придерживаясь врачебных рекомендаций и при наличии противопоказаний.
Электрофорез — противопоказания процедуры
Лекарственный электрофорез является довольно-таки универсальным и доступным методом физиотерапевтического лечения. Однако такая процедура имеет ряд противопоказаний к проведению. Так электрофорез не проводят при наличии у больного опухолей (разного месторасположения, происхождения и типа). Подобный метод воздействия противопоказан при сердечной недостаточности, при наличии искусственного водителя ритма (кардиостимулятора) и при нарушениях свертываемости крови. Электрофорез не проводят в том случае, если у пациента наблюдается острый воспалительный процесс и, если у него повышена температура тела. Такая процедура противопоказана больным с бронхиальной астмой, некоторыми кожными заболеваниями (дерматитом и экземой). Кроме того ее нельзя осуществлять при нарушении чувствительности кожных покровов, при механических повреждениях на участке наложения лекарственных прокладок (при ранках, порезах и ссадинах).
Само собой, электрофорез запрещен, если у пациента наблюдается непереносимость электрического тока либо аллергия на лекарственный препарат, который следует ввести при такой процедуре.
Что касается менструального кровотечения, то его нельзя рассматривать, как абсолютное противопоказание к данному методу физиотерапии. Однако во время менструации лучше не проводить процедуру на области матки и яичников.
Народное лечение болезней дыхательной системы
Электрофорез поможет справиться со многими самими разными нарушениями здоровья. Такая процедура часто рекомендована пациентам с недугами дыхательной системы. Им на помощь придут и средства народной медицины.
Так справиться со многими болезнями органов дыхания можно при помощи обыкновенной . Три столовых ложечки сухой травки заварите в термосе полулитром только вскипевшей воды. Настаивайте лекарство в течение полутора-двух часов, после процедите. Принимайте готовый настой по половинке стакана трижды-четырежды на день примерно за двадцать-тридцать минут до трапезы. Такое средство обладает антимикробными и противовоспалительными качествами, его советуют принимать при трахеите, бронхите и легочных болезнях.
Замечательными целебными качествами обладает лекарство на основе . Две столовых ложечки высушенного измельченного корня заварите полулитром прохладной, предварительно вскипяченной воды. Доведите средство до кипения и проварите на огне минимальной мощности в течение десяти минут. Принимайте готовый настой по четверти-трети стакана четыре-пять раз в день для коррекции трахеита и бронхита. Такое лекарство обладает выраженными противовоспалительными, противомикробными, обволакивающими, отхаркивающими, спазмолитическими и противоаллергическими качествами.
Справиться с недугами органов дыхания можно и при помощи молодых . Соберите молоденькие верхушки веточек с почками (также можно использовать незрелые шишки), измельчите их хорошенько. Тридцать грамм такого сырья заварите литром молока и проварите в течение десяти минут. Настаивайте лекарство в течение двух-трех часов, после процедите. Принимайте готовый настой по одному стакану трижды-четырежды в день. Лекарство можно подсластить медом.
Замечательный целебный эффект при болезнях органов дыхания дает прием настоя на основе . Столовую ложечку измельченного корня залейте стаканом холодной предварительно вскипяченной воды. Спустя час процедите настой, а растительное сырье отожмите. Подсластите готовый напиток медом и принимайте по одной-две столовых ложечки с интервалом в два часа. Такое средство поможет справиться с хроническими бронхитами, трахеитами, ларингитами, пневмонией и пр.
При воспалении легких можете приготовить лекарство на основе обычного . Подготовьте цельные зерна (с шелухой) в количестве одного стакана, промойте и переберите. Заварите такое сырье одним литром горячего молока и проварите на огне минимальной мощности в течение часа. Процедите готовое лекарство, подсластите его медом по вкусу и принимайте небольшими глотками на протяжении дня.
Еще при воспалении легких можно приготовить удивительный целебный бальзам. Сто грамм измельченной травки зверобоя заварите полулитром кипятка и проварите на огне минимальной мощности в течение получаса. Далее отставьте такое средство в сторону на час для настаивания. Готовый настой зверобоя процедите. Подготовьте полкилограмма листиков алоэ (выдержите их в холодильнике заранее в течение трех-пяти дней) и проверните их через мясорубку. Соедините массу из алоэ с настоем зверобоя, влейте в емкость полулитр белого виноградного вина и добавьте полкилограмма майского меда. Перемешайте хорошенько все компоненты, перелейте полученный бальзам в емкость из темного стекла и укупорьте пробкой. Настаивайте в течение шести-десяти дней в довольно прохладном месте. Принимайте готовое лекарство по чайной ложечке с интервалом в час на протяжении первых пяти дней, далее – по столовой ложечке с интервалом в три часа. Длительность такой терапии – один месяц.
Перед проведением электрофореза и перед использованием любых средств народной медицины стоит получить одобрение лечащего врача.
— Уважаемые наши читатели! Пожалуйста, выделите найденную опечатку и нажмите Ctrl+Enter. Напишите нам, что там не так.
— Оставьте, пожалуйста, свой комментарий ниже! Просим Вас! Нам важно знать Ваше мнение! Спасибо! Благодарим Вас!
источник






