Физиотерапия — одно из приоритетных направлений в современной медицине. В каждой области популярностью пользуется определённое число методик. В педиатрии часто назначается электрофорез с папаверином.
Этот способ лечения подразумевает действие одновременно электрического тока и лекарственного препарата. При этом средство поступает непосредственно к патологическому очагу, минуя естественные барьеры организма. Это позволяет обеспечить максимальный результат за небольшой промежуток времени и снизить вероятный вред от средства.
Пациента располагают в горизонтальном положении. Фильтровальную бумагу или марлю смачивают в лекарственном веществе, которое подходит по фармакологическим свойствам и способно распадаться на ионы. Полученную прокладку располагают на теле, накрывая её таким же по форме электродом. На последней должны иметься обозначения используемого препарата в виде первой буквы его названия.
Для процедуры требуется наличие генератора гальванического тока. Он снабжён электродами из металлического материала и специальными прокладками. Папаверин вводится с анода, так как наибольшую силу в нём имеют положительные ионы. При этом под катодом находится дистиллированная тёплая вода.
Дозировку лекарства и время воздействия высчитывают из расчёта, что количество препарата прямо пропорционально силе тока, продолжительности действия и размерам прокладок.
При этом учитывается процентное содержание активного вещества и наличие в растворе конкурирующих ионов. Также важно знать возраст пациента, его основное и сопутствующие заболевания.
Средняя величина плотности электрического потока — 0,01-0,1 мА/см². Чем больше площадь соприкосновения с телом, тем ниже устанавливается значение. Продолжительность сеанса от 10 до 20 минут, но по показаниям может продлеваться до 60 минут. Курс содержит от 15 до 20 процедур, кратность которых меняется в зависимости от переносимости пациентом тока. Лечение можно повторить спустя 60 дней после окончания предыдущего курса.
Электрофорез с папаверином не имеет возрастных ограничений. Он может проводиться и грудничкам, и пожилым людям. Но существует ряд противопоказаний, при которых лечение этим способом невозможно. К ним относятся:
- сердечная недостаточность;
- онкологические заболевания;
- воспаление в острой стадии;
- дерматиты и экзематозные поражения;
- аллергическая реакция на используемое лекарственное вещество;
- гиперчувствительность к гальваническому току;
- дерматологические инфекции;
- обострение бронхиальной астмы;
- лихорадка любой этиологии;
- недостаточность работы почек;
- патологии свёртывающей системы крови, в том числе гемофилия;
- гиперчувствительность кожи;
- присутствие кардиостимулятора или других электрических протезов;
- нарушение целостности кожи в местах соприкосновения с электродами.
Большинство противопоказаний относятся к относительным. При определённых условиях они могут быть устранены и процедура будет проведена. При этом менструация не относится к ситуациям, когда электрофорез невозможен, так как это естественный процесс в организме женщины. Но, при воздействии на органы малого таза, сеанс лучше отложить до завершения кровотечения.
В некоторых случаях после сеанса электрофореза могут возникать нежелательные эффекты. Они появляются по причине аллергической реакции на папаверин или гиперчувствительности к электрическому току. При этом у пациентов отмечается:
- зуд;
- высыпания;
- эритема;
- отёки;
- болезненность во время процедуры;
- местное повышение температуры тела.
При появлении неприятных явлений необходимо прекратить процедуры, принять антигистаминное средство и обратиться к врачу за подбором более подходящего метода физиотерапии.
Папаверин обладает спазмолитическим эффектом. Поэтому его назначают при наличии спазмов или гипертонусе мышц. Часто электрофорез с этим веществом рекомендуют детям с задержкой моторного развития. Процедуру нужно делать на той стороне тела, где отставание наиболее заметно.
Методика по Ратнеру помогает при патологии шейного отдела или головного мозга. Электрофорез таким способом проводят при детском церебральном параличе. Наложение электродов с папаверином на зону шеи проводят при наличии у ребёнка родовых травм.
У взрослых электрофорез с папаверином используется для лечения хронического гастрита в стадии ремиссии, а также при спазмах кишечника и двенадцатиперстной кишки. При гипертонусе сфинктеров мочевыделительной системы также поможет электрическое воздействие в сочетании с лекарственным препаратом. Если у пациента есть заболевание глаз, при котором возникает спазм сосудов с сопутствующим повышением давления, то эта физиотерапевтическая методика поможет облегчить состояние и снять основные симптомы.
Так как электрофорез показан не всем пациентам, были разработаны альтернативные методики. Из них наиболее близкая по действию — фонофорез. При этом лекарственное вещество также поступает через кожу, но при помощи ультразвуковых волн.
Противопоказаний к фонофорезу значительно меньше, но для него подходят не все лекарственные вещества. Многие из них разрушаются под действием ультразвука, из-за чего теряется терапевтическое воздействие. Поэтому при выборе физиотерапевтической методики стоит оценивать не только её безопасность для пациента, но и эффективность с учётом выбранного препарата.
Электрофорез позволяет веществам быстрее достигать патологического очага и более мощно воздействовать на него. Но его нельзя назначать самостоятельно из-за тонкостей в подборе лекарства, характеристик тока и возможных побочных эффектов. При правильном выполнении процедура отлично переносится и даёт выраженный положительный результат.
источник
Электрофорез – относится к физиотерапевтическим процедурам и больше других методов практикуется при разных заболеваниях у взрослых и детей. Во время процедуры на организм человека воздействуют электрические импульсы (постоянный ток), генерирующиеся специальным аппаратом и оказывающие терапевтический эффект на общем и местном уровнях. Одновременно осуществляется введение лекарственных препаратов через кожные покровы или слизистые оболочки.
Ведущий метод физиотерапии не был бы возможен без генератора непрерывного тока, который был создан физиком из Италии А. Вольта в 19 веке.
Первые разговоры об электроомосе, представляющем собой движение растворов через капилляры при воздействии электрического поля, имели место еще в 1809 г. Именно тогда ученый из Германии Фердинанд Рейс впервые упомянул об электрофорезе. Однако массового распространения его исследования не получили.
В 1926 году Арне Тиселиусом, шведским биохимиком, была описана первая трубка, необходимая для процедуры. Первый аппарат для электропроцедур был изобретен в 1936 году – ранее предложенные трубки трансформировались в более эффективные узкие ячейки, а чуть позже заменились на секции из стекла. Многолетние исследования, проводимые на лошадиной сыворотке, позволили раскрыть механизм действия электрофореза: молекулы, имеющие электрический заряд, под влиянием электротока в жидкой среде перемещаются в противоположную заряженному электроду зону.
Электрофорез выполняется с использованием разных аппаратов, но самым известным является «Поток», который более 50 лет применяется в физиотерапии. Строение аппарата простое: отверстия для электродов, имеющие маркировку + и -, кнопки для определения времени процедуры и регулятор силы тока.
Аппараты нового образца оснащаются цифровыми индикаторами и дисплеем («Элфор», «Элфор Проф» и др.)
- Снижение выраженности воспалительного процесса;
- Устранение отеков;
- Уменьшение болевого синдрома;
- Стимуляция выработки веществ с биологической активностью;
- Расслабление мышц с устранением повышенного тонуса;
- Успокаивающий эффект на ЦНС;
- Улучшение микроциркуляции крови;
- Ускорение регенерации тканей;
- Активация защитных сил.
Действие электрического тока приводит к тому, что лекарственный препарат преобразуется в ионы, имеющие электрический заряд, которые и проникают в кожу. Именно в коже остается основная часть препарата, чуть меньшая часть через лимфу и кровь транспортируется по всему организму.
Ионы с разным зарядом по-разному действуют на организм. Так, отрицательно заряженные ионы оказывают:
- секреторное воздействие, т.е. влияют на выработку веществ с биологической активностью и попаданию их в кровоток;
- расслабляющее действие в отношении гладкой мышечной ткани;
- сосудорасширяющий эффект;
- нормализующее действие на обмен веществ.
Ионы с положительным зарядом оказывают противоотечное, противовоспалительное, успокаивающее и обезболивающее действие.
Участки кожи, участвующие в транспортировке лекарства:
- выводные протоки потных и сальных желез;
- межклеточные области;
- волосяные фолликулы.
Эффективность элетрофореза напрямую зависит от полноты всасывания лекарственного средства, на которую оказывают влияние следующие факторы:
- возраст человека;
- сила подаваемого тока;
- свойства растворителя, в котором растворяют лекарство;
- концентрация и доза препарата;
- размер иона и его заряд;
- место постановки электродов;
- длительность процедуры;
- индивидуальные особенности организма, такие как переносимость и восприимчивость процедуры.
Электрофорез проводится в физиотерапевтическом кабинете, медицинским работником. Существуют аппараты для домашнего применения, для каждого из которых разрабатывается инструкция, которую следует строго соблюдать.
Классический чрезкожный метод. Медсестра осматривает участки тела, на которые будут поставлены электроды – кожа должна быть здоровой, без родинок, повреждений и воспалительных элементов. На одну прокладку, которая представляет собой стерильную марлю, наносят заранее подготовленный основной лекарственный препарат, на вторую, аналогичную, наносят другое лекарство, чаще всего 2 % эуфиллин, который улучшает кровообращение, расслабляет гладкие мышцы и оказывает легкий обезболивающий эффект. Первая прокладка подсоединяется к плюсу, а вторая — к минусу.
После подготовки прокладки накладывают на кожу, крепят к ним электроды и фиксируют грузом либо эластичными бинтами, после чего включают аппарат.
Сила тока и время процедуры подбираются индивидуально. Медсестра понемногу прибавляет ток во время процедуры и спрашивает, как пациент себя чувствует. Нормальные ощущения – это легкое покалывание в месте крепления электродов. А вот жжение, зуд и боль являются сигналом к немедленному прекращению процедуры.
Среднее время процедуры – 10-15 минут. Меньшей продолжительностью отличаются процедуры для маленьких детей. Длительность курса – 10-20 процедур, которые проводятся ежедневно или через день.
- Ванночковый. Лекарственное средство и раствор наливают в ванночку со встроенными электродами. После подготовки пациент погружает в ванночку пораженную часть тела.
- Полостной. Раствор с препаратом вводится в полость (влагалище, прямая кишка) и один из электродов подводится в эту же полость. Второй электрод крепят на коже. Применяют при заболеваниях толстого кишечника и органов малого таза.
- Внутритканевой. Лекарство вводится традиционным способом, например, внутривенно либо перорально, а электроды накладывают на проекцию пораженного органа. Особенно эффективно такое введение при патологиях органов дыхания (бронхит, трахеит).
- Введение не сопровождается болью;
- Малая концентрация лекарственного вещества в растворе (до 10 %), которой достаточно для оказания высокого терапевтического эффекта;
- Введение препарата прямо в очаг воспаления;
- Минимум побочных и аллергических реакций;
- Длительный терапевтический эффект введенного препарата (до 20 дней);
- Минуется классический путь прохождения препаратов через ЖКТ при пероральном приеме, а значит, увеличивается биодоступность лекарственных средств.
- Далеко не все препараты можно вводить в организм при помощи электрофореза;
- Сама процедура имеет ряд строгих противопоказаний.
В зависимости от заряда препарат вводится через положительный или отрицательный полюс. При проведении процедуры допустимо использование только тех препаратов, которые проникают через кожу. Каждое лекарство имеет свои показания и оказывает определенный терапевтический эффект. Рассмотрим основные препараты, применяемые при электрофорезе:
| Название препарата | Показания | Терапевтический эффект |
| Атропин |
| Уменьшается секреция желез и снижается тонус гладкой мышечной ткани. Устраняется боль. |
| Кальций |
Электрофорез с кальцием хлоридом назначается при нарушении свертываемости крови. | Противоаллергическое, кровеостанавливающее и противовоспалительное действие. Восполнение недостатка кальция. |
| Эуфиллин | Электрофорез с эуфиллином показан при:
| Уменьшение спазма гладких мышц, снижение артериального давления, улучшение кровообращения и устранение бронхоспазма. Устранение болевого синдрома. |
| Витамин В1 |
| Противовоспалительный, анальгезирующий и противоаллергический эффект. Нормализация обмена веществ и работы указанных органов и систем. |
| Карипазим |
| Размягчение хрящевой ткани межпозвоночных дисков. Рубцевание поврежденных коллагеновых волокон и восстановление их упругости. Противовоспалительное действие. |
| Димедрол |
| Успокаивающее, снотворное, обезболивающее и противоаллергическое действие. Расслабление гладкой мускулатуры. |
| Лидаза | Электрофорез с лидазой проводится при:
| Расщепление гиалуроновой кислоты, которая участвует в формировании рубцов. Уменьшение отечности тканей и замедление механизма формирования контрактур. |
| Магний |
| Нормализация сердечного ритма, работы нервной системы и костно-мышечного аппарата. |
| Мумие |
| Более 80 биологически активных веществ оказывают комплексное воздействие на организм, включая регенерирующее, противовоспалительное и др. |
| Папаверин | Состояния, которые сопровождаются спазмами (спазм мочевыводящих путей, бронхоспазм и др.). | Устранение мышечного спазма, тонуса гладкой мышечной ткани внутренних органов. Сосудорасширяющий эффект. Снижение артериального давления. |
| Алоэ |
| Ускорение процессов регенерации тканей. Стимуляция иммунитета на местном уровне. Выраженный противовоспалительный эффект. |
| Новокаин | Болевой синдром, сопровождающий заболевания. | Местное обезболивающее действие. |
| Йод |
| Противовоспалительный эффект. Угнетение роста патогенных бактерий. Снижение уровня холестерина. |
| Ампициллин |
| Бактерицидное действие на широкий перечень инфекционных возбудителей. |
| Никотиновая кислота |
| Сосудорасширяющий эффект. Улучшение кровообращения. Уменьшения уровня холестерина крови. |
| Стрептоцид |
| Угнетение роста патогенной флоры. |
| Гепарин |
| Разжижение крови. Противовоспалительное и противоотечное действие. Улучшение микроциркуляции. |
| Гумизоль |
| Выраженное адаптогенное действие. Противовоспалите льный и обезболивающий эффекты. Повышение неспецифической резистентности организма. |
Следующие препараты можно вводить как с анода, так и с катода):
Проще перечислить противопоказания к лечению, поскольку процедура показана при большинстве распространенных заболеваний практически всех органов и систем. Однако отсутствие массового применения доступной процедуры и интереса больных объясняется несколькими факторами:
- не всегда врачи предлагают пациентам данный метод вспомогательного лечения;
- поскольку процедуры проводят в физиотерапевтическом кабинете, то курс лечения является обременительным для некоторых пациентов;
- не все люди доверяют подобным процедурам и относятся к ним с осторожностью.
Показания для процедуры у маленьких детей до 1 года:
- гипер- или гипотонус мышц;
- неврологические нарушения незначительной степени выраженности;
- заболевания опорно-двигательного аппарата (в т.ч. дисплазия и незрелость тазобедренных суставов);
- диатез;
- ожоги;
- заболевания ЛОР-органов.
Как и для любой другой физиопроцедуры, для электрофореза характерны показания и противопоказания. Противопоказания разделяют на абсолютные, при которых процедура запрещена, и относительные, при которых решение о возможности физиолечения принимает врач.
Электрофорез не проводится в острой стадии заболевания или при обострении хронических патологий – это абсолютное противопоказание для всех пациентов.
| Противопоказания | |
| Абсолютные | Относительные |
|
|
Даже при отсутствии прямых противопоказаний к процедуре врач всегда взвешивает все «за и против», оценивает общее состояние физического и психического здоровья перед тем, как назначить физиотерапевтическое лечение.
Если полностью соблюдается техника проведения процедуры, никаких побочных эффектов не возникает. Возможно развитие аллергических реакций на препарат, используемый для лечения. Часто на месте наложения прокладки остается гиперемия, которая быстро проходит после снятия электродов.
источник
Негативные симптомы, вызванные спазмами, хорошо всем известны – это и головная боль, и боль в животе, и даже такое опасное состояние, как артериальная гипертензия. Особенно плохо, когда спазмам подвергаются кровеносные сосуды. Естественно, что медики давно стремились получить препарат, эффективно защищающий организм человека от спазмов. И такой препарат на самом деле существует – это знакомый многим Папаверин. Разумеется, описание препарата можно прочитать в инструкции, но многим читателям, наверняка хотелось бы узнать, от чего Папаверин, и в чем заключается его принцип действия.
Препарат относится к числу самых старых применяемых в медицине лекарственных средств. Его открытию мир обязан усилиям немецкого химика Георга Мерка в середине 19 в.
Название «папаверин» происходит от латинского слова papaver – «мак». И это не случайно, поскольку впервые препарат был действительно получен из опия, который в значительных количествах содержится в маке. По своей структуре препарат является опиумным алкалоидом, производным изохинолина. Впрочем, в отличие от других алкалоидов, препарат практически не оказывает влияние на центральную нервную систему. По крайней мере, пока речь идет о терапевтических дозах.
Главное направление действия Папаверина – спазмолитическое. Обусловлено оно сложными химическими превращениями в организме. Прежде всего, препарат ингибирует синтез фосфодиэстеразы, что, в свою очередь, приводит к накоплению в клетке циклического аденозинмонофосфата. В конечном итоге происходит снижение в мышечной ткани количества ионов кальция, которые необходимы мышцам для сократительной деятельности. Таким образом, препарат способствует тому, что понижается тонус мышечных волокон и наступает фаза их расслабления. А ведь патологическое сокращение мышечных волокон и является основной причиной спазма.
Стоит обратить внимание на то, что средство проявляет свою активность исключительно в отношении гладкой мускулатуры. Это очень важное обстоятельство. Ведь гладкая мускулатура – это мускулатура, заведующая сокращениями внутренних органов (прежде всего, это органы дыхания, желудочно-кишечный тракт, мочеполовая система), а также кровеносных сосудов. Мускулатура, относящаяся к категории скелетной, а также сердечная мышца имеют совсем другой тип строения. Эти мышцы называются поперечно-полосатыми. И на этот тип мышц препарат не действует. Таким образом, препарат можно спокойно использовать без всякого риска того, что он повлияет на сократительную способность миокарда. Хотя определенное влияние на работу сердца препарат все же оказывает, но оно не связано именно с воздействием на мышцу сердца. В больших дозах препарат уменьшает проводимость нервных сигналов в миокарде и снижает возбуждаемость сердечной мышцы.
Кроме того, действие Папаверина является всего лишь расслабляющим. Он не приводит к параличу мышц, и они могут реагировать на сигналы, исходящие от нервной системы. Чем опасны спазмы внутренних органов? При спазмах нарушается их нормальное функционирование. Например, спазм кишечника задерживает продвижение по нему пищевых масс, спазм мочеточника приводит к задержке мочи и переполнению мочевого пузыря, спазм желчевыводящих путей и желчного пузыря – к задержке желчи и нарушению пищеварения. Но наиболее опасен спазм сосудов. При данном явлении повышается давление, кровь не может нормально циркулировать по тканям. В результате возникает их гипоксия. Не менее опасен и спазм бронхов, при котором организм также испытывает недостаток кислорода, который не может проникнуть в легкие.
Однако само по себе нарушение работоспособности внутренних органов – это далеко не единственное негативное последствие спазма. Нередким спутником спазма является боль. Она возникает из-за сдавливания различных тканей, нервов, а также затруднения циркуляции различных субстанций в организме. Например, вызванное спазмом кишечника скопление в нем газов может приводить к сильному давлению на стенки кишечника и вызывать у пациента нестерпимую боль. Следует иметь в виду, что прием анальгетиков во многих случаях опасен, так как он скрывает саму боль, однако не воздействуют на ее непосредственную причину – спазм. В результате состояние человека может ухудшиться, а после того, как пройдет действие анальгетика, боль вернется с новой силой.
Помимо спазмолитического, препарат демонстрирует и ряд других эффектов:
- анестезирующий,
- седативный,
- гипотонический.
В принципе, большая часть этих эффектов является производной от спазмолитического действия Папаверина. Гипотоническое действие связано с расслаблением гладкой мускулатуры сосудов, благодаря чему просвет сосудов расширяется. И, как следствие, увеличивается кровоток в артериях, в том числе, расположенных в головном мозге. Что касается обезболивающего действия, то следует помнить о том, что боль зачастую бывает вызвана спазмом определенных мышц. Убирая этот спазм, препарат снимает и боль. Тем не менее, данные эффекты являются вторичными. Папаверин не относится к числу препаратов, обладающих выраженным гипотоническим эффектом, а это значит, что при лечении гипертонии он, как правило, применяется в комплексе с гипотензивными препаратами.
То же можно сказать и об обезболивающих свойствах Папаверина. Хотя его достоинством в данном плане является то, что он может снимать причину самой боли, а не только боль, тем не менее, в отличие от анестетиков, папаверин может помочь лишь в случае болей, вызванных спазмом мышц гладкой мускулатуры или сосудов, а в других случаях его применение будет бессмысленно. Таким образом, обезболивающее действие Папаверина нельзя считать универсальным.
Кроме того, был установлен определенный седативный эффект, связанный с применением Папаверина. Однако он также проявляется в основном в больших дозах.
Абсорбция Папаверина различается в зависимости от лекарственной формы и составляет в среднем чуть более 54%. Препарат хорошо распределяется во всех тканях организма. Период полувывода составляет от получаса до 2 часов. Метаболизируется в печени и выводится через почки. Может быть удален из организма при помощи гемодиализа.
Препарат можно приобрести в аптеках без рецепта, он выпускается различными фармацевтическими компаниями. В российских аптеках доступен препарат от российских и белорусских производителей.
В продаже можно встретить три лекарственные формы Папаверина. Каждая из них имеет отличия по своему назначению. Это:
- таблетки,
- раствор для инъекций,
- ректальные свечи.
Таблетки Папаверина имеют горький вкус и выпускаются в двух дозировках – 10 и 40 мг. Первая из них предназначена для лечения детей, вторая больше подходит взрослым.
Вспомогательные вещества, входящие в состав таблеток, могут меняться в зависимости от производителя. Обычно это следующие соединения:
Суппозитории, помимо действующего вещества, содержат твердые жиры и стеарины, которые плавятся при температуре человеческого тела, а также эмульгаторы.
Ректальные суппозитории (свечи) имеют дозировку в 40 мг действующего вещества.
Раствор для инъекций выпускается в ампулах объемом 2 мл и имеет концентрацию действующего вещества в 2 %. Это означает, что в 1 мл раствора содержится 20 мг Папаверина, а в ампуле – 40 мг. В целом же жидкость в ампулах представляет собой раствор хлорида натрия. Также в растворе могут присутствовать метионин и эдетат динатрия.
Цена на препарат зависит от формы выпуска. Упаковку таблеток количеством в 10 штук можно приобрести всего за 20 р. Упаковка из 10 ампул стоит 50 р.
Препарат в таблетках и раствор рекомендуется хранить при комнатной температуре (не выше +25 °С) и в защищенном от света месте. А вот суппозитории следует хранить в холодильнике (при температуре +5-8 °С), так как в противном случае они могут расплавиться.
Препарат пользуются популярностью, и его производят многие компании. Существует ряд препаратов, содержащих в качестве основного компонента папаверин. Такие препараты называются структурными аналогами. Есть препараты, содержащие папаверин, однако, помимо этого, имеющие в составе и другие действующие компоненты, например, Папазол, Андипал, Теодибаверин.
Существует и ряд других препаратов, основанных на других веществах со спазмолитическим действием. Среди этих соединений стоит отметить дротаверин – вещество, производное папаверина.
По многим параметрам специалисты отдают предпочтение дротаверину. Это более современное вещество, также обладающее спазмолитической активностью. Дротаверин имеет практически аналогичный папаверину спектр показаний. А вот количество побочных эффектов у дротаверина меньше, больше и эффективность препарата. Именно поэтому врачи чаще всего назначают в качестве спазмолитического средства дротаверин.
Тем не менее, папаверин до сих пор еще используется в клинической практике, причем достаточно широко. Причина этого заключается в нескольких вещах. Во-первых, он является более испытанным и проверенным препаратом. Стоит упомянуть, что он используется почти в течение полутора веков – мало какой препарат может похвастаться столь долгим сроком службы. Поэтому многим врачам он кажется более привычным и надежным препаратом, от которого трудно отказаться. Кроме того, нельзя сбрасывать со счетов и несколько меньшую цену папаверина по сравнению с аналогами.
Но есть и несколько более важная причина. Принято считать, что действие папаверина несколько более быстрое, чем у дротаверина. Поэтому он больше подходит для купирования острых спазмов. В то же время для длительного, курсового приема препарат подходит куда меньше. Если есть необходимость принимать спазмолитик в течение недель или месяцев, то в этом случае лучше выбрать дротаверин.
В классификации лекарственных средств препарат обычно относят к двум категориям – вазодилататоры (сосудорасширяющие средства) и спазмолитики.
Препарат может назначаться при различных спазмах внутренних органов, относящихся к желудочно-кишечному тракту, мочевыделительной и кровеносной системе. Прежде всего, это спазмы гладких мышц внутренних органов. К подобным органам относятся:
- кишечник,
- матка,
- мочевой пузырь,
- желчный пузырь,
- органы дыхания.
Также препарат может снимать спазмы периферических сосудов, сосудов головного мозга и сердца.
Области медицины, в которых применяется препарат:
- урология,
- терапия,
- гинекология,
- хирургия,
- травматология,
- гастроэнтерология.
Основные показания для применения Папаверина:
- холецистит (воспаление желчного пузыря);
- колит (воспаление толстого кишечника);
- холангит (воспаление желчных протоков);
- запор;
- метеоризм;
- менструальные боли;
- уретрит;
- цистит;
- мочекаменная болезнь;
- почечная колика;
- пиелит;
- спазмы желчевыводящих путей;
- спазмы мочеточника, приводящие к задержке мочи;
- спазмы церебральных сосудов;
- пилороспазм;
- эндоартерииит;
- стенокардия;
- бронхоспазм;
- желудочные и кишечные колики;
- гипертония;
- головные боли;
- геморрой;
- гипертонус матки.
Препарат может использоваться, как единственное средство для снятия определенных симптомов, так и применяться как один из компонентов комплексной терапии.
Также нередко препарат применяется как средство для премедикации перед различными хирургическими процедурами и операциями на органах желудочно-кишечного тракта, в сфере проктологии и урологии. Использование папаверина обеспечивает расслабление мышц внутренних органов и благодаря этому облегчает хирургические манипуляции.
При субарахноидальном кровоизлиянии препарат применяется как сосудорасширяющее средство для коронарных артерий. Также препарат может использоваться с аналогичной целью при шунтировании коронарных артерий.
Препарат, как и другие спазмолитики, может применяться как одно из средств при комплексной терапии нарушений эрекции.
В случае отсутствия улучшений после курса применения Папаверина следует обратиться за консультацией к врачу.
Для лечения геморроя используются ректальные суппозитории с папаверином. При геморрое свечи демонстрируют следующие эффекты:
- облегчают акт дефекации,
- купируют болевой синдром,
- снижают интенсивность кровотечений.
Также суппозитории предпочтительнее применять при заболеваниях мочеполовой системы. В подобных случаях суппозитории обладают большей эффективностью по сравнению с таблетками.
Хотя в инструкции указывается, что препарат не проверялся на безопасность при беременности, тем не менее, он нередко применяется гинекологами для лечения такого опасного состояния, как гипертонус матки. Это состояние может возникнуть у женщины при беременности и чревато преждевременными родами. Особенно часто назначение Папаверина происходит на ранних сроках беременности. В большинстве случаев он используется не как единственное лекарственное средство, а в составе комплексной терапии, например, вместе с гормональными препаратами. Нередко также назначается комбинация Папаверина и Дротаверина. Однако подобное назначение обычно имеет место на поздних сроках беременности. Целью ее является подготовка шейки матки к родовой деятельности.
Тем не менее, назначение такого рода несет в себе определенную долю риска, так как слишком высокая доза спазмолитика может привести к обратному эффекту и сделать так, что матка расслабится слишком сильно, и женщина не сможет рожать самостоятельно. Таким образом дозировка Папаверина должна подбираться чрезвычайно тщательно. А данное обстоятельство говорит о том, что самолечение в подобных случаях совершенно недопустимо.
Лечение гинекологических патологий у будущих рожениц проводится исключительно в условиях стационара. При этом врач может использовать как таблетированную форму Папаверина, так и инъекции. Во многих случаях эффективны также ректальные суппозитории с Папаверином. Как правило, они действуют с высокой скоростью и эффективностью. Их обычно назначают в первом триместре беременности.
О высокой безопасности Папаверина говорит то, что его разрешается давать детям, начиная с 6 месяцев. В некоторых случаях педиатр может назначить препарат и в более младшем возрасте, но большинством врачей такая практика не приветствуется.
В большинстве случаев Папаверин назначается детям для снятия спастических болей в животе, кишечных колик и бронхоспазмов, печеночных колик, спазмов, уретры, при лечении панкреатита. Еще один вариант применения папаверина у детей – это ликвидация спазма периферических сосудов на фоне гипертермии. При этом спазмолитик дают ребенку за 20 мин. до жаропонижающего.
Препарат отличает высокая степень безопасности, и у него относительно небольшое количество противопоказаний
В каких случаях не рекомендуется прием препарата:
- возраст до 6 месяцев,
- инсульт,
- инфаркт,
- глаукома,
- пожилой возраст (старше 75 лет),
- тяжелая почечная недостаточность,
- атриовентрикулярная блокада 2-3 степени,
- склонность к низкому артериальному давлению,
- повышенная чувствительность к компонентам препарата,
- коматозное состояние.
С осторожностью применяют препарат при:
- гипотиреозе,
- недостаточности функции надпочечников,
- хронической почечной недостаточности,
- гиперплазии простаты,
- наджелудочковой тахикардии,
- шоковых состояниях,
- черепно-мозговых травмах.
В возрасте более 65 лет препарат применяют под строгим врачебным контролем.
Некоторые препараты несовместимы с Папаверином, поэтому перед началом приема препарата лучше всего проконсультироваться с врачом.
Препарат обычно хорошо переносится пациентами и возникновение побочных реакций – нечастое явление. Как правило, это происходит при незначительном превышении дозировки препарата. Побочные эффекты в большинстве случаев являются преходящим явлениям и проходят либо при отмене Папаверина, либо при уменьшении дозировки.
Во время приема Папаверина могут наблюдаться следующие типы побочных эффектов:
- падение артериального давления;
- желудочковая экстрасистолия;
- запор;
- сонливость;
- тахикардия;
- эозинофилия;
- нарушение сердечной проводимости (атриовентрикулярная блокада);
- аритмии (желудочковая экстрасистолия, тахикардия);
- коллапс;
- гипертермия (чаще всего наблюдается у пожилых людей);
- потливость;
- снижение зрения, диплопия;
- желтуха;
- тромбоз в месте инъекции;
- головокружение.
Со стороны желудочно-кишечного тракта могут наблюдаться:
- диарея,
- сухость во рту,
- боли в животе,
- нарушение аппетита,
- вздутие кишечника,
- тошнота.
Аллергические реакции при использовании препарата:
- сыпь,
- крапивница,
- гиперемия,
- ангионевротический отек.
При появлении признаков аллергии прием препарата следует немедленно прекратить.
Поскольку в числе побочных действий Папаверина входят возможные головокружения и падения давления, то на время терапии следует отказаться от управления автотранспортом и выполнения работ, требующих внимания и концентрации.
В клинической практике передозировка Папаверином случается нечасто. Чаще всего препарат принимают в больших дозах дети.
При передозировке основными симптомами являются описанные выше побочные эффекты, но в усиленном варианте. Наиболее часто проявляются такие симптомы, как:
- слабость,
- двоение в глазах,
- сонливость,
- пониженное давление.
Лечение передозировки симптоматическое. Пациента необходимо доставить в больницу. Показано промывание желудка, прием энтеросорбентов, использование повышающих давление средств. В тяжелых случаях возможен гемодиализ.
Дозировка Папаверина зависит от лекарственной формы, дозировки, возраста пациента и его заболевания. Поэтому лучше всего спросить о нужной дозировке у врача. Следует учитывать, что в некоторых случаях, например, при лечении маточного тонуса у беременных женщин, самолечение категорически запрещается.
Таблетки 40 мг принимаются взрослыми три раза в день по таблетке. Высшая разовая доза – 200 мг, суточная – 600 мг. Детям назначаются меньшие дозы:
- 6 месяцев-2 года – 5 мг,
- 2-4 года – 5-10 мг,
- 5-6 лет – 10 мг,
- 7-9 лет – 10-15 мг,
- 10-14 лет – 15-20 мг.
Маленьким детям лучше всего принимать препарат в виде таблеток, предварительно растворенных в воде.
В большинстве случаев прием таблеток Папаверина не зависит от приема пищи. Многие пациенты принимают таблетки тогда, когда дают знать о себе спазмы и боли. Однако при склонности к желудочным и кишечным коликам таблетку Папаверина лучше всего принимать за полчаса до еды. Таблетку глотают целиком, не разжевывая. Впрочем, разжевывать таблетки, учитывая горький вкус Папаверина, мало кому придет в голову. Таблетки необходимо запивать большим количеством воды.
Длительность курса лечения Папаверином зависит от типа патологии. При острых проявлениях заболевания длительность лечения составляет обычно 5 дней, при хронических заболеваниях он может быть продлен до недели.
В случае парентерального (подкожного, внутривенного или внутримышечного) введения применяется доза в 20-40 мг два-три раза в день. При внутривенном введении 20 мг (1 мл) препарата предварительно разводят в 20 мл изотонического раствора хлористого натрия (0,9%).
Интервал между введениями должен составлять не менее 4 часов. Для пациентов пожилого возраста начальная разовая доза не должна превышать 10 мг. То же самое относится и к пациентам с декомпенсированной сердечной недостаточностью, наджелудочковой тахикардией, эндокринными заболеваниями, пациентам в шоковом состоянии.
Максимальная разовая доза при подкожном и внутримышечном введении – 100 мг, при внутривенном введении максимальная суточная доза – 120 мг.
Предпочтительнее внутримышечное и подкожное введение, а не внутривенное. Тем не менее, внутривенное введение считается более эффективным, хотя вероятность возникновения побочных эффектов при нем выше. Поэтому внутривенное введение оправдано лишь при тяжелом состоянии пациента. Внутривенно вводить препарат необходимо медленно, контролируя сердечные параметры пациента. Особенно это относится к больным, страдающим склеротическим поражением коронарных артерий. Лучше всего, чтобы внутривенные инъекции осуществлялись бы квалифицированным медицинским персоналом. Кроме того, при первой же возможности следует перевести больного на прием препарата в таблетированной форме или же использование ректальных свечей.
Для детей разовая дозировка при парентеральном введении также меньше, чем для взрослых. Она рассчитывается исходя из массы тела ребенка – 0,7 мг на кг веса. Количество инъекций в сутки – 2.
Максимальная суточная доза для разных возрастных групп:
- 1-2 г – 1 мл (20 мг),
- 3-4 г – 1,5 мл (30 мг),
- 5-6 лет – 2 мл (40 мг),
- 7-9 лет – 3 мл (60 мг),
- 10-14 лет – 5 мл (100 мг).
Перед тем, как ввести препарат внутримышечным способом, необходимо, прежде всего, выбрать место инъекции. Для этой цели больше подходит верхняя наружная поверхность бедра или плеча. Для подкожного введения больше подходит область пупка. Кожу в месте инъекции протирают антисептиком. При внутримышечных инъекциях игла должна быть направлена перпендикулярно поверхности кожи. При подкожных инъекциях необходимо пальцами захватить примерно 1 см кожи, сделав ее складку. Игла должна быть направлена под углом в 45° к коже, ее затем необходимо ввести в эту складку. После введения препарата кожу снова следует протереть антисептиком. Место каждого нового укола должно находиться на расстоянии не менее 1 см от мест предыдущих инъекций. Если человек освоил технику внутримышечных и подкожных инъекций, то он может проводить их в домашних условиях самостоятельно.
Такая комбинация получила распространение в клинической практике как средство для борьбы с гипертоническими кризами. Лекарства вводятся внутривенно или внутримышечно при повышенном давлении у пациента используется раствор Папаверина объемом 2 мл и 3-5 мл 1% раствора Дибазола.
Свечи с папаверином предназначены для ректального ввода. При необходимости суппозиторий можно разрезать на части.
Рекомендованные дозы для различных возрастных групп:
- взрослые – 1-2 свечи 2-3 раза в сутки,
- дети 10-18 лет – 20 мг 2 раза в сутки,
- дети 5-10 лет – 10 мг (полсвечи) 2 раза в сутки,
- дети до 5 лет – 5 мг (четверть свечи) 2 раза в сутки.
Рекомендуется исключить прием этанола на время лечения Папаверином, так как это может привести к увеличению гипотензивного эффекта и повышению риска потери сознания. При табакокурении эффективность препарата также снижается.
Снижает эффективность Леводопы и Метилдопы. Совместное применение с барбитуратами, Анальгином, Диклофенаком, Димедролом увеличивает спазмолитический эффект. Гипотензивный эффект также усиливается при одновременном приеме с некоторыми препаратами, например, трициклическими антидепрессантами, Прокаинамидом, Резерпином, Хинидином.
Совместное применение с Фурадонином увеличивает риск развития гепатита. Совместное применение с антихолинергическими препаратами повышает их эффект. Комбинация с Алпростадилом может вызвать развитие приапизма. Сердечные гликозиды увеличивают сократительную способность миокарда при одновременном применении с Папаверином.
Совместим с Дибазолом. На практике комбинацию Дибазола и Папаверина используют для борьбы с гипертоническими кризами.
источник
Электрофорез – виды, эффективное лечение, противопоказания ( электрофорез для детей, на дому, с эуфиллином, с лидазой, карипазимом)
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Электрофорез, как медицинская процедура, также называется ионофорез, ионотерапия, ионогальванизация или гальваноионотерапия, причем все данные термины означают один и тот же процесс. Применительно к медицинской практике, электрофорез представляет собой метод электротерапии, который основан на эффектах постоянного тока и действии лекарственных препаратов, доставляемых при помощи того же тока. Доставка различных медицинских препаратов при помощи данного метода называется лекарственным электрофорезом. Сегодня в лечебной практике применяется несколько видов электрофореза, в которых используют различные электрические токи.
Для доставки лекарственных препаратов методом электрофореза используют следующие токи:
1. Постоянный (гальванический) ток.
2. Диадинамические токи.
3. Синусоидальные модулированные токи.
4. Флюктуирующие токи.
5. Выпрямленный ток.
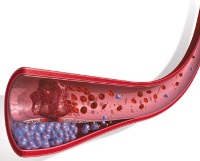
Ионы лекарственного вещества проникают в ткани по большей части через потовые железы, но небольшой объем способен проходить и через сальные железы. Лекарственное вещество после проникновения в ткани через кожу равномерно распределяется в клетках и межклеточной жидкости. Электрофорез позволяет доставить лекарственный препарат в неглубокие слои кожи – эпидермис и дерму, откуда он способен всасываться в кровь и лимфу через микрососуды. Попав в кровоток и лимфоток, медицинский препарат доставляется ко всем органам и тканям, но максимальная концентрация сохраняется в области введения лекарства.
Количество лекарственного вещества, которое может всосаться в ткани из раствора при проведении процедуры электрофореза, зависит от множества факторов.
Основные факторы, влияющие на степень всасывания лекарства при доставке его электрофорезом:
- степень диссоциации;
- размер и заряд иона;
- свойства растворителя;
- концентрация вещества в растворе;
- плотность электрического тока;
- длительность процедуры;
- возраст человека;
- состояние кожных покровов;
- общее состояние организма.
Лекарственный препарат, доставленный в организм при помощи электрофореза, воздействует несколькими механизмами:
1. Рефлекторный механизм (ионные рефлексы).
2. Гуморальный (системный) механизм.
3. Местный механизм.
Рефлекторный компонент терапевтического действия лекарства формируется за счет опосредованных влияний. Гуморальный компонент оказывает системное воздействие за счет проникновения лекарственного вещества в кровоток и лимфоток, и влияния на многие органы и ткани. Местное действие электрофореза обусловлено высокой концентрацией лекарства в месте введения.
Электрофорез оказывает следующие терапевтические эффекты:
- противовоспалительный – анод;
- обезвоживающий (способствует выходу жидкости из тканей и сходу отеков) – анод;
- обезболивающий – анод;
- успокаивающий – анод;
- сосудорасширяющий – катод;
- расслабляющий (особенно в отношении мышц) – катод;
- нормализация обмена веществ, питания органов и тканей – катод;
- секреторный (выработка и выброс в кровь биологически активных веществ) – катод.
Преимущества электрофореза перед методами введения лекарства через
рот, внутривенно или внутримышечно
Основные показания к применению электрофореза:
- патология сердечно-сосудистой системы (растворы кальция);
- атеросклероз (растворы йода, новокаина);
- гипертония (растворы брома, кофеина, магнезии, калия, йода, новокаина);
- гипотония;
- рубцы, сформировавшиеся после хирургических вмешательств, травм или воспалений (растворы йода, лидазы, ронидазы);
- себорея;
- купероз;
- тяжи из соединительной ткани, в том числе спайки (растворы йода, лидазы, ронидазы);
- келоидные рубцы (растворы йода, лидазы, ронидазы);
- контрактура Дюпютриена (растворы йода, лидазы, ронидазы);
- ожоги (растворы йода, лидазы, ронидазы);
- патология суставов и костей – артриты, полиартриты, остеохондроз позвоночника, болезнь Бехтерева (растворы салицилатов);
- патология глаз;
- патология ЛОР-органов (тонзиллит, гайморит, отит и т.д.);
- хронические вялотекущие воспаления женских половых органов – эндоцервицит, эндометриоз, кольпит, эндометрит, эрозия шейки матки (растворы антибиотиков, например, тетрациклина);
- воспалительные заболевания мочеполовых органов – простатит, цистит, пиелонефрит и т.д.;
- хронический бронхит (растворы антибиотиков);
- патология нервной системы – невриты, радикулиты, плекситы, невралгии (новокаин);
- травмы спинного или головного мозга;
- нарушения сна;
- патология пищеварительной системы (гастрит, язва желудка и двенадцатиперстной кишки, холецистит, гепатит, колит);
- неврозы;
- мигрень;
- воспалительные заболевания полости рта и зубов — стоматиты.
При лечении ушибов, разрывов и растяжений связок, отеков, гнойных воспалений, болевого синдрома, язв трофического характера, лучше использовать растворы лекарственных препаратов, приготовленные на аптечном Димексиде, а не на дистиллированной воде.
Терапию электрофорезом применяют в составе комплексного лечения тяжелых патологий с длительным течением. Электрофорез нельзя рассматривать в качестве панацеи или изолированного метода, гарантирующего полное излечение от хронического патологического процесса. Данный метод необходимо использовать в сочетании с иными лечебными манипуляциями, в том числе приемом медикаментов.
Лекарственный электрофорез имеет различные дозировки, которые обусловлены длительность воздействия (от 10 минут до получаса) и плотностью тока (0,03—0,08 мА/см 2 ). Дети и пожилые люди должны получать электрофорез в более низкой дозе, которая на треть или четверть ниже, чем для взрослого человека. Обычный курс лечения составляет от 10 до 20 сеансов. Сеансы электрофореза проводятся ежедневно, или через день. После прохождения полного курса его можно повторить вновь при необходимости, но не ранее, чем через 2-3 месяца.
Суть техники лекарственного электрофореза заключается в нанесении медикаментозного препарата перпендикулярно направлению движения тока, то есть между электродом и кожей человека. В отечественной практике чаще всего применяют растворы лекарственных препаратов, а за рубежом предпочитают использовать те же медикаменты, но в форме геля.
На сегодняшний день имеется несколько разновидностей лекарственного электрофореза, которые обусловлены различными способами нанесения лекарства, и видом электрического тока. Рассмотрим основные методики лекарственного электрофореза.
Методика гальваническая
Чаще всего проводится электрофорез из растворов лекарственных препаратов, которыми смачивают специальные прокладки. Прокладки представляют собой марлю, сложенную в 2-4 слоя, или фильтровальную бумагу. Раствор лекарственного вещества в необходимом количестве и концентрации переносится на прокладку, которая располагается на теле. На лекарственную прокладку помещают защитную, причем размеры обеих прокладок должны быть одинаковыми. А на защитную прокладку устанавливают электрод аппарата для электрофореза. Второй электрод устанавливается на противоположной стороне тела, чтобы создать линию, вдоль которой будет двигаться лекарственное вещество.
Аппарат для электрофореза имеет два электрода – положительный (анод) и отрицательный (катод). Лекарственное вещество диссоциирует в растворе также на положительные ионы (катионы) и отрицательные (анионы). Если лекарство диссоциирует с образованием катионов, то его следует располагать на положительном электроде. В случае диссоциации лекарства на анионы, лекарственную прокладку помещают под отрицательным электродом. Таким образом, имеется универсальное правило расположения лекарственной прокладки: препарат и электрод должны иметь одинаковый заряд (+ или -).
Если лекарственный препарат диссоциирует с образованием катионов и анионов, то лекарственную прокладку допускается ставить под оба электрода одновременно.
Методика ванночковая
В данном случае в специальную емкость (ванночку) уже встроены электроды. Для проведения электрофореза в емкость просто наливается необходимый раствор лекарственного препарата, и человек погружает в жидкость нужную часть тела.
Методика полостная
В данном случае в полые органы (желудок, мочевой пузырь, прямая кишка, влагалище и т.д.) вводится раствор лекарственного препарата. Затем нужный электрод (катод или анод) также вводится в полость органа, а второй располагается на поверхности тела.
Методика внутритканевая
В данном случае лекарственный препарат вводят через рот (таблетки), внутривенно или внутримышечно, после чего располагают электроды на той части тела, где находится очаг патологического процесса. Особенно эффективен внутритканевой электрофорез при лечении заболеваний дыхательных путей (бронхиты, ларингиты, трахеобронхиты и т.д.).

Концентрации растворов различных препаратов для электрофореза:
- Адреналин – 0,1%;
- Антипирин – 1-10%;
- Аскорбиновая кислота (витамин С) – 5-10%;
- Атропин – 0,1%;
- Биомицин – 0,5%;
- Бром – 1-10%;
- Тиамин (витамин В1) – 2-5%;
- Лидаза (гиалуронидаза) – 0,5-1 г развести 100 мл 1% раствором новокаина;
- Гистамин – 0,01%;
- Дикаин – 2-4%;
- Димедрол – 0,25-0,5%;
- Йод – 1-10%;
- Кальций – 1-10%;
- Калий – 1-10%;
- Сульфотиофен – 1-10%;
- Кодеин – 0,1-0,5%;
- Кофеин – 1-10%;
- Литий – 1-10%;
- Сульфат магния (магнезия) – 1-2%;
- Никотиновая кислота (витамин РР) – 1-10%;
- Медь – 0,1%;
- Новокаин – 1г растворить в 100 мл 0,5% раствора соды;
- Папаверин – 0,1%;
- Пенициллин – 5000-10000 ЕД на 1 мл раствора;
- Платифиллин – 0,03%;
- Прозерин – 0,1%;
- Салициловая кислота – 1-10%
- Сера – 2-5%;
- Серебро 1-2%;
- Синтомицин – 0,3%;
- Стрептоцид – 0,8% (в качестве растворителя использовать 1% раствор соды);
- Уротропин – 2-10%;
- Фосфорная кислота – 2-5%;
- Хлор – 3-10%;
- Цинк – 0,1-2%;
- Эуфиллин – 2%;
- Эфедрин – 0,1%.
Растворы для электрофореза имеют невысокие концентрации, поэтому необходимо придерживаться следующих правил их приготовления:
1. На точных весах отмерить указанное количество грамм вещества (например, для 2% раствора берут 2 г вещества, для 0,8% раствора – 0,8 г).
2. Ссыпать мерку вещества в чистый мерный сосуд объемом не менее 100 мл.
3. Взять дистиллированную воду и медленно долить ее до метки «100 мл», ополоснув чашечку весов, на которой находилась мерка.
4. Перелить в другую емкость и перемешать до полного растворения вещества.
Лекарственный препараты, предназначенный для проведения электрофореза, должны отвечать следующим требованиям:
1. Чистые, без примесей.
2. Свежие, то есть раствор лекарственного препарата готовится непосредственно перед употреблением.
3. Для приготовления раствора использовать только чистую воду (дистиллированную).
4. Если лекарство нерастворимо в воде, то в качестве растворителя применяют очищенный спирт или Димексид (диметилсульфоксид).
5. Не допускается использование в качестве растворителя физиологического раствора.
6. Для приготовления растворов ферментов (лидаза) необходимо использовать в качестве растворителя буферы (фосфатный, гидрокарбонатный и т.д.).
Лекарственные препараты, вводящиеся с анода и катода, отражены в таблице:
| Лекарства, вводящиеся с анода (положительного электрода) | Лекарства, вводящиеся с катода (отрицательного электрода) |
| Ионы металлов (кальций, магнезия, цинк, калий, литий, медь, серебро и т.д.) | Ионы неметаллов (фосфор, бром, йод, сера, хлор) |
| Местные обезболивающие средства (новокаин, лидокаин, дикаин) | Кислоты (аскорбиновая, сульфотиофен, никотиновая кислота, пилокарпин, фосфорная) |
| Алкалоиды (экстракт алоэ) | Кофеин |
| Антибиотики (например, терамицин) | Пенициллин |
| Сульфаниламидные средства | Стрептоцид |
| Адреналин | Сульфазол |
| Антипирин | Магнезия сернокислая |
| Атропин | |
| Ацетилхолин | |
| Биомицин | |
| Витамин В1 (тиамин) | |
| Лидаза (гиалуронидаза) | |
| Гистамин | |
| Кодеин | |
| Карипазим | |
| Димедрол | |
| Папаверин | |
| Платифиллин | |
| Прозерин | |
| Салициловаякислота | |
| Синтомицин | |
| Уротропин | |
| Эуфиллин | |
| Эфедрин |
Метод можно применять при наличии любого патологического состояния, при котором показано лечение электрофорезом. Прекрасный эффект достигается при лечении гипертонии, неврозов, язвенной болезни желудка и двенадцатиперстной кишки.
Для проведения электрофореза применяют растворы следующих элементов:
- кальций;
- йод;
- бром;
- магний;
- новокаин;
- эуфиллин.
На область шеи и верхней части груди накладывают лекарственную прокладку размером 31х31 см (примерно 1000 см 2 ), которую пропитывают 50 мл теплого (38—39 o С) лекарственного раствора. В качестве защитной, сверху на лекарственную прокладку налагают слой мягкой ткани (фланель, бязь) таких же размеров. Второй электрод располагают в месте сочленения поясничных и крестцовых позвонков. Прокладка для второго электрода должна иметь размеры 20х20 см (примерно 400 см 2 ) и быть смочена теплой (38—39 o С) дистиллированной водой вместо лекарственного раствора. Сверху накладывается защитная прокладка из мягкой ткани.
Ионный воротник позволяет одновременно доставлять два иона с разными зарядами — например кальций с анода и бром с катода, создавая кальций-бромистый воротник, или новокаин с анода и йод с катода, получая новокаин-йодистый воротник.
Процедуру электрофореза по методу ионного воротника проводят по 6-10 минут при силе тока 4 мА, которые доводятся до 6 мА. В случае необходимости более глубокого проникновения лекарств в кожу разрешается увеличивать силу тока до 16 мА, и удлинять время процедуры до 20 минут.
Ионный воротник эффективен для лечения:
- черепно-мозговых травм;
- неврозов;
- гипертонической болезни;
- нарушений сна и т.д.
Для проведения электрофореза используют растворы ионов — например, кальция, брома, йода, магния и проч. Ионный пояс бывает верхним и нижним. Верхний ионный пояс накладывается на грудные и поясничные позвонки, а нижний – на поясничные и крестцовые.
Для верхнего и нижнего пояса берут лекарственную прокладку размером 15х75 см (примерно 1125 см 2 ), которую пропитывают 50 мл теплого раствора (38—39 o С) медицинского препарата. На лекарственную прокладку накладывают защитную таких же размеров, из мягкой ткани, и толщиной в 1 см. Вторую прокладку для верхнего пояса размером 15х20 см (примерно 320 см 2 ) смачивают теплой дистиллированной водой, и накладывают на переднюю поверхность бедра в области верхней части. Для нижнего пояса вторая прокладка имеет такие же размеры, как и для верхнего, но накладывается на заднюю поверхность бедра.
Процедура электрофореза продолжается 8-10 минут при силе тока 8-15 мА. В случае необходимости разрешается увеличивать длительность электрофореза максимально до 20 минут.
Ионный пояс эффективен при лечении воспалительных заболеваний женских половых органов, нарушениях сексуальной функции.
Для процедуры берется лекарственная прокладка размером 15х19 см (примерно 300 см 2 ), которая пропитывается необходимым лекарственным раствором, и налагается на межлопаточную область. В качестве второго электрода используют одновременно два, которые устанавливают на заднюю поверхность икр обеих ног с прокладками размером 12х13 см (примерно 150 см 2 ). Процедуру проводят на протяжении 20-30 минут при силе тока 10-30 мА.
Метод Вермеля особенно эффективен для терапии следующих заболеваний:
- гипертония;
- атеросклероз;
- кардиосклероз;
- невроз;
- мигрень и др.
В обе ноздри вводится ватный тампон, пропитанный лекарственным раствором. Второй электрод налагают на заднюю часть шеи с защитной прокладкой размером 8х10 см (примерно 80 см 2 ). Процедура длится 10-20 минут при силе тока 2 мА.
Назальный электрофорез эффективен для терапии сосудистых, воспалительных и травматических патологий головного мозга, язвы желудка и двенадцатиперстной кишки, нарушениях обмена веществ.
Лекарственная прокладка, пропитанная 0,5% раствором эуфиллина, налагается на шейные позвонки, а вторая прокладка, пропитанная 1% раствором папаверина, располагается на ребрах, справа от грудины. Процедура продолжается 15 минут при силе тока 1-2 мА.
Процедура электрофореза по Ратнеру применяется для лечения нарушений кровообращения в шейном отделе позвоночника, терапии детского церебрального паралича и т.д. Метод Ратнера широко используют для восстановления нормального функционирования органов после родовых травм у детей.
В емкость для электрофореза наливается свежий раствор лекарственного препарата, и человек опускает руки или ноги в ванночку. Процедура длится 20 минут при силе тока 30мА.
Ванночковый электрофорез эффективен при лечении:
- артритов;
- полиартритов;
- плекситов;
- полиневритов и других заболеваниях суставов и нервной системы.
Препарат Карипазим представляет собой вещество папаин, которое успешно применяется для лечения грыжи межпозвоночного диска. Для приготовления раствора Карипазима для проведения электрофореза следует содержимое флакона тщательно растворить в 5-10 мл физиологического раствора. В данный раствор Карипазима добавить 2-3 капли аптечного Димексида.
Лекарственную прокладку размером 10х15 см (примерно 150 см 2 ) пропитывают теплым (37-39 o С) раствором Карипазима, и накладывают на шейные позвонки. Вторую прокладку, пропитанную раствором эуфиллина, накладывают на плечи или поясницу. Имеется еще один вариант расположения прокладок для проведения электрофореза с Карипазимом. Прокладку, пропитанную Карипазимом — наложить на поясницу, а пропитанную эуфиллином — разместить на бедрах.
Электрофорез проводят в течение 10-20 минут при силе тока 10-15 мА. Один курс лечения составляет 15-20 сеансов. Для успешной терапии грыжи межпозвоночного диска рекомендуется пройти 2-3 курса с Карипазимом, перерыв между которыми составляет 1-2 месяца.
Грудным детям в возрасте до 1 года процедуру электрофореза, как правило, назначают для лечения неврологических патологий (например, гипертонус мышц) или дисплазии тазобедренного сустава. Гипертонус мышц не дает ребенку держать головку, садиться, переворачиваться на животик, нормально ходить, вызывает кривошею и т.д. Электрофорез позволяет доставить лекарственный препарат в организм ребенка, не прибегая к приему достаточно высоких доз таблеток или внутривенных инъекций.
Дети переносят электрофорез по-разному: некоторые не предъявляют никаких жалоб, другие становятся нервными, раздражительными, или плачут на протяжении все процедуры. Решение о продолжении сеансов электрофореза должно приниматься с учетом возможной пользы и имеющихся рисков.
Дети старше 1 года не имеют ограничений для лечения электрофорезом, кроме обусловленных противопоказаниями для лекарственного препарата.
В период беременности применять процедуры электрофореза при отсутствии противопоказаний. Физиопроцедура позволяет улучшить кровообращение, расслабить мышцы, снизив тонус матки.
При беременности электрофорез проводить нельзя в случае наличия следующих симптомов:
- рвота;
- патология почек;
- патология системы свертывания с риском кровотечений;
- плохое состояние плода;
- эклампсия.
В гинекологической практике электрофорез применяется для лечения хронических воспалительных заболеваний (цервицит, эндометрит и т.д.). В этом случае высокой эффективностью обладает метод тканевого электрофореза с антибиотиками.
Для лечения эрозии шейки матки и эндометриоза метод электрофореза применяется как способ доставки лекарственных препаратов (йод, цинк, лидаза, амидопирин) непосредственно в ткани.
Процедуру можно проводить в домашних условиях при наличии хорошей подготовки, скрупулезного изучения методов установки электродов, приготовления растворов, вариантов дозирования и соблюдения техники безопасности. Также необходимо строго учитывать наличие противопоказаний, и не злоупотреблять «доступностью» электрофореза.
Оптимальный вариант применения метода в домашних условиях:
1. Приобрести аппарат и лекарственные препараты.
2. Получить пропись с дозировкой курса лечения у врача-физиотерапевта.
3. Пригласить медсестру на дом для проведения правильного сеанса физиотерапии.

Прекрасно подойдут для использования дома аппараты Элфор, МАГ-30, Поток, Солнышко, Элан, МИТ (ЭФ1, ЭФ2), Элэскулап.
Прибор для электрофореза WGD-10 работает с гелями.
Аппаратуру для проведения процедуры электрофореза лучше всего приобретать в специализированных магазинах «Медтехника». Сеть магазинов «Медтехника» работает непосредственно с производителями медицинской аппаратуры, поэтому риск купить некачественный прибор минимален.
Автор: Наседкина А.К. Специалист по проведению исследований медико-биологических проблем.
источник