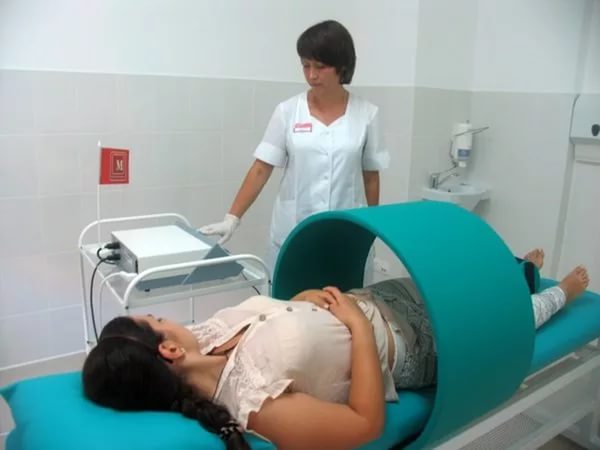
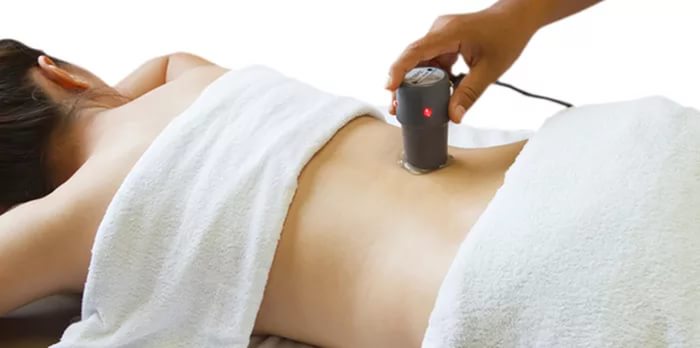
Нейрогенный мочевой пузырь (НМП), нейрогенная дисфункция мочевого пузыря (НДМП) – комплекс расстройств резервуарной (накопительной) и эвакуаторной (выводящей) функций мочевого пузыря, возникающих в результате нарушения их иннервации и нервной регуляции на любом уровне – в области корковых или спинальных центров мочеиспускания, периферических нервов. Это не самостоятельная патология, а синдром – следствие каких-либо врожденных или приобретенных заболеваний, нарушающих функции мочевого пузыря. У мужчин и у женщин он встречается одинаково часто и, как правило, сопровождается не только явлениями самопроизвольного мочеиспускания, но и запорами, расстройствами в половой сфере, а также другими, о которых речь пойдет ниже – в соответствующем разделе.
О том, почему возникает нейрогенный мочевой пузырь, о симптомах, принципах диагностики и лечения этой патологии, в том числе и о методах физиотерапии, применяющихся при ней, вы узнаете из нашей статьи.
Существует 3 формы НДМП, зависящие от объема этого органа, при котором осуществляется мочеиспускание. Это:
- гиперрефлекторная (акт мочеиспускания происходит при малом наполнении мочевого пузыря – на уровне нижней его границы или чуть превышающем ее);
- гипорефлекторная (мочеиспускание осуществляется лишь при переполнении пузыря, когда его объем превышает верхнюю границу нормы);
- норморефлекторная (мочеиспускание возникает при среднем – нормальном – наполнении пузыря).
Также выделяют адаптированный и неадаптированный мочевой пузырь. В первом случае давление в пузыре в период наполнения его мочой повышается равномерно, во втором же – при заполнении пузыря в нем возникают резкие колебания давления, что проявляется внезапными позывами к мочеиспусканию и недержанием мочи.
Еще одним вариантом нейрогенной дисфункции является постуральный мочевой пузырь. Симптоматика этой болезни возникает лишь в вертикальном положении тела больного, а в горизонтальном – никаких признаков патологии нет.
Итак, НМП развивается в результате поражения нервных центров или путей, обеспечивающих его нормальное функционирование. Произойти это может как на высшем уровне – в области центров мочеиспускания в коре головного мозга, так и ниже – в области позвоночника и даже в периферических нервах. Привести к таким нарушениям могут:
- опухоли головного, спинного мозга, мозговых оболочек;
- энцефалит;
- поствакцинальный неврит;
- неврит диабетической природы;
- туберкулома;
- холестеатома;
- рассеянный склероз и другие демиелинизирующие заболевания;
- спинномозговые грыжи;
- ушибы позвоночника;
- падения на крестец и копчик;
- инсульты;
- травмирование нервных структур около мочевого пузыря в процессе тяжелых родов либо оперативных вмешательств на органах малого таза;
- врожденная патология спинного мозга и позвоночника (агенезия, дисгенезия крестца и копчика, менингомиелорадикулоцеле и другие);
- обструктивные уропатии;
- мегалоцист.
Механизм развития НДМП весьма непрост. Мочеиспускание – сложный рефлекторный акт, который включает в себя накопление мочи в мочевом пузыре и последующее опорожнение органа. Воздействие какого-либо из вышеуказанных факторов приводит к нарушению в цепи рефлексов, обеспечивающих нормальный акт мочеиспускания. Разный уровень поражения влечет за собой клинические проявления разного характера – нарушение адаптационной функции (недержание мочи разной степени), арефлекторность мочевого пузыря (задержка мочи), ослабление или отсутствие позыва к мочеиспусканию.
Одновременно с нарушением иннервации мочевого пузыря, как правило, определяется нарушение иннервации других органов и частей тела – почек, прямой кишки, репродуктивной системы, нижней половины тела целиком. Это проявляется соответствующей клинической симптоматикой.
Ведущая жалоба больных НДМП – расстройства мочеиспускания. Характер их весьма широк. Это могут быть:
- внезапные позывы на мочеиспускание;
- чувство давления в нижней части живота как вариант позыва (сигнал о наполнении пузыря);
- резкое ослабление позыва или полное его прекращение (это приводит к самопроизвольным мочеиспусканиям, ведь больной не ощущает переполнение пузыря, не осознает, что ему надо в туалет);
- недержание мочи;
- задержка мочи (больные часто обращают внимание на «опухоль» в нижнем отделе живота) с последующим ее исходом – недержанием (как правило, ночью задержка мочи разрешается самопроизвольным мочеиспусканием);
- затрудненное мочеиспускание.
Больные отмечают вялую струю мочи, ощущение неполного опорожнения пузыря, «опухоль», давление внизу живота, необходимость приложить усилие, чтобы опорожниться.
Часто, при вовлечении в патологический процесс верхних мочевых путей, присутствуют симптомы поражения почек: повышение температуры тела, боль в области поясницы, признаки хронической почечной недостаточности (отсутствие аппетита, сухость во рту, тошнота и рвота, жажда, похудание и прочие).
Сопутствующие жалобы, возникающие при поражении органов, расположенных рядом с мочевым пузырем, следующие:
- запор, не поддающийся лечению;
- недержание каловых масс;
- у женщин – нарушения менструального цикла, снижение полового влечения и другие дисфункции половой системы;
- у мужчин – эректильная дисфункция (импотенция);
- параличи или парезы ног;
- трофические язвы на нижних конечностях;
- пролежни;
- нарушение температурной и болевой чувствительности нижней половины тела;
- изменение походки.
Поскольку НМП может иметь место при самых различных заболеваниях и расстройствах и сопровождается комплексом разнообразных неспецифических симптомов, выставить правильный диагноз более чем сложно. Специалист должен внимательно опросить больного о характере его жалоб и особенностях развития заболевания. Чтобы облегчить работу врача, пациенту и его родным следует подробнейшим образом рассказать о характере расстройств мочеиспускания и других симптомах, сопровождающих их, о заболеваниях, которыми больной страдал ранее – травмах, патологии нервной системы и прочих, а также методах лечения, применявшихся для устранения их.
Осматривая пациента, страдающего НМП, врач может обратить внимание на:
- бледность, исхудание, сухость слизистых, запах мочевины изо рта;
- «утиную» походку, шаткость ее;
- наличие пролежней, рубцов от операций на крестце и копчике;
- наличие парезов, параличей ног, признаков нарушения их иннервации, снижение чувствительности, рефлексов;
- наличие спинномозговых грыж, свищей крестцового канала, признаков недоразвития копчика и крестца;
- опухолевидное образование внизу живота;
- мокрое белье, запах мочи и другие признаки нарушения мочеиспускания.
С целью дообследования больному могут быть назначены:
- клинический анализ крови (повышенная СОЭ, признаки анемии);
- биохимический анализ крови (повышенный уровень креатинина, мочевины, азотемия, дисбаланс электролитов);
- общий анализ мочи (низкая плотность, повышенный уровень белка, бактерий, лейкоцитов);
- анализ мочи по Зимницкому (снижение относительной плотности мочи);
- обзорная рентгенография;
- уретроцистография;
- экскреторная урография;
- пиелография;
- радиоизотопное исследование почек;
- УЗИ;
- цистоскопия;
- исследование функций почек (урофлуометрия, цистометрия, сфинктерометрия и другие).
Единой схемы лечения всех видов нейрогенных расстройств мочевого пузыря не существует, поскольку причин этого состояния множество, а характер нарушений достаточно разнообразен.
Лечение преимущественно симптоматическое. Можно выделить 3 его направления:
- медикаментозное;
- физиотерапия;
- симптоматические операции.
Пациенту могут быть назначены:
- альфа-адреноблокаторы (фентоламин, тропафен и другие) – снижают тонус внутреннего сфинктера; применяются при задержке мочи;
- бета-адреноблокаторы (индерал, карбохол и прочие) – повышают давление внутри пузыря и тонус детрузора, способствуя изгнанию мочи;
- альфа-адреностимуляторы (изадрин, эфедрин и так далее) – повышают тонус сфинктера, применяются при недержании мочи.
Как правило, эффект от медикаментозного лечения имеется только при легких формах расстройства и является кратковременным. Именно поэтому его применяют одновременно с методами физиотерапии, которые потенцируют действие препаратов и обеспечивают более продолжительный положительный эффект.
В качестве составляющей комплексного лечения НДМП у женщин может быть использована и терапия физическими факторами. Выбор методики зависит от формы заболевания (гипер- либо гипорефлекторной). Поскольку основная роль при этой патологии принадлежит изменениям взаимоотношений детрузора (мышечного аппарата мочевого пузыря) и сфинктера, воздействие осуществляют преимущественно местно – именно на эту область.
Если имеет место гиперрефлекторная форма дисфункции, применяют методы физиотерапии, оказывающие симпатомиметическое и спазмолитическое действие. В результате такого лечения мускулатура детрузора расслабляется, сфинктер сокращается.
При гипорефлекторной форме дисфункции физиотерапия должна быть направлена на стимуляцию детрузора. Для этого пациенту назначают миостимулирующие методы физиолечения.
Поскольку патогенез НДМП весьма сложен, чтобы воздействовать на разные его звенья, также применяют методы физиотерапии, оказывающие сосудорасширяющее, корригирующее работу вегетативной нервной системы и седативное действие.
Уменьшить спазм детрузора помогут:
- лекарственный электрофорез холинолитиков (атропина, платифиллина, эуфиллина) – воздействуют на область мочевого пузыря каждый день в течение 10-15 минут; курс лечения включает в себя до 12 сеансов;
- лекарственный электрофорез спазмолитиков;
- ультразвуковая терапия (воздействуют на область I-III поясничных позвонков и на зону мочевого пузыря; применяют лабильную методику; длительность – до 5 минут на 1 зону; повторяют ежедневно курсом в 10-12 сеансов);
- аппликации парафина (согревают ткани в области воздействия, что расслабляет мышцы; воздействуют непосредственно на область мочевого пузыря или применяют трусиковую методику; используют парафин температурой 40-45 °С, продолжительность процедуры – от получаса до 45 минут; сеансы проводят 1 раз в день; курс лечения состоит из 12-15 воздействий).
С целью стимуляции работы мышц применяют:
- терапию синусоидальными модулированными токами (проводят каждый день курсом в 10 процедур);
- диадинамотерапию (воздействуют на зону мочевого пузыря, что приводит к активному сокращению множества мышечных волокон, образующих сфинктер; длится процедура до 7 минут, повторяют их каждый день, лечение проводят курсом в 10 сеансов);
- лекарственный электрофорез холиномиметиков (прозерина, галантамина) – воздействуют местно, 1 раз в день, курсом в 10 сеансов.
Чтобы нормализовать функции вегетативной нервной системы, используют:
- ультрафиолетовое облучение (воздействуют на пояснично-крестцовую область, зону ягодиц и нижний отдел живота; начальная доза – 4 БД, с каждой проводимой ежедневно процедурой дозу увеличивают на 1 БД; курс лечения включает в себя 4-5 сеансов);
- гальванизацию (применяют глазнично-затылочную методику; в результате такого воздействия активизируется ток крови в структурах головного мозга, что приводит к улучшению взаимоотношений отделов вегетативной нервной системы; длится процедура до получаса, повторяют их 1 раз в 2 дня, курс лечения состоит из 10 сеансов);
- лазеротерапию инфракрасную (воздействуют на сегментарные зоны, область мочевого пузыря и промежность, сочетая местную терапию с общим воздействием; продолжительность – до 2 минут на 1 зону);
- грязелечение (аппликации торфяных или иловых грязей на зону трусиков; под воздействием пелоидов активизируется выработка биологически активных веществ (катехоламинов, кортикостероидов) надпочечниками; применяют грязи температурой 37-40 °С; сеанс длится до 20 минут, повторяют их каждый день курсом в 12-15 процедур).
В качестве седативных (успокаивающих) методов назначают:
- гальванический воротник по Щербаку (нормализует процессы возбуждения и торможения в коре головного мозга; длится сеанс до 15 минут, повторяют их каждый день курсом в 10 воздействий);
- электросонтерапию (во время процедуры в подкорковых структурах головного мозга накапливается «гормон счастья» — серотонин; воздействуют в течение до получаса, повторяют сеансы 1 раз в 2 дня или проводят их 2 дня подряд, на третий делая перерыв; курс лечения включает в себя до 12 процедур).
Также при недержании мочи применяют уретральную и ректальную стимуляцию шейки мочевого пузыря. Проведение ее обоснованно только при сохранности иннервационных систем, а при их гибели этот метод лечения неэффективен.
Оперативные вмешательства также имеют преимущественно симптоматическую направленность. Вариантов операций множество, они могут быть проведены и при задержке мочи, и при ее недержании, при наличии хронической почечной недостаточности или без нее.
Перспективным методом является восстановление иннервации мочевого пузыря. Это более чем сложно, однако над данным направлением лечения последние 20 лет активно трудятся ученые и исследователи.
После операции больному назначают лечебную гимнастику, медикаментозное лечение (препараты, повышающие тонус мышц и общий тонус организма), физиотерапию.
Конечно, весь комплекс лечебных мероприятий должен быть начат как можно раньше, когда вторичные осложнения НДМП еще не развились – в этом случае эффективность терапии гораздо выше.
Нейрогенная дисфункция мочевого пузыря может стать следствием целого ряда различных заболеваний и расстройств. Ведущими проявлениями ее являются недержание или задержка мочи, уменьшение или полное отсутствие позыва к мочеиспусканию, а также признаки нарушения иннервации других органов малого таза. Лечение преимущественно симптоматическое, оно может включать в себя прием больным лекарственных препаратов, физиотерапию и хирургические вмешательства. Методики физиолечения помогают уменьшить спазм мышц мочевого пузыря, увеличить их активность, сбалансировать работу симпатического и парасимпатического отделов вегетативной нервной системы, успокоить пациента.
Своевременно установленный правильный диагноз и настойчивое адекватное лечение являются залогом улучшения состояния таких тяжелых больных.
Врач-уролог Н. А. Ермакова рассказывает о нейрогенном мочевом пузыре:
источник
Владельцы патента RU 2365390:
Предлагаемое изобретение относится к области медицины, в частности к урологии. Для лечения нейрогенной дисфункции мочевого пузыря у детей воздействуют высокоинтенсивной магнитотерапией с помощью аппарата «АМТ-2-АГС». На больного воздействуют импульсным магнитным полем длительностью 100 милисекунд и амплитудой, достигающей 500-700 мТл с частотой 0,5 Гц на область проекции мочевого пузыря и спинальные центры, в течение 6-8-10 мин., на курс 8-10 ежедневных процедур. Способ позволяет купировать синдром нарушенного мочеиспускания, восстановить уродинамику, удлинить период ремиссии сопутствующих воспалительных заболеваниях мочевыделительных путей.
Предлагаемое изобретение относится к области медицины, в частности педиатрии, и может быть использовано в лечебно-профилактических учреждениях (стационар, поликлиника, оздоровительный центр, санаторий) для лечения детей, страдающих нейрогенной дисфункцией мочевого пузыря.
Необходимость лечения нейрогенной дисфункцией мочевого пузыря определяется высоким риском развития серьезных осложнений, неблагоприятным влиянием на развитие ребенка и его социальную адаптацию.
Нейрогенные дисфункции мочевого пузыря (НДМП) объединяют большую группу нарушений резервуарной и эвакуаторной функций мочевого пузыря, которые развиваются вследствие поражений нервной системы на различных уровнях — от коры головного мозга до интрамурального аппарата. Наиболее тяжелые расстройства функции мочевого пузыря наблюдаются при врожденных пороках развития (миелодисплазия), травмах, опухолях и воспалительно-дегенеративных заболеваниях спинного мозга.
В педиатрической практике наиболее часто встречаются НДМП, обусловленные задержкой созревания высших центров вегетативной регуляции нижнего отдела мочевого тракта.
Проявляясь клинически в первую очередь расстройствами акта мочеиспускания в виде поллакиурии, императивных позывов, императивного недержания, энуреза, НДМП сопровождаются тяжелыми нарушениями уродинамики, участвуют в формировании цистита, пиелонефрита, пузырно-мочеточникового рефлюкса, способны вызывать повреждения верхних отделов мочевой системы вплоть до развития необратимых изменений в почках.
В настоящее время достигнуты определенные успехи в лечении НДМП. Наиболее широко применяют медикаментозную коррекцию: антихолинергические средства, антогонисты М-холинорецепторов (дриптан, детрузитол, спазмекс, платифиллин) или антихолинэстеразные препараты (убретид, прозерин), ноотропы и лекарственные препараты, обладающие антигипоксическим действием (пикамилон, пантогам, глутаминовую кислоту), витамины («Нейрогенные дисфункции мочевого пузыря». Под ред. Джавад-Заде. Я.М., 1986 г., «Руков. по нефрологии». Под ред. Тареевой И.Е. — М., 1995 г). Однако риск возникновения побочных реакций на лекарственные препараты, в ряде случаев — недостаточная их эффективность, неуклонный рост аллергизации детского организма, определяет необходимость поиска и разработки новых немедикаментозных методов лечения.
Традиционно на фоне медикаментозной коррекции или самостоятельно применяют методы физиотерапии, позволяющие воздействовать на различные патогенетические звенья заболевания, направленные на регуляцию акта мочеиспускания на всех уровнях иннервации мочевого пузыря.
Среди наиболее эффективных методов физиотерапии следует отметить лекарственный электрофорез, лазерную терапию, ультразвук, импульсные токи.
Нейрогенные дисфункции мочевого пузыря подразделяют в зависимости от типа нарушений пузырного рефлекса, адаптационных свойств детрузора, влияния положения тела. Гипорефлекторный мочевой пузырь является наиболее сложным видом дисфункции. Лечебные мероприятия при данном виде дисфункции направлены на улучшение трофики детрузора, устранение гипоксии и метаболических нарушений в стенке мочевого пузыря, улучшения его эвакуаторной функции.
Для лечения НДМП по гипорефлекторному типу применяют прозерин-электрофорез на область мочевого пузыря, широко используются ультразвук, лазерная терапия на область проекции мочевого пузыря и спинальные центры («Физиотерапия в педиатрии». Х.Т.Умарова, Т.В.Карачевцева, 1993).
Однако прозерин-электрофорез оказывает местное раздражающее действие под электродами, нередко отмечается индивидуальная непереносимость постоянного тока, возможно возникновение аллергических реакции на прозерин, кроме того, применение данного метода недоступно для большинства лечебно-профилактических учреждений ввиду использования серьезной группы препаратов, обладающих большим количеством побочных реакций.
Такие методы лечения, как ультразвук и лазерная терапия, также обладают рядом недостатков:
1. Во-первых, они применяются у детей после 1 года жизни, а зачастую более раннее, уже на первом году жизни, начатое лечение НДМП способствует более эффективной коррекции данной проблемы и позволяет избежать развития таких грозных осложнений как рефлюкс-нефропатия, при сочетании НДМП с пузырно-мочеточниковым рефлюксом.
2. Во-вторых, эти методы физиотерапии оказывают благоприятное влияние на трофику и микроциркуляцию мочевого пузыря, мало изменяя его эвакуаторную функцию, которая наибольшим образом страдает при данной патологии.
3. В-третьих, применение лазерной терапии сдерживается из-за отсутствия унифицированных, стандартных методик лечения и глубокого анализа полученных результатов.
Наиболее близким по технической сущности к предлагаемому является способ лечения НДМП по гипорефлекторному типу путем назначения синусоидальных модулированных токов на область проекции мочевого пузыря. Используется поперечная методика, 1 режим работ, 2 род работ, частота модуляции 30 Гц, глубина модуляции 75%, 6-8-10 мин в зависимости от возраста, ежедневно, на курс 10-12 ванн (Обросов А.Н., Карачевцева Т.В. Руководство по физиотерапии и физиопрофилактике детских заболеваний. — 1987 г.).
Недостатками данного способа являются:
1. Вовлечения в сферу влияния большего объема тканей, расположенных между электродами, ограничивает возможность целенаправленного действия на внутренние органы.
2. Модуляции при СМТ-терапии возникают в самом аппарате и при подведении к организму активно поглощаются на всем пути их распространения.
3. Возникновение раздражающего действия под электродами и развитие негативной реакции ребенка, особенно при работе на режиме постоянной модуляции.
4. Менее выраженное и длительное возбуждающее действие на мышечную систему у синусоидальных модулированных токов по сравнению с магнитостимуляцией.
Техническим результатом предлагаемого способа является купирование синдрома нарушения мочеиспускания, восстановление уродинамики, снижение частоты острых урологических заболеваний и обострений хронических заболеваний мочевыделительных органов, коррекция нарушений, вызванных данной патологией.
Указанный технический результат достигается применением высокоинтенсивной магнитотерапии от аппарата «АМТ-2-АГС», с частотой посылок импульсов 0,5 Гц, длительностью 100 миллисекунд и амплитудой, достигающей 500-700 мТл на область проекции мочевого пузыря и спинальные центры, контактно, стабильно, продолжительностью воздействия по 6-8-10 мин, на курс 8-10 ежедневных процедур.
В данном способе используется высокоинтенсивное магнитное поле от аппарата «АМТ-2-АГС», под воздействием которого в тканях организма наводятся электрические токи, плотность которых достаточно высока, что позволяет получать выраженные биологические эффекты, в том числе и феномен магнитостимуляции, что в свою очередь способствует восстановлению эвакуаторной функции мочевого пузыря, улучшению трофических и регенераторных процессов в стенке мочевого пузыря.
К тому же наведение электрического тока происходит равномерно на любой глубине и в любых тканях, что позволяет оказывать воздействие на глубоко расположенные органы.
В данном способе применяется амплитуда магнитной индукции 500-700 мТл и интервал между импульсами в посылке 100 мс, позволяющие достичь стимуляции гладкой мускулатуры, усиления кровотока и обменно-трофических процессов.
Применение 6-8-10-минутного воздействия оказывается достаточным для развития стойкого клинико-лабораторного эффекта с длительным последействием.
Больного укладывают на деревянную кушетку. Предварительно включают аппарат с целью подготовки его к процедуре. На теле пациента располагают 1 индуктор паравертебрально на сегментарно-рефлексогенную зону S1-S3 и 2 электрод на область проекции мочевого пузыря, фиксация индукторов осуществляется с помощью песочного мешка или резиновых бинтов. Воздействие осуществляют импульсным магнитным полем с частотой посылок импульсов 0,5 Гц, длительностью 100 миллисекунд и амплитудой 500-700 мТл, продолжительностью воздействия по 6-8-10 мин, на курс 8-10 ежедневных процедур.
ПРИМЕРЫ ОСУЩЕСТВЛЕНИЯ СПОСОБА
Беднова Катя, 8 лет, поступила в нефрологическое отделение ДГКБ №13 им. Н.Ф.Филатова с диагнозом: Хронический цистит, частичная клинико-лабораторная ремиссия, нейрогенная дисфункция мочевого пузыря по гипорефлекторному типу, хронические запоры.
Девочка от первой беременности, протекавшей с угрозой прерывания. Наследственность по заболеваниям почек — отягощена со стороны матери. Аллергологический анамнез спокоен. Раннее развитие по возрасту. Анализы мочи до 5 лет — без особенностей. Дебют заболевания — с дневного недержания мочи, редкого мочеиспускания, периодической лейкоцитурии. Лечение физическими факторами (прозерин-электрофорез области мочевого пузыря), уросептиками — с временным эффектом.
В возрасте семи лет впервые на фоне недержания мочи появились дизурические явления, выраженная лейкоцитурия до сплошь все п/з, болевой синдром, бактериурия. Пролечена в течение двух месяцев антибактериальными препаратами в терапевтической и профилактической дозах (аугментин, фурагин).
Повторный рецидив в 8 лет с болевым синдромом в области мочевого пузыря, выраженной лейкоцитурией, дизурическими явлениями. Ребенок госпитализирован в нефрологическое отделение ДГКБ №13 им. Н.Ф.Филатова.
При поступлении в клинику состояние ребенка средней тяжести. При осмотре: астеническое телосложение, кожные покровы чистые, бледные, тени под глазами, органы дыхания и сердечно-сосудистой системы — без особенностей. Живот мягкий, безболезненный во всех отделах, пальпируется наполненная сигмовидная кишка. Стул нерегулярный, склонность к запорам. Печень по краю реберной дуги. Пузырные симптомы — отрицательные. Отмечались редкое мочеиспускание, недержание мочи в дневное время.
В отделении было проведено следующие обследования:
Ан.крови клин.: Л 9,6, Эр 4,2, Нв 128 г/л, Э 0, П 0, С 52, Л 39, М 9, СОЭ 8, Тр 242.
Биохимический ан. крови: АСТ-24, АЛТ — 23, холестерин 4,3 ммоль/л, Ca 2,08 ммоль/л, K 4,5 ммоль/л, Na — 150 ммоль/л, хлориды 100 ммоль/л, мочевина 45 мг%, креатинин 1,2 мг %, сахар 70 мг %.
Протеинограмма: общ. белок 70 г/л, альбумины 49,8%, глобулины α1 — 1,1%, α2 — 12,2%, β — 13,9%, γ — 22,6%.
Ан.мочи общ.: реакция — кислая, уд.вес — 1018, белок — 0,100‰, лейкоциты — сплошь все п/зр, эритроциты — 0-1 в п/зр.
Ан.мочи по Аддису: диурез — 860 мл, белок — 0,150 г/сут, лейкоциты — 40 млн, эритроциты — 400 000.
Ан.мочи по Зимницкому: диурез — 700 мл, уд.вес — 1006-1019.
Суточная экскреция солей с мочой: диурез — 720 мл, ураты — 261 мг/сут, оксалаты — 37,15 мг/сут.
Посев мочи на флору E.Colli — 50000 мкр. тел,
ЭХО органов брюшной полости: Органы брюшной полости без особенностей. Почки — слева 83×33 мм, справа 87×34 мм. Паренхима не изменена, уплотнены стенки ЧЛС и сосудов. Мочевой пузырь — без особенностей.
Ритм спонтанных мочеиспусканий: 8.30 — 320 мл, 12.10 — 190 мл, 17.00 — 230 мл, 21.30 — 190 мл.
Цистоскопия — буллезный цистит.
Цистография — большой мочевой пузырь с двойным контуром, рефлюкс не выявлен.
Урофлоуметрия — обструктивный тип мочеиспускания со снижением скоростных характеристик потока мочи.
Консультация гинеколога. Заключение: умеренно выраженный вульвит.
На восьмой день после поступление в клинику ребенку назначена высокоинтенсивная магнитотерапия. Больную уложили на деревянную кушетку. На теле пациента расположили 1 индуктор паравертебрально на сегментарно-рефлексогенную зону S1-S3 и 2 электрод на область проекции мочевого пузыря, зафиксировали индукторы с помощью песочного мешка. Воздействие осуществляли импульсным магнитным полем длительностью 100 миллисекунд и амплитудой 600 мТл, продолжительностью воздействия по 8 мин, на курс 10 ежедневных процедур.
Первую процедуру перенесла хорошо. В процессе лечения к середине курса (на 4-5 процедуре) состояние больной значительно улучшилось, участилось мочеиспускание, купировался дизурический синдром, недержание мочи стало реже, нормализовался стул. Девочка стала более активной. При обследовании после курса лечения:
Ан.мочи общ.: реакция — кислая, уд.вес — 1016, белок — отр, лейкоциты — 1-2 в п/зр, эритроциты — 0-1 в п/зр.
Ан.мочи по Аддису: диурез — 650 мл, белок — 0,70 г, лейкоциты — 60 тыс, эритроциты — 400
Посев мочи на флору: роста нет.
В результате лечения предлагаемым способом наряду с улучшением клинической картины основного заболевания установлено благоприятное влияние высокоинтенсивной магнитотерапии на течение сопутствующей патологии: купировались хронические запоры.
Установлено благоприятное влияние импульсного магнитного поля на уродинамические показатели и ритм спонтанных мочеиспусканий, что проявилось в нормализации скоростных характеристик мочеиспускания, устранении гипорефлексии детрузора, повышении числа мочеиспусканий в сутки и снижении объема мочи в разовых порциях.
Корнеева Ольга, 11 лет, находилась в ДГКБ №13 с диагнозом: Нейрогенная дисфукнция мочевого пузыря по гипорефлекторному типу. Недержание мочи. Хронический пиелонефрит.
Из анамнеза известно: девочка с 1998 г. наблюдается в отделении нефрологии по поводу пиелонефрита. Лечилась амбулаторно и в стационаре. У девочки постоянно отмечаются изменения в аналилах мочи. С 11.06 у девочки субфебрильная температура, частые болезненые мочеиспукания, дневное недержание мочи, боли в поясничной области. В анализах мочи лейкоцитурия, протеинурия. Консультирована проф. Меновщиковой Л.Б., направлена на госпитализацию. Настоящая госпитализация для обследования.
Цистография — Мочевой пузырь башенной формы, контуры неровные. Форма неправильная. Шейка мочевого пузыря провисает. ПМР не определяется. Уретра не изменена.
УЗИ от 1.12.06: правая почка 90×34.5, пар — 14 мм, ЧЛК — норма, левая почка 82×37 мм, пар — 12 мм, ЧЛК норма. Стенки мочевогой пузыря утолщены до 8 мм, небольшое количество взвеси. Мочеточники не прослеживаются.
Ритм спонтанных мочеиспусканий: 4-5 порций по 180-300 мл, утренние порции увеличены. Заключение: склонность к гипорефлексии мочевого пузыря.
Функциональное исследование мочевого пузыря: Нормальная скорость потока мочи. Умеренный гипорефлекторный адаптированный мочевой пузырь с нарушенной эвакуаторной функцией.
Цистоскопия: Слизистая мочевого пузыря бледная, емкость большая, содержимое прозрачное. Устья расположены обычно, сомкнутые. В области правого устья гранулы и единичные буллы. Заключение: гранулярный цистит в виде обострения.
Биохимия крови — без патологии.
Биохимия мочи: вес 37, диурез 1920, белок 0.15, глюкоза 0.06, фосфор 3.3, кальций 1.23, мочевая кислота 234, 4, креатинин 601, оксалаты 24, 192, цистин 0, титр. кислоты 1.9, аммиак 82.6, натрий 61.4, калий 29.8 хролиды 57.6, магний 1.2, мочевина 112,41.
Антикристаллобразующаяся способность мочи: к оксалатам сохранена, АКОСМ к фосфатам снижена, АКОСМ к трипелфосфатам снижена, тест на кальцификацию 1+, тест на перекиси отрицательный.
Группа крови А(2), резус положительная.
Общий анализ мочи: кол-во — 100, прозрачная, белок — нет, лейкоциты — до 25 в поле зрения, эрит. до 3 цилиндров нет, бактерий значительное количество.
Посев мочи: степень бактериурии 100 тыс. в 1 мл мочи,
Анализ мочи по Зимницкому: уд. вес 1000-1006, склонность гипоизостенурии.
На седьмой день после поступления в клинику ребенку назначена высокоинтенсивная магнитотерапия. Больную уложили на деревянную кушетку. На теле пациента расположили 1 индуктор паравертебрально на сегментарно-рефлексогенную зону 81-83 и 2 электрод на область проекции мочевого пузыря, зафиксировали индукторы с помощью песочного мешка. Воздействие осуществляли импульсным магнитным полем длительностью 100 миллисекунд и амплитудой 700 мТл, продолжительностью воздействия по 9 мин, на курс 10 ежедневных процедур.
Первую процедуру перенесла хорошо. В процессе лечения к середине курса (на 4-5 процедуре) состояние больной улучшилось, купировался болевой синдром, не отмечалось эпизодов недержания мочи, девочка стала более активной.
При обследовании после курса лечения:
Ан.мочи общ.: реакция — кислая, уд.вес — 1014, белок — 0, лейкоциты — 1-2 в п/зр.
Ан.мочи по Аддису: диурез — 650 мл, белок — следы, лейкоциты — 200 тыс, эритроциты — 400 тыс.
Посев мочи на флору: роста нет.
РСМ: 6-7 порций по 150-200 мл. Заключение: — нормальный ритм мочеиспускания.
Воздействие высокоинтенсивной магнитотерапией характеризовалось восстановлением рефлекторной активности детрузора и нормализацией эвакуаторной функции мочевого пузыря по данным функционального исследования мочевого пузыря что свидетельствовало о восстановлении уродинамики нижних мочевыводящих путей.
Предлагаемый способ лечения был применен у 46 детей с НДМП по гипорефлекторному типу, имевших сопутствующие заболевания: цистит, пузырно-мочеточниковый рефлюкс, хронический пиелонефрит, ункциональные запоры. Все дети хорошо переносили лечение предложенным способом, побочных реакций не отмечалось. К концу курса лечения у всех больных улучшилось самочувствие, уменьшилась раздражительность, нормализовался ритм и объем мочеиспусканий. При хронических запорах у большинства больных нормализовался стул. У всех пациентов наблюдалась положительная динамика синдрома нарушенного мочеиспускания.
Противовоспалительныый эффект проявлялся в достоверном снижении лейкоцитурии: в ан. мочи по Аддису с 6,240 млн. ±0,330 до 1,210 млн ±0,105, р Изобретение относится к медицине, в частности неврологии. .
источник
Энурез и физиотерапия: помогают ли природные факторы?
Многие слышали, что с помощью физиотерапии можно излечить практически любые заболевания. Однако мало, кто знает, чем конкретно занимается эта область медицины, когда стоит применять её методы, а когда они будут полостью бесполезны. Давайте попробуем разобраться, стоит ли обращаться к физиотерапии для лечения энуреза у детей.
Физиотерапия – коротко о главном
Чтобы понять, что такое физиотерапия, надо вспомнить все природные факторы (например, электричество, тепло, холод, ультразвук, магнитные поля и т.д.) и то, каким образом они могут действовать на те или иные органы и системы организма человека. Это влияние настолько многогранно, что в медицинской науке физиотерапия была выделена в отдельную специальность. И, разумеется, родитель, не будучи врачом, не только не сможет подобрать правильный режим физиотерапии, но и адекватно оценить, нужна она ребёнку или нет.
Ещё один важный момент: лечить детский энурез исключительно физиотерапией – малоэффективно. Физиотерапевтические методы являются действенным дополнением к лекарственной терапии, на порядок увеличивающим её эффект [1].
Кому показана физиотерапия?
Итак, вы с ребёнком посетили врача, прошли все необходимые обследования, и настала пора назначения лечения. В каких случаях доктор выпишет маленькому пациенту не только таблетки, но и отправит на консультацию к физиотерапевту или врачу ЛФК?
Прежде всего физиотерапия показана, если у ребёнка подтвердилась нейрогенная дисфункция мочевого пузыря (НДМП). Это состояние, при котором нарушается работа мочевого пузыря из-за поражения механизмов нервной регуляции в головном или спинном мозге, а также в периферических нервах и интрамуральных нервных сплетениях [2]. К подобным нарушениям могут привести врожденные аномалии, нейроинфекция, осложнённый период новорождённости, травмы и т.д. Для диагностики НДМП у врачей существуют стандарты и протоколы.
У НДМП выделяют два типа: гиперрефлекторный и гипорефлекторный. При первом варианте дети часто ощущают резкие позывы в туалет, с которыми бывают не в состоянии справиться, ночные эпизоды энуреза случаются несколько раз за ночь, а днём такие пациенты часто принимают «вынужденное положение», чтобы не намочить штанишки (сжимают бёдра и область промежности, переминаются с ноги на ногу) [3].
При гипорефлекторном типе дети до последнего не чувствуют «сигналов» от мочевого пузыря о необходимости сходить в туалет. Такие мальчики и девочки ходят в уборную всего 2-3 раза в сутки, зато в течение дня у них отмечаются частые эпизоды недержания мочи маленькими порциями.
Электрофорез, ультразвук, парафин – что выбрать?
Прежде, чем выбирать метод, которым лечить детский энурез, необходимо понять, что стало причиной недержания мочи, гипер- или гипорефлекторный мочевой пузырь. В первом случае у физиотерапевтического метода должен быть стимулирующий эффект, во втором – расслабляющий.
Электрофорез
Лекарственный электрофорез – это воздействие на организм постоянным электрическим током в сочетании с введением через кожу определённой области тела лекарственных веществ. Пациентам с гиперрефлекторным мочевым пузырём проводят сеансы электрофореза с холинолитиками (атропин или эуфилин), а при гипорефлекторным — с прозерином [4]. Обычно для достижения эффекта требуется около 10 сеансов.
Ультразвук
В физиотерапии используются ультразвуковые колебания в диапазоне 800-3000 кГц (0,8-3 МГц). Они оказывают множество эффектов как на тканевом, так и на клеточном уровне. Особенно ценно то, что ультразвук стимулирует нервную систему, в результате чего нормализуется передача импульсов. Также ультразвук улучшает кровообращение в области мочевого пузыря. Процедуры совершенно безболезненные, и маленькие пациенты хорошо их переносят.
Диадинамотерапия
Это метод лечения электрическим током, относится к импульсной терапии. Суть его в подаче в область поражённого органа тока различной частоты (от 50 до 100Гц). На протяжении 5-минутного сеанса маленький пациент чувствует лишь легкие покалывания в месте приложения датчиков. На самом же деле в это врем идёт активная стимуляция сфинктера мочевого пузыря, который собственно и отвечает за удерживание мочи в этом анатомическом резервуаре. Данная методика часто применяется при гиперрефлекторный мочевом пузыре.
Парафиновые аппликации
На живот (проекция мочевого пузыря) накладываются тёплые (40-45°С) парафиновые аппликации. Тепло, как известно, обладает спазмолитическим эффектом. В результате прогреваний расслабляется гладкая мускулатура мочевого пузыря, а у ребёнка урежаются императивные позывы к мочеиспусканию, и маленький пациент дольше остаётся сухим.
ЛФК в помощь
Часто врачи назначают детям физиотерапию совместно с сеансами лечебной физкультуры. Дело в том, что лечебная гимнастика при энурезе имеет больший эффект, если ткани и органы «подготовлены» к ней. Этой подготовкой как раз и являются физиотерапевтические процедуры. Также они помогают организму прийти в норму после физических нагрузок. Однако в ЛФК тоже непросто разобраться, не будучи врачом. Так, например, гимнастика Кегеля при энурезе считается действенной методикой, и многие родители, не долго думая, заставляют детей изо дня в день выполнять эти упражнения. Однако, если разобраться, то гимнастика Кегеля при энурезе помогает в основном женщинам, у которых отмечается слабость мышц тазового дна, что и вызывает недержание. Дети редко страдают подобной патологией, поэтому у маленьких пациентов данная лечебная гимнастика при энурезе будет малоэффективна.
Таким образом, методик, способных помочь вашему ребёнку справиться с мокрыми ночами, множество. Выбор остаётся за вами. Точнее не за вами, а за лечащим врачом, с которым каждый здравомыслящий взрослый постарается наладить плодотворное сотрудничество.
- «Современные методы лечения энуреза при нарушениях мочеиспускания у детей» Т.В Отпущенникова, И.В.Казанская
- Нейрогенный мочевой пузырь у детей (Серия «Современная медицина»), Осипов И.Б., Смирнова Л. П., СПб: Питер, 2001г.
- Новые пути коррекции нейрогнннной дисфункции мочевого пузыря к детей (информационное письмо) Шапошникова Н.Ф., Марушкин Д.В. -2007г
- Физиотерапия в педиатрии». Х.Т.Умарова, Т.В.Карачевцева, 1993).
источник
Как вспомогательный способ для терапии разных заболеваний применяют физиотерапию. Этот вид дополнительного лечения оказывает на организм восстанавливающее воздействие. Запускает процесс укрепления иммунной системы. Благодаря этому, удается существенно снизить долю применяемых в лечении медикаментов, и, следовательно, уменьшить риск негативных реакций внутренних органов на присутствие лекарства (побочные свойства препаратов). Физиотерапия при цистите практически не имеет противопоказаний, снимает воспалительный процесс, устраняя возбудителя недуга.
Издавна физиопроцедуры применяли в Древнем Китае, Греции, России. Эти методы были доработаны в наше время. Появились новые виды физиотерапевтических воздействий: лечение холодом, солевые процедуры, электрофорез, грязевые ванны.
Патологический процесс, который вызывает цистит, проявляется не только у женщин и мужчин, но и у ребенка.
Причины появления болезни самые разнообразные.
- Основной причиной являются бактерии кишечной палочки, попавшие в мочеполовую систему через мочевой канал. В первую очередь риск этого заболевания распространяется на женщин и девочек. Это связано со строением тела.
- Воспаление мочеточников после полового акта. Проявление симптомов происходит в течение 24 часов.
- Аллергические реакции на половых органах.
- Редкое мочеиспускание. Провоцирует размножение вредоносных микробов и бактерий в мочеполовой системе.
- Появление онкологии может спровоцировать инфекционное заболевание.
К каждому случаю должен быть индивидуальный подход. Для отдельного вида болезни используется определенная разновидность физиотерапии.
- Геморогический вид. Воспаление стенок мочевого пузыря. Моча имеет красный оттенок и неприятный запах.
- Интерстициальный вид. Заболевание неинфекционного характера. Происходит уменьшение объема мочевого пузыря. Боль при скоплении жидкости в мочеполовой системе
- Лучевой вид. Последствие использования радиоактивной терапии при онкологии.
- Шеечный. Основным признаком заболевания является недержание мочи.
Положительное воздействие на здоровье человека при проведении физиотерапии неоспоримо.
Во время лечения при цистите, организм получает большую пользу:
- Снижение нагрузки на внутренние органы человека, которую дают антибиотики.
- Методом физиологического воздействия активируются резервы иммунной системы.
- Устраняются симптомы заболевания.
- Ускоряется процесс регенерации клеток.
- Происходит выведение шлаков и вредных веществ из организма.
Приоритетом физиотерапевтического лечения является точечное (прямое) влияние на очаги воспаления. При этом отсутствуют побочные реакции со стороны других органов, не имеющих отношения к заболеванию.

Даже в тех случаях, когда медикаменты и антибактериальная терапия не эффективны — физиотерапия может помочь.
- Электрофорез. При данном виде процедуры используется метод изменения электрического тока в низкочастотные импульсы, лекарственный препарат преобразовывается в ионный пучок. С помощью направленного действия он доставляется непосредственно в очаг воспаления, оказывая на организм такое влияние:
- Снимает воспалительный процесс.
- Оказывает расслабляющее действие на стенки мочевого пузыря.
- Увеличивая скорость обмена веществ, уменьшает отёчность пораженного органа.
- Снимает болевую симптоматику.
- Магнитно-терапевтический метод. Считается одним из основных способов при лечении цистита. С помощью прибора искусственно созданный поток магнитного поля направляется на больной орган. При этом происходит:
- Устранение патогенных микроорганизмов.
- Ускорение процесса вывода из мочевого пузыря токсинов, возникших при деятельности патогенов.
- Регенерация поврежденных вирусами клеток.
-
Ультразвук. Высокая частота при направленном действии на охваченный патологическим процессом орган оказывает следующее влияние:
- Убирает отечность органической ткани методом ускорения процесса вывода лимфой токсинов.
- Увеличивая пропускную способность сосудов, ускоряет кровоток.
- Противомикробное действие.
Этот вид терапии используется не только при цистите, но и при других очаговых заболеваниях.
- Индуктотермия. Возникающее в проводе, идущем вдоль тела пациента, переменное магнитное поле, проникая в организм человека, начинает взаимодействовать с молекулами тканей. Колебательное движение такого поля создает вихревое состояние, при котором атомы сталкиваясь между собой, преобразуют тепловой эффект за пределами жирового слоя. Глубокое проникновение в тело прогревает мочевой пузырь и обеззараживает очаги инфекции, ускоряет кровоток.
- КВЧ-терапия. Направленное на патологический очаг электромагнитное поле с высокой частотой импульса. Этот вид терапии характеризуется глубоким проникновением в ткани, оказывает такое лечебное воздействие:
- Оздоровление пораженных органов.
- Профилактические мероприятия.
- Уменьшение болевого порога.
- Уничтожение болезнетворных микроорганизмов.
- Устранение последствий облучения при онкологии.
-
Магнитофорез. При содействии магнитного поля, созданного прибором, в слизистую часть мочевого пузыря вводится лечебный препарат. При одиночном применении эффект не наступит. Только при использовании систематических мероприятий будут заметны результаты. Назначение этих процедур происходит по рекомендациям врача.
- Импульсная электроанальгезия. Используя силу электрических толчков, этот метод снимает спазматическое состояние тканей мочевого пузыря, убирает отеки на внешних стенках органа. Нормализует обмен веществ и стимулирует вывод токсинов.
- Контролируемая гипертермия. С помощью химиотерапевтических приспособлений во время процедуры обеспечивается прогрев пораженного органа, гибель микробов и улучшение кровообращения.
- Вибротерапия. Низкие частоты электрического тока, воздействуя на нижнюю часть тела, ускоряют кровообращение, снимают болевые ощущения, лучшая общее состояние мочевого пузыря.
- Вибромассаж. Само это название процедуры, говорит за себя. Пациенты в процессе воздействия получают полное расслабление гладких мышц, снимая напряжение и успокаивая нервную систему. Такой массаж убирает болевые ощущения, ускоряет процесс циркуляции лимфы, чем усиливает иммунную защиту организма.
- В виды светолечения входит применение инфракрасного воздействия. При использовании метода идет облучение нижней части туловища, снимается спазм гладких мышц, что дает возможность для увеличения кровотока. Выводятся из организма вредные токсины и радионуклиды. Повышается температура внутри мочевого пузыря, уничтожаются определенные виды микроорганизмов, вызывающих воспаление.
- Пелоидотерапия. Накладывание грязевых слоев на низ живота женщины.
Процедура прогревает внутренние ткани, оказывает расслабляющее действие, улучшает приток крови к воспаленному органу.
- Теплотерапия. Воздействие тепловыми аппликациями на область очага поражения с применением озокерита и парафина. Расслабляет мышцы живота, снимает спазм.
Терапевтическое использование этих методов, в комплексе с применением медицинских препаратов, ускоряет выздоровление и укрепление иммунной системы.
Стоит помнить, что любое физиолечение имеет свои противопоказания:
- индивидуальная непереносимость электрического тока;
- высокая температура, озноб;
- лихорадка;
- сахарный диабет;
- гнойные воспалительные процессы.
При первых проявлениях заболевания обязательно надо обращаться к врачу. Он проведет полное обследование, и назначит правильную схему лечения. В нее входит физиотерапия и медикаментозная терапия.
При острых формах болезни может потребоваться стационарное лечение, отсутствие которого может привести к хронической форме.
Самолечение в домашних условиях опасно и влечет к серьезным последствиям.
источник
Физиотерапия — отрасль медицины, которая помогает ускорить выздоровление и исключает развитие остаточных явлений в органах.
Эффективность физиолечение показывает при болезнях воспалительного характера, каким и является цистит.
Цистит — воспалительное поражение слизистой мочевика, которое возникает при воздействии бактериального фактора, чаще поражает женщин.
Такая закономерность обусловлена анатомическими особенностями строения мочеиспускательного канала.
У женщин уретра короткая и имеет форму воронки, что позволяет бактериям быстрее попадать в мочевой пузырь, нежели у мужчин.
Инфицирование происходит различными путями: занесение инфекции через уретру, при проведении операции. 
У женщин может появляться недержание мочи. Это происходит в том случае, если воспаление поражает устье мочеиспускательного канала.
При этом развивается недостаточность сфинктеров и моча непроизвольно выделяется из организма.
Лечение воспаления мочевого пузыря, направлено на устранение непосредственной причины возникновения.
Так как бактерии являются распространенной этиологией, то базисная терапия цистита заключается в применении антибиотиков.
Лечение у женщин включает противогрибковые препараты, ведь возрастает риск развития молочницы.
Физиотерапия при цистите не имеет противопоказаний к применению. Бактерии которые являются причиной развития болезни, располагаются в слоях слизистой оболочки, или в подслизистом слое.
При этом антибактериальная терапия не оказывает должного эффекта. В таких случаях показано назначение физиотерапевтических мероприятий.
Физиотерапия показывает результаты, как средство для вспомогательной терапии.
При воспалении мочевого пузыря электрофорез является распространенным методом физиотерапии.
Механизм действия электрофореза заключается в том, что ток, попадая в человеческий организм, разделяется на ионы.
Ионы двигаются по направлению, при движении подталкивают частицы лекарственных средств. Лекарство быстрее достигает очага, что ускоряет выздоровление. Электрофорез устраняет проявления воспаления, снимая спазм и отечность.
Суть метода физиотерапии основан на том, что на участок тела оказывается воздействие электромагнитным полем, происходит нагревание участка.
Такое прогревание приводит к расширению кровеносных и лимфатических сосудов, что ускоряет метаболизм в пораженном участке тела и приводит к оттоку тканевой жидкости из воспаленной части мочевого пузыря.
Применение магнитов используется как метод физиотерапии. Методика осуществляет воздействие магнитных полей на мочевой пузырь.
Происходит насыщение тканей кровью, что обеспечивает достаточное количество питательных веществ и кислорода, необходимых для восстановления воспаленного участка.
Особенностью магнитотерапии является то, что в зависимости от глубины расположения органа выставляют мощность.
Это делает возможным оказание эффекта и на поверхностные органы, и на те, которые расположены на глубине.
Метод магнитофореза является схожим с электрофорезом, но различие заключается в том, что для проведения лекарственных средств в толщу тканей используют магнитное излучение, а не электрический ток.
Таким образом, лекарственные средства быстрее достигают слизистой оболочки мочевого пузыря, а также попадают на подслизистый уровень.
Преимущество такого метода физиотерапевтического лечения в том, что имеется возможность применять прицельно.
Таким образом, исключается воздействие на здоровые ткани. В основе действия КВЧ-терапии лежит использование электромагнитных импульсов высокой частоты.
Эффект процедуры заключается в том, что оказывается противовоспалительное и антимикробное действие.
Применение ультразвука различной частоты проводит массаж внутренних органов. Массаж улучшает микроциркуляцию, приток крови, что соответственно приводит к увеличению количества лейкоцитов в пораженном участке и улучшает борьбу с бактериями.
С помощью лучевых или химиотерапевтических средств проводится локализованное повышение температуры тела.
Температура на участке тела поднимается до таких цифр, при которых гибнет возбудитель. Такой метод лечения показан при цистите, который вызван бактериями, которые имеют резистентность к антибиотикам.
Манипуляция проводится исключительно под наблюдением врача и под контролем состояния пациента.
Длительное воздействие высокой температуры или неправильная техника проведения приводит к развитию необратимых нарушений в органах у женщин.
Метод физиотерапии проводится для обезболивания. Применяется устройство, которое подает ряд импульсов.
Эти импульсы воздействуют на нервные окончания, что приводит к временной блокаде и устранению болезненности.
Длительность анальгезии достигает 5-6 часов. Эта манипуляция оказывает обезболивающее действие, помогает устранить воспаление и нормализовать обмен веществ в пораженном участке мочевого пузыря. 
Перечисленные методы являются неинвазивными для человека и достигают выздоровления при курсе лечения 2 недели.
источник
Женщины различного возраста, наиболее предрасположены к развитию воспалительного поражения стенок мочевого пузыря, что обусловлено анатомическими особенностями строения мочевыделительной системы. Как правило, возбудители цистита проникают в полость мочевого пузыря восходящим путем через уретру. Опасность цистита заключается в том, что наряду с тяжёлыми клиническими проявлениями и психологическим дискомфортом, данное заболевание может привести к распространению инфекции, с последующим поражением почек и развитием пиелонефрита. Комплексная терапия цистита у женщин включает не только медикаментозные варианты лечения, но и методики аппаратной физиотерапии. Общая физиотерапия при цистите у женщин будет подробно охарактеризована ниже.
Популярность методик аппаратной физиотерапии в комплексном лечении цистита у женщин, обусловлена минимальным перечнем противопоказаний. Физиотерапевтическое воздействие не только помогает бороться с воспалительным процессом и усиливает действие антибактериальных лекарственных средств, но и активизирует естественные резервы организма в борьбе с инфекционно-воспалительным процессом. Клинически доказано, что комбинированное использование медикаментозной терапии и аппаратного физиолечения, помогает ускорить процесс выздоровления и сократить период реабилитации после перенесенного цистита.
Методика электрофореза при цистите, является одной из наиболее часто используемых физиотерапевтических процедур, помогающих благоприятно воздействовать не только на мочевой пузырь, но и на весь организм в целом. Механизм воздействия электрофореза заключается в том, что под влиянием электрического тока на кожные покровы и глубоко лежащие мягкие ткани, стимулируется процесс регенерации поврежденных структур организма, снижается интенсивность воспалительного процесса, а также ускоряется доставка лекарственных средств непосредственно к патологическому очагу. Кроме того, электрофорез является эффективным средством для снятия отёков и спазма мускулатуры.
Еще одним несомненным преимуществом процедуры электрофореза, является то, что под воздействием тока, ускоряется процесс выведения болезнетворных микроорганизмов и продуктов их жизнедеятельности из полости мочевого пузыря.
Данная методика физиотерапевтического воздействия основана на локальном повышении температуры тела посредством химического или лучевого воздействия. Увеличение показателей температуры тела в отдельном участке проводится до тех величин, при которых не выживают патогенные микроорганизмы. Как правило, методика управляемой гипертермии назначается женщинам с антибиотикорезистентной формой бактериального цистита. Во избежание серьёзных осложнений, данную манипуляцию проводят в специализированном кабинете под врачебным наблюдением.
Методика ультразвукового воздействия создает эффект массажа, который улучшает приток крови к мочевому пузырю, активизирует локальный иммунитет, а также ускоряет процесс выработки лейкоцитов, необходимых для полноценной борьбы с инфекционными возбудителями цистита. Очень часто воздействие ультразвуком комбинируют с антибактериальной и противовоспалительной терапией.
Основным преимуществом этой методики физиотерапевтического лечения является то, что при ее использовании имеется возможность локального (точечного) воздействия на патологический очаг. При использовании КВЧ терапии полностью исключается риск повреждения рядом расположенных здоровых тканей. В основе данной методики лежит электромагнитное воздействие высокочастотными импульсами. Используя магнит при цистите, удаётся достичь выраженного антибактериального, противовоспалительного и иммуностимулирующего эффекта.
Данная разновидность физиотерапевтического воздействия имеет много общего с электрофорезом, но основное отличие состоит в том, что для улучшения проникновения лекарственных препаратов через кожные покровы к воспаленному мочевому пузырю, используется магнитное излучение, а не электрический ток. По аналогии с электрофорезом, магнитофорез значительно улучшает микроциркуляцию в области таза, оказывает противовоспалительное, регенерирующее, противоотечное и антибактериальное воздействие.
Аппаратная магнитотерапия при цистите широко используется для лечения воспалительного поражения стенок мочевого пузыря у женщин различного возраста. Под воздействием магнитного поля, улучшается микроциркуляция в тазовой области, стимулируется доставка кислорода и питательных веществ к тканям, а также ускоряется процесс восстановления поврежденной структуры мочевого пузыря.
Интенсивность магнитотерапии при цистите подбирается каждой пациентке индивидуально, в зависимости от степени интенсивности воспалительного процесса, а также от наличия и характера сопутствующих заболеваний.
Выраженный терапевтический эффект индуктотермии при воспалительном поражении стенок мочевого пузыря, обусловлен воздействием электромагнитного поля, которое способно проникать в глубокие отделы человеческого организма. Под воздействием электромагнитного излучения, наблюдается локальное увеличение температуры в области мочевого пузыря, в результате чего создаются благоприятные условия для гибели инфекционных возбудителей. Кроме того, локальная тепловая реакция, способствует расширению лимфатических и кровеносных сосудов, улучшает локальный метаболизм, снимает отёк, а также ускоряет процесс восстановления поврежденных тканей мочевого пузыря.
Эта физиотерапевтическая методика позволяет эффективно бороться с болевыми ощущениями, которые беспокоят женщин при воспалительном поражении мочевого пузыря. Для проведения электроанальгезии используется специальный прибор, генерирующий импульсы. Под воздействием данных импульсов угнетается периферическая нервная проводимость, в результате чего снижается интенсивность болевого синдрома. Продолжительность эффекта импульсной электроанальгезии составляет от 5 до 6 часов. Кроме того, данная процедура эффективно борется с воспалительным процессом, улучшает метаболизм в области мочевого пузыря, а также ускоряет выведение продуктов жизнедеятельности бактерий, которые спровоцировали цистит.
Несмотря на очевидную пользу физиотерапевтических мероприятий при воспалительном поражении мочевого пузыря, подобный вариант лечения имеет противопоказания, которые в целях личной безопасности не рекомендовано игнорировать. К общим противопоказаниям для проведения физиотерапии при цистите, относят:
- Проблемы со свертывающей системой крови.
- Наличие злокачественных новообразований в организме.
- Острое течение инфекционно-воспалительного процесса.
- Повышенная температура тела, лихорадочное состояние.
- Активная стадия туберкулеза.
- Такие нарушения сердечного ритма, как мерцательная аритмия и экстрасистолия.
- Запущенное течение атеросклероза сосудов головного мозга.
- Патологии сердечно-сосудистой системы в стадии декомпенсации.
- Кахексия.
- Наличие психических заболеваний, склонность к приступам истерии и психозам.
- Наличие кардиостимулятора.
- Эпилепсия.
- Ранее диагностированная аневризма аорты.
Кроме того, в качестве противопоказаний к выполнению ранее упомянутых процедур физиотерапии, выделяют индивидуальную непереносимость электрического тока, наличие металлоконструкций в организме, а также нарушение целостности кожных покровов в области предполагаемого воздействия.
источник
 Ультразвук. Высокая частота при направленном действии на охваченный патологическим процессом орган оказывает следующее влияние:
Ультразвук. Высокая частота при направленном действии на охваченный патологическим процессом орган оказывает следующее влияние:  Магнитофорез. При содействии магнитного поля, созданного прибором, в слизистую часть мочевого пузыря вводится лечебный препарат. При одиночном применении эффект не наступит. Только при использовании систематических мероприятий будут заметны результаты. Назначение этих процедур происходит по рекомендациям врача.
Магнитофорез. При содействии магнитного поля, созданного прибором, в слизистую часть мочевого пузыря вводится лечебный препарат. При одиночном применении эффект не наступит. Только при использовании систематических мероприятий будут заметны результаты. Назначение этих процедур происходит по рекомендациям врача. Процедура прогревает внутренние ткани, оказывает расслабляющее действие, улучшает приток крови к воспаленному органу.
Процедура прогревает внутренние ткани, оказывает расслабляющее действие, улучшает приток крови к воспаленному органу.