Плосковальгусная стопа – распространенное заболевание, которое диагностируется у детей и взрослых. Первые признаки выявляются в раннем детстве: патология часто является врожденной из-за слабости мышц стопы. У взрослых причиной деформации может быть поперечное плоскостопие, эндокринные нарушения и остеопороз. В комплексном лечении вальгусной стопы часто применяются физиотерапевтические процедуры, в т.ч. и электрофорез. Подробнее о них мы расскажем в нашей статье.
При плоскостопии у взрослых нарушается кровоснабжение передней части стопы. Это через несколько лет приводит к развитию артрита и артроза.
Провоцирующими факторами появления деформации, кроме названных причин, могут быть перенесенные заболевания хрящевых тканей сустава, длительное нахождение на ногах и лишний вес. Облегчить боли у взрослых и предотвратить развитие различных осложнений у детей помогает физиотерапия.
- воздушные ванны;
- компрессы;
- иглоукалывание;
- водо- и грязелечение;
- баротерапия (воздействие давлением);
- применение холода и тепла;
- механическое воздействие (массаж, лечебная физкультура, мануальная терапия);
- криотерапия и миостимуляция;
- электрическое и электромагнитное воздействие.
Физиотерапия помогает в достижении большего эффекта при лечении деформаций стопы у детей и взрослых. Это самый безопасный метод лечения на сегодняшний день. Электрофорез часто назначают при плоскостопии.
Электростимуляция – один из способов воздействия на организм человека с помощью физиотерапии. Эта безопасная процедура помогает восстановить функцию мышц и нервов в тканях стопы. Неврологом рекомендуется физиотерапия при плоскостопии, вальгусе и других патологических состояниях голеностопного сустава.
Физиотерапевтическое лечение назначается врачом с учетом особенностей пациента, в том числе:
- стадии заболевания;
- истории болезни;
- возраста;
- сопутствующих патологий;
- физического и психического состояния.
Электрофорез назначается при таких заболеваниях ног:
- тендинит (воспаление и отмирание сухожильных тканей);
- при слабости мышц свода стоп и голеней;
- бурсит стопы (воспаление одной из синовиальных сумок (бурс) ступни);
- болезни Келлера (омертвление отдельных костей стоп);
- подагра;
- вальгусная стопа у пациентов любого возраста и пола;
- для ускорения восстановления сустава после переломов;
- другие патологии суставов ног.
Существует немало противопоказаний к проведению электростимуляции мышц: болезни сердца, повышенная температура, кожные заболевания, ишемические заболевания мозга, злокачественные новообразования и другие. Поэтому при назначении электрофореза при вальгусной деформации стопы и других заболеваниях (плоскостопии) учитываются все нюансы состояния здоровья пациентов. Электростимуляция противопоказана также беременным.
Доктор назначает курс процедур, длительность проведения, препараты, которые усиливают лечебное действие электрофореза. Особенной подготовки не требуется. Для проведения этого метода лечения следует принести с собой:
- 2 пеленки (одна подкладывается под ноги, другой они накрываются сверху);
- эластичный бинт (от него отрезается 2 куска для крепления электродов);
- назначенные доктором лекарства.
Медицинская сестра в физкабинете подготовит необходимые медикаменты, нанесет их на прокладку и положит на больные ступни. Это могут быть как готовые вещества, так и приготовленные перед процедурой растворы. Их концентрацию определяет врач при назначении препарата. Жидкость для электрофореза должна быть подогретой до температуры тела.
Часто при лечении плоскостопия применяют спазмолитик «Эуфиллин», кальций с фосфором и другие медикаменты. Электрические токи разогревают и стимулируют мышцы и сосуды стопы, и с их помощью достигается лучший фармацевтический лечебный эффект.
Электрофорез с данным микроэлементом врачи рекомендуют при многих заболеваниях. В сравнении с обычными инъекциями этот вариант дает гораздо лучшее локальное усвоение медицинских препаратов. Особенно это касается кальция, который плохо усваивается организмом человека.
Механизм работы электрофореза дает хорошие результаты. Медикаменты, содержащие кальций, под воздействием электричества впитываются в кожу больного человека и накапливаются там. По мере необходимости организм расходует его на свои нужды. При болезнях опорно-двигательной системы, в том числе плоскостопии у детей и взрослых, врачи рекомендуют проводить процедуру, сочетая кальций с фосфором.
Во время процедуры на стопу больного крепят активные электроды, под них укладывают ткань, пропитанную кальция хлоридом и другими веществами. Пассивные электроды прокладывают материалом с чистой водой или 0,9% раствором микроэлемента.
Катионы активных медицинских препаратов через позитивно заряженный электрод попадают в верхние слои кожи. Помимо кальция это могут быть цинк, гидроген, натрий и манган. В тот же момент анионы проникают в организм пациента через отрицательно заряженный электрод.
При болезнях суставов и деформаций свода стопы проводится такая популярная физиотерапевтическая процедура, как СМТ (синусоидально-модулированные токи). Другое ее название – амплипульстерапия. У этого вида манипуляций много положительных качеств:
- Быстрый эффект, который проявляется после первых сеансов. Он достигается за счет того, что СМТ действует прямо на нервные окончания.
- Абсолютная безопасность. Величина тока во время процедуры приблизительно равна обычному показателю тела. Поэтому амплитудная пульсация показана даже детям.
- Отсутствие побочных эффектов. Когда назначается данный метод, можно не опасаться негативных последствий.
Этот способ физиотерапии помогает при болях и воспалительных процессах в суставах, в том числе при плоскостопии у взрослых и детей.
Физиотерапевтические процедуры назначаются доктором только после тщательного осмотра пациента и оценки его общего состояния здоровья.
Это необходимо для исключения противопоказаний. Нельзя применять электрофорез при таких патологиях:
- плохая свертываемость крови;
- онкология;
- непереносимость гальванических токов;
- гнойные и воспалительные процессы;
- кожные заболевания;
- перепады давления.
Недопустимо также превышение дозы рекомендованных препаратов. Важно учитывать противопоказания к лекарственным средствам, которые используются во время процедуры. Перечень болезней и состояний, при которых нельзя проводить СМТ, не слишком велик:
- туберкулез;
- переломы костей;
- любые опухоли;
- тромбофлебит;
- беременность;
- установленный кардиостимулятор;
- лихорадка.
Во всех случаях решение по назначению этих методов терапии должен принимать исключительно специалист.
Основная причина вальгусной деформации ступней, включая плоскостопие – слабые мышцы и связочный аппарат. В отличие «взрослого» варианта такая патология у детей со временем может исчезнуть, если своевременно принять меры.
Помимо физиопроцедур рекомендуется массаж, гимнастика, хождение дома босиком по специальному жесткому коврику, камушкам и песку. Хорошо совмещать игры с подыманием ногами мелких предметов.
У взрослых вальгусная деформация развивается в течение длительного времени по разным причинам, среди которых ношение тесной обуви, остеопороз, эндокринные патологии, наследственность, плоскостопие и другие. Выражается она в образовании разрастающейся косточки на внутренней области стопы. На 3 и 4 стадиях часто возникают различные осложнения: появление натоптышей и мозолей, врастание ногтя и искривление пальцев.
Чтобы не пришлось лечить эту болезнь хирургическим путем, желательно предпринять профилактические меры:
- выполнять простые упражнения для улучшения подвижности стоп и укрепления мышц свода;
- носить удобную ортопедическую обувь или специальные стельки;
- делать массаж ступней и голеней;
- принимать ванночки с экстрактом хвои или морской солью.
Желательно наладить правильное питание: меньше есть пищи, богатой пуринами (мясо и морепродукты, бобовые, крепкие бульоны, шоколад, чай и кофе). Еще проведите ревизию своего гардероба, удалите из него тесную и на высоком каблуке обувь. Шпильки отложите до больших праздников, а повседневные туфли и сапоги купите на низкой и удобной танкетке.
Не нужно забывать и о спорте, ведь постоянные занятия плаванием, ездой на велосипеде, гимнастикой и другими видами физкультуры укрепят мышцы стоп и послужат профилактикой вальгусных деформаций и плоскостопия. Все эти рекомендации помогут сохранить ваши ножки красивыми и здоровыми.
источник
Я сразу же встала на очередь, и через 2 месяца мы начали делать амплипульс. Процедура заключается в том, что ребенку на область голени и стопы прикладывают металлические штучки, завернутые в тряпочку. Ноги при этом сматывают бинтами, и нужно следить, чтобы ребенок не двигался. Первые 2 раза сынок побаивался, но потом понял, что амплипульс безболезнен, и спокойно посещает процедуры.
Ощущения во время амплипульса по словам медсестры — как-будто бегают мурашки, слабая вибрация.
За два курса амплипульса я увидела, что сын стал более ровно ставить ногу, походка стала уверенней. Безусловно, этого эффекта удалось достичь еще и посредством гимнастики, ходьбы босиком и лазанию по шведской стенки.
Ну и напоследок, уважаемые читатели, хотелось бы увидеть комментарии тех, у кого детки с похожим диагнозом. Как лечите? Есть ли результаты?
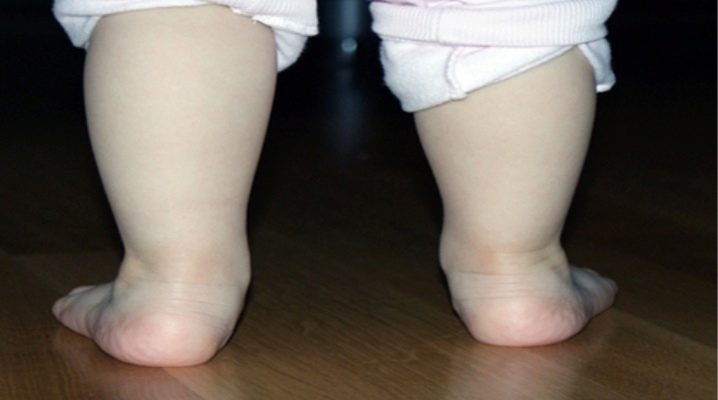
Вальгусные стопы образовываются в том случае, когда снижается высота сводов ступней. Ось искривляется и своей формой напоминает букву Х. Когда ребенок пытается делать первые шаги, патология начинает проявляться. Давайте подробнее рассмотрим, когда и каким образом применяется электрофорез при вальгусной стопе у детей. А также какими еще способами можно вылечить вальгусную деформацию.
Главные симптомы вальгусного деформирования стоп проявляются с момента начала хождения ребенка.
Симптоматика при патологии следующая:
- ступни при хождении приобретают форму буквы Х;
- ребенок становится неуклюжим;
- при хождении ножки быстро устают;
- ребенок ступает на внутреннюю часть стопы;
- походка становится менее уверенной;
- при хождении ребенок шаркает ногами.
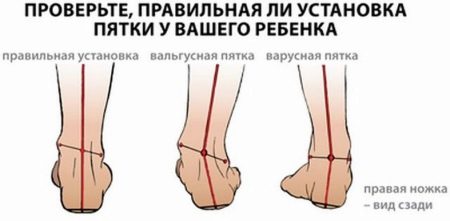
Если малыш ходит давно, перечисленные симптомы должны насторожить родителей. Покажите кроху доктору. Оцените форму стоп и то, как ребенок становится на пятку.
Вальгусная стопа может быть врожденной или приобретенной. Врожденная форма развивается ещё во внутриутробном периоде. Деформация в таком случае диагностируется опытным специалистом ещё в раннем возрасте.
Приобретенная вальгусная деформация ступней возникает из-за слабого и несовершенного связочного аппарата.
Толчком к развитию патологии могут послужить простудные заболевания в младенческом возрасте, недоношенность плода, также обувь не по размеру и без фиксации ступни, чрезмерный вес, развитие полиомиелита или рахита, получение травмы стопы.
А еще внутренняя сторона ступни может деформироваться из-за наследственности.
Терапия врожденной патологии исправляется гипсовыми и другими повязками. Доктором назначается лечение согласно индивидуальным особенностям маленького пациента.
Приобретенная вальгусная деформация лечится с помощью массажа, специальных ванночек для ног, комплекса ЛФК, электрофореза, иглоукалывания, электростимуляции ступней.
При вальгусной деформации стоп или при плоскостопии у детей грудного возраста противопоказаний к проведению электрофореза нет. Важно только придерживаться схемы проведения процедуры, а также применять только такое лекарство, которое можно по возрасту.
Благодаря электрофорезу, лекарственное средство поставляется непосредственно в нужное место без применения уколов и приема таблеток. Так как детки все разные, некоторые физиопроцедуру переносят хорошо, а другие капризничают.
Осуществить процедуру электрофореза с лекарством ребенку может только специалист по назначению доктора.
Лекарство наносится на бинт или специальные салфетки, которые прикладываются к ножкам. Затем подключается ток с определенной частотой и мощностью. Процедура обычно продолжается 3 — 10 минут. Длительность зависит от возраста и заболевания малыша.
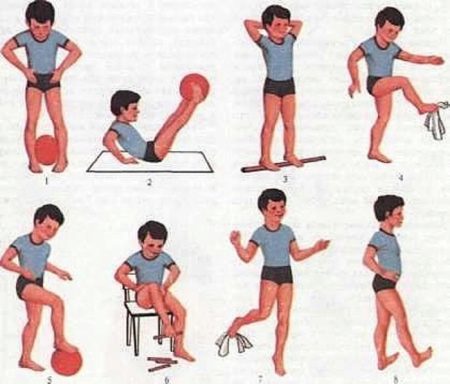
Для укрепления ступней рекомендуется проводить детям следующий комплекс упражнений:
- Поворачивайте стопы внутрь.
- Сгибайте тыльные стороны стоп.
- Сгибайте подошвы.
- Выполните сгибание пальчиков на ножках.
- Поворачивайте стопы внутрь с захватом и старайтесь ими удерживать мелкие игрушки.
- Выполняйте ступнями вращательные движения.
Легкую гимнастику рекомендуется выполнять с ребенком ежедневно по утрам. Когда малыш подрастет, он сможет сам в любое время делать весь комплекс лечебных движений.
Кроме упражнений, рекомендуется давать ребенку возможность ходить ступнями по рифленому коврику, расположенному в ванночке с водой. Водные процедуры с ребристой поверхностью помогут детским ступням окрепнуть, чтобы избежать вальгусные и другие деформации.
Массаж при вальгусной деформации ступни выполняется курсом, который состоит из 12 — 20 сеансов. Важно, чтобы между курсами были перерывы в две — четыре недели. Интенсивность массажа рекомендуется увеличить к середине курса. Избегайте резких и болезненных движений. Массаж должен приносить малышу удовольствие.
Ребенка кладут на живот, под голени подкладывается маленький валик. Массируется поясница, ягодично-крестцовая область, бедро. Постепенно подходят к ступням. Стопы разминаются, мнутся, гладятся, ощипываются и так далее.
Лучше всего доверить проведение массажа специалистам. Массажист выполнит все действия правильно и в нужной последовательности, больше уделяя времени ступням. Можно также взять уроки у мастера массажа и выполнять аналогичные действия дома. Массаж дополнит упражнения и процедуры электрофореза при вальгусных патологиях ступней.
При косолапости у ребенка ступня выворачивается внутрь и сгибается в подошве. Пятка поднимается вверх. Ребенок не может её поставить плоско на пол. Патология также может быть врожденной или приобретенной.
Лечение косолапости проводится с помощью гипсования, мягких повязок, специальных шин, ортезирования, массажа, лечебной физкультуры, физиотерапии, ношения специальной ортопедической обуви или проведения операции. Также терапия осуществляется и медикаментами.
Физиотерапия во время косолапости у детей применяется с двух лет. Она помогает исправить врожденную патологию. Чаще всего доктор прибегает к следующим физиопроцедурам:
- Электромагнитному воздействию. Стимулируются мышцы и нервы.
- При магнитотерапии голеностопный сустав подвергается воздействию электромагнитного поля.
- Электрофорезу и фонофорезу. Лекарственные препараты проникают в стопу через кожу при электромагнитном или ультразвуковом излучении.
Также косолапость лечится с помощью парафиновых аппликаций, которые прикладываются к голеностопному суставу.
Кальций не всегда всасывается в организм при употреблении его в виде таблеток или через уколы, поэтому рекомендуется при ортопедических заболеваниях стоп делать электрофорез с кальцием.
Во время процедуры электрофореза электричество способствует прониканию через кожу и накоплению кальция в области ступней. Организм забирает нужное ему количество ценного химического элемента, а также расходует его по мере необходимости.
Электрофорез с кальцием применяется при ортопедических патологиях, невралгии, неврите, миозите, а также заболеваниях дыхательных путей.
Процедура назначается только после тщательного осмотра пациента доктором, чтобы исключить возможные противопоказания. Нельзя прибегать к процедуре при онкологии, гнойном или воспалительном процессе, плохой свертываемости крови и при непереносимости гальванических токов.
Если у малыша на ступнях есть кожные повреждения, обработайте пострадавшие места вазелином и прикройте вощеной бумагой. В некоторых случаях после процедуры может понизиться давление, появиться брадикардия или проблема с ЖКТ. Чтобы избежать нежелательные побочные эффекты, рекомендуется перед началом лечения кальцием посетить доктора.
Электрофорез с кальцием при ортопедических патологиях ступней проводится следующим образом:
- К коже ребенка прикрепляются активные электроды, под которые подкладывают слой ткани или бумаги, пропитанные хлоридом кальция или другими лекарственными средствами.
- Пассивные электроды нужно проложить с помощью чистой воды или слабого раствора кальция.
- Иногда доктор рекомендует дополнительно активные вещества растворять глюкозой.
- Катионы препаратов проникают в ступни через позитивно заряженный электрод. Анионы же — через отрицательно заряженный электрод.
Электрофорез с кальцием проводится на таком же оборудовании, что и процедуры гальванизации. Кроме кальция, для проведения физиопроцедур используется натрий, гидроген, цинк.
Как известно, лучше провести своевременную профилактику любой ортопедической патологии (в том числе и вальгусной стопы), чем в дальнейшем долго и систематически её лечить.
Правила профилактики заключаются в следующем:
- Регулярно показывайте малыша педиатру и врачу-ортопеду.
- Не покупайте обувь на вырост. Стелька должна соответствовать длине ступни ребенка.
- Обувь ребенка обязательно должна быть оснащена ортопедической стелькой и небольшим каблучком.
- Обеспечьте ребенку возможность ходить босыми ножками по неровным поверхностям.
Ортопедическая обувь должна быть сшита из натуральных материалов, например, из кожи. Босоножки или сапожки должны обладать мягкой подошвой, которая сгибается в области носка, а не по центру ступни.
Теперь вы знаете, каким образом проводится электрофорез при ортопедических патологиях ступней. Важно любые физиопроцедуры выполнять только после консультации с доктором, чтобы от них был положительный эффект, а не вред, особенно когда речь идет о здоровье ребенка.
«Мишка косолапый по лесу идет… ». Всем нам с детства знакомы эти строки. Но интересен нам сейчас не сам герой строк, а его косолапость. А точнее ее проекция на человеческий организм – плоскостопие. У детей данная патология носит название плоско-вальгусной стопы. Она относится к дефектам опорно-двигательного аппарата, если вовремя не заметить ее, она вызывает ряд серьезных осложнений.
Данная патология связана с ослаблением связочного аппарата ног, а также снижением мышечного тонуса. Нижние конечности теряют свою силу и опору, что приводит к деформации их формы. Заболевание имеет две формы: врожденную и приобретенную. Врожденную деформацию можно выявить непосредственно в роддоме, но она встречается довольно редко. Чаще у деток развивается приобретенная форма, которая становится заметной после того, как ребенок начинает ходить. Вальгусное плоскостопие является широко распространенным заболеванием.
Чтобы не пропустить начало его развития, детки обязательно должны проходить плановые осмотры у хирурга или врача-ортопеда.
К одной из частых причин вальгусной стопы относят раннее начало самостоятельной ходьбы ребенка (в 9-10 месяцев). Следует помнить, что не стоит принудительно ставить малыша на ножки, заставлять ходить. Он сделает это сам, когда будет к этому готов (когда почувствует силу в ногах и сможет перебороть свой страх). В противном случае вы окажете давление на неокрепший опорно-двигательный аппарат ребенка, чем и вызовите развитие патологии.
К другим факторам, провоцирующим возникновение данной деформации, относят:
- последствия рахита;
- родовые травмы (особенно в области тазобедренного сустава);
- наследственность;
- большую массу тела, которая увеличивает нагрузку на ноги;
- травмы позвоночника и нижних конечностей;
- полиомиелит;
- мышечное недоразвитие.
Очень важно подобрать для малышей правильную и удобную обувь, в которой стопа ребенка чувствует себя мягко и комфортно. Подошва не должна быть плоской, в области пятки обязательно должен располагаться прогиб.
Дефекты плоско-вальгусной стопы ярко выражены и сразу обращают на себя внимание. При этом происходит нарушение свода стопы: внутренний край стопы сильно нависает, пальцы отходят в сторону. Впоследствии ноги приобретают Х-образную форму, расстояние между лодыжками при сведенных конечностях может равняться 5 см и более. Когда ребенок делает свои первые шаги, он не чувствует никакого дискомфорта. Затем он становится менее активным из-за боли, возникающей при ходьбе. Затем у детей меняется походка, появляется сутулость и изменяется осанка.
Данная патология оставляет свой характерный след на обуви. Она стаптывается таким образом, что пятка съезжает внутрь. Обувь достаточно быстро изнашивается. Если ребенок продолжает ее носить, он усугубляет дефект своих ножек.
Нелеченая вальгусная постановка ног грозит такими осложнениями:
- нарушением физиологических изгибов позвоночника (сколиоз);
- нарушением кровообращения;
- смещением тазобедренных и коленных суставов (изменение положения таза);
- укорочением 1 ноги;
- плоскостопием.
Во взрослом возрасте это грозит появлением остеохондроза и артроза.
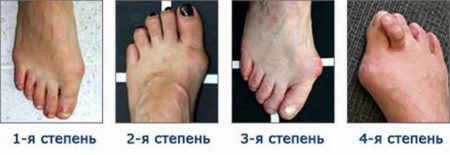
Степени заболевания различаются между собой в зависимости от того, на сколько градусов стопа отклоняется от нормальной оси:
- 1-я степень: угол уклона составляет до 15 градусов. Хорошо поддается лечению.
- 2-я степень: угол уклона составляет 15-20. Стопу можно скорректировать, благодаря физиотерапевтическим мероприятиям и лечебной физкультуре.
- 3-я степень: угол равен 20-30. Требует длительного, комплексного лечения.
- 4-я степень: угол составляет более 30. Консервативное лечение может быть неэффективным. В таком случае ребенок нуждается в оперативном лечении.
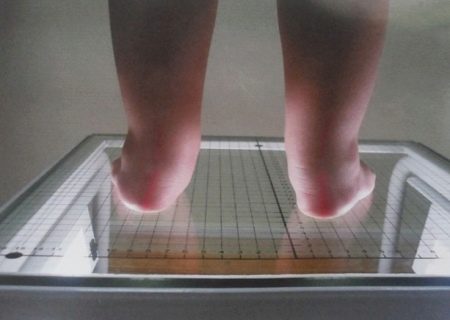
Терапия заболевания требует индивидуального подхода. Чтобы изучить особенности стопы, ее форму и распределение нагрузки на ее поверхности, используют такие методы диагностики, как компьютерная плантография и подометрия. Лечение должно быть комплексным. К наиболее эффективным методам относят:
- массаж;
- ЛФК;
- плавание;
- ножные ванны;
- физиотерапию;
- мышечную электростимуляцию.
Весьма важен при плоско-вальгусной стопе массаж.
Среднее количество сеансов составляет 15 дней, но точную цифру должен установить врач-ортопед. Он отталкивается от степени заболевания (1 сеанс длится около 20 минут). За год ребенок должен пройти не менее 4 курсов массажа.
Массажные процедуры проводит мануальный терапевт. Но впоследствии родители могут освоить эти манипуляции сами и делать массаж дома самостоятельно. При этом малыш должен находиться в хорошем расположении духа, не капризничать. Иначе он не позволит проделать процедуру до конца. Важно, чтобы после еды и до начала манипуляции прошло не менее 30 минут.
Массажировать следует не только стопы, но также голени, бедра и ягодицы. Особое внимание уделяется спине, зоне поясницы. Отсюда отходят нервы, которые иннервируют мышцы ног. Поэтому эту область нужно обязательно простимулировать. Если патология врожденная, массаж разрешено проводить с 2 месяцев.
Помимо массажа обязательным является выполнение лечебной физкультуры (ЛФК). Для начала посетите специализированный комплекс с вашим ребенком, чтобы посмотреть, как проводят данную гимнастику профессионалы. Посетив несколько занятий и уловив суть, вы сможете делать такую гимнастику дома. Ее можно проводить отдельно в течение дня или совмещать с утренней зарядкой. Подойдут такие упражнения:
- нарисовать узкую дорожку (ребенок должен пройти по ней, не выходя за края);
- ходьба на внешней поверхности стоп;
- хватать при помощи пальцев ног различные мелкие предметы;
- приседать, не отрывая стопы;
- вставать на носочки, вытягивая руки, затем приседать полностью на стопу.
Существует множество упражнений. Их можно комбинировать на ваше усмотрение. Но каждую связку нужно повторять несколько раз. Из физиотерапевтических процедур назначают электрофорез, магнитную терапию, иглоукалывание. Также особо эффективны парафинотерапия и грязевые аппликации.
Одна из самых приятных и увлекательных процедур для детей – ножные ванны.
Температура должна быть примерно 40, можно добавить морскую соль. На дно постелите массажный коврик, по которому малыш будет ходить. Длительность процедуры должна составлять не более 30 минут.
Все перечисленные лечебные мероприятия направлены на улучшение кровообращения и иннервации мышц нижних конечностей, а также на укрепление связочного аппарата. В ситуации, когда консервативное лечение не приносит результата, накладывают шины или лонгеты, чтобы придать стопе правильное положение. В некоторых случаях проводят оперативное вмешательство. Обычно его используют при запущенных формах заболевания, когда родители поздно обратились за помощью. Операция сводится к нормализации угла свода стопы. После нее ребенок быстро восстанавливается: буквально на следующий день он может самостоятельно ходить.
О том, как делать массаж и гимнастику при плоско-вальгусной установке стоп, смотрите в следующем видео.
Лечение вальгусной стопы будет недостаточно эффективным, если малыш не носит ортопедическую обувь. Ее цель – четко зафиксировать стопу в нужном положении. При первой стадии заболевания достаточно будет приобрести в аптеке ортопедическую стельку. В остальных случаях подборка и изготовление такой обуви проводится индивидуально с учетом рекомендаций специалиста.
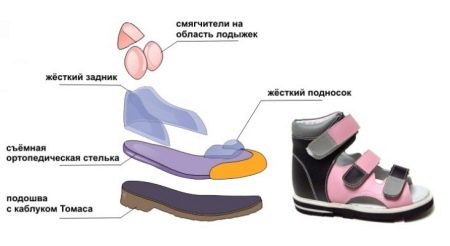
Ортопедический эффект достигается наличием в данных ботинках таких элементов:
- стельки с супинатором (предотвращает съезжание стопы вовнутрь);
- жесткого задника;
- оптимальной высоты;
- подошвы с изгибом и каблуком (плоская исключена).
Это позволяет плотно закрепить пятку и стопу. Но срок эксплуатации такой обуви ограничен, так как слишком долгое ее использование может привести к атрофии мышц. Ортопедическая обувь позволяет:
- уменьшить нагрузку на ноги ребенка;
- предотвратить дальнейшую деформацию стопы;
- скорректировать осанку и походку;
- нормализовать состояние мышц и связок.
Стопа ребенка полностью формируется к 12 годам. До этого времени еще существует возможность ее скорректировать. Чем раньше обнаружена патология и начато лечение, тем больше вероятность выздоровления. Если терапия начата на 1-2 году жизни, дефект можно устранить полностью. Важно, чтобы лечение было комплексным и скорректированным именно под вашего ребенка. Все рекомендации необходимо выполнять регулярно.
Чем позже начата корректировка вальгусной стопы, тем тяжелее вернуть ей правильную форму.
Если заболевание не лечить, либо терапия начата поздно, появляется риск развития осложнений (чаще со стороны позвоночника и суставов). На них оказывается большая нагрузка, а это, в свою очередь, вызывает деформацию и нарушение функции. Впоследствии это приводит к инвалидности.
Профилактические мероприятия данного заболевания довольно просты, но начинать их следует с самого рождения ребенка:
- Не спешите слишком рано давать нагрузку на ножки малыша (сажать его в ходунки или заставлять ходить). До 8 месяцев его мышцы и связки еще довольно слабые, не стоит перенапрягать их.
- Позволяйте детям ходить босиком, особенно на неровной местности. При этом мышцы, регулирующие функции стопы, будут включаться в работу и укрепляться.
- Обязательно ребенок должен заниматься физкультурой, делать гимнастику. Отлично подойдут активные виды спорта.
- Следите за питанием ребенка: оно должно быть сбалансированным, обогащенным витаминами.
- В детской комнате можно постелить ортопедический коврик (полотно с выступающими мелкими элементами). Он также будет стимулировать работу мышц стопы, укреплять их.
- Деткам 1 года жизни нужно обязательно проходить курс массажа 1-2 раза в год. Его проводят не только для лечения заболевания, но и для предотвращения патологий опорно-двигательного аппарата.
- Необходимо проходить плановые осмотры у врача-ортопеда или хирурга.
Важным аспектом является подбор обуви для ребенка:
- Старайтесь выбирать ее строго по размеру, не делая «запас на следующий год». Пока стопа развивается, ее конфигурация постоянно меняется. Та обувь, которую ребенок носил в этом году, на следующий сезон может ему не подойти.
- Ботинки малыша должны подходить ему по длине и ширине. В противном случае нога будет в них болтаться из стороны в сторону, не будет фиксироваться.
- Старайтесь приобретать обувь из натуральных материалов, чтобы сохранялась циркуляция воздуха.
- Обувь с острыми носами и каблуком недопустима для детского возраста.
Профилактика развития плоско-вальгусной стопы довольно проста: важно следить за здоровьем ребенка и обеспечить ему здоровый, активный образ жизни.
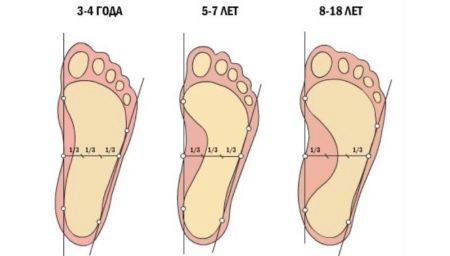
Доктор Комаровский утверждает, что вокруг вальгусной стопы многие мамочки устраивают необоснованный ажиотаж. То есть порой проблема надуманна. К тому же существует интересный факт. Все новорожденные детки имеют плоскую стопу. По мере взросления масса ребенка увеличивается, нагрузка на ноги растет, мышцы начинают работать. При этом стопа изменяет свою форму, формируется ее свод. Этот процесс длится до 12 лет.
Обувь, которую носит ребенок, не влияет на развитие обсуждаемой патологии. Проблема появляется, когда детки постоянно ходят по ровной поверхности (асфальту, ламинату, паркету, линолеуму). При этом мышцы стопы практически не напрягаются, не развиваются. То есть блага цивилизации упрощают жизнь, становятся причиной нарушения развития детского организма.
Чтобы предотвратить развитие дефекта, позволяйте ребенку чаще бегать босиком по траве, песку, земле. Тогда его мышцы начнут интенсивно работать, сформируется правильный свод стопы. Идеальным вариантом является шведская стенка. Всевозможные бревна и лесенки в ее составе будут разминать стопу ребенка. Достаточно одного часа в день таких процедур, чтобы проблема больше не возникала.
Различают две формы плоско-вальгусной стопы: врожденную и приобретенную. О врожденной патологии говорят тогда, когда ребенок рождается с такой стопой, в процессе развития она не меняется. То есть это анатомический дефект стопы. Исправить его сложно. Для этого используют специальную обувь или даже операцию. Чаще всего оставляют все так, как есть.
Приобретенная вальгусная стопа – функциональная патология. Она развивается, когда стопа не получает адекватных нагрузок. Ее можно скорректировать при помощи упражнений и специальной обуви. Свод стопы – своего рода амортизатор, который смягчает нагрузки. Если он нарушен, то большая часть давления приходится не на стопу, а на тазобедренные и коленные суставы.
Чаще при данной патологии боль ощущается именно в них, а не в стопе. Помогайте ребенку правильно сформировать ножки. Но делайте это не с помощью обуви, а посредством физической нагрузки (бега, прыжков). Таково мнение доктора Комаровского.
В следующем видео Елена Малышева и невролог Дмитрий Шубин расскажут все, что необходимо знать о плоско-вальгусной установке стоп у детей.
источник
Физиотерапия при плосковальгусных стопах как метод лечения применяется чаще в детской практике. Кости и мышечный аппарат ноги у малыша реагируют на местное воздействие. Во взрослом возрасте патология отражается поражением суставов (голеностопных, ступни, коленных) конечностей, изменением строения голеней до Х-образного состояния.
Плосковальгусная деформация относится к распространенной ортопедической болезни. Включает сочетание плоскостопия (когда свод стопы слишком низкий) и изменение осевой нагрузки в вертикальном положении: вместо равномерного соприкосновения подошвы с поверхностью человек опирается только на внутреннюю часть стопы. При этом пальцы и пятка развернуты в наружную сторону.
Изолированная вальгусная деформация у взрослых развивается постепенно как следствие плоскостопия, ношения тесной обуви, болезней эндокринных желез, остеопороза. К 35–40 годам проявляется растущей болезненной косточкой изнутри у основания первого пальца стопы, сдавливанием и искривлением других фаланг, натоптышами и мозолями на подошве, врастающими ногтями на больших пальцах ног.
- замедлить развитие деформирования костной ткани при артрозе и артрите;
- улучшить кровоснабжение стопы;
- снять боли.
Главная ценность физиотерапевтических методов воздействия:
- сокращает прием медикаментов, что важно для людей, страдающих гастроэнтерологическими заболеваниями, аллергическими реакциями, в детском возрасте;
- приближение воздействия к «очагу» патологии;
- простое применение и относительная дешевизна оборудования;
- безопасность.
- компрессы, парафиновые и грязевые аппликации;
- иглоукалывание;
- лечебные ванны (общие и ножные);
- создание условия для насыщения тканей кислородом в барокамере;
- лечение холодом (криопроцедуры);
- стимуляция мышц массажем, лечебной гимнастикой, мануальной терапией;
- лечение лазером;
- воздействие электрическими зарядами, электромагнитным полем.
Каждый вид физиотерапевтического воздействия при плосковальгусных стопах отличается механизмом. Подбор, продолжительность процедур и курсового лечения назначает врач-физиотерапевт.
В специализированных отделениях организованы отдельные кабинеты: светолечения, электролечения, грязелечения. Это связано с особенностью установки оборудования, вентиляцией, нагревательными приборами. Персонал обучается специально.
Представим отдельные методы в лечении плосковальгусной деформации стопы.
В официальной медицине продолжаются споры по поводу применения акупунктуры (иглоукалывания) в лечении заболеваний, в том числе ортопедического профиля. Механизм воздействия установленных игл в активных точках тела помогает:
- снять боли путем активизации выработки эндорфинов и энкефалинов (называются эндогенными опиатами);
- уменьшить воспаление вокруг суставов за счет стимуляции выброса кортизола надпочечниками;
- улучшить кровоток и микроциркуляцию в зоне поражения;
- убрать тканевой отек;
- нормализовать тонус мышц;
- активизировать метаболизм и процесс регенерации тканей.
Важно, что каждый ребенок рождается с плоской стопой. Вальгусная деформация у малыша подозревается, когда он крепко стоит на ногах, ходит, бегает. Поэтому до двух лет диагноз не ставится.
До года иглотерапия противопоказана. Старшим детям показаны упражнения с ходьбой по коврикам, мячам со специальными выпуклыми образованиями, воздействующими на акупунктурные точки подошвы. Физиотерапия при вальгусной деформации стопы допускает применение иглотерапии у взрослых и детей старшего возраста в комплексном лечении с массажем, ЛФК, ношением специальных стелек в обуви.
Метод прост в применении в домашней обстановке, нравится детям и мамам. Состоит в наложении на стопы и голени теплового компресса по типу «сапожек». Парафин для медицинских целей используют очищенным, подогретым до состояния пластичности. Покупают готовым в аптеке.
Поверх слоя парафина на нижние конечности накладывается полиэтилен, чтобы тепло удерживалось дольше. Компресс выдерживают 15–20 минут. Этого времени хватает, чтобы разогреть мышцы и связочный аппарат, улучшить кровообращение.
Методика применения в физиотерапии магнитных излучений включает два варианта полей: переменные и постоянные. Образуются проходящим в аппарате током. Поля различают по частотности. Для целей ортопедии подходит местное действие, направленное на деформированную стопу.
Аппараты выпускают стационарного типа и переносные портативные. Медицинский работник устанавливает индивидуальные параметры воздействия. Пациенты ощущают легкую вибрацию и тепло.
Магнитотерапия действует на организм комплексно. Но в лечении вальгусной деформации главное, что метод устраняет мышечные спазмы, применяют даже после операции через гипсовую повязку.
Криотерапией называется лечение холодом. Впервые применили в Японии. Используется в двух видах:
- сухая — во время физиопроцедуры на организм воздействуют холодным воздухом (криосауна);
- жидкая — местное струйное направленное влияние на пораженную часть конечности жидким азотом, по отзывам врачей, сопровождается выраженным лечебным эффектом.
Механизм действия температур ниже нуля градусов заключается во временном спазмировании кровеносных сосудов на начальном этапе и расширении впоследствии. В процессе участвуют, кроме постоянно действующих артерий, резервные капилляры, обезболивают, усиливают кровоток, снимают мышечный спазм, уменьшают воспаление.
На этом фоне повышается эластичность связок и мышц. Это нужно для формирования правильного положения стопы при вальгусном отклонении.
При лечении ортопедической патологии применяется локальная баротерапия. Это метод действия на ткани сжатым или, наоборот, разреженным воздухом. Другое название — вакуумный массаж (если используется давление ниже атмосферного).
Механизм действия заключается в:
- изменении соотношения показателей гидростатического и онкотического давления в местных кровеносных и лимфатических сосудах;
- повышении обменных процессов в стопе и голени;
- увеличении дренажа жидкости через лимфатические капилляры (снимается отек);
- локальном усиление кровотока.
Процедура создает благоприятные условия для поглощения клетками кислорода.
Метод импульсной баротерапии — чередование пониженного и повышенного давления на одном участке. Способ улучшает сосудистый тонус, скорость метаболизма и кровоснабжение мышц.
Вместо аппаратов типа медицинских банок применение в физиотерапии получили вакуум-аппликаторы. Воздуховодами присоединены к корпусу, создающему перепад давления «Траксатор», Vacotron.
В специализированных центрах используются барокамеры подходящих размеров для ног. Полная изоляция с внешней средой достигается надутой манжеткой. Внутри происходит насыщение тканей кислородом (оксигенотерапия).
Заданные показатели изменяют в схеме лечения постепенно. Процедура длится 5 минут или до получаса. На курс назначают до 30 сеансов.
Электрофорезом называется физическое свойство отрицательно и положительно заряженных частиц двигаться в электрическом поле, созданном двумя электродами. Лекарственный электрофорез помогает ввести в ткани необходимые препараты без использования таблеток или инъекций.
- эффект достигается малым количеством медикамента;
- поступающее заряженное вещество лучше усваивается, вступая в биохимические процессы;
- лекарство проникает в зону воздействия сквозь потовые железы, поры кожи, после чего расходится по лимфатическим и кровеносным путям;
- медицинский препарат способен накапливаться и продлевать действие процедуры на 5–6 часов.
Важно, что само электрическое поле активизирует метаболизм в зоне патологии.
При вальгусной деформации стопы врач чаще рекомендует раствор Эуфиллина, соли кальция и фосфора, Новокаин для обезболивания.
Процедуру электрофореза с кальцием назначают травматологи при артрозах, переломах, терапевты и неврологи при заболеваниях костно-мышечного скелета, суставов.
Доказано, что при введении кальция с помощью электрофореза усвоение элемента лучше, чем при инъекциях или в таблетках.
Для лечения вальгусной стопы электроды устанавливаются на ступню. Под них закладываются салфетки, смоченные необходимым солевым составом (хлорид кальция). Происходит реакция между анодом и катодом. В результате в зону стопы попадает кальций.
Использование электрофореза при вальгусной деформации задерживает поражение суставов, закрепляет правильное положение костей.
Подготовка к процедурам требует соблюдения правил лечения:
- ожидаемые тепловые эффекты не рекомендуются женщинам в период менструаций;
- кожные покровы нужно чисто вымыть, нельзя смазывать кремом;
- на физиотерапию лучше не приходить после физической работы, натощак или сразу после еды;
- чтобы не беспокоиться, опорожнить мочевой пузырь перед сеансом;
- врачу-физиотерапевту сообщить о принимаемых лекарствах, аллергических реакциях, возможно, некоторым придется отменить до окончания физиолечения;
- при комплексном лечении с внутривенными процедурами и массажем первыми выполняют физиопроцедуры;
- нельзя на фоне лечения пить алкогольные напитки (включая пиво), при иглотерапии запрещается питаться острыми блюдами со специями;
- во время процедуры пациент лежит в расслабленном спокойном положении.
При направлении в физиокабинет врач учитывает возраст пациента, сопутствующие заболевания, результаты анализов.
Общие противопоказания для физиолечения:
- признаки злокачественной или доброкачественной опухоли, состояние после оперативного лечения по поводу онкологического заболевания;
- болезни крови и иммунитета, снижение свертываемости;
- индивидуальная повышенная чувствительность к парафину, гальваническим токам;
- гнойное поражение кожи в месте воздействия, кожные заболевания;
- повышенная температура тела;
- резкие перепады артериального давления;
- беременность (при иглотерапии — только вторая половина);
- туберкулез и инфекционные заболевания (гепатиты, СПИД, венерические болезни);
- тромбофлебит;
- кардиостимулятор у пациента — противопоказание к электрофорезу, иглотерапии;
- нарушения психики, наркозависимость (при дискомфорте опасность неадекватного поведения);
- болевой синдром неясного происхождения.
Известны относительные противопоказания, при которых риск велик, но пациент и врач сознательно идут на него, чтобы облегчить состояние. К ним относятся:
- возрастная категория старше 70 лет;
- истощение больного;
- варикозное расширение вен конечностей;
- перенесенное эмоциональное напряжение и физическое утомление.
Травматологи считают, что с помощью физиотерапии, массажа, ЛФК и специальной обуви удается вылечить вальгусную деформацию стопы у детей до 6–7 лет. Некоторые продлевают результативный возраст до 12–13 лет. После происходит плотное окостенение, мышцы и связки переходят в состояние хронического спазма, теряют эластичность.
Упущение благоприятного момента для терапии приводит к хирургическому исправлению деформации. Для взрослых людей физиопроцедуры помогают снять боли, воспалительные явления суставов стопы, коленей, голеностопных.
Сколько процедур потребуется на курс лечения определяет врач индивидуально. Среднее число — 10–15. Повторение рекомендуется дважды в год, при иглотерапии чаще.
Попытки интенсифицировать терапию, удлинить курсы или время процедуры — опасны для здоровья пациента. Ведь сила воздействия метода нарастает постепенно. Для организма нужно время, чтобы приспособиться и подключить «заинтересованные» системы.
- При нарушении правил поведения пациента. Если срывается регулярность процедур, теряется эффект.
- Другой вариант — запущенное состояние вальгусной деформации. Когда изменено строение голеней, суставных поверхностей, пальцев, осевое направление, требуется хирургическое вмешательство.
- Ошибочное мнение — расчет на домашние аппараты типа Алмаг, Витафон и другие. Реклама сильно преувеличивает свойства и способности. С точки зрения физиотерапии, сила воздействия у них слишком мала. Применение в неумелых руках на фоне возможной опухоли провоцирует рост. Поэтому безопаснее использовать лечение в физиоотделениях, кабинетах под наблюдением медицинских работников.
Лечебное воздействие при вальгусной деформации стопы включает комплексное лечение. Кроме физиопроцедур, для укрепления свода и мышечного аппарата необходим массаж, специальная гимнастика, использование ортопедической обуви или стелек. Результативны амплипульстерапия, ножные ванны с морской солью, хвоей.
Взрослым людям потребуется отказаться от вредных привычек и нормализовать вес, заняться плаваньем, ездой на велосипеде. Совместными усилиями пациента и медицинских процедур удается сохранить человеку способность ходить.
источник
Вальгусная деформация стопы у ребенка – это состояние, при котором постепенно формируется уменьшение высоты сводов стопы и Х-образное искривление ее оси. При этом пятка вместе с пальцами разворачивается кнаружи, у малыша появляется заметная неуклюжесть и быстрая утомляемость. Что делать, если вы обнаружили у вашего ребенка подобные изменения стоп? Прежде всего следует обратиться за консультацией к врачу-ортопеду, а также разобраться в причинах, которые привели к развитию вальгусных стоп.
Под этим термином ортопеды понимают такое состояние стопы у ребенка, при котором расстояние между лодыжками составляет 4-5 см. Колени малыша при этом должны быть сведены вместе и выпрямлены. Пятка и пальцы ноги при этой патологии отклоняются наружу, а внутренний свод заваливается внутрь. Ножки ребенка становятся похожи на букву «Х». В том случае если не только меняется ось, но и отмечается снижение ее сводов, ортопед выставляет диагноз «плоско-вальгусная деформация стоп». Почему развивается эта ситуация?
Вальгусная деформация стопы у детей может быть как врожденной, так и приобретенной. При этом врожденная патология считается следствием внутриутробных нарушений на этапе развития нижних конечностей и может быть вызвана самыми разнообразными факторами. При таком раскладе обнаружить плосковальгусную стопу у малыша удается уже в первые месяцы жизни.
Приобретенная деформация становится заметной гораздо позже – с первыми шагами ребенка. Эти отклонения могут быть связаны с недостаточным развитием связочного аппарата и различными нарушениями опорно-двигательной системы. Отмечено, что вальгусы стопы чаще возникают у ослабленных детей с выраженной слабостью мышц. Также заболевание может быть вызвано следующими состояниями:
- врожденные заболевания соединительной ткани;
- недоношенность;
- внутриутробные патологии, приводящие к гипотрофии (низкой массе тела);
- врожденный вывих бедра;
- рахит;
- ДЦП;
- полиомиелит;
- ожирение;
- травмы стопы (в том числе длительное нахождение в гипсе).
Причиной вальгуса стоп также может быть неправильно подобранная обувь для первых шагов. Ношение мягкой и плохо фиксирующей обуви может стать непосредственной причиной вальгусной деформации стопы. На развитии нижних конечностей также плохо сказывается слишком ранняя постановка малыша на ножки и использование приспособлений для ходьбы (ходунков).
Какой бы ни была причина, вызвавшая формирование плосковальгусной стопы, исход один. Мышцы и связки ослабевают и со временем растягиваются, теряя способность удерживать стопу в правильном положении.
Совет: при выборе обуви на первые шаги посоветуйтесь со специалистом!
Первые симптомы вальгусной деформации стопы появляются в тот момент, когда малыш пытается делать свои первые шаги. При наблюдении за походкой ребенка становится видно, что кроха наступает лишь на внутренний край, а не на всю ногу, как это должно быть в норме. При отсутствии лечения стопы приобретают Х-образную форму. Ребенок быстро устает, жалуется на боль в ногах и дискомфорт при движении. Вечером и ночью могут развиваться отеки. Вальгусная установка стоп характеризуется еще и тем, что ботинки всегда стаптываются только по внутренней стороне подошвы.
Кроме вальгуса стоп, существуют другие виды Х-образной деформации нижних конечностей. Искривление может коснуться шейки бедра при его врожденном вывихе или дисплазии. Ноги в виде буквы «Х» также могут быть искривлены в области голеней. Все эти заболевания обычно сочетаются друг с другом и являются следствием одних и тех же изменений, происходящих в связочном аппарате нижних конечностей.
Совет: при обнаружении деформаций стоп у вашего ребенка обратитесь к врачу!
Плоско-вальгусная установка стоп хорошо определяется с помощью рентгенографического исследования. Снимок делается в трех проекциях. На рентгенограмме отчетливо видна неправильная установка ног – и это дает все основания для выставления диагноза. Кроме того, проводится компьютерная томография – метод, позволяющий рассчитать все необходимые морфологические параметры искривленных стоп. И наконец, доктор обязательно выполняет подометрию, в ходе которой оценивается нагрузка на разные отделы вальгусной стопы.
Некоторые виды деформаций требуют дополнительного обследования. Для определения состояния тазобедренного сустава проводится ультразвуковое исследование. Кроме того, каждый ребенок, у которого диагностирована вальгусная деформация стопы, должен побывать на консультации у невролога для исключения заболеваний нервной системы. В некоторых случаях болезнь формируется не только при недостаточности связочного аппарата, но и при некоторых патологических состояниях головного и спинного мозга.
Изменение свода стопы у ребенка неизбежно приводит к формированию Х-образного искривления ног. Также не избежать неправильного положения таза, и как следствие – нарушений осанки в старшем возрасте. Во многих случаях вальгус стопы приводит к развитию плоскостопия – источника постоянного болевого синдрома и усталости в ногах. Чтобы избежать появления подобных осложнений, следует не затягивать с визитом к врачу при первых симптомах заболевания.
Цель лечения вальгуса – восстановление нормальной формы ноги и возвращение ее функций в полном объеме. На ранних этапах заболевания приоритет отдается консервативной терапии. Выполнение всех рекомендаций лечащего врача даст возможность избежать развития серьезных осложнений и обойтись без оперативного вмешательства.
Методы консервативной терапии, применяемые для лечения вальгуса:
- постоянное ношение ортопедической обуви;
- использование специальных супинаторов или стелек;
- массаж;
- физиотерапия;
- лечебная гимнастика.
Подбор ортопедической обуви должен осуществлять врач после тщательного обследования пациента. Выбранная обувь должны быть достаточно удобной, чтобы ребенок не отказывался носить ее. Обязателен широкий нос; каблук – не выше 4 см.
Если плоско-вальгусная установка стоп осложнилась развитием плоскостопия, обувь подбирается по другому принципу. В этом случае ботинки и сандалии должны иметь достаточно жесткий задник и плотный супинатор. Не стоит забывать и о специальных ортопедических стельках, которые изготовляются по заказу индивидуально для каждого ребенка.
Совет: не приобретайте ортопедическую обувь без назначения врача!
Из физиотерапевтических процедур хорошо зарекомендовали себя следующие процедуры:
- электрофорез;
- магнитотерапия;
- электростимуляция мышц стопы и голени;
- грязевые аппликации.
Не стоит забывать и о массаже – как общем, так специальном при вальгусной деформации стопы. Хороший эффект замечен от плавания в бассейне или открытом водоеме. ЛФК (лечебная гимнастика) может проводиться как в специализированных группах, так и дома. Важно лишь соблюдать все правила выполнения упражнений и не перенапрягаться во время тренировок.
Вальгусная стопа – это состояние, с которым гораздо проще справиться на ранних стадиях развития заболевания. Одним из эффективных методов повышения тонуса связочного аппарата считается лечебная гимнастика. Специалисты рекомендуют выполнять весь комплекс упражнений утром или же разделить тренировку на несколько этапов в течение всего дня.
- ходьба по достаточно узкой дорожке (шириной не больше 15 см);
- ходьба босиком по рельефной поверхности (можно использовать ортопедический коврик);
- ходьба только на внешней стороне стопы;
- захватывание пальцами мелких предметов с пола или земли;
- приседания без отрыва ноги от пола;
- вставание из положения сидя (по-турецки) без помощи рук;
- ходьба на носочках.
Все эти упражнения дают весьма заметные результаты в лечении вальгуса и могут применяться как дома, так и на прогулке в парке или за городом. Главное – не заставляйте ребенка заниматься без его желания. Превратите тренировку в увлекательную игру – и ваш малыш с удовольствием примет в ней участие.
Хирургическое лечение вальгусной деформации стопы проводится довольно редко и лишь в тех случаях, когда долгое время не удается получить эффекта от консервативной терапии. Способ хирургической коррекции определяется индивидуально и зависит от степени тяжести заболевания, возраста пациента и наличия сопутствующей патологии. Вальгусное плоскостопие – не приговор, и ортопеды активно применяют все более новые методики по исправлению патологии.
Это состояние в медицине называют Hallus Valgus. Вальгусная деформация большого пальца стопы встречается преимущественно у женщин. Не так давно считалось, что причина этой патологии кроется в неправильно подобранной обуви. В настоящий момент специалисты отрицают это утверждение. Неудобная обувь, несомненно, ухудшает течение заболевания, но не является его источником. Предположительно на формирование вальгуса первого пальца влияет наследственная предрасположенность, а также недостаточность связочного аппарата.
При развитии заболевания происходит отклонение большого пальца наружу. При этом формируется хронический артроз с деформацией сустава и разрастанием остеофитов (костных выступов). Именно это пациенты замечают как некую «шишку» у самого основания пальца. Со временем появляется боль. Привычная обувь становится мала, и больному приходится подбирать ботинки на размер больше, а то и вовсе перейти на мягкие тапочки.
Можно ли справиться с этим заболеванием? На начальных этапах специалисты советуют использовать ортопедические межпальцевые прокладки и специальные стельки-супинаторы. При отсутствии эффекта рекомендуется оперативное лечение, направленное на устранение деформации первого пальца. Конкретная методика выбирается после полного обследования пациента и консультации лечащего врача.
Вальгус стоп – это заболевание, требующего огромного терпения от пациента. Лечение занимает длительное время, и не всегда родителям малышей хватает сил довести дело до конца. Важно помнить, что только выполнение всех рекомендаций врача и ежедневные занятия с ребенком дадут шанс на выздоровление от этой болезни.
источник