Ишиас (пояснично-крестцовый радикулит) — причины сдавления и воспаления седалищного нерва, симптомы и диагностика, медикаментозное лечение и методы реабилитации
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Ишиас представляет собой синдром, проявляющийся сильной болью в областях, где проходит седалищный нерв. Синдром обусловлен сдавлением корешков спинного мозга в поясничной области или участков самого нерва. Поскольку причин сдавления корешков спинного мозга и нерва может быть много, то и проявления синдрома, помимо боли по ходу седалищного нерва, также могут быть весьма разнообразными и полиморфными.
В настоящее время термин «ишиас» используется только для обозначения синдрома, а заболевание, проявляющееся его развитием, называют пояснично-крестцовым радикулитом. Также для обозначения вариантов ишиаса, вызванных причинами различного характера, могут использоваться термины радикулопатия, радикулоишемия и радикуломиелоишемия.
Поскольку сам термин «ишиас» переводится с греческого, как «воспаление седалищного нерва», то названия «седалищный ишиас» и «ишиас седалищного нерва» являются примером избыточного уточнения – то есть того, что в обыденной речи называют «масло масляное». Поэтому такие «распространенные», «развернутые» термины являются неправильными. Ведь когда говорят об ишиасе, всегда подразумевают, что проблема в седалищном нерве, поскольку само название патологии уже содержит указание именно на этот нерв.
При ишиасе происходит невоспалительное поражение (сдавление) седалищного нерва, который является самым крупным и длинным в организме человека, поскольку начинается от крестцового нервного сплетения и проходит по мягким тканям до самых стоп ног.
Ишиас представляет собой невоспалительное поражение седалищного нерва, возникающее вследствие его сдавления на любом участке. Соответственно, причинами ишиаса могут быть любые факторы, приводящие к сдавливанию участков тканей, по которым проходит седалищный нерв, такие, как, например, травмы ног, таза, поясничного или крестцового отделов позвоночника, компрессия нерва при длительном нахождении в неподвижном состоянии, ущемление фиброзными тяжами, опухолями, гематомами и т.д. Наиболее часто ишиас развивается у людей в возрасте 40 – 60 лет, что обусловлено накопившимися в организме патологическими изменениями, которые и могут вызывать сдавление седалищного нерва.
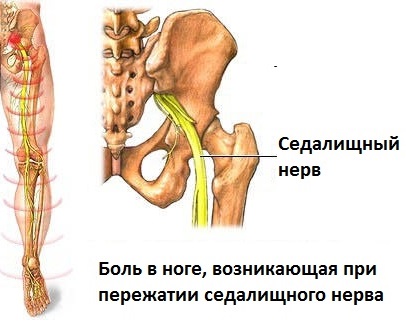
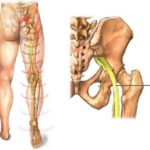
Чтобы четко понимать и представлять себе, чем обусловлены клинические проявления ишиаса, нужно знать, как и где проходит седалищный нерв. Данный нерв берет свое начало в крестцовом нервном сплетении, которое расположено в области крестца, рядом с позвонками. Нервное сплетение образовано корешками спинного мозга, которые находятся не внутри спинномозгового канала, образованного стоящими друг на друге позвонками, а снаружи. То есть данные корешки расположены по бокам от каждого позвонка и очень тесно сближены друг с другом, вследствие чего область их локализации и была названа крестцовым нервным сплетением.
Из этого крестцового нервного сплетения отходит крупный седалищный нерв, который далее из полости малого таза выходит на заднюю поверхность ягодицы, откуда спускается по задней поверхности бедра до самой голени. В верхней части голени седалищный нерв разделяется на две крупные ветви – малоберцовую и большеберцовую, которые проходят по правому и левому краю задней поверхности голени (см. рисунок 1). Седалищные нерв – это парный орган, то есть он имеется справа и слева. Соответственно, из крестцового нервного сплетения отходят два седалищных нерва – для правой и левой ноги.
Рисунок 1 – Схематичное изображение седалищного нерва справа.
При ишиасе, как правило, поражается только один нерв из двух, вследствие чего симптоматика касается только правой или левой конечности.
Основным симптомом ишиаса является сильная и резкая боль, возникающая на любом участке ноги или ягодицы по ходу нерва. Кроме того, по ходу пораженного нерва на задней поверхности соответствующей конечности и стопы появляются парестезии (онемение и ощущение «бегания мурашек») и слабость. Парестезии, онемение и слабость могут сохраняться годами, постепенно прогрессируя.
При осмотре при ишиасе выявляется болезненность задней поверхности голени со стороны пораженного нерва, а также неврологические симптомы, такие, как снижение рефлексов коленного, ахиллова сухожилия, симптомы Ласега и др. Примерно в трети случаев у человека имеется повышенная чувствительность наружного края стопы, в половине случаев – слабость мышц голени и стопы. При попытке повернуть кнутри согнутую в бедре и колене ногу фиксируется резкая боль в ягодице.
Для диагностики ишиаса производят рентгеновское исследование и магнитно-резонансную томографию поясничного отдела позвоночника с целью выяснения, на каком именно уровне защемлены корешки спинного мозга, а также что послужило причиной их сдавления (опухоль, гематома, грыжа межпозвоночного диска и т.д.).
Для лечения ишиаса применяют различные лекарственные препараты из групп антиоксидантов, метаболитов, минералов и витаминов, средств, улучшающих кровообращение и микроциркуляцию, миорелаксантов и НПВС. Кроме того, в составе комплексной терапии дополнительно к медикаментозному лечению применяют массаж, физиотерапию, постизометрическое расслабление, новокаиновые или гидрокортизоновые блокады. Все средства и способы лечения ишиаса направлены на устранение сдавления корешков спинного мозга, а также на купирование тягостных для человека проявлений синдрома, таких, как боли, онемение и слабость конечностей.
1. Грыжа межпозвоночного диска в поясничном отделе позвоночника (грыжевое выпячивание сдавливает корешки спинного мозга, в которых берет начало седалищный нерв, и тем самым вызывает ишиас).
2. Инфекционные заболевания (седалищный нерв поражается токсинами, выделяемыми болезнетворными микроорганизмами):
- Грипп;
- Малярия;
- Сепсис (заражение крови);
- Сифилис;
- Скарлатина;
- Тиф брюшной или сыпной;
- Туберкулез.
3.Интоксикация различными отравляющими веществами, такими, как:
- Алкоголь (ишиас может возникать на фоне хронического алкоголизма или после разового потребления большого количества низкокачественных напитков);
- Отравление тяжелыми металлами (ртутью, свинцом);
- Отравление мышьяком.
4. Хронические системные заболевания, при которых в тканях откладываются не выведенные токсические продукты обмена веществ:
- Сахарный диабет;
- Подагра.
5. Эпизоды сильного переохлаждения организма (как правило, охлаждение способствует активизации хронической инфекции, которая, собственно, и провоцирует ишиас).
6. Остеофиты позвонков поясничного или крестцового отделов позвоночника.
7. Остеохондроз и остеоартроз позвоночника (при данных заболеваниях развивается воспалительный процесс в суставах позвонков или в тканях вокруг позвонков).
8. Спондилез (воспалительные процессы в различных частях позвонков).
9. Сдавление корешков спинного мозга гематомами или фиброзными тяжами.
10. Опухолевые образования позвоночника:
- Доброкачественные опухоли, сформировавшиеся из тканей позвонков (остеома, остеобластома и др.);
- Злокачественные опухоли позвонков (остеосаркома, хондросаркома и др.);
- Метастазы злокачественных опухолей других локализаций в позвонки и межпозвоночные диски;
- Опухоли спинного мозга (астроцитомы, менингиомы, невриномы).
11. Деформации поясничного отдела позвоночника:
- Смещение позвонков поясничного отдела относительно друг друга;
- Перелом дужек позвонков;
- Остеохондроз;
- Врожденные дефекты строения позвонков (сколиоз, сращение последнего поясничного позвонка с крестцом);
- Сужение спинномозгового канала позвоночника;
- Травмы позвоночника;
- Неправильный подъем тяжестей;
- Искривление позвоночника.
12. Ювенильный ревматоидный артрит (причина ишиаса у детей).
13. Беременность (у женщин происходит смещение таза, что провоцирует сдавление седалищного нерва и, соответственно, ишиас).
В зависимости от того, какая именно часть седалищного нерва оказалась пораженной (защемленной, сдавленной), заболевание подразделяют на три следующих вида:
- Верхний ишиас – ущемлен канатик и нервные корешки спинного мозга на уровне поясничных позвонков;
- Средний ишиас (плексит) – ущемлен нерв на уровне крестцового нервного сплетения;
- Нижний ишиас (неврит седалищного нерва) – ущемление и повреждение седалищного нерва на участке от ягодицы до стопы включительно.
Неврит седалищного нерва также называют воспалением нерва. А поскольку наиболее часто встречается именно нижний ишиас, то, фактически, понятия «воспаление седалищного нерва» и «ишиас» воспринимаются в качестве синонимов, хотя это и не совсем правильно.
Поскольку при ишиасе происходит сдавление седалищного нерва, то симптоматика данного синдрома проявляется болями, неврологическими симптомами и нарушением движений, чувствительности и питания тканей по ходу нервного волокна. Рассмотрим каждую группу симптомов подробнее.

Боль при ишиасе очень резкая, острая, сильная, интенсивная, порой простреливающая. Характер боли напоминает удары ножом, кинжалом или электрическим током. Боль обычно локализуется по ходу нерва – то есть в ягодице, на задней поверхности бедра, в подколенной ямке или на задней поверхности голени. Боль может распространяться как на все перечисленные части ноги, захватывая ее полностью до самых пальцев, так и на отдельные, например, заднюю поверхность бедра и подколенную ямку, и т.д. Практически всегда боль при ишиасе локализуется только с одной стороны – в области пораженного нерва.
Болевые ощущения могут как присутствовать постоянно, так и появляться в виде эпизодических приступов. Однако чаще всего ишиас протекает именно с эпизодическими болевыми приступами. При этом интенсивность болей может варьироваться от слабых до очень сильных. При слабой интенсивности боли она не причиняет человеку страданий, вследствие чего он ее часто попросту игнорирует. Но при высокой интенсивности боль изматывает и не дает человеку покоя, заставляя его искать любые способы купировать это ужасное ощущение.
Постоянные боли обычно низкой интенсивности, поэтому при их наличии человек может вести обычный и привычный образ жизни. Эпизодические же боли всегда очень интенсивные, сильные, возникающие внезапно и буквально заставляющие человека замирать на месте, поскольку любое движение причиняет невыносимые болевые ощущения. Как правило, приступ болей провоцируется переохлаждением спины, подъемом тяжестей, неловкими движениями, длительным нахождением в неудобной позе.
В некоторых случаях при ишиасе, помимо болевых ощущений в ноге и ягодице, отмечается дополнительное распространение боли в поясницу. При этом боль в пояснице может носить характер жжения, покалывания или же резких и очень сильных «стреляющих» болей.
Чем интенсивнее боли при ишиасе – тем труднее человеку двигаться, поскольку буквально каждое, даже самое незначительное изменение положения тела вызывают резкое усиление боли.
Под неврологическими симптомами подразумевают различные нарушения нервной проводимости и рефлексов в пораженной ноге. Как правило, вне зависимости от длительности течения заболевания, неврологические симптомы всегда имеются пи ишиасе, но их степень выраженности может быть различной.
Итак, при ишиасе у человека выявляются следующие неврологические симптомы:
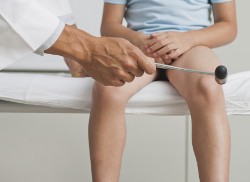
- Снижение ахиллова рефлекса. Ахиллов рефлекс заключается в следующем – человек лежит на кровати на животе (спиной вверх), а его стопы свободно свешиваются с ее края. При ударе молоточком или ребром ладони по ахиллову сухожилию (по тонкому вытянутому участку, расположенному прямо над пяткой с задней стороны ноги) происходит сгибание в голеностопном суставе. То есть в ответ на удар стопа уходит назад, принимая положение, будто человек хочет пройти на цыпочках или встать на пальцы. При ишиасе выраженность сгибания стопы при ударе по ахиллову сухожилию заметно уменьшается или вовсе отсутствует, и именно это состояние называется снижением или отсутствием ахиллова рефлекса.
- Снижение коленного рефлекса. Коленный рефлекс заключается в следующем – человек сидит на краю кровати, свободно свесив вниз согнутые в коленях ноги. При ударе молоточком или ребром ладони в области сразу под коленом по сухожилию, соединяющему надколенник и большеберцовую кость голени, нога разгибается в колене, то есть как бы несильно подпрыгивает вверх, частично выпрямляясь. При ишиасе выраженность разгибания ноги в колене при ударе по сухожилию очень слабая или вовсе отсутствует, и именно такое состояние называется снижением коленного рефлекса.
- Снижение подошвенного рефлекса. Подошвенный рефлекс заключается в следующем – человек сидит или лежит, расслабив стопы ног. При проведении кончиком молоточка или другим тупым предметом по подошве ноги в направлении от пятки к пальцам, стопа и пальцы на ней сгибаются. При ишиасе раздражение подошвы стопы вызывает лишь очень слабое сгибание пальцев и стопы, и именно такая ситуация называется ослаблением подошвенного рефлекса.
- Боль в области ягодицы, возникающая в ответ на попытку положить согнутую в колене и бедре ногу на внутреннюю поверхность голени и бедра.
- Симптом Ласега. Человек лежит на кровати на спине и поднимает вверх прямую ногу. В норме это не вызывает каких-либо дискомфортных ощущений, а при ишиасе на задней поверхности поднятой вверх ноги и, иногда, в пояснице, появляются боли. Далее человек сгибает поднятую ногу в колене и бедре, что при ишиасе приводит к уменьшению интенсивности или полному купировании боли. Соответственно, появление боли при подъеме прямой ноги вверх и уменьшение ее интенсивности при сгибании конечности в колене и бедре и называется симптомов Ласега, который выявляется при ишиасе.
- Симптом Бонне. Представляет собой практически полную копию симптома Ласега, но только ногу поднимает вверх и сгибает врач, обследующий больного, а не сам человек. Соответственно, симптом Бонне – это также боль при подъеме вверх прямой ноги и уменьшение интенсивности болевых ощущений при сгибании конечности в колене и бедре.
- Перекрестный синдром. Представляет собой появление болей во второй ноге, лежащей на кровати, возникающих во время подъема вверх пораженной конечности для выявления симптома Ласега. То есть если человек поднял вверх прямую ногу для выявления симптома Ласега и почувствовал боль не только в поднятой конечности, но и во второй, которая лежит в это время на кровати, то такое состояние и называется перекрестным синдромом.
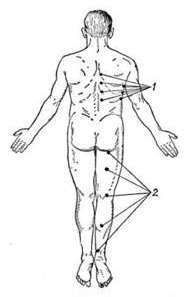
- Боль при надавливании на точки Валле (см. рисунок 2). Дело в том, что седалищный нерв в некоторых участках подходит близко к поверхности кожи, и именно эти области называют точками Валле. При ишиасе надавливание на эти точки вызывает сильную боль. Расположение точек Валле по ходу седалищного нерва отражено на рисунке 2.
Рисунок 2 – расположение точек Валле по ходу седалищного нерва (группа точек, расположенных по задней поверхности бедра, обозначенных цифрой 2).
Из-за защемления седалищного нерва в мягких тканях по его ходу развиваются различные нарушения чувствительности, движений и питания. Такие нарушения провоцируются неправильными нервными импульсами, исходящими от защемленного и раздраженного нерва.
Проявляются такие нарушения чувствительности, движений и питания следующими симптомами:
- Нарушение чувствительности кожного покрова боковых и задней поверхностей голени, а также всей стопы (например, онемение, особенно стопы, ощущение «бегания мурашек», покалывания, подергивания и др.).
- Вынужденное положение тела, при котором человек наклоняет корпус вперед и немного в сторону, поскольку в таком положении интенсивность болей несколько уменьшается. Корпус постоянно поддерживается в вынужденном положении – наклоненный вперед и в сторону, вне зависимости от совершаемых человеком движений и принимаемых поз. То есть и когда человек идет, и когда стоит, и когда сидит, он удерживает корпус наклоненным вперед и в сторону.
- Нарушение сгибания в коленном, голеностопном и суставах стопы, вследствие чего походка приобретает характерный вид, человек идет как бы на прямой негнущейся ноге. Нарушения сгибания ноги в суставах обусловлены ненормальными движениями и низкой силой сокращений мышц задней поверхности бедра. А мышцы задней поверхности бедра, в свою очередь, работают неправильно из-за того, что ущемленный нерв не передает им правильных команд на силу, длительность и частоту сокращений.
- Атрофия мышц задней поверхности бедра и голени. Из-за отсутствия полноценных движений мышцы задней поверхности бедра и голени атрофируются, что внешне проявляется уменьшением размеров и объемов данных частей пораженной ноги.
- Слабость в ноге, появляющаяся вследствие атрофии мышц и недостаточной стимуляции силы мышечного сокращения защемленным нервом.
- Полный паралич мышц стопы или задней поверхности бедра и голени. Развивается только при тяжелом течении ишиаса и представляет собой полную обездвиженность парализованного участка ноги.
- Трудности при наклонах, ходьбе и совершении любых других движений из-за плохой работы пораженной ноги и болей.
- Остеопороз с разрушением костей стопы, голени и бедра. Развивается только при тяжелом течении ишиаса с длительно существовавшим параличом конечности и выраженной атрофией мышц.
- Различные вегетативные расстройства в области пораженной части ноги (потливость, ощущение жжения на коже, похолодание конечности, чувствительность к холоду и т.д.), возникающие из-за расстройства регуляции работы сальных и потовых желез кожи и сосудов в тканях веточками седалищного нерва.
- Истончение и сухость кожного покрова пораженной конечности (кожа становится очень тонкой и легко повреждается, поскольку она вовлекается в процесс атрофии вместе с мышцами из-за недостаточного притока питательных веществ).
- Бледный или красный цвет кожи пораженной конечности. Поскольку при ишиасе нарушается нервная регуляция тонуса сосудов пораженной конечности, то их просвет может оказаться либо слишком расширенным (и тогда кожа приобретет красную окраску), либо чрезмерно суженным (в этом случае кожа станет бледной).
- Истончение и ломкость ногтей на пальцах пораженной ноги.
- Нарушение мочеиспускания и дефекации из-за неправильных нервных импульсов, подаваемых ущемленным нервом к кишечнику и мочевому пузырю.
- Нарушение рефлексов (см. неврологические симптомы).
При ишиасе могут появляться не все симптомы нарушений чувствительности, движений и питания тканей, а только некоторые. Причем комбинации симптомов могут быть самыми разнообразными, вследствие чего у разных людей общая картина проявления ишиаса, за исключением болей, оказывается различной. Однако, несмотря на различные варианты симптоматики, общим признаком ишиаса у всех людей является то, что клинические проявления локализуются в области одной конечности и ягодицы.
Поскольку при ишиасе практически всегда поражается только одна конечность, то именно ее состояние ухудшается, в то время как вторая нога остается нормальной и полноценно функционирует.
Пораженная конечность всегда приобретает характерный вид – ее кожа тонкая, сухая, ломкая, часто шелушащаяся, цвет не нормальный, а либо красный, либо, напротив, очень бледный. Наощупь нога обычно холодная. Бедро и голень имеют меньший объем по сравнению со второй, здоровой ногой. Пораженная нога плохо сгибается практически во всех суставах – коленном, голеностопе и суставах стопы, вследствие чего человек приобретает характерную походу. Одна его нога совершает нормальные движения при ходьбе, а вторая переносится вперед прямой, в результате чего шаг оказывается маленьким, неполноценным, коротким.
В пораженной ноге человек ощущает слабость, которую не может преодолеть волевым усилием. Часто слабость касается не всей ноги, а только стопы, которая буквально «повисает» на голени неким неподвижным грузом, и любые попытки совершить ей какие-либо движения оказываются бесплодными.
Кроме того, в толще тканей, а также на поверхности кожи пораженной ноги могут возникать самые разнообразные ощущения – онемение, жжение, покалывание, «бегание мурашек», повышенная чувствительность к низким температурам и другие. Их сила и интенсивность могут быть различными.
- Рентген пораженной конечности, крестца и поясницы. Результаты рентгена позволяют выяснить, связан ли ишиас с патологией позвонков и межпозвоночных дисков.
- Компьютерная томография пораженной конечности, крестца, поясницы и таза. Результаты компьютерной томографии позволяет установить точную причину ишиаса практически во всех случаях. Единственные ситуации, когда при помощи компьютерной томографии не удается установить причину заболевания – это если причины ишиаса спровоцированы патологиями спинного мозга и его оболочек, корешков спинного мозга и сосудов крестцового нервного сплетения.
- Магнитно-резонансная томография. Является наиболее информативным методом диагностики, позволяющим в любых случаях выявить причину ишиаса даже тогда, когда компьютерная томография оказывается бесполезной.
- Электронейромиография. Метод исследования, который применяется не для диагностики причин ишиаса, а для выяснения степени нарушений нервной проводимости и сократимости мышц пораженной конечности. Исследование заключается в регистрации прохождения нервных импульсов и силы мышечных сокращений в ответ на них на различных участках ноги.
Лечение данного синдрома должно быть комплексным и направленным, с одной стороны, на купирование болей и нормализацию движений, чувствительности и питания тканей ноги, а с другой – на устранение причинных факторов, спровоцировавших ущемление седалищного нерва.
Соответственно, терапия, направленная на устранение болевого синдрома и нормализацию движений, чувствительности и питания тканей пораженной конечности, является симптоматической и поддерживающей, поскольку не влияет на причину заболевания, а только уменьшает его неприятные проявления. Однако такая симптоматическая и поддерживающая терапия очень важна, она позволяет человеку вести привычный и достаточно активный образ жизни, а не мучиться от неприятных симптомов ежеминутно.
А лечение, направленное на устранение причин ишиаса, называется этиологическим. То есть такое лечение позволяет со временем полностью устранить ишиас и его причину, и избавить человека от данного заболевания.
Сочетание этиологической, симптоматической и поддерживающей терапии является наиболее правильным и полным подходом к лечению ишиаса, поскольку позволяет одновременно и купировать симптоматику, и нормализовать пострадавшие функции, и через некоторое время полностью избавить человека от синдрома.
В остром периоде ишиаса, когда боли очень сильные, проводят симптоматическую терапию. Для купирования болей применяют разнообразные обезболивающие средства, такие, как препараты группы НПВС (Аспирин, Индометацин, Диклофенак, Кетанов и др.), гормоны и миорелаксанты. Кроме того, в качестве поддерживающей терапии для ускорения окончания приступа применяют витамины группы В, антиоксиданты, миорелаксанты и сосудистые препараты, которые улучшают питание и кровоснабжение защемленного нерва и пораженных тканей, способствуя восстановлению их нормального функционирования.
В периоды ремиссии ишиаса, когда боли отсутствуют, но имеются нарушения чувствительности, движений и питания тканей, рекомендуется поддерживающая терапия. Наиболее эффективно проводить курсы физиотерапии (диадинамические токи, дарсонвализация, магнитотерапия, массаж, иглорефлексотерапия и т.д.), которые способствуют расслаблению мышц, восстановлению нормального положения костей и устранению зажима нерва с последующим полным излечением. Физиотерапия в периоды ремиссий позволяет надежно профилактировать повторение приступа ишиаса. Кроме того, поддерживающая терапия может включать в себя прием метаболических препаратов, витаминов, антиоксидантов, средств, нормализующих микроциркуляцию, и т.д.
После выяснения причины ишиаса назначается терапия, направленная на устранение этого фактора. Например, если ишиас спровоцирован инфекционными заболеваниями, то производится их лечение антибиотиками.
Оперативное лечение при ишиасе проводится крайне редко – только в тех случаях, если синдром спровоцирован опухолями позвоночника или грыжей межпозвоночного диска, которая ущемляет спинной мозг или корешки спинного мозга. В данном случае после купирования болей производится плановая операция, после которой заболевание полностью излечивается, так как ликвидируется его причина. Также оперативное лечение ишиаса производится в тех случаях, когда из-за нарушения работы седалищного нерва человек страдает от тяжелых расстройств мочеиспускания и дефекации (например, недержание мочи или кала).
- Лекарственные препараты (применяют для купирования болей, нормализации микроциркуляции, чувствительности и подвижности конечности).
- Массаж имануальная терапия (применяют для купирования болей, расслабления и нормализации тонуса мышц, а также для восстановления правильного положения позвонков, вследствие чего удается достигать длительных ремиссий или даже полностью излечивать ишиас).
- Физиотерапия (применяют для улучшения микроциркуляции, проведения нервных импульсов, восстановления чувствительности и силы мышечного сокращений и, соответственно, подвижности конечности).
- Акупунктура (иглоукалывание) – применяют для купирования болей, улучшения микроциркуляции и питания как тканей пораженной конечности, так и ущемленных корешков спинного мозга. За счет улучшения питания состояние корешков спинного мозга и тканей ноги улучшается, и в результате функции седалищного нерва восстанавливаются вплоть до нормы.
- Лечебная гимнастика – применяется в периоды ремиссии для расслабления мышц в области позвоночника и улучшения кровоснабжения спинного мозга, его корешков и крестцового нервного сплетения.
- Апитерапия (лечение укусами пчел) – применяют для купирования болей и расслабления мышц с целью устранения зажима седалищного нерва.
- Гирудотерапия (лечение пиявками) – применяют для купирования отека в области защемленного нерва, вследствие чего объем тканей уменьшается, нерв высвобождается из зажима и начинает функционировать нормально.
- Санаторное лечение (применение лечебных грязей, ванн и т.д.).
В терапии ишиаса применяют следующие группы лекарственных препаратов:
1.Нестероидныепротивовоспалительные средства(НПВС). Препараты применяют для купирования болей. Наиболее эффективными при ишиасе являются следующие препараты группы НПВС:
- Анальгин;
- Диклофенак (Биоран, Вольтарен, Диклак, Дикловит, Диклоген, Диклофенак, Наклофен, Ортофен, Раптен, СвиссДжет, Флотак и др.);
- Индометацин;
- Мелоксикам (Амелотекс, Артрозан, Матарен, Мелокс, Мелоксикам, Мовалис, Мовасин, Оксикамокс и др.);
- Лорноксикам (Ксефокам, Зорника);
- Кеторолак (Адолор, Долак, Кеталгин, Кетанов, Кетолак, Кеторолак, Кеторол и др.);
- Кетопрофен (Артрозилен, Артрум, Кетонал, Кетопрофен, Фламакс, Флексен и др.).
2.Комбинированные нестероидные и ненаркотические обезболивающие препараты, содержащие анальгин и применяющиеся для купирования болей:
- Андипал;
- Темпалгин;
- Пенталгин;
- Седальгин и Седальгин Нео;
- Баралгин.
3.Наркотические обезболивающие группы опиатов (применяются только для купирования очень сильных болей, не устраняющихся другими обезболивающими средствами):
- Трамадол (Плазадол, Трамадол, Трамал, Трамаклосидол, Трамолин и т.д.).
4.Местноанестезирующие средства. Применяются для купирования болей в виде инъекций или блокад:
- Новокаин;
- Ультракаин.
5.Кортикостероидные гормоны. Применяются для быстрого подавления воспалительного процесса и снятия отека в остром периоде приступа ишиаса. Гормональные средства используют не во всех случаях, а только при выраженном отеке в области крестцового нервного сплетения или мышц поясницы. В настоящее время при ишиасе применяют следующие препараты данной группы:
- Гидрокортизон;
- Дексаметазон;
- Преднизолон.
6.Миорелаксанты. Применяются для расслабления напряженных мышц, за счет чего устраняется защемление седалищного нерва, купируются боли и улучшается объем движений и чувствительность ноги:
- Тизанидин (Сирдалуд, Тизалуд, Тизанил, Тизанидин);
- Толперизон (Мидокалм, Толперизон, Толизор).
7.Витаминыгруппы В. Применяют препараты, содержащие витамины В1 и В6, поскольку они способствуют уменьшению выраженности неврологических симптомов и улучшают проведение нервного импульса по волокнам, тем самым способствуя нормализации чувствительности и движений. В настоящее время наиболее эффективными при ишиасе являются следующие комплексные препараты, содержащие витамины В:
- Бинавит;
- Комбилипен;
- Мильгамма;
- Нейробион;
- Нейродикловит (содержит витамины группы В и обезболивающее средство);
- Юнигамма.
8.Ангиопротекторы и корректоры микроциркуляции. Препараты улучшают микроциркуляцию крови, тем самым нормализуют питание и ускоряют восстановление поврежденных структур седалищного нерва. Кроме того, препараты данной группы уменьшают скорость атрофических изменений в мышцах и коже ноги. В настоящее время при ишиасе применяют следующие препараты группы ангиопротекторов и корректоров микроциркуляции:
- Актовегин;
- Доксилек;
- Курантил;
- Рутин;
- Солкосерил;
- Пентоксифиллин (Трентал, Плентал и др.).
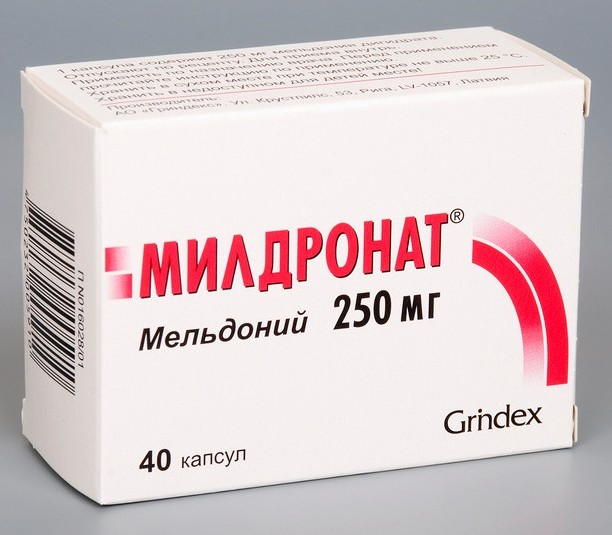
- Инозин;
- Мельдоний (Милдронат, Мельдоний, Кардионат и т.д.);
- Карницетин;
- Корилип;
- Рибофлавин;
- Элькар.
10.Антиоксиданты. Применяются для улучшения питания и уменьшения выраженности повреждений структур нерва, что способствует нормализации движений и чувствительности ноги. В настоящее время при ишиасе применяют следующие антиоксиданты:
- Витамин Е;
- Витамин С;
- Селен;
- Медь.
11.Препараты для местного лечения. Применяются для нанесения на кожу с целью купирования болей и улучшения местного кровообращения. В настоящее время при ишиасе применяются следующие препараты местного действия:
- Мази и гели, содержащие экстракт перца стручкового (Эспол);
- Мази, содержащие пчелиный яд (Апифор, Унгапивен);
- Мази, содержащие змеиный яд (Наятокс и др.);
- Мази, содержащие камфару (камфорная мазь);
- Скипидарная мазь;
- Мази, содержащие любые разогревающие и раздражающие компоненты (Капсикам, Эфкамон, Випросал, Финалгон и др.);
- Мази и гели для наружного применения группы НПВС (Вольтарен, Индометацин, Диклофенак и т.д.).
Наружные средства в виде мазей применяются в качестве средств вспомогательного лечения, поскольку их эффекты позволяют добиться только облегчения болевого синдрома. Для терапии ишиаса можно использовать любые мази с раздражающими и разогревающими эффектами, такие, как:
- Камфорная и скипидарная мазь;
- Мази с экстрактом перца стручкового (Эспол);
- Мази с пчелиным ядом (Апифор, Унгапивен);
- Мази со змеиным ядом (Наятокс и др.);
- Мази, содержащие разнообразные разогревающие и раздражающие компоненты (Капсикам, Эфкамон, Випросал, Финалгон и др.);
- Мази и гели для наружного применения группы НПВС (Вольтарен, Индометацин, Диклофенак и т.д.).
Любые мази при ишиасе следует наносить на кожу над областью поражения по 2 – 3 раза в сутки. После обработки пораженный участок можно укрывать теплой повязкой, чтобы усилить местное раздражающее действие препаратов.
В виде уколов при ишиасе могут применяться разнообразные обезболивающие препараты (например, Анальгин, Трамадол, Ксефокам и др.) и гормональные средства (Гидрокортизон, Преднизолон и др.). К инъекциям обезболивающих препаратов прибегают при сильных болях, которые не купируются приемом таблеток. В таких случаях уколы ставят только несколько дней, после чего переходят на прием обезболивающих средств в форме таблеток. Гормональные средства применяют в виде инъекций крайне редко – только когда имеется выраженное воспаление и отек в области мягких тканей поясницы, малого таза и ног.
Кроме того, местноанестезирующие препараты (Новокаин и Ультракаин) могут применяться для блокады, когда растворы вводятся в пучки седалищного нерва в области поясницы, что вызывает полную блокировку проведения нервных импульсов. Такие блокады делают только при очень сильных болях.
Хорошим эффектом при ишиасе обладают следующие физиотерапевтические методики:
- Дарсонвализация;
- Диадинамические токи;
- Лазеротерапия;
- Магнитотерапия;
- УВЧ;
- Электрофорез и т.д.
Подробнее о физиотерапии

Итак, гимнастика при ишиасе включает в себя выполнение следующих упражнений:
1. Из положения лежа на спине притягивать согнутые в коленях ноги к груди. Сделать 10 повторов.
2. Из положения лежа на спине поднимать вверх прямые ноги, на несколько секунд фиксировать их в таком положении, и затем опускать на пол. Сделать 5 повторов.
3. Из положения лежа на животе поднимать корпус на руках, установленных ладонями под плечом. Сделать 5 повторов.
4. Из положения сидя на стуле поворачивать корпус поочередно вправо и влево. Выполнить по 5 поворотов в каждую сторону.
5. Из положения сидя на коленях делать наклоны с поднятыми над головой руками. Сделать 5 повторов.
6. Из положения стоя с ногами на ширине плеч делать наклоны корпусом вправо и влево. Выполнить по 5 наклонов в каждую сторону.
Все упражнения следует выполнять медленно и аккуратно, не допуская резких движений.
В домашних условиях для лечения ишиаса можно только принимать лекарственные препараты. В принципе, этого, как правило, бывает достаточно для купирования болей и достижения ремиссии, но отсутствие комплексного лечения, включающего в себя массаж и физиотерапию, приводит к тому, что приступы ишиаса эпизодически повторяются.
Ишиас (ишиалгия): как его распознать? Строение седалищного нерва. Причины и симптомы, лечение ишиаса (препараты, мануальная терапия) — видео
Автор: Наседкина А.К. Специалист по проведению исследований медико-биологических проблем.
источник
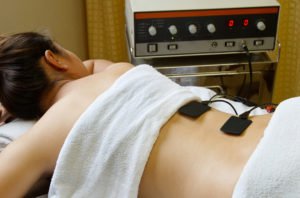
Физиотерапия при воспалении и защемлении седалищного нерва является важной частью реабилитации, стартующей после купирования острого периода болезни. Она помогает восстанавливать функции поврежденного отдела периферийной системы, избавляет от остаточных болей, улучшает общее состояние и приближает момент возвращения пациента к привычной жизни.

Электрофорез при защемлении седалищного нерва «загоняет» компоненты обезболивающего и противовоспалительного препарата глубоко в ткани рядом с пораженным участком. Они поступают именно в очаг патологии, минуя желудок и кишечник, дольше задерживаются в организме. Риски побочных реакций заметно снижаются. Врачи имеют возможность точно рассчитывать дозировку медикаментов и регулировать сам процесс лечения.
Метод электрофореза совершенно безопасен, при этом его применять можно не всегда. В круг противопоказаний входит:
- присутствие симптомов лихорадки;
- нарушение целостности кожного покрова в местах воздействия;
- гнойно-воспалительные заболевания кожи;
- злокачественные опухоли в анамнезе;
- бронхиальная астма в тяжелой форме;
- индивидуальная непереносимость медикаментов, используемых для лечения защемления;
- наличие кардиостимуляторов, инсулиновых помп.
Для восстановления нормального кровообращения в пораженных тканях, улучшения обменных процессов и чувствительности кожи, стимулирования проходимости импульса нервных окончаний используются другие методы физиологического воздействия.
Это метод воздействия маломощными переменными токами с высокочастотными быстро затухающими колебаниями. Они раздражают рецепторы, расположенные в коже, что повышает возбудимость элементов периферийной нервной системы, расширяет просвет артериол и капилляров, усиливает питание поврежденных тканей, устраняет застойные явления. В результате проходят боли, снимается мышечный спазм, повышается тонус сосудов.

Есть у дарсонвализации свои противопоказания:
- любые новообразования;
- заболевания крови;
- туберкулез в активной фазе;
- беременность;
- возраст до шести лет;
- тяжелые формы гипертонии;
- любые инфекции в острой фазе.
Нельзя проводить дарсонвализацию людям, страдающим сердечно-сосудистыми заболеваниями.

Токи Бернара нельзя применять при наличии:
- доброкачественных или злокачественных новообразований;
- склонности к кровотечениям;
- выраженной кахексии;
- общего тяжелого состояния;
- индивидуальной непереносимости метода;
- воспалительных заболеваний в острой фазе;
- психических расстройств;
- тромбофлебита;
- эпилепсии.
Применение динамических токов невозможно при развитии гнойных кожных заболеваний, при наличии в теле пациента электронных приборов и металлических элементов, неиммобилизированных переломов костей, повреждения целостности покрова.

Данный метод воздействия хорошо переносят пожилые люди и ослабленные пациенты. После курса процедур у них наблюдается нормализация сна, улучшение результатов анализа крови, увеличение подвижности суставов, снижение кровяного давления, рассасывание инфильтративной ткани.
Магнитотерапия имеет принципиальное отличие от других физиотерапевтических процедур. Она воздействует на весь организм в целом, улучшает работу эндокринной системы, сердца, ЦНС, лимфатического тока. Стимулирует обменные процессы и восстанавливает окислительные реакции. Еще одно преимущество – ценовая доступность. Магнитная повязка для лечения седалищного нерва есть в любой муниципальной поликлинике, она продается в аптеке по доступной цене.
Процедура не вызывает привыкания, у нее нет побочных эффектов. Круг противопоказаний очень маленький: беременность, онкология, нарушение свертываемости крови, аритмия и стенокардия.
Тело пациента помещается под установку, которая формирует электромагнитное поле с большой частотой колебаний волны. Оно нагревает ткани и усиливает пролиферативные процессы. В результате улучшается лимфатический ток и кровообращение, повышается местный иммунитет. Все это вкупе позволяет снижать выраженность воспаления и стимулировать регенерацию. Схожим эффектом обладает прогревание инфракрасной лампой.

- наличие злокачественных новообразований;
- недостаточность сердечно-сосудистой системы;
- болезни крови;
- низкое артериальное давление;
- беременность;
- присутствие в теле металлических имплантатов и электронных приборов.
Всегда стоит помнить об отрицательных сторонах любого способа лечения. Физиотерапевтическое воздействие способно вызвать побочные реакции. Это могут быть ожоги на коже, поражение током, спаечная болезнь. Осложнение становятся возможными при несоблюдении существующих ограничений. Если правильно использовать каждый метод, побочных явлений не возникнет.
Данное направление получило широкое распространение и признание благодаря целому ряду особенностей. Его применение демонстрирует высокую эффективность, результаты появляются быстро, всего через пару сеансов. Лечение защемления нерва производится без операции и лекарственных препаратов.
Мануальная терапия имеет маленький список противопоказаний. Она объединяет комплекс разных методик лечения, каждая проводится исключительно руками врача ортопеда или невролога. Это может быть сегментарный массаж, постизометрическая релаксация, миофасциальный релиз, тракционные воздействия, мобилизационные и манипуляционные техники, висцеральные и кранио-сакральные методики.

Применять данный способ лечения нельзя, если есть:
- острые воспалительные процессы на пораженном участке;
- доброкачественные или злокачественные опухоли;
- свежие переломы, ушибы, трещины в суставах;
- дисфункции органов малого таза;
- артериальная гипертензия;
- заболевания инфекционного характера;
- острые нарушения в спинальном кровообращении;
- психические расстройства.
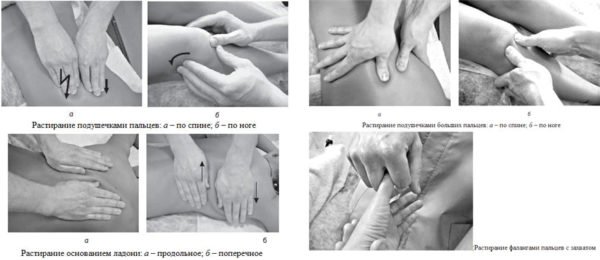
При ишиасе помогает массаж поясничной и ягодичной области, задней поверхности бедра, голени и стопы. Для получения стойкого эффекта необходимо провести десять сеансов. Продолжительность одно составляет 30-35 минут. Если сочетать массаж с нанесением лекарственных мазей и производить его после лечебной гимнастики, удается быстро вернуть больного к привычной жизни.
Снимать защемление седалищного нерва можно и при помощи тракционного подводного или сухого вытяжения позвоночного столба, остеопатии. Она помогает снижать избыточное напряжение мышц, устранять давление на нерв.
Для облегчения боли используется фармакопунктура. В ходе проведения процедуры в биологически активную точку при помощи иглы вводится минимальное количество обезболивающего или противовоспалительного препарата.
Для проведения мануальной терапии важно обращаться исключительно к дипломированному специалисту. Лечение у дилетантов приводит к появлению опасных осложнений. Среди них самые распространенные – серьезные нарушения кровообращения, разрыв связок, мышц и нервов, переломы костей.
источник
Данное заболевание считается «несерьезным». Это даже и не заболевание, а симптом, воспринимаемый пациентами примерно как боль под лопаткой или в плече, когда просквозило, или в пояснице, если сорвал спину. Ишиалгия и вправду не входит в перечень самостоятельных заболеваний, но чаще всего является серьезным сигналом того, что в организме присутствует болезнь. Боль – первый симптом ишиалгии, возникает, когда воспаляется седалищный нерв. Этот нерв проходит по всей нижней части туловища, начинаясь в пояснице и заканчиваясь разветвлениями в обеих ногах. Основные его окончания расположены в ягодицах и бедрах. Поэтому боль при ишиасе начинается именно там.
Понять, что возник приступ ишиалгии, очень просто. Она имеет симптомы, которые трудно с чем-либо перепутать.
- Возникает сильная динамичная боль в пояснице и ниже, которая переходит в ягодичную область. Наблюдается «простреливание» в ногу.
- Боли сопутствует жжение, покалывание.
- Может наблюдаться онемение ноги (той, с какой стороны воспален нерв).
- Затрудняется передвижение и координация.
- При тяжелой двусторонней форме могут поражаться тазовые органы, следствием чего явится сильная опоясывающая боль, недержание мочи, самопроизвольная дефекация.
При каком-либо из данных симптомов необходимо посещение врача, чтобы диагностировать причину возникновения ишиалгии.
Важно! Кроме переохлаждения, растяжения, травмировании и беременности, все остальные причины возникновения ишиалгии являются заболеваниями, которые требуют не только снятия болевого синдрома, но и серьезного углубленного лечения.
Ишиас может возникнуть из-за наличия следующих заболеваний.
- Искривление позвоночного столба в любом его сегменте.
- Туберкулез в позвоночнике.
- Проявление радикулита.
- Наличие дисковой грыжи.
- Диабет.
- Болезнь Бехтерева.
- Стеноз.
- Остеохондроз.
- Тромбоз.
- Опухоль.
Лечатся проявления ишиаса многочисленными методами, среди которых народная медицина занимает свое место.
Таблица. Методы лечения ишиалгии.
Важно! Прием длительное время лекарств, как нестероидов, так и стероидных препаратов, ведет к побочным эффектам, а некоторым группам пациентов он вообще противопоказан. В этом случае используются немедикаментозные методы в сочетании со средствами народной медицины.
При грамотном подходе к данному способу лечения можно снять симптоматику воспаления нерва в течение одной-двух недель. Разумеется, при этом обязательно следует выполнять гимнастические упражнения (если врачом не показан покой). Также полезными будут физиопроцедуры с лекарственными средствами и массажные сеансы.
Совет. Наряду с терапией необходимо поддерживать режим здорового питания, исключающий острую пищу, пересоленную еду, продукты копчения и консервации, а также принимать витамины, относящиеся к группе В.
- Кроме домашних процедур не лежачему больному показана умеренная активность, чередующаяся с отдыхом. При отдыхе нужно лежать на боку, согнув колени.
Причиной болезненных ощущений, иногда довольно существенных и порой невыносимых, является механическое повреждение нерва, сопровождающееся его защемлением, растяжением или отеком тканей.
При применении народной терапии целью лечения является ускорение оттока жидкости от нервной ткани, снятие отека, аннулирование воспаления и избавление от боли, а также возобновления нормального тока крови в воспаленных местах.
Если вы хотите более подробно узнать, как вылечить седалищный нерв в домашних условиях, а также рассмотреть альтернативные методы лечения, вы можете прочитать статью об этом на нашем портале.
Несмотря на то, что врач назначает при ишиасе физиопроцедуры, которые включают прогревание, использовать народные методы теплового воздействия на пораженную зону в домашних условиях не рекомендуется. Физиотерапия предполагает умеренное прогревание. А горчичники, спиртовые компрессы, согревающие аппликации лишь увеличат отек тканей, усугубив проблему. Нагрев должен быть не выше 37,5 градусов, предпочтительно сухое тепло.
Морская или океаническая соль в количестве трехсот граммов подогревается в духовке до температуры 37,5 градусов. При этом вещество насыпано в плотный тканевый мешочек, который сразу прикладывается к пояснице или ниже, где присутствует боль. После остывания можно повторять процедуру, общее время воздействия – около получаса. Наряду с солью можно использовать любую крупу или некрупной фракции песок.
Пчелиные продукты для осуществления апитерапии используются в данном случае часто. Берется воск натуральный и подогревается, в него подмешивается десятая часть прополиса. Количество воска – чтобы можно было сформировать лепешку, равную по величине болезненной области. Прикладывать лепешку через полотенце или завернув в пленку, на час-полтора.
Используется сырой корнеплод, который натирается вместе с хреном. В массу добавить мед, достаточно ложки. Сначала кожный слой намазать подсолнечным маслом, затем застелить марлей, после этого выложить картофельную аппликацию и, обернув полотенцем, держать полчаса.
Первый способ, который поможет снять отек и станет средством, уменьшающим боль. Использовать можно как сам лед, так и любые замороженные продукты или грелку, наполненную ледяной водой. Не прикладывать надолго. Холодный сеанс не может длиться больше трех минут. Когда кожа согреется, можно повторить.
Здесь же используется и алоэ, вернее, соки этих растений, являющиеся натуральными биостимуляторами. Делается замес из воды и ржаной муки с медом, чтобы получилось густое тесто. В него добавляется свежевыжатый растительный сок (1-2 ложки). Далее формируется лепешка, и действия совершаются, как при установке картофельной аппликации. Сверху можно утеплиться шерстью, достаточно получасового воздействия.
Применяются листья этого дерева, из которых готовится концентрированный отвар. В него добавляют сок каланхоэ, и делают получасовой компресс. Нужно, чтобы отвар был полностью остывшим.
Кроме местных воздействий народная медицина предлагает ряд трав, из которых готовятся при ишиасе отвары для приема внутрь. К ним относятся:
- те же листья осины;
- алоэ и каланхоэ (сок нужно разбавлять);
- календула;
- листья калины;
- хвощ полевой;
- чабрец.
Спиртовая настойка цветков этого растения используется для растираний. Нужны сухие цветы в количестве ста граммов, которые заливаются 300 мл водки. Готовится настой в темноте в течение семи дней. Применяется дважды в день.
Сок черной редьки в сочетании с медом помогает при многих болезнях, ишиалгия – не исключение. Пропорции 3:1. Жидкость втирается в болящее место с массажными движениями.
Еще одним действенным способом снять боль являются ванны. Они не должны быть горячее 38 градусов. Дольше четверти часа находиться в воде не рекомендуется. Добавки готовят следующие:
- сто граммов тертого корня хрена в марлевом мешочке опускается в воду;
- из килограмма молодых сосновых веток и трех литров воды готовят отвар, который выливается в ванну;
- 200 г сухого хвоща полевого кипятится в литре воды.
С этим веществом смешивается белок. Скипидара достаточно двух столовых ложек. Смесью пропитывается ткань и прикладывается в виде аппликации. Советуют держать до возникновения дискомфорта, и спустя шесть часов повторить.
Вещество в количестве столовой ложки смешивается со стаканом хрена и редьки, предварительно натертых. Добавить по ложке уксуса и соли и настоять девять дней. Затем прикладывать аппликации дважды в день по часу.
Хозяйственное высокощелочное мыло в натертом виде смешивается с медом и белком. Этот ежедневный компресс можно держать дольше всех средств – до двух часов.
Не всегда есть возможность ходить в поликлинику на занятия ЛФК или курс массажа. В этом случае необходимо гимнастические упражнения выполнять дома. Снимается боль следующими упражнениями (которые необходимо все же показать доктору, чтобы выяснить, можно и их выполнять именно в вашем случае).
- Лежа на твердой поверхности спиной, плотно прилегая всем телом, согнуть ногу, взяться за нее руками, притянуть колено к себе, в направлении плеча. Задержаться в позиции и повторять, затем сменить ногу.
Что касается массажа, здесь в домашних условиях можно сделать следующее. Если боль незначительна, следует интенсивно растирать поясничную зону и ягодицы, также растирать можно ногу, в которую отдает болевой синдром. После растирания применяют похлопывания, чтобы снять спастичность мышц.
Если боль острая, похлопываний быть не должно. Движения мягкие, аккуратные, ограничиться растираниями и разминаниями.
Кстати. Для рассасывания отеков используют при средней и несильной боли статичный баночный массаж. Одна банка устанавливается над крестцом, вторая на него. Параллельно им по бокам ставятся еще по две. При несильной боли баночный массаж может быть динамическим, но необходимо предварительно смазать кожу маслом.
Избавиться от боли при ишиалгии можно и другими методами, называемыми альтернативными. Кому-тот помогает акупунктура, кто-то находит спасение от рецидивов в занятиях йогой или пилатесом. Другие предпочитают рефлексотерапию, мануальные практики, остеопатию, спортивную ходьбу.
Лечение ишиалгии всегда индивидуально, поскольку у этого недуга разные причины возникновения. И даже у двух пациентов с одинаковыми первичными симптомами протекать ишиалгия может весьма по-разному. Точный диагноз, план лечения и возможность применения народных или альтернативных методик рекомендует только врач.
Выбирайте среди лучших клиник по отзывам и лучшей цене и записывайтесь на приём
- Консультация от 1500
- Диагностика от 0
- Рефлексотерапия от 1000
источник