Грушевидная мышца — мышца таза, главная функция которой вращение ноги, проходя через седалищное отверстие, она оставляет пространство для седалищного нерва и артерии. Когда происходит спазм грушевидной мышцы, он вызывает защемление нерва, которое приводит к боли отдающей в пах, нижние конечности или поясницу, одновременно уменьшается подвижность бедра при вращательных движениях. Это называется синдром грушевидной мышцы.
- общее переохлаждение тела или области таза и поясницы;
- травма позвоночника, особенно в поясничной области;
- травма крестцово-подвздошного сочленения;
- слишком сильная физическая нагрузка; болезни органов таза;
- ошибка при инъекции в ягодичную область; миозит; повреждения ягодичной мышцы.
Болевые ощущения носят непостоянный характер, они возникают при некоторых типах нагрузки или положениях ноги, боль может появляться при изменении положения тела во сне. Кроме этого синдром грушевидной мышцы бывает вызван не только спазмированием грушевидной мышцы, но и многими другими причинами. Врач проводит дифференциальную диагностику с помощью осмотра, опроса, мануальных тестов и пальпации.
Характерные симптомы, на которые можно обратить внимание самостоятельно:
- ноющая боль в области ягодиц;
- дискомфорт в тазобедренном суставе;
- усиление болевых ощущений во время круговых движений ногами.
Если произошло сдавливание седалищного нерва, то добавляются следующие симптомы
- чувство одеревенения ног;
- чувство жжения кожи ног;
- боль распространенная на всю ногу;
- спазмы.
Если произошло сдавливание артерии, то могут появиться такие признаки как;
- онемение пальцев на ноге;
- бледность кожи нижних конечностей;
- приступы хромоты.
Основными целями лечения являются расслабление мышцы, чтобы снять острый болевой синдром, и устранение причины излишнего напряжения в дальнейшем.
На первом этапе врачами применяется медикаментозная терапия, назначаются миорелаксанты, анальгетики (ибупрофен, диклофенак), витамины группы B (мильгамма), спазмолитики, нестероидные противовоспалительные препараты. Это симптоматическое лечение, призванное облегчить состояние пациента, снять воспаление и уменьшить боль.
Для достижения устойчивого результата, нужно сочетать медикаментозный курс лечения с другими методами. Например, для снятия спазма мышцы эффективно себя показали следующие способы: физиотерапия, массаж, иглорефлексотерапия, лечебная гимнастика.
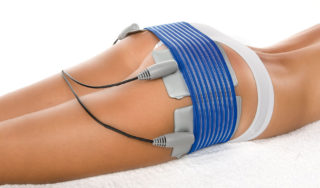
Магнитотерапия идеально подходит для расслабления мышц и снятия спазмов. Воздействие лечебным магнитным полем эффективно устраняет боль и воспаления, нормализует местное кровообращение, снимает напряжение мышц и возвращает подвижность суставов. Пациенту остается лишь выбрать способ проведения процедур и частоту магнитного излучения. Наиболее безопасным и щадящим считается низкочастотное магнитное поле, а самый удобный способ лечения – самостоятельно на дому без посещения физиокабинетов. Все это в себе сочетают компактные аппараты магнитотерапии АМТ-01 и АМТ-01М. Подбор методики проведения процедур осуществляется по рекомендации врача либо в соответствии с методикой магнитотерапии, которая приложена к каждому аппарату АМТ.
Лечебный массаж должен проводиться после диагностики и выяснения причины патологии, потому что неправильные действия массажиста могут только ухудшить состояние. Необходимо пройти 10-15 сеансов.
Существуют народные способы как снять спазм больной мышцы в домашних условиях. Самым действенным и при этом безопасным является компресс из можжевельника. Лавровый лист и хвоя можжевельника смешиваются в соотношении 6 к 1, измельчаются в ступке, после этого к ним добавляют растопленное растительное масло, его должно получиться в 2 раза больше, чем масса из хвои и лаврового листа. Полученную смесь можно применять как мазь или делать компрессы на больную область.
Еще одним способом, которым можно воспользоваться дома, являются упражнения. Лучше всего если комплекс упражнений на расслабление грушевидной мышцы будет назначен врачом или инструктором ЛФК. Специалист может не только составить комплекс с учетом всех нюансов состояния больного, но и объяснить правильную технику выполнения упражнений.
Примерный комплекс упражнений из лечебной гимнастики для снятия спазма выглядит таким образом.
Исходное положение: лежа на полу, стопы стоят на полу на ширине плеч, ноги согнуты. Колени сводятся и разводятся. Движение выполняется плавно, поясница прижата к полу.
Исходное положение то же. Затем колени сводятся вместе, делается наклон сразу двумя соединенными между собой коленями в одну и другую сторону.
Сидя на стуле с прямой спиной левую пятку положить на правое колено. Аккуратно придерживая колено левой ноги делается медленный наклон вперед. Спина остается прямой.
Все упражнения для снятия спазма выполняются плавно, в медленном темпе, необходимо прислушиваться к собственным ощущениями и избегать сильной боли. Небольшой дискомфорт может быть.
Кроме этих трех упражнений полезно так же укреплять ягодицы (полуприседы, выпады, ягодичный мостик), мышцы пресса, укреплять свод стопы, делать мягкую растяжку всего тела. Не рекомендуются упражнения с отягощением и резкие движения. Физические нагрузки должны быть низкой интенсивности и регулярными.
Лечение спазмирования грушевидной мышцы, особенно осложненное раздражением седалищного нерва, нужно начинать как можно раньше. При этом нельзя ограничиваться только медикаментозным лечением, так как оно является симптоматическим и не избавляет от причины спазма. только комплексный подход поможет быстро избавиться от боли и избежать ее появления в дальнейшем.
источник
Шейный остеохондроз (ШОХ) – заболевание, возникающее в результате малоподвижного образа жизни. Люди, ведущие очень активную жизнедеятельность так же подвержены остеохондрозу. Он наблюдается не только у людей пожилого возраста, но и у молодежи. Распространение заболевания среди молодых людей объясняется внедрением компьютерных технологий и снижением качества продуктов в магазинах.
Сопровождается заболевание болями в области шеи, плеч, рук и в верхней части спины, головными болями. Но самые неприятные ощущения возникают при появлении мышечных спазмов.

- Ременных мышц головы.
- Глубоких мышц шеи.
- Мышц шейного и плечевого отделов.
- Трапецевидной мышцы.
В шейном отделе позвоночника много мышечных волокон. В связи с этим риск непроизвольного сокращения мышц становится выше. При длительном спазме мозгу не хватает кислорода, что приводит к сбою биохимических процессов и гипоксии.
Причины заболевания медицина пока не установила. Врачами выявлены факторы риска, провоцирующие развитие заболевания.
Причинами спазмов являются следующие факторы:
- Резкие движения телом, приводящие к сдавливанию кровеносных сосудов и защемлению нерва.
- В течение нескольких часов тело находится в одном положении, что приводит к статическому напряжению мышц.
- Состояния стресса и нервного потрясения, приводящие к повышению мышечного тонуса.
- Нехватка витаминов D и В12 и минералов: магния и кальция, натрия и калия.
- Заболевания опорно-двигательной системы.
- Миозит.
- Переохлаждение.
- Межпозвоночная грыжа в шейном отделе или протрузия.
- Повышенные физические нагрузки.
- Полученные травмы.
Боль в области шеи, не проходящая в течение трех дней, чувство онемения или покалывания, слабость – причины для обращения к специалистам, которые поставят точный диагноз. Отличить спазм мышц шеи от других заболеваний человек не сможет самостоятельно.

- Терапевт.
- Невролог.
- Ортопед.
- Хирург.
- Флеболог.
- Ревматолог.
- Мануальный терапевт.
- Травматолог.
Для диагностики причины заболевания врачи назначают пациенту пройти следующие виды обследования:
- Общий анализ мочи.
- Общий анализ крови
- Биохимический анализ крови.
После сбора анамнеза и изучения всех результатов обследования пациента специалист подтверждает заболевание.
Симптомы заболевания делятся на две группы:
- Основные или общие.
- Характерные (свойственны конкретному заболеванию).
Остеохондроз – это дистрофическое изменение структуры хрящевых дисков позвонков и их костной основы.

- Понижение слуха, заложенность в ушах, ощущение звона и шума.
- Головокружение. Выделяют два вида:
- Системное – ощущение кругового движения предметов или тела.
- Несистемное – признаки тошноты, оглушения, неуверенного состояния в вертикальном положении.
Симптомы так же зависят от стадии заболевания. В медицине существует 3 стадии заболевания.
На первой стадии начинаются дегенеративные процессы в хрящах позвоночных дисков и проявляются следующие симптомы:
- Дискомфорт в области шеи и рук, плечах.
- Головные боли.
- Затруднение движения шеей.
- Временные нарушения зрения.
- Онемение кожи в области шеи.
Вторая стадия – начало протрузии позвоночных дисков, сопровождающейся следующими симптомами:
- Появление выраженных болевых ощущений в области шеи и рук, плечах. Сопровождаются хрустом.
- Потеря чувствительности кожи в области шеи и рук.
- Частые затяжные головные боли.
- Нарушение зрения, ощущение визуализации черных маленьких кружков перед глазами.
- Появление ощущения звона и шума в ушах.
- Ощущение слабости в руках.
- Снижение четкости рефлексов сухожилий.
- Ощущение стреляющей боли.
- Появление ощущения комка в горле, затруднения с глотанием.
- Бессонница (нарушение сна).
На третьей стадии – появляется деформация позвоночника, смещение и вывихи позвонков из-за слабой фиксации, что приводит к образованию грыжи. Стадия сопровождается следующими симптомами:
- Сильные и острые боли в области шеи, воротниковой зоне. Появление болей в области сердца.
- Потеря чувствительности кожи головы в области затылка, в плечевой области, в руках.
- Образование грыжи в шейном отделе позвоночника.
- Парезы и параличи верхних конечностей.

- Невроз – напряжение мышц, возникающее под воздействием стрессовых ситуаций, в случаях появления тревожности. Резкие движения создают сильное давление на шейную область позвоночника. В результате нарушается циркуляция крови, начинают сокращаться и болеть шейные мышцы. При неврозах спазмы:
- Сопровождаются острой и ноющей болью.
- Носят постоянный, либо временный характер.
- Появляются и прекращаются внезапно.
- Пульсирующей болью кожи головы.
- Расстройством зрения.
- Головокружением.
- Скованностью движений.
- Предобморочным состоянием.
- Онемением мышц и кожи.
- Головными болями.
- Неприятными ощущениями в области шеи и спины.
- Онемением и покалыванием верхних конечностей.
- Головной болью.
- Болевой отдачей в другие части тела.
- Скованностью мускулатуры горла.
- Перекашиванием шейного отдела.
- Тонические – обычные спазмы мышц, появляющиеся из-за перенапряжения, однообразных движений мышц шеи и лица, переохлаждения.
- Клонические судороги – бессознательные мышечные подергивания. Причина судорги – травма головного мозга, эпилепсия, инфекции.
Случаются ситуации, когда срочно нужна помощь, а попасть на прием к врачу нет возможности. Помогут знания о том, как и чем можно снять спазм.

Для расслабления мышц и снятия напряжения назначаются миорелаксанты в виде уколов или таблеток. Они так же обладают эффектами уменьшения защемления нервных окончаний и корешков, улучшения кровообращения и метаболизма.
Чтобы полностью устранить причины спазмов и остеохондроза, врачи назначают противовоспалительные средства в комплексе с миорелаксантами.
Миорелаксанты делятся на 2 группы:
- Спазмолитики – снимают мышечные спазмы. Выводят мышцы из гипертонического состояния в нормальный тонус.
- Нервно-мышечные блокаторы – полностью парализуют скелетные мышцы.
Применять препараты нужно только по назначению врача, так как доза рассчитывается под больного индивидуально.
Чтобы снять спазмы рекомендовано так же принимать следующие препараты:
- Обезболивающие – принимают в случаях сильных, глубоких спазмах. Лекарства содержат лидокаин, анальгин.
- Противовоспалительные – нестероидные препараты.
- Витамины – суточная норма предотвращает судорог.
- Мази – снимают напряжение и обладают противовоспалительным, обезболивающим действием.
-
Упражнения при ШОХ проводятся под контролем специалиста, так как физическая активность во время спазма приводит к надрывам мышечных волокон. О лучших видах упражнений при шейном остеохондрозе, которые можно делать в домашних условиях, читайте в нашем материале.
- Упражнения проводятся по 15-30 минут с применением пяти-семи видов. При появлении боли или дискомфорта занятия нужно прекратить.
- Для здоровья позвоночника, повышения общего мышечного тонуса и общего оздоровления разработана лечебная гимнастика по Норбекову. Перед применением такого метода рекомендовано проконсультироваться с врачом.
Для снятия спазмов и болей, в зависимости от расположения очагов воспаления, специалистами рекомендуются следующие типы упражнений:
- Наклонить голову вниз, затем вверх. Сделать повороты в сторону. Зафиксировать положение на 15 секунд.
- Задержать плечо в напряжении, но в расправленном положении. Затем подвести к нему голову.
- В сидячем положении поднимать плечи как можно выше, к ушам. Задержаться на 10 секунд. После, опустить руки и сделать глубокий вдох-выдох.

Так же поможет самомоссаж. Процедуру можно проводить даже на рабочем месте. Регулярное выполнение самомассажа устранит шейные спазмы.
Для правильного выполнения массажа нужно соблюдать следующие правила:
- Шею массируют одновременно с плечами.
- Массирующие движения делаются по направлению сверху вниз, начиная с затылка.
- Движения выполняют двумя руками (если неудобно, можно по очереди).
- Не допускаются надавливающие движения, только легкие и поглаживающие.
Рекомендуются следующие упражнения для самомассажа:
- Погладьте затылочную область легкими движениями ладоней рук -2 минуты.
- Выполнять упражнение нужно круговыми движениями. Аккуратно растягивать шею подушечками пальцев.
- Захватывать и отпускайть кожу.
- Разминать мышцы из стороны в сторону.
- Похлопывайть затылочную область шеи.

Процесс установления иголок на биологически активные точки расслабляет мышцы, улучшает кровоток и тонус мышц.
Для устранения боли достаточно нескольких сеансов. Для снятия зажимов в мышечной ткани применяют следующие методы.

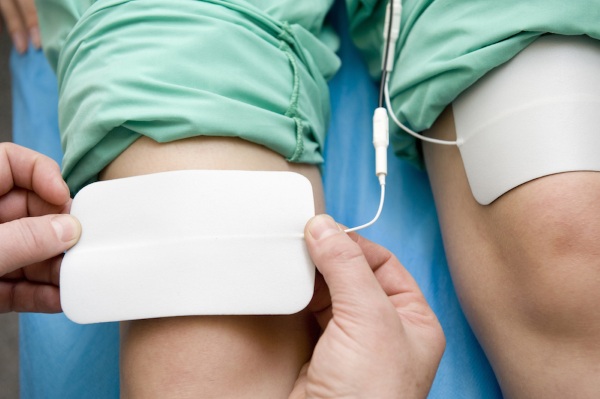
В физиотерапии назначают следующий вид процедур:
- Электрофорез.
- Магнитотерапия.
- Микротоковая стимуляция.
- Лазерная терапия.

- Для этого нужно взять целофановый пакет, наполнить его льдом и завернуть в материал.
- Затем приложить к больному месту и держать около 20 минут.
- После холодного компресса нужно снять напряжение и разогреть шею методом принятия горячей ванны.
- Чтобы усилить эффект расслабления, в воду можно добавить несколько капель сока хрена, ароматических масел лаванды или хвои, морскую ароматизированную соль.
Народная медицина рекомендует сделать обезболивающий компресс из следующих ингредиентов:
- Хрен, душицу и сырой картофель измельчить и сделать отвар.
- Смочить плотную ткань получившимся лекарством и приложить к шее.

При отсутствии лечения происходит передавливание нервной ткани, кровеносных сосудов, артерий, что негативно влияет на весь организм. Последствиями могут стать:
- Полная неподвижность одной из верхних конечностей, головы.
- Ухудшение кровообращения мозга.
- Нарушение зрения, умственной деятельности.
По мнению специалистов – профилактические мероприятия должны быть направлены против следующих причин, вызывающих развитие заболевания:
- Малоподвижный образ жизни.
- Лишний вес.
- Нарушение осанки.
- Травмы позвоночника.
- Хронические инфекции в дыхательных путях.
- Постоянная работа в позе с опущенной головой.
Мерой профилактики шейного остеохондроза является:
- Борьба с малоподвижным образом жизни.
- Стабилизация веса.
- Удерживание туловища в правильном физиологическом положении и своевременное прохождение профилактических осмотров у ортопеда.
- Правильное поднятие и перенос тяжестей.
- Устранение очагов хронической инфекции.
- Смена позы во время работы через каждые 20-30 минут. Рекомендуется потратить это время на разминание мышц шеи и плечевого пояса. Для этого нужно делать повороты и наклоны головы, легкий массаж шеи, вращение плечами.
Ваше здоровье – это соблюдение здрового образа жизни. Восьмичасовой сон в правильном положении, длительные прогулки на свежем воздухе, здоровое питание, утренняя зарядка и активный образ жизни помогут вам предотвратить не только остеохондроз, но и другие заболевания. При возникновении болевых ощущений или дискомфорта, нужно обращаться за помощью к специалистам. Самолечение иногда приводит к ухудшению состояния здоровья.
источник
Спазм аккомодации, называемый также ложной близорукостью и синдромом усталых глаз – это нарушение аккомодации вдаль (дезаккомодации), которое вызывает зафиксированное напряжение цилиарной мышцы. Подобное состояние является одним из особенно часто встречающихся в детской офтальмологии (2 место после близорукости). Спазмом аккомодации, по статистике, страдает не менее 15% школьников. До определенного момента подобное состояние является обратимым, однако продолжительное отсутствие коррекции ложной близорукости со временем переходит в истинную близорукость.
Аккомодация — это механизм, обеспечивающий возможность фокусировки взгляда на различных расстояниях. В норме, данный процесс регулируется согласованной функцией аккомодационного аппарата, который включает три анатомически взаимосвязанных структуры глаза: цилиарную мышцу, цинновы связки, хрусталик. Аккомодационную цилиарную мышцу представляют три основных типа гладкомышечных волокон: меридиональные в мышце Брюкке, радиальные в мышце Иванова, циркулярные в мышце Мюллера.
Во время дезаккомодации (аккомодации вдаль) мышцы расслаблены. При необходимости фокусировки взгляда на близко расположенных объектах, меридиональные волокна аккомодационной мышцы напрягаются, происходит ослабление цинновых связок, которое вызывает увеличение кривизны хрусталика с усилением рефракции глаза. Спазм аккомодации препятствует расслаблению радиальных и циркулярных волокон цилиарной мышцы, которые являются по своей функции дезаккомодационными. В результате, цилиарному телу сообщается состояние стойкого длительного сокращения, которое и носит название спазма аккомодации.
Постоянное напряжение цилиарной мышцы вызывает нарушение ее кровоснабжения, что является потенциальным риском возникновения хориоретинальной дистрофии.
Спазм аккомодации, как правило, возникает у детей или достаточно молодых людей, что обусловлено возрастными особенностями функции аккомодационного аппарата. Главные причины спазма аккомодации у детей школьного возраста, выступают высокие зрительные нагрузки, вызываемые длительным просмотром ТВ, работой с компьютером, несоответствующей росту ученика мебелью для занятий, нарушением оптимального расстояния для чтения, недостаточным освещением, воздействием слишком яркого света на глаза и пр. Вместе с тем, развитию спазма аккомодации может способствовать нерациональный режим дня, при котором мало время отведено сну, прогулкам на воздухе, зарядке для глаз и просто физической активности.
Среди факторов общего характера особое значение имеют: гиповитаминоз, астения, вертебробазилярная недостаточность, искривление позвоночника, ювенильный остеохондроз.
В течение жизни, хрусталик постепенно теряет свои свойства, и примерно к 45 годам, он становится менее эластичным, уплотняется. Подобные изменения сопряжены со снижением способности хорошо видения вблизи, то есть, возрастным ослаблением аккомодации, получившим название пресбиопии (возрастная дальнозоркость). Поэтому, в зрелом возрасте спазм аккомодации случается редко и, как правило, вторично обусловлен такими причинами, как истерия, невроз, черепно-мозговая травма, климакс и пр. Возникновение спазма аккомодации нередко способствует профессиональная деятельность, которая связана с мелкой работой на близком расстоянии (часовщики, ювелиры, вышивальщицы и пр.).
Офтальмологи выделяют несколько видов данного заболевания:
- Физиологический (аккомодативный) – возникает, как ответ на зрительную перегрузку, продолжительную зрительную работу на близком расстоянии у лиц, имеющих некорригированную дальнозоркость или астигматизм. При физиологическом спазме аккомодации требуется очковая коррекция и восстановление работоспособности цилиарной мышцы.
- Искусственный (транзиторный) – возникает под действием ряда глазных препаратов-миотиков (эзерина, пилокарпина, фосфакола и пр.). Подобный спазм аккомодации, лечения не требует, он исчезает самостоятельно с отменой миотиков.
- Патологический — сопровождается изменением рефракции (гиперметропия, эмметропия, миопия), а также снижением остроты зрения. Для патологического спазма аккомодации, применяю деление на нестойкий и стойкий; свежий и давний (более года); неравномерный и равномерный.
На практике, как правило, встречаются смешанные типы спазма аккомодации, сочетающие в себе и патологические и физиологические механизмы.
Субъективным проявлением спазма аккомодации может стать ухудшение зрения вдаль. Кроме того, симптомами данного заболевания, являются: быстрое зрительное утомление при работе вблизи, ощущение жжения, рези и боли в глазах, двоение, боль в области лба и висков. Часто наблюдается покраснение глаз, слезотечение. Нередко дети предъявляют неопределенные жалобы на усталость и головную боль; становятся раздражительными, падает школьная успеваемость, что зачастую неверно расценивается взрослыми, как гормональная перестройка организма, согласно возрасту. Длительность спазма аккомодации варьируется от нескольких месяцев и до нескольких лет, часто переходя в стойкую близорукость.
Для патологического спазма аккомодации, характерны как глазные симптомы (анизокория, нистагм, тремор век), так и общие проявления. У пациентов, нередко отмечается вегето-сосудистая дистония, снижение настроения, эмоциональная лабильность, гипергидроз ладоней, приступы мигрени, дрожь пальцев рук.
Пациент с жалобами на снижение зрения и зрительное утомление должен пройти комплексное офтальмологические обследование, с обязательным исследованием остроты зрения, объема и резерва аккомодации. Кроме того, пациенту должна быть назначена рефрактометрия, скиаскопия, исследование конвергенции.
Для выявления причин спазма аккомодации, может быть рекомендовано получить консультацию невролога и травматолога-ортопеда.
Лечение при диагностике спазма аккомодации носит комплексный характер и включает аппаратные методы, медикаментозную терапию, физиотерапевтические процедуры, оздоровительные, гигиенические мероприятия.
Лекарственная терапия спазма аккомодации предполагает применение глазных капель, вызывающих расширение зрачка и расслабляющих цилиарную мышцу (ирифрин, тропикамид, мидриацил), витаминотерапию. Из физиотерапевтических процедур, особенно часто назначают электрофорез и магнит на область глаз. Если причина спазма аккомодации заболевания позвоночника, пациенту рекомендуется пройти курс лечебного массажа спины и шейно-воротниковой зоны, иглорефлексотерапию, мануальную терапию, заняться лечебной физкультурой.
Для тренировки аккомодационной мышцы эффективны занятия с программно-компьютерным модулем Relax, применение методик электроокулостимуляции, магнитостимуляции, лазерстимуляции, цветостимуляции зрительного анализатора. В домашних условиях, врач может рекомендовать применять очки Сидоренко (детям после 3-х лет).
Крайне важным является и общее оздоровление организма — закаливание, занятия спортом, выполнение специальных упражнений для глаз, соблюдение гигиены зрения, переход на здоровый рацион питания, включающий максимум полезных веществ.
Спазм аккомодации – это обратимое функциональное расстройство, хорошо поддающееся лечению. Медикаментозная терапия быстро купирует спазм цилиарной мышцы посредством принудительного ее расслабления. Но, чтобы достичь стойкого эффекта необходимо проведение полной программы лечебных мероприятий, с устранением причин, приведших к возникновению заболевания. Его раннее выявление и лечение позволяет предупредить развитие близорукости.
Профилактика спазма аккомодации, обычно, включает мероприятия по общему оздоровлению организма, частые прогулки, правильное питание, полноценный ночной отдых, занятия спортом или физкультурой. Важным моментом в этом комплексе, является соблюдение санитарных и гигиенических норм для зрительной работы: правильной освещенности рабочего места, контроля посадки и осанки, соблюдения необходимого расстояния при работе с монитором или печатным текстом, выполнения обязательных перерывов в работе и др. При дальнозоркости и астигматизме нужен подбор оптической коррекции и регулярное прохождение курсов функциональной реабилитации.
«Московская Глазная Клиника» — современное медицинское учреждение, предоставляющее полный спектр профессиональных услуг в области офтальмологии. Клиника имеет в своем распоряжении лучшие образцы современной аппаратуры ведущих мировых производителей.
В Клинике ведут прием ведущие отечественные специалисты, имеющие чрезвычайно обширный практический опыт. Так, в клинике консультирует хирург высшей категории Фоменко Наталия Ивановна. Благодаря высокому профессионализму врачей и применению современных технологий МГК гарантирует наилучший результат лечения и возвращение зрения. Обращаясь в «Московскую Глазную Клинику», вы можете быть уверены в быстрой и точной диагностике и эффективном лечении.
В Московской Глазной Клинике можно пройти полное диагностическое обследование и получить рекомендации по самым эффективным методам лечения. Комплексное обследование пациента (включающее в себя такие методы как проверка остроты зрения, биомикроскопия, авторефрактометрия, офтальмоскопия с узким зрачком, пневмотонометрия) составляет 3500 рублей.
Окончательная стоимость лечения определяется в каждом конкретном случае индивидуально и зависит от конкретного диагноза, стадии заболевания, имеющихся на руках анализов и т.д.
Уточнить стоимость той или иной процедуры можно, обратившись по телефону в Москве 8(499)322-36-36 или номеру 8(800)777-38-81 (бесплатно для всех телефонов РФ). Вы можете задать вопрос нашему специалисту онлайн, воспользовавшись соответствующей формой на сайте, вы также можете ознакомиться с разделом «Цены».
источник
Каждый человек может столкнуться с синдромом грушевидной мышцы, ведь эта патология является довольно распространенной. Туннельная невропатия может появиться из-за различных болезней или манипуляций, провоцирующих напряжение мышц. При спазме защемляется седалищный нерв, что вызывает дискомфорт и болевые ощущения.
Когда грушевидная мышца сильно напряжена, она ограничивает вращательные движения в области бедра. При наклонах вперед возникает болевой синдром. Человек при этом еще ощущает дискомфорт в паху, бедре, пояснице и коленном суставе. Вот почему так важно быть в курсе, как действовать, если защемлена грушевидная мышца, как снять спазм самостоятельно.
Когда воспаляется грушевидная мышца, как снять спазм, причины которого бывают первичными и вторичными, хотят знать многие. К первичным факторам, провоцирующим развитие этого синдрома, относятся:
- травмы в районе ягодиц и поясницы;
- растяжения;
- длительное пребывание в одной позе;
- неправильно сделанный укол;
- мышечное перенапряжение;
- переохлаждение и прочее.
Еще существует вторичный синдром, который возникает вследствие различных заболеваний органов крестцового отдела и малого таза, не связанных с остеохондрозом.
Помимо этого, причины напряжения грушевидной мышцы делят на вертеброгенные и невертеброгенные. В первом случае на развитие данного синдрома могут повлиять повреждения и опухоль на корешках спинного мозга и позвоночнике, а также стеноз поясничного отдела. А к невертеброгенным факторам относятся болевые ощущения, вызванные патологиями внутренних органов, и миофасциальный синдром.
Такой недуг всегда протекает остро, поэтому трудно не заметить, когда раздражена грушевидная мышца. Как снять спазм, симптомы которого характеризуются появлением сильной боли, необходимо знать каждому. Ведь сдавливание нервных окончаний и сосудов приводит к нарушению кровоснабжения в тканях, а также к неврологическим расстройствам.
Синдром грушевидной мышцы может проявлять себя по-разному. Когда происходит воспаление, которое поражает нерв, возникают, как правило, следующие симптомы:
- Парестезия (покалывания, онемение и ползание мурашек).
- Сильные боли в районе ягодичной мышцы, бедра, таза, переходящие в некоторых случаях на нижние конечности.
- Гипестезия (снижение чувствительности).
- Расстройство функций половых органов и мочеиспускания.
- Нарушение походки.
Нужно быть в курсе, что делать, если напряжена грушевидная мышца, как снять спазм при возникновении первых признаков болезни. При сильном воспалении у человека возникают невыносимые боли, характер которых может быть ноющим, жгучим либо тупым. Причем они начинают усиливаться при стрессах, перегревании и движении конечностью.
При долгом защемлении нерва происходит его ишемия, что вызывает потерю чувствительности, жжение и ухудшение рефлексов. При этом неприятные ощущения становятся тупыми и давящими. Дискомфорт проходит лишь при разведении ног в стороны, когда нерв освобождается от давления. При поражении кровеносных сосудов возникает похолодание и бледность кожных покровов.
Люди довольно часто ощущают дискомфорт, когда воспалена грушевидная мышца. Как снять спазм, диагностика поможет разобраться. Выяснить, что именно эта мышечная ткань сжимает нервный корешок довольно просто. При таком синдроме многие пациенты ощущают непостоянные боли, которые появляются только после долгой ходьбы либо в определенных положениях ноги.
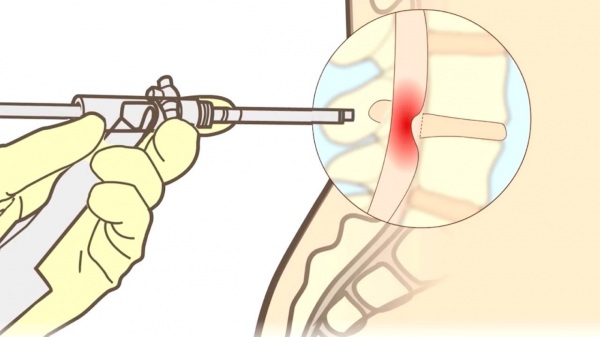
Специалист чаще всего определяет патологию с помощью пальпации той области, где раздражена грушевидная мышца. Как снять спазм при таком недуге, он сможет посоветовать лишь после ощупывания поврежденного места. Таким образом, врач проверяет наличие или отсутствие уплотнений мышечных тканей. Во время диагностики еще могут прибегнуть к рентгену, новокаиновой блокаде, магнитно-резонансной или компьютерной томографии.
Также помогает выявить патологию подробный опрос больного. Ведь неврологу важно узнать, когда появились боли. Если недавно эта область была травмирована, то, скорее всего, воспалена именно грушевидная мышца.
Лечение надо проводить при этом синдроме как можно быстрее, поскольку при спазме сдавливаются нервно-сосудистые пучки. К тому же могут возникнуть тяжелые последствия, если ничего не предпринимать, когда защемлена грушевидная мышца. Как снять спазм, осложнения, а также боли при этой патологии, необходимо обязательно выяснить у специалиста.
Первым делом в процессе терапии устраняется причина, которая спровоцировала сокращения в мышце. Чтобы избавиться от болевых ощущений в области ягодиц, назначают прием лекарственных средств, выполнение лечебной гимнастики, физиотерапию и массаж. Во время лечения больному придется ограничить физические нагрузки.
Принципом этой терапии является устранение болевого синдрома, когда воспалена грушевидная мышца. Как снять спазм с помощью лекарственных препаратов, интересно многим людям. Чтобы избавиться от неприятных ощущений при защемлении седалищного нерва, принимают нестероидные противовоспалительные средства. Эти медикаменты помогают снять воспалительный процесс и устранить боль.
Желательно использовать внутримышечные медикаменты, так как при инъекционном методе введения препарата эффект наступает намного быстрее. При синдроме грушевидной мышцы назначают такие лекарства, как «Мовалис», «Диклофенак», «Кетарол», «Вольтарен» и другие.
Для устранения болевых ощущений используют еще анальгетики, содержащие метамизол натрия, например «Брал», «Темпалгин» и «Баралгин». А чтобы снять спазм, принимают «Дротаверин».
К миорелаксантам прибегают, если спазмолитики не помогают. Они способствуют расслаблению спазмированной мышцы. Самым распространенным миорелаксантом является «Мидокалм».
Для устранения этой патологии нередко проводят блокаду путем введения анестетика (лидокаина или новокаина), чтобы снять спазм и обезболить. Медикаментозное лечение сочетают с физиотерапией. Прибегают к электрофорезу, магнитным токам, магнитно-лазерному воздействию и акупунктуре.
Чтобы вернуть функции мышцам и освободить сдавленный нерв, выполняют специальный комплекс упражнений. Их следует делать спокойно и не спеша, мускулы при этом должны расслабляться и растягиваться. Заниматься физкультурой рекомендуется 3 раза в день. Боли во время ее выполнения возникать не должно.
Первое упражнение проводится в положении лежа на спине. Нижние конечности необходимо согнуть и опереться ими о кровать. Затем следует медленно разводить и соединять колени.
Другое упражнение выполняется в сидячем положении. Сначала ступни необходимо широко расставить, после чего надо соединить колени. Одной рукой обопритесь о кровать, потом начинайте вставать с нее. Другую руку должен держать помощник, чтобы помочь выпрямиться. Соединенные колени необходимо плавно развести.
Бубновский, известный своими лечебными методиками, разработал эффективные упражнения, помогающие устранять сокращения в мышцах. Основана такая гимнастика на чередовании периодов расслабления и напряжения мышечной ткани, а также ее растягивании.
Очень многих людей интересует, если воспалена грушевидная мышца, как снять спазм. Упражнения от профессора Бубновского помогают избавиться от этого синдрома. Вот несколько из них:
- Опуститься на четвереньки и расслабить спину, задержаться в такой позе на 5 секунд. Выполнить упражнение не менее 5 раз.
- В этом же положении следует согнуть руки в локте, после чего на выдохе ягодицами нужно опуститься на ступни, растягивая мышцы поясницы. Потом надо вдохнуть, а на выдохе принять исходную позу. Повторяются движения 6 раз.
- Расположиться на спине, руки убрать за голову, колени согнуть. Затем глубоко вдохнуть, а на выдохе подбородок прижать к груди. После этого лопатки необходимо оторвать от пола, а локтями дотянуться до коленей. При выполнении упражнения брюшные мышцы должны быть напряжены. Повторять его нужно около 5 раз.
Осваивать этот лечебный комплекс надо постепенно, ежедневно добавляя новое упражнение.
При данном недуге выполняют разные виды массажа. Самостоятельно пациент может использовать простую технологию для улучшения состояния. В домашних условиях растирания необходимо проводить постоянно, не применяя дополнительных приспособлений. Для самомассажа понадобится лишь удобный коврик.
Поможет избавиться от спазма в мышцах обычный теннисный мяч, достаточно скользить по нему боком. Болезненную область можно просто помассировать круговыми движениями, особенно актуально при остром воспалении.
Эффективно снимают болевые ощущения и напряжение в грушевидной мышце тепловые процедуры. При таком синдроме чаще всего прибегают к низкочастотным токам. Не менее действенными считаются следующие процедуры: электрофорез, диадинамотерапия, лазерное лечение и фонофорез.
Человек чувствует себя очень дискомфортно, когда напряжена грушевидная мышца. Как можно снять спазм народными методами, рассмотрим более подробно.
Для компрессов и растирания подойдет средство, приготовленное из валерианы, тройного одеколона, жгучего перца и боярышника. Все компоненты тщательно перемешиваются, а в полученную смесь добавляется 10 раскрошенных таблеток «Аспирина». Лекарство должно настояться в течение недели в темном месте.
В блендер кладется корень хрена и черная редька, все хорошо измельчается. В полученную кашицу добавляется по столовой ложке соли и уксусной кислоты. Компоненты перемешиваются и убираются в темное место на 7 дней. Применять готовое средство необходимо только для компрессов. Но держать их на пораженном месте дольше 15 минут не рекомендуется.
Эта патология не опасна для здоровья, однако при появлении первых признаков следует обязательно показаться специалисту. В запущенной форме болезнь способна привести к развитию осложнений. Поэтому важно постоянно проходить профилактические обследования, не перенапрягать поясничный отдел позвоночника и стараться избегать переохлаждения, чтобы не застудить спину и нервные корешки.
источник
Миофасциальный синдром грушевидной мышцы – это патологическое состояние с характерным болевым спазмом в ягодичном районе. Неприятные ощущения связаны с ущемлением нервных волокон и развитием воспаления. Чтобы быстро избавиться от боли, необходимо знать, как снять спазм при первых проявлениях синдрома грушевидной мышцы.
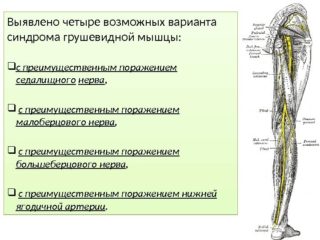
Часто болевые симптомы регистрируются у тех, кто страдает радикулитом, корешковым остеохондрозом крестцово-поясничной области.
Воспаления и застойные явления в малом тазу, нервные и сосудистые нарушения также способны негативно влиять на связочно-мускульный аппарат. Иногда спазмы возникают из-за неправильно сделанного укола, травматического повреждения либо переохлаждения.
Симптомы воспаления и спазма грушевидной мышцы:
- болевые ощущения в районе ягодиц, тазобедренных сочленений, нарастающие при смене телесного положения, перемене погоды, стрессовых ситуациях;
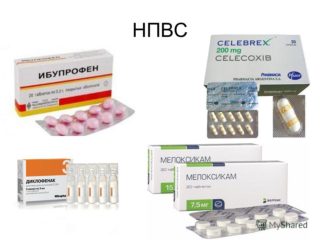 Справиться с болью и воспалением помогают нестероидные медикаменты: «Мовалис», «Диклофенак», «Диклоберл», «Кетарол», «Дикло-Ф», «Вольтарен», «Мелоксикам» и другие. Ускорить обезболивающий эффект можно, если использовать внутримышечные инъекции НПВП.
Справиться с болью и воспалением помогают нестероидные медикаменты: «Мовалис», «Диклофенак», «Диклоберл», «Кетарол», «Дикло-Ф», «Вольтарен», «Мелоксикам» и другие. Ускорить обезболивающий эффект можно, если использовать внутримышечные инъекции НПВП. Для устранения неприятных ощущений используют фармсредства с анальгезирующим эффектом: «Брал», «Темпалгин» и «Баралгин». Против спазма можно выпить «Но-Шпу», «Дротаверин». К миорелаксантам, которые быстро расслабляют спазмированные мышечные волокна, прибегают, если упомянутые выше спазмолитические средства не действуют.
К консервативной терапии относят медикаментозные блокады. Они снимают спазматические синдромы мускулатуры малого таза.
По рекомендации врача можно делать примочки с «Димексидом» – стероидным анестетическим фармпрепаратом. Их накладывают на полчаса на ягодично-крестцовую зону близ больного места.
В сложных случаях проводится оперативное вмешательство – хирургическое освобождение седалищного нерва.
Врач направит пациента на занятия ЛФК. Посоветовавшись с ним, можно делать гимнастику и в домашних условиях. Комплекс, разработанный профессором Бубновским, способствует избавлению от спазмирующих ощущений.
Чтобы мускульная система нормально функционировала, следует выполнять такие упражнения:
- Сядьте на четвереньки и расслабьте мускулатуру позвоночника на пять секунд. Повторяйте пять раз.
- В этой же позе, выдыхая, выгните спину, чувствуя растяжение мускулов, а на вдохе прогнитесь. Повторяйте двадцать раз.
Не следует сразу «брать рекорды», число упражнений и подходов увеличивайте постепенно.
Метод предполагает тейпирование специальными эластичными полосками. Эффект кинезиотейпинга идет за счет того, что фиксирующие липкие ленты – тейпы – мягко иммобилизируют и поддерживают пораженные мышцы.
Для наложения полосок предварительно требуется слегка растянуть зажатый мускул, насколько возможно вытягивая носок ступни. Колено должно быть выпрямлено. Полоски при тейпировании напряженной грушевидной мышцы наклеиваются:
- по наружной поверхности от коленного до бедренного сустава;
- над коленом перпендикулярно первому тейпу;
- на два сантиметра выше второй ленты;
- от пояса через ягодицу до верхней трети бедра.
Кинезиотейпирование нормализуют микроциркуляцию крови и лимфы, снимает напряжение, дает эффект релаксации и ускоряет регенерацию поврежденных тканей, если мускульные волокна были растянуты или надорваны.
Мускульные патологии можно лечить и нетрадиционным способом. Манипуляции выполнять может только опытный врач-остеопат. Он поможет унять болевой синдром, сделать разблокировку седалищного нерва, что поспособствует восстановлению двигательных функций.
Важно найти высококлассного мануального терапевта в медучреждении с хорошей репутацией, где смогут предъявить все сертификаты и продемонстрировать варианты успешного излечения.
Для массажной процедуры также можно найти специалиста либо проводить ее дома самостоятельно. В последнем случае необходимо улечься набок и массировать ягодицу большим пальцем, разминая уплотнения. Массаж эффективнее, если мускул находится в немного растянутом положении. Для этого требуется согнуть ногу в коленке. Помогает снять спастическое ощущение простой теннисный мячик: надо катать его по ягодичной зоне.
Применение аппликатора Кузнецова при синдроме грушевидной мышцы быстро снимает неприятные ощущения, позволяет проводить профилактику обострения.
Для расслабления напряженной мускулатуры в медицинских учреждениях используют мягкотканые массажные техники, позволяющие глубоко проработать пораженную зону. Также помогает ректальное массажирование. Это эффективная процедура, дающая возможность быстро успокоить проявления ишемии мускульных волокон и нерва седалища.
Включает в себя несколько различных методов:
- иглорефлексотерапию;
- нажатие пальцами на особые точки;
- прогревание и прижигание активных участков;
- действие на них лазерными лучами и электроимпульсами;
- точечно-линейное массажирование.
Метод подбирается индивидуально, на основе ярко выраженных признаков и этапа заболевания. По отзывам, при данном болевом синдроме особенно эффективно иглоукалывание.
Устраняют мышечный спазм и болевой синдром следующие процедуры:
- УВЧ;
- ультразвук;
- вакуумный массаж;
- парафиновые аппликации;
- воздействие низкочастотными токами;
- диадинамотерапия;
- амплипульс;
- лазерное лечение;
- фонофорез.
Физиотерапия снимает болезненность в пораженной зоне и помогает справиться с воспалительным процессом. Улучшается кровообращение, что ускоряет процесс регенерации. В домашних условиях можно использовать физиотерапевтический аппарат «Витафон».
Среди рецептов русской народной медицины есть много средств, направленных на снятие болевых ощущений в мускулатуре бедер и ягодиц. Лекари рекомендуют использовать настойку окопника внутрь, спиртовой настой на мухоморе и черном перце для натирания или прикладывать к больному месту грелку.
Далеко не всегда такие советы безопасны: разогрев может усилить воспаление, а целебные травы вызвать аллергию или навредить при беременности. Перед применением народных снадобий следует посоветоваться с врачом.
Щадящие рецепты, которые можно использовать всем:
- Сок лопуха. Смазывают пораженный участок или делают ночные компрессы из ошпаренного листа растения.
- Дегтярно-медовый компресс. Мед и большую ложку сладкосливочного масла топят на водяной бане, перемешивают с березовым дегтем. Накладывают на больное место и накрывают хлопковым лоскутом и полиэтиленом. Оставляют на ночь. Повторяют до полного исчезновения боли.
- Целебный чай. Цветки ромашки, календулы и корень аира заливают кипятком и настаивают час. Фильтруют и пьют как чай на протяжении месяца.
Средства на основе меда не стоит использовать тем, у кого есть аллергия на продукты пчеловодства.
Помимо регулярных профилактических обследований, превентивные меры предполагают:
- не перенапрягать пояснично-крестцовый отдел;
- избегать переохлаждения;
- исключить тренировки, провоцирующие раздражение грушевидного мускула: спуски и подъемы, быстрый набор скорости и торможение, крутые развороты.
При сидячей работе важно периодически менять позицию, вставать, прогуливаться и делать легкую гимнастику.
Даже при однократном спазмирующем ощущении в зоне ягодиц стоит показаться врачу. Само по себе защемление не пройдет, болевой синдром повторится или усугубится.
источник
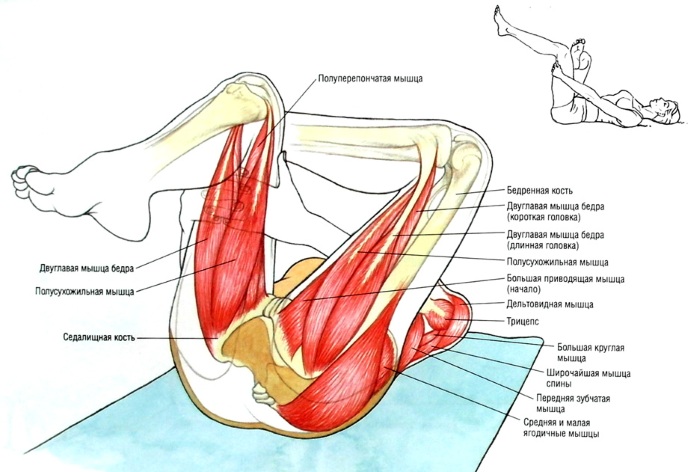
Грушевидная мышца имеет вид равнобедренного и плоского треугольника. Находится она в области малого таза. Выполняет важные функции ротации внутренней стороны бедра, а также отвечает за подвижность нижней конечности.
Грушевидная мышца начинается со стороны латеральной плоскости крестца. Находится между 2 и 3 тазовым отверстием крестцовой зоны. Все пучковые соединения грушевидной мышцы направлены наружу, проходят через внутреннюю часть малого таза и большое седалищное отверстие.
Основанием крепления грушевидной мышцы является вершина вертела, где структура волокон трансформируется в прочные сухожилия.
Несмотря на то, что грушевидная мышца проходит через всю протяженность большого седалищного отверстия, она не заполняет его объем полностью. По нижнему и верхнему краю остаются небольшие щели, через которые пролегают кровеносные сосуды, а также нервные окончания, отвечающие за питание нижних конечностей и чувствительность мышечных волокон.
Грушевидная мышца находится в максимальной близости к седалищному нерву. Если на внутреннюю часть бедра или непосредственно на всю нижнюю конечность в целом воздействует один, либо же ряд негативных факторов, то происходит спазм мышечных волокон. Внезапное сокращение грушевидной мышцы приводит к ущемлению седалищного нерва.
Больной начинает ощущать болезненные симптомы, ограничивающие движения спазмированной части ноги. Патологическое состояние грушевидной мышцы было выделено в отдельный синдром, устранение которого нормализует работу нижней конечности, восстанавливает подвижность тазобедренного и коленного суставов.
Грушевидная мышца находится в области малого таза, подвергается большим статическим нагрузкам и может быть травмирована во время активного движения.
Также выделяют следующие причины развития синдрома грушевидной мышцы с левой или правой стороны:
- длительное нахождение положении сидя или любой позе, предусматривающей сгибание тазобедренного сустава;
В медицинской практике встречаются случаи, когда спазм мышечных волокон области малого таза возникал после падений человека с большой высоты, ударов и получения других механических травм. Устранение причины патологии является обязательным условием успешного лечения.
Признаки синдрома грушевидной мышцы проявляются дисфункцией седалищного нерва, а также следующей симптоматикой:
- острая или ноющая боль в области ягодицы с той стороны, где произошло спазмирование мышечных волокон;
- онемение нижней конечности;
- нарушение подвижности тазобедренного и коленного суставов;
- непроизвольное сокращение и подергивание мышц, расположенных с внутренней стороны бедра.
Практически все симптомы заболевания носят неврологический характер, так как спазм грушевидной мышцы нарушает работу седалищного нерва. Кроме вышеперечисленных признаков патологии человек теряет возможность полноценно передвигаться, жалуется на острую боль, которая появляется при попытке присесть.
Грушевидная мышца находится рядом с седалищным нервом, поэтому в случае ее спазмирования нарушается сгибательная функция бедра, может снижаться работоспособность колена, а также более низкой части конечности. Первичным этапом диагностики является внешний осмотр пациента.
После выслушивания жалоб и установления текущей симптоматики доктор выполняет следующие провокационные тесты, которые являются частью диагностики синдрома грушевидной мышцы.
| Метод обследования | Выполняемые действия |
| Маневр Фрайберга | Проводится форсирование внутренней части бедра, когда сам сустав находится в согнутом положении. При наличии спазма мышцы данные действия больной выполнить не в состоянии. |
| Маневр Пейса | Пациент находится в положении сидя при этом пытается отвести ногу в сторону. Ущемление седалищного нерва грушевидной мышцей исключает выполнение указанных действий. |
| Маневр Битти | Обследуемый укладывается на кушетку, лежит на том боку, с какой стороны ощущается боль в области внутренней части бедра. После команды врача пациент пытается приподнять на несколько см вверх коленный сустав больной конечности. При наличии синдрома грушевидной мышцы человек ощущает острую боль со внутренней стороны бедра, которая простреливает ткани от поясничного отдела позвоночника до самого колена. |
| Тест Миркина | Пациент находится в вертикальном положении, ноги расставлены на ширине плеч. После занятия исходной позиции начинает медленно наклоняться вперед. В этот момент врач с помощью пальцев рук выполняет пальпацию мышечных волокон ягодицы. Если пациент ощущает сильную боль, то подозрения на текущий диагноз подтверждаются. |
Обследование пациента выполняет врач травматолог, хирург или невропатолог. Доктора данного профиля имеют достаточный уровень квалификации, чтобы определить ущемление седалищного нерва.
Тестовые маневры не дают 100% гарантию того, что диагноз будет поставлен правильно, но с помощью их проведения можно исключить наличие других заболеваний поясничного отдела позвоночника, которые имеют похожую симптоматику.
В случае возникновения спазма грушевидной мышцы человеку должна быть оказана первая медицинская помощь, которая позволит минимизировать болевые ощущения.
С этой целью в отношении больного необходимо выполнить следующие действия:
- С первых минут от начала спазма обеспечить человеку полный покой.
- Уложить больного в горизонтальное положение на твердое покрытие, чтобы не было сгибания поясничного отдела позвоночника и провисания таза.
- Приподнять нижнюю конечность, на которой возник спазм мышечных волокон, немного вверх.
- Выполнить массаж внутренней части бедра, чтобы расслабить сокращенную мышцу и не допустить еще большего сдавливания седалищного нерва.
После выполнения вышеперечисленных манипуляций необходимо вызвать карету скорой помощи.
После проведения диагностики больной будет госпитализирован в травматологическое или неврологическое отделение, где пройдет курс медикаментозной терапии, направленные на восстановление полноценной подвижности тазобедренного сустава, функционирования седалищного нерва и снятия спазма грушевидной мышцы.
В зависимости от тяжести заболевания и последствий, которые вызвал спазм мышечных волокон, может использоваться только одно направление медикаментозной терапии или комплекс мер, направленный на скорое выздоровление пациента.
Для снятия воспаления грушевидной мышцы, а также седалищного нерва, используются следующие лекарственные препараты с их инъекционным введением, терапевтическое действие которых направлено на купирование спазма:
- Папаверин – спазмолитик, который снижает тонус спазмированных мышц, вводится внутривенно, внутримышечно или подкожно, рекомендуемая дозировка – 2 мл раствора 2-3 раза в сутки на протяжении 10 дней (средняя цена – 150 руб. за 10 ампул);
- Дипроспан – активным компонентом данного препарата является бетаметазон, относится к медикаментам продолжительного спектра действия, вводится внутримышечно в ягодицу ближе к расположению седалищного нерва (инъекция делается не чаще, чем 1 раз в 1,5-2 мес.);
- Глюкозамин – инъекционный препарат, который относится к категории хондропротекторов, вводится внутримышечно по 1-2 дозы в сутки на протяжении 15-20 дней, относится к фармакологической группе глюкокортикостероидов;
- Хондроитин сульфат – противовоспалительный препарат широкого спектра действия, восстанавливает работу опорно-двигательного аппарата, снимает воспаление и спазм грушевидной мышцы, ущемленного седалищного нерва (продолжительность курса терапии составляет от 10 до 20 суток);
- Нейрорубин – инъекционный медикамент, нормализующий работу центральной и периферической нервной системы, ускоряет процесс восстановления седалищного нерва после его ущемления мышечными волокнами (вводится по 1 ампуле 1 раз в 1-3 недели).
Все вышеперечисленные лекарственные препараты относятся к числу сильнодействующих медикаментов. Поэтому назначение дозировки и продолжительность терапевтического курса определяется строго лечащим врачом, а сам пациент должен находиться в стационаре неврологического отделения под наблюдением доктора.
Устранение признаков синдрома грушевидной мышцы и ущемления седалищного нерва может быть выполнено не только с помощью медикаментозных средств, но и путем использования физиотерапевтических методик, а именно:
- прогревание электрофорезом – рекомендуется от 7 до 12 процедур с использованием глюкокортикостероида Гидрокортизона (наносится на поверхность кожи ягодицы ближе к области прохождения седалищного нерва, после чего устанавливаются пластины электрофореза, обеспечивающее согревающий эффект и насыщение тканей лекарственным препаратом);
- гидромассаж – больной помещается в специальную ванну, в которую подается вода, насыщенная сероводородом, бромистым йодом, радоном и минеральными веществами (после наполнения емкости достаточным объемом жидкости через специальные отверстия происходит подача воздуха, наличие которого обеспечивает эффект гидромассажа);
- лечение грязями – на поверхность кожи внутренней части бедра, а также ягодицу, наносится лечебная грязь, которая содержит в своем составе высокую концентрацию минеральных веществ (продолжительность курса лечения составляет от 10 до 15 процедур).
Физиотерапевтические методики снятия воспаления грушевидной мышцы и восстановления нормальной работы седалищного нерва могут быть использованы, как способ реабилитации больного после пройденного курса медикаментозного лечения.
В комплексе с другими способами лечения синдрома грушевидной мышцы могут быть использованы следующие методы рефлекторной терапии, родиной которых является Китай:
- корпоральная стимуляция – суть проведения этого способа лечения заключается в том, что выполняется местная стимуляция биологически активных точек, расположенных на поверхности кожи в зоне грушевидной мышцы и прохождения седалищного нерва;
- церебральное иглоукалывание – направлено на введение в эпителиальные ткани больного точек, где ближе всего к подкожному слою расположены нервные окончания (цель процедуры – стимуляция нервной системы, снятие спазма мышечных волокон);
- спондипотерапия – это надавливание на биологически активные точки, расположенные в поясничном отделе позвоночника и возле крестца.
Основная цель использования рефлекторных методов терапии – это стимуляция нейронной активности мозга, устранение гипертонуса грушевидной мышцы. Достижение положительного лечебного эффекта гарантирует снятие воспалительного процесса. Может быть использован, как самостоятельный способ лечения, либо же применяется в комплексе с инъекционными медикаментами.
При наличии синдрома грушевидной мышцы оперативное вмешательство применяется только в самом крайнем случае.
Данный вид лечения целесообразно использовать в той ситуации, когда причиной спазма мышечных волокон и защемления седалищного нерва является межпозвонковая грыжа, либо же другое заболевание поясничного отдела позвоночника. В таком случае хирург может принять решение о проведении оперативного лечения.
Проходит оно с соблюдением следующего медицинского протокола:
- Больной переводится в условия стерильного операционного зала, после чего получает спинальную анестезию.
- Хирург выполняет разрез длиной 2-3 см в области расположения межпозвонковой грыжи поясничного отдела позвоночника.
- Выполняется иссечение грыжевого образования, которое сдавливает нервные корешки и провоцирует спазмирование мышечных волокон.
- На завершающем этапе оперативного вмешательства хирург проводит лазерное облучение раневой поверхности, чтобы ускорить процессы заживления и восстановления тканей.
- Осуществляется наложение шовного материала.
Данный вид операции называется микродискэктомия. Продолжительность основного этапа хирургического лечения составляет 30-45 мин. Период реабилитации занимает от 10 дней до 2 мес. в зависимости от степени тяжести воспалительного процесса в области расположения грушевидной мышцы и прохождения седалищного нерва.
В период ремиссии синдрома грушевидной мышцы, а также восстановления опорно-двигательного аппарата после медикаментозной терапии, могут применяться физические упражнения. Их целевое предназначение – это снижение гипертонуса мышечных волокон и профилактика повторного защемления седалищного нерва. Техника выполнения лечебных упражнений выглядит следующим образом.
Больной должен занять горизонтальное положение на твердой поверхности. Нижние конечности поочередно сгибаются в колене и поджимаются к грудной клетке.
Выполняется тренировка мышц задней поверхности бедра, улучшается подвижность тазобедренного сустава, растягиваются волокна грушевидной мышцы. Рекомендуется выполнять данное упражнение ежедневно по 15 мин.
Исходной позицией является вертикальное положение с широко расставленными ногами. Пациент выполняет наклоны вперед и тянется кончиками пальцев к полу. Необходимо за 1 подход сделать не менее 30 наклонов. Длительность лечебного упражнения 10 мин. ежедневно.
Больной ложится на пол или любую другую поверхность с ровным и твердым покрытием. После этого с помощью рук поддерживает таз, поднимает ноги максимально вертикально и выполняет движения, которые имитируют езду на велосипеде. Продолжительность выполнения упражнения составляет 15-20 мин. ежедневно.
Принцип выполнения этого лечебного упражнения заключается в том, что больной ложится на бок. Одна рука кладется под голову. После этого выполняется поднятие верхней ноги на максимальное расстояние.
Средства народной терапии включают в себя использование отваров, настоек и домашних мазей, которые обладают противовоспалительными свойствами, устраняя синдром грушевидной мышцы. Рекомендуется применять следующие рецепты домашних лекарств, эффективность которых проверена временем.
Для приготовления этого народного средства потребуется взять 0,5 кг пшеничных отрубей, 2 ст. л. меда, собранного из разнотравья, а также 1 ч. л. нерафинированного подсолнечного масла.
Все компоненты тщательно перемешиваются, а затем на их основе формируется лепешка овальной формы, которую кладут на заднюю поверхность бедра, охватывая максимальную площадь ягодицы. Сверху на лепешку укладывается полиэтиленовая пленка или пакет. Процедура проделывается 1 раз в сутки по 2 ч. Продолжительность терапевтического курса – 10 дней.
Необходимо собрать самостоятельно или приобрести в аптеке корень живокоста. Это лекарственное растение, которое снимает воспалительный процесс в суставах, костной и соединительной ткани, мышечных волокнах. Показан к применению при ущемлениях нервных окончаний. Следует взять 50 г корня живокоста, измельчить его, пересыпать в стеклянную банку, а затем залить 0,5 л этилового спирта, либо же водки.
По истечению 5 суток с помощью данного средства выполняется растирание поясничного отдела позвоночника, ягодицы со стороны локализации боли, внутренней части бедра. Лечебные манипуляции выполняются 2-3 раза в день на протяжении 12 суток. При возникновении местной аллергической реакции на живокост – от использования средства следует отказаться.
Это домашнее противовоспалительное средство общего спектра действия. Применяется в комплексе с другими лекарственными препаратами или методами народной медицины.
Для того, чтобы уменьшить степень воспалительного процесса в тканях грушевидной мышцы, необходимо взять 2 ст. л. сушеной ромашки, высыпать их в металлическую емкость, залить 0,5 л проточной воды и прокипятить на слабом огне в течение 15 мин. Полученный отвар принимается утром и вечером по 200 мл за 20 мин. до трапезы. Курс лечения составляет 15 дней.
Синдром грушевидной мышцы, осложненный ущемлением седалищного нерва, является серьезным и опасным заболеванием, которое способно нарушить подвижность нижней конечности. Использование народных средств терапии возможно только с разрешения врача. Если доктор настаивает исключительно на медикаментозном лечении, то нужно прислушаться к мнению специалиста.
Лечебный массаж является частью комплексной терапии синдрома грушевидной мышцы.
Для снятия гипертонуса мышечных волокон и устранения спазма, рекомендуется выполнять массаж следующих участков тела:
- поверхность ягодицы и мышцы, расположенные на задней поверхности бедра, усиленно разминаются, чтобы обеспечить приток дополнительного объема крови, снизить отечность (применяются любые техники массажа и движения пальцами рук);
- поясничный отдел позвоночника – растирается интенсивными движениями, с акцентированием внимания на тканях, расположенных в области крестца (в сочетании с массажем можно применять противовоспалительные мази на основе гидрокортизона);
- внутренняя часть бедра поглаживается ладонью руки, а пальцами осуществляется небольшое сдавливание тканей, но не слишком интенсивное, чтобы человек не ощущал боль.
Лечебный массаж выполняется ежедневно утром и вечером по 20 мин. Данный метод терапии не используется в период, когда болезнь находится в острой форме течения и присутствуют симптомы динамично развивающегося воспалительного процесса.
Грушевидная мышца находится рядом с другими элементами опорно-двигательного аппарата, которые задействованы во время ходьбы. Для того чтобы укрепить мышечные волокна, обеспечить дополнительный приток крови к тканям малого таза, необходимо выполнять медленные пешие прогулки на свежем воздухе. Темп ходьбы должен быть умеренным, неспешным.
Лучше всего подойдет парк с ровными аллеями без ямок, бугров и выбоин, чтобы больной не оступился и не произошло ухудшение самочувствия. Пересеченная местность в данном случае не подходит, так как всегда присутствует риск споткнуться и повредить больную конечность. Нельзя выполнять резкое ускорение, прыгать или бежать.
В случае отсутствия адекватной медикаментозной терапии, направленной на устранение спазма грушевидной мышцы и снятия воспаления седалищного нерва, не исключено ухудшение самочувствия больного с возникновением следующих осложнений:
- онемение нижних конечностей, которое со временем переходит не просто в потерю чувствительности ног, но и к полному их параличу;
- различные нарушения работы органов мочеполовой системы, которые выражаются в недержании урины, снижении эректильной функции у мужчин, отсутствии полового влечения;
- проблемы с дефекацией и перистальтикой кишечника (возможно непроизвольное выделение каловых масс, либо же отсутствие позывов в туалет, длительные запоры);
- наличие постоянно присутствующей острой боли в области ягодицы, поясничного отдела позвоночника и внутренней части бедра, снять которую можно только регулярным приемом сильнодействующих анальгетиков.
Больные, которые запустили синдром грушевидной мышцы, не занимались лечением заболевания, не выяснили, где находится причина болезни, и столкнулись с вышеперечисленными осложнениями, теряют трудоспособность, снижается их физическая активность.
В конечном итоге человек становится инвалидом. Своевременное начало лечения спазма грушевидной мышцы, регулярное выполнение профилактических мер и физических упражнений, обеспечивает нормальную функциональность седалищного нерва и подвижность опорно-двигательного аппарата.
Оформление статьи: Мила Фридан
Как вылечить синдром грушевидной мышцы:
источник

 Упражнения при ШОХ проводятся под контролем специалиста, так как физическая активность во время спазма приводит к надрывам мышечных волокон. О лучших видах упражнений при шейном остеохондрозе, которые можно делать в домашних условиях, читайте в нашем материале.
Упражнения при ШОХ проводятся под контролем специалиста, так как физическая активность во время спазма приводит к надрывам мышечных волокон. О лучших видах упражнений при шейном остеохондрозе, которые можно делать в домашних условиях, читайте в нашем материале.