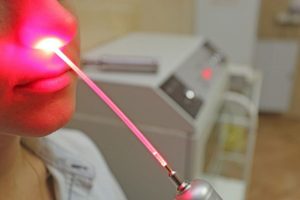
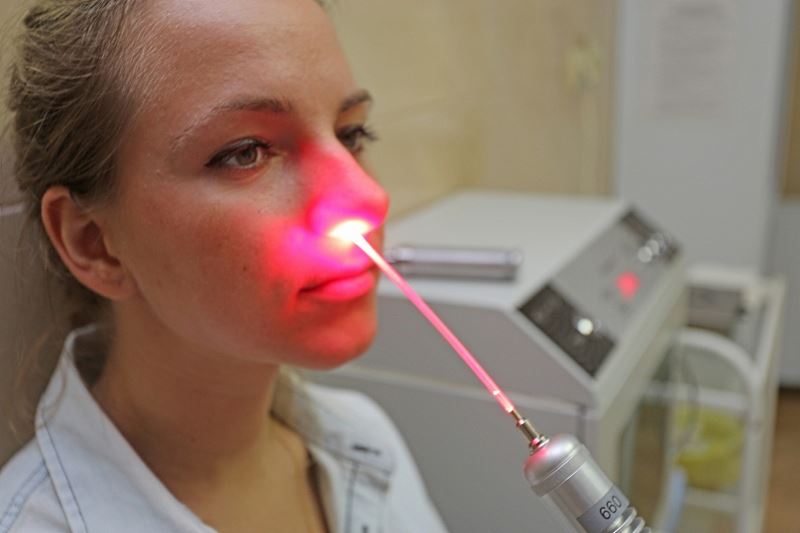
Болит горло – возможно, пора лечить тонзиллит
Физиотерапия ЛОР-органов: эффективный способ излечения миндалин
Запишитесь на физиотерапию в ЛОР-клинику. Лечение тонзиллита, миндалин, гланд у детей и взрослых.
Физиопроцедуры в клинике патологии головы и шеи Доктор ЛОР
Обычная боль в горле может скрывать в себе далеко идущие последствия. Многие просто не знают, пока не пройдут обследование у ЛОР-врача, что им срочно необходима физиотерапия.
Боль в горле – это миндалины?
Физиопроцедуры в семейной клинике Доктор ЛОР
В современных условиях почти все взрослые в той или иной форме являются носителями заболеваний, которые в острой форме могут привести к оперативному вмешательству. К числу таких болезней относится тонзиллит.
Тонзиллит – это инфекция, от которой происходит воспаление миндалин (часто их также называют гландами). А именно небных миндалин, которые у здорового человека служат естественным барьером от проникновения инфекций в организм через пищевод и трахею. Однако зачастую битву с заражением миндалины проигрывают, и тогда есть два пути – удаление или физиопроцедуры.
Учитывая, какое значение имеют миндалины, хороший врач не будет спешить с удалением гланд. В арсенале современной медицины физиотерапия ЛОР-органов занимает почетное место, существует множество различных методик. В нашем центре для лечения тонзиллита применяется эффективный метод – лазеротерапия.
Физиотерапия ЛОР-органов лазером – чем она полезна?
При лазеротерапии воздействие на ткани осуществляется лазерным лучом с определенными параметрами, подбираемыми физиотерапевтом. Эффект применения лазера обширен:
- расширяются сосуды;
- усиливается кровоток также в капиллярах и прекапиллярах;
- происходит ускорение метаболических реакций;
- улучшается питание тканей пораженной зоны;
- из клеток активно выделяются токсичные продукты обмена;
- запускаются процессы обновления клеток, активируется разрушение и гибель поврежденных, деление и рост новых элементов
Таким образом, удаление миндалин при больном горле – далеко не самый очевидный выход. Физиотерапия ЛОР-органов на практике показывает себя превосходно.
Аденоиды у ребенка – стоит ли удалять?
Мы часто сталкиваемся с тем, что ребенку назначают аденоидоктомию – удаление аденоидов, мешающих нормальному дыханию.
Между тем, это на самом деле еще одна миндалина, но только расположенная в глотке и выполняющая свою функцию по борьбе со входящими инфекциями. От частого воспаления этот участок глотки может стать хронически гипертрофированным и затруднять глотание и дыхание.
Физиотерапия аденоидов также возможна. Клиническая практика показывает, что хорошо действует электрофорез – безболезненное воздействие на патологию слабыми токами в сочетании с лекарственными растворами.
Нормализация глоточной миндалины позволит ей продолжать свою работу, что предотвратит множество заболеваний, которые могли бы стать последствием аденоидоктомии.
Лечение тонзиллита, аденоидов, а также других воспалительных процессов в горле ребенка с помощью ЛОР-физиотерапии рекомендовано в обычных условиях, в экстремальных же случаях заболеваний, по рекомендации врача, выполняется хирургическое вмешательство. Однако мы призываем помнить, что удаление миндалин – это необратимая мера. Проконсультируйтесь с грамотным специалистом, а при необходимости с несколькими.
источник
Что такое клинические исследования и зачем они нужны? Это исследования, в которых принимают участие люди (добровольцы) и в ходе которых учёные выясняют, является ли новый препарат, способ лечения или медицинский прибор более эффективным и безопасным для здоровья человека, чем уже существующие.
Главная цель клинического исследования — найти лучший способ профилактики, диагностики и лечения того или иного заболевания. Проводить клинические исследования необходимо, чтобы развивать медицину, повышать качество жизни людей и чтобы новое лечение стало доступным для каждого человека.
У каждого исследования бывает четыре этапа (фазы):
I фаза — исследователи впервые тестируют препарат или метод лечения с участием небольшой группы людей (20—80 человек). Цель этого этапа — узнать, насколько препарат или способ лечения безопасен, и выявить побочные эффекты. На этом этапе могут участвуют как здоровые люди, так и люди с подходящим заболеванием. Чтобы приступить к I фазе клинического исследования, учёные несколько лет проводили сотни других тестов, в том числе на безопасность, с участием лабораторных животных, чей обмен веществ максимально приближен к человеческому;
II фаза — исследователи назначают препарат или метод лечения большей группе людей (100—300 человек), чтобы определить его эффективность и продолжать изучать безопасность. На этом этапе участвуют люди с подходящим заболеванием;
III фаза — исследователи предоставляют препарат или метод лечения значительным группам людей (1000—3000 человек), чтобы подтвердить его эффективность, сравнить с золотым стандартом (или плацебо) и собрать дополнительную информацию, которая позволит его безопасно использовать. Иногда на этом этапе выявляют другие, редко возникающие побочные эффекты. Здесь также участвуют люди с подходящим заболеванием. Если III фаза проходит успешно, препарат регистрируют в Минздраве и врачи получают возможность назначать его;
IV фаза — исследователи продолжают отслеживать информацию о безопасности, эффективности, побочных эффектах и оптимальном использовании препарата после того, как его зарегистрировали и он стал доступен всем пациентам.
Считается, что наиболее точные результаты дает метод исследования, когда ни врач, ни участник не знают, какой препарат — новый или существующий — принимает пациент. Такое исследование называют «двойным слепым». Так делают, чтобы врачи интуитивно не влияли на распределение пациентов. Если о препарате не знает только участник, исследование называется «простым слепым».
Чтобы провести клиническое исследование (особенно это касается «слепого» исследования), врачи могут использовать такой приём, как рандомизация — случайное распределение участников исследования по группам (новый препарат и существующий или плацебо). Такой метод необходим, что минимизировать субъективность при распределении пациентов. Поэтому обычно эту процедуру проводят с помощью специальной компьютерной программы.
- бесплатный доступ к новым методам лечения прежде, чем они начнут широко применяться;
- качественный уход, который, как правило, значительно превосходит тот, что доступен в рутинной практике;
- участие в развитии медицины и поиске новых эффективных методов лечения, что может оказаться полезным не только для вас, но и для других пациентов, среди которых могут оказаться члены семьи;
- иногда врачи продолжают наблюдать и оказывать помощь и после окончания исследования.
- новый препарат или метод лечения не всегда лучше, чем уже существующий;
- даже если новый препарат или метод лечения эффективен для других участников, он может не подойти лично вам;
- новый препарат или метод лечения может иметь неожиданные побочные эффекты.
Главные отличия клинических исследований от некоторых других научных методов: добровольность и безопасность. Люди самостоятельно (в отличие от кроликов) решают вопрос об участии. Каждый потенциальный участник узнаёт о процессе клинического исследования во всех подробностях из информационного листка — документа, который описывает задачи, методологию, процедуры и другие детали исследования. Более того, в любой момент можно отказаться от участия в исследовании, вне зависимости от причин.
Обычно участники клинических исследований защищены лучше, чем обычные пациенты. Побочные эффекты могут проявиться и во время исследования, и во время стандартного лечения. Но в первом случае человек получает дополнительную страховку и, как правило, более качественные процедуры, чем в обычной практике.
Клинические исследования — это далеко не первые тестирования нового препарата или метода лечения. Перед ними идёт этап серьёзных доклинических, лабораторных испытаний. Средства, которые успешно его прошли, то есть показали высокую эффективность и безопасность, идут дальше — на проверку к людям. Но и это не всё.
Сначала компания должна пройти этическую экспертизу и получить разрешение Минздрава РФ на проведение клинических исследований. Комитет по этике — куда входят независимые эксперты — проверяет, соответствует ли протокол исследования этическим нормам, выясняет, достаточно ли защищены участники исследования, оценивает квалификацию врачей, которые будут его проводить. Во время самого исследования состояние здоровья пациентов тщательно контролируют врачи, и если оно ухудшится, человек прекратит своё участие, и ему окажут медицинскую помощь. Несмотря на важность исследований для развития медицины и поиска эффективных средств для лечения заболеваний, для врачей и организаторов состояние и безопасность пациентов — самое важное.
Потому что проверить его эффективность и безопасность по-другому, увы, нельзя. Моделирование и исследования на животных не дают полную информацию: например, препарат может влиять на животное и человека по-разному. Все использующиеся научные методы, доклинические испытания и клинические исследования направлены на то, чтобы выявить самый эффективный и самый безопасный препарат или метод. И почти все лекарства, которыми люди пользуются, особенно в течение последних 20 лет, прошли точно такие же клинические исследования.
Если человек страдает серьёзным, например, онкологическим, заболеванием, он может попасть в группу плацебо только если на момент исследования нет других, уже доказавших свою эффективность препаратов или методов лечения. При этом нет уверенности в том, что новый препарат окажется лучше и безопаснее плацебо.
Согласно Хельсинской декларации, организаторы исследований должны предпринять максимум усилий, чтобы избежать использования плацебо. Несмотря на то что сравнение нового препарата с плацебо считается одним из самых действенных и самых быстрых способов доказать эффективность первого, учёные прибегают к плацебо только в двух случаях, когда: нет другого стандартного препарата или метода лечения с уже доказанной эффективностью; есть научно обоснованные причины применения плацебо. При этом здоровье человека в обеих ситуациях не должно подвергаться риску. И перед стартом клинического исследования каждого участника проинформируют об использовании плацебо.
Обычно оплачивают участие в I фазе исследований — и только здоровым людям. Очевидно, что они не заинтересованы в новом препарате с точки зрения улучшения своего здоровья, поэтому деньги становятся для них неплохой мотивацией. Участие во II и III фазах клинического исследования не оплачивают — так делают, чтобы в этом случае деньги как раз не были мотивацией, чтобы человек смог трезво оценить всю возможную пользу и риски, связанные с участием в клиническом исследовании. Но иногда организаторы клинических исследований покрывают расходы на дорогу.
Если вы решили принять участие в исследовании, обсудите это со своим лечащим врачом. Он может рассказать, как правильно выбрать исследование и на что обратить внимание, или даже подскажет конкретное исследование.
Клинические исследования, одобренные на проведение, можно найти в реестре Минздрава РФ и на международном информационном ресурсе www.clinicaltrials.gov.
Обращайте внимание на международные многоцентровые исследования — это исследования, в ходе которых препарат тестируют не только в России, но и в других странах. Они проводятся в соответствии с международными стандартами и единым для всех протоколом.
После того как вы нашли подходящее клиническое исследование и связались с его организатором, прочитайте информационный листок и не стесняйтесь задавать вопросы. Например, вы можете спросить, какая цель у исследования, кто является спонсором исследования, какие лекарства или приборы будут задействованы, являются ли какие-либо процедуры болезненными, какие есть возможные риски и побочные эффекты, как это испытание повлияет на вашу повседневную жизнь, как долго будет длиться исследование, кто будет следить за вашим состоянием. По ходу общения вы поймёте, сможете ли довериться этим людям.
Если остались вопросы — спрашивайте в комментариях.
источник
По состоянию волос и ногтей можно проследить за состоянием организма. Появилась перхоть? Локоны стали хуже укладываться? Они не блестят и выпадают? А может быть, секутся? Значит, возникли проблемы со здоровьем. Хорошее состояние волос и кожи головы скажет об отсутствии болезней. Если появились проблемы, они могут свидетельствовать о заболеваниях желудочно-кишечного тракта или нарушениях эндокринной системы. Иногда причина кроется в генетической предрасположенности. Проблемы с волосами могут быть вызваны воздействием андрогенов.
Нередко причиной выпадения волос либо их нездорового вида становится нарушение кровообращения. Оно может возникать вследствие остеохондроза. Иногда проблемы с волосами вызывают спазмы сосудов. Также не исключаются негативное воздействие экологии или перенапряжения. Определить истоки проблемы поможет врач дерматолог-трихолог. В Москве услуги квалифицированного специалиста можно получить в отделении трихологии клиники «Семейный доктор».
Еще на этапе консультации хороший трихолог выяснит анамнез. Он узнает у клиента об имеющихся заболеваниях, в том числе хронических и наследственных, расспросит о жалобах, системе питания, выяснит, подвергается ли больной стрессам. Получив эти данные, трихолог приступит к осмотру волос и головы, который поможет обозначить проблему и выявить болезнь. К примеру, залысины определенного вида скажут врачу о наличии у пациента андрогенетического облысения.
Наружный осмотр головы трихологом позволяет выявить отклонения от нормы. К ним относятся поражения кожи, высыпания, плохое состояние корней, секущиеся кончики, жирность и сухость волос. Также врач обратит внимание на проблемы с бровями и ресницами. Непременно проводится осмотр ногтей. Трихолог посмотрит, есть ли на них вдавления, не является ли поверхность шероховатой, наблюдается ли исчерченность. Это необходимо, так как отклонение состояния ногтей от нормы может быть частью одного комплекса болезней волос.
После проведения профессионального осмотра врачом-дерматологом, трихологом уже может быть поставлен диагноз. Но в дальнейшем потребуется его подтвердить. Для этого, а также для наглядной демонстрации прибегают к компьютерной диагностике.
Это способ установления диагноза, который строится на применении микроскопической телекамеры и компьютерной программы. Благодаря этому комплексу можно увидеть многократно увеличенный волос. В клинике «Семейный доктор», где врач трихолог принимает пациентов в любой день недели, процедура проводится с помощью современного оборудования.
Порядка пяти минут нужно хорошему врачу трихологу, чтобы сделать вывод о том, есть ли повреждения, определить состояние кожи головы и волос пациента, каких микроэлементов им недостает и какое лечение стоит прописать. Опрос клиента и получение информации о его питании даст возможность обозначить главные проблемы. Врач выберет способ профилактики болезней или метод лечения, он рекомендует лекарства, назовет срок и порядок применения, при необходимости назначит лазеротерапию.
Программа лечения и профилактики выпадения волос в отделении трихологии в клинике «Семейный доктор» включает в себя 15 процедур лазеротерапии и 3 процедуры токолечения (дарсонвализации).
Лазеротерапия проводится в кабинете физиотерапии под наблюдением опытного физиотерапевта.
Обычно для полного курса требуется от 15 процедур применения лазерной расчески, частота проведения 2-3 раза в неделю. Продолжительность одной процедуры – 10-15 минут. Минимальный курс лечения – 2 месяца. Уже после 3-5 процедур ощущается изменения волос. Волосы становятся более пышными, гладкими, послушными, резко снижается их выпадение.
Лазеротерапия в клинике Семейный доктор проводится специальной лазерной расческой, которое стимулирует рост волос и используется для предотвращения волос. Лазерной расческой массируют участки кожи головы, задерживаясь на каждом участке на 5 секунд.
Дарсонвализацию головы проводят гребешковым электродом после удаления из волос металлических предметов. Электрод-гребенку медленно перемещают по волосистой части головы от лба, до затылка при небольшой силе тока. Продолжительность сеанса 5-6 минут, рекомендуемая частота 2-3 раза в неделю. Эта методика используется при головных болях.
Под воздействием лазерной расчески и токов высокой частоты на кожу головы происходит раздражение чувствительных нервных окончаний, расположенных в коже, что приводит к рефлекторному расширению кровеносных сосудов и, как следствие, к активизации обменных процессов в коже головы. Восстанавливается нарушенная микроциркуляция (волосяные фолликулы получают необходимые питательные вещества и кислород), нормализуется действие сальных желез, и прекращается зуд. Электрические разряды воздействуют не только на кожу головы, но и на фолликулы. Под их воздействием спящие волосяные луковицы просыпаются, увеличивается активность зародышевых клеток, усиливается поднятие волос, меняется их система (от тонкой пушковой к более жесткой стержневой).
- злокачественные опухоли;
- серьезные сердечно-сосудистые заболевания;
- кровотечения;
- беременность;
- эпилепсия.
Кроме того, в зоне воздействия не должно быть подкожных имплантантов, опухолей, нарушенной кожной чувствительности, гирсутизма (избыточного роста волос на лице).
Записаться на прием к врачу-трихологу, дерматологу в Москве можно по телефону контакт-центра +7 (495) 775 75 66 , или через интернет, заполнив форму on-line записи
источник
Главная → Терапия → Лазеротерапия при ЛОР заболеваниях
Лазеротерапия – инновационная методика, которая успешно используется в лечении и профилактике лор-заболеваний. Суть метода заключается в применении световых волн в границах узкого спектрального диапазона. Наиболее часто в отоларингологии применяется терапевтическая форма лазера. Ее существенное отличие кроется в лучах низкой интенсивности, которые обеспечивают мягкое тепловое воздействие. Особенно эффективен терапевтический лазер в качестве дополнительной терапии к медикаментозному лечению.
Терапевтический лазер оказывает мягкий тепловой эффект, способный:
- расширить сосуды, устраняя тем самым отечность и болевые ощущения;
- очистить лакуны от гнойного содержимого;
- усилить приток крови к области воздействия;
- ускорить регенерацию тканей;
- снять воспалительные явления.
Кроме того, лазер обладает антибактериальными, противомикробными и иммуностимулирующими свойствами.
Для достижения положительного результата необходимо пройти от 8 до 15 сеансов по 1-2 раза в день. Количество и частота сеансов зависит от конкретного заболевания и общего состояния пациента. При хронической форме болезни процедуры рекомендуют повторять с интервалом раз в 3 месяца.
Своевременная диагностика и лечение лор-заболеваний позволяет предотвратить развитие трудноизлечимых осложнений. К показаниям лазеротерапии относится:
- острый и хронический ринит;
- гайморит, синусит, фронтит;
- тонзиллит в острой и хронической форме;
- аденоидит;
- ожог слизистой глотки;
- различные формы отита и т.д.
Применяется лазеротерапия и после хирургических вмешательств на лор-органах. Она предотвращает появление целого ряда осложнений: отек слизистой, сухость или образование корок. При удалении миндалин лазеротерапию используют как дополнительное средство вкупе с лекарственными препаратами.
Основным достоинством терапевтического лазера считается отсутствие побочных эффектов при лечении. Кроме того, есть еще ряд преимуществ, говорящих в пользу выбора данной методики лечения:
- высокая эффективность и безопасность;
- отсутствие крови и болевых ощущений, что особенно важно для маленьких пациентов;
- отсутствует необходимость стационара, все процедуры проходят амбулаторно и не мешают привычной жизни пациента;
Прежде чем принять решение о применении лазерной терапии, врач-отоларинголог учитывает выраженность симптомов заболевания, возраст пациента и восприимчивость его слизистых к подобному типу воздействия.
На подготовительном этапе необходимо провести ряд диагностических обследований, которые помогут уточнить локализацию воспаления и природу его возникновения.
Для постановки верного диагноза и выбора методики воздействия могут понадобиться рентгенография (рентгеновский снимок черепа), бактериологическое исследование отделяемого, анализ крови.
Непосредственно перед процедурой проводится очистка области воздействия лазером. Обычно промывают нос физраствором или делают, так называемую, «кукушку», чтобы удалить слизь или гнойное отделяемое. Их наличие в носовых ходах делает процедуру менее эффективной.
При лечении носа пациента располагают, лежа на кушетке, глаза должны быть закрыты. В носовой проход вводят трубку, включают аппарат и начинают обработку. Затем те же манипуляции осуществляют и со второй ноздрей. Если лечат гайморит, то может потребоваться местная анестезия, поскольку необходимо ввести трубку до гайморовых пазух.
Если лечат горло, пациент располагается сидя, глаза также закрывают. Для получения стойкого эффекта, особенно при хронических формах тонзиллита, лазерное облучение применяют не реже двух раз в год. Для лечения горла и ротоглотки используют гелий-неоновый излучатель. Продолжительность всей процедуры может занимать до 4 минут. Для облучения лакун миндалин используют полупроводниковый импульсный лазер.
При лечении хронической формы тонзиллита терапевтический лазер может использоваться в качестве профилактики, поскольку способен уменьшить размер миндалин и убрать гной из лакун.
При частых рецидивах (более 5 раз в год) считается уместным удаление миндалин – тонзилэктомия. Кстати, гланды можно удалять и при помощи лазера, этот метод считается наиболее щадящим по сравнению с классическим хирургическим вмешательством.
Нередко лазеротерапию применяют и для лечения ушей. С помощью лазерного облучения можно устранить воспалительные явления в пораженной области и модулировать иммунокомпетентные процессы. Если есть необходимость избавиться от фурункула в ушной раковине или слуховом проходе, то применяется прямое облучение с использованием расфокусированного света.
Дополнительно воздействие осуществляется на заушную зону. При отите происходит прямое облучение среднего уха через барабанную перепонку с использованием специальной насадки.
Недостатков в лечении лазером лор-патологий практически нет, так как процедура считается высокоэффективной и абсолютно безопасной. И все же, к недостаткам следует отнести:
- максимальная эффективность достигается только в комплексе с медикаментозным лечением. Несмотря на то, что многие клиники говорят о терапевтическом лазере, как о панацее, он не всегда способен самостоятельно вылечить заболевание;
- имеется ряд противопоказаний к проведению процедуры;
- видимый результат появляется только спустя несколько процедур.
Несмотря на то, что методика считается абсолютно безопасной, есть перечень заболеваний, при которых применение лазера может усугубить состояние пациента. К ним относятся:
- фотодерматоз;
- повышенный уровень сахара и гипогликемия;
- инфекционные заболевания на стадии обострения;
- беременность, в некоторых случаях и период лактации;
- малокровие;
- эпилепсия;
- некоторые патологии щитовидной железы;
- злокачественные новообразования;
- плохая свертываемость крови;
- низкое артериальное давление (показатели ниже, чем 90/60).
источник
| Услуга | Цена, руб. |
|---|---|
| Лазеротерапия с применением инфракрасного лазера | 300 |
| Поляризованная светотерапия Bioptron (1 процедура) | 980 |
| Лазеротерапия на предстательную железу | 895 |
| Надвенная лазеротерапия (1 процедура) | 725 |
| Инфракрасное воздействие на область ЛОР-органов | 100 |
| ASA лазер (взрослый) | 2300 |
| Лазерная физиотерапия (1 сеанс) | 1500 |
| Лазерная терапия аппаратом Оптодан (1 сеанс) | 300 |
| Воздействие инфракрасным излучением (1 зона) | 425 |
| Лазеротерапия эндоназально, 1 процедура | 500 |
Физиотерапия инфракрасным лазером — это лечебно-профилактическая процедура, в основе которой лежит воздействие на организм инфракрасным лазерным излучением. Лазеротерапия использует облучение различных цветовых спектров. В определенных областях медицины наилучшим образом зарекомендовал себя инфракрасный лазер.
Основные показания
Показания к физиотерапии инфракрасным лазером:
- патологии мочеполовой системы у лиц мужского и женского пола, в том числе бесплодие;
- болезни ЛОР-органов;
- остеохондроз и другие нарушения опорно-двигательного аппарата и суставов;
- инфекционные заражения и их профилактика;
- воспалительные и дегенеративно-дистрофические процессы;
- восстановление после оперативных вмешательств;
- стоматологические патологии;
- травматические повреждения, язвенные поражения кожных покровов, а также долго незаживающие раны;
- аллергические реакции;
- болевые синдромы, невралгии;
- токсикоз.
Заболевания и состояния, при которых манипуляция противопоказана:
- беременность и период кормления грудью;
- рак любой этиологии;
- доброкачественные опухоли с высоким темпом развития;
- неврозы и психозы;
- дерматологические поражения;
- болезни крови.
Как подготовиться к процедуре
Специальной подготовки не требуется, но есть некоторые рекомендации для пациентов:
- при лазеротерапии ЛОР-органов за 20 минут до процедуры нужно обработать их масляным раствором хлорофиллипта;
- не бинтовать поврежденные кожные покровы перед сеансом лазерного облучения;
- необходимо проконсультироваться с врачом и пройти диагностику чувствительности к этому виду лечебного воздействия.
Особенности процедуры
Инфракрасный лазер широко используется в различных сферах медицины, так как обладает высокой проникающей способностью. Эффект от облучения также регулируется длиной волны: проникающая способность тем выше, чем волна короче. В этом случае лазер активизирует процессы в организме. А длинные волны, напротив, их тормозят.
Особенности процедуры определяются ее применением при разных видах заболеваний.
Лазеропунктура — современная альтернатива акупунктуре, при которой воздействие на биоактивные точки осуществляется с помощью лазера. Эффект такой же, как от традиционной рефлексотерапии: снимается болевой синдром, нормализуется работа поджелудочной железы, ускоряются обменные процессы, улучшается общее состояние. Одна точка обрабатывается в течение максимум 1 минуты, минимум — 20 секунд. Вся процедура занимает до 15 минут: за сеанс нельзя обрабатывать больше 10-12 биоточек. Ежедневный курс состоит из 12 сеансов.
НЛОК (надсосудистое лазерное облучение крови) — безопасная амбулаторная процедура, использующаяся для лечения и профилактики инфекционных болезней, общего очищения организма и повышения иммунитета. Способствует расширению сосудов, применяется для устранения отеков и воспалительных процессов (в стадии завершения и восстановления). В косметологии используется как средство против ожирения (нормализует липидный обмен). Благотворно влияет на сердечный ритм. Сеансы продолжительностью до получаса проводятся каждый день или через день. Курс включает до 15 процедур. Повторение курса возможно спустя 2 месяца.
Лазеротерапия суставов — применяется в случае выраженного болевого синдрома. Одна зона облучается в течение 5 минут, а весь сеанс занимает не больше получаса (обрабатывается максимум 6 участков). Курс назначается, если первая манипуляция показала эффективность. Он состоит из 15 ежедневных утренних сеансов. Повторить курс можно через 3 месяца.
После процедуры любого типа пациенту требуется отдых в течение 30-40 минут.
источник
- новообразования;
- заболевания кожи;
- повышенная чувствительность организма к свету;
- обострения инфекционных заболеваний;
- заболевания сердца и сосудов;
- болезни крови;
- сахарный диабет;
- заболевания щитовидной железы.
- Радиоволновой хирургический аппарат ФОТЕК Е81М.
- Аппарат магнитоинфракрасной лазерной терапии «РИКТА».
- Радиоволновая петля для удаления полипов наружного слухового прохода.
- Радиоволновая насадка для абляции нёбных миндалин.
- Радиоволновой наконечник для удаления папиллом ЛОР-органов.
- Радиоволновая петля для удаления папиллом ЛОР-органов.
- Радиоволновая петля для удаления полипов полости носа.
- Насадка для проведения радиоволновой коагуляции нижних носовых раковин.
Ежедневно наши ЛОР-органы подвергаются колоссальной нагрузке: мы контактируем с людьми на работе, в транспорте, общественных местах, испытываем на себе воздействие негативных факторов окружающей среды. При этом именно ЛОР-органы первыми встречают попавшие вместе с воздухом в организм вирусы и бактерии, и, если собственных защитных сил человека не хватает справиться с болезнетворными микроорганизмами, в них запускается воспалительный процесс. Поэтому неудивительно, что больше половины пациентов, обращающихся за медицинской помощью, приходят именно с ЛОР-заболеваниями.
Список ЛОР-заболеваний достаточно обширен: ангина, гайморит, хронический тонзиллит, ринит, отит, синусит — это лишь малая часть диагнозов, с которыми приходится сталкиваться в ежедневной практике отоларингологу.
Заболевания ЛОР-органов протекают, как правило, с очень неприятными симптомами, которые сильно снижают качество жизни и приносят больному ощутимый дискомфорт. Помимо общих неприятных проявлений болезни горла, уха и носа могут стать причиной серьёзных осложнений на весь организм в целом. Так заболевание «хронический тонзиллит» без грамотной терапии у врача — отоларинголога может спровоцировать проблемы с сердцем, почками и суставами, а гайморит при отсутствии лечения может привести к менингиту! Поэтому при появлении первых признаков болезней ЛОР-органов важно своевременно обратиться в клинику к врачу — отоларингологу за подбором эффективной схемы лечения.
К сожалению, использование исключительно медикаментозных средств в лечении не всегда эффективно. Поэтому опытные отоларингологи предлагают пациенту одновременно с лекарственной терапией проводить лазерную физиотерапию органов.
Что такое лазерная терапия и лазерная ЛОР-хирургия? Как проводится физиотерапия лазером ЛОР-заболеваний? Какими преимуществами обладает лечение ЛОР-органов с помощью лазера по сравнению с классической схемой терапии? Ответим на все вопросы в нашей новой статье.
| Медицинская услуга | Цена, руб. |
|---|---|