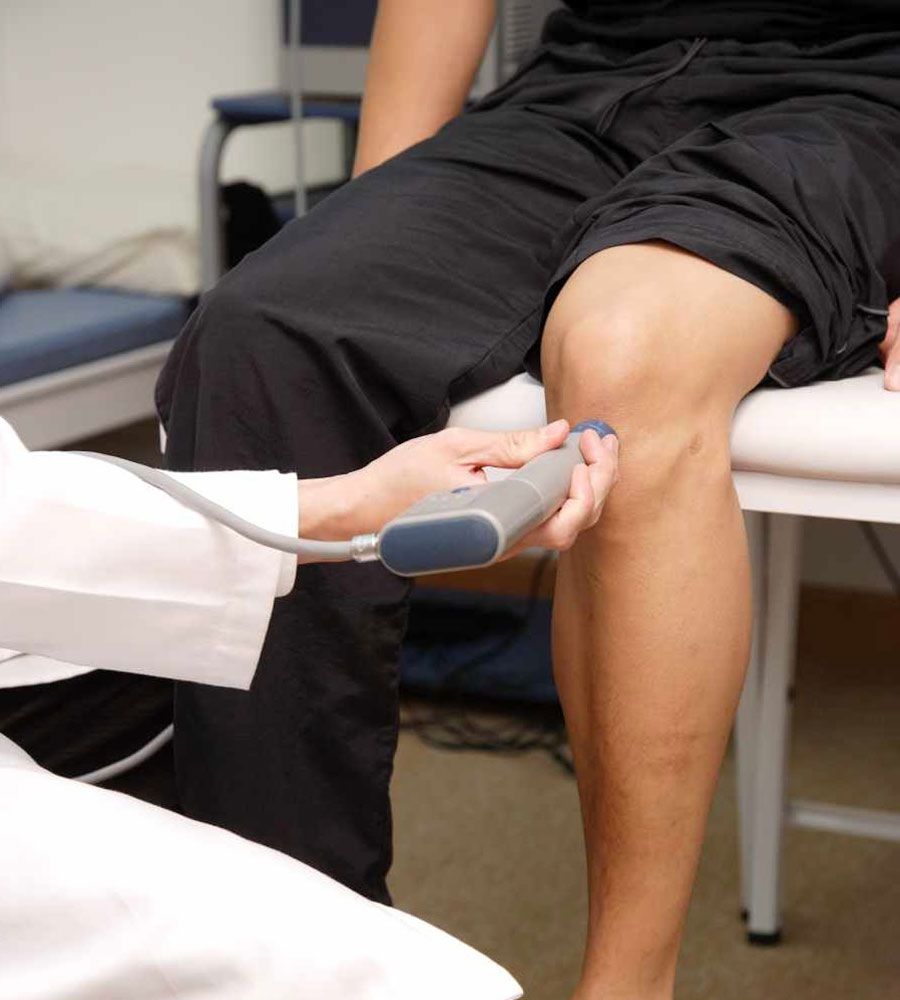
Перелом бедра – серьезнейшая травма, требующая немедленного лечения и последующих реабилитационных мер. Реабилитация после перелома бедра – это неотъемлемый этап, необходимый для того, чтобы пострадавший способен был как и раньше передвигаться. Несмотря на то, что основными методами лечения являются операция и скелетное вытяжение, это не исключает восстановительного периода. Он должен быть равен периоду иммобилизации или быть несколько длиннее. Как его провести, чтобы полностью обезопасить себя от осложнений?
Бедренный перелом – это всегда достаточно серьезные последствия, поэтому помимо реабилитационных мер нужно стараться выполнять следующие рекомендации:
- После травмы важно как можно скорее встать, поэтому старайтесь не усложнять работу мед. персоналу и выполняйте их рекомендации. Пересиливайте себя, если имеется страх, старайтесь перемещаться хотя бы до стула, когда это будет разрешено.
- Если постоянно терпеть боль, то это негативно скажется на общем и психическом самочувствии, даже на работе сердца. При появлении неприятных ощущений всегда просите обезболивающее.
- Нельзя думать о плохом, оставайтесь положительно настроенными. Любой врач скажет, что невозможно полноценное восстановление, если того не хочет сам пациент.
- На первых порах не стесняйтесь использования ходунков или костылей. Нельзя чересчур перегружать ногу, поэтому они – опора и помощь для вас на протяжении части реабилитации.
Реабилитация при помощи упражнений должна выполняться, когда выполнено скелетное вытяжение или на следующий день после операции.
На первом этапе не может идти и речи о полноценной нагрузке. И не только потому, что она принесет боль, но и из-за повышения вероятности осложнений. Разрешается выполнять только следующие виды упражнений:
- шевеление пальцами;
- попеременное расслабление и напряжение бедренной четырехглавой мышцы;
- напряжение/расслабление мышцы, расположенной на нижней части конечности;
- разгибание и сгибание стопы;
- медленное и осторожное сгибание в коленном суставе.
Дополнительно нужно периодически сокращать и расслаблять другие мышцы на теле – спинные, шейные, бедренные, живота. Все нагрузки делают не только на пострадавшую, но и на здоровую ногу. Сгибают также руки, двигают плечами, здоровой ногой, применяют ручные эспандеры и гантели.
Почему необходимо выполнять на первом этапе даже такие небольшие упражнения? Так поддерживается тонус, в т. ч. сосудистый, поддерживается нормальный обмен веществ и кровообращение, предупреждаются деструктивные процессы в мышцах. Даже нагрузка на здоровые части тела благотворно сказывается на общем прогнозе.
Ко второму этапу, когда скелетное вытяжение уже снимается, начинается новый период ЛФК. Теперь комплекс нужно разнообразить нагрузкой на приведение и отведение ноги, а также опускание и поднимание.
Упражнения пока в некоторых частях остаются пассивными, т. е. движение ногой выполняется не самостоятельно, а при помощи инструктора. Он же следит и за выполнением всего комплекса ЛФК.
Выполнять каждую нагрузку из разработанного комплекса после того, как снимут скелетное вытяжение, требуется до 12 раз. Главное, чтобы на протяжении занятий не появилась боль. Упражнения могут быть такими:
- Сгибание конечности в колене без отрыва стопы от постели.
- Медленное подтягивание к себе пальцев ноги, после столь же медленное отведение. Процедуру можно и усложнить, если широко развести пальцы.
- Упор руками в кровать. Нужно неторопливо поднять туловище, постараться оторвать таз.
- Разгибание и сгибание конечности в суставе голеностопа.
Помимо этих упражнений после операции нужно не забывать выполнять комплекс ЛФК для рук и здоровой ноги. Парадоксально, но чем активнее проводить занятия, при этом стараясь не так часто беспокоить больную ногу, тем лучше идет выздоровление. Когда второй этап будет подходить к концу, можно подключить к комплексу ЛФК в бассейне.
Реабилитация в этом периоде должна дополняться более активными упражнениями. Наиболее точный комплекс разрабатывается на основе характера перелома, возраста, других индивидуальных параметров. Благотворно на состоянии сказываются даже обычные прогулки.
При длительной иммобилизации в гипсе может возникнуть ситуация, когда коленный сустав перестает сгибаться. Для предотвращения именно таких проблем и необходима физиотерапия и прием хондропротекторов.
Дыхательная гимнастика – это тот вид физиотерапии, который необходим уже сразу после операции. Если какие-то меры на этом этапе еще запрещены, то регулярные дыхательные нагрузки могут на некоторое время заменить их. Вместо определенных упражнений разрешено просто пользоваться воздушным шариком, несколько раз в день по 5-10 минут надувая и сдувая его.
Физиотерапевтические меры дополняются иногда работой с психологом. Многие люди даже в пожилом возрасте остаются все так же бодры и активны, поэтому вынужденное ограничение в движениях переносится плохо. Депрессию и апатичные настроения необходимо предотвращать не меньше, чем развитие осложнений.
Так же физиотерапия включает:
- водные процедуры;
- иглорефлексотерапия;
- УВЧ;
- магнитотерапия;
- лазеротерапия;
- грязевые ванны.
Рекомендовано сочетать 2-3 метода воздействия, причем курс должен быть полным. Нельзя, чтобы одни процедуры физиотерапии негативно влияли на другие, поэтому врач подбирает только те меры, которые можно использовать совместно. Курс процедур поможет снять отек и боль, ускорить регенерацию, предупредить контрактуру и атрофию.
Массажные процедуры начинаются уже на 3 день после проведения хирургического вмешательства. Если осуществляется скелетное вытяжение, то массаж иногда назначают несколько позднее. Очень осторожно его делают пациентам старшего возраста, поскольку он оказывает дополнительную нагрузку на сердечную мышцу и сосуды в целом.
Улучшение кровообращения удается добиться регулярным массажем, а это обогащает кислородом кровяные тельца и благотворно сказывается на общей регенерации. Как и дыхательная гимнастика, массажные действия предотвращают застой в легких и поддержат мышечный тонус.
Самомассаж участков тела, удаленных от перелома производить можно, так как это все же поверхностное действие. А вот мануальную терапию даже в таких областях делать должен только специалист, чтобы не навредить человеку, ведь тут воздействие оказывается на глубокие слои.
Поддержание особого питания в период восстановления кости очень важно, т. к. на этом этапе гораздо выше потребность в коллагене, белках, кальции и других витаминах. Все эти вещества участвуют в общем обмене и улучшают регенерацию, поэтому организм лучше не перегружать неполезными питательными веществами.
Урезать калорийность стоит только тучным пациентам, поскольку подобная мера исключительно в их интересах: снижение веса повлечет ускорение срастания и снижение нагрузки от собственного веса в дальнейшем. Однако все витаминные компоненты должны поступать в полном объеме.
На протяжении реабилитации лучше питаться пищей, которая легко переваривается организмом. Употребление бульонов, кисломолочных продуктов, клетчатки, овощные пюре – все это поддержит работу желудка и вдобавок обогатит питательными веществами. Если их не хватает, доктор назначит дополнительно применять витаминные препараты, но вот самостоятельно их лучше не использовать. Избыток минералов вредит восстановлению так же сильно, как и их недостаток.
Полноценное восстановление и возврат к активной деятельности возможен, если выполняются все врачебные рекомендации. Но все же не стоит забывать, что сложные переломы бедра не способны пройти бесследно, поэтому лучше предотвращать подобные ситуации, стараться до глубокой старости заниматься физическими упражнениями, следить за своим витаминным рационом и здоровьем в целом.
Возможно вас заинтересует:
источник
Бедренная кость – самая длинная и крепкая в организме человека. Шейка бедра – это участок кости между основной трубчатой частью и круглой головкой, которая входит в вертлужную впадину тазовой кости, образуя тазобедренный сустав.
При падениях и резких ударах, когда прилагаемая сила гораздо выше той, что может выдержать кость, последняя может сломаться. Перелом шейки бедра – наиболее распространенный вариант перелома бедренной кости. Чаще встречается у лиц пожилого возраста. Так как у них чувство равновесия страдает, они склонны к падениям. Больше всего риску перелома подвержены женщины в менопаузе. Перелом может варьировать от небольшого, без смещения обломков, до очень тяжелого, со смещением и внедрением отломков в окружающие ткани.
К основным причинам перелома относят травмы (падения, ДТП), остеопороз (снижение содержания кальция в костях) и злокачественные новообразования опорно-двигательного аппарата или метастазы в кости. В последних двух случаях для получения перелома может быть достаточно даже падения с незначительной высоты (например, из положения стоя в положение сидя).
- Резко возникшая, острая, нарастающая боль в проекции сустава с иррадиацией в бедро, ягодицу, иногда в поясницу, голень и даже стопу. При попытках активных движений боль усиливается, в покое — ослабевает.
- Невозможность наступить на ногу. При тяжелых переломах больной не может даже подняться или сесть. При легких переломах некоторые пациенты сохраняют способность ходить, но при этом максимально щадят конечность, что проявляется типичной хромотой.
- Отек бедра, появление гематомы, боль при пальпации.
- Поврежденная конечность имеет типичное положение: чуть согнута в колене, стопа повернута наружу.
- При повреждении нервов во время травмы или при сдавлении их отеком, отломками, у пациентов могут появляться мурашки, чувство онемения всей конечности или какого-то участка.
- Консультация травматолога. Хотя обычно уже на стадии осмотра врачом скорой помощи диагноз устанавливается верно.
- Рентгеновские снимки, компьютерная томография. Визуализирующие исследования дают возможность точно определить тяжесть перелома и выбрать правильный алгоритм лечения.
Полное восстановление пациента при должном уходе и лечении происходит за 3-12 месяцев. Это зависит от исходного состояния организма, тяжести перелома, желания пациента выздороветь и его готовности работать.
Реабилитация начинается сразу же после поступления больного в стационар.
Так как после перелома первые дни пациент лежит, то ему назначается дыхательная гимнастика для предотвращения застойных явлений в легких. Особенно это важно для пожилых, ослабленных и онкологических больных. У них риск возникновения пневмонии гораздо выше. В течение дня гимнастика выполняется 6-8 раз. Можно делать форсированные вдохи и выдохи или надувать воздушный шарик.
Упражнения должны выполняться 3 раза в день по 10 подходов каждое. Нельзя продолжать делать упражнения при выраженном болевом синдроме.
Упражнения направлены на улучшение кровообращения, уменьшение отека, предотвращение образования тромбов.
- Шевеление пальцами стопы, небольшие по амплитуде движения в стопе (если пациент не на вытяжении).
- Статичное напряжение мышц бедра и голени.
Упражнения направлены на повышение тонуса мышц, подготовку к следующему этапу занятий. Гимнастика выполняется с прежней частотой: 3 раза в день по 10 подходов. Каждое упражнение должно выполняться обеими ногами.
- Поднимание прямой ноги над поверхностью кровати.
- Отведение в сторону согнутой в колене и прямой конечности.
- Сгибание ноги в колене, стопа при этом скользит по кровати.
- Пациент начинает вставать, держась за опору, и делает первые шаги с помощью ходунков.
Упражнения направлены на развитие мышц, восстановление равновесия.
- Сохраняются все упражнения с предыдущего периода. Если пациент чувствует себя комфортно, можно усложнить их введением небольших утяжелителей или сопротивления (резиновые ленты).
- Ягодичный мостик.
- Ходьба сначала на ходунках, потом с тростью. Проводится по 5-10 минут 3 раза в день.
- Могут быть назначены занятия на велотренажере, полуприседы у стены со специальным мячом за спиной, некоторые другие упражнения.
Упражнения направлены на сохранение и развитие мышечной силы нижних конечностей и всего организма.
- Продолжительная ходьба по ровной дорожке на свежем воздухе.
- Приседания (строго с прямой спиной).
- Подъем вытянутых ног в положении лежа.
- Сгибания ног в коленных суставах с сопротивлением.
- Упражнения «велосипед» и «ножницы».
Все методы физиолечения назначаются курсами по 10-12 процедур и повторяются в течение года 2-4 раза.
Необходимо поддерживать оптимальный вес тела. Самый простой способ расчета: вычесть из роста 100. Лишний вес будет давать нагрузку на сустав, что затруднит его восстановление. В питании надо придерживаться умеренности, выбирать пищу, богатую белками, долгими углеводами и полезными жирными кислотами (омега-3 из морепродуктов).
При болях в области перелома пациенту назначаются анальгетики внутрь (например, Кеторолак). Во время пребывания в стационаре могут быть выписаны уколы внутримышечно.
Назначаются комплексы витаминов и добавок, поддерживающих обмен веществ в суставах.
- Использование трости или ходунков при ослабленном чувстве равновесия.
- Прием препаратов кальция.
- Регулярные занятия для укрепления опорно-двигательного аппарата.
Итак, если вы входите в группу риска (пожилой возраст, нарушения координации, менопауза у женщин), то в первую очередь следует придерживаться определенной диеты. И помните, что заболевание легче предупредить, чем впоследствии лечить перелом шейки бедра.
Врач ЛФК Ирина Дроздова показывает упражнения при переломе шейки бедра:
источник
Физиотерапия при закрытых переломах костей. Начинать физиотерапию следует уже на 2-5 день после травмы. В зависимости от формирования костной мозоли ее делят на 3 периода, которые при переломах трубчатых костей распределяются во времени приблизительно следующим образом.
В первый период (первые 10 дней после травмы) после репозиции и иммобилизации в клинической картине преобладают боли, отек и спазм мышц. Для обезболивания, ликвидации отека, рассасывания кровоизлияний и ускорения регенерации кости применяют следующие методы физиотерапии.
- 1. Интерференционные токи. Четыре электрода располагают на свободных от гипса участках (или для них вырезают окошки в гипсовой повязке) так, чтобы оба электрода перекрещивались в области перелома; применяется ритмическая частота 0-100 Гц, так как она действует болеутоляюще, ускоряет рассасывание отека и гематом и быстро регулирует нарушенные трофические процессы; сеансы проводят ежедневно по 15мин.
- 2. Ультрафиолетовые эритемные облучения 3 полей по 400см2 в сегментарной зоне или на симметричной непораженной конечности; дозировка-1-4 биодозы, всего 8-12 сеансов.
- 4. Облучение лампой соллюкс, или Минина, всего 5-6 сеансов (если невозможно применить указанные выше методы).
- 5. Лечебная гимнастика: ее начинают на 3-й день после травмы в виде упражнений для симметричной непораженной конечности и небольших необездвиженных суставов, расположенных дистальнее перелома; назначаются также упражнения в виде двигательных представлений для иммобилизированной конечности, так как они способствуют предотвращению контрактур; при постельном режиме особое значение придается дыхательной гимнастике ввиду возможного развития пневмонии.
Второй период охватывает в среднем время от 10-го до 30-45-го дня (в зависимости от того, какая кость сломана) после травмы, т.е. образования соединительнотканной и первичной костной мозоли.
Цель физиотерапии — стимулировать ее образование и предупредить функциональные нарушения (тугоподвижность суставов, атрофию мышц и др.). Применяются следующие методы.
- 1. Интерференционные токи постоянной частоты 100 Гц или ритмической частоты 90-100 Гц.
- 2. Электрическое поле УВЧ — электроды располагаются поперечно в области перелома; дозировка олигометрическая; первые 5-10 сеансов ежедневно, а следующие — через день, по 8- 15мин; всего около 20 сеансов.
- 3. Общие (субэритемные дозы) или местные (эритемные дозы) ультрафиолетовые облучения, а в летние месяцы — воздушные и солнечные ванны.
- 4. Лечебный массаж (сначала симметрично здоровой конечности, а затем пораженной, проксимальнее и дистальнее места перелома) и лечебная физкультура.
Третий период охватывает в среднем время от 30-го дня до 2,5 месяца после травмы, когда происходит окончательное образование костной мозоли.
Главная цель физиотерапии — улучшить трофику тканей и предупредить появление осложнений (мышечной атрофии, тугопод-вижности суставов, контрактур и др.). Этому помогают интерференционные токи, электрофорез 5%-ного раствора кальция хлорида (проводится по продольной методике на пораженной конечности или в виде гальванического воротника, ежедневно, всего 20-30 сеансов), ультрафиолетовое облучение, электростимуляция, грязевые аппликации (при температуре грязи 38°C, по 20мин, через день, всего 12-15 аппликаций), массаж, лечебная физкультура.
Лечебную физкультуру при переломах проводят в 3 периода. Первый период совпадает со временем иммобилизации пораженной конечности. Назначают упражнения для здоровых конечностей и свободных от гипсовой повязки суставов, так как это способствует устранению нарушенного кровообращения, помогает своевременному образованию костной мозоли, предотвращению мышечной атрофии и тугоподвижности суставов.
Второй период начинается с момента снятия гипсовой повязки или иммобилизирующей шины. Цель лечебной гимнастики в этот период — восстановить объем движения во временно обездвиженных суставах и увеличить силу соответствующих мышц. Лучшее действие оказывает подводная гимнастика; упражнения (активные и пассивные движения пораженной конечностью) проводятся осторожно, без причинения боли, при постепенно нарастающей дозировке. Проводится и гигиеническая гимнастика.
В третьем периоде (крепкая костная мозоль) лечебная гимнастика направлена на устранение последствий травмы, как, например, атрофии мышц, контрактур и пр. Применяются активные движения с нагрузкой, трудотерапия, игры и др. Трудотерапию можно проводить еще в период иммобилизации. В частности, при переломе лучевой кости в типичном месте ее начинают со второго дня после перелома, применяя параллельно с лечебной гимнастикой (3 раза в день по 15-20мин) следующие виды трудотерапии: наматывание пряжи на поставленный высоко стул (упражнения для плечевого и локтевого суставов), завязывание финских узлов и пр.
После снятия повязки назначают постепенную нагрузку: вязание крючком из шерстяных ниток или лыка, изготовление керамических изделий и др.
Лечебную гимнастику при металлическом эндопротезе тазобедренного сустава начинают с первого дня после операции. Цель ее — стимулировать кровообращение и вентиляцию легких. Применяются дыхательные упражнения и активные упражнения дистальных суставов конечностей.
На 4-й день после операции больной должен встать и с помощью реабилитолога, поддерживающего его сбоку таким образом, чтобы он не наклонялся в тазу, обойти один раз вокруг койки.
На 11-й день, если рана зажила, начинается обучение ходьбе. Одновременно для стимуляции кровообращения, предупреждения атрофии мышц и увеличения объема движений проводят ручной массаж или подводный струйный массаж и лечебную гимнастику.
После прекращения иммобилизации при всех видах переломов рекомендуется проводить лечение интерференционными или диадинамическими токами, ультразвуком; назначают ванны или бальнеотерапию при температуре воды не выше 36-37°C, ручной или подводный массаж и лечебную гимнастику. Все перечисленные методы способствуют более быстрому восстановлению.
Очень хорошее действие при развитии тугоподвижности суставов, болей и др. как последствий переломов оказывают следующие методы.
- 1. Интерференционные токи. Используется ритмическая частота 0-100 Гц, так как она вызывает активную гипертермию, ускоряет ток лимфы, быстро регулирует нарушенные трофические процессы и действует обезболивающе; ритмическая частота 0- 10 Гц используется при наличии блокированных обездвиживанием суставов и для мышечной гимнастики.
- 2. Диадинамический ток вызывает гиперемию, оказывает болеутоляющее и улучшающее трофику действие. Электроды располагают поперечно тугоподвижным суставам последовательно в двух направлениях; применяют модуляции двухфазнофиксиро-ванного тока 2мин и короткого периода 4мин, сменяя полюс в середине сеанса, всего 5-15 сеансов; при атрофии мышц применяют ток при модуляции ритма синкопа; в таких случаях хорошо действует и электрофорез 10%-ного раствора витамина
- 3. Ультразвук. Применяется по лабильному способу; частота 800 или 1000 кГц, дозировка 0,3-0,8 Вт/см2, в течение 8-15мин, через день; лучшие результаты наблюдаются при применении импульсного режима, и когда в качестве контактного средства используют аминазную пасту. Улучшает кровоснабжение суставных и околосуставных тканей и уменьшает или снимает спазм мышц.
- 4. Синкардиальный массаж: он особенно хорошо действует при нарушении кровообращения, вызванного обездвиживанием и болезненной тугоподвижностью суставов. Массажную манжетку накладывают выше места перелома или тугоподвижного сустава, а при наличии отеков — в дистальной части конечности; сеансы проводят ежедневно по 15мин, при давлении 4,00-8,00 кПа (30-60 мм рт. ст.).
Перечисленные выше методы сочетают с ваннами, массажем и лечебной гимнастикой. Наилучший эффект наблюдается при сочетании интерференционных токов с ваннами, массажем и лечебной гимнастикой. Целый ряд авторов сообщают, что у больных, при лечении которых не применяли физиотерапевтических средств, процесс заживления протекал медленнее, боли и отек в области перелома длились дольше, чаще наблюдались осложнения. В связи с этим, физиотерапевтические методы как важную часть комплексной реабилитации при переломах следует использовать еще в первые дни после травмы, вплоть до полного функционального восстановления.
источник
Физиотерапия при переломах занимает особое место в лечении данного неприятного явления. Рациональное и своевременное применение некоторых физиотерапевтических методов могут в значительной степени уменьшить ряд волнующих пациента симптомов, предупредить различные осложнения, сократить срок образования костной мозоли и восстановить функции конечности в максимально короткие сроки.
При переломах, без смещения костей, как правило, назначают амбулаторное консервативное лечение. Принципы лечения переломов просты, при этом наиболее важное значение имеет восстановление целостности кости. Больному накладывают фиксирующую повязку, как правило, гипсовую лангету. Это позволяет уменьшить болевой синдром и обеспечить неподвижность конечности. При переломах с осложнениями, при тяжелых переломах с осколками костей, со смещением, проводится оперативное вмешательство. В наиболее тяжелых случаях используют фиксацию металлическими спицами.
Пациент длительное время вынужденно ограничен в движениях и, к великому сожалению, в восстановительном лечении именно в этот период. Глубочайшим заблуждением является тот факт, что восстановительный период начинается только с момента снятия гипсовой лангеты и всех фиксирующих приспособлений. Что только с этого момента можно заниматься укреплением мышц, разработкой движений в суставах, восстанавливать опорные способности травмированных конечностей.
Важно понимать, что лечение переломов имеет две основные задачи:
- полное анатомическое восстановление перелома кости (вправление и иммобилизующая повязка);
- полное функциональное восстановление.
Таким образом, одновременно с точной репозицией отломков костей, решающую роль в излечении больного играет правильно проводимая реабилитация физиотерапевтическими средствами. Ее следует проводить одновременно с хирургическими и ортопедическими мероприятиями и осуществлять до полного излечения. Это значит, что необходим постоянный тесный контакт хирурга со специалистом по физиотерапии и реабилитации.
- Существуют общие принципы применения лечебных физических факторов у конкретного больного при восстановительном лечении:
- Физиотерапевтические факторы должны соответствовать состоянию больного в данный момент. Нужно корректировать параметры физических факторов в течение всего периода лечения. Динамика заболевания требует изменения локализации, площади и времени воздействия, интенсивности и частоты физического фактора, назначения в комплекс лечения дополнительных лечебных физических факторов.
- Индивидуальный подход. Необходимо учитывать при назначении физиотерапии возраст пациента, пол и конституциональные особенности, даже расовую принадлежность. Наличие сопутствующих острых и хронических заболеваний, противопоказаний для применения конкретного физического фактора, общую и местную реактивность организма, порог чувствительности, вегетативный фон нервной системы, психоэмоциональное состояние больного.
- Отсутствие выраженного терапевтического эффекта после первых процедур не является основанием для отмены или замены одного физического фактора другим.
- Значимый лечебный эффект физических факторов, как правило, наступает в результате проведения курсового лечения. Его продолжительность может составлять 5-10 -15-25 процедур ежедневно или через день.
- При прохождении курса лечения существует так называемый период последействия физического фактора. В некоторых случаях речь идёт о нескольких неделях, а в других – до 6 – 12 месяцев. Незаконченный курс не может гарантировать и полноценный период последействия. Это стоит иметь в виду пациентам, которые самостоятельно прерывают лечение, получив первичное видимое улучшение.
- Лечение может быть сочетанным, если два физических фактора или физический фактор применяются одновременно с медикаментами, и последовательным, при котором один фактор следует за другим либо непосредственно, либо с некоторым интервалом. Необходимо учитывать также то, что предшествующая и последующая процедуры не должны отрицательно влиять на ответные реакции организма на каждую из этих процедур в отдельности.
- Основными задачами физиотерапии (после вправления отломков и иммобилизации конечностей) в лечении переломов являются:
- оказать обезболивающее действие;
- ликвидировать отек и улучшить кровообращение;
- борьба с раневой инфекцией при открытых переломах, профилактика развития остеомиелита;
- снять мышечное напряжение;
- ускорить заживление раны и образование костной мозоли;
- профилактика развития мышечной атрофии и контрактур суставов;
- ускорить восстановление функции конечности в целом;
Начинать физиотерапию следует уже на 2–5й день после травмы. В зависимости от формирования костной мозоли ее делят примерно на 3 периода:
- Для обезболивания, ликвидации отека, рассасывания кровоизлияний и ускорения регенерации кости применяют следующие методы физиотерапии:
- УВЧ-терапия, оказывающая обезболивающее действие, уменьшает отек тканей.
- Аналогичным лечебным действием обладает низкочастотная магнитотерапия, которую применяют при переломах костей после иммобилизации конечности через 2-3 дня с момента травмы. Наиболее эффективно магнитное поле, генерируемое аппаратами «Полюс-1», «Полюс-2», «Градиент», «Каскад», «Алимп», «Атос». При клинических и экспериментальных испытаниях установлено, что постоянное магнитное поле и переменное магнитное поле стимулируют срастание переломов и предотвращают появление осложнений. Положительный эффект наблюдался при применении постоянного магнитного поля и переменного магнитного поля, как с профилактической целью, так и при наличии (появлении) уже замедленного образования костной мозоли. Преимущества магнитотерапии заключаются в том, что ее можно проводить через гипсовую повязку и при металлическом остеосинтезе;
- Интерференционные токи. Четыре электрода располагают на свободных от гипса участках (или для них вырезают окошки в гипсовой повязке) так, чтобы оба электрода перекрещивались в области перелома; применяется ритмическая частота 0-100 Гц, которая действует болеутоляюще, ускоряет рассасывание отека и гематом и быстро регулирует нарушенные трофические процессы. При отсутствии аппаратов интерференционных токов используют аппарат амплипульстерапии (СМТ).
- С целью усиления местной гиперемии, улучшения кровообращения и минерального обмена применяют ультрафиолетовые эритемные облучения в сегментарной зоне или на симметричной непораженной конечности.
- При резко выраженном болевом синдроме и повышенной раздражительности рекомендуется электрофорезновокаина сегментарно, электрофорез брома на воротниковую зону или трусиковую зону либо электросон. Часто оптимальным методом лечения в этом случае является транскраниальная электростимуляция.
- Если невозможно применить указанные выше методы, то рекомендовано облучение лампой соллюкс.
- Лечебная гимнастика: ее начинают на 3-й день после травмы в виде упражнений для симметричной непораженной конечности и небольших необездвиженных суставов, расположенных ниже перелома; назначаются также упражнения в виде двигательных представлений для иммобилизированной конечности, так как они способствуют предотвращению контрактур; при постельном режиме особое значение придается дыхательной гимнастике ввиду возможного развития пневмонии.
Второй период охватывает в среднем время от 10-го до 45-го дня (в зависимости от того, какая кость сломана)
Это период образования соединительнотканной и первичной костной мозоли. Цель физиотерапии – стимулировать ее образование и предупредить функциональные нарушения (тугоподвижность суставов, атрофию мышц и др.).
- Применяются следующие методы физиотерапии:
- Интерференционные токи постоянной или ритмической частоты.
- Электрическое поле УВЧ
- Общие (субэритемные дозы) или местные (эритемные дозы) ультрафиолетовые облучения, а в летние месяцы – воздушные и солнечные ванны.
- При замедленной консолидациии и одновременно для стимуляции кровообращения, предупреждения атрофии мышц и увеличения объема движений проводят ручной массаж (сначала симметричной здоровой конечности, а затем пораженной выше и ниже места перелома) и лечебная физкультура.
Третий период охватывает в среднем время от 30 — 45го дня до 2,5 – 3х месяцев после травмы, когда происходит окончательное образование костной мозоли
Главная цель физиотерапии – улучшить трофику тканей и предупредить появление осложнений (мышечной атрофии, тугоподвижности суставов, контрактур и др.).
- Интерференционные токи ритмической частоты 0-100 Гц. Они вызывают активную гипертермию, ускоряют ток лимфы, быстро регулируют нарушенные трофические процессы и действуют обезболивающе; ритмическая частота 0– 10 Гц используется при наличии блокированных обездвиживанием суставов и для мышечной гимнастики. Этот метод обладает тем преимуществом, что его можно применять и при наличии металлического гвоздя при остеосин-тезе. В более тяжелых случаях рекомендуется сочетать лечение интерференционными токами с другими подходящими физиотерапевтическими или медикаментозными средствами и др.
- Диадинамический ток вызывает гиперемию, оказывает болеутоляющее и улучшающее трофику действие.
- Ультразвук. Благоприятное действие ультразвука обусловливается тем, что он улучшает кровоснабжение суставных и околосуставных тканей и уменьшает или снимает спазм мышц. Использование лекарственных сред в виде мазей и гелей для проведения ультразвука усиливает лечебное действие фактора и носит название фонофорез. Применяется ультразвук в области перелома по лабильному способу, дозировка 0,2—0,5 Вт/см2.
- После прекращения иммобилизации при всех видах переломов рекомендуется проводить лечение следующими методами физиотерапии:
Экспериментальным путем установлено, что в то время как малые дозы (0,2—0,6 Вт/см2) стимулируют процессы восстановления, высокие дозы (3—4 Вт/см2) могут вызывать образование микросеквестров, секвестров, остеолизис и даже спонтанные переломы. Как показывают исследования, ультразвук при постоянном режиме оказывает более благоприятный эффект. В малых дозах ультразвук действует обезболивающе и антиспазматически, улучшает орошение тканей и стимулирует образование костной мозоли. Металлические предметы в тканях, особенно спица Кюнчера, вызывают сильное рефлексирование ультразвуковой энергии; в таких случаях необходимо применять меньшую дозировку ультразвука и соблюдать импульсный режим. Последовательное применение интерференционного тока и ультразвука (без интервала между обеими процедурами) способствует взаимному усилению их лечебного эффекта.
- С целью усиления метаболизма костной ткани эффективна инфракрасная лазеротерапия. Лазерному облучению подвергается место перелома кости либо соответствующая сегментарная область пораженной конечности.
- Синкардиальный массаж: Сущность массажа заключается в ритмических сжатиях конечности, синхронных с сокращением сердца. Этот способ способствует продвижению крови по сосудам. Воздействие проводят от соответствующего аппарата («Синкардон») Давление, подаваемое в манжетку, подбирают индивидуально, с учетом тонуса мышц. При гипертрофии и атрофии мышц устанавливают дополнительное давление 70-80 мм рт. ст., а при сохраненном мышечном тонусе — 80-100 мм рт. ст. Длительность импульса выбирается в зависимости от частоты пульса. Массаж синкардиальный используют, в том числе, и для лечения артериальной недостаточности кровообращения конечностей. Он особенно хорошо действует при нарушении кровообращения, вызванного обездвиживанием и болезненной тугоподвижностью суставов. Массажную манжетку накладывают выше места перелома или тугоподвижного сустава, а при наличии отеков – в нижней части конечности. Подобно интерференционным токам, его можно проводить и при наличии металлического гвоздя для остеосинтеза.
Перечисленные выше методы сочетаются с бальнеотерапией: соляно-хойными ваннами, йодобромными, скипидарными и другими. В лечебный комплекс включают также местные вихревые ванны или подводный душ-массаж на сегментарную зону и конечности, а также лечебная физкультура.
При гипертрофической, чрезмерно развившейся костной мозоли назначают бальнеологические и теплолечебные процедуры: парафиновые, озокеритовые аппликации, грязелечение, а также йод-новокаин-электрофорез, диодинамо- или амплипульстерапия на область проекции костной.
Существуют достоверные данные, что у больных, при лечении которых не применяли физиотерапию, процесс заживления протекал медленнее, боли и отек в области перелома длились дольше, чаще наблюдались осложнения.
Таким образом, физиотерапевтические методы в комплексной реабилитации при травмах и переломах следует использовать еще в первые дни после травмы, вплоть до полного функционального восстановления.
При открытых переломах важной особенностью физиотерапии является большой риск инфицирования, следовательно, такие процедуры необходимо назначать после того, как хирург сделает обработку травмы. Это может представлять серьёзную терапевтическую проблему, так как существует опасность развития травматического остеомиелита, флебита и др. Когда хирургу удается выполнить первичную обработку и перевести открытый перелом в закрытый, физиотерапия проводится теми же методами, как и при закрытых переломах. Первоочередными в данном случае будут процедуры УВЧ и ультрафиолетового облучения. Одновременно с антибиотиками и соответствующими хирургическими мерами эти процедуры способствуют предупреждению не только остеомиелита, но и газовой инфекции.
источник
Понятие перелома шейки бедра. Этиология, патогенез и клиническая картина перелома. Понятие реабилитации. Особенности реабилитационного процесса после перелома шейки бедра. Методики занятий лечебной физкультурой. Физиотерапевтические методы реабилитации.
Студенты, аспиранты, молодые ученые, использующие базу знаний в своей учебе и работе, будут вам очень благодарны.
Размещено на http://www.allbest.ru/
Глава 1. Понятие о переломе шейки бедра
1.1 Этиология перелома шейки бедра
1.2 Патогенез перелома шейки бедра
1.3 Клиника перелома шейки бедра
Глава 2. Реабилитация при переломе шейки бедра
2.1 Сущность реабилитации после перелома шейки бедра
2.3 Физиотерапия после перелома
Перелом шейки бедра — патологическое состояние, возникающее в ходе нарушения анатомической целостности бедренной кости в области шейки бедра. Является одной из частых травм у женщин в постменопаузе, в большинстве случаев обусловлен остеопорозом, крайне плохо поддается консервативному лечению.
Под переломом шейки бедра подразумевают три вида переломов: переломы в областях шейки, головки и большого вертела. По степени тяжести, боли они, безусловно, отличаются друг от друга. Но, тем не менее, принципы ухода более или менее одинаковы во всех этих случаях.
Если плоскость перелома проходит выше прикрепления капсулы тазобедренного сустава к бедру, переломы называются медиальными (срединными). Медиальные переломы шейки бедра — внутрисуставные. Линия медиального перелома может проходить вблизи перехода шейки в головку бедра, или через шейку.
Если плоскость перелома проходит ниже прикрепления капсулы сустава к шейке бедра, перелом называется латеральным (боковым), или вертельным. Bсе боковые переломы внесуставные.
Переломы шейки бедренной кости (переломы «шейки бедра») — это серьезная медицинская проблема. Связано это с ее высокой частотой (статистика показывает, что переломы шейки бедра составляют 6% от всех переломов) и теми поистине драматическими последствиями, которые этот перелом может повлечь за собой. Перелом шейки бедра — это в 90% участь пожилых людей старше 65 лет, женщины страдают от них переломов шейки бедра в три раза чаще, чем мужчины. К сожалению, даже в развитых странах 30% престарелых пациентов умирает в течение года после перелома шейки бедра. Это обусловлено тем, что если пациенту не выполнить операцию, то он вынужден быть длительно прикованным к постели, что у пожилых пациентов катастрофически пагубно влияет на здоровье: обостряются сопутствующие заболевания, усугубляется сердечная недостаточность, на фоне сниженной вентиляции легких возникают пневмоннии (так называемые гиповентиляционные или «застойные» пневмонии).
Реабилитация — это восстановление. Она начинается в больнице, а продолжается всю жизнь. Ведь реабилитация не просто лечение — выпавший шанс вновь стать здоровым человеком, вернуться к прежней работе, с достоинством преодолеть массу трудностей, с которыми связана жизнь человека.
Реабилитация дает возможность в оптимальные сроки восстановить или значительно улучшить свою физическую форму, повысить качество жизни, устранить стресс-зависимые расстройства, получить полную информацию о всех сторонах повседневной жизни.
Цель данной работы: разработать программу реабилитации при переломе шейки бедра.
перелом шейка бедра реабилитация
Глава 1. Понятие о переломе шейки бедра
1.1 Этиология перелома шейки бедра
Перелом шейки бедра часто происходит вследствие наличия остеопороза, чаще у женщин пожилого возраста. Возможен при падении с высоты собственного роста — например, достаточно неудачно споткнуться или поскользнуться.
Как правило, травма развивается вследствие ударного воздействия, параллельного оси конечности — например, при падении на разогнутую ногу, когда колено не амортизирует удар. Также причиной травмы может быть удар в области тазобедренного сустава, перпендикулярный оси конечности, но, как правило, такая травма сопровождается повреждением костей таза.
Причины перелома шейки бедра сильно отличаются у молодых и пожилых пациентов. У пациентов старшего возраста переломы шейки бедра наступают на фоне уменьшения прочности костей, так называемого остеопороза, развивающегося после наступления менопаузы. Остеопороз развивается и у мужчин в престарелом возрасте, но обычно в меньшей степени. Кости, подверженные остеопорозу, могут сломаться даже при обычном падении на ровном месте. Факторами риска переломов шейки бедра также являются неврологические заболевания, ослабленное зрение, онкологические заболевания, недостаточность питания и сниженная физическая активность.
У молодых пациентов переломы шейки бедренной кости («шейки бедра») связаны с так называемой высокоэнергетической травмой — дорожно-транспортные происшествия, падения с большой высоты и др.
Некоторые новые проспективные или ретроспективные исследования указывают на повышенный риск переломов костей тазобедренного сустава у пациентов с сахарным диабетом (СД). По данным этих исследований, относительный риск переломов костей тазобедренного сустава составил 6,9 у больных с СД 1-го типа и 1,8 у больных — с СД 2-го. Повышенный риск переломов может быть связан с измененным статусом кости или осложнениями СД, предрасполагающими к травме (например, ретинопатия, периферическая нейропатия).
В США 1,5 млн переломов ежегодно происходят вследствие остеопороза: 700 тыс. — переломы позвоночника, 250 тыс. — переломы дистальных отделов предплечья, 250 тыс. — бедра и 300 тыс. — переломы других костей. В течение жизни риск клинически диагностируемых переломов позвоночника, бедра, дистальных отделов лучевой кости составляет 40 % для женщин и 13 % для мужчин белой расы в возрасте от 50 лет и старше. Уровень смертности в последующие 6 месяцев после перелома бедра составляет 10-20 %. 50 % пациентов впоследствии не способны ходить без посторонней помощи, и 25 % нуждаются в постоянном домашнем уходе. Аналогичная статистика приводится и для переломов позвоночника и запястья.
Существует распространенная точка зрения, что остеопороз — заболевание пожилых женщин. Однако это не всегда так. С возрастом у мужчин, так же как и у женщин, происходит потеря костной массы, что может быть причиной переломов даже при минимальной травме. Несмотря на то, что проблема остеопороза менее характерна для мужчин, каждый третий случай перелома бедра происходит у мужчины, хотя клинически диагностируемые переломы позвонков встречаются у мужчин примерно в два раза реже по сравнению с женщинами.
Риск перелома для 50-летнего мужчины в США составляет: 2,5 % — переломы предплечья, 5 % — переломы позвоночника, 6 % — переломы шейки бедра, для женщин соответственно 16; 15,6 и 17,5 %. ПШБ, обусловленные остеопорозом, составляют 30 % от общего числа переломов шейки бедра у мужчин. Среди переломов, произошедших в результате минимальной травмы или атравматично, 57 % — переломы позвоночника, 34 % — переломы конечностей. Кроме того, уровень смертности после переломов бедра у мужчин даже более высокий по сравнению с женщинами.
Абсолютное число мужчин с различными переломами, происходящими вследствие остеопороза, неуклонно растет в связи со старением популяции. Существует мнение, что катастрофическая глобальная эпидемия остеопороза неизбежна, если не будут приняты решительные шаги для профилактики этого заболевания.
За последние десятилетия количество переломов вертельной и подвертельной области бедренной кости заметно возросло и продолжает неуклонно расти в связи с увеличением средней продолжительности жизни населения. Данная патология наиболее характерна для лиц старшего поколения и составляет от 17 до 24 % в структуре всех травм опорно-двигательного аппарата, кроме того, зависит от пола, расовой принадлежности и варьирует в разных странах мира.
1.2 Патогенез перелома шейки бедра
При переломе шейки бедра появляется боль в области тазобедренного сустава. Иногда больные некоторое время могут вообще не ощущать боль. Перелом может быть со смещением и без смещения костных отломков. При переломах со смещением больная нога вывернута кнаружи, при этом больной не может поднять ногу кверху либо повернуть ее. Конечность немного укорочена. При переломах без смещения наблюдаются постоянные боли в тазобедренном суставе, как правило, они усиливаются при движении.
Обычно заживление шейки бедренной кости длится 2-3 месяца. Для пожилых людей перелом шейки бедра — это очень серьезная травма. Процесс заживления затрудняется медленным окостенением и недостаточным питанием костей.
Шейку бедренной кости питает один кровеносный сосуд, который у пожилых людей обычно сужен или закупорен. В основе лечения данного перелома лежит соблюдение постельного режима. Однако длительное пребывание в горизонтальном положении чревато многими осложнениями — в организме человека замедляются все процессы, например, ток крови. Возникает опасность развития тромбоза, инсульта, инфаркта, воспаления легких и т. п. Дело в том, что потребность в кислороде у лежащего человека снижается, поэтому его дыхание становится поверхностным. В итоге нижние легочные сегменты вообще «не используются», и начинается воспаление легких. Довольно часто осложнения вызваны наличием пролежней.
1.3 Клиника перелома шейки бедра
Перелом шейки бедра имеет вполне четкую клиническую картину, в связи с чем он легко распознается травматологами. Больной обездвижен, жалуется на боль (обычно средней интенсивности) в области паховой связки или непосредственно под ней. Характерным признаком ПШБ является наружная ротация поврежденной конечности. Надколенник и тыл стопы отклонены кнаружи, произвольные движения поврежденной конечностью становятся крайне затруднительными. Пальпация практически любого участка поврежденной конечности и, тем более, попытки ее смещения вызывают резкое усиление боли.
Приводит к невозможности опоры на сломанную ногу, возникают сильные боли при нагрузке на пораженную конечность. Синдром прилипшей пятки, больной не может поднять стопу на больной ноге.
Глава 2. Реабилитация при переломе шейки бедра
2.1 Сущность реабилитации после перелома шейки бедра
При правильной реабилитации большей части осложнений удается избежать. Восстановление после такой травмы требует комплексных мер. Но чем раньше пациент встанет на ноги и начнет самостоятельно передвигаться, тем больше у него шансов на выздоровление. Поэтому очень важно, чтобы больной не ставил на себе крест и не впадал в уныние и депрессию. Разумеется, восстановление займет некоторое время, но возможности современных методов реабилитации гораздо шире, чем многие могут себе представить. Реабилитационные мероприятия следует начинать как можно раньше, буквально в первые дни после операции или самой травмы, если было принято решение обойтись консервативным лечением.
Лечебная физкультура — прекрасно зарекомендовавший себя метод реабилитации. Неподвижность очень опасна, однако все упражнения нужно выполнять под присмотром врача. Нагрузка должна повышаться постепенно. В начале все упражнения выполняются лежа. Пациент должен научиться совершать 20-30-секундные сокращения мышц пресса, спины, бедер и голеней. Казалось бы, это очень простая гимнастика, но она помогает поддерживать нормальное кровообращение в тканях, а при постельном режиме это очень важно.
Занятия лечебной физической культурой нужно начинать возможно раньше — на 2—3-й день после перелома.
Начинать лечебную физкультуру нужно с дыхательных упражнений, желательно с движениями рук, по нескольку раз в день в качестве профилактической меры против возможных застойных явлений в легких. Как только больной в состоянии заниматься более активно, переходят к упражнениям для здоровой ноги, верхних конечностей, туловища и головы. Этими упражнениями, входящими в комплексы гигиенической гимнастики, которые нужно проводить 2—3 раза в день, надо постараться компенсировать вынужденную неподвижность больного. С первых же дней необходимо делан, упражнения больной ногой.
При наложенном скелетном вытяжении эти упражнения следующие:
Тыльное сгибание и разгибание стопы.
Сгибание и разгибание пальцев ноги.
Напряжение мышц всей ноги без изменения ее положения.
Напряжение мышц всей ноги с легким поворотом ее по вертикальной оси внутрь.
Напряжение одной четырехглавой мышцы (движениеколенной чашечкой).
Все упражнения делаются в медленном темпе с отдыхом между ними.
Можно рекомендовать разучивать сначала упражнения для здоровой ноги и, когда больной научится правильно выполнять их здоровой ногой, предложить ему делать эти упражнения пострадавшей конечностью.
С 12—14-го дня после перелома (по разрешению врача) приступают к движениям в коленном суставе. Для этого снимается «гамачок» на шине под голенью и больной с помощью методиста, который поддерживает ногу в области голеностопного сустава, делает сгибания в коленном суставе, что дает сгибание коленного сустава, учитывая высоту шины на 30—35е. Постепенно больной начинает делать эти движения самостоятельно.
Через 3—4 недели после перелома, в зависимости от состояния костной мозоли, начинают упражнения прямой ногой (скелетное вытяжение к этому времени обычно уже снимается).
На втором месяце после перелома рекомендуются следующие упражнения. Из исходного положения нога лежит на шине:
1) небольшое отведение и приведение прямой ноги с поддержкой методистом под коленный и голеностопный суставы;
2) сгибание в коленном суставе с опорой стопы на постель, постепенно увеличивая угол сгибания (гамачок на шипе под голенью перед этим упражнением снимается).
Через 2—3 месяца больному разрешают попытаться поднять больную ногу с шины. Первая попытка делается под контролем врача или методиста, причем больной поддерживает бедро снаружи рукой. Через несколько дней, когда больной без помощи может поднять вверх ногу, ему разрешают сначала на короткое время, а затем постепенно все на большее и большее время класть ногу на постель без шины, подкладывая под коленный сустав небольшой валик. Одновременно начинают разрешать небольшое самостоятельное отведение ноги в сторону. Сначала отведение делается без отрыва конечности от постели, потом в поднятом над постелью положении.
Разрешают ходить на костылях больным индивидуально, в зависимости от общего состояния и формирования костной мозоли.
Передавать тяжесть тела на нижнюю конечность полностью разрешается не ранее чем через 5—6 месяцев после перелома.
После снятия гипса приходит черед упражнений для разработки суставов, которые находились в вынужденной неподвижности. А затем происходит самый важный этап — пациент начинает ходить. Сперва ему будут необходимы ходунки, но уже через 10-14 дней их можно будет заменить на тросточку. И при должном упорстве вскоре никакой поддержки для самостоятельного передвижения не потребуется. Для ускорения выздоровления также используются массаж и различные физиотерапевтические методики.
2.3. Физиотерапия после перелома
Физиотерапия при закрытых переломах костей. Начинать физиотерапию следует уже на 2-5 день после травмы. В зависимости от формирования костной мозоли ее делят на 3 периода, которые при переломах трубчатых костей распределяются во времени приблизительно следующим образом.
В первый период (первые 10 дней после травмы) после репозиции и иммобилизации в клинической картине преобладают боли, отек и спазм мышц. Для обезболивания, ликвидации отека, рассасывания кровоизлияний и ускорения регенерации кости применяют следующие методы физиотерапии.
1.Интерференционные токи. Четыре электрода располагают на свободных от гипса участках (или для них вырезают окошки в гипсовой повязке) так, чтобы оба электрода перекрещивались в области перелома; применяется ритмическая частота 0-100 Гц, так как она действует болеутоляюще, ускоряет рассасывание отека и гематом и быстро регулирует нарушенные трофические процессы; сеансы проводят ежедневно по 15мин.
2.Ультрафиолетовые эритемные облучения 3 полей по 400см2 в сегментарной зоне или на симметричной непораженной конечности; дозировка-1-4 биодозы, всего 8-12 сеансов.
4.Облучение лампой соллюкс, или Минина, всего 5-6 сеансов (если невозможно применить указанные выше методы).
5.Лечебная гимнастика: ее начинают на 3-й день после травмы в виде упражнений для симметричной непораженной конечности и небольших необездвиженных суставов, расположенных дистальнее перелома; назначаются также упражнения в виде двигательных представлений для иммобилизированной конечности, так как они способствуют предотвращению контрактур; при постельном режиме особое значение придается дыхательной гимнастике ввиду возможного развития пневмонии.
Второй период охватывает в среднем время от 10-го до 30-45-го дня (в зависимости от того, какая кость сломана) после травмы, т.е. образования соединительнотканной и первичной костной мозоли.
Цель физиотерапии — стимулировать ее образование и предупредить функциональные нарушения (тугоподвижность суставов, атрофию мышц и др.). Применяются следующие методы.
1.Интерференционные токи постоянной частоты 100 Гц или ритмической частоты 90-100 Гц.
2.Электрическое поле УВЧ — электроды располагаются поперечно в области перелома; дозировка олигометрическая; первые 5-10 сеансов ежедневно, а следующие — через день, по 8- 15мин; всего около 20 сеансов.
3.Общие (субэритемные дозы) или местные (эритемные дозы) ультрафиолетовые облучения, а в летние месяцы — воздушные и солнечные ванны.
4.Лечебный массаж (сначала симметрично здоровой конечности, а затем пораженной, проксимальнее и дистальнее места перелома) и лечебная физкультура.
Третий период охватывает в среднем время от 30-го дня до 2,5 месяца после травмы, когда происходит окончательное образование костной мозоли.
Главная цель физиотерапии — улучшить трофику тканей и предупредить появление осложнений (мышечной атрофии, тугопод-вижности суставов, контрактур и др.). Этому помогают интерференционные токи, электрофорез 5%-ного раствора кальция хлорида (проводится по продольной методике на пораженной конечности или в виде гальванического воротника, ежедневно, всего 20-30 сеансов), ультрафиолетовое облучение, электростимуляция, грязевые аппликации (при температуре грязи 38°C, по 20мин, через день, всего 12-15 аппликаций), массаж, лечебная физкультура.
Лечебную физкультуру при переломах проводят в 3 периода. Первый период совпадает со временем иммобилизации пораженной конечности. Назначают упражнения для здоровых конечностей и свободных от гипсовой повязки суставов, так как это способствует устранению нарушенного кровообращения, помогает своевременному образованию костной мозоли, предотвращению мышечной атрофии и тугоподвижности суставов.
Второй период начинается с момента снятия гипсовой повязки или иммобилизирующей шины. Цель лечебной гимнастики в этот период — восстановить объем движения во временно обездвиженных суставах и увеличить силу соответствующих мышц. Лучшее действие оказывает подводная гимнастика; упражнения (активные и пассивные движения пораженной конечностью) проводятся осторожно, без причинения боли, при постепенно нарастающей дозировке. Проводится и гигиеническая гимнастика.
В третьем периоде (крепкая костная мозоль) лечебная гимнастика направлена на устранение последствий травмы, как, например, атрофии мышц, контрактур и пр. Применяются активные движения с нагрузкой, трудотерапия, игры и др. Трудотерапию можно проводить еще в период иммобилизации. В частности, при переломе лучевой кости в типичном месте ее начинают со второго дня после перелома, применяя параллельно с лечебной гимнастикой (3 раза в день по 15-20мин) следующие виды трудотерапии: наматывание пряжи на поставленный высоко стул (упражнения для плечевого и локтевого суставов), завязывание финских узлов и пр.
После снятия повязки назначают постепенную нагрузку: вязание крючком из шерстяных ниток или лыка, изготовление керамических изделий и др.
Лечебную гимнастику при металлическом эндопротезе тазобедренного сустава начинают с первого дня после операции. Цель ее — стимулировать кровообращение и вентиляцию легких. Применяются дыхательные упражнения и активные упражнения дистальных суставов конечностей.
На 4-й день после операции больной должен встать и с помощью реабилитолога, поддерживающего его сбоку таким образом, чтобы он не наклонялся в тазу, обойти один раз вокруг койки.
На 11-й день, если рана зажила, начинается обучение ходьбе. Одновременно для стимуляции кровообращения, предупреждения атрофии мышц и увеличения объема движений проводят ручной массаж или подводный струйный массаж и лечебную гимнастику.
После прекращения иммобилизации при всех видах переломов рекомендуется проводить лечение интерференционными или диадинамическими токами, ультразвуком; назначают ванны или бальнеотерапию при температуре воды не выше 36-37°C, ручной или подводный массаж и лечебную гимнастику. Все перечисленные методы способствуют более быстрому восстановлению.
Очень хорошее действие при развитии тугоподвижности суставов, болей и др. как последствий переломов оказывают следующие методы.
1.Интерференционные токи. Используется ритмическая частота 0-100 Гц, так как она вызывает активную гипертермию, ускоряет ток лимфы, быстро регулирует нарушенные трофические процессы и действует обезболивающе; ритмическая частота 0- 10 Гц используется при наличии блокированных обездвиживанием суставов и для мышечной гимнастики.
2.Диадинамический ток вызывает гиперемию, оказывает болеутоляющее и улучшающее трофику действие. Электроды располагают поперечно тугоподвижным суставам последовательно в двух направлениях; применяют модуляции двухфазнофиксиро-ванного тока 2мин и короткого периода 4мин, сменяя полюс в середине сеанса, всего 5-15 сеансов; при атрофии мышц применяют ток при модуляции ритма синкопа; в таких случаях хорошо действует и электрофорез 10%-ного раствора витамина
3.Ультразвук. Применяется по лабильному способу; частота 800 или 1000 кГц, дозировка 0,3-0,8 Вт/см2, в течение 8-15мин, через день; лучшие результаты наблюдаются при применении импульсного режима, и когда в качестве контактного средства используют аминазную пасту. Улучшает кровоснабжение суставных и околосуставных тканей и уменьшает или снимает спазм мышц.
4.Синкардиальный массаж: он особенно хорошо действует при нарушении кровообращения, вызванного обездвиживанием и болезненной тугоподвижностью суставов. Массажную манжетку накладывают выше места перелома или тугоподвижного сустава, а при наличии отеков — в дистальной части конечности; сеансы проводят ежедневно по 15мин, при давлении 4,00-8,00 кПа (30-60 мм рт. ст.).
Перечисленные выше методы сочетают с ваннами, массажем и лечебной гимнастикой. Наилучший эффект наблюдается при сочетании интерференционных токов с ваннами, массажем и лечебной гимнастикой. Целый ряд авторов сообщают, что у больных, при лечении которых не применяли физиотерапевтических средств, процесс заживления протекал медленнее, боли и отек в области перелома длились дольше, чаще наблюдались осложнения. В связи с этим, физиотерапевтические методы как важную часть комплексной реабилитации при переломах следует использовать еще в первые дни после травмы, вплоть до полного функционального восстановления.
1. Апагуни А.Э. Особенности диафизарных переломов бедра их лечение // Травматология и ортопедия России. — 2004. — № 3. — С. 46-47.
2. Андреева Т.М., Огрызко Е.В., Попова М.М. Травматизм, ортопедическая заболеваемость, состояние травматолого-ортопедической помощи населению России в 2007 году: Cправочник. — М., 2008. — 74 с.
3. Антонов В.А. Первичное эндопротезирование тазобедренного сустава у больных пожилого и старческого возраста с переломами шейки бедренной кости. — М., 2006. — 127 с.
4. Баширов Р.С., Ли А.Д., Штейнле А.В. Биомеханика при повреждениях и последствиях повреждений // VIII съезд травматологов-ортопедов России: Cб. тез. докл. — Самара, 2006. — С. 111.
5. Власов А.Ю. Хирургическое лечение переломов диафиза и дистального отдела бедренной кости на фоне остеопороза (клиническое и экспериментальное исследование). — М., 2009. — 142 с.
6. Войтович А.В. Оперативное лечение больных с переломами проксимального отдела бедренной кости в системе медицинской реабилитации. — СПб., 1999.
7. Фролов А.В. Интрамедуллярный остеосинтез вертельно-подвертельных переломов бедренной кости. — М., 2008. — 106 с.
8. Каплан А.В. Травматология пожилого возраста. — М.: Медицина, 1977. — 250 с.
9. Коспоков В.В. Лечение переломов шейки бедра у лиц пожилого и старческого возраста. — М., 2006. — 130 с.
10. Подрушняк Е.П., Поворознюк В.В., Коштура И.Д. Костная ткань у людей различного возраста по данным фотонной абсорбциометрии // Травматология и ортопедия России. — 1994. — № 2. — С. 4-10.
11. Миненков А.А. Низкоэнергетическое лазерное излучение красного, инфракрасного диапазона и его использование в сочетанных методах физиотерапии. — М., 1989. — 44 c.
12. Назарова А.В. Остеопенический синдром у женщин с артериальной гипертензией в постменопаузальном. — Ярославль, 2012. — 21 с.
13. Пинепш Б.В., Юдина Т.И., Кирсанова М.И. Сборник трудов 2-го Национального Конгресса Российской ассоциации аллергологов и клинических иммунологов. — М., 1998. — С. 160-191.
14. Сазонова Н.В. Организация специализированной ортопедической помощи больным остеоартрозами тазобедренного и коленного суставов. — Курган, 2009. — 320 с.
15. Шапиро К.И. Влияние факторов образа жизни на заболеваемость костей, мышц и суставов у взрослого городского населения // Здоровый образ жизни: междунар. конф. — Л., 1990. — Ч. 2. — С. 262-263.
16. Ямщиков О.Н. Малоинвазивный метод оперативного лечения переломов шейки бедра. — Саратов, 2004. — 114 с.
Остеопороз как причина перелома шейки бедра. Анатомическое строение тазобедренного сустава. Остеосинтез — метод оперативного вмешательства при переломе шейки бедра. Методика восстановительного лечения после перелома шейки бедра. Особенности реабилитации.
курсовая работа [40,7 K], добавлен 03.05.2019
Классификация переломов бедра. Переломы бедра у детей. Открытые повреждения тазобедренного сустава. Переломы диафиза бедра. Переломы головки бедренной кости, шейки бедра, проксимального конца бедренной кости. Осложнения при переломах шейки бедра.
реферат [22,7 K], добавлен 26.06.2009
Хирургическое лечение больных с переломом шейки бедра. Анатомия тазобедренного сустава. Развитие остеопороза в старшем возрасте. Классификация переломов шейки бедренной кости по Каплану. Остеоситез при помощи трехлопастных гвоздей Смит-Петерсена.
презентация [3,4 M], добавлен 02.03.2015
Жалобы пациента на момент поступления. Комплексное исследование состояния больного. Клинический диагноз и его обоснование: закрытый медиальный перелом шейки левого бедра. Выбор метода лечения и обоснование необходимости хирургического вмешательства.
история болезни [28,4 K], добавлен 10.12.2015
Жалобы на момент поступления. Состояние основных органов и систем больной. Клинический диагноз и его обоснование. Общеклиническое обследование. Реабилитационная терапия. Хирургическое лечение: остеосинтез шейки левого бедра конюлированными винтами.
история болезни [17,2 K], добавлен 23.03.2009
Анамнез жизни и жалобы больного при поступлении. Причины и течение заболевания. Данные объективного и лабораторно-инструментального исследования. Окончательный диагноз — закрытый медиальный варусный перелом шейки бедра, принципы и план его лечения.
история болезни [2,2 M], добавлен 26.03.2011
Профилактика рака шейки матки. Применение скрининговых программ обследования населения. Классификация рака шейки матки: первичная опухоль и поражение регионарных лимфатических узлов. Этиология и патогенез. Клиническая картина. Диагностика болезни.
реферат [290,5 K], добавлен 06.05.2012
Применение анестезии при остеосинтезе бедра, шейки бедра, операциях на тазобедренном суставе, в области голени и стопы, на верхней конечности и позвоночнике. Виды регионарной и местной анестезии, их сочетание с введением специальных препаратов.
реферат [26,0 K], добавлен 01.03.2010
Истинная эрозия шейки матки как дефект эпителия шейки матки с обнажением субэпителиальной ткани (стромы). Этиология, патогенез и симптомы данного заболевания. Диагностика и лабораторные исследования эрозии шейки матки, методы и задачи ее лечения.
презентация [1,2 M], добавлен 13.05.2015
Характеристика повреждений верхних конечностей. Переломы хирургической шейки плечевой кости. Понятие о медицинской реабилитации. Разработка комплекса упражнений после вправления травматического вывиха плеча. Особенности проведения лечебной физкультуры.
источник