Бурсит можно вылечить только в комплексном лечении, не забывайте посещать физиолечение
Между суставами, мышцами и сухожилиями человека располагается так называемая околосуставная сумка (бурса). Она смягчает во время движения трение суставных костей о прилегающие мышцы и, кроме того, защищает их от внешнего воздействия. К сожалению, в бурсах (а их у человека насчитывается около 140) часто развиваются спровоцированные разными причинами воспалительные процессы. Они, как правило, сопровождаются скоплением в синовиальной сумке экссудата (жидкости) и появлением болезненных ощущений. Данная патология в медицине именуется бурситом. О том, как проводятся лечение и физиотерапия при бурсите, мы расскажем далее в статье.
Как доказали многочисленные исследования, достичь положительной динамики при лечении названного заболевания можно лишь при условии комплексного подхода. То есть пациенту предлагается как медикаментозные методы лечения, так и физиотерапевтические процедуры.
Как правило, в качестве лекарственных средств ему назначают антибиотики, противовоспалительные препараты, стероиды (в случае сильного воспаления), поливитамины и иммуномодуляторы. Кроме этого, предполагается применение гелей и мазей с выраженным противовоспалительным эффектом.
При большом количестве жидкости, скопившейся в бурсе, ее откачивают с помощью шприца. После чего синовиальную сумку обрабатывают антисептическими растворами и антибиотиками.
На разных этапах лечения применяются разные физиотерапевтические процедуры. Например, в течение первой недели острого бурсита вместе с лекарственными средствами, направленными на снятие воспаления, больной получает СВЧ- или УВЧ-терапию. Отличный эффект в этом случае дает и электрофорез с препаратами «Преднизолон» или «Дексаметазон».
А после устранения острых явлений усилия специалистов направляются на удаление жидкости из синовиальной сумки и восстановление поврежденных тканей. Для этого применяют гальванотерпаию, парафиновые аппликации, спиртовые компрессы и т. п.
Физиотерапия, как показывает многолетний опыт лечения бурсита, очень эффективна для снятия боли и отечности в пораженном суставе. Кроме того, она улучшает в нем циркуляцию крови и тем самым способствуют регенерации тканей.
К основным методам, используемым при физиотерапии бурсита, относятся:
- лекарственный электрофорез;
- лазеротерапия;
- в остром периоде заболевания назначается ультразвуковая терапия с применением нестероидных противовоспалительных мазей;
- СУФ-облучение;
- ударно-волновая терапия;
- парафиновые аппликации;
- лечебный массаж и физкультура.
Но при этом следует учитывать, что перечисленные процедуры противопоказаны при имеющемся в синовиальной сумке гнойно-геморрагическом выпоте, а также при наличии некроза ее тканей.
Чтобы лучше понять, как влияет физиотерапия на патологические процессы, развивающиеся при бурсите, мы подробнее опишем самые популярные методы воздействия.
Электрофорез представляет собой совместное действие на организм постоянного тока малой силы и медикаментов. Благодаря протекающему при этом процессу гальванизации, происходит распад лекарственного препарата на ионы и продвижение их сквозь ткани и органы. При этом сохраняется фармакологическая активность вещества, и отсутствуют побочные эффекты.
При лечении бурсита, в зависимости от того какой из электродов в определенной процедуре является доминантным, различается и общий терапевтический эффект. Так, при отрицательном электроде наблюдается:
- восстановление обменных процессов в пораженном суставе;
- расширение сосудов;
- усиление выработки биологически-активных веществ.
Если же доминантным является положительный электрод, то эффект от процедуры оказывается следующим:
- из организма выводится лишняя жидкость;
- снимается болевой синдром;
- уменьшаются воспалительные процессы.
Электрофорез для усиления терапевтического воздействия целесообразно дополнять и другими физиопроцедурами, например, лазеротерапией.
Как понятно из названия, для лечения воспаления синовиальной сумки применяют и световой луч – лазер. В последнее время эта процедура становится все более популярной при лечении бурсита, так как на практике доказывает свою эффективность.
Следует отметить, что целебное воздействие лазера напрямую зависит от его физических свойств:
- направленности;
- способности создавать импульс, имеющий одну длину волны, что позволяет ей глубоко проникать в ткани;
- интенсивности, создающей на небольшом участке значительную энергию;
- а также постоянству воздействия в течение заданного времени.
Благодаря своим физическим характеристикам, лазеротерапия способна во много раз усилить обмен веществ, заставить клетки активнее функционировать, уменьшить отеки, восстановить нарушенное кровообращение, способствовать образованию новых кровеносных сосудов, обезболить, снять воспалительные процессы и т. п.
Для достижения эффекта, названные процедуры проводятся ежедневно, на протяжении 10-15 дней. А через 3 месяца после этого рекомендуется повторить их, для закрепления положительного результата.
Не менее популярной при лечении бурсита является ударно-волновая терапия (УВТ). Это процедура воздействия на пораженный сустав звуковыми волнами низкой частоты (инфразвуком). Он способен проникать в глубокие ткани и оказывать целебное воздействие на пораженную воспалением синовиальную сумку.
В результате, в ее стенках восстанавливаются обменные процессы, улучшается кровообращение, уменьшается количество экссудата, отечность, исчезает болевой синдром и заметно увеличивается подвижность суставов. И в отличие от хирургического вмешательства, например, УВТ не вызывает никаких осложнений.
Главное достоинство УВТ – быстрый и всегда явно выраженный положительный результат. Но если пациент страдает варикозом или повышенной хрупкостью сосудов, то ударно-волновая терапия ему противопоказана. То же относится и к имеющим заболевания кожи, печени или почек. Кроме того, названная процедура может быть опасной для онкобольных и страдающих сахарным диабетом.
Воспалительные процессы при бурсите отлично поддаются воздействию УВЧ-терапии. Эта процедура подразумевает воздействие на организм электромагнитных полей ультравысокой частоты. Иначе можно сказать, что это лечение с помощью тепла, которое благодаря специальному оборудованию проникает глубоко в ткани и органы. Кроме того, в результате воздействия УВЧ, в пораженной области происходит изменение структуры клеток на молекулярном уровне.
УВЧ при бурсите уменьшает отечность тканей, стимулирует кровообращение, уменьшает болевой синдром и, как уже говорилось, способствует уменьшению воспалительного процесса. Следует отметить, что применение названного метода возможно даже при остром течении воспалительного процесса, которое не допускает других физиотерапевтических процедур.
Одним из популярных методов физиотерапии при лечении описываемой патологии является применение различных компрессов и ванн из лекарственных растений. Чаще всего для этого используют корень лопуха, а также еловую или сосновую хвою и шишки:
- Чтобы приготовить компресс, берут названный мелко порезанный корень и отваривают в течение 5 минут в воде. Для этого на 2 ст. ложки сырья понадобится 1 л. воды. Отвар настаивают еще 15 минут, после чего накладывают на больной сустав ткань, смоченную в нем, и сверху дополнительно обматывают шерстяным шарфом. Компресс держат 2 часа. Эту процедуру следует проделывать каждый день на протяжении 3-х недель.
- Для ванночки используют зеленые шишки и свежую хвою (примерно половину килограмма). Их выкладывают в холодную воду, после чего кипятят в течение получаса. Готовый отвар настаивают под закрытой крышкой 12 часов. Он должен стать, в результате, коричневым. Его добавляют в ванночку (температура должна быть при этом не ниже 37°С) и принимают ее на протяжении 20 минут.
Вовремя двигательной активности человека наибольшей нагрузке подвергаются суставы, которые являются подвижными соединениями костей, покрытые синовиальной оболочкой и суставной сумкой (бурсой).
Околосуставная сумка представлена в виде небольшого мешочка с жидкостью внутри, и выполняет роль своеобразного амортизатора, смягчающего трение между мышцами и костями в процессе двигательной активности.
Достаточно часто при повышенной нагрузке возникают различные микротравмы в области суставов, которые приводят к развитию воспалительных процессов.
Заболевание сопровождается скоплением патологического количества жидкости в бурсе, возникновением болезненных ощущений и припухлости в пораженном месте.
Данный процесс называется бурситом и требует применения комплексного лечения. Одним из обязательных условий терапии является использование физиотерапии при бурсите: ударно-волновой, лазеротерапии и других методов.
Для острой формы бурсита характерно появление округлой припухлости в области воспалительного процесса, упругой и болезненной при пальпации. Кожные покровы гиперемированы, развивается отечность.
Дальнейшие признаки заболевания проявляются следующим образом:
- ощущаются выраженные боли в пораженном участке;
- в отдельных случаях возможно ухудшение общего самочувствия и повышение температурного режима тела;
- при пальпации ощущается наличие экссудата;
- человек ограничен в движениях.
При отсутствии лечения отмечается ухудшение состояния:
- покраснение кожи и отек становятся более выраженными;
- повышается температура тела до 38,5-40 градусов;
- болезненность усиливается, беспокоит больного постоянно;
- при тяжелом течении происходит поражение окружающих мягких тканей с последующим развитием гнойного процесса клетчаточных пространств.
При своевременно начатом лечении заболевание исчезает, наступает выздоровление.
В некоторых случаях острое заболевание переходит в хроническую стадию, характеризующуюся такими симптомами:
- небольшая припухлость, мягкая на ощупь;
- боли, гиперемия и отечность тканевых структур отсутствуют;
- двигательная активность сохранена;
- в периоды снижения защитных свойств организма возможно обострение заболевания.
Физиотерапевтическое лечение при бурсите позволяет с помощью физического воздействия магнитных волн, электрического тока, тепла, света и воздуха устранить причины заболевания, снизить воспалительные явления и болезненные симптомы.
Физиотерапия является важным составляющим комплексного лечения воспаления околосуставной сумки.
Методы физиотерапевтического лечения воздействуют на поврежденные участки, способствуя восстановлению прежней двигательной активности и ускорению регенеративных процессов.
После курса процедур возникает выраженный эффект:
- Снижаются проявления отечности.
- Устраняется боль.
- Повышается иммунитет.
- Нормализуется кровообращение в пораженных участках.
- Возвращаются свободные движения сустава.
- Укрепляется мускулатура, снижается вероятность возникновения атрофии.
- Снижается вероятность нового развития воспалительных процессов.
- Ускоряется регенерация поврежденных тканевых структур.
Физиотерапевтические процедуры безопасны и полезны для организма, однако, существуют некоторые состояния вовремя которых противопоказано данное лечение:
- активная форма туберкулеза;
- тяжелое течение атеросклероза;
- патологическое состояние с повышенной вероятностью развития внутреннего кровотечения;
- лихорадочное состояние, высокая температура тела (38-40 градусов);
- психические расстройства;
- раковые процессы в организме;
- острые заболевания ССС;
- анорексия;
- беременность.
Физиотерапия используется при различных бурситах, не зависимо от локализации воспалительных явлений.
Чаще патологические процессы возникают в плечевых суставах, реже в локтевых, бедренных, коленных и области соединения пяточной кости и ахиллова сухожилия.
Ведущими методами физиотерапевтических процедур при бурсите являются:
- электрофорез;
- воздействие лазерного излучения;
- использование ультразвука в сочетании с нестероидными противовоспалительными препаратами в виде мазей;
- средневолновое ультрафиолетовое излучение;
- УВТ;
- массаж и лечебная гимнастика;
- парафиновое обертывание.
Все процедуры назначаются после купирования острого процесса и при отсутствии гнойного экссудата в околосуставной сумке. Как правило, вышеперечисленные методы применяются в зависимости от выраженности патологического процесса и особенностей его течения.
Наиболее часто назначаются три основных метода, которые считаются ведущими в лечении бурсита.
Лечение лазером является одним из видов нетрадиционной медицины, в основе которого лежит воздействие на необходимые участки тела излучения оптического диапазона, исходящего от лазера. Преимуществом данного метода является наличие одной определенной и строго постоянной длины волны.
Для достижения необходимого эффекта при лечении бурсита очень важно соблюдение всех правил проведения процедуры, следовательно, важно обратиться только к профессионалу высокого профессионального уровня, обладающего необходимыми навыками. В данном случае квалификация медицинского работника играет ведущую роль в успешном проведении терапии.
Основными правилами проведения лазеротерапии являются:
- определение типа методики, в зависимости от состояния пациента;
- соблюдение необходимой длины и частоты импульсов;
- определение и соблюдение длительности проведения сеанса;
- правильная установка режима и мощности низкоинтенсивного лазерного излучения;
- правильность направления лазерного потока на необходимый участок тела.
Лазеротерапия оказывает выраженный эффект:
- улучшаются метаболические процессы;
- снижается отек;
- нормализуется микроциркуляция крови;
- стимулирует образование новых мелких сосудов;
- снижает проявление болевого синдрома;
- устраняет воспаление.
Курс лечения определяет лечащий врач, как правило для достижения положительного эффекта достаточно 10-15 сеансов, которые проводятся ежедневно. Рекомендуется повтор лечения с интервалом в три месяца.
При лечении бурсита УВТ считается одним из наиболее популярных методов терапии. В ходе процедуры производится воздействие инфразвуком (звуковые волны) на пораженные участки.
Преимуществом данного метода является возможность проникновения звуковых волн максимально глубоко в тканевые структуры, оказывая положительное влияние на сустав и вокруг прилегающие ткани.
После применения ударно-волновой терапии наблюдается положительный терапевтический эффект:
- нормализуется обмен веществ на уровне клеточных структур;
- улучшается процесс кровообращения;
- снижается количество патологической жидкости;
- уменьшается проявление отека;
- снижаются болевые ощущения;
- повышается двигательная активность суставов;
- после лечения отсутствуют осложнения и побочные действия.
После метода УВТ положительный эффект наблюдается практически с первой процедуры. Курс лечения длится до 10 дней, в зависимости от состояния пациента и выраженности клинической картины.
Электрофорез относится к одному из наиболее первых разновидностей физиотерапии, широко используется для лечения различных патологий, в частности при бурсите.
Действие обусловлено воздействием электрического поля совместно с лекарственным средством, которое наносится перед началом процедуры на прокладки электродов.
Таким образом лекарство быстро и глубоко проникает в кожу, оказывая лечебное действие на воспаленный участок.
Лекарственный электрофорез имеет множество положительных особенностей:
- лекарство вводится в небольших дозах, однако по мере его скопления наблюдается выраженный эффект;
- возможность проникновения лекарства в самой активной форме – в виде ионов;
- лекарственный раствор действует исключительно на пораженную область, избегая проникновения в кровяное русло, лимфу;
- поля электрического тока повышают местный иммунитет, способствуя ускорению восстановительного процесса.
Электрофорез проводится курсом в 10 процедур. Возможно развитие аллергических реакций на применяемое лекарство, в связи с чем с особой осторожностью используется у людей, склонных к аллергиям.
Физиотерапия при бурсите: ударно-волновая терапия, лазеротерапия и другие методы являются обязательным условием для успешного выздоровления.
Однако только используя в комплексе медикаментозное лечение, массаж, ЛФК и физиотерапевтические процедуры можно восстановить работоспособность пораженных суставов и предотвратить новое появление воспалительных процессов.
источник
Болезни опорно-двигательного аппарата в современном мире представляют большой интерес. Связано это с тем, что страдают от патологии костей суставов люди различных возрастов. Помимо этого, большинство заболеваний протекает в хронической форме, то есть со временем могут привести к инвалидности. Не последнее место среди патологий опорно-двигательной системы занимает бурсит голеностопного сустава, лечение, причины и симптомы которого будут рассмотрены ниже.
Бурсит может затрагивать плечевой, локтевой, коленный, голеностопный и другие суставы. Воспаление суставной сумки голеностопа может быть специфическим (как следствие основной болезни, например, при сифилисе или туберкулезе) или неспецифическим (например, при травме).
Заболевание может развиться вследствие:
- травмы, микротравмы голеностопа;
- врожденные аномалии конечностей;
- патологии связочного аппарата;
- нарушение обмена веществ или гормонов;
- длительная и тяжелая физическая нагрузка;
- наличие артрита или артроза.
К факторам, увеличивающим риск развития воспаления, относятся:
- длительное нахождение в тесной и неудобной обуви, в том числе, высокие каблуки;
- избыточный вес;
- длительное воздействие низких температур;
- вибрационное воздействие на ступни;
- резкое начало спортивных упражнений;
- неравномерность нагрузки на стопу.
В зависимости от локализации процесса, наблюдаются различные симптомы бурсита голеностопного сустава.
Что такое ахиллобурсит? Это воспаление суставной бурсы ахиллова сухожилия. Она локализуется между бугром и сухожилием пятки. Из-за чего может возникнуть данная патология? Помимо обуви и веса, к ахиллобурситу может привести инфицирование синовиальной сумки лимфогенным (через лимфу) или гематогенным (через кровь) путем.
Признаки ахиллобурсита следующие:
- болезненность в утренние часы, невозможность движений в области голеностопа;
- боль в пяточной области;
- гиперемия в области воспаления;
- бугор пятки отечный, есть припухлость.
Данная форма болезни способна привести к разрыву сухожилия и инвалидности.
В данном случае суставная область деформируется таким образом, что большой палец наклоняется внутрь, а кость выворачивается наружу. В результате кость во время ходьбы трется об обувь. Постоянная травматизация ведет к возникновению воспалительной реакции в суставной сумке. Чаще такая патология сопровождается плоскостопием.
Признаками описанной формы воспаления суставной бурсы являются:
- боль около большого пальца нижней конечности;
- гиперемия и припухлость в околосуставной области;
- деформация в области большого пальца.
При воспалении суставной бурсы мизинца проявляются аналогичной симптоматикой.
Симптомы пяточной формы похожи на пяточную шпору, вследствие развития воспаления в области подкожной пяточной и пяточной синовиальных сумок. При осмотре выявляется припухлость пяточной области.
Так как лечение пяточной шпоры и бурсита разное, не стоит заниматься самолечением, лучше обратиться к специалисту сразу.
К общим признакам бурсита голеностопа относятся:
- Болевой синдром в области суставной сумки стопы, щиколотки.
- Наличие отека, гиперемии и припухлости в месте присоединения ахиллова сухожилия к бугру пятки. В области поражения возможно наличие экссудата, который можно пропальпировать (ощущается перемещение жидкости). Экссудат может носить гнойный или геморрагический характер. В случае наличия крови в экссудате бурсит мог возникнуть вследствие травмы.
- Движения в пораженном суставе затруднены или невозможны.
- Общая слабость, может повышаться температура тела. При присоединении инфекционного процесса и образовании гноя температура тела может подниматься вплоть до 40 градусов.
- Боль при надевании обуви и ее ношении.
Все перечисленное ведет к затруднению при ходьбе, что снижает качество жизни и препятствует возможности трудиться.
Рассматриваемый недуг диагностируют при помощи сбора жалоб, анализа анамнеза заболевания, осмотра пораженной суставной области, ее пальпации. Кроме того, используют данные лабораторных и инструментальных методов обследования. В случае наличия экссудата производят пункцию суставной сумки с последующим анализом содержимого на предмет определения возбудителя инфекции.
В диагностике болезни поможет общий анализ крови, в котором можно обнаружить показатели, соответствующие воспалительному процессу: повышение уровня лейкоцитов и СОЭ. При подозрении на специфическое воспаление берут кровь и производят поиск антител к возбудителю соответствующей болезни. Помимо этого, для поиска возбудителя использую бактериологическое исследование.
Рентгенограмма поможет уточнить диагноз. Делают ее в двух проекциях. А при помощи УЗИ можно обследовать бурсу: ее размеры, расположение, содержимое, определить, воспалена ли она или нет. Компьютерная томография и МРТ покажут послойные срезы исследуемого объекта и его 3D-изображение.
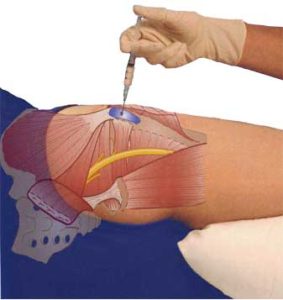
Как вылечить бурсит голеностопного сустава?
Терапия бурсита зависит от фазы воспалительного процесса: разгар или затухание. В основном проводится медикаментозное лечение.
В период разгара воспаления назначают:
- нестероидные противовоспалительные средства;
- гормональные инъекции в суставную полость;
- антибиотики;
- лечение ахиллобурсита голеностопного сустава требует наложения гипсовой лонгеты;
- ортопедические супинаторы, лонгеты, стельки – используются при бурсите сустава первого пальца стопы.
Остановив острое течение процесса, можно назначить следующие физиотерапевтические процедуры и методы реабилитации:
- лазерная терапия;
- магнитная терапия;
- криотерапия;
- ультразвук;
- массаж;
- ЛФК.
При отсутствии какого-либо эффекта прибегают к оперативному лечению.
Излечивание народными методами предусматривает прикладывание к пораженному суставу компрессов на основе противовоспалительных трав. К таковым относятся липа, ромашка, лопух, тысячелистник, зверобой. Из перечисленных трав делают настой, которой охлаждают до сорока пяти градусов, затем прикладывают компресс к пораженному суставу. При сильном болевом синдроме горячие и холодные компрессы чередуют.
Внутрь принимают смесь, которая готовится следующим образом:
Одна чайная ложка меда и аналогичное количество яблочного уксуса растворяют в стакане воды. Выпить это следует в течение дня за два или три приема. При хроническом течении принимать необходимо в течение двух или трех недель.
Главной профилактической мерой данного заболевания является ношение просторной обуви, которая не стесняет стопу. Кроме того, обувь должна правильно распределять нагрузку на стопу. Физические нагрузки не должны быть длительными и чрезмерными, во время занятий спортом следует пользоваться повязками, которые размещают на область суставов.
Если была получена травма, следует обратиться к врачу и не заниматься самолечением, так как время может быть упущено, что приведет к развитию осложнений, в том числе, к бурситу. При нарушении целостности кожных покровов необходимо применить антисептики, чтобы исключить попадание бактерий в организм.
При обнаружении симптомов бурсита самостоятельное лечение противопоказано. Следует немедленно обратиться к специалисту. Упущенное время может грозить оперативным вмешательством.
источник
Болезнь « усталых» суставов, или остеоартроз, требует много времени и сил на лечение, но результат стоит таких усилий. Как лечить остеоартроз – спешить к врачам – ортопедам или обойтись народными методами? Это заболевание ежегодно заставляет сотни людей бросать любимую работу и полностью менять образ жизни. Из-за незаметного начала остеоартроза лечение может опоздать. Что нужно знать об этом заболевании и его лечении каждому человеку, заботящемуся о своем здоровье?
Содержание:
- Распространенность и симптоматика остеоартроза
- Методы лечения остеоартроза
- Режим
- Диета
- Лекарственная терапия
- Физиолечение
- Массаж и лечебная физкультура
- Хирургическое лечение
- Лечение остеоартроза народными методами
- Профилактика заболеваний суставов
Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Остеоартроз – это хроническое, прогрессирующее дегенеративно-дистрофическое заболевание суставов. В его основе лежат метаболические нарушения, приводящие к изменению строения тканей хряща суставных поверхностей. С течением времени, под воздействием травмирующих факторов хрящевая ткань разрушается, появляются сопутствующие изменения в костной ткани, мышцах, связках и капсуле сустава. Это вызывает боли, ограничение движений в пораженном суставе, на более поздних стадиях развивается видимая деформация костей и нарушение функций проблемного сустава.
Остеоартроз чаще поражает людей пожилого возраста, но может возникнуть и у молодых в результате травм, гормональных нарушений или других заболеваний. Поражаются чаще всего крупные суставы – тазобедренные, коленные, плечевые и локтевые.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Заболевание носит хронический характер и вопрос его лечения решается на протяжении всей жизни.
Остеоратроз – часто встречающееся заболевание, до 10-12% населения страдают от той или иной формы поражения суставов. Самая частая причина обращения к врачу – это появление болей и скованность движения в суставе. В начале заболевания боль появляется только после физической нагрузки, или к вечеру. Она не слишком беспокоит больного, отмечается лишь тяжесть и тупая ноющая боль, онемение и отсутствие полного объема движений. Постепенно это симптомы нарастают, боль становится постоянной, а движения – все больше ограниченными.
При отсутствии лечения болезнь переходит в стадию деформации, хрящевые включения полностью исчезают и работа сустав практически становится невозможной. Лечение деформирующего остеоартроза коленного сустава или любого другого артроза в тяжелой стадии – это очень трудная и практически невыполнимая без хирургического вмешательства задача.
В то же время на первых стадиях заболевания оно хорошо поддается лечению народными средствами или возможно применить медикаментозное лечение остеоартроза. Лечение должно быть направлено на решение трех основных задач:
- уменьшение нагрузки на пораженный сустав;
- снижение отека и боли;
- предотвращение дальнейшего разрушения сустава;
- восстановление утраченных функций.
Методы лечения остеоартроза выбирают в зависимости от степени тяжести заболевания, выраженности костных изменений и состояния организма больного. Так, консервативное лечение направлено на борьбу с клиническими проявлениями заболевания и восстановление тканей сустава.
Вообще лечение остеоартроза содержит следующие компоненты:
- медикаментозное лечение;
- лфк при остеоартрозе;
- физиотерапию и массаж;
- лечение остеоартроза народными средствами;
- хирургическое лечение;
- реабилитация после лечения остеоартроза.
Соблюдение специального режима, направленного на уменьшение нагрузки на больной сустав, способствует уменьшению боли, отека, усилению регенерации хрящевых поверхностей и более быстрому выздоровлению в целом. При лечебно-охранительном режиме полностью исключаются длительная нагрузка на сустав, долгое стояние на ногах, длительная ходьба – при заболевании нижних конечностей запрещены повторяющиеся стереотипные движения, перенос тяжестей и значительные физические нагрузки.
Сюда же можно отнести обязательное занятие лечебной физкультурой при остеоартрозе.
Придерживаться диеты при лечении остеоартрозов, особенно вызванных метаболическими нарушениями, необходимо. Нужно исключить из меню больного все продукты, способствующие солеобразованию и увеличению массы тела. Необходимо ограничить прием в пищу следующих компонентов:
- поваренной соли,
- мясных продуктов,
- различных консервантов,
- пряностей,
- сладкого,
- мучного
- жирного.
Рекомендуется употреблять в пищу легкоусвояемые продукты – овощи, фрукты, диетические блюда, изготовленные на пару и тому подобное.
Современное лечение остеоартроза включает в себя использование нестероидных противовоспалительных средств, хондропротекторов, анальгетиков, препаратов улучшающих кровообращение.
Относятся к основной группе препаратов для лечения остеоартроза. Их применение быстро снимает основные симптомы заболевания и вызывает значительное облегчение состояния больного. НПВС уменьшают отек и болевые ощущения, способствуют прекращению воспаления и восстановлению подвижности суставов. Но их применение – только симптоматическое лечение, они не воздействуют на причину возникновения заболевания и приносят только временное облегчение.
Их применение ограничено большим количеством побочных действий и противопоказаний.
Наиболее популярные препараты для лечения остеоартроза:
- препараты с быстрым выведением из организма – ибупрофен, диклофенак натрия (вольтарен), фенопрофен, кетопрофен, толметин, этодолак и флурбипрофен (флугалин) и мелоксикам;
- препараты с медленным выведением – напроксен, фенилбутазон, сулиндак, дифлунизал, пироксикам и набуметон;
- наиболее современными и безопасными считаются препараты последнего поколения – мелоксикам, нимесулид, целекоксиб.
Больным остеоартрозом противопоказан прием индометацина, так как он разрушает хрящевую ткань.
Являются основным видом лекарства от остеоартроза. Помогают восстановить хрящевую ткань, ускоряют регенерацию, усиливают метаболизм хондроцитов и препятствуют их разрушению под воздействием ферментов. Прием хондропротекторов можно считать базисным лечением дегенеративных заболеваний хрящевой ткани.
В их состав входят такие вещества, как хондроитин сульфат и глюкозамин сульфат, являющиеся компонентами хрящевой ткани. Хондропротекторы поставляют в организм необходимый «строительный материал» для восстановления хрящей.
Это лекарство от остеоартроза – замедленного действия, его результат будет виден спустя несколько недель. Прием препаратов должен составлять не менее 6-12 месяцев, а по возможности – постоянно. Особенно эффективно их применение на ранних стадиях заболевания, когда возможно полностью восстановить структуру хрящевой ткани.
Оригинальными препаратами считаются структум и дона. Другие популярные препараты:
Для ускорения процессов регенерации, питания надкостницы и улучшения процессов метаболизма применяют вещества, которые активизируют микроциркуляцию крови. Лечение этими препаратами должно проводиться длительными курсами и регулярно повторяться. Основные препараты – это курантил, трентал, тионикол.
Физиотерапия при остеоартрозе пользуется большой популярностью. Она помогает уменьшить боль, воспаление и снять отечность. Также стимулирует кровообращение и процессы регенерации.
Применяют физиопроцедуры общего, местного и комбинированного действия:
- Физиопроцедуры общего действия – электросон, элктрофорез, иглорефлексотерапия, микроволновая резонансная терапия и другие.
- Физиопроцедуры местного действия – чаще всего применяются такие, как: лекарственный электрофорез, диадинамотерапия, амплипульсотерапия, магнитотерапия и другие.
- Также применяют различные аппликации, лечебные грязи, парафинотерапию, морские, радоновые ванны.
В комплексе реабилитационных мероприятий важная роль отводится массажу и лечебной физкультуре. Массаж при остеоартрозе должен быть направлен на работу с мышцами, обеспечивающими работу пораженного сустава. Это помогает усилить тонус ослабленных мышц, уменьшить болевые ощущения от мышечного спазма, улучшить кровообращение в мышцах и увеличить функциональные способности пораженного органа.
Лечебная гимнастика при остеоартрозе должна выполняться с учетов следующих правил:
- движения не должны быть слишком интенсивными и болезненными;
- объем движений увеличивается очень осторожно;
- противопоказаны энергичные, резкие движения;
- желательно проведение лечебной гимнастики в облегченном для больного сустава состоянии – лежа, сидя или в бассейне;
Показано больным с тяжелой формой заболевания и при отсутствии эффекта от консервативного лечения. К примеру, деформирующий остеоартроз коленного сустава или деформирующий остеоартроз плечевого сустава лечению консервативными методами поддаются с трудом и требуют проведения операции.
Наиболее эффективным считается проведение операции по эндопротезированию сустава. Возможно проведение операции с частичной заменой изношенной хрящевой и костной ткани или полная замена всего сустава. Эта операция, как и любое другое хирургическое вмешательство, имеет противопоказания и должна проводиться только при невозможности добиться стабилизации состояния больного другими методами.
Народные методы лечения пользуются большим успехом у больных, страдающих от заболеваний суставов. Рецепты разных притираний, мазей, отваров, передаются устно или вычитываются в интернете. Нужно помнить, что применение таких средств может помочь на начальных стадиях заболевания, но они не должны заменять полноценное медикаментозное лечение, а тем более, поход к врачу.
При остеоартрозе тазобедренного сустава лечение народными методами должно быть направлено на улучшение кровообращения и уменьшения воспалительных изменений в суставе. Например, можно использовать такие рецепты:
- Смешать столовую ложку меда, горчицы, растительного масла, затем подогреть на огне, пока не закипит, положить смесь на ткань и сделать компресс на больное место, накрыть сверху целлофаном, закутать и оставить на 2 часа.
- 2 столовые ложки хмеля, цветов донника и зверобоя смешать с 50 г сливочного масла, растереть и наложить как компресс на больной сустав, держать 2 часа.
- 10 мл пихтового или соснового масла нагреть до 35-36 градусов, пропитать им ткань, сверху тонким слоем насыпать соль и сделать компресс на 2 часа.
Эти методы помогут облегчить состояние, особенно хорошо они помогают при воспалении мелких суставов, например, при остеоартрозе локтевого сустава лечение с помощью компрессов дает хорошие результаты.
С целью предотвращения развития такого заболевания, как остеоартроз, необходимо выполнять следующие рекомендации:
- контролировать свой вес, поскольку его избыток может провоцировать развитие болезни;
- избегать травм и повышенных нагрузок на сустав;
- придерживаться здоровой диеты;
- получать умеренную физическую нагрузку.
Эти рекомендации относятся к профилактике не только остеоартроза, но и других подобных заболеваний.
Артроз — тяжелое заболевание суставов, лекарства от которого на сегодняшний день пока не найдено. Но если вместе с приемом медикаментов лечащим врачом назначается еще и физиотерапевтическое лечение артроза, то это позволяет значительно улучшить состояние больного — снизить воспаление в суставах, уменьшить боли и достичь более длительной ремиссии (то есть периода отсутствия симптомов болезни).
Существует множество методов физиотерапии, применяемых при этом заболевании, каждый из которых лечит болезнь по-своему.
Быстрая навигация по статье:
Методы физиотерапии, уменьшающие боли в суставах
Методы, снижающие воспаление
Методы, улучшающие восстановление
Методы, улучшающие питание и кровоснабжение
К этой группе методов физиотерапевтического лечения относится средневолновое ультрафиолетовое облучение в эритемных дозах (СУФ-облучение). Это методика, при которой на пораженный сустав воздействуют ультрафиолетом до покраснения кожи.
За счет активного воздействия этих волн в тканях возле этого сустава накапливаются определенные вещества, которые вызывают снижение чувствительности нервов в данной области. Благодаря этому нервные волокна посылают меньше болевых сигналов в мозг — то есть интенсивность боли у человека снижается.
Такие физиосеансы проводят каждый день или через день. Если проводится физиотерапевтическое лечение при артрозе колена или тазобедренного, плечевого, локтевого сочленения, то интенсивность облучения сначала составляет 6-7 биологических доз. Если пациент реагирует на это лечение адекватно, через 1-2 дня мощность при таком виде лечения повышают до 7-9 биодоз.
Для физиолечения стопы и голеностопного сустава первоначальная мощность облучения ниже и составляет 4-6 биодоз, которую через несколько дней также немного повышают.
Всего на курс лечения этим методом проводится 5-6 сеансов СУФ-облучения.
К этой группе физио-воздействия относятся инфракрасная лазеротерапия, низкоинтенсивная УВЧ-терапия и высокоинтенсивная сантиметроволновая терапия.
Этот метод физиотерапевтического воздействия — лазеротерапию — обычно применяют при остеоартрозе различных отделов позвоночника, особенно шейной и поясничной его части. Воздействие инфракрасного лазера уменьшает чувствительность нервных корешков (а значит, уменьшает боль в спине, пояснице и шее), улучшает кровообращение в области позвоночника и спинно-мозговых нервных корешков, а также оказывает успокаивающее действие на пациента, снижая уровень стресса, вызванного постоянными болями.
Такие лечебные сеансы проводятся каждый день в течение 8-10 минут, в зависимости от распространенности болезни. Обычно на область каждого пораженного позвонка (точнее, на паравертебральную область возле него) воздействуют в течение 2 минут. Мощность лазера устанавливается различно в зависимости от отдела позвоночника — от 30 мВт на шейный отдел до 100 мВт — на поясничный. Всего на курс проводится 15 процедур инфракрасной лазеротерапии.
Применение УВЧ-воздействия на пораженный сустав позволяет ограничить болезненный процесс, не дать воспалению распространиться на соседние ткани. Кроме того, УВЧ стимулирует кровообращение и восстановительные процессы в пораженном суставе, уменьшает отечность, препятствует образованию вредных свободных радикалов в области сустава.
Длительность одного такого лечебного сеанса обычно составляет 6-12 минут, проводится она ежедневно, а общий курс физиотерапии этим методом — 12-15 процедур.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Низкоинтенсивная УВЧ-терапия особенно эффективна на I-II стадии болезни, и ее часто сочетают с процедурами внутрисуставного введения гидрокортизона. Одновременное использование этих двух методов позволяет значительно удлинить ремиссию болезни (т.е. период, когда заболевание человека не беспокоит).
Воздействие сантиметровых волн на пораженный сустав оказывает на него значительное тепловое воздействие. За счет этого тепла улучшается кровоснабжение в области сустава, особенно в зоне хрящевой ткани; более активно начинают работать капилляры и лимфатические сосуды, эффективно отводя от зоны воспаления скапливающиеся там вредные вещества. За счет этого выраженность воспаления уменьшается, а питание хряща улучшается.
Высокоинтенсивная СМВ-терапия обычно проводится на ранних стадиях деформирующего остеоартроза суставов при отсутствии воспаления синовиальной оболочки (синовита).
Один сеанс физиотерапии данным методом составляет от 15 до 20 минут, процедуры проводятся ежедневно или же через день, а общее количество процедур на курс лечения составляет 13-15.
Суть метода «магнитотерапия при артрозе» заключается в том, что с помощью магнитотерапии можно произвести локальный нагрев больного сустава и прилегающих мышц и связок на 2-3 градуса по Цельсию на глубине 9-12 см от поверхности тела.
Такое воздействие активизирует кровообращение в области сустава, пораженного остеоартрозом, при этом улучшается рассасывание отеков тканей, возникших при воспалении, повышается клеточный иммунитет и включаются механизмы восстановления тканей, в особенности хрящевой ткани.
ВВ-магнитотерапия также применяется у больных артрозом I и II стадии, у которых на момент проведения физиотерапии не воспалена синовиальная оболочка сустава, отсутствуют боли в нем и нет значительных изменений в тканях рядом с суставным сочленением.
К этой большой группе лечебно-оздоровительных процедур относятся ультразвуковая терапия, сероводородные и радоновые ванны, пелоидотерапия, диадинамотерапия, амплипульстерапия, интерференцтерапия, местная дарсонвализация.
Ультразвуковая терапия (лечение суставов ультразвуком) усиливает обменные процессы в области больного сустава. За счет этого воздействия воспаление уменьшается, хрящ и другие близлежащие ткани начинают быстрее восстанавливаться, ускоряется отток воспалительной жидкости, улучшается клеточное дыхание тканей сустава. Ультразвук при артрозе — одна из наиболее эффективных методик для лечения данного заболевания.
Ультразвуковая терапия остеоартроза суставов проводятся ежедневно в течение 10-12 минут, курс лечения составляет десять — двенадцать процедур.
Бальнеотерапия (то есть прием специальных лечебных ванн) оказывает выраженное воздействие на больные артрозом суставы. Так, сероводородные ванны улучшают питание суставов и близлежащих тканей, улучшают кровоснабжение больных суставов, помогают выделяться синовиальной жидкости и оказывают лечебное воздействие на мышцы.
Курс сероводородных ванн обычно составляет 10-15 сеансов, каждая из которых длится 7-15 минут при температуре воды 33-36 градусов.
Данные процедуры оказывают выраженное позитивное воздействие на мышцу сердца, укрепляет кости, улучшает кровоснабжение в области костей и суставов, снижает чувствительность нервов (то есть уменьшает выраженность болей при артрозе), а также способствует повышению общей сопротивляемости организма к различным болезням.
Радоновые ванны проводятся каждый день или через день по 10-15 минут на сеанс общим количеством 10-15.
Вылечить артроз без лекарств? Это возможно!
Получите бесплатно книгу «Пошаговый план восстановления подвижности коленных и тазобедренных суставов при артрозе» и начинайте выздоравливать без дорогого лечения и операций!
Под бурситом стопы следует понимать воспалительный процесс в сумках хрящевой ткани (бурсах). Эта соединительная капсула обеспечивает механическую защиту и выработку синовиальной жидкости.
Такая жидкость необходима для облегчения трения суставных поверхностей и для обеспечения питательной среды.
При развитии заболевания в сумке может в большом количестве скапливаться экссудат с примесью гноя и кровью.
Причинами заболевания зачастую выступают травмы (ушибы или ссадины) и инфицирование суставного вместилища патогенными микробами. Часто бурсит стопы провоцируется систематическим физическим напряжением, ношением неудобной обуви и лишним весом.
Не последняя роль в развитии патологии отведена воспалительному процессу в суставах на фоне артрита или подагры. Воспаление может затрагивать слизистые сумки, вызывая отечность и покраснение тканей. Бурсит сопровождается постоянным ощущением болезненной припухлости в пораженной зоне.
Если на стопе формируется характерная для заболевания выпуклость, то она имеет упругую и мягкую консистенцию. В размерах опухоль достигает 10 сантиметров.
Если болезнь переходит в хроническую форму, то функции больной конечности не нарушаются, но кистозная полость с жидкостью может изолироваться и развиться острый воспалительный процесс. Наглядно увидеть проблему можно на фото в интернете.
Симптомы заболевания бурсит стопы:
- болезненные ощущения пораженной зоны;
- повышенная температура тела;
- общее недомогание.
В зависимости от локализации и пораженной сумки медицина разграничивает несколько видов заболевания. Наиболее частой формой можно назвать ахиллобурсит. Он характеризуется поражением самой крупной бурсы, расположенной между пяточным бугром и сухожилием. Однако возможно развитие воспаления в пальцах ног и пятке.
Голеностопный бурсит представлен патологией околопяточных тканей и заболеванием ахиллова сухожилия. Болезнь вызвана систематической травматизацией синовиальной сумки неверно подобранной обувью.
Также причины могут скрываться в лишнем весе, неадекватных физических нагрузках на ступню, инфицировании бурсы. Опасность бурсита голеностопа в том, что он может стать предпосылкой разрыва пяточной соединительной ткани и даже инвалидности.
Пяточный бурсит, развивающийся в сумках, расположенных около голеностопного сустава, затрагивает подкожно-пяточное вместилище и пятку. Болезнь проявляется типично – болезненной припухлостью около пяточного бугра. Чтобы понимать, как это выглядит, достаточно взглянуть на фото к этой статье, где показан бурсит пятки.
Бурсит стопы около мизинца формируется в результате неадекватной работы ступни. Зачастую это связано с плоскостопием пациента. Помимо этого, заболевание может быть итогом нарушения мышечного баланса, подтолкнувшего к образованию шишки на пальце и ее выгибанию в одну из сторон.
Бурсит мизинца сопровождается сильной болью и воспалением. К патологическому процессу могут подключаться и остальные пальцы стопы.
Такое заболевание развивается:
- по причине физиологических особенностей человека;
- из-за предпочтения носить слишком узкую и неудобную обувь.
Симптомы бурсита станут проявляться нарастанием на пальце ноги шишки большого размера, формированием на ней мозоли, отгибанием пальца в сторону и болезненностью, особенно в движении.
Если пациента мучит бурсит ступни, то ему показаны консервативные методы лечения. Обычно их можно проводить просто в домашних условиях. Терапия предусматривает употребление препаратов для снятия боли и воспаления (обычно применяют нестероидные противовоспалительные) и последующее наложение гипсовой лонгеты.
Если развитие заболевание тяжелое, то пациенту рекомендован курс внутрисуставных инъекций при помощи гормональных препаратов и антибиотиков.
Перед тем как лечить бурсит голеностопного сустава может потребоваться пункция содержимого соединительной капсулы. Это поможет:
- определить характер воспаления в бурсе;
- понять степень чувствительности организма пациента к антибиотикам.
Классическая терапия предлагает дополнительное проведение сеансов физиотерапии, например, прикладывание сухого тепла и электрофорез. Подобное лечение голеностопного заболевания поможет снизить боли, снять воспаление и рассосать шишку на суставе.
Кроме этого, требуется откачивание экссудата из бурсы и последующее наложение стерильной повязки. По мере необходимости и учитывая симптомы, может понадобиться произвести еще одну пункцию. Терапия в некоторых случаях осуществляется при помощи сильных препаратов против воспалительного процесса.
В тех случаях, когда консервативное лечение не дает должного результата, пациенту требуется проведение операции.
Хирургическое вмешательство предусматривает вскрытие воспаленной бурсы. Длиться процедура около 40 минут и выполняется при местном обезболивании.
Бурсит стопы или бурсит голеностопного сустава успешно можно лечить и при помощи рецептов народной медицины. Лечение может заключаться в применении лечебных грязей и глины. Такие природные компоненты при правильном подходе дают быстрый результат.
Многие средства нетрадиционной медицины могут снимать воспалительный процесс и болевой синдром. Применяя их важно четко понимать, что классического лечения такие методы не исключают, а являются лишь его органичным дополнением.
В зависимости от степени тяжести патологии бурсит стопы и ее особенностей доктор поможет выбрать наиболее подходящий рецепт. Так, на сегодняшний момент, свою эффективность подтвердили следующие способы избавления от бурсита:
- ночной компресс на основе свежих овощей. Это может быть свекла, капуста или картофель;
- ночной компресс из сахара. Продукт нагревают на раскаленной сковороде, быстро пересыпают в мешочек из отглаженной хлопковой ткани и прикладывают к суставу, фиксируя при помощи полиэтилена и шерстяного шарфа;
- чай против воспаления. Берут 1 ст.л. кориандра (семена сельдерея), заливают стаканом кипящей воды и настаивают 1,5 -2 часа. Принимать такое лекарство необходимо дважды в сутки в течение нескольких недель;
- самомассаж с ароматическими маслами. Смешивают в равной пропорции масло лаванды, эвкалипта, вазелин и наносят на пораженный сустав, аккуратно втирая и массируя эту зону.
Народные методы избавления от бурсита стопы помогают существенно ускорить процесс выздоровления и снять его симптомы. Особенно действенными они будут в самом начале развития болезни и после полного обследования организма.
источник
Воспалительный процесс синовиальных сумок, расположенных близко к суставам, называют бурситом. Чаще воспаление происходит возле самого крупного сочленения, которое проходит вблизи ахиллесова сухожилия в голеностопной части. Его основная задача – подвижность стопы, поэтому чтобы не нарушить ее функциональность, важно как можно раньше приступить к терапии. Бурсит голеностопного сустава имеет выраженные симптомы, его легко диагностируют по фото рентгена, а лечение начальной стадии болезни проводится в домашних условиях.
Каждая кость сустава стопы окружена соединительной капсулой (суставной сумкой), наполненной синовиальной жидкостью, которая служит защитой сустава от внешних повреждений и является питательным элементом, который предотвращает его истирание. Когда развивается бурсит голеностопа, то в соединительной капсуле накапливается экссудат. По мере его увеличения происходит уплотнение воспаленного участка, которое сопровождается отеком. Если бурсит голеностопа не лечить, то со временем движение сустава станет невозможным, что приведет человека к инвалидности.
Бурсит голеностопа развивается по самым разным причинам. Чаще провоцируют заболевание следующие факторы:
- врожденные аномалии конечностей;
- микротравмы, травмы голеностопа;
- патологии связочного аппарата;
- наличие артроза, артрита;
- избыточный вес;
- ношение неудобной обуви;
- переохлаждение организма;
- нарушение гормонального фона или обмена веществ;
- тяжелая длительная физическая нагрузка;
- неравномерная нагрузка на стопу.
Признаки бурсита зависят от причины воспаления и места его локализации. К примеру, ахиллобурсит характеризуется болью в пяточной области, отечностью бугра пятки. Нередко бурсит протекает бессимптомно, что способствует переходу патологии в хроническую фазу. Основные признаки заболевания – это появление уплотнения и болевых симптомов в пораженном месте, затруднение при ходьбе и скованность движений. Вследствие травмирования голеностопа в гнойном экссудате может появиться примесь крови. При пальпации очага поражения чувствуется колыхание жидкости.
Ярко выражены симптомы заболевания, если развился острый бурсит лодыжки. Появляется он, как правило, в результате травмы или вследствие других заболеваний, характеризующихся гнойным воспалением (рожа, карбункулез, остеомиелит). Симптомы острого бурсита:
- припухлость пяточного сухожилия;
- отеки тканей;
- болезненность сустава даже в состоянии покоя;
- повышение температуры тела до 40 градусов;
- ярко выраженные боли при пальпации пяточной зоны;
- нарушение двигательной активности.
Бурсит голени, перешедший в хроническую стадию, характеризуется наличием рубцовых изменений – плотных новообразований. Как правило, развивается он после длительных механических повреждений голеностопа. Появление бугристых образований в суставе указывается на отложении солей. Однако покраснение тканей и болезненность для этой стадии не характерны и функциональные возможности голеностопного сустава полностью сохранены. При хроническом воспалении бурсы наблюдается:
- вялотекущее, затяжное течение болезни;
- периодические обострения и ремиссии;
- на внутренней поверхности суставной сумки сохраняются участки измененных патологией тканей.
Воспаление синовиальной сумки может спровоцировать возникновение инфекционного процесса, если в голеностопное сочленение из пораженных очагов сустава попадают бактерии. Это самый опасный вид заболевания, который может осложниться сепсисом, гангреной и привести к ампутации конечности. По характеру экссудата болезнь подразделяется на:
- серозный бурсит – в жидкости размножаются патогенные микроорганизмы;
- фиброзный – жидкость насыщается волокнами фибрина;
- геморрагический – стенки сосудов в полость бурсы пропускают эритроциты;
- гнойный бурсит – в скопление экссудата наблюдается большое количество лейкоцитов;
- комбинированный – совмещение нескольких видов патологии.
Некоторые симптомы бурсита голеностопного сустава можно спутать с другими заболеваниями, например, с пяточной шпорой, переломами костей стопы и прочими. Основываясь на клинических данных, диагноз ставит хирург-травматолог или врач-ортопед. Помимо внешнего осмотра, доктор может направить на дополнительное обследование, включающее:
- пункцию полости сустава для забора синовиальной жидкости для последующего ее исследования;
- рентген голеностопного сустава, чтобы по фото исключить трещины или переломы кости;
- ультразвуковое исследование голеностопа, с помощью которого можно оценить толщину оболочки, количество жидкости, общее состояние синовиальной сумки.
Терапевтические методы для избавления от бурсита врач подбирает в индивидуальном порядке. Учитывается причина развития патологии, характер течения, степень запущенности. При остром бурсите нужно обеспечить покой больной конечности, избавить ее от постоянных нагрузок. Самый радикальный метод – наложение гипсового лангета на голеностоп. Чтобы уменьшить боли, к зоне воспаления прикладывается пузырь со льдом. Назначается обезболивающая, противовоспалительная терапия. Препараты прописываются для приема внутрь и для наружного применения.
При присоединении бактериальной инфекции назначаются антибиотики. Если необходимо, врач может произвести прокол соединительной капсулы с целью удаления скопившегося экссудата и введения в полость сустава кортикостероидных препаратов для облегчения трения суставных поверхностей. При неэффективности медикаментозной терапии пациента могут направить на хирургическое иссечение синовиальной сумки.
Лечение такой патологии проводится амбулаторно. Доктор прописывает лекарственные препараты, назначает ортопедические приспособления, ЛФК, физиотерапию и другие процедуры, а пациент лечение проводит в домашних условиях. Исключение составляют особо тяжелые случаи, к примеру, сильная деформация сустава, рецидивы с нагноением и другие. При комплексном лечении разрешается применение народных методов, но только по согласованию с лечащим врачом.
Лечение бурсита медикаментами направлено на применение нестероидных противовоспалительных препаратов в виде инъекций, таблеток, мазей для уменьшения воспалительного процесса, улучшения подвижности сустава, снятия отечности, ликвидации болевого синдрома. При тяжелой форме бурсита требуется терапия обезболивающими и гормональными лекарственными средствами. В период лечения важно укреплять иммунную систему, поэтом врач назначает прием поливитаминов. К эффективным препаратам относятся:
- Ибупрофен. НПВС, производное фенилпропионовой кислоты. В таблетках при бурсите назначают в дозировке по 200-800 мг по 3-4 раза\сутки в течение 7 дней. Наружно препарат применяют 2-3 недели подряд. Возможны негативные реакции организма в виде анорексии, тошноты, диареи, головных болей, нарушения зрения.
- Преднизолон. Кортикостероидный гормон, оказывающий выраженный противовоспалительный эффект. При хроническом течении бурсита назначают для выведения жидкости, улучшения кровообращения, снятия воспаления. Преднизолон в ампулах вводят в полость сустава в дозировке, назначенной индивидуально. Среди побочных эффектов может проявиться панкреатит, диспепсические явления, ухудшение зрения.
Для лучшего функционирования сустава врачами назначается лечебная гимнастика. Задача ЛФК – восстановление нормальной ходьбы, уменьшение мышечного спазма, укрепление мышц, улучшение самочувствия. Ортопед, назначая гимнастику, учитывает возраст пациента, вид и стадию бурсита, общее состояние организма больного. Нагрузка на сустав производится постепенно. Движения не должны вызывать болезненные ощущения. Пример упражнений для голеностопного сустава:
- сидя на стуле, выполняется сжимание/разжимание пальцев стоп;
- лежа на спине, ноги с согнутыми коленями подтягиваются к животу и возвращаются обратно;
- стоя, больная нога сгибается в колене и переносится вперед, фиксируясь в таком положении на несколько секунд.
Бурсит успешно лечится, если в комплексной терапии применяются народные средства. Существует множество старинных рецептов, которые помогают вернуть здоровье больным суставам. Среди них:
- Корень лопуха. Компрессы из отвара растения снимут отечность и воспаления. Для приготовления нужно 2 ст. л. измельченного корня залить 500 мл кипятка, довести до кипения, дать настояться. После отвар процеживают, смачивают марлю, накладывают на пораженный сустав. Компресс сверху утепляют, держат 2 часа. Курс лечения – 30 дней без перерыва.
- Каланхоэ. Свежие листья растения следует приложить к очагу поражения, сверху зафиксировать бинтом, укутать теплым шарфом. Когда листья под повязкой высохнут, их необходимо заменить на более свежие. Курс лечения – 1 неделя.
источник



