При лечении дерматологических патологий для повышения эффективности используют комплексную терапию, дополняя прием медикаментов физиотерапевтическими методами воздействия.
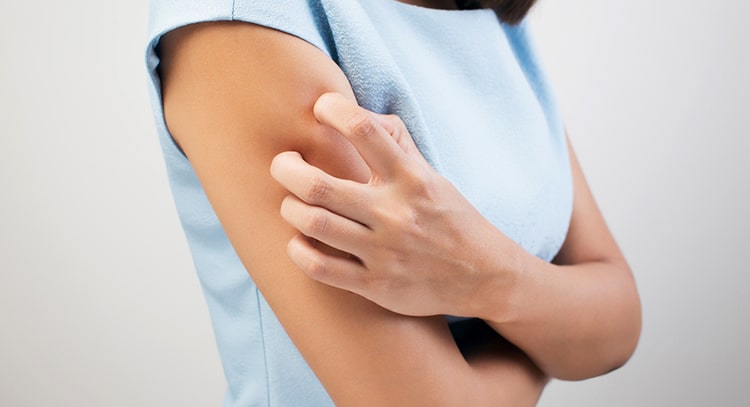
- При аллергических явлениях пациентов мучает выраженный зуд, который особенно трудно переносится детьми. Зуд вызывается раздражением кожных рецепторов вазоактивными веществами. Они вырабатываются как реакция организма на внедрение в него аллергена. Негативная реакция возникает также и при повышенной проницаемости сосудистой стенки. Длительный выраженный зуд вызывает развитие неврастенического синдрома.
Применение мазевых форм медицинских препаратов не всегда показывает достаточную эффективность. Однако вовлечение в лечебный процесс методов физического воздействия значительно облегчает самочувствие пациента.
- Для нейроаллергодерматозов свойственно появление различных элементов сыпи. При прогрессировании заболевания могут наблюдаться ангионевротические реакции.
- Экзема также имеет аллергическую природу и характеризуется поражением кожного покрова, выраженным зудом и склонностью к рецидивам. Подход к лечению аналогичен комплексу мероприятий, которые проводятся при аллергических высыпаниях.
- При рожистом воспалении физиотерапевтическое лечение назначается начиная с острой стадии заболевания в виде ультрафиолетового облучения, оказывающего бактерицидное действие. Следует помнить о том, что участок кожного покрова, однажды пораженный стрептококком, вызывающим рожистое воспаление, будет подвержен рецидиву заболевания за счет нарушения крово- и лимфообращения, изменения структуры дермы.
- При угревом высыпании происходит поражение сальных желез гнойно-воспалительного характера со склонностью к абсцедированию. После отхождения гнойной массы на кожном покрове остаются участки пигментации. Характерно длительное лечение и профилактика рецидивов патологии.
- Склеродермия характеризуется дегенеративными изменениями со стороны кожного покрова, суставов и внутренних органов. Существует ограниченная форма заболевания, выражающаяся преимущественно поражением кожного покрова и суставов. При данном виде патологического процесса обосновано физиотерапевтическое лечение, которое способно удлинять ремиссию и стабилизировать состояние пациента на длительное время.
- Псориаз – наследственно обусловленное иммунозависимое заболевание кожного покрова. При псориазе физиотерапевтическое лечение начинается после прекращения появления новых высыпаний. Следует знать о том, что подходы к лечению должны разниться, поскольку летняя и зимняя формы данной патологии различны.
- Витилиго – наследственное заболевание, обусловленное отсутствием пигмента на открытых частях тела. Применение лазеротерапии и ультрафиолетового облучения оказывают репигментирующее действие, но видимый результат будет заметен не ранее, чем через 6 месяцев от начала лечения.
- Герпес простой – вирусное заболевание. Патология интересна тем, что современные методы лечения не способны удалить полностью вирус из клеток, а только останавливают его размножение. Следовательно, заболевание является рецидивирующим. Герпес проявляется на различных участках слизистой оболочки и кожного покрова.
- Микоз и другие грибковые патологии поражают кожный покров, области роста волос, ногтевые пластинки, слизистые оболочки. Наиболее эффективно лечение на ранних сроках заболевания.
Помимо перечисленных выше, показаниями к физиолечению являются следующие заболевания кожного покрова:
Физические методы лечения оказывают седативное действие, улучшают реологические свойства крови, корригируют работу иммунной и эндокринной систем, снижают проницаемость сосудистой стенки, купируют воспаление, снижают кожный зуд, то есть облегчают состояние пациента. Помимо этого, физиотерапевтические методики стимулируют процессы репарации и регенерации тканей, увеличивают продукцию эндогенного коллагена, оказывают тренирующее действие на мышечный аппарат.
При заболеваниях кожи пациенту могут быть назначены различные виды физиолечения как общего, так и местного действия.
Для нормализации психоэмоционального состояния пациента и компенсации неврастенического синдрома назначаются седативные методы лечения, к которым относятся:
- Электросонтерапия – применение импульсных токов прямоугольной формы путем наложения электродов на голову.
- Общая франклинизация – воздействие электрическим полем на организм путем прохождения через его тело тока высокой напряженности. Электростатический душ, как по-другому называется эта процедура, вызывает генерирование в организме слабого постоянного тока, оказывающего седативное и противозудное действие путем снижения нервной возбудимости.
Для снижения патологической активности парасимпатической нервной системы применяется воздействие на паравертебральные ганглии с помощью:
- амплипульстерапии;
- ЭП УВЧ;
- индуктотермии;
- ультрафонофореза гидрокортизона, преднизолона.
Транскраниальная электростимуляция – центральная электроанальгезия. Данный вид воздействия обладает обезболивающим действием, нормализирует гемодинамику, ускоряет процессы регенерации тканей.
Для стимуляции гормональной функции надпочечников и выработки глюкокортикоидов назначают ЭП УВЧ на область надпочечников или опосредованно по транскраниальной методике. Под действием электрического поля ультравысокой частоты происходит стимуляция гормонпродуцирующей функции гипофиза. Это влечет за собой стимуляцию надпочечников с выбросом в кровоток глюкокортикоидов и снижение аутоиммунного ответа организма, а также подавление аллергических реакций.
Высокоинтенсивная импульсная магнитотерапия (ВИМТ) оказывает стимулирующее действие за счет возникновения в тканях электрических токов. При воздействии на паравертебральные области позвоночника ВИМТ достигается общий эффект, выражающийся в противовоспалительном действии. Процедура также снижает остроту иммунного ответа.
Низкочастотная магнитотерапия оказывает обезболивающее действие, улучшает кровообращение, снижает вязкость крови, релаксирует, ускоряет рассасывание экссудата. Помимо этого, применение низкочастотной магнитотерапии определенных параметров по общей методике способно стимулировать иммунитет.
Для стимуляции и нормализации работы иммунной системы назначается лазеротерапия в инфракрасном спектре на область вилочковой железы.
Разработаны методики транскутанного облучения крови видимым светом красного спектра. Лечебным эффектом является улучшение реологических свойств крови и снижение ее вязкости.
Ультрафиолетовое облучение по общей методике в длинноволновом спектре оказывает благотворное действие на общее состояние пациента, бактерицидный эффект стимулирует активацию защитных механизмов организма.
Ванны – пенистые водные процедуры снимают зуд, смягчают кожный покров и нормализуют психоэмоциональное состояние пациента.
- Радоновые ванны оказывают выраженное анальгезирующее, седативное действие, стимулируют процессы регенерации тканей, улучшают их трофику, а также ускоряют работу надпочечников.
- Сульфидные ванны обладают выраженным обезболивающим, противовоспалительным, трофикостимулирующим действием.
- Дегтярные ванны активируют микроциркуляцию в области воспаления.
- Щелочные ванны обладают размягчающим действием и назначаются при псориазе.
Общая криотерапия стимулирует кровообращение и улучшает трофику тканей, перераспределяет кровообращение от центра к периферии, оказывает антидепрессивное, противовоспалительное, миорелаксирующее, десенсибилизирующее и иммуномодулирующее действия.
Гипобарическая гипокситерапия оказывает антигипоксическое действие на воспаленные ткани, стимулирует развитие в организме адаптивных реакций. Помимо этого, гипокситерапия вызывает обновление красного ростка крови и гибель старых эритроцитов.
Для снижения воспалительных реакций и зуда, улучшения кровоснабжения, выведения медиаторов воспаления, снижения возбуждения кожных рецепторов используют местные методики:
- дарсонвализация и ультратонтерапия;
- парафиновые аппликации;
- гальванизация;
- электрофорез с антигистаминными препаратами;
- локальная магнитотерапия;
- локальная криотерапия;
- ультрафиолетовое облучение области воспаления;
- лазеротерапия на области кожного дефекта.
Выбор определенного лечащего фактора зависит от многих параметров. В большинстве случаев для оптимального воздействия на организм назначается комбинация из двух-трех лечебных процедур, одна из которых оказывает общее воздействие, а другие – местное. Необходимо помнить о том, что врач, назначая лечение, руководствуется прежде всего необходимостью и потребностью, возникшей в связи с заболеванием пациента.
Отдельно хотелось бы коснуться эстетической физиотерапии или косметологии.
Физические факторы эффективно используются при:
- возрастной дистрофии кожи лица;
- целлюлите;
- алопеции;
- наличии рубцов.
Для физиотерапии существуют как общие противопоказания, так и частные, которые относятся к определенному виду воздействия.
К общим противопоказаниям относятся:
- наличие новообразований в области воздействия;
- острые заболевания, декомпенсация хронических патологий;
- общее тяжелое состояние пациента;
- лихорадка;
- туберкулез в острой стадии;
- психические заболевания;
- буллезные дерматозы;
- кожная порфирия;
- системная красная волчанка.
- Для криотерапии – синдром Рейно.
- Для гипобарической гипоксии – патологии лор-органов.
- Для ультрафиолетового облучения – летняя форма псориаза.
Итак, в дерматологии физиотерапия применяется очень широко. Многие заболевания получается победить, только если в комплексное лечение включен физический фактор. Практика показывает, что при использовании этих процедур пораженный кожный покров восстанавливается быстрее, а срок ремиссии удлиняется.
источник
Последнее обновление: 08.06.2018
Кожный зуд – это неприятное ощущение, возникающее на поверхности кожи, которое вызывает непреодолимое желание почесаться. Но чем больше мы чешем пораженное место, тем сильнее становятся неприятные ощущения.
Зуд кожи возникает при раздражении нервных окончаний, которые, в свою очередь, передают информацию в мозг. Причины такой реакции могут быть как внешними, так и внутренними. При некоторых заболеваниях вслед за зудом кожи появляется заметное внешнее раздражение: волдыри, язвочки, шелушение.

Существует достаточно много разноплановых причин возникновения кожного зуда.
- Механические – когда на кожу воздействует какое-то вещество или предмет. Например, агрессивные кислоты, щелочи. Проблема может быть вызвана укусами насекомых или контактами с некоторыми растениями. Иногда кожа чешется после ожогов и обморожений. Также зудящее ощущение может возникать уже на этапе заживления различных ран.
- Психологические. Часто зуд кожи может быть вызван стрессами и нервными расстройствами.
- Несоблюдение норм гигиены.
- Кожные заболевания: различные виды дерматитов, экзема, лишай и другие.
- Аллергическая реакция.
- Заболевания крови и внутренних органов (например, лейкоз и цирроз).
- Вирусные заболевания (ветряная оспа, корь).
Очевидно, что иногда зуд является симптомом кожной болезни или болезни внутренних органов, а иногда является самостоятельным заболеванием со своими внешними проявлениями.

К сожалению, врачи часто не обращают внимания на кожный зуд – сам по себе он не опасен для жизни больного. При этом зуд появляется раньше других признаков многих заболеваний и является самым мучительным из всех симптомов. Постоянные зудящие ощущения не дают спокойно спать, приводят к нервным расстройствам.
Кожный зуд сопровождается различными симптомами в зависимости от характера заболевания: рассмотрим кожные и не кожные болезни.
- Аллергический контактный дерматит сопровождается появлением сыпи с четкой границей, в зоне воспаления формируются везикулы – пузырьки с жидкостью. Кожный зуд локальный – именно в местах поражения.
- Атопический дерматит сопровождается локализованной зудящей сыпью на лице, на сгибах локтевых и коленных суставов. После расчесывания проблема только усиливается.
- Педикулез можно диагностировать по кожному зуду в области затылка – его волосистой части.
- При чесотке пациент испытывает сильнейшее зудящее ощущение на руках, в области подмышек и гениталий. Появляется сыпь с яркими бляшками и чешуйками на поверхности кожи.
- Псориаз характеризуется чешуйчатыми бляшками, располагающимися на конечностях, на голове. Болезнь сопровождается непрекращающимся кожным зудом.
- Холестаз (задержка желчи в желчевыводящих путях) сопровождается сильным зудом на руках и на участках тела, которые подвержены трению, давлению (подмышками, под коленными впадинами).
- Почечная недостаточность выражается в виде приступов чесотки по всему телу, особенно в летний период.
- ВИЧ-инфекция проявляется зудом кожных покровов с появлением вторичных заболеваний – экземы, себореи.
- Лимфома Ходжкина при отсутствии других явных симптомов всегда сопровождается зудом по всему телу.
Универсальный (генерализованный) – по всему телу. Является как симптомом некоторых заболеваний и проявлением аллергий, так и самостоятельной болезнью – известно 3 подвида:
- Старческий – в основном возникает у мужчин старше 60 лет. Проявляется в форме приступов, чаще во время сна.
- Сезонный – обострения приходятся на определенные периоды (весна – время аллергий, лето – когда тело из-за повышенного потоотделения может чесаться).
- Высотный – приступы начинаются на высоте свыше 10 000 метров из-за изменения давления (например, при авиаперелетах).
Локальный (ограниченный) кожный зуд – появляется в определенных областях, например, в области половых органов, на голове, в зонах локтевых и коленных сгибов.

Обязательно стоит обратиться к врачу, если вы заметили у себя следующие симптомы:
- Экскориации (расчесанные линейные или точечные ссадины).
- Корочки от болячек непонятного происхождения.
- Приступы чесотки вечерами и особенно ночью.
- Нервные состояния, сопровождающиеся почесыванием.
- Отточенные ногти с полированной поверхностью.
Для диагностики может потребоваться комплексное обследование: чтобы определить причину зуда, необходимо сдать ряд анализов и посетить аллерголога, дерматолога, невролога, эндокринолога, гинеколога.
После чего будет назначено лечение.
Лечение кожного зуда начинается с устранения его возбудителя. После определения причины врач назначит необходимую терапию.
Впрочем, само раздражение кожи не так безобидно, как кажется. Сильный зуд кожи становится причиной серьезных нервных расстройств, если вы постоянно думаете о том, как почесаться, или не можете из-за этого спать.
Также постоянный кожный зуд провоцирует появление расчесов, в которые может попасть инфекция. Для снятия зудящего ощущения наравне с лечением основного заболевания следует уделить внимание пораженным участкам эпидермиса.
Требуется комплексный подход:
- Коррекция меню – необходимо исключить из рациона продукты, которые могут вызывать аллергии: цитрусовые, маринады, острая пища, шоколад, спиртные напитки.
- Прием успокоительных препаратов – кожный зуд часто сопровождается невротическими состояниями, поэтому врач должен назначить седативные лекарства.
- Физиотерапия – при зуде кожных покровов хорошо зарекомендовали себя грязевые обертывания, серные ванные. Такие процедуры позволяют в первую очередь снять раздражение, покраснения кожи, т.е. наружные проявления болезни, а также оказывают общеукрепляющее и дезинтоксикационное действие.
- Соблюдение гигиены – важно следить за состоянием кожных покровов в зонах кожного зуда. Если случай запущенный, на коже присутствуют следы расчесов, необходимо обезопасить себя от попадания в ранки инфекции: иногда целесообразно носить стерильную повязку.
Параллельно с приемом лекарственных средств используются средства для местного лечения зуда, которые особенно эффективны при локальных поражениях кожи.
Современные мази представляют собой антигистаминные средства с противозудным действием. При сильном обострении можно выполнять компрессы с разведенными составами, снимающими зуд (например, салициловая 2%-ная настойка, карболовая кислота).

Хорошо в борьбе с болезнью зарекомендовали себя средства из серии «Ла-Кри». Лечебная косметика «Ла-Кри» обеспечивает комплексный подход к успокоению кожного зуда и снятию раздражения от расчесов. Экстракты солодки, череды, фиалки и бисаболол борются с зудом кожи и воспалением. А пантенол и масло авокадо смягчают эпидермис и стимулируют его восстановление.
В качестве дополнения к основному лечению и увеличению его эффективности можно сочетать терапевтические методы с домашними способами. Ослабить зудящее ощущение позволят следующие действия:
- Примите прохладный душ и сделайте компресс: на поврежденную кожу можно наложить марлю, смоченную обычной прохладной водой.
- Протрите зудящую кожу лосьоном с камфорой и метолом – они обладают успокаивающим и охлаждающим действием.
- Постарайтесь избегать физических нагрузок, не подвергайте кожу лишний раз травмированию, натиранию одеждой.
Существуют народные средства, которые помогут уменьшить кожный зуд.
- Настой череды. Заварить 2 ст. ложки травы на 1 л воды. Полученным раствором протирать зудящую кожу.
- Спиртовые настойки с травами, например, с мелиссой или крапивой. Травы нужно залить спиртом в соотношении 1 к 10, настоять 2 недели и протирать кожу смоченным в растворе ватным тампоном.
- Овсяные хлопья. Развести до состояния густой кашицы и прикладывать локально или принять ванную с размоченными овсяными хлопьями – эффективно при генерализованном зуде.
- Масла. Миндальное или простое растительное масло хорошо смягчают сухую зудящую кожу, снижают ее чувствительность, питают и восстанавливают поврежденный кожный покров.
Помните, что в любом случае важно как можно быстрее приступить к лечению. Не дожидайтесь ухудшения – обратитесь к врачу сразу, как заметили у себя первые признаки возможного заболевания.
источник
Светолечение – лечение с помощью светового излучения солнца и искусственных источников света, которое состоит из инфракрасного, видимого и уф.
Уф лучи – усиление обмена веществ, обогащение организмом витамина Д, повышение иммунобиологических реакций. Рекомендуется больным хронической экземой, почесухой, нейродермитом, вульгарными угрями, фурункулезом. Противопоказана : при красной волчанке и фотодерматитах.
РUVA терапия (фотохимиотерапия) – при тяжелых формах многих дерматозов используют сочетанное действие фотосенсибилизаторов и длинноволновых уф лучей.
Парафинотерапия – при инфильтративных стадиях экземы, склеродермии, при гнездной плешивости
Электрофорез – рефлекторное воздействие на экстеро и интерорецепторы. С помощью электрофореза в кожу вводят в ионизированном состоянии различные лек ср-ва. Ср-ва образует депо в коже, у которого медленно всасываются и оказывают более длительный эффект. Используют 0,5% раствор новокаина, 2% раствор витамина в1, аб,1%ихтиола.
Диатермия –применение токов высокой частоты для глубоких прогреваний. Улучшение кровообращения и питание тканей, повышению обмена вещест. Показана при хронических язвах конечностей, при варикозном симптомокомплексе при круговидном и преждевременном выпадении волос.
Электрическое поле ультравысокой частоты (УВЧ) –вызывает процесс теплообразования, для глубоких прогреваний. Противовоспалительное действие. Применяют при воспалительных процессах: фурункулах, карбункулах, гидраденитах. Противопоказания: ГБ.
Ультразвук. С целью разрешения воспалительных инфильтратов, уменьшения зуда, при трофических поражениях кожи. На ограниченных участках кожи проводят. Процедуру назначают через 1-2 дня на курс 10-15 сеансов.
Электростимуляция –применения различных импульсных токов низкой частоты для восстановления трофики органов и тканей. При склеродермии, дерматомиозите. Улучшается кровоснабжение кожи и мышц.
Дарсонвализация – применение импульсного переменного тока высокой частоты, высокого напряжения и малой силы. Повышает тонус сосудов, улучшает микроциркуляцию, усиливает процессы регенерации, болеутоляющее, противовоспалительное, противозудное, бактериостатическое и бактерицидное действие. Показания: алопеция, угревая болезнь,красный плоский лишай.
Криотерапия –при лечении холодом, проводится снегом угольной кислоты, жидким азотом, хлорэтилом. Показания: угревая болезнь, гнёзднаяаллопеция, бородавки, сосудистые невусы. Лазеротерапияиспользование лазерного излучения. Удаление бородавок, доброкачественных новообразований кожи. Рефлексотерапия – воздействие на биологически активные точки (электро, фоно, лазеро, иглорефлексотерапия)
Санитарно-курортное лечениеНаиболее показанными при кожных заболеваниях являются курорты Пятигорск- Сочи-Мацеста, Горячий ключ, Майкоп, Анапа, Геленджик.
Курортолечение включает: -аэротерапия (воздушные ванны)-гелиотерапия
-талассотерапия(морские купания, минеральные воды для ванн: сульфидные, азотные) -пелоидотерапия(грязелечение) Грязевые аппликации торфа. Нафтолановая нефть (псориаз, нейродермит)Фитотерапия с лечебными и косметическими целями. Из растений приготавливают соки, настои, отвары и добавляют их в различные лекарственный формы. Использую кору дуба, зверобой, алоэ, облепиху.
Примочка, влажно-высыхающая повязка, присыпка
1)правильный выбор лекарственной формы, т.к. она воздействует на кожу физически и обеспечивает проведения фарм средства на ту или иную глубину.
2)Выбор лек формы определяется:
А)выраженностью воспалительного процесса в коже и необходимой глубиной воздействия. Чем активнее воспаление, тем более щадящей должна быть наружная терапия
Б)распространенность пат процесса
В) локализацией поражения (гладкая кожа, складки, участки с утолщенным роговым слоем)
Г) наличие сопутсвующих заболеваний (облитерирующие заболевания сосудов конечностей, бронхиты, поражение почек)
3) Лек форма и входящие в нее фарм препараты должны действовать однонаправленно, дополняя друг друга
4)Число ингредиентов, вводимых в лек форму, должно быть минимальным.
5)Необходима строгая индивидуализация терапии и постоянное наблюдение за динамикой пат процесса с целью своевременной заменой лек формы
6)Необходимо соблюдать последовательность в назначении лек форм: от поверхностно действующих к оказывающим влияние на более глубокие слои кожи.
Мд-вследствии испарения воды примочки резко охлаждают кожу и вызывают сужение сосудов, что вызывает уменьшение воспалительных явлений.
Показания: при островоспалительных поражениях кожи, характеризующейся активной гиперемией, отеком, мокнутием.
Марлю, смоченную холодным раствором, накладывают на очаги. Для достижения охлаждающего эффекта ее смачивают каждые 5-10 мин и держат в течении 1-1,5 часов 3-4раза в день.
Действие охлаждающее, сосудосуживающее, дубильное, вяжущее, противовоспалительное, противозудное, дезинфицирующее.
1)при хроническом воспалении кожи, ее сухости, шелушении 2)при сопутствующих заболеваниях: нефрите, пневмонии, бронхите.
Для примочек применяют такие растворы как : борная кислота 2%, перманганат калия, резорцин, реванол.
Влажно-высыхающая повязка –сложенная в 4-6 слоев марля, смоченная в растворе, накладывается на пораженный участок кожи, покрывается тонким слоем гигроскопической ваты и прибинтовывается. Смена повязки через 3-4 часа, по мере высыхания. Медленно испаряющая жидкость вызывает охлаждения кожи , способствует уменьшению воспаления: действует как примочка но менее активно.
При острых воспалительных процессах (дерматитах, экземах), при противопоказаниях охлаждающих примочек, при подострых воспалительных явлениях, сопровождающихся мокнутием. Противопоказания: СУХАЯ КОЖА!
Присыпка –(пудра) смесь двух или больше порошкообразных веществ минурального (окись цинка, тальк, белая глина) или растительного (крахмал) происхождения.
Минеральные присыпки не разлагаются и являются средой, неблагоприятной для развития микробов, а растительные – легко разлагаются, хорошая почва для развития микробов.
По показаниям добавляется порошок салициловой или борной кислоты, уротропин, дерматол.
Обладают подсушивающим и охлаждающим действием, абсорбируют жир и пот, предохраняют от трения соприкасающиеся кожные поверхности, уменьшают неприятные субъективные ощущения (зуд, жжения). Присыпки наносят на кожу ватным тампоном, ровным тонким слоем.
При остро- и подостровоспалительных процессах, сопровождающихся гиперемией и отеком без явления мокнутия. При эритемах различного происхождения, дерматитах, повышенном сало и потоотделении, при локализации процессах в складках.
Противопоказания (при минеральных) – мокнутие, гнойничковые высыпания, хронические воспалительные процессы кожи, сопровождающиеся сухостью, шелушением, и трещинами.
Поперечные профили набережных и береговой полосы: На городских территориях берегоукрепление проектируют с учетом технических и экономических требований, но особое значение придают эстетическим.
Организация стока поверхностных вод: Наибольшее количество влаги на земном шаре испаряется с поверхности морей и океанов (88‰).
источник
Псориаз-это заболевание кожи, которое сопровождается шелушением кожного покрова и зудом. В привычной жизни это мешает людям, как физически, так и психологически. Поэтому многие люди, больные псориазом тратят много времени на то, чтобы избавиться от данной проблемы. В данной статье мы подробно рассмотрим почему же появляется зуд при псориазе, какие симптомы имеет и при помощи каких средств и методов можно от него избавиться.
На начальной стадии данного заболевания, у человека появляется на кожном покрове сыпь, со временем она начинает шелушиться, в результате образуются бляшки разного размера. Эти бляшки начинают распространяться по всем частям человеческого тела, сначала люди чувствуют в местах бляшек покалывание, а потом это перерастает в нестерпимый зуд.
Зачастую зуд у больных псориазом людей появляется по следующим причинам:
- На кожном покрове человека сформировалось большое количество радикалов, которые отсутствуют у здоровых людей.
- В эпидермисе развивается отек сосочкового слоя, а под негативным воздействием окружающей среды возникает зуд.
- В кожном покрове нарушена работа обменных процессов, все это приводит к появлению сыпи, шелушения и появляется зуд.
Зуд при псориазе может появиться по следующим причинам, а именно:
- Интоксикация организма.
- Проблемы с печенью.
- Нарушеная работа обменных веществ.
- Инфекционные и воспалительные процессы на коже.
- Заболевания нервной системы.
- Самолечение лечебными препаратами.
- Аллергия.
- Отсутствие правильного лечения псориаза.
- Смена климата.
- Заболевание пищеварительной системы.
- Воздействие химических и токсичных веществ на организм человека.
Зуд при псориазе появляется сразу после того, как на теле появятся первые высыпания, которые и являются начальным этапом в развитии воспалительного процесса на кожном покрове. При этом бляшки появляются на локтях, коленях, пальцах верхних и нижних конечностей, а так же на лице, голове и паховой области.
Появление зуда зависит от стадии развития заболевания:
- При обострении псориаза, больной ощущает максимально интенсивный зуд, а все потому что на теле в этот период появляются высыпания и образуются бляшки.
- Легкое покалывание появляется только когда новые высыпания прекращают появлятся, а старые бляшки уменьшаются в размере.
- В момент регресса, как правило зуд практически не беспокоит человека, а все неприятные ощущения исчезают.
Убрать сильный зуд при псориазе, можно лишь в том случае если использовать комплексное лечение и придерживаться всех рекомендаций врача. А так же рекомендуется принять меры и направить все свои силы на наступление ремиссии, тогда зуд и другие неприятные ощущения отступят. Итак, рассмотрим более подробно какие лекарственные средства помогут избавиться от зуда.
При псориазе врач рекомендует принимать следующие средства:
- Салициловая мазь. Способствует снятию воспаления, имеет антисептическое действие, отлично заживляет поврежденные участки кожи, препятствует появлению жжения и зуда.
- Кальципотриол. Особенностью данной мази является то, что в ее составе содержится витамин Д. Средство оказывает положительное влияние на кожу, уменьшает площадь пораженных участков кожного покрова, предотвращает развитие зуда.
- Цинковая мазь. При регулярном использовании мази, можно избавиться от шелушения, раздражения и зуда. А все благодаря тому, что средство обладает антисептическим, противовоспалительным и подсушивающим эффектом.
- Берестин. В состав данного средства входит березовый деготь, который нормализует кровоснабжение кожи, ускоряя тем самым процесс регенерации.
- Нафталинавая мазь. Обладает обезболивающим и противозудным эффектом. Средство не рекомендуется использовать в момент обострения псориаза, иначе это может привести к осложнению.
- Карталин. Снимает воспаление и зуд, а так же нормализует метаболизм в клетках кожи.
- Лекарственные препараты, в состав которых входят гормоны. Лечение данными препаратами нужно только по назначению врача, иначе это может привести к другим более серьезным проблемам, например, дистрофические процессы в эпидермисе или проблемы с внутренними органами.
- Антигистаминные средства. Предотвращают развитие аллергии, что способствует избежать зуда и его усугубление.
Чтобы избавиться от зуда и высыпаний, лечащий врач назначает физиотерапию. Основой физиотерапии являются ультрафиолетовые лучи, которые оказываю положительное воздействие на пораженные участки кожи. А происходит это за счет ультрафиолетового излучения волнами, имеющими разную длину. Специалисты назначают как единичные процедуры, так и курсовые, все зависит от стадии заболевания псориаза.
Однако, наибольшей эффективностью при лечении данного заболевания, является ПУВА-терапия. Нередко для физиопроцедур при псориазе используют ультразвук, жидкий азот или магнитное излучение.
Для избавления от жжения и зуда при псориазе, некоторые люди используют народные средства. Рассмотрим наиболее популярные и эффективные средства:
- Растительные масла. Используют для устранения зуда при псориазе путем обрабатывания пораженных участков. Вместо данного средства, разрешено использовать кокосовое, оливковое или миндальное масло. Для избавления от зуда, масло необходимо подогреть до температуры человеческого тела, нанести на кожу, продержать на протяжении нескольких часов, а потом смыть в проточной воде.
- Кора дуба. Перед применением нужно приготовить настой, а для этого нужно 2 ст. л. измельченной коры дуба залить 210 мл. кипятка, настаивать на протяжении получаса, процедить и добавить 100 мл. глицерина. После этого, данным настоем необходимо обрабатывать участки с высыпаниями 2-3 раза в день.
- Настойка мелиссы. Для приготовления настоя из мелиссы потребуется 2 ст. л. растительного экстракта, которые необходимо залить 210 мл. кипятка и настаивать на протяжении 10-20 минут. Применять мелиссовую настойку нужно внутрь, выпивая полученный объем за 2-3 приема в сутки.
Для того, чтобы предотвратить появление зуда при псориазе, рекомендуется соблюдать следующие меры профилактики:
- Создать определенные бытовые условия, при которых человек, страдающий от псориаза сможет отдохнуть и набраться сил.
- Использовать одежду и обувь, изготовленную из натуральных материалов, одеваться по погоде.
- Обеспечить себе спокойное окружение, избегать стрессовых ситуаций и нервного напряжения.
Для того, чтобы избежать развитие рецидивов заболевания и облегчить свое состояние при псориазе, нужно внимательно относится к своему здоровье и выполнять все рекомендации врача. А при появлении первых симптомов, нужно незамедлительно обратиться к специалисту за консультацией и лечением и тогда, вполне можно избежать возможных последствий.
Предлагаем к просмотру видео на тему «Зуд при псориазе: лечение, чем снять и как избавиться?»:
источник
Физиотерапия представляет собой лечение заболеваний кожи при помощи природных, физических факторов.
Это воздействие на пораженные участки кожи при помощи электромагнитного поля, света, инфракрасных и ультрафиолетовых лучей, тепла, холода и иных физических явлений.
В современной медицине широко используется и иглорефлексотерапия, причем этот метод признается как вспомогательный при лечении кожных заболеваний, связанных со стрессом – язв, экзем, псориазов.
В целом, физиотерапевтические процедуры назначаются и проводятся врачами и являются официально признанными способами лечения заболеваний.
Физиотерапия заболеваний кожи подбирается индивидуально. Некоторые методики могут быть использованы и при остром течении болезни, болях, зуде кожных покровов.
Прежде всего, стоит выделить воздействие токами высокой частоты – дарсонвализацию. Эта процедура способна снимать зуд и боль за счет улучшения кровообращения, качественного снабжения кожи микроэлементами.
Дарсонвализацию назначают детям старшего возраста, с 11 лет. Противопоказание – процедуры переменным током в области темени, волосистой части головы. В целом же, метод применяется не только при дерматозах, но и для заживления ран.
Недавно запатентована методика лечения акне при помощи дарсонвалей. В отличие от пластин электрофореза, воздействие «стеклянными» электродами может проводиться и в области кожи лица.
Гальванизация и электрофорез также представляют собой методики усиления кровообращения. Они применяются для местного обезболивания.
Однако воздействие гальваническими токами не рекомендуется проводить на открытых ранах, что исключает терапию экзем и язв.
Детям гальванизация и электрофорез проводятся не дольше 20 минут, тогда как воздействие на организм взрослого человека может быть увеличено о получаса.
При экземах и нейродермитах назначается так называемый электросон – воздействие электрического поля, которое вызывает процессы торможения в коре головного мозга. Процедура позволяет уменьшить симптомы заболевания за счет общего успокоительного эффекта.
Подтверждена эффективность «электросна» относительно улучшения обмена веществ при псориазе.
При воспалениях кожных покровов применяются микроволновая терапия и УВЧ. Оба метода способны блокировать размножение болезнетворных бактерий. Однако их применяют только при отсутствии нарушений со стороны ЦНС. Микроволнами сегодня также лечат акне.
Впрочем, в лечении акне и воспалений кожи в современной медицине применяется и ультразвуковая вибротерапия. Этот метод способен улучшить клеточный обмен, блокировать размножение болезнетворных микробов и восстановить микроциркуляцию в тканях.
Совместимость методов физиотерапии
Физиотерапевтические методы лечения заболеваний кожи могут быть несовместимы между собой. Некоторые пациенты думают, что главный принцип лечения «чем больше, тем лучше». А в иных случаях не исключено, что вам назначат исключающие процедуры просто из-за «финансового вопроса». Поэтому данная информация крайне важна.
Прежде всего, нельзя совмещать в рамках одного курса физиотерапии (21 день) гальванизацию и электрофорез, и такие методы лечения заболеваний кожи, как дарсонвализация, УВЧ. Это может привести к раздражению кожи и вызывать реакции, похожие на аллергические, а в отдельных случаях привести и к микротравмам сосудов.
Вообще, применение дарсонвализации исключает все «электрические» и ультразвуковые процедуры в этой же области.
Аналогично и со светотерапией, кроме облучения ультрафиолетовыми лампами.
УВЧ высокой интенсивности воздействия снижает эффект от радоновый и сульфидных (серных) ванн.
Некоторые медицинские источники придерживаются позиции, что гидротерапия и электротерапия должны проводиться с интервалом в как минимум 30 дней.
Сегодня вы можете совместить отдых, удовольствие и лечение кожных заболеваний. Медики давно заметили, что даже такие сложные проблемы как псориаз и экзема отступают перед качественным санаторно-курортным лечением.
Преимущество такого способа исцеления и реабилитации – отсутствие побочных эффектов. Если лекарства при дерматозах не только системно влияют на само заболевание, но и затрагивают почки, печень, ЖКТ, то санаторные процедуры имеют исключительно позитивный и общеукрепляющий эффект. В отношении здоровья ребенка это особенно важно
Прежде всего, не стоит смешивать санаторно-курортное лечение кожных заболеваний с таким распространенным в наши дни понятием как СПА-отдых. И в первом, и во втором случае вы получите качественный отдых и процедуры, например, ванны.
Однако только в настоящем санатории профессиональные доктора ставят перед собой цель излечить болезнь. В СПА основная задача совершенно другая – расслабление, успокоение нервной системы, эстетика. Эти составляющие имеют мощный общеукрепляющий эффект, но они не лечат кожные заболевания.
Процедуры в санаториях
Среди санаторных процедур для лечения кожных заболеваний наиболее популярны сульфидные ванны. Это проверенный временем способ, по некоторым данным, он применялся уже в Древнем Египте.
Серные или сульфидные ванны применяются при заболеваниях различной природы: экземе, псориазе, аллергических дерматозах. Их назначает врач, исходя из динамики развития заболевания.
Детям применять сульфидные ванны можно с 5-6 лет. В любом случае, до 10-12 лет большинство здравниц настоятельно рекомендуют делать ванны под контролем взрослых. Так что в некоторых случаях целесообразно приобрести две путевки.
Полезные свойства серы используются и в процессе терапии лечебной грязью. Грязевые обертывания и примочки применяются даже если болезнь вступила в активную стадию. Эти процедуры не имеют противопоказаний по заболеваниям сердца и почек.
Радоновые ванны имеют не такой широкий спектр действия, как серные. Их обычно назначают при аллергических заболеваниях кожи, которые протекают на фоне сниженного иммунитета и отклонений в развитии костно-мышечной системы.
Радоновые ванны облегчают зуд и дезинфицируют, а еще они благотворно сказываются на состоянии нервной системы, поэтому показаны и при повышенной возбудимости.
В санаторно-курортном лечении дерматозов применяется талассотерапия или лечение морской водой и морскими водорослями. Этот способ — широкого спектра эффективности, особенно хорошо он работает в сочетании с солнечными ваннами, благотворным воздействием приморского климата.
В нелегком деле выбора места расположения санатория для лечения стоит прислушаться к мнению лечащего врача. Вы должны понимать, что туроператоры часто продают «общую картинку»: например, приморский санаторий в Мацесте с отличными условиями, талассотерапией заболеваний кожи и серными ваннами.
Однако местный климат – это, прежде всего, высокая солнечная активность. Она может оказать неблагоприятное воздействие на состояние кожи. Поэтому стоит выбрать не мацестинский курорт, а санаторий с аналогичными ваннами к примеру в Самарской области. Так что ориентиром должно быть мнение медика.
Успех санаторно-курортного лечения кожных заболеваний во многом зависит от общей атмосферы комфорта, благополучия. Поэтому так популярны семейные путевки – ребенок не должен чувствовать себя одиноким в незнакомом месте.
И естественно, сезон отдыха стоит планировать совместно с врачом, чтобы усилить позитивное воздействие природных сил, ведь весной, осенью, зимой и летом климатотерапия и гелиотерапия могут проводиться совершенно по-разному.
Летом можно совместить санаторное лечение кожных заболеваний с общеукрепляющими процедурами на море, весной и осенью – с прогулками по пересеченной местности, обладающими кардио-укрепляющими свойствами.
источник
Реабилитация — кожный синдром. Немедикаментозная терапия — физиотерапевтические воздействия при дисалгических дермопатиях
При дисалгических дермопатиях наряду со сниженной и повышенной чувствительностью, отмечается извращенная ее форма в виде зуда, о чем свидетельствуют жалобы больных (зудящие дерматозы). Как основной субъективный симптом кожный зуд наблюдается при многих заболеваниях кожи, в частности нейродермите, почесухе, экземе, крапивнице, красном плоском лишае и др. Упорный зуд кожи может быть связан с неопластическими процессами (начальные стадии грибовидного микоза, ретикулеза, лейкозов и т. д.), при которых физиотерапия противопоказана.
При отсутствии характерных для определенного кожного заболевания высыпаний следует исключить диабет, заболевания печени, пищеварительного тракта, почек, глистные инвазии, повышенную чувствительность к лекарственным препаратам.
Локальный зуд заднепроходной области и половых органов может быть обусловлен венозным застоем (геморрой), воспалительными процессами половых органов. Старческий (сенильный) зуд связан с нарушением обменных процессов в коже и климактерическими изменениями нейроэндокринной системы. В каждом конкретном случае решающее значение имеет выявление возможной причины зуда и проведение соответствующего этиопатогенетического лечения. Физиотерапию используют преимущественно как симптоматическое дополнительное лечение. Некоторые физические факторы обладают противозудным эффектом (дарсонвализация, магнитное поле пайлер-свет и лазерное облучение).
При генерализованном (распространенном) зуде с выраженным неврастеническим синдромом и нарушением сна рекомендуются следующие методы физиотерапевтических воздействий. Электросон применяют по стандартной методике. Интраназальный электрофорез (по Кассилю — Гращенкову) проводят с 1% раствором димедрола, 5% раствором кальция хлорида, 2,5-5% раствором тиамина хлорида. Эффективна общая гальванизация по Вермелю, электрофорез 2% раствора магния, 2% раствора брома на рефлексогенные зоны по общепринятым методикам. Необходимо исключить повышенную чувствительность к лекарственным препаратам (профессиональным спортсменам препараты необходимо назначать согласно положению о допинговом контроле). При ультразвукотерапии озвучивают паравертебральные зоны. Режим импульсный (3-5 мс), методика лабильная, интенсивность 0,1-0,6 Вт/см2. Экспозиция 3-5 мин на 1 поле. Курс 8-10 процедур.
Переменным магнитным полем низкой частоты воздействуют на воротниковую и поясничнокрестцовую область. Методика сегментарная. Используют аппарат «Полюс-1». Режим непрерывный, зазор 5 мм, 3-4 ступень интенсивности. Экспозиция 10-15 мин, ежедневно или через день. Курс 15-20 процедур. Проводят индуктотермию, ДМВ- или СМВ-терапию области надпочечников. При ограниченном зуде рекомендуются ультразвуковая терапия, ДД-токи, СМТ-терапия, дарсонвализация, ультрафонофорез стероидных мазей. Целесообразна гидротерапия. Сюда входят теплые и горячие (до 40°С) ванны (полуванны), камерные (ножные или ручные) ванны, подводный душ-массаж. При локализации зуда в заднепроходной области рекомендуется также восходящий (промежностный) душ.
Физиотерапевтические воздействия при почесухе назначают в комплексе с диетотерапией, медикаментозным и курортным лечением (в теплый период). В основном используют методы, обладающие биостимулирующим адаптационным эффектом, повышающие реактивность организма. Проводят электрофорез по способу Кассиля и Гращенкова. Используют 1% раствор димедрола (по 2-й схеме). Курс 1520 процедур. При индуктотермии воздействуют на область надпочечников. Детям 3-4 лет показана ЭВТ-терапия — мощность 30 Вт, экспозиция 8-12 мин, через день, курс 10-12 сеансов; детям 5 лет и старше лечение проводят, используя индуктор-кабель или индуктор-диск от аппаратов «ИКВ» и «ДКВ». Продолжительность процедуры 10-15 мин, по 2 дня подряд. Курс 1215 процедур.
Детям старше 4 лет с выраженной неврастенией и нарушением сна рекомендуется электросон. Общие ультрафиолетовые облучения проводят по основной или замедленной схеме. Курс — 12-14 облучений. Эффективна ПУВА-терапия. УФО противопоказано детям с повышенной фоточувствительностью кожи. Указанные физиотерапевтические процедуры дополняют гидротерапией, включая общие ванны, гидромассаж. При лмфоаденитах (увеличены лимфатические узлы «пруригинозный бубон»), назначают УВЧ-терапию (слаботепловые дозы), ультразвук (озвучивание в непрерывном режиме, лабильно, интенсивность 0,1-0,4 Вт/см2, продолжительность 4-6 мин, через день, на курс 8-10 процедур). Лечение ультразвуком можно применять детям с 6-7 лет. При почесухе у взрослых помимо перечисленных методов рекомендуется гальванизация по Вермелю, лекарственный электрофорез 2% раствора кальция, магния, брома, СМТ- и ультразвукотерапия, ультрафонофорез стероидных мазей, магнитотерапия. Лечение узловатой почесухи включает также криотерапию и облучение лазером малой интенсивности.
источник
Лечение при кожном зуде представляет большие трудности. Успех терапии зависит от выявления причин, обусловливающих возникновение зуда. Если это удается, устранение причины часто ведет к выздоровлению.
В целях нормализации функции центрального отдела вегетативной нервной системы и кожного анализатора назначают седативные средства (бромкамфора, натрия бромид, корень валерианы в виде экстракта или отвара), транквилизаторы (элениум, триоксазин). При пароксизмах изнуряющего зуда быстрый эффект дают введение аминазина, проведение курсов лечения грандаксином. Широко используется внутримышечное введение 0,5 % раствора новокаина в возрастающих дозах от 1 до 10 мл в 2 дня. Введение новокаина можно сочетать с аутогемотерапией и назначением метилурацила по 0,5 г 2 раза в день в течение 20 дней.
Из лекарственных средств используют антигистаминные препараты, препараты кальция, натрия тиосульфат, унитиол, витамины В1 и В6. При бессоннице целесообразно применять снотворные средства (ноксирон, реланиум). В тяжелых случаях зуда кожи назначают кортикостероиды с 25-30 мгпреднизолона в сутки.
При некоторых формах зуда хороший эффект дает психотерапия, в том числе гипносуггестивная.
Местное лечение зависит от характера кожи больного. При жирной коже используют спиртовые основы, при сухой — охлаждающие мазевые.
В качестве противозудных препаратов применяют ментол (1-2 %), карболовую кислоту (1-2 %), анестезин (10-15%), лимонную кислоту (2-5%), тимол (1-2%), димедрол (0,5-2%), препараты дегтя (2-10%).
Иногда хорошее противозудное действие оказывают обтирания раствором столового уксуса (1-2 столовые ложки на стакан воды), а также свежим лимонным соком и 10 % раствором карбамида. При сухой коже к спиртовым растворам целесообразно прибавлять несколько граммов глицерина или касторового масла, после каждого купания или душа смазывать кожу жиром (лучше свиным салом).
Приводим прописи противозудных средств:
- Ментол, растертая камфора — по 0,5 г, березовый деготь — 1 г, спирт этиловый — 40 % — до 100 г.
- Серебра нитрат — 2 г, ментол — 1 г, спирт этиловый 90 % — 30 мл, вода дистиллированная — до 150 мл.
- Раствор кислоты уксусной 6 % — 200 мл, крахмал картофельный — 7,5 г, тальк в количестве, необходимом для получения пасты.
- Анестезин — 3-5 г, жир свиной — до 30 г.
- Ментол — 2 г, кислота уксусная — 4 г, спирт этиловый 70 % -до 100 мл.
- Тимол — 1-2 г, ментол — 0,5-1,5 г, масло касторовое — 10 г, ланолин, диахильная мазь, вода дистиллированная поровну — до 100 мл.
- Димедрол — 0,5 г, ментол — 0,25 г, анестезин — 1,5 г, жидкость Бурова 3 %, вазелин — по 10 г, ланолин — 15 г.
Противозудное действие оказывают мази, содержащие кортикостероиды.
Физиотерапевтическое лечение включает различные виды ванн: сероводородные, с морской солью, отваром коры дуба, череды, ромашки. Эффективен интраназальный электрофорез с димедролом, кальция хлоридом, витамином В1.
При ограниченном зуде кожи целесообразно использовать диадинамические токи Бернара, местную дарсонвализацию, электрофорез с 1-5 % растворами новокаина, 5-10% растворами анальгина, 1% раствора метиленовой сини, грязи, а также индуктотермию области надпочечников.
Страдающим кожным зудом рекомендуется спать в прохладной комнате, не укрываться очень теплым одеялом, не принимать пищу перед сном, избегать запоров. Из пищи исключаются острые, пряные и очень сладкие блюда, запрещаются мед, варенье, соки, копчености, шоколад, крепкий чай, натуральный кофе, какао, алкогольные напитки.
Следует устранить действие внешних раздражителей (цветы, инсектицидные порошки, запахи скипидара, крема для обуви), пользоваться бельем из натуральных тканей, исключить косметические и пережиренные мыла, избегать контакта с синтетическими моющими средствами и возможными производственными аллергенами.
«Лечение кожного зуда, лекарственные средства, мази, физиотерапия, образ жизни» — статья из раздела Дерматология
источник
Кожный зуд – неприятное ощущение, сопровождающееся потребностью в механическом раздражении кожи, то есть вызывает постоянное желание почесать беспокоящее место. Виды зуда кожи зависят от причин, его спровоцировавших. Зуд является симптомом различных заболеваний, расстройств и состояний. Он может быть результатом инфекции, воспаления, аллергии, укусов насекомых, возникать во время нормального процесса заживления ран. Зуд существенно влияет на общее состояние и качество жизни пациентов. Он вызывает бессонницу, в тяжелых случаях приводит к депрессии.
Зуд часто вызван состоянием кожи, но иногда может быть признаком серьезного заболевания. В некоторых случаях невозможно идентифицировать конкретную причину кожного зуда.
Кожные заболевания, вызывающие зуд:
- Экзема. Сильные высыпания на коже с зудом у взрослых, сопровождающиеся сухостью, покраснением, шелушением. Отдельно выделяют детскую экзему. Красные высыпания на коже у ребенка с выраженным экссудативным компонентом могут свидетельствовать об экземе.
- Контактный дерматит. Реакция кожи, возникающая при контакте с раздражителем или аллергеном.
- Крапивница. Дерматит аллергической природы с красной, зудящей сыпью.
- Красный плоский лишай. Зудящая сыпь неясной этиологии.
- Псориаз. Сначала появляются розовые пятна на коже (папулы), затем они сливаются, образуя бляшки.
- Пруриго (почесуха). Маленькие пузыри на коже, которые сильно чешутся.
- Перхоть. Состояние, вызывающее появление сухих белых или серых хлопьев мертвой кожи в волосистой части головы. Перхоть может провоцировать зуд кожи головы.
Зуд может быть вызван аллергеном или раздражителем: косметическим средством, металлом в ювелирных изделиях, латексом. Аллергия на определенные продукты, медикаменты тоже сопровождается зудом. Мазь от аллергии на коже снимает зуд и облегчает состояние.
Другие возможные причины зуда кожи тела:
- Чесотка. Болезнь вызывают самки чесоточного клеща. Зараженного человека беспокоит интенсивный кожный зуд, который усиливается после горячего душа, вечером и ночью.
- Головные и лобковые вши.
- Укусы насекомых: пчел, ос, москитов, блох, клопов.
Кожа рук очень сухая, шелушится и чешется – состояние характерно для грибковой инфекции, а также может сигнализировать о нарушении обмена веществ или являться следствием контакта с агрессивными средами. Поставить точный диагноз и назначить лечение должен врач-дерматолог.
Почему кожа на ногах чешется и появляются покраснения? Симптомы могут свидетельствовать как о кожном или аллергическом заболевании, так и об эндокринной или аутоиммунной патологии.
Зуд может быть симптомом инфекции:
- Ветряной оспы или другой вирусной инфекции.
- Грибковой инфекции (нога спортсмена), которая вызывает зуд между пальцами.
- Стригущего лишая.
- Вагинального кандидоза, вызывающего зуд половых органов и кожи вокруг (внутренняя поверхность бедра).
Эндогенные причины зуда:
- Геморрой – расширение вен прямой кишки с образованием наружных и внутренних узлов.
- Патологии щитовидной железы. Подробнее о тиреотоксикозе читайте на нашем сайте https://www.dobrobut.com.
- Железодефицитная анемия – снижение содержания в эритроцитах гемоглобина.
- Полицитемия – увеличение концентрации красных кровяных клеток в крови.
- Уремия – самоотравление организма при тяжелых патологиях почек.
- Заболевания печени, например, первичный билиарный цирроз, гепатит.
- Почечная недостаточность – нарушение функций почек.
- Нарушение обмена веществ (сахарный диабет).
- Некоторые виды рака: печени, поджелудочной железы, лейкемия, лимфома Ходжкина.
Иногда зуд связан с психологическим состоянием (депрессия, тревога). У женщин зуд может быть вызван гормональными изменениями во время беременности или после менопаузы. Старческий зуд кожи у пожилых людей встречается примерно у 50% лиц старше 70 лет в виде ночных приступов. Основные причины сенильного зуда – эндокринные нарушения, атеросклероз, сухость кожи. Старческий зуд является диагнозом исключения, то есть до его постановки необходимо исключить другие причины зуда.
Наиболее эффективная терапия кожного зуда – диагностика и лечение основного заболевания, расстройства или состояния, вызвавшего зуд. Общая терапия включает применение седативных и антигистаминных препаратов, гипосенсибилизирующих средств (препараты кальция, тиосульфат натрия), стабилизаторов мембран тучных клеток (кетотифен), энтеросорбентов.
Лечение кожного зуда и раздражения проводят с использованием физиотерапевтических и бальнеологических методов. Широко применяется наружная терапия, хотя действие большинства местных препаратов весьма кратковременное. Обычно назначают присыпки, мази, спиртовые и водные раствора, пасты, «болтушки». Противозудным действием обладают: глюкокортикостероиды, растворы анестезина, димедрола, вода со столовым или яблочным уксусом, настой цветков ромашки.
Чем снять раздражение кожи лица? Необходимо увлажнять кожу лица, использовать гипоаллергенные средства аптечной косметики, термальную воду. При зуде любого генеза следует устранить провокационные факторы: не контактировать с раздражающими веществами, не допускать сухости и обезжиривания кожи.
источник
Зуд кожи – ощущение, вызывающее потребность расчесывать кожу. Предполагают, что это видоизмененное болевое ощущение, обусловленное слабым раздражением нервных окончаний в коже, воспринимающих боль. Некоторые исследователи считают, что у человека существуют специфические рецепторы зуда. Различают физиологический зуд. возникающий при укусах и ползании насекомых, и патологический – при функциональных и органических поражениях нервной системы, пищеварительного тракта, эндокринных (сахарный диабет), обменных (атеросклероз) нарушениях, злокачественных заболеваниях внутренних органов, крови (лейкозы, лимфогранулематоз), токсикозе беременных, глистных инвазиях и др. Нередко зуд является симптомом ряда кожных заболеваний (экзема, атонический дерматит, красный плоский лишай, чесотка и др.). Патогенез зуда не изучен окончательно. В его формировании участвуют нервные, гуморальные, сосудистые механизмы. В ряде случаев зуд носит хронический характер, являясь единственным симптомом болезни кожи. В таком случае зуд кожный обозначает нозологическую форму дерматоза. Различают генерализованный и локализованный (ограниченный) кожный зуд.
Зуд кожный генерализованный обычно носит приступообразный характер, нередко усиливается в вечернее и ночное время. Приступы зуда могут иметь характер пароксизмов, становясь нестерпимыми. Больной расчесывает кожу не только ногтями, но и различными предметами, срывая эпидермис (биопсирующий зуд). В других случаях зуд почти постоянен и напоминает жжение, ползание насекомых. К разновидностям генерализованного зуда относят старческий, высотный, солнечный зуд кожи. Старческий зуд кожи наблюдается у лиц старше 60 лет в результате инволюционных процессов в организме, в частности в коже. Высотный зуд возникает у людей при подъеме на высоту свыше 7000 м над уровнем моря и обусловлен раздражением барорецепторов. Солнечный (световой) зуд наблюдается при фотосенсибилизации. Объективными симптомами зуда являются расчесы точечного или линейного характера, а также симптом «полированных ногтей», обусловленный постоянным трением ногтевых пластин, приводящим к их повышенному блеску.
Зуд кожный локализованный чаше возникает в области заднего прохода (анальный зуд), наружных половых органов (зуд вульвы, мошонки). Причинами развития таких форм локализованного зуда являются хронические воспалительные процессы в органах малого таза (простатит, аднексит, проктит, парапроктит и др.). глистные инвазии, трихомониаз. Большое значение имеют ферментативные нарушения слизистой оболочки прямой кишки, климактерические изменения половых органов. Локализованный хронический интенсивный зуд волосистой части головы может быть ранним симптомом лимфогранулематоза, зуд клитора – рака половых органов. Длительно существующий кожный зуд нередко осложняется присоединением пиококковой инфекции, кандидоза. Зуд, длительно сохраняясь, неблагоприятно влияет на психику больных, которые становятся раздражительными, у них нарушаются сон, аппетит.
Лечение: в качестве симптоматической терапии могут быть использованы седативные (препараты валерианы, пустырника, транквилизаторы), антигистаминные (фенкарол, диазолин, кларитин и др.), десенсибилизирующие (гемодез, препараты кальция, тиосульфат натрия), анестезирующие средства (0,5% раствор новокаина, 1% раствор тримекаина), энтеросорбенты (активированный уголь, полифепан, полисорб и др.). При старческом зуде назначают ангиопрогекторы, липотропные средства, половые гормоны. Рекомендуется исключить из пищевого рациона яичный белок, мясной бульон, шоколад, пряности, сладости, алкоголь, ограничить применение поваренной соли. Используют также деспургаторный метод: кратковременный голод (1–2 сут каждые 2 нед с предварительной очистительной клизмой) с употреблением 1,5 л кипяченой (или дистиллированной) воды. Показаны гипноз, рефлекторная лазеро– и магнитотерапия, диадинамические токи, иглорефлексотерапия, наружно – мази с кортикостероидами, взбалтываемые взвеси с ментолом (1%), анестезином (1–2%), карболовой кислотой (1–2%). Обязательна коррекция фоновых заболеваний
НЕЙРОДЕРМИТ (Лишай Видаля – ограниченный нейродермит )
Нейродермит – хроническое воспалительное заболевание кожи, характеризующееся формированием эритематозно‑лихеноидных высыпаний со склонностью к слиянию с образованием очагов папулезной инфильтрации и лихенизации кожи в типичных зонах. Различают диффузный и ограниченный нейродермит.
Нейродермит диффузный носит аллергический генез, реализации которого способствуют нерациональное питание, интоксикации, нарушения функции внутренних органов (печени, желудка, почек), очаги хронической инфекции. Большая роль в развитии процесса принадлежит функциональным нарушениям нервной системы – ЦНС, вегетативной (преобладание тонуса симпатической нервной системы), эндокринным нарушениям (нарушения гипофизарно‑надпочечниковой системы). Это позволило выдвинуть положение о ведущей роли нервно‑эндокринных нарушений в патогенезе заболевания. Процесс может развиться в любом возрасте.
Клиническая картина характеризуется появлением милиарных слабо‑розовых зудящих папул, имеющих выраженную тенденцию к слиянию в сплошные зоны инфильтрации с последующей лихенизацией кожи в области локтевых и коленных сгибов, лучезапястных суставов, боковых поверхностях шеи. На коже лица, груди, спины появляются также участки неостровоспалительной эритемы розового цвета с небольшим шелушением, без четких границ. При неблагоприятном течении, раздражающей терапии возможна генерализация процесса вплоть до эритродермии. В результате интенсивного зуда на коже появляется большое число точечных и линейных экскориаций, а также трещины, участки дисхромии кожи. В целом кожные покровы сухие, сероватого оттенка. Дермографизм белый. Ногтевые пластинки вследствие постоянного зуда блестящие, полированные. Нарушены сон, аппетит. Больные раздражительны, плаксивы, с пониженной массой тела; нередко отмечаются гипотония, адинамия, повышенная утомляемость, гипогликемия, снижение секреции желудочного сока, гипокортицизм и т. д. Течение заболевания длительное, с периодами относительной ремиссии в летние сезоны. В зоне расчесов нередко присоединяется пиококковая инфекция.
Нейродермит ограниченный характеризуется локализацией процесса на ограниченных участках кожи, наиболее часто на задней и боковых поверхностях шеи, в области голеностопных суставов, на половых органах. В типичных случаях в очаге ограниченного нейродермита выделяют 3 зоны: центральную (лихенизация кожи), среднюю (множество папулезных мелких блестящих высыпаний) и периферическую (гиперпигментация кожи).
Диагноз основывается на клинических данных. Диффузный нейродермит трудно дифференцировать от атопического дерматита, который на одном из своих этапов развития (обычно заключительном) клинически идентичен. Поставить диагноз атопического дерматита в таких случаях помогают наследственная отягощенность, наличие других проявлений аллергии (ринит, бронхиальная астма и др.), выраженные нарушения иммунитета с увеличением уровня IgЕ и снижением Т‑клеточного иммунитета, нарушение функции пищеварительного тракта (ферментная недостаточность, дисбактериоз, гастрит, колит и др.), развитие процесса в раннем детском возрасте из предшествующего экзематозного состояния, наличие периодов обострения процесса с явлениями экзематизации и др.
Лечение: соблюдение гипоаллергенной диеты (исключают крепкие мясные бульоны, острые, копченые блюда, алкоголь, шоколад и др.), гигиенического и охранительного (полноценный сон, отдых, избегать стрессов) режима, санация очагов хронической инфекции, коррекция функции пищеварительного тракта, отказ от использования синтетического белья, недопущение соприкосновения кожи с шерстяными изделиями, мехом (особенно крашеным). Назначают психотропные средства: седативные препараты (настойки валерианы, пустырника, пиона), транквилизаторы (триоксазин, мебикар, оксилидин, амизил) и нейролептики (левомепромазин, тиоридазин), при развитии у больных депрессивного состояния – амитриптилин и др. Используют также антигистаминные (тавегил, фенкарол, кларитин, циметидин, перитол), гипосенсибилизирующие (тиосульфат натрия, гемодез) средства, гистаглобулин, витамины А, группы В, С, ангиопротекторы (доксиум, теоникол). При генерализации процесса с развитием эритродермии показаны кортикостероидные препараты (20–30 мг/сут на непродолжительное время). В целях стимуляции надпочечников используют кортикотропин, этимизол. Наружно назначают мази с нафталаном, АСД – III фракция, деггем (2–5% с постепенным увеличением до 10–20% на очаги лихенизации), папавериновый крем, питательные кремы с витамином А, силиконовый, крем Унны. Очаги ограниченного нейродермита обкалывают гидрокортизоном, метиленовым синим с бенкаином. Широко используют физиотерапию: УФ‑облучение, селективная фототерапия, диадинамические токи и магнитотерапия паравертебрально, рефлексотерапия (лазеро– и акупунктура), индуктотермия надпочечников и др. Показано санаторно‑курортное лечение с использованием сероводородных и радоновых ванн, сульфидных вод, гелиоталассотерапии.
Профилактика заключается в соблюдении диеты, устранении факторов, способствующих развитию нейродермита.
Не нашли то, что искали? Воспользуйтесь поиском:
источник