Воспаление бедренного нерва проявляется характерной слабостью мышц, частичным онемением и выраженным болевым синдромом. При неврите нарушается двигательная активность одной нижней конечности. Типичные жалобы — затруднения при сгибании и разгибании колена, стоянии, подъеме по лестнице. В запущенных случаях патология оборачивается парезом или параличом. Своевременное лечение медикаментозными средствами, применение ЛФК и средств народной медицины дают положительный результат.
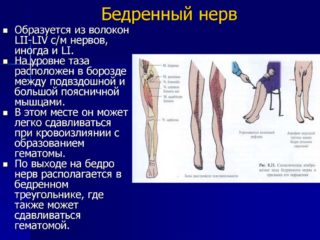
Патологическое повреждение нервных волокон возникает по различным причинам:
- Травма конечности (ушиб, перелом).
- Воспаление органов малого таза (мочевого пузыря, предстательной железы).
- Послеоперационные осложнения или роды.
- Сахарный диабет, вызывающий метаболические нарушения.
- Отравление организма различными токсинами.
- При надавливании воспаленный участок отзывается резкой болью. Неприятные ощущения распространяются в паховую зону и область голени.
- Снижается чувствительность в нижней трети и передней части бедра.
- Происходит ослабление мышц, прилегающих к воспаленным волокнам. При ходьбе нога подгибается, появляется хромота, затруднена двигательная функция колена.
- В некоторых случаях возникают кожные проявления в виде выпадения волос и появления язв на участке развития неврита.
С проблемами тянущей боли в бедре и затруднением сгибания колена обращаются к врачу-невропатологу. Специалист осматривает пациента, задает вопросы по симптоматике. Путем пальпации выделяет место дислокации проблемы. Постановке диагноза способствует проверка коленного рефлекса.
Характерные симптомы помогают поставить первичный диагноз, для его подтверждения назначается электромиография и электронейрография. Процедуры определяют состояние периферических нервов. Если неврит спровоцирован травмой, назначается МРТ.
Оценив клиническую картину болезни, невролог назначает лечение. Терапия выбирается в соответствии с причиной возникновения патологии. Неврит, вызванный давлением опухоли или гематомы, лечат хирургическим вмешательством, устраняющим компрессию.

Если заболевание вызвано бактериальной инфекцией, назначается антибактериальная терапия. Восстановить функцию нервных волокон помогает прием вазоактивных препаратов и витаминов группы B.
Пациентам рекомендуется полноценное и разнообразное питание.
Одновременно с приемом лекарств проводится электростимуляция паретичных мышц, назначается УВЧ, импульсные токи, массаж и иглоукалывание. Скорейшему выздоровлению способствуют физиотерапевтические процедуры: магнитная, ультразвуковая и лазерная терапия. Полезны сероводородные ванны, грязи. После острого периода болезни назначается лечебная физкультура.
Задача ЛФК — уменьшение и ликвидация воспалительных процессов в нерве, стимуляция процессов регенерации, укрепление паретичных мышц, восстановление трудоспособности. На первых этапах занятий рекомендуется пассивная гимнастика в воде. Больной выполняет упражнения с помощником. По мере восстановления упражнения становятся более активными, но между ними соблюдается перерыв 40-60 с, чтобы избежать переутомления мышц.
При неврите показаны движения голени и бедра, их сгибание с преодолением сопротивления. Для этого в занятиях используются резиновые мячи, тренажеры. Восстановлению функций способствует ходьба.
Использование средств, приготовленных по рецептам народной медицины, помогает уменьшить болевые ощущения и воспаление нервных волокон. Компрессы и примочки из отваров растений улучшают кровообращение пораженного участка ноги. Популярный способ снять воспаление — лепешка из красной глины. Продукт в виде порошка смешивают с яблочным уксусом до состояния густого теста. Из смеси формируется лепешка, прикладывается к бедру и фиксируется мягкой тканью.
Расслабляющий и обезболивающий эффект достигается при втирании эфирных масел. Сосновое, лавандовое, гвоздичное или можжевеловое масло смешивается в пропорции 1:10 с оливковым или подсолнечным. Подогретая до температуры тела масса втирается в пораженный участок. Перед процедурой стоит выяснить индивидуальную переносимость ингредиентов.
Продукты пчеловодства помогают снимать различные воспаления нервов и мышц. Натуральный воск быстро избавит от симптомов воспаления бедренного нерва. Конечность смазывают прополисным маслом, затем наносят до 40 слоев воска, разогретого на водяной бане. Сверху накрывают шерстяной тканью и держат компресс до полного остывания. Вместо воска для аппликации используют парафин.
Эффективны примочки лекарственных трав: Иван-чай, календула, ромашка, лопух.
Предотвратить развитие неврита поможет комплекс простых мер:
- Сбалансированное питание, включающее достаточное количество витаминов, минералов, белков и микроэлементов. Рекомендуется частый прием пищи небольшими порциями. Обязательно употребление большого объема жидкости (до 2 л).
- Перед серьезными нагрузками на конечности необходимо выполнять разогревающие упражнения, растяжку. Процедура предотвратит защемление нерва.
- Следует избегать сквозняков и переохлаждения, обезопасить себя от травм.
- Поддержание организма в тонусе. Частые пешие прогулки, гимнастика, занятия спортом предупреждают защемление нервов.
При появлении первых болезненных ощущений в конечности следует записаться на прием к врачу. Лечение неврита бедренного нерва на ранней стадии патологии дает хороший результат.
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
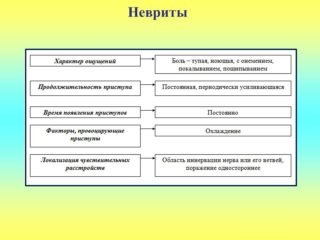
Невриты и невралгии периферических нервов, исключая травматические повреждения периферических нервов и последствия нейроинфекции, в подавляющем большинстве случаев сопутствует остеохондрозу позвоночника. Как и при остеохондрозе позвоночника, из методов физиотерапии в арсенале врача общей практики (семейного врача) основные — короткоимпульсная электроаналгезия, лекарственный электрофорез и лазерная (магнитолазерная) терапия.
Короткоимпульсную электроаналгезию при невритах и невралгиях рекомендуется проводить пациентам также при помощи аппарата «ДиаДЭНС-Т».
Сначала воздействуют на обнаженную поверхности кожи двумя полями (справа и слева) паравертебрально в области соответствующих сегментов спинного мозга, из которых формируется периферический нерв. Методика контактная, стабильная. Частота электрических импульсов при невралгии 77 Гц, при невритах — 10 Гц. Время воздействия на одно поле 5 мин.
Далее воздействие осуществляют накожно по контактной, лабильной (сканирующей) методике: медленно перемешают электрод вдоль проекции соответствующего нерва от центра к периферии со скоростью перемещения 1 см/с. Частота электрических импульсов при невралгии 77 Гц, при невритах — 10 Гц. Время воздействия до 10 мин.
Напряжение электрического тока — строго индивидуальное (по субъективным ощущениям в виде слабого «покалывания» под электродом).
Процедуры проводят 1 раз в сутки в утренние часы (до 12 ч), на курс лечения — 10 — 15 процедур ежедневно.
Лекарственный электрофорез соответствующих лекарственных средств при невритах и невралгиях рекомендуется осуществлять при помощи аппарата «Элфор-И» («Элфор™») по общепринятым методикам воздействия при данной патологии.
При лазерной (магнитолазерной) терапии невритов и невралгии периферических нервов используют аппараты с инфракрасными излучателями (длина волны 0,8 — 0,9 мкм) как в непрерывном режиме генерации излучения, так и в импульсном режиме с соответствующей частотой.
Сначала воздействуют на обнаженную поверхность кожи по контактной, стабильной методике (лазерная или магнито-лазерная терапия) на соответствующие сегменты спинного мозга тремя полями (одно — между остистыми отростками позвонков, два других — паравертебрально слева и справа), из которых формируется периферический нерв. ППМ НЛИ 5 — 10 мВт/см2. Индукция магнитной насадки 20 — 40 мТл. Частота генерации импульсного лазерного излучения при невралгии 50 — 100 Гц, при невритах — 5 — 10 Гц. Время воздействия на одно поле 2 мин.
Затем облучение осуществляют накожно по контактной, лабильной методике (только лазерная терапия): медленное, плавное перемещение излучателя вдоль проекции соответствующего нерва от центра к периферии со скоростью перемещения 1 см/с. ППМ НЛИ 5 — 10 мВт/см2. Частота генерации импульсного излучения при невралгии 50 — 100 Гц, при невритах 5 — 10 Гц. Время воздействия до 10 мин.
Возможно последовательное проведение процедур в один день в домашних условиях при невритах и невралгиях периферических нервов (интервал между процедурами не менее 30 мин):
- лекарственный электрофорез + лазерная (магнитолазерная) терапия;
- лекарственный электрофорез + магнитотерапия;
- короткоимпульсная электроаналгезия (в утренние часы + лекарственный электрофорез (в вечерние часы).

источник
Что такое неврит бедренного нерва? Как устроен бедренный нерв, какие функции в организме он выполняет? Почему возникает заболевание? Современные методы лечения.
Бедренный нерв – достаточно крупный нерв ноги. По функции он является смешанным, то есть в его состав входят как двигательные, так и чувствительные нервные волокна. При развитии воспалительного процесса – неврита – их функции нарушаются.
- Отравление некоторыми веществами.
- Сахарный диабет – заболевание приводит к нарушению кровотока в мелких сосудах, в результате чего нарушается питание нерва, в нем развивается воспалительный процесс.
- Васкулит – воспалительный процесс в сосудах.
- Нарушение соотношения различных белков в сыворотке крови (диспротеинемия).
- Нарушение притока крови к нерву в результате сдавления.
- Туннельный синдром – состояние, при котором происходит сдавление нерва в канале, образованном костью и связками. Существуют характерные места, в которых может произойти сдавление бедренного нерва с последующим развитием неврита, например, под паховой связкой.
«Неврит» — термин, который относится исключительно к воспалению в нервах, и к суставам он никакого отношения не имеет. Воспалительный процесс в тазобедренном суставе называется кокситом.
Обычно невритом тазобедренного сустава по ошибке называют тот же самый бедренный неврит, или поражение другого нерва – запирательного, который отвечает за приведение бедра внутрь. Характерный признак запирательного неврита – невозможность положить ногу на ногу.
Нередко человек приходит к выводу, что у него «неврит тазобедренного сустава», потому что слышал от кого-то раньше этот термин, и его стала беспокоить боль в области тазобедренного сустава. Причины могут быть разными: поражение сустава, нерва, мышц, костей. Нужно посетить врача и пройти обследование.
Если вы заметили у себя проявления неврита – боли, онемение в ноге, слабость мышц, нарушение движений – немедленно обратитесь к врачу. Раннее начало лечения может обеспечить наилучший прогноз.
Берегите себя, запишитесь на консультацию сегодня
При бедренном неврите проводят следующие виды лечения:
- Витамины группы B — для улучшения работы нервной ткани.
- Препараты, улучшающие кровоток – для улучшения питания нерва.
- Препараты, улучшающие обменные процессы в нервной системе, проведение нервного импульса.
- Препараты из группы нестероидных противовоспалительных средств – они помогают справиться с болью и воспалением.
- Врач также может прописать мочегонные средства для устранения отека в области воспаленного нерва.
- Помогают физиопроцедуры: электрофорез с новокаином, ультрафонофорез с гидрокортизоном, УВЧ-терапия.
- Проводят массаж и лечебную физкультуру.
Если неврит бедренного нерва вызван инфекцией, невролог назначит антибиотики или противовирусные препараты.
Если, несмотря на лечение, в течение 1-2-х месяцев не наступает улучшения, встает вопрос о хирургическом вмешательстве. Обычно во время операции врач освобождает нерв от сдавливающих его тканей или восстанавливает целостность, сшивает разорванные волокна.
Не занимайтесь самолечением. В клинике неврологии «Медицина 24/7» эффективная медицинская помощь доступна в любое время. Администраторы готовы принять ваш звонок ежедневно, в том числе в праздничные и выходные дни. Свяжитесь с нами по телефону +7 (495) 230-00-01 .
Какие функции выполняет бедренный нерв? Каковы основные симптомы бедренного неврита? Проявления воспалительного процесса в другом нерве ноги – запирательном.
Бедренный нерв можно сравнить с электрическим кабелем, внутри которого проходит множество отдельных «проводков». Они выполняют разные функции: одни отвечают за движения, другие за чувствительность. Такие нервы, несущие разные типы нервных волокон, называют смешанными. Таким является и бедренный нерв. Вот основные функции, которые он выполняет:
- Чувствительность кожи: на передней поверхности бедра, на внутренней поверхности голени.
- Движения: сгибание бедра (бедренный нерв помогает поджимать ноги к животу), разгибание голени.
Соответственно, нарушения этих функций и будут выступать в качестве основных симптомов бедренного неврита.
Если неврит возник в верхней части бедренного нерва, до его выхода из таза, клиническая картина заболевания будет наиболее яркой. Возникают все возможные симптомы бедренного неврита:
- Нарушение сгибания бедра. Из-за этого становится сложно поднимать тело из положения сидя и лежа.
- Нарушение разгибания голени. Становится сложно ходить, бегать, подниматься по лестнице. Человек старается лишний раз не сгибать ногу в колене, потому что после этого её сложно разогнуть. Нога постоянно сильно разогнута, из-за этого изменяется походка – больной выбрасывает вперед прямую ногу и ставит на пол сразу всю подошву.
- Атрофия мышц бедра. Пораженная нога становится тоньше здоровой, это может быть заметно внешне.
- Нарушение чувствительности. Человек не чувствует прикосновений, боли на передней поверхности бедра, внутренней поверхности голени.
- Боли. Возникают в тех же местах, где происходят нарушения чувствительности.
Опытный врач-невролог сможет разобраться в беспокоящих вас симптомах, назначит правильное лечение.
По каким симптомам диагностирует бедренный неврит врач-невролог? Какое обследование он может назначить?
Во время приема врач-невролог беседует с пациентом, выясняет жалобы, проводит неврологический осмотр. Помимо нарушений движений и чувствительности, при неврите бедренного нерва выявляют другие характерные симптомы:
- Снижение коленного рефлекса. Это тот самый, для проверки которого врач ударяет по колену молоточком.
- Симптом Вассермана. Пациента просят лечь на живот и разгибают его ногу в тазобедренном суставе. Возникает боль в паху и на передней поверхности бедра.
- Симптом Мицкевича. Пациента также просят лечь на живот и сгибают его ногу в колене. Возникает аналогичная боль.
Уже во время осмотра невролог может примерно определить, в зависимости от симптомов, на каком уровне возник неврит. Для уточнения уровня поражения применяют электронейромиографию – исследование, во время которого изучают прохождение нервных импульсов при помощи специальных электродов.
Для того чтобы не пропустить другие возможные причины неврологических расстройств, врач может назначить вам КТ, МРТ, УЗИ.
источник
Неврит бедренного нерва – это поражение бедренного нерва, проявляющееся в форме чувствительных и мышечных нарушений в нижних конечностях. Характерными чертами патологии является изменение походки, болезненные ощущения в области бедра.
Неврит – это патология, которая чаще всего становится причиной переохлаждения и нарушений в нервной системе.
Кроме того, спровоцировать возникновение такого заболевания, как неврит, могут следующие причины:
- травмы в области тазобедренных суставов (вывихи, ушибы, переломы),
- воспалительные процессы в мочевом пузыре, мочеточнике, простате, семенных пузырьках, яичниках, прямой кишке или половых органах,
- сахарный диабет,
- воспаления и инфекции, в частности, корь, малярия, герпес, дифтерия,
- острый дефицит полезных минералов и витаминов,
- интоксикация,
- генетическиезаболевания строения скелета,
- сосудистые заболевания,
- стрессовые ситуации,
- защемление нерва, спровоцированное частым нахождением в довольно некомфортной позе или наличием грыжи и остеохондроза.
Внимание! Невриту бедренного нерва сильно подвержены женщины в период вынашивания плода.

- Боль тянущего характера, локализующаяся вдоль нерва. Болезненные ощущения усиливаются при надавливании на бедро немного ниже паховой связки,
- Незначительное покалывание и онемение во внутренней части и спереди бедра. Возникает гусиная кожа, происходит снижение чувствительности бедра,
- Слабое или сильное ослабление мышц в зоне поражения. В большинстве случаев, это приводит к значительному ухудшению двигательной способности в области колена,
- Ослабление или полное отсутствие сухожильного коленного рефлекса,
- Образование депигментации кожных покровов в области нерва,
- Небольшая отёчность в зоне колена и голеностопа,
- В ряде ситуаций происходит выпадение волос локального характера,
- Изредка формируются язвы трофического типа.
Заподозрить присутствие неврита бедренного нерва может врач-невропатолог в период осмотра и расспроса человека о состоянии его здоровья. Чтобы подтвердить диагноз пациента отправляют на прохождение ряда диагностических процедур, направленных на обнаружение участка, где сдавлены нервные ткани.
В число этих диагностических процедур входят:
Важно! Пациент в обязательном порядке сдает анализы крови и урины.

Пациентам предписывают прием лекарственных средств, действие которых направлено на улучшение циркуляции крови, проводимости нервных волокон, уменьшение воспалительного процесса.
Для избавления от болезненных ощущений, доктор выполняет подбор анальгетиков. Довольно часто предписывают прием нестероидных противовоспалительных лекарственных препаратов (Диклофенак, Кетонал, Ибупрофен). Используются лекарства в форме мазей, внутримышечных инъекций, таблеток.
Если патология спровоцирована воздействием бактериальной инфекции, то предписывают прием антибиотиков. Для восстановления функции нервных волокон принимают вазоактивные лекарственные средства и витамины группы В.
Параллельно с употреблением лекарственных средств выполняют электростимуляцию паретичных мышц, прописывают УВЧ, импульсные токи, иглоукалывание и массаж. Среди наиболее эффективных физиотерапевтических процедур выделяют следующие:
В число эффективных массажей при лечении описываемой патологии входят такие:
- точечный – способствует избавлению от болезненных ощущений, исправляет нарушения, присутствующие в опорно-двигательной системе;
- баночный – улучшает процесс кровообращения, насыщает клетки активным кислородом и питательными компонентами, что способствует улучшению функционирования неравного волокна.
Внимание! Приносят пользу ванны из сероводорода и грязи. После острого протекания патологии предписывают проведение лечебной физкультуры.

Благодаря примочкам из отваров лечебных трав нормализуется кровообращение в пораженной части ноги. Распространенным вариантом снятия воспалительного процесса считается лепешка из красной глины.
Для её создания глина в виде порошка смешивается с яблочным уксусом до консистенции густого теста. Из приготовленной смеси создается лепешка, которая прикладывается к пораженному участку и крепится мягкой тканью.
Избавиться от болезненных ощущений и расслабить нервы можно с помощью втирания эфирных масел сосны, лаванды, гвоздики или можжевельника. Любое из этих масел смешивается с оливковым или подсолнечным в соотношении 1:10. Масло подогревается до температуры тела, после чего аккуратно втирается в пораженную область.
Важно! Перед применением этого средства следует убедиться в отсутствии аллергической реакции на любой из представленных компонентов.
Благодаря продуктам пчеловодства можно избавиться от воспалительных процессов в нервах и мышцах. С помощью натурального воска в короткие сроки можно избавиться от симптоматики, присущей воспалению бедренного нерва. Пораженный участок смазывается маслом прополиса, после чего наносится около 40 слоев воска, предварительно подогретого на водяной бане. Сверху нога накрывается тёплой тканью, компресс удерживается до полного остывания воска.

- По очереди выполняется сгибание ног в коленных суставах, выполняется скольжение пятками по ковру. Коленные суставы необходимо разгибать полностью, количество повторов – 8-10 раз.
- Нога поворачивается вовнутрь, после чего следует вернуться в изначальную позицию. Выполняется 8 повторов.
- Руки размещаются на поясе. Ноги разводятся в стороны, скользя пятками по полу. Выполняется возвращение в исходное положение. Действие повторяется 8 раз.
- Следует прилечь на живот и разместить руки на лонное сочленение, пальцы собираются в «замок». Поднимаются голова и плечи, в таком положении их следует удерживать на протяжении нескольких секунд. Выполняется возвращение в исходную позицию. Во время упражнения не следует резко прогибаться. Число повторов – 6 раз.
- Необходимо лечь на живот и разместить сцепленные в «замок» руки, на ягодицах. После чего выполняется поочередное поднятие прямых ног. Количество повторов – 6 раз.
- Требуется лечь на живот и приподнять верх тела, после чего выполняется несколько движений руками, они разводятся в сторону. Число повторов – 6 раз.
- Требуется прилечь на здоровый бок и разместить голову на согнутую в локте руку. Пораженная нога поднимается вверх. Во время опускания ноги, следует расслабить мышцы. Количество подходов – 8 раз.
Предлагаем вам ознакомиться с видео для дополнительной информации:
Если совместить прием медикаментозных препаратов, физиотерапевтические процедуры и выполнение лечебной гимнастики, то можно полностью избавиться от такой проблемы, как неврит бедренного нерва.
Главное, понимать, что самостоятельное лечение не даст желаемого результата и схему терапии должен разрабатывать лечащий врач и то, только после того, как будет точно подтвержден диагноз. Прием народных средств дает эффект только в сочетании с другими методами лечения.
источник
Содержание статьи
Поражение периферических нервов, в общем называемое нейропатией (полинейропатией в случае поражения двух и более), проявляется болями специфического характера, снижением силы мышц и объема движений конечностей, параличами, расстройствами разных типов чувствительности — тактильной, холодовой и др. Несмотря на то, что факторы, инициирующие развитие нейропатии, могут быть различными (вирусы, токсины, продукты обмена веществ, травмы), повреждение нервных волокон происходит по одному и тому же механизму.
Как правило, ведущая причина обращения пациента к врачу — болевой синдром. Нейропатическая боль считается одним из самых мучительных видов боли, сложно купируется при помощи стандартных обезболивающих препаратов, в большинстве случаев носит хронический характер и значительно снижает качество жизни человека, подчиняет себе весь распорядок работы и отдыха. Обогащение симптоматики нейропатии расстройствами чувствительности и нарушениями двигательных функций конечностей ограничивает социальную и личную деятельность пациента, нередко в отсутствие лечения приводя его к инвалидности.
В связи с многогранностью симптоматики нейропатии, недостаточной эффективностью лекарственного лечения, прогрессированием заболевания часто рекомендуется комплексное лечение, заключающееся в применении разнообразных методик воздействия. В основном показана физиотерапия, применение способов восстановительной медицины и природных факторов.
Физиотерапевтические методики в лечении нейропатий разного происхождения имеют ведущее значение, так как своевременное их использование способствует быстрому (уже с первых сеансов) уменьшению болей и других симптомов нейропатии, улучшению общего самочувствия пациента и опосредованно — стабилизации психологического состояния.
Методы электротерапии
- Гальванизация (воздействие постоянным электрическим током) оказывает стабилизирующее влияние на состояние нервной системы в целом; во время процедуры происходит раздражение нервных рецепторов и развитие сложных рефлекторных реакций; улучшается кровообращение и лимфоток, снабжение тканей кислородом. Гальванизация проводится как местно — наложением электродов на определенные участки тела, так и в гальванических ваннах (двух-, четырехкамерных).
- Электрофорез – введение лекарственных средств при помощи описанного выше метода гальванизации. При этом лечебный эффект электрического тока суммируется с эффектом лекарственного средства. Список препаратов, разрешенных для применения таким образом довольно большой, включает обезболивающие, противоаллергические, витаминные, иммуностимулирующие и другие средства; эффект от процедуры пролонгированный, так как в коже и тканях создается лекарственное «депо». Введение лекарственных веществ осуществляется также под воздействием ультразвука — ультрафонофорез.
- Дарсонвализация — метод обладает значительным обезболивающим эффектом, снижает чувствительность нервных окончаний к болевым раздражителям; улучшается кровообращение и снабжение тканей кислородом.
- Электростимуляция (применение импульсных электрических токов) — используется для поддержания функциональной и двигательной активности мышц и нервов; усиливает кровообращение и мышечный тонус, способствует поддержанию состояния нервных волокон.
- Диадинамотерапия (применение диадинамических импульсных электрических токов) — методика характеризуется выраженным обезболивающим эффектом (благодаря снижению болевой чувствительности нервов), поэтому может быть в первую очередь рекомендована при хронических нейропатических болях.
- Магнитотерапия — один из ведущих методов в лечении нейропатий; применяется в качестве монометодики или в сочетании с лазеротерапией (используется инфракрасный лазер); в лечебных целях используются постоянное, переменное, пульсирующее, бегущее, вращающееся, высокочастотное магнитные поля; нервная система наиболее чувствительна к воздействию магнитного поля; происходит усиление кровообращения, окислительно-восстановительных процессов, улучшение питания нервных волокон и прилежащих тканей.

- противовоспалительный;
- обезболивающий;
- противоотечный;
- усиливает устойчивость нервной ткани к негативным факторам;
- среди общих эффектов можно отметить мягкий седативный, противострессовый;
Магнитотерапия представляет собой один из самых изученных методов физиотерапии, воздействие на организм объясняется главными физическими законами; прибегая к использованию этой методики в лечении нейропатии, врач в первую очередь имеет целью достигнуть нормализации состояния пациента, так как метод неагрессивен, максимально физиологичен.
Низкочастотная магнитотерапия стимулирует восстановление нервной ткани, в процессе лечения увеличивается нервная проводимость, регенерируются функции нервных волокон, уменьшается отек тканей, окружающих нерв, улучшается поступление питательных веществ (благодаря общему эффекту активизации кровообращения).
В процессе лечения развивается обезболивающий эффект, который усиливается по мере прохождения курса; для неврологического больного это означает возможность возвращения к привычному ритму жизни.
Сегодня для прохождения курса местной магнитотерапии не обязательно посещать отделение стационара, поликлинику или проходить санаторно-курортное лечение – специальные медицинские приборы для домашнего использования позволяют взять заболевание под контроль и проходить курс магнитотерапии тогда, когда это необходимо (обязательно по рекомендации и под контролем лечащего врача).
В условиях специальных отделений, санаториев широко применяются методики водолечения и грязелечения.
Радоновые, сероводородные, скипидарные ванны особенно показаны при нейропатиях, ведущим эффектом является стимулирующий в отношении нервных тканей.
Применение лечебных грязей, парафина, озокерита нередко сочетают с одной из методик электролечения — гальванизацией, диадинамотерапией, что позволяет взаимно усилить положительные эффекты этих процедур.
Лечебные водные души по методикам местного и общего воздействия эффективны в сочетании с другими физиотерапевтическими процедурами.

В лечении нейропатий большое значение имеет не только своевременность медицинских мер, но и дисциплинированность самого пациента в дальнейшем. Для предотвращения развития осложнений и профилактики быстрого прогресса заболевания необходимо регулярно проходить курсы лекарственной и физиотерапии, постоянно наблюдаться у лечащего врача.
источник
Большую часть неврологических заболеваний у взрослых занимают заболевания связанные с периферической нервной системой. Ученые за последние десятилетия сделали большой вклад в изучение этиологии и патогенеза заболеваний нервной системы.
Что же такое периферическая нервная система? К периферической нервной системе относятся задние и передние корешки спинного мозга, межпозвоночные спинальные ганглии, спинномозговые нервы и их сплетения, периферические нервы, а также корешки и ганглии черепных нервов и черепные нервы.
В периферических нервах соединительная ткань представлена оболочками, которые «одевают» нервный ствол (эпиневрий), отдельные его пучки (периневрий) и нервные волокна (эндоневрий).
По патогенезу заболевания периферической нервной системы подразделяются на невриты (радикулиты), невралгии.
Неврит — болезнь, связанная с изменениями в структуре периферических нервных тканей с воспалительным характером.
Неврит затрагивает все части пораженного участка нервных окончаний и характеризуется снижением чувствительности, наличием боли, а также параличи и парезы с возможной потерей двигательной функции.
Причины невритов могут быть самыми разными. Например, возникновение неврита лицевого нерва (изображено на рисунке) может быть последствием воспаления среднего уха (отит), инфекции, простудные заболевания, травмы и т д.
Полиневрит — форма невритов, при которой в болезненный процесс вовлекаются многие нервы одновременно (например, спинномозговые корешки, нервы головного и спинного мозга).
У больных при полиневрите наблюдается:
- Боли в конечностях
- Мышечная слабость
- Расстройства чувствительности
- Атрофии и парезы мышц
- Изменение цвета кожных покровов
- Потливость
- Зябкость.
Причиной полиневрита часто бывают инфекционные (вирусные чаще) заболевания, интоксикация (алкогольная чаще всего), обменные процессы при сахарном диабете, уремии, гиповитаминоз, профессиональные заболевания (вибрации, холод и т д).
Радикулит — симптом, при котором поражаются корешки спинного мозга, часто это последствие остеохондроза. Проявляется радикулит (и в молодом и в пожилом возрасте), болями в пораженном месте, нарушениями чувствительности. Заболевание развивается достаточно остро и переходит в хроническое с периодическими обострениями. Различают различные формы радикулита, что зависит от места поражения нервных волокон.
Причинами радикулита можно назвать:
- Сбой в процессе метаболизма
- Стрессы
- Инфекции
- Переохлаждения
- Поднятие тяжестей и застарелые травмы позвоночника
- Болезни внутренних органов
- Воспалительные процессы в околопозвоночных тканях
- Гормональные изменения, увеличение веса (при беременности в том числе)
- Возрастные изменения позвоночных дисков и т д.
Невралгия — это форма заболевания периферической нервной системы, которая характеризуется поражением нерва и приступами спонтанной боли в этой зоне.
Но, в отличие от других видов неврологических заболеваний, при невралгии нет нарушений двигательной системы и чувствительности.
Невралгия развивается в нервах, в их узких каналах и отверстиях. Пациент может чувствовать боль различного характера — тупую, острую, ноющую, сопровождающую чувством жжения или потливостью.
Наиболее часто встречаемые типы невралгии:
- невралгия тройничного нерва;
- лицевая и затылочная невралгия;
- межреберная невралгия (на картинке);
- невралгия наружного кожного нерва бедра.
Лечение заболеваний периферических нервов физиотерапевтическими методами ставит задачу комплексного восстановления здоровья больного. При лечении используют как местное, так и сегментное воздействие физическими факторами.
Физиотерапия при невритах, полиневритах, радикулитах и невралгии ведет к ускорению регенерации нервных волокон, предохраняет нерв от ишемии, отека, улучшает двигательную функцию конечностей.
Физиотерапевтическое лечение при неврологических заболеваниях дает хорошие результаты, поскольку действует обширно на процессы и функции организма.
Физиотерапию назначают в неврологии в лечебных, реабилитационных и профилактических целях.
С целью борьбы с болевым синдромом, при заболеваниях периферической нервной системы, применяют токи, электрофорез, ультразвук, лазерное облучение, массаж и другие методы, как отдельно, так и в комплексе этих процедур.
Противопоказания для физиотерапии при неврологических заболеваниях:
- Острый период протекания болезни
- Инфекционные формы заболевания центральной нервной системы
- Опухоли мозга и периферических нервов
- Эпилепсия
- Психозы, психопатии, кахексия.
Центр Здоровья «Лас» проводит лечение невралгии, невритов, радикулитов с помощью различных методов физиотерапевтического воздействия (магнитотерапия, ультразвуковая, электротерапия, лазерная терапия, массажи, гидромассажи с подводным вытяжением позвоночника и т д.).
источник
Неврит – заболевание, при котором воспаляется один из периферических нервов. Если же пораженными оказываются несколько нервов, можно говорить о полиневрите.
Невропатия, по мнению некоторых специалистов, имеет отличие от неврита: не воспалительный характер заболевания. Невропатия бедренного нерва (иначе говоря — нейропатия) подразумевает под собой какое-либо дистрофическое или дегенеративное изменение самого крупного нерва, входящего в поясничное сплетение. Необходимо отметить, что общепринятой в медицинской среде терминологии, относящейся к данному заболеванию, не существует.
- боль тянущего характера вдоль всего нерва, особенно чувствуется, если происходит надавливание в месте появления нерва чуть ниже паховой связки на бедре;
- слабо выраженное понижение чувствительности (например, онемение, покалывание, ощущение «мурашек») внутренней или же передней поверхности бедра;
- мышечное ослабление в ближайшей к нерву области: от минимального пареза до серьезного паралича и атрофии: нога в бедре колене и в районе колена плохо двигается или «подгибается»;
- неярко выраженный либо отсутствующий сухожильный коленный рефлекс;
- слабая отечность в области колена, голеностопа;
- незначительная местная депигментация кожи;
- возможно локальное выпадение волос;
- редко — проявление трофических язв.
Врач внимательно выслушивает пульс пациента, проводит функциональные пробы, имея целью выявить двигательные нарушения, только после этого специалист может говорить о неврите бедренного нерва.
Любой неврит – это следствие дисбаланса нервной системы и преобладания холода в организме, так считали еще древние тибетцы. Люди, чья доша – Ветер, пациенты с преобладанием невротических реакций наиболее склонны к подобным заболеваниям, к ним часто приводят нервное напряжение, сильная усталость, угнетающие эмоции, частые стрессы.
Наиболее вероятные причины невропатии бедренного нерва:
- травма. Какое-либо повреждение тазобедренного сустава (как ушибы, вывихи, так и переломы) может привести к реальному возникновению и развитию неврита в области бедра;
- переохлаждение. Холод способен провоцировать самые различные заболевания нервной системы, в том числе и описываемое;
- воспаление в одном из органов малого таза (к примеру, в мочевом пузыре, предстательной железе, мочеточнике, семенных пузырьках, прямой кишке, яичнике, матке, влагалище);
- сахарный диабет;
- инфекция (грипп, малярия, герпес, корь, дифтерия, бруцеллез и т.п.);
- нехватка витаминов;
- сосудистая патология;
- интоксикация; особенности строения тела;
- сдавливание ствола бедренного нерва. Подобная патология может возникнуть относительно неожиданно: к ней располагают сон в неудобной позе, вынужденное долгое дискомфортное положение тела, при остеохондрозе или грыже нерв защемляется в позвоночнике, довольно часто это случается во время беременности, случайная компрессия нерва может произойти во время операции.
В клинике «Наран» рассматривают любое заболевание как следствие внутреннего дисбаланса сил организма, болезнь – лишь его внешнее, видимое, ощущаемое проявление. Основной принцип лечения неврита тот же, что при других заболеваниях: воздействие на беспокоящую пациента проблему должно быть комплексным, включать в себя и пересмотр образа жизни в зависимости от определяющей конституции больного, и особое траволечение, учитывающее рекомендации врача, и традиционные тибетские лечебные методы, и работу с психоэмоциональным состоянием пациента.
Невропатия бедренного нерва относится к таким болезням, которые медицина Тибета излечивает в 99,9% известных прецедентов. Специалисты нашей клиники уверены твердо: в подавляющем большинстве случаев можно обойтись без антибиотиков, анальгетиков и сосудорасширяющих средств.
Методы лечения:
- фитотерапия, гармонизирующая Ветер;
- корректировка привычного питания;
- иглоукалывание. Эффективность этого способа излечения более чем хорошо всем известна. Высококвалифицированные специалисты в буквальном смысле могут иглами творить чудеса;
- точечный массаж легко снимает болевой синдром и исправляет нарушения двигательной активности;
- баночный массаж. Массаж крайне положительно действует при различного рода невропатиях: он способствует активизации кровообращения, клетки тканей лучше насыщаются веществами, питающими их, постепенно возобновляется проводимость импульса нервного волокна;
- моксотерапия; стоунтерапия и другие.
Набор процедур по фиксированной стоимости. Идеально подходит для лечения любых заболеваний.
Отлично дополняет процедуры и лечит вас изнутри.
С него начинается любой комплексный сеанс лечения.
Улучшает кровообращение и кровоснобжение
Воздествует на биологически активные точки активизируя процесс выздоровления.
источник
Невропатия бедренного нерва — поражение n. femoralis различной этиологии, приводящее к нарушению проведения по нему нервных импульсов. Клинические проявления зависят от топики поражения и могут представлять собой боли и сенсорные расстройства по передне-медиальной поверхности бедра и голени, затруднение ходьбы из-за нарушения разгибательных движений в колене и др. В диагностике невропатии n. femoralis полагаются на данные УЗИ нерва и ЭМГ. Лечебная тактика включает устранение компрессии нерва, метаболическую, сосудистую, противовоспалительную, обезболивающую и противоотечную терапию, проведение лечебной физкультуры и электромиостимуляции.
Впервые невропатия бедренного нерва была описана под названием «передний круральный неврит» в 1822 г. Сегодня она является одним из самых часто встречающихся вариантов среди мононевропатий нижних конечностей. Не смотря на почти 200-летнюю историю изучения бедренной невропатии и ее достаточную распространенность, она остается в некотором смысле малоизвестным заболеванием. Недостаточная информированность как врачей общей практики, так и некоторых специалистов в области неврологии приводит к тому, что невропатия бедренного нерва зачастую расценивается как вертеброгенная патология (корешковый синдром, миелопатия и т. п.) или как проявления полиневропатии. Этому способствует широкая вариативность симптомов, от чисто сенсорных нарушений до преобладания двигательной дисфункции, в зависимости от топики поражения.
Начало бедренный нерв (n. femoralis) берет от 3-х поясничных спинномозговых корешков L2, L3 и L4, которые, сливаясь, образуют единый нервный ствол. Последний идет между подвздошной и большой поясничной мышцами, спускается до паховой связки, проходя под которой, он выходит на переднюю поверхность бедра, где разделяется на кожные (сенсорные) и мышечные (двигательные) ветви и подкожный нерв. В подвздошно-поясничном сегменте бедренный нерв иннервирует мышцы, между которыми он проходит. Их функцией является сгибание и супинация бедра, а при фиксированном бедре — сгибание поясничного отдела позвоночника, обеспечивающее наклон туловища вперед.
Мышечные ветви, отходящие от бедренного нерва после его прохождения под паховой связкой, иннервируют мышцы, отвечающие за сгибание бедра и разгибание колена. Кожные ветви обеспечивают сенсорную восприимчивость передней и немного внутренней поверхности бедра. Подкожный нерв отделяется от n. femoralis в районе паховой связки, идет спереди по бедру, затем принимает медиальное направление и входит в межмышечный канал Гунтера (приводящий канал), по выходу из которого проходит по медиальному краю коленного сустава, где отдает поднадколенниковую ветвь, иннервирующую переднюю поверхность надколенника. Далее подкожный нерв проходит по медиальному краю голени и стопы, доходя до основания большого пальца. Он обеспечивает чувствительность кожи голени спереди и на медиальной поверхности, а также кожи медиального края стопы.
Патология бедренного нерва на подвздошно-поясничном уровне часто вызвана его компрессией в результате мышечного спазма или кровоизлияний в поясничную мышцу, происходящих при ее перегрузках или травмировании. Реже невропатия бедренного нерва обусловлена забрюшинными гематомами или опухолями (саркомы, лимфомы). Гематомы могут образовываться при гемофилии, тромбоцитопатиях и тромбоцитопениях; как осложнение терапии антикоагулянтами, применяемой при тромбоэмболиях и тромбозах, особенно у пациентов с аневризмой брюшной аорты. Описаны случаи бедренной невропатии, вызванные повреждением нерва при проведении аппендэктомии, операций на мочеточниках и почках, а также при бурситах и абсцессах подвздошно-поясничных мышц.
Причинами сдавления бедренного нерва в районе паховой связки могут быть: паховый лимфогранулематоз, бедренная грыжа, сдавление нерва паховой связкой при долгом вынужденном положении бедра (в т. ч. в течение оперативных вмешательств). Повреждение нерва возможно при проведении операций на тазобедренном суставе, оперативном лечении паховых грыж и пр.
Возникновение бедренной невропатии на уровне канала Гунтера наблюдается при профессиональном или спортивном перенапряжении приводящих мышц бедра, образующих данный канал. Реже мышечное напряжение бывает обусловлено нестабильностью или аномалиями коленного сустава. Ятрогенная невропатия может развиться как осложнение операций на коленном суставе.
Изолированная невропатия поднадколенниковой ветви n. femoralis зачастую носит идиопатический характер, но может быть связана с тромбофлебитом, варикозной болезнью и повторяющимися мелкими травмами колена.
Клинический симптомокомплекс бедренной невропатии зависит от топики процесса. При возникновении патологии на подвздошно-поясничном уровне развивается полный комплекс симптомов, включающий сенсорные, двигательные и вегетативно-трофические расстройства на всей иннервируемой бедренным нервом области. В редких случаях, при высоком разделении нерва, могут наблюдаться только сенсорные или только двигательные нарушения, иногда — мозаичная картина двигательных и чувствительных нарушений.
Полная невропатия бедренного нерва сопровождается лишь частичным нарушением работы подвздошно-поясничных мышц, благодаря существованию их альтернативной иннервации. Поэтому сгибание и супинация бедра практически не нарушены. Более выражен парез четырехглавой мышцы, отвечающей за разгибание ноги в коленном суставе. В связи с затруднительным разгибанием, пациенты стараются не сгибать ногу в колене. Затруднен бег и ходьба, особенно при необходимости подниматься по лестнице. Изменяется походка. Нога фиксирована в положении переразгибания. Наблюдается отсутствие коленного рефлекса.
К сенсорным нарушениям относятся расстройства тактильного и болевого восприятия на передне-внутренней поверхности бедра и голени, медиальном крае стопы. В этой же зоне наблюдаются трофические и вегетативные изменения, возможны ирритативные боли. В положении лежа на животе выявляются симптомы натяжения — боль по передней поверхности бедра при попытке максимально поднять прямую ногу (симптом Вассермана) или согнуть ногу в коленном суставе (симптом Мицкевича).
Невропатия бедренного нерва при его поражении в области паховой связки в общих чертах сходна с описанной выше клиникой. При высоком отхождении подкожного нерва могут наблюдаться преимущественно двигательные расстройства. Наряду с симптомами натяжения выявляется болезненность при надавливании посредине паховой связки.
Компрессия ствола бедренного нерва в канале Гунтера характеризуется болевой и тактильной гипестезией кожи медиального края коленного сустава, передне-внутренней поверхности голени и внутреннего края стопы. В этой же области наблюдаются парестезии и боли, которые усиливают свою интенсивность при разгибании голени. Последнее вынуждает пациента ходить и стоять, немного согнув ногу в колене. Коленный рефлекс не нарушен. Определяется болезненность в точке выхода подкожного нерва из приводящего канала, симптом Тинеля — появление парестезий по ходу нерва при его постукивании неврологическим молоточком.
Невропатия бедренного нерва с изолированным поражением поднадколенниковой ветви проявляется парестезиями и онемением кожи над надколенником, болезненностью точки подкожного нерва и положительным симптомом Тинеля.
Постановка диагноза бедренной невропатии требует от невролога внимательного и тщательного изучения топики поражения. Рентгенография позвоночника малоинформативна, поскольку зачастую невропатия бедренного нерва возникает у пациентов уже имеющих изменения позвоночного столба (спондилоартроз, остеохондроз и т. п.) и выявленная рентгенологически патология позвоночника никак не исключает наличие невропатии. В таких случаях в пользу невропатии свидетельствует невральный, а не сегментарный, характер выявленных при неврологическом осмотре расстройств. Разрешению спорных диагностических ситуаций способствует ЭМГ. При невропатии она выявляет замедление проведения импульсов по бедренному нерву, снижение амплитуды М-ответа, признаки денервации в иннервируемых бедренным нервом мышцах и отсутствие таких признаков в паравертебральной мускулатуре сегментов L2-L4.
Относительно новым, но перспективным методом исследования периферических нервных стволов является УЗИ, с помощью которого можно оценить целостность нерва, выявить его опухолевые изменения, отек, рубцово-спаечную деформацию и дегенеративные процессы. Ультразвуковая диагностика бедренного нерва (УЗИ нерва) с проведением динамических проб позволяет определить степень его подвижности в приводящем канале.
Поражение бедренного нерва нуждается в дифференциации от вертеброгенных радикулопатий L2-L4, пояснично-крестцовой плексопатии (особенно возникшей на фоне сахарного диабета), травмы колена или гонартроза. Для исключения патологии забрюшинного пространства обязательно проведение его УЗИ, КТ или МРТ.
Тактика лечения во многом определяется этиологией бедренной невропатии. При компрессии бедренного нерва забрюшинной гематомой проводится ургентная операция. Хирургического лечения требуют и случаи травматического повреждения нерва с его практически полным перерывом. В остальном достаточным является консервативное лечение. Ее основу составляет противоотечная терапия, купирование болевого синдрома, улучшение кровоснабжения и метаболизма бедренного нерва.
Противоотечная и противовоспалительная терапия глюкокортикоидами проводится в случаях компрессии бедренного нерва в межмышечных каналах или под паховой связкой. При этом растворы глюкокортикоидов (гидрокортизона, дипроспана) в сочетании с местными анестетиками (лидокаином, новокаином) вводятся непосредственно в область компрессии в виде блокад. При интенсивном характере болей прием НПВС и анальгетиков сочетают с назначением антидепрессантов (амитриптиллина) или антиконвульсантов (топирамата, прегабалина, габапентина). Для функционального восстановления бедренного нерва большое значение имеет вазоактивная (пентоксифиллин, никотиновая кислота) и метаболическая (витамины В6, В1 и их сочетания) терапия.
При парезе четырехглавой мышцы и пояснично-подвздошных мышц для предотвращения мышечных атрофий и контрактур необходимы ЛФК, электромиостимулиция и препараты, улучшающие нервно-мышечную передачу (ипидакрин, неостигмин).
источник
Нарушения, связанные с поражением периферических нервов всё чаще обнаруживаются у пациентов, обращающихся к невропатологам и неврологам.
Невропатия бедренного нерва – серьезное, болезненное нарушение, которое чаще всего связана с изменением образа жизни человека и резким сокращением подвижности.
НБН, или невропатия бедренного нерва, — это невоспалительное поражение указанного волокна, которое ведет к нарушению прохождения по нему нервных импульсов. Клинические симптомы заболевания сильно отличаются от пациента к пациенту и часто связаны с местом, в котором происходит ишемия или другое повреждение бедренного нерва.
Впервые термин был предложен в 1822 году, однако звучал как «передний круральный неврит». Несмотря на то, что эта патология сейчас входит в группу самых распространенных нервных нарушений нижних конечностей, врачи до сих пор не знают о том, как правильно лечить нарушение.
Очень часто специалисты путают невропатию с корешковым синдромом, невритом и миелопатией. А это приводит к неправильной постановке диагноза и некорректному лечению, в результате которого пациент не получает долгожданного облегчения.
Очень часто проблема постановки диагноза связана с тем, что у невропатии много симптомов, не позволяющих дифференцировать ее от других неврологических расстройств.
Нейропатия, или невропатия, — это нарушение периферических нервов, их стволов. Природа заболевания не бывает воспалительной, при этом возникают дегенеративные процессы в клетках нервов, а также ухудшается их обмен веществ.
Важно! Ключевая причина невропатии – это проблемы с кровообращением, возникающие из-за болезней или травм, а также нарушение обмена процессов.
Ключевые симптомы – это проблемы с рефлексами, мышечной силой и чувствительностью. Невропатию относят к психиатрической и неврологической сфере медицины, часто она связана с чрезмерной возбудимостью ЦНС и повышенной утомляемостью.
В отличие от невропатии, невралгия бедренного нерва сопровождается воспалением периферических нервов, а симптомы никогда не связаны с парезами, параличами или даже частичным нарушением чувствительности в области повреждения. Также при невралгии не наблюдается изменения структуры нервных волокон. При этом для невралгии характерно сильное защемление, которое приводит к боли и даже вегетативным нарушениям (головокружения, слабость).
Наиболее распространенные причины, связанные с нарушением строения бедренного нерва, кроются в различных заболеваниях организма:
- Сахарный диабет. Нарушение в нервных волокнах происходит из-за проблем с периферическими сосудами, что вызвано высоким содержанием жиров и глюкозы в крови, а также частыми колебаниями их уровня. Симптомы невропатии носят нарастающий характер. Существует диабетическая форма нейропатии, которая охватывает все нервы человеческого организма. Невралгия бедра при нейропатии наблюдается чаще всего.
- Травмы позвоночника и бедра. Под действием механических повреждений сдавливаются нервные окончания, происходит нарушение обмена веществ и кровоснабжения, что может приводить к проблемам. Острая посттравматическая невропатия бедренного нерва считается распространенным последствием травм и переломов.
- Токсическое воздействие на организм. От невропатий различного характера часто страдают люди, занятые в химическом производстве. Также подобный признак может возникнуть у наркоманов или людей, вынужденных принимать большие дозы токсичных препаратов.
- Заболевания костной системы и суставов. Артриты, артрозы, опухоли нередко приводят к нейропатии как симптому. Заболевания могут затрагивать не только кости и мышцы, но также внутренние органы, например, повреждения печени могут быть причиной невропатии бедра.
- Алкоголь. Длительное употребление алкоголя ведет к повреждению и ослаблению нервных тканей. Повреждение бедренного нерва регулярно встречается у людей, злоупотребляющих алкоголем, сочетает в себе причины интоксикации.
Симптомы нарушений нередко не связаны с причинами заболевания.
На симптомы невропатии бедренного нерва сильно влияют особенности процесса, который происходит при повреждении участка. Чаще всего наблюдаются двигательные, сенсорные и вегетативные расстройства. Очень редко невропатия сопровождается лишь чувствительными и двигательными нарушениями:
- возможно наличие парезов в области коленного сустава, пациенту сложно сгибать и разгибать конечность, а также пальцы ступни;
- ходить можно, но если требуется подъем по лестнице, человек испытывает значительные затруднения;
- по мере развития невропатии появляется изменение походки;
- у пациента отсутствует коленный рефлекс;
- со стороны чувствительности наблюдается отсутствие тактильного восприятия внутри бедер и голеней, также чувствительность нарушена в некоторых областях стоп;
- если пациент ляжет на живот и попробует поднять больную конечность вверх, он почувствует острую боль с наружной стороны бедра;
- иногда боль может отдавать в паховые связки, особенно при надавливании;
- из-за компрессии бедренного ствола возникают боли по всей конечности, пациенту становится сложно стоять.
У некоторых пациентов также наблюдается онемение кожи в области бедер и голеней.
Поставить диагноз врач может только после проведения осмотра и сдачи анализов пациентом. В этот список могут входить:
- электромиография – достоверный и надежный способ получения данных о чувствительности нервных окончаний. В ходе процедуры в бедро ставят небольшие электроды;
- УЗИ – отображает строение волокон, можно увидеть воспалительные процессы, ишемию и некоторые другие нарушения;
- МРТ – позволяет увидеть картину мягких тканей и костей, чаще всего назначают при заболеваниях суставов;
- КТ – аналог МРТ, но менее точный;
- рентген – требуется не во всех случаях, только если есть проблемы с позвоночником и структурой костей или суставов.
В большинстве случаев поставить диагноз и начать лечение невропатии бедренного нерва можно уже после нескольких методик обследования, проходить их все необязательно.
Тактика терапии определяется доктором и зависит от того, насколько поврежден нерв, почему появилась невропатия бедренного нерва. Если проблема связана с компрессией и сдавливанием, может потребоваться хирургическая операция. В случае разрыва нервов необходимо вмешательство нейрохирурга.
Для устранения болей и других симптомов невропатии используют несколько групп лекарств:
- Анальгетики. Принимают в форме инъекций. Самый популярный препарат – «Новокаин» с аналогичным действующим веществом в составе. Он хорошо убирает боль и действует в течение длительного времени. Если у пациента наблюдается повышенная чувствительность к новокаину, назначают средства на основе лидокаина. Также существует препарат «Пиридоксин» на основе витамина В6. Он влияет на ЦНС и улучшает функции нервных волокон. Дополнительно можно использовать «Аминофиллин». Все эти препараты обладают невысокой стоимостью и большой эффективностью.
- НПВС. Средства нестероидного действия показаны для борьбы не только с болью, но и с воспалением. Однако они могут оказаться недостаточно эффективны в плане обезболивающего. Пациентам обычно назначают курсовую терапию.
Поддержать работу медикаментов призвана физиотерапия.
Лучше всего невропатия бедренного нерва устраняет с помощью электрофореза, а также действия тепла:
- магнитная терапия – на нерв действует магнитное поле, повышая иммунную активность его клеток;
- гальванотерапия – в ходе лечения используют действие небольших токов;
- электростимуляция – используют аппараты для электрических импульсов;
- ультразвуковая терапия – восстанавливает подвижность и обменные процессы;
- СВЧ-терапия – применяются микроволны, улучшающие работу скелета;
- электрофорез – применяется для введения препаратов через электрические токи.
У физиотерапевтических методов множество показаний и полезных действий. Без них лечение невропатии нельзя считать комплексным.
Комплексная терапия нарушения в бедренном нерве не обходится без гимнастики. Вместе с доктором пациент подбирает удобные комплексы упражнений. Заниматься можно в домашних условиях, либо посещать залы ЛФК вместе с другими людьми, страдающими от нейропатии.
Также не допускается проведение гимнастики в период обострения боли, когда пациенту даже двигаться сложно, не то что выполнять физические упражнения.
Если невропатия бедренного нерва вызвана токсическим отравлением или алкогольной интоксикацией, необходимо принимать несколько иные препараты и придерживаться других правил в процессе лечения:
- назначают глюкокортикостероиды, так как остальные препараты по устранению боли скорее всего окажутся неэффективны и могут вступить в контакт с токсичными веществами;
- витамины группы B в форме инъекций – необходимы для стимуляции отклика нервных волокон.
Иглоукалывание и электрофорез при токсической невропатии считаются наиболее эффективными методами физиотерапии. Иногда требуется плазмаферез – очищение крови от большого содержания вредных веществ.
К сожалению, народные средства от невропатии нерва не бывают так эффективны, как медицинские препараты. Но дикие растения можно применять с целью реабилитации после прохождения медикаментозного курса. Они поддерживают кровообращение, питают, помогают снять усталость и ускоряют регенерацию тканей:
- используют для массажа эфирные масла, смешав их с любым базовым маслом (оливковое, миндальное, виноградной косточки). Добавляют по 4-7 капель к 10 мл основного масла. Наиболее эффективны: гвоздичный, лавандовый, пихтовый и ромашковый эфир;
- корень лопуха, принимаемый внутрь, способствует расслаблению спазмов и улучшает проводимость нервов: заваривают 1 ст. л. высушенного растения в 250 мл кипятка, принимают через 2 часа по 50 мл после еды;
- хорошо помогает черная редька и хрен – они улучшают кровообращение и используются в качестве компрессов. Готовят из равных частей, смешивая со спиртом. Настаивать смесь нужно 10 дней.
Также можно использовать лекарственную мазь от невропатии, приготовленную самостоятельно в домашних условиях. Для нее берут часть скипидара, яблочного уксуса и размешанный желток. После нанесения на больное место нужно приложить теплую повязку, например, шерстяной шарф.
Запущенная невропатия бедренного нерва сложно поддается лечению. Если первые признаки не доставляют дискомфорта, это не значит, что их не нужно лечить. Если терапия отсутствует, пациент рано или поздно начинает страдать:
- боль приобретает хронический характер, сказывается на психологическом самочувствии пациента, может вызывать депрессию и психозы;
- в патологический процесс при поражении бедренного нерва вовлекаются другие структуры: кожа, половой нерв, поясничное сплетение;
- постепенно развиваются параличи нижних конечностей и бедренного массива;
- из-за болей человек страдает от бессонницы, его сон становится прерывистым, неправильным;
- формируется мышечная атрофия, и тогда хирургического вмешательства уже не обойтись;
- страдает сексуальная сфера: пациент теряет либидо, так как из-за болей усиливается напряжение в паховой зоне.
После проведенной терапии пациенту нужно помнить о профилактике невропатии бедренных волокон.
Наиболее распространенные советы, касающиеся профилактики неврологических заболеваний, сводятся к пересмотру образа жизни:
- пациенту нужно нормализовать режим отдыха и труда;
- спать необходимо достаточное количество времени;
- нельзя перенапрягаться, как в эмоциональном, так и физическом плане;
- нужно заниматься лечебной физкультурой или гимнастикой;
- необходимо беречь себя от переохлаждения и травм поясничной, бедренной зоны;
- при остеохондрозе возникает риск защемления корешков и нервных волокон;
- нужно избегать сильных стрессов и переживаний.
источник














