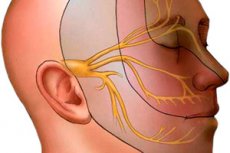
Невралгия тройничного нерва – патология, при которой вследствие раздражения тройничного нерва появляются приступы интенсивной боли в зоне его иннервации. Чаще болеют женщины. Наиболее распространенная среди всех невралгий. Лечением этого заболевания занимаются неврологи. Однако с данной проблемой часто сталкиваются стоматологи, иногда даже по ошибке удаляют здоровые зубы.
Причину болезни удается выяснить не всегда, перечислим основные состояния, при которых возникает невралгия тройничного нерва:
- сдавление нервного корешка расширенным или удлиненным сосудом;
- опухоль головного мозга;
- перенесенная герпетическая инфекция;
- рассеянный склероз;
- синуиты;
- воспаление височно-нижнечелюстного сустава;
- травмы головы;
- системные заболевания соединительной ткани, васкулиты;
- стоматологические заболевания.
Также заболевание связывают с процессами старения, так как невралгией страдают лица преимущественно среднего и пожилого возраста.
Больные предъявляют жалобы на острую стреляющую боль в области верхней или нижней челюсти, скул, реже в области лба, глазных яблок, может отдавать в зубы, шею, затылок. Характерно одностороннее поражение, боль никогда не распространяется на противоположную сторону. Приступы кратковременные, их продолжительность от нескольких секунд до нескольких минут, в течение суток повторяются много раз. Боль может возникать внезапно или провоцироваться разговором, жеванием, прикосновением к лицу, чисткой зубов, встряхиванием головы. Приступы боли настолько выражены, что больные вздрагивают от ее появления, боятся пошевелиться, дотронуться до лица. При этом чувствительность не нарушена.
Однако могут появляться вегетативные симптомы, а именно слезотечение, покраснение лица на стороне поражения, спазмы мимических мышц, потливость. После приступа отмечается болезненность в точках выхода нерва. При снижении чувствительности, онемении части лица необходимо незамедлительно обратиться к врачу, поскольку эти симптомы указывают на органическую патологию в основе невралгии.
При хроническом прогрессирующем течении обострения наблюдаются в холодное время года, приступы становятся более частыми и интенсивными.
Диагноз устанавливается на основании типичной клинической картины, истории заболевания, объективного обследования специалистом. Обязательным является осмотр невролога, который и занимается дифференциальной диагностикой и лечением невралгии тройничного нерва. При подозрении на органическую причину невралгии проводится дообследование, назначаются компьютерная томография, МРТ.
Для лечения невралгии тройничного нерва назначаются противоэпилептические препараты (карбамазепин, дифенин, клоназепам, баклофен) в комбинации с анальгетиками и антидепрессантами. Обычно назначается курсовое лечение, но следует учитывать возможные побочные эффекты (нарушение зрения, сонливость, головокружение, тошнота). Местно назначаются препараты стручкового перца с раздражающей и отвлекающей целью.
Хирургические методы лечения применяются при неэффективности медикаментозного. Могут проводиться местные блокады. При длительном рецидивирующем течении и невозможности устранить причину выполняется химическая, механическая, термическая деструкция тройничного узла или пересечение ветвей тройничного нерва.
Физиотерапия назначается с целью уменьшения боли, улучшения местного кровообращения и метаболизма, функций нервно-мышечного волокна и регенераторных процессов.
Методы, уменьшающие болевой синдром:
- СМТ-терапия в точках выхода нерва;
- лекарственный электрофорез анальгетиков и анестетиков;
- ТКЭА (аналгезия транскраниальная);
- короткоимпульсная электроаналгезия;
- флюктуоризация в точках выхода нерва;
- диадинамотерапия;
- криотерапия местного действия.
Методы, способствующие расширению сосудов:
Методы, улучшающие регенерацию тканей:
Методы, нормализующие функцию нервно-мышечных волокон:
Больным с невралгией тройничного нерва с редкими приступами рекомендуется оздоровление на курортах Сочи, Светлогорска, Пятигорска, Бердянска, Канн, Крыма.
Противопоказано данное лечение при острых заболеваниях тройничного нерва, его травматическом повреждении в остром периоде, общих противопоказаниях к санаторному лечению.
Несмотря на выраженность болевых ощущений, данное заболевание не угрожает жизни пациента и успешно лечится. Необходимо вовремя обратиться к специалисту, который выяснит причину болезни и назначит адекватное лечение.
ТВЦ, программа «Доктор И» на тему «Невралгия лицевого нерва»:
ТВЦ, программа «Врачи» на тему «Невралгия тройничного нерва»:
источник
Нейропатия тройничного нерва — это поражение тригеминальной системы, которое характеризуется изменениями интерстициальной ткани, миелиновой оболочки, осевых цилиндров и проявляется болью, парестезиями и расстройствами чувствительности в зонах иннервации его основных ветвей. Если в патологический процесс вовлекается нижнечелюстной нерв, наблю дается нарушение функции жевания.
Среди этиологических факторов нейропатии тройничного нерва выделяют следующие: инфекционные (при малярии, вирусном гепатите, сифилисе, тонзиллите, синуситах), ятрогенные (как следствие деструктивной терапии); травматические; ишемические и интоксикационные.
Чаще всего определяется нейропатия отдельных ветвей тройничного нерва.
Нейропатия нижнего альвеолярного нерва возникает при инфекционных заболеваниях, диффузном остеомиелите, стоматологических манипуляциях (введение избыточной массы пломбировочного материала за верхушку зуба при лечении премоляров и моляров нижней челюсти, травматическое удаление зубов, в особенности третьих нижних моляров, выполнение мандибу-лярной анестезии), токсического периодонтита.
Клиника. Ведущими симптомами являются боль и онемение в области нижней челюсти, подбородка, десны и нижней губы. При объективном исследовании наблюдается выпадение или снижение всех видов чувствительности в области десны нижней челюсти, нижней губы и подбородка на стороне поражения. В острой стадии может наблюдаться мучительное сведение челюстей (тризм) в сочетании с парезом жевательных мышц.
В стоматологической практике иногда бывает острая токсико-травматическая нейропатия нижнего альвеолярного нерва, подбородочного, возникающая в случае попадания пломбировочного материала в нижнечелюстной канал во время лечения пульпита I и II премоляра на нижней челюсти. Во время пломбирования каналов у больного остро возникает очень интенсивная боль в обасти нижней челюсти с онемением нижней губы и подбородка. В случае возникновения такой ситуации проводят неотложные мероприятия — декомпрессию канала: дексаметазон 8 мг + 5 мл 2,0 % раство ра эуфиллина + 20 мл 40 % раствора глюкозы внутривенно струйно. Одновременно назначают димедрол по 1 мл внутримышечно, фуросемид по 40 мг внутримышечно. В дальнейшем используют средства, которые улучшают микрогемоциркуляцию (никотиновая кислота, пентоксифиллин), а также нейропротекторы (ноотропил, церебролизин, актовегин), десенсибилизи рующие препараты (димедрол, супрастин, диазолин).
Нейропатия щечного нерва. Причинами возникновения заболевания могут быть периостит, воспалительные заболевания зубов и десен, травма тическое удаление зубов на нижней челюсти.
Клиника. Боль возникает подостро, носит постоянный характер, интенсивность ее постепенно возрастает. Сначала возникает на передней поверхности десны, переходной складки, а затем распространяется на всю переднюю поверхность зубов нижней челюсти и захватывает весь участок иннервации щечного нерва. Онемение нехарактерно, при объективном ис следовании определяют снижение всех видов чувствительности в области иннервации слизистой оболочки щеки и вестибулярной поверхности десен, а также кожи угла рта.
Нейропатия верхнего альвеолярного нерва. Причинами возникновения заболевания могут быть хронический пульпит и периодонтит, поражение нерва в случае сложного удаления зубов, синусит, хирургическое вмешательство при гайморите.
Проявляется болью и ощущением онемения в зубах верхней челюсти. Объективно наблюдается снижение или отсутствие чувствительности в об ласти десны верхней челюсти, а также прилежащего участка слизистой обо лочки щеки. Электровозбудимость пульпы в соответствующих зубах верх ней челюсти снижена или отсутствует.
Если причиной заболевания является стеноз подглазного канала, то больные будут жаловаться на боль и онемение кожи в области иннервации подглазного нерва (крыло носа, участок над клыковой ямкой, верхняя губа).
Травматическая нейропатия. Этиология. Травматическая нейро патия чаще всего возникает в случае оперативных вмешательств на зубах (травматическое удаление зубов, вывод пломбировочного материала за вер хушку корня зуба, проведение анестезии с травмированием нервных стволов, удаление кости или опухоли челюстей), а также в случаях хирургиче ских вмешательств на придаточных пазухах и подглазничном канале.
Поражение I ветви тройничного нерва, как правило, практически не наблюдается. Чаще всего поражается III ветвь тройничного нерва, что связано, по-видимому, с анатомическим расположением нижнего альвеолярного нерва, делающим его легко доступным при разнообразных травматических стоматологических манипуляциях. В особенности это касается стоматологических вмешательств на третьих молярах. Причиной травматической не вропатии нижнего альвеолярного нерва также может быть пломбирование ментального канала во время лечения пульпита 4 и 5 зубов нижней челюсти.
Объединенное поражение I и II ветвей тройничного нерва может возникать после воспалительных заболеваний головного мозга с развитием спаечного процесса или в случае синусита, когда в воспалительный процесс включаются одновременно верхнечелюстная и лобная пазухи.
Клиника. Больные жалуются на постоянную ноющую, иногда пульсирующую боль в участке иннервации травмированного нерва, ощущение онемения и «ползания мурашек». В случае травмирования нижнечелюстного нерва возникает сведение зубов, которые связаны с поражением двигательной части нерва, больные не могут принимать пищу, разговаривать. Триггерные зоны на лице и в полости рта не определяются.
Во время объективного обследования обнаруживают гипестезию или анестезию (возможна и гиперпатия) кожи и слизистой оболочки в области иннервации нерва. При пальпации отмечают болезненность точек выхода II и III ветвей тройничного нерва, а также в случае вертикальной перкуссии зубов и глубокой пальпации нижней челюсти.
Диагностика. Основным диагностическим критерием является возникновение болевого синдрома после вмешательств на зубочелюстной системе. Заболевание характеризуется клиническим полиморфизмом и значительной продолжительностью. Во время изменения погоды, стрессовых ситуаций и при наличии соматических заболеваний может возникать обострение болевого синдрома.
В случае возникновения Рубцовых изменений в нервах или втягивания нерва в рубец мягких тканей (после огнестрельных ранений, в случае де фектов мягких и костных тканей после резекции челюстей) наблюдается постоянная ноющая боль невыраженной интенсивности со стойкими нарушениями чувствительности.
Ятрогенная нейропатия тройничного нерва. Эта нозологическая единица возникла в связи с тем, что лечение невралгии тройничного нерва в большинстве случаев начинали с проведения нейродеструктивных операций (спиртово-лидокаиновые блокады, нейроэкзерез, деструкция узла тройнич ного нерва). Вследствие этого у значительного числа больных наблюдались ятрогенные травматические или токсико-травматические нейропатии тройничного нерва. Чаще всего поражались верхне- и нижнечелюстной нервы.
Во многих пособиях по неврологии предлагается в случае невралгии тройничного нерва проводить спиртово-новокаиновые и спиртово-лидокаиновые блокады периферических его ветвей или узла — так называемая алкоголизация. Обезболивающий эффект в этом случае достигается в среднем после второй-третьей процедуры, но объясняется он тем, что наступает онемение вследствие развития деструктивных изменений в стволе не рва. С течением времени развивается токсико-травматическая нейропатия, практически резистентная к лечению, поэтому больному необходимо проводить и дальше блокады, эффективность которых уменьшается пропорционально к их количеству.
Таким образом, нейродеструктивные операции, которые проводятся при лечении невралгии, приводят к развитию токсико-травматической нейропатии. Этим и обусловлен характер болевого синдрома.
Клиника. Клиническая картина представлена, как правило, наличием постоянной ноющей, жгучей или тупой нейропатической боли в участке иннервации пораженного нерва, на фоне которой возникают невралгические пароксизмы с иррадиацией боли соответственно в сегментарные зоны лица (сегменты Зельдера). У больных наблюдаются разнообразные виды парестезии (онемение, «ползание мурашек», жжение) и расстройства чувствительности (гипестезия с явлениями гиперпатии или гиперестезии), которые иногда распространяются за пределы иннервации одной из ветвей тройничного нерва.
Во многих случаях в процесс втягиваются вегетативные волокна, что приводит к трофическим изменениям слизистой оболочки полости рта (гингивит), зубочелюстной системы (прогрессирующий пародонтит) и кожи лица (пигментация или депигментация, сухость, шелушение, атрофия мягких тканей). В таких случаях боль становится невыносимо жгучей, разрывной, сверлящей, сопровождается вегетативными реакциями (покраснением и отеком кожи лица, местным повышением температуры тела, слезотечением, слюнотечением).
Во время проведения нейродеструктивных манипуляций на нижнечелюстном нерве может возникать болевое сведение зубов (больные вынуждены принимать пищу через соломинку, не могут разговаривать и открывать рот). С каждой последующей алкоголизацией характер болевого синдрома изменяется: невралгические пароксизмы становятся более длительными, частыми, может формироваться невралгический статус, на коже лица воз никают незначительно выраженные триггерные участки. Боль провоцируют погодные условия (холод или жара), обострение соматической патологии, употребление пищи, физические нагрузки. Точки выхода тройничного не рва болезненны во время пальпации приблизительно у 2/3 больных.
Приведенные данные убедительно свидетельствуют о том, что про ведение нейродеструктивных манипуляций не является методом выбора лечения невралгии тройничного нерва, поскольку в большинстве случаев достигается непродолжительный эффект. Вместе с тем такая терапия при водит к развитию токсической нейропатии, прогрессированию заболевания и развитию резистентности к консервативным методам лечения. Лишь в том случае, когда все использованные методы лечения невралгии являются неэффективными, а интенсивность болевого синдрома остается выраженной, можно использовать нейродеструктивные операции, разработанные в по следнее время нейрохирургами.
Лечение. В зависимости от причины развития нейропатии тройничного нерва и его отдельных веток используют антибиотики, нестероидные противовоспалительные средства (нимесулид, мелоксикам, диклофенак-натрий, ибупрофен в средних терапевтических дозах).
Для улучшения процессов миелинизации и обезболивающего действия применяют нейротрофические препараты витамины группы В (тиамин, рибофлавин, цианокобаламин) или их комплексные препараты (нейрови-тан, нейрорубин, нервиплекс), аскорбиновую кислоту.
С целью улучшения обратного аксонального транспорта и нейромета-болических процессов в пораженном нерве используют нейропротекторы (ноотропил, пирацетам, энцефабол, глутаминовую кислоту), нейтрофи-ческие средства (церебролизин), активаторы энергетических метаболиче ских процессов (рибоксин, милдронат, актовегин). Обоснованным является назначение десенсибилизирующих препаратов (фенкарол, диазолин, цетрин, лоратидин) в лечении токсичных и инфекционно-аллергических нейропатии. В случае продолжительного болевого синдрома назначают обезболивающие средства (анальгин, баралгин), антидепрессанты (ами-триптилин), седативные препараты и транквилизаторы (ноофен, феназе-пам, гидазепам).
Для улучшения регенераторных процессов в нерве целесообразно применять вазоактивные препараты никотиновую кислоту, дипиридамол, трентал, реополиглюкин, реосорбилакт.
Составной частью терапии является физиотерапевтическое лечение: в острый период — УФО пораженной половины лица, УВЧ, диадинамические токи, фонофорез лидокаина, никотиновой кислоты. Проводят сеансы игло-рефлексотерапии.
При неэффективности консервативного лечения в условиях нейрохирургического стационара проводят оперативные вмешательства на нервах.
Не нашли то, что искали? Воспользуйтесь поиском:
источник
Невралгия тройничного нерва представляет собой хроническое заболевание, основным проявлением которого являются приступы интенсивной стреляющей боли по ходу ветвей тройничного нерва. Это один из наиболее часто встречающихся видов невралгий. Она может быть первичной, когда неприятные симптомы возникают на фоне сосудистой компрессии, или вторичной, когда их появлению предшествуют различные патологические процессы (опухоли, заболевания носа, зубов, десен, герпетическая инфекция). Иногда болевой синдром при этой патологии может быть настолько сильным, что нарушает покой и сон больного.
Для лечения невралгии используются всевозможные методы: прием медикаментов, хирургические вмешательства, воздействие физическими факторами. В нашей статье остановимся на последнем из них.
Лечение физическими факторами назначается в дополнение к медикаментозному. Оно позволяет повысить его эффективность и облегчить состояние больных. Его применяют для достижения следующих целей:
- ослабление болевого синдрома;
- купирование воспаления и отека;
- улучшение микроциркуляции и метаболизма пораженных нервных волокон;
- уменьшение частоты и выраженности приступов.
В зависимости от интенсивности болевых ощущений и остроты процесса лицам, страдающим невралгией тройничного нерва, могут назначаться разные физиопроцедуры. Подобрать нужное лечение поможет врач после беседы с пациентом.
Лечебное воздействие импульсных токов на нервную систему больного вызывает снижение болевых ощущений. Это достигается:
- возбуждением эндогенной опиоидной системы ствола мозга;
- выбросом эндорфинов и энкефалинов (нейропептидов, обладающих морфиноподобным действием);
- обеднением афферентного (направляющегося в центральную нервную систему) потока импульсов от болевых рецепторов.
Кроме того, импульсы оказывают влияние на сосудодвигательный центр, способствуя стабилизации кровообращения и артериального давления. Выброс эндогенных опиоидов активирует регенераторные процессы в очаге воспаления.
При короткоимпульсной электроаналгезии воздействие осуществляется на точки выхода нервов несколько раз в день по 30 минут. Средний терапевтический курс состоит из 12-15 процедур.
Для ослабления болевых ощущений при невралгии применяется воздействие холодового фактора. На зону поражения накладывают криопакет температурой 10-18 градусов на 15 минут. Через 30 мин. процедура может проводиться повторно. Общая длительность такого лечения – 10-12 дней.
- уменьшить возбудимость тактильных и болевых рецепторов тканей в патологическом очаге;
- устранить спастический компонент (спазм мышц под воздействием низких температур сменяется их расслаблением);
- временно замедлить интенсивность метаболизма в тканях и потребление ими кислорода;
- снизить экссудацию (отек) в очаге.
С помощью постоянного электрического тока вглубь тканей проводятся следующие лекарственные средства:
- местноанестезирующие (лидокаин, новокаин);
- противовоспалительные (натрия салицилат, калия йодид);
- сосудорасширяющие (платифиллин, магния сульфат).
Ожидаемый эффект от физиопроцедуры определяется свойствами препарата, который используется для ее проведения. Но в любом случае под действием электрического тока в подлежащих тканях:
- улучшается кровоток;
- повышается концентрация биологически активных веществ;
- снижается напряжение и тонус мышц;
- уменьшается отек в очаге воспаления.
Общая длительность лечения – 10 сеансов по 15-30 минут. Процедуры могут проводиться через день или ежедневно.
Используемые в данном методе переменные электрические токи вызывают возбуждение рецепторов нервных волокон. В результате возникают потоки электрических импульсов, способные подавлять патологическую импульсацию из эпицентра боли и тем самым вызывать анальгезию. Эти потоки достигают задних рогов спинного мозга и обуславливают также реакции сегментарно-рефлекторного типа, которые проявляются в активации местного кровообращения и трофики подлежащих тканей.
Флюктуоризация осуществляется на зоны выхода ветвей тройничного нерва. Средняя длительность одного сеанса – 20 минут. Для достижения полного эффекта необходимо 10-12 процедур.
Сантиметроволновая терапия является разновидностью сверхвысокочастотной. Под ее влиянием наблюдаются релаксационные колебания воды и аминокислот, что приводит к нагреванию тканей. Тепловой эффект сопровождается улучшением кровообращения, метаболических процессов и ускорением лимфооттока. В результате в очаге заметно уменьшается периневральный отек и изменяются свойства нервных проводников.
Воздействие проводится в болевых зонах. Его продолжительность – 3-5 минут на одну точку. Рекомендованный терапевтический курс – 8-10 сеансов.
Этот метод физиотерапии предполагает использование в качестве лечебного фактора диадинамических импульсных токов. Они ритмически возбуждают нервные проводники, способствуя возникновению афферентных потоков в головной мозг, где формируется доминантный очаг возбуждения. Такие изменения вызывают делокализацию (своего рода рассеивание) болевой доминанты в коре и подавление неприятных ощущений.
Диадинамотерапия подавляет болевые импульсы, и они не достигают центральной нервной системы. Наряду с этим уменьшается отек тканей и активируются обменные процессы в них.
Электроды накладываются на болевые или триггерные зоны. На каждую из них воздействуют 3-5 минут. Обычно для достижения эффекта достаточно 8-10 сеансов. При необходимости через 2-3 недели проводятся повторные курсы.
С помощью инфракрасной лазеротерапии удается добиться:
- ослабления импульсной активности нервных окончаний;
- снижения порога болевой чувствительности;
- снижения возбудимости проводящих нервных волокон;
- угнетения тактильной чувствительности на участке облучения.
В очаге поражения ткани избирательно поглощают кванты инфракрасного излучения, что приводит к активации процессов пролиферации и регенерации в волокнах пораженного нерва.
Облучению подвергают точки выхода ветвей тройничного нерва. Процесс длится всего пару минут в каждой из них. Средний терапевтический курс – 15 процедур.
После уменьшения остроты процесса и стихания болевых ощущений для лечения невралгии тройничного нерва могут использоваться:
- Парафинолечение. Аппликации выполняются на пораженную половину лица 1 раз в сутки. Общая длительность лечения – 10 процедур.
- Массаж точек выхода ветвей тройничного нерва.
- Пелоидотерапия. Лечебные грязи наносятся на шейно-воротниковую зону и сохраняются там 15-20 минут. Терапевтический курс – 10 сеансов.
- Радоновые ванны. Назначаются через день. Длительность одной процедуры – 10-15 минут. Всего необходимо 10 ванн.
Для профилактики рецидивов болевого синдрома могут применяться сосудорасширяющие и трофостимулирующие методы, которые помогают улучшить микроциркуляцию и метаболизм нервной ткани. К ним относят:
- местную дарсонвализацию;
- электрофорез сосудорасширяющих средств;
- ультратонотерапию.
Больных, страдающих невралгией тройничного нерва, с редкими приступами после стабилизации состояния направляют на климато- и бальнеологические курорты:
- Сочи;
- южного побережья Крыма;
- Пятигорска;
- Бердянска;
- Ниццы;
- Старой Руссы и др.
Противопоказаниями к санаторно-курортному лечению считаются тяжелые сопутствующие заболевания и острый период болезни.
Для немедикаментозного лечения невралгии тройничного нерва необходимо с заключением невролога обратиться к физиотерапевту. Специалист подберет курс наиболее подходящих каждому пациенту процедур с учетом особенностей его диагноза и проводимого лечения.
Частые приступы невралгии существенно снижают качество жизни больных. Их купирование и предупреждение в будущем – главная задача для врача. Важную роль в этом процессе играет физиотерапия, поэтому не следует забывать о ее возможностях, останавливая свой выбор только на одном методе лечения.
Краткая информация о лечении невралгии тройничного нерва в видеоролике:
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Нейропатия тройничного нерва представляет собой одну из форм патологии тригеминальной системы. При этой форме патологии дегенеративным изменениям подвергается интестинальная ткани. Возможны ее многочисленные трансформации, а также функциональные изменения. Также изменению подвергаются миелиновые волокна и осевые цилиндры. Представляет собой серьезную проблему, с которой все чаще приходится сталкиваться современной неврологии. Она существенно снижает качество жизни человека, усложняет ее. Неприятным явлением выступает боль, также существенно снижается чувствительность, наблюдается онемение, потеря многих функциональных возможностей. Наиболее опасным является парестезия лица, паралич.
Повреждение нерва чревато серьезными последствиями, поскольку происходит нарушение многих структур. Соответственно, нарушаются и их функции. Нарушается иннервация многих органов и систем. Тройничный нерв образован тремя ветвями, которые обеспечивают передачу нервного импульса от иннервируемых органов к тем структурам, которые отвечают за обработку нервного импульса. Тройничный нерв отвечает за иннервацию лица и ротовой полости. Также под зону иннервации попадают кожные покровы, зубы, язык, нервы, глаза. Этот нерв обеспечивает двигательные рефлексы, а также отвечает за различные вегетативные реакции.
Причин нейропатии может быть множество. Это могут быть как структурные, так и функциональные нарушения. Чаще всего встречается нарушение отдельной ветви нерва. Нарушение первой ветви является достаточно редкой формой патологии, тогда как самой распространенной формой является нарушение второй ветви. Все три ветви нарушаются крайне редко. Это единичные случаи во всей неврологической практике. Особенность данной формы заболевания состоит в том, что оно может развиваться достаточно длительно. Зачастую заболевание развивается от нескольких месяцев и более.

На данный момент частота проявлений 25 к 10000. Патологии в одинаковой степени подвержены как мужчины, так и женщины.

Первичная патология развивается в том случае, если нерв подвергся прямому, непосредственному воздействию. Это может быть сдавливание нерва костными выступами, связками, патологическими смещениями тканей. Это может быть прямое повреждение нерва в результате удара, сжатия, растяжения.
Вторичные причины представлены перечнем факторов, которые привели к воспалению или повреждению нерва. Таким образом, вторичные причины являются следствием патологических явлений, происходящих в организме, которые отражаются на структурном и функциональном состоянии нерва.
В качестве вторичных причин развития патологии рассматривают проказу, различные новообразования. Одинаково негативно сказываются на тройничном нерве как доброкачественные, так и злокачественные новообразования, поскольку они оказывают механическое давление на него. Негативно отражается и сдавливание нерва патологически измененными сосудами, которые имеют место при развитии опухоли. Также опасны изменения, отложения в сосудах, тромбы. Атеросклероз является одной из причин патологии, поскольку внутри сосуда образуются бляшки, которые также могут оказывать давление на нерв. Особую опасность представляет собой бляшка, которая образуется в области чувствительного ядра тройничного нерва.
К основным причинам следует отнести и наследственные факторы, которые обеспечивают предрасположенность нерва к патологическим изменениям. Негативно отражаются патологические явления, наблюдающиеся при беременности, в ходе внутриутробного развития. Особенно опасны родовые травмы, а также различные повреждения, полученные уже после рождения, особенно в ранний период младенчества.
Все чаще нейропатии развиваются после перенесенных хирургических операций, косметических процедур, инвазивных манипуляций, в ходе которых повреждается нерв. Часто нерв травмируется зубными протезами, а также в ходе различных стоматологических процедур. Черепно-лицевые, черепно-мозговые травмы также часто заканчиваются нейропатиями. Часто нерв повреждается токсическими веществами, факторами аллергической, аутоиммунной природы. Многие вирусы, бактерии, простейшие, и даже скрытые инфекции, могут стать причиной повреждения нерва. Токсическое воздействие могут оказывать различные пластмассы, протезы, железные конструкции, которые применяются в стоматологии.
Причиной повреждения нерва может стать даже обычное переохлаждение. Особенно легко можно повредить нерв на сквозняке, при пониженных температурах, на ветру. Негативное воздействие оказывает резкая смена температур, а также кондиционеры, вентиляторы, обогреватели, работающие в помещении. Опасность состоит и в том, что подобные воздействия могут снижать иммунитет и сопротивляемость организма, в результате чего нерв становится более уязвимым и подверженным негативным воздействиям. Нерв в таком состоянии более подвержен воздействию инфекции, воспалений, и даже механических повреждений. Могут повредить нерв различные выхлопные газы, токсины из окружающей среды, никотин.
Не стоит пренебрегать и воздействием таких тяжелых воспалительных и инфекционных заболеваний, как брюшной тиф, корь, краснуха. Поражение нерва может развиться в результате воспаления в области уха, носа, глотки. Герпесвирусная инфекция, воспаление лимфоузлов, гайморит, кариес, синусит часто приводят к поражению нерва. Часто симптомы этих заболеваний настолько близки с повреждением нерва, что их путают с нейропатией. Поэтому может потребоваться дифференциальная диагностика. Причиной поражения тройничного нерва может стать и общее повреждение нервной системы, головного и спинного мозга, а также других отделов нервной системы, при котором патологический процесс распространяется на дургие участки и нервы. Паралич нервных окончаний, как тройничного нерва, так и других нервов, парезы и опухоли головного мозга могут также привести к повреждению нерва и другим осложнениям. Даже небрежное отношение к лечению, при котором пациент не соблюдает рекомендаций врача, занимается самолечением, может закончиться воспалением. Даже столь отвлеченные проблемы, как сифилис, туберкулез, гнойно-септические патологии, могут привести к нейропатии.
Первичная патология встречается довольно часто как следствие инфекционного и воспалительного процесса, который развивается в результате переохлаждения, травмы, сдавливания и механического повреждения нерва, на фоне сниженного иммунитета. Также первичная патология может развиться в результате прямого повреждения нерва в ходе операций, стоматологических манипуляций. Врожденные аномалии, при которых повреждается нерв, также служат фактором, который вызывает прямое развитие нейропатии. Существенных отличий в клинической картине между первичной и вторичной формой патологии нет.

Вторичная форма нейропатии также встречается нередко. Она является следствием развития различных патологических процессов в организме. Например, повреждение нерва может развиваться в результате развития вирусной и бактериальной инфекции в организме. Часто опухоли головного мозга, различные врожденные патологии, атеросклеротические отложения, спазмы влекут за собой повреждение нерва. Часто нейропатии развиваются на фоне таких заболеваний, как туберкулез, сифилис, герпесвирусная инфекция. Гайморит, кариес, пульпит также зачастую влекут за собой повреждение нервов.
Наиболее распространенной патологией в стоматологии является острое токсическое поражение тройничного нерва, при котором травмируется нижний альвеолярный нерв, а также подбородочный нерв, который возникает при попадании пломбировочного материала в нижнечелюстной канал. Такое случается при лечении пульпита. Особенно часто такая патология наблюдается при лечении пульпита премоляров (первого и второго). Лечение зубов нижней челюсти часто сопровождается воспалительным процессом в области нижней челюсти. Характерным признаком такого повреждения служит сильная боль, которая сначала возникает в ходе выполнения процедуры, а затем сопровождает человека и в восстановительный период.
Позже эта боль остается тупой и ноющей, тем не менее довольно сильно изнуряет человека и требует применения сильных обезболивающих средств, иногда даже госпитализации для дальнейшего проведения комплексных мероприятий. Возникновение острой боли в ходе лечения зуба требует оказания срочной неотложной помощи, в ходе которой проводится обязательная декомпрессия канала. Для этого применяют дексаметазон, раствор эуфиллина и раствор глюкозы. Эти средства вводятся внутривенно, струйным методом. Одновременно внутримышечно вводят димедрол и фуросемид. Это позволит предотвратить наиболее опасные повреждения нерва. В дальнейшем требуется лечение, в ходе которого применяют препараты, направленные на нормализацию микрогемоциркуляции. Также применяются нейропротекторы, десенсибилизаторы.
Частым следствие повреждения нерва в ходе стоматологических манипуляций является нейропатия щечного нерва, которая часто переплетается с воспалением тройничного нерва и влечет за собой его воспаление. Боль носит подоострый характер, является относительно постоянной, отличить ее достаточно просто.
Нередко наблюдается и поражение верхнего альвеолярного нерва. Распознать можно по острой боли и онемению в области верхней челюсти. Также повреждается участок слизистой оболочки щеки и десны.
В группу риска попадают люди, страдающие стоматологическими заболеваниями, особенно, если это поражение глубинных слоев, например, глубокий кариес, пульпит, периодонтит. Фактором риска служит наличие в организме постоянного очага хронической инфекции, недавно перенесенные острые инфекционные заболевания, опухоли. В группу риска попадают и люди, которые постоянно подвергаются воздействию токсических веществ, переохлаждаются, работают под кондиционерами и вытяжками.
Существенно возрастает риск развития заболевания у лиц, страдающих атеросклерозом, опухолями, сосудистыми патологиями, имеющие врожденные аномалии и генетические дефекты в развитии.

В основе патогенеза лежит нарушение нормального функционирования волокон тела. При этом зачастую нарушается именно их функция, а не структура. Часто наблюдаются патологические явления в рецепторах, воспринимающих раздражение, а также многочисленные патологии в области рефлекторной дуги, поддерживающей путь от зоны иннервации и до головного мозга, а также в обратном порядке.
Сопутствующим фактором такой патологии является боль, которая в большинстве случаев развивается подостро. Болевой синдром может быть кратковременным. Часто он сопровождается спазмом жевательной мускулатуры. Боль и спазм носят постоянный, нарастающий характер, интенсивность также постоянно увеличивается. Болевые ощущения сопровождаются онемением и парестезиями, при которых человек ощущает боль и покалывание в соответствующей области иннервации. Также наблюдаются мурашки, покалывание.

На поражение тройничного нерва указывают различные расстройства. Их локализация соответствует зоне поражения. Распознать повреждение достаточно просто, поскольку оно сопровождается резкой острой реакцией носящей постоянный характер и практически не утихает. Ночью она носит ноющий, жгучий характер, днем становится острой, невыносимой. Также боль может отдавать и в другие участки.
Отличительной чертой является то, что она отдает в область волос, подбородка, уха, глаз. Часто боль сопровождается сильным спазмом. В первую очередь от спазма страдает жевательная мускулатура. Появляется чувство невозможности опустить нижнюю челюсть. Со временем человек действительно не может опустить ее. Может развиваться острая боль, а затем и воспалительный процесс в области уха. При надавливании образуются ямки и повышается болезненность.
В первую очередь появляется чувство боли, которая носит ноющий характер. Боль изначально локализована в области брови, над глазами. Постепенно может происходить ее распространение на другие участки. Особенно боль усиливается в холодное время года. Отличительной чертой такой боли является ее развитие кратковременными приступами острой боли, которые сопровождаются затишьем, болью ноющего характера. Чаще всего локализована боль только с одной стороны. При этом она становится более интенсивной ночью, простреливает. Позже развивается спазм лица, губ. Боль усиливается во время движений.
Также многие люди отмечают давление в районах щек, ушей, носа, глаз. Постепенно ощущения могут распространяться на затылок. Некоторые ощущают даже боль в большом пальце, которая часто охватывает и указательный палец.

Нейропатия может сопровождаться отеками, поскольку нарушается нормальный обмен веществ, как в самом нерве, так и в окружающих тканях. Появляется гиперемия, в сдавленном и воспаленном участке нарушается кровообращение, развивается отечность и набухание тканей. Причиной также является задержка жидкости и нарушение выведения продуктов метаболизма из поврежденных тканей.

Случаи поражения первой ветви тройничного нерва крайне редки. Такого практически не встречается в медицинской практике. Чаще происходит сочетанное поражение 1 и 2 ветви тройничного нерва. При этом повреждение чаще всего сопровождается воспалительным процессом, который возникает в области головного мозга. При этом развивается спаечный процесс. Часто в воспалительный процесс вовлекают и другие структуры, например, верхнечелюстная и лобная пазухи.
Часто наблюдается постоянная ноющая боль, которая пульсирует. Особенно сильно пульсация развивается в области иннервации тройничного нерва. При этом процесс сопровождается онемением, чувством ползания мурашек. У многих людей сводит зубы, что зачастую объясняется поражением двигательной части нерва. Больные не могут воспринимать движения челюсти. Они либо становятся непроизвольными, либо человек вообще практически перестает двигать челюстью. Также становится тяжело употреблять пищу и разговаривать. В полости рта и на лице невозможно определить триггерные зоны этого процесса.
Диагностировать патологию несложно. В большинстве случаев для постановки диагноза требуется провести качественное объективное и субъективное обследование. Часто диагноз ставят уже на основании анамнеза болезни – основным диагностическим признаком, указывающим на развитие патологии, служит сам факт возникновения сильной боли в области зубочелюстной системы, возникший в ходе стоматологического и хирургического вмешательства.
Для данного заболевания свойственно длительное клиническое течение, а также значительная продолжительность боли, ее высокая интенсивность. Также характерен высокий уровень клинического полиморфизма. Обострение часто наблюдается на фоне переохлаждения, в зимнее холодное время года, а также после переутомления, после стрессов и нервного перенапряжения. Обострение может возникнуть и на фоне других соматических патологий.
Довольно опасным признаком считается образование рубцов на нерве, или его втягивание в мягкие ткани, возникающее в ходе заживления повреждений и травм. Особенно высок риск таких поражений при наличии врожденных или приобретенных дефектов и аномалий челюсти, костей.
Отмечают боль кратковременного характера, которая проявляется сильными приступами, длящимися примерно по 1-2 минуты. Между болевыми приступами возникает безболезненный период, который затем сменяется интенсивными болями острого характера. Часто возникает неожиданная, стреляющая боль, которую многие сравнивают с ударом ножа или сильным электрическим разрядом.
Боль может возникать самопроизвольно и неожиданно, или же провоцируется другими факторами, например, резкими движениями, давлением. Также приступ боли может возникнуть во время приема пищи, при беге, движении, при глотании, разговоре и даже во время прикосновений. При этом стоит отметить, что все зоны, запускающие болевые ощущения, локализованы в области лица, особенно в его центральных отделах. Болевая волна распространяется в область анатомической иннервации нерва. При этом распространение происходит на область 1,2,3 ветвей нерва.
Характерным признаком поражения второй ветви служит иррадиация боли по всей рефлекторной дуге тройничного нерва. Болевая волна распространяется достаточно быстро. При этом боль носит характер мультинейронного процесса. При этом поражается вся система нерва. Существует определенный полиморфизм, в рамках которого выделяют различные клинические формы. В основном существенные отличия наблюдаются между невралгиями центрального и периферического генеза.
Важное значение отводится топическому диагнозу, поскольку он лежит в основе подбора оптимального метода лечения. При этом следует отметить, что боль всегда носит односторонний характер и усиливается в дневное время. чаще всего боль носит приступообразный характер. Вне приступа боль не беспокоит человека. часто возникают тризмы, которые часто путают с симптомами столбняка, бешенства.
Поражению второй ветви наиболее подвержены люди пожилого возраста. У них боль может быть продолжительной, носит постоянный характер. Ее характеризуют как тупую и ноющую, которая разливается на всю область пораженного нерва. Часто сопровождается нарушением вкусовых ощущений, обоняния. В ходе объективного обследования можно выявить отсутствие или частичное снижение чувствительности в области лица, а также по всей протяженности нерва.
При пальпации обнаруживается болезненность. Особенно чувствительны в этом отношении точки выхода нерва. В основном причиной служит первичное поражение нервов различными факторами, в том числе, и механическое повреждение. Часто становится следствием вибрационной болезни и хронических отравлений. Сахарный диабет также может повлечь за собой повреждение нерва. Воспаления в соседних органах и инфекция часто вовлекают в воспалительный процесс и сам нерв. Также может развиться как следствие воспаления головного мозга, опухоли, воспалительного процесса в других нервах, расположенных по периферии.
Нередко длительное течение заболевания приводит к изменению основного симптомокомплекса. Поражение нерва требует неотложной помощи. В ходе оказания помощи обязательно применение антиконвульсантов, которые устраняют судорожное напряжение и способствуют релаксации. Применяется антиневротическая терапия.
Для профилактики проводят своевременную санацию ротовой полости, повышать иммунитет, соблюдать режим дня, избегать стрессов и переутомления. Нейропатия тройничного нерва может быть полностью вылечена только при условии соблюдения всех рекомендаций врача и при комплексном воздействии на организм.
источник
Причины возникновения невралгии тройничного нерва. Этиология, симптомы заболевания. Методика лечения острого периода и рекомендуемые методы физиотерапии при хроническом протекании болезни. Терапевтические способы лечения, рекомендуемые препараты.
Невралгия и неврит тройничного нерва
Основной функцией тройничного нерва является обеспечение чувствительности области лица. Этот парный нерв, один из двенадцати пар черепно-мозговых нервов, называется тройничным, поскольку имеет три ветви. Первая из них отвечает за чувствительность области глаз и лба, вторая — области нижнего века, щек, ноздрей, верхней губы, третья — области нижней челюсти, нижней губы и некоторых жевательных мышц. Невралгия тройничного нерва — полиэтиологическое страдание. Чаще это заболевание встречается у людей в пожилом возрасте.
Оно может быть проявлением вирусной инфекции либо различных общих инфекций организма, вызывающих периоститы (грипп, туберкулез, сифилис и др.), которые приводят к компрессии ветвей тройничного нерва в костных каналах. Нарушения обмена веществ (атеросклероз, диабет и др.) также могут приводить к изменениям в области костных отверстий черепа либо кровоизлияниям в Гассеров узел и обусловить тем невралгию тройничного нерва. Это страдание может быть связано с процессами в среднечерепной ямке (опухоли, ограниченные арахноидиты и пр.), в придаточных полостях носа, глазнице, болезнями зубов и флегмонами лица. Причиной невралгии тройничного нерва может быть и значительное охлаждение лица. Чаще заболеванию подвергается правая сторона лица (В.А. Карлов и О.Н. Савицкая, Л.Г. Ерохина и др.), так как справа выходные отверстия II и III ветвей уже.
Под невритом понимают заболевание периферического нерва с выраженным анатомическим изменением в нервном стволе (нарушение целостности миелиновых оболочек, целости осевых цилиндров).
Причины невралгии тройничного нерва
Тибетская медицина относит невралгии к заболеваниям, связанным с дисбалансом регулирующей системы Рлунг (нервная регуляция). Наиболее частые причины симптомов невралгии тройничного нерва — сдавливание нерва кровеносными сосудами (артерией или веной), опухолью или множественным склерозом, воспалительный процесс в околоносовых пазухах, травма лица, неудачное стоматологическое лечение, вирусное инфицирование (опоясывающий герпес). Основной симптом невралгии тройничного нерва — острая, мучительная боль, напоминающая удар электрическим током. Приступ боли может спровоцировать любое, даже самое легкое, прикосновение к лицу, нанесение макияжа, бритье, чистка зубов, умывание, движение мимических мышц при улыбке или разговоре и, наконец, дуновение ветра. Женщины страдают этим заболеванием чаще мужчин, особенно оно характерно для пожилого возраста (старше 50 лет). В зависимости от характера боли, типичной или нетипичной, различают два вида невралгии тройничного нерва:
1. Первый вид заболевания характеризуется периодически возникающими стреляющими болями, обычно спровоцированными прикосновением к лицу.
2. При втором виде невралгии тройничного нерва, требующим более серьезного лечения, заболевания боль ощущается постоянно и охватывает значительную область лица.
Кроме того, невралгия тройничного нерва разделяется напервичную невралгию (вследствие воспаления, опухоли, травмы и других причин) и вторичную невралгию, симптомы которой возникают как осложнение первичного заболевания, а также, в зависимости от локализации воспалительного процесса, на центральную и периферическую. Невралгия и неврит тройничного нерва — симптомы (клиническая картина).
Причиной неврита может быть травма, воспалительный процесс, сдавление нервного ствола. Проблема может появиться абсолютно у каждого человека в результате иннервации тройничного нерва. Она, в свою очередь, возникает вследствие:
· переломов основания черепа;
· операций на челюстных костях;
· переломов верхней и нижней челюстей;
· неправильно выполненного протезирования;
· операций на верхнечелюстной пазухе;
· наличия инородных тел, которые могут травмировать нервные окончания или нервный ствол;
· неправильно выполненной анестезии.
При диагнозе неврит тройничного нерва симптомы могут свидетельствовать о самых разнообразных повреждениях. Наиболее часто тройничный нерв находится в следующих состояниях:
· ущемлен костными отломками;
Боль при невралгии обычно поражает нижнюю часть лица, нижнюю или верхнюю челюсть, однако может поражать и область носа, щек и лба над бровями. Нередко боли при невралгии принимаются за зубные, что служит ошибочным поводом для обращения к стоматологу. Лечение зубов в этом случае не приносит облегчения, так как не устраняет подлинную причину болей.
Невралгия тройничного нерва проявляется кратковременными (до 2-3 мин) приступами жестокой боли в одной половине лица, распространяющимися на верхние и нижние зубы без перехода на противоположную сторону и имеющими отчетливое начало и конец. Приступам часто предшествуют парестезии самой разнообразной окраски. Иногда имеет место постоянная тупая боль в одной половине лица, периодически усиливающаяся. Приступы начинаются внезапно либо провоцируются раздражением (давление или прикосновение) различных участков кожи лица, языка, слизистой неба и т. д. («курковые зоны», по О. А. Штернбергу). Они возникают у больных при бритье, умывании, жевании, разговоре, прикосновении, под влиянием холодного ветра и т. п. После приступа отмечается разбитость, общая слабость, металлический вкус во рту.
При объективном обследовании отмечается болезненность при пальпации в точках Балле для тройничного нерва, снижение поверхностной чувствительности по ходу отдельных ветвей тройничного нерва или в зонах Зельдера при поражении ядра тройничного нерва в стволе мозга. При нейровирусной этиологии страдания появляются герпетические высыпания на лице.
При неврите тройничного нерва, встречающемся значительно реже невралгии, отмечается выпадение или снижение корнеального рефлекса, кератит и трофические язвы на роговице, поседение усов и бороды либо волос в височно-теменной области на больной стороне, а также двигательные расстройства — отклонение нижней челюсти в больную сторону, односторонняя слабость и атрофия жевательной мускулатуры.
Невралгия и не врит тройничного нерва — физиотерапия
При нейровирусной либо гриппозной этиологии невралгии или неврите тройничного нерва назначаются антибиотики широкого спектра действия, кортикостероидные гормоны, уротропин в виде внутривенных инъекций и десенсибилизирующие средства (димедрол, супрастин, пипольфен). При ревматической, туберкулезной или сифилитической этиологии назначается соответствующая терапия. При невралгии тройничного нерва, обусловленной церебральным атеросклерозом, назначается противосклеротическая терапия (йодистые препараты, делипин, линетол, продектин, аминайон, новокаин внутримышечно), при подагре — средства, способствующие выделению мочевых конкрементов (антуран, уродан в сочетании с бутадионом), при диабете — противодиабетическая терапия.
Для борьбы с болевыми приступами при невралгии тройничного нерва любой этиологии ранее применяли анальгин или пирамидон с пантопоном, или промедолом, втирания ментола с кокаином (ментола 0,75 г, кокаина 0,25 г, вазелина 5 г), 10%-ную анестезиновую мазь. Затем стали применять препарат «Регенератор» — раствор белкового вещества в 18°-ном этиловом спирте по 1-2 мл подкожно 1-2 раза в день, 10-15 дней, инъекции литических смесей (аминазин, димедрол, промедол), пахикарпин, ганглерон, витамин В12. Более эффективными оказались новые препараты: тегретол (ганглиоблокатор), морфолеп и нуредал (антидепрессанты с обезболивающим действием). Эти препараты назначаются в постепенно нарастающих дозах, по достижении лечебного эффекта дозу постепенно снижают, и препараты применяют в поддерживающих дозах. Так, тегретол назначается по следующей схеме: по 0,2 г (в таблетках) 3 раза в день, 10 дней (лучше даже первые два дня по 1/2 таблетки 3 раза в день), затем по 0,2 г 4 раза в день, 5 дней. После этого обычно достигается лечебный эффект и дозу уменьшают: по 0,2 г 3 раза в день, 5 дней, затем по 0,2 г по 2-раза в день, 10 дней, по 0,2 г 1 раз в день, 10 дней и по 0,1 г (полтаблетки) 1 раз в день, 5 дней, всего 19,5 г на 40 дней лечения.
Лечение тегретолом (карбомазепином) или финлепсином более эффективно, чем лечение морфолепом и нуредалом, так как при применении последних эффект наступает только через 10-15 дней, кроме того, при приеме морфолепа отмечаются выраженные побочные явления в виде диспепсии и аллергические реакции, а при применении нуредала у лиц пожилого возраста необходимо назначение сердечных средств.
Морфолеп назначается в дозе 25 мг, которая постепенно увеличивается до 150-250 мг в сутки; нуредал — в дозе 75 мг с постепенным повышением дозы до 225 мг в сутки в течение 14 дней.
Л.Г. Ерохина проводила лечение нуредалом в комплексе с витамином B12 (по 1000 мкг) и инъекциями 2%-ного раствора димедрола (1-2 мл). Разумеется, такой лечебный комплекс не может назначаться больным пожилого возраста и страдающим коронарокардиосклерозом.
При частях и тяжелых приступах Л.Г. Ерохина предлагает внутримышечные инъекции аминазина (1 мл 2,5%-ного раствора), витамина В12 (1000 мкг) и прием внутрь дилантина но 0,05 г 2 раза в день в течение 7-10 дней с последующим курсовым лечением диадинамическими токами.
Из физических факторов для борьбы с болевыми приступами ранее применялось ультразвуковое облучение кожных покровов головы, лица и слизистой полости рта. В настоящее время эта методика оставлена — курс лечения тянется очень долго, эффективность его невелика.
Заслуживает внимания предложенная методика применения ультразвука в импульсном режиме при подострой и хронической стадии (А.А. Пушкарев, Н.И. Стрелкова и Э.М. Попова). Воздействие проводится специальной насадкой в 1 см 2 малой головкой ультразвукового аппарата на области выхода ветвей тройничного нерва. Продолжительность воздействия на каждую точку — от 1 до 3 мин, интенсивность — 0,05-0,2 Вт/см 2 . Процедуры проводят через день, на курс — 10.
При невралгии тройничного нерва и ее рецидивах после алкоголизации Е.К. Сепп применял вибрационный массаж. Особенно хороший эффект от вибрационной терапии наблюдался при невралгиях второй ветви, при которой круглое отверстие почти недоступно для иглы (при инъекции алкоголя), а оперативное вмешательство в таких случаях является травматичным и часто дает осложнения.
В последнее время для борьбы с болевыми приступами при невралгии тройничного нерва, как и при болевых синдромах или других заболеваниях, широко применяются диадинамические токи (Д.Г. Шефер с соавт., Л.Г. Ерохина и М.С. Савченко, Н.А. Сангайло и многие др.). В.В. Синицын располагает электроды на болевых точках лица и на слизистой носовой полости. Некоторые из упомянутых авторов считают диадинамические токи лучшим средством физиотерапии невралгии тройничного нерва. После окончания лечения диадинамическими токами (5 процедур ежедневно по 1 мин, перерыв в 5-7 дней и повторение такого курса лечения 1-2 раза) переходят на другие процедуры, в частности, на электрофорез новокаина, пирамидона и йода через полумаску Бергонье либо УВЧ-терапию. Мы, как и П.В. Липунов, считаем целесообразным по исчезновении острой боли переходить на другие методики лечения, так как длительное лечение одними токами Бернара (до 2,5 мес), как предлагает М.А. Сангайло, вряд ли целесообразно. Применение токов Бернара оправдано, по нашим наблюдениям, только в остром периоде невралгии тройничного нерва, как и при других невралгиях, благодаря их влиянию на порог восприятия боли. В дальнейшем необходимо назначение электрофореза различных лекарственных веществ и э. п. УВЧ как патогенетической терапии. Разумеется, при очередных обострениях, требующих повторения курса лечения, его следует вновь начинать с назначения токов Бернара. По окончании курса лечения токами Бернара болевые приступы обычно полностью исчезают, либо приступы острой боли сменяются постоянной тупой, но значительно менее интенсивной болью.
При атеросклерозе и различных нарушениях обмена веществ, обусловливающих развитие периоститов костных каналов черепа, а также при невралгии тройничного нерва инфекционного происхождения следует проводить йод- или новокаин- электрофорез (с 5%-ным йодистым калием или 5-10%-ным новокаином) через полумаску Бергонье. При ревматической этиологии назначается электрофорез 1%-ного раствора пирамидона или салицилата (5%-ный раствор салициловокислого натрия по той же методике), который чередуется электрофорезом 5-10%-ного раствора новокаина через день.
Одной из эфективных методик в остром периоде заболевания является электрофорез аконитина через полумаску Бергонье, предложенный М.М. Аникиным (вводится с анода 0,02 г аконитина на 100 мл воды). Вследствие токсичности аконитина следует принять предупредительные меры, чтобы аконитин не затекал в рот больного. Д.Г. Шефер считает эту методику лечения одной из наиболее эффективных в остром периоде заболевания. По нашим наблюдениям, она уступает диадинамическим токам.
При двусторонних невралгиях тройничного нерва, которые могут встречаться в 2-4%, по литературным данным, мы применяем после лечения диадинамическими токами электрофорез двух лекарственных веществ через две полумаски Бергонье — правую и левую. Через одну полумаску вводится йод (5%-ный раствор йодистого калия), через другую — 5-10%-ный раствор новокаина и 1%-ный раствор пирамидона одновременно при помощи раздвоенного анода. При наличии в анамнезе малярии следует применять электрофорез хинина (2-3%-ный раствор солянокислого хинина), также через полумаску Бергонье. В ряде случаев хороший эффект оказывает УВЧ-терапия, особенно при инфекционной этиологии невралгии тройничного нерва с периоститами костных каналов черепа. Применяется э. п. УВЧ (зазор от 3 до 5 см) только в олиготермической дозировке. Продолжительность процедуры — 10-15 мин, курс лечения — 15т-20 процедур, которые могут отпускаться ежедневно или через день поочередно с электрофорезом различных лекарственных веществ через полумаску Бергонье (йода, новокаина, пирамидона и т. д.).
При невритах тройничного нерва с трофическими нарушениями (атрофии жевательной мускулатуры, поседение и выпадение волос и т. п.) можно назначать местную дарсонвализацию поочередно с электрофорезом кальция (5-10%-ный раствор хлористого кальция) через полумаску Бергонье или в виде воротника в сочетании с инъекциями АТФ, кокаборксилазы, витаминов В1, В6, B12 и Е и последующим приемом внутрь поливитаминных препаратов (ундевит, декамевит и др.) и глютаминовой кислоты. В остром периоде облегчение приносят и умеренные тепловые процедуры (лампа Минина, лампа соллюкс, индуктотермия электродом-диском), однако при сильных болях они малоэффективны, часто не переносятся больными и вызывают ухудшение.
В подострой стадии в период стихания болей назначают массаж. Используют приемы поглаживания, растирания и легкой вибрации. Массаж не должен усиливать болевые ощущения. Его проводят ежедневно по 6-7 мин, на курс 15-20 процедур. Повторные курсы можно проводить с промежутками в 1,5-2 мес (Н. А. Белая).
Имеются сообщения о высокой эффективности иглорефлексотерапии при невралгии тройничного нерва (Э.Д. Тыкочинская, 1969; Л.И. Бублик, 1974 и др.), причем улучшение нередко наступает после первых процедур (М.К. Усова, С.А. Морохов, 1974). Применяют тормозной метод. Выбирают 3-4 точки в области лица и отдаленные точки по показаниям. В наиболее тяжелых случаях вводят иглы на длительный срок (24-48 ч).
Эффективным методом лечения является глубокая рентгенотерапия, которая должна назначаться только при отсутствии эффекта от применения других методов лечения (Д.Г. Шефер с соавт., Е.И. Шахновская). Облучается обычно Гассеров узел. Дозировка — от 100 до 150 Р на процедуру, курс лечения — 3 процедуры. При необходимости такой курс лечения повторяется 2-3 раза с перерывами в 3-4 недели. Д.Г. Шефер рекомендует сочетать глубокую рентгенотерапию с нейрохирургическим лечением — алкоголизацией отдельных ветвей тройничного нерва.
При вторичной невралгии тройничного нерва, обусловленной процессами в среднечерепной ямке, болезнями зубов и придаточных полостей носа проводится лечение основного заболевания. Назначаются антибиотики, лечение или удаление больных зубов, пункции придаточных полостей носа и т. п. Физические факторы в таких случаях иногда совсем не применяются (например, при опухолях и острых воспалительных процессах в средней черепной ямке и т. п.) либо применяются по миновании острого периода или после хирургического вмешательства, если в этом есть необходимость.
При отсутствии эффекта от консервативной терапии проводится нейрохирургическое лечение: спирт-новокаиновая блокада II и III ветвей тройничного нерва через круглое и овальное отверстия.
невралгия тройничный нерв физиотерапия
1. Гурленя А.М. Физиотерапия в неврологии практическое руководство 2008 г
Микроваскулярная декомпрессия как нейрохирургическая операция, широко используемая для лечения невралгии тройничного нерва. Неврит как воспалительный процесс, затрагивающий периферические нервы. Причины его возникновения, симптомы и особенности лечения.
презентация [1,7 M], добавлен 30.12.2011
Описания пароксизмальной невралгии с локализацией болей и курковых зон в области иннервации языкоглоточного нерва. Изучение причин заболевания. Отличия от невралгии тройничного нерва. Дифференциальная диагностика и лечение невралгии языкоглоточного нерва.
презентация [265,0 K], добавлен 16.04.2015
Невралгия тройничного нерва как заболевание черепно-мозговых нервов. Анатомия данного нерва и его этиология. Невралгия языкоглоточного нерва, этиология заболевания и факторы, вызывающие ушные боли. Постгерпетическая невропатия тройничного нерва.
реферат [15,5 K], добавлен 16.06.2011
Сущность и признаки нейропатии лицевого нерва, ее классификация и методы диагностики. Этиология и клиническая картина нейропатии тройничного нерва. Лечение изучаемых заболеваний с помощью лекарственных средств, физиотерапии и хирургического вмешательства.
презентация [976,7 K], добавлен 06.10.2013
Невралгия языкоглоточного нерва в зависимости от распространения боли. Клиническая картина заболевания, диагностика и принципы лечения. Причины глоссофарингеальной невралгии: компрессия языкоглоточного нерва, синдром Eagle, адгезивный арахноидит.
презентация [481,4 K], добавлен 13.09.2016
Классификация нейростоматологических заболеваний и синдромов. Алгические и парестетические проявления в челюстно-лицевой области. Причины и проявления глоссодинического синдрома. Основные клинические проявления и лечение невралгии тройничного нерва.
презентация [5,9 M], добавлен 26.11.2015
Понятие и причины головной боли, ее классификация. Описание симптоматики и мест ее локализации. Виды мигреней. Лицевые боли, связанные с невралгией тройничного нерва и невропатией лицевого нерва, уровни поражения. Диагностика и методы лечения заболеваний.
презентация [664,3 K], добавлен 12.11.2015
Тройничный нерв — V пара черепных нервов смешанного типа, состоящая из трех ветвей. Анатомическое строение и основные функции тройничного нерва. Описание симптомов поражения тройничного нерва. Синдром Костена и Редера: сущность и общая характеристика.
презентация [1,8 M], добавлен 15.10.2012
На основании жалоб больной, особенностях развития болезни, результатах осмотра полости рта и диагностики обоснование клинического диагноза — «опоясывающий лишай». Фармакологическая характеристика назначенных для лечения болезни лекарственных препаратов.
история болезни [32,9 K], добавлен 09.12.2013
Характер боли в области лица при различных поражения тройничного, языкоглоточного нерва, крылонебного узла, коленчатого ганглия лицевого нерва и носоресничного нерва. Причины глазной боли: глаукома, ириты и иридоциклиты, конъюнктивит, эрозия роговицы.
реферат [19,2 K], добавлен 16.07.2009
источник