Наиболее эффективными методами физиотерапии острых синуситов в настоящее время являются электромагнитные волны сверхвысокой частоты — микроволны, электрическое поле УВЧ и импульсные токи низкой частоты и низкого напряжения — диадинамические и синусоидальные модулированные. Выбор метода зависит от локализации процесса и степени выраженности клинических проявлений. Микроволновая терапия назначается при поражениях верхнечелюстных, лобных пазух, передних клеток решетчатого лабиринта. Электрическое поле УВЧ назначается при сфеноидитах, поражениях задних клеток решетчатого лабиринта, а также при пансинуситах (пансинусит – это тотальное поражение пазух).
Импульсные токи низкой частоты (диадинамо- или амплипульстерапия) назначаются в случаях, когда доминирующим является болевой синдром, так как эти методы обладают выраженным анальгезирующим действием.
Методики микроволновой терапии (В. П. Николаевская, 1971). При поражении верхнечелюстной пазухи керамический излучатель (3,5 см) устанавливается на кожу лица соответственно проекции верхнечелюстной пазухи. Интенсивность воздействия до 5 Вт, продолжительность — 5—10 мин. Процедуры проводятся ежедневно, количество их на курс лечения 7—10, При поражении лобной пазухи керамический излучатель устанавливается соответственно проекции лобной пазухи. Диаметр излучателя, мощность и продолжительность процедуры — как и при воздействии на верхнечелюстные пазухи. При воздействии на передние клетки решетчатого лабиринта керамический излучатель диаметром 1,5 см устанавливается на боковую поверхность корня носа и угла глаза. Рабочая поверхность направлена слегка вверх и медиально. Мощность воздействия 3—4 Вт, продолжительность процедуры 5—10 мин, количество на курс лечения — до 10. Во время процедуры больной должен ощущать легкое тепло, но отнюдь не жжение. Поэтому в зависимости от индивидуальной переносимости процедуры мощность воздействия в ряде случаев может быть уменьшена.
Методики воздействия электрическим полем УВЧ. Величина конденсаторных пластин, зазор между пластинами и телом пациента и их расположение зависят от локализации процесса. Учитывается, что чем меньше зазор, тем больше энергии поглощается поверхностными тканями, при зазоре 2—3 см энергия поглощается всей толщей тканей. Поэтому весьма важно правильное выполнение процедуры средним медицинским персоналом. Зазор более 1,5 см устанавливается только при воздействии на клиновидную пазуху и задние клетки решетчатого лабиринта. Пациент может не ощущать тепла (нетепловая доза) или чувствовать едва заметное тепло (слаботепловая доза). Доза регулируется не настройкой контура, а мощностью аппарата. Поэтому при назначении нетепловых доз используется мощность 15—30 Вт, слаботепловой — 30—66 Вт. Продолжительность процедуры — до 10 мин, количество на курс лечения — 7—10.
Методики воздействия диадинамическими и синусоидальными модулированными токами. Особенностью воздействия этими факторами является выбор точек приложения. При поражении одной пазухи может быть одновременное поражение всех трех ветвей тройничного нерва и, вместе с тем, при поражении одной ветки нерва в патологический процесс могут быть вовлечены несколько пазух. В связи с этим воздействию подвергаются как точки выхода пораженных ветвей, так и проекционные зоны тех пазух, в которых рентгенологически обнаруживается патология. Например, при двустороннем гайморите и вторичной невралгии 2—3 ветвей тройничного нерва справа, проводятся воздействия на обе гайморовы пазухи и на точки выхода I и II ветвей тройничного нерва справа.
Выбор модуляций осуществляется следующим образом: чем более выражен болевой синдром, тем менее раздражающим должен быть вид тока. По мере стихания болей раздражающее действие тока должно возрастать. При резких болях, носящих приступообразный характер, во время первой процедуры проводится воздействие только двуфазным фиксированным током 5—7 мин на каждую точку. По мере адаптации больного силу тока на протяжении процедуры увеличивают так, чтобы пациент все время ощущал приятную вибрацию под электродом. Общая продолжительность процедуры в зависимости от количества точек, на которые необходимо произвести воздействие, может достигать 20—25 мин (5 точек). Со 2—3-й процедуры переходят на режим импульсов, модулированных короткими периодами. Количество процедур на курс лечения обычно не превышает 10. Процедуры проводятся ежедневно.
При воздействиях синусоидальными модулированными токами при резких болях используют частоту 100 Гц и небольшую глубину модуляций (25%). По мере стихания болей увеличивают глубину модуляций до 50—75% и добавляется 3-й и 4-й род работы по 2—3 мин на каждую точку, разница модулирующих частот — 30—100 Гц, общая продолжительность процедуры 12—15 мин, на курс лечения — до 12, ежедневно.
Наряду с избранным видом электротерапии при острых синуситах дополнительно назначается ингаляционная терапия. В первой фазе при выраженном отеке слизистой полости носа, затрудняющей отток содержимого из пазухи, может быть назначен мелкодисперсный аэрозоль следующего состава: гидрокортизона ацетат — 2 мл, димедрол 1% раствор — 2 мл, эфедрина гидрохлорид 0,5% — 1 мл, изотонический раствор натрия хлорида — 2 мл.
При выраженном болевом синдроме в лекарственную смесь добавляется 2 мл 0,25% раствора новокаина. Ингаляционная терапия этим составом может быть продолжена и на протяжении второй фазы заболевания, если процесс носит катаральный характер. При гнойном синусите гидрокортизона ацетат не назначают, так как последний тормозит защитную реакцию. При незначительном количестве отделяемого проводится ингалирование слизеразжижающих препаратов (протеолитических ферментов) с последующей ингаляцией вяжущих или слабоприжигающих веществ. Рациональны ингаляции 0,2% этония, при постгриппозных синуситах — интерферона.
Кроме вышеперечисленных методов в комплексной терапии острых синуситов применяются озокеритовые компрессы на лицевую область по Л. Николовой: первый компресс имеет температуру 45°С, поверх первого накладывается второй с температурой 55°С. Продолжительность процедуры 60 мин, количество на курс лечения 10—20.
В качестве вспомогательных методов могут быть использованы облучения лицевой зоны рефлектором Минина или лампой соллюкс.
источник
Синусит – это острое либо хроническое воспалительное заболевание одной или нескольких придаточных пазух носа. Патология широко распространена – среди лиц, получающих лечение в ЛОР-стационарах, 15-35 % страдают именно синуситом, а в практике амбулаторных отоларингологов этот процент еще выше. В нашей статье речь пойдет об острых синуситах – о видах, причинах и механизмах развития заболеваний этой группы, об их клинических проявлениях, принципах диагностики и лечения, в котором большое значение имеют и методы физиотерапии.
В зависимости от того, какая из пазух поражена, различают:
- фронтит (лобная пазуха);
- гайморит (верхнечелюстная, или гайморова пазуха);
- сфеноидит (клиновидная пазуха);
- этмоидит (решетчатая пазуха);
- гемисинусит (поражены все пазухи с одной стороны);
- пансинусит (поражены все пазухи с обеих сторон).
В зависимости от причинного фактора синуситы делят на вирусные и бактериальные. Реже они бывают аллергические и грибковой природы.
По характеру отделяемого – на катаральные и гнойные. Причем, как правило, вирусные синуситы являются катаральными, а бактериальные – гнойными.
Основным причинным фактором острого синусита является вирусная, бактериальная или грибковая инфекция, которая распространяется на слизистую оболочку придаточных пазух со слизистой носовой полости при рините, из хронических очагов инфекции в зубах – при травме носа и из отдаленного очага с кровотоком.
Наиболее распространенными возбудителями синусита являются:
- пневмо-, стрепто- и стафилококки;
- вирусы гриппа, парагриппа, аденовирусы;
- анаэробные бактерии;
- патогенные грибки.
При острой форме заболевания возбудитель один, а при хронической определяется микстинфекция (сразу несколько инфекционных агентов).
Повышают вероятность развития болезни следующие факторы:
- искривление, шипы носовой перегородки;
- гипертрофия носовых раковин;
- аллергические реакции;
- гиперплазия слизистой оболочки;
- полипы слизистой оболочки;
- новообразования в полости носа и пазух.
Все эти состояния в той или иной степени снижают дренажную функцию выводных отверстий синусов и ухудшают вентиляцию пазух, что создает благоприятные условия для развития в них инфекции.
Кроме того, способствуют развитию воспаления первичные (врожденные) и вторичные (приобретенные вследствие каких-либо тяжелых заболеваний – ВИЧ, серьезных инфекций, либо же на фоне приема иммунодепрессантов или глюкокортикоидов) иммунодефициты.
Под воздействием вышеперечисленных факторов нарушается функция желез слизистой носа, выделяя большее или меньшее, чем необходимо, количество слизи. Также меняется направление струи воздуха, из-за чего в пазухах нарушается газообмен. В результате слизистая оболочка пазухи отекает, а это еще более усугубляет нарушения вентиляции. Отечная слизистая и избыток вязкого секрета полностью или частично закупоривают выходное отверстие пазухи, затрудняя отток воспалительной жидкости из нее. Возникает ее застой и создается благоприятная среда для развития попавшей сюда инфекции или активизации условно-патогенных организмов, «проживавших» здесь ранее.
На ранней стадии болезни воспалительная жидкость пазух имеет серозный характер, который затем сменяется слизисто-серозным и, наконец, после присоединения бактериальной инфекции, становится гнойной.
В большинстве случаев заболевания острый синусит дебютирует остро – с внезапного повышения температуры тела, общей слабости и других проявлений интоксикации.
Рассмотрим подробно основные жалобы больных синуситом.
- Головная боль. Как правило, разлитая, однако может быть и локальной, соответствуя по расположению пораженной пазухе. Усиливается при наклоне головы вперед. Возникает из-за воздействия патологического процесса на мозговые оболочки, которые расположены в непосредственной близости. Если отток экссудата из пазухи не нарушен, головная боль может отсутствовать или быть неинтенсивной.
- Затруднение дыхания носом. Периодическое или постоянное, одно- или двустороннее. Возникает из-за закупорки носовых ходов отекшей слизистой полипами или трудноотделяемым секретом. Односторонний патологический процесс характеризуется нарушением носового дыхания с одной стороны, соответствующей стороне поражения. Аллергический или вазомоторный синусит сопровождается попеременным закладыванием левой и правой ноздрей.
- Наличие отделяемого из носа. Одно- или двустороннее, временное или постоянное. Характер зависит от стадии заболевания. Отделяемое может затекать в носоглотку, что сопровождается першением в горле и кашлем больного.
- Нарушение обоняния. Особенно выражено при затрудненном носовом дыхании.
Визуально при остром синусите можно заметить отечность мягких тканей в области над пораженной пазухой. При пальпации этих участков лица (под и над глазами) иногда определяется болезненность.
Врач заподозрит острый синусит уже на этапе сбора жалоб и данных анамнеза жизни и заболевания больного. Затем он проведет объективное обследование и назначит дополнительные методы исследования.
- При риноскопии (осмотре полости носа с помощью риноскопа) обнаружит отечность и покраснение слизистой оболочки, наличие повышенного количества отделяемого в носовых ходах.
- Общий анализ крови покажет признаки воспалительного процесса в организме (повышенный уровень лейкоцитов и СОЭ).
- Пункция пораженной пазухи с последующим микробиологическим исследованием полученного материала позволят выявить возбудителя болезни и определить чувствительность его к антибактериальным препаратам.
- Рентгенография придаточных пазух носа. Это наиболее информативный метод диагностики, который позволяет определить наличие или отсутствие пазухи, оценить ее размеры и форму, а также локализацию и вид патологического процесса. Проводится в 2-х проекциях – прямой и боковой.
- Термография.
- Тепловидение.
- Компьютерная и магнитно-резонансная томография.
Острый синусит имеет общие клинические проявления с некоторыми другими заболеваниями. Важно правильно верифицировать патологию, поскольку лечебные подходы при разных болезнях различны.
Основными заболеваниями, с которыми проводят дифдиагностику при подозрении на острый синусит, являются:
- заболевания зубов верхней челюсти;
- невралгия средней и верхней ветвей тройничного нерва;
- головные боли вследствие сосудистого спазма;
- гипертонические головные боли.
Лечение должно быть начато непосредственно после постановки диагноза. Оно преследует такие цели:
- вывести воспалительный секрет из пораженных пазух;
- устранить очаг инфекции;
- подавить воспалительный процесс;
- восстановить нормальную вентиляцию и дренаж пораженных пазух.
Проводят лечение амбулаторно или же в стационаре – в зависимости от конкретной клинической ситуации и тяжести состояния больного.
Пациенту могут быть назначены препараты следующих групп:
- сосудосуживающие средства, или деконгестанты местно (оксиметазолин, ксилометазолин) или в форме таблеток (псевдоэфедрин, фенилэфрин); уменьшают отек слизистой оболочки носа и пазух, восстанавливая проходимость последних; назначают их на срок не более 5-7 дней, поскольку при дальнейшем применении повышается риск развития медикаментозного ринита и других побочных эффектов;
- противоаллергические, или антигистаминные средства (цетиризин, лоратадин и прочие); эффект аналогичен препаратам предыдущей группы;
- местные антибактериальные препараты (предпочтительны специальные препараты в виде спреев, а не промывания пазух ампульными формами антибиотиков; таковыми являются изофра (содержит антибиотик фрамицетин), биопарокс (содержит антимикробный препарат фузафунгин));
- системные антибиотики (как правило, терапия подбирается эмпирически – с учетом того, какие микроорганизмы чаще вызывают синусит в конкретном регионе и к каким препаратам у них выработана устойчивость; могут быть использованы препараты абсолютно любой группы);
- противовоспалительные препараты (например, полидекса – содержит глюкокортикоидный гормон (противовоспалительное действие) и фенилэфрин (сосудосуживающий эффект), фенспирид, нестероидные противовоспалительные средства, ингаляционные глюкокортикоиды – беклометазон, будесонид и другие);
- средства, разжижающие мокроту, или муколитики (бромгексин, амброксол, ацетилцистеин, миртол).
В ряде случаев – если пазуха заполнена слизисто-гнойным или гнойным отделяемым, а пути его эвакуации нет даже при адекватной консервативной терапии – больному показано пунктирование пораженной пазухи, а иногда и неоднократное.
Если воспалительный процесс распространяется на глазницу или вглубь черепа, проводят хирургическое лечение – вскрывают пораженную пазуху, удаляют содержимое и санируют ее – обрабатывают растворами антисептических средств.
Лечение физическими факторами при этом заболевании преследует такие цели:
- устранить воспалительный процесс;
- улучшить микроциркуляцию и активизировать обменные процессы в пораженных тканях;
- снизить интоксикацию;
- восстановить функции иммунитета;
- успокоить пациента.
Противовоспалительным действием обладают:
- УВЧ-терапия низкоинтенсивная;
- СМВ-терапия высокоинтенсивная;
- лазеротерапия красная и инфракрасная (красную используют в развернутую фазу воспалительного процесса на фоне медикаментозного лечения; воздействуют по 60 с на поле, 1 раз в день или через день курсом от 7 до 10 сеансов; инфракрасную – на этапе выздоровления; по 120 с на поле, каждый день курсом в 10 воздействий);
- ультразвуковая терапия (применяют на этапе выздоровления; воздействуют по 3-5 минут каждый день курсом от 7 до 10 процедур).
Помогают снизить концентрацию бактерий в очаге:
Нормализуют функции иммунитета:
- ВЧ-магнитотерапия тимуса (воздействуют по 5-7 минут каждый день или 1 раз в 2 дня, курсом в 5 воздействий);
- лазерное облучение крови (воздействуют в течение 8-12 минут каждый день или 1 раз в 2 дня курсом от 7 до 10 воздействий);
- СУФ-облучение в субэритемных дозах (облучают переднюю и заднюю поверхности тела; начинают с ¼ биодозы, с каждой следующей процедурой прибавляя по ¼, постепенно доводя до 3 биодоз);
- талассотерапия (курс – 15 процедур);
- воздушные ванны (по слабому или умеренному режиму курсом от 10 до 20 воздействий).
Седативное действие оказывают:
- франклинизация (воздействуют по 15 минут каждый день курсом в 10-12 сеансов);
- гальванизация сегментарных зон и головного мозга (воздействуют по 15 минут каждый день или через день курсом от 5 до 10 процедур);
- гальванический воротник по Щербаку (в начале лечения – 6 минут 6 мА, в конце – 16 минут 16 мА, с каждой последующей процедурой интервал увеличивают на 2);
- электрофорез успокаивающих препаратов.
Противопоказаниями к физиолечению являются:
- гнойный синусит без возможности оттока секрета;
- кисты придаточных пазух;
- доброкачественные новообразования с тенденцией к росту;
- злокачественные опухоли.
На этапе выздоровления больные могут быть направлены на санаторно-курортное лечение – грязе- и бальнеолечебные, лесные или приморские курорты, например, в Кисловодск, Звенигород, Анапу, Евпаторию, Феодосию, Нальчик и прочие.
Главной профилактической мерой является предупреждение нарушений носового дыхания и своевременное лечение состояний, которые к нему привели, а также поддержание адекватно функционирующей системы иммунитета.
При своевременном начале лечения прогноз острого синусита благоприятный. При отсутствии такового велик риск осложнений или перехода болезни в хроническую форму.
Острый синусит – распространенное заболевание, которым страдают и дети, и взрослые. Лечение его должно быть комплексным – включать в себя медикаментозные и физиотерапевтические методы. Важно его начать своевременно, чтобы предотвратить развитие осложнений. Самолечение недопустимо!
ТВЦ, программа «Доктор И», выпуск на тему «Как лечить синусит?»:
источник
При воспалении гайморовых пазух проводят физиотерапевтическое лечение. С его помощью медикаменты действуют быстрее, а гнойные массы не скапливаются в назальной полости. После курса физиотерапии восстанавливается целостность слизистой носовых ходов, приходит в норму дыхание.
Верхнечелюстной синусит – это воспаление слизистой оболочки гайморовых пазух. Второе название болезни – гайморит. На слизистую носа попадают микробы (стафилококки, стрептококки, синегнойная палочка), нарушая функции железистых клеток, мерцательного эпителия.
Развивается начальная (катаральная) стадия гайморита. Воспалительный процесс затрагивает обширные участки, отек нарушает сообщение между пазухами носа. При сдавливании соустьев экссудат не выходит, скапливается, вызывает боли в лобной, теменной, височной и затылочной зонах, приступы мигрени.
Провоцирующие факторы гайморита такие:
- осложненный насморк;
- заложенность носа;
- опухоли в носовых ходах;
- долгое переохлаждение тела;
- слабый иммунитет организма;
- грипп, простуда, ОРВИ – как их осложнение;
- прием сосудосуживающих капель;
- туберкулез.
Комплекс процедур с воздействием на зоны поражения физических (света, тока, ультразвука) или природных явлений (грязи, воды), называется физиотерапией. При воспалении придаточных пазух врачи назначают УФО (ультрафиолетовое облучение), УВЧ (ультравысокочастотную терапию), электрофорез.
Эффект от физиопроцедур такой:
- увлажняют слизистую носа;
- разжижают вязкий секрет;
- выводят экссудат;
- стимулируют обменные процессы в клетках;
- улучшают отток лимфы;
- купируют воспалительный процесс;
- усиливают кровоток;
- убивают бактерий;
- снимают боль;
- повышают местный иммунитет;
- восстанавливают эпителий.
Физиопроцедуры при гайморите назначают на фоне первых симптомов болезни (при катаральной форме) или на этапе выздоровления.
Физиопроцедуры повышают эффективность лекарств, восстанавливают назальную проходимость после прокола пазух носа. Помогают обойтись без операции, вылечить гайморит консервативно. При выборе учитывают такие критерии:
- При гнойном, остром гайморите физиотерапию не назначают.
- Перед началом курса исключают противопоказания.
- Учитывают, какие лекарства назначил врач.
Ингаляции, промывание носа лечебными растворами (Маример, Аква Марис, физраствор) разжижают гнойные выделения, выводят экссудат, болезнетворные бактерии. Физиопроцедуры выполняют в больнице или домашних условиях, сочетают с медикаментами и народными средствами. При выборе лекарства исключают реакции гиперчувствительности.
При лечении могут возникнуть местные, аллергические реакции. В стационаре проводят масляные, сухие, щелочные ингаляции. Дома используют целебные пары картофельного отвара, йодо-щелочного раствора и других народных средств. Водолечение при гайморите включает душ, ножные ванночки.
Теплые грязевые аппликации и согревающие припарки выделяют сероводород или йод, что улучшает кровообращение в тканях, способствует выведению из носа гнойных масс. После процедуры становится легче дышать, проходит боль, улучшается сон.
Теплую грязь на 15-20 мин. распределяют в зоне гайморовых пазух. Всего проводят 10-12 процедур. Грязелечение назначают одновременно с приемом медикаментов. Чтобы ускорить лечебное действие, в комплексе проводят магнитотерапию, воздействуют импульсными токами. Лечебные эффекты физиотерапии такие:
- убирает напряженность, спазмы мышц;
- снимает воспаление слизистой;
- разжижает вязкий секрет;
- снижает активность микробов;
- укрепляет иммунитет;
- облегчает носовое дыхание.
Список медицинских противопоказаний такой:
- гиперчувствительность организма;
- болезни сердца, сосудов;
- острые инфекционные процессы;
- гипертермия;
- гипертоническая болезнь;
- открытый туберкулез;
- кровотечения и риск таковых.
При прогревании носа гной становится жидким, выходит из придаточных пазух. Пациенту легче дышать после первой процедуры. Усиливается микроциркуляция крови, и травмированные ткани быстрее восстанавливаются. При гайморите назначают озокеритотерапии и парафинотерапию. В домашних условиях выполняют прогревания яйцом или горячей солью (прикладывают теплыми к зонам воспаления до полного остывания). Характеристики физиопроцедур такие:
- Озокеритотерапия. На область поражения наносят озокерит – пластины горного воска, которые обладают согревающим, антисептическим и обезболивающим эффектом, разжижают и выводят экссудат.
- Парафинотерапия. На область гайморовых пазух наносят лепешки с парафином, не снимают 10-15 минут. Курс лечения составляет 10-15 дней. Воздействие парафина аналогично озокериту.
Процедура не проводится при высокой температуре тела, инфекционных процессах и лихорадочном синдроме. Среди абсолютных противопоказаний: болезни сердечно-сосудистой системы, опухоли разной этиологии, гемофилия или склонность к таковой.
Магнитные поля купируют боль, убирают отечность и застойные явления в гайморовых пазухах. Электрические заряды повышают проницаемость клеточных мембран зоны поражения. В результате увеличивается поступление лейкоцитов к очагу воспаления для уничтожения микробов.
Электроды накладывают на зону поражения на 25 минут. Нужно пройти 15 процедур. Эффект накопительный. Магнитотерапия не вызывает побочных явлений. Имеются такие медицинские противопоказания:
- кардиостимулятор;
- болезни миокарда тяжелой формы;
- гнойные, воспалительные процессы;
- кровотечения и склонность к ним;
- беременность.
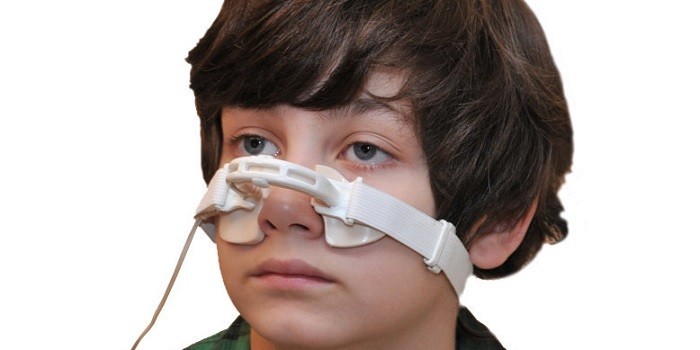
Физиотерапию при верхнечелюстном синусите проводят взрослому и ребенку. Для купирования симптомов гайморита используют инфракрасную лампу Соллюкс, которая локально воздействует на очаг патологии. Сосудистые стенки нагреваются и расширяются, из пазух выходит гной.
Сеанс длится 15 минут. Нужно пройти 15 процедур. При лечении могут возникнуть реакции гиперчувствительности организма. Физиотерапию не назначают в таких клинических случаях:
- онкология;
- болезни сердечно-сосудистой и эндокринной систем;
- открытый туберкулез;
- беременность;
- истощение организма.
Под воздействием токов низкой частоты исчезают боль и другие симптомы верхнечелюстного синусита. Носовое дыхание приходит в норму, наступает быстрое выздоровление. Эффективные физиопроцедуры такие:
- Электрофорез. Установив электроды аппарата на наружные области придаточных пазух, подают ток низкой частоты. Лекарство (хлорид кальция) проникает глубоко в ткани, действует быстрее. Электрофорез длится 20-25 минут. Назначают 10 сеансов. Противопоказания: кардиостимулятор, болезни крови, онкология, бронхиальная астма, повреждения кожи. Электрофорез при гайморите провоцирует аллергические реакции.
- Электромагнитотерапия. Сверхчастотные ультракороткие волны расширяют сосуды слизистой, улучшают отток слизи, снимают отек, восстанавливают ткани. Процедура имеет аналогичные электрофорезу противопоказания, побочные явления, дополняется консервативным лечением в домашних условиях. Назначают 10-15 процедур.
Для оттока экссудата и регенерации тканей при гайморите назначают другие физиотерапевтические процедуры:
- УВЧ. Повышает тканевый иммунитет, стимулирует микроциркуляцию крови, снимает отечность слизистой. Сеанс длится 15 мин., рекомендуют пройти 10-12 процедур. УВЧ при гайморите назначают при гнойном, остром верхнечелюстном синусите, перед пункцией гайморовых пазух. Побочные явления возникают редко, ограничиваются местными реакциями. УВЧ хорошо переносится организмом, сочетают с УФО.
- Лазеротерапия. Основана на воздействии тепла. Световой поток стимулирует ответ клеток иммунной системы, улучшает кровообращение в гайморовых пазухах, уничтожает вирусы и бактерии, снимает отечность. Процедура длится 7-10 мин., количество сеансов индивидуальное. Лечение гайморита лазером не назначают при онкологии, заболеваниях крови, беременности, склонности к кровотечениям, непереносимости света.
- Криотерапия. Холодом усиливают обменные процессы, очищают и повышают тонус сосудов. Жидкий азот уничтожает патогенную флору, улучшает носовое дыхание. Эту стационарную процедуру не назначают при чувствительности к холоду, повреждениях кожи, гнойно-инфекционных процессах. Курс состоит из 10 процедур.
- УФО-терапия. Ультрафиолетом активизируют лейкоциты, которые убирают боль и воспаление, улучшают трофику тканей. УФО проводят в стационаре с медоборудованием. Рекомендуют 10-12 процедур по 10 мин. УФО не назначают при нарушенной свертываемости крови, онкологии, высокой температуре, гнойных воспалениях.
источник
Риносинусит — воспалительное заболевание, поражающее слизистую оболочку носовой полости и околоносовые придатки. Отоларингологи связывают развитие этой патологии с бактериальной инфекцией, присоединяющейся к ОРВИ.
В случае прогрессирования воспалительного процесса, слизистая отекает и утолщается. Как следствие, соустья между данными анатомическими элементами перекрываются, и формируется специфическая закрытая полость, в которой постепенно скапливается слизь или гнойный экссудат. Так, и возникает риносинусит. Длительность острой формы заболевания – около одного месяца, хронической формы – около 12 недель.
Заболевание классифицируется в зависимости от происхождения, тяжести течения, локализации воспалительных процессов.
По этиологии риносинуситы делятся на следующие виды: бактериальный; вирусный; грибковый и смешанный.
По локализации очагов воспаления:
По тяжести протекания синусит имеет следующие формы: лёгкая; среднетяжёлая; тяжёлая.
ПОЛЕЗНО: Как повысить иммунитет ребенка, если он болеет? Подробнее.
В зависимости от экологических, климатических и географических условий различают разные типы микроорганизмов, вызывающих риносинуситы. Это могут быть мукоровые грибки, стрептококки, синегнойная палочка, стафилококки, а также другие вирусы и бактерии.
Существуют следующие факторы, провоцирующие развитие заболевания:
- Аденоиды, полипы и другие новообразования в слизистой оболочке носа.
- Приступы бронхиальной астмы.
- Грибковые и вирусные инфекции.
- Ослабленный иммунитет.
- Наличие инородных тел или искривление носовой перегородки.
- Побочные действия лекарственных препаратов.
- Аллергические реакции.
- Болезни зубов верхней челюсти.
- Сильное переохлаждение организма.
- Наследственность.
- Травмы физического или химического характера.
Каждая из этих причин может спровоцировать развитие синусита, однако, чаще всего заболевание вызывается сочетанием нескольких провоцирующих факторов.
Независимо от формы заболевания специалисты выделяют несколько общих симптомов, указывающих на прогрессирование патологии у ребёнка или взрослого. К таким признакам относятся следующие:
- заложенность ушей;
- общая слабость;
- отёк слизистой;
- головные боли различной интенсивности;
- недомогание;
- болевые ощущения в области поражённых околоносовых пазух;
- выделения из носовой полости (гной, слизь);
- возможно, стекание слизи по носоглотке.
Для острого синусита характерна ярко выраженная симптоматика. Спустя несколько дней от начала развития патологии, отмечается снижение работоспособности, приступообразные головные боли, отёк части лица, которая находится со стороны поражения.
Если по истечении 7 дней симптомы острого риносинусита сохраняются — можно говорить о присоединении инфекции бактериальной этиологии. В такой ситуации необходимо срочно обратиться к специалисту для проведения обследования и назначения антибактериальной терапии.
ПОЛЕЗНО: Простудные заболевания признок слабого иммунитета. Специальная добавка повысит его в разы! Читать.
Симптомы острого риносинусита могут быть следующими:
- общая слабость организма;
- повышенная температура тела;
- гнусавость;
- снижение либо полное отсутствие обоняния;
- по задней стенке глотки отмечается стечение слизи;
- головные боли приступообразного характера, различной интенсивности.
Специфические симптомы риносинусита (определяются зоной поражения):
- Острый фронтит характеризуется появлением болевого синдрома в области лба.
- При остром гайморите возникает тяжесть и сильная боль в области поражённой носовой пазухи.
- Сфеноидит характеризуется нестерпимыми головными болями.
- Первым симптомом этмоэдита является гнусавость.
Степени острого гнойного риносинусита:
- Лёгкая. Характеризуется слабой симптоматикой. Отмечается повышение температуры до 37,5–38 градусов. При проведении рентгенологического исследования носовых пазух патологический экссудат (гнойный или слизистый) не выявляется.
- Средняя. Наблюдается гипертермия до 38,5 градуса. Пальпация поражённых носовых пазух вызывает болевые ощущения, при этом болевой синдром, может, иррадиировать в зубы или уши. Кроме того, у больного возникают головные боли.
- Тяжёлая. Отмечается выраженная гипертермия. Пальпация поражённых пазух вызывает появление сильной боли. Хорошо заметна отёчность в области щёк.
Основные симптомы хронической формы:
- Заложенность носа.
- Головные боли.
- Гипертермия.
- Гнойный экссудат, выделяемый из носовых пазух.
- Гнусавость.
- Снижение обоняния.
- Повышенное слезоотделение.
- Ощущение тяжести со стороны поражённой пазухи.
Основными провоцирующими факторами являются следующие:
- аллергические реакции;
- не долеченный острый риносинусит;
- курение и злоупотребление спиртными напитками;
- заболевания полости рта.
Основной причиной развития заболевания у детей и взрослых является патологическая активность бактериальных микроорганизмов в эпителии носовых пазух и слизистой оболочки. Единственный метод лечения заключается в проведении антибактериальной терапии.
Для установки точного диагноза требуется провести посев содержимого носовых пазух, по результатам которого определяется вид возбудителя патологии (стрептококки, стафилококки и т. д.).
Гнойный риносинусит характеризуется ярко выраженной клинической картиной, при которой отмечаются следующие симптомы:
- Снижение аппетита.
- Гипертермия до высоких значений.
- Нарушения сна.
- Сильная зубная боль.
- Выделение экссудата гнойного характера.
- Явный интоксикационный синдром.
- Боли в области околосуставных сочленений.
Такая форма риносинусита является наиболее опасной, поскольку грозит тяжёлыми осложнениями в виде абсцессов и менингита. Терапия заключается в приёме иммуномодуляторов, антибактериальных и антигистаминных средств, муколитиков.
Патология развивается на фоне простудных заболеваний. Поражение может быть односторонним или двусторонним. У детей и взрослых проявляются следующие симптомы:
- общая слабость организма;
- повышение температуры до критических значений;
- нарушение сна;
- насморк с жидкими выделениями, по мере прогрессирования патологии, экссудат приобретает зелёный оттенок;
- интоксикационный синдром.
Если вовремя не провести лечения, вазомоторный синусит может принять хроническую форму.
Патология характеризуется воспалением тканей эпителия носа и носовых пазух, при отсутствии выделяемого секрета. Развивается на фоне ОРВИ, поэтому катаральную форму риносинусита можно назвать вирусным насморком. Симптомы:
- Потеря обоняния.
- Интоксикационный синдром.
- Гипертермия.
- Повышенное слезоотделение.
- Нарушение сна.
- Отёк околоносовых синусов.
- Больной жалуется на появление в носовой полости чувства сухости и жжения.
Катаральная форма риносинусита считается очень опасной, поскольку отсутствие адекватного и своевременного лечения может привести к развитию менингита, заболеваний верхних дыхательных путей, абсцессу мозга.
Прежде всего необходимо обратиться за консультацией к отоларингологу, который сможет установить точный диагноз и назначить адекватное лечение. При риносинуситах терапия всегда начинается с приёма антибиотиков. В случае затяжного течения болезни потребуется длительное лечение.
Основная цель противомикробных средств — не позволить инфекции распространиться на другие органы дыхательной системы и оболочку головного мозга. При серьёзных осложнениях требуется проведение следующих лечебных мероприятий:
- физиотерапия;
- хирургическое вмешательство.
При развитии гнойного риносинусита осуществляется откачивание экссудата с целью предотвращения перехода инфекции на другие органы.
Аллергический риносинусит лечится путём промывания носовых ходов и приёма антигистаминных препаратов. Эффект от лечения достигается только при условии минимизации контактов с источником аллергии или полным его устранением.
Наиболее результативными считаются медикаментозные средства в виде инъекций. Если лечение риносинусита проводится амбулаторно, допускается применение суспензий, таблеток и капель.
Такие препараты менее эффективны, поскольку их действующие вещества, прежде чем попасть к очагу воспаления, вынуждены преодолевать препятствия в виде слизистых оболочек и стенок желудочно-кишечного тракта.
Для лечения катарального риносинусита у взрослых используются следующие препараты:
- Пенициллины: Амоксициллин, Аугментин.
- Макролиды: Эритромицин, Азитромицин.
- Цефалоспорин: Цефтриаксон.
Период лечение этими препаратами не должен быть слишком длинным. Иначе, возможно, развитие заболеваний печени, почек. Кроме того, могут начаться проблемы с микрофлорой желудочно-кишечного тракта.
Довольно часто для лечения хронической формы риносинусита используется хирургическая операция, которая может быть как традиционной, так и эндоскопической. В последнем случае используют эндоскоп, который через нос вводится в поражённую пазуху.
При помощи этого прибора можно легко удалить кистозные новообразования, полипы, случайно попавшие в пазуху стоматологические материалы. Проведение классической операции требует вскрытия и удаления части лицевых костей.
Для лечения острого и хронического риносинусита также используются дополнительные методы лечения, способствующие купированию воспалительного процесса.
Сюда относятся физиопроцедуры, а также промывание носовых пазух специальными препаратами. Особенно эффективны промывания носа при вазомоторном риносинусите.
Процедура проводится в стационаре или поликлинике. При катаральной форме риносинусита назначаются следующие физиопроцедуры: электрофорез; УВЧ; диадинамические токи.
Отдельно следует сказать о лазерном лечении. Специалист вводит в носовую полость больного источник света, который оказывает воздействие на стенки носовых пазух. При этом происходит повышение тонуса кровеносной системы и снимается хронический отёк.
Выраженная симптоматика риносинусита позволяет отоларингологам и педиатрам поставить точный диагноз и назначить адекватное лечение. Детям назначается комплексная терапия, направленная на достижение стойкого эффективного результата.
Итогом всех лечебных мероприятий должны стать следующие факторы: устранение причины патологии; восстановление и укрепление иммунитета, а также его дальнейшая поддержка; возобновление оттока слизи из носовых ходов.
Медикаментозное лечение детей основано на лекарственных средствах следующих групп:
- Назальные спреи со стероидами и антибиотиками.
- Сосудосуживающие спреи и капли. Они способствуют размягчению воспалённой слизистой, а также ускорению оттока экссудата и облегчению процесса поступления кислорода в пазухи.
- Системные антибиотики. Показаны при среднетяжёлом и тяжёлом течении заболевания.
- Антибактериальные средства используются при гнойных выделениях.
- Муколитические препараты от кашля.
- Комплексные препараты растительного происхождения (сочетанный вариант иммуномодулирующих, противовоспалительных и муколитических лекарств).
- Нестероидные противовоспалительные средства.
В осложнённых случаях проводится хирургическое лечение риносинусита. Специалист под воздействием наркоза осуществляет прокол стенки верхнечелюстной пазухи, используя тонкую иглу.
Затем носовую полость промывают антисептическим раствором и заполняют лекарственным препаратом. Через несколько дней целостность слизистой восстанавливается без каких-либо негативных последствий.
В домашних условиях промывание пазух солевыми растворами и антисептиками проводится при помощи спрея, спринцовки или специального приспособления для носового душа.
Физиолечение как метод терапии назначается детям на стадии выздоровления, когда уже восстановлен отток экссудата из пазух. Врачи настаивают на оперативном вмешательстве если присутствуют глазные и внутричерепные осложнения.
Риносинусит не заразен, однако, провоцирующие его развитие, бактерии всё-таки могут проникнуть в здоровый организм человека и вызвать заболевание. Лечение патологии проводится только специалистом с учётом разновидности недуга и возраста больного.
источник
Физиопроцедуры при гайморите – какие 10 простых манипуляций помогут справиться с гайморитом в короткие сроки

При такой патологии, как гайморит, используют разные виды физиотерапии – вариантов может быть около десятка. Подходящий подбирает врач.
Показаниями к проведению физиолечения могут быть разные нюансы:
- Слишком густой секрет в носу – чем дольше он задерживается в полости, тем больше шансов, что ситуация перерастет в гнойную, а это приведет к серьезным осложнениям.
- Снижение иммунитета – как общего, так и местного, т.е. в тканях полости носа.
- Отечность – физиопроцедуры высокоэффективно налаживают отток лимфы.
- Повреждение эпителиальных клеток в носу.
- Продление ремиссии в случае с хроническими формами заболевания.
Для проведения физиопроцедур при гайморите есть ряд требований. Так, их нельзя устраивать в активной острой фазе. Причем в самом начале катарального (т.е. острого) процесса физио нередко назначают. Но если поднялась температура выше 37,5, выполнять физиолечение в большинстве случаев нельзя.
Не рекомендуется использовать такой вариант и при гнойном проявлении воспалительного процесса, т.к. прогревания или промывания могут ухудшить течение заболевания.
Назначают целый курс такой терапии и после болезни, чтобы закрепить результат и добиться стойкого эффекта. Но важно понимать, что назначать те или иные процедуры должен врач, т.к. при самолечении есть большой риск навредить себе больше, чем оздоровиться.
Обязательно надо учитывать и противопоказания. Неправильно подобранная терапия легко разрушает здоровье. В списке запретов к проведению физиолечения находятся следующие пункты:
- повышенная температура тела;
- наличие злокачественных образований или подозрение на них;
- сердечно-сосудистые патологии;
- гипертония;
- непереносимость воздействия током;
- беременность;
- наличие металлических предметов – пластин, коронок для ряда видов процедур.
Медики утверждают, что для достижения наилучшего результата пациента надо обследовать, причем очень тщательно. Ведь даже достаточно простая процедура, как например, грязелечение может стать причиной увеличения опухоли в теле. Промывания и ингаляции нередко строятся на отварах трав, на которые у человека может развиться неожиданная аллергическая реакция.
Многих интересует: какие именно процедуры показаны при гайморите? Врачи отмечают, что таковых довольно много. И у каждой из них есть свои достоинства и недостатки, которые следует учитывать.
Терапия водой – один из самых популярных методов. Тем более, что он недорогой и доступный, ведь вода всегда есть под руками. Промывания, ингаляции, паровые ванночки – вариантов может быть много.
Самый простой – использование воды с морской солью для промывания носовых ходов. Эта манипуляция позволяет разжижить скопившийся в носу экссудат и вымыть его из носа. Вместе с ним выходят и болезнетворные бактерии. За счет такой несложной процедуры пазухи очищаются, носовое дыхание восстанавливается, давление в носу падает, и перестает болеть голова. Можно выполнять дома, а можно и в стационаре под присмотром специалистов. Подбор лекарственного средства осуществляется на основании тяжести ситуации.
В стационаре в качестве водолечения также нередко используют масляные, сухие и щелочные ингаляции. Дома можно использовать небулайзер. Только выполнять процедуру можно, когда нет температуры.
Под водолечением при гайморите также понимают душ и ножные ванночки. Несмотря на то, что нос от ног далеко, в организме существует прямая связь между всеми органами и системами. Поэтому для ускорения реакций нередко используют и прогревание стоп.
На грязи ездили еще в царские времена. Целые курорты специализировались на терапии при помощи грязей. Они обладали целебным эффектом, вытягивали токсины и шлаки, прогревали и т.д.
При гайморите назначают теплые аппликации в область переносицы, а также согревающие припарки. Они выделяют сероводород или йодистую составляющую, за счет чего и начинает улучшаться кровообращение в тканях, активизируется процесс вывода застойных масс слизи из носа. Отмечается, что после процедуры сразу же становится легче дышать, боль отступает, сон становится лучше.
Выполняется процедура следующим образом. Минут на 15-20 на область переносицы и гайморовых пазух наносят теплую грязь (подогревать ее лучше на водяной бане). Курс рассчитан на 10-12 процедур. Параллельно с грязелечением должна идти медикаментозная терапия. Могут скомбинировать и два метода физио, например, дополнительно для ускорения и усиления эффекта назначают магнитотерапию.
С помощью такого варианта отмечаются следующие эффекты:
- снимается напряженность тканей и мышц;
- проходят спазмы;
- снимается воспаление слизистых оболочек полости носа;
- разжижается секрет;
- активность микробов падает;
- укрепляется иммунитет.

Использование токов различной интенсивности широко практикуется в современной медицине. С их помощью можно быстрее получать импульсы и вызывать улучшение кровообращения, что, в свою очередь, обеспечивает быстрое заживление и снятие воспалительных процессов. Вариантов токотерапии при гайморите немало.
УВЧ-терапия – это воздействие на источник воспаления с помощью ультравысоких частот. Во время выполнения процедуры создается электромагнитное поле, отличающееся сверхвысокой частотой. Его основная задача – генерация на обрабатываемом участке электротоков минимальной силы. Во время выполнения процедуры пациент ощущает лишь приятное тепло. Но при этом само излучение способствует улучшению кровообращения и тока лимфы. А еще оно обладает дополнительным действием, при котором уничтожаются все болезнетворные микроорганизмы. С помощью токов улучшается отток слизи и снижается вероятность всасывания токсинов в кровь.
Перед проведением такой процедуры изучают список противопоказаний. УВЧ не рекомендуют тем, у кого:
- есть кардиостимулятор;
- диагностированы тяжелые заболевания психической сферы;
- есть склонность к кровотечениям;
- диагностирован острый инфаркт;
- отмечается предынфарктное и постинфарктное состояние;
- есть общие заболевания из категории тяжелых;
- острые лихорадочные состояния.
Также не стоит практиковать этот метод при наличии системных заболеваний крови, раковых опухолей, аневризме аорты, постоянной гипотонии.
Показаниями к проведению УВЧ могут быть любые формы заболевания. Но особенно эффективен такой вариант при остром гайморите, а также при таких его формах, как экссудативная или хроническая.
Время процедуры около 15 минут, курс составляет 5-15 дней в зависимости от выраженности симптомов. Выполняется процедура с помощью специального аппарата – он может быть как стационарным, так и переносным.
КВЧ – это метод, при котором используется низкочастотное электромагнитное поле. Такой вариант используется обычно местно. С помощью такой терапии обеспечивается выраженное стимулирующее воздействие на иммунную систему человека. Кроме того, процедура позволяет заживлять раны.
КВЧ дает выраженный обезболивающий эффект.
Количество процедур, равно как и длительность сеанса, определяет врач.
Электрофорез – одна из популярных процедур, которые используются для терапии воспалительных процессов в полости носа. Представляет собой перемещение лекарственного раствора под действием тока. Обычно используется гальваника. За счет подключения токов достигается глубокое проникновение лекарственных средств в область воспаления.
Электрофорез при гайморите используют двумя вариантами. Один – наружно (такой способ прописывается на 2 недели). Второй – эндоназально. В этом случае используют марлю, скрученную в турунды, вымоченную в препарате. К ним подводят электрод, а всю конструкцию фиксируют в области верхней губы при помощи бинта.
Электрофорез используется как вариант терапии, обеспечивающий эффект прогревания пазух. Такой метод хорош для лечения даже у тех, кто страдает аллергией. Это возможно, т.к. препарат не попадает в ЖКТ.
В назначениях нередко появляется такой вариант, как импульсные токи или токи Бернара. Это вариант использования токовой терапии, основным лечебным действием которой является обезболивание. Импульсные токи показывают высокий эффект и способствуют облегчению состояния пациента при воспалениях в носу. Кроме того, с улучшается кровообращение в очаге воспаления, а это помогает быстрее снять отеки и нормализовать ситуацию. Этот метод быстро выводит токсины из организма и способствует быстрой регенерации тканей.
Лазер – один из современных методов, который широко применяется для терапии самых разнообразных патологий. При гайморите он тоже показывает ощутимый эффект. Результативность напрямую зависит от источника лазерной волны и ее мощности. Важно еще и точно рассчитывать расстояние от источника волны до очага поражения. Электроды вводят в нос, приближая их по максимуму к стенкам пазух.
Лазеротерапия при гайморите обеспечивает несколько выраженных эффектов. Так, стимулируется иммунитет за счет того, что происходит активация всех элементов иммунной системы. Лазер показывает и антисептическое воздействие, т.к. излучение помогает разрушать патогенные микроорганизмы и вирусы. За счет лазерного излучения улучшается микроциркуляция. Результатом использования лазеротерапии является снятие отеков в полости носа.
В числе противопоказаний к такой процедуре проблемы со свертываемостью крови, онкологические патологии, болезни крови и беременность.
Еще один вариант терапии – лечение светом. Обычно речь идет об инфракрасном излучении. Оно выполняется при помощи специального прибора, которые обеспечивает как видимый, так и инфракрасный свет. Они усиливают друг друга и дают более качественный эффект. Процедура тепловая, обеспечивает согревающий эффект, который при этом характеризуется, как мягкий.
С помощью светолечения расширяются сосуды, начинает быстрее двигаться кровь по сосудам – она скорее достигает очага воспаления и начинает работать там. В результате снимается отек, проходит воспаление, снимаются боли.
Современный метод терапии – ультразвуковое воздействие. Ультразвук похож по качеству воздействия на лазер, т.к. обладает более глубоким проникновением и попадает точечно к месту повреждения тканей. Эффективность его напрямую зависит от длины и частотности его волн. Его нередко описывают как микромассаж. За счет использования ультразвуковых волн создается колебание в тканях, которое способствует коррекции микроциркуляции. На этом фоне более выражены отток жидкости и снятие отека в тканях пазух носа. Также ультразвук отличается антисептическим эффектом. А это способствует профилактике разрастаний в пазухе различных последствий.
Воздействие теплом – традиционный метод терапии для многих заболеваний. В случае с гайморитом использовать его можно, но аккуратно. Обычно такой способ можно практиковать, если нет гнойных скоплений. В числе основных согревающих процедур называют парафинотерапию и озокеритотерапию. Итот, и другой методы основываются на местном прогревании. Парафин разогревают и собирают его в большую лепешку, которую потом накладывают на область переносицы, захватывая щеки под глазами. При озокеритотерапии используют горный воск.
Такая процедура обеспечивает следующие эффекты:
- улучшение кровоснабжения;
- снятие боли;
- снятие спазмов;
- улучшение оттока лимфы и более быстрый вывод жидкости из межтканевого пространства
Важно понимать, что у метода есть противопоказания. К их числу относят лихорадку, проблемы с сердцем и сосудами, новообразования в анамнезе, острые процессы с гноем, беременность и склонность к кровотечениям.
Применение магнитов обеспечивает целый комплекс лечебных эффектов. Она используется при гайморите для восстановления электроразряда в воспаленных тканях пазух. Также с ее помощью повышается проницаемость мембран клеток, что улучшает действие основной терапии. В процессе процедуры обычно используют магнитное переменное поле.
Результатами такой терапии при гайморите называют снижение отечности тканей, ускорение оттока застоявшейся слизи из полости носа, уменьшение болезненности, укрепление иммунитета. Никакой спецподготовки данная процедура не требует. Магнитные излучатели закрепляют на пазухах носа снаружи, при включении прибора может ощущаться небольшая вибрация. Время процедуры 4-9 минут, курс обычно рассчитан на 10 процедур. Причем улучшение состояния челове6к может отмечать уже после первого сеанса.
Массаж издавна являлся процедурой обеспечивающей общеукрепляющий эффект и способствующей более быстрому выведению лишней жидкости из тканей. В случае с гайморитом практикуют точечный массаж как наиболее точно попадающий в место поражения. Именно по активным точкам можно провести манипуляции, способствующие более быстрому оттоку слизи из носа, жидкости, скапливающейся в тканях на фоне воспаления и приводящей к развитию отеков.
Выполнять массаж должен профессионал – специалист, который в совершенстве владеет таким навыком. Поэтому лучше всего проходить сеансы в поликлинике.
Обычный курс – от 10 процедур.
Такую процедуру, как КУФ, очень рекомендуют для терапии воспалительных процессах в пазухах носа. Поэтому при гайморите она – одна из частых рекомендаций. Короткие УФ-волны оказывают комплексное воздействие. Они устраняют бактерии, убирают вирусы и справляются с грибками. Такое воздействие санирующее и позволяет более широко воздействовать на проблему. Поначалу лучи вызывают короткий спазм капилляров, затем начинается расширение вен. КУФ безопасен, поэтому широко используется в педиатрии, а у взрослых и вовсе применяется с завидной регулярностью.
Аппарат «Солнышко» – отличный вариант для домашнего использования. Бытовая лампа, которую можно применять безопасно дома. Конечно же, надо четко следовать инструкции, обязательно надевать очки и не превышать рекомендованного времени.
Насадки, идущие в комплекте, позволяют действовать прицельно и доставлять УФ-лучи максимально близко к месту повреждения тканей в полости носа. Во время выполнения процедуры пациент ощущает лишь приятное тепло. Каждый раз время проведения манипуляции может увеличиваться.
Кварц на все тело востребован для терапии различных вирусных и бактериальных патологий. Гайморит не исключение. Используют специальные кварцевые лампы, которые направляют локально на полость носа. С помощью такого метода хорошо снимается воспаление, уничтожаются возбудители патологий. Физиотерапия такого рода приятная и несложная, но эффект дает хороший. В результате человек получает еще и укрепление локального иммунитета.
Использование вакуумного метода терапии проводится специальным аппаратом, который создает в полости носа необходимую среду. Специальным шприцем высасывают все накопления слизи, которые собрались в пазухах. Но все устройство латексное, т.е. мягкое, поэтому в процессе втягивания стенки не травмируются. Затем после отсасывания производят промывание полости лекарственными средствами.
Метод показывает высокую эффективность, т.к. именно забитость носовых ходов слизью при гайморите и является основной проблемой терапии. Обычными методами слизь отходит плохо, а под давлением полость носа очищается практически на 100%. Это дает время лекарственным препаратам поработать и закрепить эффект.
Нередко терапия гайморита становится аппаратной. С точки зрения физиопроцедур это оправданно на все 100, т.к. многие лечебные эффекты генерируются именно аппаратами. Вариантов может быть несколько.
Терапия таком препаратом происходит на основе вибровоздействия. Он работает мягко, но эффективно. С помощью вибраций, выдаваемых прибором, удается усилить кровообращение и лимфоток, улучшить обмен веществ, нормализовать проводимость нервных волокон, ускорить регенерацию тканей.
Вибрация разгоняет застои и восполняет нехватку естественных вибраций. Главное – правильно определить амплитуду и частоту воздействия. «Витафон» применяют в комплексе, он способствует усилению работы системных препаратов.
Биоэнергоинформационная медтехнология ДЭНС-терапия используется современными физиотерапевтами довольно успешно. Аппарат формирует положительный сигнал, который и корректирует состояние органа. Аппарат работает через кожу и обеспечивает точное воздействие в место поражения пазух.
Терапия на основе токов. С помощью специальных электродов допускается применение токовых элементов снаружи на область поражения. Обладает легким прогревающим эффектом. За счет коротких ударов током низких частот обеспечивает нормализацию кровообращения и снятие воспаления.
Прибор, работа которого основана на магнитном излучении, принцип действия как у магнитотерапии. Легко в использовании, доступен всем. Эффект показывает довольно быстро.
Портативные приборы, типа дарсонваля, витафона, алмага, лампы «Солнышко», легко можно использовать в домашних условиях. Причем эффект будет не хуже, чем в условиях больницы. Различные промывания, особенно если речь идет про вакуум, все же лучше выполнять под присмотром специалиста.
На видео – физиопроцедуры при гайморите:
источник