Большое количество людей по всему миру страдает воспалительным заболеванием суставов — артритом. В борьбе с этим недугом хорошо применять комплексные меры лечения, включающие в себя медикаментозные назначения, диету и физиотерапию. Но в некоторых случаях, когда имеются противопоказания к приему лекарственных препаратов и не желательны диеты, физиотерапия при артрите суставов остается единственным методом лечения.
Область медицины, совмещающая в себе лечение природными факторами с искусственными физическими. Требует освоения врачом таких областей, как физика и химия. Главная задача — достижение максимально возможного терапевтического эффекта, при минимальной нагрузке на организм.
- способность оказывать тренирующий эффект на организм;
- ослабление побочных действий некоторых из лекарств;
- длительное последствие;
- хорошая совместимость с другими видами лечения;
- доступность и сравнительная дешевизна.
Вместе с лекарственным и хирургическим лечением физиотерапевтическим методам воздействия принадлежит одна из ведущих позиций.
При ревматоидном артрите суставы поражаются симметрично и если заболевание находится в активной фазе, то целью физиотерапии является не допустить прогрессии и стабилизировать процесс болезни. В случае, когда ревматоидный артрит находится в неактивной фазе, целью является пресечение синдрома.
Преимущества физиотерапии при ревматоидном артрите:
- действие на очаг заболевания;
- безболезненность;
- незначительный риск побочных эффектов;
- не вызывает аллергию.
Физиотерапия при артрите способствует:
- уменьшению болевых симптомов;
- восстановлению костных тканей;
- повышению выносливости суставов;
При выборе метода лечения важную роль играют следующие факторы:
- противопоказания;
- результаты обследований;
- симптоматика;
- возрастная категория пациента;
- стадия болезни;
- другие заболевания.
Иногда врач решает нужным провести комплекс процедур, потому как по отдельности они будут не эффективны для пораженных суставов.
Назначают следующие типы физиотерапии:
- УФО — ультрафиолетовое облучение суставов волнами средней длины. Предотвращает боли, снижая чувствительность в месте поражения. Способствует выработке витамина D3. Осуществляет активацию метаболизма в суставах, улучшает кровообращение.
- УВЧ — воздействие непрерывным или импульсивным электрическим полем на пораженный сустав. Убирает отеки, улучшает питание тканей и кровоток, запускает восстановительные процессы.
- Магнитотерапия — воздействие низкочастотными постоянными или импульсивными магнитными полями. Тормозит дегенеративные процессы в хряще, снижает боли, устраняет отечность.
- Электрофорез — ввод лекарственных веществ через кожный покров с помощью электрического тока. Используется когда нельзя осуществить введение лекарства через кровоток. Улучшает микроциркуляцию, сохраняет долгий терапевтический эффект, снимает воспаление, болевые ощущения и снижает отечность.
- Фонофорез — введение лекарственных препаратов по средствам звуковой волны. Увеличивает эффект медикаментов. Стимулирует восстановительные процессы.
- Лазерная терапия — лечение суставов световым пучком, состоящим из красных, инфракрасных и фиолетовых спектров. Убирает воспаление, снимает боли, восстанавливает поврежденные ткани.
- ЛФК — физиотерапевт всегда поможет подобрать индивидуальный комплекс упражнений, направленный на укрепление мышц и связок вокруг суставов, что является хорошим профилактическим воздействием.
- Мануальная терапия.
- Массаж.
- Бальнеогрязелечение.
- Парафиновые ванны.
Физиотерапия при ревматоидном артрите включает в себя на острой стадии воздействие ультрафиолетом и электрофорезом. В подострой стадии применяется ДМВ — терапия, лазерное гелий-неоновое облучение, магнитотерапия, светолечение. На стадии митоза проводятся фонофорез, импульсная магнитотерапия, крионотерапия, нафталанотерапия. Высокий оздоровительный эффект имеет лечебная гимнастика, устраняя образование антиклизов и спаек в пораженных суставах и повышая их подвижность. Но регулярные занятия должны проводиться только после снижения воспалительного процесса.
Подагрический артрит в стадии обострения хорошо снимается при УФ — облучении пораженных суставов. В момент ремиссии проводится общее облучение ультрафиолетом. Хороший лечебный эффект достигается при комплексных мероприятиях, таких как грязелечебные ванны, вместе с применением ультравысоких частот.
Травматический артрит стоит начинать лечить физиотерапевтическими методами лишь при прошествии острых воспалительных явлений в суставе. Если временной промежуток составляет несколько дней после получения травмы то назначается физиотерапия с помощью УВЧ. Может назначаться одновременно с магнитотерапией. При осложнениях — фонофорез. На конечном этапе лечения показаны занятия лечебной гимнастики, массаж, тепловые и водные процедуры.
Посттравматический артрит, также хорошо поддается лечению физиотерапией. Показан массаж и строго обязательна лечебная гимнастика, в медленном темпе и с малой амплитудой. Противопоказанием является внутрисуставный перелом. Обязательным перед прохождение процедуры при посттравматическом артрите является использование разогревающего крема для суставов.
Остеоартрит не любит тепловые процедуры по средствам аппликации парафина, инфракрасное излучение и ультразвуковое лечение. Часто используемым методом в борьбе с болезнью является и электротерапия. Также действенным является гидротерапия.
Электротерапия при остеоартрите суставов.
Инфекционный артрит начинают лечить с УФО — средневолнового диапазона (с постепенным наращиванием дозы облучения). Еще одним исцеляющим эффектом обладают аппликации целебными грязями. Электрофорез, при инфекционном артрите обеспечивает лучшее проникновение в ткани медикаментов.
Псориатический артрит медики советуют лечить с помощью волнвой терапии, лазерного облучения крови, водолечения, магнитотерапии, фонофореза, электрофореза. Облегчить течение заболевания поможет лечебный гимнастический комплекс. Желательно проходить физиотерапию совместно с лекарственной терапией.
Реактивный артрит лечится медикаментозно. Физиотерапия, показана при артрите такого рода только как реабилитационная программа, проводимая по проишествии острой симптоматики заболевания и нацеленная на регенерацию функций пораженных суставов. Первым назначением идет ультрофонофорез лекарственных средств в максимально пораженную область и одновременно магнитно-лазерная терапия. В случае, если воспаление не уходит, но иных симптомов болезни нет, можно рекомендовать санаторно-курортное лечение. Благотворное действие окажут минеральные ванны курсом до двадцати дней. На усмотрение лечащего врача можно сочетать с грязелечением и грязевыми аппликациями, курсом до десяти дней. Обязательны лечебная физкультура и массаж.
Хорошей репутацией при лечении артрита пользуется восточная практика-йога. Помогает справиться не только с физическими проблемами, но и психическими, такими как депрессия, паника и уныние, которым подвержены люди с хроническими заболеваниями. Занятия проходят в медленном темпе с рядом дыхательных техник.
Обращаться за помощью к врачу физиотерапевту желательно при первой симптоматике. Халатное отношение к своему здоровью может обернуться необратимыми последствиями и как следствие инвалидностью. Физиотерапия направленна на улучшение состояния больных артритом, но не является панацеей от запущенных форм заболевания.
Важно вовремя выявить заболевание и приступить к лечению, подходя к проблеме комплексно и методично.
источник
Ревматоидный артрит представляет собой хроническое неуклонно прогрессирующее заболевание соединительной ткани, в первую очередь поражающее периферические суставы. Регистрируется данная патология повсеместно – во всех странах мира. Женщины страдают ею чаще – на 1 заболевшего мужчину приходится 3-4 больных женщины. О том, почему и как развивается ревматоидный артрит, каковы его симптомы, а также о принципах диагностики и лечения, в том числе о физиотерапии данного заболевания, и пойдет речь в нашей статье.
Причины возникновения ревматоидного артрита на сегодняшний день, увы, полностью не изучены. Известно, что:
- ревматоидный артрит – заболевание аутоиммунной природы, то есть организм больного вырабатывает антитела к собственным клеткам и тканям;
- возможно, в развитии болезни имеет значение вирусная инфекция, в частности вирус Эпштейна-Барр, который осаждается на лимфоцитах и нарушает синтез иммуноглобулинов;
- несомненна роль и генетического фактора – как правило, у каждого больного ревматоидным артритом имеется близкий родственник, страдавший/страдающий данной патологией.
Под воздействием одного или нескольких причинных факторов при условии наличия генетической предрасположенности к ревматоидному артриту нарушается функция иммунных клеток – Т- и В-лимфоцитов, что влечет за собой нарушение иммунного ответа и запуск ряда биохимических реакций, в результате приводящих к воспалению тканей сустава и внесуставным проявлениям болезни.
Основным клиническим проявлением данного заболевания является воспаление суставов верхних и нижних конечностей (артрит). Спровоцировать его развитие могут:
- острый инфекционный процесс или обострение хронического характера;
- общее или локальное переохлаждение;
- травматические повреждения;
- психоэмоциональное перенапряжение;
- избыточная физическая нагрузка.
Большинство случаев заболевания развивается в осеннее-весенний период, а также в периоды физиологических гормональных сдвигов – во время полового созревания, после родов, в климактерический период.
Первым симптомом является появление скованности в суставах всего тела, особенно в мелких суставах кисти, по утрам – после того, как больной встал с постели. В течение часа после активных движений больные отмечают нормализацию состояния – ощущение скованности исчезает.
Также в продромальном периоде больные отмечают:
- периодические неинтенсивные боли в суставах, чаще связанные с переменой погоды;
- потливость;
- сердцебиение;
- ухудшение аппетита и возникающее вследствие этого похудание;
- повышение температуры тела до субфебрильных значений.
Через некоторое время появляются и постепенно нарастают стойкие боли в мелких суставах кистей и стоп, усиливающиеся ночью и в предутренние часы. Боль и утренняя скованность приводят к ограничению подвижности сустава той или иной степени. Наиболее часто поражаются второй и третий пястно-фаланговые и проксимальные межфаланговые суставы, реже – лучезапястные и коленные, еще реже – локтевые и голеностопные суставы. Поражение остальных суставов в начале болезни маловероятно.
Пораженные суставы отечны, слегка гиперемированы, горячие на ощупь, резко болезненны при пальпации, движения в них ограничены и болезненны.
Периоды обострения заболевания сменяются периодами ремиссии, причем при каждом новом обострении в патологический процесс вовлекаются новые суставы.
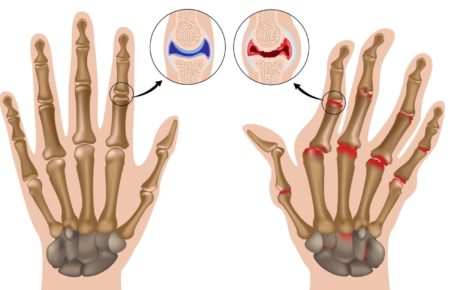
Постепенно суставы кисти деформируются – визуально определяются следующие изменения:
- кисть напоминает плавник моржа;
- пальцы приобретают вид шеи лебедя;
- сгибание одних суставов пальцев и разгибание других приводят к тому, что кисть приобретает вид бутоньерки.
Поражаются и деформируются не только мелкие суставы кисти, но и другие суставы верхних и нижних конечностей, что существенно ограничивает двигательные возможности больного и снижает качество его жизни.
При ревматоидном артрите могут определяться следующие внесуставные проявления:
- атрофия мышц (как правило, локализуется выше пораженного сустава, но при тяжелых формах она диффузная и охватывает большое количество мышц);
- поражение мышц – ревматоидный миозит (больше характерен для начальной стадии заболевания);
- поражение сухожилий – ревматический тендинит;
- трофические изменения кожи (сухость, бледность, истончение, пигментация, шелушение) и ногтей (ломкость, истончение, исчерченность);
- подкожные ревматоидные узелки (возникают у четверти больных, представляют собой округлой формы плотные безболезненные подвижные образования размерами от нескольких миллиметров до 2-3 сантиметров; чаще локализуются возле локтя, на разгибательной поверхности предплечий, на тыльной поверхности суставов; располагаются симметрично);
- поражение лимфатических узлов – чаще обнаруживается при тяжелом течении заболевания; пальпируются подчелюстные, шейные, подмышечные, локтевые и паховые лимфоузлы размером от 4-5 мм до 2-3 см, плотной консистенции, подвижные, безболезненные; в период ремиссии, как правило, уменьшаются в размерах или вовсе исчезают; часто сочетается с увеличением селезенки, анемией, снижением в крови уровня лейкоцитов и тромбоцитов.
В случае высокой активности ревматоидного артрита и генерализации патологического процесса поражаются и внутренние органы – легкие, сердце, печень, почки и другие. В основе этого процесса лежит ревматоидный васкулит (поражение сосудов).
Заподозрить у больного ревматоидный артрит может врач любой специальности, но чаще других такие пациенты обращаются к терапевту или травматологу. Установив предварительный диагноз, эти врачи направляют больного к ревматологу, который и подтверждает или опровергает наличие недуга.
При подозрении на ревматоидный артрит пациенту могут быть назначены следующие дополнительные методы исследования:
- рентгенография пораженных суставов (как правило, суставов кисти) – это главный диагностический метод, позволяющий обнаружить данное заболевание;
- общий анализ крови (может быть обнаружена анемия (снижение уровня эритроцитов и гемоглобина), лейкопения (снижение уровня лейкоцитов) или лейкоцитоз (повышение их количества) и повышение СОЭ);
- ревмопробы (определение РФ, СРБ и других показателей);
- протеинограмма (исследование белкового состава крови) – определяется измененное соотношение альбуминов, глобулинов и фракций белка;
- определение гликопротеидов (количество их будет увеличено);
- тест ревматоидной розетки;
- определение антинуклеарных антител к цитрулиновому циклическому пептиду (АЦЦП);
- исследование синовиальной жидкости, которая была взята путем пунктирования пораженного сустава (снижена ее вязкость и уровень глюкозы, число лейкоцитов и нейтрофилов, а также белка резко увеличено, определяются особые клетки – рагоциты);
- биопсия синовиальной оболочки пораженного сустава;
- другие методы исследования, позволяющие диагностировать внесуставные проявления ревматоидного артрита (эхокардиоскопия, рентгенография легких, ультразвуковое исследование почек и прочие);
- консультации смежных специалистов – кардиолога, пульмонолога, нефролога, гепатолога и других.
С целью упрощения диагностики в Риме, а затем и в Нью-Йорке были разработаны критерии, согласно которым и устанавливается вероятность ревматоидного артрита. Разбирать их подробно здесь не имеет смысла – они должны оцениваться исключительно специалистами.
Лицам, страдающим ревматоидным артритом, должно быть известно, что заболевание их, увы, неизлечимое, а при отсутствии адекватной терапии еще и неуклонно прогрессирующее, влекущее за собой инвалидизацию. Именно поэтому лечение должно быть начато сразу же после установки диагноза. Поскольку для подавления аутоиммунного процесса используются очень серьезные препараты с множеством побочных эффектов, подбор их дозировки должен осуществляться в стенах ревматологического отделения.
- Принципы лечения: комплексность, длительность, этапность.
- Цели лечения: подавление активности аутоиммунного процесса, предотвращение/замедление прогрессирования заболевания, восстановление объема движений в суставах, предупреждение обострения.
- Тактика лечения напрямую зависит от формы, характера течения и степени активности патологического процесса.
Больному ревматоидным артритом могут быть назначены следующие препараты:
- Препараты базисной терапии (угнетают аутоиммунные реакции в организме):
- иммунодепрессанты (метотрексат, циклофосфамид, азатиоприн и прочие);
- соли золота (кризанол, миокризин, ауранофин и другие);
- D-пенициламин;
- препараты зинолинового ряда (плаквенил и делагил).
- Глюкокортикоиды (обладают мощнейшим противовоспалительным действием) – преднизолон, метилпреднизолон, дексаметазон и другие.
- Нестероидные противовоспалительные средства (диклофенак, мелоксикам, нимесулид и прочие).
- Аппликации диметилсульфоксида (Димексида) самостоятельно или с другими обезболивающими и противовоспалительными лекарственными средствами.
- Другие препараты – для лечения внелегочных проявлений ревматоидного артрита.
Физические методы являются незаменимой составляющей комплексного лечения данного заболевания. Некоторые из них назначаются в острой стадии болезни, когда имеется активный экссудативный процесс, другие же – в период, когда заболевание вступает в фазу ремиссии.
Итак, в острой стадии болезни применяют:
- ультрафиолет на вовлеченные в патологический процесс суставы (воздействуют лишь на 1-3 сустава в день; курс лечения составляет до 15 процедур, в течение которых подвергаются 2-3-кратному облучению все пораженные суставы);
- электрофорез глюкокортикоидов (преднизолона, дексаметазона и других) на воспаленные суставы (процедура длится 18-20 минут, проводится каждый день, курс – 12 сеансов).
В подострой стадии назначают:
- ДМВ-терапию на область воспаленных суставов и надпочечников (для терапии суставов используют излучатель сферической формы с мощностью излучения 30-50 Вт в течение 7-8 минут, после чего заменяют его на цилиндрический и с той же мощностью воздействуют на надпочечники; за один сеанс воздействию подвергаются лишь 1-2 сустава; частота проведения процедур – ежедневно, курс – 10 сеансов);
- лазерное гелий-неоновое облучение области суставов (воздействуют на 1 сустав в течение 7-8 минут с общим временем облучения до получаса; частота проведения сеансов – каждый день, курс лечебных процедур – 30, а профилактических – до 15 дважды в год);
- импульсная низкоинтенсивная магнитотерапия (индукторы размещают по бокам воспаленного сустава контактно; продолжительность 1 сеанса составляет до 10 минут на 1 сустав, в течение 1 процедуры разрешено воздействие на 2 сустава – не больше; курс – 10-12 процедур);
- магнитотерапия низкочастотная на суставы (плоские индукторы устанавливают на область воспаленных суставов конечностей; воздействуют в течение получаса; курс составляет 15 сеансов);
- светолечение (можно использовать лампу «Биоптрон» (продолжительность сеанса до получаса, частота – дважды в день при обострении заболевания) и «Геска» (воздействие до получаса, частота – 3 раза в день при обострении)).
Пролиферативная стадия ревматоидного артрита позволяет использовать:
- ультрафонофорез глюкокортикоидов на область воспаленных суставов (воздействие осуществляют в течение 5 минут на 1 сустав 1 раз в день или в 2 дня; 1 сеанс может включать в себя воздействие на 1-3 сустава; лечебный курс – 12 процедур);
- магнитотерапия импульсная высокоинтенсивная (сеанс длится до 10 минут и включает в себя терапию 1-2 суставов; курс – до 12 процедур);
- светолечение (используются лампы «Геска» и «Биоптрон» аналогично рекомендациям в терапии подострой стадии заболевания);
- электрофорез лидазы (во время одной процедуры лечению подвергают 1-2 сустава; продолжительность сеанса – 20 минут; частота – ежедневно или 1 раз в 2 дня; курс – 15 сеансов);
- общая криотерапия (используют воздушно-азотную смесь температурой -160 °С; продолжительность процедуры составляет 1-3 минуты; проводят сеансы каждый день; курс включает в себя до 20 процедур);
- местная криотерапия (оказывается воздействие на 1 пораженный сустав; лечебный фактор – холодный сухой воздух температурой до -30 °С; продолжительность сеанса – до 20 минут ежедневно; курс лечения включает в себя до 15 процедур);
- нафталанотерапия (воздействие осуществляют в течение 15-20 минут; курс включает в себя до 15 процедур).
Также важнейшим компонентом лечения ревматоидного артрита является лечебная гимнастика – она улучшает подвижность суставов, предотвращая образование в них соединительнотканных спаек и анкилозов. Применяться она должна ежедневно, начиная с момента постановки диагноза, но после того, как активность воспалительного процесса будет снижена.
Каждый год больной ревматоидным артритом должен проходить курс санаторно-курортного лечения. В зависимости от активности патологического процесса оно может быть проведено в Цхалтубо, Пятигорске, Сочи, Евпатории, Одессе, Саках или на других курортах. Пребывание на курорте не исключает прием больным базисной терапии. Если во время применения курортных факторов лечения развивается обострение болезни, противовоспалительную терапию усиливают, а воздействие курортных факторов временно прекращают.
Завершая статью, хочется отметить, что ревматоидный артрит – заболевание грозное. При отсутствии адекватной терапии оно прогрессирует, ухудшая качество жизни больного, и рано или поздно приводит к инвалидности. Комплексное лечение, одним из компонентов которого является физиотерапия, ускоряет наступление ремиссии заболевания и снижает риск развития рецидивов. Лечение ревматоидного артрита должно проводиться исключительно под контролем специалиста. Самолечение или самовольная отмена назначенных врачом препаратов недопустимы и повлекут за собой ухудшение состояния больного и ускоренное прогрессирование болезни.
Медицинская анимация на тему «Ревматоидный артрит»:
Телеканал DobroTV, программа «Без рецепта» на тему «Ревматоидный артрит»:
источник
Поражение суставов может представлять собой заболевание хронического характера. Физиотерапия при ревматоидном артрите применяется на разных стадиях болезни, оказывая позитивную динамику при терапии. Эффективными признаны физиопроцедуры, в том числе светолечение, бальнеотерапия. Методики применяются вместе с приемом хондропротекторов, проведением ЛФК, посещением бассейна.
Физиотерапевтические методы назначают при условии отсутствия симптомов острой стадии болезни. Существуют исключения, при которых процедуру проводят до наступления этапа ремиссии. Такую терапию назначают при индивидуальном обследовании пациента. Показания к проведению физиотерапевтических процедур:
- отечность сплетений;
- поражение пястно-фаланговых и плюснефаланговых сочленений;
- скованность при движении суставов и болевой синдром;
- нарушения иммунологического характера.
Вернуться к оглавлению
Лечение ревматоидного артрита включает комплексную терапию, в которую входят следующие мероприятия:
- применение противовоспалительных средств, а также хондропротекторов;
- соблюдение диеты, в том числе уменьшение употребления сложных протеинов (грибы, яйца, мясо);
- ограниченность подъема тяжестей;
- отказ от вредных привычек;
- посещение бассейна, проведение ЛФК.
Физиолечение применяют после снятия всех возможных обострений и при отсутствии серьезных симптомов ревматоидного артрита. Температура тела пациента и общие анализы крови должны находиться в пределах допустимых норм. На этапе ремиссии заболевания применяются различные физиопроцедуры, однако приступить к ним возможно после консультации доктора.
Проводить физиотерапию можно под контролем врача — ревматолога. Самолечение может привести к усугублению состояния пациента и необходимости хирургического вмешательства.
Для снижения болевого синдрома в области больного сустава при ревматоидном артрите применяют облучение ультрафиолетовыми волнами средней длинны. В процессе терапии снижается чувствительность нервных волокон больного участка. А также параллельно происходит синтез витамина D3. Курс делится на 6 приемов, каждый из которых проводится 1 раз в 2 дня. Противопоказания при лечении являются болезни почек; надпочечников и печени, сбои и нарушения кровотока мозгового отделения.
Благодаря методике, ускоряется доставка питательных веществ к больному суставу. Эффект при применении лечебной грязи, достигается усилением кровотока в пораженной зоне. На 1 курс лечения приходится 20 грязетерапевтических процедур. Противопоказаниями при терапии служат высокое черепно-мозговое давление, заболевание туберкулезом, патологии почек и сердца, повышенная температура тела.
Ревматоидный артрит также лечится воздействием лазерных лучей. Они помогают ускорить процессы восстановления пораженной зоны при патологии, а также близко лежащих тканей. Нельзя проводи процедуру, если у пациента есть такие болезни, как сахарный диабет, онкологические заболевания, недуги, связанные с эндокринной системой.
Физиотерапия при артрите с применением света позволяет снять отечность пораженной зоны, увеличить скорость восстановления поврежденных суставов, а также усиливает защиту местного характера. Продолжительность при лечении подбирается врачом в индивидуальном порядке. Противопоказаниями при терапии служат онкологические заболевания, повышенная температура тела, туберкулез, находящийся в активной фазе, беременность.
Назначают при болезнях суставов в лекарственном виде (с добавлением новокаина). Электрофорез при артрите вводит в организм больного лекарство путем воздействия постоянного электрического тока. С помощью такой терапии возможно ощутить мгновенный эффект лечения еще при малых дозах введения лечащего средства.
Применяют такую методику при лечении локтевого, тазобедренного соединения и коленного сустава. При такой терапии на больное сплетение воздействуют высокочастотным магнитным полем. Длина волны проникает глубоко внутрь живых тканей и составляет от 1 до 10 м. Методика снижает болевой синдром пораженного участка при ревматоидном артрите, уменьшает распространение заболевания на близко лежащие ткани. Нельзя применять процедуру при вегетососудистой дистонии, проблемами высокого черепно-мозгового давления, болезнях сердца.
Чтобы повысить кровоток в пораженной зоне сустава, применяют магнитотерапию. Положительный эффект методики возможен даже при том, что полость поврежденного сплетения находится достаточно глубоко от внешнего эпителия (до 12 сантиметров). Улучшение происходит за счет повышения температуры тела на 3 градуса. После терапии снимается отечность и повышается скорость восстановительных процессов. Курс лечения — 12 процедур. Противопоказаниями служат опухоли, проблемы сердца, туберкулез, беременность.
Применение методики снимает отечность больного сустава, увеличивает скорость регенерации. Повышаются процессы обмена питательных веществ в пораженной зоне. При ультразвуковой терапии следует применять контактную среду, в том числе глицерин и вазелин. Также могут назначить ультрафонофорез при лечении ревматоидного артрита. Тогда в качестве среды применяют мази и эмульсии. Продолжительность курса 10—12 процедур. К противопоказаниям относят стенокардию, болезнь Бехтерева.
Методика проявляет позитивную динамику в процессе лечения ревматоидного артрита. Терапия повышает скорость кровотока больного участка сустава, а также увеличивает скорость передачи полезными веществами в сплетениях, обеспечивающие процессы восстановления пораженной зоны. Но все же наиболее лучший эффект достигается путем применения сероводородных ванн. Температура воды в резервуаре должна составлять 36 градусов. Противопоказаниями служат поражения внешней эпителиальной ткани, наличие новообразований, повышенный уровень сахара в крови (диабет).
Лечение путем введения иглы применяют для снятия ощущения боли, спазмирования мышц возле больного сустава и судорог. Суть метода состоит в противоположных реакциях — возбуждении и торможении. Последний метод противопоказан для детей и пожилых людей. При торможении 2 иглы вводят на глубину 2—8 сантиметра и оставляют в таком положении от 30 минут до нескольких часов, в зависимости от стадии заболевания пациента. Реакцию возбуждения проводят путем одновременного введения 4—9 игл на 0,5 сантиметра. Продолжительность составляет от 30 секунд до 2 минут.
источник
Ревматоидный артрит – довольно распространённая патология. В основном страдают от нее женщины. Статистика свидетельствует, что на 1 больного мужчину приходится 4 женщины с артритом ревматоидного характера. Данное заболевание характеризуется хроническим течением и неуклонным прогрессированием. Протекает болезнь с периодами обострения и ремиссии. Лечение, направленное на продление периода ремиссии, может быть как медикаментозным, так и физиотерапевтическим. Физиотерапия при ревматоидном артрите, а также противопоказания к ней будет рассмотрена ниже.
Артрит ревматоидного характера может развиться у человека любой возрастной категории. Причины данной патологии на данный момент неизвестны. Полагают, что причинами возникновения болезни может быть наличие вируса Эпштейна-Барра. Также большую роль играет наследственность.
Заболевание характеризуется поражением соединительной ткани собственными антителами. Следствием этого является отечность в области суставов, скованность движений после состояния покоя, утомляемость. Известно, что в некоторых случаях болезнь долго может никак не проявляться.
При наличии симптомов заболевания его необходимо немедленно лечить. В противном случае наступает полная потеря трудоспособности, иногда приводящая к инвалидности.
Лечение осуществляется медикаментозными методами (хондропротекторы, глюкокортикостероиды, НПВС), оперативными методами (при полностью разрушенном суставе). Помимо этого, необходимо соблюдать диету, ограничить потребление белковой пищи. Необходимо также избавиться от вредных привычек и лишнего веса. Избыточные нагрузки также следует исключить. В середине дня полезен отдых на 1,5-2 часа.
Назначение тех или иных физиопроцедур при ревматоидном артрите зависит от стадии процесса: обострение или ремиссия.
Во время обострения могут быть назначены:
- ультрафиолет;
- электрофорез;
- магнитотерапия;
- лазерная терапия;
Во время ремиссии применяются:
- УВЧ;
- электрофорез;
- грязелечение;
- иглорефлексотерапия;
- электрофорез;
- бальнеотерапия;
- ультразвук;
- лазеротерапия;
- магнитотерапия;
- ультрафиолет.
Ультрафиолетовое облучение сустава волной средней длины способствует снижению болей. Происходит это за счет уменьшения чувствительности нервного волокна в очаге поражения. Помимо этого, за счет УФ синтезируется витамин D3. Производится воздействие на очаг до тех пор, пока кожные покровы не покраснеют.
На курс требуется 6 процедур, которые проводятся через день. К данному методу лечения имеются следующие противопоказания: нарушение мозгового кровообращения, патология почек и печени, красная волчанка.
Данная физиопроцедура при ревматоидном артрите необходима для уменьшения количества принимаемых внутрь лекарственных веществ. Достигается такой результат путем подачи постоянного тока. При помощи электрофореза вводят новокаин, который вызывает обезболивающее воздействие.
Помимо новокаина, в сустав при помощи электрофореза могут вводиться глюкокортикостероиды (дексон, преднизолон). Курс лечения составляет 12 дней, проводится процедура ежедневно, длится около 20 минут. Противопоказаниями служат высокая температура, недостаточность функции почек, болезни крови, активная фаза туберкулезного процесса, наличие опухолей.
Магнитотерапия при ревматоидном артрите способствует улучшению кровоснабжения пораженной суставной полости. Эффект достигается даже в случае, если суставная полость расположена на большом расстоянии от кожных покровов (до 12 см). Улучшение циркуляции крови возможно благодаря разогреванию очага поражения на 3 градуса. Следствием является уменьшение отечности тканей и ускорение процессов регенерации.
Для лечения следует пройти около 12 процедур. Магнитотерапия является одним из основных методов физиотерапии при артрите стопы. Противопоказаниями к данной процедуре служат новообразования, беременность, нарушение сердечной функции, туберкулезный процесс.
Лазерное облучение пораженной области ускоряет восстановление поврежденных внутрисуставных структур. Для лечения необходимо пройти 30 ежедневных процедур. Противопоказаниями являются онкологические и эндокринные заболевания.
Светолечение способствует уменьшению отека, ускорению регенерации, усиливает местную защиту. Курс лечения подбирается индивидуально. Продолжительность воздействия на очаг поражения – до получаса. Противопоказания – новообразования, высокая температура, беременность, активная фаза туберкулеза.
УВЧ-терапия оказывает обезболивающее действие, уменьшает отек и препятствует развитию и распространению воспалительного процесса. Достижение перечисленных эффектов возможно, благодаря воздействию на патологический очаг магнитного поля высокой частоты, которое проникает глубоко в слои кожи.
Курс состоит из 15 ежедневных процедур, каждая из которых длится по 12 минут. К противопоказаниям относят вегето-сосудистую дистонию, аритмии, высокое давление.
Ультразвук оказывает лечебный эффект, благодаря улучшению и ускорению обменных процессов. Это ведет к рассасыванию отека, уменьшению воспалительных явлений и быстрому восстановлению поврежденных структур сустава.
При проведении процедуры используются контактные среды (например, вазелин). При артритах может быть применен ультрафонофорез гидрокортизоном, тогда контактной средой становится гидрокортизоновая мазь. На курс требуется около 12 процедур. Нельзя применять ультразвук при болях в сердце и болезни Бехтерева.
Данный метод способствует уменьшению болевого синдрома, спазмов и судорог. Существует два метода лечения: тонизация и седация.
Тормозной метод (седация) основан на введении 3 игл на глубину более 1,5 см. Иглы остаются в теле длительно, иногда до 30 минут и больше. Тонизирующий метод основан на очень поверхностном введении нескольких игл (до 10) на короткое время (до 2 минут).
Посредством данного способа лечения можно достичь ускорения доставки питательных веществ к пораженной области. Такой эффект возможен благодаря улучшению кровоснабжения в очаге. На курс требуется около 20 процедур. Продолжительность каждой из них составляет до получаса. Процедуры проводятся через 2—3 дня. Противопоказаниями служат новообразования, высокое давление, туберкулезный процесс, высокая температура тела, нарушения функций почек и сердца.
Этот метод физиолечения при ревматоидном артрите способствует усилению кровообращения, следствием чего является ускорение доставки веществ, необходимых для регенерации пораженного сустава. Наилучший эффект оказывают сероводородные ванны.
На курс необходимо 15 процедур. Температура воды составляет 36 градусов. Противопоказаниями являются поражения кожных покровов (различные дерматиты), опухоли, сахарный диабет, атеросклероз.
| Физиотерапевтические методы | Курс лечения | Частота процедур | Действие | Противопоказания |
|---|---|---|---|---|
| Ультрафиолетовое облучение | 5-6 | через день | уменьшение болевого синдрома | недостаточность функции почек, нарушение кровообращения мозга, красная волчанка |
| Электрофорез | 12 | ежедневно | уменьшение воспалительных явлений и отека | заболевания крови, высокая температура, нарушение функции почек, туберкулезный процесс в активной фазе |
| Магнитотерапия | 12 | ежедневно | уменьшение отека, ускорение регенерации | опухоли, нарушение функции сердца, беременность, туберкулёз |
| Лазеротерапия | 30 | ежедневно | ускорение восстановления | опухоли, нарушение функции сердца, беременность, туберкулёз |
| Светолечение | индивидуально | ежедневно | уменьшение отека, ускорение регенерации, усиление местной защиты | высокая температура, новообразования, беременность |
Ревматоидный артрит – грозное, прогрессирующее заболевание. Лечение должно быть комплексным. Помимо медикаментозного, должна применяться и физиотерапия, которая способствует более длительной ремиссии, препятствует деформации сустава, улучшает кровообращение и увеличивает амплитуду движений.
источник
Некоторые заболевания являются противопоказаниям к физиопроцедурам
Когда врач подбирает комплекс физиопроцедур, он учитывает возрастной фактор, общее состояние здоровья больного и фазу протекания болезни (острая или в состоянии ремиссии). Однако существует список противопоказаний, при котором вообще нельзя проводить физиолечение. В этот список входит:
- повышенная температура тела;
- активная фаза туберкулеза;
- заболевания крови;
- наличие новообразований в месте воздействия;
- почечная недостаточность.
Помимо общих противопоказаний все физиотерапевтические процедуры имеют свои особенности, с которыми врач должен ознакомить перед началом про курса терапии.
К общим правилам проведения физиопроцедур можно отнести следующие понятия:
- нельзя проводить процедуры с переполненным желудком или натощак;
- медработник должен ознакомить пациента с правилами поведения во время процедуры и о возможных реакциях;
- при работе с больными страдающими инфекционными заболеваниями выделяется отдельное время и индивидуальное белье;
- все процедуры необходимо проводить лежа.
Прежде чем читать дальше, я задам вам оддин вопрос: вы все еще в поисках волшебного прибора, способного с первого раза восстановить суставы, или надеетесь на русский ‘авось пронесет’?
Некоторые успокаивают боль противовоспалительными, обезбаливающими таблетками, мазями из рекламы, ставят блокады, но суставы от этого не вылечиваются.
Единственное средство, которое хоть как-то поможет — Артропант.
«+»ipt>(adsbygoogle = window.adsbygoogle || []).push();»+»ipt>
Заподозрить у больного ревматоидный артрит может врач любой специальности, но чаще других такие пациенты обращаются к терапевту или травматологу. Установив предварительный диагноз, эти врачи направляют больного к ревматологу, который и подтверждает или опровергает наличие недуга.
При подозрении на ревматоидный артрит пациенту могут быть назначены следующие дополнительные методы исследования:
- рентгенография пораженных суставов (как правило, суставов кисти) – это главный диагностический метод, позволяющий обнаружить данное заболевание;
- общий анализ крови (может быть обнаружена анемия (снижение уровня эритроцитов и гемоглобина), лейкопения (снижение уровня лейкоцитов) или лейкоцитоз (повышение их количества) и повышение СОЭ);
- ревмопробы (определение РФ, СРБ и других показателей);
- протеинограмма (исследование белкового состава крови) – определяется измененное соотношение альбуминов, глобулинов и фракций белка;
- определение гликопротеидов (количество их будет увеличено);
- тест ревматоидной розетки;
- определение антинуклеарных антител к цитрулиновому циклическому пептиду (АЦЦП);
- исследование синовиальной жидкости, которая была взята путем пунктирования пораженного сустава (снижена ее вязкость и уровень глюкозы, число лейкоцитов и нейтрофилов, а также белка резко увеличено, определяются особые клетки – рагоциты);
- биопсия синовиальной оболочки пораженного сустава;
- другие методы исследования, позволяющие диагностировать внесуставные проявления ревматоидного артрита (эхокардиоскопия, рентгенография легких, ультразвуковое исследование почек и прочие);
- консультации смежных специалистов – кардиолога, пульмонолога, нефролога, гепатолога и других.
С целью упрощения диагностики в Риме, а затем и в Нью-Йорке были разработаны критерии, согласно которым и устанавливается вероятность ревматоидного артрита. Разбирать их подробно здесь не имеет смысла – они должны оцениваться исключительно специалистами.
Судя по тому, что вы сейчас читаете эти строки — победа в борьбе с воспалением хрящевой ткани пока не на вашей стороне…
И вы уже думали о стационарном лечении? Оно и понятно, ведь боли в суставах — очень опасный симтом, который при несвоевременном лечении может закончиться ограниченной подвижностью. Подозрительный хруст, скованность после ночного отдыха, кожа вокруг проблемного места натянута, отеки на больном месте… Все эти симптомы знакомы вам не понаслышке.
Иглорефлексотерапия относится к нетрадиционной медицине
Все больше и больше людей отдают предпочтение нетрадиционным методам лечения. Физиотерапевтические процедуры с использованием специальных иголок сегодня находятся на пике популярности. Иглорефлексотерапия совершенно безопасна при условии, что процедуру делает специалист. Иглоукалывание хорошо снимает болевой синдром при артрите.
Иглоукалывание в традиционной китайской медицине призвано восстановить энергетический баланс в теле пациента, в результате чего устраняется конфликт между различными энергиями, и болезнь проходит. Иглоукалывание позволяет получить быстрый эффект от лечения. При артрите иглоукалыванием достигается прекращение воспалительного процесса и снижение боли.
Получить ответную положительную реакцию от организма можно двумя способами. Интенсивное воздействие, которое проводится длительное время, можно назначать подросткам и взрослым. Для лечения маленьких детей и стариков используется второй способ, который характеризуется слабым ощущением во время ввода иглы.
Несмотря на то, что основной акцент при обострении артрита ставится именно на медикаментозное лечение, физио при артрите помогает не только ослабить неприятные симптомы заболевания, но и укрепить мышцы вокруг сустава, что очень важно!
Артрит очень сложное заболевание, которое постепенно прогрессирует, ухудшая качество жизни человека. Если вовремя не приступить к лечению, то это неминуемо приведет больного к инвалидности. Комплексное лечение, одним из компонентов которого является физиотерапия, ускоряет наступление ремиссии заболевания и снижает риск развития рецидивов. Лечение ревматоидного артрита должно проводиться исключительно под контролем специалиста. Самолечение или самовольная отмена назначенных врачом препаратов недопустимы и повлекут за собой ухудшение состояния больного и ускоренное прогрессирование болезни.
Тип выбираемых процедур зависит:
- от разновидности артрита
- тяжести заболевания
- наличия противопоказаний
- возраста больного
Если артрит возник на месте старой травмы и протекает остро, с образованием гноя, то вначале проводят:
- пункцию с удалением экссудата
- промывку сустава антисептиком
- антибактериальное лечение
Когда гнойное воспаление ликвидировано, можно приступать к физиотерапии.
Бальнеогрязелечение противопоказано при сердечно-сосудистых нарушениях.
Артрит, сопровождающийся дегенеративными изменениями, обычно лечат:
Традиционно применяемые при РА методы:
Рекомендуются следующие курорты:
- Цхалтубо — радиоактивные ванны
- Пятигорск, Сочи, Кемери — сероводородные ванны
- Одесса, Пятигорск, Евпатория — грязелечение
Действие метода торможения:
- седативное
- десенсибилизирующее
- болеутоляющее
- понижающее давление
Есть два способа проведения иглотерапии методом торможения.
Действие метода возбуждения:
- тонизирующее
- стимулирующее
- растормаживающее
Также проводится двумя способами, которые подходят и для взрослых, и детей
Эффект от иглорефлексотерапии может быть:
Только так можно быть уверенным, что сеанс пройдет верно и не вызовет никаких вегетативных нарушений.
Метод иглорефлексотерапии нельзя использовать:
Видео: Метод физиотерапии — грязелечение
Причины возникновения ревматоидного артрита на сегодняшний день, увы, полностью не изучены. Известно, что:
- ревматоидный артрит – заболевание аутоиммунной природы, то есть организм больного вырабатывает антитела к собственным клеткам и тканям;
- возможно, в развитии болезни имеет значение вирусная инфекция, в частности вирус Эпштейна-Барр, который осаждается на лимфоцитах и нарушает синтез иммуноглобулинов;
- несомненна роль и генетического фактора – как правило, у каждого больного ревматоидным артритом имеется близкий родственник, страдавший/страдающий данной патологией.
Под воздействием одного или нескольких причинных факторов при условии наличия генетической предрасположенности к ревматоидному артриту нарушается функция иммунных клеток – Т- и В-лимфоцитов, что влечет за собой нарушение иммунного ответа и запуск ряда биохимических реакций, в результате приводящих к воспалению тканей сустава и внесуставным проявлениям болезни.
Массажные процедуры противопоказаны при артрите пальцев рук и других суставов. Типичные симптомы воспаления включают боль, лихорадку, отек, покраснение пораженного участка и рост количества лейкоцитов в крови. При остром воспалении организм мобилизует все силы на борьбу с ним. Массаж становится дополнительной нагрузкой для ослабленного тела и, таким образом, может ухудшить клиническую картину.
При воспалительных болезнях нужно быть осторожным с массажем, потому что это может привести к обострению. Во время беременности рекомендуется сначала обратиться к врачу и выяснить, какие формы массажа разрешены.
Процедура запрещена при артрите коленного сустава. Ее нельзя применять при сильном артрите плечевого сустава. При любых артритных (ревматических) заболеваниях голеностопного и других суставов категорически запрещено воздействовать на больную область. Массировать плечо, мизинец, колено, кисти при ревматизме нельзя. Воспалительные суставные заболевания любой степени – абсолютное противопоказание к применению лечебных методик массажа. При сильном воспалении сочленений костей (не артрозе) нельзя осуществлять подобные процедуры.
При серьезных травмах и открытых ранах от массажа лучше отказаться. Такие травматические повреждения включают, например, синяки или переломы. Так как на ткань во время массирования оказывается давление, это способно замедлить заживление. Для терапии синяков массаж разрешается только в том случае, если нет риска повторного кровотечения.
В зависимости от типа эффекты могут быть совершенно разными. Однако общий принцип большинства техник заключается в механическом влиянии на кожу, мышцы и соединительную ткань. Массажист оказывает давление на специальные точки, растягивает, растирает, поглаживает отдельные участки тела.
Эти движения способствуют циркуляции крови в коже и мышцах. Стимулируется клеточный метаболизм в ткани, расширяются сосуды, снижается кровяное давление и пульс. Массирование кожи оказывает расслабляющее воздействие. Массирование помогает облегчить боль.
Однако массаж положительно влияет не только на пораженную область, но и на весь организм. При нежных прикосновениях значительно уменьшается стресс с нервное напряжение.
Физические упражнения при ревматоидном артрите являются очень важным этапом реабилитации, так как препятствуют развитию атрофии мышц, часто сопровождающей эту патологию. Наиболее оптимальным будет выполнение дозированной физической нагрузки ежедневно, особенно после сна, когда наиболее беспокоят скованность и боли в кистях и других суставах.
Очень полезны умеренные и плавные физические нагрузки, такие как ходьба в спокойном темпе, плавание, аквааэробика. Активные и профессиональные виды спорта при ревматоидном артрите не рекомендуются. Главный принцип лечебной физкультуры при ревматоидном артрите – это регулярность и постепенное наращивание нагрузки.
Примерный комплекс гимнастики при ревматоидном артрите может быть следующим:
- начинаем упражнение с кистей: попеременно сжимать в кулак и разжимать кисти, массаж мелких суставов кистей, можно делать упражнения с подручными материалами – массажными шариками, эспандером;
- круговые движения (вращения) и растирания лучезапястного сустава;
- сведение и разведение плечевых суставов, вращения в них;
- упражнения при поражении суставов нижних конечностей: сгибания/разгибания/приседания, занятия с небольшой платформой (степ-аэробика), махи ногами.
Универсальных упражнений ЛФК при ревматоидном артрите нет, комплекс подбирается индивидуально в зависимости от степени поражения суставов. Вы можете сами разработать для себя комплекс упражнений или обратиться за помощью к врачу восстановительной медицины. Но, несомненно, физкультура при данной патологии должна присутствовать!
Основным клиническим проявлением данного заболевания является воспаление суставов верхних и нижних конечностей (артрит). Спровоцировать его развитие могут:
- острый инфекционный процесс или обострение хронического характера;
- общее или локальное переохлаждение;
- травматические повреждения;
- психоэмоциональное перенапряжение;
- избыточная физическая нагрузка.
Большинство случаев заболевания развивается в осеннее-весенний период, а также в периоды физиологических гормональных сдвигов – во время полового созревания, после родов, в климактерический период.
Первым симптомом является появление скованности в суставах всего тела, особенно в мелких суставах кисти, по утрам – после того, как больной встал с постели. В течение часа после активных движений больные отмечают нормализацию состояния – ощущение скованности исчезает.
Также в продромальном периоде больные отмечают:
- периодические неинтенсивные боли в суставах, чаще связанные с переменой погоды;
- потливость;
- сердцебиение;
- ухудшение аппетита и возникающее вследствие этого похудание;
- повышение температуры тела до субфебрильных значений.
Через некоторое время появляются и постепенно нарастают стойкие боли в мелких суставах кистей и стоп, усиливающиеся ночью и в предутренние часы. Боль и утренняя скованность приводят к ограничению подвижности сустава той или иной степени. Наиболее часто поражаются второй и третий пястно-фаланговые и проксимальные межфаланговые суставы, реже – лучезапястные и коленные, еще реже – локтевые и голеностопные суставы. Поражение остальных суставов в начале болезни маловероятно.
Пораженные суставы отечны, слегка гиперемированы, горячие на ощупь, резко болезненны при пальпации, движения в них ограничены и болезненны.
Периоды обострения заболевания сменяются периодами ремиссии, причем при каждом новом обострении в патологический процесс вовлекаются новые суставы.
Постепенно суставы кисти деформируются – визуально определяются следующие изменения:
- кисть напоминает плавник моржа;
- пальцы приобретают вид шеи лебедя;
- сгибание одних суставов пальцев и разгибание других приводят к тому, что кисть приобретает вид бутоньерки.
Поражаются и деформируются не только мелкие суставы кисти, но и другие суставы верхних и нижних конечностей, что существенно ограничивает двигательные возможности больного и снижает качество его жизни.
При ревматоидном артрите могут определяться следующие внесуставные проявления:
- атрофия мышц (как правило, локализуется выше пораженного сустава, но при тяжелых формах она диффузная и охватывает большое количество мышц);
- поражение мышц – ревматоидный миозит (больше характерен для начальной стадии заболевания);
- поражение сухожилий – ревматический тендинит;
- трофические изменения кожи (сухость, бледность, истончение, пигментация, шелушение) и ногтей (ломкость, истончение, исчерченность);
- подкожные ревматоидные узелки (возникают у четверти больных, представляют собой округлой формы плотные безболезненные подвижные образования размерами от нескольких миллиметров до 2-3 сантиметров; чаще локализуются возле локтя, на разгибательной поверхности предплечий, на тыльной поверхности суставов; располагаются симметрично);
- поражение лимфатических узлов – чаще обнаруживается при тяжелом течении заболевания; пальпируются подчелюстные, шейные, подмышечные, локтевые и паховые лимфоузлы размером от 4-5 мм до 2-3 см, плотной консистенции, подвижные, безболезненные; в период ремиссии, как правило, уменьшаются в размерах или вовсе исчезают; часто сочетается с увеличением селезенки, анемией, снижением в крови уровня лейкоцитов и тромбоцитов.
В случае высокой активности ревматоидного артрита и генерализации патологического процесса поражаются и внутренние органы – легкие, сердце, печень, почки и другие. В основе этого процесса лежит ревматоидный васкулит (поражение сосудов).
Разработать индивидуальный план упражнений для повышения гибкости, силы, координации и баланса для достижения оптимальной физической функциональности.
- Научить вас правильной осанке и механике тела для общих повседневных действий, чтобы облегчить боль, и улучшить функциональность.
- Покажет вам, как правильно использовать вспомогательные приспособления, такие как ходунки и трости.
- Рекомендует различные варианты лечения, такие как бандажи и шины для поддержки суставов, обувные вставки, чтобы снять напряжение в нижних конечностях, а также горячую и холодную терапию для облегчения боли в суставах и скованность.
- Предложит изменить окружающую обстановку, например, эргономичное кресло или мягкий коврик на кухне, чтобы облегчить боль, и улучшить функциональность.
Цель сеанса ЛФК — научить вас выполнять определенные упражнения или как лучше всего использовать горячие/холодные компрессы. Эти посещения достаточно короткие и сосредоточены на выявлении проблем с вашим физическим функционированием и предоставлении стратегии по уходу, которые вы можете делать дома.
Ключом к успешному результату является изучение упражнений у физиотерапевта и их практическое применение в домашних условиях в течение длительного времени. Улучшение происходит постепенно — тело становится все сильнее и опытней с течением времени — поэтому необходима последовательная практика.
Физиотерапия при артрите — при посещении, четко подумайте о том, какие у вас жалобы и что бы вы хотели достичь после физической терапии. Вашей целью может быть выйти из вашего автомобиля без боли, поднимать руки, чтобы дотянуться до предметов на вашей кухне из шкафа, прогуливаться или выполнять свою работу без боли в бедрах, коленях и ступнях. Ваш физиотерапевт может работать с вами, чтобы разработать план, который является правильным для достижения ваших целей.
В большинстве случаев вам не нужно видеть физиотерапевта каждую неделю. Периодические посещения каждые несколько месяцев достаточно, чтобы при необходимости обновить свою программу. Когда вы испытываете изменения в своем здоровье — например, вспышка артрита, которая заставляет вас отставать в вашей программе упражнений или участие другого сустава, влияющий на другую область деятельности, — вы можете вернуться к физиотерапевту, чтобы обновить свое упражнение программы и стратегии лечения.
Предоперационные программы обучения и тренировок, начинающиеся до операции по замене суставов и проводятся дома. Они могут быть изменены в больнице после операции, чтобы соответствовать новым потребностям в период реабилитации. Эти упражнения могут быть добавлены к вашему обычному режиму упражнений, и вы можете обнаружить, что ваша способность к упражнениям улучшилась после операции.
Перемещение коленей — это последнее, что вы хотите сделать, когда у вас артрит коленного сустава. Но упражнения могут помочь держать колени гибкими и укреплять силу вокруг коленных суставов.
Вот три упражнения, которые помогут вам взять под контроль артрит. Эти упражнения являются рекомендательными. Прежде чем делать это, спросите у своего врача. Никогда не усиливайте боль этими упражнениями — вы можете сделать вашим суставам больше вреда, чем пользы. Болезненность является нормальной при запуске программы упражнений, но если она не исчезнет, обратитесь к врачу.
- Растяжение ваших четырехглавых мышц может облегчить напряжение в коленных суставах.
- Встаньте с расстоянием между ног.
- Согните правое колено и держите правую ногу правой рукой.
- Поднесите свою правую пятку как можно ближе к вашим ягодицам. Вы можете использовать стену для баланса.
- Удерживайте 30 секунд и повторите на левой ноге.
- Делайте 3 раза один раз в день.
2. Это мягкое растяжение голени увеличивает гибкость в мышцах ног и коленных суставах.
- Поставьте правую ногу перед левой ногой (примерно 0,5 — 1 м). Согните правую ногу, убедившись, что ваше колено не проходит мимо пальцев ног.
- Держа свою левую ногу прямо, прижмите левую пятку к земле, чтобы растянуть икру задней ноги.
- Удерживайте 30 секунд. Повторите на противоположной ноге.
- Делайте 3 раза в день.
3. Усиленное упражнение по поднятию ноги помогает укрепить мышцы вокруг колен.
- Сядьте на стул с согнутыми обеими ногами на 90 °.
- Медленно поднимите правую ногу так, чтобы она была параллельна полу, оставив левую ногу на земле.
- Удерживайте в течение 30 секунд, затем медленно верните правую ногу на пол и повторите на левой ноге.
Делайте 10 раз два раза в день.
Физиопроцедуры, массаж и специальная гимнастика успешно применяются при ревматоидном полиартрите:
- Тепловые методы помогают уменьшить болезненность и скованность суставов.
- Ультразвуковые волны применяются при воспалениях.
- Различные виды упражнений сохраняют и увеличивают амплитуду подвижности сочленений костей.
- Шинирование способствует предотвращению деформации суставов, восстановлению работы кистей рук.
- Релаксационные методики помогают пациенту избавиться от мышечного спазма.
При назначении физических методов необходимо придерживаться следующих принципов:
- проводить физиолечение совместно с медикаментозным, отказ от приема базисных медикаментов недопустим;
- применять методы с учетом степени активности патологического процесса, общего состояния и возраста пациента;
- выбирать оптимальный комплекс физиометодов, который основывается на их совместимости.
источник
