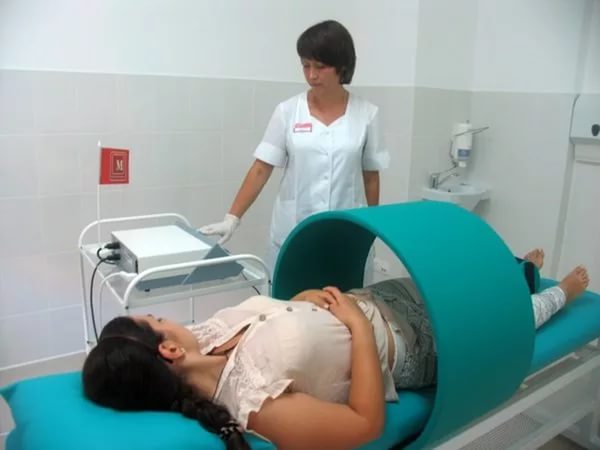
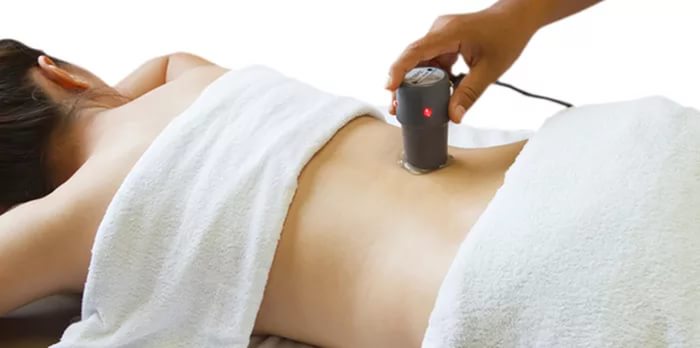
Физиотерапия — отрасль медицины, которая помогает ускорить выздоровление и исключает развитие остаточных явлений в органах.
Эффективность физиолечение показывает при болезнях воспалительного характера, каким и является цистит.
Цистит — воспалительное поражение слизистой мочевика, которое возникает при воздействии бактериального фактора, чаще поражает женщин.
Такая закономерность обусловлена анатомическими особенностями строения мочеиспускательного канала.
У женщин уретра короткая и имеет форму воронки, что позволяет бактериям быстрее попадать в мочевой пузырь, нежели у мужчин.
Инфицирование происходит различными путями: занесение инфекции через уретру, при проведении операции. 
У женщин может появляться недержание мочи. Это происходит в том случае, если воспаление поражает устье мочеиспускательного канала.
При этом развивается недостаточность сфинктеров и моча непроизвольно выделяется из организма.
Лечение воспаления мочевого пузыря, направлено на устранение непосредственной причины возникновения.
Так как бактерии являются распространенной этиологией, то базисная терапия цистита заключается в применении антибиотиков.
Лечение у женщин включает противогрибковые препараты, ведь возрастает риск развития молочницы.
Физиотерапия при цистите не имеет противопоказаний к применению. Бактерии которые являются причиной развития болезни, располагаются в слоях слизистой оболочки, или в подслизистом слое.
При этом антибактериальная терапия не оказывает должного эффекта. В таких случаях показано назначение физиотерапевтических мероприятий.
Физиотерапия показывает результаты, как средство для вспомогательной терапии.
При воспалении мочевого пузыря электрофорез является распространенным методом физиотерапии.
Механизм действия электрофореза заключается в том, что ток, попадая в человеческий организм, разделяется на ионы.
Ионы двигаются по направлению, при движении подталкивают частицы лекарственных средств. Лекарство быстрее достигает очага, что ускоряет выздоровление. Электрофорез устраняет проявления воспаления, снимая спазм и отечность.
Суть метода физиотерапии основан на том, что на участок тела оказывается воздействие электромагнитным полем, происходит нагревание участка.
Такое прогревание приводит к расширению кровеносных и лимфатических сосудов, что ускоряет метаболизм в пораженном участке тела и приводит к оттоку тканевой жидкости из воспаленной части мочевого пузыря.
Применение магнитов используется как метод физиотерапии. Методика осуществляет воздействие магнитных полей на мочевой пузырь.
Происходит насыщение тканей кровью, что обеспечивает достаточное количество питательных веществ и кислорода, необходимых для восстановления воспаленного участка.
Особенностью магнитотерапии является то, что в зависимости от глубины расположения органа выставляют мощность.
Это делает возможным оказание эффекта и на поверхностные органы, и на те, которые расположены на глубине.
Метод магнитофореза является схожим с электрофорезом, но различие заключается в том, что для проведения лекарственных средств в толщу тканей используют магнитное излучение, а не электрический ток.
Таким образом, лекарственные средства быстрее достигают слизистой оболочки мочевого пузыря, а также попадают на подслизистый уровень.
Преимущество такого метода физиотерапевтического лечения в том, что имеется возможность применять прицельно.
Таким образом, исключается воздействие на здоровые ткани. В основе действия КВЧ-терапии лежит использование электромагнитных импульсов высокой частоты.
Эффект процедуры заключается в том, что оказывается противовоспалительное и антимикробное действие.
Применение ультразвука различной частоты проводит массаж внутренних органов. Массаж улучшает микроциркуляцию, приток крови, что соответственно приводит к увеличению количества лейкоцитов в пораженном участке и улучшает борьбу с бактериями.
С помощью лучевых или химиотерапевтических средств проводится локализованное повышение температуры тела.
Температура на участке тела поднимается до таких цифр, при которых гибнет возбудитель. Такой метод лечения показан при цистите, который вызван бактериями, которые имеют резистентность к антибиотикам.
Манипуляция проводится исключительно под наблюдением врача и под контролем состояния пациента.
Длительное воздействие высокой температуры или неправильная техника проведения приводит к развитию необратимых нарушений в органах у женщин.
Метод физиотерапии проводится для обезболивания. Применяется устройство, которое подает ряд импульсов.
Эти импульсы воздействуют на нервные окончания, что приводит к временной блокаде и устранению болезненности.
Длительность анальгезии достигает 5-6 часов. Эта манипуляция оказывает обезболивающее действие, помогает устранить воспаление и нормализовать обмен веществ в пораженном участке мочевого пузыря. 
Перечисленные методы являются неинвазивными для человека и достигают выздоровления при курсе лечения 2 недели.
источник
Это воспаление мочеиспускательного канала (уретры), основным проявлением которого является боль при мочеиспускании и выделения из уретры. Уретрит встречается и у мужчин, и у женщин. Удельный вес уретритов, цервицитов достигает 60-70%. Характерным симптомом уретрита у мужчин является наличие выделений из полового члена. Однако уретральные выделения у мужчин могут быть и физиологическими, а уретрит может иметь место и без наблюдаемых выделений. У мужчин с уретритом бывают симптомы дизурии и раздражения кончика полового члена. Гораздо важнее то, что некоторые пациенты с явными выделениями не осознают наличие заболевания. Диагноз уретрита подтверждается наличием повышенного количества лейкоцитов в дистальной части уретры. Уретрит бывает гонококковым, когда обнаруживаются гонококки или негонококковым (НГУ). Значительная доля негонококковых уретритов вызвана хламидиями.
Различают инфекционные и неинфекционные уретриты. Первая группа встречается чаще всего. Причинами инфекционных уретритов это половые инфекции. Инфекционные уретриты подразделяются в свою очередь на две группы:
Специфические инфекционные уретриты:
Неспецифические уретриты, возбудителем которых являются:
Причинами неинфекционных уретритов являются:
- аллергические реакции,
- травмы мочеиспускательного канала (инородными телами, включая мочевые катетеры, карандаши и т.п., камнями и др.),
- сужение мочеиспускательного канала и др.
Неинфекционный уретрит может трансформироваться в инфекционный за счёт присоединения инфекции. Рост числа заболеваний передаваемых половым путём, заставляет искать новые подходы к решению проблемы уретритов. Основной группой среди возбудителей болезни являются хламидиозы, микоплазмозы, уреаплазмозы, гарднереллезы. Урогенитальным хламидиозом во всём мире поражено более 50 млн человек и встречается в 2-5 раз чаще, чем гонорея. Часто хламидиоз сочетается с уреамикоплазмозом и имеет слабые клинические проявления, что усложняет своевременное лечение. В результате инфицирования смешанной урогенитальной флорой доминируют хронические формы заболевания, часто приводящие к бесплодию. Лечение хронически инфекционных уретритов в настоящее время представляет большую проблему.
В зависимости от путей проникновения инфекции уретрит может быть первичным (воспалительный процесс начинается непосредственно с мочеиспускательного канала) и вторичным (при проникновении инфекции из воспалительного очага, находящегося в другом органе). Заражение инфекционным уретритом происходит обычно при половом акте. Способствует распространению уретрита тот факт, что нередко эта болезнь протекает в скрытой форме. Так у женщин, нередко наблюдаются хронические уретриты, которые не проявляют себя ничем кроме как выделениями.
Основной синдром — воспаление, проявляющееся дизурическими симптомами, выраженными в той или иной степени (зуд, жжение в уретре, болезненность при мочеиспускании, слизисто-гнойные или гнойные выделения). При хронической форме заболевания клиническая картина стёртая, характеризуется скудными слизистыми выделениями и незначительным жжением по ходу мочеиспускательного канала. При вовлечении в процесс семенного бугорка в задней части мочеиспускательного канала могут наблюдаться расстройства эякуляции. Неспецифический уретрит характеризуется длительным течением, стёртой клинической картиной: больные жалуются на несильные боли при мочеиспускании, скудные слизисто-гнойные выделения из уретры.
Основными проявлениями уретрита являются:
- Боль при мочеиспускании. Боль может быть различной степени выраженности от жжения и болезненных ощущений до невыносимой рези. Боль обычно появляется в начале мочеиспускания.
- Выделения из мочеиспускательного канала. Выделения могут быть как обильными, так и скудными. При бактериальной инфекции (гонорее) выделения гнойные, при хламидийной инфекции выделения скудные, слизистые.
Воспаление уретры полового члена вызывают различные условно-патогенные возбудители. Выявление бактериального фактора вызвавшего уретрит представляет значительные сложности. Период инкубации установить обычно трудно. Уретрит протекает торпидно или с очень скудными выделениями, редко возникают острые формы.
У мужчин отмечаются следующие осложнения уретрита: переход острого уретрита в хронический, воспаление предстательной железы (простатит), воспаление семенных пузырьков (везикулит), воспаление яичка (орхит), баланит и баланопостит, сужение мочеиспускательного канала (стриктура уретры). У женщин уретрит чаще всего осложняется: нарушение микрофлоры влагалища, воспаление мочевого пузыря (цистит), другие воспалительные заболевания мочевых путей. Специфические уретриты имеют ряд осложнений характерных для инфекции.
Так, при гонорее может отмечаться поражение сердечно-сосудистой системы, поражение суставов и др. Хронические формы некоторых инфекций передаваемых половым путём (ИППП) приводят не только к развитию воспалению мочеиспускательного канала к поражению нервной системы, костей, мозга, кишечника, сердечно-сосудистой системы, развиваются онкологические заболевания. Могут быть и другие очень серьёзные последствия — бесплодие (как у мужчин, так и у женщин), острые состояния, требующие хирургического вмешательства, внутриутробное заражение плода, нарушение течение беременности и родов, рождение нежизнеспособного или больного ребёнка, а то и гибель самого заразившегося человека.
Возможными осложнениями ИППП у мужчин может быть: бесплодие, эпидидимит, сужение (стриктура) уретры, простатит, уретрит и другие. На долю урогенитального хламидиоза приходится до 60% всех негонорейных уретритов (НГУ) у мужчин. Микоплазмы и уреаплазмы вызывают до 30% НГУ, ну а на долю трихомонад приходится не более 3% НГУ. Наиболее частым осложнением хламидиоза у мужчин является эпидидимит (воспаление придатка яичка). У женщин это некоторые заболевания шейки матки, сальпингит (воспаление придатков) и трубное бесплодие. Хламидиоз может вызвать серьёзную патологию плода и новорождённого, быть причиной пельвиоперитонита и перигепатита у женщин. Хламидиоз также приводит к болезни Рейтера — тяжёлое поражение суставов и глаз.
Диагностика уретрита основывается на выяснении жалоб и осмотре пациента. Редко
используют инструментальных методов — осмотр уретры с помощью цистоскопа. Уретроскопия позволяет установить характер и стадию уретрита. Назначают лабораторные обследования — взятие материала из уретры. Бактериоскопия отделяемого из уретры позволяет определить вид возбудителя заболевания и присутствие лейкоцитов. Пациент сам легко может провести пробу на наличие уретрита. Необходимо помочится в баночку мочи. Струю мочи разделяют на две банки (проба Томсона): в первой порции обнаружится взвесь, хлопья или нити.
Лечение уретрита начинается только после выяснения причины возникновения болезни. Оптимальным является выяснение чувствительности инфекции к назначаемым антибиотикам. Обычно лечение уретрита включает:
- этиотропная терапия с применением антибиотиков, протипротозоидных, противовирусных, противогрибковых и других препаратов,
- общеукрепляющее лечение, иммунотерапия,
- местное лечение,
- физиотерапию.
Хронический воспалительный процесс в уретре является в большинстве случаев вторичным, возникает на фоне хронического воспаления в мочеполовой системе. Воспаление всегда связано с недостаточностью иммунного звена, поэтому при лечении хронического уретрита необходимо назначение методов, обладающих иммуностимулирующим эффектом. При недостаточной эффективности общей терапии (хронический гонорейный уретрит, бактериальные уретриты) показано местное лечение с использованием инстилляций в мочеиспускательный канал специальных растворов. Физические методы лечения применяют для уменьшения бактериальной интоксикации (антибактериальные методы), купирования воспаления (противовоспалительные методы), уменьшения спазма гладкой мускулатуры мочеиспускательного канала (спазмолитические методы) и стимуляции иммунитета (иммуностимулирующие методы).
Применение пищевых добавок, БАДов, фитотерапии эффективно только в комплексной терапии. Средства народной медицины увеличивает защитные силы, помогает лекарствам и сглаживает их негативное влияние на некоторые органы. В качестве препарата для повышения иммунитета можно рекомендовать свечи «ИММУНТИЛ». Это комбинированный препарат для лечения снижения и угнетения иммунитета, лечения вирусных и бактериальных инфекций (масло облепихи, тритурация тималина, гомеопатические эссенции туи, баптизии, эхинацеи, масло какао). Он обладает антимикробным, противоспалительным действием, восстанавливает иммунологическую реактивность, стимулирует процессы регенерации и кроветворения в случае их угнетения, улучшает процессы клеточного метаболизма. Гомеопатические суппозитории «ИММУНТИЛ, ГЕМО-ПРО», «АНТИ К» на 7 московском международном салоне инноваций и инвестиций были награждены серебряной медалью. Среди БАДов хорошо себя зарекомендовал Уна де Гато (Кошачий коготь). В состав препарата входят кошачий коготь, эхинацея пурпурная, астрагал. Он оказывает мощное и эффективное воздействие на защитную функцию организма, обладает антибактериальным, противогрибковым, антивирусным и противоспалительным эффектом. Примерно этими же свойствами обладает и «По Дарко». Средства из растительного сырья используются вместе с лекарствами. Эффект может быть заметен не ранее чем через 15-20 дней с начала лечения.
Наиболее эффективным при уретрите вызванным хламидийной и уреамикоплазменной инфекции является комплексный подход. Применяют антибактериальную терапию в комбинировании с лазеротерапией по сочетанной методике. Особенно эффективна данная методика при сочетании уретрита с простатитом, бесплодием. После 5-6 сеанса заметно улучшалось общее самочувствие больных, снижался болевой синдром, уменьшались воспалительные инфильтраты за счёт усиления местного кровотока, происходило рассасывание спаечного процесса, нормализовалась температура тела. В результате проведения курса терапии у больных отмечались усиление функции коры надпочечников. Количество фолликулостимулирующего гормона повысилось на 2-5 %, лютеинизирующего гормона — на 3-6%, пролактина — на 5-7%, что несомненно оказало влияние на восстановление репродуктивной функции яичек. Значительно улучшились показатели спермограммы. Восстанавливается уровень рН спермы, увеличилось количество подвижных сперматозоидов, исчезли явления спермоагглютинации, заметно уменьшилось содержание патологических сперматозоидов
Задачей физиотерапии при уретрите является: оказать противоспалительное и обезболивающее действие, ликвидация очага воспаления в слизистой оболочке и подслизистом слое уретры, повышение общей реактивности организма, усилить отток и активировать репаративные реакции в очаге воспаления.
Бактерицидные методы: УВЧ-индуктотермия области полового члена, эндоуретральный СМТ-электрофорез с антибиотиками, электрофорез антибиотиков и уросептиков, гипертермотерапия, лазеротерапия,
Противовоспалительные методы: УВЧ-терапия, инфракрасная лазеротерапия, магнитотерапия, лазеротерапия.
Иммуностимулирующие методы: ВЛОК, гелиотерапия (ДУФ, СУФ в субэритемных дозах), озонотерапия.
- Электрофорез антибактериальных препаратов, уросептиков проводят при обострении заболевания. Концентрация лекарственных веществ в воспалительном очаге при таком способе повышается в 1,5 раза. Возможно применение внутриорганного электрофореза — гальванизации области уретры при парентеральном или пероральном приёме медикаментов.
- Лазеротерапия применяется в широком диапазоне. Контактная методика проводиться на болевые точки, на область проекции придатков, экспозиция 30-60 с, на курс 7-10 сеансов. Внутриполостная процедура делается трансуретрально, когда специальная насадка перемещается от сфинктера к наружи.
- Термомагнитотерапия. Требуется поверхностный прогрев слизистой уретры и предстательной железы на глубину не более 5 мм с целью санации урогенитального тракта или обеспечения лучших условий для последующей местной лекарственной терапии.
С этой целью разработаны специальные аппараты, которые позволяет обеспечить прогрев уретры и железы по трансуретральной или трансректальной методике равномерно по длине уретры с плавным подъёмом температуры от 39 до 45°С и автоматическим контролем её непосредственно в уретре или прямой кишке. При уретрите и простатите одновременно используются уретральный и ректальный нагрев на фоне воздействия бегущим магнитным полем. Возможно сочетание прогрева уретры с лазеротерапии и электрофорезом.
- Гелиотерапия. Образование антигенов под действием ультрафиолета зон А и В активирует клеточный и гуморальный иммунитет, что обуславливает иммуностимулирующий эффект гелиотерапии и отдельно использующихся ДУФ и СУФ — излучений. Процедуры гелиотерапии проводят по умеренному или тренирующему режиму, при СУФ-облучении в субэритемных дозах применяют основную или ускоренную схему воздействия.
- Для повышения иммунитета применяют внутривенное лазерное облучение крови (ВЛОК), это наиболее эффективной и универсальной методикой лазерной терапии. В отличие от местных процедур лазерной терапии, лечебный эффект обусловлен активацией системных лечебных механизмов всего организма, повышением эффективности функционирования систем кровоснабжения, иммунной, других органов и систем, а также всего организма в целом. ВЛОК используют в качестве анальгезирующего, антиоксидантного, десенсибилизирующего, биостимулирующего, иммуностимулирующего, иммунокорригирующего, детоксицирующего, сосудорасширяющего, антиаритмического, антибактериального, антигипоксического, противоотечного и противовоспалительного средства. Подобным эффектом обладает и озонотерапия.
- Эффект озотерапии достигается с помощью аутогемотерапии с озоном, ректальных инсуфляций озонокислородной смесью и использование орошения озоном в комбинезоне, соединённом с озонатором. Лечебные эффекты озона основаны на известных механизмах его биологического действия. При наружном применении высоких концентраций озона его высокий окислительный потенциал обеспечивает бактерицидный, фунгицидный и вирусоцидный эффект против основных видов грамположительных и грамотрицательных бактерий, вирусов, грибков, а также ряда патогенных простейших. Эффект парентерального введения озона при патологиях, сопровождающихся гипоксическими расстройствами, основан на активации кислородзависимых процессов. Озониды, образующиеся в результате озонолиза ненасыщенных жирных кислот, улучшают состояние клеточных мембран, обеспечивают интенсификацию ферментных систем и тем самым усиливают обменные процессы выработки энергетических субстратов. Иммуномодулирующее действие озона позволяет мягко корригировать иммунодефициты, снижение вязкости крови приводят к улучшению микрогемоциркуляции и газообмена на тканевом уровне.
Санаторно-курортное лечение. Больных хроническим уретритом иногда направляют на бальнео- и грязелечебные курорты.
Материал подготовлен врачом урологом-андрологом, физиотерапевтом, дерматовенерологом Акимовым Олегом Викторовичем.
источник

Диагностикой и лечением уретрита занимается уролог. При осложнениях может потребоваться помощь нефролога, гинеколога, андролога, хирурга.
Болезнь имеет многофакторную природу. Основные причины:
- патогенные возбудители – бактериальные, вирусные, грибковые. Наличие хронических (скрытых) мочеполовых инфекций, незащищенные сексуальные контакты и стойкое несоблюдение интимной гигиены автоматически определяют человека в группу повышенного риска;
- механические травмы – при выходе камней из почек и мочевого пузыря, при использовании катетера, при оперативном вмешательстве в паховой зоне;
- аллергии на предметы гигиены, одежду, пищу;
- сужение или обтурация (закрытие) просвета уретры при рубцевании, наличии опухолей, инородных тел;
- несбалансированное питание с обилием острых, соленых, копченых продуктов; злоупотребление алкоголем;
- нарушение естественной циркуляции в органах малого таза – возникает при сидячей работе, ношении тесного белья;
- повышенное потоотделение в паховой зоне, особенно при ношении «синтетики»;
- токсины и различные химические раздражители – в составе лекарств, бытовых средств;
- облучение организма при радиотерапии;
- нарушение водного баланса при недостаточном потреблении жидкости.
Воспалительные заболевания инфекционного характера активно развиваются на фоне снижения иммунитета, однообразного несбалансированного питания, частых и длительных стрессов, переохлаждения. В таком случае источником заражения может стать любой неспецифический патоген, «спящий» или случайным образом попавший в организм.
По активности проявления различают 2 основные формы: острую и хроническую.
Острый уретрит проявляется резко, имеет ярко выраженные симптомы и относительно короткий период развития – не более 2 месяцев. Прогноз благоприятный.
Хронический вариант протекает незаметно для пациента или обладает смазанной, слабо выраженной симптоматикой. Период развития может длиться годами, чередуя стадии ремиссии с периодическим обострением; при затянутом процессе нередко провоцирует осложнения.
По причине возникновения различают следующие виды уретрита:
- инфекционный – возбудителем патологического процесса являются бактерии, грибки, реже – вирусы;
- неинфекционный (механический) – развивается на фоне травм мочеиспускательного канала и патологических сужений его протока с застоем мочи;
- аллергический – в виде реакции сенсибилизации на презервативы, средства гигиены, состав тканей, лекарственные препараты, реже – на рацион питания (специи, биологически активные вещества);
- химический – раздражение слизистой уретры химическими веществами (лекарства, бытовая химия, сторонние химикаты) – не путать с аллергической формой!
Инфекционный уретрит – наиболее распространенный вариант. Он может возникать самостоятельно или в сопровождении одной из вышеупомянутых форм, что усугубляет общее течение болезни. Имеет собственную систему классификации.
По типу возбудителя может быть:
- специфическим – заражение возбудителями урогенитальных инфекций: гонококками, трихомонадами, хламидиями, уреаплазмами, микоплазмами, кандидами;
- неспецифическим – главную роль играют неспецифические для мочеполовой системы микробы: кишечная палочка, стрептококки, стафилококки.
По источнику патогенной микрофлоры:
- первичным – микроорганизм попадает прямо в мочевыводящие пути в результате полового контакта, медицинских манипуляций в области промежности, купания в загрязненном водоеме и т.п.;
- вторичным – инфекция распространяется на уретру из других отделов мочеполовой системы при циститах, пиелонефритах, простатитах, вагинитах и т.п.
Специфические формы характерны в основном для молодежи до 30-40 лет. Неспецифические – развиваются в любом возрасте.
На заметку! Вирусная форма встречается на порядок реже бактериальной или грибковой. Основные причины – вирус папилломавируса человека (ВПЧ), вирус герпеса, цитомегаловирус; нередко болезнь проявляется на фоне инфицирования СПИДом.
Заболевание опасно тем, что лишено ярко выраженным признаков воспаления. Даже при острой форме температура часто отсутствует; слабость, общее недомогание не выражены. Хроническая течением может быть и вовсе бессимптомным, проявляя себя только на стадии осложнений. Чтобы избежать неприятностей и вовремя диагностировать болезнь, следует регулярно проходить процедуру диспансеризации и не отмахиваться от первых «звоночков» патологии.
- легкий дискомфорт в канале полового члена (у мужчин) или в нижней (за лобком) части живота (у женщин), который переходит в боль и жжение при мочеиспускании. Для мужчин также характерна болезненная резь по всей длине мочевого канала;
- частые позывы в туалет – до 5-6 раз в час;
- нарушения мочеиспускания с неполным опорожнением пузыря;
- помутнение мочи, возможны включения крови, слизи;
- обильные гнойно-слизистые выделения с резким неприятным запахом – особенно характерны в утренние часы;
- воспалительные изменения внешнего отверстия уретры – покраснение, легкая отечность.
Половые признаки мужского и женского тела определяют разницу не только в симптоматике, но и в причинах возникновения заболевания.
У мужчин патология чаще принимает острую форму; протекает тяжелее, с ярко выраженными симптомами. Характерны случаи неспецифического воспаления на фоне переохлаждения, стресса, неправильного питания.
Мужская уретра более длинная, узкая и извитая с большим количеством чувствительных рецепторов. Это усиливает проявление застойных явлений и болевого синдрома при воспалении. Неприятные ощущения при мочеиспускании распространяются на всю длину канала, а не только на его внешнюю часть; может наблюдаться болезненность даже в состоянии покоя.
- гнойный уретрит с образованием стриктур при заживлении;
- простатит;
- везикулит;
- эпидидимит;
- бесплодие;
- импотенция.
У женщин патология носит инфекционный характер и часто протекает бессимптомно. За счет короткого мочеиспускательного канала очень быстро переходит в цистит, поэтому как самостоятельное заболевание диагностируется редко.
Наиболее частый вид женского уретрита – кандидозный. Он развивается при длительном лечении антибиотиками различных видов молочницы. Чуть менее характерны – хламидийная, трихомонадная, гонорейная формы.
Часто провокатором воспаления становятся гормональные сбои – после отмены контрацептивных средств, в период климакса, в дни менструаций.
Осложнение проявляется в распространении инфекции на органы мочевыделительной системы и влагалище.
Лабораторный анализ – основной способ обследования. Для выявления патологии назначают:
- общий анализ крови для подтверждения воспалительной реакции;
- мазок уретрального канала на бакпосев;
- общий анализ мочи;
- посев мочи на флору.
При диагностике возбудителя обязательно исследуют его чувствительность к антибиотикам.
Инструментальные методики обследования используют для подтверждения диагноза и оценки состояния прилегающих органов:
- Уретроскопия – исследование мочеиспускательного канала с помощью эндоскопического прибора – уретроскопа. С помощью камеры и различных насадок на гибкой трубке в ходе процедуры исследуют состояние слизистой оболочки, проверяют наличие новообразований, инородных тел, структурных изменений эпителия. С учетом половой анатомии для мужчин и женщин используют разные конструкции приборов.
- УЗИ, МРТ – для проверки состояния мочевого пузыря, почек, простаты.
Терапия включает только консервативные методики с использованием медикаментозных препаратов, физиотерапии, фитотерапии.
Внимание! На протяжение всего курса лечения следует воздерживаться от половой жизни. При наличии ЗППП обязательно лечат полового партнера.
По окончании приема лекарств обязательно назначают повторную сдачу анализов.
Комплекс лекарственных средств включает:
- антибиотики – подбирают с учетом возбудителя и его устойчивости;
- противовоспалительные лекарства (НПВС);
- диуретики – для повышения мочеобразования;
- антигистаминные препараты;
- составы для восстановления микрофлоры – пре- и пробиотики;
- иммуностимуляторы и иммуномодуляторы;
- витаминные и минеральные комплексы, БАДы.
Курс терапии может длиться от нескольких дней до нескольких месяцев (при хронических формах). В этот период следует употреблять как можно больше чистой негазированной воды – для поддержания диуреза и вымывания микробов, продуктов распада, снижения концентрации мочи (концентрированная урина оказывает раздражающее действие на воспаленные слизистые стенки).
Внимание! Попытка самолечения мощными антибиотиками широкого спектра действия может «загнать болезнь» внутрь и стать причиной развития хронической патологии и различных осложнений.
Большую роль в лечении уретрита и заболеваний мочевыделительной системы играют урологические травы и травяные сборы. Они обладают выраженным противовоспалительным, противомикробным, мочегонным действием, ослабляют побочный эффект антибиотиков, поддерживают здоровую микрофлору, укрепляют организм, улучшают общее самочувствие.
- сок клюквы за счет бензойной кислоты оказывает выраженный бактерицидный эффект; ягода является богатым источником витаминов, минералов для устранения гиповитаминозов;
- лист и ягоды брусники, лист толокнянки – сильный и вкусный диуретик; предотвращает застой мочи и нормализует работу всей мочевыделительной системы; за счет высокого содержания арбутина оказывают мощное антисептическое воздействие;
- почечный чай, или ортосифон тычиночный – оказываем мягкое мочегонное воздействие; практически лишен противопоказаний, поэтому может применяться для лечения маленьких детей;
- петрушка – антимикробное, мочегонное иммуностимулирующее, адаптогенное средство;
- трава хвоща полевого – растительный источник кремния; предотвращает развитие мочекаменной болезни, оказывает противовоспалительный и мочегонный эффект;
- эрва шерстистая, или пол-пала применяется для растворения и выгонки мелких конкрементов, оказывает противовоспалительное, легкое обезболивающее, регенеративное, мочегонное действие;
- спорыш, или горец птичий – помимо противовоспалительных и диуретических свойств, проявляет слабый анаболический эффект, поэтому хорошо подходит для лечения пожилых и ослабленных людей.
Травы можно использовать как самостоятельно, так и в составе сборов. В целях укрепления иммунитета лекарственный комплекс можно обогатить растительными антисептиками, иммуномодуляторами, иммуномодуляторами и адаптогенами: ромашка, шиповник, облепиха, арония, корень и листья одуванчика, календула, василек, эхинацея, таволга и др.
Для удобства применения можно воспользоваться урологическими фитопрепаратами на основе упомянутых растений.
Внимание! Лекарственные травы и фитопрепараты – тоже лекарства, поэтому перед приобретением обязательно посоветуйтесь с врачом! Это поможет избежать нежелательных эффектов. В частности, при мочекаменной болезни с крупными конкрементами прием сильных диуретиков может стать причиной закупорки мочеточника и почечной колики.
Аппаратные процедуры используют в качестве сопровождения медикаментозному лечению:
- электрофорез и его разновидность – гальванотерапию (внутриорганизменный электрофорез в область мочеиспускательного канала) – применяют для усиления действия антибиотиков и уроантисептиков;
- сидячие ванны – помогают устранить мышечный спазм; часто используют в комплексе с фитотерапией травяными сборами местного действия;
- магнитное поле, диатермия, ультразвук оказывают противовоспалительный и обезболивающий эффект;
- ИК-излучение, УФО-терапию применяют для устранения воспалительного процесса, укрепления и стимуляции иммунной системы.
Важно! Физиопроцедуры противопоказаны или требуют ограничений при наличии выраженных стриктур и злокачественных новообразований уретры.
Профилактика особенно актуальна при наличии хронических воспалений мочеполовой системы. Чтобы избежать обострения или повторного заражения, выполняйте следующие рекомендации:
- соблюдайте правила личной гигиены, особенно в интимных зонах;
- избегайте случайных половых связей; в крайнем случае обязательно пользуйтесь средствами барьерной защиты;
- сбалансируйте рацион питания – исключите соления, маринады, ограничьте количество жареных и копченых продуктов, специй, сладостей; употребляйте больше щелочной пищи – молоко и его производные, свежие овощи, орехи;
- откажитесь от вредных привычек – алкоголя, табакокурения;
- курсами несколько раз в год принимайте витаминные и минеральные добавки, пейте травяные чаи (требуется консультация врача!);
- старайтесь не переохлаждать организм; закаливания проводите под руководством опытных специалистов;
- избегайте частого физического и эмоционального перенапряжения;
- пейте больше чистой негазированной воды;
- чаще двигайтесь; при наличии сидячей работы практикуйте физкультминутки или вечерний фитнес – это предотвратит застойные явления в органах малого таза.
И, самое главное, – своевременно и до полного выздоровления лечите любые инфекционные процессы мочеполовой сферы!
источник
Хронические уретриты у женщин являются полиэтиологическим заболеванием, проявляющимся разнообразной симптоматикой поражения нижних мочевых путей. От общего числа амбулаторно обследованных урологом больных женщин больные хроническим уретритом составляют 25 %. Чаще всего болеют женщины в возрасте от 20 до 60 лет. В последние годы отмечается рост числа воспалительных заболеваний уретры. Так, за последние 10 лет относительное число этих заболеваний увеличилось почти в 4 раза и составило 45—55 % всех заболеваний уретры. Причиной заболеваний может быть различная флора, но чаще всего мочеиспускательный канал поражается гонококком или трихомонадами. Возможность заболевания увеличивается при половом сношении, во время менструации. Частота случаев уретрита объясняется тем, что стенка мочеиспускательного канала состоит из эпителиальных клеток переходного типа, а в слизистой оболочке его имеются многочисленные лакуны и крипты, в которых легко удерживается бактериальная флора. Уретрит может быть также вызван травмой или химическими раздражителями.
Это заболевание может протекать в виде острого или хронического процесса. Основными клиническими симптомами заболевания являются жжение в уретре, затрудненное мочеиспускание, чувство неполного опорожнения мочевого пузыря, боли над лоном или в зоне мочеиспускательного канала, императивные позывы к мочеиспусканию, наличие припухлости у наружного отверстия уретры.
Острому воспалительному процессу в мочеиспускательном канале часто сопутствует терминальная гематурия. Нередко наблюдаются гнойные выделения из уретры, самостоятельные или после ее массажа. Получить материал для исследования нетрудно. При легком надавливании из наружного отверстия выделяются гнойные капли. Таким путем можно выявить флору, которая вызвала воспалительный процесс.
В случаях острого уретрита слизистая оболочка в окружности наружного отверстия уретры гиперемирована, а стенка мочеиспускательного канала инфильтрирована и отечна. При пальпации она болезненна, поэтому такие манипуляции проводятся очень нежно. Часто в патологический процесс вовлекаются кистозно-измененные парауретральные железы, тогда, пунктируя их, можно выявить источник воспаления.
Иногда при значительном воспалительном процессе может наступить отек наружного отверстия уретры, что способствует задержке мочеиспускания и образованию парауретральных абсцессов. Такие абсцессы приходится вскрывать, чтобы предупредить их прорыв во влагалище.
Хронический уретрит может быть как неспецифическим, так и специфическим. При этом в воспалительный процесс вовлекаются внутренние половые органы, в первую очередь шейка матки. Среди этиологических факторов, помимо инфекционных (часто гонорея и трихомоноз), следует отметить родовую травму или повреждения уретры при половом акте. Осложнением хронического уретрита может быть стриктура мочеиспускательного канала.
При хроническом уретрите больные постоянно испытывают неприятные ощущения в мочеиспускательном канале, боли в спине, нередко эти боли иррадиируют в область крестца и паховые области. Режущие боли и жжение в уретре почти никогда не оставляют больных. Нередко к этому присоединяются симптомы недержания мочи. При хроническом уретрите мочеиспускательный канал поражается воспалительным процессом на всем протяжении. При пальпации по ходу уретры определяются уплотнения в отдельных участках, очень часто в передних ее отделах. Более выражены уплотнения после перенесенного обострения.
Моча, полученная путем катетеризации, не содержит патологических включений. При исследовании ее средней порции она оказывается малоизмененной. У больных хроническим уретритом бактериальная флора в мазках, взятых у входа в отверстие уретры, часто содержит кишечную палочку и другие грамотрицательные микроорганизмы. Посевы рекомендуется брать из мочевого пузыря, шейки матки, прямой кишки.
При уретроскопии слизистая оболочка уретры гиперемирована, очень часто покрыта грануляциями, при дотрагивании легко кровоточит.
Иногда можно увидеть кистозные и даже полипозные образования. Диагноз подтверждается бактериоскопическим исследованием. Хронический уретрит одинаково часто встречается у женщин как детородного возраста, так и в период менопаузы. В этиологии хронического уретрита у последних определенную роль играет снижение количества эстрогенов. Женщины в период менопаузы нуждаются в дополнительной гормональной коррекции.
Лечение хронического неспецифического уретрита представляет значительные трудности. Однако строгое соблюдение современных принципов терапии этого страдания позволяет в подавляющем большинстве случаев добиваться выздоровления.
Больным хроническим уретритом назначается индивидуально подобранный режим труда и отдыха. Они должны избегать переохлаждения, простудных заболеваний. На время лечения исключают алкоголь, пиво, холодные и газированные напитки, острые и пряные блюда, консервированные продукты питания. Очаги дремлющей инфекции в организме (кариозные зубы, хронический тонзиллит, геморрой, фурункулез и т. д.) подлежат санации.
Антибактериальные средства в комплексном лечении хронического уретрита у женщин сохраняют первостепенное значение. Антибактериальная терапия показана главным образом в период обострения воспалительного процесса, когда наблюдаются альтеративные и экссудативные изменения. При наличии воспалительного процесса в половых органах проводится терапия, направленная на его устранение. В тех случаях, когда у больного уретритом выявляется и хронический цистит, лечение обоих заболеваний проводят параллельно.
Длительность антимикробной терапии при хроническом уретрите определяется для каждого пациента индивидуально, с учетом роли микробных агентов, активности микрофлоры, реактивности организма, переносимости противомикробных препаратов. Анализ этих факторов позволяет в одних случаях ограничиться коротким курсом (2—3 нед) или полностью отказаться от химиотерапии, в других — диктует необходимость проводить ее непрерывно и длительно.
Эффективны антибиотики широкого спектра действия. Рекомендуется проводить замену препаратов каждые 7—10 дней с учетом данных контрольных антибиограмм. Не утратили своего значения препараты группы пенициллина. Спектр их действия ограничен главным образом грамположительными бактериями. Полусинтетические пенициллины обладают большей активностью и широтой спектра действия. Ампициллин действует не только на грамположительные микроорганизмы, но и на кишечную палочку, энтерококки. Препараты группы левомицетина обладают широким спектром действия и весьма эффективны для лечения хронического уретрита. При этом продолжительность курса лечения не должна составлять более 6—7 дней.
Антибиотики — мономицин, канамицин, гентамицин — подавляют развитие грамположительных и многих грамотрицательных бактерий, в том числе кишечной палочки и протея. Продолжительность лечения мономицином и канамицином не более 8 дней, а гентамицином 10 дней.
Сульфаниламиды назначаются при непереносимости антибиотикотерапии. Из группы нестероидных противовоспалительных препаратов больным перорально назначается индометацин (метиндол) по 0,25 мг 2—3 раза в день после еды в течение 3 нед.
Эффективность химиотерапии значительно повышается при сочетании ее со стимуляцией неспецифической реактивности организма физиотерапией. С целью повышения неспецифического иммунитета назначают также биогенные стимуляторы: экстракт алоэ, ФиБС, пелоидодистиллят, которые оказывают стимулирующее влияние на организм и способствуют процессам регенерации.
Поскольку хронический уретрит протекает длительно, то очевидна целесообразность назначения витаминных препаратов. Предусматривается использование тиамина (витамин B1), пиридоксина (витамин В6), аскорбиновой кислоты, так как они положительно воздействуют на передачу нервных импульсов, стимулируют интенсивность метаболических и физиологических процессов, оказывают благоприятное воздействие на весь организм в целом. Показано назначение седативных препаратов (седуксена, валерианы, травы пустырника).
Обязательным компонентом лечения хронических уретритов является рациональная психотерапия. С учетом интеллектуального развития пациентке разъясняют сущность заболевания, говорят о необходимости ей самой принимать активное участие в лечении. Эта разъяснительная работа поручается среднему медицинскому персоналу. Организация досуга больных требует активного участия медицинской сестры, которая действует в тесном контакте с пациентами, согласовывает их интересы с требованиями режима отделения.
Медсестра поликлиники наряду с выполнением назначений врача должна устанавливать тесный контакт с родственниками больной для проведения с ними соответствующей разъяснительной работы, направленной на создание специального режима в семье, исключающего отрицательное влияние на психическое и физическое состояние пациентки. Медицинская сестра обязана ознакомиться с условиями, в которых живет и работает больная, а также провести с ней соответствующую разъяснительную работу.
Помимо парентерального и перорального введения препаратов, должно проводиться и местное лечение — противовоспалительная терапия, включающая туширование слизистой уретры нитратом серебра по Кнорру в возрастающих концентрациях (5—10—15—20 %). Этот препарат оказывает эпителизирующее и бактерицидное действие; курс лечения 7—9 процедур, выполняемых через 2 дня. В промежутках между обработкой слизистой уретры нитратом серебра в мочевой пузырь и уретру инстиллируют гидрокортизон (40 мг) в 3—5 мл 60 % раствора димексида. Гидрокортизон оказывает выраженное противовоспалительное и десенсибилизирующее действие, уменьшает проницаемость капилляров. Местная терапия хронических уретритов заканчивается введением в мочеиспускательный канал масел шиповника, облепихи, которые дают выраженный эпителизирующий эффект.
В проведении всех этих процедур медицинская сестра часто бывает единственным помощником врача. Ее работа должна быть профессионально грамотной, четко скоординированной с действиями врача. От медсестры требуются не только высокая квалификация, аккуратность и профессиональный педантизм, но и высокие моральные и нравственные качества, деонтологические навыки. От нее во многом зависят настроение пациентов, спокойное и успешное проведение процедуры, вся обстановка в цистоскопическом кабинете. По окончании процедуры медсестра должна проводить больную до палаты, проверить использованные во время процедуры инструменты и удалить ненужный перевязочный материал.
В комплексном лечении больных, страдающих хроническим уретритом, большое значение имеет физиотерапия. Ее вид, режим и сроки воздействия определяются совместно урологом и физиотерапевтом с учетом особенностей течения заболевания. Весьма эффективны тепловые процедуры в виде грязевых, озокеритовых, парафиновых аппликаций на трусиковую зону и влагалищных тампонов (для тампонов грязь подогревается до 40—50 °С). Основным механизмом действия этих процедур является тепловой эффект, который ведет к расширению сосудов, усилению кровообращения, активизации обменных процессов в тканях. Это способствует рассасыванию воспалительных инфильтратов, уменьшению болевых ощущений.
В последнее время для лечения хронического уретрита успешно применяется ультразвук. Воздействие им в малых дозах (0,4—0,6 Вт/см2) проявляется болеутоляющим, сосудорасширяющим, противовоспалительным и рассасывающим эффектом. В связи с повышением под влиянием ультразвука абсорбционных свойств кожи применяется методика так называемого «ультрафонофореза» лекарственных средств. При выраженном болевом синдроме используются электрофорез местноанестезирующих средств (растворы новокаина, лидокаина, тримекаина), дарсонвализация, импульсные токи низкой частоты (амплипульс-терапия). Механизм аналгезирующего действия последних состоит в непосредственном влиянии на нервные рецепторы и мышечные образования, прерывающем болевые импульсы из патологического очага. В случаях сочетания хронического уретрита с фибромиомой матки физиотерапия противопоказана.
Важное место в работе медицинской сестры поликлиники занимает диспансеризация женщин, страдающих хроническими уретритами. Медсестра совместно с врачом планирует активный осмотр женщин с хроническими уретритами, подлежащих диспансеризации. Время осмотров обычно должно соответствовать времени сезонных обострений, это улучшает выявление таких больных. Медицинская сестра участвует в планировании противорецидивного лечения перед сезонами обострений, вызывает больных для диспансерного осмотра. Налаженная диспансеризация способствует уменьшению уровня урологических заболеваний у женщин.
источник
Термином «уретрит» обозначают воспалительное заболевание мочеиспускательного канала (уретры). Эта патология является одной из часто встречающихся проблем урологии. Страдают ею преимущественно мужчины, живущие активной половой жизнью, однако в ряде случаев болезнь регистрируется и у женщин.
О том, почему и как развивается уретрит, о видах, клинических проявлениях, принципах диагностики и лечения данной патологии, в том числе и о методах физиотерапии, читайте в нашей статье.
В зависимости от причинного фактора выделяют уретрит инфекционный и неинфекционный.
Инфекционный в свою очередь может быть специфическим и неспецифическим. Специфический уретрит обусловлен микроорганизмами, которые вызывают заболевания, передающиеся половым путем (гонококк, трихомонада и другие), неспецифический возникает под воздействием уропатогенных микроорганизмов (кишечная палочка, энтеро-, стрепто- и стафилококки). Редко при исследованиях высеивается только 1 микроорганизм – как правило, у лиц, страдающих данной патологией, выявляются ассоциации возбудителей.
Неинфекционный уретрит может возникнуть как вариант аллергической реакции или же стать следствием травмы уретры. Последняя представляет собой повреждение слизистой мочеиспускательного канала при прохождении по нему камня либо во время какой-нибудь диагностической или лечебной манипуляции (например, цистоскопии), а также имеет место при попадании на уретру химических веществ.
Факторами, повышающими вероятность развития уретрита, являются:
- продолжительный половой акт;
- занятия сексом в период менструации;
- половые контакты в состоянии сильного алкогольного опьянения;
- снижение местного и общего иммунитета.
Классификацию уретритов по этиологическому фактору мы уже рассмотрели выше. Также эта патология может быть первичной (возникает как самостоятельное заболевание, воспалительный процесс изначально локализуется в области мочеиспускательного канала) и вторичной (является следствием иных инфекционных заболеваний мочеполовой системы или других, удаленно расположенных, органов). В подавляющем большинстве случаев уретриты имеют все-таки первичную природу.
Болезнь протекает либо остро, либо хронизируется и характеризуется чередованием периодов обострения и ремиссии.
Симптомы уретрита напрямую зависят от того, какой из возбудителей вызвал болезнь. Инкубационный период варьируется в пределах от нескольких часов до полутора-двух месяцев и также зависит от вида инфекции.
Как правило, процесс начинается остро. Больной отмечает появление чувства жжения и зуда по ходу уретры, склеивание ее наружного отверстия утром, обильные слизисто-гнойные или гнойные выделения из него. Мочеиспускание становится болезненным. Эти симптомы характеризуют так называемый передний уретрит – воспалительный процесс, при котором поражена лишь передняя часть мочеиспускательного канала – до его наружного сфинктера.
При заднем уретрите значительно ухудшается общее состояние больного: его беспокоит выраженная слабость, чувство разбитости, раздражительность, утомляемость, повышается до субфебрильных или фебрильных значений температура тела. Параллельно пациент отмечает более частые позывы на мочеиспускания, которые в свою очередь становятся резко болезненными. Имеются выделения из наружного отверстия уретры, причем нередко даже с примесью крови.
При отсутствии своевременного адекватного лечения патологический процесс хронизируется. Кроме того, некоторые инфекции изначально протекают в хронической форме. В период ремиссии больных беспокоят скудные слизистые или слизисто-гнойные выделения из уретры по утрам, а также незначительные зуд и болезненность при мочеиспускании. При обострении эти симптомы становятся все более выраженными и доставляют больному серьезный дискомфорт.
Установить диагноз «уретрит» специалисту-урологу не составит особого труда. Для этого он внимательно выслушает жалобы больного и тщательно соберет анамнез его заболевания. Особое внимание врач уделит особенностям половой жизни своего пациента. Здесь важно все: количество половых партнеров, особенности половых актов (например, отношения в период месячных, когда была последняя интимная связь и какой именно она была), через сколько дней после последнего полового акта появились выделения из мочеиспускательного канала. Врач уточнит, не болел ли ранее пациент одним из ЗППП (заболеваний, передающихся половым путем), а если болел, поинтересуется, лечился ли он и каковы были результаты проведенной терапии. Затем врач направит больного на дообследование, которое может включать в себя некоторые из этих методов:
- бактериоскопию и/или бактериологическое исследование биологических жидкостей пациента (отделяемого уретры, эякулята и других);
- реакцию иммунофлюоресценции (РИФ) – прямую или непрямую;
- ПЦР (метод диагностики, позволяющий обнаружить в исследуемом материале фрагменты генетического материала (ДНК) возбудителя);
- посев мазка из уретры на питательную среду (на ней через несколько дней вырастут колонии микроорганизма-возбудителя болезни и можно будет определить его вид и чувствительность к антибактериальным препаратам).
Первоочередным направлением терапии является воздействие на микроорганизм, вызвавший болезнь, с целью его устранения. Для этого применяют антибактериальные (фторхинолоны, цефалоспорины последних поколений, макролиды, метронидазол и другие) и противогрибковые (нистатин, леворин, дифлюкан и прочие) препараты.
Чтобы повысить иммунную реактивность организма больного, назначают иммуномодуляторы (экстракт эхинацеи, циклоферон, тималин и так далее), витаминно-минеральные комплексы (Алфавит, Дуовит и прочие).
Также проводят местное лечение – инстилляции в уретру растворов колларгола или протаргола.
Если в результате болезни в мочеиспускательном канале образовались рубцы, проводят его бужирование с последующей физиотерапией.
При аллергической природе уретрита целесообразно использовать антигистаминные средства (цетиризин, лоратадин и другие), а при их неэффективности – глюкокортикоиды коротким курсом.
Одной из составных частей комплексного лечения уретрита у женщин является терапия физическими факторами. Применяют ее с целью ликвидации из мочеиспускательного канала патогенных микроорганизмов, расслабления гладких мышц его стенки, снижения активности воспалительного процесса, а также для активизации системы иммунной защиты организма больного.
В качестве метода, губительно воздействующего на микроорганизмы, используют лекарственный электрофорез антибиотиков и препаратов с уроантисептическим действием. Этот путь введения медикаментов повышает концентрацию активного вещества в очаге поражения в 1.5 раза. Также можно проводить внутриорганный электрофорез – гальванотерапию области мочеиспускательного канала после приема лекарственных препаратов перорально (в форме таблеток, капсул или суспензии). Применяют поперечную методику, длится процедура до получаса, курс лечения включает в себя 8-10 проводимых ежедневно воздействий.
Чтобы устранить воспалительный процесс, пациенту назначают:
- лазеротерапию инфракрасную (воздействуют местно – на область проекции мочеиспускательного канала на переднюю брюшную стенку, а также на пояснично-крестцовый отдел позвоночника паравертебрально; длительность процедуры – 3-5 минут на 1 зону, повторяют их 1 раз в день, курс лечения состоит из 8-10 сеансов);
- УВЧ-терапию.
С целью уменьшения спазма гладкомышечных клеток применяют теплые сидячие ванны.
В качестве иммуностимулирующих методик может быть использована терапия солнечными лучами. Это очень важное направление терапии, потому что хроническое воспаление в мочеиспускательном канале нередко имеет вторичную природу, развивается на фоне какого-либо из хронических заболеваний мочеполовой системы, а значит, в организме имеет место вторичный иммунодефицит. Ультрафиолет активизирует как клеточный, так и гуморальный иммунитет. Проводят процедуры по умеренному либо тренирующему режиму.
Противопоказано физиолечение при наличии стриктур (сужений) мочеиспускательного канала, а у мужчин еще и в случае злокачественных опухолей простаты.
Острый уретрит не является показанием для направления больного в санаторий. В случае хронического уретрита вторичной природы врач рекомендует пациенту грязе- или бальнеолечебные курорты.
Уретрит – острое или хроническое воспалительное заболевание мочеиспускательного канала. В большинстве случаев возникает у мужчин, живущих активной половой жизнью. Зачастую причиной болезни становится инфекция, в частности, возбудители заболеваний, передающихся половым путем. Основными симптомами уретрита является учащенное мочеиспускание, болезненность во время него, зуд и жжение по ходу уретры. Нередко болезнь протекает и с симптомами общей интоксикации организма.
Лечение уретрита и у женщин, и у мужчин комплексное. Оно включает в себя прежде всего противомикробные препараты, а также антисептики для местного применения и средства, повышающие иммунитет. Кроме того, может быть использована физиотерапия, методы которой губительно воздействуют на бактерии, уменьшают активность воспалительного процесса, стимулируют иммунитет.
Прогноз уретрита любой природы при своевременном обращении пациента к врачу благоприятный – после курса адекватного лечения болезнь уходит бесследно либо входит в стадию устойчивой ремиссии.
Чтобы предотвратить развитие этой патологии, человеку следует соблюдать некоторые правила в интимной жизни: ограничить количество половых партнеров, избегать случайных связей, не заниматься сексом в период менструации. Кроме того, важно следить за состоянием здоровья всего организма – при появлении каких-либо инфекционных заболеваний устранять их, не допуская хронизации процесса. И любыми способами повышать иммунитет! Ведь организм, обладающий хорошей системой защиты, сможет отразить напор любой инфекции, в частности той, что вызывает уретрит.
Научно-исследовательская клиника «Медхэлп», обучающий фильм на тему «Уретрит у женщин»:
Первый канал, программа «Жить здорово» с Еленой Малышевой, рубрика «Про медицину», тема «Уретрит» (с 31:47):
источник
Бытует мнение, что уретрит является сугубо мужским заболеванием, но как показывает практика, общее количество заболевших среди мужчин и женщин примерно одинаковое. Особенность заключается в том, что у сильного пола эта болезнь выявляется гораздо раньше, что объясняется слабовыраженной симптоматикой у женщин. Это существенно осложняет диагностику, поэтому лечение уретрита достаточно часто начинается несвоевременно. В этой статье мы подробно разберемся с тем, что представляет собой данное заболевание, а также опишем методы его лечения.
Уретрит представляет собой воспаление мочеиспускательного канала, которое может быть вызвано воздействием различных микробов и бактерий, попадающих в уретру. Данный недуг достаточно неприятен, поэтому люди, страдающие от него, испытывают серьезные проблемы с мочеиспусканием, что существенно усложняет им жизнь.
Как мы уже сказали, уретрит не является типично «мужской» болезнью, но ее механизм развития у женщин несколько отличается. В отличие от мужчин, у которых в первую очередь страдает уретра, у женщин все начинается с поражения слизистой оболочки мочевого пузыря. По первым симптомам можно заподозрить другое неприятное заболевание — цистит, поэтому для постановки конкретного диагноза используют современные диагностические мероприятия.
Подобными вопросами занимается уролог, который и назначает подходящую схему лечения.
Также стоит отметить, что уретрит у женщин может быть двух видов: острым и хроническим. Для второго типа уретрита характерно практически полное отсутствие симптомов, но данное состояние может меняться резкими обострениями. Что касается острой формы, то здесь симптоматика достаточно яркая, поэтому проблем в определении диагноза быть не должно.
После того, как был точно определен данный диагноз, лечащий врач назначает определенную схему лечения, которой нужно придерживаться достаточно строго:
- Использование противомикробных препаратов, в зависимости от того, что стало причиной данного недуга.
- Назначаются лекарственные средства, повышающие иммунитет человека.
- Применение антисептических средств для промывания уретры.
- Терапия в виде ванн с добавлением различных антисептиков, отваров лекарственных трав.
- Физиотерапия при уретрите, включающая электрофорез проблемной области.
Сейчас мы рассмотрим основные способы лечения уретрита у женщин, которые можно использовать комплексно.
Лечение хронической формы уретрита является куда более сложным делом, чем купирование острых приступов болезни. Первым делом, необходимо начать прием препаратов, укрепляющих иммунную систему женщины, а также начинать введение в уретру медикаментозных растворов.
Лечение уретрита у женщин осуществляется препаратами с противомикробным, обезболивающим и спазмолитическим действием. Вы можете узнать о препаратах, которые врачи рекомендуют при лечении.
Также немаловажно остановить воспалительный процесс, поэтому врач назначает определенные группы лекарственных средств, позволяющих избежать негативных последствий для организма. Вот перечень лекарственных препаратов, которые наиболее часто назначаются при лечении уретрита у женщин:
- Препараты, относящиеся к группе антибиотиков. В данном случае, могут назначаться лекарственные средства, вроде Азипола (стоит около 158 рублей), Гатиспана и Азитромицина (стоит от 106 до 289 рублей), которые обладают достаточно сильным эффектом.
- Противомикробные вагинальные свечи. Использование данных средств позволяет избавиться от симптоматики уретрита, т. е. зуда и жжения в области уретры. К числу наиболее популярных средств можно отнести Генферон (стоит от 599 до 787 рублей), Метронидазол (стоит от 43 до 178 рублей) и Гексикон (стоит от 58 до 320 рублей).
- Антисептики. Причиной уретрита является размножение болезнетворных бактерий, поэтому антисептические препараты являются неотъемлемой частью терапии. При этом, данные лекарства от уретрита принимаются не только перорально, но и для промывания половых органов. Среди наиболее известных препаратов от уретрита можно отметить Фурадонин (стоит от 5 до 108 рублей), Мирамистин (стоит от 198 до 789 рублей) и Хлоргексидин (стоит от 7 до 189 рублей).
- Иммуномодуляторы. Использование антибиотиков в лечении уретрита может носить и негативный характер. Речь идет о том, что препараты данной группы действуют достаточно агрессивно не только на сам уретрит, но и на весь организм в целом. Чтобы иммунитет женщины не снижался, необходимо принимать специальные поддерживающие препараты. Можно выделить основные иммуномодуляторы, которые пользуются наибольшей популярностью: Тималин (стоит около 482 рублей), Рибомунил (стоит от 360 до 428 рублей) либо экстракт алоэ (стоит от 131 до 148 рублей).
- Витаминные комплексы при уретрите. Для того, чтобы полезные минеральные вещества присутствовали в организме на достаточном уровне, назначаются различные пробиотики и витамины. Лучше использовать поливитаминные комплексы, в состав которых входит цинк, кальций и витамины различных групп. При уретрите лучше использовать Мегадин, Пиковит Форте (стоит около 219 рублей), БИО-МАКС (стоит от 205 до 476 рублей) и другие подобные поливитамины.
Данные препараты для лечения уретрита используются одновременно, что позволяет воздействовать на проблему комплексно. Это существенно повышает результаты лечения. Но помимо традиционного лечения уретрита у женщин, можно воспользоваться и другими способами, позволяющими избавиться от данного недуга.
В лечении женского уретрита хорошо помогают народные рецепты, поэтому можно подобрать что-то, подходящее для себя. Конечно, нужно учитывать индивидуальные особенности организма, ведь на некоторые составляющие рецептов может быть аллергия. В любом случае, лучше посоветоваться с врачом, чтобы народная медицина не шла вразрез с основным лечением.
Можно несколько действенных рецептов:
- Липовые соцветия. Берем пару столовых ложек липовых соцветий, после чего заливаем их 400 мл воды. Кипятим раствор на протяжении десяти минут. Затем нужно процедить настойку, после чего принимать по половине стакана в вечернее время.
- Черная смородина является универсальным средством, помогающим при различных заболеваниях, включая женский уретрит. При этом, подойдут не только ягоды, но и листья растения. Берем пару столовых ложек мелко нарезанных листьев, после чего заливаем их пол литром кипятка. Смесь должна настояться в течение одного часа. После того, как вы процедите настойку, можно принимать отвар три раза в сутки по половине стакана. Аналогичным образом готовится настойка из плодов смородины.
- Мята, крапива, кровь аира. Возьмите листья мяты, крапиву и корень аира в равных количествах, по одной чайной ложке. В данный сбор также нужно добавить по одной столовой ложке следующих трав: шиповника, можжевельника, бузины и хвоща полевого. Смешиваем все ингредиенты, после чего отмеряем две столовые ложки. Именно это количество заливаем пол литром кипятка. Смесь должна настояться на протяжении получаса, после чего ее нужно процедить. Пить нужно два раза в день, а именно утром, когда вы только проснетесь, и вечером.
- Натуральные соки. Хорошо помогают натуральные соки из моркови и смородины. Также противовоспалительное действие оказывает клюквенный сок.
- Укроп, зверобой, ромашка, бессмертник. Хорошо помогает травяной сбор из сушеного укропа, ромашки, зверобоя и бессмертника. Берем каждого составляющего по одной столовой ложке. Отмеряем из смешанных трав одну ложку, после чего заливаем смесь 200 мл кипятка. После процеживания настойки необходимо принимать по половине стакана три раза в день непосредственно перед приемом пищи.
Если вы будете использовать хотя бы один из вышеуказанных рецептов, то это уже будет полезным действием для вашего организма.
В терапии женского уретрита необходимо уделять особое внимание ежедневному рациону. Диета является важной частью любого лечения, поэтому придется отказаться от определенного перечня продуктов. В частности, нужно исключить из рациона кислую, острую и соленую пищу. Помимо этого, можно выделить следующие рекомендации, касающиеся питания:
- Добавьте в свой рацион свежие овощи, ягоды и фрукты. Особенно полезны вишня, черника, помидоры, черешня и прочее.
- Не употребляйте в пищу те продукты, которые являются потенциальными пищевыми аллергенами. К примеру, такими продуктами являются цитрусовые фрукты.
- Исключите из рациона говядину, свинину и прочие сорта красного мяса. Лучше употребляйте индейку, курицу или кролика.
- В рацион можно добавить побольше бобов, фасоли и рыбы.
- Откажитесь от быстрых углеводов и рафинированных продуктов. Сюда относится различная выпечка, кондитерские изделия, белый хлеб.
- Следите за тем, чтобы в вашем рационе отсутствовал маргарин и все те изделия, где он может содержаться.
- Естественно, диета предполагает полный отказ от алкоголя и сигарет. Различные энергетические напитки и кофе также нежелательны.
- Потребляйте достаточное количество обычной воды. В день нужно выпивать не менее двух литров жидкости.
Помимо изменения своего питания, необходимо поменять и свой привычный образ жизни. Больше двигайтесь, занимайтесь гимнастикой в домашних условиях, делайте зарядку по утрам, совершайте ежедневные прогулки на свежем воздухе. Данные рекомендации подходят и для здоровых людей, поэтому игнорировать их не стоит.
Другим методом лечения цистита у женщин является применение физиотерапевтических процедур. В частности, хорошо помогают сидячие ванны, в которые можно добавлять отвары зверобоя, ромашки. Делать данные ванны просто:
Заблаговременно завариваете крепкую настойку из выбранной травы:
- Для этого берете 1 упаковку травяного сбора и запариваете в 2 литрах кипятка.
- Процеживаете настойку и вливаете в набранную ванну с теплой водой.
- Этим же отваром можно делать спринцевание и примочки половых органов.
Также может назначаться электрофорез лобковой области. Стоит отметить, что решение о целесообразности проведении какой-либо процедуры, принимает только лечащий врач, знакомый с конкретной картиной заболевания.
Всем известно, что лучше предупредить уретрит, выполняя определенные действия, чем долгое время лечить его всевозможными способами. В случае с женским уретритом, вполне можно избежать данного недуга, если выполнять следующие действия:
- Необходимо каждый день следить за чистотой половых органов, осуществляя элементарную гигиену интимных мест.
- Следить за тем, чтобы организм не переохлаждался, поэтому нужно избегать посещения саун и бань в холодное время года.
- Стараться избегать стрессовых ситуаций. Понятно, что это очень сложно, но можно пересмотреть свое отношение к таким ситуациям.
- Избегать случайных половых связей. В любом случае, необходимо использовать средства контрацепции.
- Отказаться, либо ограничить потребление табака и алкоголя.
- Необходимо ограничить потребление вредных продуктов, жареной и жирной еды.
- Одним из главных советов является посещение гинеколога на регулярной основе — хотя бы раз в 6 месяцев. Благодаря этому, вы сможете вовремя выявить имеющиеся у вас проблемы, что позволит своевременно начать терапевтические действия.
Уретрит у женщин является очень неприятным заболеванием, которое может изменить привычный жизненный уклад. Если не предпринимать никаких действий, то половая жизнь с любимым человеком может стать невозможной, не говоря уже о влиянии болезни на организм женщины. Именно поэтому, старайтесь относиться к своему организму внимательнее, реагируя на малейшие изменения в своем состоянии.
Также вы можете узнать о других методов лечения уретрита у женщин, посмотрев данный видеоролик.
источник