Лечение застоя желчи в больнице и дома. Повышенная температура при холестазе. Аллергия при застое желчи. Холестаз и осложнения 6 уязвимых органов.
Застой желчи (Холестаз) — процесс, при котором происходит блокирование потока желчи. Производимая клетками печени желчь необходима для переваривания жирной пищи и усвоения жирорастворимых витаминов.
Название этой болезни происходит с латыни. Холестаз переводится как «застойная желчь». В этом и заключается холестаз – остановка потока желчи в организме. Встречается эта болезнь у детей и беременных женщин.
Желчь вырабатывается в печени клетками – гепатоцитами. Выделение желчи этими клетками — непрерывный процесс. Печень производит от 500 до 1000 миллилитров (мл) желчи в сутки, а желчный пузырь рассредоточивает на хранение желчи от 30 до 50 мл., но уже плотной концентрации. Иногда происходит застой желчи. Сбой процессов выработки и хранения желчи происходит из-за:
- Нарушения режима питания
- Ожирения или сахарного диабета
- Отсутствия активного образ жизни
- Злоупотребление алкоголем и курением
- Хронического холецистита
- Злоупотребления черным кофе
Желчь начинает накапливаться в желчном пузыре и как результат — возникновение застоя желчи. Определяют застой симптомы. Выражаться могут в нарушении функционирования пищеварительной системы:
При нарушении желчевыводящей системы происходит:
Возникшие боли в правом подреберье с усилением в спине, а так же бессонница — явные симптомы.
Слабая печень — главная причина проблем со здоровьем. У эмоционально чувствительных людей слабая печень, хотя сбалансировано питаются и принимают лекарство регулярно.
Перегруженность печени и застой — общие проблемы. Очищение печени, выполнение ежедневных утренних упражнений помогает избежать лечения острого гепатита, острого конъюнктивита, острого тонзиллита.
Печень упорно трудится, чтобы фильтровать нашу кровь с 1 до 3 часов утра во время нашего сна. Рано утром упражнения помогают переместиться крови из печени в циркуляционную систему.
После того, как желчный пузырь удаляется, теряется место для хранения желчи. Это заставляет организм накапливать желчь в печени. В результате уменьшается поток желчи, так как печень не впрыскивает желчь в кишечник, как это делал желчный пузырь. Уменьшенный поток желчи вызывает:
- расстройство желудка
- запор или понос
Когда желчи становится слишком много в печени, тогда слабеют функции печени. Перегруженность печени и вялость кишечника вызвают:
- нарушение сна
- бессонница
- неприятный запах изо рта
Уменьшенный поток желчи ослабевает селезенку и поджелудочную железу, а это прямой путь к диабету. Ведь селезенка связана с желчным пузырем нервами. Когда желчный пузырь удаляется, работа селезенки ослабевает.
Застои желчи возникает в протоках:
- В печёночных протоках
- В общем желчном протоке
- В протоке поджелудочной железы
Когда происходит застой желчи в желчном пузыре, симптомы не заставят себя ждать. Интенсивная боль в правой стороне ниже грудины сопровождается отголосками в спине. Острая колющая и мучительная, в течении нескольких часов, боль возникает после жирной пищи, принятой натощак. Боль сопровождается:
- тошнотой
- расстройством желудка
- изжогой
- вздутием живота
Желчный пузырь грушевидный с полой структурой расположен под печенью (ниже правой доли) с правой стороны живота. Функция желчного пузыря заключается в хранении и подготовки желчи в желто-коричневый пищеварительный фермент, вырабатываемый печенью. Когда желчный пузырь полон желчи, размер увеличивается с 8 до 10 сантиметров в длину, и до 4 сантиметров в ширину. Это помогает желчному выполнять роль резервуара для желчи, используемой для пищеварения.
Когда пища попадает в тонкую кишку, гормон под названием холецистокинин высвобождается и сигнализирует желчному пузырю. В результате желчь попадает в тонкую кишку через общий желчный проток.
Разлагая жиры, желчь помогает пищеварению. Кроме этого помогает оттоку отходов из печени в двенадцатиперстную кишку и некоторую часть в тонкую кишку. Пища с допустимым уровнем холестерина и жиров лучше подойдет, для здорового желчного пузыря.
Желчь — среда организма помогающая пищеварению. Правильно, когда желчь попадает в желчный пузырь, а не в желудок. Только в желчном пузыре сберегается и приобретает необходимую консистенцию. Затем участвует в переваривании пищи для организма.
Из-за сбоя в работе организма желчь попадает непосредственно в желудок. Тогда слизистая поверхность желудка получает тяжелый ожог. А если желчь вступит во взаимодействие с соляной кислотой, тогда поражение оболочки желудка не избежать.
Проникновение желчи в желудок иногда происходит у здоровых людей. Такое случается, если:
- Человек ведет неправильный режим питания
- Человек резко наклонился или занялся физическими нагрузками после поглощения пищи
- Сон на левом боку с чересчур наполненным желудком
- Одновременное употребление продуктов питания и питья
Когда нарушается работа сокращения мышц желчных протоков в них скапливается желчь, образуются камешки. Такое состояние носит название – дискенезия. Выделяют первичную и вторичную дискенезию.
- первичная встречается при нарушении нервно-мышечной регуляции желчных протоков.
- вторичная при заболеваниях двенадцатиперстной кишки, желчнокаменной болезнью, хроническим холецеститом.
Застой в кишечнике чреват последствиями — запорами, поносом, повышенным метеоризмом. Дискенезия кишечника – появляется при наличии следующих заболеваний:
- острого или хронического стресса
- генетической предрасположенности
- после острых кишечных инфекций
- у женщин при гинекологических заболеваниях
- эндокринные расстройства
Нарушение выведения желчи сильно влияет на работу кишечника. Если кишечник не опустошается до конца, это сказывается на состоянии кожи.
Желтуха меняет цвет кожи. Кожа становится мутной и появляются жирные желтые отложения в коже. Из-за застоя желчи часто возникает на коже зуд.
В наше время чуть ли не у каждого второго человека, в том числе и у детей, периодически или хронически появляются запоры. Возникают во-первых, из-за неправильного питания, во-вторых, употребления алкоголя, в-третьих, нервными срывами и болезнями органов пищеварения. При этом нарушается работа печени, мышцы желчных протоков перестают нормально функционировать. Секрет застаивается, и пища попадает в кишечник не переваренная, что усложняет дефекацию. Опасный признак застоя желчи – запор.
- запор
- тошнота
- боль в висках
- болевые ощущения под правым ребром
- нехороший запах, горечь во рту
- желтушный цвет лица (иногда)
Панкреатит – болезнь поджелудочной железы из-за застоя желчи.
Для панкреатита характерны 4 формы:
- отечная
- острая геморрагическая
- гнойная
- панкреонекроз с частичным или полным отмиранием тканей
Любая из форм болезни вызывают сильные болевые ощущения.
Опасность застоя — в развитии различных заболеваний. Например, при застое желчи возникает аллергия. Это происходит из-за резкого снижения иммунитета, который напрямую зависит от состояния желудочно-кишечного тракта. Простыми словами – желчь впитывается в организм и отравляет его.
- зуд кожных покровов
- вялость
- сыпь на теле
- отсутствие аппетита
- повышенная нервозность
Иногда при застое желчи повышается температура. Это свидетельствует о наличии инфекции – гангренозного холецистита. А также о сепсисе, который появляется в результате проведения эндоскопической диагностики.
Мнения из интернета о температуре при застое желчи
Чтобы подтвердить предположение о застой желчи, нужны печеночные пробы. А так же проводится абдоминальное ультразвуковое исследование, которое помогает выявить наличие отложений в желчных протоках или камней в желчном пузыре.
Для подтверждения точного диагноза потребуются результаты анализов:
Лечение холестаза ведется одновременно по нескольким направлениям:
- борьба с застоем желчи
- поддержка и оздоровление печени
- облегчение зуда
Для снятия зуда применяют специальные кремы и мази, антигистаминные препараты или кортикостероиды. Параллельно такому лечению, прописывают желчегонные препараты и лекарства, отвечающие за уменьшение концентрации желчных кислот.
Целесообразно соблюдать диетические рекомендации, предусматривающие потребление необходимых полиненасыщенных жирных кислот и жирорастворимых витаминов (A, D, E и K).
Народные методы лечения приемлемы в использовании, но это не основные способы для лечения застоя желчи. Топ 8 народных методов облегчают состояние больного:
- выполнение упражнений для пресса и специальный метод массажа
- употребление отвара на основе мяты, шиповника, кукурузных рылец
- использование сборов противовоспалительных, желчегонных трав: мята перечная, кора крушины, вахта, зверобой, полынь, бессмертник
- пить отвар из алоэ, календулы, женьшеня, тысячелистника, мяты, кориандра
- тюбаж
- нагретое нерафинированное растительное масло
- употребление кусочка свиного сала
- поможет вывести лишнее количество желчи свекольный сок
Лечат застой желчи в домашних условиях одним из способов:
- желчегонными травами
- подсолнечным маслом
- соленым салом с чесноком
- сок свеклы
- семя тыквы
- кукурузные рыльца
Травы: бессмертник, зверобой, корни одуванчика, кукурузные рыльца, плоды шиповника продаются в аптеке. Готовить и принимать по указанной рецептуре.
Подсолнечное масло принимают теплым 0,5 стакана, затем ложатся на грелку и прогревают правый бок. В течение суток пьют отвар шиповника.
Сало с чесноком кушают без хлеба, потом отогревают на грелке правый бок, пьют отвар шиповника в течение дня.
Свеклу отваривают до полуготовности и отжимают сок. Пьют большими глотками за 30 минут до еды.
Семечки тыквы лузгают и употребляют в сыром виде.
При застое желчи массаж — спасительное средство доступное каждому. Но перед тем как начать лечение массажем, необходимы хотя бы минимальные знания о человеческой анатомии. Надавливая и массируя определенные участки тела — избавляемся от боли, улучшается отток секрета и получаем ежедневную дефекацию. Действенные и применяемые сегодня техники массажа А.Т. Огулова и старославянская.
- обострение болезней печени и ЖП
- перитонит
- панкреатит
- гнойные воспаления
Массаж сразу же приносит облегчение, если становиться хуже или нет улучшений — прекратить.
Застой желчи даже если нет желчного пузыря, никуда не девается. Проблема только усугубляется. Камни из-за которых происходит застой, возникают как в ЖП так и в желчных протоках. Печени после удаления ЖП работается трудно — выполняет функции, которые не выполняла раньше. Поэтому печень требует восстановления и бережного отношения. Правильное питание при этом занимает главное место. Диета No 5 остаётся спутником на всю жизнь после удаления желчного пузыря.
- сильная боль
- повышенная температура
- осложнения после удаления желчного
- наличие камней
- воспаление ЖП
Для профилактики застоя желчи выполняйте упражнения регулярно. Малоподвижный образ жизни — возможная причина болезни.
Рекомендуются следующие упражнения:
- утренняя гимнастика
- пробежка на свежем воздухе
- упражнения с большим надувным мячом-фитболом
- дыхательные, диафрагмальные
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Дискинезии желчного пузыря и желчевыводящих путей — это патологическое состояние, проявляющееся нарушением тонуса и моторно-эвакуаторной функции желчного пузыря и желчных протоков, обусловленное воспалительно-дистрофическими заболеваниями гепатобилиарной и дуоденопанкреатической зон, дисфункцией вегетативной нервной системы, аномалиями развития желчного пузыря.
Комплекс терапевтических мероприятий, в том числе с использованием воздействия лечебных физических факторов, у пациентов с данной патологией включает методы, способствующие либо стимуляции тонуса желчного пузыря и желчевыводящих путей (при гипотонически-гипокинетической форме), либо релаксации их гипертонуса (при гипертонически-гиперкинетической форме).
При пониженной моторно-эвакуаторной функции желчного пузыря и желчных протоков показаны следующие методы физиотерапии:
- электрофорез лекарственных средств, стимулирующих гладкую мускулатуру желчевыводящих путей (пилокарпин, карбохолин);
- диадинамотерапию области желчного пузыря током «ритм синкопа»;
- амплипульстерапию (СМТ-терапия) этой же области;
- интерференцтерапию по поперечной методике (эпигастральная область — спина);
- высокоинтенсивную импульсную магнитотерапию области желчного пузыря.
При повышенной моторно-эвакуаторной функции желчного пузыря и желчных протоков показаны релаксирующие методы физиотерапии:
- электрофорез папаверина, платифиллина;
- ДМВ-терапия области правого подреберья;
- парафиновые аппликации на область живота;
- хвойные ванны.
При гипертонусе желчного пузыря и желчевыводящих путей показана и весьма эффективна лазерная (магнитолазерная) терапия области правого подреберья при помощи инфракрасных излучателей по описанной ниже методике.
Показано также информационно-волновое воздействие при помощи аппарата «Хроно-ДМВ» по следующей методике. Излучатель располагают контактно, стабильно на область проекции желчного пузыря в правом подреберье. Частота генерации излучения 10 Гц, время воздействия 20 мин, на курс лечения 10 — 15 ежедневных процедур 1 раз в сутки в утренние часы.
Врачу общей практики (семейному врачу) довольно часто приходится лечить подопечных пациентов с данной патологией в амбулаторно-поликлинических и домашних условиях. При этом наиболее практичны и в то же время достаточно эффективны при гипотонически-гипокинетической форме дискинезии следующие процедуры, которые использует физиотерапия.
- Электрофорез при помощи аппарата «Элфор-И» («Эл фор™») 0,1 — 0,5 % раствора пилокарпина гидрохлорида с положительного электрода в области правого подреберья. Отрицательный электрод помещают на спине в области нижне-грудного отдела позвоночника (ThVl, — ThlX). Размер электродов 15×20 см. Сила тока 5 мА, длительность воздействия 10 — 15 мин, раз в день в утренние часы (до 12 ч дня, но спустя 2 ч после завтрака). Курс лечения 10 процедур ежедневно.
- Электронейростимулирующая терапия при помощи аппарата «ДиаДЭНС-Т». Методика контактная, стабильная, воз действие на обнаженную поверхность кожи одним полем на область правого подреберья. Режим — постоянный при частоте электрических импульсов 77 Гц. Напряжение электрического тока строго индивидуальное (по субъективным ощущениям в виде слабого «покалывания» под электродом). Время воздействия 10 мин, 1 раз в сутки (утром натощак). Курс лечения 10 процедур ежедневно.
При гипертонически-гиперкинетической форме дискинезии рекомендуется проведение следующих физиотерапевтических воздействий.
- Электрофорез при помощи аппарата «Элфор-И» («Эл-фор™») 0,5 % раствора папаверина гидрохлорида или 1 — 2 % раствора но-шпы с положительного электрода (+) в области правого подреберья. Методика процедуры аналогична таковой при гипотонически-гипокинетической форме дискинезии желчевыводящих путей.
- Магнитотерапия при помощи аппарата «Полюс-2Д». Методика воздействия контактная, стабильная, воздействие одним полем на область правого подреберья. Длительность процедуры 20 мин, 1 раз в сутки (утром натощак), на курс лечения 10 ежедневных процедур.
- Лазерная (магнитолазерная) терапия. Используют воздействие инфракрасных излучателей (длина волны 0,8 — 0,9 мкм) по контактной и стабильной методике на обнаженные кожные покровы тела пациента.
Поля воздействия: I — наружный край правой пря мой мышцы живота на 3 см ниже края правой реберной дуги; II — 1/3 расстояния от середины правой реберной дуги до пупка; III — середина правого подреберья.
ППМ 10 — 50 мВт/см 2 . Индукция магнитной насадки 20 — 40 мТл. Оптимальная частота модуляции излучения 10 Гц, однако, эффективно применение ИЛИ и в непрерывном режиме генерации излучения. Время воздействия на одно поле 5 мин, 1 раз в сутки (утром натощак). Курс лечения 10 процедур ежедневно.
Вне зависимости от формы дискинезии желчного пузыря и желчевыводящих путей для нормализации психоэмоционального статуса пациента целесообразно проведение информационно-волнового воздействия при помощи аппарата «Азор-ИК» по успешно апробированной нами методике:
- утром после пробуждения — воздействие двумя полями на лобные доли (частота модуляции ЭМИ 21 Гц, по 15 мин на поле);
- перед ночным сном — воздействие двумя полями на лобные доли (частота модуляции ЭМИ 2 Гц, по 20 мин на поле).
Длительность курса лечения 10 процедур ежедневно.
Возможно последовательное проведение процедур при дискинезии желчного пузыря и желчевыводящих путей в один день в амбулаторно-поликлинических и домашних условиях:
- электрофорез лекарственных средств в эпигастральной области + информационно-волновое воздействие на лобные доли головного мозга 2 раза в день (утром — 21 Гц, вечером — 2 Гц) при помощи аппарата «Азор-ИК»;
- электронейростимулирующая терапия при помощи аппарата «ДиаДЭНС-Т» + информационно-волновое воздействие на лобные доли головного мозга 2 раза в день (утром — 21 Гц, вечером — 2 Гц) при помощи аппарата «Азор-ИК»;
- лазерная (магнитолазерная) терапия + информационно-волновое воздействие на лобные доли головного мозга 2 раза в день (утром — 21 Гц, вечером — 2 Гц) при помощи аппарата «Азор-ИК»;
- магнитотерапия (ПеМП) воротниковой области + информационно-волновое воздействие на лобные доли 2 раза в день (утром — 21 Гц, вечером — 2 Гц) при помощи аппарата «Азор-ИК».

источник
Приветствуем на канале НетГастриту.
Ставим лайки и подписываемся на канал. Новые материалы публикуются ежедневно!
Если хотите поддержать проект, в конце страницы Вы найдете необходимую форму. Спасибо за внимание.
Застой желчи (холестаз) – состояние, при котором желчь вовсе перестает вырабатываться или теряет способность передвигаться по желчным путям. Она проникает в ткани печени и вызывает серьезные изменения — вплоть до разрушения клеток.
Она вырабатывается в печени, затем по протокам поступает в желчный пузырь, где накапливается . С началом процесса переваривания пищи желчь поступает в кишечник, нейтрализует остатки соляной кислоты, расщепляет жиры и помогает организму усваивать жирорастворимые вещества.
Для точной постановки диагноза требуется дополнительное обследование:
- УЗИ печени и желчных протоков. Оно помогает оценить масштаб поражения, определить степень вязкости и наличие камней. Наличие желчного осадка указывает на то, что желчь густая и вязкая, с трудом продвигается по желчным протокам, поэтому может застаиваться. Скопление желчи в протоках вызывает увеличение печени в объеме.
- Общие анализы крови и мочи позволяют оценить состояние организма.
- Биохимия крови дает полное представление о работе печени и желчного пузыря.
- Анализ желчи позволяет определить ее состав.
- Копрограмма помогает оценить работу кишечника, а также качество процесса пищеварения.
Чем раньше удастся выявить застой желчи, тем легче устранить это состояние. На поздних этапах может потребоваться хирургическое удаление желчного пузыря. Но если не устранить первопричину, после удаления желчь начнет застаиваться в протоках, что приведет к очередным проблемам.
Полностью вылечить это заболевание можно на ранних стадиях. Дальнейшая профилактика поможет (питание, вспомогательная терапия, двигательная активность) предотвратить нарушения в работе печени и желчного пузыря.
Ни одно лекарство не поможет, если пациент не пересмотрит свой рацион.
Чтобы не застаивалась желчь, необходимо употреблять желчегонные продукты:
- Нежирные мясо и рыба, куриные яйца.
- Кисломолочные продукты.
- Свежие овощи и зелень.
- Травяные чаи.
- Каши, продукты из зерновых.
Не стоит отказываться от мяса и переходить на растительный рацион. Мясо – один из тех продуктов, для переваривания которого необходимо большое количество желчи. Если убрать его из рациона, это приведет к сгущению и ухудшению оттока желчи.
Исключить стоит те продукты, которые повышают нагрузку на печень и вызывают спазм желчных протоков:
- Алкоголь, кофе.
- Жареную пищу.
- Копчености, маринованные овощи, консервы.
- Выпечку и сладости.
- Жирные бульоны, сало.
Убрать застойные явления поможет частое дробное питание: желчь будет выделяться при каждом поступлении пищи в желудок, и не будет накапливаться.
Для устранения плохого оттока желчи и связанных с этим проблем используют разные препараты. Врач назначает:
- Спазмолитики , которые устраняют спазм желчных протоков (Одестон, Но-Шпа, Баралгин).
- Легкие успокоительные, чтобы нейтрализовать последствия стресса.
- Желчегонные – чтобы улучшить отток желчи. Назначаются осторожно, противопоказаны при наличии камней. К этой группе препаратов относятся Аллохол, Холосас, Холензим, Хофитол и пр.
Массаж для пациента со склонностью к застою желчи поможет улучшить ее отток. С этой же целью используют физиотерапевтической лечение. Но эти манипуляции проводят в стадии ремиссии.
Эти методы лучше использовать как вспомогательные, и только после обследования. Самостоятельное применение желчегонных препаратов при наличии камней может привести к полной закупорке желчных протоков. Это влечет за собой серьезное ухудшение здоровья и даже летальный исход.
Устранить затрудненное отхождение сгущенной желчи при отсутствии камней помогут травяные сборы. Особенно эффективны кукурузные рыльца, одуванчик, шиповник, мята, барбарис, укроп. Пить их нужно за полчаса до еды.
Натощак можно употреблять льняное масло – оно улучшит отток желчи, нормализует работу печени, устранит спазм.
Через час после еды употребляют свежевыжатые соки. Особенно эффективна смесь свекольного, яблочного и морковного в равных пропорциях. Чтобы ощутить лечебный эффект, принимать их нужно не менее месяца.
Проект НетГастриту создавался с целью предоставления людям точной и актуальной информации медицинской тематики. Статьи пишутся профессионалами и, к сожалению, затраты на развитие тормозят развитие проекта. Если Вы хотите нас поддержать воспользуйтесь формой ниже.
Сделаем мир лучше вместе. Спасибо за внимание.
источник
Основными клиническими синдромами при заболеваниях желчевыводящих путей являются болевой синдром, диспепсический и вегетативной дисфункции. Задачей физиотерапии является восстановление нормального тока желчи и секрета поджелудочной железы по протокам.
Физические методы лечения больных с заболеваниями желчевыводящих путей направлены на уменьшение воспалительных явлений в желчном пузыре и желчных путях (противовоспалительные и репаративно — регенеративные методы); купирование болевого синдрома (анальгетические методы); улучшение процессов желчеотделения, нормализацию моторной функции желчного пузыря, физико — химических свойств желчи (холекинетические и спазмолитические методы), коррекцию вегетативной регуляции моторики желчевыводящих путей и нарушений психоэмоциональной сферы (вегетокорригирующие и седативные методы).
Группы физических методов лечения заболеваний желчевыводящих путей:
1 противовоспалительные: УВЧ-терапия, криотерапия;
2 репаративно — регенеративные: инфрокрасная лазеротерапия, ультрозвуковая терапия, пелоидотерапия, вакуумный массаж, ДМВ-терапия, низкочастотная магнитотерапия, родоновые, углекислые, «сухие» углекислые ванны;
1 анальгетические: низкочастотная электротерапия (амплипульстерапия, диадинамотерапия), гальванизация и лекарственный электрофорез
2 холекинетические: питьевое лечение хлоридо-сульфатной натрий-магниевой минеральной водой, электростимуляция желчного пузыря и желчевыводящих путей;
3 спазмолитические: гальванизация и электрофорез спазмолитиков, парафиноозокериттерапия, инфракрасное облучение,высокочастотная магнитотерапия;
4 иммуностимулирующие: высокочастотная магнитотерапия тимуса, гемомагнитотерапия, эндоназальный электрофорез иммуномодуляторов, пелоидотерапия на область тимуса;
5 вегетокорригирующие и седативные: трансцеребральная импульсная электротерапия (транскраниальная электроаналгезия, электросонтерапия, транскраниальная электромиостимуляция, трансцеребральная интерференцтерапия, транцеребральная амплипульстерапия), акупунктура, гальванизация головного мозга и воротниковой области, йодобромные, азотные и хвойные ванны [37, с. 187-193].
Противовоспалительные методы. Криотерапия. Проводят криомассаж области живота по часовой стрелке при температуре криопакета -21-230C 3-5 мин с последующей паузой 1-2 мин, затем криовоздействие в виде аппликаций или массажа на область проэкции печени и желчного пузыря в течении 3-4 мин. Возможно применение аппаратной криотерапии на область проекции печени и эпигастрий, лабильно, при температуре охлаждающего агента около -300С продолжительностью 3-10 мин. Курс — 7-8 ежедневных процедур.
Холикинетические методы. Питьевое лечение хлоридно-сульфатной натрий-магниевой минеральной водой. Для улучшений отхождения желчи проводят питьевое лечение преимущественно сульфатно-натриевыми, сульфато-магниевыми, гидрокарбонатными и кальциевыми водами (Смирновская, Славянская, Джермук, Ессентуки №17). При дискенезии желчного пузыря с гипотонией показаны воды с высокой степенью минерализации, сульфидные или хлористо-водородные( например, Ессентуки №17) в охлажденном виде. При дискинетических нарушениях по гиперкинетическому типу — воды малой минерализации (Ессентуки №4, Пятигорская) в горячем виде — температура должна быть 42-45 0 С, 5-6 раз в сутки после еды. Воду принимают из расчета 3,3 мл/кг на разовый прием, курс до 4-6 недель.
Электростимуляция желчного пузыря и желчевыводящих путей. Проводят у пациентов с хроническим бескаменным холециститом, признаками гипотонически-гипокинетической дискинезии. Электроды располагают поперечно над областью проекции желчного пузыря и паравертебрально справа на уровне Th X-XI . Параметры синусоидальных модулированных токов (СМТ): переменный режим, II род работы, глубина модуляции 50-100%, частота модуляции 10Гц, длительноть посылки паузы -4-6с, сила тока- до легкой вибрации, 10-15мин, 10-15 процедур, проводимых черездень. Электростимуляция противопоказана при калькулезном холецистите и гипертонических дискинезиях.
Противопоказания: Больные с хроническим калькулезным холециститом, при тяжелой форме холецистита с частыми обострениями и наличием активной инфекции и осложнений (флегмонозный, гнойный холицистит, водянка, эмпиема желчного пузыря, активный перихолецистит, желтуха), при резком обострении холангита, стенозе большого сосочка двенадцатиперстной кишки, сопутствующах заболеваниях печени(острая дистрофия, выраженный цирроз, асцит) [37, с. 187-193].
Санаторно-курортное лечение. Проводят только в фазе ремиссии или после холецистэктомии не ранее чем через 3-4мес. Больных направляют на бальнеолечебные, климатобальнеолечебные и грязелечебные курорты, в особенности на те, которые содержат сульфатный анион. Показания к направлению больных на санаторно-курортное лечение: желчнокаменная болезнь (холелитиаз) без приступов печеночной колики, вне фазы обострения, за исключением форм осложненных инфекций, а так же требующих хирургического вмешательства (закупорка желчных путей, множественные или крупные единичные конкременты); хронический холецистит, холангит различной этиологии без склонности к частым обострениям. Противопоказания: Циррозы печени, хронический агрессивный (активный) гепатит, все формы желтухи и остаточные явления после перенесенного вирусного гепатита с признаками активности процесса, патологическими отклонениями функциональных проб печени, постгепатитной гипербилирубинемией; выраженной гепатомегалией (нижний край печени выступает на 3 см и более из под реберной дуги по правой срединно-ключичной линии); воспаление желчного пузыря и желчных путей.
Для профилактики рецидивов заболеваний желчевыводящих путей необходимо соблюдение диеты и режима питания, лечение как первичных, так и вторичных дискенезий желчевыводящих путей, обусловленных, как правило, другими заболеваниями органов пищеварения и паразитарными инванзиями. Рекомендуют использовать физиотерапевтические методы, направленные на восстановление вегетативной регуляции деятельности желудочно-кишечного тракта, уменьшение психоэмоциональных влияний на пищеварительный тракт, в том числе на желчевыводящие пути (ветокорригирующие и седативные методы), восстановление оттока желчи (холекинетические и спазмолитические методы) [36, с. 419-422].
источник
Проблемы с работой желчного пузыря и печени возникают достаточно часто. Существует множество причин, в связи с которыми происходит нарушение оттока желчи из желчевыводящих путей.
Данная проблема требует качественного и полноценного лечения. На сегодняшний день разработано множество медицинских средств и методик, позволяющих оптимизировать функциональность ЖВП. К одной из таких методик относятся и специально разработанные упражнения для желчного пузыря при застое желчи, которые выполняют роль улучшения физических качеств органов. Сегодня множество факторов способно вызвать застой желчи в органах желчевыведения: стрессы, низкая двигательная активность, вредные привычки, неправильное питание.
У взрослых чаще всего перегибы происходят, при желчнокаменной болезни, при холецистите и других болезнях ЖП.
Гимнастика для желчного пузыря позволяет устранить симптоматику данных заболеваний и выполняет ряд важных функций:
- устранение болевого синдрома и тяжести, возникающих после перегиба;
- снижение мышечного тонуса в ЖП и организме в целом;
- увеличение проводимого кровоснабжения в клетки и ткани брюшной полости;
- массаж печени и ЖВП;
- усиление обменных функций;
- улучшение состояния всех органов ЖКТ;
- выведение излишков фермента из печени и протоков.
Многие люди задаются вопросом, можно ли исправить перегиб желчного пузыря при помощи лечебной физкультуры? Ответ на этот вопрос зависит от стадии заболевания и степени перегиба, которая во многом определяет ход лечения.
Несомненно, лёгкая, специально подобранная лечебная физкультура пойдет на пользу и может способствовать оптимизации работы органов желчевыведения, помогает предотвратить камни в желчном пузыре. Однако производить эти манипуляции следует под строгим контролем врача и регулярно.
Упражнения для желчного пузыря способствуют разгрузке органа и помогают желчи проходить в кишечник. Регулярное выведение желчи из желчного пузыря является важной частью работы органов ЖВП.
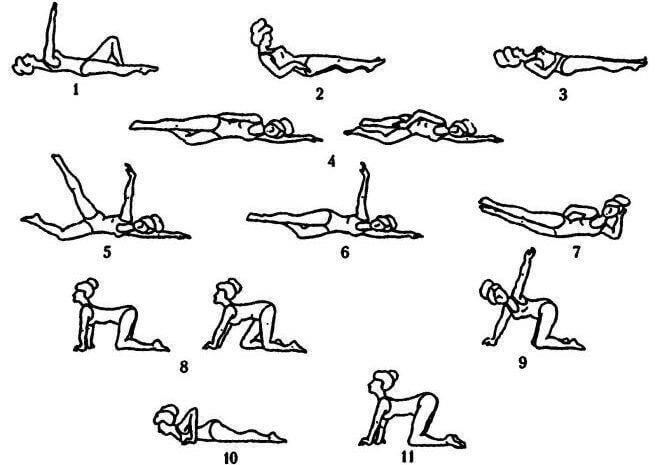
Сегодня снято большое количество видео и фильмов с разработанными комплексами для улучшения работы различных органов и тканей. Важно понимать, что эти комплексы подходят не всем пациентам, поскольку каждый организм уникален и может существовать ряд противопоказаний для проведения той или иной тренировки.
Гимнастика при перегибе желчного пузыря должна составлять комплекс:
- массаж печени и ЖП,
- физические нагрузки,
- комплексы ЛФК,
- благоприятные для печени и помогающие при камнях в ЖВП.
Для создания нормальных условий функционирования ЖВП и лучшего оттока ферментов, врачи рекомендуют совершать такие лечебные упражнения, как ходьба пешим шагом на короткие дистанции, медленные танцы, плавание, лыжные прогулки в зимнее время и недолгие катания на коньках.
Эта зарядка поможет увеличить кровоток во все органы и ткани, в том числе и в желчевыводящие пути.
Кроме того, полезными свойствами для выведения желчи обладают такие простые упражнения, как «велосипед» (вращение ногами в лежачем положении круговыми движениями), «ножницы» (перекрёстные движения выпрямленными нижними конечностями), а также поднятия и опускания рук и ног.
Можно выполнять поднятие коленей под прямым углом – это можно сделать в любой позе.
Важно параллельно следить за своим дыханием.
Данные упражнения не несут никаких последствий для человека, они могут выполняться в любом состоянии и не имеют прямых противопоказаний.
Тренировки можно выполнять в удобном положении для пациента. Важно не перенапрягаться и не делать резких движений, что может спровоцировать усиление болей и образованию осложнений.
При камнях и ДЖВП, комплексы ЛФК должны включать в себя не только полезные упражнения от застоя желчи, но и не противопоказанные при этих болезнях.
Выполнение упражнений в стоячем положении возможно только при стабильной координации движений пациента. Важно иметь постоянную точку опоры вблизи от места выполнения заданий.
Упражнения, выполняемые пациентом стоя оптимальны не только для оттока желчи, но и очень полезны при загибе желчного пузыря, поскольку в данном положении желчный пузырь наиболее склонен принимать физиологическое положение – это позволяет быстрее убрать загиб желчного пузыря и восстановить кровоток в органе.
Данные задания показаны и при признаках застоя желчи.
1. Повороты туловища влево-вправо с плавным увеличением глубины поворота до максимального уровня пациента. Важно следить за осанкой и правильно дышать во время задания. Повторите упражнение 7-10 раз.
2. Ходьба с завышением коленного сустава при шаге – делать в течение 1-2 минут.
3. Осуществите «перекатывания» с пятки на носочек, руки в это время держите на поясе, а при смене положения делайте попеременно выдох и вдох. В течение 30 секунд.
4. Вращения корпусом тела сначала в одну сторону, потом наоборот – 5-10 раз на каждую половину тела.
5. Медленные наклоны туловища вперёд – назад в течение 30 секунд.
6. Встаньте ровно, ноги немного расставлены в стороны. Вытяните руки в разные стороны, при этом в одну руку поместите небольшой предмет или шарик. Вдохните и сведите ладони вместе, при этом шарик переложите из одной руки в другую, на выдохе – снова разведите. Сделать 10-15 раз.
7. Сделайте медленные неглубокие приседания 10-15 раз.
8. Ноги расставлены в стороны, на вдохе вытянутые верхние конечности поднимаем наверх, на выдохе – опускаем вниз. Сделать 10-15 раз.
Выполнять физические упражнения советуется регулярно, желательно в утреннее время, для того, чтобы организм зарядился энергией и тонусом. Перед тем, как делать задания, проконсультируйтесь с врачом о возможности их проведения.
Для удаления застоя желчи полезна и физкультура, выполняемая в лежачем состоянии, когда тело находится в максимально расслабленном состоянии. Это помогает повышению и улучшению кровенаполнения тканей, снижению тонуса в них.
1. Лёжа на спине, верхние конечности параллельно туловищу, согните нижние конечности, плотно прижмите к груди и останьтесь в такой позе на некоторое время, дальше медленно расслабьте и опустите конечности.
2. Исходное положение такое же – прислоняйте нижние конечности к животу –сначала одну, потом другую, а руки и тело старайтесь не шевелить.
3. Положение – ложитесь на спину, коленки согнуты, пятки плотно прижаты к полу. Скользящими движениями по полу расправьте ноги на поверхность, потом снова поднимите их. Выполните 10-15 раз.
4. Лягте на спину, колени прижмите в груди. Выпрямите ноги, не приподнимая корпус тела, вверх, чтобы прямые ноги были перпендикулярно полу 10-15 раз.
5. Для следующего задания необходимо расположиться на боку, ноги прямо. Плавно поднимите конечность вверх до максимального уровня, затем опустите. Сделайте 5-10 раз, затем лягте на другой бок и повторите.
6. Лёжа на животе, руки над головой прямые, выполните поднятие прямых конечностей, исходя из своих возможностей. 5-10 раз.
7. На животе осуществить движение, подобное плаванию брасом в течение 15-20 секунд.
Для осуществления заданий, пациент занимает позу лёжа на твердой, но не жесткой поверхности (для этого лучше использовать специальный коврик или постелить на пол плотное покрывало).
Упражнения при дискинезии желчевыводящих путей показаны как в период ремиссии, так и в период начальных проявлений болезни, когда нет резких проявлений боли и выраженного нарушения работы органов.
Гимнастика при дискинезии желчевыводящих путей помогает устранить билиарные сладжи в ЖП, способствует уменьшению приступов при болезни.
Дыхательная гимнастика является основой правильного и наиболее действенного способа тренировки, позволяет усилить кровоток в клетках и тканях. Для этого человеку рекомендуется:
1. Занять комфортное положение, расслабиться, вытянуть руки вперед и вверх, сделать глубокий плавный вдох, потом потихоньку занять исходное положение, совершая выдох – рекомендуется 5-7 повторений. В случае головокружения или потемнения в глазах, необходимо прекратить задание.
2. Надуть живот, задержать вдох, затем медленно расслабиться и выдохнуть.
3. В положении лёжа на спине развести руки в разные стороны, затем поднять руки перпендикулярно телу и проделать глубокий вдох, а при опускании медленно выдохнуть.
4. Положение — стоя, руки на поясе. Осуществить движение корпусом в разные стороны, дыхание произвольное.
5. Положение то же, руки на поясе. Поднять плечи и голову вверх – вдох, опустить плечи и голову, затем выдохните.
Массаж желчного пузыря имеет одно из ключевых моментов в ЛФК при болезнях ЖВП. Он помогает усилить моторику органов, улучшить кровоснабжение их клеток.
Для проведения массажа существует ряд противопоказаний, которые ограничивают круг лиц, которым показано это лечебное воздействие:
- Период острых проявлений болезней органов брюшной полоти.
- Гнойные и воспалительные патологии органов ЖКТ и брюшины.
- При желчнокаменной болезни (ЖКБ) сначала удаляют камни из желчного пузыря, а потом после наступления ремиссии, возможно проведение массажа брюшной стенки.
Массаж печени осуществляется с помощью метода прощупывания органа, путем проникновения пальцев под ребра пациента. Чтобы добиться большего желчегонного эффекта, массировать сначала необходимо нежно, не доставляя пациенту болевых ощущений и дискомфорта, а затем постепенно увеличивая нагрузку на живот.
Положительный эффект для улучшения оттока желчи дает и самомассаж органов желче-выведения.
Для этого пациенту следует лечь на спину и проводить массирующие движения органов брюшной полости, начиная от края правой реберной дуги и по часовой стрелке. Движения должны быть скользящими, плавными, не приносящими болевых ощущений.
Техника самомассажа должна исключать все резкие движения рукой. Делать массаж самостоятельно следует третьим и четвертым пальцами кисти, при этом лучшим эффектом при самомассаже обладает метод поглаживания.
Самомассаж должен способствовать снижению болевых симптомов при болезнях ЖП.
В случае, если возникли какие-либо неприятные ощущения или побочные эффекты, следует сразу прекратить самомассаж и обратиться за консультацией специалиста. опубликовано econet.ru .
Видео 5 упражнений от панкреатита, холецистита, дискинезии желчного пузыря.
Если у вас возникли вопросы, задайте их здесь
P.S. И помните, всего лишь изменяя свое потребление — мы вместе изменяем мир! © econet
Понравилась статья? Тогда поддержи нас, жми:
источник
Ритмичная и согласованная работа желчного пузыря, выводящих путей и сфинктеров обеспечивает своевременное поступление желчи в тонкую кишку. А это – залог хорошего пищеварения и самочувствия. Нарушение выделения, застой желчи приводят к развитию различных заболеваний.
Желчь принимает непосредственное участие в переваривании пищи. Она снижает кислотность пищевого комка, который поступает из желудка, и создает среду для активации ферментов поджелудочной железы. Желчные кислоты эмульгируют липиды пищи, переводят их в такое состояние, в котором они могут проникнуть через стенку кишечника в кровь. С желчью выводятся излишки билирубина и холестерина.
Холестерин попадает обратно в кровь, что приводит к увеличению его уровня и провоцирует возникновение атеросклероза. Отсутствие щелочной среды не создает условия для переваривания углеводов, нарушается трансформация углеводов в гликоген, а значит, не образуются его запасы.
При затруднении оттока желчи легко закрепляется и прогрессирует инфекция, развивается холецистит. Нарушение соотношения компонентов желчи чревато образованием камней. Холелитиаз с застоем приводит к острому или хроническому холециститу. Длительное воспаление сопровождается разрастанием соединительной ткани, что ведет к образованию стриктур протоков, развитию фиброза. Итогом этих изменений становится склерозирующий холангит.
Воспаление слизистой желудка может сочетаться с застоем желчи. Часто имеет место дуодено-гастральный рефлюкс – заброс содержимого двенадцатиперстной кишки, имеющего в своем составе желчь, в желудок. Развивается реактивный гастрит.
Недостаток желчных кислот во время пищеварения приводит к нарушению переваривания липидов и усвоения жирорастворимых витаминов. Это проявляется синдромом мальабсорбции. Для него характерна стеаторея, вздутие живота, полифекалия. Иногда количество кала незначительно меньше съеденной пищи. Появляются симптомы гиповитаминоза:
- недостаток витамина А вызывает нарушение сумеречного зрения;
- дефицит В1, Е – нейропатии, парестезии;
- недополучение В12 приводит в мегалобластной анемии;
- гиповитаминоз Д сказывается на костной ткани, она разряжается, что приводит к остеопорозу, в тяжелых случаях – к остеомаляции;
- недостаток витамина К вызывает нарушение свертываемости крови, что проявляется кровоточивостью, кровоизлияниями в коже.
Параллельно нарушается переваривание белков, в крови снижается уровень протеинов, вода не связывается с альбуминами, развиваются отеки различных локализаций, в том числе асцит.
В норме патогенная кишечная микрофлора подавляется присутствием желчи. При ее застое пищевой ком имеет кислую среду, благоприятную для размножения бактерий. Это приводит к дисбактериозу.
Повышение концентрации желчи внутри печени повреждает клетки и ведет к их гибели. Это приводит к подпеченочному гепатиту. Нарушение работы печени сказывается на всем организме. Снижается детоксикационная функция, нарушается усвоение лекарств. Печень участвует в гормональном обмене, а при нарушении ее функций возникает дисбаланс гормонов.
По данным различных исследований, застой желчи выявляется у третьей части детей с болезнями желудочно-кишечного тракта. Ему подвержено 3% беременных женщин. Для остального взрослого населения заболеваемость увеличивается с возрастом. После 40 лет у 50% наблюдаются явления застоя, у женщин чаще, чем у мужчин. Более подвержены ему люди с избыточным весом.
Современный ритм жизни предрасполагает к развитию застоя желчи. Человек меньше двигается, больше употребляет жирной пищи и простых углеводов. Эти приводит к появлению причинных заболеваний:
- калькулезный холецистит;
- дискинезия желчных путей;
- перегиб пузыря;
- холецистит;
- опухоли протоков;
- кисты образований пузыря или сдавление снаружи объемным образованием поджелудочной железы;
- стеноз начального отдела общего печеночного протока;
- отсутствие ритмичной работы сфинктеров желчевыделительной системы;
- эндокринные нарушения регуляции переваривания пищи, неправильный баланс секретина, холецистокинина и остальных медиаторов пищеварения.
Сочетание различных провоцирующих влияний ускоряет возникновение болезни. Наиболее вероятными факторами являются следующие:
- отсутствие режима питания, нерегулярный прием пищи;
- обилие жирных блюд, продуктов с высоким содержанием простых углеводов;
- курение, употребление спиртного;
- эндокринные патологии – болезни щитовидной железы, сахарный диабет;
- прием гормональных препаратов;
- беременность;
- хронические заболевания органов пищеварения – гастрит, колит, панкреатит;
- невротические расстройства.
Также определенную роль играет генетическая предрасположенность к застою желчи. Но чтобы развилось заболевание, должны появиться провоцирующие факторы.
Развитие патологии в каждом отдельном заболевании протекает по своему пути, но имеется общая закономерность. Какой-либо из провоцирующих факторов, чаще одновременно несколько, влияют на ритм опорожнения желчного пузыря. Это может быть спазм сфинктеров, который не дает пройти желчи в кишечник, длительное расслабление протоков и самого пузыря, которые не проталкивают желчь вперед. Она остается в пузыре, происходит абсорбция из нее воды и постепенное загущение. Проникновение инфекции с током крови создает благоприятные условия для ее закрепления и развития. Развивается воспаление – холецистит. В концентрированной желчи соли выпадают в осадок, постепенно образуются камни.
Развитие заболеваний еще больше усугубляет застойные явления. Образуется порочный круг, в котором состояние только ухудшается.
Часто заболевание протекает бессимптомно. Но со временем в зависимости от причин и провоцирующих факторов, индивидуальных особенностей, обязательно появляются признаки застоя. Первыми из них могут быть изжога, отрыжка, чувство горечи во рту. Потом к ним может присоединиться тошнота. На языке появляется желтый налет – признак неполадок в гепато-билиарной системе. Нарушение переваривания белков сопровождается неприятным запахом изо рта. Иногда может возникать рвота.
Нарушение пищеварения проявляется запорами или диареей, вздутием живота. Кал имеет блестящий вид от непереваренного жира (стеаторея).
Тупая боль под ребрами справа может беспокоить после еды, при длительном существовании застоя – постоянно. Иногда спазм протоков приводит к появлению печеночной колики – острой интенсивной колющей боли. Она может отдавать кзади, в шею, лопатку, ключицу справа.
Присоединение инфекции и развитие воспаления сопровождается лихорадкой, острыми болевыми ощущениями.
Это происходит из-за нарушения обмена билирубина. Кожа, белки глаз в этот период приобретает желтый окрас. Отложение желчных кислот вызывает интенсивный зуд.
Застойные процессы могут сопровождаться слабостью, недомоганием, головокружением. Печень увеличивается, может повышаться давление в системе воротной вены.
У небольшого процента беременных провоцируется развитие внутрипеченочного холестаза. Это состояние провоцируется повышенным уровнем эстрогенов и особенностей чувствительности к нему у некоторых женщин. Гормональная регуляция желчевыведения отличается от таковой у небеременных женщин. Повышенный уровень секретина способствует синтезу большего количества желчи. Возросшая секреция соматотропина приводит к угнетению холецистокинина. Это сказывается на выведении желчи. Пузырь и протоки не могут ритмично сокращаться.
Симптомом застоя желчи является зуд кожи
Симптомами заболевания являются мучительный зуд кожи, часто ладоней, подошв. Максимальное проявление симптомов происходит во 2 и 3 триместрах беременности, когда уровень эстрогенов становится наибольшим. В биохимическом анализе крови появляются признаки подпеченочной желтухи – увеличение АЛТ и АСТ, щелочной фосфотазы, общего билирубина за счет прямой фракции.
Часто болезнь проявляется только зудом, что вынуждает беременную обратиться за помощью к дерматологу. Но это состояние требует консультации и лечения терапевта.
После родов за несколько недель происходит спонтанное самоизлечение. У большей части женщин при повторных беременностях симптомы холестаза повторятся. Также возможно появление признаков при использовании гормональных контрацептивов.
Для младшего детского возраста развитие заболевания чаще имеет врожденную причину. Ими могут быть:
- агенезия пузыря (полное отсутствие);
- удвоенный пузырь;
- врожденная дилатация внутрипеченочных протоков;
- киста желчных протоков или врожденные стриктуры;
- нарушенное образование печеночного антитрипсина;
- заращение внутрипеченочных протоков;
- углубленное расположение желчного пузыря в печеночной паренхиме;
- врожденное нарушение синтеза желчи.
У детей школьного возраста причины застоя желчи идентичны таковым у взрослых. Но наиболее частой причиной является нарушение моторной функции пузыря и желчевыводящих путей. Усугубляется состояние пристрастием современных детей к газированным напиткам, сладостям, фастфуду.
Локализация болевых ощущений в проекции желчного пузыря – в правом подреберье. Но иногда интенсивные боли могут иррадиировать в поясницу, правую ключицу, плечевую область, лопатку.
Обследование проводится согласно врачебным протоколам. Обязательны осмотр пациента, проведение расспроса. Только после этого, исходя из подозрений, назначаются соответствующие лабораторные исследования:
- общий анализ крови;
- моча на уробилин;
- биохимическое исследование на щелочную фосфотазу, АЛТ, АСТ, билирубин, холестерин, желчные кислоты, ГГТП;
- коагулограмма – определение свертывания крови;
- поиск антител к паразитарным инвазиям.
Применяют инструментальные методы диагностики:
- УЗИ;
- эзофагогастродуоденоскопия;
- сцинтиография печени и пузыря;
- эндоскопическая ретроградная рентгенография поджелудочной железы и желчных протоков;
- компьютерная или магнитно-резонансная томография.
Методы исследования направлены на изучение состояния желчного пузыря, протоков, печени для поиска причины заболевания.
Чаще других применяют следующие методы:
- УЗИ пузыря обычно проводят одновременно с печенью, т.к. органы анатомически и функционально связаны. К исследованию готовятся – за 2-3 дня до планового УЗИ отказываются от алкоголя, жирной еды. Выполнять процедуру рекомендуют натощак или через 3-4 часа после еды. Исследование безболезненное, через переднюю брюшную стенку.
- Рентгенография печени и желчного пузыря имеет значение как метод исследования сосудистого русла этой области. Обзорные рентгенограммы и использование сульфата бария применяется меньше, т.к. многие современные методы дают более четкие представления о патологии, чем простая рентгенограмма.
Исследование печеночных ферментов и желчных пигментов имеет непосредственное отношение к пониманию функционирования печени. Физиологически в селезенке ежедневно протекает распад старых эритроцитов. От освободившегося гемоглобина отделяется железо, которое будет использовано для построения новых клеток. Остаток пигмента связывается с альбумином и доставляется в печень для обезвреживания. Это непрямой билирубин, токсичное соединение. В гепатоцитах протекают реакции расщепления и конъюгации с глюкуроновой кислотой, после чего обезвреженный билирубин попадает в желчь. А при выделении желчи – в кишечник, где метаболизируется до уробилиногена, который всасывается в кровь и выводится с мочой, и стеркобилина, который выделяется с калом.
Нарушение одного из звеньев процесса приводит к повышению в крови билирубина. При застое желчи нарушается выведение прямого билирубина. Поэтому изолированное повышение его в анализах говорит о механических причинах болезни.
Отличить застой желчи, вызванный болезнями гепато-билиарной системы нужно от наследственных желтух – синдрома Дабина-Джонсона, Жильбера, Ротора. Дифференциальная диагностика проводится с инфекционными гепатитами, печеночной порфирией, мононуклеозом.
Ведением больных занимаются гастроэнтеролог, гепатолог. При отсутствии узких специалистов, их функцию на себя может взять терапевт.
Терапия проводится в двух направлениях – этиологическая и симптоматическая. Если причина заболевания поддается устранению, то используют это направление как основное. Невозможность устранить этиологию приводит к лечению, направленному на уменьшение симптомов болезни.
Гепатопротекторы являются первой линией препаратов для лечения застоя желчи. Если нет препятствия для оттока, используют лекарства на основе урсодезоксихолевой кислоты (Урсофальк, Урсосан). Её перпараты повышают синтез и улучшают отток желчи. Они уменьшают образование холестерина и его поступление из кишечника, способствуют снижению риска появления холестериновых камней. Урсофальк запрещено назначать для лечения цирротических изменений, острого холецистита и холангита, при камнях, покрытых солями кальция, печеночной и почечной недостаточности.
Желчегонные препараты назначают, если нет явного препятствия оттоку желчи. Это такие препараты, как Аллохол, Холивер, Гептрал, Хофитол.
Аллохол состоит из высушенной желчи с добавлением активированного угля, экстракта чеснока. Он способствует синтезу собственной желчи, поэтому противопоказан при обтурационной желтухе, остром гепатите.
Экстракт артишока представлен в виде Хофитола. Он способствует выведению желчи, улучшает обмен холестерина. Эффективен при холестазе у беременных.
Кроме готовых лекарственных препаратов используют аптечные лекарственные травы. Это желчегонные сборы, состоящие из травы бессмертника, тысячелистника, перечной мяты, кориандра, календулы, ромашки. Определенную смесь заваривают в чашке, потом пьют по полстакана перед едой.
Чай из шиповника обладает желчегонными свойствами
Желчегонными свойствами обладает шиповник – заваривают чай из плодов или пьют сироп Холосас. Полезным воздействием обладают витамины А, Е, С, К, группы В.
Симптоматическая терапия включает применение спазмолитиков для устранения спазма протоков, обезболивания. Возможно применение нестероидных противовоспалительных препаратов для снятия боли и воспаления. Острое воспаление всегда вызвано инфекцией, поэтому требует приема антибактериальных препаратов. Желтуха, сопровождающаяся зудом, требует назначения энтеросорбентов, чтобы убрать из кишечника излишки билирубина и желчных кислот.
Препараты Галстена и Гепар композитум используются для гомеопатического лечения. Они схожи по составу, в них включен экстракт расторопши. Она ценна наличием силибинов – флавоноидов, обладающих гепатопротективным действием. Галстену применяют в виде капель или таблеток через 2 часа после еды или за 1 час до еды. Действие лекарства направлено на устранение спазмов пузыря, улучшения питания, снижение воспалительных процессов, увеличение продукции желчи и ее выделение.
Гепар композитум имеет в составе большое количество компонентов. Выпускается в виде раствора для инъекций. Можно вводить внутримышечно или подкожно ежедневно до 3-6 недель.
Тип операции зависит от причин и места застоя желчи. Применяют следующие вмешательства:
- удаление конкрементов лапароскопическим путем;
- эктомия кисты, опухоли, создающей препятствие для оттока;
- стентирование желчных путей;
- баллонное расширение просвета протоков;
- создание дренажа общего желчного протока;
- дилатирование пузыря с установкой стентов и образованием билиодигестивных сообщений;
- резекция желчного пузыря;
- оперирование сфинктеров.
При атрезии протоков у новорожденных детей, они формируются искусственным путем, в первые месяцы проводится реконструкция, иногда требуется пересадка печени.
Остро возникшее состояние непроходимости желчных протоков, вызванное закупоркой камнем, требует оперативного лечения. Промедление может привести к разрыву пузыря и развитию перитонита – тяжелого воспаления брюшной полости, которое протекает циклично. Отсутствие хирургической помощи способствует возникновению сепсиса – заражения крови.
Народные целители предлагают применять в качестве лечения сока свеклы, яблока и моркови в одинаковых количествах, которые выпивают после еды не ранее, чем через час.
Суповую ложку яблочного уксуса предлагают растворить в стакане любой жидкости с добавлением ложки меда.
Предлагается рецепт раствора с мумиё. Одну дозу растворяют в полулитре воды. Весь приготовленный раствор выпивается небольшими порциями за день каждый раз перед приемом пищи.
Лесная земляника содержит много кремния, который снижает риск образования камней в желчном пузыре. Для получения лечебного эффекта, сухие ягоды заваривают кипятком в термосе в течение часа. На 1 столовую ложку земляники берут 2 стакана воды. Принимают по полстакана за час до еды.
Сок квашеной белокочанной капусты обладает желчегонным эффектом. Принимают его по столовой ложке перед едой, постепенно увеличивая дозу. Рекомендуемое время приема – 2 месяца. Противопоказан он страдающим гастритом, язвой желудка, болезнями почек.
При застое желчи готовят укропную воду – отвар из 2 столовых ложек семян и 2 стаканов воды пьют по 0,5 стакана перед едой.
Чай из мяты и душицы обладает мягким желчегонным действием, пьют его также за час до приема пищи. Душица, как и укропная вода, не рекомендована для беременных женщин.
Свекольный сок отжимают из мелко натертой свежей свеклы и пьют по глотку перед едой. Тыквенные семечки в необжаренном виде употребляют по жмене ежедневно.
С желчегонной целью принимают отвар кукурузных рылец, 15 г на пол-литра воды. Пьют по 50 г до еды 3-4 раза в день.
В период активного цветения заготавливают корень одуванчика, чтобы потом использовать его желчегонные свойства. Высушенный корень заваривают кипятком. Принимают как и все желчегонные – до еды.
Данная патология требует соблюдения четкого режима питания. Прием пищи должен стать регулярным, через равные промежутки времени, не менее4-5 раз в день. Это приучит желчный пузырь к ритмичной работе.
Продукты, богатые тугоплавкими животными жирами, исключают из рациона. Это жирное мясо барана, свиньи, гуся, утки, жирные сорта рыбы. Предпочтение легкому диетическому мясу – индейка, кролик, курица, телятина. Рыбу исключать из рациона нельзя, т.к. она содержит полезные жирные кислоты, которые положительно сказываются на липидном профиле человека.
Блюда лучше варить, тушить, запекать, готовить на пару. Жареные блюда негативно сказываются на состоянии желчного пузыря и печени. Животные жиры, где возможно, заменяют растительными маслами. Очень полезно употребление оливкового, льняного, рапсового масла.
Соль тоже ограничивают. Предпочтительно не солить блюда во время готовки, а досаливать в своей тарелке после приготовления. Так можно снизить количество соли до рекомендуемых 15 г в сутки. Чтобы не употребить избыток жира и соли, не стоит есть колбасы, копчености, консервы, домашние и заводские маринады, соусы.
Сладости, сдобная выпечка, кондитерские изделия с заменителями жира не приносят пользы, их максимально ограничивают, а при тяжелых состояниях – исключают полностью. Сладкие газированные напитки, алкоголь в любом количестве противопоказаны.
При выборе продуктов питания следует предпочесть овощи. Их можно есть в сыром виде, отваривать, готовить вегетарианские супы, тушить. Бобовые культуры, орехи хоть и богаты растительными белками и маслами, но слишком тяжелые для переваривания и способны усилить метеоризм, который и без того беспокоит больных с застоем желчи.
Обилие специй и острых приправ действует раздражающе, не стоит употреблять сильно приправленные блюда, особенно в период обострения болезни.
Молочные и кисломолочные продукты прекрасно подойдут для восполнения животных белков, имеющих незаменимые аминокислоты. Предпочесть стоит нежирные, с малым содержанием соли. Сливочное масло можно использовать при приготовлении каш, но ограниченно.
Крупяные каши входят в основу рациона, их готовят на воде или с небольшим количеством молока. Очень полезен цельнозерновой хлеб с добавлением различных зерен и семян.
Раньше кофе и чай относились к числу запрещенных продуктов при болезнях печени и желчного пузыря. В свете последних исследований это опровергается. Допускается выпивать по 1-2 чашки некрепкого зернового кофе в день и пить черный и зеленый чай.
Достаточная двигательная активность является обязательным условием нормализации выделения желчи. После умеренных занятий физкультурой повышается тонус мышц живота, улучшается кровоток во всем организме. Это особенно актуально для людей, ведущих малоподвижный образ жизни и имеющих лишний вес. Избавление от лишних килограмм позволяет не только улучшить общее самочувствие, но и снижает давление, нормализует уровень холестерина, баланс липидов, уменьшает явления застоя желчи.
Хорошо влияют пешие прогулки в среднем темпе не менее часа в день. Если невозможно выделить отдельное время для ходьбы, можно часть пути до работы или до дома пройти пешком вместо поездки на транспорте.
Упражнения при данном состоянии не должны содержать резких вращений, наклонов вперед, прыжков. Полезно проводить гимнастику по утрам. Примерные упражнения следующие:
- Исходное положение – кисти рук на поясе, ноги расставлены на ширину плеч. Выполнять плавные повороты корпуса влево и вправо.
- Переместить сомкнутые в замок руки за голову, наклоняться из стороны в сторону.
- Согнуть руки в локтях и держать перед собой. Поочередно дотягиваться локтем к противоположному колену согнутой ноги.
- В положении на спине сгибать на вдохе поочередно правую и левую ноги, приводить их к животу, на выдохе возвращать их в начальное положение.
- Упражнение для диафрагмы – лежа на спине с согнутыми в коленях ногами глубоко вдохнуть животом, чтобы он поднялся. На выдохе живот втянуть.
- Лежа на боку выполнять такие же дыхательные движения. Чередовать для правого и левого бока. Это упражнение представляет собой массаж внутренних органов. Но не следует выполнять подряд большое количество повторов, Это приведет к гипервентиляции легких и появится головокружение.
Методы физиотерапии эффективны при застое желчи, но имеют некоторые противопоказания:
- лихорадка;
- острый период заболевания, воспалительный процесс;
- опухолевые процессы.
Для стимуляции желчного пузыря используют следующие методы воздействия:
- электорфорез лекарственных средств;
- диадинамические токи на проекцию желчного пузыря;
- амплипульс области печени и пузыря;
- магнитотерапия;
- парафиновые компрессы;
- хвойные ванны.
Выбор метода воздействия и лекарственного средства зависит от результатов обследования. Необходимо знать, за счет сего происходит застой желчи: имеется гипертонус пузыря или дряблый желчный пузырь, состояние протоков и сфинктеров. Лечение подбирается врачом-физиотерапевтом на основе данных, предоставленных лечащим врачом.
В период уменьшения обострения полезно санаторно-курортное лечение с применением минеральных вод, использованием радоновых ванн, грязелечения, фитотерапии, общеукрепляющего режима.
На половину возникновение заболеваний зависит от образа жизни человека. Остальная часть приходится на развитие медицины, экологию и наследственные факторы. Поэтому большое значение имеет предупреждение развития болезней путем ведения здорового образа жизни. Рациональное питание, физическая активность, контроль лишнего веса способствуют нормальному функционированию желчного пузыря. Алкоголь, курение, фастфуд провоцируют развитие болезни.
Даже наличие генетической предрасположенности не обязательно приведет к заболеванию. Правильное питание, уменьшение влияния других факторов риска могут не дать развиться заболеванию или уменьшить его проявления.
Своевременное обращение за медицинской помощью поможет начать лечение на ранних стадиях, пока еще не возник порочный круг, не развились осложнения болезни.
При адекватной терапии и своевременно начатом лечении прогноз благоприятный. Но все зависит от причины болезни, сопутствующих факторов. Дискинезия желчных путей при правильном подборе препаратов и соблюдении диеты может стихнуть, ритм работы пузыря и протоков нормализуется.
Воспаление желчного пузыря важно начать лечить на ранней стадии, от инфекции избавляются только с помощью антибиотиков. Правильное лечение поможет избавиться от болезни. Но в некоторых случаях она переходит в хроническую форму. В этом случае обострения будут провоцироваться несоблюдением диеты и режима.
Калькулезный холецистит с признаками застоя желчи рекомендуется устранить хирургическим путем. Если имеется немного подвижных камней, в какой-то момент они могут прийти в движение и попасть в желчный проток. Образуется закупорка, которая оперируется в экстренном порядке. При неоказании своевременной помощи может развиться перитонит – тяжелое воспаление брюшины.
источник


