После появления ребенка на свет его организм адаптируется к совершенно иным условиям окружающей среды и претерпевает множество изменений. Одним из адаптационных механизмов является физиологическая желтуха новорожденных. Во внутриутробной жизни ребенка в составе его крови содержится намного больше эритроцитов, чем у взрослого человека. Связано это с тем, что кислород он получает путем транспортировки из материнской крови через пуповину, и для достаточного насыщения требуется большое количество гемоглобина, входящего в состав эритроцитов, ведь именно гемоглобин переносит кислород к органам и тканям. После рождения ребенка его организм больше не нуждается в таком большом количестве красных кровяных телец, они разрушаются, высвобождая фетальный гемоглобин, который в свою очередь разрушается и высвобождает билирубин, а большое число свободного билирубина окрашивает слизистые оболочки и кожный покров в желтый цвет. Физиологическая желтуха появляется обычно на 3–4 дни жизни и проходит самостоятельно через 2–3 недели.
Билирубин – токсичное вещество. Организм пытается его вывести, связывая с белком альбумином. Но если билирубина значительно больше, чем альбумина, он воздействует на нервную систему, вызывая «ядерную желтуху». Помимо физиологической желтухи существуют патологические формы: конъюгационная наследственная желтуха, гемолитическая болезнь новорожденных, инфекционно-токсические печеночные желтухи.
Одним из самых эффективных методов снижения токсичности билирубина является светолечение, или фототерапия.
Фототерапия – одна из процедур физиотерапии, основанная на лечебном воздействии ультрафиолетового спектра солнечного света с длинной волны 400–550 нм. Под воздействием световой волны необходимого диапазона билирубин превращается в изомер, который организм новорожденного способен вывести с физиологическими отправлениями, что снижает уровень билирубина в крови и защищает организм от его токсического воздействия.
Полностью раздетый ребенок укладывается в кувез, для защиты от ультрафиолета специальными очками закрываются глаза, а светонепроницаемой тканью – половые органы мальчиков. Часто используется плотная, светонепроницаемая марлевая повязка.
На расстоянии около 50 см от ребенка устанавливаются ультрафиолетовые лампы. Причем более эффективным оказалось сочетание четырех ультрафиолетовых ламп с двумя лампами дневного света, но лечебный эффект исходит лишь от ультрафиолетового источника.
Во время процедуры максимальный перерыв может длиться от двух до четырех часов подряд. В случаях выраженного увеличения билирубина светолечение проводится непрерывным курсом.
Курс длится в среднем 96 часов.
Каждый час нахождения ребенка в инкубаторе необходимо менять положение его тела – на спинке, на животе, на боку, а каждые 2 часа измерять его температуру тела во избежание перегрева.
Нельзя не сказать о необходимости продолжения грудного вскармливания, т. к. материнское молоко способствует ускорению выведения билирубина из крови ребенка. Причем прикладывать к груди ребенка следует как можно чаще. В случае невозможности грудного вскармливания по определенным причинам необходимо пытаться кормить новорожденного молоком матери с помощью ложки или бутылочки.
Стоит знать, что при фотолечении суточный объем необходимой жидкости для ребенка должен превышать физиологическую потребность на 10–20 %.
Необходимо ежедневно (а при угрозе развития энцефалопатии – каждые 6 часов) производить забор крови малыша на биохимический анализ, это единственный метод, служащий критерием эффективности проводимого лечения.
Показаниями к проведению фототерапии новорожденных являются:
- риск развития гипербилирубинемии у ребенка, выявленный в период беременности;
- морфофункциональная незрелость ребенка;
- наличие обширных кровоизлияний и гематом;
- новорожденные, нуждающиеся в реанимационных мероприятиях;
- выявленный высокий риск развития наследственной формы гемолитической анемии;
- физиологическая желтуха новорожденных;
- гемолитическая болезнь новорожденных при несовместимости по группе крови – как основной метод лечения;
- гемолитическая болезнь новорожденных при резус-конфликте – как дополнительный метод лечения после переливания крови для предупреждения повторного подъема уровня билирубина;
- подготовка к заменному переливанию крови и реабилитация после операции;
- прирост билирубина более 5 мкмоль/л в час для доношенных детей и более 4 мкмоль/л в час для недоношенных детей.
Показания для новорожденных первой недели жизни в зависимости от веса и уровня билирубина (*):
- масса тела менее 1,5 кг, уровень билирубина от 85 до 140 мкмоль/л;
- масса тела до 2 кг, уровень билирубина от 140 до 200 мкмоль/л;
- масса тела до 2,5 кг, уровень билирубина от 190 до 240 мкмоль/л;
- масса тела более 2,5 кг, уровень билирубина – 255–295 мкмоль/л.
Кроме перечисленных показаний стоит оценивать риски развития билирубиновой энцефалопатии:
- оценка по шкале Апгар на 5-й минуте – 4 балла;
- развитие анемии;
- ухудшение общего состояния ребенка на фоне гипербилирубинемии;
- концентрация альбумина в плазме не более 25 г/л;
- парциальное давление кислорода менее 40 мм рт. ст., кислотность артериальной крови менее 7,15 более 1 часа;
- ректальная температура не выше 35 C.
Если уровень общего билирубина в крови снижается, а свободного — не повышается, терапия считается оконченной.
При проведении процедуры фотолечения возможно появление следующих побочных реакций, не сказывающихся на общем состоянии ребенка:
- сухость и шелушение кожного покрова;
- сонливость;
- учащение стула;
- появление аллергической сыпи;
- окрашивание кожи в бронзовый цвет.
Эти изменения не требуют медикаментозного лечения и бесследно проходят через несколько дней после прекращения светолечения.
Фототерапия противопоказана, если у новорожденного выявлены следующие нарушения:
- высокий уровень связанного билирубина;
- нарушение функции печени;
- обтурационная желтуха.
* Источник: материалы V съезда Российской ассоциации специалистов перинатальной медицины. Москва, 2005.
источник
Младенец после появления на свет подвержен действию неблагоприятных факторов внешней среды. О сбоях работы внутренних органов говорит появление характерных признаков. Распространенный симптом − пожелтение покровов кожи. Возможна борьба с желтухой разными способами. Однако фототерапия при желтухе новорожденных наиболее продуктивна.
О чем я узнаю? Содержание статьи.
Фототерапия – распространенный метод физиотерапии, показанный к лечению кожных заболеваний с помощью воздействия ультрафиолета, инфракрасных лучей на пораженные участки. Это терапия светом. Длина световых волн меняется в течение процедуры. Фототерапия при желтухе новорожденных относительно безопасна.
Терапевтический эффект обоснован положительным действием световых волн на обменные процессы клеток, тканей, органов. После фототерапии улучшается состояние кровяных телец, активизируется питание клеток, улучшается дыхательный процесс. Распространены местное лечение, обработка обширных участков.
Эта процедура безопасна. Используется не только в медицинских целях. Интенсивно применяется косметологами. Удаляется нежелательная растительность с поверхности тела, лица, повышается упругость кожи.
Изменение цвета кожи младенцев объясняется повышенным содержанием в организме пигмента билирубина. Образуется с разложением гемоглобина. Из-за перебоев работы ЖКТ, печени, почек ребенка, пигмент не выводится из внутренней среды, постепенно накапливаясь.
Физиологическая желтуха новорожденных иногда проявляется адаптацией к факторам внешней среды. Когда стремительно проходит, считается нормой. Если кожные покровы младенца не приходят в нормальное состояние более двадцати дней, можно говорить о присутствии патологи внутри организма. В указанном случае используется фототерапия для новорожденных при желтухе.
Следует знать! Когда показатели билирубина при желтухе зашкаливают, возникают осложнения в виде снижения слуха, отставания в развитии.
Благодаря светолечению пигмент становится безопасным, инертным соединением. Дефекация, мочеиспускание постепенно выводят вещество из внутренней среды ребенка.
Перечислим главные показания и противопоказания к фототерапии. Рекомендована к устранению следующих болезненных процессов у новорожденных:
- гематомы;
- желтушность у младенца;
- гемолитические патологии;
- воспалительные процессы;
- резусное несоответствие с кровью матери;
- псориаз;
- слабый иммунитет.
Противопоказаний к проведению процедуры мало. Осторожно стоит применять при кожных, офтальмологических, нервных заболеваниях. Облучатель фототерапевтический для лечения желтухи новорожденных − обязательный элемент оборудования современных роддомов. Безопасны, имеют хороший терапевтический результат. Чтобы предотвратить повреждения кожных покровов новорожденных при светотерапии, время лечения не должно быть слишком продолжительным.
Фототерапия желтухи новорожденных применяется при помощи следующих видов ламп.
- Светодиодные. Достаточно экономичны. Светодиоды уменьшают количество потребляемой электроэнергии. Свет, исходящий от подобных источников, распределяется ровно на обрабатываемой поверхности. Возможная настройка активности излучения помогает найти подход к каждому ребенку при фотолечении.
- Флюоресцентные. Сильно распространены, считаются одним из эффективных методов лечения желтухи, чаще синие лампы. Допускается приближать к пациенту на близкое расстояние, до пятнадцати сантиметров. Среди минусов – небольшое количество ультрафиолетовых лучей в излучении, негативно влияющих на нежную кожу младенца.
- Галогенные. Дают ощутимый тепловой результат, поэтому редко используются для лечения маленьких детей от желтухи. Температура центра обрабатываемой поверхности выше, чем по краям. Довольно дорогие.
- Комбинированные – фотоодеяла. Приспособление используется в домашних условиях. Удобно благодаря подходящим размерам. Представляет собой компактную емкость, дно которой оснащено лампой. Включает прослойку ткани, делающей нахождение малыша в фотоодеяле комфортным. Использование фотоодеяла при желтухе освобождает от специальной защиты зрения новорожденного, поэтому он чувствует себя свободней.
Фототерапия продуктивна и безопасна, когда проводится в медицинском учреждении знающими медицинскими работниками. Однако разработаны специальные компактные, доступные в использовании лампы. Они подойдут к использованию в домашнем режиме. Учитывая ненадобность продолжительной эксплуатации, предпочтительно взять прибор напрокат.
Для подготовки пациента к процедуре потребуется:
- раздеть младенца;
- защитить ему глаза специальными очками;
- на мальчиков надеть защитные трусики.
Рассмотрим подробнее условия проведения светотерапии.
- Новорожденных перед процедурой располагают в кувезе, над которым устанавливается до четырех ламп.
- Расстояние между источниками света и ребенком составляет до пятидесяти сантиметров.
- Сколько часов курс продлится, зависит от индивидуальных черт детского организма и интенсивности заболевания. Однако продолжительность составляет не больше ста часов. Допускаются перерывы на кормление.
- Во избежание неприятных последствий младенца периодически переворачивают.
При проведении светотерапии потребуется проследить, чтобы пациенту был обеспечен обильный питьевой режим, и чтобы кожа не перегревалась. Поэтому ему периодически измеряют температуру. Приборы фототерапии при желтухе новорожденных оснащены встроенным градусником, автоматически выводящим показания на экран.
Чтобы объективно судить об интенсивности курса лечения, у младенца периодически берут кровь на анализы. Снижение уровня билирубина говорит о постепенном выздоровлении ребенка. Когда показатели достигнут нормы, потребуется завершить применение светотерапии.
Несмотря на безопасность лечебной процедуры, нельзя забывать про возможные побочные эффекты. Это стоит запомнить. Ведь речь идет об уязвимом детском организме. Перечислим, к каким негативным последствиям приводит светотерапия при продолжительном воздействии на новорожденного при желтухе:
- Снижение уровня жидкости во внутренней среде. Во время фототерапии требуется компенсировать за счет питья и кормления грудным молоком.
- Появление белых чешуек на коже.
- При недостаточном контроле за проведением курса лечения возможен риск получения ожогов первой-четвертой степени.
- Изменение цвета кожи, становится неестественно бронзовой. Со временем загар проходит.
- Непереносимость конкретным малышом световых лучей провоцирует аллергические реакции, вызывающие зуд, высыпания, покраснения.
Если ребенок ведет себя тревожно, на коже появились покраснения, следует немедленно прервать светотерапию.
Главное, о чем стоит помнить родителям ребенка − он сильно от них зависит. Поэтому требуется уделять малышу достаточное количество внимания в период и после прохождения курса лечения, ведь ничто так не помогает, как материнская любовь и забота.
источник
Фототерапия – это физиотерапевтический метод лечения, который основан на использовании ультрафиолетовых, видимых, а также инфракрасных лучей. Методика считается простой и доступной. Фотолечение применяют для терапии ожоговых заболеваний, рахита, воспалительных процессов, ран с экссудацией, болезней суставов, миозитов, респираторных патологий. Фототерапия для новорожденных при желтухе активно помогает снизить уровень билирубина в крови.
Светотерапия включает использование видимого света, инфракрасный спектр лучей, а также ультрафиолетовое облучение.
- Видимый световой спектр (760 — 390 нм).
- Инфракрасный спектр (2000 мкм – 0,7 мкм).
- Ультрафиолетовый спектр (390 — 10 нм).
Для лечебных мероприятий достаточно длинны волны 400 мкм – 180 нм. Источник света выделяет электромагнитные колебания, которые представлены порциями квантов. Чем меньше длина волны, тем больше энергетические характеристики кванта. Если длина волны большая, энергия молекулы света меньше.
Волны света способны отражаться, поглощаться. Эти свойства могут изменяться в зависимости от угла наклона луча, мощности источника, расстояния от источника до приемника. Ультрафиолетовый спектр не проходит через стекло, инфракрасный – проходит не полностью. Кварцевое стекло пропускает все лучи (любую длину).
Поглощение УФО светлой кожей происходит меньше, так как процент отражения от такого вида кожного покрова больше. Темная кожа больше поглощает лучи за счет большего содержания в ней меланина. Это вещество помогает защитить кожу от вредного воздействия ультрафиолета, а также позволяет усвоить молекулы света для выработки витамина Д. УФО способно проникать в кожу на 1 мм, видимый и инфракрасный спектр − на 2-3 см. Все эти свойства очень важны. Их обязательно учитывают при расчете доз облучения у детей.
Инфракрасные лучи считаются более длинными, характеризуются небольшой энергией квантов. При попадании их на поверхность тела ребенка повышается образование тепла, улучшается работа лейкоцитов, выделяется пот, увеличиваются обменные процессы в тканях, усиливается кровоток.
Лучи оказывают следующий лечебный эффект:
- Рассасываются воспалительные очаги.
- Уменьшается болевой синдром.
- Ускоряется репарация тканей.
- Увеличивается работа потовых желез.
Отрицательными реакциями являются: перегревание, повышение нагрузки на сосудистую систему, ожоги.
Видимый спектр оказывает тепловое действие, усиливает химические реакции. Эта разновидность лучей включает инфракрасное излучение.
Показания к использованию инфракрасного и видимого излучения
Воспаление (острое, хроническое)
Травмы суставного и мышечного аппарата
Экссудат в ране (чтобы снизить образование выпота)
Ожоговые поражения кожи (лечение открытым способом)
Склонность к кровотечениям
Острое воспаление при гнойных патологиях
Для лечения различных заболеваний применяют лампы «Инфраруж». Силу излучения можно изменять, увеличивая или уменьшая расстояние от источника до поверхности тела. У ребенка не должно возникать неприятных ощущений. При правильном использовании лампы пациент ощущает только тепло. Продолжительность курсовой терапии определяется доктором. Сеанс по длительности составляет 5-20 мин.
В качестве источника видимого света используют настольные лампы накаливания. Эти приборы предназначены для местного использования. Их устанавливают на расстоянии 30-40 см от поверхности тела ребенка. Лампы актуальны для школьников средних, старших классов. Длительность курсовой терапии 15 суток.
Для домашнего использования подойдет лампа Минина. Расстояние от источника света до поверхности тела пациента составляет 15-20 см. Одна процедура должна длиться 15-20 минут.
Свет от лампы для местного применения направляют на необходимую область. Сам прибор накрывают тканью или одеялом. Время процедуры составляет до получаса. Чем младше пациент, тем длительность сеанса будет меньше. У малышей дошкольного возраста облучение проводят до 15 минут.
Ультрафиолетовый спектр имеет очень короткую длину волны, самую большую энергетическую емкость квантов. Облучение оказывает тепловое действие, возбуждает атомы, ускоряет биохимические реакции в организме, стимулирует фотохимические процессы.
| Длина волны 390-320 нм | Спектр 320-280 нм | Лучи 280-180 нм |
| Стимуляция пигментации кожного покрова | Возникновение эритемы (покраснения) | Бактерицидный эффект |
В медицинских целях в основном назначают смешанный спектр лучей.
УФО облегчает расщепление белка, что улучшает его усвоение тканями. В результате белкового распада высвобождаются активные молекулы, участвующие в биохимических процессах организма. Улучшается работа железистого аппарата, сосудистой и нервной систем, повышается выработка витамина Д, усиливается регенераторная функция, ускоряется синтез эритроцитов. Излучение оказывает бактерицидный, противовоспалительный, антигипоксический, иммуностимулирующий эффект. При воздействии УФО на кожу у пациента возникает эритема.
Нежелательные последствия неправильного использования УФО:
- Фотодерматит.
- Ожоговое поражение кожного покрова.
- Поражение глаз.
- Красная волчанка.
- Обострение туберкулеза.
Фототерапия для детей имеет показания и ограничения:
| Показания | Ограничения | ||||||||||||||
| Рахит Воспаление в мышечной ткани Склонность к кровоточивости Общее излучение применяют чаще у малышей до 1 года. Для того чтобы предупредить ожоги, следует рассчитать дозу при помощи дозиметрии иди методики биологической дозы. Для малышей 1-2-летнего возраста достаточно ¼-2 биодозы (курс − 20 процедур). Детям 5-7-летнего возраста дозировка лучевой нагрузки равна – ¼-3 биодозы (курсовая терапия – 20-24 процедуры через сутки). При правильном расчете дозировок УФО эффективность терапии достаточно высокая. Местное использование УФО производится на отдельные участки тела. Площадь облучаемой поверхности:
Начальная дозировка излучения составляет 1-1,5 биодозы. Одну область допустимо облучать до 6 раз. Процедуру проводят через 1-3 суток.
Фракционное воздействие (через перфорированный локализатор или клеенка с дырочками, через которую проходит свет) показано при респираторных патологиях легочной ткани. Лазеротерапия также считается очень эффективной. Ее используют при ревматических поражениях суставов, заболеваниях кожного покрова, трофических и других язвенных образованиях кожи, раневых, ожоговых поверхностях, энурезе. Ограничения для лазеротерапии:
Процедура проводится под наблюдением врача. Детям младше полугода с пневмонией сеансы не проводят. Эффективность лечения высокая у малышей 2-3-летнего возраста. Во время терапии хорошо уходит воспаление, болевой синдром, увеличиваются обменные процессы, повышаются регенераторные свойства тканей. Длительность одной процедуры составляет от 1 до 20 минут. Курсовая терапия равна 10-20 сеансам (каждый день или через сутки). Перерыв между курсами составляет полгода. В неонатальном периоде (после рождения) возможно развитие патологической желтухи (желтушности кожи из-за повышенного уровня билирубина крови). Она очень опасна развитием билирубиновой комы, энцефалопатии. При желтухе у новорожденных фототерапия является основным методом лечения. Излучение влияет на скорость выведения билирубина из крови. При облучении новорожденных билирубин начинает активно выводиться через пищеварительный тракт. Фототерапия при желтухе у новорожденных назначается при высоких показателях билирубина по «Билитесту» и анализов крови. Допустимая граница уровня билирубина в венозной крови при физиологической желтухе составляет 256 ммоль/л для доношенных малышей, 171 ммоль/л – для недоношенных. Если показатели билирубина выше допустимых значений, ребенку показана фототерапия. Эффективность лечения достаточно высокая. Для проведения процедуры используются люминесцентные лампы с синим светом. Часто применяют комбинацию 4-х ламп синего света, 2-х ламп дневного света. Диапазон светового потока равен 400–500 нм. Мощность ламп синего цвета составляет 12 мкВт/см2. Не так давно стали использовать галогеновые лампы. Иногда применяют «фотоодеяла». В одеяле находятся светопровода, которые получают энергию от галогеновых ламп.
Фототерапия новорожденных при желтухе показана в следующих случаях:
Алгоритм проведения фототерапии простой. Эффект от лечения облучением напрямую зависит от площади, задействованной во время процедуры. Ребенка укладывают в кувез или кроватку. Малыш должен быть полностью раздет. Глаза ребенка закрывают специальными светонепроницаемыми очками на резинках или завязках, половые органы у мальчиков также накрывают непроницаемой для света тканью или памперсом. Лампу ставят на высоте 50 см от ребенка. Ее закрывают пеленкой или одеялом, чтобы свет попадал на новорожденного, а не рассеивался. Сколько нужно лежать младенцу под лампой? При облучении грудничка нужно постоянно переворачивать, чтобы вся поверхность кожи была освещена за сутки. Во время лечения малыша необходимо держать под лампой круглые сутки, вытаскивая его только на период кормления и подмывания. При незначительном нарастании билирубина терапию проводят с перерывами не более 4 часов. Если уровень билирубина быстро нарастает, то облучение должно продолжаться постоянно без перерывов. Кормят также в кроватке или кувезе. Контроль эффективности лечения осуществляется врачом во время физикального осмотра. Доктор определяет интенсивность желтушного синдрома по «Билитесту». Каждый день берут кровь из вены головы на показатель билирубина. После курса фототерапии делают контрольное исследование крови. Во время облучения проводится контроль температуры малыша. Температуру измеряют ректально, так как результат будет более достоверный. При снижении температуры ниже 36,5° малышу устанавливают матрас с подогревом. Если температура выше нормы, то следует обратиться к врачу для коррекции лечения.
Нежелательные эффекты, возникающие при облучении:
Фототерапия считается достаточно эффективным способом лечения, особенно в неонатальной практике. На фоне фотооблучения желтуха уходит быстро. При проведении лечения можно предупредить осложнения желтушного синдрома. У более старших детей светотерапия используется для профилактики заболеваний, повышения уровня витамина Д, лечения ожогов, болезней суставов. Процедура относительно безопасна и безболезненна при правильном расчете дозы облучения, расстояния от источника, продолжительности сеанса. источник Фототерапия новорождённых при желтухе — очень распространённый метод лечения. Более половины детей после появления на свет испытывают на себе избыток билирубина, который приводит к симптомам физиологической желтушки. Проявляется она, как правило, на 4-5 сутки после рождения. Существует множество методов лечения, одним из которых является фототерапия новорождённых. Фотолампа для лечения желтухи у новорождённых считается наиболее эффективным способом преобразования излишков билирубина в водорастворимые вещества. Для проведения светотерапии используют облучатель фототерапевтический неонатальный, который всегда имеется в роддоме. Используется он обычно с целью фототерапии при желтухе новорождённых. Процесс светолечения проводится в специально оборудованном кувезе, где над малышом на расстоянии 50 см расположена ультрафиолетовая лампа. С ее помощью осуществляется облучение ребёнка, способствующее распаду избыточного, токсичного билирубина и естественному его выведению из организма.
Наблюдение за маленьким пациентом происходит постоянно и позволяет избежать осложнений. Самым информативным методом отслеживания распада билирубина и эффективности лечения является биохимический анализ крови. Если грозит опасность возникновения энцефалопатии, кровь исследуется каждые 2 часа. Как любое вмешательство, облучение имеет свои показания и противопоказания. Назначается фототерапия не только при желтушке, но и некоторых других состояниях новорождённого, таких как:
В большинстве случаев ребёнок помещается под лампу в комплексе с основным лечением перечисленных показаний. Фототерапия новорождённых при желтухе может проводиться несколькими световыми источниками. Обычно лампа от желтушки люминисцентная, синего цвета. Переизбыток полученного света для маленького организма вреден, поэтому важно прекратить процедуру вовремя. Для новорождённого лежать под лампой бывает небезопасно, тогда принимают решение закончить светолечение.
Подтверждается легкая степень физиологической желтушки постепенным приобретением кожи нормального здорового оттенка. Белки глаз и слизистые постепенно избавляются от желтоватого оттенка. Фототерапия при желтухе у новорождённых не назначается в том случае, если возможен риск появления побочных эффектов. Такое бывает при некоторых состояниях младенца:
Фототерапия при желтухе у новорождённых может вызывать ряд нежелательных реакций:
Во избежание побочных эффектов ребёнок всегда должен находиться под наблюдением медицинского работника или мамочки. К сожалению, бывают случаи, когда медицинский персонал не осуществляет полноценный уход. В этом случае лампа для лечения желтухи может нанести вред здоровью. Если должный контроль за состоянием ребёнка не осуществляется, то его кожа может обгореть. Избежать этого можно частой сменой положения новорождённого под лампой и увеличением кормлений. При наличии видимых симптомов у малыша лечение от желтухи продолжают дома. Современная медицина и неонатология не стоят на месте. Как правило, проблем с проведением фототерапии в домашних условиях не возникает. Поэтому врач часто рекомендует продолжать лечение желтушки до нормализации показателей здоровья ребёнка после выписки. Обычно желтушка у новорождённых легкой степени поддается лечению, не вызывая проблем, и положенного времени достаточно, чтобы избавиться от желтизны кожи. Главное придерживаться правил, способствующих скорейшему выздоровлению крохи:
Как быстро нормализуется состояние малыша, зависит от серьезного подхода родителей к этой проблеме. Приобрести или взять в аренду облучатель фототерапевтический для лечения желтухи новорождённых или фотоодеяла можно в специализированных магазинах. В домашних условиях использовать такое одеяло удобно и следить за состояние малыша нужно внимательно. Перед применением нужно подробно изучить инструкцию по применению. Светодиодные лампы для здоровья новорождённого безопаснее и не требуют ношения защитных очков. В этом большой плюс для маленького человека Купить очки для фототерапии можно также в специализированном магазине. Перед выбором стоит проконсультироваться со специалистом или почитать реальные отзывы. Стоит обратить внимание на то, что очки должны быть удобные и эргономичные. Форма изделия повторяет форму головы, и для большего удобства застежки должны регулироваться. Выбирая очки для своего малыша стоит обратить внимание, что очки бывают трех размеров. Если размер подобран правильно, крохе будет удобно и комфортно находиться под лампой, хоть лечение длится не одни сутки. Фототерапия у новорожденных и грудных детей. источник В 2 недели биллирубин был 110, через 10 дней 80. Потом пили галстену недельку, глюкозу. Потом гомеопатический Хепель. Сдали вчера кровь — биллирубин 70:( Получается, что за месяц снизился на 10 едениц. Это очень мало? Я расстроилась. Внешне все гораздо лучше и белки побелели и вообще. Я надеялась, что все уже нормально. Сейчас в инете начиталась всякого. цифра не очень высокая,но все же пейте еще глюкозу,можно напополам с желчегонным сбором.фламин четвертинку 3 р в день,2 нед.А вообще-то,по нормальному,надо сделать УЗИ печени,сдать биохимию.Кстати,у вас резус,группового конфликта не было?Вы доношены? Доношен. У меня положит. резус. Со старшими проблем не было. УЗИ делали месяц назад. Надо повторить? Биохимию тоже месяц назад. :(У нас до полутора месяцев была:(. Желтенький, глаза желтые. Педиатр прописала Хепель — это гомеопатия, не сильно помогало, сдали анализы — билирубин 109. Через неделю в НИИДИ сделали — 122 весь непрямой. Прописали лекарства, какие не скажу, не занимайтесь самолечением, идите ко врачу. пропили курс, и сделали физиотерапию — желтушка ушла. Сейчас беленький. Билирубин пойдем на сл. нед.сдавать Попробуйте хофитол давать ребенку. 5 капель 3 раза в день после еды. Нам так в НИИ ДИ сказали пить. Нам помогло. А вообще лучше ко врачу сходить. У нас за 2 недели с 200 до 30 упал. Спасибо. К врачу конечно пойдем. В 2 недели биллирубин был 110, через 10 дней 80. Потом пили галстену недельку, глюкозу. Потом гомеопатический Хепель. Сдали вчера кровь — биллирубин 70:( Получается, что за месяц снизился на 10 едениц. Это очень мало? Я расстроилась. Внешне все гораздо лучше и белки побелели и вообще. Я надеялась, что все уже нормально. Сейчас в инете начиталась всякого. Скажите что-нибудь, а? 1. где сдавали оба анализа?. как сдавали? Два первых раза сдавали в больнице№ 5 из вены Третий анализ в Евромеде из пальца. Кормлю где-то через 2 часа. Стул желтый. Пару раз был ближе к оранжевому. Моча прозрачная. Два первых раза сдавали в больнице№ 5 из вены Третий анализ в Евромеде из пальца. Кормлю где-то через 2 часа. Стул желтый. Пару раз был ближе к оранжевому. Моча прозрачная. на будущее- такие анализы всегда надо сдавать в одном и том же месте);) ну мы с вами уже в личке договрились))) не переживайте)):flower: на будущее- такие анализы всегда надо сдавать в одном и том же месте);) Так мы в больнице пятой лежали с пневмонией и мне тогда было не до желтушки. И она так далеко от нас!(в смысле больница) Так мы в больнице пятой лежали с пневмонией и мне тогда было не до желтушки. И она так далеко от нас!(в смысле больница) так не в этом дело.. может быть погрешность в анализах. если делали в разных лабораториях.. я вот про что) В 2 недели биллирубин был 110, через 10 дней 80. Потом пили галстену недельку, глюкозу. Потом гомеопатический Хепель. Сдали вчера кровь — биллирубин 70:( Получается, что за месяц снизился на 10 едениц. Это очень мало? Я расстроилась. Внешне все гораздо лучше и белки побелели и вообще. Я надеялась, что все уже нормально. Сейчас в инете начиталась всякого. Скажите что-нибудь, а?срочно бегите на физиотерапию. у моей дочки желтушка держалась месяц, после курса физиотерапии (там спец. лампой на печень светят) — прошла за 8 сеансов Доношен. У меня положит. резус. Со старшими проблем не было. УЗИ делали месяц назад. Надо повторить? Биохимию тоже месяц назад. У нас билирубин не падал из за того что я грудью кормила, оказалось у нас несовместимость по группе крови и у меня куча антител в крови и молоке . в итоге ГБН и 10 дней больницы на Авангардной, но у вас не настолько высокий билирубин и даже если антитела были, то уже должны были пропасть, они по идее через 40 дней полностью исчезают . Я такой топик уже поднимала. Мне тогда статью привели. Я повторю ее. Читайте и расслабтесь. Всегда ли нужно бояться желтухи новорожденного? Частота Причины Связана желтуха с накоплением в крови ребенка особого вещества – билирубина, который и окрашивает кожу в желтый цвет. Это вещество есть у каждого человека, но у новорожденного оно в силу ряда его физиологических особенностей – содержится в повышенном количестве. Уровень билирубина можно определить количественно (с помощью биохимического анализа). При повышении билирубина до уровня 60 – желтуха становится заметной. При физиологической желтухе уровень билирубина не превышает 205 ед. Считается, что при физиологической желтухе билирубин не превышает уровня: 119 в 1е сутки (в возрасте 24х часов), 153 во 2 сутки (в возрасте 48 часов), 187 на 3 сутки (в возрасте 72х часов) К месяцу билирубин обычно ниже 60 ед. (желтуха исчезает). Патологические желтухи Патологической будет называться также желтуха, которая после уменьшения – вновь нарастает, или появляется в первые сутки, или очень выражена. В этих случаях она обычно требует выявления причин и лечения. Желтухи новорожденных не заразны, т.к. не вызываются каким-либо возбудителем (как это происходит при гепатите). Они связаны с повышенным распадом красных кровяных телец и замедленным захватом билирубина клетками печени. Тяжело желтухи могут протекать при наличии отрицательного резус-фактора крови у матери, и положительного – у ребенка. При каждой последующей беременности – повышается риск таких осложнений, вот почему женщинам с отрицательным резус-фактором особенно опасно делать аборт. Выраженная желтуха часто бывает при наличии у матери первой группы крови, когда у ребенка – вторая или (реже) — третья. Количество беременностей при этом не имеет значения. Иногда источником билирубина служат кровоизлияния и кровоподтеки у ребенка, а также заглоченная кровь (например, из трещин сосков). Желтуха также может быть симптомом т.н. внутриутробной инфекции. Введение матери перед родами некоторых лекарств (напр. окситоцина) и ребенку некоторых антибиотиков (ампициллин, цефазолин) могут вызывать желтуху. Одной из причин желтух является преждевременное родоразрешение. Загадочными остаются т.н. «желтухи от грудного молока». Они могут затягиваться более месяца, и билирубин при них может быть более 205, но это никогда не приводит к осложнениям, поэтому, как правило редко прибегают к отмене грудного кормления, а если врач это назначит – то не более, чем на сутки – потом кормление можно продолжать без опасений Есть и другие причины патологических желтух у новорожденных. Опасности желтух для ребенка. Когда нужна и когда не нужна госпитализация в больницу? Не все вещества, которые содержатся в крови, попадают в мозг. Существует защита мозга от токсичных веществ (кровяной мозговой барьер). Благодаря этому повреждение нервной системы при желтухах с невысоким содержанием билирубина не происходит. Клетки мозга не разрушаются и после исчезновения желтухи – ребенок остается совершенно полноценным. Только при очень высоком содержании билирубина последний все же может проникнуть в мозг и вызвать повреждение нервных клеток (ядерную желтуху). В первой начальной стадии ядерной желтухи ребенок становится безучастным, вялым, не сосет грудь. Позже – появляется запрокидывание головы, вытягивание конечностей и «мозговой», монотонный крик. При каких цифрах билирубина возможно развитие ядерной желтухи и при каких условиях это происходит – точно не известно Существует порог содержания билирубина, при достижении которого вероятность повреждения нервной системы значительно возрастает. Такие, близкие к пороговым цифры действительно опасны и требуют проведения энергичных лечебных мер. Например, в возрасте после трех суток у доношенного ребенка опасны цифры билирубина выше 380, но лечение следует начинать при меньших цифрах – при уровне билирубина 250 . У ребенка с весом менее 2000г. или при других определенных условиях билирубин может быть опасным уже при 170 , поэтому лечение иногда начинают раньше. Имеет значение и темп нарастания билирубина. Билирубин 290 и выше – это показание к госпитализации ребенка в любом возрасте. Из изложенного выше нужно также сделать вывод, что для крупного доношенного ребенка такие цифры билирубина, как 180-200, в принципе, безопасны. А если билирубин ниже 170 – это безопасно практически для любого здорового ребенка. Госпитализация и применение энергичного лечения здоровых доношенных детей с уровнем билирубина ниже 210 вряд ли оправданы в любом возрасте, поскольку могут быть опаснее, чем само заболевание (опасность внутрибольничной инфекции и инвазивных вмешательств). Надо отметить, что дети с уровнем билирубина 205-250 требуют внимательного врачебного наблюдения и в условиях г. Асбеста обычно так же находятся в стационаре. Современные методы лечения желтух. Более эффективно постоянное лечение, чем прерывистое. Более эффективен более яркий свет. Лучше освещать ребенка с двух сторон. При фототерапии закрывают глаза ребенка. Следят за температурой тела и введением дополнительной жидкости (лучше – с дополнительным кормлением). При соблюдении этих условий светолечение безопасно и не приводит к перегреванию или обезвоживанию ребенка. При фототерапии возможно появление шелушения кожи и частого жидкого стула. Возможна некоторая сонливость. Эти явления проходят после прекращения лечения. Других, более серьезных осложнений фототерапии не известно. Средняя продолжительность светолечения – 96 часов. Часто она успешно завершается в роддоме, когда билирубин снижается до безопасных цифр, и ребенок может быть выписан домой. Иногда требуется больше времени, и мама с ребенком переводятся в детскую клинику. При очень тяжелых желтухах (редко) требуется проведение заменного переливания крови. Кровь ребенка, содержащая токсичные вещества (билирубин, антитела) заменяется донорской. Эта операция опасна (инфицирование донорской кровью и пр.), но иногда только так можно спасти жизнь ребенка и уберечь его нервную систему от повреждающего действия билирубина. В настоящее время в большинстве клиник всего мира почти отказались от использования лекарств для лечения желтух новорожденного. Оказалось, что некоторые из лекарств, которые ранее применялись, даже усиливают желтуху или риск повреждения нервной системы (аскорбиновая кислота, альбумин). Применение других — бесполезно (желчегонные травы, аллохол, витамины группы B ). Эффективность третьих – точно не доказана, но, вроде, помогает (смекта, активированный уголь). Четвертые не прошли длительного испытания у новорожденных (карсил, эссенциале, Лив-52). Есть лекарства, которые эффективны, но от них отказались из-за очень нежелательных побочных действий (люминал или фенобарбитал). В некоторых больницах применяют т.н. «капельницы». Вводят большой объем жидкости за короткое время в вену головки. Такая водная нагрузка не является физиологичной и не имеет преимуществ перед введением жидкости естественным путем. Риск такого вмешательства не всегда оправдан. Равномерное длительное внутривенное введение глюкозы и других растворов более предпочтительно перед такими «капельницами», но требует катетеризации сосудов, риск осложнений от которых не всегда оправдывает применение этого метода. Предпочтительнее, если это возможно, вводить жидкость через рот (с кормлением или допаиванием). Желтухи и грудное вскармливание. источник Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна! Степень тяжести желтухи у новорожденных можно определять по нескольким критериям. Чаще всего это уровень билирубина в крови. Данный критерий является универсальным и помогает определить пороговую концентрацию билирубина, то есть угрозу ядерной желтухи с поражением головного мозга. Но иногда используется и визуальная шкала оценки желтухи по Крамеру. Степени тяжести желтухи новорожденных по шкале Крамера Уровень билирубина при патологической желтухе может сильно варьировать. По содержанию билирубина в крови определяется степень тяжести желтухи. Также по уровню билирубина определяется дальнейшая тактика лечения. Если билирубин достиг критической отметки в 300 микромоль на литр, то это является показанием для переливания крови. Степени тяжести желтухи по количеству билирубина в крови Эти показатели несколько отличаются у недоношенных детей. Объясняется это незрелостью основных функций печени и организма в целом. Так, важно помнить, что для недоношенных детей критический уровень билирубина, при котором существует опасность ядерной желтухи ниже, чем для доношенных детей, и составляет он 250 – 270 микромоль на литр. Обследование новорожденного ребенка с желтухой начинается с визуального осмотра. Как уже было сказано выше, иногда степень тяжести желтухи можно определить по распространенности желтушной окраски. В норме в желтый цвет окрашивается лицо, шея и верхняя часть туловища. При затяжной желтухе окрашивание может опускаться ниже пупка и достигать колен. Опасным признаком является окрашивание в желтый цвет ладоней и подошв малыша. Далее врач приступает к пальпации печени и селезенки. При гепатитах и некоторых врожденных аномалиях печени печень увеличивается, при гемолитической желтухе – увеличивается селезенка. Внешне ребенок при физиологической желтухе выглядит здоровым — он активный, реагирует на внешние раздражители, сосательный рефлекс выражен хорошо и он активно сосет грудь. Малыш с ядерной желтухой вялый, слабо реагирует на стимулы, отказывается от еды. Кроме определения уровня билирубина, при патологической желтухе проводят и другие анализы. Как правило, это общий анализ крови и общий анализ мочи, а также печеночные пробы. |
Биохимический анализ крови |
дефицит фибриногена и других факторов свертывания – происходит из-за недостатка витамина К, который, в свою очередь, синтезируется в печени. Результаты зависят от вида желтухи:
Изменение окраски мочи и кала при желтухе является важным диагностическим критерием. Объясняется это тем, что для каждого вида желтухи характерны свои изменения. Характеристика мочи и кала при различных видах желтухи Такие препараты как фенобарбитал и паглюферал назначаются лишь в том случае, если желтухе сопутствуют судороги (резкие сокращения мышц тела). Выбор того или иного препарата зависит от вида приступов и их этиологии. Урсосан, как и другие препараты, способствующие растворению желчных камней, не назначаются новорожденным детям. Показаниями к переливанию крови при желтухе являются:
Для переливания используют «свежую» кровь, то есть кровь сроком хранения не более 3 суток. Лечение желтухи у новорожденных детей – это ряд мероприятий, которые проводятся, для того чтобы ускорить процесс выведения вещества, формирующегося при распаде гемоглобина (билирубина) и придающего коже характерный оттенок. В домашних условиях терапия может быть проведена только в тех случаях, если патология носит физиологический характер. Существуют следующие меры лечения желтухи у младенцев:
Обеспечение правильного детского питания Женщина должна прикладывать ребенка к груди не менее чем через каждые 2 – 3 часа. Следует принимать к сведению, что при желтухе дети могут становиться более сонливыми и апатичными, из-за этого они начинают менее активно сосать грудь, в результате чего не получают необходимого объема питательных веществ. Также причиной плохого сосания может быть допущение ошибок при уходе за ребенком или при организации самого процесса кормления грудью. Чтобы обеспечить ребенку в таком состоянии полноценный рацион, мать должна проконсультироваться со специалистом по кормлению. В ситуациях, когда грудное вскармливание не является возможным, выбор молочной смеси для кормления должен осуществляться тщательно. Важно чтобы такая пища не провоцировала проблем с регулярностью стула, так как в таком случае течение желтухи затягивается. Если ребенок находится на искусственном вскармливании, врач может порекомендовать поить его отваром шиповника. Это позволит восстановить дефицит витаминов и других питательных элементов. Коррекция рациона кормящей матери Различают следующие положения рациона кормящей матери:
Чтобы обеспечить достаточный объем грудного молока, кормящей женщине следует включать в рацион богатые пищевыми волокнами (клетчаткой) продукты. В достаточном количестве клетчатка содержится в овощах и фруктах, которые как было сказано выше, перед употреблением следует подвергнуть термической обработке. Также для нормальной выработки грудного молока следует кушать каши (овсяную, гречневую), цельнозерновой хлеб. Кроме объема, кормящей женщине следует заботиться о том, чтобы вырабатываемое молоко было высокого качества. Качественные показатели грудного молока увеличивают продукты с высоким содержанием протеина (белка). Различают следующие белковые продукты, рекомендующиеся при грудном кормлении:
Прием медикаментов Существуют следующие группы препаратов, которые могут быть назначены при младенческой желтухе:
Сорбенты Выделяют следующие препараты с впитывающим действием:
Оптимальный препарат подбирается исходя из веса и общего состояния ребенка, интенсивности желтушного оттенка и других факторов. Поэтому назначать лекарство и определить схему его применения должен только врач. Гепатопротекторы Чаще всего эти препараты не вызывают побочных эффектов, но иногда прием может спровоцировать расстройство стула или аллергическую реакцию. В таких случаях лекарство отменяют. Гомеопатические препараты Существуют следующие гомеопатические лекарства от младенческой желтухи:
Средства для стимуляции аппетита Солнечные ванны
Как проводится процедура? Противопоказания и возможные побочные эффекты фототерапии В некоторых случаях фототерапия может сопровождаться такими побочными эффектами как шелушение и/или бронзовый оттенок кожи, повышенная сонливость ребенка, изменение консистенции и/или оттенка стула. Как правило, после завершения терапии эти симптомы проходят самостоятельно, без дополнительного вмешательства. Иногда фототерапия может спровоцировать аллергическую реакцию в форме крапивницы. В таких случаях лечение отменяют. Также прекращают световое воздействие, если у ребенка темнеет кал, кожа сильно краснеет из-за ожогов или приобретает мраморный оттенок. Фотолампа (также называется фототерапевтическим облучателем) – это оборудование, при помощи которого проводится лечение светом новорожденных с желтухой. Ранее такие лампы применялись только в условиях стационара, и для проведения лечения необходимо было ложиться в больницу. Сегодня фотолампы можно приобрести для частного применения, то есть в домашних условиях. Стоимость такого аппарата достаточно высока, поэтому оптимальным вариантом является приобретение фотолампы в аренду. Проводить сеансы фототерапии дома следует только после получения подробной консультации врача. Доктор должен провести обследование пациента, чтобы определить наличие вероятных противопоказаний. Также врач установит оптимальную схему (продолжительность и количество сеансов в сутки) проведения фототерапии. Помимо этого медик проинформирует о том, каким образом следует контролировать состояние маленького пациента во время применения фотолампы. Какие существуют фотолампы? Вторым критерием, по которому различаются фотолампы, является их конструкция. Большинство приборов состоит из 3 частей. Различают следующие конструктивные элементы фотоламп:
Для профессионального применения используется оборудование больших размеров в сравнении с фотолампами, которые предназначены для фототерапии в домашних условиях. Параметры оборудования (мощность ламп и другие технические характеристики) также могут отличаться. Для профессионального применения (в лечебных учреждениях) применяется приборы с высокой мощностью, для использования в домашних условиях существуют менее мощные, но более экономичные агрегаты. Следует уточнить, что эксплуатационный ресурс ламп не является безграничным. Поэтому арендуя оборудование, следует проверять ресурс лампы, так как в случае если он отработан, фототерапия не принесет пользы. Еще одним критерием, по которому различаются фотолампы, является их комплектация и наличие дополнительных опций. Так, существуют фототерапевтические облучатели, конструкция которых предполагает различные таймеры, для контроля температуры, времени сеанса и других факторов. Некоторые фотолампы поставляются в комплекте с очками для защиты глаз, кувезом (боксом) и другими деталями, которые облегчают эксплуатацию оборудования. Как пользоваться фотолампой? Различают следующие общие правила применения фотолампы дома:
«Светоняня» – это современный прибор для проведения фототерапии, который оснащен светодиодными лампами, излучающими синий свет. Оборудование чаще используется в стационарных отделениях, но может применяться и для лечения желтухи в домашних условиях. Фотолампа этой марки относится к фототерапевтическим облучателям последнего поколения. Благодаря продуманной конструкции и большому количеству дополнительных опций оборудование отличается продолжительной и безопасной эксплуатацией. Конструктивные особенности прибора Различают следующие элементы, которые входят в комплектацию прибора «Светоняня»:
Установка обладает функцией звукового оповещения, и при окончании сеанса прибор издает сигнал. Стоимость оборудования зависит от комплектации. Так, цена новой «Светоняни», оснащенной только верхней лампой, варьирует в пределах 65 000 рублей. Если в комплектацию входит и нижняя лампа, агрегат стоит примерно 70 000 рублей. Стоимость прибора увеличивается до 80 000 рублей, если он приобретается совместно с кувезом. Под воздействием солнечных лучей билирубин преобразовывается в жидкую форму и выводится из детского организма. Поэтому доктора рекомендуют проводить солнечные ванны новорожденным, у которых выявлена желтуха. Нужно уточнить, что пагубное воздействие на билирубин обеспечивает рассеянный свет, а не прямые солнечные лучи, которые к тому же могут спровоцировать ожог кожи. По этой причине во время проведения процедур кожу ребенка следует защищать от прямого воздействия солнца. Принцип солнечной ванны заключается в обеспечении ребенку регулярного пребывания под солнечным светом. В теплое время года частично одетого или голого малыша следует выносить на балкон или другое место, куда проникает солнечный свет. Во время пребывания под солнцем ребенка нужно регулярно переворачивать с одной стороны на другую. Длительность процедуры должна варьировать от 10 до 15 минут. В день таких сеансов рекомендуется проводить от 3 до 4. Также в теплое время года следует совершать прогулки на свежем воздухе, открывая капюшон коляски (если он есть), чтобы обеспечить проникновение света. В холодное время года солнечные ванны можно проводить в закрытом помещении, возле окна, так как действия света на билирубин распространяется и через стекло. В то же время, стеклянное препятствие снижает интенсивность светового воздействия, поэтому сеансы должны быть более продолжительными. Лучше всего переместить кроватку ребенка к окну и оставлять его в ней на протяжении всего светового дня. Грудное вскармливание является основным методом борьбы с желтухой новорожденных. Поэтому по возможности следует не прекращать кормление грудным молоком даже в тех случаях, когда возникают определенные сложности (например, ребенок проходит фототерапию). До недавнего времени считалось, что в некоторых случаях грудное вскармливание способствует росту билирубина и многие специалисты настаивали на переводе ребенка на искусственное питание. Последние исследования в данной области опровергают эту версию и подтверждают тот факт, что новорожденный с желтухой должен получать грудное молоко в достаточном объеме. Кормление при желтухе грудного молока Желтуха грудного вскармливания – разновидность физиологической желтухи, при которой характерный оттенок кожи провоцирует материнское молоко. Конкретная причина такой реакции детского организма на сегодняшний день не установлена. Существует несколько теорий развития желтухи грудного вскармливания. Самым популярным предположением среди специалистов является версия о том, что некоторые жирные кислоты женского молока тормозят вывод билирубина, и он накапливается в организме ребенка. Раньше считалось, что желтуха грудного молока является редким явлением и встречается только у 1 – 2 процентов новорожденных. Более новые наблюдения показывают, что такое состояние диагностируется у одной трети детей, находящихся на грудном вскармливании. Эта разновидность желтухи может продолжаться до трехмесячного возраста и после этого бесследно проходит. Она не сопровождается осложнениями, так как при желтухе материнского молока в организме накапливается нетоксичная форма билирубина. Кормить ребенка грудным молоком или нет при желтухе грудного вскармливания – вопрос, который интересует многих матерей. Если раньше тактика лечения заключалась в переводе ребенка на искусственные смеси, то сегодня врачи рекомендуют продолжать кормить грудью. В некоторых случаях грудное вскармливание прекращают на время (от 24 до 72 часов). За этот период количество билирубина в детском организме значительно снижается, после чего ребенка опять начинают кормить грудью. Во время остановки грудного кормления маленького пациента переводят на искусственные смеси. Женщине следует сцеживать грудное молоко, для того чтобы не возникли проблемы с его выработкой. Как кормить ребенка молоком при желтухе? Кормящая мама должна контролировать, правильно ли ребенок сосет грудь, потому что в обратном случае малыш не получает необходимого количества питательных веществ. Эта рекомендация актуальна при желтухе, потому что иногда она провоцирует сонливость или слабость у детей, в результате чего они неправильно сосут грудь. Существует ряд признаков, по которым кормящая женщина может проверить эффективность сосания. Различают следующие признаки некачественного сосания:
Чтобы наладить процесс кормления, матери нужно обратиться к врачу, который порекомендует, каким образом можно улучшить аппетит ребенка. Также мать может помочь новорожденному, соблюдая некоторые правила при кормлении. Перед тем как начать кормить ребенка, если грудь слишком тугая, нужно провести сцеживание. Затем следует слегка сжать сосок пальцами и подать его малышу в рот. Если ребенок держит рот закрытым, можно провести соском по нижней губе, так его губы приоткроются и ввести сосок в рот будет легче. После того как ребенок возьмет грудь, нужно направить сосок по направлению к небу. Легкая стимуляция верхнего неба активизирует природный рефлекс глотания, и ребенок начнет сосать. Определить, что ребенок хорошо и с аппетитом ест, можно по ряду признаков. Если малыш во время кормления не причмокивает, делает короткие паузы, во время которых слышно, что он глотает молоко, значит, он кушает хорошо. При эффективном сосании ребенок глубоко захватывает сосок и упирается подбородком в грудь. Целесообразность лечения желтухи у новорожденных зависит от того, какая причина спровоцировала окрашивание кожных покровов в желтый цвет. Характерный оттенок может быть как следствием простого физиологического процесса, так и признаком серьезных патологий. В первом случае, при физиологической желтухе, лечение сводится к организации правильного рациона ребенка и матери (если она кормит грудью). Также рекомендуется обеспечить регулярный контакт кожи ребенка с солнечным светом. Иногда новорожденному показана фототерапия. Во втором случае, при патологической желтухе, новорожденный нуждается в своевременном и адекватном лечении. Характер терапии зависит от причины заболевания, особенностей и состояния ребенка. Как правило, детям назначается медикаментозное лечение в сочетании с фототерапией. При большой концентрации токсичного билирубина, маленькому пациенту может быть показано переливание крови. При механической желтухе, когда болезнь вызвана патологией внутренних органов, ребенку проводят операцию. Самая большая опасность при данном заболевании у новорожденных заключается в том, что патологическая форма может быть принята за физиологическую желтуху. Основным отличием одного типа желтухи от другого, на который ориентируются родители, является время, в течение которого сохраняется желтушный оттенок. Физиологическая желтуха продолжается всего несколько дней, а патологическая – значительно дольше. Этот факт и помогает родителям вовремя обратиться к врачу. Но существует разновидность физиологической формы (желтуха грудного молока), которая продолжается достаточно долго. В таком случае родители могут принять симптомы опасного заболевания за проявления желтухи грудного вскармливания. Чтобы исключить такую вероятность, следует систематически сдавать анализы на билирубин, а также наблюдать за поведением новорожденного. Одеяло от желтухи для новорожденных – это сравнительно новое изобретение, которое разработали 3 студента. Это приспособление позволяет проводить сеансы фототерапии в домашних условиях, так как отличается малым весом, компактными размерами и простым управлением. Особенности одеяла для фототерапии Наиболее распространенной в данном сегменте оборудования является система BiliBed, которую производит марка Medela. Вместо конверта в комплект входит мягкое одеяло, в которое можно заворачивать ребенка, если в помещении прохладно. Лампы, установленные в этом оборудовании необходимо менять после 1500 часов использования. Стоимость аренды системы BiliBed составляет примерно 1000 рублей за сутки.
Единственными средствами, которые могут применяться при желтухе, являются отвары, приготовленные из шиповника или кукурузных рыльцев. Поить ребенка такими напитками можно только после врачебной консультации. Также медик определит систему употребления и дозировку этих средств. Рекомендации доктора обязательны к соблюдению, так как бесконтрольное применение таких препаратов может ухудшить состояние новорожденного. Организация правильного питания кормящей матери является важным условием лечения желтухи у новорожденного. Придерживаться специальной диеты должны матери детей как с патологической, так и физиологической желтухой. Женщина должна принимать в пищу продукты, которые легко усваиваются, чтобы снизить нагрузку на печень и другие органы пищеварения у ребенка. Также кормящей маме необходимо включать в рацион продукты, которые способствуют выработке качественного молока в достаточном объеме. Существуют следующие правила диеты для мамы при желтухе у новорожденных:
Меню женщины, которая кормит грудью новорожденного с желтухой, должно содержать свежие натуральные продукты. Рацион должен быть разнообразным и сбалансированным, для того чтобы ребенок получал все необходимые элементы. Существуют следующие продукты, которые рекомендуются матерям новорожденных с желтухой:
Если у ребенка диагностирована физиологическая желтуха, такое состояние редко влечет за собой сильные осложнения. Некоторые дети могут становиться более капризными, пассивными, сонливыми. Также в ряде случаев маленькие пациенты теряют аппетит. Такое состояние усложняет терапию и уход за ребенком, но не приносит вреда, так как физиологическая желтуха быстро проходит. Серьезными негативными последствиями может обернуться патологическая желтуха. Билирубин, который с течением болезни накапливается во внутренних органах и тканях, обладает высокой токсичностью и оказывает пагубное воздействие на жизненно важные системы организма. Самым опасным осложнением патологической желтухи является билирубиновая энцефалопатия. При высокой концентрации токсичного билирубина большое количество этого вещества скапливается в клетках головного мозга. В результате этого нарушаются обменные процессы и клетки мозга не получают должного питания. Постепенно развивается поражение различных долей мозга, и функция этого органа начинает угасать. Существуют следующие возможные последствия билирубиновой энцефалопатии:
Если ребенку не будет оказана своевременная и качественная врачебная помощь, билирубиновая энцефалопатия может привести к летальному исходу. Существуют следующие признаки развития осложнений:
Заразна желтуха или нет, зависит от причины, которая спровоцировала окрашивание кожи новорожденного в желтый цвет. При физиологической желтухе вероятность заражения отсутствует, так как данное состояние врачи не относят к заболеваниям. В случае с патологической желтухой ситуация обстоит иначе. Шанс заразиться этой болезнью зависит от фактора, который ее спровоцировал. Передается желтуха в том случае, если причиной ее возникновения является инфекционный процесс, который может быть как бактериального, так и вирусного типа. Различают следующие причины желтухи, которой можно заразиться от новорожденного:
К профилактическим мерам патологической желтухи новорожденных относятся:
Среди вышеперечисленных мер, наибольшее внимание заслуживает профилактика гемолитической болезни новорожденных. Это патология, которая развивается вследствие несовместимости матери и плода по резус-фактору или группы крови. Сопровождается она обширным разрушением эритроцитов крови ребенка, что приводит к росту концентрации токсичного билирубина и развитию анемии. К мерам профилактики гемолитической болезни новорожденных относятся:
источник |


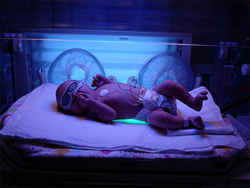 Фототерапия показана при физиологической и патологической форме желтухи. Принцип лечения заключается в том, что под воздействием света билирубин разрушается, превращаясь в жидкую форму, которая выводится вместе с мочой и калом. Терапия светом требует специального оборудования и постоянного контроля состояния пациента. Оптимальным вариантом является проведение такого лечения в больничных условиях, так как присутствие медицинского персонала позволяет предотвратить вероятные осложнения. Если по ряду причин ребенок не может находиться в больнице длительное время, фототерапию можно проводить и дома. Для этого следует приобрести необходимое оборудование (покупается или берется в аренду) и проконсультироваться с врачом о правилах проведения фототерапии в домашних условиях. Важным условием лечения является вскармливание ребенка грудным молоком. При искусственном кормлении в большинстве случаев вместо фототерапии подбираются альтернативные методы лечения.
Фототерапия показана при физиологической и патологической форме желтухи. Принцип лечения заключается в том, что под воздействием света билирубин разрушается, превращаясь в жидкую форму, которая выводится вместе с мочой и калом. Терапия светом требует специального оборудования и постоянного контроля состояния пациента. Оптимальным вариантом является проведение такого лечения в больничных условиях, так как присутствие медицинского персонала позволяет предотвратить вероятные осложнения. Если по ряду причин ребенок не может находиться в больнице длительное время, фототерапию можно проводить и дома. Для этого следует приобрести необходимое оборудование (покупается или берется в аренду) и проконсультироваться с врачом о правилах проведения фототерапии в домашних условиях. Важным условием лечения является вскармливание ребенка грудным молоком. При искусственном кормлении в большинстве случаев вместо фототерапии подбираются альтернативные методы лечения. Многих матерей интересует, существуют ли народные средства для борьбы с желтухой у новорожденных. В интернете можно найти рецепты средств на основе различных трав, которыми рекомендуют лечить ребенка. Некоторые источники предлагают препараты на основе водки или спирта, токсичных растений и других компонентов, которые нельзя вводить в рацион новорожденного. Многие системы организма новорожденного ребенка являются незрелыми, и употребление таких средств может привести к негативным последствиям. Поэтому матерям не следует предпринимать попытки лечить ребенка такими препаратами.
Многих матерей интересует, существуют ли народные средства для борьбы с желтухой у новорожденных. В интернете можно найти рецепты средств на основе различных трав, которыми рекомендуют лечить ребенка. Некоторые источники предлагают препараты на основе водки или спирта, токсичных растений и других компонентов, которые нельзя вводить в рацион новорожденного. Многие системы организма новорожденного ребенка являются незрелыми, и употребление таких средств может привести к негативным последствиям. Поэтому матерям не следует предпринимать попытки лечить ребенка такими препаратами. Профилактика желтухи новорожденных – это профилактика тех состояний, которые стали причиной ее развития. Таким образом, не существует конкретных мер, направленных на предотвращение желтухи. Вместо этого есть мероприятия, направленные на предотвращение внутриутробных инфекций, недоношенности, на снижение риска развития гемолитической болезни новорожденных. Необходимо отметить, что все эти меры направлены на предотвращение тех патологий, которые становятся причиной патологической желтухи. Физиологическая же желтуха, которая появляется на 3 день и длится до 10, не требует профилактических мер.
Профилактика желтухи новорожденных – это профилактика тех состояний, которые стали причиной ее развития. Таким образом, не существует конкретных мер, направленных на предотвращение желтухи. Вместо этого есть мероприятия, направленные на предотвращение внутриутробных инфекций, недоношенности, на снижение риска развития гемолитической болезни новорожденных. Необходимо отметить, что все эти меры направлены на предотвращение тех патологий, которые становятся причиной патологической желтухи. Физиологическая же желтуха, которая появляется на 3 день и длится до 10, не требует профилактических мер.