С точки зрения патогенеза, то есть механизма развития симптома, обесцвеченный кал является следствием нарушения выведения билирубина. В норме билирубин в составе желчи выделяется из печени в кишечник, где претерпевает ряд биохимических превращений. В результате биохимических реакций билирубин в кишечнике превращается в пигментное вещество – стеркобилин. Именно стеркобилин в норме окрашивает кал в различные оттенки коричневого цвета. Когда прекращается поступление в кишечник желчи, а вместе с ней и билирубина, каловые массы не окрашиваются в коричневый цвет. В результате остатки пищи выводятся из кишечника в неокрашенном виде, то есть кал становится обесцвеченным.
Нарушение выведения билирубина может быть спровоцировано применением некоторых лекарственных препаратов, патологическими состояниями и обилием животных жиров в рационе питания.
Патологическими причинами нарушения выведения билирубина и появления обесцвеченного стула являются заболевания печени, желчного пузыря и поджелудочной железы. Обычно при наличии такой патологии обесцвеченный кал появляется внезапно и может сохраняться в течение нескольких дней, как минимум 3 – 5. Появление обесцвеченного кала на фоне какого-либо заболевания сопровождается и другими характерными для данной патологии симптомами.
Итак, внезапное появление обесцвеченного стула в сочетании с болевым синдромом в правом подреберье и одновременным потемнением мочи наблюдается при следующих заболеваниях:
- Гепатит;
- Гепатоцеллюлярная карцинома;
- Печеночная пурпура;
- Острый холецистит;
- Дискинезия желчевыводящих путей;
- Желчнокаменная болезнь (закупорка желчевыводящих путей камнем);
- Перегиб желчного пузыря.
На фоне перечисленных заболеваний прекращается выведение в кишечник билирубина в составе желчи, поэтому кал не окрашивается в обычный коричневый цвет и приобретает вид обесцвеченного, ахолического. Если у человека наблюдается выделение обесцвеченного кала в сочетании с болями в животе, температурой, пожелтением кожи и склер и темной мочой, то это является симптомом острой патологии печени или желчевыводящих путей, и требует немедленного обращения за медицинской помощью.
Если у человека регулярно и достаточно часто выделяется светло-желтый кал с очень неприятным запахом, то это является симптомом нарушения переваривания жиров в кишечнике. Обычно такое состояние наблюдается при заболеваниях поджелудочной железы или желчного пузыря.
Такой светло-желтый кал можно также условно считать обесцвеченным, поскольку он формируется при недостаточном поступлении желчи и ферментов поджелудочной железы в кишечник. В норме жиры, поступившие в организм человека с продуктами питания, перевариваются под воздействием желчи и ферментов поджелудочной железы. Когда же наблюдается недостаточное выделение желчи и ферментов поджелудочной железы в кишечник, то жиры полностью не перевариваются, а кал приобретает консистенцию строительной замазки и не окрашивается в нормальный коричневый цвет из-за нехватки стеркобилина. Такой светло-желтый кал замазкообразной консистенции с неприятным запахом наблюдается при следующих заболеваниях:
- Целиакия;
- Хронический панкреатит;
- Рак поджелудочной железы;
- Рак желчного пузыря;
- Желчнокаменная болезнь;
- Сужение желчевыводящих протоков.
Все перечисленные причины появления обесцвеченного кала являются патологическими. То есть, обесцвеченный кал является симптомом заболеваний печени, желчевыводящих путей или поджелудочной железы.
Кроме указанных заболеваний, обесцвеченный кал может появляться на фоне применения некоторых лекарственных препаратов, которые способны нарушать работу печени. Если человек принимает какие-либо лекарственные препараты и у него при этом появляется обесцвеченный стул, то необходимо срочно обратиться к врачу, поскольку это может свидетельствовать о серьезном нарушении функций печени, что требует специализированного лечения.
Итак, обесцвеченный кал может появляться при применении следующих лекарственных препаратов: 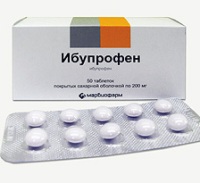
2. Противогрибковые препараты (Гризеофульвин);
3. Препараты против подагры (Аллопуринол);
4. Нестероидные противовоспалительные средства – НПВС (Ибупрофен, Нимесулид, Диклофенак и т.д.);
5. Препараты для лечения туберкулеза (Изониазид);
6. Препараты для лечения эпилепсии (Ацедипрол, Вальпроат натрия, Вальпроевая кислота, Депакин, Дипромал, Конвулекс, Конвульсофин, Лептилан, Эвериден, Энкорат);
7. Аспирин и препараты на основе ацетилсалициловой кислоты (Ацилпирин, Ласпал, Ацсбирин и др.);
8. Парацетамол (Ацетаминофен);
9. Метотрексат;
10. Оральные контрацептивы.
Однако помимо патологических причин появления обесцвеченного кала имеются и физиологические, связанные с особенностями рациона питания человека. Физиологический обесцвеченный кал появляется при употреблении в пищу большого количества жирных продуктов, таких как:
- Сметана;
- Сало;
- Сливочное или растительное масло.
Обычно при употреблении указанных продуктов появляется светло-желтый кал, часто жидкий, с сильным неприятным запахом. Однако в течение 1 – 2 суток кал вновь приобретает нормальную коричневую окраску и консистенцию. Если же обесцвеченный кал вызван какой-либо патологией, то он может сохраняться гораздо дольше – в течение 3 – 5 дней. В случае, когда обесцвеченный кал появился вследствие употребления большого количества жирных продуктов, это не свидетельствует о наличии патологии и не требует лечения. Однако когда у человека данный симптом появляется даже после употребления небольшого количества жиров, следует обратиться к врачу, поскольку это является симптомом нарушений функций поджелудочной железы.
Автор: Наседкина А.К. Специалист по проведению исследований медико-биологических проблем.
источник
Желчный пузырь представляет собой внутренний орган билиарной системы, в которую также входит печень, основными задачами которого является накопление, доведение до нужной концентрации и своевременный выброс вырабатываемой печенью желчи в пищеварительный тракт (при поступлении туда пищи).
Желчь вырабатывают специальные печеночные клетки, называемые гепатоциты. Затем при помощи желчных протоков этот секрет доставляется в пузырь и накапливается там до приема пищи. Печень вырабатывает желчь круглосуточно, и её количество ежедневно может доходить до двух литров.
Основным предназначением желчи является первичная эмульгация и расщепление тяжелых животных жиров, а также стимулирование перистальтики кишечника.
Желчный пузырь выглядит как мешкообразный полый резервуар, имеющий грушевидную форму. Он способен чередовать циклы расслабления и сокращения. Так же, как и прочие внутренние органы, он тоже может поражаться различными патологиями, лечение которых, увы, зачастую возможно только хирургическим путем.
Такое оперативное вмешательство в медицине называется холецистэктомией. Её назначают в случаях, когда пузырь теряет свою функциональность и перестает работать, и его присутствие в организме представляет угрозу для окружающих его органов.
Такие патологии, как правило, вызываются следующими заболеваниями:
- острая форма холецистита (воспаления стенок этого органа), которую нет возможности вылечить консервативными методами;
- наличие в пузыре гнойного воспаления (эмпиемы);
- в случае возникновения гангрены этого органа;
- при камнях в желчном пузыре (при желчнокаменной болезни), если вывести эти камни естественным путем с помощью медикаментов или прочих консервативных способов лечения не представляется возможным;
- длительное хроническое течение воспалительного процесса (хронический холецистит), которое нарушает нормальный желчеооток;
- наличие в этом органе добро- и злокачественных новообразований (полипоз, рак или кисты);
- если этот орган был поврежден в результате травмы или иного механического воздействия;
- проблемы, связанные с дисфункцией (нарушение функционирования вплоть до полного отказа этого органа).
Как правило, острый приступ холецистита стараются купировать медикаментозными средствами, однако в случае нарастания интенсивности симптомов, болевого синдрома и повышения температуры тела прибегают к хирургическому лечению.
Гнойный воспалительный процесс и гангренозная форма холецистита, а также наличие доброкачественных или злокачественных опухолей и механических повреждений, нарушающих целостность этого органа – все это абсолютные показания к холецистэктомии.
Если рассматривать такое заболевание, как желчнокаменная болезнь, то здесь возможны варианты. К примеру, если конкременты единичные и не очень крупные, их стараются раздробить с помощью ударно-волновой литотрипсии или с применением лазера, а затем растворить с помощью специальных препаратов и вывести из организма естественным путем. Если же эта терапия при камнях в желчном пузыре не дает желаемого эффекта – тогда назначается операция.
Холецистэктомия выполняется двумя способами – лапаротомическим (традиционным полостным) или лапароскопическим вмешательством.
Первая методика более травматична и чревата появлением послеоперационных осложнений, связанных с травмированием внутренних органов и тканей в процессе операции, поэтому к этой методике прибегают в экстренных случаях и тогда, когда пациенту по каким-либо причинам противопоказано лапароскопическое вмешательство.
Во всех остальных случаях, как правило, применяют гораздо менее травматичную лапароскопию, при которой удаление производится под наблюдением вводимой внутрь брюшной полости видеокамеры и с помощью специального инструмента, которые вводят через небольшие (до одного сантиметра) проколы в стенках брюшины.
Такая операция сводит к минимуму риск возникновения послеоперационных осложнений, поскольку соседние органы практически не затрагивает. Кроме того, срок реабилитации после малоинвазивного лапароскопического вмешательства гораздо короче, чем после традиционной полостной холецистэктомии.
Несмотря на то, что такая операция является весьма распространенной, и большое число пациентов живут после неё долгой и полноценной жизнью, определенные ограничения она все-таки накладывает. «Лишних» органов в человеческом организме не бывает, и удаление желчного пузыря увеличивает нагрузку на оставшиеся органы пищеварительной системы.
В отсутствие этого резервуара желчи негде накапливаться, и она постоянно небольшими порциями вбрасывается в двенадцатиперстную кишку напрямую через печёночные протоки и общий желчный проток. Кроме того, её негде становиться набирать нужную концентрацию, в результате чего её способность к расщеплению тяжелых жиров снижается.
В таких условиях для нормального пищеварения необходимо:
- уменьшение единовременных порций еды;
- увеличение числа ежедневных регулярных приёмов пищи для своевременного отведения желчи из кишечника;
- ограничение количества поступающих в ЖКТ тяжелых жиров; рецепты блюд должны исключать такие продукты;
- исключение из рецептов приготовления пищи продуктов, которые оказывают стимулирующее воздействие на перистальтику кишечника.
источник

Расстройства функций кишечника можно восстановить, если соблюдать определенные правила сразу после операции и некоторое время после нее.
Человеку, перенесшему холецистэктомию (операцию по удалению желчного пузыря), в любом случае придется пересмотреть свое питание.
Существует два основных метода по удалению желчного пузыря:
Полостная операция проводится путем рассечения брюшной стенки скальпелем. Она является более травматичной и требует дольше времени на реабилитацию.
При лапароскопии делаются лишь небольшие проколы в брюшной стенке. В отверстия вводится специальный аппарат, при помощи которого хирург проводит удаление поврежденного органа.
Лапароскопия является неинвазивной операцией. Заживление проходит легче, пациент быстрее возвращается к нормальной жизни. Работа кишечника после такой процедуры нарушается меньше.
После полостной операции восстановительный период идет дольше, а влияние процедуры на желудочно-кишечный тракт более интенсивное.
Одна из главных причин запора и поноса — употребление различных лекарств. Для улучшения работы кишечника после приема препаратов, нужно каждый день пить простое средство .
Проблемы с кишечником могут быть после любой операции на важных органах, связанных с ЖКТ.
Основные причины запора:
- Желчь выбрасывается в кишечник ненормированно, нарушаются многие метаболические процессы. Организму необходимо немало времени, чтобы адаптироваться к изменениям.
- Хирургическое вмешательство в область ЖКТ влияет на кишечник, нарушается его перистальтика, соответственно, пища проходит медленнее.
- До операции и несколько дней после нее, пациенту не разрешается есть твердую пищу. Соблюдение такой диеты расслабляет кишечник, вводит его в «сонное» состояние, из которого он выходит не сразу.
- Наркоз и лекарства, которые получает больной, нарушают пищеварительные процессы. Сильные антибиотики разрушают микрофлору ЖКТ, способствующую правильному перевариванию пищи.
- Пациента некоторое время ограничивают в потреблении жидкости. Без должного количества воды запоры могут быть и у здорового человека.
- После холецистэктомии может меняться уровень кислотности в желудке, что отражается на всей его работе.
- Длительное время после операции человеку запрещены активные физические занятия. Недостаток движения ухудшает пищеварительный процесс.
Неприятности со стулом после серьезных вмешательств в организм и удаления некоторых органов, испытывает практически каждый человек. Необходимо набраться терпения и помочь своей пищеварительной системе прийти в норму.
Рецепт Е. Малышевой от запоров
Дорогие мои, нормализовать пищеварение и стул, убрать запоры, вам помогут не дорогостоящие таблетки, а простейший народный, давно забытый рецепт. Записывайте скорее, завариваете 1 ст. ложку.
Первые 3 дня после перенесенной холецистэктомии пациенту строго запрещено есть твердую пищу. В рационе разрешены бульоны, жидкие каши на воде, желе, овощные пюре жидкой консистенции, натуральный йогурт. Из напитков можно некрепкий чай, компот, воду. Нельзя потреблять ничего, что вызывает резкий выброс желчи и других пищеварительных компонентов (сахар, соки, соленое, кислое, острое).

Послеоперационный период самый важный. Его строгое соблюдение поможет быстро наладить стул.
Одна из главных причин запора или диареи- неправильное питание. Поэтому для улучшения работы кишечника нужно каждый день пить простое .
У человека удален желчный пузырь, прошли первые дни после операции, что делать дальше? Каким теперь должно быть питание, чтобы не возникало проблем с дефекацией? Ответим на важные вопросы.
После холецистэктомии функцию желчного пузыря берет на себя проток между печенью и двенадцатиперстной кишкой. Орган выдает порции желчного секрета не так дозировано, как это делал пузырь. Это отражается на пищеварении, а также микрофлоре желудка и кишечника.
Самый лучший способ, как восстановить свое здоровье – это правильное питание, которое должно стать образом жизни навсегда. От некоторых продуктов придется полностью отказаться, другие теперь можно лишь в небольшом количестве.
В таблице представлена информация, что можно, а что нельзя при удаленном желчном пузыре для нормальной работы кишечника:
| Можно | Можно в небольшом количестве | Запрещено |
|---|---|---|
| Постное мясо | Грибы | Жирные блюда |
| Каши из круп и злаков | Кофе | Жареное |
| Овощи | Шоколад | Острое |
| Фрукты и ягоды | Орехи | Сильно соленое |
| Мед и такие сладости, как желе, мармелад, зефир, джемы. | Сливочное масло | Копчености |
| Тушеные блюда | Яйца | Бобовые |
| Цельнозерновой хлеб, хлебцы | Цитрусы | Сдобная выпечка |
| Чай, компоты, кисель | Натуральные соки | Кондитерские изделия с жирным кремом |
| Растительные масла | Бездрожжевая выпечка | Сильно пряные специи |
| Кисломолочные продукты | Бобовые | |
| Жирные сорта рыбы, сыров | ||
| Молочные продукты высокой жирности | ||
| Маринады | ||
| Алкогольные напитки | ||
| Сладкие газированные напитки | ||
| Майонез и другие жирные и пряные соусы |
Правильное питание может подействовать не сразу.
Как быть, если запор причиняет существенный дискомфорт, в кишечнике тяжесть, вздутие, колики?
Рассмотрим допустимые после операции методы и средства от запора:
- Клизма. Это самый простой и доступный метод для быстрого опорожнения кишечника. Для клизмы можно использовать просто кипяченую теплу воду, слабый настой ромашки, слабый раствор марганцовки.
- Слабительные лекарства. После холецистэктомии рекомендуется использовать мягкое слабительное. К таким препаратам относятся: Дюфалак, Лактулоза, Экспортал, Лактитол, Импортал Н, Эвакью (свечи), Ферроплекс (свечи).
Лечение запоров должен назначать врач. Самостоятельное употребление препаратов допустимо только в крайних случаях.
И клизмы, и слабительные медикаменты вызывают привыкание. Их нельзя использовать более 5-7 дней.
Врач также может назначить физиотерапевтические процедуры для быстрого и безопасного восстановления работы ЖКТ.
Самыми эффективными считаются:
- индуктотермия;
- электростимуляция;
- массаж живота.
Иногда после операции на кишечнике образуются спайки. Для их рассасывания также применяется физиотерапия (электрофорез).
- Одну среднюю свеклу отварить, натереть на терке, приправить небольшим количеством растительного масла и съесть за ужином.
- Взять по 1 ч. л. сухой травы сенны, фенхеля и семян укропа, залить 300 мл кипятка, настоять пару часов, процедить, разделить на 3 приема. Пить по 100 мл перед едой.
- При запоре каждое утро натощак выпивать 1 ч. л. льняного масла.
- Многие, перенесшие операцию, интересуются, можно ли чернослив включить в свой рацион. Разрешено употреблять по 2-3 шт. чернослива в день, он имеет мягкий слабительный эффект и полезен для организма.
Чтобы нормализовать работу пищеварительной системы после операции и избавиться от запоров, необходимо питаться небольшими порциями каждые 2-3 часа.
Рекомендуется все блюда готовить на пару, тушить, запекать в духовке. Такое питание не только будет полезным для желудка и общего состояния организма, но и поможет поддерживать вес в норме.
Физическая активность также способствует пищеварению. Существуют специальные упражнения для улучшения работы кишечника, их можно найти в свободном доступе в Сети. Стоит приучить себя к потреблению чистой воды (2 литра в день). Правильное питание должно стать образом жизни. Вкусовые привычки человека легко меняются, трудно перестраивать вкусовые пристрастия лишь первые 3-4 недели.
Точно ответить на этот вопрос может только врач. Обычно допускается прием деликатный слабительных средств.
- После операции бывает, что нет стула по 2-3 дня, но потом хожу без проблем, это нормально?
Если вы не чувствуете дискомфорт в животе и опорожнение кишечника происходит без усилий, это нормально.
Что говорят проктологи Израиля о запоре?
Запор очень опасен и очень часто это первый симптом геморроя! Мало кто знает, но избавиться от него очень просто. Всего 3 чашки этого чая в день избавят вас от запоров, метеоризмов и прочих проблем с желудочно-кишечным трактом.
Желчь придает темный цвет калу. Теперь она вырабатывается не нормировано и время от времени кал может иметь светлый или желтый оттенок.
- Почему жидкий стул может резко сменяться запором, до операции такого никогда не было?
Холецистэктомия – это серьезный стресс для ЖКТ. Желчь может поступать в пищеварительную систему слишком в большом объеме или, наоборот, в недостаточном, что приведет к чередованию запоров и поносов. Решить проблему помогает регулярное правильное питание.
Недостаток в рационе жидкости — одна из главных причин запора. Чтобы от него избавиться за 3 дня, нужно каждый день пить простое средство .
Отзывы людей, лишившихся желчного пузыря, доказывают, что питание играет ключевую роль в решении проблем, свеянных с запорами.
Привыкала к диете с трудом. Первые пару недель стул был нерегулярным, но сильных запоров не было. Сейчас все хорошо, но если съем что-то жирное или пару дней питаюсь всухомятку, может случиться запор.
Питаться правильно я начала еще до того, как мне удалили желчный пузырь. Возможно, поэтому я и после операции не мучилась запорами, только первые дни не могла сходить в туалет, потом все наладилось.
Удалили пузырь из-за большого камня. Мне трудно соблюдать диету, люблю вкусно покушать. Приходится периодически пить слабительные. Врач ругает меня, но я не могу постоянно сидеть на диете.
Даже запущенный запор и метеоризм можно вылечить дома, без диет и больниц. Просто не забывайте один раз в день выпивать.
источник
Вслед за удалением желчного пузыря или другой операции, проводящийся под анестезией, возникает кишечная атония, которая проявляется в виде запора. Причин копростаза несколько и большинство из них временные. Лечение запора после удаления желчного пузыря зависит от вида хирургического вмешательства, наличия осложнений, скорости желчеотделения.
Запоры после удаления желчного пузыря возникают в результате снижения перистальтики кишечника и обезвоживания каловых масс. Причин этому несколько:
- Механическая травма тканей брюшной полости . Вне зависимости от вида хирургического вмешательства в брюшной стенке делаются разрезы. Как защитный механизм в период регенерации могут сформироваться соединительнотканные сращения (спайки). Сначала образовавшаяся соединительная ткань рыхлая, а затем она уплотняется (в течение 1–3 недель), а иногда даже затвердивает. Спайки — это тяжи, которые скрепляют брюшину и внутренние органы, в результате чего ограничивается подвижность петель кишечника, что может привести к нарушению его функций. Спаечная болезнь может спровоцировать полное исчезновение перистальтики или кишечную непроходимость, чреватую смертельным исходом.
- Побочное действие наркоза . Наркоз вызывает расслабление гладкой мускулатуры кишечника. В результате происходит застой каловых масс, которые быстро обезвоживаются и твердеют. Плотный кал с трудом продвигается в ослабленном кишечнике, отсюда и задержка стула.
- Снижения физической активности . В послеоперационный период больной вынужден из-за боли и риска расхождения швов ограничить физическую активность и большую часть времени находиться в постели, поэтому и возникает атония кишечника.
- Прием медикаментов . Многие лекарства действуют на нервный аппарат кишечника или же влияют на электролитный обмен. К примеру, запор могут вызывать антибиотики, антациды, диуретики, спазмолитики.
- Изменение кислотности желудочного сока . После того как удалили желчный пузырь желчь постоянно присутствует в двенадцатиперстной кишке. При несоблюдении диетических рекомендаций она раздражает слизистую и сфинктер, что приводит к расслаблению последнего и проникновению желчи в желудок. При изменении концентрации соляной кислоты нарушается работа кишечника.
- Изменение состава желчи . Со временем желчь становится литогенной, то есть склонной к образованию камней. В ней увеличивается количество холестерина, но сокращается содержание желчных кислот с лецитином. Такая желчь раздражает стенки кишечника, что приводит к воспалительному процессу и снижению перистальтики.
- Недостаток жидкости . Некоторые больные не выпивают необходимое количество жидкости в послеоперационный и реабилитационный период. При нехватке жидкости каловые массы становятся более плотными и способны образовывать каловые камни, которые мешают продвижению содержимого кишечника.
- Диетическое питание . После операции по удалению желчного пузыря пищеварительная система должна адаптироваться к отсутствию органа. Назначается диета, которая предполагает отсутствие в рационе клетчатки, являющейся основным стимулятором кишечной моторики.
Некоторые из этих факторов влияют на организм в течение нескольких суток, другие же возникают через продолжительное время. К примеру, от наркоза организм отходит за несколько часов, а на формирование спаек требуется 21 день. Не стоит забывать, что у человека удален желчный пузырь, функция которого была накапливать желчь и выбрасывать ее в двенадцатиперстную кишку в момент поступления туда химуса.
В желчном пузыре желчь отстаивалась и становилось более концентрированной, благодаря чему улучшалось пищеварение. Причем количество поступившего секрета зависело от того насколько сильно раздражены механические и химические рецепторы, то есть чем больше пищи поступило в желудок и чем она жирнее, тем больше выбрасывалось ферментов.
После холецистэктомии желчь поступает в тонкий кишечник постоянно, из-за чего нарушается пищеварительный процесс и замедляется перистальтика кишечника. Чтобы ускорить расщепление, рекомендуется придерживаться диеты, предусматривающей употребление только тех продуктов, на переваривание которых не нужно много ферментов и органических веществ.
Чтобы снизить риск возникновения запора и других последствий удаления желчного пузыря рекомендуется придерживаться диетического питания. Лечебное питание является наиболее значимой составляющей реабилитационного периода, от его соблюдения зависит, будут ли осложнения.
Первые дни после операции у большинства пациентов отмечается задержка стула, поскольку организм отходит от анестезии, энергетическая ценность рациона понижена, ограничивается количество жидкости и физическая нагрузка. При необходимости лечащий врач назначает симптоматическую терапию (прием слабительных, физиотерапию, массаж).
Через неделю после операции доктор определит наиболее подходящую диету для больного, при этом учитывается выраженность симптомов холецистита, сопутствующие заболевания, наличие осложнений. Если осложнения отсутствуют, то назначается диета N o 5А, задача которой нормализовать работу гепатобилиарной системы и обеспечить щажение ЖКТ.
Если же развился постхолецистэктомический синдром, при котором из-за повышенного желчеотделения обострился дуоденит, гастрит или гепатит, то назначается диета N o 5Щ. Данное лечебное питание предполагает полное исключение клетчатки, что часто приводит к атонии кишечника. При развитии желчезастойного синдрома назначается диета N o 5Ж, которая стимулирует желчеотделение.
Таким образом, диета в реабилитационный период зависит от характера желчеотделения и может исключать или рекомендовать употребление клетчатки, являющейся основным усилителем моторики кишечника. Но стимулировать перистальтику можно кисломолочными продуктами, растительным маслом, кашами, приготовленными на воде, холодными напитками, свежевыжатыми соками.
После удаления желчного пузыря с разрешения врача можно воспользоваться рецептами народной медицины:
- выпивать утром натощак стакан свекольного сока и такое же количество в течение дня;
- за час до завтрака пить 150 мл картофельного сока;
- натощак съедать горсть чернослива;
- утром до еды выпивать столовую ложку любого растительного масла;
- пить ежедневно свежеприготовленный морковный или тыквенный сок.
Прием слабительных не влияет на причину запора, а только разово провоцирует опорожнение кишечника. Лекарства выпускаются в виде таблеток, свечей, растворов. Больному может рекомендоваться «Бисакодил», «Бекунис», «Фортранс», «Дюфалак», «Экспортал», «Микролакс», сироп с лактулозой, пробиотики и пребиотики, свечи с глицерином.
В реабилитационный период запор после удаления желчного пузыря вполне ожидаемый симптом. При соблюдении диетических рекомендаций и с помощью медикаментозного лечения удается довольно быстро восстановить нормальную частоту стула. Но если симптом, несмотря на соблюдение диеты, не проходит в течение нескольких месяцев, то можно говорить о развитии хронического запора.
Причиной тому могут быть послеоперационные осложнения (спайки), болезни пищеварительной системы, медикаментозная терапия, стрессы. Чтобы выяснить и устранить причину, необходимо пройти медицинское обследование. Заподозрить развитие спаечной болезни хирург может во время первичного осмотра на основании жалоб пациента, по наличию оперативного вмешательства и инфекционного заболевания в анамнезе.
Для подтверждения диагноза может проводиться УЗИ, рентгенография, лапароскопия органов брюшной полости. Возникновение спаек после проведения операции по удалению желчного пузыря возможно избежать, если проводить профилактические мероприятия. Рекомендуется как можно быстрее после операции вставать, ходить самостоятельно, переворачиваться, при этом не стоит сильно напрягать мышцы живота.
Необходимо обеспечить полноценное пищеварение, при задержке стула стразу проконсультироваться с гастроэнтерологом. Если запор возник на фоне гастрита, то выясняется уровень кислотности желудочного сока, на основании чего и составляется лечебная диета и медикаментозная терапия. При повышенной кислотности рекомендуется употреблять больше кисломолочных продуктов, а при пониженной помогут кислые фрукты.
Чтобы избежать возникновения запора рекомендуется употреблять следующие продукты:
источник
Цвет испражнений может многое сказать о текущем состоянии здоровья человека.
В норме экскременты имеют коричнево-желтоватый цвет. Но если в них присутствует желчь – их цвет меняется на желтый или зеленый (иногда – черный).
Такое изменение испражнений может быть свидетельством того, что внутренние органы работают с нарушениями, а это может быть признаком серьезного заболевания.
При попадании в кал желчи он приобретает ярко выраженный желтоватый или зеленый цвет. При нормальной работе внутренних органов желчи в каловых массах быть не должно, за исключением новорожденных в возрасте до двух месяцев. У них такое допустимо, поскольку организм малыша в этом возрасте только учится работать нормально. Если же после двух месяцев цвет экскрементов не меняется – это уже сигнал о каких-то нарушениях.
Для взрослых же изменение цвета испражнений должно стать поводом скорейшего обращения к врачу для всестороннего обследования
Патологии печени и желчного пузыря у взрослого человека вызывают ухудшение оттока желчи, вследствие чего она попадает в прямую кишку и перемешивается с каловыми массами. Наличие этого внутреннего печеночного секрета и приводит к тому, что экскременты становятся желтовато-зелеными. Моча при этом процессе, наоборот, становится более темной, даже коричневой. Все эти признаки – повод для серьезного беспокойства и обращения за медицинской помощью.
Нарушения нормального желчеотделения зачастую сопровождается диареей. Стул становится жидким и меняет окраску на желтую или зеленую (или желто-зеленую), а в процессе дефекации возможны боли в области правого подреберья.
Такую ситуацию могут вызвать разные факторы, например:
- цвет кала после удаления желчного пузыря меняется, поскольку отсутствие этого резервуара для желчи приводит к излишней нагрузке на остальные органы пищеварительной системы, и желчь может перерабатываться неполноценно;
- также такую ситуацию могут спровоцировать проблемы с желудочно-кишечным трактом или различные патологии желчного пузыря;
- нарушенная микрофлора человеческого организма также относится к одной из причин такого отклонения от нормы, поскольку при дисбактериозе погибают микроорганизмы, участвующие в преобразовании желчи, и тогда она в толстой кишке не перерабатывается и обжигает стенки кишечника;
- при пищевых отравлениях токсины либо возникающая инфекция, из-за которых и возникла интоксикация организма, мешают процессам преобразования желчи, и её движение по внутренним органам ускоряется; при этом организм её перерабатывать попросту не успевает, иона оказывается в экскрементах;
- часто присутствие в каловых массах желчи связано с заболеваниями желчного пузыря;
- хологенная диарея не только изменяет цвет стула, но и приводит к появлению в нем сгустков желчи; как правило, она сопровождается существенными болями, общей слабостью и резкой потерей веса.
Основной причиной нарушения кишечной микрофлоры у взрослых является прием антибиотических лекарственных препаратов.
При этом лечение одного недуга может спровоцировать появление другого. Антибиотики приводят ек гибели не только болезнетворных, но и «хороших» бактерий, участвующих в процессе пищеварения. Также прием таких лекарств уничтожает ферменты, при помощи которых перерабатывается желчь.
Не переваренная должным образом пища постепенно гниет в кишечнике, а желчь напрямую проходит сразу в толстую кишку, изменяя тем самым цвет испражнений (они становятся желто-зелеными, а иногда – даже черными). Одним из признаков, являющихся тревожным сигналом нарушения микрофлоры, является резкий гнилостный запах от каловых масс.
Отравления вызывают общую интоксикацию человеческого организма, которая приводит к сбоям в работе пищеварительной системы.
Главной причиной появления такого расстройства является попадание в кишечник желчных кислот, которые вызывают его раздражение и провоцируют диарею.
Если желчь присутствует в кале постоянно – это серьезный повод обратиться в лечебное учреждение с целью постановки правильного диагноза, которые позволяет назначить эффективное лечение. Перед тем, как принимать какие-либо меры, необходимо установить причину такой патологии. Точная диагностика находится в исключительной компетенции квалифицированного медицинского специалиста, который пользуется современными лабораторными и инструментальными диагностическими методиками.
Если причина – дисбактериоз, то обычно врач прописывает медикаментозную терапию для восстановления микрофлоры, а именно:
- препараты-пробиотики, в состав которых входят живые бактериологические культуры, эффективно уничтожающие болезнетворные микроорганизмы;
- лекарственные средства – пребиотики, которые насыщают кишечник полезными для пищеварения бактериями;
- противомикробные лекарственные средства для предупреждения размножения патогенных микробов;
- витаминные комплексы;
- иммуностимуляторы, повышающие уровень иммунитета и способствующие скорейшему восстановлению нормальной кишечной микрофлоры.
В целях профилактики дисбактериоза необходимо прежде всего правильно и сбалансировано питаться. Если назначен курс антибиотикотерапии, то одновременно следует принимать и пробиотики. Это позволит сохранить полезную микрофлору. Также в этот период полезно употреблять кисломолочные продукты, насыщенные лакто- и бифидобактериями.
Если появление в фекалиях черной желчи вызвано пищевым отравлением, первым делом необходимо промыть желудок большим объемом воды, в которой развести соду или марганцовку. Возникающая при таком промывании рвота выводит токсичные вещества. После этого больному необходим покой и обильное питьё (негазированное). Есть в первый день после отравления не рекомендуется совсем, на второй (в случае улучшения самочувствия), допускается употребление бульона. Если симптомы отравления не проходят – необходимо вызвать «скорую помощь».
Основными мерами профилактики пищевых отравлений являются:
- частое и тщательное мытьё рук;
- соблюдение рекомендуемых норм по обработке пищевых продуктов;
- свежесть ингредиентов, используемых для употребления в пищу.
Если причина появления в кале желчи – болезнь желчного пузыря, то в этом случае эффективную терапию сможет прописать только квалифицированный врач. Самолечение в такой ситуации может только усугубить ситуацию, и привести к удалению этого важного органа.
- рациональное и правильное питание, без злоупотребления жареными, жирными и острыми блюдами;
- регулярность приема пищи, без переедания и длительного голодания;
- наиболее эффективная мера – раздельное питание (мясо и овощи или каши и овощи).
Раздельное питание после удаления желчного пузыря
Если желчь в жидком кале вызвана хологенной диареей, то в первую очередь необходимо восстановление нормальной работы желчевыводящих протоков при помощи медикаментов, активизирующих желчевыведение. Назначить такую терапию может только врач. Как правило, в таком случае прописывают антибактериальные и абсорбирующие препараты, с помощью которых в организме токсины уничтожаются и выводятся наружу. Нарушенную кишечную микрофлору помогает восстановить курсовой прием пробиотиков.
В качестве профилактики следует внимательно относиться к своему пищевому рациону. В нем должны присутствовать только свежие и полезные продукт, такие, как нежирные виды мяса и рыбы, а также большое количество фруктов и овощей.
Люди среднего и старшего возраста обычно не прочь поговорить о болезнях и методах их лечения. Популярны разговоры, например, о высоком давлении и лекарствах, нормализующих его. Никто в компании друзей не откажется поговорить о радикулите или остеохондрозе. Но есть одна тема, которую даже в обществе близких друзей не стремятся обсуждать. Речь идет о дефекации и кале. Между тем регулярность опорожнения кишечника или отсутствие ее, консистенция каловых масс, их цвет позволяют судить о состоянии пищеварительной системы в частности и организма в целом.
Система пищеварения человека
Судить о проблемах со здоровьем или издержках в питании можно по четырем характеристикам кала:
- периодичность посещения туалета;
- консистенция и форма;
- запах;
- цвет.
Частота опорожнения индивидуальна для каждого человека. Нормой считается от двух раз в день, до одного раза в один-два дня. Дефекация должна проходить без значительных и длительных усилий и заканчиваться полным опорожнением и чувством комфорта.
О запоре речь идет, когда кишечник не удается опорожнить раз в три дня. Если человек вынужден ходить в туалет пять раз в день и более, диагностируется диарея.
Нормальный кал мягкий и хорошо оформленный (форма цилиндра или колбаски).
О неблагополучии в желудочно-кишечном тракте свидетельствует кал пенистый, жидкий, в виде кашицы или замазки, сухой и плотный. Например, жидкий и пенистый стул наблюдается, когда была съедена несвежая пища или произошло инфекционное поражение кишечника.
Нормальный стул имеет неприятный каловый запах, но не резкий. Кал с отклонениями в запахе (кислый, гнилостный, зловонный и т.д.) говорит о наличии патологии. Например, зловонным кал может быть при нарушениях работы поджелудочной железы или размножении патогенных бактерий в кишечнике.
Нормальный цвет кала – коричневый.
Шпинат придает цвет зелени
Зеленый кал бывает при дисбактериозе. В зеленый цвет фекалии могут окрашивать такие овощи, как шпинат, щавель, салат, если их употреблять в большом количестве.
Надо внимательно отнестись к черному цвету. Он может появиться при язве, циррозе, раке ободочной кишки. Однако паниковать заранее не стоит, черными фекалии могут стать в результате лечения препаратами висмута, приема активированного угля. Окрасить кал в такой цвет могут черника и черная смородина.
Черно — зеленый цвет наблюдается при приеме препаратов железа, которыми лечат железодефицитную анемию.
Красноватый цвет фекалии приобретают, когда в нижних отделах кишечника есть кровотечения. Более безобидная причина – употребление свеклы.
Желтый цвет кала чаще всего наблюдается, когда еда слишком быстро проходит по кишечнику. Желтый оттенок придает стулу питание преимущественно молочными продуктами.
Оранжевый оттенок стул может приобрести, если человек ест много моркови или тыквы.
Наконец, бывает очень светлый, почти белый, с легким серым оттенком кал. Его называют ахолическим. Фекалии в данном случае имеют глинистую, напоминающую замазку консистенцию.
Обесцвечивается кал из-за того, что нарушается процесс выведения билирубина. Он производится печенью и поступает в кишечник. Там билирубин претерпевает биохимические изменения и превращается в стеркобилин. Он представляет собой пигментное вещество, которое и делает стул коричневым. При недостаточном поступлении желчи в ЖКТ, стеркобилина образуется слишком мало для окрашивания стула.
Обесцвечивание фекалий происходит по трем причинам:
- еда;
- лекарственные препараты;
- патологии ЖКТ.
Очень светлая окраска стула может стать результатом употребления в значительном количестве жирной пищи (сала, сметаны, сливочного масла и т.д.). При нормализации рациона кал становится коричневым снова.
«Тетрациклин» способен обесцветить стул
Обесцвечивают стул некоторые лекарства:
- антибактериальные и противогельминтные средства;
- противотуберкулезные препараты;
- нестероидные противовоспалительные средства;
- противоэпилептические препараты;
- средства на основе ацетилсалициловой кислоты;
- препараты от подагры;
- оральные противозачаточные средства.
Если две эти причины отсутствуют, можно говорить о том, что кал утратил естественную окраску из-за патологии. Теряется цвет при холецистите и ряде других заболеваний ЖКТ.
Билиарная система
Холецистит диагностируется, когда воспаляется желчный пузырь (ЖП). Является одним из распространенных заболеваний органов брюшной полости.
Холецистит
Существует несколько квалификаций патологии. С учетом ее происхождения выделяют формы:
При первой форме в пузыре образуются желчные камни. Во втором случае камни отсутствуют.
Есть разделение холецистита по выраженности симптомов характера воспалительного процесса:
Острая форма бурно начинается, признаки патологии ярко выражены. Хроническая форма отличается медленным течением, признаки заболевания носят слабо выраженный характер.
Также разделяют болезнь по тяжести проявлений:
Если холецистит протекает в легкой форме, боль слабая и непродолжительная, исчезает сама без приема лекарств. Обострения появляются не реже одного раза в год. Негативного влияния на функционирование других органов (печень, поджелудочная железа) нет.
При средней форме болевые ощущения более сильные и длятся дольше. Возможны диарея, вздутие живота и другие диспепсические расстройства при холецистите средней тяжести. Частота обострений в год увеличивается до трех и более раз. Длительность обострения может составлять более трех недель.
Хуже всего приходится людям с тяжелым течением холецистита. Боль сильная, обострения случаются чуть ли не каждый месяц. Диспепсические явления (понос, изжога, тошнота, рвота и т.д.) становятся обыденными. Нередко развиваются сопутствующие заболевания (панкреатит, гепатит).
Имеется классификация по характеру течения заболевания:
- рецидивирующее;
- монотонное;
- перемежающееся.
Для первого варианта характерно смена периодов обострения с периодами ремиссий, когда проявления болезни отсутствуют.
Монотонное течение характеризуется тем, что ремиссии не наступают.
В последнем случае болезнь протекает неравномерно. На фоне слабых симптомов заболевания периодически наступают обострения разной интенсивности.
Главными патогенными факторами развития заболевания являются застой желчи и болезнетворные микроорганизмы.
Примерно в девяти случаях из десяти застой вызывается желчнокаменной болезнью (ЖКБ), когда камни закрывают выход из пузыря, травмируют слизистую оболочку. Распространенность ЖКБ в развитых государствах находится на уровне 10-15 процентов от численности населения и имеет четкую тенденцию к росту.
Еще одна причина застоя – низкая моторика ЖП и желчных путей, что нарушает отведение желчи. При дискинезии желчных путей пузырь опорожняется не полностью, что способствует формированию камней.
Дренаж желчи ухудшается при врожденных аномалиях (перетяжки, сужения и т.д.) пузыря и протоков.
Отток желчи могут нарушать новообразования (кисты, опухоли).
Кроме этого, к застою приводят нарушения химического состава и густоты желчи, сильные гормональные изменения в организме во время беременности и менопаузы, неправильное питание, малоподвижный образ жизни и т. д.
Один из возбудителей холецистита – кишечная палочка
Инфекции попадают в пузырь посредством крови и лимфы. Возможно непосредственное проникновение микробов из кишечника. Источниками патогенных возбудителей служат различные патогенные очаги в организме (отит, пародонтоз и т.д.). Обычно возбудителями выступают бактерии, реже простейшие, гельминты и вирусы.
Симптоматика определяется особенностями недуга (наличие или отсутствие конкрементов, сила воспаления). Острый калькулезный холецистит протекает по иному, чем бескалькулезный. При наличии камней проявления ОХ выражены отчетливо:
- сильная боль в правом подреберье;
- горечь во рту;
- желтушность склер и кожи;
- температура;
- кожный зуд и т.д.
Если камней нет, для ОХ характерна эпизодическая тянущая боль в той же области. Возникает она, как правило, после излишнего употребления спиртных напитков или переедания. Бескалькулезный ОХ встречается очень редко.
ХХ диагностируется гораздо чаще острого. Симптоматика его различна в стадии обострения и ремиссии.
Болит при обострении в правой части живота. Наступает она приступами, то слабее, то сильнее. Отдает в правую лопатку, ключицу и плечо.
Диспепсия проявляет себя тошнотой, отрыжкой горьким, рвотой с примесью желчью, метеоризмом. Понос при холецистите – также распространенное явление.
Возможны повышения температуры тела, озноб, потливость, бессонница. В тяжелых случаях не исключаются симптомы интоксикации (пониженное давление, одышка, учащенное сердцебиение). При калькулезном ХХ на фоне застоя наблюдаются пожелтение кожных покровов и склер, которое сопровождается кожным зудом.
При ремиссии симптоматика обычно ограничивается некоторой тяжестью и дискомфортом с правой стороны живота. Иногда появляется холецистокардиальный синдром. Он выражается в тахикардии, болях за грудиной.
Воспаленный ЖП сам по себе серьезно ухудшает качество жизни человека, но при несвоевременной или неадекватной терапии холецистит может дать осложнения, которые могут представлять опасность для жизни. На фоне холецистита могут развиться такие серьезные болезни, как плеврит, панкреатит, холангит, воспаление легких.
Не исключается скопление гноя в ЖП с переном гнойного воспаления на соседние ткани. Возможно прободение стенки ЖП камнем или в результате ее расплавления под воздействием гноя. Попадание содержимого ЖП ведет к перитониту, а бактерий в кровоток – сепсису. Перитонит и сепсис при отсутствии экстренной медицинской помощи чреваты летальным исходом.
Терапия проводится комплексная. Консервативные методы включает в себя прием медикаментов, диету и физиотерапию.
При ОХ или обострении ХХ прописывают препараты, купирующие боли и спазмы. На стадии ремиссии назначают холеретики и холикинетики. Первые из них стимулируют образование желчи, вторые облегчают ее отток.
Если при диагностике обнаруживаются инфекции, избавляются от них приемом антибиотиков, противогельминтных и противовирусных средств в зависимости от типа возбудителя.
Важную роль при лечении играет диета. Рекомендуется кушать небольшими порциями пять-шесть раз в день. Особенности питания описывает диета №5.
К физиотерапевтическим способам лечения относятся индуктотермия, электрофорез и УВЧ.
Основные виды холицестэктомии
При неэффективности консервативного лечения прибегают к хирургическому вмешательству – удалению ЖП, поскольку операция в данном случае является единственным способом остановить прогрессирование заболевания, сберечь здоровье и жизнь человека.
Если кал обесцветился, и обесцвечивание сопровождается болью в животе необходимо обратиться к гастроэнтерологу. Не исключено, что речь идет о холецистите. Воспаление пузыря при отсутствии лечения или самолечении может доставить немало неприятностей человеку.
О первых симптомах неблагополучия с ЖП расскажет следующий видеоматериал.
Узнать о профилактике холецистита можно из видео.
источник

