Многие годы безуспешно боретесь с МОЛОЧНИЦЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить молочницу принимая каждый день.
Организм человека – достаточно сложный механизм. В нем присутствуют микроорганизмы, компоненты, способствующие защите от воздействия факторов внешней среды. Кроме того, при тех или иных условиях большая часть микроорганизмов, проживающих в человеческом теле, могут спровоцировать возникновение, развитие всевозможных серьезных заболеваний. Одним из таковых недугов является генерализованный кандидоз. Поэтому ознакомимся с симптоматикой болезни, особенностями лечения, профилактики, факторами риска, многими другими не менее важными подробностями.
Если вас подозрительные симптомы, вы всегда можете обратиться за консультацией к врачу на сайте meds.ru. Не затягивайте, чтобы не допустить осложнений недуга, не ухудшить общее самочувствие.
Провоцируют развитие заболевания дрожжеподобные грибки рода Candida. В определенном количестве они являются частью здоровой микрофлоры каждого человека, но при влиянии каких-то негативных факторов на организм, например, хронических болезней, любых воспалительных процессов, ведущих к снижению иммунитета, возбудители начинают размножаться намного активнее, что в свою очередь провоцирует возникновение кандидоза (молочницы). Дрожжеподобные грибки способны поражать как кожные покровы, различные слизистые оболочки. Но если речь идёт о генерализованном кандидозе, грибки поражают кожу, слизистые оболочки и внутренние органы. Грибков рода Кандида насчитывается более ста шестидесяти видов. Но стать фактором риска и спровоцировать молочницу могут только четыре. К ним относятся:
Среди основных факторов, предрасполагающих к развитию генерализованного кандидоза, выделяют приём антибиотиков, недостаток витаминов, неправильное питание (преобладание в рационе пищи, богатой быстрыми углеводами, красителями, ароматизаторами, консервантами, прочими вредными добавками), лечение кортикостероидами, гормональными препаратами, нарушение обмена веществ (об этом свидетельствуют такие недуги, как сахарный диабет, гипотиреоз). Также спровоцировать генерализованный кандидоз могут такие заболевания, как сифилис, туберкулез, склеродермия, ревматоидный артрит, вредные привычки (например, курение, употребление наркотических веществ, спиртных напитков).
Всё это отрицательно влияет на здоровье человека, даёт возможность дрожжеподобным микроорганизмам развиваться стремительно, поражать внутренние органы, системы человека. С целью профилактики необходимо чаще обследоваться, вовремя лечиться, не допускать развития осложнения тех или иных заболеваний, правильно питаться. Обо всех мерах профилактики поговорим немного позднее. Сейчас рассмотрим симптоматику генерализованного кандидоза. Чтобы каждый мог вовремя распознать их, обратиться к доктору, начать лечение, назначенное доктором.
Грибковая инфекция способствует нарушению работы сердца, легких, почек, селезёнки, мочеполовой системы, дыхательных путей. В большинстве случаев генерализованный кандидоз является причиной возникновения сепсиса, особенно в случае, если у больного диагностирована хроническая форма болезни. Установить конкретный диагноз помогают различные методы лабораторной диагностики.
Общая симптоматика генерализованного кандидоза характеризуется повышенной потливостью, снижением работоспособности, появлением шума в ушах, слабостью, недомоганием, повышением температуры тела, рассеянностью, потерей памяти.
Любой из перечисленных симптомов должен стать поводом для немедленного обращения к доктору. Если же пустить всё на самотёк, в дальнейшем состояние только ухудшится, начнут развиваться различные осложнения, негативно влияющие на здоровье.
Очень часто болезнь беспокоит маленьких деток, то есть развивается в течение первых месяцев жизни крохи. Грибковая инфекция распространяется на различные внутренние органы, развивается на кожных покровах, слизистых оболочках. Кожа становится воспаленной, покрасневшей. Слизистая оболочка ротовой полости, пластины ногтей также выглядят воспалёнными, гиперемированными. Важно заметить, что на голове у больного человека при течении этого недуга на голове появляются залысины, генерализованный кандидоз начинает постепенно поражать глаза, почки, другие органы.
У больного достаточно часто наблюдаются рецидивы недуга. Хроническая форма кандидоза очень сложно лечится, поэтому почувствовать небольшое облегчение можно только во время ремиссии. Возбудители генерализованного кандидоза обладают крайне низкой чувствительностью к различным современным противогрибковым препаратам.
Если поражается слизистая рта, на языке, деснах, внутренней стороне щёк можно заметить красные пятна, которые с развитием недуга покрываются белым творожистым налетом. Если этот налет снять, сформируется эрозия, будет тревожить боль. Если дрожжевые грибки поражают кожу, образуются бугорочки с жидкостью внутри. После того, как они лопнут, формируются мокнущие эрозии, покрытые налетом творожистой консистенции белого цвета.
Если генерализованный кандидоз развивается в мочевыделительной системе, больные смогут наблюдать появление крови в моче, ощущать частые позывы к мочеиспусканию, сопровождающиеся болью, резями. В случае распространения инфекции на органы дыхания пациенты жалуются на кашель, боль в грудной клетке, одышку. Когда же человека беспокоит тошнота, вздутие, приступы рвоты, расстройство желудка – значит грибковая инфекция проникла в желудочно-кишечный тракт, начала развиваться там.
У представительниц прекрасного пола кандидоз становится причиной нарушения работы репродуктивной системы, менструального цикла. Это в свою очередь способствует тому, что в дальнейшем женщина не сможет иметь детей. Вследствие грибковой инфекции у женщин возникают неприятные тянущие боли внизу живота, значительно понижается сексуальное влечение. Представители сильного пола могут столкнуться с такими проблемами, как снижение либидо, бесплодие (невозможность оплодотворить яйцеклетку), возникновение импотенции. Генерализованный кандидоз также даёт о себе знать посредством болей в животе, появления крови в сперме, неприятными ощущениями в области промежности, ухудшением потенции, прочими подобными признаками.
Чтобы врач мог поставить больному точный диагноз, он назначает специальную диагностику. В неё входят микроскопическое исследование, а также серологическое исследование крови. Первый метод заключается в том, что с кожи, со слизистых берутся соскобы. Также материалами, которые подходят для исследования являются стул, моча, мокрота, стул, желудочный сок. Полученные материалы доставляют в лабораторию. Одну их половину используют для выращивания колоний дрожжевых грибков рода Кандида в термостате, из второй готовят препараты для последующего изучения под микроскопом.
В ходе данного исследования определяется наличие клеток овальной либо круглой формы, расположенных группами. Если у человека выявится кандидоз, тогда на периферии эти групп будут виднеться нити псевдомицелия. Если говорить о визуальном исследовании грибков, выращенных на питательной среде, о генерализованном кандидозе и других формах этого заболевания будут свидетельствовать большие колонии, окрашенные в кремовый или белый цвет. На их периферии обязательно располагаются нити псевдомицелия.
Второй метод — представлен серологическим исследованием. Чтобы его провести, нужно взять у больного десять миллилитров крови из локтевой вены. После этого лаборанты центрифугируют кровь человека, осуществляя отделение от сыворотки форменных элементов крови, необходимых для данного исследования. Серологический способ диагностики основан на определении тиров антител в человеческом организме. Что представляют собой антитела? Антитела являются биологически активными веществами. Они вырабатываются в теле с целью борьбы с любой инфекций. Важно заметить, для каждого типа инфекции осуществляется выработка разных антител. К наиболее чувствительным методам серологической диагностики относят иммуноферментный анализ, полимеразную цепную реакцию, а также реакцию непрямой гемагглютинации.
Генерализованный кандидоз очень трудно вылечить, ведь инфекция является хронической. Обращаться к доктору нужно как можно скорее при возникновении самых первых подозрительных симптомов. К осложнениям генерализованного кандидоза относят острую дыхательную недостаточность, анорексию, сепсис, острую почечную недостаточность, бесплодие. Если брать во внимание тот факт, что данное заболевание является не самостоятельным, а возникшим на фоне какого-то другого тяжелого недуга, угнетающего иммунитет, не исключается вероятность летального исхода.
Зачастую доктора назначают медикаментозную терапию. С этой целью назначаются Амфотерицин В (для внутривенного введения), Флуконазол (как для перорального приёма, так и для внутривенного введения). Больному обязательно нужно удалить все катетеры в венах, если же они установлены. Потребность в этом возникает для того, чтобы немного снизить скорость распространения дрожжеподобных грибков по телу, организму.
При стабильном клиническом состоянии больному назначают 6 мг Флуконазола в сутки. При течении недуга у малышей в диссеминированной либо в острой форме, Флуконазол назначают в таком же количестве. Важно помнить, что конкретные дозировки препаратов подбираются индивидуально для каждого пациента. Это входит в компетенцию врача.
Что касаемо Амфотерицина В, малышам обычно назначают 0,6 мг в день. При генерализованной форме на помощь могут прийти другие противогрибковые препараты. Например, Клотримазол, Натамицин, Итраконазол, Мирамистин, Пимафуцин, Тержинан, другие. В любом случае их должен назначать только лечащий врач. Все зависит от локализации инфекции, ведь грибки развиваются во рту, в области половых органов, в желудке, прочих органах, системах. На помощь приходят лекарства системного, местного воздействия.
Чтобы максимально оградить себя от кандидоза, следует соблюдать комплекс профилактических мер. Рекомендуется:
- правильно питаться (включить в рацион кисломолочные продукты, кислые фрукты, побольше овощей, орехи, яйца, другие полезные продукты);
- вовремя лечить любые инфекции, воспалительные процессы, болезни;
- соблюдать гигиену;
- принимать лекарственные средства только по предписанию доктора;
- заниматься сексом только с презервативом;
- избегать стрессов, меньше переживать;
- принимать комплексы витаминов, минералов;
- не перегреваться и не переохлаждаться;
- чаще бывать на свежем воздухе;
- заниматься спортом.
Данное заболевание является очень серьезным заболеванием. Поэтому советуем следить за своим здоровьем, помнить о факторах, провоцирующих его, постоянно придерживаться мер профилактики!
Любая болезнь имеет свою историю и людей, которые смогли найти ее и доказать болезнетворное влияние на человека и способы излечения. Поэтому микроорганизм Candida Albicans не является исключением, он также имеет свою историю открытия.
Первое описание Candida относится ко времени Гиппократа около 460 — 370 до н.э. В истории болезни была записана и описана первая форма кандидоза, где был правильно определен ее грибковый патоген. В «Эпидемии» Гиппократ описал кандидоз полости рта (около 400 г. до н.э.), как «устами, пострадавших от афтозных язв». В 1665 году Пепис в своем дневнике написал «пациент одержим лихорадкой, молочницей и икотой», увековечив тем самым идею, что ротовая молочница передается от хозяина.
Тем не менее, несколько врачей и микологов решили поколебать распространенное мнение о возбудителях инфекции, вызывающих молочницу. В 1771 году Розен фон Розенштайн определил агрессивную форму молочницы.
На картинке показана грибковая инфекция Candida Albicans. Слева С: в безобидной форме клеток. Справа D: в болезнетворной форме клеток.
Первое описание Кандидоза как инфекции было сделано более 170 лет назад, в 1839 году 29-летним преподавателем университета Бернхардом фон Лангенбек. Доктор фон Лангенбек грибковую инфекцию обнаружил в пациенте с брюшным тифом. Однако он приписывал сущность данного микроорганизма к тифозной бактерии, а не грибку Кандида.
В 1844 году И. Н. Беннетт наблюдал аналогичный грибок в мокроте и легких пациента с пневмотораксом и подверг критике заключение доктора фон Лангенбека. Морфологическое описание Беннетта было по существу такое же как и описано у Лангенбека. Беннетт сделал вывод, что болезнь «свидетельствует о великой депрессии и ухудшение питательных функций хозяина». Два года спустя, Берг пришел к выводу, что молочница была вызвана грибком, и обнаружил, что ее распространение может произойти от бутылок кормления. Он смог воспроизвести инфекцию у здоровых детей и тем самым подтвердил свою гипотезу, что именно грибок вызвал инфекцию. После этого открытия, другие инфекции были отнесены к этому диморфному грибу, в том числе вагинит и желудочно-кишечный кандидоз. Как только этиология была окончательно продемонстрирована микологами, возник следующий вопрос утверждения идентичности болезнетворного микроорганизма.
В то время как Лангенбек (1839) впервые выявил грибок, связанный с молочницей, однако он был не в состоянии сделать подробное описание микроорганизма. В 1847 году выдающийся французский миколог Шарль Филипп Робин, классифицирует грибок как Oidium Albicans, используя альбиканс («отбелить»), чтобы дать название грибкам, вызывающих молочницу. Хилл, а затем Мартин и Джонс неправильно классифицировали Candida к роду Monilia, род, содержащий грибки, которые обычно растут в растениях. Впоследствии врачи ошибочно называют этиологии молочницы как «Monilias» несмотря на то, что микологами уже выяснены морфологические различия между грибком, связанным с молочницей и грибком рода Monilia. Кристин Берхут и другие отметили эти различия, особенно способность этого грибка заражать людей. Берхут реклассифицировала его в соответствии с действующим видом Candida (1923). Candida является производным от латинского языка, где кандидоз переводится как тога — белый халат, который носят римские сенаторы. Только в 1954 году Восьмой Ботанический Конгресс официально подтвердил биномиальные Candida albicans как «nomen conservandum», формально заканчивающий 200 летнюю неопределенность в этиологии и таксономии Candida.
В настоящее время существует около 200 видов организмов в пределах вида Candida. Эти дрожжеподобные клетки анаморфные (сексуально несовершенные) грибы, принадлежащие к форме Blastomycetes. Из почти 200 видов, шесть видов, Candida Albicans, Candida glabrata, Candida tropicalis, Candida parapsilosis, Candida krusei и Candida lusitaniae, которые чаще всего связаны с человеческой инфекцией.
источник
Кандидоз (кандимикоз) кишечника — заболевание, вызываемое дрожжеподобными грибами Candida spp.
Кандидоз слизистых оболочек органов пищеварения является одной из наиболее частых грибковых инфекций. Из-за чего кандидоз появляется в организме?
Слизистые оболочки нашего организма непрерывно контактируют с окружающей средой. Грибок кандиды широко распространен в природе, его обнаруживают в почве, воде, продуктах питания, на бытовых поверхностях.
Например, в молочных продуктах при посеве проб Candida выявлена в 75% проб сметаны, 66% — творога, 35% — кефира, 12-20% — молока (речь идет о молочных продуктах с неистекшим сроком хранения).
Это свидетельствует о том, что контакт слизистых оболочек с этим грибком является обычным фактом. Большое количество людей являются носителями кандиды. Например, в кале грибы рода Кандида обнаруживают у 65-80% населения стран Европы.
Различают три стадии заражения этими грибами:
- кандиданосительство,
- дисбиоз кишечника с избыточным ростом Cand >Причины кандидоза
Как уже отмечалось выше кандидоносителями является большая часть населения из-за каждодневного контакта с ними.
Грибок является условно патогенным. Он начинает свое болезнетворное воздействие на организм при появлении таких неблагоприятных факторов как:
- прием антибиотиков, кортикостероидов, других антибактериальных препаратов,
- ослабление иммунитета
- острые кишечные инфекции.
На их фоне подавляется деятельность «полезной» микрофлоры и начинается избыточный рост кандиды, что приводит к кандидозному дисбиозу. Чаще развивается у детей и стариков.
Третья стадия, кандидозный колит, развивается при трансформации гриба в псевдомицелий, когда он начинает поражать ткани кишечника.
Дрожжеподобные грибы первоначально повреждают слизистую оболочку толстой кишки, образуя на ней псевдомембранозные налеты. В дальнейшем, по мере внедрения в подслизистую основу возможна фаза заражения с образованием очагов поражения во внутренних органов.
Эта стадия заболевания, как правило, развивается у людей, страдающих заболеваниями, лечение которых или сами болезни резко снижают иммунитет и повреждают микрофлору кишечника. К ним относятся:
- лейкоз, опухоли после интенсивной цитостатической полихимиотерапии, иммуносупрессивной или лучевой терапии,
- СПИД,
- инсулинозависимый сахарный диабет,
- неспецифический язвенный колит.
Кандидоносительство не проявляется никакими симптомами и считается нормой.
Дисбиоз с избыточным ростом кандиды характеризуется явлениями диспепсии:
- тошнота,
- боли в животе,
- вздутие живота,
- нарушение стула,
- сыпь на коже,
- иногда воспаление носоглотки, половых органов.
Ожирение и быстрое прибавление веса также могут свидетельствовать о кандидозе.
При развитии заболевания в кале появляется примесь крови и гноя, повышается температура тела, при переходе в третью стадию могут поражаться печень, легкие и другие органы.
Часть пациентов с кандидозом кишечника отмечают явления перианального кандидоза. Для него характерны упорно рецидивирующие анальный зуд и жжение. При осмотре врач выявляет покраснение и мацерацию вокруг заднего прохода, резко отграниченные от окружающей кожи, а также шелушение, поверхностные трещины и эрозии.
При постановке диагноза важно отличить кандидоз от кандидоносительства.
Так обнаружение роста грибка Кандиды в анализе кала не является достаточным основанием для утверждения диагноза.
О дисбиозе с избыточным ростом грибов рода Candida может свидетельствовать сочетание трех факторов:
- симптомы кишечной диспепсии,
- лабораторно подтвержденный дефицит облигатной («полезной») бактериобиоты кишечника,
- рост грибов кандида свыше 1000 КОЕ/г при посеве кала.
При кандидозном колите установлению диагноза помогает эндоскопическое и гистологическое исследование желудочно-кишечного тракта.
Диагноз перианального кандидоза подтверждают обнаружением псевдомицелия кандиды при микроскопическом исследовании кожных чешуек анальной области.
Дифференциальную диагностику кандидоза кишечника проводят с
Современным противогрибковым препаратом является дифлюкан.
Применяются противогрибковые антибиотики: нистатин, леворин, амфотерицин, амфоглюкамин, микогептин, пимафуцин. Препараты назначаются внутрь в течение 10-14 дней.
При септических осложнениях применяют амфотерицин В внутривенно.
Значительно улучшить прогноз выздоровления поможет правильное питание.
При подозрении на заболевание следует исключить все продукты, способствующие развитию кандиды в кишечнике — это мучные и сладкие продукты.
Вторая группа продуктов питания способствует уничтожению грибка — чеснок, лук, тыквенные семечки, растительное масло.
Третья группа помогает восстановить «полезные» бактерии — молочно-кислые продукты и яблоки.
Прогноз при кандидозе кишечника зависит от стадии развития заболевания, своевременности диагностики и лечения . У большинства больных он отягощается наличием тяжелых сопутствующих заболеваний.
источник
В этой статье рассказывается о возбудителе, причинах появления кандидоза, правильном лечении, диагностике, осложнениях и профилактических мерах. В нижеизложенном материале вы найдёте много полезного и узнаете, какие возникают симптомы кандидоза кишечника у женщин, а также у сильной половины населения – мужчин, и совершенно маленьких крох – наших обожаемых деток. Дрожжевые грибы, принадлежавшие к роду Candida, представляют собой возбудителей столь известного заболевания – кандидоза. Этот род состоит из множества различных видов (Candida spp) грибов, к примеру, Candida krusei, Candida tropicalis, Candida albicans и других. У многих людей отсутствуют какие-либо явные симптомы заболевания. Тем не менее Candida spp. обнаруживаются у 10–25% человечества в ротовой полости. Примерно у 60–80% населения они присутствуют именно в кишечнике.
Также у семнадцати процентов Candida spp. обитают в детрите гастродуоденальных язв. Если не создаются хорошие условия для развития флоры, количество грибов является нормальным, приемлемым и необходимым для организма. Микрофлора кишечника в здоровом состоянии осуществляет выработку антибактериальных веществ, не позволяющих кандидам размножаться и разрастаться. Свойства антагонистов присущи энтерококкам, лактобацилам, бифидобактериям, то есть кишечным палочкам. Болезнь, именуемая кандидозом, представляет собой патологический процесс. Его суть заключается в том, что количество грибков увеличивается, они разрастаются посредством сформированных благоприятных условий.
Изначально численность кандид увеличивается в желудочно-кишечном тракте, после чего грибы начинают паразитировать в любых иных органах и системах человека (на слизистой бронхов, половых органов). Грибки рода Кандида легко прикрепляются к слизистой оболочке и со временем проникают вглубь тканей. Защитником, который всячески не даёт микробу сцепиться со слизистой, называют муцин (высокомолекулярный гликопротеин, продуцируемый клетками эпителия).
При лечении кандидоза кишечника придерживайтесь правил, описанных в этой статье http://molochnicainfo.ru/molochnica/kandidoz-pishhevoda/.
В действительности существует очень много факторов, благодаря которым условно-патогенные микроорганизмы начинают активно и стремительно расти, вызывая различные неприятные симптомы кандидоза кишечника у женщин, у мужчин, а также у детей. Давайте более подробно рассмотрим факторы, провоцирующие это популярное заболевание 21 столетия. К состояниям, способствующим ослаблению иммунной системы, ведут:
- онкологические болезни, химиотерапия;
- врождённый иммунодефицит (Синдром Ди Джорджи, Незелофа и другие);
- иммунодефициты физиологического характера (к примеру, стрессы, перенапряжения, беременность, старость или ранний возраст ребёнка);
- трансплантация органов;
- нарушения в работе эндокринной системы (например, сахарный диабет);
- наличие аллергий;
- плохая экология;
- инфекция ВИЧ;
- терапия антибиотиками, гормональными лекарствами (во время которых происходит нарушение нормального состава микрофлоры);
- злоупотребление алкоголем;
- хронические болезни;
- различные болезни инфекционного характера;
- цирроз печени, гепатиты, анемия;
- ожирение, нарушения работы желудочно-кишечного тракта;
- болезни крови.
Симптомы кандидоза кишечника у женщин и представителей мужского пола проявляются следующим образом:
- жидким стулом;
- наличием творожистых хлопьев в каловых массах;
- болями во время дефекации;
- иногда присутствием частичек крови, слизи в стуле;
- повышенным газообразованием;
- частым вздутием;
- спазматической болью в животе, в правом и левом подреберьях;
- неполным опорожнением.
Если говорить о вторичных проявлениях заболевания, к ним относят:
- угри, прыщи на груди и лице;
- слабое и раздражительное состояние;
- нарушение сна;
- различные кожные дерматиты;
- боли в сердце, мышцах;
- не исключается повышение температуры.
Не стоит забывать, что установить правильный диагноз и назначить дальнейшее обследование и лечение должен только врач – гастроэнтеролог. При подозрении на кандидоз кишечника необходимо определить провокатора болезни, поэтому в лабораториях проводят исследование кишечной флоры. Если заболевание у пациента имеется, в анализе кала будет обнаружено большое количество грибов Кандида альбиканс.
Для точного и правильного выбора лекарственных средств, следует пройти такую диагностику: Анализ мочи. Во время исследования мочи на дисбактериоз лаборанты выявляют продукты жизнедеятельности грибковых агентов. Этот факт помогает понять, происходит ли размножение кандид. Также тест даст возможность узнать об их наличии в верхнем кишечном отделе, в тонкой кишке. С помощью анализов кала устанавливают вид возбудителя и его количество. Явные признаки кандидоза:
- показатель 1000 КОЕ/г и более;
- уменьшение количества представителей полезных бактерий, то есть лакто- и бифидобактерий.
Благодаря такому методу диагностики можно определить чувствительность грибка к антимикотическим препаратам в целях назначения эффективной терапии. Что покажет анализ крови? Благодаря ему удастся установить уровень иммуноглобулинов (IgM, IgA, IgG), гемоглобин больного, показатель лейкоцитов, антитела кандид, СОЭ (скорость, с которой оседают эритроциты). При кандидозе количество иммуноглобулинов является превышенным, гемоглобин пониженным (менее 120 г/л).
Посредством эндоскопического обследования (колоноскопии, фиброгастродуоденоскопии) врач сможет понять состояние слизистой оболочки толстой кишки, желудка, пищевода и двенадцатипёрстной кишки. Обычно проявление кандидоза характеризуется белым налётом с творожистыми вкраплениями, полипами или язвочками, присутствующими на стенках кишечника. Если налёт постараться удалить, то участки будут иметь вид небольших эрозий.
Только после сдачи пациентом всех необходимых анализов, доктор приступает к постановке диагноза и назначению препаратов для лечения. Отсутствие своевременной терапии может негативно отразиться на здоровье: начнут разрастаться и размножаться язвы в поджелудочной железе, печени, жёлчном пузыре, может развиться кишечная перфорация, грибковый сепсис.
Диарея на протяжении длительного отрезка времени ведёт к негативным последствиям. Ярким примером этого является обезвоживание организма человека. Причина вызвана быстрой потерей витаминов и минералов, которые так нужны для поддержания иммунной системы и эффективного функционирования всех органов и систем. Кишечный кандидоз представляет собой немалую опасность для беременных женщин. Грибки рода Кандида способны инфицировать будущего малыша, иногда взывают самопроизвольный аборт.
Грибковая болезнь становится причиной частых испражнений детей. В большинстве случаев стул малышей жидкий, в нём присутствуют творожистые частицы. С каловыми массами уходят все витамины и минеральные вещества, имеющиеся в организме. Такая нехватка чревата быстрой потерей веса.
Характерными симптомами кандидоза для юных жителей нашей планеты являются спазматические боли, колики, повышенное газообразование. В некоторых случаях кандидоз приводит к кандидозу лёгких, кандидозному энтериту. Если грибковые агенты доберутся до крови, есть большая вероятность летального исхода. Поэтому чтобы не допустить всех возможных негативных последствий, нужно соблюдать только рекомендации доктора.
Выделяют два вида этого недуга – инвазивный и неинвазивный. Наиболее распространённым является второй. Его характерным отличием является превышающее норму количество кандид в просвете кишечника. При инвазивном кандидозе грибы поражают саму слизистую оболочку кишечника.
Зачастую эта форма встречается у больных на ВИЧ, заболевания онкологического профиля, пролечившиеся цитостатиками, глюкокортикостероидами. Инвазивную форму могут сопровождать жидкий кал, наличие в нём слизи или крови, эрозивный колит.
Врач составляет план лечения, отталкиваясь от клиники и симптоматики болезни. Ещё он принимает во внимание наличие сопутствующих нарушений в желудочно-кишечном тракте. Чтобы вылечиться правильно, необходимо улучшить иммунитет, принимать противогрибковые препараты, избавиться от параллельно протекающих недугов. Для лечения инвазивного кандидоза доктора назначают лекарства системного действия, которые всасываются в общий кровоток. Если присутствует не только грибок, а ещё и патогенные микроорганизмы, прибегают к помощи антибиотиков. Как известно, кандидоз кишечника представляет собой форму дисбактериоза.
Если для лечения используют препараты антибиотического действия обязательно осуществляют параллельный приём пробиотических средств. Чем же они полезны и как влияют? Пробиотики содержат так называемые хорошие бактерии (бифидо- и лактобактерии), которые начинают оказывать благоприятное действие в кишечнике, налаживая его работоспособность. Чтобы устранить неинвазивную форму, доктора рекомендуют популярные препараты: Флуконазол, Кетоконазол, Итраконазол. Эти лекарства могут быть предназначены для перорального приёма, внутривенных уколов и местной терапии.
Помните, правильные и подходящие дозы доктор назначает индивидуально! Лучшим методом лечения, пожалуй, будут инъекции. Почему? Потому что введённое лекарство способно достичь необходимых кишечных отделов, где, собственно, проживает большая часть возбудителей кандидоза – дрожжеподобных грибов. А с помощью терапии таблетками добиться подобного результата не получится, поскольку верхние отделы желудочно-кишечного тракта будут поглощать их. Приём антимикотических системных лекарств нередко может вызвать побочные эффекты. Примером этого служит токсический гепатит. Что касаемо противогрибковых препаратов для лечения болезни у женщин, мужчин, детей весьма известны такие, как «Пимафуцин», «Нистатин», «Леворин». Их положительное действие – отсутствие всасывания в кровь.
Но имеется и обратная сторона медали – препараты могут вызывать аллергию или расстройства органов, участвующих в процессе переваривания пищи. В 21 веке самым распространённым является «Пимафуцин». Его разрешается использовать для лечения различных видов кандидоза при лактации и беременности. Как улучшить работу пищеварительной системы? Помимо основной терапии, организм больного человека нуждается в лечении системы пищеварения. В таком случае на помощь приходят:
- прокинетики, с их помощью улучшится моторика ЖКТ;
- ферменты, благодаря которым пища будет лучше перевариваться.
- Уменьшить количество грибов помогает корень хрена. Его можно добавлять в различные блюда, предварительно натерев на тёрке.
- Свою эффективность при кандидозе кишечника проявляет молочный гриб в тандеме с чесноком. Приготовление простое: нужно взять три зубчика чеснока, пропустить через пресс, затем соединить со стаканом (200 мл) настоя молочного гриба. Прежде чем глотать, его нужно подержать во рту. Пьют такой чудодейственный напиток перед сном.
- Популярным народным средством против кандидоза является отвар из коры дуба, который употребляют два раза в сутки – утром и вечером. Требуемая дозировка одного приёма – три столовых ложки. Чтобы его приготовить, нужно соединить 2 ст. л. размельчённой сухой коры и пол-литра крутого кипятка. После этого включить маленький огонь, поставить ёмкость с ингредиентами и кипятить. Когда третья часть воды испариться, нужно выключить, накрыть и настаивать целый час.
- Употреблять лишь очищенную воду.
- Не купаться в хлорированной воде.
- Избегать пребывания в сырых помещениях, не перегреваться и не переохлаждаться.
- Ежемесячно использовать новую щётку для чистки зубов.
- При течении кандидоза отказаться от стероидных гормонов, контрацептивных лекарств, поскольку они являются благоприятной средой для активной жизни и размножения грибковых инфекционистов.
- Отказаться от синтетического белья.
- Употребляйть БАДы (рекомендуются лишь противоаллергенные).
- Вовремя обращать внимание на любые заболевания и не пренебрегать лечением.
- Пить полезный чай «комбука». Этот чай благоприятно влияет на иммунитет человека и содержит необходимый организму витамин В.
- Не перенапрягаться, избавиться от стрессов.
Чтобы постараться самостоятельно предотвратить развитие болезни, нужно соблюдать правильное питание – сбалансировать количество углеводов, белков и жиров. Рацион больного должен включать в себя витамины, микроэлементы, продукты, не провоцирующие размножение условно-патогенных микроорганизмов. Поскольку грибы обожают проживать в сладкой среде, нужно избавить их от такой возможности и не употреблять продукты, содержащие много глюкозы, фруктозы, лактозы. Запрещаются:
- сладкие соки, газированные напитки;
- сладкие фрукты (особенно сливы, персики, бананы, виноград);
- дрожжевые напитки (квас и пиво);
- выпечку на дрожжах (хлеб, булочки и т.д.);
- макароны;
- сахарная пудра, обычный сахар и мёд;
- конфеты, пирожные, торты и любые другие кондитерские изделия.
- алкогольные напитки;
- сыры с плесенью, помидоры;
- картофель, сахарная свёкла.
Также в группу запрещённых продуктов при кандидозе входят кукуруза, уксус, сухофрукты, тыква, различные соусы, копчёности. Под запрет попадают и цитрусы – ананасы, апельсины, грейпфруты, мандарины, лимоны. Чем можно питаться? Смело включайте в ежедневный рацион продукты, богатые на белки. К примеру, нежирное мясо – курятину, говядину, индюшиное мясо. Обязательно готовьте и питайтесь рыбой.
Идеальными вариантами являются лосось, тунец, треска. Не забывайте о пользе морепродуктов: кальмаров, креветок. Очень хорошее влияние на организм оказывает зелень (петрушка, укроп, шпинат), фасоль, чеснок и лук, морская капуста, сок моркови.
Много белков и полезных веществ содержится в яйцах и орехах. Врачи советуют отдавать предпочтение кисломолочным продуктам – ряженке, натуральному и несладкому йогурту, простокваше и кефиру. Обратите внимание! Жареное мясо и рыба запрещаются! Их нужно запекать, готовить на пару или просто отваривать. Откажитесь от самолечения и помните, вылечить способен только доктор! Если у вас имеются любые вопросы, относительно кандидоза, напишите нашему специалисту! Он даст вам верные советы, благодаря которым вам удастся побороть назойливых грибков!
источник
Кандидоз кишечника находится на вершине пирамиды, обусловленной нарушением микрофлоры желудочно-кишечного тракта. Вотчал Б.Е. писал: «Кандидомикоз – это не грибки, а болезнь, при которой должны быть не только грибки в мазке, но и симптомы кандидомикоза». В списке возбудителей кандидоза лидирующее место занимает Candida albicans. Этим видом грибов вызывается более 80% кандидозов. Но существуют и другие виды кандид: Candida tropicalis, Candida krusei, Candida parapsilosis и другие.
Считается общепризнанным, что желудочно-кишечный тракт является основным эндогенным резервуаром Candida, откуда происходит последующее распространение инфекции по организму. Candida albicans относится к условно-патогенной флоре и является компонентом нормальной микрофлоры кишечника. Определение в бактериологическом анализе кала наличия Candida albicans в 10х4 степени по официальным требованиям не является показанием для выставления диагноза «кишечный кандидоз» и тем более для противогрибковой терапии. На практике клиницисту приходится сталкиваться с кандидоносительством, которое наблюдается в кишечнике до 80 % и лучше, чтобы Candida находилась ниже уровня определения в анализе (0).
Факторы риска развития кандидозной инфекции разнообразны, они обусловлены и различными заболеваниями органов и систем организма, при которых развиваются признаки нарушенной микрофлоры кишечника, в частности при сахарном диабете, онкопатологии, воспалительных заболеваниях кишечника (болезнь Крона и неспецифический язвенный колит), синдроме раздраженной кишки, анемии, СПИДе, снижении иммунной защиты, стрессах. Проводимая терапия по поводу основных заболеваний также может способствовать развитию нарушений микробиоценоза кишечника и избыточному росту кандид – это применение в лечении цитостатиков, иммуносупрессоров, лучевой терапии, антибиотиков, хирургических вмешательств.
Имеют значение в возникновении избыточного роста грибов рода кандид и физиологические периоды жизни человека, период новорожденности, беременности, менопаузы, старческий возраст, и ухудшение экологических условий, которые снижают антиинфекционную резистентность человека, что приводит к нарушению баланса между нормальной флорой и иммунным ответом организма. (Бурова С.А.,Курбатова И.В.,2006). Все причины, которые были описаны выше, при которых развивается нарушение микробиоценоза желудочно-кишечного тракта, могут привести к кандидозу. Следует выделить наиболее значимые состояния – это операции на желудке, нарушения секреторной и моторных функций желудка и кишечника, дивертикулез тостой кишки, цирроз печени.
Важным представляется для развития дисбиоза желудочно-кишечного тракта нерациональное питание и, в частности, содержащиеся в пище и добавках стероиды, пищевая непереносимость.
Показаниями к проведению обследования желудочно-кишечного тракта для исключения грибковой инфекции должны быть следующие:
- наличие 2 факторов риска возможного возникновения кандидоза,
- двойная поверхностная колонизация кандид,
- наличие причин, которые могут привести к нарушению микрофлоры желудочно-кишечного тракта с избыточным ростом грибов рода Candida.
- лихорадочные состояния неясного генеза, резистентные к антибиотикотерапии,
- кожные и аллергические заболевания, т.к. кандиды являются триггером для аллергических заболеваний и фактором, благоприятствующим их развитию.
Алгоритм диагностики нарушений микрофлоры кишечника с избыточным ростом Candida flbicans:
- Анализ анамнеза, выявление факторов риска ,
- анализ клинических данных,
- микробиологический и газохроматографический методы исследования нарушений микрофлоры кишечного тракта (различных биологических сред),
- мазки- отпечатки со слизистых оболочек рта и пищевода,
- при подозрении на системный кандидоз необходимо провести посевы крови и биологических жидкостей и тканей на наличие грибковой инфекции,
- серологическая диагностика и оценка эффективности лечения по уровням антител к кандидам,
- маркеры воспаления (лизоцим, а-антитрипсин, эластаза),
- секреторный иммуноглобулин А, позволяющий оценить степень активности ассоциированной с кишечником иммунной системы,
- иммунологический статус (скрининговый) 1 уровня.
Все лабораторные данные должны оцениваться и анализироваться в совокупности с клинической текущей ситуацией пациента.
Нарушения микробиоценоза кишечника с избыточным ростом грибов рода кандид или кандидозный дисбактериоз клинически проявляется бродильной диспепсией, болями в животе, больше в области сигмы, метеоризмом, отмечается частый обильный пенистый жидкий стул со слизью до 6-10 раз в сутки, сопровождается нарушениями витаминного обмена, субфебрильной температурой, выраженной слабостью, головной болью. Нередко наблюдаются симптомы поражения слизистых оболочек в виде стоматита, глоссита, вульвовагинальной молочницы. Грибковая инфекция резко снижает иммунитет, что приводить к более глубокому процессу развития висцерального кандидомикоза с поражением верхних дыхательных путей, легких, мочеполовой и пищеварительной систем. В крови – умеренный лейкоцитоз, ускоренное СОЭ, при сигмоскопии – катаральный геморрагический проктосигмоидит.
Показания к терапии при условии клинического, микробиологического, серологического или гистологического подтверждения кандидозной инфекции, обнаружение кандид с клиническими проявлениями с двух и более поверхностей колонизации грибов.
Следует отметить, что кандиды поражают прежде всего многослойный плоский эпителий полости рта и пищевода и реже однослойный цилиндрический эпителий кишечника. Вследствие этого грибы рода Candida вызывают инвазивное поражение в верхних отделах желудочно-кишечного тракта и колонизацию (адгезию) в отделах, расположенных ниже желудка. В то же время, в кишечнике даже на стадии адгезии могут появляться клинические симптомы, рассмотренные выше как признаки неинвазивного кандидоза. (Бурова С.А.,2006). Следовательно, среди всех локализаций кандидоза пищеварительного тракта на первом месте стоит орофарингеальный кандидоз, далее кандидозный эзофагит, кандидоз желудка (часто его можно заподозрить при неэффективной хеликобактерной терапии и длительном заживлении язвенного дефекта), кандидоз кишечника, который надо отдифференцировать от псевдомембранозного колита, вызываемого Clostridium difficile и острого процесса в кишечнике, вызванного ротовирусами и Escherichia coli.
Терапевтические подходы к лечению дисбиоза желудочно-кишечного тракта с избыточным ростом грибов рода Candida включают в себя следующие моменты:
- Рациональное питание с исключением сахара, и употребления сложных углеводов, продуктов, обладающих пребиотическими свойствами, продукты–пробиотики.
- Противогрибковые препараты.
2.1.Полиеновые антибиотики (нистатин, натамицин, леворин).
- Нистатин наиболее целесообразно применять при наличии кандид в пищеводе, желудке и практически не эффективен при локализации кандид в кишечнике, что делает его также не эффективным при профилактическом назначении препарата одновременно с лечением антибиотиками.
- Пимафуцин (натамицин) — наиболее эффективный препарат при избыточном росте Cand >2.2. Производные триазола (флюканазол, Дифлазон, Дифлюкан, Микосист, Флюкостат, румикоз, интраконазол, тербизил и др.), производные каспофунгина – Кансидас (для введения препарата), Ноксафил (позаконазол) суспензия для приема внутрь.
2.3. МПХ (медьпроизводное хлорофилла) – растительный антисептик из бурых водорослей, природный иммуномодулятор за счет стимуляции фагоцитоза и активности катионов меди, усиленных влиянием спирта, обладает бактерицидным действием в отношении стафилококков, стрептококков, пневмококков, грибов, гнилостных бактерий и кишечной палочки и противовирусным действием. МПХ защищает и стимулирует кроветворение, противовоспалительное действие обусловлено превосходным комплексом микроэлементов. Назначается врачом внутрь по 1 капле на 5 кг массы тела ежедневно в небольшом количестве воды. Курс лечения 30 дней,
2.4. Цитросепт — растительное противомикробное средство из экстракта семян грейпфрукта, обладающее бактерициднм действием в т.ч. и против грибов рода кандид и хеликобактериоза желудка, способствует усвоению витамина С, содержит биофлавоноиды, укрепляющие сосудистую стенку капилляров и предотвращая тромбообразование и холестериновых бляшек, стимулирует естественную сопротивляемость организма. Назначается каплями, разведенными в воде или соке разными схемами приема в зависимости от заболевания.
2.5. Самоэлиминирующиеся бациллярные препараты (В subtilis, L.bulgaricus) — Флонивин-ИС, Бактисубтил, Споробактерин, биоспорин, Бактиспорин, Гастрофарм и др.
2.6. Saccharomyces boulardi — Энтерол, 1капсула содержит 250 мг Saccaromyces boulardi , подавляет рост условно-патогенной флоры и грибов Candida Krusei, Candida pseudotropical
2.7. Пробиотики – лактосодержащие препараты (Лактобактерин, Гастрофарм, Примадофиллюс, Ацидофиллюс, Нарине и др.)
- Энтеросорбенты.
- Гепатопротекторы (Гептрал, Хофитол, Карсил, препараты расторопши, Флоравит и др.)
- Иммуномодулирующие препараты (Кипферон, Полиоксидоний, Дополан, Мариспан и др.)
Продолжительность лечения не менее 6 недель, а затем пролонгированная пульс-терапия короткими курсами в индивидуальным подбором препаратов в течение 6 месяцев., но соблюдением принципов пролонгированного лечения дисбиоза желудочно-кишечного тракта с избыточным ростом грибов рода Candida.
- Рациональное питание продолжается в основном с ограничением сахаросодержащих продуктов и блюд.
- Повторные курсы цитросепта .
- Лактосодержащие пробиотики по 10 дней каждого месяца.
- Иммуномодулирующие препараты (повторные курсы через 3 месяца)
- Гепатопротекторы – 2 курса за 6 месяцев.
Оценка эффекта лечения по клиническим и лабораторным данным, о которых говорилось выше, в ходе лечения и через 6 месяцев.
источник
Кандидоз сегодня является наиболее часто встречающейся грибковой инфекцией, причиной которой являются дрожжеподобные грибы рода Cand >
Частота кандидоносительства составляет 25% в полости рта и 70 — 80% в кишечнике. Сдерживает развитие заболевания иммунная система человека. В нормальных условиях количество сапрофитной флоры ничтожно мало. При сбоях в работе иммунитета отмечается избыточный рост грибов. Они поражают слизистые оболочки, кожные покровы и внутренние органы. Наиболее часто регистрируются случаи кандидоза полости рта и кишечника. Из органов пищеварения поражаются так же пищевод, желудок, прямая кишка, желчевыводящие пути и поджелудочная железа.
Микроорганизмы широко распространены в природе. Их обнаруживают в питьевой воде, почве, пищевых продуктах. Они обитают на кожных покровах и слизистых оболочках животных и человека. Из 200 биологических видов дрожжеподобных грибов рода Candida опасность для человека представляют 10 видов, из которых около 87% приходится на Candida albicans.
Рис. 1. Грибы рода Candida: округлая форма (фото слева), мицеллярная форма (фото справа).
Развитию кандидоза кишечника, пищевода и желудка способствуют особые свойства возбудителей:
- Грибы рода Candida обладают способностью прикрепляться к клеткам слизистой оболочки и далее, трансформируясь в нитевидную форму (образование мицелия), внедряются в слизистую оболочку (инвазия), вызывая некроз тканей за счет секреции таких ферментов, как аспартилпротеиназа и фосфолипаза. Адгезия и образование псевдомицелия — основные факторы вирулентности Candida.
- Ферменты возбудителей протеазы и гликозидазы интенсивно расщепляют муцин (мукополисахариды слизи), защищающей слизистую пищевода, желудка и кишечника от агрессивных внешних факторов.
- Внутривидовая изменчивость способствует развитию у микроорганизмов устойчивости к негативным факторам внешней среды, в том числе к противогрибковым препаратам.
к содержанию ↑
Факторам вирулентности кандид организм человека противопоставляет свои защитные силы:
- Образование мукополисахаридов (муцина, слизи), выработка лизоцима, комплемента, секреторного IgA, трансферрина, лактоферина, кислот и ферментов, способность к регенерации слизистой, поддержание нормального микробиота (микрофлоры кишечника), перистальтическая активность.
- Решающее значение имеет состояние клеточного иммунитета фагоцитарного ряда — естественных киллеров, полиморфноядерных лейкоцитов и мононуклеарных фагоцитов, противогрибковый гуморальный ответ (синтез В-клетками специфических иммуноглобулинов, инактивирующих ферменты и эндотоксины грибов), и сложное взаимодействие дендритных клеток с Т-хелперами и Т-регуляторными клетками.
- Ограничение роста Candida бактериями симбионтами (бифидобактерии, лактобациллы, энтерококки, кишечные палочки).
- Нормальная микрофлора желудочно-кишечного тракта вырабатывает вещества, препятствующие внедрению в слизистую оболочку патогенных микроорганизмов.
к содержанию ↑
- Физиологические иммунодефициты (беременность, детский и старческий возраст, длительные стрессовые ситуации).
- Первичные иммунодефициты (врожденные).
- Онкологические заболевания и СПИД.
- Прием глюкокортикоидов, цитостатиков, лучевая терапия.
- Прием контрацептивов, содержащих большое количество эстрогенов.
- Заболевания эндокринной системы (декомпенсированный сахарный диабет, ожирение, гипотиреоз и др.).
- Дисбиоз, вызванный длительной антибиотикотерапией.
- Хронические заболевания, истощающие больного.
- Травмы, операции, длительный стресс — все, что наносит удар по иммунитету.
Дефекты в системе противогрибкового иммунитета — основной фактор, способствующий развитию кандидоза у человека.
Рис. 2. Мицелий кандид на поверхности слизистой оболочки образует мощный каркас — биопленку. Процесс сопровождается разрушением слизистого слоя с образованием эрозий и язв.
- Кандидоз оро-фарингеальный (полости рта и глотки): заеды, хейлит, гингивит, стоматит, фарингит, глоссит.
- Кандидоз пищевода (без эрозий и с эрозиями).
- Кандидоз желудка:
- Эрозивно-фибринозный (диффузный).
- Фокальный (вторичные язвы желудка).
- Кандидоз кишечника:
- Инвазивный диффузный.
- Неинвазивный.
- Фокальный (вторичные язвы 12-и перстной кишки).
- Ано-ректальный кандидоз:
- Кандидозный проктосигмоидит.
- Инвазивный кандидоз прямой кишки.
- Кандидозный дерматит перианальной области.
Рис. 3. На фото дрожжеподобные грибы Candida albicans под микроскопом. Хорошо видны нити псевдомицелия, хламидо- и бластоспоры.
Диагностика кандидоза кишечника, пищевода, желудка и других органов пищеварения основана на клинической картине заболевания, выявлении факторов риска и данных лабораторных методов исследования.
Тщательное изучение жалоб больного и истории его заболевания и жизни позволит выявить принадлежность больного к группам риска. «Случайное» выявление грибковой инфекции служит поводом для поиска таких фоновых факторов. Нередко кандидоз проявляется первым при развитии заболеваний, сопровождающихся иммунодефицитом.
Обнаружение псевдомицелия почкующихся клеток возбудителей в соскобах со слизистой, осадке мочи, кале или мокроте, мазках-отпечатках со дна язв при микроскопии — «стандарт» диагностики микоза.
Рис. 4. Candida albicans под микроскопом: округлые клетки и нити псевдомицелия.
Широко применяется методика быстрой идентификации Candida albicans. Микроорганизмы этого вида способны образовывать короткие нити мицелия и ростковые трубки в течение 2 — 4 часов при росте на питательных средах при температуре +37°С.
Культуральное исследование проводится с целью выявления причин заболевания, определения количественной оценки возбудителей, их видовой принадлежности и чувствительности к противогрибковым препаратам. Для проведения данного исследования используются смывы со слизистой оболочки полости рта и пищевода, содержимое желудка и кишечника, налеты, пленки, желчь, полученную при дуоденальном зондировании.
Трактовка некоторых результатов исследования:
- У лиц с нормальным иммунитетом обнаружение единичных колоний Candida не является основанием для постановки диагноза «Кандидоз».
- Диагностически значимым является количество колоний более 10 5 .
- У лиц с низким уровнем иммунитета значимым является более низкий диагностически уровень.
- В ряде случаев при поражении кишечника обнаружение кандид в кале может быть единственным признаком заболевания.
Рис. 5. На фото слева рост колоний Candida albicans на питательной среде. На фото справа вид колонии гриба с нитчатыми клетками на вершине.
Гистологическое и цитологическое исследование биоптатов дают возможность выявлять тканевые формы возбудителей.
В случае неинвазивного кандидоза кишечника и когда отсутствует биопсийный материал диагностическим стандартом является рост грибов Candida более 10 4 КОЕ/г. Повышение этого уровня свидетельствует о снижении иммунной защиты, длительном приеме антибиотиков или употреблении пищи с большим содержанием углеводов.
Рис. 6. Избыточный рост Candida albicans в кишечном содержимом.
Практическое значение имеют иммуноферментный анализ фекальных антигенов и ПЦР.
Эндоскопическое исследование пищевода, желудка и 12-и перстной кишки позволяет выявить явления воспаления слизистой оболочки и наличие налетов белесоватого цвета, взять кусочек материала для исследования. Современные методики видео- и колоноскопии (исследование толстого кишечника) позволяют исследовать орган в условиях, комфортных для больного — на фоне «лекарственного» сна.
Рентгенологическое исследование позволяет выявить дефекты контуров слизистых оболочек, размеры пищевых трубок и глубину перистальтики.
Обнаружение псевдомицелия дрожжеподобных грибов — «стандарт» диагностики заболевания.
Рис. 7. Candida albicans под микроскопом.
Среди всех видов кандидоза поражение кишечника занимает ведущее место. Заболевание обусловлено снижением защитных сил организма и широким применением антибактериальных препаратов широкого спектра действия. Инфекцию часто называют «болезнью больных» или «болезнью от лечения».
Различают инвазивную и неинвазивную формы болезни. При инвазивной форме грибы прорастают слизистый слой кишечника, при неинвазивной — развиваются в просвете кишечника.
При инвазивном кандидозе кандиды слипаются с эпителиальными клетками кишечника, образуют выросты (псевдомицелий) нитчатой формы, прорастают эпителиальный слой и проникают за пределы базальной мембраны. Далее возбудители попадают в лимфатическую систему и с кровью разносятся по всему организму. Так развивается системный кандидоз с поражением внутренних органов.
Болезнь развивается в органах пищеварения, внутренняя стенка которых выстлана многослойным плоским (чаще) и цилиндрическим (реже) эпителием. Чаще заболевание возникает в полости рта и пищеводе, реже — желудке и кишечнике. Эрозивно-язвенные дефекты стенки кишечника имеют разную форму и размеры. Появляются трещины, мембранные наложения и полиповидные образования.
Рис. 8. В активную фазу кандиды образуют псевдомицелий, прорастающий сквозь слизистую оболочку кишечника.
При неинвазивной форме кандидоза грибные клетки не образуют псевдомицелий и не прорастают слизистый слой кишечника. Они усиленно размножаются в просвете органа, нарушая полостное и пристеночное пищеварение. Микробные компоненты и метаболиты угнетают нормальную микрофлору, проникая в кровь, они приводят к развитию системных иммунно-воспалительных реакций и аллергической перестройки организма.
Основная масса дрожжеподобных грибов рода Candida локализуется в кишечнике человека. Внекишечная локализация микоза (полость рта, гениталии и внутренние органы) является проявлением системного кандидоза, началом которого в большинстве случаев является поражение кишечника.
Симптомы кандидоза кишечника зависят от формы заболевания, уровня и степени поражения.
- Абдоминальный дискомфорт — ведущий симптом кандидоза кишечника. Больного беспокоят боли спастического характера, вздутие кишечника (метеоризм), в кале могут присутствовать кровь и слизь.
- Изменяется частота и консистенция стула. В кале выявляются в большом количестве дрожжеподобные грибы рода Candida.
- Постоянным симптомом кандидоза кишечника является флатуленция — выделение пищеварительных газов со звуком разной степени громкости и зловонным запахом.
- Интоксикация при заболевании умеренная.
- Сенсибилизация организма характеризуется признаками аллергии разной локализации и степени выраженности.
Диффузная инвазивная форма кандидамикоза кишечника протекает по типу энтероколита. Больных беспокоят боли спастического характера, вздутие кишечника, в кале могут присутствовать кровь и слизь, нередко появляются признаки кандидоза слизистых оболочек полости рта и половых органов. Лихорадка умеренная. Изменения в кишечнике при эндоскопии фибринозно-язвенного характера. Иногда болезнь протекает по типу неспецифического язвенного колита или язвенной болезни 12-и перстной кишки. В ряде случаев развивается перианальный дерматит. Лечение противогрибковыми препаратами дает положительный результат.
Неинвазивная форма кандидамикоза кишечника протекает с болями в животе и вздутием кишечника, газы зловонные, выделяются со звуком, стул не оформлен. Лечение противогрибковыми препаратами дает положительный результат.
Рис. 9. На фото кандидоз кишечника. Стрелками указаны «творожистого» вида наложения.
- При длительном течении кандидамикоза происходит аллергическая перестройка организма, что характеризуется появлением крапивницы, зуда кожи, аллергического васкулита или грибковой экземы.
- При тяжелых формах инвазивный кандидоз кишечника осложняется прободением язв и кровотечениями.
- При попадании возбудителей в сосудистое русло возникает кандидозный сепсис. Из паренхиматозных органов поражаются желчный пузырь и печень, поджелудочная железа, что часто наблюдается у больных СПИДом.
- О системном характере микоза говорит одновременное поражение полости рта и/или половых органов.
Летальность при инвазивном кандидозе кишечника достигает 25 — 55%. У больных после трансплантации и с острыми лейкозами инвазивные формы микоза являются основными причинами гибели.
Рис. 10. В ряде случаев кандидамикоз кишечника протекает по типу фибринозно-язвенного колита.
Лечение кандидамикоза кишечника направлено на эффективное уничтожение возбудителей и все звенья патологического процесса. Необходимо выявить и устранить факторы, способствующие развитию микоза. В процессе лечения больные должны соблюдать строгую диету и отказаться от вредных привычек.
При лечении кандидамикоза используются противогрибковые препараты, неадсорбирующиеся из просвета кишечника, так как без подавления роста кандид лечебный эффект не наблюдается, либо оказывается нестойким и кратковременным. Флуканазол, Кетоконазол, Интраконазол и Амфотерицин полностью абсорбируются в верхних отделах желудочно-кишечного тракта и не достигают уровня подвздошной кишки, где сосредотачивается основная популяция грибов рода Candida.
В группу противогрибковых препаратов, не абсорбирующихся из просвета кишечника, входят Нистатин, Леворин и Натамицин (Пимафуцин). Нистатин и Леворин обладают большим количеством побочных эффектов: диспепсия, токсический гепатит, аллергия и др.
Пимафуцин является противогрибковым препаратом широкого спектра действия группы полиеновых антибиотиков. Под его воздействием нарушается целостность и функция клеточных мембран, что приводит к гибели возбудителей. В начале лечения у больных появляется тошнота и диарея, которые самостоятельно проходят без отмены препарата. Беременность и кормление грудью не являются противопоказанием. Данных влияния на плод не получено.
Основными критериями эффективности лечения являются:
- Исчезновение клинических проявлений болезни.
- Нормализация численности колоний кандид при условии адекватного проведения постановки анализа.
В ряде случаев для получения нужного эффекта прибегают к проведению повторных курсов лечения.
Рис. 11. Под воздействием противогрибковых препаратов оболочка грибов становится пористой, «дырявой». Содержимое клетки вытекает на поверхность мицелия.
Комплексное лечение микоза должно быть направлено на коррекцию иммунного статуса больного, снижение сенсибилизации организма и восстановление кишечного биоценоза, что позволит значительно повысить эффективность лечения.
- С целью снижения сенсибилизации организма больным рекомендуется прием противоаллергических средств нового поколения.
- С целью замещения потери витаминов и микроэлементов (в том числе железа) рекомендуется прием Ферроглоболина В12, в состав которого входят витамины группы В (В1, В2, В3, В6 и В12), фолиевая и пантотеновая кислота, витамин С, железа аммония цитрат, кальция глицерофосфат, цинк, медь, марганец, йод, лизин, экстракт корня солодки и мед.
- Восстановление кишечного микробиоценоза.
Восстановление кишечного микробиоценоза должно проходить в двух направлениях:
- Борьба с условно-патогенной флорой (прием антибиотиков, Интестопана, Мексаформа, употребление в пищу продуктов с бактерицидным действием).
- Для нормализации кишечной флоры рекомендуется прием препаратов, содержащих живые лакто-, бифидо- и другие виды бактерий: Линекса, Аципола, Хилак-форте, Бифи-Форма, Бифибумбактерина, Бактисубтила, Лактобактерина, Ацилакта, Лактеола, Профора, Бицилака.
БАД к пище Бактистатин является незаменимым многокомпонентным препаратом при лечении кандидоза:
- Метаболиты Bacillus subtilis угнетают условно-патогенную и патогенную микрофлору кишечника, способствуют полноценному пищеварению, повышают защитные силы организма за счет стимуляции синтеза интерферона.
- Цеолит является природным сорбентом. Избирательно сорбирует и выводит аллергены и токсины, тем самым способствует снижению различных видов токсикоза. При его воздействии нормализуется перистальтика кишечника, уменьшаются вздутие и спастические явления.
- Гидролизат соевой муки является пребиотическим компонентом. Он способствует росту и восстановлению нормальной микрофлоры кишечника.
- Используются препараты, подавляющие процессы брожения (Карболен — активированный уголь) и нормализующие пищеварение (Пепсидид, Желудочный сок, Ацидин-пепсин, Магния сульфат, ферментные препараты).
- При низком содержании гемоглобина в крови применяют препараты железа: Ферроплекс, Железа лактат, Железа глицерофосфат, Гемостимулин.
- С целью борьбы с гипопротеинемией для нормализации азотистого обмена больным назначаются анаболические стероиды: Инозин, Нандролон, Оротовая кислота, Метилурацил и др.
- При доказанной функциональной и количественной недостаточности Т- и В-клеточного звена иммунитета назначаются иммуномодуляторы: Нуклеинат натрия, Спленин, Тактивин, Арбидол, Левамизол, Спленин, Метилурацил и др.
- С целью коррекции гуморального иммунитета применяется иммуноглобулин человека, гамма-глобулин и др.
- Дрожжеподобные грибы рода Candida предпочитают обитать в тканях, богатых внутренним сахаром — гликогеном. С целью снижения процессов брожения и борьбы с дискинезией желудочно-кишечного тракта рекомендуется ограничение употребления суточной нормы сахара и продуктов, содержащих большое количество углеводов. Не рекомендуются к употреблению сладости, кондитерские изделия, выпечку, белый хлеб, макаронные изделия, сладкие напитки, пиво и квас, картофель, свеклу и кукурузу, виноград, бананы и другие сладкие фрукты.
- Разрешено к употреблению: нежирные сорта мяса в тушенном, отварном или запеченном виде, куриные отварные яйца и омлет, растительные масла, кисломолочные продукты, из овощей — огурцы и томаты, из круп — гречка и рис, из ягод — смородину, бруснику и клюкву в виде морсов, из напитков — травяные отвары, гранатовый или морковный сок, отвар шиповника, зеленый чай, напиток с лимоном без сахара.
Высокоэффективный противогрибковый препарат, противовоспалительные, общеукрепляющие и иммуномодулирующие средства, коррекция сопутствующих заболеваний — основа лечения кандидоза пищеварительного тракта.
Рис. 12. Дрожжеподобные грибы Candida albicans под микроскопом: видны округлые клетки возбудителей и фрагменты нитей псевдомицелия.
Кандидоз пищевода встречается редко (у 1,3% — 2,8% больных), в основном у лиц со сниженным иммунитетом, у 4% больных после трансплантации, у 3 — 6,7% больных с диссеминированным карциноматозом, у каждого третьего больного СПИДом, нередко наблюдается у больных с дисфункцией надпочечников и паращитовидных желез, у 5 — 10% больных сахарным диабетом. Основными факторами риска развития кандидоза пищевода являются ожоги, полипоз и дивертикулез.
Кандидозный эзофагит может протекать без эрозий и с эрозиями. Морфологически различают 3 степени тяжести микоза:
- При 1-й степени тяжести на слизистой пищевода появляются отдельные налеты серо-белой окраски. Псевдомицелий грибов прорастает эпителиальный слой.
- При 2-й степени тяжести налеты пленчатые, местами сливаются, образуя обширные участки. Нити мицелия прорастают слизистый и подслизистый слой.
- При 3-й степени тяжести псевдомембразные наложения обширные. Нити мицелия прорастают в мышечный слой.
Слипаясь с клетками слизистой оболочки пищевода и не получая должного отпора со стороны иммунной системы, кандиды начинают образовывать псевдомицелий и прорастать сквозь слизистый слой. По воздействием ферментов возбудителей клетки слизистой разрушаются. Слущенный эпителий и грибковые тела образуют на поверхности налеты, имеющие серо-белую окраску. Вначале это небольшие белесые очажки, которые со временем сливаются и образуют плотные налеты — пленки. В ряде случаев налетов пленчатого вида так много, что они полностью перекрывают просвет пищевода. У больных с иммунодефицитом появляются язвы, нередко возникает перфорация (прободение) стенки и кровотечение. Флегмонозное воспаление пищевода и средостения становятся причиной смерти больных. При микроскопии выявляются псевдомицелий и почкующиеся клетки возбудителей.
Рис. 13. Образование мицелия на поверхности слизистой. На фото справа виден псевдомицелий и округлой формы хламидоспоры — органы бесполового размножения. Процесс сопровождается разрушением слизистого слоя с последующим образований эрозий и язв.
На основании эндоскопической картины выделяют 4 типа течения заболевания — от легкого до тяжелого, осложненного. Кандидоз пищевода при латентном течении может протекать бессимптомно.
Основными симптомами кандидоза пищевода являются дисфагия (неприятные ощущения при глотании), боли (одинофагия), в ряде случаев слюнотечение (гиперсалевация). Боли при глотании разной интенсивности, иногда невозможность проглотить еду. При рвоте выделяются образования пленчатого вида. Дисфагия возникает в 70% случаев, поражение полости рта — 45%, тошнота и рвота — 15%, снижение веса — 8%, диарея — 2%, у каждого третьего больного симптомы кандидоза пищевода отсутствуют. Изжога и жидкий стул возникают редко.
Осложнения кандидоза пищевода:
- Неспособность глотать жидкую пищу приводит к обезвоживанию организма.
- Прободение стенки (перфорация).
- Кровотечение с последующим развитием анемии.
- Развитие стриктуры (сужение) пищевода.
- Диссеминация грибкового поражения с поражением внутренних органов.
- Кандидозный сепсис.
- Флегмонозное воспаление пищевода и средостения становятся причиной смерти больных.
Рис. 14. Гиперсалевация (фото слева), отек, гиперемия слизистой оболочки и «творожистые» налеты — основные симптомы кандидоза пищевода.
Обследование на кандидамикоз пищевода должно проводиться всем больным с факторами риска при возникновении у них неприятных ощущений и болей при глотании. Подтверждает диагноз наличие у больных кандидозного стоматита, но при его отсутствии поражение пищевода также не исключается.
Обнаружение псевдомицелия является «стандартом» диагностики кандидоза слизистых оболочек. Клетки грибов выявляются как при заболевании, так и при кандидоносительстве.
Обнаружение возбудителей проводится цитологическим (исследование нативных мазков) и гистологическим (исследование биопсийного материала) методами. Анализ соскобов является наиболее достоверным.
Посев биоматериала позволяет выявить причину заболевания, дать количественную оценку возбудителей, определить видовую принадлежность грибов и чувствительность к противогрибковым препаратам, проводить контроль за эффективностью лечения. Недостатками культурального метода является невозможность дифференцировать кандидоз от кандидоносительства.
Серологические исследования (ИФА, определение специфического IgE и др.) и кожные тесты на практике применяются редко из-за отсутствия требуемой точности.
Быструю диагностику заболеваний пищевода проводят с использованием цитологической щетки и баллонного катетера. Инструменты для забора материала вводятся через нос или рот. Полученный материал исследуется цитологически и культурально. Чувствительность метода значительно выше, чем гистологическое исследование биоптатов, полученных при эндоскопии, так как грибы могут быть вымыты с поверхности слизистого слоя при обработке полученного материала.
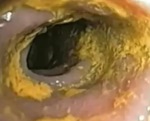
Рис. 15. Кандидоз пищевода. Микроскопия содержимого эзофагеальной язвы. Отчетливо видны нити псевдомицелия и почкующиеся клетки кандид.
Данный вид исследования пищевода позволяет визуально оценить картину воспаления и провести забор материала на исследование. Недостатками является получение с помощью биопсийных щипцов миниатюрного фрагмента ткани, что значительно снижает вероятность обнаружения необходимой для постановки диагноза информации, поэтому однократной биопсии для подтверждения диагноза часто бывает недостаточно.
Основными эндоскопическими признаками кандидамикоза пищевода являются гиперемия слизистой, повышенная ранимость при контакте, налеты фибринозного характера разной локализации, размеров и конфигурации.
- При катаральном кандидозном эзофагите отмечается диффузная гиперемия разной степени выраженности, отек слизистой умеренный. При контакте отмечается повышенная кровоточивость.
- При фибринозном кандидозном эзофагите на фоне отекшей и гиперемированной слизистой оболочки отмечаются серо-белые или желтоватого цвета рыхлые округлой формы бляшки 1 — 5 мм в диаметре. При контакте отмечается повышенная кровоточивость.
- При фибринозно-эрозивном кандидозном эзофагите налеты грязно-серого цвета, «бахромчатые», лентовидные, располагаются на гребнях продольных складок. Слизистая оболочка отекшая и гиперемирована. При контакте отмечается повышенная кровоточивость.
Рис. 16. Эндоскопическая картина кандидоза пищевода.
Только гистологическое исследование биологического материала позволяет выявить псевдомицелий, проникший в глубину стенки пищевода.
Рентгенологический метод исследования пищевода малоэффективен, но с его помощью можно выявить осложнения заболевания — стриктуру, язвы, перфорацию.
Лечение кандидоза пищевода комплексное. Прежде проводится поиск, выявление и коррекция фоновых заболеваний. Медикаментозная терапия предполагает применение противогрибковых препаратов, иммунокорректоров, патогенетических и симптоматических средств.
Антимиотики назначаются в основном в таблетированной форме. Внутривенное введение используется в случае устойчивости кандидоза к традиционным схемам лечения и невозможности глотать. Местная терапия не проводится.
При кандидамикозе пищевода применяются:
- Триазолы (азоловые соединения) (Флуконазол, Итраконазол). Лекарственные средства, содержащие Флуконазол, являются «золотым стандартом» в лечении больных кандидозом. Они хорошо проникают в кровяное русло.
- Производные имидазола (Миконазол,Кетоконазол, Изоконазол, Омоконазол, Клотримазол, Эконазол, Бифоназол, Оксиконазол, Бутоконазол, Сертаконазол (Имидазол + Бензотиофен).
- Группа полиеновых антибиотиков (Нистатин, Леворин, Натамицин, Амфотерицин и Пимафуцин). Не абсорбируются из просвета кишечника.
- Эхинокандины (Каспофунгин, Анидулафунгин, Микафунгин).
К препаратам первой линии относятся Флуконазол, Кетоконазол и Интраконазол.
Лекарственные средства, содержащие Флуконазол, являются «золотым стандартом» в лечении кандидоза пищевода. Они хорошо проникают в кровяное русло, превосходят по эффективности Кетоконазол и Интраконазол.
К препаратам второй линии относятся: Кетоконазол, Интраконазол, Амфотерицин, Капсофунгин, Вориконазол, Проканазол.
При развитии резистентности к противогрибковым препаратам схема лечения меняется:
- При лечении азолами (Флуконазолом) необходимо увеличить дозу препарата. При неэффективности переходят на прием другого препарата этой группы — Интраконазола, который назначается в более высокой дозировке.
- При неэффективности приема высокой дозы Флуконазола (400 мг ежедневно) переходят на внутривенное введение Амфотерицина В. Резистентность к этому препарату наблюдается редко.
Лечение кандидоза пищевода проводится только по назначению и под наблюдением врача.
Грибковая инфекция желудка в отсутствии повреждений стенки органа развивается редко. Среди всех видов специфического поражения желудочно-кишечного тракта кандидоз желудка составляет 5,2%. При хронических гастритах и в биоптатах язв желудка и 12-и перстной кишки дрожжеподобные грибы находят в 17 — 30% случаев.
Кандидоз желудка бывает эрозивно-фибринозным (диффузным) или фокальным (вторичные язвы желудка). Кандидамикоз часто всего развивается у больных с язвенной и гастроэзофагальной рефлюксной болезнями. Возбудители интенсивно размножаются на фоне снижения или отсутствия в желудочном соке соляной кислоты (ахлоргидрия), особенно в зонах расположения язв и повреждений (эрозий) слизистой оболочки. В результате этого язвы и эрозии длительно не заживают, а прорастание грибов в подслизистый слой вызывает боль и кровоточивость.
Эндоскопическое исследование желудка и 12-и перстной кишки позволяет выявить явления воспаления слизистой оболочки, наличие налетов белесоватого цвета, взять кусочек материала для исследования. Достоверное подтверждение диагноза основано на выявлении в цитологических и/или гистологических препаратах псевдомицелия кандид.
В последние годы все чаще выделяют грибы рода Candida в ассоциации с Helicobacter pylori. Установлено, что противоязвенная терапия способствует увеличению частоты кандидоза, а в присутствии грибов заболевания желудка протекают более тяжело.
Лечение в таких случаях следует проводить антибактериальными вместе с противогрибковыми препаратами.
Диффузное поражение желудка развивается на фоне гипохлоргидрии, после оперативных вмешательств и ожогов. При эндоскопии выявляются признаки фибринозно-язвенного гастрита, в мазках-отпечатках выявляются нити псевдомицелия. При лечении применяется Флуконазол 200 мг в сутки в течение 10 — 14 дней или препарат Амфотерицин В.
Фокальное (ограниченное) поражение желудка (кандидоз язвы) развивается на фоне язвенной болезни желудка или 12-и перстной кишки. Язвы, как правило, больших размеров, склонны к кровотечениям, толерантны к традиционному лечению. В биоптатах и мазках-отпечатках обнаруживается инвазирующий псевдомицелий. Флуконазол является препаратом выбора, применяется в дозе 200 мг в сутки в течение 10 — 14 дней.
Рис. 17. Язва желудка (фото слева) и 12-и перстной кишки (фото справа, указано стрелками).
Доказано, что грибы рода Candida поражают поджелудочную железу в той же степени, как и другие органы. Заболевание обуславливает развитие сахарного диабета, что было доказано получением положительной динамики при назначении противогрибковых препаратов.
Грибы рода Candida способны поражать желчный пузырь и желчевыводящие протоки. Этому способствует дискинезия желчевыводящих путей, холестаз, лямблиоз, болезни поджелудочной железы, гипотония желчного пузыря и другие виды патологии. При этом создаются условия, благоприятные для развития возбудителей. Камни в желчных протоках становятся «резервуарами» грибов. Ряд авторов называют их «кандидозными камнями».
Лабораторная диагностика основана на микробиологическом исследовании порций желчи, полученных при дуоденальном многофракционном зондировании.
При лечении назначаются противогрибковые препараты Нистатин, Микогептин, Леворин, желчегонные и противомикробные препараты. Дополняют лечение физиотерапевтические процедуры. В рацион питания должны включаться продукты, богатые белками, хлеб из муки грубого помола, кисломолочные продукты, лимонад и фруктовые соки. Следует ограничить продукты с большим количеством углеводов. Питание дробное, небольшими порциями 5 — 6 раз в сутки.
Рис. 18. Аноректальный кандидоз.
Поражение ано-ректальной области грибами рода Candida происходит вследствие внедрения в кишечную стенку псевдомицелия возбудителей. Микоз развивается на фоне снижения работы иммунной системы, является следствием кандидоза кишечника. Часто в патологический процесс вовлекаются кожные покровы перианальной области.
Кандидоз прямой кишки часто развивается у больных СПИДом, гомосексуалистов и как микст-инфекция при герпесном поражении, протекает по типу проктита. Боли в области прямой кишки, ложные позывы к акту дефекации, примеси крови и слизи в кале — основные симптомы заболевания. При ректороманоскопии на фоне отека и гиперемии слизистой оболочки видны красные сосочки и грануляции, отмечается повышенная кровоточивость. При тяжелом течении появляются язвы, процесс распространяется на зону промежности и наружные половые органы. Нередко наблюдаются биполярные поражения — молочница во рту и прямой кишки. Аноректальный кандидоз протекает длительно, тяжело поддается лечению.
Диагноз устанавливается на основании обнаружения в мазках-отпечатках псевдомицелия грибов. При лечении применяется Флуконазол 200 мг в сутки в течение 14 — 20 дней, из препаратов второго ряда — Интраконазол и Кетоконазол. Дополнительно проводится местное лечение с использованием свечей с Нистатином и Леворином, микроклизм с водной взвесью Леворина, 0,02% раствора метиленового синего.
Поражение кожи перианальной области протекает с жалобами на зуд и жжение. Акт дефекации становится болезненным, появляются трещины и кровоточивость. При осмотре отмечается гиперемия, многочисленные эрозии и фолликулиты.
Диагноз устанавливается на основании обнаружения псевдомицелия кандид в чешуйках кожи. При лечении используют противогрибковые препараты в виде крема и мази для наружного применения с Клотримазолом. Из препаратов второго ряда применяются мази и крема Низорал или Экзодерил. При сильном зуде применяются антимиотики с гормонами.
Рис. 19. На фото перианальный кандидозный дерматит.
источник