Копроцитограмма – один из самых информативных методов диагностики. Является специальным микроскопическим методом цитологического исследования анализа кала под микроскопом. С помощью этого метода выявляют состояние микробиоциноза, то есть, микробный пейзаж отделов кишечника, а также проводят дифференциальную диагностику при самых различных заболеваниях желудочно-кишечного тракта.
Анализ делается взрослым и детям. Назначается пациентам, имеющим проблемы желудочно-кишечного тракта.
Цели проведения копроцитограммы:
- Определение наличия паразитов, гельминтов, их яиц и антигенов.
- Наличие лейкоцитов, тромбоцитов.
- Определение состояния жирных кислот, непереваренных мышечных волокон, слизи, крахмала.
- Наличие воспаления.
- Определение цвета, формы, запаха, консистенции кала.
Для уточнения диагноза имеют значения все основные показатели. При выявлении большого количества патогенных возбудителей лаборантом ставятся специальные пробы на их чувствительность к противомикробным средствам. Это позволяет подобрать наиболее адекватное лечение.
Показаниями к анализу может быть выявление следующих заболеваний:
- спастический и неспецифический язвенные колиты кишечника, желудка;
- воспаление печени и/или желчного пузыря;
- изменения функции поджелудочной железы;
- энтероколит, дисбактериоз;
- геморрой, анальные трещины;
- нарушения стула.
Противопоказано вызывать кал для анализа при помощи клизмы или любой другой механической стимуляции. Не проводится копроцитограмма женщинам во время менструации.
Поводы для анализа:
- частые вздутия кишечника;
- различного характера частые боли в животе;
- выделения вместе с калом крови и различных примесей;
- постоянная изжога;
- тошнота, общая слабость.
За 3-4 дня до сбора кала важно соблюдать диету и не употреблять ничего острого, кислого, копченого. Отказаться от консервов, фаст-фуда, алкоголя в любом виде. Диету на эти дни помогает подобрать врач с учетом индивидуальности организма человека, максимально приближая к привычному для него режиму питания.
Особенно важно отменить некоторые лекарственные средства, которые могут повлиять на результаты исследования. Это все ректальные свечи, комплексные минеральные и витаминные препараты, слабительные, препараты с ферментами и гормонами, различные масляные настойки.
Перед сбором кала нужно провести интимную гигиену с теплой водой и мылом. Собирается кал в специальный контейнер (продается в аптеках), который должен быть заполнен на треть общего объема. Слишком маленький объем не позволит провести все необходимые исследования. Материал должен быть доставлен в лабораторию как можно раньше после утреннего стула.
Отклонение от нормы одного из показателей рассматривается как заболевания желудочно-кишечного тракта.
- Стеркобилин. Норма выделения в кале до 1 ммоль/сут. При гемолитической анемии и гепатите содержание стеркобилина в кале колеблется. При анемии содержание выше нормы, при гепатитах – ниже.
- Мышечные волокна. Норма – небольшое количество. Большое количество свидетельствует о заболевании поджелудочной железы, изменении ее функции.
- Крахмал (амилорея). Если пищеварение в полном порядке, крахмал в кале должен полностью отсутствовать. Наличие его говорит о нарушениях пищеварения и плохом расщепления пищи. Неполное переваривание крахмала наблюдается в основном при болезнях тонкой кишки.
- Нейтральный жир. В норме должен отсутствовать. Появление нейтрального жира в каловых массах говорит о плохом переваривании пищи в тонкой кишке, недостаточном количестве поступающей желчи.
- Слизь. В норме быть не должно. Появляется при нарушениях стула, язвенном колите, повышенной секреторной деятельности кишечника.
- Мыла. Должны присутствовать в небольшом количестве. Отсутствие свидетельствует о бродильной диспепсии, патологиях секреции поджелудочной железы.
- Йодофильная флора. Быть не должно. Наличие свидетельствует о нарушениях функции поджелудочной железы. Свидетельствует о плохом переваривании пищи.
- Эритроциты, атипичные клетки (АК). Их наличие может свидетельствовать о дистальном раке кишечника. Кал грязного цвета, коричневого с красным.
- Лейкоциты. Признак воспалительного процесса. Могут наблюдаться также непереваренные мышечные волокна, вкрапления слизи.
Также микроскопический анализ помогает выявить наличие гельминтов, зрелых форм или яиц.
В норме кал должен быть с обычным каловым запахом, цилиндрической формы. Норма для цвета – обычный коричневый. В консистенции каловых масс не должно быть никаких примесей, прожилок, сгустков, крови или гноя. Их наличие свидетельствует о серьезных нарушениях работы внутренних органов.
Нормы для лейкоцитов в копроцитограмме не существует. Появление их свидетельствует о любом виде воспалительного процесса и/или инфекционного поражения, например, при колите или язвенном поражении поджелудочной железы.
Гнойное содержимое в кале и резкий специфический запах свидетельствуют о различных факторах, начиная от сильного воспаления, заканчивая разложением раковой опухоли.
- Черный, серый или зеленый цвета кала. Исключение составляют случаи, когда накануне употреблялись свежие овощи или химические препараты, которые способны окрашивать кал. Например, свежая свекла может окрасить кал в красно-фиолетовый цвет. Именно поэтому для адекватного точного анализа запрещено за несколько дней до сдачи анализа употреблять такие продукты и лекарства.
- Увеличение кала (полифекалия) или его уменьшение (олигофекалия). Полифекалия присуща при гепатите, панкреатите или энтерите, а олигофекалия при новообразованиях в кишечнике, язве желудка, гипотериозе.
- Присоединение нехарактерного дополнительного запаха (кислого, гнилостного) свидетельствует о бродильной диспепсии, наличии большого объема гнилостной флоры.
- Кашицеобразный кал наблюдается при усиленной перистальтике, очень плотный – при запорах.
Наличие в кале лямблий, гельминтов или других паразитов недопустимо. При их появлении нарушается функция всех органов и систем органов. В большом количестве они могут локализоваться не только в кишечнике, но и в любом органе человеческого тела. В этом случае обязательно комплексное противопаразитарное лечение.
Страничка оказалась полезной? Поделитесь ею в своей любимой соцсети!
источник
Ежедневно в России около тысячи человек умирает от рака, а в мире это число составляет более 20-ти тысяч. Печально осознавать, что многих больных удалось бы спасти, если бы диагноз был поставлен на ранних стадиях. Поэтому своевременное выявление онкологических заболеваний является одной из важнейших задач медицины. Один из способов диагностировать рак и предраковые состояния был открыт еще в середине ХХ века: достаточно «спросить» клетки нашего организма.
Как многим известно еще из школьного курса, цитология — наука, изучающая клетки организма. Цитологическое исследование, в свою очередь, позволяет обнаружить аномалии в состоянии, строении и функционировании клеток и на основании этих данных поставить диагноз либо проконтролировать течение болезни, определить успешность лечения. Клетки «расскажут» о многих проблемах в исследуемых тканях: о воспалениях, бактериях, инфекциях и различных новообразованиях.
Анализ на цитологию обладает следующими достоинствами:
- высокая точность;
- минимальная степень вмешательства в организм;
- не требует особой сложной подготовки;
- небольшая цена исследования;
- быстрое получение результата.
Главным же недостатком исследования клеток является необходимость забора материала непосредственно из пораженных участков организма. Это создает определенные сложности в тех случаях, когда дислокация воспаления или опухоли неизвестна, при том что симптомы указывают на наличие такой патологии у пациента.
Как мы выяснили, анализ на цитологию незаменим в первую очередь при определении опухолей и предраковых состояний, но также позволяет выявить многие воспалительные, инфекционные и аутоиммунные заболевания. Поэтому он успешно применяется во многих областях медицины: онкологии, гинекологии, хирургии.
Цитологическое исследование назначают в следующих случаях:
- для профилактики заболеваний. Например, гинекологи рекомендуют сдавать анализ на цитологию ежегодно, для своевременного выявления новообразований, воспалений и инфекций;
- для диагностики. Цитологическое исследование позволяет выявить характер патологии, определить наличие опухолей и их природу, обнаружить сопутствующие заболевания. Анализ в диагностических целях назначает врач для подтверждения или опровержения предварительного диагноза;
- для контроля. При проведении курса терапии пациенту назначают цитологическое исследование, чтобы следить за динамикой заболевания, при необходимости вносить изменения в план лечения, а также подтвердить выздоровление. Для онкобольных периодическое проведение анализа на цитологию позволяет выявить рецидивы.
Поскольку весь наш организм состоит из клеток, для цитологического исследования может быть использован практически любой биоматериал. Однако, как уже было сказано, для получения точного результата материал должен быть получен из предполагаемого очага болезни, то есть содержать в себе пораженные клетки.
Таким образом, в зависимости от того, какой орган исследуют, в качестве объекта анализа выступают следующие типы биоматериалов:
- эксфолиативные — моча, мокрота, кровь, промывные воды, соскобы с шейки матки, с поверхности язв и ран, секреты желез, экскреты, транссудаты, экссудаты и др.;
- пунктаты , то есть биоматериалы, получаемые с помощью пункции щитовидной железы, лимфатических узлов, молочной железы, кожи, суставов, плевральной полости и т.д.;
- операционный материал . В эту группу входят отпечатки и соскобы с удаленных тканей, а также с различных надрезов, полученные в ходе хирургического вмешательства.
Итак, цитологическое исследование начинается с взятия биоматериала одним из вышеперечисленных методов. В традиционной цитологии полученный образец сразу переносят на стекло, подсушивают или фиксируют специальным веществом и передают в лабораторию. К сожалению, такое обращение приводит к повреждению клеток, и как следствие — нередким ложноотрицательным результатом. Изменить подход помогло появление жидкостной цитологии — метода исследования, при котором биоматериал сразу же помещается в специальный консервирующий раствор. Это не только помогает сохранить клетки в целости, но и значительно увеличить срок годности образцов.
После фиксации образца или приготовления препарата по жидкостному методу мазки обычно окрашивают одним из способов:
- по Папаниколау (ПАП-тест) — самый распространенный способ окраски в мире. Эффективен при выявлении онкологических и вирусных заболеваний (например, ВПЧ).
- по Романовскому — в России чаще всего применяется в модификации Лейшмана. В результате такого окрашивания четче видно ядро клетки, что позволяет выявить бактерии и простейших.
Затем полученный образец подвергают исследованию под микроскопом. В процессе осмотра врач выявляет аномалии в количестве, строении и расположении клеток и фиксирует полученные данные в заключении. Например, для ПАП-теста указывают 1–5 тип изменений клеток, где 1 означает норму, то есть отсутствие патологий, а 5 — наличие большого числа раковых клеток в эпителии.
Заключение внизу бланка анализа обычно формируется с использованием общепринятой терминологической системы Бетесда, в которой каждый показатель указан в виде аббревиатуры. Система является мировым стандартом и будет понятна врачам в большинстве стран.
Как уже было сказано, анализ на цитологию проводится достаточно быстро: как правило, срок составляет до пяти дней. В некоторых случаях (зависит от метода и исследуемого биоматериала), результат можно получить уже на следующий день.
При этом само исследование длится недолго, а вот клиника может задерживать получение бланка анализа пациентом до недели и больше (обычно так происходит, если у больницы нет своей лаборатории — на это тоже стоит обратить внимание при выборе центра диагностики).
Большинство пациентов, получив на руки результаты анализов, стремятся изучить их самостоятельно, не дожидаясь консультации специалиста. Конечно, так делать не стоит.
Мы приведем лишь список основных значений по Бетесду:
Сокращение по Бетесду
Расшифровка
Отсутствие интраэпителиального поражения или злокачественности
Атипичные железистые клетки
Атипичные железистые клетки, похожие на неопластичные
Атипичные железистые клетки неопределенного значения
Эндоцервикальная аденокарцинома in situ
Атипичные клетки плоского эпителия
Атипичные клетки плоского эпителия неясного значения
Атипичные клетки плоского эпителия, не позволяющие исключить HSIL
Цервикальная интраэпителиальная неоплазия 1, 2 или 3 степени
Плоскоклеточное интраэпителиальное поражение
Высокая степень плоскоклеточного интраэпителиального поражения
Низкая степень плоскоклеточного интраэпителиального поражения
Плоскоклеточное интраэпителиальное поражение
Вагинальная интраэпителиальная неоплазия
Интраэпителиальная неоплазия вульвы
Расшифровку ПАП-теста мы приводили выше.
Помните, что расшифровка результатов анализа на цитологию должна проводиться опытным специалистом, с учетом данных других исследований. Самодиагностика и тем более самолечение абсолютно недопустимы, ведь на кону ваша жизнь и здоровье.
Анализ на цитологию является простым, быстрым и недорогим способом исследования организма на онкозаболевания, воспалительные процессы и инфекции. Однако его точность в огромной степени зависит от подготовки медицинских работников, берущих биоматериал, от метода исследования и качества оборудования в лаборатории.
Не стоит относиться к назначению цитологического анализа как к подтверждению диагноза, не стоит волноваться раньше времени, избегать проведения процедуры и тем более — пытаться разработать курс лечения самостоятельно. Если вы по каким-то причинам не хотите идти в больницу, чтобы сдать биоматериал, обратите внимание на услугу забора проб на дому у пациента — сейчас многие лаборатории и диагностические центры предлагают это.
источник
Что такое клинические исследования и зачем они нужны? Это исследования, в которых принимают участие люди (добровольцы) и в ходе которых учёные выясняют, является ли новый препарат, способ лечения или медицинский прибор более эффективным и безопасным для здоровья человека, чем уже существующие.
Главная цель клинического исследования — найти лучший способ профилактики, диагностики и лечения того или иного заболевания. Проводить клинические исследования необходимо, чтобы развивать медицину, повышать качество жизни людей и чтобы новое лечение стало доступным для каждого человека.
У каждого исследования бывает четыре этапа (фазы):
I фаза — исследователи впервые тестируют препарат или метод лечения с участием небольшой группы людей (20—80 человек). Цель этого этапа — узнать, насколько препарат или способ лечения безопасен, и выявить побочные эффекты. На этом этапе могут участвуют как здоровые люди, так и люди с подходящим заболеванием. Чтобы приступить к I фазе клинического исследования, учёные несколько лет проводили сотни других тестов, в том числе на безопасность, с участием лабораторных животных, чей обмен веществ максимально приближен к человеческому;
II фаза — исследователи назначают препарат или метод лечения большей группе людей (100—300 человек), чтобы определить его эффективность и продолжать изучать безопасность. На этом этапе участвуют люди с подходящим заболеванием;
III фаза — исследователи предоставляют препарат или метод лечения значительным группам людей (1000—3000 человек), чтобы подтвердить его эффективность, сравнить с золотым стандартом (или плацебо) и собрать дополнительную информацию, которая позволит его безопасно использовать. Иногда на этом этапе выявляют другие, редко возникающие побочные эффекты. Здесь также участвуют люди с подходящим заболеванием. Если III фаза проходит успешно, препарат регистрируют в Минздраве и врачи получают возможность назначать его;
IV фаза — исследователи продолжают отслеживать информацию о безопасности, эффективности, побочных эффектах и оптимальном использовании препарата после того, как его зарегистрировали и он стал доступен всем пациентам.
Считается, что наиболее точные результаты дает метод исследования, когда ни врач, ни участник не знают, какой препарат — новый или существующий — принимает пациент. Такое исследование называют «двойным слепым». Так делают, чтобы врачи интуитивно не влияли на распределение пациентов. Если о препарате не знает только участник, исследование называется «простым слепым».
Чтобы провести клиническое исследование (особенно это касается «слепого» исследования), врачи могут использовать такой приём, как рандомизация — случайное распределение участников исследования по группам (новый препарат и существующий или плацебо). Такой метод необходим, что минимизировать субъективность при распределении пациентов. Поэтому обычно эту процедуру проводят с помощью специальной компьютерной программы.
- бесплатный доступ к новым методам лечения прежде, чем они начнут широко применяться;
- качественный уход, который, как правило, значительно превосходит тот, что доступен в рутинной практике;
- участие в развитии медицины и поиске новых эффективных методов лечения, что может оказаться полезным не только для вас, но и для других пациентов, среди которых могут оказаться члены семьи;
- иногда врачи продолжают наблюдать и оказывать помощь и после окончания исследования.
- новый препарат или метод лечения не всегда лучше, чем уже существующий;
- даже если новый препарат или метод лечения эффективен для других участников, он может не подойти лично вам;
- новый препарат или метод лечения может иметь неожиданные побочные эффекты.
Главные отличия клинических исследований от некоторых других научных методов: добровольность и безопасность. Люди самостоятельно (в отличие от кроликов) решают вопрос об участии. Каждый потенциальный участник узнаёт о процессе клинического исследования во всех подробностях из информационного листка — документа, который описывает задачи, методологию, процедуры и другие детали исследования. Более того, в любой момент можно отказаться от участия в исследовании, вне зависимости от причин.
Обычно участники клинических исследований защищены лучше, чем обычные пациенты. Побочные эффекты могут проявиться и во время исследования, и во время стандартного лечения. Но в первом случае человек получает дополнительную страховку и, как правило, более качественные процедуры, чем в обычной практике.
Клинические исследования — это далеко не первые тестирования нового препарата или метода лечения. Перед ними идёт этап серьёзных доклинических, лабораторных испытаний. Средства, которые успешно его прошли, то есть показали высокую эффективность и безопасность, идут дальше — на проверку к людям. Но и это не всё.
Сначала компания должна пройти этическую экспертизу и получить разрешение Минздрава РФ на проведение клинических исследований. Комитет по этике — куда входят независимые эксперты — проверяет, соответствует ли протокол исследования этическим нормам, выясняет, достаточно ли защищены участники исследования, оценивает квалификацию врачей, которые будут его проводить. Во время самого исследования состояние здоровья пациентов тщательно контролируют врачи, и если оно ухудшится, человек прекратит своё участие, и ему окажут медицинскую помощь. Несмотря на важность исследований для развития медицины и поиска эффективных средств для лечения заболеваний, для врачей и организаторов состояние и безопасность пациентов — самое важное.
Потому что проверить его эффективность и безопасность по-другому, увы, нельзя. Моделирование и исследования на животных не дают полную информацию: например, препарат может влиять на животное и человека по-разному. Все использующиеся научные методы, доклинические испытания и клинические исследования направлены на то, чтобы выявить самый эффективный и самый безопасный препарат или метод. И почти все лекарства, которыми люди пользуются, особенно в течение последних 20 лет, прошли точно такие же клинические исследования.
Если человек страдает серьёзным, например, онкологическим, заболеванием, он может попасть в группу плацебо только если на момент исследования нет других, уже доказавших свою эффективность препаратов или методов лечения. При этом нет уверенности в том, что новый препарат окажется лучше и безопаснее плацебо.
Согласно Хельсинской декларации, организаторы исследований должны предпринять максимум усилий, чтобы избежать использования плацебо. Несмотря на то что сравнение нового препарата с плацебо считается одним из самых действенных и самых быстрых способов доказать эффективность первого, учёные прибегают к плацебо только в двух случаях, когда: нет другого стандартного препарата или метода лечения с уже доказанной эффективностью; есть научно обоснованные причины применения плацебо. При этом здоровье человека в обеих ситуациях не должно подвергаться риску. И перед стартом клинического исследования каждого участника проинформируют об использовании плацебо.
Обычно оплачивают участие в I фазе исследований — и только здоровым людям. Очевидно, что они не заинтересованы в новом препарате с точки зрения улучшения своего здоровья, поэтому деньги становятся для них неплохой мотивацией. Участие во II и III фазах клинического исследования не оплачивают — так делают, чтобы в этом случае деньги как раз не были мотивацией, чтобы человек смог трезво оценить всю возможную пользу и риски, связанные с участием в клиническом исследовании. Но иногда организаторы клинических исследований покрывают расходы на дорогу.
Если вы решили принять участие в исследовании, обсудите это со своим лечащим врачом. Он может рассказать, как правильно выбрать исследование и на что обратить внимание, или даже подскажет конкретное исследование.
Клинические исследования, одобренные на проведение, можно найти в реестре Минздрава РФ и на международном информационном ресурсе www.clinicaltrials.gov.
Обращайте внимание на международные многоцентровые исследования — это исследования, в ходе которых препарат тестируют не только в России, но и в других странах. Они проводятся в соответствии с международными стандартами и единым для всех протоколом.
После того как вы нашли подходящее клиническое исследование и связались с его организатором, прочитайте информационный листок и не стесняйтесь задавать вопросы. Например, вы можете спросить, какая цель у исследования, кто является спонсором исследования, какие лекарства или приборы будут задействованы, являются ли какие-либо процедуры болезненными, какие есть возможные риски и побочные эффекты, как это испытание повлияет на вашу повседневную жизнь, как долго будет длиться исследование, кто будет следить за вашим состоянием. По ходу общения вы поймёте, сможете ли довериться этим людям.
Если остались вопросы — спрашивайте в комментариях.
источник
Цитологическое исследование мазка из влагалища и шейки матки дает возможность выявить опасные заболевания. Обнаружив патологии на самых ранних стадиях, можно добиться гораздо большего успеха в лечении. Врачи пользуются довольно сложной системой классификации полученных данных, которая отражает степень отклонений от нормы. Пациентки часто интересуются, как расшифровать результаты цитологии и понять, стоит ли им тревожиться, насколько опасно то состояние, которое показывает анализ. Регулярно проходить подобное обследование рекомендуется всем женщинам.
Содержание:
- Что такое цитология, цели исследования
- Показания к цитологическому исследованию
- Подготовка к проведению анализа
- Техника осуществления анализа
- Жидкостная цитология
- Расшифровка результатов
- Методика Папаниколау
- Другие результаты
Цитологическое исследование шейки матки — это метод изучения клеток, взятых с различных участков ее внутренней поверхности. Исследование проводится под микроскопом и позволяет по виду клеток обнаружить наличие различных заболеваний этого органа. Цитологию принято называть также ПАП-тестом (по имени ученого Папаниколау – изобретателя данной методики). Для получения клеток берется мазок из влагалищной части шейки и цервикального канала.
Основной целью проведения цитологического исследования шейки матки является обнаружение клеток атипичного строения и оценка степени изменений слизистых оболочек. Полученные результаты позволяют с достаточно большой точностью диагностировать предраковые заболевания или определить степень риска развития рака матки. Помимо этого, данная методика применяется для обнаружения воспалительного поражения гениталий вирусами папилломы человека (ВПЧ) и герпеса.
В профилактических целях цитологическое исследование женщинам рекомендуется проводить 1 раз в год с начала половой жизни и до старости. Это позволит на ранней, наиболее легкой стадии, обнаружить опасные патологи, когда их симптомы еще отсутствуют. До появления цитологической методики это было сделать невозможно, поэтому рак обнаруживали лишь на последних стадиях, когда лечиться было поздно.
При необходимости цитологию проводят несколько раз в год.
Цитология шейки матки — это методика, которая используется как разновидность экстренной и скрининговой диагностики (то есть обязательного обследования состояния половых органов). Показаниями для ее проведения являются:
- планирование беременности, в том числе подготовка к ЭКО;
- беременность и роды в возрасте моложе 18 лет;
- ежегодное наступление беременностей и родов в течение нескольких лет;
- неоднократная смена половых партнеров;
- подготовка к установке внутриматочной спирали;
- наступление менопаузы и контроль состояния здоровья женщины в постменопаузальный период;
- наличие семейной предрасположенности к онкологическим заболеваниям шейки матки;
- контрольное обследование после обнаружения каких-либо изменений в состоянии шейки матки;
- обнаружение у женщины ВИЧ инфекции.
Показаниями для внепланового проведения цитологического исследования шейки матки являются бесплодие, нарушения менструального цикла, появление водянистых или кровянистых выделений, обнаружение кондилом во влагалище (признаков заражения ВПЧ) или герпесной сыпи, наличие эрозии и повреждений поверхности шейки матки. Цитология обязательно проводится после длительной гормональной терапии.
Особенностью цитологического исследования является то, что его точность во многом зависит от соблюдения правил забора биологического материала. Важную роль играет также соблюдение пациенткой рекомендаций по предварительной подготовке. Примерно в 5-10% случаев результаты бывают ложными из-за влияния посторонних факторов.
Анализ нельзя брать во время менструации, а также при наличии патологических выделений, сопровождающихся зудом во влагалище, характерным для острых воспалительных и инфекционных заболеваний шейки матки. Такие выделения обычно имеют пенистую консистенцию, резкий неприятный запах, окрашены в желто-зеленый цвет. Проведение цитологии в этот период приведет к распространению инфекции на матку и ее придатки.
Цитологию не проводят при обследовании беременных женщин, а также девственниц. Несовершеннолетних пациенток, живущих половой жизнью, обследуют с согласия родителей или опекунов.
После родов цитологическое исследование шейки матки можно проводить не раньше, чем через 3 месяца. В течение 2 суток перед процедурой необходимо избегать половых контактов. Следует отказаться от использования влагалищных свечей или таблеток, проведения спринцевания, лечения вагинальными мазями.
Необходимо воздержаться от употребления гормональных и противовоспалительных препаратов. Обследование проводится на 5-7 день от начала цикла (после окончания месячных) или примерно за неделю до наступления следующей менструации.
Для исследования берут клетки из цервикального канала (цилиндрический эпителий), с поверхности шейки, выходящей во влагалище (плоский эпителий), а также клетки из зоны трансформации (области стыка цилиндрического и плоского эпителия). Взятие мазка из зева шейки производится с помощью специальных лопаточек, шпателей, ложек. Для забора материала из зоны трансформации используется медицинская щеточка. Из канала шейки матки пробу берут путем отсасывания слизи зондом.
Одновременно берут мазок на микрофлору цервикального канала (для бактериологического посева слизистой), используя двухстороннюю ложку. Посев позволяет убедиться в наличии или отсутствии возбудителей различных инфекций при хронических заболеваниях.
Пациентка не испытывает боли. Вся процедура вместе с осмотром на зеркалах занимает примерно 10 минут. Отобранный материал переносится на предметное стекло, обрабатывается фиксатором, подсушивается и отправляется в лабораторию. Здесь образец подвергается специальному окрашиванию и изучается под микроскопом.
Предварительно лаборант оценивает качество мазка. Слой материала не должен быть слишком тонким или толстым, чтобы количества отобранных клеток хватило для получения достоверного результата. Мазок не должен быть загрязнен кровью и другими посторонними веществами.
Если качество мазка неудовлетворительное, может потребоваться повторный отбор пробы. Пациентка при этом должна понимать причину повторения анализа, чтобы не строить пугающих догадок и предположений.
При расшифровке результата оцениваются размеры и форма клеток, их количество и взаимное расположение. Ответ можно получить примерно через неделю.
После взятия мазков у женщины могут появляться скудные розовые выделения. Врач назначает использование противовоспалительных свечей в течение нескольких дней. В 1-2 сутки следует воздержаться от половых контактов.
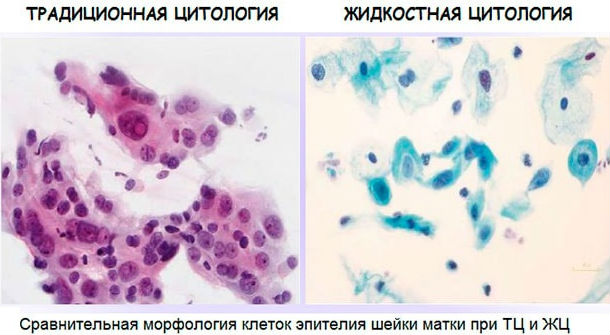
Одной из разновидностей подобного исследования является жидкостная цитология эпителия шейки матки. Что это такое и для чего она проводится, также необходимо знать, чтобы не пугаться заранее.
Отбор материала с различных участков шейки производится так же, как и при традиционном исследовании. Но материал помещается не на предметное стекло, а переносится во флакон со специальной жидкостью (консервантом), который доставляют в лабораторию. Здесь, прежде чем поместить исследуемые клетки на стекло микроскопа, их предварительно отделяют от посторонних элементов (лейкоцитов, эритроцитов и т. д.). Это позволяет лучше рассмотреть исследуемый материал.
Преимуществом методики является возможность хранения пробы в течение нескольких месяцев для проведения повторного исследования, а также осуществления дополнительных анализов другими методами. Однако у данной методики имеются существенные недостатки. Из-за того что материал подвергается предварительной обработке, иногда меняется форма клеток, что снижает достоверность результата. К тому же исследование подобным способом стоит дороже, чем традиционная цитология.
Обычно жидкостная методика используется при обследовании женщин, живущих в отдаленной местности, куда приезжают передвижные бригады медиков. Подобную технологию применяют также при необходимости хранения материала и проведения контрольной проверки результатов.
Цитологическое исследование шейки матки позволяет обнаружить мутации клеток. Атипичными считаются клетки с ядрами увеличенного размера, имеющие видоизмененную форму и окраску. В результате слияния клеток образуются многоядерные клетки с измененной внутренней структурой.
По полученным результатам устанавливается степень дисплазии шейки матки (видоизменения клеток в различных слоях слизистой оболочки). В отличие от гистологического исследования клеток, взятых при выполнении биопсии, при проведении цитологии невозможно ответить абсолютно точно, какого типа патология обнаружена – предраковая дисплазия или рак.
Результат анализа может быть положительным и отрицательным:
- Положительный результат. В мазке выявлены атипичные клетки.
- Отрицательный результат. Структура клеток нормальная, в них отсутствуют признаки поражения вирусами.
При оценке результатов и степени опасности обнаруженных изменений производится оценка состояния клеток. При этом используются различные виды классификации (метод Папаниколау, метод Бетесда и другие).
По методике Папаниколау выделяется 5 классов патологических изменений в состоянии шейки матки:
- Цитология в пределах нормы. Это означает, что в структуре клеток отсутствуют атипичные элементы, заболевания отсутствуют.
- Обнаружены незначительные изменения в некоторых клетках, причем имеются признаки небольшого воспаления в половых органах. Такой результат считается относительной нормой.
- Имеется небольшое количество атипичных клеток, сгруппированных между собой, что может быть признаком предракового состояния. Но для уточнения результатов требуется проведение гистологии.
- В материале обнаружены злокачественные клетки, их количество невелико, что говорит о начальной стадии злокачественного заболевания.
- Атипичных клеток достаточно много. Это свидетельствует о развитии рака. Для установления его типа, локализации, стадии требуется углубленная диагностика.
В заключении, полученном после проведения цитологического исследования, может быть указано, что у пациентки репродуктивного возраста имеется «цитограмма без особенностей» (то же самое, что «без интраэпителиальных поражений» — НИЛМ). Это означает, что состояние как цилиндрического, так и плоского эпителия соответствует норме.
У женщин менопаузального возраста в результатах цитологии может быть указано, что имеется «атрофический тип мазка». Это говорит о том, что произошла частичная атрофия плоского эпителия, причиной которого является возрастное снижение уровня эстрогенов в организме. Такое состояние также считается нормой.
Обнаружение атипичных клеток при проведении цитологического исследования шейки матки не означает, что у женщины имеется рак. Подобные результаты могут говорить лишь о наличии риска онкологии. Они бывают ошибочными (например, из-за некачественного отбора пробы или ее загрязнения при переносе на стекло). Атипичные изменения вызваны наличием воспалительного процесса, воздействия ВПЧ. В случае сомнений делается повторный анализ, возможно, в другой лаборатории. К тому же существуют разнообразные методы обследования, которые дают более точные результаты (анализ крови на онкологию, кольпоскопия, УЗИ органов малого таза, КТ, МРТ и другие).
источник
Цитологический анализ клеток шейки матки (цитограмма) — это исследование под микроскопом эпителия шейки матки и цервикального канала. Прежде всего, это обнаружение измененных (атипичных) клеток, которые характерны для раковых опухолей. Цитологический анализ — это наиболее быстрый и информативный способ диагностики дисплазии (предраковое состояние) и рака шейки матки.
Рак шейки матки — один из наиболее быстро развивающихся видов раковых опухолей. Чаще всего встречается плоскоклеточный рак с локализацией в переходной зоне (до 90%), а клетки железистого цилиндрического эпителия при перерождении образуют аденокарциному (около 10% опухолей шейки матки).
Шейка матки представляет собой нижнюю, выпирающую во влагалище часть матки. Внутри шейки проходит узкий, в обычном состоянии сомкнутый, цервикальный канал, с помощью которого матка соединена с влагалищем. Его поверхность выстлана железистым цилиндрическим эпителием, тогда как наружная, выступающая во влагалище часть шейки покрыта многослойным плоским эпителием. Эти разновидности слизистой ткани соприкасаются и переходят друг в друга в так называемой переходной зоне, расположенной возле наружного отверстия шейки.
По статистике среди общего количества опухолевых процессов у женщин рак шейки матки занимает 12-14%, при этом пик заболеваемости попадает на период пременопаузы. А вот предраковое состояние, дисплазия, значительно «моложе». Ее чаще всего диагностируют в возрасте 25-35 лет. В 50% случаев это изменение тканей без соответствующей терапии может переродиться в раковую опухоль. Именно поэтому диагностика состояния клеток шейки матки имеет решающее значение для постановки диагноза и своевременного начала лечения.
Профилактически цитологический мазок рекомендуется делать при регулярных гинекологических осмотрах всем женщинам детородного возраста каждый год.
Дополнительными показаниями могут быть:
- уточнение гинекологического статуса женщины при диабете, ожирении, других гормональных расстройствах;
- лечение бесплодия;
- эндоцервицит;
- выбор методов контрацепции.
Регулярные цитологические исследования чаще обычного необходимы при обнаружении изменений в предыдущих мазках, ВИЧ-инфицированным пациенткам и женщинам с иммунодефицитным статусом, а также в течение нескольких лет после проведенного лечения рака или дисплазии.
Кроме обнаружения атипичных клеток, при проведении цитологического исследования могут быть установлены прямые или косвенные признаки бактериальных инфекций (по наличию в мазке лейкоцитов, фагоцитов и клеточных фрагментов). Метод позволяет выявить воспалительные процессы небактериального инфекционного характера, в том числе кандидозный вагинит, трихомониаз, герпетические и хламидийные инфекции.
Перед проведением цитологического исследования пациентке рекомендуют воздержаться от применения вагинальных препаратов, включая гели, кремы и растворы для спринцевания, а также от половой жизни в течение 2 суток.
Мазок на цитологию проводят на гинекологическом кресле. Для взятия материала используются одноразовые инструменты. Врач фиксирует шейку матки, затем специальной щеточкой берет образец железистого эпителия из цервикального канала, затем с помощью шпателя делает соскоб клеток из зоны трансформации. Если какой-то участок шейки матки выглядит необычно, может потребоваться дополнительный мазок и с этого участка. Все пробы помещаются на предметные стекла и обрабатываются фиксатором, после чего отправляются в лабораторию.
Взятие мазка обычно не вызывает боли, это быстрая, нетравматичная и безопасная процедура. В редких случаях пациентки отмечают неприятные ощущения. После процедуры не рекомендуются сексуальные контакты в течение первых суток. Крайне редко наблюдались очень скудные кровянистые выделения.
Проведение анализа на цитологию откладывают на время:
- беременности (не ранее, чем через 3 месяца после родов);
- месячных;
- острых генитальных инфекций, сопровождающихся зудом, гнойными, пенистыми выделениями.
В настоящее время цитологический анализ может быть проведен двумя различными способами в зависимости от непосредственных диагностических целей исследования.
Жидкостный цитологический анализ — это модификация традиционного исследования.
Биоматериал помещают не на стекло, а в раствор консерванта-фиксатора. Затем на специальном оборудовании его очищают от всех посторонних примесей, включая лейкоциты, эритроциты, бактериальные частицы и другие микроорганизмы.
Полученный препарат фиксируют и окрашивают специальным красителем. Преимущества данного метода очевидны:
- достоверность обнаружения атипических клеток значительно выше, а количество ложноположительных результатов ниже.
- собранный для исследования материал может храниться до полугода и использоваться для проведения нескольких тестов, в том числе для анализа на выявление человеческого папилломавируса (ВПЧ).
- метод позволяет обрабатывать пробы, взятые у пациенток, проживающих в отдаленных районах, когда присутствие самой пациентки в лаборатории, оснащенной необходимым для проведения традиционной цитологии оборудованием невозможно.
Однако из-за удаления из образца всех посторонних элементов этот метод не имеет диагностической ценности для уточнения возможных причин воспаления, а также требует специального дорогостоящего оборудования и реактивов. Поэтому жидкостное цитологическое исследование применяется прежде всего для первичной дифференциальной диагностики предраковых и раковых заболеваний.
Традиционная техника цитологического анализа хотя и менее чувствительна к атипичным клеткам, на сегодняшний день остается самым доступным и распространенным, а потому и наиболее актуальным методом обнаружения рака шейки матки на ранних стадиях.
источник
Что это такое цитология, когда назначают анализ и какими могут быть результаты? || Что такое цитологическое исследование кала
Цитология не полностью относится к медицинским наукам. Она, скорее, больше биологическая, но имеет важное значение для диагностики различных болезней.
Эта наука занимается тем, что изучает строение и основные функции живых клеток. Под микроскопом определяется весь цикл существования клетки. С самого ее возникновения до старения и смерти.
Медицина активно использует наработки этой науки в своих диагностических целях. На сегодняшний день широко применяются цитологические исследования соскоба с шейки матки.
Знание о структуре и строении клеток дает возможность разрабатывать инновационные технологии в лечении опасных заболеваний. Цитология стала разделом лабораторных исследований.
Она не дает никаких прогнозов, а носит только описательный характер. Новым разделом стала онкоцитология – наука, которая помогает диагностировать новообразования, как только они появились.
Мазок на цитологическое исследование берут при кольпоскопии или вагинальном осмотре. Сама процедура проводится под микроскопом. Клетки эпителия имеют свойство постоянно обновляться, то есть слущиваться.
Они появляются в просвете шейки матки и во влагалище. Структура этих клеток такова, что при микроскопии можно определить как здоровые, так и атипичные элементы.
Одним из самых простых и малоинвазивных методов исследования, который не сопровождается неприятными ощущениями, является пап-тест. Эта процедура позволяет обнаружить возможность перерождения клеток шейки матки в рак.
Также при помощи этого теста можно диагностировать опухолевый процесс в других женских органах, например, в матке или яичниках. К сожалению, пап-тест не всегда бывает точным.
Бывали ситуации, когда после нескольких отрицательных результатов у женщины все же обнаруживали рак шейки матки. Но, возможно, такие казусы случались из-за неправильного взятия материала.
Злокачественное перерождение начинается с нижних слоев и постепенно прорастает вверх. Если же взять только поверхностный слой, то заметить можно только злокачественные изменения на заключительной стадии.
Цитологическое исследование мазка производит врач-морфолог при помощи микроскопа. В образце проверяют клетки, их количество, форму, а также особенности расположения относительно друг друга.
Под цитологическим анализом в гинекологии понимают микроскопические изучение на предмет типичности клеточного состава образцов, взятых из влагалища и шеечного канала.
Такая диагностика дает медикам возможность делать выводы о наличии воспалительных процессов, предраковых заболеваний или же рака в репродуктивных органах пациентки.
В отличие от гистологического исследования цитологический метод является неинвазивным. То есть, при взятии биологического материала нет необходимости выполнять биопсию или прокол, и целостность ткани абсолютно не нарушается.
Анализу подвергают образцы, взятые при помощи отпечатка или мазка. Для получения точных результатов необходимо тщательно соблюдать правила подготовки к обследованию.
На выполнение цитологического анализа обычно требуется не более суток. Если при этом было обнаружено предраковое состояние или онкологический процесс, для уточнения диагноза прибегают к инвазивным диагностическим методикам — биопсии.
Цитология особенно важна при противопоказаниях к биопсии и при обследованиях большого числа пациенток (когда необходимо выявить женщин, водящих в группу риска по развитию злокачественной патологии).
При патологиях шейки матки или подозрениях на них проводится цитологическое исследование мазка. Перед началом и окончанием лечения гинекологических заболеваний, а также при обычном плановом медицинском осмотре мазок на цитологию является обязательным.
Впервые такой анализ был произведен в тридцатых годах прошлого века. А первая классификация клеток, взятых на цитологическое исследование, была опубликована в 1954 г.
Она несколько раз изменялась, а настоящий ее вариант был разработан в 1988 году. Согласно этой версии, клетки шейки матки разделяются на разные классы, характеризующие степень атипичности, начиная от нормы и заканчивая инвазивным раком.
Каждая женщина должна сдавать этот анализ регулярно. Дело в том, что заподозрить воспалительный процесс, как цервикального канала, так и шейки матки он может и при обычном осмотре, а вот пап-тест сможет либо подтвердить опасения, либо развеять.
Но даже если доктор все-таки сам назначил цитологическое обследование шейки матки, то это совершенно не значит, что он уже заподозрил плохой диагноз.
Есть состояния, которые требуют обязательного и безотлагательного прохождения пап-теста. Вот некоторые из них:
- Сахарный диабет и нарушения менструального цикла;
- Обнаружение вирусов: генитального герпеса либо папилломы;
- Ожирение и прием гормонов;
- Нарушение репродуктивности , воспаление шейки матки либо цервикального канала;
- Перед операцией или установкой внутриматочной спирали ;
- При планировании беременности;
- При частой смене половых партнеров.
— Воспаления в цервикальном канале, шейке матки, особенно если они протекают хронически.
— Нарушения менструального цикла.
— Проблемы репродуктивного характера.
— Подготовка к хирургическим вмешательствам и другим медицинским манипуляциям.
— Подготовка к установке спирали.
— Присутствие в организме некоторых вирусов (папилломы человека, генитального герпеса).
— Частая смена сексуальных партнеров.
Мазок на цитологию не берут во время менструаций. Если нужно оценить присутствие атипичных клеток, не стоит проводить анализ во время воспаления влагалища и шейки.
Этот анализ ценится тем, что помогает определить изменения в клетках при злокачественной опухоли. Таким образом, проводится доскональное цитологическое исследование, расшифровка которого осуществляется лечащим врачом пациентки.
Также при условии правильного забора можно на ранних стадиях выявить дисплазию и другие патологические изменения в клетках шеечных тканей и других репродуктивных органах.
Выводы об этом анализе помогают избежать ненужных болезненных процедур тем женщинам, которым они не нужны. Если же обнаружена дисплазия шейки матки, которую вызывает вирус папилломы человека, мазок поможет указать на дальнейшее более глубокое исследование, результатом которого станет постановка точного диагноза и назначение правильной терапии.
Материал на цитологическое исследование мазка берут при помощи щеточки и специального шпателя, которым с нажимом соскабливают клетки, расположенные слоями.
Этот процесс совершенно безболезненный. Соскабливают клетки в нескольких местах и наносят их на предметное стекло. После этого препарат фиксируется специальным раствором и окрашивается красителями. Затем мазок отправляют на исследование.
Результат цитологического исследования может свидетельствовать о наличии атипичных клеток, которые бывают при сильном воспалении или раке.
- Отказаться от приема влагалищных мазей, тампонов и свечей;
- Дождаться завершения критических дней;
- Избегать чрезмерного употребления воды – за 3 часа до похода нельзя допускать мочеиспускания;
- За 24 часа до сбора биоматериала отказаться от полового общения;
- Не прибегать к спринцеванию;
- Завершить общее лечение всех воспалительных заболеваний, вызывающих обильное выделение секрета.
Последний пункт можно считать выполненным только после сдачи контрольного мазка, который подтвердит полное выздоровление. При несоблюдении хотя бы одного из этих пунктов, скорее всего, придется сдавать цитологию повторно.
— Не выполнять спринцевания.
— Не использовать лекарственные средства местного действия (свечи, мази и т.д.).
— Подождать, когда закончатся месячные.
— Не мочиться за три часа до взятия мазка.
— Воздерживаться от половых актов в течение двух суток перед исследованием.
Если имеет место воспалительный процесс, при котором выделяется много секрета, болезнь необходимо пролечить и сделать контрольный мазок для подтверждения выздоровления. И только после этого имеет смысл выполнять цитологический анализ.
Взятие онкологического мазка выполняет врач-гинеколог при осмотре пациентки. Сначала с использованием зеркал доктор изучает состояние влагалища, осматривает вход в цервикальный канал и слизистую оболочку шейки.
Затем с трех участков (влагалище, цервикальный канал, вход шейки матки) при помощи особой щеточки берется материал на анализ. Процедура занимает совсем немного времени и не причиняет пациенткам никаких болезненных ощущений.
Собранный материал помещают на предметное стекло, равномерно распределяют и после подсушивания передают в медицинскую лабораторию. Там мазок окрашивают специальными веществами и рассматривают под микроскопом.
— Размеры клеток и их строение.
— Количество клеток (на определенную единицу площади).
— Наличие патологических изменений в клетках.
Строения многослойного плоского эпителия шейки матки
Строения многослойного плоского эпителия слизистой оболочки влагалища
А — базальный слой (а — базальные клетки, б — парабазальные клетки)
Б — промежуточный слой, В — поверхностный слой; справа изображены отдельные клетки соответствующих слоев эпителия влагалища.
После процедуры взятия материала пациентка может сразу же возвращаться к своей обычной деятельности. Никакого дискомфорта в норме быть не должно, поскольку щеточка не может травмировать ткани.
Правда, существует вероятность, что будет задет маленький кровеносный сосуд. Тогда в течение 1-2 дней после анализа будут наблюдаться незначительные кровянистые выделения (прожилки). Это явление не должно вызывать у женщины беспокойства.
Помимо 5 типов изменений, расшифровка результата может поведать пациентке и другие сведения. Особенно, если она знает, что обозначают следующие цифры, буквы и термины:
- Условное обозначение забора биоматериала из U – уретрального канала, C – цервикального, V – влагалища;
- Нормальным количеством лейкоцитов считается уровень до 15 единиц;
- Присутствие таких названий, как грибки, трихомонады и гонококки, говорит о наличии половых инфекций;
- Гарданеллы и грибки – симптомы воспаления, вызванного вагинальным кандидозом;
- Большое количество эпителия цилиндрической, железистой или плоской формы, сочетающееся с признаками атрофии, свидетельствует о большой вероятности присутствия онкологии;
- Плоского эпителия должно быть не более 10 единиц, иначе можно говорить о доброкачественном новообразовании;
- Среднее количество слизи – норма;
- Степень чистоты: первая и вторая – хорошая влагалищная среда, третья и четвертая – требующая дополнительной диагностики.
- ASCUS – атипичные клетки;
- LSIL – малое количество плоского эпителия;
- HSIL – критичное количество плоского эпителия.
Все женщины должны понимать, что онкологический диагноз за 5 дней, которые отведены на цитологический анализ, поставить невозможно. От пап-теста до него нужно преодолеть несколько этапов (обследований), поэтому идти на него каждый раз, как на плаху – ошибочная установка.
Поэтому лучше взять его себе на вооружение, как надежного помощника, который позволит обнаружить гинекологическую проблему на самой первой фазе развития, что в большинстве случаев дает 100% гарантию выздоровления.
Шейка матки здоровой женщины покрыта цилиндрическим эпителием, а влагалище плоским. Что касается вагинальной микрофлоры, то она представляет собой не кокки, а палочки.
Некоторые показатели зависят от фазы цикла — карио-пикнотический и ацидофильный индексы, базальные и парабазальные клетки, число лейкоцитов. Они дают информацию о работе яичников.
Класс 1. Отсутствие патологических изменений в исследованном материале. Клетки имеют нормальные размеры и форму, правильно расположены.
Класс 2. Понижена морфологическая норма некоторых клеточных элементов, что является признаком воспаления или инфекции. Такой результат может быть признаком вагиноза.
Класс 3. В материале присутствуют единичные клетки с нарушениями в строении ядра и цитоплазмы (дисплазия или же гиперплазия). Число таких патологических клеток невелико. Пациентку направляют на повторную цитологию.
Класс 4. В исследованном мазке обнаруживаются клетки со злокачественными изменениями ядра, хроматина и цитоплазмы. Эти патологические изменения говорят о наличии у пациентки предракового состоянии.
Класс 5. Присутствие в мазке большого количества атипичных клеток (их намного больше нормы). В таком случае диагностируют начальную стадию рака.
— Норма. Отсутствие патологии не имеет какого-либо специального обозначения.
— Вагиноз, койлоцитоз – HPV.
— Дисплазия шейки матки в зависимости от степени — CIN I, CIN II или CIN III.
— Рак шейки матки — Carcinoma (pax).
— ЦБО. Нормальные показатели, патологических изменений нет.
-Цитограмма воспаления. Показатели, говорящие о развитии воспалительного процесса (цервицита).
— Лейкоцитарная инфильтрация – повышенное число лейкоцитов. Это является признаком вагиноза, экзоцервита или эндоцервита.
— Койлоциты – присутствие клеток, говорящих о ВПЧ.
— Пролиферация – ускорение клеточного деления. Такое состояние характерно для воспалительного процесса в матке. При сильной пролиферации имеет место запущенное воспаление.
— Лейкоплакия – в мазке присутствуют патологически измененные (но при этом не раковые) клетки.
— Метаплазия – один вид клеток замещается другим. Считается нормой для пациенток, которые проходили лечение неонкологических патологий матки в менопаузе.
— Дисплазия – предраковая патология.
— ASC-US – наличие измененных клеток плоского эпителия с неизвестной этиологией. Чаще имеет место у пациенток старше 45, когда снижается производство эстрогенов.
— AGC – изменения цилиндрических клеток, которые могут говорить о вагинозе или каких-либо других заболеваниях. Такой результат требует дополнительной уточняющей диагностики.
— L-SIL – присутствие небольшого числа атипичных незлокачественных клеток. В этом случае пациентку направляют на дальнейшее обследование (биопсия и кольпоскопия).
— ASC-H – патологические изменения в клетках, которые свидетельствуют о предраковой патологии или же о начинающемся онкологическом процессе.
— HSIL является онкоцитологией (присутствуют измененные плоские клетки). Таким пациенткам проводят безотлагательные лечебные мероприятия, чтобы не допустить перерождения в злокачественную опухоль.
— AIS – Эта аббревиатура говорит о том, что были выявлены цилиндрические злокачественные клетки. При таких результатах необходимо срочное лечение.
В случае выявления в мазке патологически измененных клеток лаборант обязательно укажет это в письменном заключении с уточнением типа изменений. Если же в расшифровке анализа никаких особых обозначений нет, то, по всей вероятности, мазок соответствует норме.
Точный диагноз на основании только этого теста поставить нельзя. Для определения характера патологии гинекологу нужно сравнить результаты разных обследований.
Цитологическое исследование матки выявляет патологические изменения в клеточных ядрах. Значение имеет, сколько клеток находится на стадии перерождения и как они расположены.
Цитологическое исследование шейки матки поможет выявить рак и предраковые патологии женских половых органов на ранних стадиях. Также по наличию изменений в клетках можно судить о стадии воспалительного процесса.
Благодаря тесту на цитологию мазка можно получить результат о состоянии клеток шейки матки. Выделяют пять состояний:
- патологические клетки отсутствуют;
- клеточное ядро немного изменено, незначительно увеличено, перерожденные клетки отсутствуют;
- единичные изменения ядра и цитоплазмы, существует вероятность злокачественного процесса;
- присутствует немного аномальных клеток, есть признаки злокачественного процесса;
- много поврежденных клеток, предраковое состояние шейки матки.
В зависимости от этих данных, пациентке либо просто назначается противовоспалительное лечение (второй тип мазка), либо дополнительное исследование (третий тип), а может, нужно будет пройти консультацию онколога и ряд серьезных обследований (четвертый и пятый тип).
По результатам исследования врач может назначить некоторые процедуры, которые могут предотвратить развитие патологических процессов в шейке матки и самой ее полости.
Кольпоскопия – специальный осмотр входа во влагалище, его стенок и части шейки матки. Этот метод также является весьма информативным для специалиста, так как показывает площадь поражения стенок (например, при эрозии) и характер этого процесса.
Конизация – это небольшое хирургическое вмешательство, выполняемое в гинекологии. При этой операции удаляется конусовидный участок ткани, пораженной определенным заболеванием.
Криокаутеризация – это абсолютно не опасная и безболезненная процедура. Заключается она в том, что специальным зондом замораживаются пораженные участки тканей шейки матки. Затем они отслаиваются.
Также после цитологического исследования шейки матки с помощью соскоба гинеколог может назначить такие дополнительные процедуры, как лазерная терапия и эксцизия патологического участка петлей.
Расшифровку результатов анализа лучше доверить специалисту. В анализе указывается, есть ли патология и связана ли она с атипичными клетками. Если такие клетки обнаруживаются, это говорит о предраковом или раковом состоянии.
Результат выдается на руки пациенту с указанием его данных, а также описанием материала, используемого во время исследования, препарата, метода анализа.
Если брать самый распространенный анализ, цитологическое исследование гинекологического мазка, то материал после обследования делится на 5 классов:
- 1 класс. Все клетки расположены правильно и не имеют нарушений в строении. Патология отсутствует, атипичных клеток нет. Это результат здорового человека, который не требует дальнейшей проверки.
- 2 класс. Строение или морфология клеток могут быть нарушены, но это не является признаком рака или другого серьезного заболевания. В гинекологии второй класс указывает на вагиноз , то есть нарушение микрофлоры влагалища. При этом воспаление или ЗППП могут отсутствовать. Чтобы уточнить диагноз, необходимо пройти дальнейшее обследование.
- 3 класс. Как правило, при третьем классе цитологического исследования сразу назначают повторный анализ. Третий класс говорит о том, что в мазке были обнаружены единичные клетки с нарушением строения ядра.
- 4 класс. В мазке обнаруживаются клетки со значительными изменениями ядра, что указывает на предраковое состояние и требует дальнейшего обследования.
- 5 класс. Это начальная стадия рака, когда количество атипичных клеток достаточно велико.
Информация, которая присутствует в результате, обычно имеет однозначную трактовку. Если анализ в норме, то пишется «без патологий». При обнаружении атипичных клеток сразу не ставится диагноз «онкология». Для уточнения диагноза назначается дальнейшее обследование.
Чаще всего цитологический анализ позволяет выявить онкологические заболевания на ранних стадиях. Реже его используют для определения вирусных и бактериальных инфекций.
Не менее важным является определение предракового состояния. При его определении можно встать на учет и наблюдать за состоянием болезни, чтобы не упустить начало онкологического заболевания.
Цитологическое исследование биоматериала позволяет выявить:
- Пневмония . Определить воспаление легких можно с помощью цитологического исследования мокроты. Нередко этот анализ используется для дифференциальной диагностики, когда необходимо отличить пневмонию от рака или бронхиальной астмы.
- Туберкулез . Цитологию используют для дифференциальной диагностики туберкулеза и других заболеваний дыхательной системы. Параллельно назначается другое обследование: рентген , МРТ , спирометрия.
- Инфаркт. Как правило, в данном случае используются материалы, полученные при оперативном вмешательстве. Обследование помогает выявить предынфарктное состояние или последствия приступа.
- Онкологические заболевания. Чаще всего с помощью цитологии определяют рак шейки матки, груди (при анализе жидкости из сосков), легких, почек, простаты.
- Воспалительный процесс. При наличии воспаления анализ покажет не только его наличие, но и степень, позволит выявить возбудителей. С помощью цитологии можно определить даже такое опасное заболевание, как менингит.
На цитологический анализ мазка обычно требуется от 1 до 5 суток.
Важно помнить, что онкологический процесс не возникает за несколько дней. От первых патологических изменений до злокачественного перерождения проходит довольно много времени.
Поэтому своевременное выявление атипичных клеток в организме женщины дает возможность предотвратить развитие рака шейки матки. Для этих целей и был повсеместно введен доступный и простой метод ранней диагностики злокачественных клеток – цитологическое исследование мазка.
Перед любым исследованием внутренних органов человек должен придерживаться определенных правил. Женщина должна быть проинформирована об особенностях поведения перед соскобом на цитологическое исследование материала.
- Она не должна вступать в половые отношения без презерватива за 48 часов перед анализом. В противном случае может измениться микрофлора шейки матки, что приведет к значительному искажению результатов.
- Нельзя пользоваться никакими медикаментами, которые вводятся во влагалище. Они также меняют микрофлору.
- Следует исключить острое, сигареты и спиртное. Как известно, табак и алкоголь могут проникать сквозь мембраны клеток. Такое поведение этих веществ может повлиять на результаты мазка.
- Нельзя подмываться и спринцеваться в день забора материала.
- Идти на исследование нужно с полным мочевым пузырем.
- На момент забора материла не должно быть менструации, в идеале это должен быть 10-20-й день цикла.
- Не берут соскоб, если у женщины имеются обильные патологические выделения из вагины желтого или зеленого цвета. Сначала проводится соответствующее лечение.
источник