Кишечная палочка или Escherichia coli (E. coli) – типичный обитатель человеческого кишечника. Некоторые штаммы бактерии безвредны и относятся к условно-патогенной флоре. Обнаружение их в анализах является нормой. Однако существуют и патогенные штаммы, которые могут вызвать заболевания пищеварительной системы и мочеполового тракта.
Escherichia coli – что же это такое? Это грамотрицательная, палочковидная бактерия. Обитает она в кишечнике, именно в его нижней части, точно также как лактобактерии и бифидобактерии. История открытия данных микроорганизмов началась в конце 19 века. Наиболее подходящая температура для жизни и роста бактерий – 37 градусов. Эшерихия способна существовать долгое время в водной среде, земле, а также фекалиях. Погибает кишечная палочка только при кипячении, а также при воздействии таких химических дезинфицирующих веществ, как формалин или хлорамин.
Эшерихии, а точнее, безопасные штаммы, имеющие антигенную структуру, могут присутствовать в кишечнике в количестве от 106до 108 КОЕ/мл, где под КОЕ понимается колониеобразующая единица. Кроме кишечной палочки, в микрофлоре может обитать также bacteria Citrobacter, Enterobacter (E. aerogenes), Enterobacter cloacae (клоака). Все эти бактерии участвуют в процессе функционирования кишечника, в синтезе витаминов, метаболизме билирубина и холестерина, а также препятствуют размножению патогенных микробов. Один из штаммов кишечной палочки в медицинской практике применяется как пробиотик при дисбактериозе и лактозной недостаточности у новорожденных. Некоторые инактивированные бактерии входят в состав вакцин.
У здорового человека непатогенные штаммы E. coli не должны превышать указанные нормы:
- в толстой кишке около 108 КОЕ/мл,
- в кале около 106–107 КОЕ/мл.
Если биохимическое исследование показало снижение эшерихии коли в составе кала до 103 КОЕ/мл либо значительное повышение до 1011, это указывает на развитие дисбактериоза. Количество E. coli в толстом кишечнике у здоровых младенцев, детей старшего возраста и взрослых одинаково.

Патогенные микроорганизмы становятся причиной развития болезни инфекционного характера под названием эшерихиоз. Как показывает практика, чаще всего ей подвергаются женщины и девочки. Всего в природе насчитывается около 90 видов патогенных эшерихий, которые разделены на 4 класса:
- Энтероинвазивные – становятся причиной обильного стула. Чаще всего они обнаруживаются у детей и могут нарушить функционирование иммунитета. В данном случае возможен рост показателей диареегенной палочки в кале (при норме в 103 КОЕ/мл).
- Энтеротоксигенные, вызывающие нарушение работы кишечника, попадают в организм через плохо вымытые руки, овощи и фрукты. Инфекция данного вида способна вызвать у человека рвоту, обильную диарею с кровяными примесями, тупые боли в зоне живота. Инфекции энтеротоксиногенного типа относят к холероподобным заболеваниям из-за схожести проявляемых симптомов.
- Энтеропатогенные микроорганизмы зачастую наблюдаются у детей до года жизни. Если младенец начиная с самого роддома, постоянно отрыгивает и плачет, у него наблюдаются такие симптомы, как жидкий стул, повышенная температура, бессонница, то речь идет о заражении энтеропатогенной эшерихией.
- Энтерогеморрагические эшерихии. Их наличие в организме приводит к колибактериозу, который характеризуется появлением диареи с примесью крови. Возможно также развитие гемолитико-уремического синдрома. Его ранние признаки можно заметить только при проведении диагностики. На это указывает обнаружение в урине белка и эритроцитов, а также снижение показателей гемоглобина в клиническом анализе крови. Самое опасное последствие, которому способствуют E. coli гемолитические (haemolyticus), – гемолитическая анемия в острой форме с высокой вероятностью летального исхода.

Инкубационный период длится до 6 дней. В тяжелых случаях болезнь сопровождается температурой до 39 градусов, сепсисом. Подтвердить наличие какой-либо патологии способно только бактериологическое исследование.
Поражение ЖКТ возникает при попадании диареегенных эшерихий во флору. В большинстве случаев пациентами становятся дети младшего возраста и груднички. Инкубационный период длится до 3 суток.
К основным признакам заражения относят:
- расстройство желудка,
- тошноту,
- сонливость,
- слабость,
- полный или частичный отказ от еды.
В возрасте до 1 года заболевание сопровождается метеоризмом и ложными позывами к испражнению. Основные болезни при инфицировании ЖКТ эшерихией – это колит, дисбактериоз, энтерит.
У полностью здорового человека E.coli в моче не должна содержаться. Если же бактерии были обнаружены в лабораторном анализе, врач проводит неотложное лечение, назначает комплекс лекарств, в том числе и антибиотики.
Если никаких симптомов инфекции не наблюдается, а количество E.coli в расшифровке микробиологического анализа увеличено, это свидетельствует о погрешностях при заборе мочи.
Зачастую микробы обнаруживаются у женщин в период беременности при проведении гинекологического осмотра и взятии мазка на бакпосев. Такое явление оказывает отрицательное влияние на плод и может привести к развитию детского церебрального паралича.
Если Escherichia coli обнаружена в посеве на флору, это может стать причиной следующих патологических процессов:
- острый или хронический простатит (палочка в секрете простаты, уретре и эякуляте при постановке такого диагноза обнаруживается у 70% мужчин),
- воспаление придатков у женщин,
- цистит,
- уретрит,
- вагинит,
- пиелонефрит,
- кольпит.
Если обследования в области гинекологии показали наличие уропатогенной палочки во флоре влагалища, то речь идет об эпидидимите, т.е. воспалении придатка семенника. Это может вызвать опасные осложнения. Патогенный микроорганизм способен понизить иммунитет женщины, сбить менструальный цикл, повысить возможность заболевания гонореей и хламидиозом.
Обычно лечение производят при помощи таких средств, как бактериофаги, свечи, препарат ципрофлоксацин, либо антибиотик широкого действия – монурал.
У мужчин эшерихии могут обнаружиться в сперме, проверяется это при помощи спермограммы. Опасность заключается в том, что бактерии прикрепляются к сперматозоидам, тем самым снижая ферментативную активность половых клеток, что приводит в итоге к бесплодию.
Как правило, у детей E. coli обнаруживается летом, когда они много играют на улице, кушают фрукты и овощи в больших количествах, что и становится фактором для заражения. Источником инфекции может стать и зараженная вода, соки, игрушки, которые маленькие дети любят облизывать.
Первые признаки при попадании возбудителя в организм проявляются уже через несколько часов. Это спазмы в кишечнике, тошнота и рвота, диарея.
Если ребенок подхватил шигеллез (шигеллы – один из видов возбудителей), то к симптомам добавляется повышенная температура. В тяжелых случаях может наблюдаться помутнение сознания.
Локализация инфекционного очага может быть в мокроте легких, горле, носу. Тогда речь идет о протекании острой пневмонии. Такую патологию необходимо незамедлительно лечить антигенными препаратами. Зачастую E. coli изменяют состав микрофлоры во рту. Как следствие – разрушение зубов, развитие стоматита. При появлении первых симптомов заболевания важно сразу же обратиться в клинику, провести необходимые биологические исследования. Только после этого специалист в области педиатрии, эпидемиологии, урологии способен поставить диагноз. Как правило, в этих случаях назначается только поддерживающее лечение, проводятся профилактические и противоэпидемические мероприятия, иногда врачи обращаются к средствам народной медицины.
При постановке диагноза особенно важно провести дифференциальную диагностику. Идентификация вида микроорганизмов проводится при помощи специальных test-систем, включающих в себя несколько методов исследования.
Первый из них – бактериологический, а именно посев материала в специальную среду. Например, на среде Левина микробы приобретают цвет индикаторной краски, которая входит в ее состав. Такое же явление наблюдается и на среде Эндо. При инфицировании кишечника для исследования подходят рвотные массы либо кал. При поражении мочеполовой системы – моча либо соскобы со слизистых оболочек половых органов.
Второй способ диагностики – общеклинические исследования, например, сдача мазка из зева, влагалища, носоглотки и т.д. К ним относят копрограмму, общий анализ мочи, крови. Из инструментальных методов исследования используют ректороманоскопию, урографию, ультразвуковую диагностику.
Один из первых принципов – организация режимных мероприятий. К ним относят госпитализацию и соблюдение специальной диеты.
Второй – лечение медикаментозно, включает в себя употребление антибиотиков, антиадгезивной антитоксической сыворотки, содержащей антигены, либо препаратов с лизатом кишечной палочки.
Назначается и патогенетическая терапия, которая сводится к введению в кровоток специальных растворов. При лечении детей применяются бактериофаги. Если же они неэффективны, то врач назначает антибактериальные препараты.
В процессе терапии важно наблюдать за уровнем водного баланса организма. Если у пациента есть признаки обезвоживания – в этом случае назначаются средства для пероральной регидратации, например, регидрон.
Профилактика заключается в соблюдении элементарных правил гигиены: мытье рук перед приемом пищи и после посещения общественных мест. Овощи и фрукты перед едой важно хорошо мыть либо ошпаривать кипятком, молоко лучше предварительно прокипятить.
Важно соблюдать чистоту в доме, проводить каждую неделю влажную уборку с дезинфицирующими веществами, не забывать проветривать помещение, открывая окна хотя бы на 5–10 минут каждые 3 часа.
источник
В кишечнике теплокровных животных есть безвредные палочки, которые приносят большую пользу носителю. Они помогают синтезировать витамины В и К. Однако кишечная палочка вызывает пищевые отравления человека, наступают заболевания мочеполовой системы и могут привести к смерти ребенка, поэтому далее рассмотрены симптомы, причины, диагностика заболевания и лечение.
Инфекция является видом бактерий палочковидных, которые относятся к группе тех, что живут и размножаются в условиях отсутствия прямого кислорода. Они имеют много штаммов, которые содержатся в микрофлоре кишечника людей, помогают избавиться от вредных микробов и синтезировать витамины. Некоторые разновидности палочек могут вызывать:
- отравления;
- колибактериоз;
- кишечный дисбактериоз;
- кольпит;
- простатит;
- воспаление мочеполовой системы, цистит;
- менингит у новорожденных.
В редких случаях воспалительные заболевания могут вызывать осложнения:
Болезнь передается фекально-оральным путем. Причиной возникновения могут стать грязные руки, низкая гигиена при приготовлении пищи, немытые фрукты и овощи, загрязненная вода или непрожаренное (недожаренное) мясо. Переносчиком может стать домашний скот, который выращивают для получения молока, мяса. Животные могут переносить бактерии или выделять их в окружающую среду через фекалии.
Есть два вида кишечной инфекции – непатогенные и патогенные. Первые обитают в организме человека, защищая его от микробов и инфекций. Вторые вызывают разные инфекции и заболевания кишечника. Выделяют следующие патогенные разновидности:
- Энтеропатогенные, провоцируют воспалительно-инфекционные заболевания тонкого кишечника у малышей. При этом повышается температура, наблюдается жидкий стул и рвота.
- Энтероинвазивные проявляются острыми пищевыми отравлениями, которые напоминают по признакам дизентерию.
- Энтеротоксигенные характеризуются острой диареей.
- Энтерогеморрагические могут развивать у ребенка колит и нарастание уремического синдрома.
При кишечном дисбактериозе наблюдаются разные симптомы. Они похожи у женщин, мужчин и детей, поэтому определить их не сложно. Наблюдается запор, понос, тошнота, вздутие, боли в животе, рвота. У больных каловые массы меняют свой запах на неприятный, что происходит и в ротовой полости. Появляется быстрая утомляемость, слабость, сонливость или наоборот бессонница, отсутствует аппетит.
При заболевании у женщин инфекция может проникнуть через влагалище или уретру, спровоцировать уретриты и кольпиты. Если ее вовремя не вылечить, то штамм остается в половых путях и мочеиспускательном канале. Палочка прикрепляется к слизистой оболочке, не вымывается во время мочеиспускания (даже если струя сильная) или вагинальными выделениями. Если она остается там, то через время поднимается к органам мочевыделительной и половой систем. Там она может развиваться, вызывает воспалительные или хронические заболевания, такие как:
- жжение во влагалище;
- обильные выделения с неприятным резким запахом;
- зуд у половых органов или внутри.
У мужчин палочка проникает через уретру после анального секса без презерватива или при вагинальном сексе с инфицированной женщиной. Она проникает через уретру к другим органам мочеполовой системы, при мочеиспускании не смывается, а закрепляется на слизистой оболочке. Симптомы, спровоцированные палочкой, следующие:
- рвота с зелеными примесями;
- сильный понос;
- дискомфорт области живота;
- повышенная температура;
- потеря аппетита;
- общая слабость;
- тошнота.
Инфекция представляет опасность для грудничков, детей старше 12 лет: палочка поражает их при малой массе тела. Штамм передается от больных взрослых или носителей возбудителя, может попасть к ребенку при родах. При этом инфекция стремится к органам мочеиспускания, закрепляясь на слизистой оболочке. При данном заболевании наблюдаются следующие симптомы:
- высокая температура;
- водянистый понос желто-оранжевого цвета;
- потеря веса;
- обезвоживание организма;
- диарея с большим количеством воды;
- рвота;
- появление гнойных очагов;
- снижение иммунитета;
- зловонный стул.
Коровы, козы могут переносить патогенные штаммы, которые проявляются указанными выше симптомами. Причинами размножения среди могут быть:
- немытые фрукты и овощи;
- немытые руки (нарушение правил гигиены при приготовлении еды);
- использование сточной или загрязненной воды для полива или питья;
- потребление слабо прожаренного мяса свиньи или овцы;
- употребление некипяченого молока.
Важно знать, что означает наличие микроорганизма (к ним относится эшерихия коли) в тех или иных жидкостях или выделениях. Рассмотрите основные признаки наличия патогенного организма, последствия и причины размножения. При наличии палочек в моче или мазке недуг может регистрироваться как патология мочевых путей и почек. С первыми симптомами заболевания рекомендуется обратиться к врачу.
Наличие палочки в моче может появиться при несоблюдении правил гигиены, незащищенном анальном половом акте. Она слипается с эпителиальными клетками мочевых путей, не вымывается. Анализ проводится следующим образом: берется моча, которая собрана при катетеризации мочевого пузыря. Если симптомы больного совпадают с острым пиелонефритом, 1 мл свежей мочи содержит в себе примерно 104 палочек в жидкости.
При несоблюдении правил гигиены, ношении тесного или синтетического белья или незащищенном вагинально-анальном половом контакте возможно появление и размножение палочки в половых органах. У мужчин это приводит к воспалению яичек и его придатков, у женщин возникает воспаление влагалища, яичников и матки. Мазок производится из стенки матки, влагалища или уретры. При наличии 20 лейкоцитов в поле зрения анализ может свидетельствовать о наличии воспалительного процесса.
Бактерии при беременности в организм попадают после полового акта без презерватива. Анализ мазка из влагалища является основной диагностической процедурой. При сборе анализов палочка может попасть в мочу, однако обнаружение бактерий не значит, что женщина болеет. При наличии escherichia coli в посеве на флору у женщины исследуются слизистые выделения из влагалища. Бактерии могут попасть к малышу из влагалища женщины во время родов, что при последующем инфицировании провоцирует опасность менингита у новорожденного.
Инфекцию диагностируют на основе бактериологического исследования. Часто при наличии палочки в исследовательском материале, являющемся основной частью нормальной микрофлоры кишечника, очень сложно выделить чистую культуру патогенной бактерии. Если в организме протекает воспалительный процесс, рекомендуется срочное лечение. Для получения результата анализа используют:
- каловые и рвотные массы;
- кровь;
- мочу;
- гной;
- мазки или соскобы, взятые из слизистых половых органов.
Терапию данного заболевания проводят с помощью антибиотиков. Для начала проводят бактериологический посев на определение чувствительности к антибиотикам и решают, какие препараты будут эффективны при определенной стадии заболевания. Лечение происходит в течение 14 дней. Через пару месяцев после длительного курса лечения проводят повторный анализ. При наличии палочек лечение продолжают с помощью другого антибиотика.
При лечении кишечной инфекции больным приписывают щадящую диету:
- водянистые супы;
- каши на воде;
- черствый белый хлеб;
- сухарики;
- отварные овощи;
- отварная нежирная рыба и мясо.
При рвоте или поносе больному дают регидратационный раствор по 400 мл на каждый момент рвоты или поноса. Рассмотрите подробнее каждый антибиотик:
- Препарат Имипенем хорошо справляется с вредоносными бактериями. Плюсом данного средства является его стоимость и удобство использования (в виде инъекций). Минусом является возможная аллергия пациента на пенициллины или другие вещества средства, его не приписывают. Его нельзя принимать детям до 3-х месяцев, во время лактации или детям с почечной недостаточностью. Препарат отпускается только по рецепту лечащего врача.
- Офлоксацин – это эффективное средство при борьбе с палочками. Плюсом такого препарата является оральное использование (таблетки или капсулы), невысокая цена. Минус – нельзя применять при эпилепсии, после инсульта или воспаления центральной нервной системы, детям до 18 лет, при беременности, аллергии на компоненты или в период лактации. Его можно купить только по рецепту.
После выздоровления принимают приблизительно 2 недели энтерособренты, пробиотики:
- Полифепан является природным сорбентом, который поглощает все возможные токсические палочки. Плюс – можно купить без рецепта по низкой стоимости. Минус – нельзя принимать при запорах, гастрите, сахарном диабете или аллергии на главное или вспомогательные вещества.
- Энтерол является пробиотиком, который способствует нормализации микрофлоры кишечника, является антидиарейным средством. Плюс – можно купить по низкой стоимости, без рецепта от лечащего врача. Минус – его нельзя принимать с аллергией на главный или вспомогательные компоненты препарата, или пациентам с установленным центральным венозным катетером.
Знать, как лечить кишечную палочку в гинекологии, надо всем. Лечебный процесс помогает снять воспалительный процесс женских половых органов. Лечение проводят комбинированное, делая упор на местную терапию. Чтобы избавиться от кишечной палочки, рекомендуется:
- проводить омовение наружных половых органов отварами из трав;
- выполнять лечебное спринцевание;
- вставлять вагинальные свечи с Нистатином;
- посещать ультрафиолетовые облучения (физиопроцедура на половые органы).
При тяжелых случаях назначают медикаментозное лечение:
- витамины;
- антибиотики;
- препараты, которые укрепляют иммунитет.
Для того чтобы не заразиться вредоносными палочками, необходимо улучшить санитарные условия (чистые продукты, обеззараженная вода, качественное мыло для рук). Детям стоит тщательнее мыть руки и продукты, из которых будут приготовлены блюда. Рекомендуется использовать влажные салфетки и избавиться от антибактериального мыла: оно снижает иммунитет, убивая полезные микробы. Старайтесь чаще менять полотенца, халаты, часто мыть посуду.
источник

Она имеет множество штаммов, большинство из которых принадлежит к естественной микрофлоре кишечника людей и помогает предотвращать развитие вредоносных микроорганизмов и синтезировать витамин К. Однако некоторые её разновидности (например, серотип О157:Н7) способны вызвать серьезные отравления, кишечный дисбактериоз и колибактериоз.
Нормальная микрофлора кишечника включает в себя множество микроорганизмов, среди которых – лактобактерии, энтерококки, стрептококки и проч. Штаммы этих бактерий находятся в равновесии, но если последнее каким-либо образом нарушится, патогенные микроорганизмы начнут усиленно размножаться. При этом активизируются процессы брожения и гниения, вызывая развитие серьезных заболеваний.
Некоторые штаммы кишечной палочки вызывают не только заболевания желудочно-кишечного тракта, но поражают также мочеполовую систему, провоцируют кольпит, цистит, простатит, менингит у младенцев, иногда становятся причиной развития гемолитически-уремического синдрома, перитонита, мастита, пневмонии и сепсиса.
Бактерии группы кишечной палочки необходимы для жизнедеятельности человека. В этой группе присутствуют различные микроорганизмы, которые называются колиформными бактериями.
Они составляют всего один процент от микрофлоры кишечника и решают ряд важных задач:
- выполняют защитную функцию, препятствуя развитию болезней;
- своим присутствием способствуют размножению бифидо- и лактобактерий;
- участвуют в обмене жиров и холестерина;
- участвуют в выработке витаминов В (всей группы) и K;
- улучшают всасывание соединений с железом и кальцием;
- укрепляют именную систему детей (до 7 лет).
Воздействие полезной кишечной палочки неоценимо в течение всей жизни, но патогенные штаммы этих бактерий провоцируют болезни, вызывают отравления, уничтожают полезную среду кишечника, деструктивно влияют на иммунитет взрослых и детей. В последнем случае это опасно вдвойне, поскольку неокрепший детский организм становится беззащитным к агрессивной внешней среде.
Внимание! Очень опасна кишечная палочка при беременности: инфекция способна проникнуть в плод, развить патологии и привести к выкидышу.
Кишечные палочки достаточно устойчивы, они способны выживать некоторое время, даже если покинут организм человека. Это помогает в медицинских исследованиях и лечении, сборе информации при помощи анализа кала, мочи и т.д.
В нормальных условиях кишечная палочка заселяет кишечник человека (безопасные ее штаммы), среднее количество варьирует от 106 до 108 КОЕ/г содержимого дистального отдела кишечника (КОЕ – колониеобразующая единица). Содержание E.coli в составе другой микрофлоры кишечника не более 1%. В обычных условиях кишечная палочка принимают участие в нормальном функционировании кишечника, синтезирует витамины К, В1, В2, В3, В5, В6, В9, B12. Очень важная функция – конкурентное взаимодействие с условно-патогенной флорой кишечника (ограничение размножения условно-патогенных микроорганизмов).
Непатогенный штамм Nissle 1917 (Mutaflor) применяется с лечебной целью у детей в качестве пробиотика при дисбактериозе кишечника. В кишечнике более полезны так называемые лактозопозитивные кишечные палочки, содержание лактозонегативных не должно превышать 105 КОЕ/г, а гемолитические E. coli и вовсе должны отсутствовать.
Болею циститом 25 лет.В августе 2016 было резкое обострение с температурой 39 в течение 3 дней.Делали посев нашли кишеную палочку.Лечили гентамицином,нолицином,таваником,канефроном,фитолизином и закончила 2 месяца Уро=Ваксоном.Все это сопровождалось отваром урологический сбор.Сейчас сказали что вылечить невозможно.Неужели нет врачей и средств,которые могут вылечить?
источник
Escherichia coli (кишечная палочка) во влагалище бесконтрольно размножается в случае нарушения кислотно-щелочного баланса. Как следствие, образуется трудно вылечиваемое воспаление, сопровождающееся неприятными симптомами, такими как жжение, зуд и покраснение интимной зоны.
Escherichia coli или кишечная палочка была обнаружена в начале 20-го века австрийским педиатром и бактериологом Теодором Эшерихом, которому она и обязана своим именем. Кишечная палочка — это бактерия, которая находится в составе физиологической бактериальной флоры толстой кишки. Escherichia coli может появиться во влагалище в результате её передачи из уретры и нижнего желудочно-кишечного тракта. Это особенно опасно для беременных женщин, потому что не лечение инфекции до родов связано с риском заражения ребенка во время самих родов.
Бактерии Escherichia coli характерны для толстой кишки, где они участвуют в процессах разложения пищи, производства витаминов группы B и витамина K. Хотя они полезны в толстой кишке, в других частях тела оказываются опасными. Их присутствие во влагалище, вероятно, связано с передачей микроорганизмов из нижней части желудочно-кишечного тракта. Источником инфекции половых путей может быть переход патогенов из мочевого тракта. Это особенно верно для женщин с более коротким уретрой, а её выход находится близко к влагалищу и анусу, что увеличивает вероятность передачи бактерий между этими структурами.
Escherichia coli — одна из аэробных бактерий, вызывающих воспаление во влагалище. Кишечная палочка во влагалище неконтролируемо размножается, особенно в результате количественного и качественного нарушения естественной вагинальной микрофлоры. Физиологическая микрофлора обеспечивает устойчивость к колонизации бактериями и является важным фактором, который естественным образом защищает слизистые оболочки от образования на них потенциально патогенных бактерий и грибков. Уменьшение количества молочнокислых бактерий из рода Lactobacillus происходит главным образом во время снижения общего иммунитета. Таким образом, Escherichia coli во влагалище часто является проблемой для беременных женщин. Гормональные изменения, происходящие у будущих матерей, меняют рН влагалища на щелочной, который способствует активному размножению патогенных микроорганизмов во влагалище, таких как кишечная палочка. Учёные также сообщают, что их присутствие может быть связано с гормональными изменениями после менопаузы и дефицита эстрогена, которые обеспечивают нормальную вагинальную микрофлору.
Escherichia coli может вызвать следующие симптомы во влагалище: постоянный зуд, жжение, раздражение и боль в интимной зоне, которая усиливается во время мочеиспускания. Предпосылками для взятия мазка из влагалища на Escherichia coli — наличие белых или серых выделений из влагалища в сочетании с запахом рыбы. Иногда могут возникать жалобы на желудочно-кишечный тракт (тошнота, боль в животе, рвота и диарея) и симптомы со стороны мочевыделительной системы (поллакиурия, мочеиспускание порциями и ощущение неопорожненгого мочевого пузыря).
Невылеченная бактерия кишечной палочки во влагалище во время беременности может привести к серьезным осложнениям для будущей матери и плода. Существует риск выкидыша, преждевременных родов, преждевременного нарушения целостности плодных оболочек и перинатальной инфекции у новорожденных.
Лечение Escherichia coli во влагалище определяется гинекологом на основании результатов мазка, взятого из влагалища. Перед осмотром рекомендуется сексуальное воздержание и неприменение вагинальных лекарств в течение нескольких дней. В день сдачи мазка антибактериальные чистящие средства не должны использоваться. Посев из влагалища на бактерии E. coli является положительным, если будет установлено наличие бактерий кишечной палочки, и бедная физиологическая флора, представленная лактобактериями. Затем гинеколог обычно назначает метронидазол или клиндамицин. После окончания терапии необходимо сделать контрольный мазок из влагалища для оценки эффективности лечения. Кроме того, используются гинекологические пробиотики, которые благодаря содержанию молочнокислых бактерий из рода Lactobacillus восстанавливают микробиологический баланс влагалища. На рынке имеется много пробиотиков, как оральных, так и вагинальных в форме глобул. По оценкам, эти бактерии должны составлять более 95% общей микрофлоры влагалища. Благодаря достижению желаемого низкого рН низкого уровня pH достигается дополнительный эффект, тормозящий дальнейшее размножение болезнетворных микроорганизмов.
Вы должны строго соблюдать правила гигиены — часто мойте руки, особенно помните об этом после использования туалета и перед приготовлением блюд.
Интимная гигиена имеет большое значение. Для интимной гигиены следует использовать специальные препараты в виде геля или обычное глицериновое мыло, которые являются гипоаллергенными, не вызывают раздражения и не влияют на естественный рН. Не рекомендуется использовать губки и мочалки, которые являются отличной средой размножения и обитания бактерий. Вы должны помнить правильное направление моющих движений во время интимной гигиены — от передней части к задней. Необходимо использовать отдельное полотенце для вытирания интимных зон. Следует носить нижнее белье из дышащего хлопка и часто менять его. Следует остерегаться узкой или обтягивающей одежды, которая препятствует свободную вентиляцию воздуха в интимных местах, создавая тем самым теплую и влажную среду, отличную для роста и размножения бактерий. Сохраняйте сексуальное воздержание до полного выздоровления. Во время терапии требуется обильное увлажнение организма. Рекомендуется употреблять кипяченую или негазированную минеральную воду и клюквенный сок.
источник
Кишечная палочка – заболевания, пути передачи, симптомы кишечных инфекций и заболеваний мочеполового тракта (у женщины, у мужчины, у ребенка), методы лечения. Выявление бактерии в анализе мочи и в мазке из влагалища
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Кишечная палочка на латыни называется Escherichia coli (E. coli) и представляет собой вид бактерий, включающий в себя патогенные и непатогенные разновидности. Патогенные разновидности кишечной палочки вызывают инфекционно-воспалительные заболевания органов пищеварительного тракта, мочевыделительной и половой системы у мужчин и женщин. А непатогенные разновидности бактерии живут в кишечнике человека в качестве представителей нормальной микрофлоры.
Все разновидности кишечных палочек устойчивы к воздействиям факторов внешней среды, а потому могут в течение длительного времени сохраняться в жизнеспособном состоянии в воде, почве и фекальных массах. В то же время кишечные палочки погибают при кипячении и воздействии на них формалина, хлорной извести, фенола, сулемы, едкого натра и 1% раствора карболовой кислоты.
Бактерии быстро и хорошо размножаются в продуктах питания, особенно в молоке, а потому съедание зараженных и обсемененных кишечной палочкой блюд вызывает заражение с последующим развитием инфекционно-воспалительного заболевания.
Непатогенные разновидности кишечной палочки (эшерихии коли) входят в состав нормальной микрофлоры кишечника человека. Они появляются в кишечнике человека в первые дни после появления на свет в процессе его заселения нормальной микрофлорой, и сохраняются в течение всей жизни. В норме в содержимом толстого кишечника человека должно быть 10 6 —10 8 КОЕ/г кишечных палочек, а в каловых массах – 10 7 —10 8 КОЕ/г типичных кишечных палочек и не более 10 5 КОЕ/г лактозонегативных ее разновидностей. Кроме того, в норме и в содержимом толстой кишки, и в фекалиях должны отсутствовать гемолитические кишечные палочки. Если содержание бактерий выше или ниже указанных норм, то это свидетельствует о дисбактериозе.
Во-вторых, кишечные палочки утилизируют кислород, который губителен и вреден для лактобацилл и бифидобактерий, составляющих остальную, большую часть кишечной микрофлоры. То есть благодаря кишечной палочке обеспечивается выживание лактобацилл и бифидобактерий, которые, в свою очередь, жизненно необходимы для функционирования кишечника и переваривания пищи. Ведь если не будет лактобацилл и бифидобактерий, пища окажется не переваренной полностью, начнет гнить и бродить в просвете кишечника, что приведет к тяжелым заболеваниям, истощению и, в конечном итоге, к смерти.
В-третьих, кишечные палочки в результате своей жизнедеятельности вырабатывают жизненно важные для организма вещества, такие, как витамины группы В (В1, В2, В3, В5, В6, В9, В12), витамин К и биотин, а также уксусную, муравьиную, молочную и янтарную кислоту. Выработка витаминов позволяет обеспечить большую часть суточной потребности организма в них, вследствие чего все клетки и органы работают нормально и максимально эффективно. Уксусная, муравьиная, молочная и янтарная кислоты, с одной стороны, обеспечивают нужную для жизни бифидобактерий и лактобацилл кислотность среды, а с другой стороны, утилизируются в процессах обмена веществ. Кроме того, кишечные палочки участвуют в обмене холестерина, билирубина, холина, желчных кислот и способствуют усвоению железа и кальция.
К сожалению, среди разновидностей кишечной палочки имеются и патогенные, которые при попадании в кишечник вызывают инфекционно-воспалительные заболевания.
В настоящее время выделяют четыре основные группы патогенных кишечных палочек:
- Энтеропатогенные кишечные палочки (ЭПКП или ЕТЕС);
- Энтеротоксигенные кишечные палочки (ЭТКП);
- Энтероинвазивные кишечные палочки (ЭИКП или EIEC);
- Энтерогеморрагические (гемолитические) кишечные палочки (ЭГКП или ЕНЕС).
Энтеропатогенные кишечные палочки наиболее часто вызывают инфекционно-воспалительные заболевания тонкого кишечника у младенцев до одного года, а также «диарею путешественников» у взрослых и детей старше года.
«Диарея путешественников» проявляется водянистым жидким стулом и наиболее часто развивается у людей, оказавшихся в теплое время года в развивающихся странах, где отсутствуют нормальные санитарные нормы хранения и приготовления пищи. Данная кишечная инфекция через несколько дней проходит самостоятельно и не требует лечения, поскольку иммунная система организма человека успешно уничтожает патогенную кишечную палочку.
Кишечная инфекция у детей первого года жизни, вызванная энтеропатогенными кишечными палочками, проявляется водянистым жидким стулом до 10 раз в сутки, болями в животе и рвотой. Инфекция требует лечения, поскольку иммунная система детей еще не сформирована полностью и потому не может уничтожить патогенную кишечную палочку.
Энтеротоксигенная кишечная палочка обычно вызывает острый понос у детей и взрослых, а также «диарею путешественников». Оба заболевания, как правило, проходят самостоятельно через несколько дней, и не требуют лечения.
Энтероинвазивная кишечная палочка вызывает острые пищевые токсикоинфекции у детей и взрослых, течение которых похоже на дизентерию.
Энтерогеморрагическая (гемолитическая, гемолизирующая) кишечная палочка вызывает геморрагический колит у детей и взрослых или гемолитико-уремический синдром (ГУС). Оба заболевания требуют лечения.
Кишечная палочка: особенности генома, причины вспышек кишечных заболеваний, как бактерии приобретают патогенные свойства — видео
Патогенные разновидности кишечной палочки при попадании в желудочно-кишечный тракт вызывают кишечные инфекции и гемолитико-уремический синдром у детей и взрослых. Кишечные инфекции могут протекать по типу геморрагического колита, энтерита, пищевого отравления или «диареи путешественников».
При этом энтеропатогенные кишечные палочки (ЭПКП) вызывают преимущественно энтероколиты (кишечные инфекции) у детей первого года жизни, причем инфекция, как правило, возникает в форме вспышки в дошкольных учреждениях, родильных домах и больницах. Патогенные штаммы кишечной палочки передаются детям контактно-бытовым путем через руки родивших женщин и медицинского персонала, а также с нестерильным инструментом (шпателями, термометрами и др.). Также энтеропатогенные разновидности кишечной палочки могут вызывать пищевое отравление у детей первого года жизни, находящихся на искусственном вскармливании, если попадают в молочные смеси, приготовленные с несоблюдением санитарным норм и правил гигиены.
Энтероинвазивные кишечные палочки (ЭИКП) вызывают кишечные инфекции у детей старше года и взрослых, которые протекают по типу дизентерии. Передача инфекции, как правило, происходит через загрязненную воду и продукты питания. Наиболее часто такие дизентерийноподобные инфекции бывают в теплое время года, когда увеличивается частота употребления или случайного заглатывания грязной некипяченой воды и продуктов питания, приготовленных и хранившихся с нарушением санитарных норм.
Энтеротоксигенные кишечные палочки вызывают кишечные инфекции у детей старше 2 лет и взрослых, протекающие по типу холеры. Как правило, данные инфекции широко распространены в странах с жарким климатом и плохими санитарными условиями жизни населения. В странах бывшего СССР такие инфекции обычно завозные, их «привозят» люди, возвращающиеся из отпуска или рабочих командировок в жаркие местности. Обычно заражение данными кишечными инфекциями происходит через употребление загрязненной воды и пищи.
Энтеропатогенные, энтероинвазивные и энтеротоксигенные кишечные палочки при тяжелом течении вызываемых ими кишечных инфекций могут приводить к развитию осложнений, таких, как отит, цистит, пиелонефрит, менингит и сепсис. Как правило, такие осложнения возникают у детей первого года жизни или у пожилых людей, иммунная система которых недостаточно эффективно уничтожает патогенные микробы.
Энтерогеморрагические (гемолитические) кишечные палочки вызывают тяжелые кишечные инфекции у детей старше года и взрослых, которые протекают по типу геморрагического колита. При тяжелом течении геморрагического колита возможно развитие осложнения – гемолитико-уремического синдрома (ГУС), который характеризуется триадой – гемолитической анемией, почечной недостаточностью и критическим снижением количества тромбоцитов в крови. ГУС, как правило, развивается через 7 – 10 дней после перенесенной кишечной инфекции.
Кроме того, гемолитическая кишечная палочка может приводить к развитию невритов и заболеваний почек у детей и взрослых в случаях, если попадет в мочевыводящие пути или в кровоток. Инфицирование происходит через воду и пищу.
Помимо кишечных инфекций, кишечные палочки могут вызывать заболевания мочевой и половой систем у мужчин женщин при условии, что они попадут в соответствующие органы. Причем заболевания органов мочеполовой системы у мужчин и женщин могут вызывать не только патогенные, но и непатогенные разновидности кишечной палочки. Как правило, попадание кишечных палочек в половые и мочевыделительные органы происходит при несоблюдении правил личной гигиены, ношении тесного белья или анальных половых актах.
При попадании кишечных палочек в мочевыводящие пути как мужчин, так и женщин, развиваются воспалительные заболевания уретры, мочевого пузыря и почек, такие, как уретриты, циститы и пиелонефриты.
Попадание кишечной палочки в уретру мужчины приводит к развитию воспалительных заболеваний не только органов мочевыводящей, но и половой системы, поскольку по уретре микробы могут подниматься как в почки, так и в яички и предстательную железу. Соответственно, инфицирование уретры мужчины кишечными палочками в будущем может привести к хроническим простатитам, орхитам (воспаление яичек) и эпидидимитам (воспаление придатков яичек).
Попадание кишечной палочки во влагалище женщин является причиной воспалительных заболеваний внутренних половых органов. Причем, в первую очередь, кишечная палочка вызывает кольпит или вульвовагинит. В будущем, если кишечная палочка не будет уничтожена и удалена из влагалища, бактерии могут подниматься в матку, откуда по маточным трубам добираться и до яичников. В случае, если кишечные палочки попадут в матку, у женщины разовьется эндометрит, если в яичники – аднексит. Если же из маточных труб кишечные палочки попадут в брюшную полость в большом количестве, то это может привести к развитию перитонита.
Заболевания мочевыделительных и половых органов, обусловленные кишечной палочкой, могут длиться годами и трудно поддаваться терапии.

Контактно-бытовой путь распространения кишечных палочек встречается реже и играет наибольшее значение для развития вспышек эшерихиозов в коллективах, например, в больницах, родильных домах, детских садах, школах, в семьях и т.д. При контактно-бытовом пути кишечные палочки могут передаваться от матери к новорожденному ребенку при прохождении последнего по родовым путям, загрязненным бактериями. Кроме того, бактерии могут переноситься на различные предметы (например, посуду, шпатели и т.д.) немытыми руками, использование которых влечет за собой инфицирование детей и взрослых.
Значимыми для женщин являются инфекции мочеполовых органов, вызываемые также кишечными палочками, поскольку они протекают длительно, мучительно и с трудом поддаются терапии. То есть помимо кишечных инфекций, патологические и непатологические кишечные палочки могут вызывать у женщин тяжелые, длительно текущие хронические заболевания мочевыводящих и половых органов, а также заражение крови или менингиты при условии, что попадут в уретру, влагалище или в кровоток. Проникать в мочеполовые органы кишечные палочки могут из фекалий, в которых они содержатся в норме в достаточно большом количестве.
В уретру и влагалище кишечные палочки могут попадать следующими путями:
- Несоблюдение гигиены (женщина не подмывается регулярно, на коже промежности, ануса и половых органов скапливаются остатки фекалий после испражнений и т.д.);
- Ношение слишком тесного нижнего белья (в таком случае кожа промежности потеет и частички фекалий, оставшиеся на коже анального отверстия после дефекации, перемещаются ко входу во влагалище, в конечном итоге попадая в него);
- Неправильная техника подмывания (женщина подмывает сначала область анального отверстия, и после этого той же грязной рукой моет наружные половые органы);
- Специфическая техника половых актов, при которых происходит проникновение сначала в прямую кишку, а затем во влагалище (в этом случае на половом члене или сексуальных игрушках после проникновения в прямую кишку остаются частицы фекалий с кишечными палочками, которые и заносятся во влагалище);
- Обычный вагинальный половой акт с семяизвержением во влагалище с мужчиной, страдающим хроническим простатитом, орхитом или эпидидимитом, вызванными кишечной палочкой (в этом случае со спермой во влагалище женщины попадают кишечные палочки, носителем которых является ее половой партнер).
После проникновения во влагалище и уретру кишечные палочки провоцируют острые кольпиты и уретриты соответственно. Если эти инфекционно-воспалительные заболевания не вылечить, то кишечная палочка останется в половых путях или мочеиспускательном канале, поскольку бактерия способна прикрепляться к слизистой оболочке, и поэтому не вымывается струей мочи или вагинальными выделениями. А оставшись в уретре или влагалище, кишечная палочка может подниматься в вышележащие органы мочевыделительной и половой систем – мочевой пузырь, почки, матка, маточные трубы, яичники, и вызывать в них воспалительные заболевания (циститы, пиелонефриты, эндометриты, сальпингиты, аднекситы). По данным статистики, примерно 80% всех циститов у женщин спровоцированы кишечной палочкой, а причиной практически всех случаев пиелонефрита или бактериурии (бактерий в моче) у беременных также является кишечная палочка.
Воспалительные заболевания мочеполовых органов у женщин, спровоцированные кишечной палочкой, протекают длительно, склонны к хронизации и трудно поддаются лечению. Часто в организме протекает подострый воспалительный процесс, при котором отсутствуют четкие и заметные симптомы, вследствие чего женщина считает себя здоровой, хотя на самом деле является носительницей хронической инфекции. При таком подостром, стертом течении инфекции любое малейшее переохлаждение организма, стресс или иное резкое воздействие, приводящее к снижению иммунитета, станет толчком для перехода воспаления в активную и заметную форму. Именно носительством кишечной палочки объясняются хронические рецидивирующие циститы, пиелонефриты, кольпиты и эндометриты, обостряющиеся у женщин при малейшей простуде и не проходящие в течение долгих лет, несмотря на проводимую терапию.

А вот воспалительные заболевания мочеполовых органов, вызываемые кишечными палочками, играют гораздо большее значение в жизни мужчины, поскольку отрицательно сказываются на качестве жизни и являются причиной прогрессирующего ухудшения сексуальной и мочевыделительной функции. К сожалению, эти заболевания практически всегда являются хроническими, вялотекущими и очень трудно поддающимися терапии.
Воспалительные заболевания мочеполовых органов у мужчин кишечная палочка вызывает, если ей удается проникнуть в уретру (мочеиспускательный канал) пениса мужчины. Как правило, это происходит при анальном сексе без презерватива или вагинальном половом сношении с женщиной, влагалище которой обсеменено кишечными палочками.
После проникновения в уретру кишечная палочка провоцирует острый уретрит, который без лечения стихает в течение нескольких дней, но это происходит не потому что имеет место самоизлечение, а потому что инфекция переходит в хроническую форму и просто уменьшается выраженность симптоматики. То есть если острый уретрит, спровоцированный кишечной палочкой у мужчины, не вылечить, то инфекция перейдет в хроническую форму, а бактерия не просто останется в мочеиспускательном канале, а попадет в другие органы половой и мочевыделительной систем.
Необходимо понимать, что кишечную палочку невозможно удалить из уретры без лечения только регулярным мочеиспусканием, поскольку бактерия способна плотно прикрепляться к слизистой оболочке и не смываться потоком струи мочи. Со временем кишечные палочки из уретры поднимаются в вышележащие органы мужчины, такие, как мочевой пузырь, почки, предстательная железа, яички и придаток яичка, и вызывают в них хронический воспалительный процесс.
У мужчин кишечная палочка из уретры чаще проникает в половые органы, а не в мочевыделительные. Вследствие этого они гораздо реже, чем женщины, страдают циститами и пиелонефритами, спровоцированными кишечными палочками. Но мужчины очень часто страдают хроническими, длительно текущими и трудно поддающимися терапии простатитами, орхитами и эпидидимитами, которые также обусловлены тем, что в эти органы проникла кишечная палочка из уретры и периодически вызывает обострения. Достаточно сказать, что не менее 2/3 хронических простатитов у мужчин старше 35 лет обусловлены кишечной палочкой.
При наличии кишечной палочки в половых органах мужчины она так же, как и у женщин, будет активизироваться после малейшего эпизода переохлаждения или стресса, вызывая обострение простатита, орхита или эпидидимита. Такие воспалительные заболевания трудно поддаются терапии, и мужчина является их постоянным носителем, испытывая эпизодические мучительные обострения, которые упорно не проходят, несмотря на проводимую терапию.
Мужчина, ставший носителем хронической коли-инфекции половых органов, также является источником инфицирования и причиной частых циститов, пиелонефритов и кольпитов у своих половых партнерш. Дело в том, что при хроническом простатите, спровоцированном кишечной палочкой, последняя всегда попадает в сперму вместе с другими компонентами, вырабатываемыми предстательной железой. А в результате эякуляции такой инфицированной спермы во влагалище женщины происходит внесение кишечных палочек в ее половые пути. Далее кишечные палочки попадают в уретру или остаются во влагалище и вызывают, соответственно, цистит или кольпит. Причем эпизоды цистита или кольпита появляются практически после каждого полового сношения с партнером-мужчиной, сперма которого обсеменена кишечными палочками.
Статистика прошлых 30 – 40 лет свидетельствует о том, что 90 – 95% всех дефлорационных циститов, возникающих после первого в жизни девушки полового акта, вызваны кишечной палочкой. Это означает, что девственная девушка, вступая в первый половой контакт, заражается кишечной палочкой из спермы мужчины, который является ее носителем, в результате чего у нее развивается цистит, поскольку мочевой пузырь – это орган, куда бактерии попасть наиболее просто.

Появление бактерии не означает, что женщина обязательно больна, но свидетельствует о том, что ее половые пути или мочевыводящая система обсеменена кишечными палочками, способными спровоцировать воспалительный процесс в любой момент. Поэтому даже при отсутствии симптомов заболевания врачи-гинекологи, ведущие беременность, назначают антибиотики для уничтожения бактерии. Ведь если кишечная палочка останется в моче, то рано или поздно это приведет к появлению у беременной женщины пиелонефрита или цистита. Если же кишечная палочка останется во влагалище, то это может привести к кольпиту, который, как известно, способен спровоцировать преждевременное излитие околоплодных вод. Кроме того, наличие кишечной палочки во влагалище перед родами представляет собой опасность для плода, поскольку ребенок может инфицироваться микробом во время прохождения по родовым путям матери. А такое инфицирование младенца может привести к развитию тяжелых заболеваний, таких, как сепсис, менингит, отит или кишечная инфекция, которые для новорожденного смертельно опасны.
Таким образом, очевидно, что обнаружение кишечной палочки в мазке из влагалища или в моче у беременной женщины требует обязательного лечения, даже если отсутствуют какие-либо симптомы воспалительного процесса в почках, мочевом пузыре, уретре или влагалище. При беременности для уничтожения кишечной палочки можно применять следующие антибиотики:
- Амоксиклав – можно применять в течение всей беременности;
- Цефотаксим – можно применять только с 27-ой недели беременности и до родов;
- Цефепим – можно применять только с 13-ой недели беременности и до родов;
- Цефтриаксон – можно применять только с 13-ой недели беременности и до родов;
- Фурагин – можно применять до 38-ой недели беременности, а с 38 и до родов – нельзя;
- Все антибиотики группы пенициллина.
Антибиотики принимают в течение 3 – 10 дней, после чего сдают анализ мочи. Через 1 – 2 месяца после окончания лечения сдается бактериальный посев мочи, и если он отрицательный, то терапия считается оконченной, поскольку эшерихия коли не выявляется. Но если в бактериальном посеве мочи выявляется кишечная палочка, то лечение проводят снова, сменив антибиотик.
У грудничков в каловых массах при анализе на дисбактериоз или копрограмме (копрологии) часто обнаруживают кишечные палочки двух видов – гемолитическую и лактозонегативную. В принципе, гемолитической кишечной палочки в каловых массах ни грудничка, ни взрослого человека быть не должно, поскольку она является чисто патогенным микробом и вызывает кишечные инфекции, протекающие по типу геморрагического колита.
Однако при обнаружении гемолитической кишечной палочки у грудничка не стоит спешить начинать лечение антибиотиками. Чтобы понять, нужно ли лечить малыша, следует объективно оценить его состояние. Так, если ребенок нормально прибавляет вес, развивается, хорошо кушает и не страдает от водянистого стула желтого цвета, выходящего из ануса ребенка буквально струей, то лечить малыша не нужно, поскольку терапия необходима только при наличии симптоматики, а не цифр в анализах. Если же ребенок теряет или не прибавляет вес, страдает от водянистого желтого, зловонного стула, вырывающегося струей, то это свидетельствует о кишечной инфекции, и в таком случае обнаруженную в анализах кишечную палочку нужно лечить.
Лактозонегативная кишечная палочка в фекалиях грудничка вполне может присутствовать, поскольку она является компонентом нормальной микрофлоры, и в норме может составлять до 5% от общего количества всех эшерихий коли, имеющихся в кишечнике. Поэтому обнаружение лактозонегативной кишечной палочки в кале грудничка неопасно, даже если ее количество превышает нормы, указываемые лабораторией, при условии, что ребенок нормально набирает вес и развивается. Соответственно, лечить лактозонегативную кишечную палочку, обнаруженную в анализах грудничка, не нужно, если он растет и развивается. Если же малыш не набирает или теряет вес, то лечить лактозонегативную кишечную палочку нужно.

А кишечные инфекции, вызываемые патогенными разновидностями эшерихий коли, могут протекать по-разному, поэтому мы опишем их симптоматику подробно. Причем в данном разделе опишем симптоматику, которая возникает у взрослых людей и детей старше трех лет, поскольку именно с этого возраста кишечные инфекции у малышей протекают так же, как и у взрослых. Отдельно, в следующих разделах опишем симптоматику кишечных инфекций, вызванных патогенными разновидностями эшерихии коли у детей младше 3 лет, поскольку они протекают не так, как у взрослых.
Итак, кольпит, спровоцированный кишечной палочкой, протекает вполне типично – у женщины появляются обильные дурно пахнущие выделения из влагалища, возникают боли при половом акте и неприятное ощущение при мочеиспускании.
Цистит и у мужчин, и у женщин также протекает типично – появляются боли и рези при попытках помочиться и возникают частые позывы на мочеиспускание. При походе в туалет выделяется небольшое количество мочи, иногда с примесями крови.
Пиелонефрит чаще возникает у женщин, и протекает с болями в области почек и неприятными ощущениями во время мочеиспускания.
Уретрит и у мужчин, и у женщин также протекает типично – появляются зуд в мочеиспускательном канале, кожа вокруг него краснеет, а во время мочеиспускания чувствуется резкая боль и жжение.
Простатит у мужчин характеризуется болями в области простаты, затруднением мочеиспускания и ухудшением половой функции.
Кишечные инфекции, вызванные различными разновидностями патогенных кишечных палочек, протекают с разными симптомами, поэтому рассмотрим их по-отдельности.
Итак, кишечные инфекции, вызванные энтеропатогенными кишечными палочками, у взрослых и детей старше 3 лет протекают по типу сальмонеллеза. То есть заболевание начинается остро, появляется тошнота, рвота, боли в животе, умеренно или незначительно повышается температура тела. Стул становится жидким, водянистым и обильным, причем больной ходит в туалет по 2 – 6 раз в сутки. При дефекации испражнения буквально брызжут. Инфекция в среднем продолжается в течение 3 – 6 дней, после чего наступает выздоровление.
Энтеротоксигенные кишечные палочки вызывают кишечные инфекции, называемые «диареей путешественников», и протекающие по типу сальмонеллеза или легкой формы холеры. У человека сначала появляются признаки интоксикации (температура, головная боль, общая слабость и вялость), выраженные умеренно, и к ним в течение короткого промежутка времени присоединяются боли в животе в области желудка и пупка, появляется тошнота, рвота и обильный жидкий стул. Испражнения водянистые, без примеси крови и слизи, обильные, выходящие из кишечника струей. Если заражение произошло в странах с тропическим климатом, то у человека может фиксироваться лихорадка, озноб, боли в мышцах и суставах. Кишечная инфекция в среднем продолжается 1 – 5 дней, после чего наступает выздоровление.
Энтероинвазивные кишечные палочки провоцируют кишечные инфекции, по течению сходные с дизентерией. У человека умеренно повышается температура тела, появляется головная боль и слабость, пропадает аппетит, развиваются сильные боли в левой нижней части живота, которые сопровождаются обильным водянистым стулом с примесью крови. В отличие от дизентерии, стул обильный, а не скудный, со слизью и кровью. Инфекция длится 7 – 10 дней, после чего наступает выздоровление.
Энтерогеморрагические кишечные палочки вызывают кишечные инфекции, протекающие по типу геморрагического колита и встречающиеся преимущественно у детей. Инфекция начинается с умеренного повышения температуры тела и интоксикации (головная боль, слабость, потеря аппетита), после чего присоединяется тошнота, рвота и водянистый стул. При тяжелом течении на 3 – 4 день заболевания развиваются боли в животе, стул остается жидким, но бывает значительно чаще, и в испражнениях появляются прожилки крови. Иногда стул полностью состоит из гноя и крови без фекальных масс. Как правило, инфекция продолжается в течение недели, после чего наступает самовыздоровление. Но при тяжелом течении на 7 – 10 день после прекращения поноса может развиться гемолитико-уремический синдром.
Гемолитико-уремический синдром (ГУС) проявляется анемией, количество тромбоцитов снижается до критических цифр и появляется острая почечная недостаточность. ГУС является тяжелым осложнением кишечной инфекции, поскольку помимо анемии, почечной недостаточности и уменьшения количества тромбоцитов, у человека могут развиваться судороги ног и рук, ригидность мышц, парезы, сопор и кома.
Осложнения кишечных инфекций, вызываемых патогенными кишечными палочками у взрослых и детей старше 3 лет, возникают очень редко. Причем в большинстве случаев осложнения появляются при инфицировании энтерогеморрагической кишечной палочкой, и возникают примерно в 5% случаев. К осложнениям кишечных инфекций, провоцируемых кишечной палочкой, относят заболевания почек, геморрагическую пурпуру, судороги, парезы и ригидность мышц.
Энтеропатогенная и энтеротоксигенная кишечные палочки являются причиной кишечных инфекций у детей раннего возраста, находящихся в коллективах, например, в больницах, родильных домах и т.д. Инфекция, вызываемая данными разновидностями кишечной палочки, характеризуется постепенным ухудшением состояния и нарастанием тяжести течения к 4 – 5 дню. У младенца сначала умеренно повышается (не выше 37,5 o С) или остается нормальной температура тела, затем появляются частые срыгивания и рвота. Стул становится частым, фекалии желтого цвета с примесями слизи или частичек непереваренной пищи. С каждым новым испражнением стул становится все более жидким, в нем увеличивается количество воды. Фекалии могут выливаться струей с сильным напором. Ребенок беспокойный, его живот вздут.
При легком течении инфекции рвота бывает по 1 – 2 раза в сутки, а стул – по 3 – 6 раз, а температура тела не повышается более 38 o С. При инфекции средней тяжести рвота чаще 3 раз в сутки, стул – до 12 раз в день, а температура может повышаться до 39 o С. При тяжелом течении заболевания стул бывает до 20 раз в сутки, а температура повышается до 38 – 39 o С.
Если ребенок, заболевший такой кишечной инфекцией, не получает достаточного количества жидкости для восполнения ее потерь с поносом, то у него в качестве осложнения может развиться ДВС-синдром (синдром диссеминированного внутрисосудистого свертывания) или гиповолемический шок с недостаточностью миокарда и парезом кишечника.
Кроме того, у детей с ослабленной иммунной системой кишечные палочки вследствие повреждений кишечной стенки могут проникать в кровоток и заноситься в другие органы, вызывая пиелонефрит, гнойный отит, менингит или сепсис.
Инфекция, вызванная энтеропатогенными и энтеротоксигенными кишечными палочками, наиболее тяжело протекает у детей 3 – 5 месяцев. Причем инфекция, спровоцированная энтеротоксигенными кишечными палочками у детей первого года жизни, как правило, проходит через 1 – 2 недели, после чего наступает полное выздоровление. А заболевание, обусловленное энтеропатогенными палочками, у детей первого года жизни протекает длительно, поскольку после выздоровления через 1 – 2 недели может рецидивировать. В общей сложности инфекция может длиться от 1 до 3 месяцев, когда периоды выздоровления чередуются с обострениями. У детей 1 – 3 лет инфекции, вызываемые и энтеропатогенной, и энтеротоксигенной кишечными палочками, длятся в течение 4 – 7 дней, после чего наступает самовыздоровление.
Инфекция, вызываемая энтероинвазивной кишечной палочкой, у детей младше 3 лет начинается с симптомов умеренной интоксикации (повышение температуры тела, головная боль, слабость, потеря аппетита), к которым присоединяется диарея. Фекалии жидкие, похожие по консистенции на сметану, содержат примеси слизи и иногда крови. Перед позывом на дефекацию появляются боли в животе. Заболевание обычно продолжается в течение 5 – 10 дней, после чего наступает самовыздоровление.
Энтерогеморрагические кишечные палочки вызывают кишечные инфекции, протекающие у детей любого возраста одинаково. В начале заболевания умеренно повышается температура тела и появляются симптомы интоксикации (головная боль, слабость, потеря аппетита), затем к ним присоединяются тошнота, рвота и жидкий стул. Фекалии водянистые, очень жидкие, брызжущие струей. Если инфекция протекает тяжело, то к 3 – 4 дню появляются боли в животе, учащается стул, и в фекалиях фиксируется примесь крови. В некоторых случаях из испражнений вовсе исчезают фекалии, и стул полностью состоит из крови и гноя.
При нетяжелом течении инфекция продолжается 7 – 10 дней, после чего наступает самовыздоровление. А при тяжелом течении примерно в 5% случаев развивается осложнение – гемолитико-уремический синдром (ГУС). ГУС проявляется почечной недостаточностью, анемией и резким уменьшением количества тромбоцитов в крови. Иногда при ГУСе также появляются судороги, ригидность и парезы мышц, а также развивается сопор или кома.
Поэтому обнаружение кишечной палочки в моче или мочевом пузыре является сигналом для начала антибактериальной терапии антибиотиками с целью уничтожения патогенного микроба и устранения опасности развития острого воспалительного заболевания мочеполовых органов. Чтобы лечение было эффективным, нужно сначала сдать анализ мочи на бактериальный посев с целью выявления, к каким антибиотикам чувствительная кишечная палочка, обитающая в мочеполовом тракте данного конкретного человека. По результатам бактериологического посева мочи подбирают эффективный антибиотик и проводят курс терапии. Через 1 – 2 месяца вновь сдают мочу на бактериологический посев, и если по его результатам кишечная палочка не обнаруживается, то лечение считается успешным. Если же по результатам контрольного посева мочи кишечная палочка вновь обнаруживается, то вновь пропивается курс уже другого антибиотика, к которому также чувствительна бактерия.
Обнаружение кишечной палочки во влагалище является сигналом тревоги для женщины, поскольку данной бактерии не должно быть в половых путях. А при ее нахождении во влагалище кишечная палочка рано или поздно вызовет инфекционно-воспалительное заболевание какого-либо полового органа женщины. В лучшем случае кишечная палочка спровоцирует кольпит, а в худшем из влагалища проникнет в матку и дальше в яичники, вызвав эндометрит или аднексит. Кроме того, из влагалища бактерия может проникнуть в мочевой пузырь и вызвать цистит.
Поэтому при обнаружении кишечной палочки в мазке из влагалища необходимо провести курс лечения антибиотиками с целью уничтожения данной бактерии в половых путях. Чтобы терапия была эффективной, необходимо сначала сдать отделяемое влагалища на бактериологический посев с целью выявления, к каким антибиотикам чувствительна кишечная палочка, оказавшаяся во влагалище конкретной женщины. Только после выявления чувствительности подбирается антибиотик, который будет эффективным, и начинается его прием. Через 1 – 2 месяца после лечения сдается контрольный бактериальный посев, и если по его результатам кишечная палочка отсутствует, то терапия прошла успешно. Если же в посеве снова обнаружилась кишечная палочка, то придется заново пройти курс терапии антибиотиком, но уже другим.
Кишечная палочка в Черном море: в 2016 году количество заражений кишечной инфекцией бьет рекорды — видео
В кале человека общее количество типичных кишечных палочек должно составлять 10 7 —10 8 КОЕ/г. Количество лактозонегативных кишечных палочек должно быть не более 10 5 КОЕ/г. Гемолитические кишечные палочки в каловых массах любого человека, как взрослого, так и ребенка, должны отсутствовать.
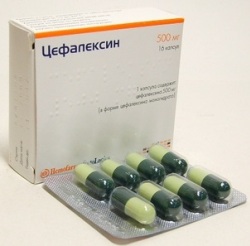
Наиболее эффективны для лечения инфекций мочеполовой системы, вызванных кишечной палочкой, следующие антибиотики:
- Цефалексин;
- Цефотаксим;
- Цефтазидим;
- Цефепим;
- Имипенем;
- Меропенем;
- Амикацин;
- Левофлоксацин;
- Офлоксацин;
- Моксифлоксацин.
Лечение кишечных инфекций, спровоцированных кишечной палочкой, у детей и взрослых производят по одним и тем же правилам. Единственное различие в подходах к терапии заключается в том, что детей младше года обязательно госпитализируют в инфекционную больницу, а взрослые и малыши старше года при умеренном и легком течении инфекции могут лечиться на дому.
Итак, при кишечной инфекции детям и взрослым назначают щадящую диету, состоящую из слизистых супов, каш на воде, черствого белого хлеба, баранок, сухариков, отварных овощей, нежирной отварной рыбы или мяса. Из рациона исключают пряности, копченое, жирное, жареное, соленое, маринованное, консервы, молоко, наваристые супы, жирные сорта рыбы и мяса, свежие фрукты.
С момента появления поноса и рвоты и до их полного окончания обязательно питье регидратационных растворов, которые восполняют потери жидкости и солей. Пить нужно из расчета 300 – 500 мл на каждый эпизод поноса или рвоты. Регидратационные растворы готовятся либо из аптечных порошков (Регидрон, Трисоль, Глюкосолан и др.), либо из обычной соли, сахара, пищевой соды и чистой воды. Аптечные препараты просто разводятся чистой водой в количестве, указанном в инструкции. А домашний регидратационный раствор готовится следующим образом – в 1 литре чистой воды растворяется столовая ложка сахара и по одной чайной ложке соли и пищевой соды. Если регидратационные растворы по каким-либо причинам невозможно ни купить, ни приготовить самостоятельно, то нужно пить любые имеющиеся в доме напитки, такие, как чай с сахаром, компот, морс и т.д. Помните, что при поносе и рвоте лучше пить хотя бы что-то, чем ничего, поскольку нужно обязательно восполнять потери жидкости и солей.

При необходимости, если температура тела повышается более 38 o С, рекомендуется принимать жаропонижающие препараты на основе парацетамола, ибупрофена или нимесулида.
Далее, на 4 – 5 день заболевания, если кишечная инфекция протекает тяжело и не появляется улучшений, назначаются антибиотики или нитрофураны. Однако если инфекция имеет нетяжелое течение, то рекомендуется воздержаться от антибиотиков. Наиболее эффективным нитрофураном для лечения кишечных инфекций является Фуразолидон, который назначают и взрослым, и детям. Среди антибиотиков наиболее часто для лечения кишечной палочки назначают Ципрофлоксацин, Левофлоксацин или Амоксициллин. Антибиотики и Фуразолидон назначают на 5 – 7 дней.
Помимо антибиотиков, в настоящее время для уничтожения кишечной палочки с первых дней заболевания могут применяться бактериофаги – бактериофаг коли жидкий, интестибактериофаг, колипротейный бактериофаг, пиобактериофаг комбинированный жидкий, пиобактериофаг поливалентный комбинированный жидкий и др. Бактериофаги, в отличие от антибиотиков, действуют только на патогенную кишечную палочку и не уничтожают бифидо- и лактобактерии нормальной микрофлоры. Поэтому их можно принимать с первых дней заболевания.
После выздоровления от кишечной инфекции рекомендуется в течение 2 – 3 недель принимать пробиотики (Бификол, Бифидумбактерин и др.) для восстановления нормальной микрофлоры.
Если кишечная инфекция, вызванная эшерихией коли, перешла в генерализованную форму и у человека развился менингит, сепсис, пиелонефрит или холецистит, то обязательно принимают антибиотики группы цефалоспоринов, такие, как Цефуроксим, Цефтазидим и др.
Автор: Наседкина А.К. Специалист по проведению исследований медико-биологических проблем.
источник





