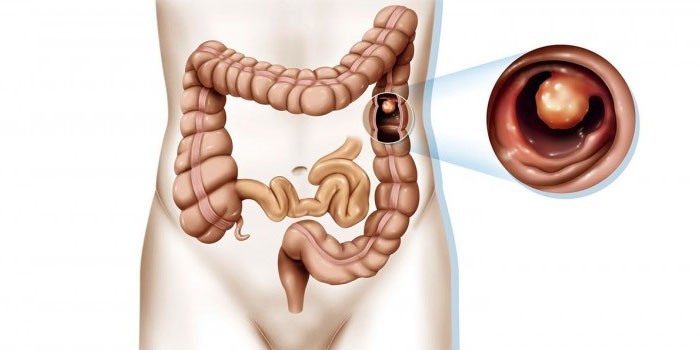
Кровь в кале не такое уж редкое явление. И хотя причины его могут быть самые разные, реакция человека должна быть одинаковой – не откладывая обратиться к врачу. Кровяная система не пресекается с системой кровообращения напрямую, и создавшая ситуация говорит об однозначных физиологических повреждениях организма. Но вот к какому врачу обращаться при крови в кале?
Если кровь обнаружилась в кале, не обязательно это проблема вселенского масштаба, особенно если это впервые и особых болевых ощущений нигде нет. Но это часто говорит о начале заболевания. Если вовремя его пролечить, можно справиться за несколько дней или недель. Не пролечить – можно дотянуть до хирургического вмешательства, а то и онкологии.
- Необходимо исключить вероятность окраски кала из-за чрезмерного увлечения некоторыми продуктами, которые содержат природные или искусственные красители в большом количестве. И если для взрослого это может быть миска свекольного салата, то маленькому ребенку достаточно съесть банан или пару низкокачественных конфет. У грудничков цвет может зависеть от того, что ела мама.
- При приеме некоторых медикаментов может быть подобная реакция, но точно сказать об этом может только врач после обследования организма с результатами всех анализов. Примером может стать активированный уголь, который красит кал в нетипичный черный цвет, который можно принять за запекшуюся кровь.
- Ярко алая кровь на туалетной бумаге чаще свойственна людям, склонным к запорам или офисным работникам с выраженным сидячим способом жизни. Их сосуды у анального прохода часто повреждаются, неправильно функционируют, образуя геморроидальные узлы, легко лопаются, повреждаются каловыми массами. Сам анус подвержен трещинам.
- Вкрапления в крови или ту же красную кровь может образовать наличие глистов, которые повреждают слизистую оболочку прямой кишки. Обычно это явление сопровождает зуд ночью, чувство шевеления внутри.
- Далее идут более сложные проблемы, обычно имеющих дополнительные симптомы в виде тошноты, головокружений, болей в разных частях тела, иногда острых и сильных, потери аппетита, снижении давления. При наличиях таких симптомов смело можно вызывать скорую помощь и быть готовым к серьезному лечению.
- Инфекционные заболевания могут давать симптомы жидкого кала с вкраплением крови. Среди таких заболеваний дизентерия и сальмонеллез, о важности своевременного лечения которых знали даже наши прабабушки.
- Язвы всех мастей. Язва желудка и двенадцатиперстной кишки, язвенные колиты и проктиты. Откладывать нельзя, начало сепсиса делает положительные прогнозы минимальными.
- Цирроз печени и ее онкологические изменения.
- Болезнь Крона.
- Онкологические заболевания верхних или нижних отделов желудочно-кишечного тракта.
Кровь может появляться в кале по самым разным причинам, да еще и в разном виде. Но именно в зависимости от этого вида можно сделать вывод, к какому врачу обратиться, и какие именно внутренние органы повреждены.
Если кроме неприятных ощущений в заднем проходе дополнительных симптомов нет, к какому врачу обращаться при крови в кале — ответ однозначный. Нужно идти на обследование к проктологу.
Для того, чтобы пройти все необходимые для установления диагноза процедуры, необходима некоторая предварительная подготовка, как минимум:
- Ничего не есть с 18.00 прошлого вечера.
- Поставить клизму не менее чем на 3 литра воды.
- Не использовать мази, свечи и другие медикаменты.
В платных клиниках при необходимости можно получить клизму уже в лечебном учреждении как платную услугу. Какой вариант удобнее, выбирать самому пациенту, хотя стоит вспомнить, что профессионалы делают это правильно, ежедневно и сведут к минимуму неприятные ощущения.
Если же боли сильные, обращаться можно на скорую помощь, не смотря на то, питались вы давно или только что. При необходимости организм приведут в нужное состояние достаточно быстро, окажут своевременное профессиональное вмешательство, иногда хирургическое.
Иногда кровь может идти прожилками в жидком кале. Такое явление сопровождается сильной тошнотой, рвотой, температурой, резкими болями. Если ранее подобных явлений не замечалось, и появились они внезапно, то скорее всего, речь пойдет о всякого рода инфекциях, и обратиться нужно к соответствующему специалисту.
Если кровь темная, запекшаяся, прожилками, а неприятные симптомы тревожат уже некоторое время, то появляясь, то исчезая, пора идти к гастроэнтерологу. Признаками могут стать:
- Ноющие, режущие боли в области живота, в боках, солнечном сплетении, ощущение жжения в этих областях.
- Вкус кислого или горького, появляющийся вне зависимости от съедаемых продуктов.
- Тошнота, рвота.
- Отрыжка.
- Общая слабость, головокружение.
- Потеря аппетита.
- Резкое неоправданное питанием снижение веса.
Обо всех симптомах нужно вспомнить предварительно, чтобы точно рассказать о них врачу. Кроме того, часть необходимых для диагностики процедур предполагают отсутствие пищи в верхних отделах пищеварительного тракта. Как минимум необходимо не кушать с вечера прошлого дня. Идеально посидеть на щадящей диете 2-3 дня.
Если определиться точно так и не получилось, натощак следует отправиться к терапевту или семейному врачу. После сбора общего анамнеза, а иногда проведения процедур и анализов, он направит больного к врачу соответствующего профиля.
На консультацию к этому специалисту отправляют другие профильные врачи после обнаружения в желудочно-кишечном тракте новообразований, в том числе полипов.
Главное – вовремя получить врачебную помощь. Конечно, большинство процедур, которые ждут больного, неприятны физически и психологически. Не во всех населенных пунктах есть специалисты нужного профиля и многим придется ехать в районные и областные центры, занятым людям обращаться в платные лечебные заведения. Но в данном случае задержки обойдутся дороже во всех смыслах.
При своевременном обращении чаще всего пациенты:
- Обследуются у профильного специалиста, а иногда у нескольких. Проводятся сбор анамнеза, лабораторные анализы, диагностические процедуры, соответствующие предварительным диагнозам. Ставится диагноз.
- Назначается лечение, обычно амбулаторное. Иногда придется посещать поликлинику для проведения физиотерапевтических процедур, поскольку врачи чаще используют комплексное лечение, включающее медикаменты, травы, физиотерапию, диеты и лечебную физкультуру.
- Некоторое время нужно наблюдаться у лечащего врача, поскольку нередко процесс должен длиться несколько месяцев, с плавным переходом с диеты на диету, применением различных средств и процедур.
Далее остаются профилактические меры – здоровое питание и активный способ жизни.
В стационар попадают пациенты, у которых сильное кровотечение и требуется хирургическое вмешательство. К сожалению, кроме пребывания в больнице и серьезных лечебных вмешательств в организм, их ждет полное изменение способа жизни, начиная с питания.
источник
Появление крови в кале – частый симптом, характерный для заболеваний ЖКТ самой разной этиологии.
Общим для всех патологий является тот факт, что кровотечение может появиться в результате нарушения целостности слизистых пищеварительного тракта либо из-за повреждения тканей у анального отверстия.
Причины для кровоизлияния могут быть разными. Иногда наличие кала с кровью у взрослых или детей свидетельствует о серьезных патологиях, а в некоторых случаях подобный симптом говорит лишь о незначительных дисфункциях пищеварительной системы.
По ряду признаков (цвету крови, ее количеству, частоте появления) и по особенностям сопутствующей симптоматики можно сделать вывод о серьезности проблемы и поставить первичный диагноз.
Точно определить возможную патологию сможет только специалист на основе полноценной диагностики.
Из-за того, что кал с кровью не является специфическим признаком для какого-то конкретного заболевания и может быть вызван разными причинами, с подобной проблемой сталкиваются люди разных возрастных групп. У каждой возрастной группы есть свои факторы риска.
Выглядеть прожилки крови в кале могут по-разному. На специфику проявления симптома оказывают влияние локализация и глубина повреждений тканей желудочно-кишечного такта.
Иногда выделение крови может предшествовать стулу, не чаще кровотечение будет появляться непосредственно во время акта дефекации или после испражнения.
- нанесена мазками по поверхности каловых масс, что характерно для нарушения целостности тканей нижних отделов кишечника (кровь попадает на выходящий кал при прохождении места повреждения);
- в структуре кала при локализации повреждений слизистой, как в верхних, так и в нижних отделах пищеварительного тракта (внешне проявляется в виде кала с прожилками крови);
- частью переработанного пищевого субстрата (когда кровь перерабатывается во время прохождения по ЖКТ);
- скрытой (в таких случаях кровь визуально неразличима).
Если целостность слизистых покровов пищеварительного тракта нарушена в верхних отделах – в пищеводе, желудке или в тонком кишечнике, то кровь в кале будет темного смолистого цвета.
Это связано с тем, что проходя по отделам желудочно-кишечного тракта, она подвергается воздействию пищеварительных ферментов и перерабатывается, в результате чего структура клеток крови изменяется.
Повреждения желудка и пищевода часто сопровождаются тошнотой. Если тошнота приводит к рвоте, а в рвотных массах появилась алая кровь, то это значит, что кровотечение идет в верхних отделах ЖКТ.
При повреждениях тонкого кишечника кровь редко появляется в рвотных массах, так как для этого ей нужно быть заброшенной вследствие рефлюкса обратно в полость желудка.
Красная и алая кровь в кале – признак нарушения целостности тканей в нижних отделах кишечника – в толстой кишке или на уровне анального отверстия.
Если акт дефекации сопровождается болезненными ощущениями и появлением крови в кале, то причины тревожного симптома связаны с повреждениями тканей, находящихся в непосредственной близости к анальному отверстию – в прямой кишке или около сфинктеров.
Часто появление крови в каловых массах сопровождают изменения в регулярности стула, его структуре и другие симптомы нарушения работы пищеварительного тракта.
Например, слизь с кровью в кале выдает наличие инфекционного поражения или дисбактериоза.
При этом для заболеваний инфекционной природы (как и для воспалительных процессов) характерно общее угнетение иммунной системы человека и повышение температуры тела.
При сильных поражениях появившийся признак наличия крови будет не только в кале, но и идти из анального отверстия произвольно – при чихании, от физических нагрузок или во время сна, когда организм наиболее расслаблен.
Человек может находить капли крови на нижнем белье, как правило, цвет биожидкости в таком случае – яркий алый.
Причиной появления крови в стуле могут стать разные заболевания. Они развиваются вследствие инфекции или под воздействием других факторов.
При дивертикулярной болезни на стенках толстой кишки появляются дивертикулы – новообразования незлокачественной природы, которые имеют вид маленьких мешочков.
Дивертикулы редко вызывают проблемы, но иногда могут кровоточить (вследствие повреждения каловыми массами) и инфицироваться.
Анальные трещины – наиболее распространенная причина болезненного испражнения, сопровождающегося кровотечениями. Трещины представляют собой небольшие чувствительные разрывы в тканях ануса.
Повреждения часто появляются вследствие запоров, когда через сфинктеры проходят объемные и твердые каловые массы.
Кровотечения могут развиться и при проблемах с сосудами, питающими стенки органов пищеварения.
Например, кровотечение может вызвать ангиодисплазия – состояние, при котором стенки кровеносных сосудов становятся хрупкими, а значит, любые негативные воздействия на них могут привести к потере крови.
При ослабленных сосудах небольшие кровотечения вызываются даже диареей или, наоборот, сильным напряжением при дефекации во время запора.
Варикозное расширение вен пищевода тоже бывает причиной появления крови в желудочно-кишечном тракте.
У грудничков причиной кала с кровью может стать аллергическая реакция на новые продукты.
Менее распространенные факторы, провоцирующие кровотечение, – инфекции или воспалительные процессы в кишечнике (например, колиты).
Спровоцировать появление крови в желудочно-кишечном тракте могут и пептические язвы – открытые раны в слизистой оболочке желудка или в двенадцатиперстной кишке.
В большинстве случаев пептические язвы вызваны инфекцией. Согласно исследованиям, их появление провоцируют бактерии вида Helicobacter Pylori.
Кроме того, нарушение целостности слизистой оболочки пищеварительного тракта и образование пептических язв вызывает и длительный прием противовоспалительных препаратов (например, Аспирина или Ибупрофена).
Полипы – доброкачественные наросты, которые, как и дивертикулы, обычно не приносят дискомфорта, но иногда могут повреждаться, инфицироваться и кровоточить, почему во время акта дефекации с калом и выходит кровь.
При этом всегда существует небольшая вероятность, что доброкачественные образования со временем переродятся в раковые.
Колоректальный рак – четвертый из наиболее распространенных видов рака. Его развитие часто сопровождает такой симптом, как кал с кровью.
Если наличие анальной трещины или геморроя можно предположить самостоятельно, то поставить точный диагноз в других случаях только на наличии крови в каловых массах невозможно.
Качественно провести диагностику и назначить лечение сможет только специалист на основе проведенных исследований. В ходе диагностики врач должен выяснить локализацию повреждения, его масштаб и причины.
Когда выявлена кровь в кале у взрослого, могут быть назначены следующие диагностические процедуры:
- лабораторные анализы (анализ кала на кровь, на инфекцию и биохимический анализ крови);
- назогастральное промывание;
- эзофагогастродуоденоскопия (ЭГДС);
- колоноскопия;
- энтероскопия;
- ангиография;
- рентгенография с барием.
Анализ кала на наличие в нем элементов крови выявит скрытые эритроциты, которые не видны при визуальном осмотре и подтвердит наличие кровотечения.
Исследование кала на наличие инфекции может определить патогенные бактерии, являющиеся причиной патологических процессов.
Биохимический анализ крови выявит симптомы анемии.
Назогастральное промывание поможет определить, в какой части пищеварительного тракта находится кровотечение.
Процедура включает в себя удаление содержимого желудка через трубку, вставленную в желудок через нос.
Если в исследуемом материале не выявляются примеси крови, то поврежденные ткани, скорее всего, находятся в нижних отделах пищеварительного тракта.
Эзофагогастродуоденоскопия (ЭГДС) – это процедура, в ходе которой пациенту вводят в пищеварительный тракт эндоскоп (трубку с камерой).
В процессе исследования эндоскоп проводится через рот по пищеводу в желудок больного, а при необходимости и в двенадцатиперстную кишку.
Врач использовать ЭГДС, чтобы найти источник кровотечения. С помощью эндоскопа можно провести биопсию и взять небольшие образцы тканей для исследования под микроскопом.
По своему принципу колоноскопия похожа на ФГДС за исключением того, что прибор вводится через анальное отверстие для осмотра полости толстого кишечника.
Как и при ФГДС, во время колоноскопии могут быть собраны образцы ткани для дальнейшего анализа.
Энтероскопия позволяет изучить все отделы пищеварительного тракта. Во время процедуры требуется проглотить небольшую капсулу с камерой внутри.
Прибор, проходя по отделам желудочно-кишечного тракта, передает изображение на монитор, что дает возможность изучить особенности строение и функционирование органов.
При помощи рентгена с контрастом можно выявить значительные изменения в структуре тканей, язвы или новообразования.
Ангиография – диагностическая процедура, предполагающая введение в вену специального красителя, что позволяет изучать особенности строения кровеносных сосудов с помощью рентгенографии или компьютерной томографии. Ангиография дает возможность увидеть место повреждения сосудов.
В редких случаях специалисты назначают лапаротомию, которая подразумевает хирургическое вмешательство. Данный вид исследования применяется, когда другие методы диагностики не дали результатов.
Диагностика крайне важна, ведь не всегда удается без проведения анализов дифференцировать симптомы разных заболеваний пищеварительной системы, когда патологии протекают одновременно (например, появление полипов на фоне хронического колита).
Тогда факторы появления крови в кале у взрослого и причины сопутствующих «кишечных» симптомов будут различаться.
Наличие сгустков крови в кале как симптом сопровождает множество заболеваний. К лечению недуга стоит подходить, исходя из причин и особенностей конкретного случая.
В первую очередь нужно устранить основные факторы, способствующие развитию патологических процессов.
Так, лечение любых заболеваний желудочно-кишечного тракта начинается с коррекции рациона.
Обязательным считается исключение из привычного меню алкоголя, вредного фастфуда, сладких газированных напитков, кофе, жареных, жирных, слишком соленых или острых блюд.
Каждая болезнь требует особого подхода. Например, во время запоров следует отдать предпочтение овощам и фруктам. Нужно постараться включить в диету салаты из свежих продуктов с растительным маслом.
При диарее акцент в ежедневном меню лучше сделать на крепящих блюдах из риса. Помогают устранить диарею и некоторые фрукты – молодые бананы и хурма.
И в том, и в другом случае важно следить за достаточным потреблением воды – не менее 1,5 л в день, в случае поноса это позволит удерживать в рамках водно-солевой баланс в организме, а при запорах будет стимулировать нормальную работу желудочно-кишечного тракта.
При анальных трещинах и геморрое следует использовать специальные суппозитории, обладающие обезболивающим эффектом и способствующие заживлению ранок.
Это могут быть простые облепиховые свечи, которые не имеют противопоказаний, кроме индивидуальной непереносимости, или Релиф (Релиф Адванс), Анузол, Постеризан и Прокто-Гливенол – более сильные препараты.
Лечение некоторых заболеваний желудочно-кишечного тракта требует хирургического вмешательства.
Невозможно дать общие рекомендации, как лечить патологию, исходя из одного симптома. Не существует единого метода терапии, эффективного для всех случаев, когда может появляться стул с кровью.
Если с запорами, поносом и геморроем на начальных стадиях или с анальными трещинами можно справиться самостоятельно, то в других случаях обязательно нужно пройти обследование, по результатам которого специалист порекомендует наиболее эффективное лечение.
Пренебрежение своевременной диагностикой, если симптомы ярко дают о себе знать, в некоторых случаях может быть опасным.
Своевременное, быстрое, точное диагностирование гастрита — залог эффективности лечения. У болезни есть схожесть симптоматики с другими заболеваниями, не только желудочно-кишечной системы.
Определяют гастрит с помощью диагностического комплекса:
- визуальный осмотр больного, разговор;
- врачебный осмотр.
Анамнез — важная часть постановки диагноза. Из разговора с пациентом врач-гастроэнтеролог выявляет причины приступов, обострений, применяет физикальное обследование, при помощи пальпации желудка, осматривает горло, язык, учитывает температуру тела, общий вид состояния,
После сбора диагностической информации, предположения гастрита — назначаются лабораторные методы исследования, для определения характера, степени повреждений желудка.
Какие анализы при гастрите необходимы первоочередно:
- общий анализ крови;
- кал на скрытую кровь, хеликобактерии;
- анализ мочи;
- биохимия крови;
- исследование желудочного сока.
Обследование при остром гастрите направлено на выявление микроорганизмов, вызывающих интоксикацию, таких как: сальмонелла, стафилококк, шигелла и другие.
Изначально пациент направляется врачом-гастроэнтерологом на основные, общие анализы, для которых делают забор крови, каловых масс, мочи, а также тестируют на хеликобактерный гастрит, проводят цитологию.
является обязательной процедурой, при этом сдается общий, биохимический анализы.
Общий анализ крови берут лабораторно из пальца. Этим способом определяется количественный уровень:
- лейкоцитов;
- эритроцитов;
- тромбоцитов;
- гемоглобина;
- СОЭ;
- изменение соотношения разновидности лейкоцитов.
При гастрите каких-то определённых показателей отличия от нормы анализе не определяют, но обращается внимание на присутствие железодефицита, низкий уровень гемоглобина, эритроцитов, рост СОЭ.
Биохимический — может показать такие результаты:
- Пепсиногены I, II малое количество – их недостаток признак гастрита.
- Повышенные билирубин, гамма-глобулин, а малое количество белка крови — признаки аутоиммунного гастрита.
- Антитела крови IgG, IgA, IgM к Helicobacter pylori – бактериальный гастрит.
- Повышение уровня пищеварительных ферментов – указывает, что данный случай панкреатит.
- Рост кислой фосфатазы — также говорит о панкреатите.
При хроническом аутоиммунном гастрите эти анализы показывает пониженный общий белок, повышенное количество гамма-глобулинов, может выявить не правильный метаболизм.
Очень важны показатели пепсиногена I, II крови – их недостаточность предвестник атрофии или начала злокачественного процесса.
Исследование сыворотки крови выявляет аутоиммунные нарушения – их признак наличие антител фактора Кастла. Повышенный гастрин в сыворотке — предполагает А-гастрит.
При помощи лабораторного метода исследований испражнений человека можно выяснить нарушения:
- кислотного баланса;
- ферментации, способности переваривать еду;
- наличие нежелательных веществ: жирных кислот, крахмала и других.
Отдельно проводят исследование кала на скрытую кровь – стул тёмного цвета её предполагает.
Исследование каловых масс способствует выявлению атрофического гастрита – исследуемый материал обнаруживает мышечные волокна, много соединительной ткани, переваренных клетчатки, внутриклеточного крахмала.
Анализ мочи проводят на фоне общего обследования, чтоб исключить патологию почек.
Для исключения других провокаторов болезни пищеварительной системы, таких инфекционных возбудителей, как:
- хламидия, трихомонада и другие;
- паразитарные заболевания.
Очень часто причина нарушенного пищеварения связана с этими инфекционными агентами.
Чтобы диагностировать НР-ассоциированный характер гастрита обследуют:
- Кровь — специфические IgG, IgA, IgM указывают на бактериальное происхождение болезни.
- Материал, взятый на биопсиислизистых оболочек органа.
- Зубной налёт.
Много способов проведения обследования дыхательными тестами. Рекомендуется проходить два разных теста на присутствие бактерии. Уреазный дыхательный тест проводят, чтобы определить грамотрицательную бактерию НР. Она подвижна, выживаема в кислом желудочном содержимом, вырабатывает аммиак. Эта бактерия может попадать в детский организм, многие года развиваться, провоцируя язву желудка, двенадцатиперстной кишки, гастрит, гастродуоденит. Чтобы выявить Helicobacter Pylori делают биопсию слизистых желудочных стенок, хорошая альтернатива – дыхательный тест.
Достоинство уреазного дыхательного способа – неинвазивность, безопасность. Анализы проводят исследуя воздух, выдуваемый больным человеком.
Основа этого метода заключается способностью бактерии индуцировать ферменты, разлагающие мочевину на углекислый газ, аммиак, проводят этапами:
- Медицинским специалистом делается забор двух фоновых проб выдыхаемого содержимого: используя специальные пластиковые трубки больной дышит несколько минут.
- Далее, после принятия внутрь тестовой жидкости — слабого раствора мочевины, продолжает дыхательный процесс. Необходимо наблюдать, чтобы с дыханием слюни не попадали в трубку.
- Продукты дыхания пациента отправляют на исследование.
Нужно соблюдать минимальные правила, чтобы результаты не были ложными:
- Тестирование проводить утром, на голодный желудок.
- Не курить, не употреблять жвачку до проведения анализа.
- Накануне теста не употреблять бобовых продуктов: фасоли, гороха, кукурузы, сои,
- Не принимать антисекреторные, антибактериальные препараты за две недели до обследования.
- Не принимать перед процедурой антациды, анальгетики.
- Предварительно обработать полость рта: почистить зубы, язык, прополоскать рот.
Уреазный дыхательный тест может быть чувствительным до 95 %.
Его применяют для первичного диагностирования Helicobacter Pylori, также когда проводится антихеликобактерная терапия.
Такие способы проведения анализа осуществляется с помощью различных приспособлений, медицинской техники, чаще всего применяют для наблюдения больного хроническим процессом.
Основной диагностический способ: фиброгастродуоденоскопия, гастроскопия – при помощи гибкого зонда с видеокамерой, который. ФГДС показывает места воспаления желудка, поражение слизистых тканей, а также чтобы абстрагироваться от язвы желудка. Прибор для осуществления ФГДС – передает изображение слизистой на компьютерный монитор, врач отлично видит все произошедшие изменения слизистой.
Когда проводится гастроскопия — изымают маленькие кусочки ткани желудочной слизистой, исследуют их. Метод является информативным для определения наличия бактерий HР. Материал берут из разных частей желудка, так как бактерии могут быть активны не равномерно по местам локализации.
Кислотность часто определяет гастрит. Исследование проводят различными способами:
- Проведение экспресс-анализа – вводят тонкий зонд, снабженный электродом, определяющим уровень кислотности желудка.
- Суточная РН метрия — динамика изменений кислотности за 24 часа, есть три способа анализа:
- Вводят РН зонд в желудок через носовые пазухи, крепят на талии пациента специальный прибор фиксации информации (ацидогастрометр).
- Глотание капсулы, которая попадая на желудочную слизистую, делает передачу данных, отображаемых на ацидогастрометре.
- Заборы материалов при проведении гастроскопии – эндоскопического РН метрия.
- Ацидотест – проводят, если есть противопоказания применения зонда. Этим способом исследуют с помощью специальных препаратов, вступающих в реакцию с соляной кислотой желудка, их взаимодействие меняет цвет мочи.
- Проверка желудочного сока.
Забор компонента проводится при гастроскопии. Накануне процедуры больного кормят специальной пищей, усиливающей желудочный сок. Исследование подтверждает гастрит, даёт определение причин появления. Если обнаруживается гастрин большого состава, то болезнь спровоцирована бактериями.
Самая популярная болезнь пищеварительного тракта не сложна для диагностики — болезненные ощущения от ФГДС, биопсии гастрита минимальны. Диагностика гастрита должна быть проведена как можно раньше – лучше предупредить болезнь, чем поздно выявить язвенную патологию или злокачественный процесс.
В ЖКТ содержатся вещества (соляная кислота, ферменты и т. д.) и микроорганизмы, которые могут изменять цвет крови. Чем дальше от прямой кишки источник её излития, и чем длительнее она находится в просвете пищеварительного тракта, тем значительнее её цвет будет отличаться от красного. Каким бы ни был цвет крови (красный, бордовый, черный), она не должна появляться во время испражнения.
Кровь обычного красного цвета может появляться в стуле, если на нее не воздействовали ферменты и бактерии, находящиеся в ЖКТ. Это может произойти, если источник кровотечения находится близко от анального отверстия или при быстром её прохождении по пищеварительному тракту.
Если скорость движения пищевого комка обычная, то неизмененная кровь в стуле у взрослого свидетельствует о заболеваниях сигмовидной и прямой кишки с анальным участком. Чаще всего появлению крови в кале способствуют:
- Трещины заднего прохода. Алая кровь при этом заболевании окрашивает поверхность каловых масс. Она может оставаться на белье и салфетке после дефекации и выглядит неизмененной. Внутри калового конгломерата её нет, потому что кровь попадает на фекалии уже после их формирования. Трещина заднего прохода может быть следствием хронических запоров или чрезмерного натуживания при опорожнении кишечника. В этом случае кровотечение небольшое, может беспокоить несколько дней. Диагностика заболевания происходит при осмотре и пальцевом исследовании прямой кишки. Заболевание хорошо поддается лечению при своевременном обращении и не осложненных формах.
Если источник кровотечения находится дальше от прямой кишки, то при увеличении скорости движения каловых масс кровь выходит наружу в неизмененном виде. К заболеваниям, которые необходимо заподозрить в таком случае, относятся:
- Болезнь Крона. Иммунное воспаление локализуется преимущественно в тонкой и поперечно-ободочной кишке. Провоцировать заболевание наследственного характера может стресс, курение и пищевая аллергия. В этом случае учащенный жидкий стул с кровью, гноем и слизью сочетается с высокой температурой, болью в животе, изъязвлением в ротовой полости, появлением кожной сыпи и снижением остроты зрения. В кале могут появляться сгустки крови. Симптоматика бывает похожей на неспецифический язвенный колит.
- Кишечные инфекции. Воспаление кишечника, вызванное бактериями (стафилококками, клебсиеллами, сальмонеллами и т. д.), вирусами (энтеровирусами, ротовирусами), паразитами (амебами, шистозомами) приводит к диарее с кровью. Подъем температуры, жидкий стул с кровью и слизью и боли в животе могут сочетаться с кожными высыпаниями. Диагностика инфекционных заболеваний производится на основании лабораторных методов исследования (микроскопических, культуральных и серологических).
К этой группе заболеваний относятся все болезни, при которых источник кровотечения находится далеко от прямой кишки (в верхних отделах ЖКТ) при сохраненном объеме и скорости прохождения пищевого комка. В этом случае соляная кислота, ферменты и бактерии, влияющие на эритроциты, изменяют цвет крови. Пищевой комок превращается в тягучую клейкую субстанцию черного цвета – её называют «мелена». К её появлению может привести потеря крови объемом от 50 мл. Причиной такого кровотечения могут стать следующие заболевания:
- Язвенная болезнь. При кровопотере, локализованной в желудке или двенадцатиперстной кишке, мелена будет появляться на фоне болей в верхней части живота, связанной с приемом пищи (возникающей после еды или на голодный желудок). У больных может наблюдаться тошнота, изжога и отрыжка.
- Заболевания пищевода (дивертикулы, опухоли, пептические язвы). Чаще всего, кровотечение при них будет провоцировать кровавую рвоту. Однако при диагностике мелены необходимо помнить о том, что значительная часть такой патологии приводит к появлению черного стула с характерным запахом.
- Опухоли пищевода, желудка и двенадцатиперстной кишки. В их диагностике информативными являются пальпация, применение рентгена с контрастированием, УЗИ и анализ крови.
- Травмы. В этом случае, кроме мелены, болей и т.д. имеется четкая связь с воздействием травмирующего агента. Диагностика зависит от характера повреждения и его локализации.
- Прием лекарственных средств. Прием препаратов, которые оказывают противовоспалительное воздействие (НПВС) и уменьшают свертывание крови, может привести к развитию осложнения в виде желудочно-кишечного кровотечения. Аспириновая язва является классическим примером такого эффекта. При осуществлении диагностики при возникновении мелены, врач должен быть осведомлен о принимаемых препаратах и сопутствующих заболеваниях. Это упростит и ускорит последующее лечение.
- Заболевания желчного пузыря и желчевыносящих протоков (опухоли и т.д.). Могут сопровождаться механической желтухой с изменением цвета слизистых оболочек и интенсивными болями в правом подреберье. Диагностика проводится с помощью лабораторных методов (печеночных проб и т. д.) и УЗИ.
- Заболевания поджелудочной железы. При кисте, раке и панкреонекрозе возможно попадание крови в просвет двенадцатиперстной кишки. Боли, диспептические явления и признаки интоксикации дополняют клиническую картину.
Вне зависимости от причин появления мелены, она свидетельствует о возникновении кровотечения, объем которого превышает 50 мл. Это сопровождается бледностью кожных покровов, головокружением, слабостью и потерей сознания.
При появлении в стуле крови необходимо обратиться к врачу. В зависимости от того, чем вызвано заболевание, лечение будет осуществлять инфекционист, терапевт, гастроэнтеролог, проктолог или другой доктор. Куда обратиться за помощью? Если кровопотеря серьезная, необходимо вызвать скорую помощь. Если обнаружена кровь на кале в небольшом количестве или её следы, можно обратиться к врачу поликлиники. Там, в зависимости от клинических признаков, будут назначены лабораторные методы исследования (общий анализ крови, кал на яйца гельминтов и т.д.), инструментальные обследования (ректороманоскопия, УЗИ и т. д.) и осмотр проктолога.
Если есть основания полагать, что у вас началось сильное внутреннее кровотечение, не читайте никаких статей и вообще не ищите помощи в Интернете. Срочно звоните в «скорую».
Эта статья — для людей, которые собирают полезную информацию заблаговременно, а не дожидаются, пока их клюнет жареный петух.
При наиболее распространённых поверхностных воспалениях желудка и кишечника кровотечения маловероятны. С этой проблемой могут столкнуться больные, страдающие следующими недугами:
- эрозивный гастрит;
- гипертрофические гастроэнтерологические патологии;
- язва желудка;
- неспецифический язвенный колит;
- полипоз;
- инвагинация кишок;
- доброкачественные опухоли ЖКТ;
- онкологическое заболевание.
Обнаружив в списке своё заболевание, не паникуйте. Практически всегда кровь удаётся остановить — достаточно вовремя принять необходимые меры. Летальные случаи крайне редки.
Прежде, чем вы ознакомитесь с симптомами, обратите внимание на схему.
Кровотечение отнюдь не обязательно возникает как неожиданное разовое осложнение.
Случившись однажды, оно может повториться, причём и в неинтенсивной форме. Подчас человек даже не подозревает о том, что в его пищеварительной системе то и дело приоткрывается ранка.
Самый верный признак — конечно же, примесь крови в рвотных массах либо в испражнениях. Примесь бывает иногда алая, а иногда — тёмно-коричневого цвета. Кофейный окрас появляется, когда кровь перемешивается с желудочным соком.
Определить, что открылось внутреннее кровотечение желудочно-кишечного тракта (ЖКТ), можно не только по окрашенной рвоте или поносу. Обычно пациенты чувствуют вялость, желание прилечь. У них усиливается потливость, учащается пульс: при лёгкой степени — до 80 ударов, при тяжёлой — более чем до 100. В особо сложных случаях существенно меняется частота сердечных сокращений, путается сознание.
Когда осложнение неявное, все симптомы смягчены. Отмечается постепенно прогрессирующая анемия. До поры-до времени может не наблюдаться ни странной рвоты, ни характерного цвета кала.
Для того, чтобы заранее обнаружить опасное состояние язвы, полипа или опухоли, требуйте качественного обследования и обязательно сдавайте контрольные анализы.
Особенно важен анализ кала. Лабораторное исследование пробы точно определяет наличие или отсутствие частичек скрытой крови. При наличии таковых причина устанавливается посредством процедуры фиброгастроскопии, дуодено- или колоноскопии.
Ни о каком лечении в домашних условиях речь, конечно же, не идёт.
При подозрение на умеренное кровотечение бдительно следите за самочувствием и по возможности быстро сходите на приём к гастроэнтерологу.
Заметив выраженные признаки патологического изменения и нарастающую слабость, вызывайте медиков. Затем лягте в постель и ждите приезда специалиста — компетентный сотрудник скорой помощи должен распознать вероятное внутрижелудочое кровотечение по итогам осмотра и обеспечить вам срочную госпитализацию.
Меньше двигайтесь. Не предпринимайте попыток самолечения: самое большее, что можно сделать — положить на живот грелку с прохладной водой.
Ожидая «скорую», постарайтесь понять, от чего могло начаться столь серьёзное обострение. Не исключено, что подробности помогут докторам прояснить картину заболевания.
Из таблички вы узнаете, какую помощь вам окажет врач с учётом степени тяжести осложнения.
рекомендуется измельчённая пища, которая не травмирует слизистую;
делаются инъекции викасола;
назначаются препараты кальция и укрепляющие витаминные комплексы.
при необходимости проводится переливание крови;
выполняется лечебная эндоскопия с непосредственным химическим или механическим воздействием на кровоточащий участок.
кровотечение останавливают в экстренном порядке — организуются реанимационные мероприятия с открытым хирургическим вмешательством;
осуществляется последующая комплексная реабилитация в стационаре.
Использованная литература: «Первая медицинская помощь».:М. — Большая Российская Энциклопедия, 1994 г.»Заболевания желудка и кишечника от А до Я», Наталья Курбатова.: — ОлмаМедиаГрупп, 2009 г.
лечение язвы осложнения гастрита осложнения язвы
- Маски и осложнения ГЭРБ — описание
- Пептическая язва пищевода — причины, признаки, лечение
- Операция при рефлюксной болезни — показания, методики
- Терапия ГЭРБ у детей — коррекция режима, выбор лекарств
- Препараты при ГЭРБ — особенности подбора
источник
Если во время дефекации с каловыми массами появляется кровь, это может говорить о большом количестве внутренних патологий. Такой симптом сопровождает даже рак кишечника, поэтому нужно показаться врачу. Особенно опасно, когда кровь выделяется очень часто в течение нескольких дней и ее объем увеличивается.
Этот симптом может сопутствовать большому числу заболеваний и патологий. Только по одному калу с кровью нельзя сказать, что не так в организме. Угадать проблему можно по другим симптомам: температура, боли, расстройство пищеварения, слабость. Важно обратить внимание на консистенцию кала, цвет и вид крови, время ее появления. Возможные причины кровотечений с калом:
- инфекционные заболевания кишечника (сальмонеллез, дизентерия, ротавирус);
- новообразования – часто это опухоли прямой кишки, полипы;
- воспалительные заболевания органов ЖКТ – колит, язва, гастрит;
- варикоз вен пищевода, прямой кишки;
- патологии строения кишечника – часто это дивертикулез (карманы и выпячивания слизистой);
- запоры – твердый кал повреждает слизистую и может травмировать мелкие сосуды;
- прием лекарственных препаратов (кровь при дефекации может возникать на фоне лечения некоторыми антибиотиками, средствами на основе калия, железа).
Если человек не ощущает никаких неприятных симптомов, кал нормальной консистенции, стул не нарушен, кровотечение может носить ложный характер. Стоит вспомнить рацион последних дней. Не переваренные полностью свекла, томаты, черника и смородина могут выглядеть в кале как кровянистые сгустки или капли. Уберите эту пищу из меню и последите 2-3 для за стулом. Если ситуация не наладится, стоит обратиться к врачу.
Опасная ситуация – когда пациент не видит при дефекации кровотечения, но оно есть и выявляется при анализах кала. Это признак серьезных заболеваний ЖКТ, опухолей. В большинстве случаев пациенту нужна операция. Часто при наличии скрытой крови в кале человек испытывает сильные боли, слабость, тахикардию.
- рак кишечника, желудка;
- опухоли пищевода;
- туберкулез кишечника;
- венозное кровотечение при варикозе пищевода;
- синдром Мэллори-Вейсса;
- глистная инвазия.
Предположить возможную причину кровотечения можно по оттенку выделений. Чем он темнее, тем выше находится очаг патологии. Свежая алая кровь всегда идет из прямой кишки, из зон рядом с анальным проходом. Если она не свернулась, проблема у самого выхода.
Оттенок и консистенция
кровь алая свежая, появляется не только с калом – капли остаются на нижнем белье, туалетной бумаге
геморрой, анальные трещины
темно-красная кровь в кале сгустками и прожилками
воспаления верхних отделов пищеварительного тракта: дисбактериоз, болезнь Крона
бордовая кровь в виде сгустков с неприятным запахом
кровотечение идет из средних отделов пищеварительного тракта
черная кровь, выделения мажущие, кал нормальный
кровь красная, появляется вкраплениями в жидком кале
Кровь при дефекации у мужчин может выделяться при раке предстательной железы. На поздней стадии онкология проникает в толстую кишку – прорастает через стенку и травмирует ее. Патология очень распространенная, для мужчин это одна из частых причин смерти. На последней стадии срок жизни пациента составит менее 5 лет.
Спровоцировать кровь с калом у женщин могут 3 серьезные причины:
- Кишечный эндометриоз – патологию можно обнаружить только при менструации и часто через анализ на скрытые кровотечения.
- Варикоз вен промежности (в последнем триместре беременности) – кровотечения появляются только при запорах, устраняются увеличением объема клетчатки в рационе.
- Проведение лучевой терапии онкологии органов репродуктивной системы – на фоне этого развивается колит, который сопровождается чередованием запоров и поносов, появлением слизи и крови в кале. Он проходит сам, но допускается симптоматическая терапия.
Заболевание связано с расширением и воспалением вен в прямой кишке. При геморрое в заднем проходе появляются узлы, которые пациент ощущает как инородное тело. Они могут располагаться у анального прохода или внутри. В клинической картине присутствуют зуд, запоры. Особенно часто они появляются после физических нагрузок, употребления алкоголя, острой пищи. По мере развития болезни появляются другие симптомы:
- боли при дефекации;
- выпадение узлов;
- кровь во время дефекации или после (алого цвета, очень редко – в виде сгустков, с калом не смешана).
Лечение на ранних стадиях проводят при помощи медикаментов. Запущенный геморрой можно устранить только при помощи операции. Часто проводят лигирование – на узел надевают латексное кольцо и он отмирает за неделю. Если развивается анемия из-за постоянного выделения больших объемов крови, тоже нужно срочное вмешательство хирурга. В домашней схеме терапии геморроя присутствуют:
- холодные компрессы – остановить кровь при наружных узлах;
- ледяные свечи – от внутреннего кровотечения;
- венотоники (таблетки, мази, капли) – укрепляют стенки вен;
- нестероидные противовоспалительные препараты;
- слабительные – чтобы облегчить процесс дефекации и меньше травмировать калом стенки прямой кишки.
При такой проблеме кровянистые выделения будут иметь яркий алый цвет, появляться только при дефекации. Симптомы недомогания отсутствуют, но может ощущаться дискомфорт после выхода кала. Трещины возникают при частых запорах, когда человек много тужится и нарушает целостность слизистой стенки кишечника. Объем выходящей крови очень мал. Диагноз ставит врач после осмотра заднего прохода. Схема лечения простая:
- диета для устранения запоров;
- применение ректальных свечей с маслом облепихи или тампонов с ним же (5-7 суток);
- использование слабительных препаратов или отваров.
Появление в кишечнике опухолей и других образований вызывает кровотечение в двух случаях: когда повреждается их поверхность или происходит распад. Если возникли полипы, они долгое время не проявляют себя. Редко нарушается двигательная активность кишечника, поэтому человек страдает от нестабильности стула.
На начальной стадии лечить образование можно таблетками, но часто это не дает результата и нужна операция:
- эндоскопическая – малотравматичная, через проколы;
- полостная – при множественных образованиях.
Редко полипы удаляют с частью кишки. Так же проводят лечение раковых опухолей. На любой их стадии при дефекации будет выделяться кровь. Когда новообразование распадается, выделения становятся обильными и имеют яркий красный цвет. Процесс сопровождает общее ухудшение самочувствия. Человек резко теряет вес, испытывает отвращение к еде, особенно к мясу. Анализы показывают анемию. В схему лечения могут входить:
- химиотерапия;
- лучевая терапия.
В этой группе самая часто встречающаяся болезнь – язвенный колит, то есть хроническое воспаление слизистой ободочной кишки с обострениями. Проблема затрагивает только 0,1% людей во всем мире, механизм развития точно не выяснен.
Болезнь поражает любые отделы. При обострении расширяются капилляры и появляются такие симптомы:
- понос или кашеобразный кал с кровянистыми и гнойными примесями;
- ложные позывы к дефекации;
- температура в пределах 37-39 градусов;
- плохой аппетит;
- боли в левой части живота.
При длительном течении болезни пациент теряет вес. Перечисленные симптомы не всегда присутствуют в полном объеме и могут выражаться слабо. Поставить диагноз точно можно только после колоноскопии. По клинической картине язвенный колит похож на глистные инвазии, кишечные инфекции и даже рак. Лечение при слабых и умеренных обострениях проводят дома, с обязательной диетой и применением лекарственных препаратов местно и внутрь:
- средства на 5-аминосалициловой кислоте – снимают воспаление, заживляют слизистую;
- иммуносупрессоры – при рефракторном проктите (трудноизлечимом воспалении прямой кишки);
- топические стероиды – для микроклизм.
Появление «карманов» в стенках органа часто протекает без ярко выраженных симптомов. Дивертикулезу предшествуют частые запоры, неправильно питание с избытком мучного и мяса, нехваткой клетчатки. Он может развиться после кишечных инфекций. Часто человек ощущает распирание в животе, колики, сталкивается с расстройствами стула, метеоризмом.
- соблюдать диету и поддерживать водный баланс – на бессимптомной стадии больше ничего не требуется;
- принимать препараты для снижения газообразования, ферменты, пробиотики;
- использовать антибиотики, спазмолитики, анальгетики – при воспалительном процессе;
- госпитализировать пациента – при осложненном дивертикулезе;
- провести операцию по удалению пораженного участка кишки – при частых острых приступах болезни.
Возбудители болезни – бактерии, простейшие, вирусы. Они вызывают воспаление слизистой органов ЖКТ. Кишечные инфекции всегда сопровождают тошнота, рвота, понос. Стул нестабильный. В кале видны остатки пищи. В первые дни есть яркие признаки интоксикации: слабость, высокая температура, головная боль. Особенно часто инфекции поражают детей и пожилых. Методы лечения:
- диета;
- борьба с обезвоживанием – увеличение количества потребляемой жидкости, прием регидрантов (при обильной рвоте и диарее);
- прием антибиотиков – при тяжелой инфекции с кровью в кале;
- прием энтеросорбентов, пробиотиков – для восстановления микрофлоры кишечника, устранения симптомов интоксикации.
У детей такая проблема может возникнуть в любом возрасте. У грудничков частая причина – дисбактериоз. Малыши постарше могут страдать от непроходимости кишечника из-за неправильного рациона. Кал с кровью у детей часто появляется после запоров по причине повреждения стенок прямой кишки.
- Кишечная инфекция – сопровождается рвотой, симптомами обезвоживания, слабостью, острыми болями в животе, подъемом температуры. Кал жидкий. Клиническая картина сохраняется 2-3 дня. К самым маленьким уже в первые сутки нужно пригласить врача или вызвать скорую.
- Кишечная непроходимость – может носить характер врожденной патологии. Проблему можно распознать по крикам малыша после кормления, беспокойству, интенсивной рвоте. Ребенку нужно срочно вызвать скорую.
- Пищевая аллергия – характеризуется жидким пенистым стулом с кровяными прожилками, беспокойным поведением малыша, потерей веса. Особенно часто реакция возникает на молоко, цитрусы, орехи, глютен. Лечение заключается в отмене раздражающего продукта, приеме активированного угля или других сорбентов.
- Дисбактериоз – можно распознать по вздутию живота, плохому аппетиту. Кал со слизью и кровью. Для лечения используют пробиотики, бактериофаги.
Первый шаг – обратиться к проктологу. Если в поликлинике нет такого врача, посетите гастроэнтеролога. Во время приема он соберет жалобы, осмотрит пациента и назначит обследования. Если вы попадете к проктологу, он ощупает прямую кишку. Обязательно нужно сдать развернутые анализы кала. Здесь проверяют глистные инвазии, скрытое кровотечение, гной, слизь. Еще нужно пройти инструментальные обследования:
- ректоскопия – исследование тканей нижних отделов ЖКТ;
- колоноскопия – развернутая эндоскопическая проверка толстого кишечника;
- УЗИ желудка, тонкого и толстого кишечника;
- рентген органов ЖКТ – как дополнительный метод диагностики, чтобы увидеть структуру стенок и слизистых, новообразования;
- ирригоскопия – рентген кишечника с контрастным веществом;
- гастроскопия (ФГДС) – назначают для уточнения диагноза при заболеваниях желудка.
источник
Кровь в кале – симптом большого числа достаточно серьезных заболеваний. Иногда это единственный признак неблагополучия, но чаще появление кровянистых включений сопровождается и другими проявлениями, нехарактерными для организма в норме. Сопоставив все симптомы, врач сможет определить основную причину тревожного признака.
Кровотечение в ЖКТ – наиболее частая причина появления крови в кале. Длина пищеварительного тракта составляет около 10 м, его слизистая оболочка насыщена бактериями, способными видоизменить привычный нам вид крови. По этим причинам она редко попадет в фекалии в неизмененном виде. Свежая кровь в них может обнаружиться лишь тогда, когда источник кровотечения находится недалеко от ануса. Чаще всего, локализация кровотечения — прямая кишка или нижние отделы толстого кишечника. При кровотечении из верхних отделов пищеварительного тракта цвет крови в кале изменяется, она приобретает темно-бурый или черный цвет (мелена).
При геморрое, злокачественной опухоли нижних отделов кишечника, трещине анального отверстия следы крови появляются не только в кале, но и на туалетной бумаге, на нижнем белье. Если кровянистые включения имеют вид темно-красных сгустков или прожилок – это симптом хронического заболевания кишечника: неспецифический язвенный колит, дисбактериоз, болезнь Крона. Если при диарее с кровянистыми включениями у больного наблюдается значительная гипертермия, болит живот – налицо кишечная инфекция (дизентерия, сальмонеллез).
Скрытую кровь в кале, признак серьезных заболеваний ЖКТ, невозможно увидеть. При подозрении на скрытую кровь, назначают проведение специального анализа. Повод для ложной тревоги может дать употребление свеклы, черники, смородины, помидор. Продукты их переработки похожи на включения крови в фекалиях.
При появлении крови в кале следует на протяжении 2-3 дней исключить из рациона продукты, изменяющие цвет фекалий. Если тревожный симптом остается, следует немедленно обратиться к врачу. Радикально изменить цвет стула могут фармацевтические препараты – активированный уголь, препараты железа.
Ярко-красная, не свернувшаяся кровь
Больной обнаруживает кровь не только в кале, но и на нижнем белье, на туалетной бумаге после дефекации, причина – кровотечение вследствие трещины анального отверстия, опухоли прямой кишки, внутреннего геморроя
Диарея с кровавыми включениями, гипертермия
Инфекции кишечника – дизентерия, сальмонеллез
Сгустки или прожилки крови темно-красного цвета
Воспаление верхних отделов кишечника – неспецифический язвенный колит, болезнь Крона, дисбактериоз
Анализ на скрытую кровь положительный
Полипы или рак толстого кишечника, осложнения глистной инвазии, злокачественные опухоли желудка, пищевода, прямой кишки
Трещины заднего прохода. Яркая кровь алого цвета, не смешанная с каловыми массами – симптом трещины анального отверстия. Она образуется при хронических запорах, когда пациент прилагает чрезмерные мышечные усилия при дефекации. После того, как кал покинул ампулу прямой кишки, в районе анальной трещины ощущается легкий дискомфорт. Кровь в кале при этой патологии наблюдается в течение нескольких дней, ее объем достаточно мал.
Поставить диагноз удается при визуальном осмотре хирургом или проктологом, а так же при пальцевом исследовании прианальной области. Коррекция – восстановление регулярного стула с помощью диеты и применения слабительных средств. Дополнительно в течение 5-7 дней применяют Анузол или свечи с маслом облепихи.
Геморрой. Темная кровь в кале, регулярно появляющаяся на его поверхности, боль и зуд в прямой кишке, сопровождающиеся чувством распирания — симптомы, указывающие на геморрой (варикоз вен прямой кишки). Причин появления геморроя достаточно много, все они связаны с перенапряжением внутрибрюшного давления, растяжения. Повреждения сосудистых стенок вызывают кровотечение.
При наружном геморрое варикозные узлы видно при визуальном осмотре, при внутреннем геморрое они обнаруживаются при ректороманоскопии прямой кишки. Лечение геморроя предусматривает консервативную терапию и хирургическое вмешательство. Терапия при помощи лекарственных средств используется на ранних стадиях заболевания. Это венотоники в форме таблеток (Троксерутин, Детралекс, Гинкор форте, Венорутон, Венолан), капель и драже (Эскузан), мазей и гелей (Троксевазин, Антистакс, Венитан), веносклерозирующие средства (Гепатромбин Г в форме свечей, Этоксисклерол). Дополнительно применяются НПВП, противосвертывающие и слабительные средства.
Операцию по удалению геморроя проводят в запущенных случаях, на поздней стадии заболевания, или в экстренных случаях – при обильном кровотечении из венозного геморроидального узла.
Неспецифический язвенный колит. Это заболевания является результатом воспаления иммунной природы. При язвенном колите наблюдаются деструктивные процессы в слизистой и подслизистой оболочке прямой и ободочной кишки. Кровь в кале – не единственное свидетельство заболевания, на фоне воспаления кишечника появляются гной и слизь в фекалиях, боль в животе, диарея, гипертермия, симптомы интоксикации организма. Осложнения патологии – перитонит, перфорация кишечника с кровотечением, кишечная непроходимость.
Диагноз ставится после ФГДС и исследования тканей кишечника на гистологию. Лечение язвенного колита – терапия при помощи глюкокортикостероидов, цитостатиков и сульфалазина. Экстренное хирургическое вмешательство показано при осложненном течении колита.
Болезнь Крона. Заболевание передается по наследству или возникает в результате воспаления иммунной природы. Развивается во всех отделах пищеварительной системы как осложнение кори, аллергии на продукты питания, на фоне курения или стресса. Чаще возникает в ободочной кишке и в тонком кишечнике.
Симптомы болезни Крона – частая диарея, гной, слизь и кровь в кале, боль в животе и в суставах, сыпь на коже, лихорадка, язвы на слизистой оболочке рта, снижение остроты зрения. Диагностика – ФГДС и гистологическое исследование тканей. Лечение заболевания – терапия с применением Ципрофлоксацина, Метасалазина, Метронидазола.
Кишечные инфекции. Кровь в кале может появиться при попадании в организм возбудителей острых кишечных инфекций, вызванных:
Вирусами (энтеровирус, ротавирус);
Бактериями (стафилококк, сальмонеллы, клебсиеллы, паратифозные и дизентерийные палочки, кампилобактер);
Следствием этих инфекций становится поражение тонкого (энтериты), и толстого кишечника (колиты).
Симптомы инфицирования – жидкий стул, содержащий гной, слизь и кровь в кале, повышение температуры. При вирусных омской, крымской и среднеазиатской геморрагических лихорадках поражаются мелкие сосуды. Это приводит к появлению на коже геморрагической сыпи и к кишечным кровотечениям. При поражении толстого кишечника цитомегаловирусом отмечается понос с кровью, лихорадка и боль в проекции кишечника.
Диагностика инфекций – бактериологический посев кала, микроскопическое и серологическое исследование крови на выявление антигенов к возбудителям. Лечение бактериальных инфекций в острой стадии – терапия Цефалоспорином, Фуразолидоном, Энтерофурилом, Ципрофлоксацином, пробиотиками. Лечение вирусных кишечных инфекций – Арбидол, интерфероны (Виферон, Кипферон). Антигельминтная терапия – Тинидазол, Метронидазол, Празиквантел (при шистосомозе).
Опухоли разных отделов кишечника. Симптомы онкологического поражения – кишечная непроходимость, кровь в кале при разрушении стенки кишки или сосудов, перфорация с каловым перитонитом. Диагностика – тотальное рентгеновское исследование брюшной полости (симптом газовых пузырей, «чаши Клойбера»). Лечение – резекция части кишечника, коагуляция пораженных сосудов или их ушивание.
Дисбактериоз. Альтернативное название – избыточное бактериальное обсеменение кишечника. Дисбактериоз провоцирует прием антибиотиков. Кровь в кале при этой патологии появляется при поражении слизистой кишечника клостридиями. Лечение – Метронидазол, Бактрим, Ванкомицин.
ИППП. Эта аббревиатура обозначает инфекции, передающиеся половым путем – ректальная гонорея, аноректальный сифилис, герпес, венерическая гранулема. Симптомы – кровь в кале, или на его поверхности вследствие нарушения целостности слизистой оболочки кишечника.
Если инфекции осложняются атеросклеротическим повреждением артерий, развивается ишемический колит (кислородное голодание одного из отделов толстого кишечника). Симптомы ишемического колита – острая боль в районе кишечника, кровотечение из-за эрозии стенки кишки. Первая помощь, она же экспресс-диагностика, — прием Нитроглицерина. При ишемии он отлично купирует боль.
Кровь в кале, поступившая из верхних отделов ЖКТ, обычно имеет несколько иной вид. Причина этого – распад гемоглобина, его преобразование в сернокислое железо. В результате этой биохимической реакции кровь приобретает черный цвет, такой стул получил название «мелена».
Кровотечение из варикозно расширенных вен пищевода. Является частью синдрома портальной гипертензии, возникающего при циррозе печени. Дополнительные симптомы – стул цвета дегтя, загрудинные боли после еды, рвота с примесью крови, гипотония, учащенное сердцебиение, холодный пот, горечь во рту, сосудистые звездочки на животе. Первая неотложная помощь при разрыве варикозно измененных вен пищевода – введение в него для остановки кровотечения баллонного зонда, сдавливающего вены.
Синдром Мэллори-Вейсса. Проявления синдрома – глубокий кровоточащий дефект слизистой оболочки пищевода или кардиального отдела желудка, достигающий подслизистой. Чаще всего возникает во время повторной рвоты у пациентов с прободной язвой желудка или лиц, страдающих от алкоголизма. Основные симптомы – дегтярно-черная кровь в кале и сильная боль. Лечение – постельный режим, аминокапроновая кислота и Церукал внутримышечно.
Кровотечение из язвы желудка или двенадцатиперстной кишки. Симптомы — дегтярно-черная кровь в кале, приобретающем жидкую консистенцию, тошнота и рвота с кровью («кофейной гущей»), обморок, озноб. Лечение – резекция желудка или 12-перстной кишки, возможно ушивание язвы.
Прободение язвы двенадцатиперстной кишки. Осложнение – симметричные язвы на противоположной стороне кишки. Симптомы – острая боль кинжального характера справа, потеря сознания, холодный пот, озноб, слабость, тахикардия. Экстренная помощь – срочная лапаротомия с резекцией 12-перстной кишки.
Рак желудка. Симптомы – отвращение к еде, особенно к мясу, быстрое насыщение, анемия, слабость, резкое похудание, кровотечение в результате распада тканей.
Рак кишечника. Симптомы – чередование поносов и запоров, урчание в кишечнике, ложные позывы к опорожнению, дефекация, не приносящая облегчения. Отмечается лентовидный кал с примесью крови на поздних стадиях заболевания, кишечная непроходимость.
Опухоли пищевода. Симптомы аналогичны, распад тканей вызывает кровотечение и появление мелены.
Кровь в кале может появиться в результате отравления крысиным ядом или ядовитыми растениями (донник, бересклет). Возможно кровотечение – результат пониженной функции свертываемости крови наследственного характера или побочного действия лекарственных препаратов: НПВС (Аспирин, Диклофенак, Гепарин, Ксарепта). Появление крови при дефекации на фоне приема лекарств – повод для отмены препарата и консультации врача.
При минимальных потерях крови при удалении зубов, ранах и язвах во рту, небольших кровотечениях в пищеварительной системе кровь в кале может быть не заметна визуально. Чтобы удостовериться в ее присутствии, проводят лабораторное исследование под названием «реакция Грегерсена».
Для максимальной достоверности анализа больной за 3 дня до его проведения не должен есть мясо, рыбу, чистить зубы, употреблять препараты железа. Собранный после подготовки кал обрабатывают раствором реактивов в уксусной кислоте, анализируют изменение окраски препарата. Если он приобрел синий или зеленый цвет, тест на скрытую кровь считается положительным.
В детском возрасте диагностируются практически все описанные выше патологии пищеварительной системы, поэтому кровь в кале у детей может появляться по тем же причинам, что и у взрослых. Однако, в педиатрической практике встречаются специфические причины, присущие только детскому возрасту.
Дисбактериоз. Нарушения рациона питания грудных детей, неоправданное лечение антибиотиками, слабая иммунная защита могут привести к появлению следующих симптомов: вздутие живота, слизь и кровь в кале, диарея, диатез, пониженный аппетит. Причина этого – энтероколит, вызванный стафилококком или клебсиеллой.
Проводится дифференциальная диагностика от гельминтозов и острых кишечных инфекций со сходными симптомами. Лечение грудных детей – бактериофаги по типу возбудителя, детей старше года – Энтерофурил. После контрольного анализа проводится курс пробиотиков (Линекс, Бифилюкс, Бифиформ, Нормофлорин, Бификол).
Дополнительно детям предлагают добавочный объем жидкости и профилактическую дозу витамина D. Консистенция стула регулируется диетой, применением Лактулозы, Нормазе, Дюфалак, свечей с маслом облепихи.
Кишечная непроходимость. Самые опасные предпосылки того, что у детей до двух лет появляется кровь в кале – это кишечная непроходимость или инвагинация кишечника. Причина этих состояний – врожденная аномалия развития кишечной трубки, перекармливание ребенка, слишком ранний прикорм, смена привычной молочной смеси. Инвагинация – перекрывание просвета кишки другой ее частью. Следствием этого становится непроходимость кишечника.
Начинается все с беспокойства и сильного крика малыша после кормления, фонтанирующей рвоты. Затем появляется частый жидкий стул и кровь в кале. Это состояние быстро усугубляется, в течение нескольких часов ребенок начинает испражняться красной слизью. Промедление с медицинской помощью приводит к шоку или коллапсу, который заканчиваются летальным исходом.
Диагностика – обзорный рентген или УЗИ брюшной полости. У детей до года можно избежать операции, сделав клизму с барием. У детей старше года состояние лечат, проводя лапаратомию.
Пищевая аллергия. Виды аллергии на продукты питания:
На белок коровьего молока,
На пищевые добавки, пищевые красители, ароматизаторы.
Симптомы аллергии – диарея, пенистый стул, кровь в кале в виде прожилок, кровянистых вкраплений, плаксивость, беспокойное поведение, недостаточная прибавка в весе. При появлении подобных симптомов следует обратиться к педиатру.
Скорая медицинская помощь требуется, если у детей диагностируются следующие симптомы:
Рвота, срыгивания в виде фонтана,
Частый стул жидкой консистенции,
Чрезмерное возбуждение или заторможенность поведения.
С такими проявлениями требуется лечение в условиях детского инфекционного стационара.
Специфическая причина появления крови в кале у мужчин, связанная с гендерными различиями, — поздние стадии рака предстательной железы. В запущенной стадии опухоль простаты прорастает сквозь стенку толстого кишечника и травмируется при дефекации.
Специфические причины появления крови в кале у женщин связаны с физиологией женского организма:
Варикоз вен промежности на фоне последнего триместра беременности;
Побочные действия лучевой терапии рака органов репродукции.
В конце беременности растущая матка оказывает механическое воздействие на органы малого таза и брюшины. Нижние отделы кишечника, половые органы интенсивнее обычного снабжаются кровью, ее свертываемость слегка снижается в пределах физиологической нормы развития беременности. Поэтому при дефекации, сопровождаемой запором, изредка возможна кровь в кале. При его усилении следует обратиться за медицинской помощью для дифференциации от вагинального кровотечения. Профилактика появления крови при дефекации – введение в рацион продуктов с растительной клетчаткой, использование мягкой туалетной бумаги.
При эндометриозе у женщины в различных органах распространяются клетки, функционирующие аналогично клеткам слизистого эндометрия матки. Они заносятся с током лимфы или крови. Во время менструации очаги эндометриоза кровоточат. Если у женщины диагностируется эндометриоз кишечника, то клетки будут продуцировать кровь со слизью. Чаще всего ее количество минимально, патология обнаруживается лишь при тестировании на скрытую кровь, и только во время менструации.
Возможные осложнения – при значительных очагах возможна кишечная непроходимость, стеноз. Лечение – гормональная терапия.
Осложнениями лучевой терапии может быть лучевой колит. Его симптомы – чередование поносов и запоров, появление слизи и крови в кале. Лечение симптоматическое, стечением времени происходит регенерация слизистой оболочки.
При появлении такого симптома, прежде всего, нужно обратиться за консультацией к проктологу, и сделать это как можно скорее. Врач выяснит детали патологии, изучит анамнез и назначит диагностические мероприятия.
Если обнаружена кровь в кале – основная лабораторная и инструментальная диагностика:
Анализ кала на яйца глист, на скрытую кровь, копрограмма;
Визуальный осмотр проктологом состояния ануса;
Ректальное исследование нижнего отдела прямой кишки (состояние тканей, сфинктеров, слизистой оболочки);
Ректороманоскопия – инструментальное исследование толстого кишечника, его тканей и перистальтики на расстояние до 40 см.
При уточнении диагноза проводится дополнительная диагностика:
Рентгеновское исследование ЖКТ;
Для обследования верхних отделов пищеварительной системы необходима консультация гастроэнтеролога. Врач проанализирует жалобы пациента, проведет пальпацию живота в проекции желудка и тонкого кишечника.
УЗИ желудка и тонкого кишечника;
ФГДС, или гастроскопия (вспомогательный метод обследования).
В большинстве случаев, если появилась кровь в кале, оказывается достаточно нескольких исследований для уточнения диагноза. Следует помнить, что раннее обращение к специалисту и своевременно проведенное диагностическое исследование поможет сохранить здоровье и жизнь, сократить срок восстановления здоровья после лечения.
Автор статьи: Волков Дмитрий Сергеевич | к. м. н. врач-хирург, флеболог
Образование: Московский государственный медико-стоматологический университет (1996 г.). В 2003 году получил диплом учебно-научного медицинского центра управления делами президента Российской Федерации.
Как быстро и просто понизить артериальное давление?
7 причин есть больше белка каждый день!
Желудочно-кишечное кровотечение (ЖКК) – это вытекание крови из поврежденных заболеванием кровеносных сосудов в полости органов желудочно-кишечного тракта. Желудочно-кишечное кровотечение – часто встречающееся и серьезное осложнение широкого перечня патологий органов ЖКТ, представляющее угрозу для здоровья и даже.
Неспецифический язвенный колит – это болезнь желудочно-кишечного тракта, а именно толстого кишечника, характеризующаяся воспалительным процессом его слизистой оболочки. В результате этого воспаления на участках кишечника образуются язвы и области некроза. Болезнь носит хронический характер и имеет свойство рецидивировать.
Рак кишечника – это злокачественное перерождение железистого эпителия преимущественно ободочной или прямой кишки. На первых стадиях характерна вялая симптоматика, отвлекающая от первичной патологии и напоминающая расстройство желудочно-кишечного тракта. Ведущий радикальный метод лечения – хирургическое иссечение пораженной ткани.
Геморрой у женщин – это заболевание, возникающее в прямой кишке и области анального отверстия, которое появляется из-за расширения варикозных вен. То, насколько эффективным будет лечение этого недуга и его продолжительность, зависит только от своевременного обращения к врачу. Существует мнение, что геморрой чисто мужская болезнь, однако, это не так.
Запор – это ситуация, при которой в течение более чем 24 часов не происходит опорожнение кишечника или происходит, но остаётся чувство неполного опорожнения. У здорового человека частота опорожнения кишечника зависит от его питания, привычек и образа жизни. Люди, которые больны запором, часто жалуются на хроническую усталость.
источник