Анализ кала относится к микробиологическим лабораторным исследованиям, по результатам которых оценивается функциональность и состояние здоровья пищеварительной системы. Существует несколько разновидностей изучения биологических особенностей экскрементов: общий анализ, иначе копрограмма, кал на гельминты, кал на УПФ, на скрытую кровь и другие. Аббревиатура УПФ обозначает условно-патогенную флору кишечника.
Микрофлора кишечника – это внутренняя микробиологическая среда, населенная микроскопическими организмами. Стабильный качественно-количественный состав бактерий обеспечивает здоровое состояние и функциональность кишечным отделам системы пищеварения (толстой и тонкой кишке).
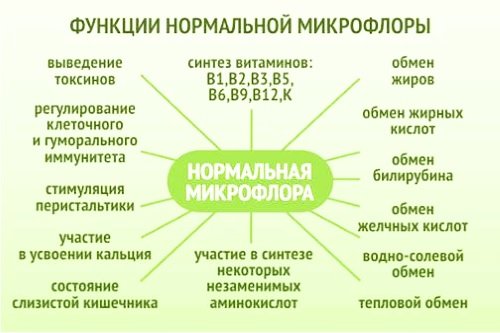
Микрофлора принимает участие в обменных процессах, регуляции клеточного иммунитета, усвоении полезных веществ, синтезе аминокислот и витаминов группы В. При нарушении равновесия микросреды развиваются кишечные расстройства, патологии бактериальной природы, хронические заболевания ЖКТ (желудочно-кишечного тракта).
Представителями микросреды кишечника являются:
- Нормальные полезные анаэробы (живущие без кислорода микроорганизмы), составляющие более 90% от общего числа бактерий. В кишечную группу входят лакто-, бифидо-, энтеробактерии, энерококки и кишечные палочки.
- Условно-патогенные грамположительные и грамотрицательные факультативные (нестрогие) анаэробы, количество которых строго ограничено (при активном размножении провоцируют бактериологические расстройства). К данной категории относятся стрептококки, стафилококки, клебсиелла, грибки рода кандида, клостридии, хеликобактер и другие микроорганизмы.
Кроме этого, существуют патогенные микроорганизмы, присутствие которых в кишечнике не предусмотрено. Они проникают из внешней среды, и являются причиной инфекционных заболеваний (шигеллеза, сальмонеллеза, холеры и др.). Активность условно-патогенных возбудителей проявляется при негативном экзокринном (внешнем) воздействии, на фоне ослабленного иммунитета.
Размножение в кишечнике условно-патогенных и болезнетворных (патогенных) бактерий, редко, протекает бессимптомно. Смещение равновесия флоры сопровождается:
- расстройством стула (диареей);
- тяжестью в эпигастральной области и тошнотой;
- рефлекторным выбросом содержимого желудка (рвотой);
- субфебрильной (37–38 °С) и фебрильной (38–39 °С) температурой тела;
- острыми болями в животе.
Наличие подобной симптоматики является прямым показанием к проведению лабораторной диагностики состояния микрофлоры кишечника. И также анализ кала на УПФ назначается:
- после контакта с потенциальным источником заражения (человеком, у которого диагностирована кишечная инфекция);
- для дифференциации возбудителя, и подбора максимально эффективного лекарственного препарата;
- в качестве контроля проводимой терапии кишечных заболеваний;
- в рамках медицинской комиссии при трудоустройстве на предприятие общественного питания и в медицинские учреждения.
При поступлении в некоторые дошкольные и учебные заведения, анализ УПФ проводится наряду с обязательной копрограммой. Разбалансировка соотношения вредных и полезных бактерий в кишечнике, иначе дисбактериоз особенно часто выявляется у маленьких детей. Исследование кала на условно-патогенную флору является одним из самых популярных в педиатрической практике.
Анализ кала на условно-патогенную флору выявляет виды и количество факультативных анаэробных бактерий, как причину кишечного расстройства. Кроме этого, в ходе исследования определяется степень резистентности (устойчивости) микроорганизмов к антибиотикам. Такое детальное изучение помогает врачу выбрать максимально эффективные препараты и результативную тактику лечения.
Экспертиза экскрементов представляет собой бактериологический посев биоматериала в специальные емкости, каждая из которых содержит питательную среду для того, или иного вида микроорганизмов. Среда обеспечивает бактериям дыхание, питание и оптимальные условия для размножения. Если патогены присутствуют в исследуемом образце, они начинают активно увеличивать свою численность, образуя колонии.
Количество КОЕ (колониеобразующие единицы) подсчитывается, идентифицируется конкретный активный микроорганизм. На выращенной колонии бактерий проводится антибактериальная проба (оценка резистентности патогена к разным видам антибиотиков). Параллельно с учетом патогенных и условно-патогенных микробов, лаборанты оценивают состав и численность полезных микроорганизмов.
Краткий результат может быть «положительным», что означает превышение нормы условных патогенов или наличие болезнетворных бактерий, которых в кишечнике быть не должно. «Отрицательная» оценка указывает на стабильность микрофлоры. В таком случае для установления причины плохого самочувствия пациенту назначаются дополнительные лабораторные анализы.
По необходимости их дополняют процедурами аппаратной и инструментальной диагностики. В развернутом результате фиксируются данные о конкретном возбудителе, то есть название микроорганизма и концентрация – количество КОЕ на миллилитр жидкой среды (КОЕ/мл).
Для получения объективных результатов анализа кала на УПФ, пациенту необходимо придерживаться специально разработанных правил. Подготовку организма рекомендуется начать за 2–3 дня до сбора биоматериала:
- устранить из рациона жареные блюда, тяжелую жирную пищу, сладости и сладкие газированные напитки, продукты, вызывающие интенсивное газообразование (бобовые культуры, капусту, молоко и кефир, сдобную выпечку, черный хлеб).
- исключить алкоголь;
- отказаться от приема лекарственных препаратов: антибиотиков, медикаментов, усиливающих моторику кишечника, слабительных таблеток, БАДов и лекарств, содержащих железо, сорбентов (Энтеросгель, Полисорб, Алкоклин и др.).
Применение сорбентов и препаратов антибактериальной терапии может уничтожить часть микробиоты кишечника, что приведет к искажению результатов исследования. Грудным детям перед анализом запрещается вводить новый прикорм. Непривычный для организма продукт может спровоцировать аллергическую реакцию, диспепсию (затруднительное пищеварение).
В этом случае итоговые данные о состоянии кишечной флоры будут неточными, и анализ придется повторить. Нельзя использовать ректальные суппозитории, микроклизмы, масла, способные изменить микрофлору. Непосредственно перед сбором биоматериала рекомендуется провести процедуру гигиены аноректальной области (без применения мыла и геля). Большое значение имеет предварительная подготовка емкости для экскрементов.
Необходимо приобрести в аптеке стерильный контейнер, снабженный специальной ложечкой. Для жидкого стула следует воспользоваться пипеткой. Собирать кал в нестерильную емкость запрещается. При попадании в исследуемый материал сторонних примесей, результат будет неточный. По этой же причине, не рекомендуется производить сбор биоматериала из унитаза.
Правильным будет использовать судно, листы бумаги, полиэтиленовую пленку. При сборе образца анализа с подгузника грудничка нужно следить, чтобы в контейнер не попали частички гигиенического материала. Женщинам не рекомендуется сдавать анализ в первые семь дней фолликулярной фазы менструального цикла (период кровяных выделений). Контейнер заполняется на 1/3 часть и плотно закрывается крышкой.
Достоверные результаты обеспечивает незамедлительная транспортировка образца анализа в лабораторию. Воздействие высоких температур или заморозка делают экскременты непригодными для исследования. Срок хранения собранного материала не должен превышать трех часов при комнатной температуре, и восьми часов в холодильнике.
Расшифровка анализа кала на условно-патогенную флору проводится посредством сравнения полученных результатов с референсными значениями, принятыми в лабораторной микроскопии. Нормы содержания различных микроорганизмов в кишечнике разработаны с учетом возрастных особенностей – отдельно для младенцев до двенадцатимесячного возраста и отдельно для взрослых и детей старше одного года.
| Бактерии | бифидобактерии | лактобактерии | кишечная палочка | энтеробактерии | энтерококки |
| Младенцы | ⩾10^10 | 10^6 — 10^7 | 10^7 | 10^4 | 10^5 – 10^7 |
| Взрослые и дети от года | ⩾10^9 | 10^7 — 10^8 | 10^8 | 10^5 | 10^5 – 10^8 |
На микрофлору младенцев оказывает влияние вид вскармливания. У малышей на грудном вскармливании количество бифидобактерий может достигать 10^11. При смешанном виде кормления значения уменьшаются от 10 в 6 степени до 10 в 9 степени. У искусственников показатель 10^8, считается нормальным. Значение бактероидов у детей и взрослых колеблется от 10 в 7 степени до 10 в 8 степени.
| Бактерии | пептострептококки | клостридии | кандида | клебсиелла, графния, серрация, протей, сапрофитный стафилококк | золотистый стафилококк |
| Младенцы | 10^3 – 10^5 | 10^3 | 10^3 | 10^4 | |
| Взрослые и дети от года | 10^9 – 10^10 | 10^5 | 10^4 | 10^4 |
Если количество условно-патогенных микроорганизмов не превышает допустимые значения, оснований для постановки диагноза дисбактериоз нет. Чтобы уточнить причину недомоганий, необходимо пройти дополнительное обследование. Отрицательный контрольный результат, полученный после курсового лечения, означает выздоровление пациента.
Сниженные показатели полезных бактерий, указывают на дисбаланс флоры кишечника. Причинами могут быть:
- неправильное питание, увлечение диетами, голодание;
- хронические заболевания желудочно-кишечного тракта;
- патологии, связанные с врожденными (приобретенным) нарушениями выработки ферментов;
- дистресс (постоянное нервно-психологическое напряжение).
На сокращение численности полезных бактерий оказывает влияние прием некоторых лекарств. В бланке нормального (отрицательного) анализа на патогенную кишечную флору напротив всех бактерий патогенной группы (сальмонеллы, холерный вибрион, шигеллы, иерсинии, энтеровирусы) стоит прочерк либо «не обнаружено», «отсутствует», «не выявлено».
При обнаружении микроорганизмов, вызывающих инфекции, в бланке указывается: «+», «положительно» либо приводится конкретное значение выявленных микробов. Если при исследовании кала обнаружены патогены, не соответствующие нормальной микрофлоре, но при этом симптомы заболевания отсутствуют, человек является носителем возбудителя.
Непосредственный контакт с носителем представляет опасность контагиозности (заражения). Исказить итоговые данные анализа на УПФ может курсовое химиотерапевтическое лечение, прием антибиотиков, несвоевременная доставка биоматериала в медицинскую лабораторию. При неясных результатах, исследование необходимо провести повторно.
В задачу анализа кала на условно-патогенную флору (УПФ) входит определение качественно-количественного содержания бактерий, составляющих микросреду кишечника. Исследуемые микроорганизмы подразделяются на три группы:
- полезные аэробные бактерии;
- условно-патогенные микробы (допускаются в ограниченном количестве)
- патогены (в здоровой микрофлоре содержаться не должны).
Кроме численности бактериальных колоний, в ходе анализа оценивается их чувствительность к антибиотикам различных групп. Полученные результаты анализа сравнивают с нормативными значениями. Нормы детских и взрослых показателей незначительно отличаются. У грудных детей до года количество полезных микроорганизмов зависит от вида вскармливания (грудное, смешанное, искусственное).
Терапевтическую тактику и лекарственные препараты определят доктор. Самолечение может привести к осложнениям, особенно опасным для грудных детей. Анализ кала на УПФ назначает терапевт (детям – педиатр), гастроэнтеролог, врач-инфекционист. Точность результатов обеспечивает соблюдение рекомендаций по подготовке и сбору биоматериала.
источник
Анализ кала на условно-патогенную флору (УПФ) – это лабораторное исследование, которое дает возможность оценить количество различных видов микроорганизмов в кишечнике. Исследование является информативным и назначается для диагностики заболеваний.
Поверхность слизистой оболочки и просвет кишечника человека заселены различными микроорганизмами, к которым относятся бактерии и грибки. Некоторые виды необходимы для нормального течения процессов пищеварения, некоторых микроорганизмов в норме быть не должно или допускается их минимальное количество.
По этим критериям выделяются 3 основные группы микроорганизмов, заселяющих кишечник:
- Условно-патогенные микроорганизмы. Представлены небольшим количеством микроорганизмов. В норме их развитие подавляется нормальной микрофлорой, а также факторами местного (локального) иммунитета. При определенных условиях, приводящих к снижению защитных свойств слизистой оболочки, количество клеток представителей условно-патогенных (условно-болезнетворных) микроорганизмов увеличивается, что приводит к развитию воспалительной реакции и патологического процесса.
- Патогенные микроорганизмы. В норме их в кишечнике быть не должно. Их появление и последующая жизнедеятельность приводят к развитию заболевания. Иногда при ослаблении свойств микроорганизмов, а также определенных индивидуальных особенностях иммунной системы возможно бактерионосительство. Это состояние, когда патогенные микроорганизмы присутствуют в кишечнике, выводятся во внешнюю среду, но нет признаков патологического процесса (болезни).
- Нормальные микроорганизмы – необходимы для нормального функционального состояния кишечника. Они выполняют ряд важных функций, которые заключаются в защите слизистой оболочки, улучшении процесса пищеварения и переваривания целлюлозы за счет выработки определенных ферментов, синтезе витаминов группы В в толстом кишечнике, формировании каловых масс.
Таблица 1. Представители кишечной микрофлоры: нормальны, условно-патогенные и патогенные бактерии.
| Нормальные | Условно-патогенные | Патогенные |
|---|---|---|
|
|
|
Большинство бактерий представителей нормальной и условно-патогенной микрофлоры определяются в ходе исследования анализ кала на УПФ. Принцип метода лабораторного исследования заключается в посеве биологического материала (кала) на специальные питательные среды. На них вырастают колонии микроорганизмов, которые идентифицируются. Затем проводится подсчет колоний (КОЕ или колониеобразующие единицы) с последующим определением количества и соотношения различных видов бактерий.
Достоверность полученных результатов анализа на условно-патогенную флору определяется правильностью подготовки пациента, тары, непосредственного сбора биологического материала и его хранения. Обычно подробные рекомендации в отношении подготовительных мероприятий дает врач во время консультативного приема после назначения соответствующего исследования.
Перед тем, как собирать кал для анализа на условно-патогенную микрофлору, важно придерживаться нескольких несложных рекомендаций:
- Отказ от употребления алкоголя, жирной жареной пищи, сладостей, а также продуктов питания, усиливающих процессы брожения в кишечнике за несколько дней до сбора кала.
- За 3 дня до проведения исследования желательно отказаться от приема лекарственных средств (возможность приема препаратов обсуждается с лечащим врачом индивидуально). Антибиотики, независимо от пути поступления в организм человека, приводят к гибели части микроорганизмов кишечника, что может стать причиной получения недостоверных результатов анализа на УПФ (см. подробнее о том, как антибиотики влияют на микрофлору).
- Нельзя собирать кал непосредственно после проведения клизмы, применения ректальных свечей, а также после использования препаратов-сорбентов. Сорбенты – это группа лекарственных средств, которые связывают и выводят наружу из просвета кишечника с калом токсические соединения и различные микроорганизмы.
- Перед дефекацией рекомендуется проводить туалет области промежности чистой водой без использования моющих средств.
У грудных младенцев перед сбором кала не рекомендуется вводить прикорм. Подготовительные мероприятия при сборе кала для анализа на УПФ у детей старшего возраста не имеют принципиальных отличий.
Для получения достоверных результатов исследования кала на условно-патогенную микрофлору важно не допускать попадания в материал различных микроорганизмов извне. Поэтому для сбора материала должна использоваться стерильная посуда.
- В аптеке для сбора кала продаются специальные одноразовые стерильные пластиковые контейнеры.
- Допускается использование стеклянной посуды небольшого объема (стеклянные баночки из-под продуктов питания, консерваций). Их предварительно следует тщательно вымыть чистой водой, а затем прокипятить в течение нескольких минут. Это позволит уничтожить микроорганизмы на стенках посуды.

Достаточно часто взятый для исследования кал сразу доставить в лабораторию не удается. Допускается его хранение в прохладном месте при температуре воздуха от +3 до +5° С. Длительность такого хранения не должна превышать 8 часов. Идеальным вариантом является доставка взятого материала в лабораторию в течение периода времени не превышающего 3-х часов.
Расшифровка результатов проведенного исследования кала на условно-патогенную микрофлору включает показатели количества определенных видов бактерий, она представлена в виде таблицы:
| Кишечный микроорганизм | Возраст, годы | Норма содержания |
|---|---|---|
| Бифидобактерии | От 0 до 1 года | 10 10 и выше |
| Дети старше 1 года и взрослые | 10 9 и выше | |
| Лактобактерии | От 0 до 1 года | 10 6 -10 7 |
| Дети старше 1 года и взрослые | 10 7 -10 8 | |
| Кишечная палочка (всего) | От 0 до 1 года | 10 7 |
| Дети старше 1 года и взрослые | 10 8 | |
| Энтеробактерии лактозонегативные | От 0 до 1 года | 10 4 |
| Дети старше 1 года и взрослые | 10 5 | |
| Энтерококки | От 0 до 1 года | 10 5 -10 7 |
| Дети старше 1 года и взрослые | 10 5 -10 8 | |
| Бактероиды | От 0 до 1 года | 10 7 |
| Дети старше 1 года и взрослые | 10 8 | |
| Стафилококки сапрофитные | От 0 до 1 года | Меньше 10 4 |
| Дети старше 1 года и взрослые | Меньше 10 4 | |
| Клостридии | От 0 до 1 года | Меньше 10 3 |
| Дети старше 1 года и взрослые | Меньше 10 5 | |
| Кандида | От 0 до 1 года | Меньше 10 3 |
| Дети старше 1 года и взрослые | Меньше 10 4 | |
| Пептострептококки | От 0 до 1 года | 10 3 -10 5 |
| Дети старше 1 года и взрослые | 10 9 -10 10 | |
| Золотистый стафилококк | От 0 до 1 года | Нет |
| Дети старше 1 года и взрослые | Нет | |
| Энтеропатогенные кишечные палочки | От 0 до 1 года | Нет |
| Дети старше 1 года и взрослые | Нет | |
| Протей | От 0 до 1 года | Нет |
| Дети старше 1 года и взрослые | Нет | |
| Патогенные грибки | От 0 до 1 года | Нет |
| Дети старше 1 года и взрослые | Нет |
Расшифровку с последующим назначением лечения при необходимости проводит лечащий врач.
Изменения, затрагивающие результаты показателей анализа кала на УПФ, проявляются обычно увеличением количества различных условно-патогенных бактерий выше нормального показателя или появление патогенных микроорганизмов. В этом случае назначается комплексное лечение, которое может включать несколько направлений:
- Антибиотикотерапия – используется для подавления активности условно-патогенной микрофлоры (по показаниям) или уничтожения представителей патогенной флоры.
- Пробиотики – препараты, которые содержат жизнеспособные бактерии представителей нормальной флоры, преимущественно бифидобактерии и лактобактерии.
- Пребиотики – препараты, которые стимулируют активность полезных бактерий за счет содержания необходимых веществ.
- Общие рекомендации, включающие диету с исключением продуктов питания, усиливающих процессы брожения в кишечнике. Предпочтение отдается кисломолочной продукции, а также растительным продуктам, содержащим клетчатку.
Длительность комплексного лечения определяется врачом индивидуально. Обычно после курса терапии могут назначаться контрольные лабораторные исследования, включающие анализ кала на УПФ.
источник
Есть дисбактериоз или нет?
В научных переводных статьях последнего десятилетия, особенно переводных, убедительно доказывают, что дисбактериоза не существует, а вот в практике попадаются дети, у которых после применения пре-и пробиотиков проходят явления атопического дерматита, уходят боли в животе, нормализуется характер стула… Но попадаются такие дети гораздо реже, чем диагноз — дисбактериоз.
Точки зрения медиков на эту проблему варьируют от «нет такого диагноза, не было и не будет!!», до объяснения всех проблем, от асцита до язвы только и исключительно нарушением кишечной флоры. Что такое дисбактериоз? На Западе нет такого диагноза — это выдумка российских медиков.
Дисбактериоз — нарушение состава кишечной микрофлоры (много «плохих бактерий», мало «хороших бактерий» или и то, и другое вместе) — не является диагнозом. Это не заболевание, это синдром, т.е. определенное сочетание признаков болезни, которое может вызываться различными причинами. В западных работах аналогом «нашего» дисбактериоза могут служить «синдром избыточного бактериального обсеменения кишечника» и « антибиотик-ассоциированная диарея». Это не временная диарея, вызванная самим антибиотиком, и проходящая после того, как антибиотики отменили, а диарея вследствие изменений в организме, вызванных антибиотиком.
Таким образом, дисбактериоз — это синдром, а не заболевание. Нарушения кишечной флоры существуют и могут вызывать много неприятных симптомов, однако, диагноза «дисбактериоз» не существует. В диагнозе пациента может звучать исключительно «синдром кишечного дисбактериоза» (или «синдром избыточного бактериального обсеменения кишечника»), причем это должно быть дополнением к основному диагнозу.
Функции микрофлоры кишечника у детей.
Слизистая кишечника в процессе эволюции приобрела исключительно важные функции:
— барьерная функция (нормальная микрофлора препятствует проникновению в организм чужеродных микробов и их токсинов). Однако повышенный уровень ряда бактериальных клеток за счет более интенсивного размножения и воздействия продуктов их жизнедеятельности, а также гибели какого-либо одного или нескольких видов бактерий может повлечь за собой нарушение микроэкологии и развитие патологического процесса;
— участие в формировании колонизационной резистентности (под колонизационной резистентностью понимают совокупность механизмов, придающих стабильность нормальной микрофлоре и обеспечивающих предотвращение заселения организма хозяина патогенными либо условнопатогенными микроорганизмами), то есть много полезных, которые и не дают расти вредным;
— метаболическая функция (участие в метаболизме белков, жиров, углеводов, нуклеиновых, желчных кислот, органических кислот (уксусной, пропионовой, масляной), газов (углекислого, водорода, метана), холестерина, водно-электролитном обмене (способствующих всасыванию кальция, железа, витамина Д), стероидов;
— витаминосинтезирующая функция (витамин В1, В2, В6, В12, К);
— пищеварительная в т.ч. ферментосинтезирующая функция, помогают пищеварению.Расщепляют некоторые вещества.
— морфокинетическая функция (регуляция физиологической моторики и всасывания ЖКТ);
— участие в процессах детоксикации ксенобиотиков-не характерных для кишечника веществ (в кишечнике доминируют реакции гидролиза и восстановления, тогда как в печени — окисления и синтеза с образованием водорастворимых продуктов);
— иммуностимулирующая функция полезной микрофлоры (поддержание высоких уровней лизоцима, секреторных иммуноглобулинов, интерферона, цитокинов, пропердина и комплемента, важных для иммунологической резистентности).
Всю микрофлору кишечника можно подразделить на три части:
Облигатную, постоянно живущую и характерную (главная микрофлора);
факультативную (условно патогенная и сапрофитная микрофлора);
транзиторную (случайные микроорганизмы).
Микрофлору кишечника также делят по направлению от поверхности слизистой к центру кишечника и выделяют пристеночную и полостную.
Облигатными, т. е. постоянными для толстой кишки, являются анаэробы — бифидобактерий и пропионовые бактерии, лактобактерии, которые относят к анаэробам и микроаэрофилам и аэробы — кишечная палочка.
Количество анаэробов стабильно и в среднем составляет 1-10 млрд. клеток на 1 г фекалий. На их долю приходится 95% всей кишечной флоры. Количество аэробов менее постоянно и исчисляется десятками и сотнями миллионов в 1 г фекалий (в среднем 1-3 млн.).
Состав факультативной группы весьма вариабелен. Сюда входят лакто-зоотрицательные энтеробактерии, стафилококки, протей, грибы и др. Многие из них находятся там более длительно, но в норме патогенного действия не проявляют.
Транзиторная микрофлора представлена флавобактериями, ацинетобактерами, некоторыми псевдомонадами.
Количество нормальных бактерий в кишечнике ребенка должно быть достаточно высоким и составлять для бифидобактерий — 10 в 9 — 11 степени, для нормальной кишечной палочки и лактобацилл — 10 в 7 — 9 степени в 1 грамме фекалий.
Микробы, которые живут в организме, не принося ему вреда тогда, когда их уровень не превышает определенного предела. Это — условно-патогенная кишечная микрофлора; как только ее количество возрастает, возникают различные проблемы — вздутие живота, неустойчивый стул и т.д. Наиболее часто встречающимися условно-патогенными бактериями являются:
— Условно-патогенные кишечные палочки (гемолизирующие, лактозонегативные и т.д.), их количество должно составлять не более 10% от общего количества кишечной палочки. Превышение их уровня приводит к болям и вздутию живота, появлению слизи и зелени в кале.
— Золотистые стафилококки, количество которых не должно превышать 10 в третьей степени у детей старше года и взрослых, а у детей до года они должны отсутствовать, превышение их уровня может привести к развитию поносов с оранжевым окрашиванием кала вплоть до развития классической картины кишечной инфекции. Замечено, что некоторые продукты обмена стафилококков по своей структуре сходны по строению с белками коровьего молока, и поэтому считается, что стафилококк может способствовать возникновению аллергии к белку коровьего молока с развитием атопического дерматита.
— Клостридии. Их уровень не должен превышать 10 в 4 степени, при его превышении часто возникает вздутие живота, неустойчивый стул, снижение аппетита.
— Клебсиеллы. При их количестве выше 10 в 3 степени может возникнуть учащение стула, боли в животе.
— Кандиды. Грибковая микрофлора в количестве выше 10 в 3 степени часто обнаруживается у детей со сниженным иммунитетом, в особенности после частого применения антибактериальных препаратов. Возникают сходные с клостридиальными нарушения.
Микробы, которые всегда в инфицирующей дозе вызывают заболевание — патогенные кишечные бактерии, такие, как возбудители сальмонеллеза, дизентерии, брюшного тифа, холеры, патогенная кишечная палочка, ротавирусы и другие. При попадании их в организм возникает общая интоксикация, проявляющаяся нарушением самочувствия, головной болью, лихорадкой, затем присоединяются боли в животе, рвота и частый жидкий стул с различными патологическими примесями (зелень, слизь, кровь). Это состояние без контроля врача и адекватного лечения очень опасно, в особенности в детском возрасте, поскольку может привести к обезвоживанию организма и развитию тяжелых осложнений.
Клиника дисбактериоза самая разнообразная. Наиболее часто встречается:
— сухость кожи, атопический дерматит, «заеды» ,
— нарушения цвета и запаха стула — от темно-зеленого до ярко-зеленого, с включениями, непереваренной пищей и т.д.
— боли в животе, колики у младенцев. Почему? Как бактерия связана с атопическим дерматитом?
Нарушения микрофлоры могут быть в тонком кишечнике и в толстом кишечнике (а иногда и там, и там). В зависимости от этого меняется и патогенез: — в тонкой кишке избыточное бактериальное обсеменение вызывает понос, нарушает всасывание витаминов (В12, А, К, Д), нарушает кишечное всасывание (большое количество микробов выделяет много токсинов — токсины повреждают стенку кишки — через поврежденную кишку «пролезают» большие молекулы, которые способствуют возникновению аллергии).
— в толстой кишке избыточное обсеменение бактериями вызывает запор (хотя может быть и понос), боли в животе, нарушения характера стула.
1. Необходимы клинические проявления, то есть ребенок и родители должны предьявлять жалобы (нарушения стула, боли в дивоте и прочие). Дисбактериоз без клинических проявлений (ничего не болит, но анализы очень страшные) лечения не требует. Более того, на мой взгляд, выставлять диагноз «синдром дисбактериоза» на основании только результатов анализа — совершенно неправильно.
Ребенка, ребенка лечите — если надо! А когда хочется полечить бумажку… это не ко мне.
2. Копрология. Это анализ состава кала — сколько жира, сколько углеводов и прочее. Копрология имеет возрастные особенности. Анализ очень ценный, очень информативный — и простой и безболезненный для ребенка. Просто собираете кал. Как это правильно сделать я расскажу в другой статье. Копрограмма — общеклиническое исследование кала. Для нормального развития малыша важно не только правильное вскармливание, но и такой показатель, как хорошее переваривание пищи. По результатам данного анализа врач сможет оценить, в каком отделе (желудке или кишечнике) нарушено пищеварение и нет ли воспаления, которое может сопровождать кишечную инфекцию.Включает физико-химические показатели и данные микроскопических исследований. Данный анализ позволяет судить о некоторых патологических процессах в органах пищеварения и в определенный степени дает возможность оценить состояние ферментативных систем пищеварительного аппарата.
3. Анализ кала на глисты и анализ кала на энтеробиоз — особенно важно для детей старше 1,5 лет (и для ползающих грудничков, если они на искусственном вскармливании). Сдается, также как и копрология, в ближайшей лаборатории. Если ребенок чешется во сне, если у него раздражение вокруг анального отверстия, если у девочки бесконечные вульвовагиниты — анализ кала на энтеробиоз (острицы) сдавать трижды, желательно в разных местах. Глистная инвазия встречается гораздо чаще дисбактериоза, а вот клиника совершенно идентична.
4. При соответствующей клинике (боли в животе, пенистый стул, поносы или запоры, чередующиеся с поносами) и соответствующих изменениях в копрограмме (есть жирные кислоты и мыла) — анализ кала на углеводы. Норма — 0,25%. Повышение выделения углеводов с калом необязательно проявление лактазной недостаточности, всегда необходима консультация врача.
5. Анализ кала на патогенные бактерии (сальмонеллы, шигеллы, патогенные серовары кишечной палочки). Дело в том, что стертые формы сальмонеллеза или дизентерии встречаются гораздо чаще, чем принято думать.
6. Добрались-таки до анализа кала на дисбактериоз.
Значит так, посев кала на дисбактериоз малоинформативен и не отражает всей картины микробной флоры кишечника, скорее, он говорит о флоре последних отделов толстой кишки. Многие бактерии не живут на воздухе, что также отражается на качестве данного анализа. Для чего может быть полезен данный анализ — оценить количество патогенных и условно-патогенных бактерий в кишечнике. Попросту говоря, уточнить, не живут ли в кишечнике ребенка «ядовитые» бактерии в большом количестве. Достоверность посева кала на дисбактериоз в отношении оценки количества и соотношения «полезных бактерий» мне не кажется высокой. Сдавать посев кала на дисбактериоз надо в самую последнюю очередь, когда уже сдан общий анализ кала (копрология), исключена дисахаридазная (и лактазная в том числе) недостаточность и прочее…
Достаточно бессмысленный анализ, если честно. А уж эти стопочки бланков: «Мы сдавали кал на дисбактериоз 10 раз и каждый раз был разный результат… » Самое главное в отношении анализа кала на дисбактериоз:
Лечить анализ — нельзя. Хоть что там у Вас высеялось — если нет клиники (а вот зачем Вы тогда, кстати, анализ сдавали?) лечить ничего не надо.
Нормы приводить не буду, они хоть не сильно, но разнятся от лаборатории к лаборатории. Кому интересно ниже приведу ссылки на статьи по данной проблеме. На мой взгляд, обращать внимание следует только на наличие патогенных или условно-патогенных бактерий в больших количествах. Если в большом количестве высевается клебсиелла, или протей, или грибы…
В сотый раз повторю — не надо лечить анализ. И тем более, не надо лечить его самостоятельно.
Таким образом, если у Вашего ребенка боли в животе или нарушения стула или атопический дерматит или плохой аппетит или все это вместе взятое, алгоритм Ваших действий должен быть следующим:
1. Показаться врачу. Педиатру или гастроэнтерологу или аллергологу.
2. Сдать основные анализы (общий анализ крови, общий анализ мочи, копрология, анализ кала на глисты и энтеробиоз, при необходимости — на углеводы, при необходимости — УЗИ брюшной полости, гастроскопия) + принимать лечение, прописанное врачом
3. Показать результаты анализов, рассказать о том, помогло ли лечение, получить улучшенные назначения.
4. При малой эффективности лечения (оценивать не раньше чем через 2 недели) — показаться врачу снова (можете попробовать поменять врача, но лучше сразу найти хорошего специалиста).
5. По рекомендации врача — если такая будет — сдать анализ кала на дисбактериоз.
обычная последовательность действий — сдать анализ на дисбактериоз, показать его врачу, переспросить в интернете, сделать сборную солянку из советов в инете и врачебных рекомендаций, удивляться отсутствию эффекта от лечения, снова сдать анализ на дисбактериоз. Не обижайтесь, пожалуйста, но сил же нет смотреть на эти бумажки! А на бедных, несчастных залеченных различными препарартами детей и того страшнее.
Давайте сразу договоримся — дисбактериоз на грудном вскармливании — невозможен. У ребенка может быть аллергия, может быть лактазная недостаточность (и долгая, без лечения, лактазная недостаточность может приводить к синдрому дисбактериоза), может быть возрастная незрелость (колики до 3-х месяцев) кишечника — но у него, на грудном-то молоке, не может быть избыточного бактериального обсеменения кишечника. Если Вам говорят, что проблемы у ребенка (а еще хуже — новорожденного!) на грудном вскармливании вызваны дисбактериозом — лучше посоветоваться с еще каким-нибудь специалистом.
— у грудных детей, находящихся на искусственном вскармливании, если они из группы риска (недоношенные, страдающие от какого-то другого заболевания, перенесшие тяжелую операцию),
— у грудных детей с нарушениями иммунитета. Имеются в виду ВИЧ-инфекция и другие заболевания иммунной системы.
— у детей и взрослых, перенесших операции на желудочно-кишечном тракте, в особенности, с удалением части кишечника,
— у пожилых людей, особенно с нарушениями питания,
— после химиотерапии и лучевой терапии,
— у детей и взрослых, получавших массивную и длительную антибиотикотерапию.
Сразу хочу подчеркнуть, что 5-7-дневное назначение одного антибиотика в возрастной дозировке ничего не сделает с флорой ребенка (или взрослого), не страдающего нарушениями иммунитета.
К нарушению микрофлоры может приводить только назначение одного антибиотика на 14 дней и более, назначение одновременно двух и более антибиотиков, назначение антибиотика в дозе, превышающей возрастную и назначение антибиотиков из группы цефалоспоринов 3-4 поколения и линкозамидов (клиндамицин, линкомицин) — эти антибиотики назначаются редко, только в стационаре и в связи с заболеваниями, гораздо худшими, чем дисбактериоз. Да, кстати, введение антибиотика внутримышечно (или внутривенно) или через рот — не играет никакой роли для микрофлоры. Если Вашему ребенку предлагают колоть антибиотики, «чтобы избежать дисбактериоза» — не верьте. Антибиотик влияет на микрофлору кишечника, всасываясь, и потом, с кровью, приносясь к стенке кишечника. Его местное воздействие невелико и зависит от того, в каком именно отделе всасывается тот или иной антибиотик (ну как может повлиять местно на флору толстой кишки лекарство, которое всасывается в начале тонкой кишки?!) Таким образом, из всего этого можно сделать два вывода:
1. Назначение антибиотика на 5-7 дней в возрастной дозировке не ведет к дисбактериозу. Расстройство стула на фоне приема антибиотика — явление временное и пройдет как только будет отменен антибиотик. При назначении антибиотика на 5-7 дней нет необходимости давать ребенку одновременно с этим пробиотики и/или противогрибковые средства, т.к. риск развития аллергии достаточно велик при таком количестве препаратов, а польза от них — невелика.
2. Дисбактериоз у детей встречается редко. Гораздо чаще имеет место аллергические процессы, лактазная недостаточность, глистная инвазия или другие заболевания желудочно-кишечного тракта. Поэтому при подозрении на дисбактериоз надо вначале исключить все остальное.
Итак, чтобы не было проблем с кишечником (и совсем не обязательно дисбактериоза)
1. Грудное вскармливание. Не хотите кормить грудью — хотя бы первые капли молозива, сразу после рождения. Ребенок сразу после рождения должен быть приложен к груди и высосать хотя бы несколько капель.
2. Совместное пребывание с ребенком в роддоме. Кишечник в эти дни колонизируется — и лучше это будет флора с Ваших рук, чем флора роддома и персонала.
3. Мытье рук. И своих — когда Вы общаетесь с ребенком, и ребенкиных перед едой.
4. Правильное питание. С молочными продуктами, кисломолочными продуктами, фруктами, овощами, мясом и рыбой — а не сосиски с макаронами ежедневно.
5. Гулять, купать закалять — и грудничков, и старших детей.
Ну допустим, ну допустим у Вашего ребенка дисбактериоз. Знаете с чего начинается лечение дисбактериоза?
С назначения антибиотиков.
Для того, чтобы уничтожить патогенную флору (1 этап лечения дисбактериоза) применяются:
— специальные бактериофаги (могут быть как сделанные в массовом порядке, так и на заказ, непосредственно под Вашу бактерию) — поливалентный пиобактериофаг, сальмонелезный бактериофаг, клебсиеллезный бактериофаг и т.д. Это бактерии, которые будут «есть» «плохие» бактерии в организме. Самый физиологичный метод, но — говорят — весьма аллергичный. Дается одновременно через рот и в маленьких клизмах, первые дни лечения могут быть сильные боли в животе — это реакция на препарат.
— специальные пробиотические (т.е. содержащие живые «полезные» бактерии) препараты, которые «вытесняют» «плохие» бактерии — бактисубтил (есть данные о том, что его нельзя детям до 2-х лет, хотя раньше его с успехом применяли даже у новорожденных). Да, кстати, с классической точки зрения, бактисубтил — пребиотик, т.к. содержащиеся в нем B.cereus не сами «вытесняют» плохие бактерии, а создают кислую среду, в которой им плохо жить ), бифиформ ( Bifidobacterium longum+Enterococcus faecium или Lactobacillus GG+Bifidobacterium lactis) — с 1 года, энтерол (Saccharomyces boulardii ) — с 1 года
— антибиотики, для уничтожения «плохих» бактерий — используются антибиотики широкого спектра действия, как правило, либо пенициллинового ряда, либо макролиды.
«Плохих» уничтожили, можно приступать к заселению «хорошими» (2 этап лечения)
— вначале, на 7-10 дней назначают пребиотики (препараты, которые помогают прижиться «хорошим» бактериям) — самые распространенные — это Хилак-форте — можно с рождения, добавлять в любые жидкости, кроме молока и препараты лактулозы — Дюфалак, Лактусан и прочее (куча БАД-ов есть, содержащих лактулозу и выдающих себя за единственно-неповторимое лекарство от всех дисбактериозов). Я больше доверяю нормальным препаратам, таким как Дюфалак — лактулоза — это пищевые волокна. Она не всасывается, а служит «едой» для роста полезных бактерий.
Хилак-форте может вызывать запоры, препараты лактулозы способствуют облегчению процесса дефекации.
— после 7-10 дней приема пребиотиков начинают давать пробиотики, ту самую «хорошую» флору. Из наиболее часто встречающихся — Бифиформ, про который уже говорилось, Линекс (Lactobacillus acidophilus, Bifidobacterium infantis v.liberorum, Enterococcus faecium) (осторожно, очень много подделок) — с рождения, Нормофлорины (L. acidophilus, B.bifidum, B.longum, L. casei rhamnosus) — с рождения, Примадофилус (Bifidobacterium breve, longum, tongu; Lactobacillus rhamnosus, acidophilus ) — с рождения, на мой взгляд необоснованно разрекламирован, Бифидумбактерин форте и Пробифор (Bifidobacterium bifidum+активированный уголь ) — отечественные препараты, могут применяться с рождения, представляют собой «обычные» бифидобактерии, «посаженные» на очень маленькие кусочки активированного угля, что способствует лучшему заселению бактериями, а активированный уголь всасывает (сорбирует) в себя все «плохие» вещества из кишечника, обычные лакто-и бифидобактерии в порошке (да, тот самый бифидумбактерин) — сейчас назначаются относительно редко, т.к. плохо приживаются. Очень много различных БАДов, содержащих пре-и пробиотики, только это не биологически активная добавка к пище, это полноценное лекарство, которое — из экономии — провели как БАД. Соответственно, всяких клинических испытаний было вполовину меньше, чем с лекарственным препаратом. Выводы делайте сами и не принимайте никаких БАД без совета врача. Обязательно надо отметить, что западные специалисты в один голос утверждают, что самыми эффективными в лечении дисбактериоза (вернее, antibiotic-associated diarrhea) у детей являются следующие микроорганизмы: Saccharomyces boulardii, Lactobacillus rhamnosus GG и B. lactis + Str. thermophilus, т.е. «переводя» на препараты — Энтерол, Бифиформ Малыш, Нормофлорин Д, Примадофилус Как правило, одновременно с пре-и пробиотиками назначаются ферментные препараты, сорбенты (активированный уголь, смекта, полифепам и т.д.) и другие препараты — так как дисбактериоз не заболевание, а лишь часть других заболеваний, соответственно, идет лечение основного заболевания.
Два слова про продукты, обогащенные пре-и пробиотиками.
Их сейчас появилось очень много, особенно в детском питании. Пребиотики (галактоолигосахариды и фруктоолигосахариды — это тоже пищевые волокна, не всасываются, но служат пищей для «полезных бактерий») часто добавляются в смеси для искусственного вскармливания, лактулозой обогащают каши для детского питания, йогурты; очень много йогуртов и других кисломолочных продуктов (в принципе, любой кисломолочный продукт — это пробиотик, т.к. содержит «хорошие бактерии» или грибы, как кефир). Без теории, только выводы:
— смесь с пре-и пробиотиками лучше, чем смесь без них, но подбирать смесь, все-таки, должен врач. Потому что, в смеси без пре-и пробиотиков могут быть какие-то другие достоинства, которые будут нужнее Вашему ребенку. И, конечно-конечно-конечно, естественное вскармливание предпочтительнее искусственного;
— есть разница межу продуктом, носящим название «йогурт» и каким-нибудь фругуртом, эрмигуртом и прочим. Йогурты более полезны, там большее количество живых «полезных бактерий», все, что не называется «йогуртом», а лишь созвучно ему — содержит таких бактерий меньше и приживаются они хуже;
— йогуртами и другими кисломолочными продуктами нельзя вылечить нарушения микрофлоры (если они имеют место), но можно предотвратить их развитие. В любом случае, все кисломолочные продукты полезны для организма (даже без нарушения микрофлоры кишечника).
— если Вы подозреваете у своего ребенка дисбактериоз — почти наверняка, его у ребенка нет, но есть какое-то другое заболевание, которое надо лечить у врача, возможно, с использованием пре-и пробиотиков.
— если Вы подозреваете у своего ребенка дисбактериоз — обязательно вначале сдайте анализы крови, мочи, копрограмму, анализ кала на яйца глистов и энтеробиоз — и проконсультируйтесь с врачом, а только после этого (при необходимости!) идите сдавать посев кала на дисбактериоз.
— анализ «на дисбактериоз» малоинформативен и должен делаться только по совету врача и после того, как сделаны основные анализы.
— принимать пробиотики вместе с антибиотиком, назначенным на 5-7 дней — бессмысленно. Это имеет смысл только в случае длительного приема антибиотиков в больших дозах.
— на грудном вскармливании у здорового доношенного ребенка дисбактериоза не бывает.
— И, хотя про это я в основном тексте упомянуть забыла, посев молока столь же бессмысленен, как и посев кала на дисбактериоз — а стафилококк, высевающийся в молоке прибежал туда с кожи рук и/или груди и никакого лечения не требует.
источник
Микробиологическое исследование, позволяющее качественно и количественно охарактеризовать условно-патогенную флору кишечника, а также определить чувствительность к антибиотикам отдельных ее представителей.
Условно-патогенные микроорганизмы, условно-патогенные бактерии, условно-патогенные микробы, условно-патогенные возбудители, анализ на дисбактериоз, анализ на УПФ.
Синонимы английские
Opportunistic pathogens, opportunistic flora, opportunistic organisms, antibiotic susceptibility.
Какой биоматериал можно использовать для исследования?
Как правильно подготовиться к исследованию?
- Исследование рекомендуется проводить до начала приема антибиотиков и других антибактериальных химиотерапевтических препаратов.
- Исключить прием слабительных препаратов, введение ректальных свечей, масел, ограничить прием медикаментов, влияющих на перистальтику кишечника (белладонна, пилокарпин и др.) и на окраску кала (железо, висмут, сернокислый барий), в течение 72 часов до сбора кала.
Общая информация об исследовании
Условно-патогенная флора – это микроорганизмы, которые присутствуют у человека в умеренных количествах. Однако при определенных условиях их количество увеличивается и превышает допустимую норму, что приводит к соответствующим заболеваниям. К наиболее распространенным представителям условно-патогенной флоры кишечника относятся: золотистый стафилококк (S. aureus), клебсиеллы (Klebsiella), эшерихии (Escherichia), энтеробактер (Enterobacter), цитробактер (Citrobacter) и ацинетобактер (Acinetobacter), протей (Proteus), клостридии (Clostridia), серрации (Serratia), псевдомонады (Pseudomonas), дрожжеподобные грибы (Candida и др.) и другие возбудители. Эти микроорганизмы могут вызывать инфекционное поражение желудочно-кишечного тракта с развитием гастроэнтерита, энтерита и энтероколита.
Посев кала на условно-патогенную флору с определением чувствительности к антибиотикам используется для диагностики кишечных инфекций, вызываемых условно-патогенными микроорганизмами, а также для определения чувствительности этих возбудителей к антибиотикам.
Для чего используется исследование?
- Для установления возбудителя кишечной инфекции.
- Для дифференциальной диагностики (наряду с другими исследованиями) заболеваний, протекающих со сходными симптомами (диарея, воспалительные заболевания кишечника, колоректальный рак, болезни, сопровождающиеся нарушением всасывания).
- Для того чтобы оценить эффективность проводимой антибактериальной терапии.
Когда назначается исследование?
- При симптомах кишечной инфекции.
Если в посеве наблюдается умеренный рост условно-патогенных микроорганизмов (не превышающий норму), то утверждать, что они вызвали кишечную инфекцию, нельзя. Обильный рост условно-патогенных микроорганизмов (превышающий норму) свидетельствует о том, что они явились причиной развития инфекции.
Что может влиять на результат?
Предшествующая антибактериальная терапия или химиотерапия ведет к ложноотрицательному результату.
Кто назначает исследование?
Терапевт, врач общей практики, педиатр, гастроэнтеролог, инфекционист.
- Энциклопедия клинических лабораторных тестов / под ред. Н. У. Тица. – М. : «Лабинформ», 1997. – 942 с.
- Руководство по инфекционным болезням / под ред. Ю. В. Лобзина, С. С. Козлова, А. Н. Ускова. – CПб. : Феникс, 2001. – 932 с.
источник
71-84-306. Посев кала на патогенную и условно-патогенную флору, комплексное исследование: сальмонеллы, шигеллы, патогенная кишечная палочка E.Coli O157:H7, условно-патогенные энтеробактерии, золотистый стафилококк, грибы рода Cand >
Срок выполнения (в лаборатории): 5 р.д. *
Метод диагностики, позволяющий оценить количественный и качественный состав условно-патогенной микрофлоры кишечника, а также обнаружить основных возбудителей кишечных инфекций — шигеллы, сальмонеллы, кишечная палочка E.Coli O157:H7.
Условно-патогенная флора – это микроорганизмы, которые присутствуют у здорового человека в умеренных количествах. Однако при определенных условиях их количество увеличивается и превышает допустимую норму, что приводит к инфекционному поражению желудочно-кишечного тракта с развитием гастрита, энтерита, колита и их сочетаний. Чаще всего данную инфекционную патологию вызывают золотистые стафилококки, кишечные палочки, энтеробактеры, клебсиеллы, протеи, синегнойные палочки, дрожжеподобные грибы и другие микроорганизма.
Основные симптомы инфекций, вызываемых шигеллами, сальмонеллами, патогенной кишечной палочкой — недомогание, слабость, повышение температуры, диарея.
- дифференциальная диагностика этиологического фактора кишечной инфекции;
- оценка эффективности этиотропной терапии кишечной инфекции.
Исследование рекомендуется проводить до начала антибактериальной терапии. В судно или на дно унитаза поместить стерильную бумагу (или проглаженный лист) либо одноразовую пластиковую тарелку. Испражнения собирают сразу после дефекации специальной ложечкой, вмонтированной в крышку пластикового контейнера в объеме 1-2 г. Исследованию подлежит средняя порция испражнений. Избегать попадания мочи и кусочков не переваренной пищи. Нельзя производить сбор кала с памперсов. У грудных детей материал собирать со стерильной пеленки или предварительно проглаженных ползунков. В случае сбора жидкого кала его можно собрать, подстелив под малыша клеенку.
При невозможности опорожнить кишечник в утренние часы, сбор материала производится вечером. Для получения достоверного результата материал для исследования берется до начала антибактериальной терапии или в интервалах между курсами лечения, но не ранее двух недель после ее окончания.
Повышение референсных значений: выделение представителей патогенной флоры свидетельствует об этиологическом факторе выделенного возбудителя в клинической картине. Определение чувствительности к антибактериальным препаратам осуществляется врачом микробиологом и регламентируется методическими указаниями. R-возбудитель устойчив, S-возбудитель чувствителен, I-возбудитель умеренно устойчив к антибактериальному препарату. Выявление условно-патогенной флоры и ее значимость в развитии заболевания зависит от количества выделенного возбудителя для данной локализации.
Понижение референсных значений: отсутствие патогенной флоры — норма. Присутствие условно-патогенной флоры в количестве, не превышающем диагностического значения — норма для данной локализации.
К ложноотрицательному результату может привести прием антибактериальных препаратов.
До начала антибактериальной терапии или в интервалах между курсами лечения, но не ранее двух недель после ее окончания.
Адреса медицинских центров, в которых можно заказать исследование, уточняйте по телефону 8-800-100-363-0
Все медицинские центры СИТИЛАБ в г. Москва >>
| Код | Наименование | Цена | Заказ |
|---|---|---|---|
| 11-10-001 | Общий анализ крови (CBC/Diff — 5 фракций лейкоцитов) | от 1 р.д. | 370.00 р. |
| 71-84-300 | Посев кала на дисбактериоз | от 4 р.д. | 1530.00 р. |
| 72-84-008 | Посев кала на Clostridium difficile (клостридии), кал | от 4 р.д. | 910.00 р. |
| 84-84-003 | Общий анализ кала (копрограмма) | от 1 р.д. | 570.00 р. |
| 85-85-001 | Общий анализ мочи | от 1 р.д. | 350.00 р. |
* На сайте указан максимально возможный срок выполнения исследования. Он отражает время выполнения исследования в лаборатории и не включает время на доставку биоматериала до лаборатории.
Приведенная информация носит справочный характер и не является публичной офертой. Для получения актуальной информации обратитесь в медицинский центр Исполнителя или call-центр.
источник
Кал на условно патогенную флору. Анализ на дисбактериоз у детей — как подготовиться, сдать, расшифровать
В бланке каждого анализа на дисбактериоз имеются показатели микрофлоры.
Патогенные энтеробактерии . К этой группе микроорганизмов относятся такие бактерии, которые вызывают острую кишечную инфекцию (сальмонеллы, шигеллы – возбудители дизентерии, возбудители брюшного тифа). Выявление этих микроорганизмов является уже не показателем дисбактериоза, а показателем серьезного инфекционного заболевания кишечника.
Бифидобактерии . Это основные представители нормальной кишечной микрофлоры, количество которых в кишечнике должно быть 95 – 99%. Бифидобактерии выполняют важную работу по расщеплению, перевариванию и всасыванию различных компонентов пищи, например, углеводов; они сами синтезируют витамины, а также способствуют усвоению их из пищи; при участии бифидобактерий происходит всасывание в кишечнике железа, кальция и других важных микроэлементов; бифидобактерии стимулируют моторику кишечной стенки и способствуют нормальному опорожнению кишечника; бифидобактерии нейтрализуют разлчные токсические вещества, попадающие в кишечник извне или образовавшиеся в результате жизнедеятельности гнилостных микроорганизмов. В бланке анализа указывается титр бифидобактерий, который должен быть не меньше 107 – 109. Существенное снижение количества бифидобактерий – всегда признак выраженного дисбактериоза.
Лактобактерии (лактобациллы, молочнокислые микробы, молочнокислые стрептококки). Второй по представительству (5% в совокупности микроорганизмов кишечника) и по значимости представитель нормальной флоры. Лактобактерии или молочнокислые микробы, как показывает их название, вырабатывают молочную кислоту – важнейший компонент для нормальной работы кишечника. Лактобактерии обеспечивают противоаллергическую защиту, способствуют нормальному опорожнению кишечника, вырабатывают высокоактивную лактазу – фермент, расщепляющий молочный сахар (лактозу). В анализе их количество должно быть не меньше 106 – 107. Дефицит лактобактерий может привести к развитию аллергических заболеваний, запорам, лактазной недостаточности.
Следует отметить, что бактерии нормальной кишечной флоры живут, прикрепляясь к кишечной стенке и образуя пленку, покрывающую кишечник изнутри. Через эту пленку происходит все всасывание в кишечнике. Бактерии нормальной кишечной микрофлоры обеспечивают по совокупности 50 – 80% всего пищеварения, а также выполняют защитные (в том числе противоаллергические) функции, нейтрализуют действие чужеродных и гнилостных бактерий, способствуют опорожнению кишечника, обеспечивают адаптацию к питанию и к внешним воздействиям.
Кишечная палочка со сниженной ферментативной активностью . Это неполноценная кишечная палочка, которая не представляет никакого вреда, но при этом не выполняет своих полезных функций. Присутствие данного показателя в анализе является признаком начинающегося дисбактериоза, а также как и снижение общего количества кишечной палочки может быть косвенным признаком присутствия в кишечнике глистов или простейших.

Все остальные показатели микрофлоры являются условно-патогенной флорой. В самом термине “условно-патогенный” обозначена суть данных микробов. Они становятся патогенными (нарушающими нормальные функции кишечника) при определенных условиях: повышение их абсолютного количества или процентного соотношения к нормальной флоре, при неэффективности защитных механизмов или снижении функции иммунной системы. Условно-патогенная флора – это лактозонегативные энтеробактерии (клебсиелла, протей, цитробактеры, энтеробактеры, гафнии, серрации), гемолизирующая кишечная палочка и различные кокки (энтерококки, эпидермальные или сапрофитные стафилококки, золотистый стафилококк). Кроме того, к условно-патогенным относятся клостридии, которые высеваются не во всех лабораториях. Условно-патогенная флора внедряется, конкурируя с полезными бактериями, в микрбную пленку кишечника, заселяет кишечную стенку и вызывает нарушения работы всего желудочно-кишечного тракта. Дисбактериоз кишечника с повышенным содержанием условно-патогенной флоры может сопровождаться аллергическими кожными реакциями, нарушениями стула (запоры, поносы, зелень и слизь в кале), болями в животе, вздутиями живота, срыгиваниями, рвотами. При этом обычно температура тела не повышается.
Кокковые формы в общей сумме микробов. Самыми безобидными представителями условно-патогенной флоры являются энтерококки. Они наиболее часто встречаются в кишечнике у здоровых людей, их количество до 25% не представляет угрозы здоровью. Если количество превышает 25% (более 107), это чаще всего связано со снижением нормальной флоры. В редких случаях повышение количества энтерококков является главной причиной дисфункции, связанной с дисбактериозом.
Эпидермальный (или сапрофитный) стафилококк (S. epidermidis, S. saprophyticus). Эти виды стафилококков могут вызывать нарушения, но их количество до 25% является допустимым.
Процент гемолизирующих кокков по отношению ко всем кокковым формам. Даже среди относительно безобидных кокков, названных выше, могут встречаться более патогенные, что и обозначается в этой позиции. Если общее количество кокков составляет, например, 16%, а процент гемолизирующих кокков – 50%, это значит, что половина из 16% — более вредоносные кокки, а их процент по отношению к нормальной флоре составляет 8%.
Золотистый стафилококк (S. aureus). Один из самых неприятных (наряду с гемолизирующей кишечной палочкой, протеем и клебсиеллой) представителей условно-патогенной флоры. Даже небольшие его количества могут вызвать выраженные клинические проявления, особенно у детей первых месяцев жизни. Поэтому обычно в нормах, приведенных в бланке анализа, указывается, что его быть не должно (на самом деле допустимы количества, не превышающие 103). Патогенность золотистого стафилококка напрямую зависит от состояния нормальной флоры: чем больше бифидобактерий, лактобактерий и нормальной кишечной палочки, тем меньше вреда от стафилококка. Присутствие его в кишечнике может приводить к аллергическим реакциям, гнойничковым кожным высыпаниям, дисфункции кишечника. Стафилококки являются распространенными микробами окружающей среды, в частности, они в больших количествах живут на коже и слизистых оболочках верхних дыхательных путей. Ребенку они могут попадать через грудное молоко. Наиболее подвержены заражению стафилококками ослабленные дети (проблемная беременность, недоношенность, кесарево сечение, искусственное вскармливание, применение антибиотиков – факторы риска ослабления функций иммунной системы). Важно понимать, что стафилококки как и другие условно-патогенные бактерии проявляют себя при определенных условиях, главным из которых является ослабление иммунитета, поэтому важным при лечении дисбактериоза, ассоциированного со стафилококком, является проведение иммунокоригирующей терапии.
Гемолизирующая кишечная палочка. Является представителем лактозонегативных энтеробактерий, но выделяется отдельно в связи с распространенностью и значимостью. В норме должна отсутствовать. К данному микробу применимо практически все, сказанное про золотистый стафилококк. То есть, она может вызывать аллергические и кишечные проблемы, очень распространена в окружающей среде (правда, практически никогда не встречается в грудном молоке), вызывает проблемы у ослабленных детей, требует иммунокоррекции. Следует отметить, что термин “гемолизирующая” не означает, что имеется какое-то влияние на кровь. Условно-патогенная флора при дисбактериозе не должна преодолевать кишечную стенку и попадать в кровь. Это возможно только при крайне выраженных формах дисбактериоза у детей с выраженными иммунодефицитами, как правило, представляющих угрозу для жизни. К счастью, такие состояния встречаются нечасто.
Лактозонегативные энтеробактерии . Большая группа условно-патогенных бактерий большей или меньшей степени патогенности. Их количество не должно превышать 5% (или в титрах: 103 – 106 – умеренное повышение, более 106 – существенное повышение). Наиболее неприятными бактериями из этой группы являются протеи (чаще всего с ними связаны запоры) и клебсиеллы (являются прямыми антагонистами (конкурентами) лактобактерий, что приводит к развитию аллергии и запоров, а также к проявлениям лактазной недостаточности). Часто в бланке анализа указывается общее количество лактозонегативных энтеробактерий (наиболее информативно процентное соотношение), а затем идет расшифровка:
Обычно какие-то количества этих бактерий постоянно живут в кишечнике, не вызывая проблем. В нормах могут быть указаны цифры от 103 до 106, являющиеся допустимыми.
Грибы рода Candida . Допустимо присутствие до 104. Повышение этого параметра может быть после применения антибиотиков. Если количество грибов повышено, а количество нормальной кишечной флоры резко снижено, при этом отмечается кандидоз (молочница) видимых слизистых оболочек (ротовая полость, половые органы) – это проявления системного кандидоза, то есть имеется инфицирование грибами кишечника. Если же количество грибов в анализе на дисбактериоз увеличено, но нет снижения нормальной кишечной флоры, это свидетельствует о том, что грибы живут на коже вокруг заднего прохода, а не в кишечнике, в этом случае достаточно наружной терапии с использованием противогрибковых мазей или кремов.
Клостридии . Из-за технических сложностей и небольшого практического значения определяются не во всех лабораториях. Допустимое количество до 107. Проявляют патогенность обычно в комплексе с другой условно-патогенной флорой, редко изолированно вызывают проблемы (чаще всего – разжижение стула, понос). Их количество зависит от функции местного иммунитета кишечника.
Прочие микроорганизмы. В данном параметре описываются редко встречающиеся виды бактерий, самым опасным из которых является синегнойная палочка (Pseudomonas aerugenosa). Чаще всего, микроорганизмы, описанные в этой позиции анализа не имеют практического значения.
Термин “abs” обозначает отсутствие данного микроорганизма, также употребляется “не обнаружено”.
Существуют ситуации, когда нарушения в составе нормальной кишечной флоры не требуют микробиологической коррекции.

У более старших детей и взрослых встречаются компенсированные формы дисбактериоза кишечника, когда возможностей организма хватает, чтобы дисфункция не развилась. Обычно у таких людей длительно отсутствует или резко снижен какой-либо из трех видов нормальной кишечной флоры (бифидобактерии, лактобактерии, кишечная палочка), но при этом может быть увеличено количество других нормальных бактерий, и тогда эти бактерии берут на себя функции недостающих. Если человек не предъявляет никаких жалоб микробиологической коррекции проводить не нужно.
Есть ситуации, когда в кишечнике присутствует условно-патогенная флора, устойчивая к терапии, но при этом опять же жалоб нет. Это может быть связано с низкой протеолитической активностью ферментов этой флоры или, иначе говоря, низкой патогенностью (болезнетворностью). В этих случаях можно оставить эту слабо патогенную флору в покое.
Таким образом, при решении вопроса о необходимости коррекции дисбактериоза врач должен прежде всего ориентироваться на состояние пациента. В ситуациях, когда дисбактериоз не вызывает стойких отклонений от нормальных функций организма можно избрать выжидательную тактику с контролем динамики или ограничиться поддерживающей терапией.
Также не требуют микробиологической коррекции следующие отклонения в составе кишечной микрофлоры:
Увеличение количества кишечной палочки с нормальной ферментативной активностью (более 300 — 400 млн/г);
Увеличение количества кишечной палочки со сниженной ферментативной активностью (более 10%), если нет жалоб;
Увеличение количества энтерококков более 25%, если нет жалоб;
Присутствие негемолизирующих кокков (эпидермальный или сапрофитный стафилококк, стрептококки) до 25%, если нет жалоб;
Наличие условно-патогенных микробов (гемолизирующая кишечная палочка, протей, клебсиелла, лактозонегативные энтеробактерии, золотистый стафилококк) в количествах, не превышающих 10%, если нет жалоб (это могут быть транзиторные бактерии);
Наличие грибов Candida в количестве 104 или любых условно-патогенных бактерий в количестве, не превышающем 103 (нормальные значения);
Любое увеличение числа бифидо- и лактобактерий;
Снижение числа бифидо- и лактобактерий до 106 ;
Снижение количества кишечной палочки с нормальной ферментативной активностью до 100 млн/г у детей до 1 года и до 200 млн/г у старших детей и взрослых;
Снижение количества кишечной палочки с нормальной ферментативной активностью не требует назначения коли-содержащих препаратов (колибактерин), т.к. чаще всего такое снижение является вторичным в ответ на существование в организме очагов хронической инфекции (часто глистов) и кишечная палочка самостоятельно восстанавливается при ликвидации этих очагов.
Если врач видит выраженный дисбактериоз по анализам, но при этом отсутствие каких-либо существенных жалоб, т.е. несоответствие анализа клинической картине, нужно обязательно подробно выяснить правильно ли собран анализ (стерильная посуда и ложка для забора материала, сроки доставки в лабораторию). При сомнениях, анализ желательно повторить.
Проблема с микрофлорой кишечника в настоящее время знакома многим. Это состояние не всегда имеет ярко выраженную симптоматику. Анализ на дисбактериоз позволяет выявить отклонения уже на начальной стадии и подобрать необходимую терапию. Расшифровкой результатов должен заниматься лечащий врач, учитывая возрастные особенности и анамнез пациента.
Дисбактериоз представляет собой патогенное состояние микрофлоры кишечника, при котором уменьшается количество полезных бактерий. Это не самостоятельное заболевание, а, скорее, признак развивающегося недуга. Частой причиной дисбактериоза служат бесконтрольный прием антибиотиков, неправильное питание, стрессы, заболевание органов системы пищеварения (панкреатит, гастрит, желчекаменная болезнь).
Вредные микроорганизмы постепенно замещают полезные, что влияет на процесс переваривания пищи. При отсутствии лечения состояние будет ухудшаться, больной будет плохо набирать вес. Дисбактериоз можно определить по следующим симптомам:
- Метеоризм.
- Частые расстройства пищеварения.
- Изменение структуры и запаха фекалий.
- Присутствие непереваренных частиц пищи в каловых массах.
- Потеря аппетита.
- Анемия и авитаминоз.
В начальной степени патология не всегда себя проявляет, но с усугублением состояние симптоматика становится более выраженной, и бороться с неприятным состоянием становится сложнее. Поэтому важно как можно скорее обратиться за медицинской помощью и сдать анализ на дисбактериоз. Также врачом могут быть назначены дополнительные исследования.
Исследование позволяет узнать концентрацию микроорганизмов, населяющих кишечник пациента.
Существует три вида таких «обитателей»:
- Нормальные (естественные) микроорганизмы — лактобактерии, бифидобактерии, бактероиды (с 3 месяцев).
- Условно-патогенные бактерии — протей, клостридии, стафилококки, грибы, энтеробактерии. Присутствуют в нормальной микрофлоре в незначительных количествах и не влияют на пищеварение до тех пор, пока их концентрации не начинает увеличиваться (при определенных условиях). При первых признаках расстройства кишечника рекомендуется пройти анализ на дисбактериоз.
- Патогенные (болезнетворные) микроорганизмы — сальмонелла и шигелла. Опасные для организма бактерии, которые провоцируют серьезные инфекционные недуги.
Анализ на дисбактериоз кишечника показан лицам с длительной дисфункцией кишечника. Чаще всего это проявляется в виде запоров, чередующихся с поносами. Больной чувствует дискомфорт и боль в области живота.
Доказано, что дисбактериоз влечет за собой повышенную аллергическую реакцию в виде дерматита, бронхиальной астмы, непереносимости некоторых продуктов. Прежде чем начать терапию, врач назначает лабораторное исследование кала для определения состояния микрофлоры.
Пройти обследование в обязательном порядке необходимо лицам, длительно принимавшим гормональные препараты или антибиотики.
В педиатрии анализ кала на дисбактериоз у грудничка назначают при метеоризме и болях в животе. Как известно, практически все дети в течение первого года жизни страдают от подобных симптомов.
При рождении кишечник малыша стерилен, его не населяют ни полезные, ни вредные «жители». Процесс становления микрофлоры начинается с первого прикладывания ребенка к груди. Дети, находящиеся на естественном вскармливании, намного легче переносят этот период. В грудном молоке содержатся необходимые маленькому организму бифидо- и лактобактерии, которые необходимы для пищеварения.
В течение первого года жизни кишечник новорожденного как с полезными, так и с условно-патогенными бактериями. Главная задача мамы на это время состоит в сохранении грудного кормления и правильном, постепенном вводе прикорма.
Дисбиоз у грудничка развивается, прежде всего, при переходе на искусственное питание. Далеко не каждая смесь может подойти определенному ребенку, поэтому необходимо предварительно проконсультироваться с педиатром и подобрать наилучший вариант. Кроме этого фактора, на развитие дисбактериоза у малыша влияет:
- Неправильное питание кормящей мамы.
- Антибиотикотерапия (у матери или ребенка).
- Острые кишечные инфекции.
- Слишком раннее введение прикорма.
- Неправильно подобранные продукты для первого прикорма.
Расстройство стула — первый признак нарушения микрофлоры кишечника. Малыш становится беспокойным, появляется урчание в животе и болезненные колики сразу после кормления. В таком случае детский врач первым делом назначает анализ на дисбактериоз. У ребенка первого года жизни могут проявляться и другие симптомы недуга в виде частых срыгиваний, появления слизи в каловых массах, аллергии и высыпаний. Лечение назначается только после обследования.
Поставить диагноз «дисбактериоз кишечника» на основании одних только симптомов невозможно. Полную картину состояния микрофлоры можно получить, пройдя лабораторное исследование. Наиболее часто специалисты назначают копрограмму и посев кала.
Общий анализ испражнений (копрограмма) позволяет выявить отклонения в пищеварительной функции желудка. Основными показателями служат микроскопические (количество лейкоцитов, эритроцитов), химические (наличие белка, гемоглобина) и физические (цвет, запах, консистенция) характеристики каловых масс.
Анализ на дисбактериоз (посев) позволяет узнать соотношение болезнетворной и полезной микрофлоры, а также определяет чувствительность микроорганизмов к лекарственным средствам. В процессе исследования создаются благоприятные условия для размножения колоний бактерий, а через время подсчитывается их количество.
Более современный и точный способ исследования состояния микрофлоры кишечника. Биохимический анализ позволяет определить уровень летучих жирных кислот (метаболитов), которые выделяют различные бактерии в процессе жизнедеятельности. Значительным преимуществом данного метода является быстрота его проведения.
Кроме исследования микрофлоры, с помощью экспресс-метода можно установить наличие патологий пищеварительного тракта, которые провоцируют увеличение количества болезнетворных микроорганизмов. Биохимический анализ на дисбактериоз отличается высокой чувствительностью, что позволяет получить наиболее достоверные результаты. Его можно сдать даже через сутки после сбора материала — это не повлияет на результат.
В зависимости от возраста пациента нормы показателей лабораторных исследований будут отличаться. Анализ кала на дисбактериоз у грудничка поможет определить количество бактерий и при необходимости подобрать определенную лекарственную терапию. У здоровых детей возрастом до 1 года в составе кишечной микрофлоры входят:
- Лактобактерии 10 6 -107.
- Бактероиды — до 10 8 .
- Бифидобактерии 10 10 -10 11 .
- Энтерококки — 10 5 -10 7 .
- Клостридии — до 10 3 .
- Эубактерии — 10 6 -10 7 .
- Эшерехии — 10 6 -10 7 .
- Сапрофитный стафилококк — до 10 4 .
- Пептострептококки — до 10 5 .
- Грибки рода Кандида — до 10 3 .
- Кишечная палочка (общее количество) — 300-400 (млн/г).
- Патогенные энтеробактерии — 0.
- Золотистый стафилококк — 0.
Значения варьируются в зависимости от питания малыша — искусственные адаптированные смеси или естественное вскармливание. Чтобы определить точное значение, необходимо придерживаться определенных правил подготовки и сбора каловых масс для исследования.
В результатах лабораторного обследования обычно используют единицу КОЕ. Она отображает количество колониеобразующих единиц бактерий в одном грамме исследуемого материала (фекалий). Именно на это значение обращает внимание лечащий врач. Расшифровка анализа кала на дисбактериоз подтвердит или опровергнет патологическое состояние микрофлоры кишечника.
Наиболее важными микроорганизмами в составе микрофлоры являются лакто- и бифидобактерии. Первые способствуют поддержанию кислотности, активируют процесс захвата и переваривания болезнетворных агентов (фагоцитоз), расщепляют молочный сахар. Бифидобактерии — основные «жители» кишечника, защищающие его от атак вредоносных микроорганизмов. У взрослого человека их несколько меньше, чем у ребенка первого года жизни. Нормальным показателем считается 10 8 -10 9 .
Эшерихии необходимы для борьбы с инфекциями и усиления иммунитета. Этот вид бактерий в норме (10 7 -10 8) находится в кишечнике каждого человека. Уменьшение их количества свидетельствует о возможной глистной инвазии, неправильном питании, кишечной инфекции.
Бактероиды (способствуют перевариванию пищи) не обнаруживаются у детей до 6 месяцев. Для взрослых и малышей старше 7 месяцев количество данного типа бактерий не должно превышать 10 8 . Колебания этого значения говорят о кишечном заболевании, переизбытке жиров в употребляемых продуктах. Также значение меняется при прохождении лечения антибиотиками.
Анализ на дисбактериоз помогает выявить количество таких патогенных и условно-патогенных бактерий как стафилококк, лактозонегативные энтеробактерии, клостридии, протей, клебсиэлла. Болезнетворные микроорганизмы вообще не должны присутствовать в пищеварительной системе здорового человека. Увеличение количества условно-патогенных бактерий наблюдается только при инфекционном недуге или после лечения антибактериальными средствами.
Для получения достоверных значений в процессе исследования каловых масс на дисбактериоз необходимо правильно подготовиться и собрать материал. Прежде всего, пациент за несколько дней до обследования должен прекратить принимать медикаментозные средства. Если это сделать невозможно, значит, необходимо обязательно уведомить лечащего врача.
Собирают фекалии после самостоятельного опорожнения (без применения слабительных препаратов или клизмы) в специальный стерильный контейнер, который можно приобрести в аптеке. Чтобы провести анализ на дисбактериоз, понадобится небольшое количество материала (примерно чайная ложка). Примеси в виде крови и слизи берутся для диагностики в обязательном порядке!
После наполнения контейнера необходимо плотно закрыть крышку, чтобы избежать попадания посторонних бактерий и воздуха.
Доставить материал для лабораторного исследования необходимо в течение 3 часов. Анализ проводят в утреннее время.
Расшифровка анализа на дисбактериоз напрямую зависит от правильного сбора материала. Особое внимание нужно уделить, если исследование проводится у грудного ребенка. Для того чтобы собрать кал у малыша нужно воспользоваться следующей инструкцией:
- Положите ребенка на чистую пеленку или клеенку, снимите подгузник.
- Сделайте стимулирующий массаж животика. Для этого нужно положить руку на область пупка, и производить легкие круговые движения с незначительным нажимом. Можно чередовать массаж с подгибанием ножек к животу.
- Помочь малышу с опорожнением кишечника может введение в анальное отверстие газоотводной трубочки, кончик которой смазывают вазелином или детским кремом.
- Кал собирают с пеленки (клеенки) в контейнер специальной лопаточкой. Хранить материал можно в холодильнике, но не более 6 часов.
Для анализа нельзя использовать испражнения из подгузника или горшка!
Получить направление на исследование можно у лечащего врача (терапевт, педиатр, инфекционист, гастроэнтеролог) в поликлинике. Лабораторная диагностика может осуществляться как в государственном учреждении, так и в частных клиниках.
В поликлинике по месту жительства исследования (посев, копрограмма) проводят бесплатно. В частной лаборатории можно пройти биохимический анализ на дисбактериоз, цена которого зависит от местоположения и оборудования. Простое бактериологическое исследование обойдется в 800-1100 руб., а за экспресс-анализ придется заплатить от 1300 руб.
Чтобы избежать дисбаланса микрофлоры кишечника, необходимо, прежде всего, правильно принимать антибактериальные препараты и придерживаться схемы лечения, расписанной врачом. В период антибиотикотерапии параллельно назначаются пробиотики.
Важно соблюдать правильное питание и употреблять кисломолочные продукты. Главной мерой профилактики дисбактериоза у новорожденных является грудное вскармливание и правильное
В детском организме сразу выявляется тенденция подтверждающая незрелость органов пищеварительной системы. Вместе с этим с помощью данного вида анализа подтверждается имеющийся дисбаланс в кишечной микрофлоре. Чаще всего при дисбактериозе у детей грудного возраста или новорожденного отмечается риск наличия каких-либо заболеваний, в результате которых в организме и произошел сбой. В большинстве случаев дисбактериоз не имеет ярко выраженных признаков и обычно похож на любое другое заболевание органов пищеварительного тракта. В связи с этим становится довольно сложно определить и выявить дисбактериоз в детском организме. Поэтому сдача каловых масс для анализа является одним из достоверных и точных лабораторных методов, способных подтвердить данный диагноз.
Порою полученные результаты анализа на наличие у ребенка дисбактериоза может содержать много неясной для простых родителей информации. Чтобы пролить свет на содержимое таких анализов, мы и постараемся в данной статье изучить весь спектр предоставляемой в ходе сдачи анализов информации, а также расшифровать ее содержимое. Сдавать данный вид анализов детям необходимо в случае, когда у ребенка:
- Болезни пищеварительных органов;
- Повышенный метеоризм;
- Непереносимость отдельных видов продуктов питания;
- Болевые ощущения в области живота;
- Антибиотикотерапия.
Все вышеперечисленные патологии являются обязательным условием сдачи анализов на дисбактериоз в детском организме. К тому же данный вид анализов необходимо сделать новорожденному, в случае если он числится в категории детей с развитием различных кишечных патологий. Для детей, подверженным поражениями различными заболеваниями также важна сдача анализов на дисбактериоз.
Анализ кала на наличие в детском организме дисбактериоза производят с целью опровержения или подтверждения соответствующего диагноза. В тоже время, с помощью сдачи данного анализа можно выявить причины дискомфорта в организме малыша. На основе данных этого анализа лечащий врач ставит определенный диагноз и назначает соответствующее лечение. В итоге и малыш чувствует себя гораздо лучше, и родители радуются его выздоровлению. С помощью анализ кала ребенка на подтверждение или опровергание развивающегося в организме дисбактериоза, врачи точно и практически без погрешностей изучают состав его микрофлоры и определяют концентрации следующих групп микроорганизмов:
- к которым относят микроорганизмы улучшающие процессы пищеварения и усвоения питательных элементов малыша;
- Условно-патогенные микроорганизмы, содержащиеся в кишечнике младенца и способные ухудшать состояние здоровья малыша. Обычно данная группа микроорганизмов может быть вредна для ребенка, в случае если количество таких бактерий преобладает над количеством полезных;
- Патогенные бактерии, которые вообще не должны содержаться в микрофлоре здорового малыша.
При исследовании кала на дисбактериоз специалисты лечебных учреждений детально изучают состав полученного биоматериала. Суть данного анализа заключается в выявлении соотношения числа полезных бактериальных микроорганизмов к числу условно-патогенных, также присутствующих в детском организме. В категорию полезных микроорганизмов, населяющих кишечник ребенка относят: кишечную палочку, лактобактерии, а также . Все эти разновидности микроорганизмов оказывают положительное воздействие на здоровье и состояние детского организма.
К группе условно-патогенных микроорганизмов ученые относят: грибки, клостридии, клебсиеллы, энтеробактерии. Их деятельность может причинять некий дискомфорт растущему детскому организму и являться причиной плача ребенка.В детском организме каждая из групп представленных бактериальных микроорганизмов выполняет свою роль. Так, некоторые их описанных выше бактерий обеспечивают малышу слаженное пищеварение, а другие наоборот вызывают развитие у ребенка различные патологии.
Наличие в кале ребенка патогенных энтеробактерий свидетельствует о наличии у него какого-либо заболевания, так как в норме данная категория микроорганизмов не должна присутствовать в каловых массах здоровых детей. Кроме того микроорганизмы рода или шигелла, обнаруженные в каловых массах ребенка свидетельствуют о развитии в детском организме довольно сложной кишечной болезни, поэтому их наличие крайне нежелательно в детском организме.
Кишечная микрофлора может содержать и микроорганизмы рода сальмонеллы и шигеллы, а также вредоносные грибковые тела, относящиеся к роду Candida. Грибковые организмы, относящиеся к роду Сandida, могут доставить некоторый дискомфорт малышу. При повышенном содержании в кишечнике данных грибков может начать поверхностное поражение кожного покрова в области заднего прохода. А если данные грибки активно начинают размножаться и при этом существенно уменьшается количество полезных микроорганизмов у ребенка может начаться молочница или кандидоз.
Золотистый стафилококк также не должен содержаться в каловых массах ребенка, особенно находящегося в грудном возрасте. Наличие в каловых массах стафилококка даже в небольших количествах может стать причиной появления у ребенка различных клинических проявлений. К ним относят: гнойнички на коже, и кишечные расстройства. В детский организм стафилококк с легкостью может проникнуть через материнское молоко. В наибольшей степени заражению подвергаются дети со слабым иммунитетом. Кроме стафилококка причинить вред детскому организму может и гемолизирующая кишечная палочка. Она также как и стафилококк не благоприятна для развития полезной микрофлоры детского организма. Патогенные микроорганизмы, относящиеся к роду клостридии являются причиной возникновения в детском организме поноса.
Условно-патогенная часть микроорганизмов доставляет дискомфорт малышу только тогда, когда у него ослаблен иммунитет. В случае если данная категория микроорганизмов активно размножается и начинает преобладать над полезными бактериями у малыша может начаться дисбактериоз.
Полезными бактериями кишечника малыша являются бифидобактерии. Благодаря их присутствию в организме ребенка осуществляются многие важнейшие для его организма процессы. К ним относят:
- Стимулирование кишечной моторики;
- Участие в расщепление пищи;
- Нормализуют процесс опорожнения кишечника;
- Способствуют всасыванию витаминов;
- Обеспечивают переваривание пищи;
- Помогают в обеспечении процесса всасывания пищи;
- Способствуют усвоению важнейших микроэлементов;
- Способны обезвреживать многие токсические вещества.
Это не полный список преимуществ и достоинств бифидобактерий, которые необходимы для роста и развития детского организма. Если бифидобактерий в кишечнике становится очень мало, это служит сигналов к развитию у ребенка дисбактериоза. Большую роль в кишечной микрофлоре играют . Они способствуют поддержанию защитных систем организма от проникновения в него различного рода аллергенов. Благодаря лактобактериям в организме происходит синтез лактазы и молочной кислоты, которые просто незаменимы для обеспечения нормальной работы кишечника. В случае гибели данных лактобактерий у ребенка может развиваться аллергия, возникать запоры и появляется лактазная недостаточность. Особенно это нежелательно для детей, не достигших по возрасту первого года жизни.
Для микрофлоры детского организма важно наличие деятельность которой необходима для здорового роста и развития организма. Благодаря микроорганизмам данной группы у детей не происходит широкого расселения по организму патогенных бактерий, а также выводится опасный для жизнедеятельности лактобактерий и бифидобактерий кислород. При уменьшении количества в составе кишечной микрофлоры кишечной палочки в детском организме может наступить глистная инвазия.
Дисбактериоз в детском организме сопровождается срыгиванием, поносом или появлением запоров, различными кожными реакциями, болью в брюшной полости, а также вздутиями желудка. Если Ваш малыш страдает от болей в области живота или коликов, то Вам следует обратиться к врачу. Причиной посещения доктора является и расстройство детского стула сопровождаемое беспокойством младенца. Причиной всех этих неприятностей для детского организма может быть . Выявить его можно только с помощью сдачи каловых масс ребенка на анализ. С помощью этого анализа врач сможет не только найти причину дисбактериоза, но и оказать малышу необходимую помощь.
Данный анализ проводится в течение семи дней. Именно за этот промежуток времени становятся готовы все данные о составе микрофлоры фекалия малыша. После получения биоматериала специалисты лаборатории помещают его в специальную емкость с питательной средой, в которой и прорастают все микроорганизмы, находящиеся в каловых массах. Спустя некоторое время, сотрудники лаборатории ведут подсчет проросших бактериальных спор на один грамм каловых масс и детально изучают их с помощью микроскопа. Затем все данные о количестве проросших микроорганизмов заносят в специальный бланк. Документально количество проросших бактерий обозначают с помощью колониеобразующих единиц, из расчета к одному грамму исследуемого биоматериала (КОГ/г).
Причинами, приводящими к уменьшению количества кишечных палочек, являются:
- Неправильный режим и рацион питания, перенасыщенный белковой, жирной или углеводной пищей, а также искусственное вскармливание;
- Развитие в организме различных кишечных инфекций.
Количество патогенных энтеробактерий, вызывающих развитие у ребенка различных заболеваний, должно быль минимальное или практически отсутствовать. Присутствие большого количества их в каловых массах ребенка свидетельствует о развитие в его организме кишечных инфекций.
На основании данных показателей можно сравнивать данные своих анализов и самостоятельно судить о степени развития дисбактериоза в детском организме.
Чтобы получить наиболее точные данные о состоянии микрофлоры детского организма перед сдачей анализов следует немного подготовиться. За несколько дней до сдачи анализов не стоит давать ребенку новые продукты питания, которые он никогда еще не кушал. В это же время стоит прервать прием малышом назначенных лекарственных препаратов, в том числе и медикаментов против коликов у новорожденных. Перед сдачей биоматериала на анализ ребенку не следует ставить и использовать в качестве лечения От также следует на некоторое время отказаться.
Перед тем как собирать каловые массы малыша для анализа необходимо его хорошо подмыть, чтобы анализ не показал наличия посторонних соединений. Биоматериал стоит собирать после того как малыш помочился, иначе остатки мочи могут попасть на кал и результат анализа несколько исказиться.
Кал следует собирать в чистую емкость, которую желательно предварительно простерилизовать. Обычно для анализа берут около десяти миллилитров утренних испражнений малыша.
После сбора биоматериала за промежуток времени не более двух часов, его нужно доставить на анализ в лабораторию. В случае невозможности передачи собранного кала в данный промежуток времени, его можно хранить в условиях холодильника до шести часов. Перед родителями сегодня стоит огромный выбор поликлиник и лабораторий, которые готовы оказать услуги по исследованию биоматериала ребенка на Родители сами выбирают лечебное учреждение и доставляют туда биоматериал.
Что есть на самом деле дисбактериоз у детей? Отвечает на вопрос доктор – смотрите видеоматериал:
Расскажите друзьям! Расскажите об этой статье своим друзьям в любимой социальной сети с помощью социальных кнопок. Спасибо!
Нормальный баланс микробов в желудочно-кишечном тракте — залог хорошего самочувствия и здоровья. Основная масса микрофлоры организма — это бифидобактерии. Понижено содержание их в кишечнике? Это не смертельно в краткосрочной перспективе, но проблем с самочувствием прибавится. Если пренебрегать принципами здорового и рационального питания, то для бифидобактерий в кишечнике создается неблагоприятная среда. Их количество уменьшается. Пустующее место занимают другие виды, и часто они не очень дружно «уживаются» с организмом.
Микроорганизмы попадают в желудочно-кишечный тракт с водой и пищей. Вся микрофлора, присутствующая в кишечном тракте человека, делится на две группы. К первой относятся микробы, обеспечивающие процессы обмена веществ. То есть они должны обязательно присутствовать в определенном количестве. Такие бактерии называют облигатными: бифидо- и лактобактерии, Сюда также относят микроорганизмы, которые не играют существенной роли в деятельности жизненно важных систем (бактероиды, энтерококки), но их присутствие не вредит человеку.
Чем для организма опасно пониженное количество бифидобактерий? Из общего количества микробов в кишечнике на долю облигатной микрофлоры должно приходиться 95-97%. Если анализ показывает, что количество бифидобактерий существенно снижено, то это значит, что их место заняли другие виды. И если это не кишечная палочка или иные дружественные или нейтральные формы, то следует ждать проблем. Запор, диарея, аллергия, снижения защитных сил организма — это далеко не полный перечень возможных неприятностей.
Другая группа — микроорганизмы факультативного типа. Их разделяют на две группы в зависимости от «вредности». Патогенные формы могут причинить вред уже только одним своим присутствием. Наибольшую опасность представляют возбудители дизентерии и тифа (сальмонеллы и шигеллы).
Условно-патогенные микробы могут причинить вред организму при наличии определенных факторов, способствующих их чрезмерному размножению или же связанных с ослаблением защитных функций организма. Среди такой флоры выделяют клебсиеллы и клостридии, которые могут и не нести вреда в малом количестве, и такие, которых в организме (особенно детском) быть не должно (стафилококки, грибы Кандида, протей).
Несмотря на то что организм человека и микробы живут в симбиозе, то есть получают взаимную выгоду, такое «дружеское соседство» возможно только при соблюдении строгого количественного соотношения облигатной и факультативной формы микрофлоры. Нарушение баланса, когда бифидобактерии понижены, обычно приводит к нарушению пищеварения. Если не решить проблему, возможны клинические проявления кишечных инфекций.
Эти микроорганизмы впервые были выделены в 1899 году. На сегодня известно боле 30 видов бифидобактерий. Эти грамположительные изогнутые палочковидные микробы имеют размер до 5 мкм, и заселяют толстый кишечник. Располагаясь на стенках кишки, они играют роль щита и препятствуют контакту с ней патогенной микрофлоры. Общая численность этих бактерий в норме может достигать 10 8 — 10 11 на 1 г кала.
Являясь доминирующей микрофлорой у здорового человека, они обеспечивают процессы обмена белков и жиров, участвуют в регуляции минерального обмена, синтезе витаминов групп В и К.
Кроме своих основных обязанностей эти микроорганизмы проявляют активность против патогенных штаммов, вырабатывая специфические органические кислоты антимикробного действия. Пониженное количество бифидобактерий может вызвать ферментативную, метаболическую и антитоксическую дисфункцию, а также нарушение колонизационной резистентности и иммунного ответа на патогенную микрофлору. Бифидобактерии улучшают ферментацию пищи, усиливая белковый гидролиз, участвуют в омылении жиров, сбраживании углеводов, рассасывании клетчатки. Их заслуга в нормальной а это своевременная и стабильная эвакуация продуктов пищеварения.
Пониженное содержание бифидобактерий в кале чаще всего определяется исследованием при подозрении на дисбактериоз. Этот анализ не имеет широкого распространения в обычной медицинской практике ввиду длительности и сложности его проведения на базе поликлинических отделений.
Чтобы получить точные результаты анализа, необходимо обеспечить быструю доставку кала (не более 3 часов) в стерильном контейнере в лабораторию. Собранный биоматериал (10 г) желательно охладить, но нельзя замораживать. Клизмы и препараты с барием использовать нельзя. Прием антибиотиков следует прекратить за 12 часов до сбора. Также за несколько дней до анализа прекращают использовать слабительные препараты и ректальные свечи.
Обычно для подсчета количества микробов требуется около недели. За это время содержимое контейнера, посеянное на питательной среде в условиях термостата, прорастает, и специалист подсчитывает колонии бактерий.
Определяют количество и соотношение полезных и враждебных микроорганизмов. В первую очередь, в бланке заполняется графа патогенных форм микробов (сальмонеллы, шигеллы) — их не должно быть вообще. Дальше идут обязательные результаты количества бифидо-, лактобактерий и кишечной палочки, а также рассчитывается их соотношение в общей численности.
В зависимости от возраста, пола и различных факторов врач, направивший на анализ, дает трактовку полученных результатов. Основной показатель — бифидобактерии. Понижено содержание этих микроорганизмов при наличии дисбактериоза (дисбиоза). Диагноз ставится на основании сравнения нормативных показателей с фактическими. При необходимости делаются поправки с учетом особенностей клинических проявлений заболевания и наличия различных предрасполагающих факторов.
Эти микроорганизмы являются представителями грамположительной анаэробной флоры кишечника. Вместе с бифидобактериями они обеспечивают нормальное пищеварение и защитные функции. В общей массе микрофлоры организма на их долю приходится до 5%. Увеличение числа лактобактерий в анализах не является серьезным нарушением баланса. Часто это случается при преобладании в рационе кисломолочных продуктов. Намного хуже, когда при анализе бифидобактерии и лактобактерии понижены.
Разрабатывая лекарственные препараты, содержащие живые культуры бактерий (пробиотики), ученые стараются придерживаться соотношения. В норме баланс между бифидо- и лактофлорой должен находиться в пределах 9:1. Такое соотношение, по мнению специалистов, будет обеспечивать оптимальные условия для развития обеих культур.
Лактобактерии в большинстве случаев патогенности не проявляют, а наоборот, участвуют в нужных организму процессах обмена веществ. Они вырабатывают молочную кислоту из лактозы и других углеводов, являющуюся необходимым условием нормального пищеварения и барьером для патогенной микрофлоры. Также они синтезируют микроэлементы, участвуют в разложении трудноперевариваемой растительной пищи. В отличие от бифидобактерий, которые заселяют в основном только толстый кишечник, лактобациллы присутствуют и в других отделах пищеварительного тракта.
Способность организма противостоять инфекциям во многом зависит от состояния микрофлоры кишечника. Большая часть иммунных клеток сосредоточена именно там. Генетическая предрасположенность и приобретенные после прививок или перенесенных заболеваний антитела не могут обеспечить достаточный уровень защиты организма. Именно кишечная микрофлора задает тон хорошего самочувствия. Из этого следует, что пониженное содержание бифидобактерий отрицательно скажется на иммунитете.
Такое состояние особенно опасно при значительном снижении количества нормофлоры. Возникают просветы на внутренней поверхности толстого кишечника. Открывается доступ к его клеткам. При неблагоприятных факторах (повреждения, язвы) микроорганизмы, населяющие кишечный тракт, могут распространиться за его пределы. Результатом может быть попадание в кровеносную систему патогенных бактерий, способных вызвать воспалительные процессы в других органах. Крайняя степень такой патологии — сепсис — приводит к летальному исходу.
Исследования ученых все больше подтверждают связь дисбаланса микрофлоры с развитием сахарного диабета, анемий, атеросклероза, онкозаболеваний и даже ожирения. Основная проблема — бифидобактерии. Понижено содержание их в кишечнике — это катализатор. Сразу возникает дисбактериоз, иммунный ответ организма запаздывает или ослабевает. При отсутствии коррекции идет развитие основного заболевания. На его фоне развивается вторичное инфицирование (частые простудные заболевания вирусного характера), появляются сопутствующие видимые проблемы (аллергии, дерматиты), задержки в росте и развитии, снижение мышечной массы и веса тела.
Эта патология возникает, когда не просто бифидобактерии понижены, а есть тенденция к тому, что патогенная микрофлора начинает преобладать над нормальной. Такой дисбактериоз называют истинным. Он не возникает спонтанно.
Начальным этапом, характеризующим наличие прогрессирующего дисбиоза может служить стойкое увеличение количества балластовых бактерий (кишечная палочка со слабой ферментативной активностью, энтерококки). Они начинают развиваться ввиду того, что основная культура исчезает. Кроме инфекций в кишечнике, причина может быть в частых приемах антибиотиков без последующей коррекции или неправильное (нерациональное) питание.
Дисбактериоз у новорожденных может быть транзиторным (временным), когда по причине различных факторов (недоношенность младенцев, ослабление организма после тяжелых родов) возникает нарушение нормального цикла или развития. После стабилизации состояния, как правило, к концу второй недели, нормофлора восстанавливается.
При постановке такого диагноза лечение больного следует разделять на два этапа. Пониженные бифидобактери можно восстановить, если подавить рост условно патогенной микрофлоры. Это можно сделать несколькими способами: антибиотики, антисептики внутрикишечного действия и иммунопрепараты, содержащие бактериофаги, способные к избирательному поглощению и обезвреживанию внутри себя патогенных микробов.
Для заселения в кишечник бифидо- и лактобацил обычно используют пробиотики — препараты, содержащие живую культуру полезных микроорганизмов. Лечение следует начинать как можно быстрее. Задержка с коррекцией баланса микрофлоры может дорого стоить организму: запоры, диареи, анемии, гастриты, артриты, дуодениты, злокачественные новообразования кишечника.
Чтобы максимально обезопасить себя, важно исключить стресс, авитаминозы, алкоголь, переедание, когда нарушается нормальная ферментация поступающей пищи. Не следует забывать о влиянии возраста, сезонных и климатических факторов.
Что делать, если на дисбактериоз дал неутешительные результаты? Первое, что напрашивается, — пересмотреть режим питания и качество принимаемой пищи. Большинство проблем связаны именно с этим. Если есть осложняющие факторы — антибиотики, лучевая терапия, последствия перенесенной болезни, стресс, утомляемость — то по возможности минимизировать их влияние.
Дальше необходимо ввести в организм бифидобактерии. Понижено содержание до 10 6 и менее? Это дает основание полагать, что на фоне дисбиоза успела развиться Результаты анализа, как правило, показывают, какие нежелательные микроорганизмы в первую очередь следует нейтрализовать и вытеснить из кишечника.
Попутно следует подкорректировать режим питания ребенка: жесткий график приема пищи, исключение нежелательных продуктов (сладости, консервы, полуфабрикаты, копчености). Больше натуральных продуктов: овощи, фрукты, орехи, кисломолочные продукты.
У новорожденных детей основной процесс формирования микрофлоры кишечника начинается с первыми порциями молозива матери. Младенец на свет появляется стерильным. В родильном зале он соприкасается с чужеродными бактериями. От того, как быстро младенец сможет получить доступ к груди матери, многое зависит. В идеале это минуты (до часа). Более длительная задержка, вызванная разными причинами (тяжелые роды, кесарево сечение, ослабленный или недоношенный ребенок) неизбежно скажется на здоровье малыша.
Материнское молоко — идеальный источник бифидо- и лактобактерий. Устранив негативно воздействующие факторы, грудное питание быстро восстановит необходимый баланс. Другое дело, когда бифидобактерии понижены у грудничка, а он по тем или иным причинам не может принимать материнское молоко.
Из-за несформированного иммунитета возникший дисбиоз, вызванный на первый взгляд обыденными факторами (прорезыванием зуба, прививкой, переохлаждением), может стать некомпенсированным. Оставлять на самотек такой сбой нельзя, необходимо комплексное лечение, основанное на результатах анализа.
Если ребенок не может получать молоко матери, следует отдать предпочтение смесям, адаптированным не только под конкретную возрастную категорию, но и содержащие живые культуры полезных бактерий. Такие составы обогащены защитными факторами, в них входят пребиотики, создающие условия для хорошей приживаемости микрофлоры в кишечнике младенцев.
В ситуациях, когда результат анализа показывает пониженные бифидобактерии, и есть необходимость быстро увеличить их концентрацию в кишечнике, применяются препараты с живыми культурами полезных микробов. Различают жидкие концентраты бактерий, находящиеся в активной форме, и высушенные лиофилизированные или сублимированные массы. Первые начинают действовать сразу после попадания в организм. Другая группа — находящиеся в анабиозе микроорганизмы, попадая в ЖКТ, активность проявляют спустя определенное время (момент прохождение толстого кишечника).
Препараты полезной микрофлоры могут содержать одну культуру (монопробиотики) или несколько различных штаммов бактерий (ассоциированные). В отдельную группу выделяют синбиотики — комплексные препараты, содержащие основную культуру и набор биологически активных веществ, способствующих закреплению бактерий в организме (пробиотик + пребиотик).
Пониженные бифидобактерии — не приговор. Какой препарат приобрести, решать родителям после консультативного заключения специалиста. Есть из чего выбирать: «Линекс», «Лактиале», «Бифидумбактерин», «Ацилакт», «Лактомун» и другие достойные представители биологически активных добавок к пище.
В нормальном состоянии в кишечнике человека содержится большое количество бактерий, принимающих активное участие в переработке и дальнейшем усваивании питательных веществ.
Анализ кала на дисбактериоз проводится с целью определения содержания бактерий в кишечной среде . В большинстве случаев он назначается детям при наличии некоторых нарушений, приводящих к расстройствам пищеварения, поносу, запору, метеоризму, болям в животе. Проведение анализа целесообразно также в случае длительного приема антибиотиков. Препараты данной группы уничтожают не только патогенную микрофлору, но и полезные бактерии, обитающие в кишечнике.
Находящиеся в кишечнике бактерии делятся на три группы:
Данная группа принимает активное участие в работе кишечника.
2. Условно-патогенные могут трансформироваться в патогенные и привести к развитию заболеваний при наличии определенных условий. К ним относятся:
3. Патогенные при проникновении в кишечник проводят к тяжелыми инфекционным болезням. Представителями данной группы являются:
1. За три дня до взятия пробы необходимо соблюдать диету. Из рациона следует исключить продукты, приводящие к активизации процессов брожения в кишечной среде:
- рыбные и мясные блюда;
- свеклу;
- алкогольные напитки.
2. Также в течение трех дней до сдачи анализа нельзя использовать лекарственные средства:
- антибиотики;
- бактерийные препараты.
- слабительные медикаменты;
- ректальные свечи;
- вазелиновое или касторовое масло.
3. До сбора образца вымыть область заднего прохода и промежности.
4. Предназначенный для анализа кал берется из материала, полученного посредством самопроизвольной дефекации, без применения вспомогательных средств для ускорения акта.
5. Образец собирают в абсолютно стерильную емкость с плотно прилегающей крышкой. Необходимо следить, чтобы в контейнер не попала моча.
6. В емкость должно быть отобрано как минимум 10 грамм кала (примерно 1 чайная ложка).
7. На крышке указать ФИО, дату рождения, конкретное время и дату получения лабораторного образца.
Материал для анализа надо постараться отправить на анализ как можно скорее – желательно за 30-40 минут. Максимально допустимый срок составляет 2 часа.
Чем меньше времени проходит, тем достовернее будут анализы.
Причина этого заключается в анаэробности большинства кишечных бактерий. Говоря другими словами, они могут жить в бескислородной среде и погибают при контакте с ним, что, естественно, оказывает влияние на достоверность результатов анализа.
| Взрослые | Дети до 1 года | Дети старшего возраста | |
| Бифидобактерии | 10 8 – 10 10 | 10 10 – 10 11 | 10 9 – 10 10 |
| Лактобактерии | 10 6 – 10 8 | 10 6 – 10 7 | 10 7 – 10 8 |
| Эшерихии | 10 6 – 10 8 | 10 6 – 10 7 | 10 7 – 10 8 |
| Бактероиды | 10 7 – 10 8 | 10 7 – 10 8 | 10 7 – 10 8 |
| Пептострептококки | 10 5 – 10 6 | 10 3 – 10 5 | 10 5 – 10 6 |
| Энтерококки | 10 5 – 10 8 | 10 5 – 10 7 | 10 5 – 10 8 |
| Сапрофитные стафилококки | ≤10 4 | ≤10 4 | ≤10 4 |
| Патогенные стафилококки | — | — | — |
| Клостридии | ≤10 5 | ≤10 3 | ≤10 5 |
| Кандида | ≤10 4 | ≤10 3 | ≤10 4 |
| Патогенные энтеробактерии | — | — |
Подавляющее большинство кишечных бактерий (примерно 95%) — это бифидобактерии. Они принимают участие в синтезе витаминов группы В, а также витамина К, способствуют усваиванию витамина D.
Кроме того, бифидобактерии вырабатывают вещества, уничтожающие болезнетворные микроорганизмы и укрепляют иммунитет.
Основными причинами сокращения их количества являются:
- антибиотиков;
- нестероидных противовоспалительных средств (например, аспирина);
- слабительных.
- с избыточным содержанием белков, жиров или углеводов;
- голодание;
- неправильный режим;
- искусственное вскармливание.
- сальмонеллез;
- дизентерия;
- инфекции вирусного происхождения.
4. Хронические патологии органов ЖКТ:
- гастрит;
- язвенная болезнь желудка;
- язва двенадцатиперстной кишки;
- холецистит;
- панкреатит.
- лактазная недостаточность;
- целиакия.
8. Смена климатической зоны.
Данная группа бактерий занимает от 4 до 6% массы кишечных бактерий. Они также играют важную роль в организме:
1. Поддерживают уровень рН;
2. Синтезируют вещества, способствующие уничтожению патогенной микрофлоры:
- молочную и уксусную кислоту;
- ацидофилин;
- лактоцидин;
- перекись водорода.
Уровень лактобактерий может снижаться по следующим причинам:
1. Вследствие использования некоторых медикаментов:
2. В результате неправильного питания, голодания, искусственного вскармливания.
3. При наличии кишечных инфекций.
4. При патологиях ЖКТ с хроническим течением.
Данная группа микроорганизмов присутствует в кишечнике с самого рождения и остается в нем в течение всей жизни. Эшерихии участвуют в следующих процессах:
- в синтезе витамина К и витаминов группы В;
- в усваивании сахаров;
- в синтезе антибиотикоподобных веществ – колицинов, уничтожающих патогенную микрофлору и укрепляющих иммунитет.
Сокращение количества этих бактерий происходит в силу следующих причин:
- лечения антибиотиками;
- гельминтозов;
- несбалансированного питания;
- кишечных инфекций.
Бактероиды принимают активное участие в процессах пищеварения, а конкретнее: в переработке и усваивании жиров. Следует отметить, что в норме у малышей до 6 месяцев они не обнаруживаются в анализах кала. Бактероиды появляются в кишечной среде начиная с восьмого или девятого месяца жизни.
Количество бактероидов может увеличиться в результате повышенного содержания жиров в рационе.
Сокращение уровня бактероидов является следствием:
- антибиотикотерапии;
- кишечных инфекций (сальмонеллеза, дизентерии, вирусных инфекций).
В нормальном состоянии эти бактерии обитают в среде толстого кишечника. Их проникновение в другие области и увеличение количества этих микроорганизмов приводят к развитию воспалительных заболеваний.
Пепптострептококки выполняют следующие функции:
- принимают участие в переработке и усваивании молочных белков и углеводов;
- продуцируют водород, в кишечной среде переходящий в перекись водорода и контролирующий уровень рН.
Увеличение количества пептострептококков может быть следствием:
- потребления углеводов в большом количестве;
- наличия хронических заболеваний органов ЖКТ;
- кишечных инфекций.
Эта группа бактерий принимает участие в трех процессах:
- переработке и усваивании углеводов;
- синтезе витаминов;
- формировании местного иммунитета (в кишечнике).
В норме количество этих бактерий не должно быть больше количества кишечных палочек. В обратном случае они могут спровоцировать развитие ряда патологий.
Увеличение содержания энтерококков может быть следствием:
- гельминтозов;
- иммунных заболеваний и других состояний, приводящих к ослаблению иммунитета;
- пищевой аллергии;
- несбалансированного питания;
- антибиотикотерапии (при резистентности энтерококка по отношению к используемому антибиотику);
- сокращения количества кишечных палочек (эшерихий).
- непатогенные стафилококки;
- патогенные стафилококки.
Непатогенную разновидность составляют:
- негемолитический стафилококк;
- эпидермальный.
- золотистый (наиболее опасный);
- гемолитический;
- плазмокоагулирующий.
Стафилококки не относятся к нормальной кишечной микрофлоре. Они проникают из внешней среды с продуктами питания
Попадание в ЖКТ золотистого стафилококка приводит к развитию токсических инфекций. Обычно это происходит из-за несоблюдения правил гигиены (например, грязных рук), с продуктами питания или во время нахождения в медицинском учреждении.
Эти бактерии принимают участие в переработке протеинов, в результате чего получаются индол и скатол. Это токсические вещества, но в небольших дозах они стимулируют кишечную перистальтику и ускоряют эвакуацию каловых масс.
Увеличение в кишечнике количества клостридий приводит к синтезу большего количества скатола и индола и может спровоцировать развитие гнилостной диспепсии.
Повышенное содержание кандид в кишечной среде приводит к развитию бродильной диспепсии и разных видов кандидоза.
Увеличение количества кандид может быть следствием;
- потребления продуктов с высоким содержанием углеводов;
- приема антибиотиков без одновременного использования противогрибковых средств;
- применения гормональных контрацептивов;
- сахарного диабета;
- стресса;
- беременности.
источник