Кровь при дефекации – главный признак кровотечений из нижних отделов желудочно-кишечного тракта. Причиной их возникновения, в большинстве случаев, являются заболевания толстого кишечника и аноректальной области. В редких случаях такие кровотечения возникают при поражении верхних отделов ЖКТ, патологии сосудов, болезнях крови.
К наиболее распространенным причинам анальных кровотечений относятся:
- геморрой;
- анальная трещина;
- проктит;
- доброкачественные новообразования толстого кишечника (полипы);
- колоректальный рак;
- дивертикулярная болезнь;
- неспецифический язвенный колит;
- болезнь Крона;
- кишечные инфекции (дизентерия, амебиаз);
- травматическое повреждение ануса и прямой кишки (инородные тела, анальный секс);
- язва желудка и 12-перстной кишки (при массивном кровотечении);
- экстрагенитальный эндометриоз;
- побочное действие некоторых лекарственных препаратов.
Уже по внешнему виду крови, ее цвету, особенностям содержания в фекалиях, времени выделения можно предположительно определить уровень поражения кишечника.
-
свежая алая кровь на нижнем белье и/или туалетной бумаге — анальная трещина, начальная стадия геморроя, повреждение заднего прохода при запоре;
- свежая алая кровь, не смешанная с калом, в виде капель, брызг, полосок, лужицы — геморрой, анальная трещина, полипы, рак прямой кишки;
- темная кровь, смешанная с калом, в виде сгустков, прожилок — полипы, рак нисходящей ободочной, сигмовидной кишки, дивертикулит;
- диарея с примесью крови, большого количества слизи, гноя — воспалительные заболевания кишечника, кишечные инфекции;
- кал в виде «малинового желе» — рак слепой, восходящей ободочной кишки, дизентерия, поражение тонкого кишечника;
- черная кровь в кале, дегтеобразный стул (мелена) — кровотечение в желудке или двенадцатиперстной кишке.
Чем меньше изменена кровь и меньше смешана с калом, тем ниже располагается источник кровотечения.
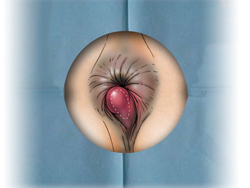
Его развитию способствует сидячий образ жизни, тяжелый физический труд, беременность.
В начале заболевания беспокоит дискомфорт, ощущение инородного тела в области ануса. Затем появляются повторяющиеся ректальные кровотечения. Возникают они во время дефекации или сразу после нее. Кровь при этом имеет ярко-красный цвет, она не смешивается с калом, а покрывает его сверху. Следы крови могут отмечаться на туалетной бумаге и нижнем белье. Объём выделенной крови различен – от нескольких капель до лужицы. Частые интенсивные кровотечения приводят к развитию анемии.
При присоединении воспаления беспокоит боль, возникающая при дефекации и сохраняющаяся некоторое время после нее.
Слизистые выделения раздражают кожу вокруг заднего прохода, вызывая ощущение зуда, и способствует развитию экземы.
Представляет собой линейную язву, расположенную в нижней части заднепроходного канала.
Основными ее симптомами являются кровотечение и боль возникающие в момент дефекации. Боль достаточно интенсивная, жгучего, колющего характера, отдает в область промежности, крестца, в прямую кишку. Продолжается она от нескольких минут до нескольких часов.
Кровотечение обычно незначительное. Кровь при этом находится на поверхности кала в виде полос и не смешивается с ним. Иногда кровь выделяется каплями в конце дефекации, оставляя следы на бумаге или нижнем белье.
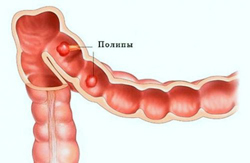
Основными жалобами больных с полипозом являются:
- дискомфорт;
- боль в животе, не имеющая четкой локализации;
- нарушение стула в виде чередования запоров с поносами;
- стул с примесью слизи и крови.
Кровотечение при полипозе неинтенсивное. Кровь темная, смешана со слизью и калом, однако, чем ближе к заднему проходу расположен полип, тем ярче кровь. Кровотечения также может быть скрытым, и быстро ведет к анемизации больного.
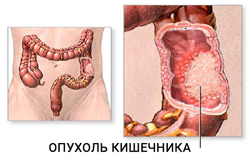
Первыми признаками рака ректосигмоидного отдела являются спастические запоры, кал при этом становится лентообразным, позже на его поверхности появляется слизь и кровь. Часто при раке кишечника развивается геморрой, крайне плохо поддающийся лечению. Боль не характерна для данной локализации и появляется лишь при развитии кишечной непроходимости. Пальпаторно опухоль может не определяться даже в поздних стадиях болезни.
При поражении опухолью правых отделов толстой кишки первые симптомы появляются очень поздно и носят неспецифический характер. Нарастают признаки интоксикации (лихорадка, ускорение СОЭ), отсутствие аппетита, быстрая потеря массы тела. В стуле появляются патологические примеси: слизь, кровь (чаще скрытая), гной, иногда кал приобретает вид «малинового желе». Позже появляются боли в правой половине живота, нередко опухоль определяется при пальпации.
Для рака прямой кишки характерны тянущие жгучие боли в прямой кишке, частые позывы к дефекации с последующим выделением слизи с кровью. Кровь не смешивается с калом, но в отличие от геморроя, выделяется в начале дефекации. Каловые массы могут включать гной, продукты распада опухоли.
Дивертикулез в большинстве случаев поражает толстую кишку, преимущественно левые ее отделы. Частота заболевания увеличивается с возрастом, им страдают более 60% населения после 70 лет.
Неосложненный дивертикулез толстой кишки обычно протекает бессимптомно. Воспаление дивертикула проявляется:
-
болью преимущественно в левых отделах живота;
- неустойчивым стулом;
- снижением аппетита;
- тошнотой;
- повышением температуры;
- лейкоцитозом.
Дивертикулит осложняется кровотечением у 3-5% больных. Оно часто бывает профузным и развивается внезапно. Нарастают признаки острой кровопотери (слабость, бледность кожи, головокружение, тахикардия), в стуле появляется малоизмененная кровь.
Воспалительные заболевания кишечника, имеющие сходные кишечные проявления. Характеризуются волнообразным течением с периодами обострения и ремиссии.
Основными симптомами заболеваний являются:
- кровавый понос;
- боль в животе;
- лихорадка при обострениях.
При неспецифическом язвенном колите диарея с кровью может длительно являться единственным симптомом заболевания. При болезни Крона кровотечения возникают реже, в зависимости от уровня поражения кровь в кале может обнаруживаться в виде темных сгустков или ярко красных прожилок.
Кроме поражения кишечника, имеются симптомы системного характера (узловатая эритема, артриты, поражение кожи и глаз, склерозирующий холангит и др.)
Анальное кровотечение иногда является симптомом некоторых инфекционных заболеваний (дизентерия, брюшной тиф, амебиаз, геморрагические лихорадки).
- острое начало;
- фебрильная лихорадка;
- слабость;
- головная, мышечная боль;
- и другие проявления интоксикации: рвота, диарея, выраженная боль в животе.
При этом боль в животе всегда предшествует кровотечению. Кровь обычно темная, смешана с испражнениями и слизью.
Одно из опасных осложнений антибиотикотерапии. Чаще всего развивается на фоне приема сульфаниламидов, клиндамицина, ампициллина, линкомицина, препаратов цефалоспоринового ряда.
Заболевание проявляется схваткообразной болью в животе, интоксикационным синдромом, выраженной диареей. Стул обильный, водянистый, при тяжелых формах – приобретает вид «рисового отвара». В испражнениях присутствуют патологические примеси – слизь, кровь.
- Пальцевое исследование прямой кишки. Уже на этапе предварительного осмотра зоны промежности и заднего прохода можно диагностировать анальную трещину и геморрой. Пальцевое исследование позволяет оценить подвижность стенки прямой кишки, состояние лимфатических узлов.
- Аноскопия и ректороманоскопия. Позволяет провести визуальное исследование прямой кишки и дистального отдела сигмовидной кишки. С помощью этих методов определяют наличие новообразований слизистой оболочки, эрозий, язв, трещин, признаков воспаления. Данные методы также позволяют произвести биопсию тканей с последующей коагуляцией кровоточащего участка.
- Колоноскопия. Наиболее информативный метод, который позволяет произвести осмотр толстого кишечника на всем его протяжении. Благодаря высокой разрешающей способности, с помощью колоноскопии можно распознать патологические изменения в кишечнике на самых ранних стадиях, провести множественную биопсию тканей, выполнить удаление полипов, коагулировать кровоточащий сосуд.
- Ирригоскопия. Рентгенологический метод исследования толстого кишечника. С помощью этого метода нельзя определить источник кровотечения, однако позволяет получить данные об основном заболевании (дивертикулы, новообразования), вероятно ставшим причиной кровотечения.
В норме крови в стуле быть не должно. Любое, даже незначительное кровотечение из заднего прохода является поводом для обращения к врачу и проведения обследования.
Однако, существует ряд ситуаций, когда медицинская помощь должна быть оказана незамедлительно:
-
кровотечение очень обильное и не останавливается;
- кровотечение из заднего прохода сопровождается рвотой с примесью крови;
- кровотечение сопровождается резким ухудшением общего состояния: бледностью, выраженной слабостью, снижением артериального давления, головокружением, потерей сознания;
- кровотечение сопровождается нарастающим болевым синдромом и лихорадкой.
Для прохождения планового обследования по поводу анального кровотечения в первую очередь необходимо обратиться к врачу-терапевту или колопроктологу. Даже если диагноз кажется очевидным и неопасным (анальная трещина, геморрой), обязательно проведение полного исследования кишечника для исключения более серьезной патологии.
источник
Болезнь Крона и язвенный колит – непростые заболевания, о которых мы знаем преступно мало. Конечно, тема для разговора не самая приятная: о симптомах вроде диареи, метеоризма и крови в стуле не принято говорить вслух. Но как с этим жить? Каково лечить людей, которым сложно помочь? Главный внештатный гастроэнтеролог Министерства здравоохранения Республики Беларусь, профессор кафедры гастроэнтерологии и нутрициологии БелМАПО Юлия Горгун 19 мая, в день осведомленности о воспалительных заболеваниях кишечника рассказала, в каких случаях не стоит откладывать посещения врача, чем можно лечить эти непростые заболевания и почему чрезмерная гигиена — это не всегда хорошо.
Болезнь Крона – это воспаление отделов пищеварительного тракта. Оно сопровождается перманентными кровотечениями в кишечнике, диареей, а также болями в животе. Иногда больному приходится ходить в туалет до 20 раз в день.
Язвенный колит – воспаление слизистой толстой кишки. Заболевание хроническое. Оно обусловлено и генетической предрасположенностью, и влиянием внешней среды. В целом ее симптомы похожи на болезнь Крона: частый жидкий стул с гнойными и кровяными выделениями, потеря веса и аппетита, боль в левой части живота и частые позывы к дефекации.
— Что это за группа — воспалительные заболевания кишечника (ВЗК) — и какими симптомами она себя проявляет?
— В эту группу заболеваний, которые главным образом поражают кишечник, входят язвенный колит и болезнь Крона. Им присущи как общие характеристики, например, развитие хронического воспаления в кишечнике, так и различия. Так, при язвенном колите поражается толстый кишечник, при болезни Крона — любой отдел кишечника: толстый, тонкий и даже другие органы: желудок, двенадцатиперстная кишка, пищевод.
Самый частый симптом — диарея, стул становится более частым и жидким. Иногда в нем может появляться кровь. Это всегда неблагоприятный признак. Бывают и другие симптомы: боли в животе, дискомфорт, метеоризм, резкое похудение. Иногда наблюдаются признаки воспаления общего плана: повышение температуры, изменения в анализе крови (повышение уровня лейкоцитов, скорости оседания эритроцитов — то, что обычно говорит о воспалении). Если человек болеет длительно, может развиться анемия.

— Насколько проблема ВЗК масштабна в Беларуси?
— Если смотреть на данные официальной статистики, к концу 2016-го у нас зарегистрировано около 3000 пациентов с язвенных колитом и около 600 — с болезнью Крона. Много это или нет — на мой взгляд, ситуация относительная. Сейчас более актуально не абсолютное число пациентов, а то, что заболеваемость растет. Официальную статистику мы ведем с 2008 года. За это время количество пациентов с подобными заболеваниями выросло более чем в три раза.
Возможно, скачок просто связан с улучшением диагностики и регистрации случаев. Мы можем их выявлять благодаря тому, что появились новые методы исследования, врачи стали более информированы о заболевании. В то же время наряду с улучшением диагностики, вероятно, существует и истинный прирост. Похожая ситуация наблюдается и в других странах Восточной Европы, то время как в Западной количество таких пациентов намного больше, чем у нас.
Язвенный колит и болезнь Крона называют болезнями цивилизации. Чем более высоко развита страна, чем более высокий уровень жизни в ней, тем чаще встречаются эти заболевания.
— Откуда такая закономерность?
— Об этом известно не совсем точно. Язвенный колит и болезнь Крона — заболевания неизвестной этиологии, то есть неясно, что является их непосредственной причиной. Но известно, что к этим заболеваниям есть генетическая предрасположенность. Однако одного генетического фона мало – заболевание развивается, если на генетику еще накладываются другие неблагоприятные факторы: особенности питания, кишечные инфекции, частый прием определенных медикаментов, курение и другие. Совокупность этих факторов и запускает хроническое воспаление.
Почему ВЗК чаще встречаются в западных странах? Возможно, потому что там в числе прочего есть определенные особенности питания — то, что мы называем западной диетой, когда употребляется меньше овощей, фруктов, натуральных продуктов, больше фастфуда, трансжиров, соли и сахара, обработанного красного мяса.
В развитых странах активно проводится профилактика инфекционных заболеваний. Уделяется много внимания санитарно-гигиеническим условиям, проводится вакцинация. С одной стороны, это хорошо – мы гораздо меньше страдаем от инфекций. Но вместо них появляются другие заболевания, и в том числе – язвенный колит и болезнь Крона. Есть данные, что низкий уровень гигиены, возможно, выполняет защитную роль в плане развития воспалительных заболеваний кишечника.
Исследования показывают, что в основе развития воспалительных заболеваний кишечника может лежать неправильная реакция иммунной системы на собственную микрофлору человека. Иммунитет воспринимает те микроорганизмы, которые живут в кишечнике и являются нормальными, как своих врагов и начинает бороться с ними. Это пока предположение, изучение причин этих заболеваний продолжается.
— Если говорить о белорусских пациентах, на какой стадии заболевания они обычно обращаются к врачу?
— Это зависит от пациента, насколько он сам насторожен в плане заботы о своем здоровье. Нередко человек обращается уже на развернутой стадии заболевания. При этом в разговоре выясняется, что с симптомами он живет несколько лет, просто не слишком обращал на них внимания, потому что сильно они не мешали. Как это обычно бывает, люди думают, что «оно само пройдет», потому что из-за работы к врачу пойти некогда. Даже с таким симптомом, как кровь в стуле, пациенты часто не спешат к врачу.
Иногда причиной того, что пациент поздно попадает к специалисту, может служить неправильная интерпретация клинических признаков. Например, выделение крови из заднего прохода многими рассматривается как проявление геморроя. Да, и геморрой, и анальная трещина — это широко распространенные проблемы. Но нужно запомнить, что появление крови в стуле — ситуация ненормальная и обязательно требует уточнения, особенно если появление крови сопровождается изменением характера стула. Все это может быть первым проявлением язвенного колита или болезни Крона. И чем раньше начать их лечение, тем больше шанс на успех.
— Есть ли объяснение тому, почему болезнь чаще всего поражает молодых людей? И почему, как правило, из северных стран?
— Если брать пиковый возраст, в котором люди чаще всего заболевают, то между язвенным колитом и болезнью Крона разница около 10 лет. У болезни Крона пик заболеваемости приходится на 20-25 лет, у язвенного колита — 30-35 лет. Сейчас все больше случаев, когда, к сожалению, заболевания выявляются у детей. Есть вторая тенденция: появляется второй пик. Он приходится на 50 лет. В западных странах, где люди живут дольше, есть еще и третий — 70 лет.
Действительно, заболевания чаще встречается в северных странах. Такая закономерность есть, но объяснить ее сложно. Кроме того, есть градиент в плане распределения «запад — восток». Как на севере заболевания встречается чаще, чем на юге, так и на западе их больше, чем на востоке.

— Как болезнь меняет образ жизни человека, когда у него выявляют язвенный колит или болезнь Крона?
— После диагностических процедур пациенту назначают лечение. Дальнейшая ситуация зависит от того, насколько благоприятная у него форма заболевания. Если достаточно благоприятная (в 50 % случаев она такая), можно рассчитывать на хороший эффект лечения и на то, что удастся добиться ремиссии — устранить симптомы заболевания. В период ремиссии пациент, как правило, чувствует себя здоровым и может вести обычный образ жизни. Поскольку заболевание хроническое, человеку придется жить с ним всю жизнь. Но оно не должно становиться приговором и делать из пациента инвалида.
— Но эту стадию ремиссии нужно же как-то поддерживать?
— С помощью поддерживающей терапии. Сегодня наиболее эффективным способом является медикаментозный. Определенные лекарства необходимо принимать и в стадии ремиссии. Если это традиционные препараты, которые обладают противовоспалительным эффектом либо подавляют неправильную активность иммунной системы, то их принимают каждый день. А если говорить о новых методах терапии, основанных на препаратах биотехнологического происхождения, то их используют по определенной схеме. Частота зависит от того, поддерживающая это терапия или направленная на достижение ремиссии, от 1 раза в 2 недели до 1 раза в 2 месяца.
— В чем особенности биологической терапии? Она уже используется в Беларуси?
— Да, конечно. Она предполагает использование медикаментов, созданных не химическим путем, а в результате биологических процессов. Действующим веществом такого лекарства являются белки, которые представляют собой антитела к определенным веществам в организме, участвующим в развитии воспалительного процесса. Попадая в организм, антитела блокируют эти вещества, поддерживающие воспаление, проявления заболевания уменьшаются.
Существенная особенность данной терапии — ее способность модифицировать течение заболевания. Иногда по определенным признакам с самого начала можно предположить, что заболевание будет протекать тяжело, потребуется хирургическое лечение. Такой сценарий в медицине называют плохим прогнозом. Как правило, возможности влияния на этот прогноз с помощью традиционных препаратов ограничены: симптомы уменьшаются, но полного заживления слизистой оболочки добиться трудно и заболевание продолжает прогрессировать. Биологическая терапия может помочь перевести заболевание в более легкую форму и предотвратить осложнения, уберечь человека от операции и вывести в длительную ремиссию.
Конечно, биологическая терапия подходит не всем, потому что у нее тоже есть свои особенности применения и побочные эффекты. Всегда, когда идет речь о назначении медикаментов, нужно соотносить пользу и риск: насколько вероятно, что мы поможем пациенту, и есть ли опасность, что мы ему навредим побочными эффектами.
Если течение заболевания легкое, нет необходимости назначать мощные препараты, которые серьезно «вмешиваются» в работу иммунной системы и могут дать серьезные побочные эффекты. Биологическая терапия — это довольно сильное вмешательство в организм, хотя и эффективное в плане купирования воспаления. Она назначается только при неблагоприятном течении заболевания, которое не поддается другим воздействиям.
— Какие у нее могут быть побочные эффекты?
— Вещества, которые поддерживают воспаление, выполняют и защитную функцию. Вообще, воспаление в первую очередь помогает организму избавиться от бактерий и вирусов, которые могут причинить ему вред. Если мы подавляем воспаление, то таким образом угнетаем и защитные способности организма. Поэтому наиболее частым вариантом побочных эффектов является повышенная восприимчивость к инфекционным заболеваниям. Очень насторожено следует относиться к возможности развития туберкулеза. Если у человека есть латентная туберкулезная инфекция, но он пока о ней не знает, на фоне дополнительного иммуносупрессивного воздействия она может активизироваться. Поэтому всегда перед назначением такой терапии проводится исследование на латентный туберкулез. Если пациент страдает хроническим вирусным гепатитом, заболевание также может приобрести неблагоприятное течение на фоне подавления активности иммунной системы.
В настоящее время встречаются новые селективные биологические препараты для терапии, направленные на снижение вероятности развития данных побочных эффектов.

— Какие методы исследования используют для постановки диагноза воспалительных заболеваний кишечника?
— Любая диагностика начинается с оценки симптомов. Важно сначала прийти к терапевту или гастроэнтерологу и рассказать о своих симптомах. Тогда врач, зная их, может посоветовать, с каких методов диагностики начать. Следующий этап — общий и биохимический анализ крови. Это нужно для того, чтобы посмотреть, есть ли признаки воспаления и анемия. Кроме анализа крови назначается анализ кала. В последние годы появился метод исследования, с помощью которого в кале можно определить маркеры воспаления.
Также проводится исследование на кишечные инфекции, так как воспаление в кишечнике может иметь инфекционную природу.
Самым важным методом является эндоскопия — осмотр слизистой оболочки кишечника с помощью эндоскопа. Если предполагается, что воспаление локализуется в толстом кишечнике, то проводится колоноскопия. Аппарат вводится в кишечник через задний проход, осматривается слизистая оболочка. Врач может видеть, есть ли там признаки воспаления, покраснение, отек, повреждения в виде эрозий или язв. Также выполняется биопсия — отщипываются кусочки ткани и отправляются на исследование под микроскопом. Это позволяет уточнить, что за вариант воспаления имеет место, для какого заболевания оно более характерно, нет ли признаков опухолевого поражения.
С помощью эндоскопии можно исследовать и другие отделы кишечника. Иногда в диагностике применяют УЗИ, компьютерную томографию.
— ВЗК «атакует» только кишечник либо влияет и на другие органы?
— Воспалительные заболевания кишечника могут иметь проявления и со стороны других систем и органов. Например, наиболее частым является поражение суставов. Они могут просто болеть либо иногда даже воспаляются, отекают, развивается артрит. Могут поражаться и суставы позвоночника. Нередко бывает, что воспаление суставов даже выходит на первый план. Пациент не чувствует проблем со стороны кишечника и долгое время лечит, например, колени. И только потом, через несколько лет, появляется диарея, и выясняется, что все эти годы он жил с болезнью Крона.
Кроме суставов может поражаться кожа. Иногда встречаются воспалительные заболевания глаз.
— Если не лечить ВЗК, к чему это может привести?
— К достаточно тяжелым последствиям. Если не лечить язвенный колит, то кроме диареи, которая просто мешает жить пациенту, могут случаться тяжелые кишечные кровотечения, которые невозможно остановить медикаментозными методами, и приходится выполнять оперативное вмешательство. Может развиться перфорация кишечника, которая сопровождается перитонитом.
Некоторые ситуации вроде не представляют для пациента проблем сегодня, однако в будущем способны обернуться серьезными осложнениями. Например, когда стул небольшой частоты, кровь появляется редко, человек чувствует себя приемлемо и не всегда заботится о том, чтобы добиться полной ремиссии. При этом воспалительный процесс в кишечнике продолжается, и чем дольше это длится, тем выше риск развития рака кишечника. У таких пациентов даже в молодом возрасте может развиваться рак, поэтому воспаление нужно полностью купировать, а не только снимать симптомы.
У пациентов с болезнью Крона может быть больше осложнений, потому что и само заболевание более сложное. Как уже говорилось, может формироваться сужение кишечника и кишечная непроходимость, что приводит к болям в животе, рвоте, отсутствию стула.
Также могут возникать перфорации кишечника, развиваться кровотечения, гнойные процессы в брюшной полости или полости малого таза. Могут формироваться свищи — ходы, которые идут из кишечника к другим органам.
Из-за длительного воспаления организм истощается, ему не хватает питательных веществ – развивается анемия (снижение гемоглобина), связанная с нехваткой железа или витаминов, может возникать дефицит белка, кальция. Снижается масса тела, ухудшается сопротивляемость инфекциям.
Порой из-за того, что болезнь Крона плохо поддается медикаментозному лечению или если пациент недисциплинированно выполняет рекомендации, приходится прибегать к операции. Иногда не одной. Часть кишечника приходится удалять, он укорачивается. И это тоже серьезная проблема, потому что нарушается усвоение питательных веществ, пациент теряет массу.

— В каких случаях пациент нуждается в операции?
— Оперативное вмешательство — это больше средство купирования осложнений, а не лечения самого заболевания. Иногда его используют, если лечение медикаментозными средствами невозможно или неэффективно.
— Какие возможности медикаментозного лечения есть на данный момент?
— Самый традиционный метод, который используется дольше всего, — применение средств, обладающих противовоспалительным эффектом. Они действуют в просвете кишечника на слизистую оболочку и купируют там процесс воспаления. Эти средства редко дают серьезные побочные эффекты, но, к сожалению, не всегда эффективны. Более сильным противовоспалительным действием обладают так называемые гормоны, однако они влияют на весь организм и имеют целый ряд неблагоприятных эффектов, поэтому их, как правило, используют в течение ограниченного промежутка времени. На длительный срок, в том числе с поддерживающей целью, назначают препараты из группы иммунодепрессантов – они позволяют контролировать воспаление. А также используются биологические препараты, в том числе и селективного действия, о которых мы говорили ранее.
— Встречались ли в вашей практике пациенты, которые отказывались от лечения?
— Да, конечно. К сожалению, это бывает не так уж и редко. Многие пациенты обосновывают это тем, что заболевание может быть связано с неправильным питанием, наличием инфекции в организме или какой-то другой причиной, которую они непременно хотят найти и устранить.
Конечно, это было бы идеально, но сегодняшний уровень развития медицины, в том числе и за рубежом, пока не позволяет этого сделать. В погоне за причиной болезни такие пациенты упускают период, когда заболевание находится на достаточно ранней стадии и когда им можно было бы эффективно помочь. В дальнейшем им все равно приходится обращаться за традиционной медицинской помощью, но к этому моменту уже развиваются осложнения и заболевание приобретает неконтролируемое течение.
— Свищи, кишечная непроходимость, злокачественная опухоль. Часто ли белорусы доводят себя до таких форм?
— Нельзя сказать, что это вина пациента. Конечно, этому может способствовать позднее обращение к врачу или нежелание лечиться. Но часто пациент не виноват, и к развитию осложнений может приводить само течение заболевания. У некоторых оно изначально тяжелое, хотя пациент и своевременно пришел к врачу, и диагноз поставлен быстро, и лечение назначено адекватное. Такое, к сожалению, бывает тоже, поэтому и ведутся исследования по поиску инновационных медикаментов, которые были бы и более эффективными, и, с другой стороны, достаточно безопасными. В последние годы спектр лекарств начал расширяться быстрее.
— Некоторые говорят, что народная медицина, в частности, травы — необходимая часть лечения? Что на этот счет думают специалисты?
— Травы нельзя назвать необходимой частью. Более того, у пациентов часто существует заблуждение, что лекарства всегда вредят, потому что они синтетического происхождения, а травы — полезны и вреда для организма не несут.
Это совершенно не так. Травы могут давать эффект, потому что они содержат в себе ряд биологически активных веществ. Их эффект может быть как терапевтическим, так и побочным. В некоторых случаях травы приводят к развитию токсического гепатита, почечной недостаточности, могут вмешиваться в метаболизм лекарственных препаратов. Если принимать антибиотики, препараты для снижения давления или для лечения того же язвенного колита, а после запивать их сбором трав, вполне возможно, что сбор не только не окажет терапевтического действия, но и вмешается в метаболизм лекарственных средств и они будут действовать хуже. В литературе описаны такие случаи, когда пациенту пересадили почку и он вместе с иммунодепрессивной терапией принимал фитотерапию. Последняя содержала компонент, который нарушал работу иммунодепрессанта. В итоге произошло отторжение трансплантата. Настолько серьезные эффекты может иметь народная медицина. Всегда нужно помнить о соотношении пользы и риска.

— Вы говорили о том, как вывести пациента в ремиссию. А может ли что-то — неправильный образ жизни, стресс — нарушить ее?
— Так же, как непонятно, отчего возникает заболевание, настолько же неясно, что может спровоцировать обострение у человека, который находится в ремиссии. Ситуация затрудняется тем, что само заболевание может иметь волнообразное течение. Это, кстати, часто удерживает пациента от обращения за медицинской помощью. У него появляется первый эпизод язвенного колита — диарея, кровь в стуле, плохое самочувствие, — он думает, что нужно идти к врачу. Но пока он выбирает время, заказывает талончик, видит, что вроде симптомы начинают затухать и даже полностью проходят. Пациент к врачу не идет, а через несколько месяцев или лет заболевание снова возвращается. И следующий эпизод уже может оказаться не таким безобидным. Какие факторы определяют начало обострения, сказать достаточно сложно. Это может быть прием некоторых лекарственных препаратов – нестероидных противовоспалительных средств, антибиотиков. У женщин такими провокаторами могут быть беременность или роды. Но в большинстве случаев какой-то явный провоцирующий фактор выявить не удается.
Кстати, раз мы уже вспомнили беременность, то нужно заметить, что при язвенном колите или болезни Крона возможна нормальная беременность и рождение здорового ребенка. Главное, чтобы женщина осознанно относилась к этому процессу. Наилучшие результаты будут тогда, когда беременность наступает в фазу ремиссии. Тогда, как правило, на протяжении всех 9 месяцев заболевание остается неактивным и не мешает процессу вынашивания и рождения.
источник
Причины крови в кале у взрослого могут быть различными. Кровавый стул, или гемоколит – симптом многих заболеваний, поражающих разные отделы желудочно-кишечного тракта и протекающих с нарушением целостности слизистой оболочки. Систематическое появление крови в кале обычно служит признаком серьезной патологии, поэтому при первых же подобных симптомах необходимо комплексное обследование.
При неоднократном появлении крови в кале нужно обращаться к врачу – терапевту, проктологу или гастроэнтерологу. В случае необходимости будет назначено гастроэнтерологическое обследование, консультация у онколога, инфекциониста или хирурга.
По внешнему виду каловых масс можно предположить, в каком участке пищеварительного тракта произошло кровотечение. Для этого оценивается цвет крови: чем выше находится очаг поражения, тем темнее кровь. Кал, содержащий темную кровь (дегтеобразный кал, мелена) сигнализирует о заболеваниях в верхних отделах желудочно-кишечного тракта – желудка, тонкого кишечника или начальных отделов толстой кишки.
Внимание! Фотография шокирующего содержания.
Для просмотра нажмите на ссылку.
Если темная кровь в кале сопровождается интенсивной болью в животе, можно предположить прободение язвы желудка или кишечника. При этом состоянии стул будет значительно разжиженным, насыщенного темного цвета. Перфорация язвы – тяжелое осложнение язвенной болезни, которое приводит к развитию перитонита – острого воспаления брюшины. Это наиболее частая причина появления темной крови в кале.
Перфорация язвы требует неотложного врачебного вмешательства, поэтому нужно знать ее признаки. Различают три периода:
- Болевой шок – возникает в момент прободения язвы. Внезапно появляется резкая, острая боль в животе, усиливающаяся при движении. Вначале она локализуется в верхней части живота, затем распространяется вниз, возможна отдача в правое плечо, надключичную область и правую лопатку. Больной в этом периоде не может встать в постели и принимает вынужденное положение – лежа на боку с подтянутыми к животу ногами. Живот втянут, мышцы живота резко напряжены и перестают участвовать в дыхании. Температура тела повышается, на лбу выступает холодный пот, артериальное давление падает, пульс замедляется.
- Мнимое благополучие – пульс, давление и температура выравниваются. Острая боль стихает, хотя сохраняется болезненность при ощупывании живота.
- Гнойный разлитой перитонит – начинается через 10–12 часов после приступа при отсутствии лечения. Первый симптом – рвота. Кожа и слизистые оболочки становятся сухими, температура тела растет, дыхание учащается. В этом периоде медицинская помощь может уже оказаться слишком запоздалой.
Срочная медицинская помощь нужна тогда, когда кровотечение длительно не прекращается и угрожает большой кровопотерей.
При первых признаках перфорации язвы необходимо вызвать скорую помощь.
Яркая алая кровь в кале указывает на развитие патологий нижней части ЖКТ: язвенного колита, дивертикулеза кишечника, инфекционного воспаления, доброкачественных или злокачественных опухолей, болезни Крона.
Язвенный колит – воспалительное заболевание, которое поражает слизистую оболочку толстой кишки и проявляется деструктивно-язвенным процессом. Язвенный колит всегда протекает в хронической форме, поэтому больные могут долго не замечать его симптомов или не придавать им значения. Именно появление крови в кале часто становится тем признаком язвенного колита, с которым пациенты обращаются к врачу. Кровотечения при язвенном колите возникают у 90 % пациентов, но количество крови может быть разным – от едва заметных следов на туалетной бумаге или прожилок крови в кале до больших кровопотерь.
Помимо кровотечений, для язвенного колита характерны:
- слизь и гной в кале;
- диарея несколько раз в сутки;
- запоры – возникают реже, чем диарея, их появление говорит о воспалительном процессе в прямой и/или сигмовидной кишках;
- ложные позывы на опорожнение кишечника, при которых вместо дефекации происходит выход из кишечника крови с гноем или слизью;
- ночные дефекации, мешающие сну;
- недержание кала;
- вздутие живота;
- болевые ощущения в левой части живота, умеренной или слабой интенсивности;
- признаки общей интоксикации – лихорадка, рвота, учащенное сердцебиение, потеря веса, обезвоживание.
Дивертикулез кишечника – заболевание, при котором в стенке толстой кишки образуются мешкообразные выпячивания. Эта болезнь характерна для людей старшего возраста, так как с возрастом эластичность кишечной стенки снижается, и давление на нее, связанное с метеоризмом или запорами, приводит к образованию дивертикулов.
Примесь кровь в каловых массах может носить скрытый характер, для ее обнаружения назначают анализ на скрытую кровь.
Дивертикулез может протекать без боли, незаметно для больного, реже возникают умеренные боли в левой половине живота. Могут появляться нарушения стула в виде запора или поноса, а также вздутие живота.
Геморрой – чрезвычайно распространенное заболевание, связанное с венозным застоем в нижних отделах кишечника. При геморрое стенки сосудов теряют свою эластичность, что приводит к образованию геморроидальных узлов. Заболевание часто долго протекает бессимптомно, но с увеличением узлов появляется боль и кровотечения из заднего прохода. Различают наружную и внутреннюю формы геморроя – в зависимости от того, какие сосуды поражаются. Развитию геморроя способствуют сидячая работа, неправильный рацион, способствующий запору, злоупотребление алкоголем, курение, а также беременность и роды.
Выделяют 4 стадии течения геморроя:
- Характеризуется увеличением геморроидальных узлов, зудом, кровянистыми выделениями во время дефекации – время от времени появляется кровь в кале или на туалетной бумаге.
- Присоединяется выпадение геморроидальных узлов при опорожнении кишечника или физических нагрузках. Кровотечения из заднего прохода умеренные, выпавшие геморроидальные узлы вправляются самопроизвольно или пальцем.
- Геморроидальные узлы выпадают даже при небольшом физическом напряжении, самопроизвольно не вправляются, только вручную. Кровянистые выделения становятся более заметными и частыми, больной ощущает тяжесть, отечность заднего прохода.
- Геморроидальные узлы постоянно выпавшие, вправлению не поддаются, частые и обильные кровотечения, боль, воспаление тканей вокруг анального отверстия. Из-за постоянных кровотечений развивается анемия.
Если темная кровь в кале сопровождается интенсивной болью в животе, можно предположить прободение язвы желудка или кишечника.
От стадии геморроя зависит выбор способа лечения. На ранних стадиях применяют безоперационные методы лечения – лигирование геморроидальных узлов латексными кольцами, инфракрасная фотокоагуляция, склеротерапия, перевязка сосудов. Для облегчения симптомов геморроя назначают противовоспалительные лекарственные препараты местного действия в виде мазей и ректальных свечей, которые помогают остановить кровотечения и избежать появления боли при дефекации. Рекомендуется изменить свой образ жизни, включая рацион питания, а также отказаться от вредных привычек. Противопоказаны сильные физические нагрузки.
Если на ранних стадиях геморрой не был диагностирован, а также если лечение по той или иной причине не оказало требуемого эффекта, болезнь постепенно осложняется и переходит в хроническую форму. На поздних стадиях прибегают к оперативному вмешательству.
Схожие с геморроем симптомы имеет другое поражение нижней части кишечника – трещина в заднем проходе. Она может быть следствием травмы слизистой оболочки кишечника твердым калом при хронических запорах, инфекционных заболеваний (сифилис, гонорея, СПИД), лейкемии и других патологий, ведущих к ухудшению кровоснабжения слизистой оболочки прямой кишки. Развитию анальных трещин также способствуют неправильное питание, приводящее к запорам, злоупотребление алкоголем и табачными изделиями, анальный секс, малоподвижный образ жизни. Это заболевание чаще встречается у женщин.
Анальные трещины бывают острыми и хроническими. Острая анальная трещина, как правило, возникает в результате травмы прямой кишки. Она не требует специального лечения и заживает на протяжении нескольких недель.
Хроническая анальная трещина имеет склонность к прогрессированию.
Кровотечения при язвенном колите возникают у 90 % пациентов, но количество крови может быть разным – от едва заметных следов на туалетной бумаге или прожилок крови в кале до больших кровопотерь.
В отсутствие адекватного лечения ее глубина постоянно увеличивается. Ее симптомы:
- сильные боли во время и после акта дефекации;
- отек анального отверстия;
- спазм анального сфинктера, связанный с воспалительным поражением нервной ткани.
Болезнь Крона – хроническое воспалительное заболевание, которое характеризующееся поражением всех слоев пищеварительной трубки, образованием язв и рубцов слизистой и воспалением регионарных лимфатических узлов. Возможна перфорация язв, которая приводит к образованию свищей и абсцессов.
Болезнь Крона может поражать любые отделы ЖКТ, включая ротовую полость, но самая распространенная ее локализация – конечный отдел тонкого кишечника, подвздошная кишка. Это заболевания развивается как у детей, так и у взрослых. Симптомы болезни Крона схожи с проявлениями неспецифического язвенного колита, что осложняет диагностику. Для нее характерны:
- боли в животе;
- постоянное или ночное расстройство стула;
- вздутие, урчание живота;
- прожилки алой крови и слизь в кале;
- ложные позывы на дефекацию;
- рвота, которая приводит к обезвоживанию;
- признаки общей интоксикации – повышение температуры, резкая потеря веса, отсутствие аппетита общая слабость и апатия;
- анемия;
- воспаление слизистой оболочки глаз и полости рта;
- воспаление в перианальной области;
- боли в суставах;
- увеличение и болезненность лимфоузлов.
Примесь кровь в каловых массах может носить скрытый характер, для ее обнаружения назначают анализ на скрытую кровь.
Колоректальный рак может длительно протекать бессимптомно, в таких случаях опухоль выявляется случайно во время диспансерного обследования. Скрининговым исследованием, позволяющим диагностировать рак кишечника на сравнительно ранней стадии, является анализ кала на скрытую кровь – именно появление примеси крови в кале часто служит первым проявлением болезни.
Если на ранних стадиях геморрой не был диагностирован, а также если лечение по той или иной причине не оказало требуемого эффекта, болезнь постепенно осложняется и переходит в хроническую форму.
По мере прогрессирования опухоли крови в кале становится все больше, она становится видна в кале в виде прожилок, присоединяются болезненные ощущения во время дефекации. В дальнейшем кровотечения усиливаются, нарушаются кишечные функции, появляется боль. Рак важно диагностировать на ранней стадии, поэтому всем пациентам из группы риска (люди с отягощенным семейным анамнезом по колоректальному раку, а также все люди после 50 лет) рекомендуется один раз в год сдавать анализ кала на скрытую кровь.
При неоднократном появлении крови в кале нужно обращаться к врачу – терапевту, проктологу или гастроэнтерологу. В случае необходимости будет назначено гастроэнтерологическое обследование, консультация у онколога, инфекциониста или хирурга.
Незамедлительно следует обращаться за врачебной помощью, если появление крови в кале сопровождается следующими симптомами:
- повышение температуры тела до лихорадочных значений;
- интенсивная боль в животе, независимо от отдела;
- другие кровотечения, например, из носа;
- подкожные кровоизлияния, гематомы;
- общее ухудшение самочувствия, нарушения сознания, слабость;
- тошнота, рвота, примесь крови в рвотных массах.
Также срочная медицинская помощь нужна тогда, когда кровотечение длительно не прекращается и угрожает большой кровопотерей.
При появлении крови в кале у взрослого или ребенка не следует заниматься самолечением – к выздоровлению это не приведет, лишь повысит риск развития тяжелых осложнений.
Видео с YouTube по теме статьи:
источник
Кровь в кале – симптом большого числа достаточно серьезных заболеваний. Иногда это единственный признак неблагополучия, но чаще появление кровянистых включений сопровождается и другими проявлениями, нехарактерными для организма в норме. Сопоставив все симптомы, врач сможет определить основную причину тревожного признака.
Кровотечение в ЖКТ – наиболее частая причина появления крови в кале. Длина пищеварительного тракта составляет около 10 м, его слизистая оболочка насыщена бактериями, способными видоизменить привычный нам вид крови. По этим причинам она редко попадет в фекалии в неизмененном виде. Свежая кровь в них может обнаружиться лишь тогда, когда источник кровотечения находится недалеко от ануса. Чаще всего, локализация кровотечения — прямая кишка или нижние отделы толстого кишечника. При кровотечении из верхних отделов пищеварительного тракта цвет крови в кале изменяется, она приобретает темно-бурый или черный цвет (мелена).
При геморрое, злокачественной опухоли нижних отделов кишечника, трещине анального отверстия следы крови появляются не только в кале, но и на туалетной бумаге, на нижнем белье. Если кровянистые включения имеют вид темно-красных сгустков или прожилок – это симптом хронического заболевания кишечника: неспецифический язвенный колит, дисбактериоз, болезнь Крона. Если при диарее с кровянистыми включениями у больного наблюдается значительная гипертермия, болит живот – налицо кишечная инфекция (дизентерия, сальмонеллез).
Скрытую кровь в кале, признак серьезных заболеваний ЖКТ, невозможно увидеть. При подозрении на скрытую кровь, назначают проведение специального анализа. Повод для ложной тревоги может дать употребление свеклы, черники, смородины, помидор. Продукты их переработки похожи на включения крови в фекалиях.
При появлении крови в кале следует на протяжении 2-3 дней исключить из рациона продукты, изменяющие цвет фекалий. Если тревожный симптом остается, следует немедленно обратиться к врачу. Радикально изменить цвет стула могут фармацевтические препараты – активированный уголь, препараты железа.
Ярко-красная, не свернувшаяся кровь
Больной обнаруживает кровь не только в кале, но и на нижнем белье, на туалетной бумаге после дефекации, причина – кровотечение вследствие трещины анального отверстия, опухоли прямой кишки, внутреннего геморроя
Диарея с кровавыми включениями, гипертермия
Инфекции кишечника – дизентерия, сальмонеллез
Сгустки или прожилки крови темно-красного цвета
Воспаление верхних отделов кишечника – неспецифический язвенный колит, болезнь Крона, дисбактериоз
Анализ на скрытую кровь положительный
Полипы или рак толстого кишечника, осложнения глистной инвазии, злокачественные опухоли желудка, пищевода, прямой кишки
Трещины заднего прохода. Яркая кровь алого цвета, не смешанная с каловыми массами – симптом трещины анального отверстия. Она образуется при хронических запорах, когда пациент прилагает чрезмерные мышечные усилия при дефекации. После того, как кал покинул ампулу прямой кишки, в районе анальной трещины ощущается легкий дискомфорт. Кровь в кале при этой патологии наблюдается в течение нескольких дней, ее объем достаточно мал.
Поставить диагноз удается при визуальном осмотре хирургом или проктологом, а так же при пальцевом исследовании прианальной области. Коррекция – восстановление регулярного стула с помощью диеты и применения слабительных средств. Дополнительно в течение 5-7 дней применяют Анузол или свечи с маслом облепихи.
Геморрой. Темная кровь в кале, регулярно появляющаяся на его поверхности, боль и зуд в прямой кишке, сопровождающиеся чувством распирания — симптомы, указывающие на геморрой (варикоз вен прямой кишки). Причин появления геморроя достаточно много, все они связаны с перенапряжением внутрибрюшного давления, растяжения. Повреждения сосудистых стенок вызывают кровотечение.
При наружном геморрое варикозные узлы видно при визуальном осмотре, при внутреннем геморрое они обнаруживаются при ректороманоскопии прямой кишки. Лечение геморроя предусматривает консервативную терапию и хирургическое вмешательство. Терапия при помощи лекарственных средств используется на ранних стадиях заболевания. Это венотоники в форме таблеток (Троксерутин, Детралекс, Гинкор форте, Венорутон, Венолан), капель и драже (Эскузан), мазей и гелей (Троксевазин, Антистакс, Венитан), веносклерозирующие средства (Гепатромбин Г в форме свечей, Этоксисклерол). Дополнительно применяются НПВП, противосвертывающие и слабительные средства.
Операцию по удалению геморроя проводят в запущенных случаях, на поздней стадии заболевания, или в экстренных случаях – при обильном кровотечении из венозного геморроидального узла.
Неспецифический язвенный колит. Это заболевания является результатом воспаления иммунной природы. При язвенном колите наблюдаются деструктивные процессы в слизистой и подслизистой оболочке прямой и ободочной кишки. Кровь в кале – не единственное свидетельство заболевания, на фоне воспаления кишечника появляются гной и слизь в фекалиях, боль в животе, диарея, гипертермия, симптомы интоксикации организма. Осложнения патологии – перитонит, перфорация кишечника с кровотечением, кишечная непроходимость.
Диагноз ставится после ФГДС и исследования тканей кишечника на гистологию. Лечение язвенного колита – терапия при помощи глюкокортикостероидов, цитостатиков и сульфалазина. Экстренное хирургическое вмешательство показано при осложненном течении колита.
Болезнь Крона. Заболевание передается по наследству или возникает в результате воспаления иммунной природы. Развивается во всех отделах пищеварительной системы как осложнение кори, аллергии на продукты питания, на фоне курения или стресса. Чаще возникает в ободочной кишке и в тонком кишечнике.
Симптомы болезни Крона – частая диарея, гной, слизь и кровь в кале, боль в животе и в суставах, сыпь на коже, лихорадка, язвы на слизистой оболочке рта, снижение остроты зрения. Диагностика – ФГДС и гистологическое исследование тканей. Лечение заболевания – терапия с применением Ципрофлоксацина, Метасалазина, Метронидазола.
Кишечные инфекции. Кровь в кале может появиться при попадании в организм возбудителей острых кишечных инфекций, вызванных:
Вирусами (энтеровирус, ротавирус);
Бактериями (стафилококк, сальмонеллы, клебсиеллы, паратифозные и дизентерийные палочки, кампилобактер);
Следствием этих инфекций становится поражение тонкого (энтериты), и толстого кишечника (колиты).
Симптомы инфицирования – жидкий стул, содержащий гной, слизь и кровь в кале, повышение температуры. При вирусных омской, крымской и среднеазиатской геморрагических лихорадках поражаются мелкие сосуды. Это приводит к появлению на коже геморрагической сыпи и к кишечным кровотечениям. При поражении толстого кишечника цитомегаловирусом отмечается понос с кровью, лихорадка и боль в проекции кишечника.
Диагностика инфекций – бактериологический посев кала, микроскопическое и серологическое исследование крови на выявление антигенов к возбудителям. Лечение бактериальных инфекций в острой стадии – терапия Цефалоспорином, Фуразолидоном, Энтерофурилом, Ципрофлоксацином, пробиотиками. Лечение вирусных кишечных инфекций – Арбидол, интерфероны (Виферон, Кипферон). Антигельминтная терапия – Тинидазол, Метронидазол, Празиквантел (при шистосомозе).
Опухоли разных отделов кишечника. Симптомы онкологического поражения – кишечная непроходимость, кровь в кале при разрушении стенки кишки или сосудов, перфорация с каловым перитонитом. Диагностика – тотальное рентгеновское исследование брюшной полости (симптом газовых пузырей, «чаши Клойбера»). Лечение – резекция части кишечника, коагуляция пораженных сосудов или их ушивание.
Дисбактериоз. Альтернативное название – избыточное бактериальное обсеменение кишечника. Дисбактериоз провоцирует прием антибиотиков. Кровь в кале при этой патологии появляется при поражении слизистой кишечника клостридиями. Лечение – Метронидазол, Бактрим, Ванкомицин.
ИППП. Эта аббревиатура обозначает инфекции, передающиеся половым путем – ректальная гонорея, аноректальный сифилис, герпес, венерическая гранулема. Симптомы – кровь в кале, или на его поверхности вследствие нарушения целостности слизистой оболочки кишечника.
Если инфекции осложняются атеросклеротическим повреждением артерий, развивается ишемический колит (кислородное голодание одного из отделов толстого кишечника). Симптомы ишемического колита – острая боль в районе кишечника, кровотечение из-за эрозии стенки кишки. Первая помощь, она же экспресс-диагностика, — прием Нитроглицерина. При ишемии он отлично купирует боль.
Кровь в кале, поступившая из верхних отделов ЖКТ, обычно имеет несколько иной вид. Причина этого – распад гемоглобина, его преобразование в сернокислое железо. В результате этой биохимической реакции кровь приобретает черный цвет, такой стул получил название «мелена».
Кровотечение из варикозно расширенных вен пищевода. Является частью синдрома портальной гипертензии, возникающего при циррозе печени. Дополнительные симптомы – стул цвета дегтя, загрудинные боли после еды, рвота с примесью крови, гипотония, учащенное сердцебиение, холодный пот, горечь во рту, сосудистые звездочки на животе. Первая неотложная помощь при разрыве варикозно измененных вен пищевода – введение в него для остановки кровотечения баллонного зонда, сдавливающего вены.
Синдром Мэллори-Вейсса. Проявления синдрома – глубокий кровоточащий дефект слизистой оболочки пищевода или кардиального отдела желудка, достигающий подслизистой. Чаще всего возникает во время повторной рвоты у пациентов с прободной язвой желудка или лиц, страдающих от алкоголизма. Основные симптомы – дегтярно-черная кровь в кале и сильная боль. Лечение – постельный режим, аминокапроновая кислота и Церукал внутримышечно.
Кровотечение из язвы желудка или двенадцатиперстной кишки. Симптомы — дегтярно-черная кровь в кале, приобретающем жидкую консистенцию, тошнота и рвота с кровью («кофейной гущей»), обморок, озноб. Лечение – резекция желудка или 12-перстной кишки, возможно ушивание язвы.
Прободение язвы двенадцатиперстной кишки. Осложнение – симметричные язвы на противоположной стороне кишки. Симптомы – острая боль кинжального характера справа, потеря сознания, холодный пот, озноб, слабость, тахикардия. Экстренная помощь – срочная лапаротомия с резекцией 12-перстной кишки.
Рак желудка. Симптомы – отвращение к еде, особенно к мясу, быстрое насыщение, анемия, слабость, резкое похудание, кровотечение в результате распада тканей.
Рак кишечника. Симптомы – чередование поносов и запоров, урчание в кишечнике, ложные позывы к опорожнению, дефекация, не приносящая облегчения. Отмечается лентовидный кал с примесью крови на поздних стадиях заболевания, кишечная непроходимость.
Опухоли пищевода. Симптомы аналогичны, распад тканей вызывает кровотечение и появление мелены.
Кровь в кале может появиться в результате отравления крысиным ядом или ядовитыми растениями (донник, бересклет). Возможно кровотечение – результат пониженной функции свертываемости крови наследственного характера или побочного действия лекарственных препаратов: НПВС (Аспирин, Диклофенак, Гепарин, Ксарепта). Появление крови при дефекации на фоне приема лекарств – повод для отмены препарата и консультации врача.
При минимальных потерях крови при удалении зубов, ранах и язвах во рту, небольших кровотечениях в пищеварительной системе кровь в кале может быть не заметна визуально. Чтобы удостовериться в ее присутствии, проводят лабораторное исследование под названием «реакция Грегерсена».
Для максимальной достоверности анализа больной за 3 дня до его проведения не должен есть мясо, рыбу, чистить зубы, употреблять препараты железа. Собранный после подготовки кал обрабатывают раствором реактивов в уксусной кислоте, анализируют изменение окраски препарата. Если он приобрел синий или зеленый цвет, тест на скрытую кровь считается положительным.
В детском возрасте диагностируются практически все описанные выше патологии пищеварительной системы, поэтому кровь в кале у детей может появляться по тем же причинам, что и у взрослых. Однако, в педиатрической практике встречаются специфические причины, присущие только детскому возрасту.
Дисбактериоз. Нарушения рациона питания грудных детей, неоправданное лечение антибиотиками, слабая иммунная защита могут привести к появлению следующих симптомов: вздутие живота, слизь и кровь в кале, диарея, диатез, пониженный аппетит. Причина этого – энтероколит, вызванный стафилококком или клебсиеллой.
Проводится дифференциальная диагностика от гельминтозов и острых кишечных инфекций со сходными симптомами. Лечение грудных детей – бактериофаги по типу возбудителя, детей старше года – Энтерофурил. После контрольного анализа проводится курс пробиотиков (Линекс, Бифилюкс, Бифиформ, Нормофлорин, Бификол).
Дополнительно детям предлагают добавочный объем жидкости и профилактическую дозу витамина D. Консистенция стула регулируется диетой, применением Лактулозы, Нормазе, Дюфалак, свечей с маслом облепихи.
Кишечная непроходимость. Самые опасные предпосылки того, что у детей до двух лет появляется кровь в кале – это кишечная непроходимость или инвагинация кишечника. Причина этих состояний – врожденная аномалия развития кишечной трубки, перекармливание ребенка, слишком ранний прикорм, смена привычной молочной смеси. Инвагинация – перекрывание просвета кишки другой ее частью. Следствием этого становится непроходимость кишечника.
Начинается все с беспокойства и сильного крика малыша после кормления, фонтанирующей рвоты. Затем появляется частый жидкий стул и кровь в кале. Это состояние быстро усугубляется, в течение нескольких часов ребенок начинает испражняться красной слизью. Промедление с медицинской помощью приводит к шоку или коллапсу, который заканчиваются летальным исходом.
Диагностика – обзорный рентген или УЗИ брюшной полости. У детей до года можно избежать операции, сделав клизму с барием. У детей старше года состояние лечат, проводя лапаратомию.
Пищевая аллергия. Виды аллергии на продукты питания:
На белок коровьего молока,
На пищевые добавки, пищевые красители, ароматизаторы.
Симптомы аллергии – диарея, пенистый стул, кровь в кале в виде прожилок, кровянистых вкраплений, плаксивость, беспокойное поведение, недостаточная прибавка в весе. При появлении подобных симптомов следует обратиться к педиатру.
Скорая медицинская помощь требуется, если у детей диагностируются следующие симптомы:
Рвота, срыгивания в виде фонтана,
Частый стул жидкой консистенции,
Чрезмерное возбуждение или заторможенность поведения.
С такими проявлениями требуется лечение в условиях детского инфекционного стационара.
Специфическая причина появления крови в кале у мужчин, связанная с гендерными различиями, — поздние стадии рака предстательной железы. В запущенной стадии опухоль простаты прорастает сквозь стенку толстого кишечника и травмируется при дефекации.
Специфические причины появления крови в кале у женщин связаны с физиологией женского организма:
Варикоз вен промежности на фоне последнего триместра беременности;
Побочные действия лучевой терапии рака органов репродукции.
В конце беременности растущая матка оказывает механическое воздействие на органы малого таза и брюшины. Нижние отделы кишечника, половые органы интенсивнее обычного снабжаются кровью, ее свертываемость слегка снижается в пределах физиологической нормы развития беременности. Поэтому при дефекации, сопровождаемой запором, изредка возможна кровь в кале. При его усилении следует обратиться за медицинской помощью для дифференциации от вагинального кровотечения. Профилактика появления крови при дефекации – введение в рацион продуктов с растительной клетчаткой, использование мягкой туалетной бумаги.
При эндометриозе у женщины в различных органах распространяются клетки, функционирующие аналогично клеткам слизистого эндометрия матки. Они заносятся с током лимфы или крови. Во время менструации очаги эндометриоза кровоточат. Если у женщины диагностируется эндометриоз кишечника, то клетки будут продуцировать кровь со слизью. Чаще всего ее количество минимально, патология обнаруживается лишь при тестировании на скрытую кровь, и только во время менструации.
Возможные осложнения – при значительных очагах возможна кишечная непроходимость, стеноз. Лечение – гормональная терапия.
Осложнениями лучевой терапии может быть лучевой колит. Его симптомы – чередование поносов и запоров, появление слизи и крови в кале. Лечение симптоматическое, стечением времени происходит регенерация слизистой оболочки.
При появлении такого симптома, прежде всего, нужно обратиться за консультацией к проктологу, и сделать это как можно скорее. Врач выяснит детали патологии, изучит анамнез и назначит диагностические мероприятия.
Если обнаружена кровь в кале – основная лабораторная и инструментальная диагностика:
Анализ кала на яйца глист, на скрытую кровь, копрограмма;
Визуальный осмотр проктологом состояния ануса;
Ректальное исследование нижнего отдела прямой кишки (состояние тканей, сфинктеров, слизистой оболочки);
Ректороманоскопия – инструментальное исследование толстого кишечника, его тканей и перистальтики на расстояние до 40 см.
При уточнении диагноза проводится дополнительная диагностика:
Рентгеновское исследование ЖКТ;
Для обследования верхних отделов пищеварительной системы необходима консультация гастроэнтеролога. Врач проанализирует жалобы пациента, проведет пальпацию живота в проекции желудка и тонкого кишечника.
УЗИ желудка и тонкого кишечника;
ФГДС, или гастроскопия (вспомогательный метод обследования).
В большинстве случаев, если появилась кровь в кале, оказывается достаточно нескольких исследований для уточнения диагноза. Следует помнить, что раннее обращение к специалисту и своевременно проведенное диагностическое исследование поможет сохранить здоровье и жизнь, сократить срок восстановления здоровья после лечения.
Автор статьи: Волков Дмитрий Сергеевич | к. м. н. врач-хирург, флеболог
Образование: Московский государственный медико-стоматологический университет (1996 г.). В 2003 году получил диплом учебно-научного медицинского центра управления делами президента Российской Федерации.
Как быстро и просто понизить артериальное давление?
7 причин есть больше белка каждый день!
Желудочно-кишечное кровотечение (ЖКК) – это вытекание крови из поврежденных заболеванием кровеносных сосудов в полости органов желудочно-кишечного тракта. Желудочно-кишечное кровотечение – часто встречающееся и серьезное осложнение широкого перечня патологий органов ЖКТ, представляющее угрозу для здоровья и даже.
Неспецифический язвенный колит – это болезнь желудочно-кишечного тракта, а именно толстого кишечника, характеризующаяся воспалительным процессом его слизистой оболочки. В результате этого воспаления на участках кишечника образуются язвы и области некроза. Болезнь носит хронический характер и имеет свойство рецидивировать.
Рак кишечника – это злокачественное перерождение железистого эпителия преимущественно ободочной или прямой кишки. На первых стадиях характерна вялая симптоматика, отвлекающая от первичной патологии и напоминающая расстройство желудочно-кишечного тракта. Ведущий радикальный метод лечения – хирургическое иссечение пораженной ткани.
Геморрой у женщин – это заболевание, возникающее в прямой кишке и области анального отверстия, которое появляется из-за расширения варикозных вен. То, насколько эффективным будет лечение этого недуга и его продолжительность, зависит только от своевременного обращения к врачу. Существует мнение, что геморрой чисто мужская болезнь, однако, это не так.
Запор – это ситуация, при которой в течение более чем 24 часов не происходит опорожнение кишечника или происходит, но остаётся чувство неполного опорожнения. У здорового человека частота опорожнения кишечника зависит от его питания, привычек и образа жизни. Люди, которые больны запором, часто жалуются на хроническую усталость.
источник

 свежая алая кровь на нижнем белье и/или туалетной бумаге — анальная трещина, начальная стадия геморроя, повреждение заднего прохода при запоре;
свежая алая кровь на нижнем белье и/или туалетной бумаге — анальная трещина, начальная стадия геморроя, повреждение заднего прохода при запоре;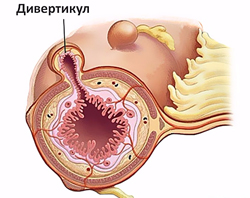 болью преимущественно в левых отделах живота;
болью преимущественно в левых отделах живота; кровотечение очень обильное и не останавливается;
кровотечение очень обильное и не останавливается;