Светлый кал у ребенка не всегда является нормой, хотя у грудничков это обычно связано с употреблением смеси, молочных продуктов. Однако при таком симптоме важно следить за состоянием ребенка: если проблема не проходит несколько дней, наблюдается температура, диарея, малыш чувствует недомогание и слабость, следует обратиться к педиатру.
По мере взросления ребенка меняется и оттенок кала, и его структура. Так, кал становится более оформленным за счет введения в рацион витаминов, жиров и т.д. Также влияние оказывают пищевые предпочтения. К примеру, после употребления свекольного пюре кал и моча могут стать розовыми. Подобное происходит и при употреблении других продуктов, имеющих красящий пигмент.
Оттенок стула полностью зависит от количества билирубина — фермента, отвечающего за работу печени. Если орган производит этот компонент в нормальном количестве, цвет каловых масс будет светло-коричневым, а вот при нарушении работы печени цвет выделений может стать более светлым. Кроме того, чем больше человек потребляет молочных продуктов, тем светлее каловые массы.
Задача педиатров — ответственно относиться к любым изменениям в кале и моче ребенка, поскольку они могут указать на наличие заболевания.
Светлый кал может отмечаться у детей разного возраста. К основным причинам относят его пищевые привычки. Если говорить о грудничках и детях до двух лет, то у них такой цвет испражнений может возникнуть при потреблении кисломолочных продуктов, слишком жирной пищи. При этом сама структура кала будет маслянистой. Это обусловлено тем, что пищеварительная система еще не может справляться с такой тяжелой пищей.
Влияет на стул ребенка питание мамы, прием некоторых медикаментов и витаминов, наличие заболеваний.
- Прорезывание зубов.
- Введение в рацион новых блюд.
- Употребление продуктов с большим содержанием кальция.
Обнаружив светлые экскременты, необходимо оценить состояние ребенка — если он чувствует себя не очень хорошо, следует обязательно обратиться к врачу.
В 80% случаев такое происходит при изменении рациона — светлый оттенок кала продержится в течение нескольких суток, затем придет в норму.
В остальных случаях проблема может быть вызвана патологическим процессом. В этом случае состояние ребенка ухудшается, малыш может испытывать беспокойство. При появлении следующих симптомов нужно обязательно обратиться к врачу:
- помутнение или потемнение мочи;
- диарея;
- сильные боли в животе;
- повышенная температура;
- жажда;
- общее недомогание.
Подобные признаки не являются нормой. При диарее или рвоте нужно сочно вызывать скорую помощь.
Перечисленные ниже патологии могут стать причиной осветления каловых масс.
При дисбактериозе в каловых массах присутствуют зеленоватые прожилки. Если дисбактериоз запущенный, кал пенится, появляется неприятный запах. Ребенка могут мучить колики, живот становится напряженным. Иногда появляется сыпь на животе или лице.
Является серьезным заболеванием, которое влияет на печень и может стать причиной серьезных осложнений. Характерная особенность при гепатите — сочетание светлого кала и темной мочи. Данное заболевание не сможет диагностировать врач без лабораторных исследований.
Такое заболевание обычно встречается у взрослых, но нередко диагностируется и у детей. В таком случае появляется рвота, тошнота, боли в животе, повышенная температура.
Загиб сложно назвать патологией, поскольку он является анатомической особенностью организма. Обычно такое состояние никак не влияет на здоровье ребенка, а кал светлеет из-за сложностей с выведением желчи и красящих пигментов.
Причиной патологий у детей в возрасте до года могут стать врожденные проблемы с органами ЖКТ. Заболевания могут формироваться и по мере взросления малыша под влиянием разнообразных факторов.
Характеризуется выраженными симптомами: ухудшается самочувствие, повышается температура тела, беспокоит понос. В первые сутки после заболевания кал может быть бледно-желтым, затем становится полностью белым.
Редкое заболевание аутоиммунного характера. При нем увеличиваются лимфатические узлы, развивается железодефицитная анемия. Количество актов дефекации в день может увеличиться до 10 раз.
В этом случае необходимо обращать внимание и на дополнительные симптомы: зуд, покраснения кожи, чихание, высыпание.
При своевременно проведенной терапии от подобных симптомов можно избавиться за 3-5 суток, но только в случае, если родители вовремя обнаружат симптомы.
В норме кал ребенка имеет желтоватый оттенок, консистенция — кашицеобразная. Однако при употреблении ряда продуктов (тыквы, моркови, даже говядины) кал может стать ярко-желтым. Если массы по оттенку ближе к оранжевому, это может говорить о серьезном заболевании и нарушениях работы внутренних органов, особенно поджелудочной железы, к примеру, при проблемах с выведением желчи.
Если цвет кала не приходит в норму в течение 3-5 дней, следует обратиться к врачу, а если сопровождается рвотой, тошнотой, незамедлительно вызывайте скорую.
Игнорировать текущее состояние малыша нельзя, поскольку изменение цвета кала может свидетельствовать о серьезной патологии и не важно, в каком возрасте это происходит: в год, в два или в четыре. Только обратившись к врачу, можно определить, какая патология привела к такому изменению цвета испражнений. Чтобы выявить проблему, могут назначить:
- УЗИ;
- ренгенографию;
- анализ крови;
- исследование кала и мочи;
- эндоскопию.
Лечение зависит от причины, вызвавшей изменение цвета стула:
- Панкреатит. В этом случае лечение будет проводиться в стационаре. Терапия направлена на купирование симптомов, устранение причины. Если болезнь встречается у ребенка старше двух лет, в течение суток ему нужно будет «поголодать», поскольку в этот период проводится отсасывание содержимого желудка. После стабилизации состояния необходимо перевести малыша на рацион, состоящий из вареных или тушеных блюд.
- Грудничкам до 1 года следует давать специальные лечебные смеси.
- При гепатите лечение также будет проводиться в стационаре: прием витаминов, медикаментозное лечение. Терапия направлена на восстановление работы печени.
- При болезни Уиппла нужно придерживаться специальной диеты №5 (с минимальным количеством жирной продукции), принимать витамины и медикаменты. Причем терапия может длиться в течение года.
- Лечение ротавирусной инфекции проводится с применением медикаментов и соблюдением диеты. При наличии рвоты и тошноты нужно использовать Регидрон.
Поскольку светлый кал может быть признаком серьезных болезней, очень важно вовремя обратиться к врачу.
источник
Диарея – это нарушение работы пищеварительной системы, которое практически всегда свидетельствует о наличии других заболеваний и сопровождается различными сопутствующими признаками, такими, как температура, рвотные позывы, боли различной интенсивности в области брюшной полости, слабостью, головокружением и др.
Жидким стулом называют водянистые испражнения, случающиеся чаще трех раз в течение суток. Причинами поноса являются:
- усиление перистальтики и нарушение всасывающей способности кишечника, в результате чего пища быстрее выводится наружу, а жидкость вместе с питательными веществами не успевает всасываться в кровь;
- нарушение выработки ферментов, способствующих перевариванию пищи;
- изменение уровня кислотности желудочного сока;
- раздражение стенок пищеварительного тракта.
К факторам, провоцирующим появление данных патологий, относятся:
- Употребление слишком грубой пищи, которая, проходя по пищеварительному тракту, повреждает слизистую оболочку, следовательно, нарушает его работу. У ребенка употребление пищи не соответствующей возрасту нередко приводит к расстройству кишечника и диарее.
- Несвежие продукты или прошедшие не достаточную термическую обработку, загрязненная вода, в которых содержатся вирусы и бактерии, вызывающие инфекционные кишечные заболевания.
- Чрезмерное употребление пищи, в которой содержится много клетчатки – фруктов и овощей.
- Простуда, ОРВИ часто вызывают воспаление слизистых оболочек желудочно-кишечного тракта, а значит и диарею, особенно у людей с ослабленным иммунитетом, к которым в первую очередь относятся старики и дети.
- Нервные переживания, стрессовые ситуации могут способствовать усилению кишечной моторики.
- Аллергия – это недуг, который сопровождается воспалительными процессами, в том числе и органов пищеварения.
- Интоксикация химическими веществами, ядовитыми растениями или грибами.
- Индивидуальная непереносимость продуктов. Чаще всего наблюдается непереносимость молочного белка.
- Прием лекарственных препаратов.
- Заболевания почек, желчевыводящих путей, печени, поджелудочной железы, желудка, кишечника.
- Нарушение работы щитовидной железы.
- Опухолевые образования.
- Паразиты, которые в процессе жизнедеятельности не только раздражают стенки кишечника, но и вызывают интоксикацию организма.
- Злоупотребление спиртными напитками.
- Недостаток витаминов и минералов.
В зависимости от причин, вызывающих нарушение работы пищеварительной системы, жидкий стул разделяют на следующие разновидности:
- Токсический — образуется в результате пищевого или алкогольного отравления, при вдыхании ртути, мышьяка, табачного дыма и прочих отравляющих веществ. Причиной интоксикации может послужить такое заболевание почек, как уремия – нарушение обменных процессов вследствие почечной недостаточности. Симптомы токсической диареи: частый жидкий стул зеленого или темного цвета, иногда с частичками крови; рвотный синдром; боли и рези в животе; судороги; повышенное слюноотделение; жажда; метеоризм.
- Инфекционный — причина вирусной, бактериальной инфекции или паразитарного поражения. К отличительным особенностям данного типа диареи относятся спазмы в области живота, головные боли, температура, озноб, лихорадочное состояние, рвота, водянистый стул зеленого или желтого цвета, иногда с пеной, повышение потоотделения, насморк и кашель.
- Хологенный — возникает из-за повышения желчных кислот в просвете тонкой кишки. Данный симптом присутствует при болезни Крона, других воспалительных заболеваниях кишечника, печени, желчного пузыря. Характерными симптомами являются режущие боли в правом подреберье, тяжесть в области печени, каловые массы с резким неприятным запахом могут иметь зеленый, желтый оттенок, иногда присутствует слизь либо кровь.
- Алиментарный — вызван аллергической реакцией, неправильным питанием. В этом случае жидкий стул может содержать частички непереваренной пищи, слизи. На коже нередко появляются высыпания, зуд.
- Медикаментозный – развивается от приема медикаментов.
- Неврогенный — провоцируют стрессы, волнения, депрессивные состояния.
- Диспепсический — вызван изменением уровня кислотности желудка, ферментной недостаточностью. Причиной данного недуга является обычно злоупотребление жирными, копчеными и другими вредными продуктами. Распознать это вид диареи можно по таким признакам, как отрыжка, метеоризм, изжога, рвота, каловые массы имеют гнилостный запах и темный цвет.
У взрослого человека в отличие от новорожденного ребенка работа пищеварительной системы налажена и появление поносов, особенно по ночам указывает на нарушение работы не только пищеварительного тракта, но и других органов и систем. Понос, беспокоящий ночью, является показателем повышенной функции щитовидной железы, диабета, воспалительных и язвенных заболеваний кишечника, а также отравлений или кишечных инфекций. Если диарея не возникает по ночам, это обычно свидетельствует о функциональных расстройствах кишечника, связанных с аллергией, нервными потрясениями, приемом лекарственных препаратов.
У взрослых ночной понос связан с тиреотоксикозом, который появляется при гормональном сбое, вызванном нарушением работы эндокринной системы, точнее, повышением гормонов щитовидной железы. Данное заболевание характеризуется не только ночными поносами, но также увеличением зоба, бессонницей, повышенной нервозностью, усиленным сердцебиением, утомляемостью, потерей веса, пучеглазием. Заболеванию чаще подвержены женщины. Его развитие может быть спровоцировано инфекциями, наследственностью, психическими травмами.
Понос, случающийся ночью у взрослых людей, может быть вызван гипопаратиреозом — недостаточностью околощитовидных желез. Данное заболевание обусловлено недостатком кальция в крови, нарушением функций вегетативной нервной системы, отвечающей за работу внутренних органов.
Недостаточность надпочечников является одним из основных причин, вызывающих появление ночью поноса. Развитию недуга способствуют вирусы туберкулеза и аутоиммунные заболевания, нарушающие работу организма, приводящие к гастритам, язвенным болезням желудка и кишечника, ферментной недостаточности.
Сахарный диабет также относят к причинам ночного поноса у взрослых. Связано это явление с нарушением выделения секрета поджелудочной железы, а также со специфическим питанием, показанным при диабете – фруктово-овощной диетой.
У ребенка до года ночной жидкий стул не является отклонением в связи с особенностями работы пищеварительной системы и питания. Вызывать опасение ночной понос у ребенка должен, если он происходит слишком часто и сопровождается срыгиванием, рвотой, температурой, беспокойством и плачем. Вызвать диарею у детей грудного возраста может нарушение режима кормления, перекармливание, введение прикорма, нарушение диеты кормящей мамы, а также вирусные, инфекционные и простудные заболевания, дисбактериоз, непереносимость молока, прием медикаментозных средств, врожденные патологии органов пищеварения, наследственные заболевания. У детей старшего возраста диарею, возникающую по ночам, связывают с инфекционными заболеваниями, с функциональными расстройствами пищеварения, вызванными неправильным, нерациональным питанием. Частыми причинами жидкого стула у детей и подростков являются приобретенные заболевания – диабет, неправильная работа поджелудочной железы, язвенный колит и многие воспалительные заболевания пищеварительного тракта, в числе которых наиболее часто встречается хронический гастродуоденит.
Диарея для детей представляет огромную угрозу, связанную в первую очередь с обезвоживанием организма. Грудные дети могут умереть за несколько часов от потери жидкости. Обезвоживание может повлиять на развитие детского организма, вызвать психические расстройства и нарушить умственную деятельность. К тому же ночные поносы мешают нормальному сну, что также неблагоприятно сказывается на нервной системе и умственных способностях ребенка, на его физической активности. Поэтому при появлении жидкого стула у ребенка следует незамедлительно обратиться за врачебной помощью. Только специалист может правильно поставить диагноз и назначить грамотное лечение.
Часто кишечные расстройства носят непродолжительный характер и проходят через день-два. Данный недуг в этом случае не представляет опасности, но и он может быть первым признаком развивающегося недуга, а потому необходимо пройти медицинское обследование, заключающееся в:
- внешнем осмотре, пальпации брюшной области, выяснении характера и частоты испражнений, выявлении сопутствующих симптомов и генетической предрасположенности к определенным заболеваниям, изучении истории болезни пациента;
- сдаче анализов кала, мочи и крови;
- исследовании кишечника и желудка с применением различных методов – УЗИ, пальпации заднего прохода, ректороманоскопии, колоноскопии.
Обильное питье, выведение токсинов для облегчения симптомов диареи с помощью активированного угля или Смекты, а также восстановление баланса жидкости и солей в организме с применением соляных растворов Регидрона или Электролита – это самое важное, что необходимо сделать при появлении жидкого стула. Дальнейшее лечение поноса зависит от причин, его вызвавших, установить которые возможно только после лабораторных исследований. Поэтому не стоит принимать препараты для предотвращения жидкого стула, это может навредить организму. Так, жидкие испражнения способствуют очищению кишечника от токсических веществ, что очень важно при отравлениях, инфекционных заболеваниях, паразитарном поражении. При бактериальных инфекциях назначается терапия антибиотиками, параллельно с которой обязательно прописываются пробиотики для восстановления и поддержания кишечной микрофлоры. При хронической диарее рекомендуется принимать препараты, влияющие на моторную функцию кишечника, действие которых основано на подавлении выделяемого секрета и повышении всасывающей способности, например, Имодиум.
Лечение ночного поноса у детей в принципе не отличается от лечения жидких испражнений у взрослых. Обязательно следует обеспечить ребенка обильным питьем, в качестве которого можно использовать не только воду, но и травяные настои из ромашки, компоты, кисели, из соков разрешается давать ребенку только яблочный. Кроме того, нужно обеспечить выведение токсинов, в этом случае Смекта для детей подходит лучше всего. Также необходимо регулярно восполнять водный баланс, поэтому, если ребенок просыпается ночью от частых дефекаций, вместо воды следует дать ему раствор Регидрона. В качестве вяжущего средства для детей рекомендуют использовать народные средства – рисовый отвар, настой дубовой коры, ромашки, черемухи, черники. Для улучшения работы пищеварительной системы рекомендован прием пробиотиков. Антидиарейные средства следует принимать только по назначению врача. При длительной диарее или при повышении температуры, рвоте, изменении цвета каловых масс, то есть при подозрении на инфекционную природу заболевания следует немедленно вызвать на дом специалиста.
При возникающих ночных испражнениях следует придерживаться диетического питания. Это касается и детей, и взрослых. Диета предполагает полное исключение пищевых продуктов, раздражающих слизистую пищеварительного тракта и усиливающих перистальтику кишечника:
- молочного;
- жирного, особенно жареного;
- копченостей;
- кислых и острых блюд;
- фруктов и овощей в свежем виде;
- сладостей;
- какао и кофе;
- газированных напитков;
- мучного.
Употреблять пищу нужно только в теплом виде, ни в коем случае не горячем или холодном. Количество употребляемой пищи следует сократить в два раза. Но кушать нужно часто и маленькими порциями. Это лишь основные правила диетического питания при жидком стуле, для каждого случая разрабатывается индивидуальная диета, позволяющая ускорить процесс выздоровления, в основу которой обычно входят:
- каши без масла и молока;
- тушеное или вареное мясо;
- рыба на пару;
- тушеные овощи;
- нежирные супы при поносе;
- вареный картофель;
- печеные яблоки.
источник

Из большого разнообразия органических заболеваний, появляющихся в пищеварительных органах, у маленьких детей чаще всего отмечают хронический гастродуоденит. Понос при нём провоцируется дистрофическим поражением, носящим воспалительный характер, в слизистой кишечника и желудка. Наиболее частой причиной возникновения органических патологий ЖКТ является инфицированность Helicobacter pylori.
Ночные поносы у детей, вызванные серьёзными болезнями пищеварительной системы, обычно сопровождаются синдромом диспепсии, который характеризуется совокупностью признаков, всегда возникающих при нарушении пищеварительного процесса. Причём при органической его форме они имеют более яркую выраженность и не проходят длительное время. Кроме того, что у ребёнка возникает ночная диарея, выраженная в обильном водянистом поносе, отмечаются следующие симптомы:
- Потеря аппетита и раннее насыщение, способные спровоцировать значительную потерю в весе и отставание в физическом развитии;
- Дискомфорт и болевые ощущения в животе;
- Отрыжка и тошнота, переходящие в рвоту.

У многих молодых родителей может возникнуть вопрос о том, что в этом случае делать и как помочь малышу до приезда врача, ведь водянистый ночной понос, независимо от патологии, его вызвавшей, очень быстро может привести к обезвоживанию организма крохи? Здесь необходимо предпринять экстренные меры для предотвращения возникновения данной патологии. Самый лучший вариант – это отпаивание малыша. Только следует иметь в виду, что в том случае, когда понос, возникший у ребёнка ночью, сопровождается рвотой, жидкость следует давать очень часто и в микроскопических количествах, чтобы не вызвать дополнительных позывов к опорожнению желудка. Самыми лучшими напитками в такой ситуации будут следующие:
- Несладкий отвар шиповника или компот из сухофруктов;
- Рисовый отвар. При ночной диарее он полезен тем, что помимо восполнения жидкости, потерянной из-за поноса, связывает токсины и выводит их из организма со стулом;
- Прокипячённая, очищенная или бутилированная вода, в которую добавлен препарат типа регидрона, способствующий восстановлению водно-солевого баланса.
Также до осмотра врача и проведения необходимых исследований ни в коем случае не рекомендуется давать ребёнку какую-либо пищу.

- Диетотерапия;
- Режим;
- Медикаментозное лечение;
- Оперативное вмешательство в случае необходимости.
Диета при возникающих у малыша поносах по ночам должна быть химически и механически щадящей. Содержание белков и витаминов в ней следует повысить, а клетчатку, балластные вещества и молоко полностью исключить. Не рекомендуются также овощи и фрукты в свежем виде. Медикаментозными средствами, применяемыми для лечения ночных поносов, будут антибактериальные и противовоспалительные препараты. Необходим также приём биопрепаратов, иммуномодуляторов и антидиарейных средств. Но следует помнить, что любая терапия у детей может быть начата только лишь после проведения необходимых диагностических исследований.
источник
Часто родители так сильно тревожатся по поводу детских туалетных подвигов, что начинают изучать содержимое подгузников чуть ли не под микроскопом. Есть ли в этом смысл? В каких случаях родителям нужно обратиться к врачу, а в каких достаточно скорректировать питание? Предлагаем обсудить тему с врачом-педиатром медицинского центра «Добрый доктор» Юлией Хвостовой.
Предупреждение! Советуем изучать эту полезную, но крайне деликатную тему в перерывах между приемами пищи. Особенно впечатлительным родителям перед прочтением нужно морально подготовиться 🙂

Первые дни после рождения стул ребенка в норме темно-зеленый, почти черный меконий. К третьему дню стул светлеет и к пятому дню выглядит как типичный стул ребенка на грудном вскармливании.
Нормальный стул грудничка — желтоватый, соломенный, желто-коричневый или желто-зеленоватый, по консистенции — кашицеобразный или в виде жидковатой кашицы, с кисловато-слабым запахом. Стул на ГВ не может быть все время одного цвета и консистенции, ведь состав грудного молока меняется в зависимости от срока лактации и продуктов, которые ест мама. Часто в стуле можно увидеть маленькие беловатые частички, напоминающие семена. Это тоже нормально, не пугайтесь.
У ребенка на искусственном вскармливании стул приобретает мазевидную или пастообразную консистенцию. Иногда становится оформленным, с резким запахом.
Ребенок растет, а с ним меняется и содержимое подгузника. После введения прикорма стул ребенка в норме приобретает более неприятный запах, может быть мазевидным или оформленным. У ребенка на «общем столе» в норме стул оформленный, как у взрослого человека, коричневого цвета с характерным запахом. Малыш вырос!
Ребенок на ГВ первые 1,5-2 месяца пачкает памперс в среднем 2-6 раз в день. Но иногда бывает, что ребенок ходит по-большому всего 1 раз в 3-5 дней. Если при этом он себя хорошо чувствует, набирает вес, стул у него мягкой консистенции, обычной окраски, то нет повода для беспокойства и назначения лечения. Дело в том, что у детей грудного возраста в большинстве случаев происходит функциональная задержка стула. Это связано с незрелостью желудочно-кишечного тракта ребенка и не является заболеванием.
Ребенок на искусственном вскармливании радует родителей своими подвигами реже грудничка – 1-2 раза в сутки. Для детей старше года в норме ходить на горшок 1-2 раза в сутки или через день. В зависимости от питания и индивидуальных особенностей организма ребенка количество походов в туалет может быть от 3-4 раз в неделю до 3-4 раз в сутки. Как правило, каждая мама знает, какой стул для ребенка — норма.
Если же вы заметили в подгузнике или горшке что-то необычное, стоит насторожиться.
Жидкий и частый стул (10 раз и более в сутки) – это повод обязательно обратиться к врачу.
Понос может быть вызван вирусными и бактериальными кишечными инфекциями, отравлениями, приемом лекарственных препаратов, например, антибиотиков, неправильным питанием и даже стрессом. Главная опасность диареи — это обезвоживание. Поэтому до осмотра врача следует возмещать потери воды и солей. В аптеках большой выбор специальных порошков, которые растворяют в воде и дают ребенку по 5-10 мл каждые 5-10 минут.
Иногда расстройство стула может случиться во время прорезывания зубов, когда ребенок тянет все в рот. Конечно, простерилизовать все вокруг невозможно, поэтому в организм ребенка попадают бактерии, которые размножаются и вызывают расстройство стула. Обычно жидкий стул в таких случаях длится 3-4 дня, если проблема осталась, надо бить тревогу.
Частички пищи в стуле могут быть связаны с перееданием, недостаточным пережевыванием пищи, кормлением продуктами не по возрасту и др. При нарушениях пищеварения, кроме кусочков непереваренной пищи, стул может стать более жидким с добавлением слизи. Если стул резко меняется, ребенка что-то беспокоит, появляются другие симптомы, нужно обратиться к врачу.
Другое дело, если вы видите непереваренные частички пищи в стуле в период введения прикорма. Родителям не стоит из-за этого переживать, так как кишечник все еще незрелый, он растет и развивается, а значит, просто не способен переварить тот объем еды, который к нему поступает. Если нет других проявлений (понос, запор, кровь или слизь в стуле), можно просто понаблюдать.
Стул повышенной плотности можно наблюдать, когда ребенок долго не ходит в туалет. Разовая задержка стула случается у каждого ребенка. Например, ребенок начинает посещать детский сад и сдерживает стул из-за непривычных условий. Кал скапливается в нижней части кишечника, в области ануса, и формируется плотный комок. Из-за этого могут возникать запоры.
Критерии запоров по мнению международной группы экспертов:
1. Если ребенок не ходит в туалет дольше обычного на 25% времени.
2. Если ребенок ходит по-большому реже 2 раз в неделю.
3. Если ребенку приходится чрезмерно тужиться.
4. Если стул слишком твердый или комковатый.
При запорах у ребенка в первую очередь нужно скорректировать питание и наладить питьевой режим. Если запоры продолжаются, важно обратиться к врачу.
Пенистый стул может часто встречаться у детей раннего возраста. Это может быть симптомом лактазной недостаточности, пищевой аллергии, бродильной диспепсии, кишечной инфекции и др. С такими симптомами нужно обязательно обратиться к педиатру для назначения необходимых обследований и лечения.
Алая кровь или прожилки крови в стуле чаще всего возникают из-за трещин в заднем проходе у детей из-за запоров, поэтому нужно лечить запор. Кроме того, кровь в стуле может быть симптомом серьезных кишечных инфекций (дизентерии, сальмонеллезной инфекции), онкологии, образования полипов и пр, поэтому обратиться к врачу, если вы видите такой стул, нужно незамедлительно.
Жирный стул связан с нарушением усвоения жиров, может возникать и при диарее, и при запорах. В некоторых случаях так происходит из-за функциональной незрелости кишечника, но определить это может только врач. Жирный стул может быть также симптомом заболеваний поджелудочной железы, а также печени и желчевыводящих путей. Поэтому если вы обнаружили такой стул у ребенка, не медлите, обращайтесь к врачу.
Неприятный запах – в принципе норма для детского стула, даже дети не ландышами какают. Но некоторые особенности запаха должны насторожить родителей и стать поводом для обращения к педиатру. Например, сероводородный запах говорит о вирусных, бактериальных инфекциях или заболеваниях кишечника. При лактазной недостаточности – запах стула очень кислый и резкий. При этом вместе с запахом обычно меняется и консистенция стула, чаще всего запах – это вторичное проявление каких-то нарушений пищеварения.
Плотный стул, состоящий из твердых мелких комочков, так называемый «овечий кал», говорит, как правило, о спастическом запоре. Из-за повышенного тонуса кишечника каловые массы оказываются сдавленными и не могут продвигаться. Это может быть связано с погрешностями питания, с введением нового прикорма, обилием в рационе углеводистой пищи. Также подобный симптом может возникнуть на фоне стресса или низкой физической активности ребенка. Лечение назначает врач в зависимости от причины. Прежде всего, следует наладить режим питания, исключить стрессы, обеспечить ребенку необходимую физическую нагрузку и употребление достаточного количества воды.
При нарушении пищеварения многие родители обращаются к врачу с просьбой выписать лекарства, которые помогут нормализовать стул, но при этом не задумываются об изменении рациона питания ребенка. Это неправильно. Нарушения пищеварения в первую очередь исправляют с помощью корректировки рациона питания ребенка.
Вот общие рекомендации для детей, у которых есть проблемы с пищеварением:
Для детей, находящихся на ГВ, нужно скорректировать режим питания ребенка и матери.
- Нормализуйте режим вскармливания ребенка и исключите перекорм.
- Исключите в своем рационе продукты с танином (шоколад, кофе, какао, чай, гранатовый сок и др.) и продукты с высоким содержанием животных жиров. Также кормящей женщине нужно пить достаточное количество жидкости и употреблять больше продуктов, стимулирующих моторику кишечника: свежие кисломолочные продукты, блюда с высоким содержанием пищевых волокон.
- Вводите прикорм в соответствии с рекомендуемой схемой вскармливания, не ранее 4-5 месяцев жизни.
- Для первого прикорма выбирайте продукты с высоким содержанием пищевых волокон: овощное пюре (пюре из тыквы, зеленого горошка, кабачка, цветной капусты, стручковой фасоли).
- В качестве зернового прикорма лучше всего подходят гречневая и кукурузные каши.
При искусственном вскармливании нужно пересмотреть режим питания ребенка.
- Контролируйте разовые и суточные объемы пищи для исключения перекорма и следите за динамикой прибавки массы тела. Откажитесь от родительской тактики до «последней капли».
- Выбирая смесь, отдавайте предпочтение продуктам, в состав которых входят олигосахариды — это естественные пребиотики, которые стимулируют рост и жизнедеятельность микрофлоры кишечника. Также обратите внимание на пробиотики в составе — это культура живых бактерий.
- Первый прикорм начинайте с продуктов с высоким содержанием пищевых волокон.
Корректируем питание у детей раннего и дошкольного возраста:
- Если у ребенка случаются боли в животе и спазмы кишечника, вначале ограничьте прием грубой механически раздражающей пищи, по возможности полностью исключите клетчатку.
- Постоянно давайте ребенку свежие фрукты без кожицы и соки с мякотью.
- Вводите в рацион легкие салаты, пюре, свежие кисломолочные продукты, мясо и рыбу в измельченном виде, белый хлеб вчерашней выпечки, мед, варенье, джемы.
- После сокращения болей в животе можно увеличить в рационе ребенка продукты, содержащие пищевые волокна, — хорошо пропеченный отрубной хлеб, печенье из муки грубого помола.
- Овощи и фрукты должны составлять не менее 50-60 % рациона и употребляться только в термически обработанном виде, потому что такая пища легче усваивается. Показаны свекла, морковь, зеленый горошек, стручковая фасоль, тыква, кабачки, спаржа, красный сладкий перец. Можно употреблять овощи в виде салатов, винегретов, пюре, заправленных растительным маслом или 5%-ной сметаной.
- Ограничьте продукты, повышающие газообразование в кишечнике: цельное молоко, бобовые, свежая капуста, редис, виноград и его сок. Исключите шоколад, какао, нежные сорта белого хлеба, булочки и пироги, зеленый чай, мучнистые супы, чернику, бруснику, кизил, манную и рисовую каши, лапшу и другие макаронные изделия.
- На пользу пойдут продукты, содержащие калий, – печеный картофель и сухофрукты (курага, чернослив, инжир, финики, банан).
- При лечении запоров важно пить больше жидкости. Ребенок раннего возраста должен выпивать не менее 2-3 стаканов в день кипяченой воды, компотов, морсов, среднеминерализованной воды.
В заключении хотелось бы отметить, что детское пищеварение во многом зависит от того, как питается ребенок. Не стоит спешить с введением лекарственных препаратов, всегда можно ввести продукты, которые помогут сделать так, чтобы желудок ребенка работал как часы.
Автор: Ольга Давлетбаева, иллюстрации: Евгения Булгакова
Молочко Nestogen® 3 специально создано, чтобы поддерживать пищеварение малыша. Ведь когда животик работает как надо, то и настроение отличное!
источник
Внешний вид кала, его консистенция, запах – все это важнейшие показатели первичной диагностики патологий пищеварительной системы. Большое значение в оценке состояния здоровья ребенка кроме консистенции фекалий имеет также частота стула. В норме ребенок старше трех лет должен опорожнять кишечник 1 раз в день. Для грудничков эта норма в несколько раз выше и может составлять от 3-4 до 8 раз в день (в зависимости от возраста младенца). Если кал имеет жидкую или водянистую консистенцию, сопровождается кишечными спазмами, тенезмами (ложными позывами к дефекации), ребенку ставится диагноз «диарея», которая чаще всего имеет инфекционную природу.
Характеристики детского кала играют важную роль при первичной диагностике
В некоторых случаях бывает, что ребенок ходит в туалет несколько раз в день, при этом признаки кишечных инфекций у него отсутствуют. Иногда такие изменения связаны с особенностями детского рациона и обильным потреблением определенных продуктов, но в половине случаев причиной частой дефекации являются заболевания желудочно-кишечного тракта и нарушения в работе внутренних органов. Чтобы понять, опасно ли частое опорожнение кишечника в детском возрасте, важно понимать причины данного состояния и знать их особенности.
Частый стул у ребенка, но не понос
Если ребенок опорожняет кишечник чаще 2 раз в день, такое состояние считается отклонением от нормы, хотя и может рассматриваться как вариант индивидуальной особенности организма. У новорожденных и детей первого года жизни количество испражнений может доходить до 6-8 раз в день (если ребенок находится на грудном вскармливании) и до 4-5 раз в день, если в качестве основного питания ребенок получает адаптированную молочную смесь. Частота стула у младенцев немного снижается после введения прикорма: обычно это происходит в 7-8 месяцев. После года ребенок может испражняться от 4 до 3-4 раз в день.
Частота дефекации новорожденного
Относительной нормой для детей трехлетнего возраста и старше является 1-2 дефекации в день. Если опорожнение кишечника происходит чаще, необходимо проанализировать детский рацион – возможно, ребенок употребляет много продуктов с послабляющим действием, содержащих клетчатку или стимулирующих кишечную перистальтику. Все эти продукты обязательно должны присутствовать в ежедневном меню ребенка, но в ограниченных количествах, соответствующих возрастной норме и физиологическим потребностям. Вызывать учащение стула могут и продукты, содержащие много слизи, которая обволакивает каловые массы и стимулирует их эвакуацию в прямую кишку.
К продуктам, которые способны влиять на частоту стула у детей средней и старшей возрастной группы, относятся:
- некоторые виды фруктов и овощей (кабачок, тыква, чернослив);
- крупы с большим содержанием клейковины (овсянка, пшеница, ячмень);
- кисломолочные напитки (бифидок, ацидофиллин, кефир, простокваша, сыворотка).
Закрепляющим действием обладают бананы, рис, черный хлеб, груши, рисовый отвар, различные виды мяса.
Продукты, влияющие на стул
Это одна из самых частых причин расстройства стула у детей в возрасте от 1 года до 7 лет. Ферментопатия – это патологическое состояние, при котором в пищеварительном тракте ребенка не вырабатывается достаточное количество необходимых ферментов (или они полностью отсутствуют). К ферментопатии относится также недостаточная ферментная активность, которая приводит к нарушению расщепления и усвоения питательных веществ и замедлению их всасывания.
К признакам ферментной недостаточности у детей можно отнести:
- частый стул, консистенция которого может меняться в течение дня от водянистой жидкости до оформленной плотной колбаски;
- резкий запах фекалий (объясняется гниением продуктов неполного расщепления белков, жиров и других элементов);
- увеличение объема детрита в кале (определяется лабораторным путем, внешне может проявляться глянцевым блеском на поверхности экскрементов);
- малокровие на фоне неполного всасывания железа (бледность кожных покровов, серый оттенок кожи, сухость и шелушение слизистых оболочек);
- головные боли, слабость, быструю утомляемость, снижение успеваемости у детей, которые посещают образовательные учреждения.
Обратите внимание! Нарушение всасывания витаминов, аминокислот и минеральных солей приводит к снижению общей резистентности организма и ослаблению иммунитета. Ребенок может часто болеть простудными и другими инфекционными заболеваниями (включая паразитарные инвазии).
Если у ребенка диагностирована ферментопатия, необходимо определить ее тип: от этого зависит медикаментозная терапия патологии и последующая коррекция образа жизни ребенка.
Таблица. Виды ферментопатии у детей.
| Разновидность | Характеристика |
|---|---|
| Наследственная | Развивается на фоне генетических изменений и полного отсутствия одного или нескольких пищеварительных ферментов. Выявляется преимущественно на первом году жизни ребенка и требует пожизненной заместительной терапии. |
| Алиментарная | Причиной являются хронические расстройства питания. Главным фактором специалисты считают недостаточное поступление белка с продуктами питания. |
При любой форме ферментной недостаточности показан прием пищеварительных ферментов («Фестал», «Креон», «Мезим»), но назначать эти препараты должен только врач, так как не все они подходят для применения в детском возрасте. При алиментарных нарушениях рекомендуется увеличение доли белковых продуктов в детском рационе примерно на 10-15 %. Это может быть мясо, творог, яйца (белок), рыба, а также бобовые культуры (нут, горох, чечевица, фасоль).
Важно! Увеличение объемной доли белковых продуктов в суточном меню ребенка не допускается при заболеваниях почек, так как это может привести к появлению белка в моче (протеинурии).
Гиперкинетической диареей называется состояние, при котором повышается моторика кишечника, и происходит ускоренное движение химуса в прямую кишку. Патология часто наблюдается у детей с заболеваниями нервной системы, неврологическими расстройствами, психозами (особенно в острой стадии). Частота стула у данной категории детей может достигать 4-5 раз в день, при этом экскременты имеют нормальную консистенцию, а их продвижение по кишечнику не доставляет ребенку боли или дискомфорта.
У подростков частый стул может возникать при начальных и средних формах депрессивных расстройств – психоэмоциональных нарушений, проявляющихся плохим настроением, нарушением мышления, утратой способности переживать положительные эмоции. Родители должны очень внимательно следить за состоянием своего ребенка, так как именно затяжные депрессии являются основной причиной подростковых суицидов.
Распознать начало депрессии можно по следующим признакам:
- у ребенка происходят изменения в работе организма (учащается стул, появляются ночные позывы к мочеиспусканию, нарушается сон);
- ребенок больше времени старается проводить в одиночестве, избегает общения с друзьями и родственниками, теряет интерес к окружающим событиям;
- появляется повышенная рассеянность (подросток не сразу отвечает на заданный вопрос, концентрирует взгляд на одной точке, внезапно меняет тему разговора).
Депрессивные расстройства у детей
Для коррекции эмоционального состояния ребенка при появлении первых симптомов возможных отклонений возможно применение седативных препаратов на растительной основе («Валериана лекарственная экстракт», «Пустырник», «Корвалол»). Детям младшего возраста можно давать успокоительные препараты в форме драже и сиропов: «Зайчонок», «Баю-бай», «Сибирячок», «Помогуша».
Обратите внимание! Гиперкинетическая диарея, сопровождающаяся ускоренной моторикой кишечных стенок, может быть проявлением недостаточной секреции тиреоидных гормонов (гипотиреоза) или синдрома раздраженного кишечника. В некоторых случаях частый стул может наблюдаться на фоне приема определенных лекарственных препаратов, например, «Сульфата магния», антацидных лекарств («Гевискон», «Ренни») или препаратов, используемых для проведения химиотерапевтического протокола («5-фторурацил»).
Если у ребенка появился частый стул, но нет признаков поноса, причиной могут быть нарушения в работе органов желудочно-кишечного тракта. Для их диагностики используется лабораторная, ультразвуковая, аппаратная и инструментальная диагностика, позволяющая оценить внешний вид и состояние слизистых оболочек, измерить кислотность желудка и двенадцатиперстной кишки, выявить язвенные и эрозийные дефекты эпителиальной оболочки и признаки опухолевых процессов.
УЗИ брюшной полости ребенку
Это тяжелое системное поражение всех отделов пищеварительного тракта (гранулематозного типа), имеющее аутоиммунную природу. У детей распространенность заболевания составляет от 1,9% до 7,1%. Симптомы воспалительного процесса зависят от его локализации и могут проявляться болезненными спазмами кишечника и желудка, частым опорожнением кишечника или, наоборот, длительными запорами, вздутием, синдромом флатуленции. Если в патологический процесс вовлекается гортань, ребенок будет жаловаться на боль в горле при разговоре и глотании.
Болезнь Крона отличается высоким риском летальности и почти всегда приводит к инвалидности, поэтому важным этапом первичной профилактики являются регулярные осмотры у детского гастроэнтеролога, особенно если ребенок состоит на учете с хроническими болезнями пищеварительно системы.
Обратите внимание! Лечение заболевание – всегда хирургическое. В запущенных формах заболевания одним из проявлений может быть полное недержание кала, то есть, частота стула может доходить до 6-8 раз в сутки.
Воспаление слизистых оболочек толстой кишки называется колит. Неинфекционный колит может быть результатом атеросклероза сосудов, по которым кровь поступает в различные отделы кишечника, аутоиммунных нарушений, закупорки ветвей брюшной аорты – одного из самых крупных кровеносных сосудов человеческого организма. При отравлении ядовитыми веществами или длительном приеме лекарств у ребенка может развиться токсический колит.
Проявлениями колита в детском возрасте могут быть:
- частое опорожнение кишечника (стул может наступать после каждого приема пищи);
- боли в нижней части живота;
- болезненные сокращения кишечных стенок (спазмы);
- напряжение мышц живота, вызванное его вздутием и движением газов;
- гнилостный запах фекалий;
- зловонный запах изо рта.
Неприятный запах изо рта у ребенка
Для лечения используются медикаментозные средства, лечебное питание, детоксикационная терапия, витаминотерапия и физиотерапевтическое лечение (после купирования острого процесса).
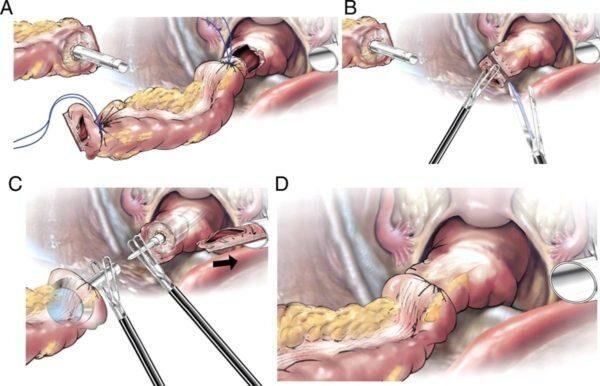
Важно! Если ребенок в течение длительного времени не получает необходимого лечения, слизистые оболочки могут покрыться язвами. В этом случае может потребоваться операционная терапия с применением методов частичной резекции кишечника. Показаниями к операции также являются тромбоз и прогрессирующая ишемия (кислородное голодание) сосудов толстой кишки.
Этапы операции при лапароскопической передней резекции прямой кишки
Частый стул у ребенка – один из «тревожных звоночков», которые могут быть первыми симптомами того, что пищеварительная система работает неправильно. Игнорирование подобного состояния может привести не только к прогрессированию основного заболевания, но и отставанию в росте и развитии, а также снижению иммунитета. Если рацион ребенка сбалансирован, содержит возрастную норму необходимых полезных и питательных веществ, но стул по-прежнему остается частым, необходимо обратиться к детскому гастроэнтерологу.
источник
Изменение консистенции и цвета кала у ребенка может быть первым симптомом начинающегося заболевания. Хотя нередко цвет стула меняется по другим, совсем не опасным причинам. Родители маленьких деток обычно внимательно наблюдают за изменением цвета испражнений малыша, замечая малейшие перемены. Рассмотрим, на что могут указывать изменения цвета кала у ребенка.
Цвет кала здорового человека может иметь разные оттенки коричневого. Такой цвет обусловлен наличием в кале конечного продукта пигментного обмена – стеркобилина.
У ребенка, находящегося на грудном вскармливании, цвет стула золотисто-желтый, благодаря присутствию билирубина (желчный пигмент). У малыша на искусственном вскармливании цвет кала имеет разные оттенки коричневого, от светлых до темных.
На окраску кала оказывают влияние продукты питания и некоторые лекарственные препараты. Чаще всего наблюдаются следующие изменения:
- светло-коричневый цвет – при растительной диете питания;
- кал темного цвета у ребенка – при большом количестве мясных продуктов в рационе;
- зеленоватый оттенок – в случае введения в меню значительного количества овощей зеленого цвета (ревень, щавель, салат, шпинат);
- красный оттенок стула – при употреблении свеклы, винограда красных сортов;
- черный оттенок – при включении в меню черники, смородины, приеме препаратов железа, висмута, активированного угля;
- светло-желтый оттенок – в случае исключительно молочной диеты;
- золотисто-желтый цвет – прием некоторых антибактериальных препаратов;
- оранжевый кал – при употреблении тыквы и моркови.
Однако нередко изменение цвета кала указывает на развитие патологических состояний.
У малыша до года белый цвет кала наблюдается очень редко. В этом возрасте норма – кал желтого цвета у ребенка. В зависимости от его питания или меню кормящей мамы оттенок испражнений может немного меняться. Нередко во время введения прикорма появляется желтый цвет кала у ребенка светлых тонов. Поэтому, чтобы избежать лишнего беспокойства, при изменении цвета стула родители должны подумать, что изменилось в рационе малыша или кормящей женщины.
У некоторых деток цвет кала становится очень светлым в период прорезывания зубиков. Это явление временное и проходит самостоятельно.
Однако существуют и другие причины появления белого цвета кала у ребенка:
- Погрешности в питании. Светлый кал наблюдается при употреблении очень жирной пищи, продуктов, содержащих большое количество кальция (деревенский жирный творог и сметана), злоупотреблении сладостями.
- Гепатит. Белый стул относится к наиболее характерному симптому данного заболевания. Но при гепатите он появляется одновременно со значительным потемнением мочи, она по цвету напоминает пиво. Также к первым признакам гепатита относится общее ухудшение самочувствия ребенка, боли в правом подреберье.
- Застой желчи. Коричневый цвет стула появляется благодаря пигменту, который выделяется вместе с желчью. В результате застоя желчи и затруднения ее выведения испражнения малыша приобретают белый оттенок. Это может быть связано с анатомическими особенностями ребенка (загиб или перекручивание желчного пузыря) или развитием патологического процесса, например непроходимости желчных путей.
- Грипп или ротавирусная инфекция. Данная причина появления белого цвета кала у ребенка является наиболее частой. В таком случае каловые массы белеют спустя несколько суток после появления первых симптомов заболевания (тошноты, рвоты, поноса, общей слабости, повышения температуры тела, потери аппетита), а иногда уже после выздоровления, как реакция организма на некоторые лекарственные препараты. При этом белый цвет стула имеет сероватый оттенок.
- Панкреатит (воспаление поджелудочной железы). Эта болезнь раньше встречалась у детей редко, но в последние годы она значительно «помолодела». Одним из симптомов панкреатита и является белый кал. Развитие патологии сопровождается болями в разных частях живота – в верхней, левом подреберье, области пупка. Они могут отдавать в спину или поясницу.
- Болезнь Уиппла. Малоизученное и довольно редкое заболевание. Характерный его признак – частый жидкий светлый стул с резким запахом. Акт дефекации случается больше 10 раз за сутки.
Появление кала черного цвета у ребенка может быть вызвано разными причинами. У новорожденного малыша нередко на 2-4 сутки жизни выходит черный кал. Это не является признаком патологии. Такой стул первых дней жизни врачи называют меконием. Он представляет собой кашицу из околоплодных вод, слизи, желчи, волос и слущенных клеток эпителия, которые ребенок заглатывал, находясь в утробе матери. Такой процесс предусмотрен природой для подготовки пищеварительной системы малыша для жизни вне матки. Черный цвет стула новорожденного нередко объясняется и заглатыванием крови в родах. Меконий – нормальный кал для всех новорожденных деток, он постепенно на 5-7 сутки переходит в обычный стул.
Причинами кала черного цвета у ребенка могут быть следующие состояния и заболевания:
- Введение в рацион малыша новой смеси, содержащей железо. Это не должно являться поводом для волнений или отмены смеси питания.
- Перевод ребенка из грудного вскармливания на смешанное. Так как он раньше питался грудным молоком, его кишечник не подготовлен к продуктам, богатым железом, поэтому стул окрашивается в темный цвет.
- Кровотечение в органах пищеварительной системы. В таком случае у ребенка появляются и другие симптомы кровотечения – тошнота, рвота, боли в животе, запоры, ухудшение общего самочувствия, головокружение, повышение температуры тела и обмороки. Причиной кровотечения у ребенка может быть не только болезнь органов ЖКТ, но и проглатывание им рыбных костей или других острых предметов.
При любых изменениях цвета кала, которые сопровождаются другими проявлениями или же долго не проходят, ребенка следует показать врачу.
источник
Содержание статьи:
Диарея являет собой частые испражнения кишечника, повторяющиеся более двух раз в течение суток. Из-за быстрого прохождения через кишечник перевариваемой пищи, обусловленного усиленной перистальтикой и неправильным всасыванием жидкости его толстым отделом, кал — разжиженной консистенции. В статье рассмотрены основные виды поноса, какие они бывают, что провоцирует частый жидкий стул, причины поноса у ребенка в подростковом возрасте, почему появился понос и как его лечить?
Нарушения стула, которые делают испражнения жидкими, имеют различное происхождение. Инфекционная составляющая диареи кроется в заражениях организма сальмонеллезом, дизентерией, амебиазом, различными отравлениями, вирусными заболеваниями. Понос вследствие медикаментозного расстройства желудка связан с побочным действием антибиотиков. Лекарственные препараты данного вида агрессивны ко всем микроорганизмам в кишечнике, поэтому пагубно влияют на его микрофлору, провоцируя появление дисбактериоза. Алиментарная диарея является последствием неправильного питания, дефицита витаминов, аллергических реакций организма на определенные продукты питания или лекарственные препараты.
Токсический понос появляется в результате почечной недостаточности при отравлениях мышьяком или ртутью. Диспепсическая диарея вызывается мизерным выделением желудочного секрета. Такая ситуация возникает вследствие нарушений в работе тонкого кишечника, печени или поджелудочной железы. Нарушение стула на нервной почве может появиться после сильного стресса, испуга или других сбоев в функционировании нервной системы. Моторика кишечника в этом случае нарушается на уровне процессов в головном мозге.
Частота позывов к испражнению при диарее зависит от многих факторов и даже у одного и того же человека в разных случаях может быть разной. Это же касается и консистенции кала, меняющейся от водянистой до кашеобразной. Его характеристики формируются в зависимости от причины возникновения поноса. Например, при дизентерии стул больного вначале плотный и только по прошествии некоторого времени становится жидким с видимыми включениями крови и слизи.
Одним из самых распространенных признаков жидкого стула является боль в различных частях брюшной полости. Понос, длящийся недолго – до суток, может не нести угрозы здоровью человека. Однако, при затяжном течении недомогания необходимо обязательно и без промедлений обратиться за помощью к врачу. Длительный понос способен вызывать астению и стремительное выведение витаминов и микроэлементов, необходимых для бесперебойного функционирования организма, спровоцировать сбои в работе внутренних органов. Поэтому, для предотвращения осложнений, при поносе не стоит заниматься самолечением. Постановку диагноза и определение методов лечения следует доверить квалифицированному специалисту.
Для выявления причины диареи у пациента подросткового возраста врач, прежде всего, назначает обследование. Оно необходимо для правильной постановки диагноза и выбора оптимального метода лечения. Такие ситуации требуют дифференциальной диагностики, направленной на определение микробной инфекции, ставшей источником сбоя в работе кишечника. На основании жалоб пациента, полученных до результатов анализов, врач делает прогноз вероятной причины заболевания, которое провоцирует появление симптомов в виде поноса. Объективная визуальная оценка кала и собранного анамнеза очень важны при первичном резюмировании состояния больного.
Первой причиной, по которой у подростков появляются подташнивание и рвота, а также понос и астения, считаются продукты питания, употребленные пациентом незадолго до возникновения дискомфортных симптомов. Так, тошноту зачастую провоцирует чрезмерно жирная пища. Если состояние пациента при этом усугубляется диареей, высока вероятность наличия в кишечнике бактериальной инфекции либо обострения хронических заболеваний пищеварительной системы. Указанные выше недомогания могут не иметь связи с серьезными заболеваниями. Так, многие девочки в период полового созревания стремятся достичь идеальных параметров фигуры, используя различные диеты, которые наносят желудочно-кишечному тракту больше вреда, чем пользы. Строгая диета может вызвать не только временную тошноту, понос или рвоту, но и привести к дисбактериозу.
Жидкий стул, понос, не прекращающийся в течение нескольких дней, бывает признаком протекания в кишечнике воспалений. У здорового человека позывы к испражнению происходят не чаще трех раз в сутки, при походе в туалет консистенция кала – средняя. Диарея с рвотой часто дополняются болезненными ощущениями в желудке и мигренью. Рвота с поносом, которые повторяются несколько раз за короткий промежуток времени, вызывают подозрения о протекании серьезных заболеваний. Если в кале при поносе имеются кровяные включения, следует неотложно обращаться за помощью в медицинское учреждение. Описанные симптомы с повышением температуры тела и очевидной астенией указывают на присутствие инфекций в кишечнике.
Внезапное отторжение желудком пищи и понос, скорее всего, свидетельствуют о пищевом отравлении. В таком случае больному необходимо промыть желудок и дать активированный уголь (1 таблетка на 10 кг массы тела). На протекание вирусного гепатита указывают обесцвеченный понос с рвотой, у больного также темнеет моча и повышается температура тела. При возникновении признаков инфекционных заболеваний кишечника либо вирусного гепатита, нужно срочно обращаться в больницу.
Если подростка тошнит и рвет, наблюдаются понос и периодические боли в желудке, во рту присутствует привкус горечи, появляется кислая отрыжка, существует высокая вероятность протекания у него гастрита, язвы желудка или кишечника, гепатита, холецистита, хронического панкреатита. Неприятные признаки этих заболеваний устраняются исключительно при условии лечения их источника. К воспалениям приводит низкое качество пищи и воды, регулярно употребляемой подростками. Поэтому ребенка с раннего возраста следует приучать к приему только качественных продуктов питания.
Меры по лечению диареи должны быть направлены на устранение его причины. Так, при нехватке витаминов прописываются поливитаминные препараты, при ахилии желудка – средства, аналогичные желудочному соку, при нарушениях функций поджелудочной железы – недостающие ферменты. Поскольку во время поноса организм стремительно теряет жидкость, нужно обеспечить ее восполнение. Желаемый эффект достигается с помощью соляного раствора. Среди лекарственных препаратов заслуженное первенство в борьбе с поносом имеет «Регидрон». Если причиной недомогания стало инфекционное заражение, больному назначается диета, ограничивающая прием углеводов и жиров животного происхождения.
Снять воспаление и связать кал помогает добиться отвар из сушеных груш. Он готовится на основе водного раствора крахмала, аналогично киселю. Стакан отвара разделяется на части для трех приемов в день. Похожее действие имеет настой на гранатовой кожуре. Сухие кусочки кожицы граната заливают стаканом воды и варят 15 минут после закипания. Затем емкость с отваром следует закутать и оставить настояться в течение двух часов. Готовый отвар процеживают и дают больному по 1 ст. л. 3 раза в день. Справиться с диареей подросткам помогает пресная рисовая каша, без добавления соли, либо рисовый отвар. Чтобы его приготовить, необходимо залить 1 ч. л. риса 7 стаканами воды, после чего кипятить на медленном огне. Охлажденный и процеженный отвар больной должен пить по 1/3 стакана каждые два часа.
Понос без изменения температуры тела объясняется нестабильностью нервной системы. Эта ситуация чаще всего возникает в подростковом возрасте. Такое поведение организма является естественной реакцией на стресс. Если такой понос имеет периодический характер, следует обратиться за помощью к невропатологу. В то же время понос, при котором не растет температура тела, может быть одним из симптомов гастрита или язвы желудка. Если после еды у ребенка возникает изжога или вздутие живота, необходимо пройти обследование на предмет вышеуказанных болезней. Также появление поноса с сохранением температуры тела случается как реакция на антибиотики или определенные лекарства.
При возникновении этого вида поноса подростку следует выпить отвар ромашки, дубовой коры или зверобоя. Среди лекарственных препаратов здесь более всего подойдет Имодиум. Если появление поноса не является результатом инфекционных заболеваний либо реакции организма на лекарственные препараты, его устранением можно заниматься в домашних условиях, с обязательным соблюдением лечебной диеты. Для этого из рациона следует исключить жирную, соленую и острую пищу, а также сладости. По окончании острой стадии болезни можно понемногу есть рис, отварные или запеченные овощи, хлебные сухари, бананы. Во время диеты позволяется пить зеленый чай, кофе без добавок, какао, сваренный на воде, фруктовые и ягодные соки, за исключением виноградного, абрикосового и сливового.
источник