Кровь в кале серьезный звонок о возникновении возможного патологического процесса в кишечнике. Следы крови могут появляться при геморроидальном воспалении, травмировании анального эпидермиса (трещины), полипозе, эндометриозе, раке и иных тяжелых болезнях.
Кровь появившаяся в кале не является единственным симптомом, говорящим о тяжелой патологии. У каждой болезни ряд иных дополнительных признаков. Для определения причины возникновения патологического явления необходимо диагностировать состояние кишечника у проктолога для получения схемы эффективной терапии.
Кровь в кале у людей это тревожный звонок, сигнализирующий о срочной медицинской помощи. Даже при отсутствии ухудшенного состояния, человек находится в опасности.
Ярко алая красная кровь может быть симптомом кишечного повреждения или капилляров органа. Для выявления причины возникновения патологического явления необходимо обследоваться у проктолога. Чтобы поставить точный диагноз специалист назначает сдачу анализа крови, возможно в материале присутствует скрытая кровь в кале у взрослого пациента причины выявления плазмы определяются после проведения полного обследования.
Иногда сходив по большому в туалет, человеку кажется что у него кровь в кале, так как фекалии красного цвета. Если изменения произошли впервые, и нет никаких дополнительных симптомов, необходимо проанализировать какие продукты были употреблены. К примеру, томаты, смородина, свекла могут окрашивать каловые массы в красный цвет.
Черными фекалии могут быть после активированного угля или животной желчи. Обычно такие изменения проходят самостоятельно и не требуют врачебной помощи. А вот если дефекация отмечается с кровью на постоянной основе, а человек при этом чувствует ухудшение состояния своего здоровья необходима врачебная помощь.
Иногда плазменную примесь нельзя рассмотреть, из-за малого количества в кале. Для этого проктологи назначают сдать специальный анализ на присутствие плазмы в каловых массах. По результатам анализов и диагностическим исследованиям выявляется причина патологии и назначается индивидуальная схема терапии.
Когда наблюдается в кале кровь, это предвестник тяжелой патологии, а иногда и серьезной болезни, требующей хирургической помощи. Кровь в кале прослеживается после алкоголя. Алые следы наблюдаются по причине патологических процессов в ЖКТ или при воспалении в геморроидальных шишках.
Причины темной крови в кале кроются в заболеваниях верхних кишечных отделов. Черная плазма в каловых массах предупреждает о ее долгом пребывании в толстом кишечнике (меняется биологический состав). Скрытую кровь можно обнаружить только после сдачи специального анализа.
Вот основные факторы возникновения кровянистых следов в каловых массах:
p, blockquote 10,0,0,0,0 —>
- язвенная патология в желудке или двенадцатиперстной кишке;
- онкопроцесс кишечника;
- дизентерийное инфицирование и паразитарные патологии;
- травмирование органа;
- кишечный полипоз;
- разрывнло-геморрагический синдром;
- печеночные рубцевания;
- плохое сворачивание плазмы;
- кишечный туберкулез;
- рак в пищеводе.
Кровь в стуле может вызвать трещинка в аноректальной области. Кровь на фекалиях ярко-красного цвета. Трещинки образовываются по причине чрезмерных натуживаний и тугого стула при опоржнениях. Анальные травмы сопровождаются неудобством после дефекаций. Кровопотери при трещинах незначительные с продолжительностью в несколько дней.
Трещины диагностируются на проктологическом визуальном осмотре, при ректальном обследовании пальцем. В лечебных целях рекомендовано диетическое питание, прием ослабляющих медикаментов, применение облепиховых свечей или Анузола. Длительность терапии 7-14 дней.
Когда запор частый и кровь в кале наблюдается 2-3 раза на месяц, то возможно дело не в трещинах от запора, а в геморроидальном воспалении. Из дополнительных симптомов может ощущаться зуд с жжением, чувство набухания анального отверстия.
Прямокишечный варикоз обусловлен отсутствием клапанов в венах, при повышенном внутрибрюшном давлении вены увеличиваются и деформируются, при повреждении кровят.
Кал с кровью это причина геморроя. Наблюдаются плазменные выделения темного оттенка с болящей и зудящей симптоматикой. Пациенты ощущают чувство распирания.
Факторы провоцирующие возникновения геморроидального воспаления это:
p, blockquote 16,0,0,0,0 —>
- чрезмерное давление внутри брюшины;
- беременность;
- неправильное питание;
- сидячий образ жизни;
- тяжелый физический труд.
На фоне болезни повреждаются сосуды, начинаются кровопотери. Наружный геморрой диагностируется на визуальном осмотре аноректальной области. Внутреннее геморроидальное воспаление требует более расширенных исследований (ректальный осмотр пальцем, колоноскопом, ректороманоскопом).
Геморрой лечится консервативной и хирургической методикой. Медикаментозное лечение предусмотрено на начальной стадии формирования геморроидальных шишек.
Для этого проктологи назначают применение венотоников (Детралекс, Трксевазин, Венарус, Троксерутин, Венолан, Гинкор форте, Венотурон). В форме капель могут назначаться Эскузан. Из мазей и гелей рекомендуются Венитан, Троксевазин, Антистакс. Венотонизирующими средствами считается Гепотромбин г и Этоксисклерол. В комплексе с медикаментами направленного действия рекомендуются Средства НПВП, послабляющие медикаменты, народные средства. Боль и кровь при геморроидальном воспалении необходимо лечить комплексно.
Кровь на кале предупреждает о возникновении кишечного полипоза (кишечные полипы). Полип может быть один, или во множественном числе. Следы плазмы в фекалиях при полипозе зависит от того, в каком месте локализовался полип, его размеров. При травмировании новообразования, может выступать кровь во время опорожнений. Плазма выходит вперемешку с каловыми массами. На фекалиях она выглядит как бордовые прожилки.
Необходимо диагностировать заболевание, и устранить полипы. Часто кровь в кале наблюдается при дисбактериозе.
Слизь с кровью зачастую наблюдается при формировании онкологического процесса. Из дополнительной симптоматики отмечается ложное желание к посещению туалета, иногда впустую, поносы чередуются с запорами, в кишечнике слышится урчание. Пациенты жалуются на кал в виде лент с кровяной примесью, в тяжелых случаях добавляется непроходимость в кишечнике. Алая кровь наблюдается в кале не только при онкологии кишечника, но и при простатической патологии.
Слизь в стуле с кровяной примесью наблюдается при острых кишечных инфекциях:
p, blockquote 23,0,0,0,0 —>
- бактериальное стафилококки, клебисиелла, сальмонеллез, паратифозная дизентерия, капилобактрия;
- вирусные – энтеровирус, ротавирус;
- паразитарные – шитозомы, амебы.
Данные инфекции вызывают кишечное поражение тонкой и толстой кишки. Дополнительно у пациентов повышается температура, происходит частая диарея с гнойно-слизистыми-кровяными следами.
Среди кишечных инфекций опасны также крымская, омская, среднеазиатская лихорадка. Эти вирусы поражают сосудистую систему с проявлением геморрагической сыпи, кровопотерями, не исключая кишечные. Цитомегаловирус – это серьезная инфекционная патология толстого кишечника, которая проявляется поносами, болевым синдромом в животе, лихорадочным состоянием. Также наблюдается кровь в жидком стуле у взрослого.
Кровь на бумаге наблюдается при приобретенном или наследственном заболевании Крона. Заболевание возникает на фоне иммунных процессов. Патология негативно сказывается на всей пищеварительной системе. Болезнь крона провоцируется продуктовыми аллергиями, корью, стрессами, пристрастием к никотину.
Синдром Крона чаще всего обнаруживается в области ободочного отдела тонкой кишки. К дополнительным симптомам присоединяются частые поносы, слизисто-гонойно-кровянистые следы в испражнениях, болезненность в области живота и суставов, накожная сыпь с лихорадкой, язвами вокруг ротовой полости и ухудшенным состоянием зрения.
Следы крови в исследованном кале, чаще говорят о наследственной патологии. Поэтому терапия назначается в индивидуальном порядке.
Кровь в кале у женщины мужчины ребенка необходимо диагностировать, а если плазменные следы отсутствуют, но состояние ухудшается, необходимо исследовать фекалии на скрытую плазму. Дивертикулезом называется кишечное выпячивание. При дивертикулезе кишечные стенки выпячиваются мешковидными дивертикулами. Размеры образований не превышают двух сантиметров. Чаще всего дивертикулез диагностируется у пациентов пожилого возраста. Из симптомов отмечены прожилки крови в жидком кале.
Стул с кровью без чувства боли требует внимательного исследования. Ведь за скудной картиной симптомов может скрываться серьезная патология. К примеру, эндометриоз экстрагенитальной разновидности, возникающий в прямом кишечнике из-за разросшего эндометрия. Патология берет свое начало из женского эндометриоза половой сферы. Изначально проростания отмечаются в брюшине, затем переходят на кишечник.
Самостоятельным процессом данная патология встречается очень редко. Если нет эндометриозного поражения в органах половой сферы, то возникновение заболевания в кишечнике происходит в виде гематогенного распространения клеток. При данной патологии пациенты наблюдают прожилки темной крови в кале.
Сгустки крови появившиеся в кале могут наблюдаться даже при минимальных кровопотерях после удаления зуба, при ранках и язвочках в ротовой полости, незначительных кровотечениях в пищеварительном тракте. В таких ситуациях следов крови на фекалиях можно не заметить. Для уточнения присутствия плазмы в фекалиях проктологи назначают специальный анализ на скрытую кровь. Данное исследование называется тестирование по Грегерсену.
Данное исследование помогает выявить кровь в кале найденная причина ее возникновения является сигналом для дальнейших исследований.
Тестирование кала на скрытую кровь позволяет выявить внутренние кровопотери в пищеварительном тракте. Перед сдачей материала проктологи проводят желудочную и кишечную эндоскопию. Перед сдачей анализа требуется подготовка. За трое суток до проведения исследования пациенту не рекомендуется употреблять белковую пищу в виде мяса и рыбы. Также нельзя чистить зубы и принимать железосодержащие препараты.
В лаборатории материал обрабатывается уксусным реактивом для анализирования изменения цвета. Если раствор станет синюшным или зеленоватым, тестирование на скрытую плазму считается положительным.
Если найдена кровь в кале у взрослых пациентов диагностируются:
p, blockquote 36,0,0,0,0 —>
- язвенное поражение двенадцатиперстной кишки, желудка;
- поражение слизистых тканей прямокишечного органа;
- язвенный колит;
- онкопроцессы;
- полипоз.
Когда кал выходит с алой кровью проктологи рекомендуют провести анализ. Подготовительные мероприятия для тестирования крови длиться неделю. В это время пациент придерживается рекомендованной диеты и правильного образа жизни. Помимо анализов проктологи проводят инструментальную диагностику прямокишечного органа.
Ректороманоскопия, это обязательная процедура для выявления состояния слизистой прямого кишечника. Особенно тогда, когда необходимо обнаружить причины появления крови в кале у мужчин женщин и детей.
Пациентам предрасположенным к формированию раковых процессов такая процедура рекомендована для проведения ежегодно. Также ректроманоскопия необходима людям после 45 лет. Остальным пациентам диагностика проводится по предписанию. Исследование проводится при помощи ректоскопа – специальное устройство для визуального осмотра аноректальной области.
Ректороманоскопия имеет ограничение в длине исследованного участка. Инструмент позволяет осмотреть только нижний сигмовидный отдел и прямую кишку на глубине до 30 сантиметров. При подозрении патологий в верхних отделах, проктолог назначает проведение колоноскопии. Особенно если больной говорит, что у него выделяется темная кровь в жидком кале.
Перед проведение диагностического мероприятия необходимы подготовительные манипуляции о которых консультирует проктолог.
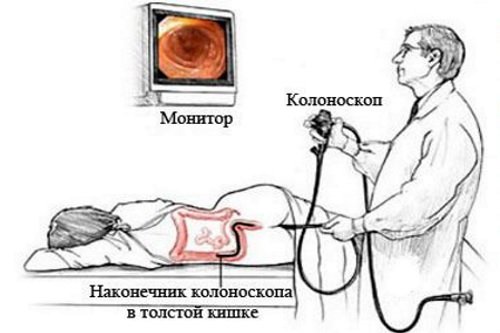
Диагностирование колоноскопом считается самым информативным методом исследования. Устройство колоноскоп длиннее, чем ректороскоп, за счет чего может проникнуть в верхние отделы толстой кишки. Процедуру проводят с анестетическим средством или с обезболивающим препаратом. Перед обследованием пациент также должен подготовиться. Подготовка заключается в диетическом питании и чистом кишечнике. Для очищения органа рекомендуются клизмы или медикаментозные средства.
При проведении колоноскопии специалисты точно определяют причину, по которой появились сгустки крови из заднего прохода иногда причины требуют хирургического лечения. Чем раньше будет проведена диагностика, тем быстрее пациент избавиться от патологического симптома. Кровь слизь в каловых массах – это серьезный симптом, требующий немедленного исследования и своевременной лечебной терапии. Колоноскопия позволяет осмотреть кишечник по всей длине, включая все его отделы.
Для исключения плазменных следов в каловых массах, люди должны следить за своим здоровьем. Необходимо правильно питаться, чтобы исключить запоры. В день необходимо пить много воды (не меньше 2 литров). Рацион должен включать продукты с большим содержанием клетчатки.
p, blockquote 44,0,0,0,0 —> p, blockquote 45,0,0,0,1 —>
Активный образ жизни – залог здоровья. Нельзя по многу часов сидеть у телевизора или компьютера, рекомендуется плавать, бегать, танцевать, заниматься зарядкой, посещать тренажерный зал (но не силовые снаряды). Кал с кровью бывает после алкоголя. Поэтому проктологи рекомендуют исключить пристрастие к спиртным напиткам и курению.
источник
При возникновении симптомов до того, как назначать лечение врач должен подтвердить диагноз с помощью объективных исследований. Прежде всего, проводится лабораторные тесты, которые способны показать отклонение от нормы.
Больному назначают общий анализ крови, кала, мочи. Если у специалиста есть подозрение, что развивается патология желудочно-кишечного тракта, приводящая к внутреннему кровотечению, то назначается тест для того чтоб его обнаружить.
При патологии слизистой пищевода, желудка, двенадцатиперстной кишки каловые массы становятся почти черным или темно-красными из-за контакта крови с ферментами. Если нарушена целостность кишок, то кал приобретает ярко-красный цвет. При значительных кровотечениях пациент нуждается в экстренной медицинской помощи.
Кровотечение не всегда постоянное, язвы и воспаления кровоточат периодически. При небольшом вовлечении кровеносных сосудов в патологический процесс оттенок каловых масс и их консистенция не изменяется.
Если при копрограмме кровь не обнаружена, а врач подозревает скрытое кровотечение, то пациент должен сдать другой анализ. Реакция на скрытую кровь в кале бывает положительная, при этом необязательно кровотечение присутствует, то есть результат ложноположительный.
Анализ на скрытую кровь рекомендован, если у пациента присутствуют следующие симптомы:
- боль в животе, которая постоянна или возникает периодически;
- тошнота и рвота;
- изжога;
- опорожнения по консистенции отличаются от нормы (кашицеобразные);
- ложные позывы к дефекации;
- частые запоры;
- диарея;
- потеря веса, отсутствие аппетита;
- гипертермия.
Исследование позволяет подтвердить диагноз. Оно также проводится, если у пациента с помощью других диагностических методов были обнаружены заболевания ЖКТ. Результаты помогут специалисту понять степень поражения слизистой и определить тяжесть заболевания, а повторный тест покажет, насколько эффективна назначенная терапия.
Назначить проведение теста может терапевт, онколог, хирург, гастроэнтеролог. Перед сдачей нужна предварительная подготовка. Врачи дают следующие рекомендации. За 72 часа до сдачи анализа исключите из меню железосодержащие продукты, а также томаты и овощи и фрукты, имеющие зеленый цвет. Не стоит употреблять мясо или рыбу, поскольку в них есть гемоглобин.
За неделю прекратить прием медикаментов, таких как аспирин, слабительные, железосодержащие таблетки, нестероидные противовоспалительные лекарства. Если приостановить медикаментозную терапию нет возможности, то врачу нужно сообщить о принимаемых препаратах.
Не употреблять продукты, изменяющие окраску кала. Сбор материала должен проводиться до диагностических манипуляций в области пищеварительного тракта. Не рекомендуется делать клизму или принимать слабительные препараты, чтоб ускорить получение образца для анализа.
Нельзя собирать образец во время менструации. Если проводилась рентгенодиагностика, то анализ можно сдавать только спустя 2-3 дня.
Если у обследуемого есть заболевания пародонта, при котором выраженная кровоточивость десен, то за сутки до сбора кала не советуют чистить зубы, поскольку попавшая в желудок кровь способна выдать положительный результат.
Брать материал нужно с трех разных сторон каловых масс. Вероятен недостоверный ответ, если в образец попадет вода или моча. Для того чтоб это исключить рекомендуется постелить клеенку на унитаз. Образец для проверки нужно поместить в пластиковый контейнер (его можно приобрести в аптеке) и принести в лабораторию в ближайшие 2-3 часов.
Анализ на скрытую кровь положительный, если развивается патология, при которой в просвет желудка или кишки попадает некоторый объем крови. То есть присутствует болезнь, для которой характерно воспаление слизистой и ее перфорация.
Положительный ответ говорит о развитии следующих патологий:
- колоректальный рак;
- опухоль;
- язвенная болезнь;
- язвенный колит;
- туберкулез кишечника;
- паразиты, травмирующие слизистую кишечника;
- изменения вен пищевода из-за цирроза или тромбофлебита селезеночной вены;
- эрозивный эзофагит;
- болезнь Рандю-Ослера;
- геморрой.
У маленьких детей также могут увидеть кровь в кале. Довольно часто это связано с непереносимостью ребенком коровьего молока. Если кроха находится на грудном вскармливании, то даже употребление матерью молока, сливочного масла, сметаны может спровоцировать кровотечение.
Кровотечение у малыша может быть вызвано дисбактериозом, амебиазом, колитом, дизентерией. Одной из причин присутствия крови в кале это трещины анального отверстия, возникшие в результате прохождения слишком твердых каловых масс. Это бывает, если ребенок мало употребляет жидкости.
Опухоли в толстой кишке несильно, но постоянно кровоточат с момента образования. Если кровотечение стало обильным, то оно обнаружится и при копрограмме. Анализ на скрытую кровь помогает увидеть симптомы рака в ранний период, а это увеличивает шансы благоприятного исхода болезни. Положительный анализ на скрытую кровь будет из-за кровотечения из носа или десен, глотки.
Во время исследования применяются химические вещества, которые при контакте с эритроцитом под действием окисления изменяют окраску. Метод Грегерсена позволяет увидеть даже малое количество гемоглобина. Бензидин окрашивает железо в синий цвет.
С учетом скорости окрашивания и его интенсивности устанавливают слабоположительную (+), положительную (++ или +++) и резкоположительную (++++) реакцию. При применении бензидина удается установить кровопотери свыше 15 мл/сут, что часто дает ложноположительные результаты.
Иммунохимический анализ кала считается более точным. В нем используются антитела к гемоглобину человека, поэтому нет нужды соблюдать диету. Тест высокочувствительный, он выявит 0,05 мг гемоглобина на грамм кала (при 0,2 мл/г кала считается тест положительным).
Этот способ позволяет обнаружить опухолевые образования в толстом кишечнике, но не выявляет кровотечение из пищевода или желудка. В 3% случаев тесты дают положительный результат при отсутствии новообразования в толстом кишечнике.
В норме в кале отсутствует кровь, поэтому если нет патологии, провоцирующей кровотечение в пищеводе, желудке или кишечнике, то результат анализа будет отрицательным. При некоторых обстоятельствах анализ кала на скрытую кровь дает ложноположительный или ложноотрицательный результат.
Так, часто при исследовании не выявляется кровь в случае образования в толстом кишечнике, поэтому для подтверждения колоректального рака и полипов, применяется колоноскопия или гибкая сигмоидоскопия.
Ложноположительный результат может быть получен, если отсутствовала подготовка к исследованию, если есть кровоточивость десен или у пациента часто случаются носовые кровотечения. Кровь в кале будет если нанесена слизистой оболочке травма, например, пациент порезал пищевод рыбной костью.
Чаще проводится анализ именно на наличие железа в каловых массах, поэтому даже съеденное вчера яблоко, может окрасить образец, что будет трактоваться как присутствие крови. Чтобы исключить ложноположительные или ложноотрицательные результаты рекомендуется проводить диагностику трижды (образцов трех последовательных дефекаций) и выполнять все рекомендации по подготовке к исследованию и сбору материала.
Если анализ оказался неинформативным, то врач назначает проведение аппаратного исследования — колоноскопию. Оно заключается в осмотре поверхности толстой кишки при помощи эндоскопа, введенного через анальное отверстие.
Такая диагностика позволит увидеть точную локализацию просвета. Для определения состояния слизистой пищевода или желудка применяется эндоскопия, при которой гибкая трубка вставляется через рот. Для того чтоб исключить ошибочный результат рекомендуется сдавать анализ трижды.
Если исследование дало отрицательный результат, то врач не станет исключать язвенную болезнь или раковое поражение органа пищеварительной системы. На основании одного лишь анализа на скрытую кровь в кале нельзя поставить диагноз, он лишь означает, что присутствует патология и совместно с клиническими проявлениями болезни позволяет установить предварительный диагноз.
источник
Кровь в кале – симптом большого числа достаточно серьезных заболеваний. Иногда это единственный признак неблагополучия, но чаще появление кровянистых включений сопровождается и другими проявлениями, нехарактерными для организма в норме. Сопоставив все симптомы, врач сможет определить основную причину тревожного признака.
Кровотечение в ЖКТ – наиболее частая причина появления крови в кале. Длина пищеварительного тракта составляет около 10 м, его слизистая оболочка насыщена бактериями, способными видоизменить привычный нам вид крови. По этим причинам она редко попадет в фекалии в неизмененном виде. Свежая кровь в них может обнаружиться лишь тогда, когда источник кровотечения находится недалеко от ануса. Чаще всего, локализация кровотечения — прямая кишка или нижние отделы толстого кишечника. При кровотечении из верхних отделов пищеварительного тракта цвет крови в кале изменяется, она приобретает темно-бурый или черный цвет (мелена).
При геморрое, злокачественной опухоли нижних отделов кишечника, трещине анального отверстия следы крови появляются не только в кале, но и на туалетной бумаге, на нижнем белье. Если кровянистые включения имеют вид темно-красных сгустков или прожилок – это симптом хронического заболевания кишечника: неспецифический язвенный колит, дисбактериоз, болезнь Крона. Если при диарее с кровянистыми включениями у больного наблюдается значительная гипертермия, болит живот – налицо кишечная инфекция (дизентерия, сальмонеллез).
Скрытую кровь в кале, признак серьезных заболеваний ЖКТ, невозможно увидеть. При подозрении на скрытую кровь, назначают проведение специального анализа. Повод для ложной тревоги может дать употребление свеклы, черники, смородины, помидор. Продукты их переработки похожи на включения крови в фекалиях.
При появлении крови в кале следует на протяжении 2-3 дней исключить из рациона продукты, изменяющие цвет фекалий. Если тревожный симптом остается, следует немедленно обратиться к врачу. Радикально изменить цвет стула могут фармацевтические препараты – активированный уголь, препараты железа.
Ярко-красная, не свернувшаяся кровь
Больной обнаруживает кровь не только в кале, но и на нижнем белье, на туалетной бумаге после дефекации, причина – кровотечение вследствие трещины анального отверстия, опухоли прямой кишки, внутреннего геморроя
Диарея с кровавыми включениями, гипертермия
Инфекции кишечника – дизентерия, сальмонеллез
Сгустки или прожилки крови темно-красного цвета
Воспаление верхних отделов кишечника – неспецифический язвенный колит, болезнь Крона, дисбактериоз
Анализ на скрытую кровь положительный
Полипы или рак толстого кишечника, осложнения глистной инвазии, злокачественные опухоли желудка, пищевода, прямой кишки
Трещины заднего прохода. Яркая кровь алого цвета, не смешанная с каловыми массами – симптом трещины анального отверстия. Она образуется при хронических запорах, когда пациент прилагает чрезмерные мышечные усилия при дефекации. После того, как кал покинул ампулу прямой кишки, в районе анальной трещины ощущается легкий дискомфорт. Кровь в кале при этой патологии наблюдается в течение нескольких дней, ее объем достаточно мал.
Поставить диагноз удается при визуальном осмотре хирургом или проктологом, а так же при пальцевом исследовании прианальной области. Коррекция – восстановление регулярного стула с помощью диеты и применения слабительных средств. Дополнительно в течение 5-7 дней применяют Анузол или свечи с маслом облепихи.
Геморрой. Темная кровь в кале, регулярно появляющаяся на его поверхности, боль и зуд в прямой кишке, сопровождающиеся чувством распирания — симптомы, указывающие на геморрой (варикоз вен прямой кишки). Причин появления геморроя достаточно много, все они связаны с перенапряжением внутрибрюшного давления, растяжения. Повреждения сосудистых стенок вызывают кровотечение.
При наружном геморрое варикозные узлы видно при визуальном осмотре, при внутреннем геморрое они обнаруживаются при ректороманоскопии прямой кишки. Лечение геморроя предусматривает консервативную терапию и хирургическое вмешательство. Терапия при помощи лекарственных средств используется на ранних стадиях заболевания. Это венотоники в форме таблеток (Троксерутин, Детралекс, Гинкор форте, Венорутон, Венолан), капель и драже (Эскузан), мазей и гелей (Троксевазин, Антистакс, Венитан), веносклерозирующие средства (Гепатромбин Г в форме свечей, Этоксисклерол). Дополнительно применяются НПВП, противосвертывающие и слабительные средства.
Операцию по удалению геморроя проводят в запущенных случаях, на поздней стадии заболевания, или в экстренных случаях – при обильном кровотечении из венозного геморроидального узла.
Неспецифический язвенный колит. Это заболевания является результатом воспаления иммунной природы. При язвенном колите наблюдаются деструктивные процессы в слизистой и подслизистой оболочке прямой и ободочной кишки. Кровь в кале – не единственное свидетельство заболевания, на фоне воспаления кишечника появляются гной и слизь в фекалиях, боль в животе, диарея, гипертермия, симптомы интоксикации организма. Осложнения патологии – перитонит, перфорация кишечника с кровотечением, кишечная непроходимость.
Диагноз ставится после ФГДС и исследования тканей кишечника на гистологию. Лечение язвенного колита – терапия при помощи глюкокортикостероидов, цитостатиков и сульфалазина. Экстренное хирургическое вмешательство показано при осложненном течении колита.
Болезнь Крона. Заболевание передается по наследству или возникает в результате воспаления иммунной природы. Развивается во всех отделах пищеварительной системы как осложнение кори, аллергии на продукты питания, на фоне курения или стресса. Чаще возникает в ободочной кишке и в тонком кишечнике.
Симптомы болезни Крона – частая диарея, гной, слизь и кровь в кале, боль в животе и в суставах, сыпь на коже, лихорадка, язвы на слизистой оболочке рта, снижение остроты зрения. Диагностика – ФГДС и гистологическое исследование тканей. Лечение заболевания – терапия с применением Ципрофлоксацина, Метасалазина, Метронидазола.
Кишечные инфекции. Кровь в кале может появиться при попадании в организм возбудителей острых кишечных инфекций, вызванных:
Вирусами (энтеровирус, ротавирус);
Бактериями (стафилококк, сальмонеллы, клебсиеллы, паратифозные и дизентерийные палочки, кампилобактер);
Следствием этих инфекций становится поражение тонкого (энтериты), и толстого кишечника (колиты).
Симптомы инфицирования – жидкий стул, содержащий гной, слизь и кровь в кале, повышение температуры. При вирусных омской, крымской и среднеазиатской геморрагических лихорадках поражаются мелкие сосуды. Это приводит к появлению на коже геморрагической сыпи и к кишечным кровотечениям. При поражении толстого кишечника цитомегаловирусом отмечается понос с кровью, лихорадка и боль в проекции кишечника.
Диагностика инфекций – бактериологический посев кала, микроскопическое и серологическое исследование крови на выявление антигенов к возбудителям. Лечение бактериальных инфекций в острой стадии – терапия Цефалоспорином, Фуразолидоном, Энтерофурилом, Ципрофлоксацином, пробиотиками. Лечение вирусных кишечных инфекций – Арбидол, интерфероны (Виферон, Кипферон). Антигельминтная терапия – Тинидазол, Метронидазол, Празиквантел (при шистосомозе).
Опухоли разных отделов кишечника. Симптомы онкологического поражения – кишечная непроходимость, кровь в кале при разрушении стенки кишки или сосудов, перфорация с каловым перитонитом. Диагностика – тотальное рентгеновское исследование брюшной полости (симптом газовых пузырей, «чаши Клойбера»). Лечение – резекция части кишечника, коагуляция пораженных сосудов или их ушивание.
Дисбактериоз. Альтернативное название – избыточное бактериальное обсеменение кишечника. Дисбактериоз провоцирует прием антибиотиков. Кровь в кале при этой патологии появляется при поражении слизистой кишечника клостридиями. Лечение – Метронидазол, Бактрим, Ванкомицин.
ИППП. Эта аббревиатура обозначает инфекции, передающиеся половым путем – ректальная гонорея, аноректальный сифилис, герпес, венерическая гранулема. Симптомы – кровь в кале, или на его поверхности вследствие нарушения целостности слизистой оболочки кишечника.
Если инфекции осложняются атеросклеротическим повреждением артерий, развивается ишемический колит (кислородное голодание одного из отделов толстого кишечника). Симптомы ишемического колита – острая боль в районе кишечника, кровотечение из-за эрозии стенки кишки. Первая помощь, она же экспресс-диагностика, — прием Нитроглицерина. При ишемии он отлично купирует боль.
Кровь в кале, поступившая из верхних отделов ЖКТ, обычно имеет несколько иной вид. Причина этого – распад гемоглобина, его преобразование в сернокислое железо. В результате этой биохимической реакции кровь приобретает черный цвет, такой стул получил название «мелена».
Кровотечение из варикозно расширенных вен пищевода. Является частью синдрома портальной гипертензии, возникающего при циррозе печени. Дополнительные симптомы – стул цвета дегтя, загрудинные боли после еды, рвота с примесью крови, гипотония, учащенное сердцебиение, холодный пот, горечь во рту, сосудистые звездочки на животе. Первая неотложная помощь при разрыве варикозно измененных вен пищевода – введение в него для остановки кровотечения баллонного зонда, сдавливающего вены.
Синдром Мэллори-Вейсса. Проявления синдрома – глубокий кровоточащий дефект слизистой оболочки пищевода или кардиального отдела желудка, достигающий подслизистой. Чаще всего возникает во время повторной рвоты у пациентов с прободной язвой желудка или лиц, страдающих от алкоголизма. Основные симптомы – дегтярно-черная кровь в кале и сильная боль. Лечение – постельный режим, аминокапроновая кислота и Церукал внутримышечно.
Кровотечение из язвы желудка или двенадцатиперстной кишки. Симптомы — дегтярно-черная кровь в кале, приобретающем жидкую консистенцию, тошнота и рвота с кровью («кофейной гущей»), обморок, озноб. Лечение – резекция желудка или 12-перстной кишки, возможно ушивание язвы.
Прободение язвы двенадцатиперстной кишки. Осложнение – симметричные язвы на противоположной стороне кишки. Симптомы – острая боль кинжального характера справа, потеря сознания, холодный пот, озноб, слабость, тахикардия. Экстренная помощь – срочная лапаротомия с резекцией 12-перстной кишки.
Рак желудка. Симптомы – отвращение к еде, особенно к мясу, быстрое насыщение, анемия, слабость, резкое похудание, кровотечение в результате распада тканей.
Рак кишечника. Симптомы – чередование поносов и запоров, урчание в кишечнике, ложные позывы к опорожнению, дефекация, не приносящая облегчения. Отмечается лентовидный кал с примесью крови на поздних стадиях заболевания, кишечная непроходимость.
Опухоли пищевода. Симптомы аналогичны, распад тканей вызывает кровотечение и появление мелены.
Кровь в кале может появиться в результате отравления крысиным ядом или ядовитыми растениями (донник, бересклет). Возможно кровотечение – результат пониженной функции свертываемости крови наследственного характера или побочного действия лекарственных препаратов: НПВС (Аспирин, Диклофенак, Гепарин, Ксарепта). Появление крови при дефекации на фоне приема лекарств – повод для отмены препарата и консультации врача.
При минимальных потерях крови при удалении зубов, ранах и язвах во рту, небольших кровотечениях в пищеварительной системе кровь в кале может быть не заметна визуально. Чтобы удостовериться в ее присутствии, проводят лабораторное исследование под названием «реакция Грегерсена».
Для максимальной достоверности анализа больной за 3 дня до его проведения не должен есть мясо, рыбу, чистить зубы, употреблять препараты железа. Собранный после подготовки кал обрабатывают раствором реактивов в уксусной кислоте, анализируют изменение окраски препарата. Если он приобрел синий или зеленый цвет, тест на скрытую кровь считается положительным.
В детском возрасте диагностируются практически все описанные выше патологии пищеварительной системы, поэтому кровь в кале у детей может появляться по тем же причинам, что и у взрослых. Однако, в педиатрической практике встречаются специфические причины, присущие только детскому возрасту.
Дисбактериоз. Нарушения рациона питания грудных детей, неоправданное лечение антибиотиками, слабая иммунная защита могут привести к появлению следующих симптомов: вздутие живота, слизь и кровь в кале, диарея, диатез, пониженный аппетит. Причина этого – энтероколит, вызванный стафилококком или клебсиеллой.
Проводится дифференциальная диагностика от гельминтозов и острых кишечных инфекций со сходными симптомами. Лечение грудных детей – бактериофаги по типу возбудителя, детей старше года – Энтерофурил. После контрольного анализа проводится курс пробиотиков (Линекс, Бифилюкс, Бифиформ, Нормофлорин, Бификол).
Дополнительно детям предлагают добавочный объем жидкости и профилактическую дозу витамина D. Консистенция стула регулируется диетой, применением Лактулозы, Нормазе, Дюфалак, свечей с маслом облепихи.
Кишечная непроходимость. Самые опасные предпосылки того, что у детей до двух лет появляется кровь в кале – это кишечная непроходимость или инвагинация кишечника. Причина этих состояний – врожденная аномалия развития кишечной трубки, перекармливание ребенка, слишком ранний прикорм, смена привычной молочной смеси. Инвагинация – перекрывание просвета кишки другой ее частью. Следствием этого становится непроходимость кишечника.
Начинается все с беспокойства и сильного крика малыша после кормления, фонтанирующей рвоты. Затем появляется частый жидкий стул и кровь в кале. Это состояние быстро усугубляется, в течение нескольких часов ребенок начинает испражняться красной слизью. Промедление с медицинской помощью приводит к шоку или коллапсу, который заканчиваются летальным исходом.
Диагностика – обзорный рентген или УЗИ брюшной полости. У детей до года можно избежать операции, сделав клизму с барием. У детей старше года состояние лечат, проводя лапаратомию.
Пищевая аллергия. Виды аллергии на продукты питания:
На белок коровьего молока,
На пищевые добавки, пищевые красители, ароматизаторы.
Симптомы аллергии – диарея, пенистый стул, кровь в кале в виде прожилок, кровянистых вкраплений, плаксивость, беспокойное поведение, недостаточная прибавка в весе. При появлении подобных симптомов следует обратиться к педиатру.
Скорая медицинская помощь требуется, если у детей диагностируются следующие симптомы:
Рвота, срыгивания в виде фонтана,
Частый стул жидкой консистенции,
Чрезмерное возбуждение или заторможенность поведения.
С такими проявлениями требуется лечение в условиях детского инфекционного стационара.
Специфическая причина появления крови в кале у мужчин, связанная с гендерными различиями, — поздние стадии рака предстательной железы. В запущенной стадии опухоль простаты прорастает сквозь стенку толстого кишечника и травмируется при дефекации.
Специфические причины появления крови в кале у женщин связаны с физиологией женского организма:
Варикоз вен промежности на фоне последнего триместра беременности;
Побочные действия лучевой терапии рака органов репродукции.
В конце беременности растущая матка оказывает механическое воздействие на органы малого таза и брюшины. Нижние отделы кишечника, половые органы интенсивнее обычного снабжаются кровью, ее свертываемость слегка снижается в пределах физиологической нормы развития беременности. Поэтому при дефекации, сопровождаемой запором, изредка возможна кровь в кале. При его усилении следует обратиться за медицинской помощью для дифференциации от вагинального кровотечения. Профилактика появления крови при дефекации – введение в рацион продуктов с растительной клетчаткой, использование мягкой туалетной бумаги.
При эндометриозе у женщины в различных органах распространяются клетки, функционирующие аналогично клеткам слизистого эндометрия матки. Они заносятся с током лимфы или крови. Во время менструации очаги эндометриоза кровоточат. Если у женщины диагностируется эндометриоз кишечника, то клетки будут продуцировать кровь со слизью. Чаще всего ее количество минимально, патология обнаруживается лишь при тестировании на скрытую кровь, и только во время менструации.
Возможные осложнения – при значительных очагах возможна кишечная непроходимость, стеноз. Лечение – гормональная терапия.
Осложнениями лучевой терапии может быть лучевой колит. Его симптомы – чередование поносов и запоров, появление слизи и крови в кале. Лечение симптоматическое, стечением времени происходит регенерация слизистой оболочки.
При появлении такого симптома, прежде всего, нужно обратиться за консультацией к проктологу, и сделать это как можно скорее. Врач выяснит детали патологии, изучит анамнез и назначит диагностические мероприятия.
Если обнаружена кровь в кале – основная лабораторная и инструментальная диагностика:
Анализ кала на яйца глист, на скрытую кровь, копрограмма;
Визуальный осмотр проктологом состояния ануса;
Ректальное исследование нижнего отдела прямой кишки (состояние тканей, сфинктеров, слизистой оболочки);
Ректороманоскопия – инструментальное исследование толстого кишечника, его тканей и перистальтики на расстояние до 40 см.
При уточнении диагноза проводится дополнительная диагностика:
Рентгеновское исследование ЖКТ;
Для обследования верхних отделов пищеварительной системы необходима консультация гастроэнтеролога. Врач проанализирует жалобы пациента, проведет пальпацию живота в проекции желудка и тонкого кишечника.
УЗИ желудка и тонкого кишечника;
ФГДС, или гастроскопия (вспомогательный метод обследования).
В большинстве случаев, если появилась кровь в кале, оказывается достаточно нескольких исследований для уточнения диагноза. Следует помнить, что раннее обращение к специалисту и своевременно проведенное диагностическое исследование поможет сохранить здоровье и жизнь, сократить срок восстановления здоровья после лечения.
Автор статьи: Волков Дмитрий Сергеевич | к. м. н. врач-хирург, флеболог
Образование: Московский государственный медико-стоматологический университет (1996 г.). В 2003 году получил диплом учебно-научного медицинского центра управления делами президента Российской Федерации.
10 доказанных причин есть семена чиа каждый день!
15 научно доказанных полезных свойств кунжута!
Желудочно-кишечное кровотечение (ЖКК) – это вытекание крови из поврежденных заболеванием кровеносных сосудов в полости органов желудочно-кишечного тракта. Желудочно-кишечное кровотечение – часто встречающееся и серьезное осложнение широкого перечня патологий органов ЖКТ, представляющее угрозу для здоровья и даже.
Неспецифический язвенный колит – это болезнь желудочно-кишечного тракта, а именно толстого кишечника, характеризующаяся воспалительным процессом его слизистой оболочки. В результате этого воспаления на участках кишечника образуются язвы и области некроза. Болезнь носит хронический характер и имеет свойство рецидивировать.
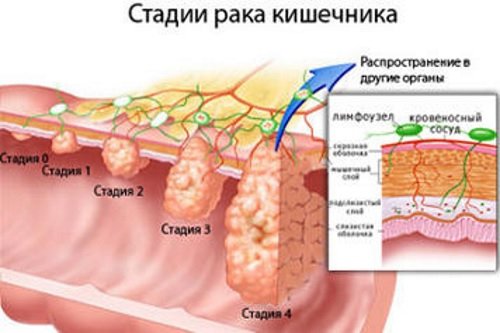
Рак кишечника – это злокачественное перерождение железистого эпителия преимущественно ободочной или прямой кишки. На первых стадиях характерна вялая симптоматика, отвлекающая от первичной патологии и напоминающая расстройство желудочно-кишечного тракта. Ведущий радикальный метод лечения – хирургическое иссечение пораженной ткани.
Геморрой у женщин – это заболевание, возникающее в прямой кишке и области анального отверстия, которое появляется из-за расширения варикозных вен. То, насколько эффективным будет лечение этого недуга и его продолжительность, зависит только от своевременного обращения к врачу. Существует мнение, что геморрой чисто мужская болезнь, однако, это не так.
Запор – это ситуация, при которой в течение более чем 24 часов не происходит опорожнение кишечника или происходит, но остаётся чувство неполного опорожнения. У здорового человека частота опорожнения кишечника зависит от его питания, привычек и образа жизни. Люди, которые больны запором, часто жалуются на хроническую усталость.
источник
Согласно статистическим данным рак толстого кишечника встречается в 15% всех случаев онкологических заболеваний. Для большей выживаемости пациента необходимо начинать лечение на ранних стадиях, поэтому мировая практика предусматривает раннюю диагностику заболеваний.
Для того чтобы заподозрить злокачественное новообразование в кишечнике необходимо знать основные симптомы и признаки:
- быстрая немотивированная потеря веса;
- общая слабость, повышенная утомляемость, головные боли – как следствие интоксикационного синдрома;
- необъяснимое повышение температуры длительное время, может быть следствием воспалительного компонента в районе ракового очага;
- нарушение стула со склонностью к запорам;
- ложные позывы к дефекации (тенезмы);
- продолжительные хронические боли в животе разной локализации и характеристик;
- патологические выделения с калом: гной, кровь, слизь;
- регулярный метеоризм;
- недержание кала (следствие поражения мышечных структур прямой кишки и анального отверстия);
- снижение или повышение аппетита, возможно отвращение к пище;
- недержание мочи, признаки цистита (поражение близкорасположенных органов);
- признаки непроходимости кишечника (при полной обтурации просвета кишечной трубки раковым процессом).
Рисками для развития рака кишечника являются:
- возраст после 40 лет;
- мужской пол;
- вредные привычки, в особенности курение;
- наличие в семейном анамнезе случаев онкологии кишечника.
При подозрении на заболевание лучше всего обратиться к врачу для обследования, постановки диагноза и специализированного лечения.
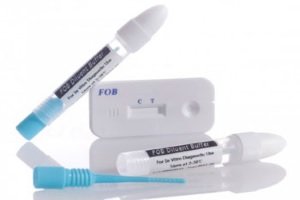
Рекомендовано проведение такого рода тестов ежегодно после 45 лет всем. Они позволят не только заподозрить раковый процесс, но и предположить наличие полипов, объяснить малокровие и общую слабость.
Проводится после обращения больного в лечебное учреждение. В данном случае экспресс тестов не достаточно для верификации диагноза и подтверждении опухолевого процесса для начала специализированного корректного лечения. Необходимы дополнительные исследования.
Врач подробно выясняет жалобы пациента, задавая наводящие вопросы, уточная каждый аспект. Уточняется наличие заболеваний у родственников, не только рак кишечника, но и онкологии в целом, системных патологий, различных пороков. Врач уточняет и сверяется по амбулаторной карте пациента: чем он болел до обращения, были ли оперативные вмешательства. На основании жалоб специалист уже может составить определенную картину и наметить дальнейший диагностический путь.
После сбора жалоб проводится тщательный осмотр. Определяется симметричность живота, наличие патологических образований, асимметрии передней брюшной стенки. Затем приступают к пальпаторному обследованию.
Пальпация проводится в два этапа: поверхностная и глубокая. Пациента укладывают на спину, ноги немного сгибают в коленях для расслабления мышц передней брюшной стенки. Больного учат правильно дышать: глубоко ртом. Исследование проводится в теплой комнате, руки врача при этом также должны быть согреты.
Затем легкими нажатиями прощупывают по кругу весь живот. Врач оценивает напряжение передней брюшной стенки, наличие вздутия живота, урчания по ходу кишечника, болезненность.
Следующий этап – глубокая пальпация. Ее основное назначение определить границы паренхиматозных органов: печени, селезенки, почек и поджелудочной железы. Оценить пальпаторные характеристики отрезков кишечника на разных участках.
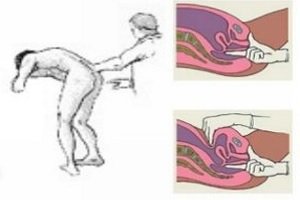
Пустая ампула прямой кишки – симптом обуховской больницы, может свидетельствовать о кишечной непроходимости. После обследования врач оценивает цвет и консистенцию кала, наличие или отсутствие крови на перчатке.
После тщательного опроса и физикального осмотра пациента врач прибегает к лабораторным методам.
Обязательным методом исследования является анализ крови. Оцениваются клинические показатели и биохимические.
| Метод исследования | Показатели, указывающие на онкологию |
|---|---|
| Клинический анализ крови |
|
| Биохимический анализ крови |
|
Показатели крови неспецифичны, так как могут меняться при абсолютно любом патологическом состоянии организма как свидетельства нарушений гомеостаза. Но в комплексном обследовании информативны, динамические исследования позволяют оценить результат терапии.
Суть диагностического исследования заключается в микроскопии тканей, полученных из патологического очага и определения их клеточного состава.
Берется материал во время инструментального исследования при эндоскопии или из операционного материала. Оценка клеточного состава позволяет распознать раковый процесс в патологическом очаге, или же очаг является полипом, аутоиммунной инфильтрацией, воспалительной инфекционной гранулемой и так далее. Также материалы биопсии позволяют определить первичный очаг, если процесс в кишечнике является метастазом.
Онкологическими маркерами называют специфические белковые соединения, которые появляются в организме человека при течении онкологического роста. Для кишечного рака нет характерных специфических показателей, чаще всего определяют только 2 вида белков: СА-19-9 и РЭА (раковый эмбриональный антиген).
СА-19-9 может свидетельствовать не только о раковом процессе в кишечнике, но и в поджелудочной железе и желудке. Также показатель может повыситься при муковисцедозе или воспалении кишечника. РЭА повышается при абсолютно любом онкологическом процессе.
Использование специальной медицинской аппаратуры позволяет визуализировать раковый процесс, обнаружить метастатическое поражение других органов и систем, определить степень тяжести и вероятный прогноз.
Рентгенологический метод исследования проводится каждому больному с подозрением на заболевания кишечника.
Метод является наиболее простым. Больного необходимо подготовить перед обследованием путем заблаговременного очищения кишечника. Затем больному через анальное отверстие вводят раствор бариевой взвеси около 1,8-2 литров, он позволяет визуализировать стенки кишечника на рентгенологическом аппарате. При этом больной должен лежать на левом боку с приведенными к туловищу согнутыми ногами, правильное размеренное дыхание позволит перенести исследование без сильного дискомфорта. Снимки делаются в положении стоя после того как раствор равномерно распределится по толстому кишечнику.
Позволяет визуализировать онкологический очаг при помощи звуковых волн высокой частоты. Датчик УЗИ аппарата вводится в прямую кишку.
Метод определяет объем образования, его прорастание в соседние органы и ткани, локальные метастазы в периферические лимфатические узлы рядом с очагом.
Магниторезонансная или компьютерная томография позволяет послойными срезами определить наличие патологических образований. Также как и ирригоскопия могут быть использованы контрастные вещества для лучшей визуализации.
Проводится в положении пациента лежа. Не требует особой подготовки. Позволяет визуализировать наличие метастатического повреждения других органов брюшной полости.
Метод эндоскопического осмотра прямой кишки. Не требует такого объема подготовительных мероприятий как колоноскопия.
Через анальное отверстие в прямую кишку вводится эндоскопический аппарат, который позволяет в онлайн режиме оценить состояние слизистой стенки отрезка кишки, удалить полипы, прижечь микроэррозии и взять материал для биопсии и верификации опухоли.
Колоноскопия является «золотым стандартом» в диагностике рака толстого кишечника и других заболеваний (неспецифический язвенный колит, полипоз, болезнь Крона и так далее). Позволяет не только визуализировать слизистую кишечника, но и сохранить данные на электронном носителе.
Также исследование позволяет взять материал для биопсии, провести микрохирургические эндоскопические манипуляции. Недостатком метода является невозможность определить глубину прорастания. Метод довольно болезненный, требует длительной подготовки в виде диеты и очищение кишечника (медикаментозными препаратами или клизмами).
Новый метод, редко используется из-за дороговизны аппаратуры. Благодаря видеокамере в капсуле позволяет оценить слизистую всех отделов желудочно-кишечного тракта.
Малоинформативен, так как не позволяет взять материал для биопсийного исследования. Результат врач получает не в режиме реального времени, а только после естественного выхода капсулы. По прохождении аппарата через ЖКТ есть вероятность застревания капсулы в слепых зонах (слепая кишка, дивертикулы).
| Метод | Преимущества | Недостатки |
|---|---|---|
| Ирригография |
|
|
| УЗИ |
|
|
| Ректороманоскопия |
|
|
| Колоноскопия |
(«золотой стандарт»)
- Высокоинформативный метод, позволяющий визуализировать слизистую всего толстого кишечника;
- Позволяет взять материал для биопсии;
- Проводит микрохирургические оперативные пособия по удалению полипов толстого кишечника, прижигание эрозий слизистой.
- Болезненный метод исследования;
- Требует тщательной подготовки и диеты в течение нескольких суток перед диагностикой;
- Не определяет глубину прорастания опухоли и наличие метастазов;
- Имеет множество побочных эффектов и противопоказаний;
- Необходима специальная эндоскопическая аппаратура.
- Позволяет визуализировать объемы патологического образования, его связь с прилежащими тканями;
- Безболезненный метод;
- Обнаружение метастатического поражения лимфатических узлов брюшной полости, а также других органов брюшной полости.
- Нет возможности взять материал из очага на анализ для дифференциального диагноза;
- Могут быть артефакты во время исследования (погрешности) при малейшем движении пациента.
- Позволяет визуализировать слизистую всех отделов желудочно-кишечной трубки;
- Безболезненный метод.
- Требует такой же подготовки как при колоноскопии;
- Капсула может «застрять» в дивертикулах (карманах) кишечника;
- Дороговизна метода;
- Из-за больших объемов капсулы ее трудно проглотить;
- Результаты только после выхода капсулы.
Основным методом, по которому можно заподозрить наличие онкологического процесса в кишечнике является экспресс-тест на наличие скрытой крови в кале, который больной самостоятельно без назначения врача может приобрести в аптеке.
«Золотым стандартом» в верификации опухолевого процесса является проведение колоноскопии. Для определения глубины прорастания опухоли и наличия метастазов в брюшной полости она дополняется томографическими исследованиями (КТ или МРТ кишечника).
источник
Злокачественные новообразования, возникающие в кишечнике, в первое время не имеют ярко выраженной симптоматики, поскольку с патологией организм борется, камуфлируя признаки болезни. Организм ракового больного до последнего «сражается», пока хватает сил.
На последних стадиях появляются признаки патологического процесса: изменяется кал при раке кишечника, присоединяются другие ярко выраженные симптомы. К сожалению, как показывает статистика, выживаемость при последних стадиях рака минимальна. Поэтому так важно вовремя распознать патологию и пройти эффективное лечение.
Далеко не все изменения в функционировании желудочно-кишечного тракта являются признаком появления злокачественного новообразования. Множество болезней кишечника вызывают симптомы, связанные с изменением цвета и формы каловых масс. Но существуютнекоторые комбинации признаков, которые могут указывать нарост злокачественного новообразования в организме.
- появляется белая слизь и кровь в кале;
- неприятные ощущения в области кишечника и живота;
- болезненные ощущения в нижней части живота (напоминают схватки);
- изменение запаха, вида и цвета кала;
- необоснованное похудание, усталость, сильная слабость;
- изменение режима посещения туалета, привычного для пациента.
Онкологическому процессу, протекающему в кишечнике, свойственны нарушения в его функционирование.
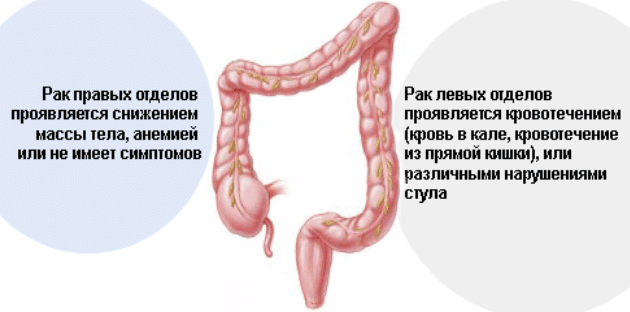
К таким изменениям можно отнести:
- Диарею. Для каждого из нас расстройство стула – это привычное явление. Плохо обработанная пища, сочетания некоторых продуктов, медикаментозная терапия – все эти факторы могут спровоцировать кратковременное расстройство стула. Но если понос продолжается более трех дней, а причина его не установлена, нужно обязательно провести дополнительные обследования.
- Запоры. Эту симптоматику может вызвать не прохождение испражнений по толстой и тонкой кишке. У некоторых людей, отмечающих проблемы с ЖКТ, запоры – это не редкая симптоматика. Данная патология не сигнализирует о раке. Возможно запор спровоцировал сильный стресс или избыток белковой пищи. Но если пациент не может сходить в туалет более 14 дней, то необходимо немедленно отправиться к врачу для обследования.
Если появился хотя бы один из симптомов, указанных выше, необходимо проконсультироваться со специалистом. Врач, ознакомившись с анамнезом больного, направит его на сдачу дополнительных анализов.
Вид каловых масс может указывать на то, какие патологические изменения происходят в кишечнике. Испражнения непривычной формы должны сигнализировать пациенту о патологиях кишечника. Маленькие каловые массы, твердые на ощупь, свидетельствуют о запоре.
Если испражненияпо своей форме и структуре сходны с козьим пометом, то следует отправиться на консультациюк опытному врачу. Форма кала также может указывать на проблему. Узкие, тонкие выделения, напоминающие ленту, – это тревожный симптом, указывающий на изменения в состояние и структуре кишечника.
Если испражнения красноватого оттенка, то это может сигнализировать о кровотечение в кишечнике (в прямой кишке). Также на наличие крови может указывать темный цвет кала.
При обнаружении черных или ярко-красных испражнений к врачу необходимо отправиться немедленно. Если это произошло в ночное время, нужно не тянуть до утра, а немедленно отправиться в больницу или вызвать бригаду скорой помощи.
Необходимо учитывать, что на цвет кала оказывают влияние некоторые продукты питания или медикаменты. К примеру, овощи, такие как морковь и свекла, а также ягоды смородины или угольактивированный могут окрасить кал в красный или черный цвет. Но если пациент не включал в рацион подобных продуктов, а его испражнения изменили цвет, необходимо проконсультироваться с врачом.
Кровь в стуле – это один из симптомов онкологии ЖКТ. Частота кровотечения при опухолях ректального отдела кишки составляет около 90 процентов. Чаще всего больной наблюдает незначительные кровянистые выделения до и во время похода в туалет.
При наличииопухолей в прямой кишке кровь в кале возникает под воздействием следующих факторов:
- Рост новообразования, которое повреждают каловые массы.
- Изъявление опухоли с разрушением сосудов, питающих ее.
Помимо этого, симптомы онкологического процесса начинают себя проявлять раньше, если злокачественное новообразование разрастается внутрь просвета кишечника. Если опухоль прорастает в стенку кишки, симптомы могут дать знать о развитие онкологического процесса на последних стадиях, когда больному уже помочь нельзя.
Кровотечение из прямой кишки – это не только симптом онкологического процесса в организме, но и признак геморроя. Но симптоматика геморроя немного другая.
Припоследнем заболевание у больного отмечается свежая алая кровь в кале, которая появляется после похода в туалет или в конце акта дефекации. Кровотечение, возникающее при наличии злокачественного новообразования в кишечнике, проявляется темным цветом крови. Причем кровь появляется перед или во время опорожнения кишечника. Помимо этого, многие больные отмечают гнойные и слизистые выделения в кале.
Рак кишечника также имеет и другую симптоматику, которой не бывает при геморрое. Самые распространенные симптомы, присущие раку кишечника, – это необоснованная потеря веса, сильная слабость, сонливость, плохое самочувствие, субфебрильная температура. Но, чтобы поставить точный диагноз, необходимо провести специальные диагностические исследования.
Каждый из нас боится появления новообразования в кишечнике. Но если принять определенные меры, можно снизить риск возникновения злокачественной опухоли кишечника практически до нуля.
- удаление полипов кишечника;
- здоровый образ жизни;
- занятия спортом (физические нагрузки должны соответствовать возрасту);
- полноценное питание, богатое фруктами, овощами, кисломолочной и белковой пищей;
- полный отказ от вредных привычек;
- ежегодное профилактическое обследование, особенно лицам после 40 лет.
Полипы кишечника необходимо удалять в обязательном порядке, поскольку некоторые виды злокачественных новообразований произрастают из полипов, находящихся в прямой и толстой кишке. Игнорировать проблему нельзя, поскольку это может спровоцировать тяжелейшие последствия.
Многие пациенты при возникновении непонятных симптомов, связанных с кишечником, боятся обращаться к врачу. Их пугает возможный диагноз – рак. Но необходимо отметить, что онкологический процесс кишечника, обнаруженный на начальной стадии, полностью поддается лечению. Около девяносто процентов злокачественных новообразований кишечника, обнаруженных на ранее стадии, успешно лечатся.
источник