Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день.
Часто на первых порах люди и не подозревают о начале развития гипертонии и гипотонии, и не знают, как различить – давление повышенное или пониженное. Чтобы предотвратить усугубление ситуации, важно внимательно относиться к своему здоровью, реагировать на все изменения в состоянии, не забывать прибегать к помощи тонометра, а также знать, как отличить повышенное давление от пониженного.
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
В случаях, если АД имеет несколько завышенные показатели (около 130/90), особого дискомфорта пациенты чаще всего не испытывают. Могут наблюдаться кратковременные головокружения, головные боли, чувство тревоги.
Основные симптомы зависят от стадии гипертонии:
- первая (мягкая) стадия гипертонии. АД повышается всего на 20-30 единиц. Головные боли, слабость, потеря работоспособности, легкая тошнота, изредка рвота, одышка, долгий процесс нормализации состояния после даже легкой физической нагрузки, чувство паники, страха – эти симптомы могут наблюдаться в этом периоде течения болезни;
- вторая (умеренная) стадия гипертонии. Тонометр показывает уровень АД 150-180/100-110. Необходимо обязательное наблюдение специалиста, который назначит компетентное лечение для стабилизации состояния. На этом этапе внутренние органы претерпевают изменения, а общее состояние ухудшается. Появляются «мушки» в глазах, заметно покраснение лица и шеи, боль в груди, сдавливающие, пульсирующие ощущения в голове;
- третья и самая тяжелая стадия характеризуется повышением давления выше 180/110 мм рт. ст. У человека могут развиться тяжёлые осложнения, необходимо вызвать бригаду скорой помощи для оказания квалифицированной помощи.
Если вы не знаете, как понять, что давление понизилось, обратите внимание на общее состояние.
Показатели нормального и низкого артериального давления
- сонливость;
- головокружение;
- слабость;
- нередки случаи потери сознания;
- руки становятся холодными даже во время жары.
Цифры, которые указывают на то, какое у человека давление, достаточно информативны относительно диагностики состояния больного.
АД – сила, с которой кровь давит на стенки сосудов при работе сердца, то есть, во время сокращения и расслабления сердечной мышцы. Если сосуды сужаются, то сердцу нужно приложить значительно больше усилий, чтобы протолкнуть кровяной поток. Усиленная работа сердца приводит к повышению давления.
Причинами повышения давления могут стать многие факторы:
Степени гипертонии
- неправильный образ жизни. Прежде всего, речь идет об алкоголе и курении. Эти вредные привычки приводят к закупорке и сужению сосудов;
- чрезмерное употребление соли;
- преобладание в меню жирной и жареной пищи;
- малоподвижный образ жизни;
- нарушение функций щитовидной железы;
- атеросклероз сосудов.
Нередко давление повышается после перенесенного стресса, бессонницы, физической нагрузки.
Понять, что давление низкое, вы можете по головокружению, обморокам. Это происходит оттого, что кровь в недостаточном количестве попадает в мозг и насыщает все органы кислородом. Обычно такое состояние вызывается хронической усталостью, стрессами, диетами и голоданием.
Отличие повышенного и пониженного давления
Заболевания, связанные со скачками давления, считаются самыми коварными. На начальной стадии они практически не дают о себе знать. Человек может даже не догадываться о развитии гипертонии или гипотонии.
Если вы не знаете, как понять, что у человека произошел скачок давления, обратите внимание на внешние признаки:
- изменение цвета лица и шеи. При повышенном АД эта область становится красной, иногда бордовой. Пониженное давление, наоборот, делает лицо бледным, губы иногда светлеют;
- одышка. Ее причина, возможно, кроется в перебоях сердечного ритма, чаще бывает при высоком АД и проблемах с сердцем;
- конечности становятся холодными – вероятный признак низкого АД;
- тошнота и рвота часто помогают узнать, что у человека повышенное давление.
Больной с высоким давлением нередко жалуется на боль в груди, учащение сердцебиения, чувство тревоги.
Столкнувшись с подобной проблемой, не паникуйте. Лучше сразу обратиться к медикам, ведь скачки давления могут стать причиной повреждения сосудов. Это, в свою очередь, приводит к опасным явлениям – инсульту или инфаркту.
Что такое низкое давление
Низкое АД также опасно, т. к. может стать причиной потери сознания, а это приведет к травме.
Самый простой способ определить, что давление повышено или понижено дома, – использовать тонометр. Сегодня в аптеках и специализированных магазинах с медицинской техникой вниманию покупателей представлено множество приборов, которые отличаются функциями и ценой.
Самые распространенные – автоматические и полуавтоматические тонометры. Они сразу показывают на табло показатели систолического и диастолического давления, частоту сердечных сокращений, некоторые указывают на сбои в работе сердца.
Покупатель может выбрать аппарат, доступный по цене и удобный в пользовании дома, и измерять АД в любое удобное время. Вообще, тем, кому уже исполнилось сорок лет, врачи рекомендуют иметь тонометр дома в обязательном порядке.
К сожалению, не все имеют финансовую возможность приобрести тонометр, аппарат не всегда бывает под рукой, когда нужен.
Известны способы, которые помогают понять давление, не прибегая к помощи устройства:
- Маятник. Возьмите линейку, приложите ее таким образом, чтобы на запястье оказалась нулевая отметка. В кольцо проденьте нитку. Сядьте в удобное положение, расслабьтесь. Медленно и легко ведите кольцом, подвешенным на нитку по линейке. Если все действия будут выполнены правильно, то вы увидите два скачка при движении кольца. Первый – показатель нижнего АД. Запомните, на какой отметке вы его заметили, и умножьте на десять. Второй скачок – систолическое давление, рассчитать показатель нужно по аналогичной схеме.
- Пульс. Сядьте удобно, постарайтесь успокоиться и нормализовать дыхание, перед собой поставьте часы, чтобы вам хорошо было видно секундную стрелку, положите два пальца на пульсирующую вену на запястье. Посчитайте, сколько ударов сердца вы услышали за 30 секунд, затем умножьте показатели на два.
Обычно повышенное давление дает о себе знать учащенным сердцебиением, о пониженном говорит показатель ниже 60.
Будьте внимательны к сигналам, которые посылает ваш организм. Проходите регулярное обследование у терапевта, ведите правильный образ жизни и старайтесь избегать стрессов. Положительный настрой и активная жизненная позиция наверняка сделают вашу жизнь здоровой и счастливой.
- Норма
- Классификация тромбоцитопении
- Почему развивается
- Как проявляется
- Первичная тромбоцитопения
- Как лечить
- Заключение
Каждый элемент крови выполняет свою функцию в организме, поэтому так важно, чтобы их уровень оставался на оптимальном уровне. Маленькие безъядерные кровяные пластинки, называемые тромбоцитами, принимают участие в таком важном процессе, как свертывание крови. Они отвечают за формирование кровяного сгустка в месте повреждения сосуда с целью остановки кровотечения, поддерживают сужение сосудов и их питание, участвуют в иммунных процессах и растворении сгустка. То есть от их количества и качественных характеристик зависит скорость свертывания крови и заживления ран.
Норма тромбоцитов у детей отличается в зависимости от возраста. Так, у новорожденных этот показатель должен быть равен 100-420X10⁹/л, в период до года – 150-350X10⁹/л, после года – 180-320X10⁹/л.
Выделяют четыре степени тромбоцитопении у детей:
- 75-99X10⁹/л – мягкая;
- 50-74X10⁹/л – умеренная;
- 20-49X10⁹/л – средней тяжести;
- меньше 20X10⁹/л – тяжелая.
Чем ниже уровень тромбоцитов, тем более выражены симптомы. При мягкой и умеренной форме проявления они могут отсутствовать или быть невыраженными, например, наблюдаются периодические кровотечения из носа. Как правило, пониженные тромбоциты на этой стадии обнаруживаются случайно.
При тромбоцитопении средней тяжести на теле появляются геморрагические высыпания. При тяжелой форме возможны внутренние кровоизлияния и кровотечения из ЖКТ.
Можно выделить три основные причины пониженных тромбоцитов:
- Снижение образования безъядерных клеток в красном костном мозге.
- Повышенное разрушение пластинок – самая частая причина низких тромбоцитов.
- Аномальное распределение, в результате которого снижается концентрация тромбоцитов в кровяном потоке.
Тромбоцитопения бывает самостоятельным заболеванием, но нередко низкие тромбоциты у ребенка – симптом различных патологий. Причины могут быть следующими:
- инфекционные бактериальные заболевания;
- тромбоцитопеническая пурпура идиопатическая, при которой происходит уничтожение тромбоцитов вследствие аутоиммунных реакций;
- уремический синдром;
- анемии;
- заболевания крови;
- аллергии (чаще всего в результате длительного приема лекарственных препаратов);
- вирусные инфекции (свинка, краснуха, корь, гепатиты);
- паразитарные болезни;
- аутоиммунные реакции (красная волчанка);
- туберкулез;
- отравление в результате вдыхания паров тяжелых металлов;
- проникновение от матери к плоду антител через плаценту;
- злокачественные заболевания крови или костного мозга.
При низких тромбоцитах кровь становится жидкой, плохо свертывается, есть опасность кровотечений не только наружных, но и внутренних. У ребенка часто появляются синяки, при этом для их образования не нужны ушибы – достаточно прикосновений. Основные симптомы у детей следующие:
- точечные высыпания наблюдаются практически в 100% случаев;
- примерно у трети идет кровь из носа;
- у 20% детей отмечается кровоточивость десен;
- розовая или красная моча из-за содержания в ней крови;
- рвота с кровью;
- черный кал;
- при ссадинах и порезах кровь долго не останавливается.
Острая тромбоцитопеническая пурпура – это аутоиммунное заболевания, причины возникновения которого не установлены. Чаще всего она наблюдается у детей от 2 до 6 лет. Возникает, как правило, после вакцинации или перенесенной вирусной инфекции. Болезнь развивается стремительно, сразу же наблюдаются геморрагические проявления:
- на коже появляются как точечные, так и более крупные элементы (петехии и экхимозы);
- геморрагии на теле могут иметь разную окраску – от багрово-фиолетовых до зеленоватых;
- новые элементы появляются внезапно;
- нет конкретной локализации, геморрагии расположены асимметрично.
Для острой фазы заболевания характерны носовые кровотечения, а также кровотечения после удаления зуба, в пубертатном периоде у девочек – маточные. При тяжелом течении возможны кровотечения из ЖКТ, о чем свидетельствует кровь в кале. В некоторых случаях наблюдается гематурия (наличие в моче крови), кровоизлияния в слизистые оболочки. Иногда случаются кровоизлияния во внутренние органы, в сетчатку глаза, в головной мозг. У некоторых детей отмечается увеличение селезенки.
Лечение начинается после того, как будет установлено, почему развилась тромбоцитопения. Если причины пониженных тромбоцитов – другие заболевания, назначают соответствующее лечение, и их уровень нормализуется.
В случае первичной тромбоцитопении ребенку показан постельный режим, при кровоточивости слизистой полости рта необходимо давать охлажденную пищу. При острой форме возможно спонтанное излечение, но не исключен и переход болезни в хроническую форму.
В зависимости от тяжести состояния, лечение может длиться от одного до нескольких месяцев. Основные методы следующие:
- внутривенные инъекции иммуноглобулинов;
- гормональная терапия с использованием кортикостероидов;
- введение антирезусной сыворотки;
- переливание донорской тромбоцитарной массы;
- хирургическая операция по удалению селезенки.
Тромбоцитопения у детей может иметь разные причины, от которых и зависит последующее лечение. Такое состояние нельзя оставлять без внимания. Обязательно нужно обратиться к врачу, если у ребенка долго не останавливается кровь (от 10 минут), быстро и без усилий появляются на теле синяки, возникают частые и сильные головные боли, в моче или кале появляется кровь.
Почему может быть повышенный объем тромбоцитов в крови?
источник
Кал с кровью – серьезный симптом, в большей части случаев указывающий на развитие серьезной патологии. Человеку рекомендуется получить консультацию специалиста и пройти медицинское обследование.
Причины кала с кровью многочисленны. Появлению фекалий с примесью крови могут способствовать следующие состояния и заболевания:
- Анальные трещины . Сопровождается появлением алой крови (отмечается на какашках сверху). Внутри отсутствует, поскольку попадает в них только после формирования. Причин появления анальных трещин немного. Особенно часто это хронический запор и сильное натуживание во время опорожнения прямой кишки. Хотя начавшееся кровотечение не представляет угрозы для жизни, оно может беспокоить человека на протяжении одного–трех дней. Для диагностирования патологии проводится пальцевое (ректальное) исследование прямой кишки. Патология при своевременном посещении врача быстро лечится.
- Геморрой . Свежая кровь алого цвета покрывает выходящие фекалии, поскольку появляется только в конце дефекации. Дополнительно больного беспокоят ощущение постороннего тела в заднем проходе, зуд и болезненность. Состояние ухудшает слишком твердый стул и повышенное внутрибрюшное давление. У представителей мужского пола причиной развития болезни выступает поднятие тяжелых предметов. Геморрой бывает наружным и внутренним. В последнем случае патология диагностируется только в ходе осмотра слизистой прямой кишки при помощи ректоскопа.
- Неспецифический язвенный колит . Болезнь сопровождается появлением язвенных участков на слизистой поверхности толстого кишечника. В этом случае вместе с калом выходит слизь и гной. Сопутствующая симптоматика – болезненность в животе, понос, повышение общих температурных показателей. Диагностируется патология после гистологических и эндоскопических исследований.
- Онкопатология . На состояние указывает появление неизмененной крови. Местом локализации в этом случае выступает сигмовидная либо прямая кишка. Типичными признаками рака становятся похудение, болевой синдром, повышение температуры тела и прочие симптомы интоксикации организма.
Если область локализации кровотечения расположена далеко от прямой кишки, то в случае ускоренного движения фекальной массы кровь выходит в неизменном виде. Причиной могут выступать следующим заболевания:
- Болезнь Крона. Заболевание относится к группе иммунных воспалений. Преимущественная область локализации – тонкий кишечник и поперечно-ободочная кишка. Спровоцировать состояние могут стрессовые ситуации, пищевая аллергия и активное курение. Симптомы – частая диарея с примесями крови, слизи и гноя, высокая температура тела, болезненность в животе, язвы на слизистой ротовой полости, кожные высыпания, ухудшение зрения. Каловые массы могут содержать сгустки крови.
- Кишечные патологии. Одним из характерных признаков – понос с примесями крови. Для диагностирования используются лабораторные методики.
Подобное явление обусловлено повреждением слизистых верхних отделов желудочно-кишечного тракта. Присутствующая в пищевом коме соляная кислота и ферменты вызывают изменение цвета крови. Под их воздействием пищевой ком трансформируется в «мелену»: кал выглядит как клейкая тягучая масса черного цвета.
Таким кровотечением могут сопровождаться:
- Язвенные патологии. Если источник кровопотери расположен в полости желудка или просвете 12-перстной кишки, то черному калу будет сопутствовать появление болей в области эпигастрия. Они могут появляться и после еды, и на пустой желудок. Также отмечается развитие приступов тошноты, отрыжка и изжога.
- Патологии пищевода. В этом случае отмечается не мелена с резких неприятным запахом, но и кровавая рвота.
- Опухоли.
- Травмы живота.
- Лечение некоторыми группами медикаментов. Прием НПВС и средств, снижающих скорость свертывания крови, может провоцировать развитие желудочного кровотечения. Один из частых диагнозов – аспириновая язва.
- Болезни желчного пузыря и протоков. Симптомами патологии становятся развитие механической желтухи, пожелтение кожного покрова, болезненность в области правого подреберья. Диагностируется болезнь с помощью УЗИ и лабораторных исследований.
- Варикоз пищевода. Кровь поступает из патологически расширенных сосудов. Само заболевание является осложнением портальной гипертензии, формирующейся на фоне цирроза печени. Дополнительная симптоматика – боли за грудиной, возникающие после приема пищи, рвота с примесями крови, понижение АД, горький привкус во рту, сосудистые звездочки на кожном покрове живота.
- Синдром Мэллори-Вейсса. Причиной развития состояния становится нарушение целостности слизистой пищевода либо кардиального отдела желудка вплоть до подслизистых оболочек. Формируется на фоне рвоты после прободения язвы либо людей с алкогольной зависимостью. Помимо мелены у больного отмечается сильнейший болевой синдром.
- Прободение язвы 12-перстной кишки.
- Онкопатологии желудка. Типичные признаки – отвращение к пище, развитие анемических состояний, слабость, стремительная потеря веса, кровотечение, вызывающее появление мелены.
- Рак кишечника. К симптомам патологии относятся чередование запоров и поносов, ложные позывы к дефекации. Для поздних стадий характерно появление лентовидного кала, содержащего кровавые включения.
Кроме того, причиной появления скрытой крови в кале становятся опухоли пищевода, туберкулез кишечника, а также пародонтоз, стоматит, кровотечения из носа.
Если с калом выходит кровь у ребенка, то, что может выступать причиной? Заболевания ЖКТ в детском возрасте встречаются довольно часто, так как пищеварительная система сформирована не полностью. У малышей первого года жизни появление кровянистых вкраплений в составе фекалий может выступать признаком развития дисбиоза.
Сопровождающее его воспаление слизистых оболочек кишечника вызывает повреждение и кровоточивость сосудов. Дополнительная симптоматика – сильные кишечные колики, вздутие живота, пенистый стул. Прожилки крови могут обнаруживаться при развитии кишечной непроходимости – весьма опасном состоянии, требующем оказания срочной медицинской помощи. У деток заболевание не исключает задержку стула.
Иногда отмечается отхождение жидких каловых масс, содержащих кровяные включения. При этом содержание крови постепенно увеличивается. Следующая причина – анальные трещины. Провоцирующие факторы – запор, глистные инвазии, аллергическая реакция на молочный белок и другие продукты. Подробнее с причинами и лечением крови в кале у малышей вы сможете познакомиться здесь.
Исключительно женская причина появления в кале крови – это развитие эндометриоза. Для него характерно появление тянущих болей в области поясницы и нижней части живота, усиливающихся во время опорожнения кишечника.
- Темно-алая кровь может указывать на наличие полипов, опухолевых образований и язвенные патологии.
- Кровь после акта дефекации часто появляется в послеродовой период. Причиной становится обострение геморроя, появление анальных трещин, обусловленных твердым стулом и прошедшими родовыми потугами. Болезненность, как правило, отсутствует, но период заживления характеризуется сильным зудом.
- Перед началом менструации не исключено обострение геморроя, что и приводит к появлению крови на поверхности каловых масс.
- Красная слизь, определяющаяся в составе фекалий в период менструирования, является признаком эндометриоза. Разросшийся маточный эндометрий, так же как и нормальный, начинает кровоточить, чем и объясняется присутствие кровянистых примесей.
Примеси крови в каловых массах – явление, которое часто сопровождает беременность. Увеличенная в размерах матка оказывает сильное давление на расположенные в непосредственной близости органы и прямую кишку в частности. Но если подобный симптом регулярно возникает в третьем триместре и сопровождается тянущими болями в животе, изменение артериального давления и нарушениями сердечного ритма, то женщине рекомендуется проконсультироваться у гинеколога.
Значительная кровопотеря может вызывать кислородное голодание ребенка. Кровь в кале у взрослого мужчины может быть признаком рака предстательной железы. По мере прогрессирования болезни онкообразование увеличивается в размерах и травмирует стенки прямой кишки во время дефекации.
При кровяном кале у взрослых пациентов в целях выявления причины его появления назначается полное медицинское обследование. Начальные процедуры – осмотр проктолога: оценка состояния ануса, пальцевое исследование сфинктера и слизистой поверхности кишки. Для диагностирования причины человеку назначают:
- Исследование крови (общее и биохимия). Необходимо для выявления признаков воспаления и анемических состояний.
- Копрограмма. Проводится для определения следов скрытой крови, яиц гельминтов.
- Ректороманоскопия. Используется для выявления патологий в толстом отделе кишечника.
- Рентгенология.
- УЗ-исследование органов пищеварения.
- Колоноскопия.
- Гастроскопия. Рекомендована при подозрении на воспалительный процесс верхних отделов кишечника.
При незначительных кровотечениях, развивающихся на фоне удаления зубов, ранок в ротовой полости и других, кровь в составе каловых масс визуально незаметна. Но это не всегда означает, что ее там нет. Чтобы подтвердить скрытую кровь, проводится специальное лабораторное исследование.
За трое суток до сдачи кала из меню человека исключается мясо, рыба, железосодержащие лекарственные средства. Собранные фекалии обрабатываются уксусной кислотой. Изменение цвета препарата на синий/зеленый указывает на присутствие крови.
Что делать, если появился кал с кровью? Проконсультироваться со специалистом, который назначит необходимое лечение на основании полученных результатов. Кроме медикаментозной терапии, больному назначается соблюдение принципов диетического питания. В процессе терапии используются следующие группы лекарственных средств:
- ректальные суппозитории – необходимы для заживления травм слизистых кишки;
- венотоники – используются для устранения варикозной симптоматики;
- препараты, содержащие в составе глюкокортикоиды;
- противоопухолевые;
- Сульфасалазин и его производные – назначаются к приему при диагностировании болезни Крона;
- антибиотики;
- противовирусные, интерфероны;
- кровоостанавливающие;
- про- и пребиотики.
До начала лечения необходимо проконсультироваться с лечащим доктором. Для лечения полипов кишечника применяется чистотел. Травяной настой принимают до еды. Отвар используется для курсового проведения клизм. Его длительность – 10 суток. Отвар апельсинов корок. Хорошо справляется с внутренними кровотечениями. Корки (сухие или свежие) нужно сварить и положить в напиток немного сахарного песка.
Отвар крапивы или настой из травы тысячелистника. Применяется для остановки кровотечений. Пить средство нужно до приема пищи. Чеснок с молоком. При обострении геморроя рекомендуется кушать свежий чеснок и запивать его молоком. Капустный сок. Помогает в лечении язвенных патологий.
Присутствие в кале видимой или скрытой крови – симптом серьезного заболевания. При его однократном появлении – повод для волнения нет. Но если патологическое состояние сопровождается развитием дополнительной симптоматики – повышение температуры тела, приступы тошноты, рвота, рези в животе, общая слабость – то необходимо посетить кабинет врача.
источник
Кровь при дефекации – главный признак кровотечений из нижних отделов желудочно-кишечного тракта. Причиной их возникновения, в большинстве случаев, являются заболевания толстого кишечника и аноректальной области. В редких случаях такие кровотечения возникают при поражении верхних отделов ЖКТ, патологии сосудов, болезнях крови.
К наиболее распространенным причинам анальных кровотечений относятся:
- геморрой;
- анальная трещина;
- проктит;
- доброкачественные новообразования толстого кишечника (полипы);
- колоректальный рак;
- дивертикулярная болезнь;
- неспецифический язвенный колит;
- болезнь Крона;
- кишечные инфекции (дизентерия, амебиаз);
- травматическое повреждение ануса и прямой кишки (инородные тела, анальный секс);
- язва желудка и 12-перстной кишки (при массивном кровотечении);
- экстрагенитальный эндометриоз;
- побочное действие некоторых лекарственных препаратов.
Уже по внешнему виду крови, ее цвету, особенностям содержания в фекалиях, времени выделения можно предположительно определить уровень поражения кишечника.
-
свежая алая кровь на нижнем белье и/или туалетной бумаге — анальная трещина, начальная стадия геморроя, повреждение заднего прохода при запоре;
- свежая алая кровь, не смешанная с калом, в виде капель, брызг, полосок, лужицы — геморрой, анальная трещина, полипы, рак прямой кишки;
- темная кровь, смешанная с калом, в виде сгустков, прожилок — полипы, рак нисходящей ободочной, сигмовидной кишки, дивертикулит;
- диарея с примесью крови, большого количества слизи, гноя — воспалительные заболевания кишечника, кишечные инфекции;
- кал в виде «малинового желе» — рак слепой, восходящей ободочной кишки, дизентерия, поражение тонкого кишечника;
- черная кровь в кале, дегтеобразный стул (мелена) — кровотечение в желудке или двенадцатиперстной кишке.
Чем меньше изменена кровь и меньше смешана с калом, тем ниже располагается источник кровотечения.
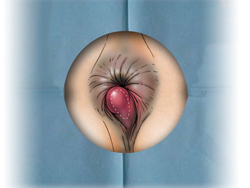
Его развитию способствует сидячий образ жизни, тяжелый физический труд, беременность.
В начале заболевания беспокоит дискомфорт, ощущение инородного тела в области ануса. Затем появляются повторяющиеся ректальные кровотечения. Возникают они во время дефекации или сразу после нее. Кровь при этом имеет ярко-красный цвет, она не смешивается с калом, а покрывает его сверху. Следы крови могут отмечаться на туалетной бумаге и нижнем белье. Объём выделенной крови различен – от нескольких капель до лужицы. Частые интенсивные кровотечения приводят к развитию анемии.
При присоединении воспаления беспокоит боль, возникающая при дефекации и сохраняющаяся некоторое время после нее.
Слизистые выделения раздражают кожу вокруг заднего прохода, вызывая ощущение зуда, и способствует развитию экземы.
Представляет собой линейную язву, расположенную в нижней части заднепроходного канала.
Основными ее симптомами являются кровотечение и боль возникающие в момент дефекации. Боль достаточно интенсивная, жгучего, колющего характера, отдает в область промежности, крестца, в прямую кишку. Продолжается она от нескольких минут до нескольких часов.
Кровотечение обычно незначительное. Кровь при этом находится на поверхности кала в виде полос и не смешивается с ним. Иногда кровь выделяется каплями в конце дефекации, оставляя следы на бумаге или нижнем белье.
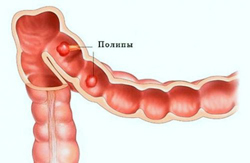
Основными жалобами больных с полипозом являются:
- дискомфорт;
- боль в животе, не имеющая четкой локализации;
- нарушение стула в виде чередования запоров с поносами;
- стул с примесью слизи и крови.
Кровотечение при полипозе неинтенсивное. Кровь темная, смешана со слизью и калом, однако, чем ближе к заднему проходу расположен полип, тем ярче кровь. Кровотечения также может быть скрытым, и быстро ведет к анемизации больного.
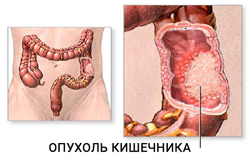
Первыми признаками рака ректосигмоидного отдела являются спастические запоры, кал при этом становится лентообразным, позже на его поверхности появляется слизь и кровь. Часто при раке кишечника развивается геморрой, крайне плохо поддающийся лечению. Боль не характерна для данной локализации и появляется лишь при развитии кишечной непроходимости. Пальпаторно опухоль может не определяться даже в поздних стадиях болезни.
При поражении опухолью правых отделов толстой кишки первые симптомы появляются очень поздно и носят неспецифический характер. Нарастают признаки интоксикации (лихорадка, ускорение СОЭ), отсутствие аппетита, быстрая потеря массы тела. В стуле появляются патологические примеси: слизь, кровь (чаще скрытая), гной, иногда кал приобретает вид «малинового желе». Позже появляются боли в правой половине живота, нередко опухоль определяется при пальпации.
Для рака прямой кишки характерны тянущие жгучие боли в прямой кишке, частые позывы к дефекации с последующим выделением слизи с кровью. Кровь не смешивается с калом, но в отличие от геморроя, выделяется в начале дефекации. Каловые массы могут включать гной, продукты распада опухоли.
Дивертикулез в большинстве случаев поражает толстую кишку, преимущественно левые ее отделы. Частота заболевания увеличивается с возрастом, им страдают более 60% населения после 70 лет.
Неосложненный дивертикулез толстой кишки обычно протекает бессимптомно. Воспаление дивертикула проявляется:
-
болью преимущественно в левых отделах живота;
- неустойчивым стулом;
- снижением аппетита;
- тошнотой;
- повышением температуры;
- лейкоцитозом.
Дивертикулит осложняется кровотечением у 3-5% больных. Оно часто бывает профузным и развивается внезапно. Нарастают признаки острой кровопотери (слабость, бледность кожи, головокружение, тахикардия), в стуле появляется малоизмененная кровь.
Воспалительные заболевания кишечника, имеющие сходные кишечные проявления. Характеризуются волнообразным течением с периодами обострения и ремиссии.
Основными симптомами заболеваний являются:
- кровавый понос;
- боль в животе;
- лихорадка при обострениях.
При неспецифическом язвенном колите диарея с кровью может длительно являться единственным симптомом заболевания. При болезни Крона кровотечения возникают реже, в зависимости от уровня поражения кровь в кале может обнаруживаться в виде темных сгустков или ярко красных прожилок.
Кроме поражения кишечника, имеются симптомы системного характера (узловатая эритема, артриты, поражение кожи и глаз, склерозирующий холангит и др.)
Анальное кровотечение иногда является симптомом некоторых инфекционных заболеваний (дизентерия, брюшной тиф, амебиаз, геморрагические лихорадки).
- острое начало;
- фебрильная лихорадка;
- слабость;
- головная, мышечная боль;
- и другие проявления интоксикации: рвота, диарея, выраженная боль в животе.
При этом боль в животе всегда предшествует кровотечению. Кровь обычно темная, смешана с испражнениями и слизью.
Одно из опасных осложнений антибиотикотерапии. Чаще всего развивается на фоне приема сульфаниламидов, клиндамицина, ампициллина, линкомицина, препаратов цефалоспоринового ряда.
Заболевание проявляется схваткообразной болью в животе, интоксикационным синдромом, выраженной диареей. Стул обильный, водянистый, при тяжелых формах – приобретает вид «рисового отвара». В испражнениях присутствуют патологические примеси – слизь, кровь.
- Пальцевое исследование прямой кишки. Уже на этапе предварительного осмотра зоны промежности и заднего прохода можно диагностировать анальную трещину и геморрой. Пальцевое исследование позволяет оценить подвижность стенки прямой кишки, состояние лимфатических узлов.
- Аноскопия и ректороманоскопия. Позволяет провести визуальное исследование прямой кишки и дистального отдела сигмовидной кишки. С помощью этих методов определяют наличие новообразований слизистой оболочки, эрозий, язв, трещин, признаков воспаления. Данные методы также позволяют произвести биопсию тканей с последующей коагуляцией кровоточащего участка.
- Колоноскопия. Наиболее информативный метод, который позволяет произвести осмотр толстого кишечника на всем его протяжении. Благодаря высокой разрешающей способности, с помощью колоноскопии можно распознать патологические изменения в кишечнике на самых ранних стадиях, провести множественную биопсию тканей, выполнить удаление полипов, коагулировать кровоточащий сосуд.
- Ирригоскопия. Рентгенологический метод исследования толстого кишечника. С помощью этого метода нельзя определить источник кровотечения, однако позволяет получить данные об основном заболевании (дивертикулы, новообразования), вероятно ставшим причиной кровотечения.
В норме крови в стуле быть не должно. Любое, даже незначительное кровотечение из заднего прохода является поводом для обращения к врачу и проведения обследования.
Однако, существует ряд ситуаций, когда медицинская помощь должна быть оказана незамедлительно:
-
кровотечение очень обильное и не останавливается;
- кровотечение из заднего прохода сопровождается рвотой с примесью крови;
- кровотечение сопровождается резким ухудшением общего состояния: бледностью, выраженной слабостью, снижением артериального давления, головокружением, потерей сознания;
- кровотечение сопровождается нарастающим болевым синдромом и лихорадкой.
Для прохождения планового обследования по поводу анального кровотечения в первую очередь необходимо обратиться к врачу-терапевту или колопроктологу. Даже если диагноз кажется очевидным и неопасным (анальная трещина, геморрой), обязательно проведение полного исследования кишечника для исключения более серьезной патологии.
источник
Кровотечения из заднего прохода могут быть связаны со многими заболеваниями желудочно-кишечного тракта, в том числе и аноректальной области. Часто кровь в кале незаметна невооруженным глазом, например, если источник кровотечения – это поврежденный сосуд в слизистой оболочки. Красная алая кровь, как правило, связана с геморроем или анальной трещиной.
Кровь с калом может выделяться из-за заболеваний кишечника, дефекта слизистых анального отверстия, кровотечения из расширенных геморроидальных узлов, рака кишечника. Цвет крови будет зависеть от причинного фактора, чем выше источник истечения крови, тем темнее ее цвет. Так как кровь по мере продвижения по кишечнику подвергается распаду и смешиванию с каловыми массами.
Это дефект слизистой оболочки заднего прохода в виде линии или эллипса. Трещины занимают третье место по частоте встречаемости в проктологической практике. Причины возникновения:
- хронический запор или диарея;
- сидячая работа;
- расширение геморроидальных узлов;
- тяжелый физический труд;
- алкоголизм;
- механические повреждения слизистых оболочек канала (твердым стулом, инородными предметами);
- воспалительные процессы в толстом кишечнике.
Практически у 60% людей анальные трещины диагностируют вместе с геморроем и заболеваниями кишечника, поджелудочной железы, печени. При остром заболевании возникает жгучая интенсивная боль во время и после дефекации, которая может долго сохраняться. Она может быть настолько сильная, что у человека возникает ректофобия (боязнь ходить в туалет).
Кровотечение из дефекта, как правило, не выраженное. На нижнем белье, туалетной бумаге, кале могут быть следы крови. Она имеет алый цвет, так как не подвергается окислительным процессам в слизистых кишечника.
Расширение вен заднего прохода, которое проявляется увеличением геморроидальных узлов. Наиболее частые причины:
- нарушение кровообращения (сгущение крови, замедление ее движения);
- частые запоры или диарея;
- злоупотребление жирной, углеводной пищей;
- пассивный образ жизни;
- алкоголизм;
- курение;
- беременность, роды.
Проявления заболевания зависят от стадии, которые отличаются друг от друга степенью выпадения узлов, их вправимостью, выраженностью боли, зуда. При любой стадии может быть кровотечение. Как правило, оно возникает во время дефекации. Если оно незначительное, то человек может заметить лишь пару капель крови на туалетной бумаге. При интенсивном, кал полностью покрыт красной алой кровью. Если после стула часть крови осталась в прямой кишке, то при следующей дефекации кал приобретет темный оттенок, либо будет смешан с кровяными сгустками.
Доброкачественные новообразования чаще встречаются в толстой, прямой кишке и реже в тонком отделе. Образование имеют вид гриба на широкой ножке. Точной причины их формирования не установлено. Возникновение полипов может спровоцировать:
- наследственная предрасположенность;
- пассивный образ жизни;
- неблагоприятные экологические условия;
- дисбактериоз;
- хронические запоры;
- дивертикулы;
- опухоли;
- преобладание в рационе углеводной, жирной пищи, снижение употребления клетчатки.
Характерных симптомов и признаков для этого заболевания нет, так как они могут располагаться на различных участках ЖКТ и иметь разный размер. Если полипы расположены в верхних отделах кишечника и имеют небольшие размеры, они могут себя никак не проявлять. Новообразования, расположенные в тонком кишечнике могут вызывать кишечную непроходимость, заворот, инвагинацию кишечника, а также кровотечение.
Если полипы или сосуды слизистой, где они располагаются начали кровоточить, то кровь будет выделяться при дефекации в составе кала. Цвет зависит от уровня расположения полипа. Чем он выше, тем кровь темнее и тем сильнее она смешивается с каловыми массами. Если полип находится в прямой кишке, то алая кровь, как правило, покрывает кал.
Точных причин его развития не выявлено, но факторами риска считают:
- наследственность;
- воспалительные заболевания кишечника, включая геморрой, анальные трещины;
- злоупотребление жирной, углеводной пищей, снижение в рационе клетчатки;
- алкоголизм.
Болезнь не имеет точных признаков, и ее симптомы могут быть похожи на другие патологии кишечника. Поэтому чаще рак выявляют на поздних стадиях, которые сопровождаются кровотечениями из кишечника.
Заболевание, связанное с образованием выпячиваний стенок кишечника в виде мешочков. Врожденная патология связана с неправильным развитием соединительной ткани и чаще сочетается с дивертикулами мочевого пузыря, желудка и других органов. Приобретенные выпячивания стенки кишечника связывают с авитаминозами, запорами, погрешностями питания (недостаток клетчатки, нерегулярность приема пищи, злоупотребление полуфабрикатами и т.д.), ожирением, нарушением моторики кишки.
Болезнь чаще протекает бессимптомно и обнаруживается случайно, при обследовании по поводу других заболеваний. При развитии осложнений, таких как застой кишечного содержимого, повышения давления внутри кишки, начинает усиленно размножаться бактериальная флора, образуются каловые камни. Из-за этих процессов стенки сосудов ослабевают и могут начать кровоточить, и как результат при дефекации кал содержит прожилки, сгустки крови. Если образования находятся в нижних отделах, то кал может быть смешан с алой кровью.
Паразиты в кишечнике, внедряясь в стенку пищеварительного тракта, нарушают целостность слизистой оболочки и соответственно сосудов. Поврежденная поверхность начинает кровоточить, чаще это приводит к хронической кровопотери и анемии легкой степени. Если они повреждают оболочки верхних отделов, кровь по мере движения с кишечным содержимым будет окисляться и смешиваться с калом, и при дефекации станет незаметной. Но если паразиты повреждают оболочку нижних отделов, то кал станет темного цвета, либо будет содержать темные сгустки.
Симптомы и признаки инфекции связаны с попаданием в организм патогенной флоры, местом жизнедеятельности которой является кишечник. Чаще это дифтерийная палочка, сальмонеллы, стафилококки. Заразиться ими можно при несоблюдении личной гигиены, употребления некачественных, просроченных продуктов, зараженной воды и т.д. Симптомы зависят от вида возбудителя и области поражения ЖКТ. Чаще инфекции сопровождаются вздутием, болью в животе, тошнотой, повышением температуры, диареей, иногда с кровью.
Чаще стул с кровью без боли связан с полипами, глистными инвазиями, раком кишечника.
Любое кровотечение – это повод визита к врачу, в некоторых же ситуациях может потребоваться вызов скорой помощи:
- кровотечение из заднего прохода на фоне высокой температуры, сильной боли в животе;
- выделение крови, сопровождающиеся головокружением, нарушение сознания, выраженной слабостью;
- обильное выделение сгустков с калом, массивное, неостанавливающееся кровотечение;
- присоединение рвоты;
- кровь с калом сопровождается появлением синяков, гематом, открытием носового кровотечения без явных причин.
Указанные симптомы могут являться осложнениями патологии либо означать прогрессирование заболевания, из-за которого в каловых массах появилась кровь.
Если у человека идет кровь с калом, то в зависимости от причины, диагностикой и лечением занимаются проктологи, инфекционисты, онкологи, гастроэнтерологи. Чаще метода исследования являются:
- ректороманоскопия;
- рентгенография брюшной полости;
- колоноскопия;
- ирригоскопия
- гастродуоденоскопия;
- УЗИ органов брюшной полости;
- анализ кала на скрытую кровь.
В дополнение может потребоваться исследование кала, крови на бактериальную обсемененность, анализ на онкомаркеры. Если при эндоскопическом обследовании было выявлено новообразование проводят биопсию, чтобы сделать гистологическое исследование и точно подтвердить или опровергнуть раковое перерождение клеток.
Консервативная терапия при геморрое заключается в назначении препаратов, укрепляющих венозные стенки, мазей, свечей, проведении электрокоагуляции, склеротерапии (прижигание узлов, введение склерозирующих веществ в геморроидальные узлы), накидывания латексных колец. При тяжелом течении показано хирургическое лечение – удаление геморроидальных узлов.
Оперативное лечение при анальных трещинах показано лишь при выраженных рубцовых изменениях, в других случаях назначают местные лечебные ванночки, мази, свечи для снятия боли и спазма, инфракрасную или лазерную коагуляцию. Единственный способ лечения полипов – это их удаление. При дивертикулитах лечение направлено на нормализацию работы кишечника на фоне приема спазмолитиков, прокинетиков, антибиотиков. Если болезнь сопровождается массивным кровотечением, кишечной непроходимостью, то удаляют часть кишечника с дивертикулами.
При кишечных инфекциях назначают патогенетическую и симптоматическую терапию, направленную на ликвидацию определенного возбудителя и симптомов, которые они вызвали. При глистных инвазиях назначают противопаразитарную терапию.
Вне зависимости от причины крови с калом, показана щадящая диета. При выраженном кровотечении – кровоостанавливающие препараты: Викасол, Этамзилат, Аминокапроновая кислота и др.
В целях профилактики кишечных инфекций необходимо соблюдать правила личной гигиены: мыть руки, овощи, фрукты перед едой, не употреблять некачественные, просроченные продукты, правильно хранить и термически обрабатывать продукты. Ежегодные профилактические осмотры помогают выявлять заболевания ЖКТ и перианальной области на ранних стадиях, что может предупредить появление кровотечений и других осложнений.
Профилактика геморроя и анальной трещины заключается в соблюдении гигиенических мер по уходу за данной областью (применять мягкие виды бумаги, а лучше обмывать область холодной водой). При первых симптомах ограничить физическую нагрузку, а при пассивном (сидячем) образе жизни заниматься плаванием, физкультурой.
Чтобы избежать нарушения работы пищеварительной системы, нарушения стула нужно правильно и сбалансированно питаться. Включать в рацион свежие овощи и фрукты, которые богаты клетчаткой, уменьшить количество жирной (вредной) пищи. Также, чтобы снизить риск развития запоров необходимо пить в день не менее 2 литров обычной воды.
Год назад у меня в стуле появилась алая кровь, сразу пошла к терапевту. На приеме, как только я сказала, что какаю с кровью, врач сразу отправил меня к проктологу, который обнаружил у меня геморрой. К счастью, это была ранняя стадия, поэтому мне назначили только мазь Проктогливенол, препарат Детралекс, чтобы улучшить ток крови в венах. В этот период мне порекомедовали делать холодные ванночки с марганцовкой. После курса лечения, крови больше не было, узлы не болят.
На девятом месяце беременности расширился геморроидальный узел, размером он был примерно с пол ореха. Боль была просто ужасная, какие только мази не покупала, но ничего толком не помогало, лишь временно боль снимали. После родов стало легче, но на туалетной бумаги стали появляться капельки крови. Пошла к проктологу. Он назначил свечи и венотоник. После того, как узел уменьшился, и боль прошла мне назначили склерозирование – ввели в узел какие-то препараты, после которых он склеился. Прошло уже 2 года, заболевание не проявляется.
Вне зависимости от того, как часто у человека появляется стул с кровью и какой ее объем, необходимо обратиться к врачу. Если верить статистике, чаще всего она связана с расширением геморроидальных узлов, трещинами в анальном отверстии. Самым тяжелым заболеванием, которое сопровождается ректальным кровотечением, является рак кишечника.
источник
Желудочно-кишечное кровотечение – это истечение крови в полость желудка и кишечника с последующим ее выделением только с калом или с калом и с рвотой. Оно не является самостоятельным заболеванием, а осложнением множества – более ста – различных патологий.
Желудочно-кишечное кровотечение (ЖКК) – это опасный симптом, говорящий о том, что нужно срочно найти причину кровотечения и устранить ее. Даже если выделяется совсем небольшое количество крови (а бывают даже ситуации, когда кровь не видна без специальных исследований), это может быть в результате совсем маленькой, но быстро растущей и крайне злокачественной опухоли.
Обратите внимание! ЖКК и внутреннее кровотечение – не одно и то же. В обоих случаях источником кровотечения может служить желудок или различные отделы кишечника, но при ЖКК кровь выделяется в полость кишечной трубки, а при внутреннем кровотечении – в брюшную полость. ЖКК можно в некоторых случаях лечить консервативно, тогда как внутреннее кровотечение (после ранения, тупой травмы и так далее) лечится только оперативно.
Массивные кровотечения из желудочно-кишечного тракта вызывают в организме следующие изменения:
- уменьшается объем крови, при этом диаметр сосудов остается тем же;
- на стенки сосудов кровь уже не давит, как раньше, поэтому артерии уже не могут так хорошо обеспечивать движение крови – скорость кровообращения снижается;
- снижение скорости кровотока в центре тела означает слишком медленное движение крови в области капилляров и более мелких сосудов (микроциркуляторного русла), задача которых – обеспечение тканей кислородом и нужными веществами, забор из них отработанных продуктов;
- замедление кровотока в области микроциркуляторного русла приводит к развитию здесь застоя (здесь и так сосуды мелкие и скорость движения крови низкая всегда);
- при застое в микроциркуляторном русле происходит склеивание в них эритроцитов. Если начинать лечение на этой стадии, то кроме переливания крови и кровезаменителей, нужно вводить солевые растворы и кроворазжижающие препараты (гепарин). Иначе сгустки, образованные в капиллярах, будут массово идти в общее русло и могут, собравшись, закупорить какую-то более крупную артерию;
- обмен между закупоренными склеенными клетками кровь капиллярами и тканями становится очень трудным и может прекратиться вовсе. Такая ситуация наблюдается почти во всех тканях. Первой страдает микроциркуляция в коже, подкожной клетчатке, потом постепенно «отключаются» и внутренние органы. Сердце и головной мозг долго работают в «экономном режиме», но если кровь теряется быстро, или общий объем кровопотери превышает 2,5 литра, то «отключаются» и они;
- нарушение микроциркуляции в печени приводит к тому, что она перестает обезвреживать токсины из крови, плохо вырабатывает факторы свертывания крови. В результате кровь становится жидкой и не сворачивается. Это очень опасное состояние. На этой стадии одного переливания крови мало – нужно уже вводить факторы свертывания крови. Они содержатся в плазме крови (ее заказывают на станции переливания) и в отдельных препаратах.
Причин, вызывающих острое желудочно-кишечное кровотечение, настолько много, что их делят сразу по двум классификациям. Одна из классификаций обозначает род причин, вторая – причины в зависимости от локализации в желудочно-кишечной «трубке».
Итак, в зависимости от рода причин, ЖКК может быть вызвано:
- Воспалительными, эрозивными и язвенными образованиями ЖКТ, в результате которых «разъедаются» сосуды, питающие ту или иную структуру. Не все эти патологии возникают из-за нарушения диеты или заражения Хеликобактер пилори. Эрозивно-язвенные поражения возникают при любой тяжелой болезни (это называется стресс-язвами). Их вызывают ожоги крепкими спиртными напитками, кислотами и щелочами, выпитыми по ошибке или умышленно. Также часто эрозии и язвы возникают вследствие приема обезболивающих препаратов и гормонов-глюкокортикоидов.
- Опухолями ЖКТ любой степени злокачественности.
- Ранениями и травмами ЖКТ.
- Болезнями свертывания крови.
- Повышением давления в сосудах ЖКТ. Это, в основном, бывает только при синдроме портальной гипертензии, вызванной циррозом, тромбами в воротной вене или сдавлении ее извне.
В зависимости от локализации, выделяют кровотечения из верхних отделов (до окончания 12-перстной кишки) и кровотечения из нижних отделов (начиная с тонкого кишечника) ЖКТ. Верхние отделы страдают чаще: на них приходится около 90% ЖКК, на нижние, соответственно, приходится чуть больше 10% случаев.
Если рассматривать частоту поражения отдельных органов, то кровотечения из желудка – это каждое второе ЖКК, кровотечение из 12-перстной кишки встречается в каждом третьем случае. Толстая и прямая кишка – это каждое 10 кровотечение, пищевод – каждое двадцатое. Тонкий кишечник у взрослых кровоточит редко – в 1% случаев.
Причины ЖКК из верхних отделов желудочно-кишечного тракта – это:
- эрозивный эзофагит, чья основная причина – прием через рот кислот или щелочей;
- эрозивный и геморрагический гастриты, в том числе, возникшие при приеме обезболивающих препаратов;
- язвенная болезнь желудочной или 12-перстной локализации;
- повышенное давление в венах пищевода (синдром портальной гипертензии). Он развивается при циррозе печени, тромбах в печеночных или других венах, сообщающихся с воротной веной, сдавление воротной вены на уровне сердца – при констриктивном перикардите или на любом другом уровне – при опухолях и рубцах близлежащих тканей;
- проникающие ранения грудной клетки или верхних отделов живота;
- синдром Мэллори-Вэйса;
- полипы желудка;
- травмы пищевода или желудка инородными телами или жесткой (металлической) медицинской аппаратурой при проведении обследования;
- кровотечения из дивертикулов («карманов») и опухолей пищевода, желудка или 12-перстной кишки;
- грыжа пищеводного отверстия диафрагмы;
- аорто-кишечные свищи;
- ранения желчных путей (в основном, при операциях и манипуляциях), при которых кровь вместе с желчью попадает в 12-перстную кишку.
Причины желудочно-кишечного кровотечения из нижних отделов – это:
- тупые травмы живота;
- ранения живота;
- опухоли;
- тромбоз мезентериальных сосудов;
- заражение глистами;
- повышение давления в венах прямой кишки, что вызывается портальной гипертензией, имеющей те же причины, что и в случае с пищеводом;
- неспецифический язвенный колит;
- болезнь Крона;
- анальные трещины;
- геморрой;
- дивертикулы;
- инфекционные колиты;
- туберкулез кишечника.
Причины желудочно кишечного кровотечения, могущие вызвать истечение крови из любого отдела желудочно-кишечного тракта – это поражение сосудов при:
- системной красной волчанке;
- авитаминозе C;
- узелковом периартериите;
- атеросклерозе;
- болезнь Рандю-Ослера;
- ревматизме;
- врожденных мальформациях, телеангиэктазиях и других пороках развития сосудов,
- нарушения свертывающей системы (например, гемофилия);
- снижение уровня тромбоцитов или нарушение их строения (тромбоцитопатии)
Кроме острых кровотечений, бывают ЖКК хронического характера. Это означает, что в определенной локализации имеются поврежденные сосуды небольшого калибра, откуда периодически «подтекают» небольшие, не угрожающие жизни, объемы крови. Основные причины хронических кровотечений – это язвы желудка и 12-перстной кишки, полипы и опухоли.
Первые признаки кровотечения – это слабость, которая нарастает с разной скоростью (зависит от скорости кровопотери), головокружение, потливость, ощущение учащенного сердцебиения. При выраженной кровопотере человек становится неадекватным, а потом постепенно засыпает, бледнея. Если кровь теряется быстро, человек испытывает сильное чувство, страха, бледнеет, теряет сознание.
Эти симптомы характерны для любого острого кровотечения с потерей более 300 мл крови, а также для любых состояний, которые могут закончиться шоком (интоксикация, прием антибиотиков на фоне значительной бактериальной инфекции, прием продукта или лекарства-аллергена).
Именно о ЖКК стоит думать по имеющимся симптомам:
- цирроза или тромбоза печеночных вен. Это желтый цвет сухой кожи, похудание рук и ног при увеличении живота, в которой скапливается жидкость, покраснение ладоней и стоп, кровоточивость;
- болезней свертывания. Это кровоточивость при чистке зубов, кровоточивость из места инъекций и так далее;
- гастритов, дуоденитов и язвенной болезни. Это боли в верхних отделах живота сразу после еды (характерно для поражения желудка) или через 2-4 часа после нее (характерно для поражений 12-перстной кишки), тошнота, отрыжка;
- инфекционного заболевания кишечника. Это повышение температуры, тошнота, рвота, озноб, слабость. При этом человек может вспомнить, что ел что-то «опасное»: сырую воду, беляш на автовокзале, трехдневный салат с майонезом, торт или пирожное с кремом. Нужно сказать, что инфекционные гастроэнтероколиты не вызовут обильного ЖКК, разве что, это будет дизентерия, при которой (но не в самом начале болезни) в нижних отделах кишечника образуются язвы.
Никаких проявлений не имеет большинство опухолей, дивертикулов или полипов ЖКТ. Поэтому если желудочно-кишечное кровотечение развилось остро, на фоне полного здоровья (или можно вспомнить только чередование запоров и поносов, необъяснимую потерю веса), нужно думать именно об этом.
Почему мы сразу не описываем появление крови, ведь ЖКК обязательно ею сопровождаются? Да, действительно, кровь обладает слабительным эффектом, она не останется в просвете ЖКТ и не всосется обратно. Она не станет застаиваться, разве что ЖКК совпало с острой кишечной непроходимостью (например, перекрытием кишечника опухолью), что может совпасть крайне редко
Но для того, чтобы кровь «показалась» наружу, должно пройти время, пока она преодолеет расстояние от поврежденного сосуда до прямой кишки или до рта. Сразу описывать появление крови можно только при кровотечении из сигмовидной или прямой кишки. Тогда первыми симптомами будут не слабость и головокружение, а дефекация, когда в каловых массах обнаружилась алая кровь (чаще всего это геморрой или анальная трещина, поэтому дефекация будет болезненной)
Дальнейшие симптомы желудочно-кишечного кровотечения различаются в зависимости от того, сосуды какого отдела оказались повреждены.
Так, если источник кровотечения находится в верхних отделах желудка, и объем теряемой крови превышает 500 мл, то будет рвота с кровью:
- алой кровью – если источником является артерия в пищеводе;
- похожей на кофейную гущу (бурой) – когда источник находится в желудке или 12-перстной кишки, и кровь смогла смешаться с желудочным соком и окислиться;
- темной (венозной) кровью – если источник – расширенная вена пищевода.
Кроме этого, при любом объеме кровопотери из верхнего отдела кал тоже будет окрашен кровью: он приобретет более темный цвет. Чем больше будет потеряно крови, тем стул будет более черным и более жидким. Чем больше объем кровотечения, тем раньше появится этот стул.
ЖКК из верхних отделов ЖКТ приходится отличать от состояний, когда кровь попала из дыхательных путей. Нужно запомнить: кровь из дыхательных путей будет выделяться с кашлем, она содержит очень много пены. Стул при этом практически не темнеет.
Бывают также состояния, источник кровотечения находился во рту, в носу или в верхних дыхательных путях, кровь была проглочена, после чего наблюдалась рвота. Тогда пострадавшему нужно вспоминать, был ли факт травмы носа, губ или зубов, было ли проглочено инородное тело, был ли частый кашель.
Для кровотечений из тонкого и толстого кишечника рвота с кровью не характерна. Они характеризуются только потемнением и разжижением стула. Если кровотечение:
- из прямой кишки или анального сфинктера – на поверхности кала появится алая кровь;
- из слепой кишки или восходящей ободочной – кал может быть как темным, так и выглядеть как коричневый кал, перемешанный с темно-красной кровью;
- из нисходящей ободочной, сигмовидной или прямой кишки – кал обычного цвета, в нем видны прожилки или сгустки крови.
Чтобы знать, как оказывать помощь при желудочно-кишечном кровотечении в конкретном случае, разработана классификация, в которой учитывается несколько показателей, их изменения разделены на 4 степени. Для определения нужно знать пульс, артериальное давление, а с помощью анализов крови определить гемоглобин и гематокрит (процентное соотношение жидкой части крови и ее клеток), по данным которых рассчитывается дефицит циркулирующей крови (ДЦК):
- Количество сердцебиений – в пределах 100 в минуту, артериальное давление в норме, гемоглобин более 100 г/л, ДЦК 5% от нормы. Человек в сознании, испуган, но адекватен;
- Количество сердцебиений 100-120 в минуту, «верхнее» давление 90 мм рт.ст., гемоглобин 100-80 г/л, ДЦК 15%. Человек в сознании, но вял, бледен, отмечается головокружение. Кожа бледная.
- Пульс чаще 120 в минуту, плохо прощупывается. «Верхнее» давление 60 мм рт.ст. Сознание спутанное, больной все время просит пить. Кожа бледная, покрыта холодным потом.
- Пульс не прощупывается, давление не определяется или однократно прощупывается в пределах 20-30 мм рт.ст. ДЦК 30% или больше.
Кровотечение у детей – это очень серьезная причина для обращения в лечебное учреждение. «Само» оно не пройдет, даже если ребенок вырвал с кровью, а после этого ведет себя обычно, играет и просит есть. Перед обращением вспомните, не мог ли он есть шоколад, гематоген или красящие в красный цвет продукты (свеклу, пирожные с красным красителем). Исключите также травмы в полости рта и носа (их видно невооруженным глазом).
Причин ЖКК у детей довольно много. В поисках диагноза врачи в первую очередь обращают внимание на возраст ребенка: есть заболевания, наиболее характерные для того или иного возрастного периода:
| Возраст | Заболевания |
| 2-5 сутки жизни | Геморрагическая болезнь новорожденных – дефицит витамина K. Характеризуется темным обильным стулом 3-4 р/дн |
| До 28 суток жизни | Язвы желудка (чаще), 12-перстной кишки (реже), язвенно-некротический колит новорожденных |
| С 14 суток до 1 года жизни | Язвы 12-перстной кишки (чаще), язвы желудка (реже) |
| 1,5-4 месяца | Инвагинация кишечника |
| 1-3 года | Ювенильные полипы кишечника, дивертикул Меккеля, болезнь Дьелафуа, семейный полипоз толстой кишки (у 5% нелеченных детей он к 5 годам трансформируется в рак) |
| Старше 3 лет | Варикозно расширенные вены пищевода |
| 5-10 лет | Синдром портальной гипертензии, неспецифический язвенный колит |
| 10-15 лет | Синдром Пейтца-Егерса, когда в кишечнике обнаруживается множество мелких полипов. При этом кожа, губы, веки имеют характерный признак – множественные коричневые пятна |
В любом возрасте ребенка, начиная с периода новорожденности, может возникнуть:
- гастрит: причиной может стать тяжелое заболевание, гипоксия (например, у новорожденных);
- эзофагит. Наиболее часто он возникает у детей с укорочением пищевода, ахалазией кардии, грыжей пищеводного отверстия диафрагмы;
- удвоение желудка;
- удвоение тонкой кишки;
- синдром Меллори-Вэйса;
- грыжи пищеводного отверстия диафрагмы;
- эозинофильная гастроэнтеропатия;
- пороки развития сосудов ЖКТ: гемангиомы и сосудистые мальформации.
Диагностика и неотложная помощь детям оказывается по тому же принципу, что и взрослым.
Алгоритм при желудочно-кишечном кровотечении следующий:
- Вызвать «Скорую помощь».
- Уложить больного, поднять ноги, вернув максимально возможное количество крови из депо в венах в кровеносное русло.
- Обеспечить приток свежего воздуха.
- Положить холод на живот. Обязательно на одежду, чтобы не вызвать обморожения. Держать 15-20 минут, снять на 10 минут, потом положить снова.
- Из лекарств внутрь можно дать только 50 мл раствора аминокапроновой кислоты и/или 1-2 ч.л. хлористого кальция.
- Пить и есть не давать: это может еще больше усиливать кровотечение.
- В туалет ходить – на судно, памперс или какую-то емкость, чтобы вставать ему не пришлось. При этом тужиться позволять нельзя.
С момента поступления больногоему оказывают помощь: вливают коллоидные растворы кровезаменителей (растворы желатины или крахмалов), определив группу крови – переливают кровь и плазму (при необходимости). Это объясняется тем, что в случае необходимости операции в операционную, даже в экстренном случае, нужно взять только подготовленного больного. У такого больного больше шансов выжить.
Обязательно вводятся кровоостанавливающие препараты («Транексам», «Тугина», «Викасол», «Этамзилат») в вену, дается «Аминокапроновая кислота» в рот. При обнаружении эрозивно-язвенных поражений в вену вводятся также препараты, снижающие кислотность («Контралок», «Квамател» или «Ранитидин»).
Все это время его обследуют в приемном отделении или отделении реанимации (второй вариант – если больного привезли в очень тяжелом состоянии, с 3-4 степенью кровотечения):
- берут из пальца общий анализ крови или смотрят только «красную кровь» (эритроциты и гемоглобин);
- берут из вены кровь на гематокрит, определяя процентное соотношение жидкой части крови и ее форменных элементов, и кровь на коагулограмму (состояние свертывающей системы;
по этим показателям судят о степени ЖКК и вырабатывают тактику дальнейших действий;
- выполняют ФЭГДС – осмотр желудка и 12-перстной кишки с помощью оптоволоконной техники с целью определения источника кровотечения. Если такой источник будет обнаружен в пищеводе, желудке или 12-перстной кишке, его стараются прижечь прямо во время процедуры. Если это удается, оперативного вмешательства не предпринимают;
- при необходимости, и если состояние больного позволяет, при неинформативном ФЭГДС могут выполнить ангиографию.
Далее смотрят по результатам обследования, максимально готовят больного к операции и выполняют ее одним из методов: или открытой операцией, или введением закупоривающего сосуд фрагмента при помощи внутрисосудистого метода, или клипированием (наложением клипс) под контролем эндоскопа или лапароскопа.
При синдроме портальной гипертензии стараются остановить кровотечение консервативным методом: постановкой специального зонда Блэкмора и интенсивной медикаментозной кровоостанавливающей терапии. Если это не помогает, выполняют шунтирующие операции – направляют кровь из вен с высоким давлением в вены с более низким.
источник

 свежая алая кровь на нижнем белье и/или туалетной бумаге — анальная трещина, начальная стадия геморроя, повреждение заднего прохода при запоре;
свежая алая кровь на нижнем белье и/или туалетной бумаге — анальная трещина, начальная стадия геморроя, повреждение заднего прохода при запоре;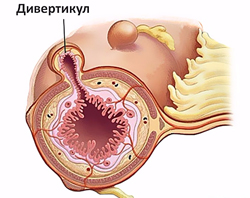 болью преимущественно в левых отделах живота;
болью преимущественно в левых отделах живота; кровотечение очень обильное и не останавливается;
кровотечение очень обильное и не останавливается;