Кровь при дефекации у женщин считается достаточно распространенным признаком неполадок в организме. Не заметить этот тревожный симптом при испражнении сложно, однако большинство представительниц прекрасного пола предпочитают не обращать на него внимания. Более сознательными являются будущие мамы, которые обнаруживают у себя кровь в кале при беременности.
Кровяные выделения из прямой кишки в медицине называются анальным кровотечением. Зачастую подобное патологическое состояние проявляется в момент дефекации. Следы крови на туалетной бумаге сразу вызывают беспокойство у женщины. Не удивительно, ведь стул с кровью может быть одним из симптомов ряда опасных заболеваний.
Кровяные выделения из заднего прохода бывают:
- Слабые – в прямой кишке сочатся капли алой крови без боли.
- Умеренные – в кале появляется небольшое количество темно-красных сгустков. Иногда появляется слизь с кровью.
- Сильные – во время дефекации наблюдается выделение крови в больших объемах. В зависимости от причины патологии может появиться кровь в моче.
Обильное кровотечение зачастую сопровождается слабостью в теле, усиленным потоотделением. Кровавые выделения из заднего прохода у женщин иногда дополняются шумом в ушах, бледностью кожи, рвотой, повышением температуры и появлением болей.
Кровь с калом и сопутствующие тревожные симптомы свидетельствуют о серьезной опасности для жизни. Это повод срочно обратиться за неотложной медицинской помощью. Как только появившаяся угроза будет взята под контроль, опытный врач сможет заняться сбором анамнеза и постановкой точного диагноза.
Порой к характерной клинической картине заболевания ЖКТ может присоединиться гематурия (кровь в моче). Однако не стоит раньше времени бить тревогу, поскольку кровь из заднего прохода может смешаться с уриной. Поэтому достоверно определить кровь в моче можно только лабораторным методом.
Кровь в заднем проходе у женщин, прежде всего, может свидетельствовать о повреждении слизистой поверхности кишечника или толстой кишки. Ни в коем случае нельзя относиться к ректальному кровотечению, как к обыденной банальности. После обнаружения крови при дефекации не стоит откладывать в долгий ящик посещение проктолога. Только специалист способен выяснить точную причину появления крови в кале.
Кровянистые выделения возникают по следующим причинам:
- Геморрой – фактор, наиболее часто провоцирующий кровотечения с испражнениями.
- Колит – это заболевание приводит к воспалению в любом отделе ЖКТ. Могут появляться язвы, в результате чего начинается кишечное кровотечение. Часто кровоточит в толстой кишке.
- Анальные трещины – кровь в кале у женщины определяется в небольшом количестве. Кровавые выделения происходят при дефекации и сопровождаются чувством жжения.
- Запоры – проблема, возникающая в результате неправильного питания, низкой физической активности, бесконтрольного применения слабительных и пр. Фекалии с прожилками крови появляются в момент тугого продвижения каловых масс по заднему проходу, который имеет густую сетку кровеносных сосудов.
- Полипы – приводят к различным по характеру кровотечениям (кровяные сгустки, прожилки и др.)
- Проктит – имеет схожую симптоматику с геморроем. Однако, если геморрой кровит, кровь не смешивается с калом, в то время как проктит приводит к смешиванию крови с испражнениями.
- Другие системные заболевания, приводящие к появлению крови в моче и кале.
Нередкими бывают случаи, когда кровянистые выделения из заднего прохода наблюдаются перед месячными или во время месячных. Почему это происходит? Существует две основных причины, наиболее часто встречающиеся в терапевтической практике.
Во-первых, кровь в кале является результатом обострения геморроя. Данное заболевание наиболее остро проявляется за несколько дней до начала менструации. Объясняется это тем, что с приближающимся началом нового менструального периода в тазовую область происходит активный приток крови. В след за этим геморроидальные узлы “переполняются” и воспаляются. В результате при опорожнении можно увидеть кровянистые выделения. Иногда при этом можно наблюдать дополнительно кровь в моче, что просто связано с физиологическими особенностями женского испражнения.
Во-вторых, если кал имеет примеси крови во время месячных, можно судить об эндометриозе. Особенностью данного заболевания является способность клеток эндометрия (слизистая матки) проникать в соседние органы женского тела. Такое патологическое состояние является результатом многих негативных факторов в жизни женщины, одним из которых является нарушение уровня стероидных гормонов, а также иммунологического статуса.
Куда бы ни проникли клетки эндометрия, они также продолжают выполнять свою прямую функцию под воздействием гормонов. Если эндометриоз обосновался в прямой кишке, значит, кровянистые выделения во время месячных появятся в стуле. В случае расположения очага в почках, мочеточниках и мочевом пузыре, появится кровь в моче.
Кровь из заднего прохода при беременности появляется зачастую из-за гормональной и физиологической перестройки организма будущей матери. Рост плода и увеличение матки приводят к сбоям работы ЖКТ. В результате беременную начинают беспокоить запоры, которые могут провоцировать анальное кровотечение. Поэтому рекомендуется, прежде чем забеременеть, пройти необходимые исследования и оздоровиться.
Кровь из заднего прохода во время беременности может иметь разное происхождение и характер. Под небольшими вкраплениями крови после дефекации, скорей всего, скрывается проблема анальных трещин. Данное патологическое состояние сопровождается болью во время испражнения. Обильный понос с кровью при беременности может быть вызван инфекцией или опухолью. Игнорировать такой жидкий стул будущей маме не стоит, ведь из-за диареи может возникнуть обезвоживание. Это чревато выкидышем или врожденным пороком развития у будущего ребенка.
Кал с кровью при беременности может также быть следствием геморроя.
Обычно судить о данной проблеме приходится по крови, льющейся небольшой струйкой сразу после посещения туалета. При этом наблюдается алая кровь. Этот недуг часто развивается у беременных по причине набора лишнего веса, варикоза, неправильного питания. Геморрой также кровит при беременности из-за крупного плода или многоплодия.
Наибольшую опасность во время беременности как на поздних, так и на ранних сроках представляют кровяные сгустки в кале. Вместе с изменившимся составом и оттенком фекалий они могут свидетельствовать о проктите, полипах, язве, дивертикулах или даже раке. Поэтому при беременности кровь из заднего прохода является поводом для обязательного и внепланового посещения врача. Особенно не стоит затягивать с решением этой проблемы на поздних сроках вынашивания плода, поскольку существует угроза жизни матери и ребенка.
Новоиспеченная мама после родов сталкивается с множеством проблем. Родовая деятельность всегда предполагает сильную нагрузку на нижние отделы кишечника. В результате от физических повреждений страдает прямая кишка, и через некоторое время у роженицы появляется кровь из заднего прохода. Причины у родивших женщин сводятся в основном именно к повреждению кровяных сосудов в момент потуг. Данная проблема может самостоятельно исчезнуть спустя несколько дней. Однако если кровь продолжает периодически появляться, то стоит обратиться к врачу.
Послеродовой период нередко сопровождают запоры, которые возникают в результате таких причин:
- увеличенная матка продолжает давить на кишечник,
- мышцы пресса ослаблены,
- изменено соотношение уровня гормонов,
- ослаблена перистальтика кишечника,
- неправильное питание,
- после кесарева сечения наложенные швы могут вызывать у женщины боязнь тужиться.
Запор может быть атоническим или спастическим. В первом случае нарушается перистальтика из-за проведения неестественных родов (кесарево сечение). При этом может появиться ноющая боль, слабость, тошнота, нарушается аппетит. Для спастического запора характерен повышенный тонус кишечника. Опорожнение происходит не полностью в виде “овечьего кала”. Чаще всего с ним сталкиваются из-за психологических проблем.
Лечение запоров после родов, помимо прочего, подразумевает корректировку рациона. В меню должно быть наличие следующих продуктов: каша гречневая, абрикосы, морковь, свекла, капуста, кефир, йогурт, овсянка, укроп. Кормящие мамы могут также воспользоваться некоторыми слабительными препаратами.

Одним из способов диагностики является ректоскопия – исследование нижней части ЖКТ. Она позволяет обнаружить трещины анального отверстия, геморрой и патологические образования в прямой кишке. Также врач может обратиться к колоноскопии, с помощью которой проводится обследование толстой кишки.
После постановки точного диагноза назначается максимально эффективное лечение. Залогом успешного избавления от недуга у взрослых в любой ситуации является соблюдение всех рекомендаций проктолога. В результате своевременного обращения к специалисту любая девушка сможет избавить себя от неприятных последствий болезни. Поэтому не стоит игнорировать первые признаки геморроя, анальных трещин и пр.
Кишечник – чувствительная часть человеческого организма. Он играет роль своеобразной лакмусовой бумаги, по которой можно судить о состоянии здоровья. Понос, прожилки крови, имеющие алый цвет, боль в анальном отверстии – эти и много других симптомов возникает вследствие неполадок не только в работе ЖКТ, но и других систем женского организма. Справиться с данными проблемами можно соблюдая элементарные профилактические меры.
Во-первых, наполните свой ежедневный рацион продуктами, богатыми на клетчатку. Крупы, овощи, фрукты, цельнозерновой хлеб – их присутствие в меню позволит меньше чем за 1.5 месяца избавиться от запора и избежать анальных кровотечений.
Во-вторых, пейте много воды и соков. Особенно полезным в борьбе с запорами может стать сливовый сок.
В-третьих, необходимо вовремя опорожнять свой кишечник. Не нужно тянуть с дефекацией до срока, когда уже невмоготу вытерпеть.
В-четвертых, регулярно выполняйте упражнения Кегеля, которые могут быть полезны как нерожавшим женщинам, так и в первые 2–4 месяца после родов.
источник
Какую опасность таит стул с кровью без боли у взрослого человека? 11 причин возникновения кровотечения
Частый стул с кровью без боли у взрослого свидетельствует об употреблении продуктов с красными пигментами в составе. Сюда входят арбузы, помидоры, свекла, клюквенный морс и смородина. Но подобная картина наблюдается и при более серьезных заболеваниях, опасных непроходимостью кишечника.
Согласно исследованиям, почти у 18% взрослого населения после каждого опорожнения кишечника выделяется до 3 мл крови. А у 5% здоровых людей неизменная жидкость смешивается с фекалиями. В 35% случаев кровянистые выделения могут указывать на дисфункции кишечника и расстройства желудка. Вследствие перехода гемоглобина в гематин растет вероятность дегтеобразного стула со зловонным запахом. В медицине его называют меленой.
При смешивании крови с поносом можно говорить о следующих заболеваниях:
- Язва желудка и двенадцатиперстной кишки. В этом случае кровяные сгустки выделяются под действием кишечных кровотечений, а поскольку соединительная ткань постоянно смешивается с содержимым кишечника, кал становится бурым.
- Тяжелые формы дизентерии, сопровождающиеся продолжительной диареей, вплоть до выхода из ануса прямой кишки.
- Разрастание злокачественных образований в отделах желудочно-кишечного тракта с последующим разрывом сосудов.
- Язвенный колит и болезнь Крона, при которой глубокие ранки поражают все слои кишечника.
- Геморрой, сопровождающийся алиментарным и диспепсическим поносом. В первом случае проблему вызывает аллергия на отдельные продукты питания, а во втором – нарушение всасываемости питательных веществ в кровь.
Бывает, что человек чувствует себя прекрасно, но на бумаге после каждого испражнения все равно появляются следы крови. В этом случае важно проанализировать рацион. Возможно, в нем присутствуют добавки и красители, способные изменить естественный цвет кала. Имеются в виду кармины, кармазин, эритрозин и понсо. Последние два используют в изготовлении консервированных овощей, пирожных, бисквитных тортов и оболочек для колбасных изделий.
Наиболее популярным натуральным красителем остается свекла. Достаточно съесть одну порцию винегрета, и уже на следующий день кал станет красным. Реже подобная картина наблюдается при употреблении вишневого и гранатового сока.
Если предпочтение отдается продуктам, богатым хлорофиллом, высока вероятность окрашивания фекалий в зеленый цвет. При дефиците билирубина кал становится серым. Частое потребление лакрицы способствует черным массам.
Этот список возглавляют трещины прямой кишки шириной в несколько миллиметров. Учитывая, что переработанные продукты распада почти на 75% состоят из бактерий, медлить с лечением опасно. Возможно заражение крови.
К другим патологиям следует отнести:
- Цирроз печени, в результате которого за сутки может выделиться от 500 до 1500 мл крови. При больших кровопотерях возможен летальный исход.
- Ишемия кишечника в 50% случаев сопровождается незначительными ректальными кровотечениями. Только при ишемическом колите из заднего прохода вытекает до 900 мл красных выделений.
- Амебиаз в первые дни недуга опасен скрытыми кровотечениями, но уже в конце недели из анального отверстия выходит желеобразная слизь со сгустками крови.
- Каловый перитонит, чреватый продолжительной интоксикацией организма и полиорганной недостаточностью.
- Рак толстой кишки. В этом случае кровь в кале присутствует, но увидеть ее можно только под микроскопом.
В организме взрослого мужчины содержится 5–6 л крови, в то время как у 39% женщин этот показатель не превышает и 4 л. Учитывая особенности строения органов брюшной полости и мышечной ткани, можно говорить о различных проявлениях недуга.
Согласно международным исследованиям, ректальные кровотечения чаще случаются у мужчин. В 54% случаев этому способствует злоупотребление алкоголем и табачными изделиями. Последние нарушают свертываемость крови и усиливают перистальтику кишечника. Вот почему у курильщиков со стажем часто наблюдаются ложные позывы к испражнению. При интенсивном натуживании кровь быстрее приливает к венам заднего прохода. Так формируются геморроидальные уплотнения.
Интенсивный физический труд тоже может нарушить циркуляцию крови. В зоне риска чаще оказываются грузчики, строители, сталевары, обвальщики леса, бетонщики и металлурги. У каждого второго из них от тяжелой работы случаются ректальные кровотечения.
Незначительное выделение крови из ануса наблюдается в период беременности и менструации. Этому способствует пониженная двигательная активность, злоупотребление сладостями, а в некоторых случаях – дефицит воды в организме. Ректальное кровотечение может вызвать и эндометриоз. При таком недуге увеличенная в размерах слизистая матки затрагивает другие органы, в том числе и прямую кишку. А выделение крови из заднего прохода возможно не только в период менструации, но и задолго до ее начала.
К другим причинам недуга у женщин специалисты относят:
- Повышенный уровень прогестерона в организме будущей матери. Данный половой гормон необходим для вынашивания плода, и он же нередко становится причиной регулярных запоров.
- Пониженный тонус матки после процедуры кесарева сечения. В этот период организм плохо адаптируется к новым изменениям.
- Синдром свертывания крови внутри сосудов.
- Тромбоз трубчатых образований с последующим некрозом кишечных петель.
- Варикоз малого таза, обусловленный частыми беременностями.
В редких случаях кровавый стул вызывают ВИЧ-инфекции. Для точной постановки диагноза и адекватного лечения потребуется полное обследование. На первых порах понять причину столь странной, но пока еще безболезненной патологии поможет цвет фекалий.
Красный кал, к примеру, может указывать на злокачественные образования и полипы. Последние представляют собой выросты слизистой стенки кишечника. Когда они достигают аномальных размеров, из ануса ежедневно выделяется до 70 мл крови. Если этот симптом оставить без внимания, в скором времени доброкачественные клетки полипа станут злокачественными.
Вишневый окрас фекалий свидетельствует о патологиях ободочной кишки. Основными симптомами этого заболевания являются нарастающие боли желудка, метеоризм и регулярные запоры. Вместе с калом у больных ежедневно выходит до 50 мл крови с примесями гноя. Каловые массы алого цвета являются признаком углубленных анальных трещин и геморроя. Темные сгустки могут указывать на дивертикул кишечника, а черный кал – на патологии двенадцатиперстной кишки.
Речь идет о кровяных выделениях, которые реально рассмотреть только при микроскопическом исследовании кала. Обычно скрытая кровь проявляется при опухолевых поражениях кишечника. Если ее своевременно не обнаружить, недуг может войти в острую форму или того хуже – лишить человека жизни.
Анализ фекалий на скрытую кровь назначают в таких случаях:
- в каловых массах появились прожилки крови и пена;
- каждый акт дефекации сопровождается если не болезненными, то непривычными ощущениями;
- 10-процентная потеря веса;
- беспричинное повышение температуры тела;
- структура кала меняется изо дня в день.
С подобными явлениями чаще всего сталкиваются люди с патологиями нижних отделов желудочно-кишечного тракта. Тактика обследования и лечения в данном случае разработаны не полностью. Но исходя из особенностей развития болезни у представителей разных возрастов, можно определить причины появления кровяных прожилок в кале:
- Дивертикулы толстой кишки сопровождаются безболезненным вытеканием крови из ануса.
- Сосудистые эктазии ободочной кишки. В этом случае кал обволакивают прожилки ярко-красного цвета.
- Инфекционный, радиационный, а также ишемический колит, в результате которого у больных может ежедневно вытекать до 45 мл крови.
- Злокачественные опухоли толстой кишки. Опаснее всего – вовремя не диагностировать плоскоклеточный рак, поражающий слизистые близлежащих органов и эпителиальную ткань. Скорая смерть при таком недуге возможна в 70% случаев.
- Вторая стадия геморроя и злокачественные образования в тонкой кишке.
Если дефекация не доставляет болей, важно пересмотреть состав принимаемых лекарств. Например, естественный цвет кала меняют препараты железа, а структуру нарушают отдельные антибиотики. При другом раскладе возможно углубление анальных трещин, вызванное запорами. В ряде случаев кровяной стул свидетельствует о кровотечениях в верхних отделах ЖКТ. А все потому, что гемоглобин попросту не успевает войти в контакт с хлористым водородом. Поэтому кровь сохраняет природный цвет.
Задержка дефекации может быть вызвана функциональными нарушениями работы ЖКТ, воспалительными заболеваниями пищеварительного тракта, погрешностями в питании, образе жизни и психогенными факторами. Кровь при запоре появляется при повреждении слизистых оболочек кишечника твердыми каловыми массами, перфорации язв, ущемлении геморроидальных узлов.
Задержка опорожнения кишечника происходит при несбалансированном питании, увлечении диетами, малоподвижном образе жизни, недостаточном употреблении жидкости. Запоры развиваются у женщин при беременности, климаксе из-за гормональной перестройки организма. Причиной патологии могут послужить хронические заболевания органов ЖКТ, центральной нервной системы, прием лекарственных препаратов, злоупотребление слабительными, частые стрессы.
Появление крови в кале при задержке опорожнения кишечника может указывать на следующие патологии:
- геморрой;
- анальные трещины;
- проктит, парапроктит;
- полипоз, дивертикулез кишечника;
- злокачественные опухоли;
- язвенный колит;
- глистная инвазия;
- болезнь Крона;
- системная склеродермия;
- ректоцеле;
- кишечный дисбактериоз;
- вирусные, бактериальные инфекции ЖКТ.
Кал с кровью наблюдается при стойких, хронических запорах. Твердые каловые массы повреждают стенки кишечника, вызывая геморрагию. При воспалительных заболеваниях развивается отечность слизистых оболочек, формируются эрозии, язвы, рубцы, спайки. Патологические процессы приводят к деформации, сужению просвета и обструкции кишки, что затрудняет продвижение каловых масс, становится причиной задержки калоизвержения.
Запор с кровью у взрослых может наблюдаться при язвенном колите, болезни Крона. Это патологии воспалительного характера, развивающиеся при нарушении работы иммунной системы. Неспецифическим язвенным колитом страдают люди, имеющие генетическую предрасположенность, ведущие нездоровый образ жизни, перенесшие кишечные инфекции.
В острой стадии НЯК воспаляются и отекают слизистые оболочки стенок кишечника, образуются участки изъязвления. Поражаться может любой сегмент толстой кишки, в том числе и прямая. Заболевание сопровождается диареей, которая сменяется задержкой калоизвержения. При прохождении твердых фекалий легко повреждаются и кровоточат воспаленные слизистые, поэтому больные обнаруживают после запора кровь на туалетной бумаге.
В составе кала также может присутствовать слизь, гной. К сопутствующим симптомам язвенного колита относится: повышение температуры тела до 39˚, снижение аппетита, метеоризм, суставные боли. После акта дефекации остается чувство неполного опорожнения кишечника, беспокоят ложные позывы в туалет.
При болезни Крона воспалительный процесс может затрагивать весь пищеварительный тракт от ротовой полости до прямой кишки. Патология имеет аутоиммунную природу, способна развиваться как у взрослого человека, так и у ребенка, поражает все слои кишечной стенки с образованием глубоких язв, псевдополипов и рубцов.
Запор и кровь из заднего прохода может появляться при хроническом течении болезни, формировании стриктур. Из-за сужения просвета толстой кишки развивается частичная или полная непроходимость, очищение кишечника задерживается, из каловых масс всасывается жидкость. Фекалии твердеют и травмируют воспаленные ткани, вызывая появление капель крови на бумаге после опорожнения.
При рецидивирующей форме недуга человек сильно худеет вплоть до анорексии, страдает от болей в животе, усиливающихся после приема пищи. Отмечается повышение температуры тела, тошнота, рвота. У некоторых пациентов образуются свищи, анальные трещины, что также может стать причиной геморрагии, появления слизи и гнойных масс в кале.
Это заболевание развивается при патологическом расширении, тромбозе геморроидальных вен, образующих узлы вокруг прямой кишки. Во время акта дефекации происходит травмирование воспаленных участков, в кале появляется кровь. Больные страдают от сильных болевых ощущений в ректальной зоне, нередко сдерживают позывы к опорожнению, чтобы избежать дискомфорта.
Нерегулярный стул приводит к обезвоживанию и уплотнению каловых масс, развитию хронических запоров. При выпадении, ущемлении узлов может открываться кровотечение, это происходит во время или сразу после дефекации. Кровь в кале при запоре яркого алого цвета, может иметь вид сгустков или темных прожилок, при кровотечении вытекает струйкой. Заболевание осложняется анемией, ущемлением, некрозом геморроидальных узлов, развитием гнойного парапроктита.
Анальная трещина – это дефект слизистой оболочки заднего прохода. Повреждение возникает при длительной диарее, занятиях анальным сексом, травмировании ануса твердыми фекалиями, посторонними предметами, у женщин при родах. Разрыв мягких тканей ануса нередко диагностируется у лиц, страдающих атеросклерозом сосудов, хроническими заболеваниями сердечно-сосудистой системы, тромбофлебитом, васкулитом.
Симптомы появления трещины заднего прохода:
- режущая боль во время или после дефекации;
- кал с кровью;
- дискомфорт при сидении на стуле;
- раздражительность;
- сдерживание позывов к дефекации, запоры.
Кровотечение незначительное, больной замечает бурые капли на бумаге, поверхности кала или нижнем белье. Но при глубокой трещине геморрагия может быть довольно обильной, для прекращения потери крови требуется оказание неотложной медицинской помощи.
Кровь в кале после запора может появляться у пациентов с доброкачественными или злокачественными опухолями ЖКТ. При формировании ракового новообразования изменяется частота стула, возникает метеоризм, диарея, сменяющаяся задержкой опорожнения. На более поздней стадии, в процессе распада атипичных тканей, в кале появляются прожилки крови, гной, слизь. Фекалии приобретают резкий, зловонный запах гниения.
Онкологические заболевания пищеварительного тракта, при которых идет кровь из ануса и развиваются хронические запоры:
- колоректальный рак;
- новообразования в аноректальном канале;
- рак прямой, толстой кишки;
- стромальные опухоли ЖКТ;
- рак печени, желчного пузыря, поджелудочной железы;
- опухоли перианальной кожи;
- рак желудка.
Все виды онкологии, кроме рака аноректального канала, на ранних стадиях протекают почти бессимптомно, клинические проявления отмечаются, когда опухоль достигает больших размеров, образуются метастазы в других органах. При поражении ануса симптомы диагностируются быстро.
У больных выделяется кровь из заднего прохода при пальпации, после запора или обычного опорожнения кишечника. Окружающая кожа гиперемирована, возникают отеки, изъязвления мягких тканей. Акт дефекации сопровождается болезненными ощущениями, так как в аноректальной зоне расположено большое количество нервных окончаний.
Полипоз кишечника относится к предраковым состояниям, при котором в слизистых оболочках образуются единичные или множественные патологические наросты. При небольших размерах полипы не вызывают дискомфорта или нарушения работы ЖКТ, но при достижении большого диаметра новообразования могут изъязвляться, провоцировать кровотечения, частичную непроходимость каловых масс, общее ухудшение самочувствия.
У больных наблюдаются стойкие запоры или диарея, длящаяся на протяжении 7 дней и более. Кал приобретает темно-коричневый или черный оттенок из-за содержания крови, в его составе могут визуализироваться алые прожилки. В тяжелых случаях открывается кишечное кровотечение опасное для жизни больного.
Терапия назначается с учетом причин, вызвавших появление крови в каловых массах. Для диагностики заболевания проводится лабораторное и инструментальное обследование кишечника, УЗИ брюшной полости. Врач опрашивает пациента, осматривает и пальпирует живот, выясняет, какие жалобы его беспокоят.
При спонтанных или запорах, вызванных психогенными факторами, назначается диетотерапия, лечебная гимнастика, выработка условного рефлекса к опорожнению кишечника. Для облегчения дефекации применяются слабительные средства, очистительные клизмы. Про- и пребиотики прописывают пациентам для нормализации кишечной микрофлоры. Болевые ощущения снимают спазмолитиками и нестероидными противовоспалительными препаратами.
Многие больные обращаются к врачу с вопросом: чем лечить запор, чтобы избежать появления крови в кале. Разжижению твердых каловых масс и быстрому очищению кишечника способствуют слабительные препараты для местного (свечи, микроклизмы) или системного применения (капли).
При запоре с выделением крови запрещается применять слабительные длительное время, это может вызвать психологическое привыкание, атонию кишечника, нарушение электролитного баланса в организме. При острых воспалительных заболеваниях не назначают препараты для приема внутрь, в таких случаях используют свечи или аптечные микроклизмы.
Если из заднего прохода обильно течет кровь при запоре, необходимо принять кровоостанавливающее средство (Викасол, Дицинон) и вызвать скорую помощь, так как подобный симптом может указывать на кишечное кровотечение. Для укрепления вен прямой кишки, профилактики кровопотери при дефекации у больных геморроем назначают венотоники: Троксевазин, Детралекс. Боль снимают спазмолитиками (Но-шпа, Спазмалгон) или нестероидными противовоспалительными средствами (Мидокалм, Нимесулид).
Пациенты с анальными трещинами при обращении к проктологу интересуются, что делать для облегчения состояния. Убрать отек, спазм, уменьшить воспаление, ускорить заживление ран помогают мази для наружного применения: Левомеколь, Релиф, облепиховая мазь. Для профилактики инфицирования трещин рекомендуется делать теплые сидячие ванночки с отваром ромашки, календулы, раствором пищевой соды, марганцовки.
Если появляется кровь в кале после запора, беспокоят острые симптомы воспаления пищеварительного тракта, очистить кишечник в домашних условиях можно с помощью клизмы. Для этого в теплую воду добавляют облепиховое, вазелиновое или льняное масло, раствор набирают в резиновую спринцовку и аккуратно вводят в задний проход. Жирная жидкость облегчает прохождение каловых масс, снижает риск травмирования слизистых.
Такое средство противопоказано при наличии гнойных ран, так как может задерживать отхождение некротических масс. При парапроктите в воду разрешается добавлять мыло с нейтральным pH, отвары трав. А также можно использовать аптечную микроклизму – Микролакс.
Чтобы из заднего прохода не шла кровь после запора, необходимо нормализовать стул. Кроме приема лекарственных препаратов, очистительных клизм, больным рекомендуется изменить ежедневный рацион. Следует употреблять больше продуктов, богатых растительной клетчаткой, который стимулируют кишечную перистальтику.
Важно! Перед составлением меню нужно определить почему появляется при запоре кровь в кале. При воспалительных заболеваниях ЖКТ существует перечень запрещенных продуктов, которые могут усиливать симптомы недомогания.
Из меню убирают блюда с закрепляющими свойствами. Во время лечения стоит отказаться от рисовой каши, обезжиренного творога, айвы, хурмы, граната, зеленых яблок, бананов, изюма, винограда, киселей, макаронных изделий, шоколада, белого хлеба и сдобной выпечки. Также крепит стул компот из сухофруктов, крепкий чай, красное вино.
Продукты, оказывающие слабительное действие при запоре с кровью:
- гречневая, пшеничная крупа;
- вареная свекла, морковь, тыква;
- сливы, груши, спелые яблоки, бананы, абрикосы;
- свежевыжатые соки;
- чернослив, курага;
- простокваша, жирный творог.
Необходимо питаться дробно по 5–6 раз в сутки. Большую часть порции должны составлять овощи, салаты, фрукты. Последний прием пищи должен происходить не позднее чем за 3 часа до сна. Следует соблюдать питьевой режим, взрослому в день нужно выпивать не менее 1,5 л чистой негазированной воды.
Если нарушается стул, появляются диспепсические расстройства, кровь в кале при запоре, необходимо обратиться к врачу и выяснить причину патологии. Для облегчения дефекации применяют слабительные препараты, очистительные клизмы. При обильном кровотечении требуется срочное прекращение геморрагии кровоостанавливающими средствами. Восстановлению кишечной микрофлоры и улучшению перистальтики способствует диетотерапия.
источник
Случается, что человек вдруг обнаруживает у себя кровянистые выделения из заднепроходного отверстия. Такой тревожный симптом ни в коем случае не должен оставаться незамеченным или игнорируемым. Ведь кровь из ануса – опасный признак, свидетельствующий о вероятном серьезном заболевании.
Вне зависимости от количества выделяемой во время стула крови, следует немедленно обратиться к врачу, для выяснения причины такого явления. Ведь кровь при опорожнении кишечника – это просьба организма о помощи.
Не стоит легкомысленно относиться к подобной симптоматике, даже если она внезапно прекратилась.
Обращение к специалисту, в любом случае, необходимо, поскольку заболевание могло просто перейти в скрытую, хроническую форму.
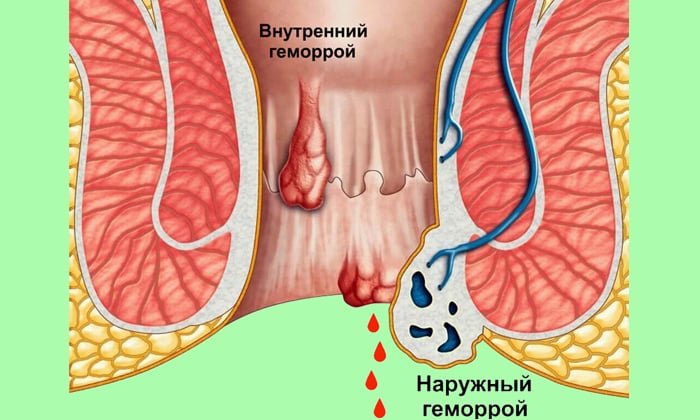
Первопричинами кровотечений геморроидального характера являются:
- твердая консистенция каловых масс;
- проблемы со стулом;
- диарея.
Зачастую больные не принимают экстренных мер, поскольку не испытывают болей, при выделении крови. Но такое поведение – большая ошибка. Промедление в данном вопросе неуместно и губительно.
Кровотечение из заднего прохода при стуле без боли может возникать по разным причинам. Оттенок кровянистых выделений может разниться, в зависимости от того, в каком отделе желудочно-кишечного тракта возникла проблема.
При возникновении кровопотери в области прямой или сигмовидной кишки, появляется оттенок яркого, красного цвета. В случае кровотечения желудочного или пищеводного, кровь будет значительно темнее.
При употреблении в пищу ферментированной пищи, оттенок кровяных выделений также искажается. Итак, каковы же основные факторы, способствующие тому, что у человека идет кровь из заднего прохода?
Алая кровь из заднего прохода при дефекации обнаруживается, как правило, на туалетной бумаге.
Кровяные выделения выходят при испражнении. То, что кровь после дефекации ярко алая, свидетельствует о развитии патологии в толстой кишке, либо о поражении тканей вблизи заднепроходного отверстия.
Пациент ощущает неприятные, болезненные симптомы. Такая ситуация характерна для:
- Геморроя. Ярко-красное кровотечение, в виде капель, из анального отверстия, вперемешку с калом, или сгустками крови. Как правило, не обильное (однако, порой проявляется в виде кровяной струи). Возникает из-за твердых масс фекалий и их большого скопления. Также может быть спровоцировано чрезмерными физнагрузками на организм. Если ситуация длительная, при геморрое в кале наблюдаются не только включения крови, но также и гноя.
- Обильные кровотечения при дивертикулах кишечной области: возникают с определенной периодичностью, в послеродовый период, а также у пожилых людей.
- Появление трещин в тканях прямой кишки: появляется весьма ощутимая боль, крови выделяется довольно много.
- Алая кровь при дефекации без боли, вызванная наличием полипов. Возникает кровотечение редко, сопровождается присутствием слизи в фекалиях.
Когда кровь при дефекации у женщин или у мужчин сопровождает такое явление, как разжижение стула – это крайне тревожный симптом. В данном случае, вполне возможны такие серьезные заболевания как:
Эти болезни характеризуются следующими проявлениями:
- высокая температура тела;
- рвотные позывы;
- режущие тянущие боли в брюшной полости;
- появление озноба;
- сильный зуд и жжение в анусе.
Если каловые массы имеют темный цвет (кал чёрного цвета), возможно возникновение разнообразных опухолей, язвенных поражений желудка.
Жидкий стул с кровью у мужчин и женщин прямо указывает на такие состояния:
- онкологические опухоли в прямой кишке;
- возникновение дисбактериоза;
- отравление пищевыми продуктами;
- заражение гельминтозами и паразитами;
- дизентерия;
- неспецифический язвенный колит.
Если кровь при дефекации у женщин и мужчин присутствует в кале, это почти стопроцентный показатель болезни Крона. Это состояние сопровождается такими признаками, как:
- появление сыпи на кожных покровах;
- болевые ощущения;
- лихорадочные состояния.
Кроме того, сгустки крови при опорожнении кишечника, выделяются при язвенном колите неспецифической формы. Симптоматика заболевания:
- ухудшение аппетита;
- боль в левой части брюшной полости;
- ощущение тошноты.
Еще одно заболевание, для которого характерно наличие крови в кале – инфекция кишечника. При этом, болезнь обязательно будет сопровождаться:
Когда кровь обнаруживается при дефекации у женщин без боли, самочувствие пациентки может характеризоваться:
- полуобморочными состояниями;
- сильной, изматывающей слабостью;
- ощущением дискомфорта.
Те же состояния характерны и для мужчин.
Не теряя времени, пациента, как можно скорее, следует обследовать у специалиста-проктолога.
В случаях появления кровянистых выделений из ануса у беременной, ей следует посетить женскую консультацию, для выяснения возможных причин.
Если же кровь вытекает при стуле у ребенка, малыша нужно отвести к педиатру и назначить анализы, как можно скорее. Специалист определит, к каким докторам направить маленького пациента и что предпринять.
Основные действия, при обнаружении кровотечений из анального отверстия:
- Обездвижить больного, чтобы он находился в состоянии покоя.
- В случае непрерывного кровотечения – на область ануса наложить холодную повязку, внутрь проглатывать лед (пить воду запрещается).
- Подмывание холодной водой.
- Компресс (холодный) на зону кровотечения (для сужения сосудов и остановки кровопотери).
- Применение препаратов, останавливающих потерю крови:
- Этамзилат;
- Викасол.
- Введение в анус коллагеновых трубок, разбухающих внутри и препятствующих дальнейшему кровотечению. Эти приспособления оказывают сдавливающее действие на сосуды в области заднепроходного отверстия, благодаря чему кровотечение приостанавливается. Извлекать губки не нужно – они растворятся внутри самостоятельно.
Выделение крови с фекалиями, вполне может оказаться ложным проявлением, связанным с употреблением определенных пищевых продуктов.
В связи с этим, не стоит паниковать, как только заметили изменения в оттенке каловых масс. Следует вспомнить, какие продукты питания человек употреблял в пищу.
Вполне возможно, что изменения в рационе питания послужили причиной окраски кала в неожиданный цвет.
Однако, если спустя несколько дней, картина остается прежней, стоит забить тревогу – ведь примесь кровяных выделений в каловых массах – всегда неблагоприятный симптом.
Перед нанесением визита к специалисту, рекомендуется самодиагностика (которая, ни в коем случае, не заменяет врачебный осмотр).
Пролить свет на сложившуюся ситуацию поможет самостоятельная диагностика. Конечно, выявить первопричину больной не сможет, однако, такие действия могут помочь успокоиться и собрать необходимую информацию о своем состоянии.
В дальнейшем, при обращении к компетентному специалисту, это поможет для правильной постановки диагноза.
Если человек обнаружил у себя кровяные вкрапления в кале, после опорожнения кишечника, нужно обратить внимание на:
- количество и оттенок крови;
- имеются ли сгустки, кровяные прожилки;
- где именно собралась кровь (на поверхности фекалий, или же внутри);
- имеются ли капли крови на нижнем белье и на туалетной бумаге.
Вышеперечисленные симптомы помогут в установке точного диагноза лечащим врачом.
Установить первопричины появления крови в кале при дефекации, поможет проведение диагностических исследований проктологом. Обследование состоит из нескольких этапов, после их прохождения, пациенту сообщается диагноз и назначается терапия заболевания.
Наиболее популярные методы диагностики, это:
- исследование прямой кишки методом пальпации – не слишком приятная процедура, но крайне необходимая, для постановки диагноза;
- проведение общих анализов: исследование крови, мочи, кала;
- сбор информации врачом от пациента о времени начала заболевания, его симптоматике и длительности протекания;
- назначение дополнительной сдачи анализов, для более глубокого исследования состояния пациента.
По большому счету, кровянистые выделения, при опорожнении кишечника, приносят пациенту ощущение дискомфорта и боли, однако, угрозы его жизни не представляют. Однако, возможны и весьма серьезные ситуации, приводящие к летальным исходам.
Спровоцировать появление крови в кале могут, в том числе, онкологические заболевания, рост метастаз. Поэтому, во избежание негативных последствий, не стоит откладывать визит к специалисту. Ведь, как известно, любое заболевание лучше предотвратить, чем в дальнейшем проводить курс длительной и дорогостоящей терапии.
Весьма популярным средством в устранении подобных проблем, являются ректальные свечи.
Это средство, простое в применении, помогают в решении многих проблем:
- заживление поврежденных тканей;
- купирование основной симптоматики;
- устранение микротрещин;
- снятие сильного зуда;
- ликвидация болевого синдрома;
- снижение активности разрастания геморроидальных уплотнений.
Вводят свечи, лежа на спине, в анальное отверстие, после чего больной должен перевернуться на живот и в таком положении оставаться не менее получаса.
Наиболее эффективны в применении, по отзывам пациентов, такие свечи, как:
Если пациент – беременная женщина, лечащий врач порекомендует применение свечей, содержащих:
Если проблема вызвана геморроем, существует отличная возможность удаления геморроя, при помощи лазерной терапии. Этот метод, современный и безболезненный, поможет решить проблему аккуратно и надолго.
Рекомендована такая методика в запущенных случаях. Она состоит в том, что больному прижигают сосуды прямой кишки, используя лазерное воздействие, таким образом, причина кровотечения устраняется.
- отсутствует необходимость в госпитализации;
- безболезненность и быстрота процедуры;
- вероятность возникновения рецидивов сведена к минимуму;
- краткость послеоперационного периода.
К сожалению, лазерный метод лечения в России пока не слишком распространен, и многие пациенты прибегают к консервативному методу – операционному вмешательству.
Множество людей задаются вопросом: как в домашних условиях избавиться от геморроидальных кровотечений? Начальная стадия геморроя лечится народными методами, так что такой подход вполне закономерен.
Целители достигают в лечении неприятной проблемы высокой эффективности, практически гарантируя положительный результат такого подхода. Однако, довольно рискованно применять народные методы без наблюдения компетентного специалиста.
Лучше воспользоваться рецептами целителей, в качестве вспомогательных средств, при назначенной доктором профессиональной терапии.
Наиболее популярные народные методики представлены следующими рекомендациями:
- принятие ванночек с небольшим количеством раствора марганцовки, при геморрое;
- ванночки с добавлением настоя ромашки и зверобоя, смешанных в пропорции 1 к 1, в случае возникновения анальных трещин;
- применение микроклизм с ромашкой (30г травы цветков ромашки заварить стаканом кипящей воды, остудить, настоять в течение 2 часов, ввести в заднепроходное отверстие с помощью кружки Эсмарха) при колитах, трещинах геморроидальных внутренних проявлениях;
- если у пациента гельминты – их выводят с помощью применения раствора из репчатого лука: измельченную головку репчатого лука на ночь заливают теплой кипяченой водой, утром процеживают и выпивают жидкость на голодный желудок;
- избавиться от солитера можно, используя простейшие доступные продукты – чеснок и молоко: необходимо съесть 10 головок чеснока и запить стаканом молока, после чего, спустя 40 минут, принять слабительное средство (правда, такая методика подойдет не всем);
- применение тампонов, смоченных облепиховым маслом (облепиха – эффективное противовоспалительное и кровоостанавливающее средство), в качестве примочек к анальному отверстию;
- для борьбы с полипами в кишечнике, используют чистотел: отвар травы применяют для клизм, а настой (1 к 4) пьют за 10-15 минут до еды, утром;
- корни хрена, смешанные с медом (1 к 1), принимают по чайной ложке трижды в день – также для устранения полипов;
- апельсиновая кожура, сваренная в кипятке, послужит прекрасным средством против кровотечений: можно как кушать кожицу фрукта, так и добавить в отвар сахар и пить небольшими порциями, 3 раза в день;
- остановить сильное кровотечение поможет общеизвестное кровоостанавливающее средство – крапива: сухую траву (30 г) следует заварить кипятком (200 мл), остудить и принимать трижды в день по 1 ст. ложке, до еды.
Чтобы эффективно устранить кровянистые выделения, очень часто применяют свечи из льда, приготовляемые таким способом:
- скрутив бумагу конусообразно, в нее необходимо залить травяной настой или охлажденную, после кипячения, воду;
- поместить конус в морозильник;
- после замерзания, вставить в заднепроходное отверстие, соблюдая аккуратность.
Такой способ хорош в тех случаях, когда у больного нет воспалительного процесса. Если же таковой имеется, подобные процедуры категорически запрещены.
В случае, если кровотечение, после опорожнения кишечника, самостоятельно не прекращается, рекомендуется применять охлажденные травяные настои, вводя их в прямую кишку, при помощи кружки Эсмарха.
Отлично зарекомендовали себя следующие сборы:
- 20 г ромашки (цветы) залить кипятком (1 стакан), настоять в течение не менее 5 часов, применять после процеживания;
- 50 г тысячелистника залить 0,5 л кипятка, настаивать 2-3 часа, охладить (это растение обладает вяжущим эффектом, прекрасно устраняет бактериальные инфекции).
Важно помнить: самолечение может быть опасным, лекарственные средства должны быть подобраны врачом индивидуально, поскольку подходят они не всем и не всегда.
Если у человека возникли вышеперечисленные симптомы, следует внести серьезные изменения в рацион питания:
- соблюдать питьевой режим;
- употреблять кисломолочные продукты;
- увеличить количество круп в рационе;
- отдавать предпочтение черному хлебу.
При возникновении запоров, употреблять блюда с легким слабительным эффектом:
- салаты со свеклой;
- тыквенные семечки использовать в рецептуре блюд;
- морковные салаты;
- чернослив и компоты из сухофруктов.
Соблюдение некоторых мер профилактики поможет избежать такой неприятности, как появление крови, во время опорожнения кишечника.
Основные профилактические меры:
- употребление в пищу достаточного количества сырых овощей, клетчатки;
- увеличение двигательной активности;
- занятия спортом.
При своевременном обращении к компетентному специалисту, прогноз практически всегда благоприятный для пациента. Не стоит легкомысленно относиться к собственному здоровью: при первых признаках заболевания, срочно обратитесь в клинику за профессиональной помощью.
источник
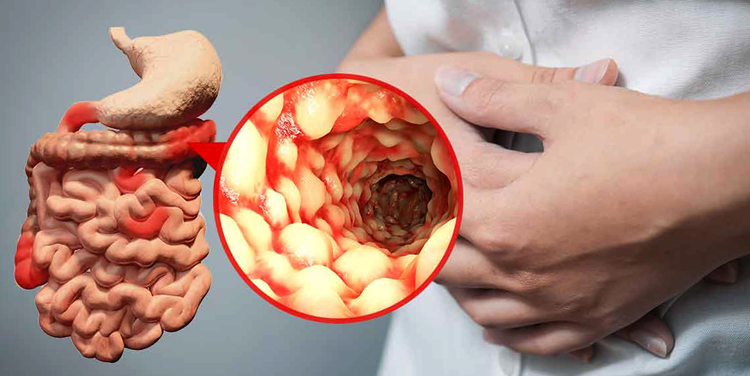
Кровь при дефекации – главный признак кровотечений из нижних отделов желудочно-кишечного тракта. Причиной их возникновения, в большинстве случаев, являются заболевания толстого кишечника и аноректальной области. В редких случаях такие кровотечения возникают при поражении верхних отделов ЖКТ, патологии сосудов, болезнях крови.
К наиболее распространенным причинам анальных кровотечений относятся:
- геморрой;
- анальная трещина;
- проктит;
- доброкачественные новообразования толстого кишечника (полипы);
- колоректальный рак;
- дивертикулярная болезнь;
- неспецифический язвенный колит;
- болезнь Крона;
- кишечные инфекции (дизентерия, амебиаз);
- травматическое повреждение ануса и прямой кишки (инородные тела, анальный секс);
- язва желудка и 12-перстной кишки (при массивном кровотечении);
- экстрагенитальный эндометриоз;
- побочное действие некоторых лекарственных препаратов.
Уже по внешнему виду крови, ее цвету, особенностям содержания в фекалиях, времени выделения можно предположительно определить уровень поражения кишечника.
-
свежая алая кровь на нижнем белье и/или туалетной бумаге — анальная трещина, начальная стадия геморроя, повреждение заднего прохода при запоре;
- свежая алая кровь, не смешанная с калом, в виде капель, брызг, полосок, лужицы — геморрой, анальная трещина, полипы, рак прямой кишки;
- темная кровь, смешанная с калом, в виде сгустков, прожилок — полипы, рак нисходящей ободочной, сигмовидной кишки, дивертикулит;
- диарея с примесью крови, большого количества слизи, гноя — воспалительные заболевания кишечника, кишечные инфекции;
- кал в виде «малинового желе» — рак слепой, восходящей ободочной кишки, дизентерия, поражение тонкого кишечника;
- черная кровь в кале, дегтеобразный стул (мелена) — кровотечение в желудке или двенадцатиперстной кишке.
Чем меньше изменена кровь и меньше смешана с калом, тем ниже располагается источник кровотечения.
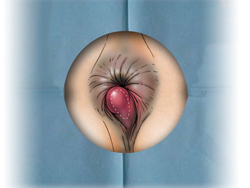
Его развитию способствует сидячий образ жизни, тяжелый физический труд, беременность.
В начале заболевания беспокоит дискомфорт, ощущение инородного тела в области ануса. Затем появляются повторяющиеся ректальные кровотечения. Возникают они во время дефекации или сразу после нее. Кровь при этом имеет ярко-красный цвет, она не смешивается с калом, а покрывает его сверху. Следы крови могут отмечаться на туалетной бумаге и нижнем белье. Объём выделенной крови различен – от нескольких капель до лужицы. Частые интенсивные кровотечения приводят к развитию анемии.
При присоединении воспаления беспокоит боль, возникающая при дефекации и сохраняющаяся некоторое время после нее.
Слизистые выделения раздражают кожу вокруг заднего прохода, вызывая ощущение зуда, и способствует развитию экземы.
Представляет собой линейную язву, расположенную в нижней части заднепроходного канала.
Основными ее симптомами являются кровотечение и боль возникающие в момент дефекации. Боль достаточно интенсивная, жгучего, колющего характера, отдает в область промежности, крестца, в прямую кишку. Продолжается она от нескольких минут до нескольких часов.
Кровотечение обычно незначительное. Кровь при этом находится на поверхности кала в виде полос и не смешивается с ним. Иногда кровь выделяется каплями в конце дефекации, оставляя следы на бумаге или нижнем белье.
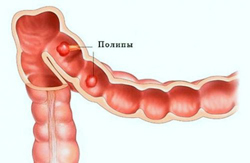
Основными жалобами больных с полипозом являются:
- дискомфорт;
- боль в животе, не имеющая четкой локализации;
- нарушение стула в виде чередования запоров с поносами;
- стул с примесью слизи и крови.
Кровотечение при полипозе неинтенсивное. Кровь темная, смешана со слизью и калом, однако, чем ближе к заднему проходу расположен полип, тем ярче кровь. Кровотечения также может быть скрытым, и быстро ведет к анемизации больного.
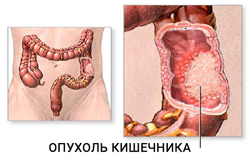
Первыми признаками рака ректосигмоидного отдела являются спастические запоры, кал при этом становится лентообразным, позже на его поверхности появляется слизь и кровь. Часто при раке кишечника развивается геморрой, крайне плохо поддающийся лечению. Боль не характерна для данной локализации и появляется лишь при развитии кишечной непроходимости. Пальпаторно опухоль может не определяться даже в поздних стадиях болезни.
При поражении опухолью правых отделов толстой кишки первые симптомы появляются очень поздно и носят неспецифический характер. Нарастают признаки интоксикации (лихорадка, ускорение СОЭ), отсутствие аппетита, быстрая потеря массы тела. В стуле появляются патологические примеси: слизь, кровь (чаще скрытая), гной, иногда кал приобретает вид «малинового желе». Позже появляются боли в правой половине живота, нередко опухоль определяется при пальпации.
Для рака прямой кишки характерны тянущие жгучие боли в прямой кишке, частые позывы к дефекации с последующим выделением слизи с кровью. Кровь не смешивается с калом, но в отличие от геморроя, выделяется в начале дефекации. Каловые массы могут включать гной, продукты распада опухоли.
Дивертикулез в большинстве случаев поражает толстую кишку, преимущественно левые ее отделы. Частота заболевания увеличивается с возрастом, им страдают более 60% населения после 70 лет.
Неосложненный дивертикулез толстой кишки обычно протекает бессимптомно. Воспаление дивертикула проявляется:
-
болью преимущественно в левых отделах живота;
- неустойчивым стулом;
- снижением аппетита;
- тошнотой;
- повышением температуры;
- лейкоцитозом.
Дивертикулит осложняется кровотечением у 3-5% больных. Оно часто бывает профузным и развивается внезапно. Нарастают признаки острой кровопотери (слабость, бледность кожи, головокружение, тахикардия), в стуле появляется малоизмененная кровь.
Воспалительные заболевания кишечника, имеющие сходные кишечные проявления. Характеризуются волнообразным течением с периодами обострения и ремиссии.
Основными симптомами заболеваний являются:
- кровавый понос;
- боль в животе;
- лихорадка при обострениях.
При неспецифическом язвенном колите диарея с кровью может длительно являться единственным симптомом заболевания. При болезни Крона кровотечения возникают реже, в зависимости от уровня поражения кровь в кале может обнаруживаться в виде темных сгустков или ярко красных прожилок.
Кроме поражения кишечника, имеются симптомы системного характера (узловатая эритема, артриты, поражение кожи и глаз, склерозирующий холангит и др.)
Анальное кровотечение иногда является симптомом некоторых инфекционных заболеваний (дизентерия, брюшной тиф, амебиаз, геморрагические лихорадки).
- острое начало;
- фебрильная лихорадка;
- слабость;
- головная, мышечная боль;
- и другие проявления интоксикации: рвота, диарея, выраженная боль в животе.
При этом боль в животе всегда предшествует кровотечению. Кровь обычно темная, смешана с испражнениями и слизью.
Одно из опасных осложнений антибиотикотерапии. Чаще всего развивается на фоне приема сульфаниламидов, клиндамицина, ампициллина, линкомицина, препаратов цефалоспоринового ряда.
Заболевание проявляется схваткообразной болью в животе, интоксикационным синдромом, выраженной диареей. Стул обильный, водянистый, при тяжелых формах – приобретает вид «рисового отвара». В испражнениях присутствуют патологические примеси – слизь, кровь.
- Пальцевое исследование прямой кишки. Уже на этапе предварительного осмотра зоны промежности и заднего прохода можно диагностировать анальную трещину и геморрой. Пальцевое исследование позволяет оценить подвижность стенки прямой кишки, состояние лимфатических узлов.
- Аноскопия и ректороманоскопия. Позволяет провести визуальное исследование прямой кишки и дистального отдела сигмовидной кишки. С помощью этих методов определяют наличие новообразований слизистой оболочки, эрозий, язв, трещин, признаков воспаления. Данные методы также позволяют произвести биопсию тканей с последующей коагуляцией кровоточащего участка.
- Колоноскопия. Наиболее информативный метод, который позволяет произвести осмотр толстого кишечника на всем его протяжении. Благодаря высокой разрешающей способности, с помощью колоноскопии можно распознать патологические изменения в кишечнике на самых ранних стадиях, провести множественную биопсию тканей, выполнить удаление полипов, коагулировать кровоточащий сосуд.
- Ирригоскопия. Рентгенологический метод исследования толстого кишечника. С помощью этого метода нельзя определить источник кровотечения, однако позволяет получить данные об основном заболевании (дивертикулы, новообразования), вероятно ставшим причиной кровотечения.
В норме крови в стуле быть не должно. Любое, даже незначительное кровотечение из заднего прохода является поводом для обращения к врачу и проведения обследования.
Однако, существует ряд ситуаций, когда медицинская помощь должна быть оказана незамедлительно:
-
кровотечение очень обильное и не останавливается;
- кровотечение из заднего прохода сопровождается рвотой с примесью крови;
- кровотечение сопровождается резким ухудшением общего состояния: бледностью, выраженной слабостью, снижением артериального давления, головокружением, потерей сознания;
- кровотечение сопровождается нарастающим болевым синдромом и лихорадкой.
Для прохождения планового обследования по поводу анального кровотечения в первую очередь необходимо обратиться к врачу-терапевту или колопроктологу. Даже если диагноз кажется очевидным и неопасным (анальная трещина, геморрой), обязательно проведение полного исследования кишечника для исключения более серьезной патологии.
источник




 свежая алая кровь на нижнем белье и/или туалетной бумаге — анальная трещина, начальная стадия геморроя, повреждение заднего прохода при запоре;
свежая алая кровь на нижнем белье и/или туалетной бумаге — анальная трещина, начальная стадия геморроя, повреждение заднего прохода при запоре;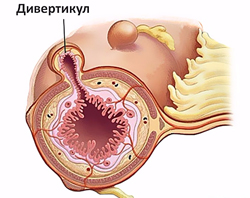 болью преимущественно в левых отделах живота;
болью преимущественно в левых отделах живота; кровотечение очень обильное и не останавливается;
кровотечение очень обильное и не останавливается;