Причин появления крови в кале у женщин достаточно много. Кровяной сгусток может свидетельствовать о развитии опасных недугов органов системы пищеварения. Если подобное выделение в кале появляется не впервые стоит незамедлительно обратиться за помощью к медицинскому специалисту. Он поможет выяснить причины кала с кровью у женщин.
Почему появляются кровяные выделения? Сгустки крови, которые выделяются совместно с дефекацией, могут свидетельствовать о целом ряде недугов. Если кровотечение слабое, то из заднего прохода может выделиться лишь пара капель крови. В случаях, когда в дефекациях виднеются кровяные сгустки, данный вид кровотечения относится к умеренному типу.
При сильном кровотечении отмечаются серьёзные кровопотери, которые могут привести к потере сознания и развитию анемии. Факторы, вследствие которых может быть обнаружена кровь в кале у представительниц женского пола, разнообразны. К ним стоит отнести:
- геморрой;
- полип;
- колит;
- онкологию;
- дефект слизистой анального канала;
- дивертикулез.
Геморрой может возникнуть вследствие варикозного расширения вен, которые сосредоточены в области прямой кишки. Основным симптомом в данном случае будет кровянистый сгусток ярко-алого оттенка, который отпечатается на бумаге. Возникает она из-за того, что геморроидальные узлы повреждаются от каловой массы. В ряде случаев данный процесс может не сопровождаться болью.
При геморрое кровотечение может быть умеренным или обильным, что, несомненно, повышает риск развития анемии. В терапии геморроя используются антиварикозные медикаменты, способствующие нормализации кровоснабжения и обеспечению оттока крови в органах малого таза.
Данный недуг характеризуется развитием воспаления желудочно-кишечного тракта в области слизистой толстой кишки. Колит чаще всего развивается на фоне перенесённого ранее:
- брюшного тифа;
- острой кишечной инфекции;
- дизентерии;
- энтеровирусной инфекции;
- ротавирусной инфекции;
- геморрагической лихорадки;
- сифилиса;
- герпеса;
- воспаления слизистой прямой кишки;
- венерической гранулемы;
- амебиаза, шистоматоза.
Наиболее подвержены подобному недугу люди, которые периодически страдают от запоров. Твёрдый кал наносит повреждение кожному покрову и слизистой. Как правило, кровянистое выделение завершает процесс дефекации. Подтверждением диагноза станет найденная трещина, которая находится на слизистой кишки. Свищ возникает в основном вследствие инфицирования анальной железы.
Анальный свищ может быть как с отверстиями, так и без них. Свищ без отверстия постепенно переходит в полный свищ, который наделён двумя отверстиями. Недуг отличается периодами ремиссии и обострений. Длительный промежуток времени пациент не ощущает никаких признаков болезни. Спустя определённый период, больного начинают мучить боли при дефекации, повышение температуры, ощущение вялости и слабости, сгустки крови, выходящие вместе с дефекацией и имеющие зловонный аромат.
Полип – образование доброкачественного типа, которое провоцирует ряд кровотечений. Если проигнорировать его и не заняться лечением, опухоль перерастает в раковую. Продолжительный период времени недуг скрыто прогрессирует. Лишь изредка у больного могут быть проблемы со стулом. Это свидетельствует о снижении уровня двигательной активности кишечника.
Патологический процесс, при котором стенки кишечника покрывают выпячивания незначительного размера. Когда они начинают воспаляться, женщина при испражнении видит кровь в содержимом стула. Также может беспокоить боль в животе, повышенная температура. Возможно возникновение тошноты.
При дивертикулёзе первым делом следует привести в норму функционирование кишечника, что поможет избежать появления новых выпячиваний. Для терапии врач назначает приём медикаментов или хирургическое вмешательство, которое позволит удалить повреждённую ткань.
Рак толстой кишки считается достаточно распространённым онкологическим недугом. Развитие патологии способствует выхождению кровавой слизи из анального отверстия. Кровотечение ярко-красного оттенка может присутствовать на любой стадии болезни. Интенсивность выделения периодически сменяется. Если затрагиваются крупные сосуды, то кровь выделяется сильно. Выделение всегда выходит совместно с калом.
Бывают случаи, когда кровавая слизь может выделяться при дефекации накануне или во время месячных. Существует несколько причин, которые способствуют подобной ситуации:
- Результат обострившегося геморроя (выходит кровь вместе с калом). Недуг способен остро проявиться за два дня до начала месячных. Приближение нового периода менструации провоцирует повышению активности притока крови в область таза. В подобном случае геморроидальный узел воспаляется и во время посещения туалета можно увидеть кровь в кале.
- Эндометриоз – патологический процесс, при котором клетки эндометрия распространяются по соседним органам женского организма. Недуг может развиться вследствие нарушения уровня гормонов стероидного типа и иммунологического статуса. Несмотря на то что клетки располагаются в соседних органах, они продолжают выполнять свои функциональные обязанности. В случаях, когда эндометрий обосновался в области прямой кишки, можно ожидать кровавое выделение в период месячных в кале. Кровь с калом у женщин в данном случае появляется часто.
При вынашивании ребёнка кровь с калом у представительниц женского пола может появиться вследствие гормональной перестройки организма. Растущий плод приводит к увеличению матки, происходит сбой работы ЖКТ. Женщина страдает в подобном случае запорами, которые и становятся причиной появления кровавого сгустка.
Если же беременную мучает жидкий стул с кровянистой примесью, следует в срочном порядке обратиться за консультацией к врачу. Патология может оповещать о возникновении опухоли или инфекции. Длительное расстройство стула приводит к обезвоживанию организма, что может стать причиной выкидыша. Наибольшей опасностью кровавой слизи в испражнении у беременной может стать развитие патологии в последнем триместре беременности.
Изменившийся состав испражнений и оттенок могут свидетельствовать о возникновении:
- воспаления слизистой прямой кишки;
- полипа;
- язвы;
- рака.
Очень важно при подобной симптоматике своевременно обратиться за консультацией к врачу, который поможет выяснить причину неприятного явления и устранить проблему.
Чтобы избежать появления кровавых выделений в испражнении следует соблюдать основные меры профилактики:
- Включить в ежедневный рацион продукты, которые в достаточном количестве содержат клетчатку. Употребляя в пищу крупы, овощные блюда и свежие фрукты можно избавиться от запоров и забыть об анальном кровотечении.
- Ежедневно пить не менее 2 л чистой воды и свежевыжатых соков. Сливовый сок поможет предотвратить появление запора.
- Своевременное опорожнение кишечника.
- Систематическое выполнение упражнения Кегеля.
Появление кровавых сгустков в каловой массе должно стать причиной для беспокойства. Своевременное посещение врача помогает вылечить большинство недугов достаточно быстро и обойтись без оперативных вмешательств.
источник
Появление этого тревожного симптома нельзя оставлять без внимания, тем более лечить самостоятельно. Кровь в кале у взрослого и ребенка всегда имеет серьезные причины, независимо от того встречается она в виде небольших прожилок или кровяного поноса. Что является поводом для развития патологии, о каких заболеваниях говорит цвет выделений – необходимо разобраться, чтобы правильно рассказать доктору о симптомах.
Врачи отмечают – главная причина кровотечений – повреждение мышц и сосудов желудочно-кишечного тракта. Кровь в стуле сопровождает многие заболевания, требует немедленной диагностики для выявления очага поражения и начала лечения. Патология – свидетельство сильных повреждений слизистой оболочки, мышц:
- пищевода;
- желудка;
- отделов кишечника;
- поджелудочной железы;
- полости рта.
При обнаружении кровянистых выделений в кале необходимо срочно обратиться к специалистам. Такие симптомы могут быть поздним сигналом сильного кишечного кровотечения, грозящего летальным исходом. Врачи выделяют несколько сотен причин образования опасной патологии, которые объединяются в 3 группы:
- повреждение сосудов;
- снижение свертываемости крови;
- просачивание сквозь стенки сосудов.
Желудочно-кишечный тракт содержит вещества и микроорганизмы, необходимые для его нормальной работы. Все они воздействуют на появившуюся кровь и могут менять ее цвет. По внешнему виду кровяных образований в кале можно распознать заболевания пищеварительной системы:
- ярко-красная, свежая, после дефекации – рак прямой кишки, трещина анального прохода, геморрой;
- жидкий стул с кровью у взрослого – пищевое отравление, кишечная инфекция;
- темный, почти черный цвет – признак сильного кровотечения, наличия онкологии.
Опасные симптомы, сигнализирующие о серьезных проблемах в организме, требующие срочного вмешательства:
- сгустки, прожилки крови в кале у ребенка – признак воспаления кишечника;
- выделения, смешанные со слизью – полипоз, язвенный колит, развитие новообразований;
- наличие скрытой крови, выявляемой при анализе кала, – глистные инвазии, полипы в толстом кишечнике, рак прямой кишки, язва, рак желудка.
Когда появляется кровь с калом у взрослого человека, причиной патологии могут быть многочисленные заболевания. Зачастую они общие для мужчин и женщин, но встречаются исключения. Кровяные выделения в фекалиях могут быть связаны с гинекологическими проблемами. Такое явление – характерный признак:
- развития геморроя у женщин во время беременности;
- прорастания эндометрия матки в стенки кишечника, провоцирующего кровотечения у девушек и женщин;
- варикоза промежности;
- опухолей половых органов.
Появление крови в кале у взрослых может быть результатом отравления ядовитыми растениями или крысиным ядом. Возможные факторы – плохая свертываемость, действие антибиотиков. Причины образования кровяных выделений:
- полипы толстой кишки;
- доброкачественные опухоли кишечника;
- язвенный колит;
- трещины прямой кишки;
- панкреатит;
- рак кишечника, желудка;
- болезнь Крона;
- кишечные инфекции – сальмонеллез, дизентерия;
- ишемический колит – повреждение сосудов кишечника;
- половые инфекции – гонорея, сифилис, герпес;
- дисбактериоз кишечника.
При повреждениях верхних отделов пищеварительного тракта – тонкого кишечника, пищевода, желудка, редко встречаются видимые появления прожилок, вкраплений, следов крови в стуле. Только при наблюдении других симптомов болезни назначают анализ кала. Проба на скрытую кровь, имеющая положительный результат, – признак патологий. При дальнейшем обследовании пациента обнаруживаются:
- язва желудка;
- варикоз вен пищевода;
- повреждения слизистой кишечника;
- язвенный колит;
- злокачественные новообразования;
- полипы;
- язва двенадцатиперстной кишки;
- трещина пищевода.
Если при дефекации наблюдается появление в стуле кровавых прожилок, – это симптомы возникновения воспалений ЖТК у взрослого и ребенка. Требуется срочное обращение к врачам, если такие признаки сопровождаются уменьшением массы тела, сильными болями, потерей аппетита и длятся несколько дней. Очень опасно присутствие прожилок крови в кале у малыша. Это может означать наличие:
- глистных инвазий – аскаридоза, энтеробиоза;
- запущенного дисбактериоза.
источник
Кровь при дефекации у женщин считается достаточно распространенным признаком неполадок в организме. Не заметить этот тревожный симптом при испражнении сложно, однако большинство представительниц прекрасного пола предпочитают не обращать на него внимания. Более сознательными являются будущие мамы, которые обнаруживают у себя кровь в кале при беременности.
Кровяные выделения из прямой кишки в медицине называются анальным кровотечением. Зачастую подобное патологическое состояние проявляется в момент дефекации. Следы крови на туалетной бумаге сразу вызывают беспокойство у женщины. Не удивительно, ведь стул с кровью может быть одним из симптомов ряда опасных заболеваний.
Кровяные выделения из заднего прохода бывают:
- Слабые – в прямой кишке сочатся капли алой крови без боли.
- Умеренные – в кале появляется небольшое количество темно-красных сгустков. Иногда появляется слизь с кровью.
- Сильные – во время дефекации наблюдается выделение крови в больших объемах. В зависимости от причины патологии может появиться кровь в моче.
Обильное кровотечение зачастую сопровождается слабостью в теле, усиленным потоотделением. Кровавые выделения из заднего прохода у женщин иногда дополняются шумом в ушах, бледностью кожи, рвотой, повышением температуры и появлением болей.
Кровь с калом и сопутствующие тревожные симптомы свидетельствуют о серьезной опасности для жизни. Это повод срочно обратиться за неотложной медицинской помощью. Как только появившаяся угроза будет взята под контроль, опытный врач сможет заняться сбором анамнеза и постановкой точного диагноза.
Порой к характерной клинической картине заболевания ЖКТ может присоединиться гематурия (кровь в моче). Однако не стоит раньше времени бить тревогу, поскольку кровь из заднего прохода может смешаться с уриной. Поэтому достоверно определить кровь в моче можно только лабораторным методом.
Кровь в заднем проходе у женщин, прежде всего, может свидетельствовать о повреждении слизистой поверхности кишечника или толстой кишки. Ни в коем случае нельзя относиться к ректальному кровотечению, как к обыденной банальности. После обнаружения крови при дефекации не стоит откладывать в долгий ящик посещение проктолога. Только специалист способен выяснить точную причину появления крови в кале.
Кровянистые выделения возникают по следующим причинам:
- Геморрой – фактор, наиболее часто провоцирующий кровотечения с испражнениями.
- Колит – это заболевание приводит к воспалению в любом отделе ЖКТ. Могут появляться язвы, в результате чего начинается кишечное кровотечение. Часто кровоточит в толстой кишке.
- Анальные трещины – кровь в кале у женщины определяется в небольшом количестве. Кровавые выделения происходят при дефекации и сопровождаются чувством жжения.
- Запоры – проблема, возникающая в результате неправильного питания, низкой физической активности, бесконтрольного применения слабительных и пр. Фекалии с прожилками крови появляются в момент тугого продвижения каловых масс по заднему проходу, который имеет густую сетку кровеносных сосудов.
- Полипы – приводят к различным по характеру кровотечениям (кровяные сгустки, прожилки и др.)
- Проктит – имеет схожую симптоматику с геморроем. Однако, если геморрой кровит, кровь не смешивается с калом, в то время как проктит приводит к смешиванию крови с испражнениями.
- Другие системные заболевания, приводящие к появлению крови в моче и кале.
Нередкими бывают случаи, когда кровянистые выделения из заднего прохода наблюдаются перед месячными или во время месячных. Почему это происходит? Существует две основных причины, наиболее часто встречающиеся в терапевтической практике.
Во-первых, кровь в кале является результатом обострения геморроя. Данное заболевание наиболее остро проявляется за несколько дней до начала менструации. Объясняется это тем, что с приближающимся началом нового менструального периода в тазовую область происходит активный приток крови. В след за этим геморроидальные узлы “переполняются” и воспаляются. В результате при опорожнении можно увидеть кровянистые выделения. Иногда при этом можно наблюдать дополнительно кровь в моче, что просто связано с физиологическими особенностями женского испражнения.
Во-вторых, если кал имеет примеси крови во время месячных, можно судить об эндометриозе. Особенностью данного заболевания является способность клеток эндометрия (слизистая матки) проникать в соседние органы женского тела. Такое патологическое состояние является результатом многих негативных факторов в жизни женщины, одним из которых является нарушение уровня стероидных гормонов, а также иммунологического статуса.
Куда бы ни проникли клетки эндометрия, они также продолжают выполнять свою прямую функцию под воздействием гормонов. Если эндометриоз обосновался в прямой кишке, значит, кровянистые выделения во время месячных появятся в стуле. В случае расположения очага в почках, мочеточниках и мочевом пузыре, появится кровь в моче.
Кровь из заднего прохода при беременности появляется зачастую из-за гормональной и физиологической перестройки организма будущей матери. Рост плода и увеличение матки приводят к сбоям работы ЖКТ. В результате беременную начинают беспокоить запоры, которые могут провоцировать анальное кровотечение. Поэтому рекомендуется, прежде чем забеременеть, пройти необходимые исследования и оздоровиться.
Кровь из заднего прохода во время беременности может иметь разное происхождение и характер. Под небольшими вкраплениями крови после дефекации, скорей всего, скрывается проблема анальных трещин. Данное патологическое состояние сопровождается болью во время испражнения. Обильный понос с кровью при беременности может быть вызван инфекцией или опухолью. Игнорировать такой жидкий стул будущей маме не стоит, ведь из-за диареи может возникнуть обезвоживание. Это чревато выкидышем или врожденным пороком развития у будущего ребенка.
Кал с кровью при беременности может также быть следствием геморроя.
Обычно судить о данной проблеме приходится по крови, льющейся небольшой струйкой сразу после посещения туалета. При этом наблюдается алая кровь. Этот недуг часто развивается у беременных по причине набора лишнего веса, варикоза, неправильного питания. Геморрой также кровит при беременности из-за крупного плода или многоплодия.
Наибольшую опасность во время беременности как на поздних, так и на ранних сроках представляют кровяные сгустки в кале. Вместе с изменившимся составом и оттенком фекалий они могут свидетельствовать о проктите, полипах, язве, дивертикулах или даже раке. Поэтому при беременности кровь из заднего прохода является поводом для обязательного и внепланового посещения врача. Особенно не стоит затягивать с решением этой проблемы на поздних сроках вынашивания плода, поскольку существует угроза жизни матери и ребенка.
Новоиспеченная мама после родов сталкивается с множеством проблем. Родовая деятельность всегда предполагает сильную нагрузку на нижние отделы кишечника. В результате от физических повреждений страдает прямая кишка, и через некоторое время у роженицы появляется кровь из заднего прохода. Причины у родивших женщин сводятся в основном именно к повреждению кровяных сосудов в момент потуг. Данная проблема может самостоятельно исчезнуть спустя несколько дней. Однако если кровь продолжает периодически появляться, то стоит обратиться к врачу.
Послеродовой период нередко сопровождают запоры, которые возникают в результате таких причин:
- увеличенная матка продолжает давить на кишечник,
- мышцы пресса ослаблены,
- изменено соотношение уровня гормонов,
- ослаблена перистальтика кишечника,
- неправильное питание,
- после кесарева сечения наложенные швы могут вызывать у женщины боязнь тужиться.
Запор может быть атоническим или спастическим. В первом случае нарушается перистальтика из-за проведения неестественных родов (кесарево сечение). При этом может появиться ноющая боль, слабость, тошнота, нарушается аппетит. Для спастического запора характерен повышенный тонус кишечника. Опорожнение происходит не полностью в виде “овечьего кала”. Чаще всего с ним сталкиваются из-за психологических проблем.
Лечение запоров после родов, помимо прочего, подразумевает корректировку рациона. В меню должно быть наличие следующих продуктов: каша гречневая, абрикосы, морковь, свекла, капуста, кефир, йогурт, овсянка, укроп. Кормящие мамы могут также воспользоваться некоторыми слабительными препаратами.

Одним из способов диагностики является ректоскопия – исследование нижней части ЖКТ. Она позволяет обнаружить трещины анального отверстия, геморрой и патологические образования в прямой кишке. Также врач может обратиться к колоноскопии, с помощью которой проводится обследование толстой кишки.
После постановки точного диагноза назначается максимально эффективное лечение. Залогом успешного избавления от недуга у взрослых в любой ситуации является соблюдение всех рекомендаций проктолога. В результате своевременного обращения к специалисту любая девушка сможет избавить себя от неприятных последствий болезни. Поэтому не стоит игнорировать первые признаки геморроя, анальных трещин и пр.
Кишечник – чувствительная часть человеческого организма. Он играет роль своеобразной лакмусовой бумаги, по которой можно судить о состоянии здоровья. Понос, прожилки крови, имеющие алый цвет, боль в анальном отверстии – эти и много других симптомов возникает вследствие неполадок не только в работе ЖКТ, но и других систем женского организма. Справиться с данными проблемами можно соблюдая элементарные профилактические меры.
Во-первых, наполните свой ежедневный рацион продуктами, богатыми на клетчатку. Крупы, овощи, фрукты, цельнозерновой хлеб – их присутствие в меню позволит меньше чем за 1.5 месяца избавиться от запора и избежать анальных кровотечений.
Во-вторых, пейте много воды и соков. Особенно полезным в борьбе с запорами может стать сливовый сок.
В-третьих, необходимо вовремя опорожнять свой кишечник. Не нужно тянуть с дефекацией до срока, когда уже невмоготу вытерпеть.
В-четвертых, регулярно выполняйте упражнения Кегеля, которые могут быть полезны как нерожавшим женщинам, так и в первые 2–4 месяца после родов.
источник
Какую опасность таит стул с кровью без боли у взрослого человека? 11 причин возникновения кровотечения
Частый стул с кровью без боли у взрослого свидетельствует об употреблении продуктов с красными пигментами в составе. Сюда входят арбузы, помидоры, свекла, клюквенный морс и смородина. Но подобная картина наблюдается и при более серьезных заболеваниях, опасных непроходимостью кишечника.
Согласно исследованиям, почти у 18% взрослого населения после каждого опорожнения кишечника выделяется до 3 мл крови. А у 5% здоровых людей неизменная жидкость смешивается с фекалиями. В 35% случаев кровянистые выделения могут указывать на дисфункции кишечника и расстройства желудка. Вследствие перехода гемоглобина в гематин растет вероятность дегтеобразного стула со зловонным запахом. В медицине его называют меленой.
При смешивании крови с поносом можно говорить о следующих заболеваниях:
- Язва желудка и двенадцатиперстной кишки. В этом случае кровяные сгустки выделяются под действием кишечных кровотечений, а поскольку соединительная ткань постоянно смешивается с содержимым кишечника, кал становится бурым.
- Тяжелые формы дизентерии, сопровождающиеся продолжительной диареей, вплоть до выхода из ануса прямой кишки.
- Разрастание злокачественных образований в отделах желудочно-кишечного тракта с последующим разрывом сосудов.
- Язвенный колит и болезнь Крона, при которой глубокие ранки поражают все слои кишечника.
- Геморрой, сопровождающийся алиментарным и диспепсическим поносом. В первом случае проблему вызывает аллергия на отдельные продукты питания, а во втором – нарушение всасываемости питательных веществ в кровь.
Бывает, что человек чувствует себя прекрасно, но на бумаге после каждого испражнения все равно появляются следы крови. В этом случае важно проанализировать рацион. Возможно, в нем присутствуют добавки и красители, способные изменить естественный цвет кала. Имеются в виду кармины, кармазин, эритрозин и понсо. Последние два используют в изготовлении консервированных овощей, пирожных, бисквитных тортов и оболочек для колбасных изделий.
Наиболее популярным натуральным красителем остается свекла. Достаточно съесть одну порцию винегрета, и уже на следующий день кал станет красным. Реже подобная картина наблюдается при употреблении вишневого и гранатового сока.
Если предпочтение отдается продуктам, богатым хлорофиллом, высока вероятность окрашивания фекалий в зеленый цвет. При дефиците билирубина кал становится серым. Частое потребление лакрицы способствует черным массам.
Этот список возглавляют трещины прямой кишки шириной в несколько миллиметров. Учитывая, что переработанные продукты распада почти на 75% состоят из бактерий, медлить с лечением опасно. Возможно заражение крови.
К другим патологиям следует отнести:
- Цирроз печени, в результате которого за сутки может выделиться от 500 до 1500 мл крови. При больших кровопотерях возможен летальный исход.
- Ишемия кишечника в 50% случаев сопровождается незначительными ректальными кровотечениями. Только при ишемическом колите из заднего прохода вытекает до 900 мл красных выделений.
- Амебиаз в первые дни недуга опасен скрытыми кровотечениями, но уже в конце недели из анального отверстия выходит желеобразная слизь со сгустками крови.
- Каловый перитонит, чреватый продолжительной интоксикацией организма и полиорганной недостаточностью.
- Рак толстой кишки. В этом случае кровь в кале присутствует, но увидеть ее можно только под микроскопом.
В организме взрослого мужчины содержится 5–6 л крови, в то время как у 39% женщин этот показатель не превышает и 4 л. Учитывая особенности строения органов брюшной полости и мышечной ткани, можно говорить о различных проявлениях недуга.
Согласно международным исследованиям, ректальные кровотечения чаще случаются у мужчин. В 54% случаев этому способствует злоупотребление алкоголем и табачными изделиями. Последние нарушают свертываемость крови и усиливают перистальтику кишечника. Вот почему у курильщиков со стажем часто наблюдаются ложные позывы к испражнению. При интенсивном натуживании кровь быстрее приливает к венам заднего прохода. Так формируются геморроидальные уплотнения.
Интенсивный физический труд тоже может нарушить циркуляцию крови. В зоне риска чаще оказываются грузчики, строители, сталевары, обвальщики леса, бетонщики и металлурги. У каждого второго из них от тяжелой работы случаются ректальные кровотечения.
Незначительное выделение крови из ануса наблюдается в период беременности и менструации. Этому способствует пониженная двигательная активность, злоупотребление сладостями, а в некоторых случаях – дефицит воды в организме. Ректальное кровотечение может вызвать и эндометриоз. При таком недуге увеличенная в размерах слизистая матки затрагивает другие органы, в том числе и прямую кишку. А выделение крови из заднего прохода возможно не только в период менструации, но и задолго до ее начала.
К другим причинам недуга у женщин специалисты относят:
- Повышенный уровень прогестерона в организме будущей матери. Данный половой гормон необходим для вынашивания плода, и он же нередко становится причиной регулярных запоров.
- Пониженный тонус матки после процедуры кесарева сечения. В этот период организм плохо адаптируется к новым изменениям.
- Синдром свертывания крови внутри сосудов.
- Тромбоз трубчатых образований с последующим некрозом кишечных петель.
- Варикоз малого таза, обусловленный частыми беременностями.
В редких случаях кровавый стул вызывают ВИЧ-инфекции. Для точной постановки диагноза и адекватного лечения потребуется полное обследование. На первых порах понять причину столь странной, но пока еще безболезненной патологии поможет цвет фекалий.
Красный кал, к примеру, может указывать на злокачественные образования и полипы. Последние представляют собой выросты слизистой стенки кишечника. Когда они достигают аномальных размеров, из ануса ежедневно выделяется до 70 мл крови. Если этот симптом оставить без внимания, в скором времени доброкачественные клетки полипа станут злокачественными.
Вишневый окрас фекалий свидетельствует о патологиях ободочной кишки. Основными симптомами этого заболевания являются нарастающие боли желудка, метеоризм и регулярные запоры. Вместе с калом у больных ежедневно выходит до 50 мл крови с примесями гноя. Каловые массы алого цвета являются признаком углубленных анальных трещин и геморроя. Темные сгустки могут указывать на дивертикул кишечника, а черный кал – на патологии двенадцатиперстной кишки.
Речь идет о кровяных выделениях, которые реально рассмотреть только при микроскопическом исследовании кала. Обычно скрытая кровь проявляется при опухолевых поражениях кишечника. Если ее своевременно не обнаружить, недуг может войти в острую форму или того хуже – лишить человека жизни.
Анализ фекалий на скрытую кровь назначают в таких случаях:
- в каловых массах появились прожилки крови и пена;
- каждый акт дефекации сопровождается если не болезненными, то непривычными ощущениями;
- 10-процентная потеря веса;
- беспричинное повышение температуры тела;
- структура кала меняется изо дня в день.
С подобными явлениями чаще всего сталкиваются люди с патологиями нижних отделов желудочно-кишечного тракта. Тактика обследования и лечения в данном случае разработаны не полностью. Но исходя из особенностей развития болезни у представителей разных возрастов, можно определить причины появления кровяных прожилок в кале:
- Дивертикулы толстой кишки сопровождаются безболезненным вытеканием крови из ануса.
- Сосудистые эктазии ободочной кишки. В этом случае кал обволакивают прожилки ярко-красного цвета.
- Инфекционный, радиационный, а также ишемический колит, в результате которого у больных может ежедневно вытекать до 45 мл крови.
- Злокачественные опухоли толстой кишки. Опаснее всего – вовремя не диагностировать плоскоклеточный рак, поражающий слизистые близлежащих органов и эпителиальную ткань. Скорая смерть при таком недуге возможна в 70% случаев.
- Вторая стадия геморроя и злокачественные образования в тонкой кишке.
Если дефекация не доставляет болей, важно пересмотреть состав принимаемых лекарств. Например, естественный цвет кала меняют препараты железа, а структуру нарушают отдельные антибиотики. При другом раскладе возможно углубление анальных трещин, вызванное запорами. В ряде случаев кровяной стул свидетельствует о кровотечениях в верхних отделах ЖКТ. А все потому, что гемоглобин попросту не успевает войти в контакт с хлористым водородом. Поэтому кровь сохраняет природный цвет.
Причины и симптомы заболеваний, которые вызывают к ал с кровью , волнуют многих. В первую очередь стоит предостеречь каждого, кто столкнется с подобным состоянием: не стоит откладывать визит к специалисту! Кровь в каловых массах часто является симптомом, нередко единственным, серьезных патологических состояний, которые требуют обязательного лечения.
Но, прежде чем начать, ставим лайки и подписываемся на канал. Спасибо!
Выделение видимой крови указывает на поражение каким-либо заболеванием нижнего отдела кишечника. Причины появления видимой взору крови в испражнениях многообразны и имеют свои специфические симптомы.
Яркая алая свежая кровь, которая находится поверх кала после опорожнения кишечника, частый признак образования в анальном отверстии трещины. Трещина появляется вследствие длительных запоров, когда человеку, чтобы покакать, приходится тужиться и напрягать мышцы таза.
На трещину в анусе может указывать и чувство дискомфорта сразу после того, как какашки вышли из ампулы прямой кишки. Также пациент ощущает жжение и зуд в анусе после того, как покакал.
Лечение проводится при помощи коррекции питания, приема слабительных препаратов и использования ректальных свечей на основе облепихового масла.
Интересно: у представительниц слабого пола анальная трещина может формироваться как на передней, так и на задней стенке ануса, в то время как у мужчины только на задней.
Патология, развитие которой обусловлено расширением вен нижней части прямой кишки и образованием узлов, которые периодически кровят.
О геморрое может свидетельствовать темная бурая кровь, которая периодически появляется на поверхности ккала, болезненность, жжение и зуд в анусе. Также о геморрое говорят следы крови на туалетной бумаге. Геморрой — следствие растяжения и деформации сосудов , которое наблюдается при стойких запорах, поднятии тяжести, перенапряжения мышц таза.
Геморрой классифицируют по локализации на:
- внутренний, при котором узлы локализуются под слизистой прямой кишки и практически не видны;
- внешний, для которого характерно выпадение геморроидальных узлов наружу.
Как лечить геморрой, и к какому врачу обратиться? Лечением геморроя занимается врач-проктолог и/или хирург. При внутренних узлах проводят медикаментозную терапию, включающую прием венотоников и веносклерозирующих средств, противовоспалительных, слабительных и разжижающих кровь препаратов.
В тяжелых случаях проводят оперативное лечение .
Хроническая болезнь кишечника с рецидивирующим течением иммунной этиологии. Для ЯК характерно диффузное воспаление слизистого слоя толстой кишки. У пациентов кроме крови в кале присутствует слизь и гной. К другим признакам заболевания можно отнести расстройство стула (понос), болевые ощущения в животе, гипертермию и признаки общей интоксикации.
Лечение определяется лечащим врачом. Терапия может быть медикаментозной и оперативной.
Важно: отсутствие лечение язвенного колита приводит к развитию перитонита, кишечной перфорации, непроходимости кишечника, что, в свою очередь, может стать причиной гибели человека.
Наследственное заболевание именной этиологии, которое поражает все отделы системы пищеварения. Симптоматика заболевания включает:
- диарею;
- слизь и гной в каловых массах;
- присутствие крови на испражнении;
- боль в животе (болит живот особенно во время испражнения);
- суставную боль;
- кожную сыпь;
- изъязвление слизистой полости рта;
- потерю зрения;
- лихорадку.
Приветствуем на канале НетГастриту.
Ставим лайки и подписываемся на канал. Новые материалы публикуются ежедневно!
Этот и другие материалы можно найти на сайте NetGastritu.com
К симптомам инфицирования кишечника относятся:
- жидкий стул, в котором присутствуют сгустки слизи, гной;
- боль в животе;
- тошнота и рвота;
- кровь в испражнениях;
- высокая температура.
При некоторых инфекционных болезнях появляется сыпь на коже, открывается массивное кровотечение из ЖКТ.
Лечение проводится антибактериальными, противогельминтными средствами и пробиотиками.
Одним из симптомов онкологического заболевания какого-либо отдела кишечника является кровь в кале , которая появляется вследствие разрушения стенки органа или сосудов.
Дополнительными признаками выступают выделения из половых органов, боли в нижней части живота, высыпания на коже и прочие специфические проявления.
Отсутствие лечения ИППП может привести к развитию ишемического колита (кислородному голоданию отделов толстого кишечника), основным проявлением которого является острая сильная боль в области кишечника и кишечное кровотечение.
Кровь, которая поступает в калл из верхних отделов ЖКТ, имеет черный цвет. Это связано с распадом гемоглобина и преобразованием его в чернокислое железо. Говно приобретает темно-серый или черный цвет и имеет название «мелена».
Патология, которая развивается вследствие нарушения кровооттока из вен пищевода. Сосуды при этом расширяются, удлиняются и образуют узлы, стенки которых слишком истончены и разрываются.
Основным симптомом патологического состояния является кровотечение из пищевода. Перед тем, как сосуды лопнут, пациент может ощущать легкое щекотание в горле, привкус железа во рту. Как правило, разрыв сосуда сопровождается кровавой рвотой, но случается, что данный симптом отсутствует и на болезнь указывает черный стул .
Термином называют состояние, при котором наблюдаются поверхностные разрывы слизистой пищевода, а точнее его брюшного отдела, и кардиального отдела желудка. Развитие патологии наблюдается чаще всего у пациентов с прободной язвой желудка при повторной рвоте и у хронических алкоголиков. Основным симптомом состояния является черная кровь в каловых массах и режущая боль в животе.
Кровотечения при язвенной болезни сопровождаются частым жидким дегтярно-черным стулом, чувством изнуряющей тошноты, кровавой рвотой (кровь черная, напоминает кофейную гущу), обморочным состоянием.
При прободении язвы кроме кровавого стула у пациента отмечается резкая нестерпимая боль в правом боку, учащение пульса, потеря сознания, холодный пот.
Кровотечение, которое появляется вследствие распада тканей , проявляется наличием крови в кале. Также отмечаются:
- отвращение к пище (мясным продуктам);
- стремительное насыщение при потреблении малого количества еды;
- анемия;
- признаки интоксикации;
- резкое похудение.
Онкологическая патология, поражающая кишечник . Симптомами недуга являются:
- расстройство стула, характеризующееся чередованием стойких запоров и диареи;
- ложные позывы какать;
- отсутствие чувства облегчения после опорожнения кишечника;
- ощущение распирания и переполненности в кишечнике;
- примесь крови (видимая и скрытая) в стуле;
- непроходимость кишечника .
Важно: при раке кишечника и желудка кровотечения из ЖКТ опасны для жизни человека. При появлении любого вида крови при каловыделении необходима срочная помощь медиков.
Кроме вышеуказанных причин, спровоцировать появление крови при дефекации у мужчин может рак простаты в поздней стадии. При этом состоянии новообразование на предстательной железе прорастает сквозь стенку толстой кишки, травмируется при прохождении содержимого кишечника и кровоточит.
У женщин также имеются специфические причины появления крови в кале:
- варикоз промежности;
- опухолевые процессы в органах малого таза.
После того, как беременная покакала, она может обнаружить на туалетной бумаге или на нижнем белье камельки крови. Такое явление характерно для последних недель беременности, когда появляется сильное давление беременной маткой на органы, расположенные в области малого таза.
Эндометриоз — еще одна причина появления крови в фекалиях. Заболевание характеризуется разрастанием клеток эндометрия, который выстилает полость матки девушки, за ее пределы. Если клетки врастают в слизистую толстого кишечника, то при менструальном кровотечении в испражнениях женщины также будет присутствовать кровь.
Как у взрослых пациентов, так и у детей, причин появления крови в какашках много.
При неправильном питании или заболеваниях кишечника, которые приводят к запорам, кровь в кале у ребенка появляется вследствие разрыва слизистой и анальной трещины.
Признаками патологии у малышей до 1 года являются:
- громкий плач в момент, когда ребёнок какает;
- кряхтение;
- капельки крови на какашках.
Анальные трещины могут быть следствием и диареи. В этом случае кровь перемешивается с каловыми массами, придавая им красный оттенок.
Еще одной причиной возникновения кровяного стула у ребёнка может быть непереносимость лактозы и аллергия на сою.
Редко причиной появления крови в фекалиях у ребенка являются:
- воспалительные процессы в кишечнике;
- дисбиоз кишечника;
- ювенильные полипы, характерные ля детей от 2 до 10 лет;
- непроходимость кишечника.
Ставим лайки и подписываемся на канал. Спасибо за внимание!
источник
Кровь во время дефекации — поливариативный признак многих заболеваний. Нет причины для беспокойства, если такое отклонение от нормы было однократным. При тенденции к повторам и развитию лучше обратиться к врачу, чтобы выяснить признаком чего это является: серьёзной системной патологии или временного расстройства пищеварения. Рассмотрим возникновение симптома, разновидности, методы выявления.
Этиология неприятного состояния зависит от характера кровотечения и расположения его источника. Чем дальше он от анального отверстия, тем более тёмными и густыми будут кровянистые выделения. Причины изменения окраски и консистенции биологической жидкости связаны с частичной её свёртываемостью, которая происходит по мере продвижения по пищеварительному каналу. Кал при этом зловонный и похож на дёготь.
Ярко-алые капли поверх стула или размазанные по туалетной бумаге наблюдаются, если повреждаются геморроидальные узлы или слизистая анального отверстия. Это самая безобидная форма рассматриваемого симптома.
Об опасном заболевании говорят уже следующие признаки:
p, blockquote 5,0,0,0,0 —>
- Кровь растворена в стуле.
- Сгустками или струйкой выделяется в процессе дефекации.
- В каловых массах содержится гной и (или) слизь.
К обстоятельствам, отягчающим общее состояние, относятся:
p, blockquote 6,0,0,0,0 —>
- Рвота.
- Повышенная температура.
- Болезненность во время опорожнения кишечника.
Дегтеобразный кал является признаком ряда патологий, среди которых:
p, blockquote 7,0,0,0,0 —>
- Геморрой.
- Проктит.
- Рак.
- Энтеровирусная инфекция.
- Гельминтозы.
- Сальмонеллез.
- Дизентерия.
- Дивертикулёз.
Кал с кровью может появиться в результате сеансов радиотерапии, которая отрицательно влияет на сосуды пищеварительного канала. Симптом возможен у взрослого мужчины, которому облучили предстательную железу. Об эндометриозе говорит кровь, выделяемая из прямой кишки во время менструации.
Слизистая пищеварительного канала может травмироваться из-за злоупотребления алкоголем, продолжительного приёма антибактериальных средств, нарушающих баланс микрофлоры в кишечнике. В результате развивается аллергия, провоцирующая выделение крови при дефекации. Аналогичный симптом наблюдается при химиотерапии, проводимой с использованием цитостатиков.
Ложная кровь в кале появляется после употребления свёклы, черники, томатов, а также в результате приёма некоторых медикаментов. Виной могут быть и напитки или десерты, содержащие красители.
О слабом кровотечении можно узнать по анемии. Ситуация с дефицитом гемоглобина легко поправима. По результатам анализов, врач назначает комплексные железосодержащие препараты, быстро восстанавливающие уровень важнейшего микроэлемента в составе эритроцитов.
О серьёзном состоянии говорят постоянные выделения алого цвета. Точно поставит диагноз врач на основании результатов лабораторной и инструментальной диагностики.
Срочная госпитализация потребуется, если наряду с этим у пациента наблюдаются:
p, blockquote 13,0,0,0,0 —>
- Тошнота, рвота с вкраплениями крови.
- Гематомы, возникшие без травмирования тканей.
- Слабость, спутанность сознания.
- Болезненность в области брюшной полости.
- Повышенная температура.
В таких случаях попытки самостоятельно справиться с проблемой недопустимы. Желание дождаться консультации врача в поликлинике также несёт угрозу для жизни пациента.
После купирования опасных симптомов назначается обследование для выявления причины состояния. С дальнейшей схемой лечения определяется специалист соответствующего профиля.
Если появился чёрный стул, это может быть следствие неопасного кровотечения, которое обнаруживается при лабораторной диагностике кала. Причина в локализации источника поражения в верхних отделах пищеварительного канала. Самодиагностика в таких ситуациях угрожает здоровью больного.
Это касается не только системных инфекций и злокачественных процессов. Запущенные случаи геморроя, трещин в заднем проходе тоже приводят к состояниям, требующим срочного вмешательства и хирургического лечения.
Кал с кровью без резкого ухудшения самочувствия — повод для обращения к проктологу. Методом пальпации он детально исследует прямую кишку, при необходимости назначит эндоскопию толстого кишечника.
Врачом первого выбора может быть и терапевт. Опираясь на предварительный диагноз, к диагностике подключаются инфекционист, гастроэнтеролог и другие узкопрофильные врачи.
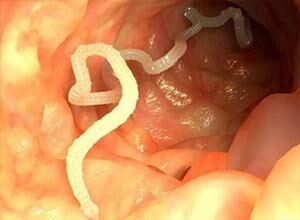
Кровоточивостью повреждённых поверхностей, а также анемией сопровождаются глистные инвазии, нарушающие целостность слизистой пищеварительного канала. Кроме этого, при гельминтозах ослабевают функции внутренних органов, снижается иммунитет, появляется аллергия, развивается обилие заболеваний бактериальной и вирусной природы, которые требуют специфического лечения. Обострение паразитозов сопровождается кровотечениями из анального отверстия.
Кровь в стуле является симптомом патологий нижнего отдела пищеварительного канала. Его воспаление (проктит), бывает острым и хроническим. Сопровождается болью в промежности и в животе, недомоганием, частыми позывами к дефекации, повышением температуры.
Причины алой крови, не смешанной со стулом, следующие:
p, blockquote 23,0,0,0,0 —>
- Анальные трещины, сопровождаемые обильными болезненными выделениями. После тяжёлой физической нагрузки их следы можно обнаружить на нижнем белье. В лечении применяются мази, компрессы, ректальные свечи противовоспалительного и ранозаживляющего действия.
- Полипы. Во избежание малигнизации наростов практикуется своевременное их хирургическое удаление.
- Опухоли (добро- или злокачественные).
- Хроническая форма геморроя.
К дополнительным факторам, связанным с кровотечением из прямой кишки, относятся:
p, blockquote 24,0,0,0,0 —>
- Беременность.
- Частые запоры.
- Тяжёлый физический труд.
- Стрессы.
Кровь на туалетной бумаге появляется при анальном сексе и несоблюдении правил личной гигиены.
Кровотечение из заднего прохода часто является признаком колита. Воспаление сопровождают:
p, blockquote 27,0,0,0,0 —>
- Зловонный запах каловых масс.
- Боль блуждающего характера.
- Метеоризм и проблемы со стулом.
Причиной может быть нарушение полноценности микрофлоры кишечника (дисбактериоз). При этом клиническую картину дополняют:
p, blockquote 28,0,0,0,0 —>
- Тошнота.
- Метеоризм.
- Запоры.
- Понос.
- Зловонный запах изо рта.
Кровотечения из анального отверстия характерны для рака толстой кишки, при этом цвет вкраплений может быть разным: от ярко-алого до чёрного дегтеобразного, иногда со сгустками. К постоянным симптомам онкологического поражения пищеварительного канала относятся:
При такой симптоматике требуется срочно обратиться к врачам для опровержения подозрения на рак или начала соответствующей противоопухолевой терапии. На ранней стадии заболевания прогноз благоприятный.
С возрастными изменениями в организме связана ангиодисплазия — болезнь, при которой расширяются и становятся слишком хрупкими сосуды на поверхности кишечника. В таких случаях назначается симптоматическое лечение.
Для дивертикулеза характерны выбухания, образующиеся на слабых стенках кишечника. Чаще встречаются у пациентов после 40 лет. Не вызывают чувства дискомфорта, пока не случится их прорыв. Нарушение целостности мешочков сопровождается кровянистыми выделениями из заднего прохода и сильными болями.
Их цвет зависит от расположения источника кровотечения. Состояние опасно и требует оперативного вмешательства, особенно при обнаружении гигантских выпячиваний. От мелких мешочков избавляются медикаментозно или при помощи диеты. Комплексная терапия способствует улучшению состояния пациента.
Вне зависимости от консистенции стула красные «нитки» в его составе говорят о воспалении в пищеварительном канале Провокаторами явления могут быть:
p, blockquote 35,0,0,0,0 —>
- Паразиты.
- Дисбаланс микрофлоры.
- Кишечный грипп.
- Дизентерия.
Симптом нельзя оставлять без внимания, особенно если он сопровождается потерей аппетита, резким похудением, тянущим болями в области живота. Ведь прожилки крови также могут быть проявлением болезни Крона, опухолевого процесса, кровоточащих полипов, дивертикулита. При своевременном обращении к врачу, шансы на полное выздоровление возрастают.
Безболезненный безопасный иммунохимический метод, выявляющий гемоглобин, когда эритроциты визуально не определяются под микроскопом. За неделю до анализа по согласованию с лечащим врачом отменяют приём слабительных, а также медикаментов, содержащих висмут и железо. За 3 дня до манипуляции нельзя есть яблоки, а также печень и мясо. Сеанс можно проводить только через 2 суток после рентгенографии отделов пищеварительного канала. Накануне запрещено клизмирование.
Кал не должен содержать мочу и менструальную жидкость. Биоматериал собирают при самостоятельном опорожнении кишечника и в тот же день доставляют в лабораторию.
Если результат анализа положительный, пациент обследуется дополнительно до выявления причины состояния. При отрицательном на фоне неисчезающих симптомов скрытая кровь определяется повторно. При необходимости назначаются и другие более информативные методы инструментальной и лабораторной диагностики.
Ежегодные медицинские осмотры, умеренная физическая активность, правильное сбалансированное питание, ответственное отношение к своему здоровью — важнейшие условия, позволяющие избежать патологических состояний, сопровождающихся кровью в каловых массах. Устранение самого симптома ничего не даст и практически невыполнимо, пока не будет установлен источник кровотечения. Высококвалифицированная профессиональная помощь уже при первых признаках — залог благоприятного прогноза и успешного лечения.
источник
Посторонние выделения при дефекации могут не только доставлять неприятные ощущения, зуд и боли в области желудочно-кишечного тракта, но и быть симптомом или признаком какого-либо заболевания. Встретить такую патологию можно и у мужчин, и у женщин. В любом случае, это явление не является нормальной работой организма и нужно как можно скорее пройти обследования и выявить истинную причину крови в кале.
Кровь в кале может появиться по разным причинам. Это симптом довольно опасных заболеваний, которые влияют не только на качество жизни, но и могут привести к летальному исходу. В число которых входят злокачественные опухоли, заболевания ИППП, язвы. Чем раньше начать лечение, тем выше вероятность полного выздоровления.
Часто выделение крови с калом при дефекации свидетельствует о возникновении кровотечения в желудочно-кишечном тракте. Тогда вид крови может быть другим, она не похожа на обычную из раны, изменяется цвет и консистенция в результате прохождения выделения по всему тракту пищеварения.
Если выделение свежее, наблюдается появление алой крови, значит, источник кровопотери находится рядом с задним проходом, скорее всего, им являются прямая кишка либо толстый кишечник.
Стул с кровяными выделениями в виде прожилок, темно-вишневых сгустков говорят о наличии заболеваний кишок в хронической форме. Проявления таких болезней могут быть различными – боли в животе, остатки крови на белье, диарея, скачки температуры тела. При геморрое, раке, трещинах наблюдается появление стула с кровью.
Такой симптом, как скрытое кровянистое выделение практически нереально заметить, однако он свидетельствует о развитии болезней в желудочно-кишечном тракте.
Диагностику скрытой крови в кале проводят только в условиях лаборатории, так как за нее можно принять непереваренные частички продуктов, имеющих красноватый оттенок, таких как ягоды, томаты, свекла.
Чтобы убедиться в отсутствие ложного симптома, нужно не есть вышеперечисленные продукты несколько дней, а потом обратить внимание на цвет экскрементов. Если признак наличия крови сохранился, нужно обратиться за медицинской помощью.
Часто бывает, что под один симптом подходит несколько заболеваний. Появление крови в фекалиях во время испражнений без боли говорит о наличии инфекции в организме, механических повреждений или злокачественных новообразований, других аномалий.
Причин может быть множество, и все они требуют неоднозначного подхода и индивидуального лечения.
ЗППП, такие как гонорея или сифилис могут проявлять себя в появлении такого симптома, как кровотечение во время дефекации и присутствие крови в кале. Причина – нарушение цельности слизистой кишечника. В процессе развития заболевания могут начаться осложнения в виде повреждения артерий, или ишемия кишечника. Проявление крови может свидетельствовать о наличии эрозии.
Варикоз вен прямой кишки, или геморрой проявляется появлением крови в кале темно-вишневого цвета. В основном появлению болезни способствует увеличение давления внутри органов ЖКТ, или растяжения.
Геморрой различается на наружный и внутренний. В первом варианте можно при обычном осмотре заметить наличие варикоза, если у пациента внутренний геморрой – используется специальная аппаратура для осмотра. Лечение может происходить как с помощью операции, так и без хирургического вмешательства, обойтись приемом лекарств можно только в начале развития заболевания.
Ярко-красная кровь, выделяемая отдельно от фекалий, наиболее популярный признак появления анальной трещины. Если она яркая, скорее всего, повреждение находится около ануса, так как проходя через кишечник, цвет кала скорее всего изменится. Способствовать трещине могут запоры, когда человек прилагает большие усилия для опорожнения. Объем крови, выделяемый при таком повреждении, незначительный. Установить точный диагноз можно при обычном врачебном осмотре, обычно назначают диету и препараты для разжижения стула.
Полипами называют доброкачественные новообразования, возникающие на стенках кишечника. Заболеванию подвержены все категории населения, независимо от пола и возраста. Если патология имеет наследственный характер, есть вероятность превращения ее в раковую опухоль, поэтому нередко полипы лечат с помощью хирургического вмешательства и удаляют их. Сгустки крови в кале взрослого – основной симптом, которые могут совмещаться со вздутием, запором и зудом.
Нередко болезнь проходит бессимптомно. В настоящее время нет точного ответа на вопрос о причинах появления полипов. Считается, что причины могут крыться в хронических воспалениях кишечника, дизентерии, проживании в местности с плохой экологией, неправильным питанием, появлением полипов еще в утробе плода и постепенное их развитие, пищевые аллергии.
Нарушение работы иммунитета может привести к развитию болезни Крона. Риску возникновения патологии подвергаются пациенты с корью, аллергики, а также люди, имеющие вредные привычки. Диагностика проводится с применением медицинской аппаратуры.
При появлении такой болезни возможно разрушение слизистой оболочки кишки. Наличие крови в экскрементах – не единственный симптом развития заболевания, оно зачастую сопровождается болью, поносом, повышением температуры, имеет симптомы отравления организма.
Дивертикулез проходит практически бессимптомно либо признаки похожи на другие болезни кишечника. Заболеванию подвержены люди зрелого и старческого возраста. Суть заболевания в том, что на стенках кишечника возникают выпуклости, размером в десять-двадцать миллиметров. Появлению способствует нарушение питания, излишний вес, авитаминоз, недостаточная двигательная активность.
Такое заболевание протекает с ярко выраженными симптомами: появление крови в кале, скачок температуры тела, диареей.
Диагностику проводят при помощи лабораторного исследования кала и крови, в качестве лечения назначают противовирусные, обезболивающие, пробиотики и др. препараты, которые подбирает врач, исходя из возраста и состояния каждого пациента.
Дивертикулит – разновидность воспалительного заболевания, появляющаяся в результате застоя содержимого в выпячиваниях стенок кишки. Развивается у людей зрелого возраста в большинстве случаев, наиболее подвержены болезни женщины. Причинами могут стать нехватка клетчатки, запоры, неправильное питание, слабая иммунная система, генетическая предрасположенность.
Симптоматика кровотечения язвы органов ЖКТ проявляется в твердом кале, имеющем черный цвет, приступах тошноты и рвоты с примесями крови, ознобом. Такое состояние требует срочного хирургического вмешательства. Осложнением имеющегося заболевания зачастую становится прободение язвы. Симптомами являются резкая боль, слабость, учащение пульса, холодный пот, обморок. В такой ситуации требуется экстренная помощь хирургов.
Такое состояние подразумевает под собой расширение вен и патологию функции клапанов. Само название болезни говорит за себя, дословно переводится как «растяжка вены». Наиболее подвержены заболеванию мужчины зрелого возраста. Причинами возникновения является нарушение кровотока. Сначала болезнь никак себя не проявляет, на более поздних стадиях развития пациенты жалуются на боли в области ЖКТ. Для диагностики необходимо провести рентгенологическое исследование.
Причинами проктита могут являться инфекции, которые спровоцировали хламидии, ЦМВ, герпес, сифилис, туберкулез. Анальный секс, механические повреждения, трещины, травмы при родах также провоцируют развитие патологии. Алиментарный проктит может развиться вследствие неправильного питания, частого употребления острых и жирных блюд, вредных привычек.
Глистная инвазия – заражение глистами. Проникнуть в организм они могут через близкий контакт с инфицированными людьми и животными, через немытые овощи и фрукты, воду, мясо. Симптомы: анемия и авитаминоз, частые простуды. При отсутствии должного лечения могут захватить и поразить орган. Могут проявляться в кале либо при лабораторных исследованиях.
Наиболее подвержены этой болезни молодые люди до 30 лет. Это хроническое заболевание, при котором поражаются стенки органов ЖКТ. Только сбор анамнеза и тщательные исследования помогут выявить правильный диагноз.
Основные проявления онкологии органов ЖКТ – непроходимость, кровь в кале, поносы, запоры, ложные позывы, развитие анорексии. В любом случае нужно вовремя обследоваться на наличие раковых опухолей и начать лечение как можно раньше.
При появлении признаков болезней ЖКТ нужно обратиться за медицинской помощью к проктологу. Нужно сдать кал на наличие глистов, осмотреть задний проход, провести исследование толстого кишечника, при необходимости сделать рентген и УЗИ. Чтобы установить точный диагноз, требуется сдать анализы и провести не одно исследование, однако это поможет врачу назначить лечение, которое действительно поможет в решении проблемы.
Лечение включает использование препаратов против воспаления, останавливающих кровь, обезболивающих, заживляющих лекарств. Нередко перед назначением медикаментов требуется исследование с помощью рентгена, УЗИ, колоноскопии и других. Если симптом вызвали инфекции или глисты, назначаются противовирусные, антибактериальные или противогельминтные препараты. При осложнениях могут назначать операции
Кровь в кале может появиться не только при наличии заболеваний ЖКТ. Люди могут проглотить кровь при стоматологических процедурах, травмах носа и ротовой полости, точную причину определяют с помощью анализов.
Во избежание осложнений нужно выполнять рекомендации врача и вовремя сдавать анализы, если все-таки болезнь связана с воспалением желудка или кишечника. Нужно бережно относиться к здоровью, тогда повысится качество жизни и улучшится самочувствие.
источник



