Регулярное опорожнение желудочно-кишечного тракта от каловых масс является показателем здоровья не только системы пищеварения, но и всего организма в целом, так как скопление фекалий и наличие твердого стула — это всегда интоксикация организма в связи с постоянным источником ядовитых веществ, образующихся в кишках при запоре. Взрослые люди достаточно часто игнорируют такую проблему, как расстройство кишечника по части формирования кала нормальной консистенции, который бы имел достаточную пластичность и человеку не приходилось совершать большие усилия для совершения акта дефекации. При наличии признаков твердого стула необходимо в обязательном порядке установить фактор, влияющий на то, что фекалии не выходят в нормальном состоянии и принять меры для их размягчения. В противном случае это грозит развитием тяжелых осложнений и вторичных заболеваний внутренних органов брюшной полости.
Существует большое количество негативных факторов и условий, которые не самым лучшим образом влияют на работу органов ЖКТ. Большая часть из них легко устраняется из жизни взрослого человека, а нормализация плотности кала не занимает много времени.
Поэтому очень важно знать, что чрезмерно твердый кал появляется по следующим причинам:
- неправильно организованное питание (это самый распространенный фактор, заключающийся в том, что взрослый человека ведет весьма не размеренный образ жизни, ест на ходу, либо же между приемами пищи присутствуют большие интервалы времени);
- дисбактериоз кишечника, когда в связи с длительным приемом антибактериальных препаратов или в силу других негативных обстоятельств, нарушается стабильный баланс полезной и болезнетворной микрофлоры в сторону микроорганизмов последней группы (в таком случае еда переваривается слишком медленно, а ее усвоение происходит не в полной мере, что отражается на повышенной плотности фекалий);
- ведение сидячего и малоподвижного образа жизни, когда снижается активность всех внутренних органов, перистальтика кишечника начинает работать медленно, что в свою очередь непосредственно влияет на формирование твердых каловых масс и скорости их продвижения по ЖКТ;
- лекарственная зависимость от препаратов, обладающих слабительными свойствами (развивается после длительного и бесконтрольного приема таблеток и капель, которые стимулируют работу кишечника и данный орган начинает привыкать к активным компонентам медикамента, теряя способность самостоятельно обеспечивать эвакуацию кала за пределы организма);
- заболевания центральной нервной системы или ее окончаний, отвечающих за передачу импульса от коры головного мозга до мышечных волокон, расположенных в области анального кольца (в таком случае человек начинает ощущать позывы в туалет слишком поздно, когда стул уже успел стать плотным внутри прямой кишки, так как не был своевременно выведен наружу);
- частые стрессовые ситуации, нервное перенапряжение, также негативным образом отражаются на работе системы пищеварения и могут послужить причиной появления твердого стула;
- употребление в больших объемах крепких спиртных напитков, табакокурение и прием наркотических средств;
- рацион питания, в составе которого находится избыточное количество белковой пищи (горох, фасоль мясо, чечевица, соя) и практически полностью отсутствует клетчатка (злаковые каши, свежие овощи, фрукты, разнообразные салаты на их основе).
Большую роль в формировании слишком плотных каловых масс у взрослого человека играют не только текущие факторы и условия жизни, но наследственная предрасположенность.
Если близкие родственники страдали от запоров, образования каловых завалов и пробок, то существует 80% вероятность, что потомки столкнуться с аналогичной проблемой. Вопрос только во времени проявления недуга.
Перед тем, как самостоятельно поставить себе диагноз о том, что в желудочно-кишечном тракте формируются слишком плотные фекалии, следует понаблюдать над особенностями поведения пищеварительной системы и непосредственно обратить внимание на наличие или отсутствие следующей симптоматики:
- каловые массы имеют специфическую консистенцию и внешне напоминают множественные шарики неправильной формы, которые сбитые в один сплошной комок или разбросаны в разные стороны;
- за 20-30 минут начинает вздуваться живот, человек страдает от повышенного газообразования и метеоризма, который практически сразу же прекращается, как только произошел акт дефекации;
- процессы выхода каловых масс сопровождается неприятными и режущими ощущениями внутри живота ближе к его нижней части;
- анальное отверстие напряженное и не исключается наличие острого болевого синдрома, так как возникает статическое давление на слизистую оболочку прямой кишки;
- присутствует состояние общей слабости, которое усиливается после посещение туалета;
- периодически на 1-2 дня возникает запор и стул полностью отсутствует, а появляется еще в более твердом состоянии.
Взрослые люди, страдающие от подобного расстройства дефекации, периодически могут наблюдать у себя в кале незначительные примеси капиллярной крови, что указывает на нарушение целостности слизистой оболочки или травмирование тканей ануса слишком плотными фекалиями. Все выше перечисленные признаки — это прямой повод для того, чтобы как можно быстрее смягчить стул и облегчить работу не только органам пищеварительной системы, но и в тот же момент выполнить профилактику возможного наступления интоксикации всего организма.
Для того, чтобы сделать консистенцию стула более пластичной не выходя за пределы дома и не посещая врача-проктолога или гастроэнтеролога, следует использовать рецепты нетрадиционной медицины. Это простые советы, которые основываются на формировании правильного рациона питания, насыщения меню только биологически полезными продуктами, а также выполнение ряда физиотерапевтических процедур.
Для нормализации плотности фекалий в домашних условиях, рекомендуется следующее:
- есть на протяжении текущего дня, как можно большее количество капусты (не имеет значения, в каком виде представлен данный овощ — сыром, тушеном или квашеном, главное, чтобы он был, так как его поедание обеспечивает кишечник достаточным объемом клетчатки, необходимой для быстрого и безболезненного опорожнения);
- каждый день в рационе должны присутствовать свежие овощи и фрукты, а также салаты приготовленные на их основе и обильно заправленные постным маслом);
- свежевыжатые соки, морсы, которые стимулируют активность перистальтики ускоряют процесс прохождения отходов пищеварения с их естественным выходом за пределы ЖКТ, пока они не уплотнились и не образовали каловый завал (сок из фруктов и свежих овощей следует пить на голодный желудок каждое утро за 30 минут до принятия пищи);
- кисломолочные продукты, которые предварительно прошли процесс обезжиривания и содержат минимальный процент жирных кислот (ряженка, кефир, простокваша йогурт, сметана — это все продукты, которые не только делают стул намного мягче, но они еще и насыщают микрофлору кишечника полезными бактериями, которые нормализуют пищеварение, что позволяет избежать рецидива недуга в будущем);
- хлеб, выпеченный только из цельнозерновой муки (в таком хлебобулочном изделии сохраняется большое количество витаминов, минералов и находится повышенная концентрация клетчатки, без которой невозможен стабильный процесс дефекации);
- злаковые каши, заправленные сливочным маслом, жиром животного происхождения или мясным бульоном (блюда из гречневой, овсяной, пшеничной, перловой, кукурузной, ячневой круп, обязательно должны присутствовать в ежедневном меню больного запорами);
- отвар из ягод черной бузины (100 грамм плодов ветвистого кустарника данного вида завариваются 1 литром крутого кипятка, емкость с будущим лекарством настаивается в темном месте с комнатной температурой и плотно укутывается махровым полотенцем, а после остывания принимается по 100 грамм 3 раза в день за 15 минут до еды);
-
умеренные физические нагрузки, заключающиеся в быстрой ходьбе, легкой пробежке, прогулке на велосипеде, плавании, дабы обеспечить естественную стимуляцию работы клеток печени и ускорить перистальтику кишечника;
- клизма из обычной кипяченой воды или на основе ромашкового отвара, которые снимает воспалительный процесс слизистой оболочки органов желудочно-кишечного тракта и за одно делает стул мягче (данным методом лечения плотного кала в домашних условиях злоупотреблять не стоит, так как не исключено, что организм начнет привыкать к данной процедура и человек больше не сможет самостоятельно выполнить акт дефекации).
Также, находясь в условия дома, можно самостоятельно использовать суппозитории, которые облают слабительным эффектом. Для размягчения кала подойдут свечи Бисакодил, которые вводятся в полость прямой кишки через анальное отверстие, быстро растворяются, проникают в стенки слизистой оболочки и более плотные ткани эпителия.
Уже спустя 1-2 часа, а в некоторых случаях и намного раньше, взрослый человек начинает ощущать первые позывы в туалет, а сам процесс опорожнения кишечника проходит без особых усилий, структура каловых масс делается более пластичной и мягкой. Разрешается использовать свечи от твердого стула не чаще, чем 1 раз в 2 недели. Такое редкое их применение обусловлено тем, что организм может привыкнуть к слабительному средству.
источник

Разжижить кал в таком случае нужно как можно скорее, чтобы данное неприятное состояние прошло быстро и все функции организма восстановились. Как размягчить кал в домашних условиях и будет описано в этой статье.
В норме у человека в кишечнике формируется тугой и плотный кал. На выходе в прямую кишку он уже имеет еще более плотное состояние. Толстые какашки относительно плотные являются нормой для человека. Если как чуть мягче, то это тоже норма, так как каловые массы у каждого человека будут иметь свою форму (кал может быть мягковат или слегка затвердевший, но не каменный).
Если кал твердый, не выходит из прямой кишки, если он застрял в тонком или толстом отделе кишечника, то это же запор. Для запора характерно, что первая порция твердая, далее идет мягкий, но густой кал. Если сформировавшийся каловый комок не до конца выходит из прямой кишки, доставляет дискомфорт и вызывает боль, а после акт дефекации ощущается незавершенным, то это тоже говорит о патологии.
Еще один признак запора — это кал в виде овечьих какашек, или кал похожий на камень. Если застрял кал, а потом из кишки при опорожнении с натуживанием вышла каловая пробка, а далее стул идет жидкий, то это не понос, такое явление также наблюдается при запоре.
Одна из главных причин запора и поноса — употребление различных лекарств. Для улучшения работы кишечника после приема препаратов, нужно каждый день пить простое средство .

Но не стоит надеяться на чудо, нужно узнать, почему затвердел кал, и постараться больше не допускать образования запора.
Причины того, что формируются чрезмерно плотные каловые массы:
- недостаточное потребление жидкости приводит к тому, что вода из кала всасывается в кишечник и каловый комок становится слишком твердым;
- несоблюдение режима питания, когда человек практически не употребляет клетчатки, а отдает предпочтение мясу и полуфабрикатам, то кал полностью становится очень плотным;
- во время беременности и после родов у женщины может возникнуть запор из-за гормонального дисбаланса и большой нагрузки на кишечник;
- малоподвижный образ жизни приводит к ослабеванию перистальтики кишечника и твердые каловые массы медленно продвигаются вперед, что приносит существенные неудобства;
- некоторые препараты способны приводить к снижению тонуса кишечника, что вызовет запор;
- если кал медленно проходит по кишечнику или даже стоит в нем, то причиной может быть опухоль или иное новообразование, мешающее человеку нормально сходить в туалет;
- стрессы и резкие перемены также могут привести к образованию твердого кала, здесь важно быстро наладить эмоциональный фон;
- к формированию твердого кала может привести и ряд хронических и острых болезней кишечника (энтерит, СРК, колит, проктит, дисбактериоз).
Что делать в таком случае, сможет подсказать только врач, поэтому важно не довести до критического состояния, и как можно раньше понять, почем возникла проблема, и устранить этот фактор.
Рецепт Е. Малышевой от запоров
Дорогие мои, нормализовать пищеварение и стул, убрать запоры, вам помогут не дорогостоящие таблетки, а простейший народный, давно забытый рецепт. Записывайте скорее, завариваете 1 ст. ложку.
Лечить запор нужно как можно быстрее. Болезненный выход кала, боли в животе, тошнота, слабость — это лишь первые симптомы недуга, а дальше будет только хуже. Чтобы по-большому сходить в туалет нужно предпринять определенные меры, принять разжижающие и смягчающие средства, а не надеяться на самовыздоровление.
Сделать регулярным стул и более мягким кал помогут:
- Слабительные средства — размягчение каловых масс произойдет быстро и организм легко очиститься от скопившегося кала, главное правильно выбрать лекарство.
- Разжижает кал очень хорошо клизма, но такой прием разрешен не всем, и он плохо влияет на кишечник. А потому смягчают кал таким образом только в крайнем случае и только, если нет противопоказаний.
- Размягчающие народные средства прекрасно зарекомендовали себя еще с давних времен. Такие вещества действуют не сразу, но зато от их приема не страдает тонкая и толстая кишка. Большой выбор слабительной еды позволяет выбрать не только полезную, но и вкусную пищу.
Слабительное, размягчающее кал, приобрести в аптеке достаточно просто, но вот выбрать подходящее порой трудно. Слабительные препараты подбираются в зависимости от того, по какой причине возник запор.
Если запор вызван стрессом или переездом, то можно выбрать быстродействующие препараты на основе сенны или крушины, касторовое масло. Такие препараты нельзя использовать часто, так как они могут вызвать атонию кишечника. Но зато действуют они очень хорошо.

Если запор является хроническим и кал постоянно твердый, то смягчить его могут осмотические вещества. Они работают в самом кишечнике, приводя к притоку воды, а не оттоку, вследствие чего кал становится мягче. Разжиженный кал легче проходит по кишечнику и быстрее поддается перистальтике.
Также при хроническом запоре эффективны средства на основе лактулозы, они не вызывают привыкания. Дюфалак размягчает кал путем заселения кишечника полезными бактериями, которые улучшают работу кишечника. Другие его аналоги работают также и пит их можно длительное время.

Вода должна быть теплой.
Можно делать клизмы из отвара ромашки или других трав, но нужно посоветоваться с врачом перед их применением.
Следует учитывать некоторые противопоказания:
- беременность;
- период кормления грудью;
- опухоли прямой кишки;
- тяжелые болезни кишечника.
Используют много различных средств для устранения запора:
Что говорят проктологи Израиля о запоре?
Запор очень опасен и очень часто это первый симптом геморроя! Мало кто знает, но избавиться от него очень просто. Всего 3 чашки этого чая в день избавят вас от запоров, метеоризмов и прочих проблем с желудочно-кишечным трактом.
- Свекла — это прекрасный размягчитель кала. Если кушать ее проваренную и с добавлением растительных масел перед сном, то к утру эффект уже будет заметен.
- Пшеничные отруби улучшают сам процесс пищеварения и благодаря наличию в них клетчатки делают кал мягче. Лучше всего такие отруби употреблять с кисломолочными продуктами, тогда результат будет куда более эффективным.
- Черная бузина прекрасно смягчает кал. Следует залить две ложки плодов бузины кипяченой теплой водой (200 мл) и дать ей настояться. Треть стакана выпивают на ночь.
- Спорыш заливают кипятком (горстка семян на пол-литра воды) и кипятят пять минут. Сутки отвар настаивается и пьется на следующий день перед обедом и после него.
- Рябина также прекрасно справляется с твердым калом. Отвар из рябины следует пить утром натощак, чтобы она успела подействовать.
Одна из главных причин запора или диареи- неправильное питание. Поэтому для улучшения работы кишечника нужно каждый день пить простое .
Для устранения запора у ребенка используют такие методы:
- массаж живота по часовой стрелке перед едой;
- гимнастика;
- правильное питание кормящей матери;
- свечи для размягчения кала в детской дозировке;
- микроклизмы.
Недостаток в рационе жидкости — одна из главных причин запора. Чтобы от него избавиться за 3 дня, нужно каждый день пить простое средство .
Чем устранять запор, должен решать пациент после консультации с врачом, так как необдуманное действие или прием препаратов могут только ухудшить общее состояние и привести к прогрессированию запора, а не его устранению.
Даже запущенный запор и метеоризм можно вылечить дома, без диет и больниц. Просто не забывайте один раз в день выпивать.
источник
Очень часто мужчины и женщины страдают от очень щепетильной и деликатной проблемы – нет возможности нормально сходить в туалет. И причина тому – твердый кал, который появляется при, казалось бы, нормальном питании, видимом физическом здоровье и привычном ритме жизни.
Однако все эти факторы только кажутся нормальными. Если возникает проблема со стулом, значит не все так гладко и хорошо в вашем организме, как хотелось бы.
Не нужно отмахиваться от проблемы с походом в туалет. Это может быть тревожный сигнал, который свидетельствует о патологических процессах, происходящих в организме. Запор или овечий кал имеют множество проявлений, игнорировать которые ни в коем случае нельзя.
Симптомы, говорящие о необходимости обратиться за помощью к специалисту:
- запоры появляются очень часто и регулярно. Даже после принятия слабительного средства проблема возвращается снова;
- кал имеет твердую консистенцию в виде маленьких шариков, напоминает испражнения животных — козы или овечки. (Отсюда и название – овечий кал);
- наблюдается вздутие живота, особенно перед актом дефекации;
- вздутие сопровождается метеоризмом, вызывающим болезненные ощущения (иногда очень болезненные, похожие на схватки);
- сам процесс испражнения сопровождается болью;
- может наблюдаться дискомфорт и боль в животе различной локализации (так называемые кишечные колики);
- состояние общей слабости, усталости. Это особенно заметно после похода в туалет или непродуктивных тенезм (позывы к дефекации).
При возникновении таких симптомов нужно обращаться к специалисту за помощью. Участковый терапевт или семейный врач может проконсультировать и в случае необходимости направить к гастроэнтерологу. Также не исключено, что понадобится консультация проктолога. Все зависит от причины, спровоцировавшей запоры. А их может быть немало.
Каждое патологическое состояние имеет свои причины, которые могут быть как субъективными, так и объективными:
- неправильное питание – самая простая и легко устраняемая субъективная причина запоров. В рационе мало продуктов, богатых грубой клетчаткой, которая стимулирует работу кишечника и способствует выведению шлаков и токсинов с каловыми массами;
- сидячий режим работы, низкая физическая активность приводят к неправильной работе всего желудочно-кишечного тракта, снижается перистальтика кишечника, нарушаются моторные и транспортные функции, что и приводит к запорам;
- лекарственная зависимость возникает в случае, ели человек бесконтрольно длительное время пользовался слабительными средствами. Кишечник просто «отказывается» выполнять свои функции по выведению переработанных продуктов без посторонней помощи. У взрослого человека (особенно в возрасте) может возникнуть зависимость от механических способов воздействия на акт дефекации – если для того, чтобы вызвать стул часто (практически регулярно) делается клизма. Это особенно свойственно пожилым людям с выраженными депрессивными состояниями. В случае запущенного процесса может возникнуть даже каловая перфорация кишечника;
- снижение тенезм (позывов к дефекации), происходящее на психологическом уровне. Попадая в особые условия (пребывание в транспорте, на работе или в другом общественном месте) человек самопроизвольно сокращает мышцы наружного анального сфинктера. Иногда такое явление связанно с болезненным актом дефекации, который вызывает очень твердый и сухой кал;
- подверженность стрессам, нервные нагрузки, вызывающие депрессивные состояния. В таких случаях весь организм работает в «авральном» режиме, что сказывается также на системе пищеварения и выделения;
- частое употребление алкоголя, особенно крепкого, даже в небольших количествах может вызвать не только запоры, но и кишечную непроходимость в случае несвоевременного устранения причины;
- дисбактериоз – нарушение нормальной микрофлоры кишечника, которое может вызывать как твердый стул, так и поносы с массой других неприятных симптомов;
- заболевания желудочно-кишечного тракта: колиты различной этиологии, энтероколиты, энтериты, патологии поджелудочной железы;
- онкологические заболевания желудочно-кишечного тракта, особенно толстого кишечника.
Во время беременности и после родов (в период лактации) у женщин могут наблюдать запоры, вызванные гормональной перестройкой организма, возрастающей нагрузкой на ЖКТ (в частности кишечник), послеродовым геморроем, трещинами толстой кишки во время родов и некоторыми другими факторами. В таком положении женщина непременно должна проконсультироваться со специалистом, чтобы прием препаратов (даже народных средств) не повредил здоровью малыша.
При обращении пациента с жалобами на запор, специалист назначает несколько исследований, которые помогут установить причину явления и назначить адекватное лечение. Если потребуется, привлекаются узкопрофильные специалисты и проводятся дополнительные диагностические мероприятия, которые помогут установить точный диагноз, провоцирующий запор.
Как правило, назначаются следующие исследования:
- анализ кала – физическое, химическое и микроскопическое исследование;
- УЗИ органов брюшной полости – состояние печени, желчного пузыря, поджелудочной железы;
- общий анализ крови с формулой для определения возможного патологического процесса в организме, который может оказать влияние на функции выделительной системы и общее состояние кишечника;
- ректороманоскопия – исследование прямой кишки и нижней части сигмовидного отдела кишечника на предмет новообразований, которые могут служить причиной запоров;
- колоноскопия – метод, используемый только при прямых показаниях, когда ректороманоскопия дала положительный результат, и были выявлены новообразования. Это метод используется для диагностики полипов, кист и других опухолей нижних отделов кишечника.
Зачастую первых трех исследований бывает достаточно, чтобы специалисту можно было определить причину запоров и назначить лечение.
Если причиной запоров стала фронтальная недостаточность, то вылечить ее можно с помощью корректировки питания. Ведь и возникла она из-за чрезмерного увлечения острой, жареной, жирной пищей, недостаточным потреблением воды, отсутствием режима питания.
При запорах, не осложненных метеоризмом и сильным вздутием, рекомендуется диета, богатая клетчаткой. В ежедневный рацион нужно включать:
- капусту в любом виде. Наиболее полезна квашеная с добавлением небольшого количества натурального, нерафинированного растительного масла. Салаты из свежей капусты с морковкой и другими овощами не только помогут «запустить» кишечник, но и обогатят витаминами;
- свежие овощи и фрукты – необходимые витамины;
- свежевыжатые соки стимулируют перистальтику кишечника;
- кисломолочные продукты (желательно низкой жирности) благотворно воздействуют на микрофлору кишечника;
- хлеб из цельнозерновой муки – источник клетчатки;
- каши: овсяная, гречневая, перловая – не только помощь для кишечника, но и источник необходимых макро- и микроэлементов.
Обязательно должны присутствовать первые горячие блюда: супы, борщи, бульоны. Мясо и рыба отварные, тушеные или приготовленные на пару. Они щадящее воздействуют на кишечник, не нарушая его моторику.
Употребление специй и соусов нужно сократить до минимума, так как они раздражают стенки кишечника, вызывая метеоризм, тошноту и изжогу, которые усугубляются на фоне запоров.
Еще один важный фактор в борьбе с запорами – питьевой режим. Нужно выпивать не менее 1.5 литра чистой, качественной воды (чай, кофе или компот наш организм расценивает как пищу, а не воду). Утром натощак выпивать маленькими глоточками стакан воды комнатной температуры. Можно добавить ложку натурального меда и немного лимонного сока.
В течение дня пить воду за полчаса до еды и через час после. В комплексе с продуктами, богатыми клетчаткой, жидкость будет адсорбироваться в кишечнике, и кал станет мягким. За один прием употреблять не больше полулитра, иначе желудок уже не сможет принять пищу.
При дисбактериозе, когда наблюдаются запоры, назначается комплексное лечение, которое включает в себя:
- пробиотики: Линекс, Хилак-форте, Бифидумбактерин; Лактовит, Бифиформ и другие;
- ферменты (в зависимости от сопутствующего пораженного органа). Это может быть Панкреатин (или его аналоги), Фестал (или его аналоги);
- антибиотики или бактериофаги назначаются в случаях, когда дисбактериоз вызван инфекцией.
Соблюдение диеты обязательно. Медикаментозное лечение может назначить только специалист после оценки общего состояния организма, состояния кишечника и выяснения причин возникновения запоров.
Из медикаментов слабительного действия выбираются те препараты, которые оказывают на кишечник минимальный спастический эффект и не сильно увеличивают метеоризм. При запорах это явление и так сильно выражено и доставляет массу неприятностей больному.
Чтобы избежать запоров, нужно правильно питаться, соблюдать режим дня, ежедневно совершать пешие прогулки на свежем воздухе (хотя бы по дороге домой с работы), заниматься спортом, не подвергать себя стрессам и полноценно отдыхать. Тогда ваш кишечник будет работать, как часы.
источник
Информационный портал. Про неинфекционные заболевания
Любой человек хотя бы раз в испытал на себе такое нарушение пищеварения, как запор. Явление это вызывает физический и психологический дискомфорт, а если оно длится 3 дня и более, то появляются еще и сильные боли в животе. Проблему могут вызывать различные факторы, в том числе серьезные заболевания. К врачу нужно обращаться при систематических запорах у взрослых. Причины и лечение недуга взаимосвязаны, но разобраться с этим может только специалист.
Медики нормальным стулом у человека называют ежедневные опорожнения кишечника без боли и дискомфорта в кишечнике. Некоторые люди могут не ходить в туалет по 2 дня и чувствовать себя великолепно. Способность не испражняться столько времени — индивидуальная особенность человека. Так что же все-таки считается запором?
Запоры у взрослых, или констипация, — это нарушение работы пищеварительной системы, при котором испражнение случается реже, чем один раз в 2-3 дня. Процесс дефекации сопряжен с сильным натуживанием, иногда болью. Каловые массы при этом твердые, количество их меньше, чем при нормальном стуле.
Самый верный признак нарушения — дефекация менее 4 раз в неделю. На самом деле у взрослых начинают появляться задолго до первого твердого стула (в сроки от 2-3 до 6 недель):
- затягивание процесса дефекации в 2-3 раза;
- практически каждое испражнение проходит с болью, интенсивность которой может быть очень сильной;
- необходимость сильного напряжения ануса для опорожнения кишечника;
- после дефекации остается чувство наполненности, живот надут, в нижнем отделе ощущается тяжесть;
- каловые массы очень твердые, отчего периодически травмируется слизистая прямой кишки.
Если длится запор 5 дней и больше, начинается интоксикация организма: повышается температура, человек становится вялым.
Уже при появлении первых признаков необходимо скорректировать свое питание, исключив продукты, провоцирующие затвердение каловых масс. Если после этого трудности остались, необходимо начинать лечение.
Прежде чем начать лечение, необходимо определиться с тем, какие у взрослых. 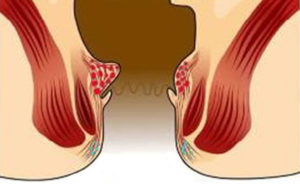
Объективные факторы — это заболевания или процессы, происходящие в организме человека. Иногда они не имеют к пищеварительной системе никакого отношения. Это может быть:
- геморрой в начальной стадии;
- эндокринные нарушения, в частности, запор — один из симптомов недостатка гормонов щитовидной железы;
- анальные трещины и другие патологии кишечника (при этом наблюдается на кале);
Констипация — частое явление при беременности. Связано это с изменением гормонального фона будущей мамы, общей перестройкой организма и давлением растущего плода на органы малого таза. Твердый стул и дискомфорт при дефекации могут появиться уже на 6–8 неделе беременности или только в последнем триместре.
Субъективные факторы связаны с питанием и образом жизни человека. Это может быть:
- употребление продуктов, содержащих недостаточное количество клетчатки;
- в составе кала более 50% воды, поэтому при недостатке жидкости случаются запоры;
- отсутствие физической активности и сидячий образ жизни (гиподинамия) приводят к ухудшению перистальтики.
Твердый стул — одно из побочных действий некоторых лекарств и витаминов. Если при лечении 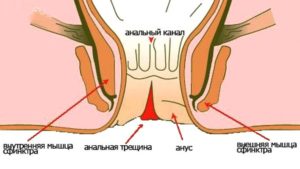
В зависимости от механизма возникновения, различают два вида запоров: атонические и спастические.
Атонические возникают из-за нарушения кишечной перистальтики. В этом случае скорость продвижения каловых масс снижается. Стул становится плотным, но его объем не уменьшается. Из общих симптомов — вздутие и чувство тяжести в животе. Боли бывают крайне редко. Частые констипации такого типа провоцируют появление внешних узлов геморроя и образование анальной трещины.
Спастические возникают при спазме мускулатуры кишечника. Движение каловых масс нарушается из-за уменьшения диаметра кишки. Это сопровождается сильным вздутием живота, трудным отхождением газов и ощутимыми болями. При дефекации появляется плотный неоднородный кал (напоминает орехи либо горох). Возможно выпадение прямой кишки.
Существует более подробная классификация, в основу которой положена причина нарушения:
Отдельно можно выделить нейрогенную констипацию. Она возникает у людей, чья жизнь сопряжена с частыми стрессами, либо у перенесших операцию. Например, после естественных родов или удаления геморроидальных узлов могут возникнуть проблемы с дефекацией.
Понять, как у взрослых, можно только после определения возможных его причин. Для этого назначается несколько видов исследований:
- кольпоскопия (исследование состава кала);
- колоноскопия;
Ирригоскопия представляет 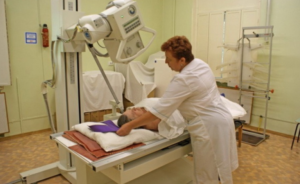
Колоноскопия — исследование кишечника с помощью эндоскопа. Позволяет определить состояние слизистой.
Если эти методы не выяснили, от чего может быть запор, пациента направляют к эндокринологу и другим специалистам.
Терапия запоров у взрослых проводится комплексно. Она включает несколько направлений:
- пересмотр пищевых привычек;
- увеличение двигательной активности;
- прием препаратов для разжижения каловых масс;
- терапия основного заболевания.
Что у взрослого? Прежде всего — изменить свои привычки.
При запоре хронического
характера (возникает периодически) необходимо соблюдение специальной диеты. Она основывается на двух принципах:
- пить большое количество жидкости (больше, чем 2 литра в день);
- кушать продукты, содержащие клетчатку.
При недостатке жидкости в организме кал становится твердым, что затрудняет опорожнение кишечника и травмирует его стенки. Однако выпить можно далеко не любую жидкость. Разрешены:
- слабый чай (лучше зеленый и травяной);
- чистая вода без газа;
- свежие соки, предпочтительно овощные.
- кофе и крепкий чай;
- алкогольные напитки;
- жидкости с газом.
При запорах у взрослых необходимо изменить привычное меню. Запрещено употреблять:
- бобовые (фасоль и горох);
- некоторые крупы (манка, рис);
- сдобные булки и сладкую выпечку;
- консервированные продукты;
- копчености;
- любые грибы;
- некоторые фрукты (ананас, хурма).
В рацион нужно ввести:
- сухофрукты со слабительным действием (курага, чернослив);
- нежирные кисломолочные напитки;
- капусту (с осторожностью);
- овощи (кабачки, секла, морковь);
- каши на воде из гречки или овсяной крупы;
- отруби в чистом виде и хлеб из них.
Желательно все блюда отваривать или запекать. Оптимальное количество приемов пищи — 4–6 раз.
Как правило, при таком питании можно облегчить состояние через несколько дней у взрослого. Если запор не исчезает в течение 4–6 суток, необходимо медикаментозное вмешательство.
Что делать, когда запор три дня не проходит? Необходимо использовать медицинские препараты. Внимание: нельзя пить никакие медикаменты без рекомендации врача.
Чем можно лечить запоры у взрослых, зависит от причин, вызвавших такое явление. После осмотра и обследования лечащий врач выбирает препараты, которые могут вылечить недуг. Все лекарственные средства делятся на несколько групп:
Если после всех принятых мер длится запор 7 дней, необходимо углубленное обследование и параллельное лечение запоров у взрослых с терапией основного заболевания.
Народные методы могут выступать как вспомогательное средство при лечении и у взрослых. Для этого используют:
- клизмы;
- напитки для послабления стула.
При запоре клизмы делают 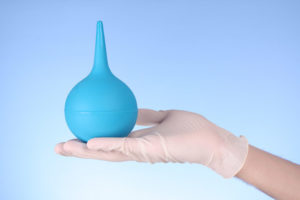
Многие предпочитают пить слабительные отвары на основе лекарственных отваров. Чаще всего в качестве основного ингредиента используется сенна. В аптеках продаются специальные чаи для таких случаев. Пить долго их не рекомендуется, т. к. наступает привыкание.
Профилактика запоров необходима всегда, особенно при хронической форме проблемы. Предупредить трудности с дефекацией достаточно легко. Для этого необходимо соблюдать принципы правильного питания и больше двигаться.
Профилактика запора и проблем пищеварения у взрослых поможет избежать развития опасных заболеваний, таких как геморрой.
Твёрдый стул может стать причиной определённого дискомфорта для каждого человека. Если же это явление довольно частое, то подходить к решению вопроса следует с особой внимательностью. Консультации специалистов и результаты анализов помогут решить эту проблему.
- Неправильный рацион. Из-за отсутствия в пище овощей, фруктов и круп, возникает недостаток клетчатки. Благодаря своим гигроскопическим свойствам она повышает количество воды в стуле, влияя на его объём и консистенцию.
- Низкая пропульсивная активность кишечника связанная с приёмом лекарственных средств и хронических заболеваний.
- Слабительная зависимость. Человек, привыкший ходить в туалет исключительно после лекарственных препаратов, довольно часто имеет твёрдый стул при отказе от таблеток, так как его кишечник отказывается правильно функционировать.
- Снижение позывов к дефекации из-за преднамеренного сокращения наружного анального сфинктера. Иногда это произвольное сокращение перерастает в привычку, поэтому люди находясь в особой ситуации могут произвольно сокращать анус, что приводит к проблемам. Довольно часто подобные манипуляции происходят и из-за особой болезненности при выходе твёрдого кала. Это обусловлено анальной трещиной, тромбозом, геморроем или недавним хирургическим вмешательством.
- Подавленность и депрессивное состояние. Когда все функции организма снижены, наблюдается общая слабость и апатия, то активность кишечника снижается.
- Плохая физическая активность приводит к снижению моторики кишечника и задержке обменных процессов вызывающих твёрдый стул.
Причин для появлении твёрдого стула множество. Иногда совокупность факторов приводит к обострению ситуации. Для некоторых людей, твёрдый стул не кажется проблемой, но иногда его постоянное появление свидетельствует о наличии опухоли в желудочно-кишечном тракте. Подтвердить это может исключительно специалист.
Запор и твёрдый стул стали постоянными спутниками женщин во время беременности и послеродовой период. Справляться с этой проблемой самостоятельно довольно сложно, так как постоянные боли при дефекации доставляют немало неприятных моментов. Лекарственные препараты не всегда безопасны. А угнетённое состояние ещё никогда не шло на пользу ни маме ни малышу. Ведь перенапрягая мышцы во время родов, никто не думает о последствиях, а избавляться от них следует комплексно.
Прежде всего, следует увеличить в рационе кормящей мамы количество клетчатки. Конечно, некоторые овощи и фрукты употреблять нельзя в силу особенностей строения кишечника малыша способного неправильно отреагировать на нововведения в рацион мамы. Поэтому вводить полезные продукты нужно с умом. Физическая активность в послеродовой период снижена. От этого и моторика кишечника не так активна. Прогулки на свежем воздухе с малышом могут помочь в решении проблемы. Увеличение количества жидкости. Возможно, одной из причин является малое потребление жидкости и активная всасываемость воды из кишечника.
Иногда запор, а на его фоне и твёрдый стул может не проходить довольно долго. Для того чтобы облегчить его выход, следует при помощи мягких слабительных средств обволакивающих кишечник и дающих возможность для выхода твёрдому стулу. Лекарственные препараты посоветует педиатр и терапевт. Не стоит удивляться, если под их воздействием на фоне облегчения состояния у мамы, стул малыша станет немного другой консистенции и опорожнения станут чаще.
Твёрдый стул, можно легко привести в норму, нужно лишь желание и разумный подход, направленный на оздоровление организма.
Запоры встречаются у 27% людей независимо от возраста. Вопросы патогенеза и коррекции запора вызывают значительный научный и практический интерес, что получило отражение во многих публикациях, а также в международных согласительных документах (Римский II, III (1999, 2006) консенсус, OMGE: Practice Guideline: Constipation (2005)), основные положения которых представлены в данной статье .
Различные пациенты воспринимают запор по-разному: необходимость натуживания (52%), твердый стул в виде шариков (44%), неспособность иметь стул по желанию (34%), редкая дефекация (33%). Все симптомы присутствуют лишь в небольшом проценте случаев.
Согласно Римскому III консенсусу, субъективные и объективные определения запора включают:
— натуживание, твердый или «овечий» стул, непродуктивные позывы, нечастый стул или неполная эвакуация;
— менее трех испражнений в неделю, ежедневная масса стула 25% времени дефекации;
— удлиненный кишечный или толстокишечный транзит.
Причины запоров многочисленны и в большинстве случаев трудно идентифицируются.
Принципиальные механизмы запоров: нарушения моторики кишечника, структурные колоректальные нарушения и расстройства тазового дна. Возможной причиной запора может быть дефицит пищевых волокон в питании.
Нарушения моторики могут ассоциироваться с целым рядом причин:
— психиатрические факторы (депрессия, сексуальное насилие);
— неправильное поведение в отношении функции кишечника (игнорирование позывов к дефекации);
— неадекватное питание (недостаточное потребление пищевых волокон, малое потребление жидкости);
— системные причины (гипокалиемия, гиперкальциемия, гиперпаратиреоз, гипотиреоз, сахарный диабет, пангипопитуитаризм, болезнь Аддисона, феохромоцитома, порфирия, уремия, амилоидоз, склеродермия, полимиозит, беременность);
— инертная кишка или медленный кишечный транзит;
— функциональные заболевания кишечника;
— неврологические причины (повреждения спинного мозга, болезнь Паркинсона, рассеянный склероз).
Причиной запора могут стать лекарственные препараты: опиаты, нестероидные противовоспалительные средства, препараты атропина, антидепрессанты, нейролептики, антипсихотики, противопаркинсонические препараты, противосудорожные, антигистаминные, антигипертензивные (блокаторы кальциевых каналов, клонидин, гидралазин, ганглиоблокаторы, ингибиторы МАО, метилдопа) средства, контрацептивы, химиотерапевтические препараты, диуретики, ионы металлов (алюминий, бария сульфат, висмут, кальций, железо, тяжелые металлы), холестирамин.
Запоры могут развиться при длительном приеме слабительных и их отмене.
Структурные колоректальные нарушения включают неоплазму, стриктуру, ишемию, дивертикулярную болезнь.
В качестве расстройств тазового дна рассматриваются:
— нарушения функции тазового дна и (или) сфинктера (синдром спастического тазового дна, анизм, диссинергия);
— обструкция тазового дна (ректальный пролапс, энтероцеле, ректоцеле, ректальная инвагинация);
— аноректальное воспаление, трещина, геморрой, стриктура, парапроктит.
На практике наиболее частыми причины запоров являются:
— медленный транзит (функциональный запор);
— синдром раздраженной кишки;
Запорами проявляется ряд функциональных расстройств желудочно-кишечного тракта: у взрослых — синдром раздраженного кишечника (СРК), функциональный запор, функциональные расстройства дефекации (диссинергическая дефекация, неадекватная дефекационная пропульсия) (Римский III консенсус, 2006) .
Диагноз функциональных заболеваний устанавливается на основании диагностических критериев (Римский III консенсус, 2006) после исключения других причин симптомов.
Синдром раздраженного кишечника (СРК) — функциональное кишечное расстройство, при котором абдоминальная боль или дискомфорт ассоциируется с дефекацией или изменением поведения кишечника и особенностями расстройства дефекации.
Диагностические критерии синдрома раздраженного кишечника:
Рецидивирующая абдоминальная боль или дискомфорт по крайней мере 3 дня в месяц за последние 3 месяца, ассоциирующаяся с двумя или более признаками из следующих:
1. Улучшение после дефекации.
2. Начало, ассоциирующееся с изменением частоты стула.
3. Начало, ассоциирующееся с изменением формы (внешнего вида) стула.
Подтверждающие критерии: ненормальная частота стула ([a] 3 испражнений в день), неправильная форма стула ([c] шероховатый/твердый стул или [d] расслабленный/водянистый стул, [e] натуживание при дефекации, [f] безотлагательность или чувство неполного опорожнения, выделение слизи и вздутие.
По преобладающей картине стула выделяют четыре субтипа СРК, из которых три протекают с запором: СРК с запором (СРК—З), СРК смешанный, когда имеется сочетание запоров и диареи (СРК—С), и СРК неклассифицированный, при котором имеется недостаточная выраженность симптомов (СРК — Н).
Функциональный запор — функциональное кишечное расстройство, которое представляет собой персистирующую трудную, нечастую или неполную дефекацию, при этом у пациента не выявляется никаких очевидных физиологических и структурных отклонений.
Диагностические критерии функционального запора (Римский III консенсус):
1. Должны включать два или более из следующих:
a) Натуживание в течение по крайней мере 25% дефекаций
b) Шероховатый или твердый стул по крайней мере в 25% дефекаций
c) Ощущение неполного опорожнения по крайней мере в 25% дефекаций
d) Ощущение аноректальной обструкции (блокады) по крайней мере в 25% дефекаций
e) Необходимость мануальных приемов для облегчения по крайней мере 25% дефекаций (например, пальцевая эвакуация, поддержка тазового дна)
f) Менее чем три дефекации в неделю.
2. Самостоятельный стул редко возникает без использования слабительных средств.
3. Недостаточно критериев для диагностики СРК.
Соответствие критериям должно соблюдаться в течение не менее 3 последних месяцев с началом проявлений не менее 6 месяцев перед диагностикой.
Функциональные расстройства дефекации. Характеризуются парадоксальным сокращением или неадекватной релаксацией мышц тазового дна во время попытки дефекации (диссинергическая дефекация) или неадекватными проталкивающими усилиями при попытке дефекации (неадекватная дефекационная пропульсия) .
Согласно Римскому III консенсусу (2006), запорами проявляется ряд функциональных расстройств желудочно-кишечного тракта у новорожденных и детей младшего возраста (дисхезия новорожденных, функциональный запор) и у детей и подростков (функциональный запор, синдром раздраженной кишки).
Новорожденные и дети. Запоры чаще носят функциональный характер и во многих случаях ассоциируются со специфическими причинами: принудительное приучение пользованием и связанный с этим страх перед посещением туалета, сексуальное насилие, чрезмерное вмешательство родителей. При отсутствии эффекта от лечения, продолжительном выделении мекония или других симптомах тревоги необходимо обследование (особенно у новорожденных в связи с риском болезни Гиршпрунга).
Лица старше 55 лет. Запоры отмечаются в 5 раз чаще по сравнению с лицами молодого возраста. Традиционно считалось, что с возрастом развивается нарушение колоректальной функции, однако в последнее время основное значение придается малоподвижности, хроническим заболеваниям, неврологическим и психическим нарушениям, приему лекарств, неадекватному питанию.
Молодые женщины. Тяжелый запор, обусловленный идиопатическим медленным транзитом (инертная кишка), по непонятным причинам развивается почти исключительно у молодых женщин.
Недавние абдоминальные или перианальные/тазовые хирургические вмешательства (например, гистерэктомия). Запор является результатом тазовой хирургии (нарушение тазового дна, повреждение тазовых нервов).
Беременность. Запор во время беременности обусловлен эффектом женских половых гормонов в отношении моторики желудочно-кишечного тракта. После родов запор может развиться вследствие повреждения тонких нервных ветвей. У некоторых молодых женщин запор возникает перед менструацией.
Другие и сочетанные факторы: ограниченная подвижность, неадекватная диета, постоянное употребление лекарств, прием слабительных, сопутствующие заболевания, терминальные состояния, поездки.
Включает оценку симптомов и общей ситуации (состояния) у пациента, выявление симптомов тревоги, физикальное, лабораторное и инструментальное обследования.
Вопросы, которые врач должен задать пациенту:
— Что Вы понимаете под термином «запор»?
— Сколько дней у Вас не бывает самостоятельного стула?
— Сколько времени у Вас отмечаются запоры?
— С чем Вы связываете появление запоров?
— Нормализуется ли у Вас стул после определенной диеты и в определенное время года?
— Принимаете ли Вы слабительные, и если да, то какие, в каких дозах и как длительно?
— Всегда ли Вы чувствуете позывы к дефекации?
— Бывают ли у Вас позывы к дефекации, которые не сопровождаются опорожнениями кишечника? (кишечная обструкция)
— Бывает ли у Вас учащенный стул или выделение кала в виде шариков, и при этом Вы чувствуете неполное опорожнение кишечника?
— Чувствуете ли Вы после некоторого натуживания или стула выпячивание в области заднего прохода? (геморрой)
— И меете ли Вы после стула интенсивное желание к повторной дефекации, и при этом выделяется немного крови или слизи? (ректальный пролапс)
— Нужно ли Вам вводить палец во влагалище и таким образом помогать дефекации? (ректоцеле)
— Нужно ли Вам для опорожнения кишечника давить на промежность позади заднего прохода? (слабость мышц промежности)
— Нужно ли Вам для опорожнения кишечника вводить палец в прямую кишку и давить на складку? (ректальный пролапс)
— Не связано ли появление запоров с родами или операцией удаления матки? (повреждение тонких нервных ветвей или ректоцеле)
— Какими заболеваниями Вы болеете?
— Не было ли у Вас травмы позвоночника?
— Нет ли у Вас расстройств мочеиспускания?
— Какие лекарства Вы постоянно принимаете?
— Употребляете ли Вы достаточно растительной пищи?
— Употребляете ли Вы достаточно жидкости?
— Как изменились Ваши образ жизни, работа?
— Достаточно ли Вы двигаетесь?
Симптомы тревоги (большие симптомы тревоги, особенно у пациентов в возрасте > 50 лет): вновь возникший запор, анемия, снижение массы тела, кровь в стуле, положительный результат анализа кала на скрытую кровь, внезапное изменение характера дефекации и стула.
Физикальное обследование. Пальпация может выявить переполненную содержимым кишку, опухоль; перкуссия — увеличенное количество газов. Ректальное исследование позволяет оценить или выявить консистенцию (наполнение) прямой кишки, опухоль, геморрой, трещину, свищ, пролапс, кровь, тонус сфинктера. Обследование гинеколога способствует выявлению ректоцеле.
Лабораторные и инструментальные исследования. Лабораторные исследования не дают специальной информации, но полезны для распознавания системных нарушений, симптомов тревоги.
Рентгенологическое и эндоскопическое исследование служит подтверждению / исключению / оценке опухоли, мегаколон, долихосигмы, а также определению времени кишечного транзита (последнее проводится с рентгеновскими маркерами). Для оценки аноректальной функции предложены специальные методы: манометрия, дефекография, электромиография .
Лечение запоров симптоматическое и ступенчатое . Основные принципы: модификация образа жизни, увеличение потребления пищевых волокон и применение слабительных препаратов. В начале лечения следует информировать пациента о причине его запора, о безопасности отсутствия стула в течение 1—3 дней, особенно при полном опорожнении кишечника и отсутствии дискомфорта. Необходимо убедить пациента отказаться от клизм в качестве первого и главного способа лечения запоров.
Большое значение имеет коррекция системных заболеваний и нарушений, в рамках которых развивается запор. Так, в гастроэнтерологические стационары нередко поступают больные с тяжелыми запорами вследствие гипотиреоза, депрессии, нервной анорексии.
1-я ступень: модификации образа жизни и питания.
Модификация образа жизни предполагает повышение физической активности, по возможности отмену лекарственных препаратов, являющихся причиной запора, увеличение объема потребляемой жидкости (до 1,5—2 л/сут).
Диетические рекомендации заключаются в увеличении потребления пищевых волокон, которые являются трудноперевариваемыми (балластными) компонентами растительной пищи. Пищевые волокна (клетчатка) увеличивают объем кала, повышают содержание жидкости и количество микрофлоры в кале, что облегчает опорожнение кишечника. Целевой показатель — не менее 35 г/сут пищевых волокон, что с учетом их низкого содержания в растительной пище требует дополнительного потребления в виде пшеничных отрубей.
Слабительные назначаются после того, как исчерпаны возможности данного этапа. Следует, однако, заметить, что мероприятия по модификации образа жизни и увеличение потребления клетчатки могут вызвать эффект в легких случаях и бывают бесполезными при выраженном запоре. При выборе слабительного средства необходимо придерживаться определенной тактики. Начинать лечение следует с препаратов, увеличивающих объем содержимого кишки (наполнители и осмотические слабительные). Среди этих препаратов преимущество имеет макрогол (форлакс), который при оценке эффективности по шкале 0 — 100 мм (0 — отсутствие эффекта, 100 — высокая эффективность) получил 89,5 мм при оценке врачами и 78,3 мм — при оценке пациентами.
2-я ступень: набухающие и осмотические слабительные, физиотерапевтические процедуры на область тазового дна.
Набухающие и осмотические слабительные являются наиболее мягкими и безопасными. Набухающие слабительные задерживают воду и увеличивают объем каловых масс, что способствует их размягчению и продвижению. Представителем данного класса слабительных является псиллиум (мукофальк) — препарат растительного происхождения, полученный из семян подорожника (Plantaginis ovatae semen). Гидрофильные волокна из оболочки семян этого растения способны удерживать воду в количестве, во много раз превосходящем собственный вес. За счет этого каловые массы приобретают более мягкую консистенцию, их объем увеличивается. Препарат назначается в дозе 5 мг 2—6 раз в сутки.
Осмотические слабительные (соли магния и фосфаты, макрогол, лактулоза, сорбитол, полиэтиленгликоль) привлекают воду в кишечник и увеличивают содержание воды в стуле. Так, макрогол 4000 (форлакс) способен связывать молекулы воды в кишечнике, увеличивая содержание воды в химусе, объем каловых масс и размягчая их, что способствует появлению стула. Макрогол не метаболизируется, не всасывается, не изменяет рН стула и действует независимо от бактериальной флоры кишечника, не взаимодействует с другими лекарственными средствами. При регулярном приеме способствует восстановлению естественных позывов к дефекациям и сохраняет регулярный стул. Стойкий эффект наблюдается через 2 недели регулярного его приема. Начальная доза — 4, а затем 1—2 пакетика в сутки. Даже при длительном применении макрогол не вызывает побочных явлений.
Прием набухающих и осмотических слабительных в ряде случаев оказывается неэффективным. Главная причина — неправильное их применение: прием перед сном в ожидании эффекта утром, во время или после еды, использование низких доз.
Макрогол в сочетании с солями в виде препарата «Фор-транс» применяется для подготовки кишечника к исследованиям и операциям.
Кроме того, на данном этапе могут использоваться лубриканты (смазывающие, облегчающие скольжение кала по кишечнику), которыми являются минеральные масла (обычно вазелиновое), глицериновые суппозитории.
3-я ступень: контактные (стимулирующие) слабительные, прокинетики, клизмы.
Стимулирующие слабительные обладают способностью к прямой стимуляции нервных окончаний толстой кишки. Это производные дифенилметана (бисакодил, пикосульфат натрия), рицинолевой кислоты (касторовое масло), антрахиноны (сенна, ал оэ, ревень). Стимулирующие слабительные очень популярны благодаря многообразию форм, низкой стоимости и быстрому эффекту. Однако они уступают набухающим и осмотическим слабительным по безопасности: имеются данные об их неблагоприятном воздействии на кишечную стенку и нервные окончания.
Прокинетики (метоклопрамид, домперидон) имеют главной точкой приложения верхние отделы желудочно-кишечного тракта; дистальнее двенадцатиперстной кишки по мере удаления от нее уменьшается количество структур, чувствительных к прокинетикам. Поэтому лишь немногие пациенты чувствительны к прокинетикам в плане усиления моторики кишечника и эффекта при запорах. Тем не менее при запорах прокинетики рекомендуются в качестве пробного лечения.
При выраженной гипотонии или атонии кишечника следует сочетать препараты, увеличивающие объем содержимого в кишке: макроголь с прокинетиками или слабительными, вызывающими химическое раздражение кишки.
Для лечения запоров, обусловленных спастической дискинезией и сопровождающихся болями в животе, следует использовать спазмолитики. Препараты должны обладать высокой избирательностью действия на спазмированные участки кишки, не нарушать ее перистальтическую активность, эффективно купировать болевой синдром, не влиять на функцию других органов.
Из миотропных спазмолитиков наиболее эффективно купируют болевой синдром в кишке пинавериум бромид (дицетел), мебеверина гидрохлорид, отилония бромид и препараты, обладающие прямым действием на внутриклеточные процессы в миоците.
Клизмы используются у пациентов с тяжелыми запорами при неэффективности слабительных.
Хирургическое лечение показано в исключительных случаях, если консервативные методы неэффективны или имеется риск перфорации слепой кишки.
Пожилой и старческий возраст
Лечение аналогично таковому у молодых с акцентом на изменение стиля жизни и диеты. При возможности — отмена препаратов, потенциально вызывающих запор. При иммобилизации предпочтение отдается осмотическим слабительным.
Главный принцип — увеличение употребления пищевых волокон и жидкости, физические упражнения. Безопасность лекарств — важнейший критерий их назначения при беременности: они должны употребляться короткий период.
Набухающие слабительные рассматриваются как наиболее безопасные. Сенна сравнительно безопасна в нормальных дозах, однако следует соблюдать осторожность в позднем сроке беременности или если беременность нестабильна. Набухающие и осмотические (лактулоза, макрогол) слабительные не проникают в грудное молоко. Сенна в больших дозах может проникать в грудное молоко и стать причиной диареи и колик у детей.
Главный принцип — увеличение употребления пищевых волокон и обильное потребление жидкости, физические упражнения. Слабительные используют (предпочтительно внутрь) при неэффективности диеты. Раннее начало назначения слабительных при хроническом запоре может приводить к мегаректум, импульсивному выделению кала и каломазанию в связи с переполнением кишечника. Регулярный прием предпочтительнее эпизодического в связи с развитием рецидивов.
Набухающие слабительные безопасны и могут применяться при невозможности увеличения пищевых волокон в диете. Следует избегать назначения лактулозы и сорбитола, так как их метаболиты могут повышать уровень глюкозы, особенно у пациентов с сахарным диабетом 1-го типа.
Паллиативная помощь терминальным больным
Профилактика запоров — одна из серьезных проблем у терминальных больных. Главная стратегия лечения — профилактика дегидратации и профилактический прием слабительных. Если кал твердый и прямая кишка переполнена, рекомендуются глицериновые суппозитории; если кал мягкий, используются стимулирующие слабительные (сенна или бисакодил). Если кишка наполнена и имеются колики, применяются макрогол и лактулоза (после приема лактулозы возможно вздутие живота и постуральная гипотензия вследствие притока воды в кишечник).
Так как поездки нарушают обычный порядок питания и опорожнения кишечника, следует значительно увеличить потребление овощей и фруктов. При необходимости используются осмотические слабительные.
— Знать, что является нормой и что не всегда необходимы слабительные.
— Питание должно быть сбалансированным с включением отрубей, целых пшеничных зерен, свежих фруктов и овощей.
— Употреблять достаточное количество жидкости.
— Регулярно заниматься физическими упражнениями.
— Выделять время для спокойного посещения туалета.
— Не игнорировать позывы к дефекации.
1. Григорьев П. Я., Яковенко Э. П . // Терапевт. архив. — 1996. — Т. 68, № 2. — С.27 — 30.
3. Рациональная фармакотерапия заболеваний органов пищеварения: руководство для практикующих врачей / В.Т. Ивашкин, Т.Л. Лапина и др.; под общ. ред. В.Т. Ивашкина. — М.: Литтерра, 2003.
4. Bharucha A.E., Fletcher J.G . // Gastroenterology. — 2007. — Vol. 133. — P. 1069—1074.
5. Bharucha A.E., Wald A., Enck P., Rao S . // Gastroenterology. — 2006. — Vol. 130. — P. 1498—1509.
6. Longstreth G.F., Thompson W.G., Chey W.D . et al. // Gastroenterology. — 2006. — Vol. 130. — P. 1480—1491.
7. Read N.W., Timms J.M. // Acta Gastro-Enterol. Belgica. — 1987. — Vol. 1. — P. 393—404.
8. Steele S.R., Mellgren A . // Clin. Colon. Rectal. Surg. — 2007. — Vol. 20. — P. 110—217.
9. WGO-OMGE Practice Guidelines: Constipation // (c)http: // www.omge.org
Внимание! Статья адресована врачам-специалистам. Перепечатка данной статьи или её фрагментов в Интернете без гиперссылки на первоисточник рассматривается как нарушение авторских прав.
Запор может чередоваться с поносом. Эта модель поведения организма обычно беспокоит человека как часть синдрома раздраженного кишечника (IBS). Конечным результатом является застой каловых масс, состояние, в котором кал застывает в прямой кишке и не выходит через анальное отверстие наружу.
Количество дефекаций обычно уменьшается с возрастом. Девяносто пять процентов взрослых проводят дефекации от трех до 21 раза в неделю, и это будет считаться нормальным. Наиболее распространенной схемой является одна дефекация в день, но это наблюдается менее чем у 50% людей. Кроме того, большинство дефекаций являются нерегулярными и не случаются каждый день.
С точки зрения медицины, запоры обычно определяются как состояние менее трех дефекаций в неделю. Тяжелые запоры определяется как состояние менее одной дефекации в неделю. Нет никаких медицинских причин проводить дефекации каждый день. невозможность опорожнить кишечник в течение двух или трех дней не вызывает физического дискомфорта, а вызывают только душевные страдания некоторых людей.
Вопреки распространенному мнению, не существует доказательств, что «токсины», которые накапливаются при дефекации, являются редким явлением, а также приводят к запору и раку.
Важно различать острый запор (последствия болезни) и хронический запор (длительный). Острый запор требует срочного медицинского обследования и может быть причиной какого-нибудь серьезного заболевания (например, опухоли толстой кишки). Запор также требует немедленного визита к врачу, если он сопровождается неприятными симптомами, такими как ректальное кровотечение, боли в животе и судорог, тошнотой и рвотой и вынужденной потерей веса.
В отличие от не постоянного и острого, хронический запор может требовать не срочного характера обращения к врачу, особенно если простые меры лечения (клизма, слабительное) могут принести облегчение.
- Слишком много воды поглощается из фекалий, когда они проходят через прямую кишку, в результате получается жесткой, сухой стул.
- Есть изменения в возможности координировать сокращения мышц прямой кишки, необходимых для выхода кала из прямой кишки и ануса, и тогда стул застряет а анальном отверстии
- В кишках выход стула блокирует что-то, например, опухоль.
Существуют различные причины, почему может произойти одна из этих трех вещей и привести к запору. Общие причины временного запора – то есть того, что многие люди испытывают время от времени, включают
- В меню нет достаточного количества клетчатки
- Недостаточно питьевой воды и других жидкостей
- Недостаток физических упражнений
- Пациент не обращает внимание на позывы к дефекации до более подходящего времени
- Частое применение слабительных, а потом внезапное прекращение
- Использование некоторых лекарств, в частности, некоторых препаратов химиотерапии и тех, что используются для избавления от боли (опиатов), тошнота и депрессии
Когда стул выходит из толстой кишки, на вид это густая жидкость, которая может быть частично блокирована, но застревать в узких областях. Как стул выходит через прямую кишку и из него удаляется больше воды, каловая масса становится толще. Это ограничивает ее способность обойти все изгибы прямой кишки и особенно в ее узких областях. Опухоль в середине и в нижней части толстой кишки или в начале прямой кишки, может сделать прохождение стула сложным и ведет к запору.
Если вы страдаете от хронических или периодических запоров, чем быстрее вы обратитесь к врачу для диагностики, тем лучше. Пациенты с раком толстой кишки должны диагностироваться врачом в первую очередь. Исследования доказывают, что, если раковая опухоль диагностируется на ранних стадиях, выживаемость пациентов более 90%. Если рак диагностирован поздно и распространился за пределы толстой кишки, уровень выживаемости резко падает.
Если вы заметили изменения в поведении вашего кишечника, обратитесь к врачу как можно скорее. Во многих случаях вы обнаружите, что у вас нет рака толстой кишки, и что-то менее серьезное вызывает у вас запор. Но лучше ошибаться в сторону меньшей опасности, чем пропустить большую.
Запор возникает, когда толстая кишка поглощает слишком много воды, или если мышечные сокращения в прямой кишке проходят слишком медленно и вяло, вызывая слишком медленное перемещение стула. В результате, фекалии могут стать слишком сухими и твердыми.
- Недостаток клетчатки в рационе недостаток физической активности (особенно в пожилом возрасте)
- Прием лекарств, особенно от рассеянного склероза и антидепрессантов
- Молоко в больших количествах
- Синдром раздраженного кишечника
- Изменения в жизни, такие, как беременность, старость и путешествие в страну с другим климатом
- Злоупотребление слабительными
- Когда человек не обращает внимание на потребность в дефекации
- Обезвоживание организма
- Конкретные заболевания или состояния, такие как инсульт (наиболее распространенная причина запоров)
- Проблемы с состоянием толстой и прямой кишки
- Проблемы с функциями кишечника (хронический идиопатический запор)
Некоторые лекарства могут вызвать запор, в том числе
- болеутоляющие лекарства (особенно наркотики)
- антациды, содержащие алюминий и кальций
- препараты для регулирования кровяного давления (блокаторы кальциевых каналов)
- антидепрессанты
- добавки железа
- диуретики
- противосудорожные препараты
- снотворные
Расшифруем более подробно основные причины, вызывающие запор.
Во время беременности у женщины может возникать запор из-за гормональных изменений или потому, что матка сжимает кишечник. Старение также может повлиять на закономерности работы кишечника, потому что более медленный метаболизм приводит к более плохой работе кишечника и менее активному тонусу мышц. Кроме того, люди часто страдают запором, когда путешествуют, потому что их обычный рацион и распорядок дня нарушен.
Общее убеждение, что люди должны иметь ежедневное опорожнение кишечника, привело к злоупотреблению лекарственных препаратов с функциями слабительных. Хотя люди могут почувствовать облегчение, когда используют слабительные средства, как правило, они должны увеличить количество времени, которое проводят в туалете. В результате, слабительные могут не понадобиться, когда кишечник сам выполняет свою роль.
Люди, которые игнорируют желание провести дефекацию, могут, в конечном счете, усугубить свое состояние, которое может привести к запору. Некоторые люди задерживают дефекации, потому что они не хотят пользоваться туалетом вне дома. Другие игнорируют желание выбросить каловые массы из кишечника из-за эмоционального стресса или потому, что они слишком заняты. Дети могут отложить иметь дефекации из-за стрессовой подготовки к туалету или потому, что они не хотят прервать игру.
Заболевания, которые вызывают запор, включают неврологические расстройства, нарушение обмена веществ и заболевания эндокринной системы, а также системные заболевания, которые влияют на органы. Эти нарушения могут замедлить движение стула через прямую кишку или анус.
Заболевания, которые могут вызвать запор, приводятся ниже.
- рассеянный склероз
- болезнь Паркинсона
- хроническая идиопатическая деформация кишечника (псевдо-препятствие для кала)
- инсульт
- травма спинного мозга
Метаболические и эндокринные заболевания
- диабет
- уремия
- гиперкальциемия
- низкий гликемический контроль
- гипотиреоз
Системные расстройства организма
Кишечная непроходимость, рубцовая ткань, называемая также спайками-diverticulosis (дивертикулез), опухоли, рак прямой кишки, неправильные сокращения кишечника и прямой кишки могут стать причиной запора.
Запоры бывают двух типов: идиопатический запор и функциональный запор. Синдром раздраженного кишечника (СРК), с преобладающими симптомами запора, выделяют отдельно.
Идиопатический тип запоров – это запоры неизвестного происхождения — они не поддаются стандартному лечению.
Функциональные запоры означают, что кишечник здоров, но не работает должным образом. Функциональные запоры часто являются результатом плохого питания и неправильного образа жизни. Это происходит и у детей, и у взрослых, а является наиболее распространенным среди женщин.
Проблемы с прямой и толстой кишкой, с задержкой транзита кала, дисфункциями тазового дна относятся к типу функциональных запоров. Они приводят к ослаблению мышечной деятельности прямой кишки. Эти синдромы могут отразиться на состоянии всей толстой кишки, или могут относиться к нижней, или сигмовидной кишке, толстой кишке.
Дисфункция тазового дна вызвана слабостью мышц в области таза вокруг ануса и прямой кишки. Однако, поскольку эта группа мышц является добровольно контролируемой, в какой-то степени, БОС (биологическая обратная связь) может быть успешной в переподготовке мышцы для их нормального функционирования и улучшения способности проводить дефекацию.
Функциональные запоры связаны с проблемами в структуре ануса и прямой кишки и известны как аноректальная дисфункция, или anismus. Эти нарушения приводят к неспособности расслабиться прямой кишке и анальной мышце, которые позволяют стулу нормально выйти наружу.
Иногда запор действительно может привести к осложнениям. Эти осложнения включают геморрой, вызванный напряжением мышц прямой кишки, чтобы провести дефекации, или анальными трещинами. Они возникают в коже вокруг ануса, когда жесткий стул растягивает мышцы анального сфинктера. В результате, может произойти ректальное кровотечение, визуально различимое как ярко-красные полосы на поверхности стула.
Лечение геморроя может включать сидения в теплой ванне, пакеты льда на область ануса и приложение специального крема на пораженную область. Лечение анальных трещин может включать растяжение мышц сфинктера или хирургическое удаление ткани в области возникновения геморроидальных шишек.
Иногда напряжение прямой кишки вызывает выпадение ее части, когда выталкивается стул из анального отверстия. Это состояние, известное как выпадение прямой кишки, может привести к секреции слизи из ануса.
Обычно для ликвидации причин выпадения, которое проявляется даже когда человек кашляет, нужно серьезное лечение. Тяжелый или хронический пролапс требует хирургического вмешательства для укрепления и затягивания мышц анального сфинктера или подшивания выпавшей прямой кишки.
Запор может также вызвать жесткий стул, который забивает кишечник и прямую кишку так крепко, что нормальных толкательных воздействий толстой кишки недостаточно, чтобы удалить из нее фекалии. Это состояние, называемое каловым застоем, встречается наиболее часто у детей и пожилых людей. Каловые массы могут быть смягчены минеральным маслом, которое пациент принимается либо орально, либо через клизму.
После смягчения закупорки каловых масс врач может разбить и удалить часть фекалий, вставив один или два пальца в анус пациента.
источник
 умеренные физические нагрузки, заключающиеся в быстрой ходьбе, легкой пробежке, прогулке на велосипеде, плавании, дабы обеспечить естественную стимуляцию работы клеток печени и ускорить перистальтику кишечника;
умеренные физические нагрузки, заключающиеся в быстрой ходьбе, легкой пробежке, прогулке на велосипеде, плавании, дабы обеспечить естественную стимуляцию работы клеток печени и ускорить перистальтику кишечника;

