Причины крови в кале у взрослого могут быть различными. Кровавый стул, или гемоколит – симптом многих заболеваний, поражающих разные отделы желудочно-кишечного тракта и протекающих с нарушением целостности слизистой оболочки. Систематическое появление крови в кале обычно служит признаком серьезной патологии, поэтому при первых же подобных симптомах необходимо комплексное обследование.
При неоднократном появлении крови в кале нужно обращаться к врачу – терапевту, проктологу или гастроэнтерологу. В случае необходимости будет назначено гастроэнтерологическое обследование, консультация у онколога, инфекциониста или хирурга.
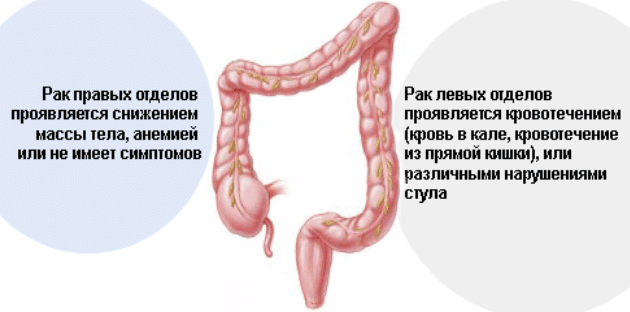
По внешнему виду каловых масс можно предположить, в каком участке пищеварительного тракта произошло кровотечение. Для этого оценивается цвет крови: чем выше находится очаг поражения, тем темнее кровь. Кал, содержащий темную кровь (дегтеобразный кал, мелена) сигнализирует о заболеваниях в верхних отделах желудочно-кишечного тракта – желудка, тонкого кишечника или начальных отделов толстой кишки.
Внимание! Фотография шокирующего содержания.
Для просмотра нажмите на ссылку.
Если темная кровь в кале сопровождается интенсивной болью в животе, можно предположить прободение язвы желудка или кишечника. При этом состоянии стул будет значительно разжиженным, насыщенного темного цвета. Перфорация язвы – тяжелое осложнение язвенной болезни, которое приводит к развитию перитонита – острого воспаления брюшины. Это наиболее частая причина появления темной крови в кале.
Перфорация язвы требует неотложного врачебного вмешательства, поэтому нужно знать ее признаки. Различают три периода:
- Болевой шок – возникает в момент прободения язвы. Внезапно появляется резкая, острая боль в животе, усиливающаяся при движении. Вначале она локализуется в верхней части живота, затем распространяется вниз, возможна отдача в правое плечо, надключичную область и правую лопатку. Больной в этом периоде не может встать в постели и принимает вынужденное положение – лежа на боку с подтянутыми к животу ногами. Живот втянут, мышцы живота резко напряжены и перестают участвовать в дыхании. Температура тела повышается, на лбу выступает холодный пот, артериальное давление падает, пульс замедляется.
- Мнимое благополучие – пульс, давление и температура выравниваются. Острая боль стихает, хотя сохраняется болезненность при ощупывании живота.
- Гнойный разлитой перитонит – начинается через 10–12 часов после приступа при отсутствии лечения. Первый симптом – рвота. Кожа и слизистые оболочки становятся сухими, температура тела растет, дыхание учащается. В этом периоде медицинская помощь может уже оказаться слишком запоздалой.
Срочная медицинская помощь нужна тогда, когда кровотечение длительно не прекращается и угрожает большой кровопотерей.
При первых признаках перфорации язвы необходимо вызвать скорую помощь.
Яркая алая кровь в кале указывает на развитие патологий нижней части ЖКТ: язвенного колита, дивертикулеза кишечника, инфекционного воспаления, доброкачественных или злокачественных опухолей, болезни Крона.
Язвенный колит – воспалительное заболевание, которое поражает слизистую оболочку толстой кишки и проявляется деструктивно-язвенным процессом. Язвенный колит всегда протекает в хронической форме, поэтому больные могут долго не замечать его симптомов или не придавать им значения. Именно появление крови в кале часто становится тем признаком язвенного колита, с которым пациенты обращаются к врачу. Кровотечения при язвенном колите возникают у 90 % пациентов, но количество крови может быть разным – от едва заметных следов на туалетной бумаге или прожилок крови в кале до больших кровопотерь.
Помимо кровотечений, для язвенного колита характерны:
- слизь и гной в кале;
- диарея несколько раз в сутки;
- запоры – возникают реже, чем диарея, их появление говорит о воспалительном процессе в прямой и/или сигмовидной кишках;
- ложные позывы на опорожнение кишечника, при которых вместо дефекации происходит выход из кишечника крови с гноем или слизью;
- ночные дефекации, мешающие сну;
- недержание кала;
- вздутие живота;
- болевые ощущения в левой части живота, умеренной или слабой интенсивности;
- признаки общей интоксикации – лихорадка, рвота, учащенное сердцебиение, потеря веса, обезвоживание.
Дивертикулез кишечника – заболевание, при котором в стенке толстой кишки образуются мешкообразные выпячивания. Эта болезнь характерна для людей старшего возраста, так как с возрастом эластичность кишечной стенки снижается, и давление на нее, связанное с метеоризмом или запорами, приводит к образованию дивертикулов.
Примесь кровь в каловых массах может носить скрытый характер, для ее обнаружения назначают анализ на скрытую кровь.
Дивертикулез может протекать без боли, незаметно для больного, реже возникают умеренные боли в левой половине живота. Могут появляться нарушения стула в виде запора или поноса, а также вздутие живота.
Геморрой – чрезвычайно распространенное заболевание, связанное с венозным застоем в нижних отделах кишечника. При геморрое стенки сосудов теряют свою эластичность, что приводит к образованию геморроидальных узлов. Заболевание часто долго протекает бессимптомно, но с увеличением узлов появляется боль и кровотечения из заднего прохода. Различают наружную и внутреннюю формы геморроя – в зависимости от того, какие сосуды поражаются. Развитию геморроя способствуют сидячая работа, неправильный рацион, способствующий запору, злоупотребление алкоголем, курение, а также беременность и роды.
Выделяют 4 стадии течения геморроя:
- Характеризуется увеличением геморроидальных узлов, зудом, кровянистыми выделениями во время дефекации – время от времени появляется кровь в кале или на туалетной бумаге.
- Присоединяется выпадение геморроидальных узлов при опорожнении кишечника или физических нагрузках. Кровотечения из заднего прохода умеренные, выпавшие геморроидальные узлы вправляются самопроизвольно или пальцем.
- Геморроидальные узлы выпадают даже при небольшом физическом напряжении, самопроизвольно не вправляются, только вручную. Кровянистые выделения становятся более заметными и частыми, больной ощущает тяжесть, отечность заднего прохода.
- Геморроидальные узлы постоянно выпавшие, вправлению не поддаются, частые и обильные кровотечения, боль, воспаление тканей вокруг анального отверстия. Из-за постоянных кровотечений развивается анемия.
Если темная кровь в кале сопровождается интенсивной болью в животе, можно предположить прободение язвы желудка или кишечника.
От стадии геморроя зависит выбор способа лечения. На ранних стадиях применяют безоперационные методы лечения – лигирование геморроидальных узлов латексными кольцами, инфракрасная фотокоагуляция, склеротерапия, перевязка сосудов. Для облегчения симптомов геморроя назначают противовоспалительные лекарственные препараты местного действия в виде мазей и ректальных свечей, которые помогают остановить кровотечения и избежать появления боли при дефекации. Рекомендуется изменить свой образ жизни, включая рацион питания, а также отказаться от вредных привычек. Противопоказаны сильные физические нагрузки.
Если на ранних стадиях геморрой не был диагностирован, а также если лечение по той или иной причине не оказало требуемого эффекта, болезнь постепенно осложняется и переходит в хроническую форму. На поздних стадиях прибегают к оперативному вмешательству.
Схожие с геморроем симптомы имеет другое поражение нижней части кишечника – трещина в заднем проходе. Она может быть следствием травмы слизистой оболочки кишечника твердым калом при хронических запорах, инфекционных заболеваний (сифилис, гонорея, СПИД), лейкемии и других патологий, ведущих к ухудшению кровоснабжения слизистой оболочки прямой кишки. Развитию анальных трещин также способствуют неправильное питание, приводящее к запорам, злоупотребление алкоголем и табачными изделиями, анальный секс, малоподвижный образ жизни. Это заболевание чаще встречается у женщин.
Анальные трещины бывают острыми и хроническими. Острая анальная трещина, как правило, возникает в результате травмы прямой кишки. Она не требует специального лечения и заживает на протяжении нескольких недель.
Хроническая анальная трещина имеет склонность к прогрессированию.
Кровотечения при язвенном колите возникают у 90 % пациентов, но количество крови может быть разным – от едва заметных следов на туалетной бумаге или прожилок крови в кале до больших кровопотерь.
В отсутствие адекватного лечения ее глубина постоянно увеличивается. Ее симптомы:
- сильные боли во время и после акта дефекации;
- отек анального отверстия;
- спазм анального сфинктера, связанный с воспалительным поражением нервной ткани.
Болезнь Крона – хроническое воспалительное заболевание, которое характеризующееся поражением всех слоев пищеварительной трубки, образованием язв и рубцов слизистой и воспалением регионарных лимфатических узлов. Возможна перфорация язв, которая приводит к образованию свищей и абсцессов.
Болезнь Крона может поражать любые отделы ЖКТ, включая ротовую полость, но самая распространенная ее локализация – конечный отдел тонкого кишечника, подвздошная кишка. Это заболевания развивается как у детей, так и у взрослых. Симптомы болезни Крона схожи с проявлениями неспецифического язвенного колита, что осложняет диагностику. Для нее характерны:
- боли в животе;
- постоянное или ночное расстройство стула;
- вздутие, урчание живота;
- прожилки алой крови и слизь в кале;
- ложные позывы на дефекацию;
- рвота, которая приводит к обезвоживанию;
- признаки общей интоксикации – повышение температуры, резкая потеря веса, отсутствие аппетита общая слабость и апатия;
- анемия;
- воспаление слизистой оболочки глаз и полости рта;
- воспаление в перианальной области;
- боли в суставах;
- увеличение и болезненность лимфоузлов.
Примесь кровь в каловых массах может носить скрытый характер, для ее обнаружения назначают анализ на скрытую кровь.
Колоректальный рак может длительно протекать бессимптомно, в таких случаях опухоль выявляется случайно во время диспансерного обследования. Скрининговым исследованием, позволяющим диагностировать рак кишечника на сравнительно ранней стадии, является анализ кала на скрытую кровь – именно появление примеси крови в кале часто служит первым проявлением болезни.
Если на ранних стадиях геморрой не был диагностирован, а также если лечение по той или иной причине не оказало требуемого эффекта, болезнь постепенно осложняется и переходит в хроническую форму.
По мере прогрессирования опухоли крови в кале становится все больше, она становится видна в кале в виде прожилок, присоединяются болезненные ощущения во время дефекации. В дальнейшем кровотечения усиливаются, нарушаются кишечные функции, появляется боль. Рак важно диагностировать на ранней стадии, поэтому всем пациентам из группы риска (люди с отягощенным семейным анамнезом по колоректальному раку, а также все люди после 50 лет) рекомендуется один раз в год сдавать анализ кала на скрытую кровь.
При неоднократном появлении крови в кале нужно обращаться к врачу – терапевту, проктологу или гастроэнтерологу. В случае необходимости будет назначено гастроэнтерологическое обследование, консультация у онколога, инфекциониста или хирурга.
Незамедлительно следует обращаться за врачебной помощью, если появление крови в кале сопровождается следующими симптомами:
- повышение температуры тела до лихорадочных значений;
- интенсивная боль в животе, независимо от отдела;
- другие кровотечения, например, из носа;
- подкожные кровоизлияния, гематомы;
- общее ухудшение самочувствия, нарушения сознания, слабость;
- тошнота, рвота, примесь крови в рвотных массах.
Также срочная медицинская помощь нужна тогда, когда кровотечение длительно не прекращается и угрожает большой кровопотерей.
При появлении крови в кале у взрослого или ребенка не следует заниматься самолечением – к выздоровлению это не приведет, лишь повысит риск развития тяжелых осложнений.
Видео с YouTube по теме статьи:
источник
Изменения кала при раке бывают разными. Онкологические заболевания, включая злокачественные опухоли кишки, опасны тем, что они в течение длительного времени не вызывают каких-либо симптомов. Но даже когда симптомы рака появляются, они неспецифичны. Проявления рака кишечника сильно напоминают признаки других заболеваний. Человек может долгое время думать, что у него расстройство кишечника, потому что он «что-то не то съел», или какая-то инфекция, или геморрой, или нарушение стула из-за проблем с печенью, поджелудочной железой.
Основные проявления, которые могут возникать при раке кишечника:
- Диарея или запоры, которые сохраняются несколько дней.
- Изменение внешнего вида кала. Он становится тонким, как карандаш, из-за того, что опухоль сужает просвет кишки.
- После посещения туалета остается чувство дискомфорта, ощущение, что кишка опорожнилась не полностью.
- Кровотечения из прямой кишки.
- Примесь крови в кале.
- Темный, дегтеобразный стул — на врачебном языке такой внешний вид кала называется меленой.
- Боли, спазмы в животе.
- Необъяснимая потеря веса.
- Постоянная слабость, повышенная утомляемость.
Почему нужно пройти обследование как можно раньше? Если эти симптомы вызваны раком, то они говорят о том, что опухоль уже достаточно сильно выросла или успела распространиться в организме. Чем больше времени проходит, тем сильнее рак прогрессирует. А значит, ухудшается прогноз, снижаются шансы на то, что с болезнью удастся справиться.
Зачастую рак кишечника проявляется в виде изменения частоты испражнений, количества и консистенции стула. Некоторых пациентов беспокоят запоры — состояние, при котором нарушено прохождение стула по кишке. Оно проявляется такими симптомами, как:
- Отсутствие стула дольше трех дней.
- Боль, дискомфорт, спазмы в животе.
- Уменьшается объем кала, он становится плотным.
- Могут возникать утечки жидкого стула, напоминающие диарею.
- Неприятное чувство дискомфорта в животе, ощущение «переполненности».
- Вздутие, увеличение объема живота.
- Отрыжка, газы.
- Тошнота, рвота.
Иногда при раке развивается острая кишечная непроходимость — опасное для жизни состояние. Оно проявляется в виде сильных схваткообразных болей в животе, запора, тошноты, рвоты. Из-за падения уровня белка в крови развиваются отеки, из-за потери жидкости — обезвоживание. В кишечнике начинается гниение, токсичные продукты поступают в кровь и отравляют организм. Развивается некроз (омертвение) стенки кишки, ее содержимое попадает в брюшную полость и приводит к перитониту. Если больному с острой кишечной непроходимостью не оказать вовремя медицинскую помощь, он с высокой вероятностью погибнет в течение 4–6 часов.
В Европейской клинике применяются все виды лечения кишечной непроходимости. Наши хирурги выполняют операции на кишечнике, устанавливают стенты, накладывают илео- и колостомы. Пациенты, у которых развиваются неотложные состояния, получают лечение в условиях палат реанимации и интенсивной терапии, оснащенных современным оборудованием.
Диареей называют состояние, при котором отмечается частый стул — 3 и более раз в течение 24 часов, при этом кал имеет жидкую консистенцию. Иногда беспокоят боли и неприятные ощущения в животе, иногда — нет. Если диарея сохраняется в течение нескольких дней, нужно обратиться к врачу.
Запоры и диарея могут быть вызваны не только раком, но и возникать в качестве побочных эффектов химиотерапии, лучевой терапии. Для того чтобы справиться с этим симптомом, врач может дать некоторые рекомендации по поводу диеты и образа жизни, назначить медикаментозные препараты. Диарея, вызванная химиопрепаратами, обычно проходит в течение 3 недель после завершения лечения рака.
Сильная диарея, даже если она вызвана не раком, опасна, потому что она приводит к потере жидкости, электролитов, нарушается всасывание в кишечнике питательных веществ. Это чревато обезвоживанием, истощением, нарушением электролитного баланса.
О том, что в кишечнике есть рак или другой патологический процесс, могут свидетельствовать изменения внешнего вида кала. При запорах он становится более плотным, при диарее — кашицеобразным, жидким. Если рак частично перекрывает просвет кишки, стул становится тонким, как карандаш («ленточный стул»). Помимо рака и доброкачественных новообразований кишки, этот симптом может быть вызван такими заболеваниями, как геморрой, синдром раздраженного кишечника, колит, паразиты.
При раке кишечника стул может стать черным, напоминать внешне деготь и иметь неприятный запах. Такой кал называется меленой, и он так выглядит потому, что кровь подвергается воздействию пищеварительных соков в желудке, кишечнике. Таким образом, мелена может быть проявлением рака пищевода, желудка, тонкой кишки.
Для того чтобы стул потемнел и приобрел дегтеобразный вид, нужно, чтобы в кишечник попало не менее 500 мл крови. Если возник такой симптом — нужно немедленно обратиться к врачу!
При подозрении на кровотечение в пищеварительном тракте, которое не проявляется в изменении внешнего вида кала (так называемое скрытое кровотечение), назначают анализ стула на скрытую кровь. Наиболее распространенная разновидность исследования — бензидиновая проба (реакция Грегерсена). Этот метод лабораторной диагностики играет важную роль в выявлении рака и некоторых других заболеваний, он показан в следующих случаях:
- Длительные запоры, диарея, кашицеобразный стул.
- Боли в животе.
- Ложные позывы на дефекацию.
- Необъяснимая потеря аппетита, веса.
- Если во время колоноскопии (эндоскопического исследования ободочной кишки) выявлен рак.
- Если во время ФЭГДС (эндоскопического исследования пищевода, желудка, двенадцатиперстной кишки) выявлены опухоли или язвы.
Анализ кала на скрытую кровь — очень чувствительный тест. Он может показать положительный результат при носовых кровотечениях, кровоточивости десен. Это нужно учитывать и оценивать результаты анализа в сочетании с другими методами диагностики.
Если источник кровотечения находится в нижних отделах кишечника, пациента могут беспокоить следующие симптомы:
- следы крови на туалетной бумаге;
- следы крови на нижнем белье, простыне;
- прожилки крови в кале;
- кровотечение из прямой кишки.
Если у пациента возникли изменения кала, его направляют к врачу-колопроктологу. Во время приема доктор выясняет, какие симптомы беспокоят больного, как долго, чем он болел в течение жизни и нет ли патологий кишечника у близких родственников. Затем проводится пальцевое исследование прямой кишки.
Для того чтобы обнаружить рак и другие патологии кишечника, прибегают к следующим исследованиям:
- Проктоскопия и колоноскопия — эндоскопические исследования прямой и ободочной кишки. Эти методы диагностики позволяют визуализировать рак, полип и другие патологические изменения.
- Биопсия — исследование, которое можно провести во время эндоскопии. Врач с помощью специального инструмента получает фрагмент патологически измененного участка слизистой оболочки кишки и отправляет его в лабораторию, где проводится исследование под микроскопом. Если обнаружены злокачественные клетки — это рак.
- Анализ кала на скрытую кровь.
- Общий анализ крови — помогает выявить анемию в результате кровотечения.
- Если уже диагностирован рак кишки, назначают биохимический анализ крови для оценки функции печени, так как в ней могут быть метастазы рака.
- Анализ крови на онкомаркеры: раково-эмбриональный антиген (СЕА) и СА 19-9. Это исследование малоинформативно в диагностике рака, так как может выдавать ложноположительные и ложноотрицательные результаты. Анализы на онкомаркеры применяют как часть комплексного обследования, для контроля эффективности лечения и выявления рецидива.
- После того как диагностирован колоректальный рак, для оценки его распространения и установления стадии проводят компьютерную томографию, УЗИ, МРТ, ангиографию, рентгенографию грудной клетки, ПЭТ-сканирование.
Для того чтобы снизить риск колоректального рака, придерживайтесь некоторых рекомендаций:
- Поддерживайте нормальный вес. Ожирение — один из факторов риска рака.
- Регулярно занимайтесь спортом.
- Придерживайтесь здорового питания. В вашем рационе должно быть много овощей, фруктов, злаков, продуктов, богатых клетчаткой. Развитию рака способствует употребление в больших количествах красного и переработанного мяса.
- Сведите к минимуму употребление алкоголя, откажитесь от курения. Эти вредные привычки способствуют возникновению рака не только в кишечнике, но и в других органах.
Так как защититься от рака на 100% невозможно, важно знать о своих рисках и регулярно проходить скрининг. Запишитесь на прием к врачу в Европейской клинике, чтобы узнать, какие скрининговые программы рекомендованы в вашем случае.
источник
Раковые опухоли прямой кишки отличаются медленным ростом и постепенным появлением клинических симптомов.
Срок от появления первых клинических признаков до установления диагноза составляет от нескольких месяцев до 1,5 лет.
В начальных стадиях заболевание протекает бессимптомно и опухоль при этом часто обнаруживается случайно при профилактических осмотрах.
Отчетливые локальные клинические признаки и общие проявления появляются обычно тогда, когда опухоль достигает больших размеров, вызывает интоксикацию или происходит генерализация ракового процесса.
Затем местная и общая симптоматика могут определяться уже не самой опухолью, а развивающимися осложнениями. Большинство больных раком прямой кишки поступают в III-IV стадию заболевания или в связи с возникшими осложнениями.
В таблице 24.1. представлена частота наиболее характерных клинических симптомов у наблюдавшихся нами больных раком прямой кишки.
Таблица 24.1. Частота основных клинических симптомов при раке прямой кишки
| Клинические симптомы | Локализация опухоли | Всего | |||||||
| Надампулерный отдел (n=47) | Ампулярный отдел (n=167) | Анальный отдел (n=7) | |||||||
| абс. число | % | абс. число | % | абс. число | % | абс. число | % | ||
| Патологические выделения | |||||||||
| 1 | кровь | 28 | 59.6 | 144 | 86.2 | 2 | 28.6 | 174 | 78.7 |
| слизь | 19 | 40.0 | 67 | 40.1 | 5 | 71.4 | 91 | 41.2 | |
| гной | — | — | 8 | 4.8 | 3 | 42.8 | 11 | 4.9 | |
| 2 | Болевой синдром | 42 | 89.4 | 141 | 84.4 | 2 | 28.6 | 185 | 83.7 |
| Кишечные расстройства | |||||||||
| 3 | запоры | 15 | 31.9 | 54 | 32.3 | 1 | 14.3 | 70 | 31.7 |
| поносы | 5 | 10.6 | — | — | — | — | 17 | 7.7 | |
| запоры и поносы | 8 | 17.0 | 14 | 8.4 | — | — | 21 | 9.5 | |
| тенезмы | 11 | 23.4 | 78 | 46.7 | 2 | 28.6 | 91 | 41.2 | |
| вздутие живота | 28 | 59.6 | 3 | 1.8 | — | — | 31 | 14.0 | |
| непроходимость кишечника | 38 | 80.8 | 26 | 15.6 | — | — | 64 | 28.9 | |
Одним из первых симптомокомплексов являются патологические выделения из прямой кишки. Чаще и раньше появляется увеличенное количество слизи в каловых массах. Даже небольшая аденогенная опухоль сопровождается усилением секреции слизи. Часто на этот симптом больные обращают внимание не сразу, а лишь тогда когда количество слизи становится по мере увеличения опухоли значительным.
При изъязвлении опухоли и присоединении воспалительного процесса слизистые выделения становятся слизисто-гнойными. При массивном распаде опухолевой ткани количество зловонных гнойных выделений может быть значительным.
Вследствие тех же дегенеративно-деструктивных процессов в опухоли с испражнениями может выделяться кровь. Первоначально — это небольшие прожилки крови в слизи. Затем появляется примесь крови в каловых массах. Эти выделения носят периодический характер, связаны с дефекацией. Примеси крови чаще окрашены в темный цвет, но может быть и алое окрашивание. Как правило, профузные кровотечения наблюдаются редко и лишь в поздних стадиях опухолевого процесса со значительным распадом опухоли. Следует сказать, что у 28 % больных первым поводом для обращения к врачу были кровянистые выделения из прямой кишки.
Характер и выраженность синдрома патологических выделений при раке прямой кишки зависят от особенностей опухоли. При экзофитных опухолях патологические выделения возникают рано и имеют более выраженный характер, что связано с быстро развивающимися некрозом и изъязвлением, травмой каловыми массами. При эндофитном раке патологические примеси могут быть скудными и не привлекают внимания больного.
Частыми симптомами рака прямой кишки являются те, которые связаны с нарушениями функций кишки. К ним относятся нерегулярность дефекации, поносы, чередующиеся с запорами, тенезмы. Эти проявления менее специфичны, чем патологические выделения. Однако, их появление должно всегда настораживать.
Чередование поносов и запоров — признак, характерный для начальных стадий рака прямой кишки. По мере увеличения размеров опухоли более частыми и клинически значимыми становятся запоры.
Частые ложные позывы на стул (тенезмы) являются тягостным симптомом. Они, как правило, сопровождаются патологическими выделениями. После дефекации больные не испытывают чувства удовлетворения, они испытывают ощущения инородного тела в прямой кишке. Ложные позывы могут наблюдаться от 3-5 до 20-25 раз в сутки.
Некоторые больные отмечают изменения формы каловых масс. Форма кала может иметь лентовидный, «овечий» характер. Акт дефекации может быть многофазным с выделением в каждой фазе небольшой порции кала.
Одна из ранних и частых жалоб больных с опухолью прямой кишки связана с нарушениями пассажа содержимого по кишке, но появляется уже в поздних стадиях. Особенно часто это случается при локализации в надампулярном отделе. Запоры становятся упорными. Больные начинают применять клизмы или слабительные.
Нарастание этой симптоматики может постепенно перейти в клиническую картину хронической частичной кишечной непроходимости с периодически появляющейся полной непроходимостью. Эти осложнения проявляются схваткообразными болями в животе, периодической рвотой, вздутием живота, задержкой газов.
Из 221 наших больных явление частичной кишечной непроходимости имели место у 54 больных (24,4%), острая кишечная непроходимость у 10 больных (4,5%).
Боли в зоне опухоли характерны для рака анального канала. Как правило, они возникают во время дефекации и затем длительно сохраняются подобно тому, как это бывает при трещинах анального канала.
Болевые ощущения при опухолях, локализующихся в других отделах прямой кишки, свидетельствуют о местном распространении процесса на окружающие органы и ткани. Боли более характерны для эндофитных опухолей, когда раковая инфильтрация вовлекает множественные нервные окончания стенки кишки. Тогда боли могут отмечаться и в ранних стадиях заболевания.
Боли в животе, крестце, поясничном отделе позвоночника являются проявлением серьезных осложнений, генерализации опухолевого процесса, прорастания опухолью соседних органов и тканей. Об этом же свидетельствует появление болей при мочеиспускании, учащенное мочеиспускание.
Общие клинические проявления, характерные для рака других локализаций, в частности, других отделов желудочно-кишечного тракта (похудание, анемизация, слабость, бледность, сухость кожных покровов, иктеричность кожи) при раке прямой кишки наблюдаются реже. Если они появляются, то являются выражением поздних стадий заболевания. Длительная интоксикация, ограничения пищевого рациона из-за кишечного дискомфорта могут привести к этим явлениям.
По данным ряда авторов снижение массы тела наблюдается у 40-50% больных. Мы наблюдали этот признак у 85 больных (38,5%). Средний уровень снижения массы тела составил 10,5±0,8 кг.
Таким образом, общее состояние больных раком прямой кишки страдает лишь при распространенном опухолевом процессе, не изменяясь существенно в ранних стадиях заболевания. Это объясняет высокий уровень поздней обращаемости больных за медицинской помощью и большое число при первичной диагностике запущенных случаев заболевания.
По мнению В.Р.Брайцева (1952) продолжительность жизни больных раком прямой кишки от появления первых признаков заболевания до смерти равна 12-19 месяцев. Если учесть, что длительность скрытого периода составляет примерно 15 месяцев, то общая продолжительность жизни от начала заболевания до смерти составляет 27-34 месяца.
Объективно определяемыми признаками при раке прямой кишки являются выявляемые первичная опухоль и вторичные метастатические поражения. Первичную опухоль прямой кишки можно оценить клинически, если она достигается при пальцевом исследовании. Раковая опухоль плотной консистенции, поверхность ее бугристая, легко кровоточит при контакте.
В центре опухоли можно обнаружить кратерообразный дефект к бугристым дном и неровными краями. Даже при эндофитных опухолях обычно значительная часть опухоли выстоит в просвет прямой кишки. Подвижной или смещаемый опухоль бывает лишь в ранних стадиях заболевания.
Раковую опухоль анального канала в виде плотного бугристого образования часто обнаруживают сами больные. Врач может при осмотре визуально оценить основные характеристики такой опухоли. В анальное отверстие могут также выпадать при дефекации или натуживании опухоли расположенные нижне ампулярном отделе и имеющие небольшие размеры (2-3 см) и ножку.
Описанные симптомы являются характерными в целом для неосложненного рака прямой кишки. Однако возможны различные особенности клинического течения заболевания в зависимости от локализации опухоли, ее формы и характера развившихся осложнений.
Характер клинического течения неосложненного рака прямой кишки определяется целям рядом обстоятельств: локализацией опухоли, ее гистологическим строением, возрастом больного и т.д.
При локализации рака в надзмпулярном и в проксимальной половине ампулярного отделз наиболее частым симптомом являются патологические выделения. Для начального периода заболевания иногда характерно чередование поносов и запоров. Боли и тенезмы появляются лишь в поздних стадиях заболевания.
Для этой локализации опухоли типично присоединение перифокального воспаления, что сопровождается лихорадкой, тенезмами, слизисто-гнойными выделениями. Именно эта локализация рака часто осложняется низкой обтурационной кишечной непроходимостью, прорастанием мочевого пузыря у мужчин, матки и влагалища у женщин, мочеточников.
Рак нижнеампулярного отдела протекает в раннем периоде с весьма скудной симптоматикой. Характерными являются патологические выделения и ощущение инородного тела, «чего-то мешающего» в прямой кишке. С ростом опухоли появляются симптомы распространения на окружающие ткани: боли в крестце в поясничной области, копчике, затрудненное мочеиспускание, образование прямокишечно-уретрального и прямокишечно-влагалищного свищей.
При раке анального канала ранним признаком являются боли. Изъязвление опухоли сопровождается кровотечениями при дефекации. Распространяясь на параректальную клетчатку рак в этих случаях приводит к образованию парапроктита, параректальных свищей, через которые выделяются кал, слизь, гной, кровь.
По мере роста опухоли и инфильтрации анальных сфинктеров может развиться их функциональная несостоятельность, проявляющаяся недержанием кала. С другой стороны опухоль может вызвать резкое сужение заднепроходного отверстия и связанную с этим непроходимость прямой кишки. Рак анального отдела довольно рано дает метастазы в паховые лимфатические узлы, что клинически определяется их увеличением и плотностью.
Генерализация опухолевого процесса с образованием отдаленных метастазов также сопровождается определенной клинической симптоматикой. Наиболее часто имеют место метастазы в печень. Как правило, лишь множественные метастазы в обеих долях сопровождаются характерными признаками: боли в правом подреберье, повышение температуры, ознобы, желтуха.
Карциноматоз брюшины сопровождается вздутием живота, асцитом. При метастатическом поражении костей появляются выраженные боли в крестце, других отделах позвоночника. Мы наблюдали одного больного с метастазами в ребра, что сопровождалось выраженными проявлениями межреберной невралгии.
Типичная клиническая картина рака прямой кишки является характерной для типичной гистологической формы — аденокарциномы, которая встречается у большинства больных. При менее дифференцированных видах раковой опухоли наблюдается более быстрое и агрессивное течение заболевания. В более ранние сроки развивается местное вовлечение рядом расположенных органов и отдаленные метастазы.
На клиническое течение заболевания определенное влияние оказывает возраст больных. У больных в возрасте до 40 лет заболевание развивается стремительно. Период от появления первых клинических признаков до обращения к врачу непродолжителен. Как правило, у них определяются опухоли более значительных размеров и более ранняя генерализация процесса.
Процент операбельности в этой группе ниже. Чаще в этой группе больных встречаются низкодифференцированные формы рака. У больных в возрасте 60-70 лет эти прогностические факторы выглядят более благоприятно. У них реже встречаются анаплазированные раки, отмечается медленный рост опухоли. В течении продолжительного периода не наблюдается метастазов.
Свой отпечаток на клиническое течение рака прямой кишки откладывают заболевания, на фоне которых он развивается. У больных с полипозом характер роста и гистологическая картина рака не отличается от таковой при первичной опухоли. Рак на фоне полипоза может располагаться в любом отделе кишки и обычно находится в окружении разных по форме и размерам полипов. Следует помнить, что при этом возможна малигнизация не одного полипа и в разных отделах кишечника.
В редких случаях рак анального отдела может развиваться на фоне хронического парапроктита. Мы наблюдали 3 больных с озлокачествленными параректальными свищами. Основной жалобой были боли в области заднего прохода, усиливающиеся при сидении и ходьбе. Из свищей наблюдались обильные слизисто-гнойные выделения. Такого же характера выделения были из прямой кишки. Внешний вид свища также имеет характерные черты. Вокруг наружного отверстия свища имеется плотный отек тканей, болезненность, инфильтрация.
Опухолевая ткань у всех больных в виде плотных бугристых образований определялась в области внутреннего отверстия свища, края которого были неровными, изъеденными.
По данным Л.С.Богуславского с соавт. (1974) частые обострения хронического парапроктита не влияют на частоту малигнизации. Продолжительность заболевания лишь у 2 из 19 больных не превышала 3 лет, у остальных длительность предшествовавшего малигнизации периода составила от 5 до 40 лет.
Прогноз при раке прямой кишки, развившемся на фоне хронического парапроктита неблагоприятен: большинство больных поступают в III-IV стадиях заболевания.
Таков же прогноз при раке прямой кишки, развившемся на фоне неспецифического язвенного колита или болезни Крона. Для этих опухолей характерны высокая степень злокачественности, раннее метастазирование, быстрый рост. Опухоль как правило имеет эндофитный характер.
Дезориентирующее влияние на диагностическую тактику часто оказывает то обстоятельство, что оба заболевания имеют сходную симптоматику и боли, тенезмы, частый жидкий стул, патологические выделения часто расцениваются как очередное обострение колита. Нужны тщательные диагностические исследования, в том числе биопсия, для установления правильного диагноза.
Сведения о клинике рака анального канала являются в литературе наиболее неопределенными и наиболее краткими. Большинство авторов ограничиваются перечислением возможных симптомов заболевания и указанием частоты их выявляемости.
В.Д. Федоров (1979), считая главным проявлением рака анального отдела боли, кровянистые выделения из заднего прохода и нарушения функции кишечника, так описывает клинику этого заболевания: ранним симптомом являются боли, обусловленные спазмом сфинктера, так как опухоль чаще растет эндофитно и имеет тенденцию рано изъязвляться, вторым симптомом являются кровянистые выделения из заднего прохода при дефекации; по мере роста опухоль иефильтрирует сфинктеры прямой кишки, приводя, с одной стороны, к недержанию кала, с другой — к резкому сужению заднего прохода, сопровождающемуся развитием кишечной непроходимости; как привило опухоль анального канала осложняется сопутствующим воспалением, что ведет к усилению болен, появляются слизисто-гнойные выделения; часто инфекция проникает в параректальную клетчатку, образуются свищи, через которые выделяются кал, гной, кровь; так как рак анального канала рано дает метастазы в паховые лимфатические узлы, это клинически проявляется их увеличением; нередко у таких больных бывают выражены и общие симптомы, обусловленные хронической кишечной непроходимостью, потерями белка с кровью и гноем, а также хроническим воспалением пара ректальной клетчатки.
В.Б. Александров. (1977), Е.С. Скобля (1975) отмечают, что наиболее частым симптомом анального рака являются кровотечения из заднего прохода, в начале заболевания в виде прожилок крови в каловых массах, в дальнейшем — различной интенсивности выделения, чаще темной, реже алой крови.
Периодичность появления кровянистых выделений также, по мнению авторов, зависит от стадии заболевания. Для ранних стадий заболевания характерно постоянство проявления этого симптома при малой кровоточивости. Характерна также периодичность появления слизисто-кровянистых выделений, когда через 2-3 недели видимого благополучия на протяжении нескольких дней или недель регулярно в каловых массах появляется примесь крови.
Боль, как характерный симптом, который может появиться очень рано, типична только для рака, поражающего анальный канал. Тенезмы, ложные позывы на низ, завершающиеся выделениями крови, гноя и слизи — симптомы далеко зашедшего процесса редко сопутствуют раку анального отдела прямой кишки.
B.C.Morson (1960) представил результаты наблюдения за 39 больными анального рака. У 22 из них основным симптомом заболевания были ректальные кровотечения, у 17 — боли. Анализ клинической картины рака анального отдела проведенный G. Queen (1970) показал, что наиболее частыми симптомами заболевания были кровотечения из заднего прохода, общая слабость, кишечный дискомфорт.
Из 234 больных у 116 основным симптомом опухоли было кровотечение, у 61 — запоры, у 21 — поносы, у 17 — опущение инородного тела в заднем проходе. Прогрессивно усиливающиеся боли отмечались практически у всех больных.
Е. McConnell (1970) проанализировал клиническую картину рака анального отдела в зависимости от расположения опухоли — в анальном канале или у края заднего прохода. Материалом для исследования послужили 96 наблюдений, из которых в 55 опухоль располагалась в анальном канале, в 41 — у края заднего прохода. Получилась следующая картина (табл. 24.2).
Таблица 24.2. Частота клинических симптомов при pакe анального канала (Е.МсСоппеll 1970)
 Диарея и запор также входят в список симптомов рака кишечника.
Диарея и запор также входят в список симптомов рака кишечника. Кровянистые выделения из прямой кишки темного цвета могут служить признаком злокачественного образования.
Кровянистые выделения из прямой кишки темного цвета могут служить признаком злокачественного образования. При появлении тревожных симптомов следует немедленно обратиться к врачу.
При появлении тревожных симптомов следует немедленно обратиться к врачу.