С этой деликатной проблемой не торопятся к врачу, а зря. Слизь в кале у взрослого – серьезная причина обследовать желудок, кишечник и начать лечение. Обращение к доктору поможет избежать тяжелых последствий. Для каких заболеваний характерно появление слизистых выделений, насколько опасны симптомы, что становится провоцирующим фактором, чтобы вместе с каловыми массами начал выходить секрет? Это важные вопросы, требующие подробных ответов.
Мудро устроенный человеческий организм постоянно выделяет слизь для защиты тканей и органов. Маслянистое желеобразное вещество белого или прозрачного цвета образуется при секреции, которую производят железы кишечника. Часть ее составляют клетки эпителия, лейкоциты на поверхности слизистой оболочки. Такой секрет играет важную роль:
- оберегает от влияния токсических компонентов кала;
- защищает оболочку кишечника от механического воздействия грубых волокон пищи;
- предотвращает хронические запоры вследствие трудного прохождения каловых масс.
Организм взрослого постоянно вырабатывает и выводит вязкое содержимое – это нормальное явление. Благодаря слизи каловые массы могут легко продвигаться по кишечному тракту и выходить через анальное отверстие. При воспалительных изменениях кишечника, возникают серьезные проблемы с выделением смазки. Как результат:
- при отсутствии образуются трещины, повреждения слизистой, кровотечения, развитие геморроя;
- возможны серьезные патологии при чрезмерной выработке секрета;
- изменение цвета отделяемого сигнализирует о наличии проблем, требующих лечения.
Норма – прозрачная слизь в кале у взрослого выходит в небольшом количестве и состоит из погибших клеток эпителия. При патологических поражениях кишечника, изменениях в желудке возникает защитная реакция на процесс раздражения. Начинает усиленно вырабатываться смазка, оберегающая слизистую оболочку, помогающая вывести чужеродные вещества, патогенные микроорганизмы.
В зависимости от патологии вязкое содержимое может отличаться по цвету и форме:
- белый или прозрачный – проблемы дистальных отделов кишечника;
- желтый – провоцируют антибиотики, полипы, геморрой;
- сероватые хлопья на поверхности кала – свидетельство поражения прямой, нисходящей кишки;
- зеленый – бактериальное заражение;
- розовый – процессы с выделением гноя;
- мелкие хлопья смешиваются с калом – проблемы тонкого кишечника;
- с примесью крови – язы, трещины, геморрагические воспаления;
- черный – раковые опухоли.
Для появления слизи в кале у взрослого существует множество причин. Часть их связана с образом жизни, для других провоцирующим фактором становятся заболевания. Характерные поводы для образования слизистых выделений:
- некачественная вода;
- наличие грубых пищевых волокон;
- длительное голодание;
- переохлаждения органов малого таза;
- прием лекарственных препаратов;
- купание в водоеме с холодной водой;
- злоупотребление алкоголем;
- частая практика диет;
- стрессовые ситуации;
- употребление немытых овощей, фруктов
- курение;
- несбалансированное питание.
Кал со слизью у взрослого – сигнал присутствия патологических изменений. Выделения вызывают заболевания:
- синдром разраженного кишечника, сопровождающийся диареей, рвотой, запорами;
- дисбактериоз – дисбаланс микрофлоры;
- опухоли в желудке, кишечнике;
- болезнь Крона;
- аллергия на вещества, попадающие в желудок;
- инфекционные кишечные поражения – брюшной тиф, дизентерия, колит, энтерит.
Не редкость, когда желеобразный секрет в кале у взрослого появляется как результат:
- глистных инвазий;
- инфекций вирусного происхождения;
- заболеваний органов дыхания;
- геморроя с трещинами и язвами;
- язвы желудка, двенадцатиперстной кишки;
- полипов;
- панкреатита;
- воспалений толстой кишки;
- спастического колита;
- дивертикулеза кишечника;
- проктита;
- муковисцидоза.
Что способствует появлению желеобразных выделений белого цвета у взрослого? Эти симптомы в кале свидетельствуют о наличии заболеваний желудка, патологий кишечного тракта. Причинами появления признаков становятся:
- воспаления прямой кишки, а также сигмовидной и нисходящей;
- защитная реакция на раздражения патогенными организмами;
- грибковое поражение анального отверстия;
- неправильное питание;
- недостаток полезных микроорганизмов – дисбактериоз.
Слизь в стуле у взрослого белого цвета образуется как результат:
- бактериального поражения анальных трещин;
- воспалительных заболеваний толстого кишечника;
- раздражение стенок кишечника при аллергических реакциях, лактозной непереносимости, атопическом дерматите;
- поражения слизистой кишечника;
- применения антибактериальных лекарств;
- воспаление слизистой прямой кишки;
- кандидоза;
- нарушений нормальной микрофлоры;
- заболеваний поджелудочной железы, печени, желчного пузыря.
Когда у пациента из анального отверстия вместо каловых масс выходит вязкий секрет, напоминающий сопли или слизь, это значит, что человек не имеет возможности удержать содержимое прямой кишки. При этом состоянии наблюдается боль внизу живота, повышение температуры. Провоцируют появление таких симптомов:
- длительные запоры;
- непроходимость кишечника;
- глистные инвазии;
- заворот кишок;
- бактериальные инфекции;
- язва прямой кишки;
- новообразования;
- полипы;
- инородный предмет в кишке.
Очень серьезная ситуация – выделение кровяного вязкого содержимого. Это признак опасных заболеваний. Слизь с кровью в кале взрослого имеет специфические черты по внешнему виду в зависимости от диагноза. Специалисты отмечают:
- патологические примеси – прожилки с комочками слизи – болезнь Крона, онкология;
- вкрапления кровяных сгустков в каловых массах свидетельствует о кровотечении при геморрое, раке прямой кишки (обнаружить слизь можно на туалетной бумаге после дефекации);
- желеобразная масса – проктит, полипы, язва желудка.
Необходимо срочно пройти обследование и начать лечение, когда впервые появились слизистые выделения с кровью при испражнении. Симптомы в зависимости от характера секреции сигнализируют о патологиях:
- наличие примеси слизи с кровью водянистой консистенции – респираторная, кишечная инфекция;
- слизистое содержимое алого цвета – цирроз печени, расширение вен кишечника, язва или рак желудка;
- обильные выделения в кале – дивертикулез прямой кишки, ишемический колит.
источник
Гной в кале представляет собой патологическое состояние, при котором в испражнениях присутствуют примеси зеленоватой или желтоватой гнойной жидкости.
Подобный симптом абсолютно во всех случаях указывает на протекание какого-либо недуга воспалительного характера.
Зачастую такое проявление не будет единственным в клинической картине, которая определяется причиной появления столь тревожного признака. Очень часто вместе с гноем в кале появляется кровь и слизь, а также выражаются другие симптомы, характерные для патологий ЖКТ.
Чтобы поставить правильный диагноз, необходимо проведение объективного и лабораторно-инструментального обследования.
Лечение проводится зачастую консервативными методами, но может потребоваться и хирургическое вмешательство.
Подобное проявление может наблюдаться как у ребёнка, так и у взрослого, вне зависимости от половой принадлежности. Поскольку всегда гнойные примеси в фекалиях указывают на протекание недуга, то соответственно причины его развития будут патологическими.
Среди недугов стоит выделить:
- наличие злокачественного образования в толстом или тонком кишечнике;
- прободение гнойника, с истечением содержимого в полость кишечника;
- колит инфекционного происхождения;
- неспецифический язвенный колит;
- проктит и парапроктит;
- геморрой как при наружной, так и при внутренней локализации геморроидальных шишек;
- дивертикулит;
- аутоиммунные недуги, поражающие кишечник, например, болезнь Крона;
- отравление организма токсическими или ядовитыми веществами;
- пищевые отравления;
- дизентерия;
- распад инфицированной онкологической опухоли;
- дисбактериоз кишечника;
- кистозное новообразование в области копчика;
- параректальные свищи;
- язвенное поражение прямой кишки;
- воспаление анальной трещины;
- патологическое влияние гельминтов, паразитов или простейших микроорганизмов;
- осложнённое течение патологий венерического характера.
Единственным безобидным источником появления кала с гноем, слизью или кровью является нерациональное питание. Это означает, что в меню человека преобладают жирные и острые блюда, маринады и копчёности, пересоленная пища и газированные напитки.
В зависимости от того, что послужило причиной появления примесей гноя в стуле, может также выделяться большое количество слизи и крови. В подавляющем большинстве случаев такая симптоматика сопровождается следующими признаками:
- зуд и жжение в области анального отверстия;
- сильный болевой синдром в области живота;
- изжога и отрыжка;
- тошнота, которая приводит к рвотным позывам. Рвота лишь иногда влияет на улучшение состояния пациента;
- нарушение стула – может наблюдаться как преобладание запора или диареи, так и чередование таких признаков;
- частые позывы к дефекации, в некоторых случаях они носят ложный характер;
- жжение и отёчность перианальной зоны;
- мацерация кожного покрова в области анального отверстия. Такое состояние представляет собой размягчение эпидермиса под влиянием длительного воздействия на кожу гнойного экссудата, крови или слизи.
Подобный симптомокомплекс является наиболее распространённым, но это вовсе не означает, что вышеперечисленные клинические проявления будут наблюдаться абсолютно у всех пациентов.
Определить причину появления гноя в каловых массах можно при помощи лабораторно-инструментального обследования пациента. Однако перед назначением подобных диагностических мер гастроэнтерологу, а именно к такому специалисту стоит обращаться за помощью при возникновении подобного симптома, необходимо:
- детально опросить пациента – для выяснения времени появления основного симптома, наличия и степени интенсивности выражения сопутствующих признаков;
- ознакомиться с историей болезни и собрать анамнез жизни пациента – это даст возможность клиницисту понять, что могло вызвать появление патологических примесей в испражнениях;
- провести тщательный объективный осмотр.
Лабораторные обследования включают в себя:
- общий анализ крови;
- биохимию крови;
- клинический анализ мочи;
- микроскопические изучения экскрементов – покажет не только наличие примесей гноя, слизи и крови, то также частички паразитов, гельминтов или непереваренной пищи, а также большого количества жира;
- бактериологический посев кала – для выявления патологических микроорганизмов.
Среди инструментальных обследований пациента выделяют:
- УЗИ брюшной полости;
- колоноскопию;
- ректороманоскопию;
- аноскопию;
- ирригоскопию;
- биопсию;
- рентгенографию;
- КТ и МРТ.
Устранение такого симптома предполагает ликвидацию предрасполагающего фактора. Это означает, что тактика терапии будет отличаться в зависимости от причин, например:
- соблюдение щадящего рациона — показано абсолютно всем пациентам, поскольку подобный признак вызывает гастроэнтерологические проблемы. Только лечащий врач может составить перечень разрешённых и запрещённых продуктов, предоставить информацию относительно приготовления блюд, а также прописать примерное меню;
- приём таблеток, а также использование ректальных суппозиториев, кремов и мазей – также необходимо всем пациентам. Это поможет снять симптоматику, а в некоторых случаях устранить причину гноя в кале;
- хирургическое вмешательство – осуществляется по показаниям, в частности, необходимо при геморрое, онкологии, формировании кисты и абсцессов.
Что касается медикаментозной терапии, то зачастую пациентам необходим приём:
- антибактериальных средств – если фактором появления основного клинического проявления стали болезнетворные бактерии, гельминты или паразиты;
- противовоспалительных лекарств;
- витаминных комплексов;
- веществ, для купирования симптоматики.
Помимо этого, хороших результатов можно добиться при помощи применения рецептов народной медицины, которая предполагает приготовление целебных отваров, настоев, сидячих ванночек и клизм на основе лекарственных трав.
Специфических профилактических мер, предупреждающих появление каких-либо примесей в каловых массах, не существует. Однако людям рекомендуется соблюдать общие правила, среди которых:
- активный и здоровый образ жизни;
- правильное и сбалансированное питание;
- соблюдение правил безопасности при работе с вредными веществами;
- ежегодное прохождение профилактического осмотра.
С точностью ответить, какой прогноз для выздоровления и жизни при появлении кала с гноем невозможно – он зависит от этиологического фактора и его тяжести течения.
источник
В статье предлагаем узнать про слизь в кале у взрослого,разбираются причины и лечение народными методами.
Количество слизи в фекалиях – относится к важным показателям копрограммы (комплексное химическое, физическое и микроскопическое исследование кала).
Избыточные включения слизи указывают на развитие патологий органов желудочно-кишечного тракта. Разберемся подробнее, о чем свидетельствует коричневая, прозрачная, черная и белая слизь в кале у взрослого и ребенка. Рассмотрим ситуации, когда слизь в фекалиях является вариантом нормы.
Слизь у человека в кале – продукт выделения клеток тканей кишечного эпителия. Имеет вязкую консистенцию, в норме она прозрачна или слегка беловатого оттенка. Значение слизистого секрета в организме человека:
- предохранение от воздействия токсичных компонентов каловых масс;
- защита внутренней оболочки кишечника от грубого воздействия пищевых волокон;
- облегчение прохождения каловых масс по кишечнику;
- способствование формированию каловых масс.
Поэтому выработка слизи и её присутствие в кале у человека – вариант физиологической нормы. Недостаточное количество слизи может привести к повреждению кишечника и анального отверстия, а также к развитию геморроя. В норме в анализах может обнаруживаться небольшое количество слизистого секрета естественного цвета. Однако изменение её цвета, запаха или консистенции – признак серьёзных патологических изменений в организме обследуемого пациента.
Увеличенное количество слизи может наблюдаться при кишечных дисбактериозах, кишечных инфекциях, заболевании Крона и т.д.
При обнаружении слизи в кале следует обратиться к доктору за направлением на копрограмму. Это исследование каловых масс анализирует их физические и химические свойства, позволяет выявить наличие различных включений. Без этого анализа диагностика системы пищеварения не может считаться полной.
Для реализации анализа применяют микроскопическую методику. Взятый биоматериал изучают под микроскопом и оценивают основные показатели, которые фиксируются в бланке каждого пациента. По результатам исследования врач принимает решение о необходимости более полной диагностики или назначает методы лечения.
Симптомы, при которых следует сдать копрограмму:
- обнаружение большого количества слизи в фекалиях;
- выделение крови со слизью в кале;
- изменение цвета, запаха или консистенции кала;
- жидкий стул в течение нескольких дней;
- лихорадка, боли в животе и появление сгустков слизи в кале;
- боли в различных отделах брюшной области;
- постоянная усталость, сниженная работоспособность и т.д.;
- снижение аппетита и массы тела даже при достаточном питании;
- ухудшение состояния цвета кожи, ногтей и волос;
- избыточное газообразование;
- пожелтение белков глаз и кожи.
В дополнение к копрограмме врач может назначить анализ кала на яйца простейших и цисты гельминтов, исследование фекалий на скрытую кровь, отпечаток с перианальной области (Энтеробиоз). Из инструментальных методов рекомендованы: УЗИ внутренних органов, гастроскопия и колоноскопия. Данные комплексной диагностики позволят получить полную картину о здоровье пациента и назначить грамотное лечение.
Причины появления избыточного количества слизи в кале различны. Их можно разделить на причины, связанные с образом жизни человека и патологические состояния. Стул со слизью может стать результатом:
- употребления некачественной воды;
- присутствия в рационе питания большого количества грубых пищевых волокон;
- голодания на протяжении длительного времени;
- сильного переохлаждения тазовых органов;
- составления неграмотной диеты;
- купания в ледяной воде;
- избыточного употребления алкогольных напитков и курение;
- недостаточного очищения фруктов и овощей перед употреблением;
- эмоционального или физического перенапряжения.
В этом случае важно пересмотреть рацион своего питания, избавиться от вредных привычек и привести в норму психическое здоровье.
К патологическим причинам обнаружения большого количества слизи в экскрементах относят:
- синдром раздражённого желудка или кишечника;
- опухоль желудка или кишечника;
- болезнь Крона;
- аллергическую реакцию на компоненты продуктов питания;
- инфекцию, поражающую желудочно-кишечный тракт.
Еще одна патологическая ситуация – это когда у взрослого вместо кала выходит слизь. Что свидетельствует о невозможности удержания содержимого кишечника. Часто сопровождается резким повышением температуры и сильными болями в области живота.
Необходимо проводить комплексную диагностику для установления точных причин и подбора медикаментозного лечения. Следует отметить, что цвет выделяемой слизи имеет немаловажное значение при диагностике. Поскольку определённый цвет указывает на различные заболевания. Рассмотрим подробнее – при каких заболеваниях выделяется слизь специфического цвета.
Такие выделения характерны для заболеваний желудка и кишечного тракта, например:
- воспалительный процесс, затрагивающий прямую кишку и нисходящую с сигмовидной;
- заражение патогенными микроорганизмами;
- грибковая инфекция;
- несбалансированный рацион;
- дисбактериоз, который проявляется в преобладании представителей патогенной и условно-патогенной микрофлоры, над нормальной;
- непереносимость лактозы.
Слизистые выделения являются одним из побочных эффектов приёма антибактериальных препаратов. Именно поэтому важно после антибиотикотерапии пройти курс восстановления нормальной микрофлоры кишечника. Поскольку антибиотики, в особенности широкого спектра действия, угнетают рост как патогенных, так и полезных бактерий.
Желтая слизь в кале у взрослого указывает разрастание полипов на стенках кишечника и развитие геморроя. Слизь выполняет защитную функцию слизистого эпителия стенок кишечного тракта от появившихся наростов.
Секрет жёлтого цвета обнаруживается в каловых массах при бактериальном заражении кишечника, переохлаждении пациента, онкологических заболеваниях и на фоне приёма антибактериальных препаратов.
Один из опаснейших симптомов серьёзных патологий – черная слизь. Недопустимо откладывание визита к терапевту и немедленная комплексная диагностика пациента. Возможные причины: кровотечение в кишечнике, разрастание злокачественного новообразования и язва.
Коричневая слизь указывает на нарушение работы поджелудочной железы и гипотонус ободочной кишки. Как правило, состояние сопровождается дисбактериозом и требует восстановления нормальной микрофлоры кишечника.
Следует отметить, что черный окрас каловых масс может наблюдаться также у пациентов, получающих препараты железа (часть железа выводится с калом). В таком случае, изменение цвета кала не является патологией.
Не менее опасная ситуация – слизь с кровью в кале. Следует обратить внимание на характер выделений, поскольку они указывают на конкретные патологии. Так, кровь с прожилками и комками – частый признак развивающейся болезни Крона. Это серьёзное заболевание, характеризующееся хроническим течением. Поражаются любые отделы желудочно-кишечного тракта у человека.
Патология может развиваться у взрослых и детей. Данное заболевание по клиническим признакам схоже с язвенным колитом, поэтому важно провести точную дифференциальную диагностику.
У детей болезнь протекает без выраженных клинических признаков и с широким распространением внекишечных проявлений. Прогноз крайне серьёзный, а течение болезни тяжелее, чем у взрослых.
Характерная особенность – неизбежные рецидивы. У каждого пациенту минимум 1 раз в 20 лет происходит обострение. Поэтому не следует пренебрегать динамическим наблюдением за состоянием пациента и вовремя проводить профилактическое лечение.
Кроме этого, кровь выделяется с фекалиями при онкологических поражениях различных отделов пищеварительной системы, при кровотечениях на фоне геморроя, полипозе кишечника, анальных трещинах и т.д.
Преобладание слизистых выделений у новорождённого малыша – вариант нормы. Поскольку кишечный тракт грудничка еще не заселён достаточным количеством представителей нормальной микрофлоры. Полезные микроорганизмы заселяются в кишечник ребёнка вместе с материнским молоком. После заселения кишечника и адаптации новорождённого, из каловых масс постепенно исчезает слизистый секрет. В случае если этого не случилось, то следует обратить внимание на:
- питание кормящей мамы, возможно, оно несбалансированно;
- стерильность грудного молока. В случае если оно не стерильно, то в организм ребёнка поступают болезнетворные микроорганизмы, что отрицательно сказывается на его здоровье. Для уточнения стерильности можно провести исследование – посев грудного молока;
- аллергию на лактозу у грудничка;
- возможность развития молочницы у ребёнка, которая была ему передана матерью при родах;
- изменение искусственной смеси для питания;
- нерационально раннее введение прикорма.
Белая слизь в кале у ребёнка обнаруживается при дисбактериозе. Особенно это характерно в первые годы жизни, когда малыш пробует на вкус различные предметы, которые могут оказаться немытыми. Среди патологических причин следует выделить:
- острую стадию инфекционного заболевания различной этиологии;
- глистную инвазию;
- болезнь Крона;
- развитие новообразований в органах желудочно-кишечного тракта;
- кишечную непроходимость;
- колиты;
- аллергическую непереносимость продуктов.
Следует брать во внимание неправильный рацион малыша, приём лекарственных препаратов и возможность переохлаждения.
Для лечения подобного состояния пациенту следует обратиться к врачу гастроэнтерологу. Он назначит необходимые диагностические процедуры и подберёт грамотную лекарственную терапию. Пациенту придется пересмотреть свой рацион и режим питания. Отказаться следует от жирных и острых блюд, сильносолёных продуктов и консервов. Подобные продукты провоцируют избыточное выделение желудочного сока. От кофе, алкогольных напитков и табакокурения отказаться следует вообще.
Употребление достаточного количества жидкости (для взрослого – это минимум 2 л) позволит ускорить процесс выведение инфекции из организма. Это положительно сказывается на работе кишечного тракта и желудка.
Рассмотрим народные методы для устранения слизистых выделений из каловых масс:
- гранатовые корки мелко измельчают. 1 ст ложку корок поместить в ёмкость и залить стаканом кипятка. Настаивается 2-3 часа, после чего употребляется понемногу в течение дня;
- от диареи со слизью помогает перец горошком. Следует проглотить 10 зёрен, предварительно не разжевывая их;
- приготовить настой можно из травы полыни или зверобоя. Такой настой поможет очистить кишечник и ускорить выведение токсинов. Рецепт достаточно прост: 1 чайную ложку мелко измельченных трав заливают двумя стаканами кипятка, настаивают 2-3 часа. Рекомендуется пить по 1-2 ложки 4-5 раз в сутки.
Методы народного лечения не могут являться достаточной альтернативой медикаментозной терапии. Любое применение методов нетрадиционной медицины требует обязательного согласования с лечащим врачом. Только в этом случае лечение будет являться результативным.
Дипломированный специалист, в 2014 году закончила с отличием ФГБОУ ВО Оренбургский госудаственный университет по специальности «микробиолог». Выпускник аспирантуры ФГБОУ ВО Оренбургский ГАУ.
В 2015г. в Институте клеточного и внутриклеточного симбиоза Уральского отделения РАН прошла повышение квалификации по дополнительной профессиональной программе «Бактериология».
Лауреат всероссийского конкурса на лучшую научную работу в номинации «Биологические науки» 2017 года.
источник
Большинству людей не свойственно внимательно осматривать собственные фекалии, да и конструкция современной сантехники часто мешает подобным исследованиям. Если в экскрементах случайно обнаруживаются разного рода примеси и включения, то есть смысл насторожиться: некоторые из них могут быть первыми клиническими проявлениями патологий. Отдельные примеси – это веское основание для визита к врачу и дальнейшего прохождения медицинского обследования, обязательно включающего сдачу анализов.
В сутки взрослый здоровый человек выделяет в среднем 300 г экскрементов в день, а дефекация обычно происходит 1 раз сутки.
Обратите внимание: в норме стул имеет почти однородную консистенцию.
Основными составляющими экскрементов являются:
вода – 75%;
При отсутствии острых и хронических заболеваний, а также расстройств кишечника, цвет стула взрослого человека варьирует от светло-коричневого до темно-коричневого.
Изменение цвета является одним из признаков развития патологии. Зеленоватый оттенок – один из симптомов регионарного энтерита (болезни Крона), серый цвет свидетельствует о проблемах с поджелудочной железой, светло серый или почти белый – о нарушении функциональной активности печени (в частности – при болезни Боткина). Желтый оттенок говорит о заболевании желчного пузыря.
Наиболее часто в кале выявляются следующие примеси:
Наличие примесей может свидетельствовать о развитии заболеваний (порой – достаточно серьезных патологий пищеварительной системы), но нередко оно обусловлено характером питания.
Если вы обнаружили в фекалиях целые кукурузные зерна или семена (например – подсолнечные), это не является поводом для того, чтобы бить тревогу. Некоторые продукты перевариваются очень тяжело, особенно если они плохо пережеваны. Также пищеварительные ферменты совершенно не в состоянии справиться с жилками, присутствующими в мясных продуктах, а также рыбьими косточками и фрагментами яичной скорлупы.
Основанием для визита к врачу является присутствие в экскрементах непереваренных мясных волокон, а также творога или яиц. Этот признак говорит о недостатке пищеварительных ферментов.
Обратите внимание: присутствие крупных частиц непереваренной пищи получило название лиентореи. При обнаружении мясных волокон говорят о креаторее.
Причиной нехватки энзимов могут являться:
- недостаточная секреция панкреатического сока (после резекции части поджелудочной железы или на фоне панкреатита);
- угнетение секреции ферментов в кишечнике;
- ярко выраженная атрофия слизистой оболочки желудка.
Остатки пищи могут появляться в стуле при его ускоренной эвакуации на фоне повышенной перистальтики. В этом случае некоторые продукты просто не успевают перевариться и усвоиться. Подобное явление в частности характерно для синдрома раздраженного кишечника.
Если кал имеет маслянистый блеск, это является признаком стеатореи, т. е. присутствия большого количества липидных соединений (жиров).
Возможные причины стеатореи:
- большое количество жиров в рационе;
- заболевания печени, желчного пузыря и протоков (цирроз, гепатит, холецистит и т. д.);
- болезни поджелудочной железы (воспаления, стриктуры, язвы и опухоли);
- гемохроматоз (накопление железа в органах на фоне нарушений метаболизма);
- патологии кишечника (воспалительные, аутоиммунные и опухолевые);
- эндокринные заболевания и патологии желез внутренней секреции;
- врожденные (наследственные) заболевания;
- системные проявления болезней кожи;
- избыточное потребление слабительных препаратов.
Обратите внимание: присутствие некоторого количества слизи в стуле (в виде комочков или вкраплений) является нормой для детей раннего возраста, находящихся на грудном вскармливании. Материнское молоко характеризуется высокой жирностью, с которой пока не способны в полной мере справиться пищеварительные ферменты организма малыша.
У любого здорового человека клетки кишечной стенки продуцируют слизь, необходимую для облегчения прохождения каловых масс по нижним отделам пищеварительного тракта. Небольшой объем бесцветной (практически прозрачной) слизи нередко наблюдается в норме и не является поводом для беспокойства.
Если слизь выделяется в большом объеме или имеет коричневый или желтоватый цвет, это может говорить о следующих патологиях:
- повышенная перистальтика кишечника;
- воспалительные заболевания неинфекционного генеза;
- острые кишечные инфекции (дизентерия, брюшной тиф и т. д.);
- доброкачественные или злокачественные образования;
- глистные инвазии;
- муковисцидоз;
- язвенный колит.
Обратите внимание: нередко большое количество слизи является первым клиническим признаком развития регионарного энтерита (болезнь Крона). Примесь значительного количества слизи также достаточно часто фиксируется при хронических запорах.
По степени характеру распределения слизистого компонента в фекалиях можно определить высоту расположения патологического очага. Если слизь сравнительно равномерно пропитывает экскременты, то воспалительный процесс локализован в верхних отделах кишечника, если же примеси определяются на поверхности (чаще в виде комочков), то поражены нижние отделы.
Присутствие крови в экскрементах – это безусловный повод для обращения к врачу, поскольку может быть клиническим проявлением следующих заболеваний:
- аутоиммунные патологии кишечника (болезнь Крона);
- язвенный колит;
- злокачественные новообразования органов ЖКТ;
- доброкачественные опухоли стенок кишечника (полипы);
- ишемический колит;
- заболевания инфекционного генеза (амебиаз, дизентерия и т. д.);
- геморрой;
- проктит;
- трещины и язвы прямой кишки и ректальной области;
- кишечная ангиодисплазия;
- патологии крови (нарушение свертывания);
- некоторые глистные инвазии (в частности – аскаридоз).
Объем крови варьирует в зависимости от характера заболевания и степени выраженности патологии. В фекалиях чаще присутствуют только небольшие и малозаметные прожилки, но при серьезных патологиях при дефекации может выделяться до 200 и более мл. В этом случае речь идет уже о кишечном кровотечении, что требует принятия безотлагательных мер.
Обратите внимание: при некоторых патологиях во время акта дефекации выделяется только кровь, смешанная с кишечной слизью.
Цвет крови в стуле позволяет с высокой степенью вероятности определить примерную локализацию очага кровотечения. Алый цвет и расположение крови поверх фекалий говорит о том, что имеет место патология сигмовидной, нисходящей или прямой кишки. Свежая кровь также выделяется при трещинах заднего прохода и геморрое. Более темная кровь и кровяные сгустки, сравнительно равномерно смешанные с каловыми массами, свидетельствуют о том, что источник кровотечения находится в верхних отделах толстого кишечника (ободочная кишка) или в тонком кишечнике. Черное окрашивание стула может говорить о том, что кровь выделяется в желудке или пищеводе (специфический цвет обусловлен тем, что кровь подверглась воздействию соляной кислоты желудочного сока).
Обратите внимание: красноватый оттенок стула или бордовые прожилки не всегда обусловлены присутствием крови – обязательно вспомните, не ели ли вы накануне свеклу?
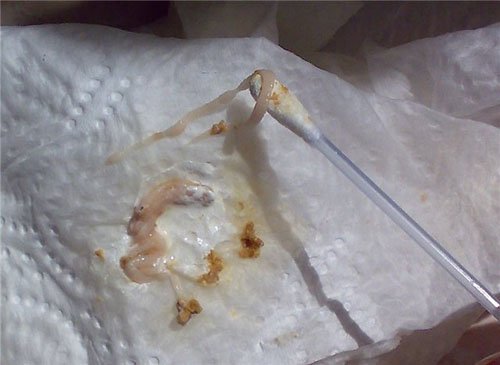
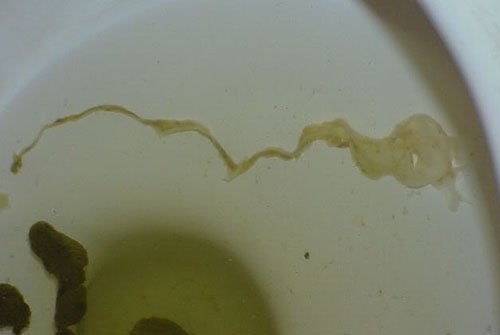
Округлые или продолговатые включения белого или светло-желтого цвета могут являться яйцами кишечных паразитов или фрагментами (члениками) взрослых особей ленточных червей (в частности – свиных и бычьих цепней). При некоторых глистных инвазиях выявляются целые черви (аскариды, острицы или власоглав). Обнаружение паразитов безусловно является поводом для того, чтобы обратиться к врачу.
Обратите внимание: в некоторых случаях с кишечными паразитами можно спутать плотные комочки слизи.
Присутствие пленок в фекалиях может быть обусловлено достаточно серьезной патологией толстого кишечника – псевдомембранозного колита, часто обусловленного длительной или нерациональной антибиотикотерапией.
Фрагменты некротизированных тканей обнаруживаются при распаде злокачественных опухолей, а также при инвагинациях на фоне кишечной непроходимости.
При приеме фармакологических препаратов в гранулированных формах их частички также нередко определяются в стуле. Активированный уголь придает экскрементам черный цвет.
В фекалиях иногда выявляются т. н. панкреатические, желчные и кишечные конкрементозные образования – копролиты. Кишечные уплотнения (камни) не являются истинными конкрементами, а представляют собой сильно уплотненные каловые массы, образовавшиеся на фоне хронического запора. Данная патология более характерна для пациентов пожилого возраста. Истинные копролиты состоят из органического ядра с постепенно наросшими минеральными солями. Присутствие таких конкрементов в кале позволяет предположить заболевания поджелудочной железы или желчевыводящих протоков.
Присутствие в фекалиях гноя является безусловным свидетельством развития патологии воспалительного генеза. В большинстве случаев гной определяется параллельно с кровью и слизью.
Гной может иметь желтоватый или зеленоватый оттенок и появляется при следующих заболеваниях:
- проктит;
- инфекционный колит;
- язвенный колит;
- распад раковой опухоли (на поздних стадиях онкологического заболевания);
- прорыв абсцесса в просвет кишечника;
- дивертикулит;
- аутоиммунное поражение кишечника (болезнь Крона).
Важно: помните, что если при дефекации выделяется гной, то самолечение категорически недопустимо. О положительном эффекте в данном случае речи быть не может.
Обнаружение большинства упомянутых примесей является основанием для обращения в поликлинику к гастроэнтерологу. Направить пациента к профильному специалисту и назначить ряд анализов может также участковый терапевт.
Специалисты, консультация которых может понадобиться:
Важно: при выделении большого количества крови на фоне ухудшения общего состояния, следует вызвать бригаду «скорой помощи». Массивное кровотечение является угрожающим жизни состоянием и требует госпитализации пациента в отделение реанимации или интенсивной терапии.
Поскольку присутствие примесей является не заболеванием, а лишь одним из симптомов, то проводится лечение основной патологии. При подозрении на глистную инвазию важно определить вид паразита.
Для постановки или уточнения диагноза в большинстве случаев пациента направляют на обследование к врачу-эндоскописту.
Плисов Владимир, медицинский обозреватель
62,081 просмотров всего, 3 просмотров сегодня
источник
Опорожнение кишечника – это тема, обсуждать которую не принято. Не привыкли люди и всматриваться в содержимое выделяемого, обращать внимание на вкрапления и структуру каловых масс. Это неправильно, потому что в некоторых ситуациях примеси в кале – симптом серьезной проблемы со здоровьем. Их появление – повод посетить врача и пройти полное медицинское обследование.
Стоит поторопиться, если обнаружены такие вкрапления, как слизь и кровь. Их цвет и консистенция бывают разными, зависят от характера патологии. Должен насторожить родителей кал со слизью и кровью у ребенка.
Проблемы с дефекацией
Сгустки крови и комочки слизи появляются в содержимом кишечника по разным причинам. Некоторые заболевания опасны для здоровья и даже жизни пациента. Поэтому так важно не оставить без внимания появление вкраплений в кале со слизью и кровью у взрослого, причины появления этих примесей перечислим ниже.
Данное состояние (ему свойственно появление красной крови в фекалиях) очень болезненно, поскольку пациент ощущает боль от надрыва оболочки ануса. Возникает зуд, кровотечение из области заднего прохода, порой оно может быть достаточно сильным. Лечат анальную трещину, используя местные средства, например, свечи, мази с противовоспалительным и ранозаживляющим действием.
Лечить трещины сложно, поскольку данная проблема часто сопровождается хроническими запорами. В этом случае заживление идет медленно: твердый кал в процессе выхода из организма повреждает оболочку кишки и влечет обострение, воспаление. Начинается выделение крови. Боль порой бывает настолько сильной, что она останавливает желание опорожниться.
Самая распространенная болезнь, которую характеризует появление слизи и крови, – язвенный колит. Данное заболевание имеет аутоиммунный характер, лечить его крайне сложно, результативность терапии может быть низкой. Воспалительный процесс влечет за собой образование эрозий, язвочек, которые становятся причиной появления кровянистых вкраплений. В некоторых случаях происходит выделение гноя, что придает испражнениям неприятный запах.
Кроме изменения вида выделений, язвенный колит проявляется следующими симптомами:
- боль – интенсивность ее может быть очень сильной;
- диарея – позывы к опорожнению толстой кишки возникают около 20 раз за сутки;
- повышенная температура – показатель может достигать субфебрильных значений;
- потеря аппетита – в некоторых случаях это приводит к истощению пациента;
- метеоризм.
Истинные причины язвенного колита до сих пор не установлены, однако известно, что основополагающие роли в появлении заболевания играют аутоиммунные воспаления и генетическая предрасположенность.
Читайте также: Понос с кровью у взрослого — причины и симптомы, методы лечения
Тонкокишечные кровотечения имеют одну особенность: изменения кала станут заметными только спустя сутки после их начала. Кровяные вкрапления видны в кале плохо, поскольку за сутки успевают подвергнуться воздействию пищеварительных ферментов. Это становится причиной окрашивания стула не в характерный для крови красный, а в черный цвет.
Снижение АД
Однократное появление черного стула жидкой структуры – это сигнал, что кровотечение случилось сутки назад, и в лечебных действиях необходимость уже отпала. Совершенно иная ситуация, когда патология продолжает обозначаться, особенно у ребенка. Это значит, что выделение крови продолжается.
Пациент может жаловаться на потерю аппетита, резко ухудшившееся самочувствие, рвоту и тошноту. Артериальное давление пониженное, кожные покровы бледные, испражнения напоминают кофейную гущу. Работоспособность пациента снижается в силу слабости организма.
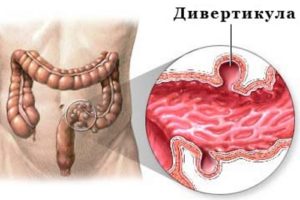
Взрослые мужчины и женщины могут отмечать прожилки крови, если имеет место развитие дивертикулеза. Так называется состояние, когда стенки пищевода выпячиваются, провоцируя застревание в них остатков пищи либо каловых масс. Называют эти выпячивания дивертикулами. Если массы застаиваются на длительный период, начинается брожение, нагноение, в впоследствии – прободение стенок.
Следствием дивертикулеза становятся запоры, характер которых хронический, повышение температуры тела и сильные боли в области живота.
Полипы – это образования доброкачественного характера, длительное время не проявляющие себя. Опасность их заключается в бессимптомности. Выделений крови длительное время не наблюдается. Впоследствии, когда процесс уже зашел далеко, начинается выделение слизи, крови: если не прибегнуть к операции, то полипы могут развиться в онкологическую патологию.
Важно! Если среди родственников были люди, болевшие раком кишечника, то через каждые 2 года рекомендуется делать колоноскопию. Это диагностическая процедура, в процессе которой можно обнаружить полипы. Лицам старше 40 лет делать колоноскопию нужно обязательно.
Болезнь Крона – это хроническое, весьма тяжелое заболевание. Оно поражает весь кишечник, а не какой-то один его отдел. Патология встречается редко, становится последствием аллергии на пищевые продукты, курения, стрессов.
При появлении симптомов, в том числе крови в кале, необходимо посетить проктолога. Специалист осмотрит ткани прямой кишки, определит перечень необходимых дополнительных диагностических процедур. Пациенту могут потребоваться такие исследования:
- общий анализ крови;
- копрограмма;
- бактериологический анализ кала;
- колоноскопия.
Если в процессе данных диагностических мероприятий возникает подозрение на возникновение сопутствующих заболеваний внутренних органов, больному назначают проведение гастроскопии и ультразвукового исследования.
Причин, по которым в организме начинает вырабатываться слизь, много. Самые распространенные перечислены ниже:
- Резкое изменение плана питания.
- Использование сырой воды из источника.
- Сильный постоянный голод.
- Дисбактериоз кишечника.
- Терапия сопутствующего заболевания с использованием антибиотиков.
- Инфекционные респираторные заболевания.
- Использование в диете большого количества отваров.
- Хронический запор.
Кроме указанных причин, слизь в каловых массах может стать следствием сильного переохлаждения области органов малого таза. При длительном сидении на холодной поверхности, купании в водоеме с холодной водой организм отреагирует появлением желеобразных выделений.
Кровь, попадающая в кал в ЖКТ, окрашивает фекалии в темный цвет. Это объясняется распадом гемоглобина, который преобразовывается в железо. Кровь становится черной, стул, соответственно, тоже. Также данные процессы становятся симптомами таких заболеваний:
- Варикозное расширение вен пищевода. Это составляющая синдрома портальной гипертензии, который имеет место при диагностировании цирроза печени. Черный стул, рвота, боли за грудиной после еды и учащение сердечного ритма – основные признаки данной патологии. Если вена пищевода разрывается, необходимо ввести зонд, который сдавит вены и остановит кровотечение.
- Язва желудка, 12-перстной кишки. Кал становится дегтярного цвета, разжижается, тошнота приводит к рвоте, а рвотные массы содержат кровяные сгустки по типу «кофейной гущи». Для решения проблемы требуется хирургическое вмешательство.
- Прободение язвы. Пациент жалуется на острые болевые ощущения в животе, озноб. Покрывается холодным потом, в некоторых случаях даже теряет сознание. Основной способ экстренно помочь пациенту – резекция желудка, 12-перстной кишки.
- Рак желудка. Пациент испытывает отвращение к пище, в большей степени – к мясным продуктам. Анализы крови характеризуются анемией. Резко похудевший человек становится слабым. Распад тканей провоцирует кровотечение, которое можно определить по примесь крови в каловых массах.
- Рак кишечника. Основной симптом данной патологии – чередование запоров с диареей, постоянное урчание в животе. Дефекация удовлетворения не приносит. Позывы опорожниться часто имеют ложный характер. Характер кала – лентовидный, тонкий, на поздних стадиях заболевания в нем заметны примеси крови.
Интересно! Кровь в каловых массах может быть признаком не только заболеваний внутренних органов. Так может сигнализировать о себе стоматит и носовое кровотечение. При появлении примесей, обнаруженных в процессе дефекации, необходимо провести комплексную оценку состояния организма.
Кровь может быть следствием интоксикации. Так, отравление ядом для крыс или некоторыми ядовитыми растениями может быть настолько сильным, что возникает внутреннее кровотечение. Иногда дефекация с кровью становится побочным эффектом лекарственной терапии с использованием Аспирина, Диклофенака, Ксарелто или Гепарина. Использование данных лекарств следует прекратить при обнаружении подобных проблем.
10 метров – такую длину имеет пищеварительный тракт человека. Это значит, что кровь попадает в кал в первоначальном виде редко. Практически всегда она к моменту дефекации подвергается некоторым биохимическим изменениям.
Обнаружение свежей крови возможно, если источник кровотечения – в непосредственной близости от ануса. В большинстве случаев кровотечения локализованы в прямой кишке или в нижних отделах толстой кишки. Тогда кровь в кале имеет темный цвет. Обнаружение крови в каловых массах в виде скрытых вкраплений возможно лишь посредством проведения ряда диагностических процедур. При посещении врача стоит незамедлительно рассказать о тревожных симптомах. Специалист даст направление на анализы крови и кала.
Обращение к врачу – обязательная процедура для пациента, который обнаружил кровь и слизь в кале. Проктолог назначит диагностику (лабораторную и инструментальную), которая будет включать в себя:
- анализ кала (на нахождение яиц глист);
- осмотр анального отверстия;
- ректальную диагностику;
- ректороманоскопию.
Колоноскопия
Если после проведения вышеописанных диагностических манипуляций суть проблемы не ясна, пациента направят на УЗИ кишечника, рентген ЖКТ. Показано проведение такой диагностической процедуры, как колоноскопия. Не будет лишней и консультация гастроэнтеролога, который потребует проведения гастроскопии для уточнения причин появления сгустков крови.
Обнаружение крови и прозрачной либо окрашенной слизи в фекалиях – повод для немедленного начала лечения. Тактика терапии в идеале должна определяться группой специалистов, в которую входят проктолог, гематолог, инфекционист, онколог и хирург.
Внимание! Если в процессе лечения обнаружится резкое увеличение количества крови в каловых массах, то следует вызвать бригаду неотложной помощи. Массивное кровотечение угрожает жизни пациента, его экстренная госпитализация может спасти жизнь.
Методика лечения причин появления крови и слизи в кале определяется характером заболевания. Терапию назначает врач, по профилю которого происходит кровотечение. Так, если кровь и слизь в кале стали следствием онкологического заболевания, человек направляется к онкологу. Если же ярко-красные сгустки – указание на трещину в ануса, то лечение проходит у проктолога.
В момент консультации с врачом стоит не просто перечислить жалобы, но и указать внешние признаки слизи в кале. Это условие, при котором можно гарантировать точное воссоздание клинической картины, являющейся залогом грамотно составленного плана обследования и назначенного лечения. Большая часть патологий, при которых определяются вкрапления в кале, является хроническими, поэтому состояние без грамотного лечения со временем будет только ухудшаться.
источник
Гной в кале – тревожный признак, так как нет физиологических состояний, при которых образуется эта примесь в каловых массах. Главная причина такого состояния – воспалительные процессы (опухолевое образование, свищ, парапроктит и др.) прямой кишки и других прилегающих отделов кишечника. Примеси гноя зеленого или желтого цвета спутать с другими примесями (кровь, слизь, непереваренные составляющие пищи) достаточно сложно.
Гной образуется в результате переваривания микробных клеток человеческими лейкоцитами, то есть это результат воспалительного процесса. Его состав и внешний вид не изменяется при различной локализации патологического очага, то есть «на глаз» невозможно определить, где именно образовался гной. Количество гнойного экссудата (жидкости) зависит от размеров образования.
Наиболее вероятные причины появления гноя в кале:
-
дивертикулит (воспаление отростка кишечника);
- парапроктит (поражение жировой клетчатки, окружающей прямую кишку);
- нагноение геморроидальных узлов (внешних и внутренних);
- амебиаз (запущенная и нелеченная кишечная форма);
- тяжелый дисбактериоз;
- разрушение злокачественного новообразования;
- трещина заднего прохода с присоединением вторичной бактериальной инфекции;
- анальный секс без лубрикантов с нарушением целостности слизистой прямой кишки и присоединением бактериальной флоры.
Самостоятельно распознать вышеизложенные причины появления гноя в кале практически невозможно. Необходима помощь специалиста – терапевта, семейного доктора, гастроэнтеролога, проктолога – визит к которому не следует откладывать надолго.
Практически любой гнойно-воспалительный процесс характеризуется не только местными изменениями, но и общей клинической симптоматикой.
Для местных симптомов характерно:
-
болевые ощущения в области заднего прохода или другой локализации, которые усиливаются при акте дефекации;
- ощущение неполного опорожнения кишечника;
- вздутие и отхождение газов;
- появление других патологических примесей (кровь, слизь).
При изменении общего состояния пациенту следует обратить внимание на такие моменты:
-
повышение температуры тела (иногда с колебаниями в течение суток на 1-2 градуса);
- озноб или, наоборот, ощущение жара и повышенная потливость;
- снижение работоспособности, постоянная и продолжительная слабость;
- снижение аппетита, тошнота и эпизоды рвоты.
Клиническая симптоматика не имеет специфических отличий, сходна, например, с проявлениями пищевой токсикоинфекции. Установить точную локализацию воспалительного процесса можно только с помощью инструментальных и лабораторных исследований.
Однократное появление гнойных примесей в кале (в небольшом количестве) можно рассматривать как результат небольшой трещины слизистой оболочки. Если этот эпизод однократный, то можно не волноваться, так как маленькая трещина затягивается самопроизвольно.
Следует как можно быстрее обратиться к доктору, если:
-
примеси гноя обильные;
- гнойное отделяемое появляется несколько раз подряд;
- отмечается изменение общего состояния (повышение температуры и прочее);
- болевые ощущения сильные, пульсирующего или режущего характера.
Вышеперечисленные признаки могут появляться в случае острой хирургической патологии, поэтому откладывать визит к доктору не следует.
Необходимость выполнения того или иного исследования определяет врач. Для установления причины появления гноя в кале могут быть назначены:
-
копрограмма;
- бактериологическое и паразитологическое исследование кала (обнаружение патогенных бактерий, дизентерийной амебы, балантидии, лямблии);
- ректороманоскопия и ирригоскопия (осмотр кишечника с помощью оптоволоконного кабеля);
- УЗИ органов брюшной полости;
- магнитно-резонансная или позитронно-эмиссионная томография с контрастным веществом.
Если будет заподозрена острая хирургическая патология, то может быть проведена диагностическая лапаротомия с целью принятия решения интраоперационно.
Определяется состоянием пациента и причиной появления гноя в кале. Самолечение может только ухудшить ситуацию и навредить больному, особенно если появляются признаки изменения общего состояния.
Рекомендуется тщательный и бережный туалет области заднего прохода и последующий визит к доктору. Не рекомендуется применение клизм, свечей, спринцеваний.
Целесообразна на этапе подготовки к визиту к доктору, а также проведению диагностических процедур. Диетическое питание помогает уменьшить механическое и химическое повреждение слизистой оболочки кишечника. Рекомендации по питанию представлены в виде таблицы:
| Рекомендуемые продукты | Нерекомендуемые продукты |
|
|
Рекомендуется также употребление большого количества жидкости, чтобы уменьшить общую интоксикацию и сделать более мягкими каловые массы.
В комплексном лечении определенной патологии могут быть назначены местные и системные средства. Например:
-
свечи ректальные с противовоспалительным и обезболивающим эффектом;
- ванночки с лекарственными травами;
- примочки и тампоны ректальные с мазью противовоспалительной;
- антибиотики при тяжелом воспалительном процессе.
Длительность и дозировка подбирается в индивидуальном порядке.
Могут быть использованы как дополнительное средство при точно установленной причине появления гноя в кале. Например, ванночки с отваром ромашки – эффективное средство при воспалении и нагноении геморроидальных узлов.
источник
Причины крови в кале у взрослого могут быть различными. Кровавый стул, или гемоколит – симптом многих заболеваний, поражающих разные отделы желудочно-кишечного тракта и протекающих с нарушением целостности слизистой оболочки. Систематическое появление крови в кале обычно служит признаком серьезной патологии, поэтому при первых же подобных симптомах необходимо комплексное обследование.
При неоднократном появлении крови в кале нужно обращаться к врачу – терапевту, проктологу или гастроэнтерологу. В случае необходимости будет назначено гастроэнтерологическое обследование, консультация у онколога, инфекциониста или хирурга.
По внешнему виду каловых масс можно предположить, в каком участке пищеварительного тракта произошло кровотечение. Для этого оценивается цвет крови: чем выше находится очаг поражения, тем темнее кровь. Кал, содержащий темную кровь (дегтеобразный кал, мелена) сигнализирует о заболеваниях в верхних отделах желудочно-кишечного тракта – желудка, тонкого кишечника или начальных отделов толстой кишки.
Внимание! Фотография шокирующего содержания.
Для просмотра нажмите на ссылку.
Если темная кровь в кале сопровождается интенсивной болью в животе, можно предположить прободение язвы желудка или кишечника. При этом состоянии стул будет значительно разжиженным, насыщенного темного цвета. Перфорация язвы – тяжелое осложнение язвенной болезни, которое приводит к развитию перитонита – острого воспаления брюшины. Это наиболее частая причина появления темной крови в кале.
Перфорация язвы требует неотложного врачебного вмешательства, поэтому нужно знать ее признаки. Различают три периода:
- Болевой шок – возникает в момент прободения язвы. Внезапно появляется резкая, острая боль в животе, усиливающаяся при движении. Вначале она локализуется в верхней части живота, затем распространяется вниз, возможна отдача в правое плечо, надключичную область и правую лопатку. Больной в этом периоде не может встать в постели и принимает вынужденное положение – лежа на боку с подтянутыми к животу ногами. Живот втянут, мышцы живота резко напряжены и перестают участвовать в дыхании. Температура тела повышается, на лбу выступает холодный пот, артериальное давление падает, пульс замедляется.
- Мнимое благополучие – пульс, давление и температура выравниваются. Острая боль стихает, хотя сохраняется болезненность при ощупывании живота.
- Гнойный разлитой перитонит – начинается через 10–12 часов после приступа при отсутствии лечения. Первый симптом – рвота. Кожа и слизистые оболочки становятся сухими, температура тела растет, дыхание учащается. В этом периоде медицинская помощь может уже оказаться слишком запоздалой.
Срочная медицинская помощь нужна тогда, когда кровотечение длительно не прекращается и угрожает большой кровопотерей.
При первых признаках перфорации язвы необходимо вызвать скорую помощь.
Яркая алая кровь в кале указывает на развитие патологий нижней части ЖКТ: язвенного колита, дивертикулеза кишечника, инфекционного воспаления, доброкачественных или злокачественных опухолей, болезни Крона.
Язвенный колит – воспалительное заболевание, которое поражает слизистую оболочку толстой кишки и проявляется деструктивно-язвенным процессом. Язвенный колит всегда протекает в хронической форме, поэтому больные могут долго не замечать его симптомов или не придавать им значения. Именно появление крови в кале часто становится тем признаком язвенного колита, с которым пациенты обращаются к врачу. Кровотечения при язвенном колите возникают у 90 % пациентов, но количество крови может быть разным – от едва заметных следов на туалетной бумаге или прожилок крови в кале до больших кровопотерь.
Помимо кровотечений, для язвенного колита характерны:
- слизь и гной в кале;
- диарея несколько раз в сутки;
- запоры – возникают реже, чем диарея, их появление говорит о воспалительном процессе в прямой и/или сигмовидной кишках;
- ложные позывы на опорожнение кишечника, при которых вместо дефекации происходит выход из кишечника крови с гноем или слизью;
- ночные дефекации, мешающие сну;
- недержание кала;
- вздутие живота;
- болевые ощущения в левой части живота, умеренной или слабой интенсивности;
- признаки общей интоксикации – лихорадка, рвота, учащенное сердцебиение, потеря веса, обезвоживание.
Дивертикулез кишечника – заболевание, при котором в стенке толстой кишки образуются мешкообразные выпячивания. Эта болезнь характерна для людей старшего возраста, так как с возрастом эластичность кишечной стенки снижается, и давление на нее, связанное с метеоризмом или запорами, приводит к образованию дивертикулов.
Примесь кровь в каловых массах может носить скрытый характер, для ее обнаружения назначают анализ на скрытую кровь.
Дивертикулез может протекать без боли, незаметно для больного, реже возникают умеренные боли в левой половине живота. Могут появляться нарушения стула в виде запора или поноса, а также вздутие живота.
Геморрой – чрезвычайно распространенное заболевание, связанное с венозным застоем в нижних отделах кишечника. При геморрое стенки сосудов теряют свою эластичность, что приводит к образованию геморроидальных узлов. Заболевание часто долго протекает бессимптомно, но с увеличением узлов появляется боль и кровотечения из заднего прохода. Различают наружную и внутреннюю формы геморроя – в зависимости от того, какие сосуды поражаются. Развитию геморроя способствуют сидячая работа, неправильный рацион, способствующий запору, злоупотребление алкоголем, курение, а также беременность и роды.
Выделяют 4 стадии течения геморроя:
- Характеризуется увеличением геморроидальных узлов, зудом, кровянистыми выделениями во время дефекации – время от времени появляется кровь в кале или на туалетной бумаге.
- Присоединяется выпадение геморроидальных узлов при опорожнении кишечника или физических нагрузках. Кровотечения из заднего прохода умеренные, выпавшие геморроидальные узлы вправляются самопроизвольно или пальцем.
- Геморроидальные узлы выпадают даже при небольшом физическом напряжении, самопроизвольно не вправляются, только вручную. Кровянистые выделения становятся более заметными и частыми, больной ощущает тяжесть, отечность заднего прохода.
- Геморроидальные узлы постоянно выпавшие, вправлению не поддаются, частые и обильные кровотечения, боль, воспаление тканей вокруг анального отверстия. Из-за постоянных кровотечений развивается анемия.
Если темная кровь в кале сопровождается интенсивной болью в животе, можно предположить прободение язвы желудка или кишечника.
От стадии геморроя зависит выбор способа лечения. На ранних стадиях применяют безоперационные методы лечения – лигирование геморроидальных узлов латексными кольцами, инфракрасная фотокоагуляция, склеротерапия, перевязка сосудов. Для облегчения симптомов геморроя назначают противовоспалительные лекарственные препараты местного действия в виде мазей и ректальных свечей, которые помогают остановить кровотечения и избежать появления боли при дефекации. Рекомендуется изменить свой образ жизни, включая рацион питания, а также отказаться от вредных привычек. Противопоказаны сильные физические нагрузки.
Если на ранних стадиях геморрой не был диагностирован, а также если лечение по той или иной причине не оказало требуемого эффекта, болезнь постепенно осложняется и переходит в хроническую форму. На поздних стадиях прибегают к оперативному вмешательству.
Схожие с геморроем симптомы имеет другое поражение нижней части кишечника – трещина в заднем проходе. Она может быть следствием травмы слизистой оболочки кишечника твердым калом при хронических запорах, инфекционных заболеваний (сифилис, гонорея, СПИД), лейкемии и других патологий, ведущих к ухудшению кровоснабжения слизистой оболочки прямой кишки. Развитию анальных трещин также способствуют неправильное питание, приводящее к запорам, злоупотребление алкоголем и табачными изделиями, анальный секс, малоподвижный образ жизни. Это заболевание чаще встречается у женщин.
Анальные трещины бывают острыми и хроническими. Острая анальная трещина, как правило, возникает в результате травмы прямой кишки. Она не требует специального лечения и заживает на протяжении нескольких недель.
Хроническая анальная трещина имеет склонность к прогрессированию.
Кровотечения при язвенном колите возникают у 90 % пациентов, но количество крови может быть разным – от едва заметных следов на туалетной бумаге или прожилок крови в кале до больших кровопотерь.
В отсутствие адекватного лечения ее глубина постоянно увеличивается. Ее симптомы:
- сильные боли во время и после акта дефекации;
- отек анального отверстия;
- спазм анального сфинктера, связанный с воспалительным поражением нервной ткани.
Болезнь Крона – хроническое воспалительное заболевание, которое характеризующееся поражением всех слоев пищеварительной трубки, образованием язв и рубцов слизистой и воспалением регионарных лимфатических узлов. Возможна перфорация язв, которая приводит к образованию свищей и абсцессов.
Болезнь Крона может поражать любые отделы ЖКТ, включая ротовую полость, но самая распространенная ее локализация – конечный отдел тонкого кишечника, подвздошная кишка. Это заболевания развивается как у детей, так и у взрослых. Симптомы болезни Крона схожи с проявлениями неспецифического язвенного колита, что осложняет диагностику. Для нее характерны:
- боли в животе;
- постоянное или ночное расстройство стула;
- вздутие, урчание живота;
- прожилки алой крови и слизь в кале;
- ложные позывы на дефекацию;
- рвота, которая приводит к обезвоживанию;
- признаки общей интоксикации – повышение температуры, резкая потеря веса, отсутствие аппетита общая слабость и апатия;
- анемия;
- воспаление слизистой оболочки глаз и полости рта;
- воспаление в перианальной области;
- боли в суставах;
- увеличение и болезненность лимфоузлов.
Примесь кровь в каловых массах может носить скрытый характер, для ее обнаружения назначают анализ на скрытую кровь.
Колоректальный рак может длительно протекать бессимптомно, в таких случаях опухоль выявляется случайно во время диспансерного обследования. Скрининговым исследованием, позволяющим диагностировать рак кишечника на сравнительно ранней стадии, является анализ кала на скрытую кровь – именно появление примеси крови в кале часто служит первым проявлением болезни.
Если на ранних стадиях геморрой не был диагностирован, а также если лечение по той или иной причине не оказало требуемого эффекта, болезнь постепенно осложняется и переходит в хроническую форму.
По мере прогрессирования опухоли крови в кале становится все больше, она становится видна в кале в виде прожилок, присоединяются болезненные ощущения во время дефекации. В дальнейшем кровотечения усиливаются, нарушаются кишечные функции, появляется боль. Рак важно диагностировать на ранней стадии, поэтому всем пациентам из группы риска (люди с отягощенным семейным анамнезом по колоректальному раку, а также все люди после 50 лет) рекомендуется один раз в год сдавать анализ кала на скрытую кровь.
При неоднократном появлении крови в кале нужно обращаться к врачу – терапевту, проктологу или гастроэнтерологу. В случае необходимости будет назначено гастроэнтерологическое обследование, консультация у онколога, инфекциониста или хирурга.
Незамедлительно следует обращаться за врачебной помощью, если появление крови в кале сопровождается следующими симптомами:
- повышение температуры тела до лихорадочных значений;
- интенсивная боль в животе, независимо от отдела;
- другие кровотечения, например, из носа;
- подкожные кровоизлияния, гематомы;
- общее ухудшение самочувствия, нарушения сознания, слабость;
- тошнота, рвота, примесь крови в рвотных массах.
Также срочная медицинская помощь нужна тогда, когда кровотечение длительно не прекращается и угрожает большой кровопотерей.
При появлении крови в кале у взрослого или ребенка не следует заниматься самолечением – к выздоровлению это не приведет, лишь повысит риск развития тяжелых осложнений.
Видео с YouTube по теме статьи:
источник

 дивертикулит (воспаление отростка кишечника);
дивертикулит (воспаление отростка кишечника); болевые ощущения в области заднего прохода или другой локализации, которые усиливаются при акте дефекации;
болевые ощущения в области заднего прохода или другой локализации, которые усиливаются при акте дефекации; повышение температуры тела (иногда с колебаниями в течение суток на 1-2 градуса);
повышение температуры тела (иногда с колебаниями в течение суток на 1-2 градуса); примеси гноя обильные;
примеси гноя обильные; копрограмма;
копрограмма; свечи ректальные с противовоспалительным и обезболивающим эффектом;
свечи ректальные с противовоспалительным и обезболивающим эффектом;