Многие годы безуспешно боретесь с ГАСТРИТОМ и ЯЗВОЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гастрит и язву просто принимая каждый день.
Слизь в кале у взрослого человека – это серьёзный симптом, сигнализирующий о неполадках в системе пищеварения. И игнорировать его никак нельзя, чтобы не пропустить патологии желудочно-кишечного тракта.
- Может ли в норме быть слизь в кале?
- Возможные цвета слизи в кале
- Заболевания, при которых может появиться слизь в кале
- Диагностические анализы и исследования
- Принципы лечения: как избавиться от слизистых выделений?
- Профилактика
Небольшое количество прозрачной слизи в стуле является нормой. Она является следствием процессов секреции (выделяется железами) для защиты слизистых оболочек. Слизистый секрет имеет желеобразную консистенцию и не имеет запаха.
Секрет выполняет различные функции в ЖКТ:
- защищает внутреннюю поверхность кишечника от механического воздействия твёрдых каловых масс;
- защищает слизистые оболочки кишки от токсинов, содержащихся в испражнениях;
- Способствует профилактике запоров (мягко и быстро выводит каловые массы во время дефекации).
Недостаток секрета негативно сказывается на состоянии кишечника: повреждается слизистая, развиваются запоры. Следствием неприятных явлений могут быть кровотечения (из потрескавшейся слизистой) или геморрой.
Как было сказано, нормальный секрет имеет прозрачный, в некоторых случаях желтоватый оттенок. Если в процессе опорожнения выделяется слизь неестественных оттенков, имеет место патологический процесс в организме.
Патологическая слизь в кишечнике:
- жёлтый цвет – в кишечнике развивается бактериальная инфекция или больной длительное время употреблял антибиотики;
- белый цвет – заболевания поджелудочной железы или печени, дисбактериоз, грибковые заболевания толстого кишечника, произошло переохлаждение органов малого таза;
- кровянистые выделения – трещины анального отверстия, раны в кишечнике, язвы;
- коричневая слизь – полипы в кишечнике;
- зелёный цвет – в кишечнике развивается бактериальная инфекция;
- розовый цвет – развивается варикоз вен кишечника, аллергический колит или гнойные воспаления;
- серые хлопья в слизи – развиваются патологические процессы в тонком кишечнике;
- чёрный цвет – приём висмутосодержащих и железосодержащих лекарств, злокачественные новообразования кишечника.
Довольно большое количество патологий способно спровоцировать усиление продукции слизистого секрета, изменение его цвета и консистенции.
Заболевание выявляется с помощью бактериологического или бактериоскопического исследования.
Обследование является важным этапом перед лечением патологии. Именно благодаря грамотной диагностике выявляется точный диагноз и назначается эффективное лечение.
Важную роль играют исследования крови. Для выявления патологий проводят общий анализ крови (он является обязательным при всех исследованиях). При необходимости врач может назначить биохимический анализ крови или анализ крови на наличие вирусов.
Обязательно проводятся исследования кала. Копрограмма необходима, чтобы выявить возможности ЖКТ и отклонение от нормы. По назначению врача проводится исследование кала на глистные инвазии (соскоб на энтеробиоз, амебиаз, описторхоз).
Инструментальные методы обследования помогают тщательно обследовать патологические участки и выявить причины развития слизи в кале. К ним относятся эндоскопия, колоноскопия, ректороманоскопия.
Не обойтись и без обследований специальными аппаратами. УЗИ брюшной полости, компьютерная томография или магнитно-резонансная томография помогают точно выявить патологический участок и послойно рассмотреть все ткани.
Терапия слизистого отделяемого из прямой кишки проводится только после всех обследований. Лечение назначается в зависимости от выявленного заболевания.
Например, грибковые поражения будут лечить противогрибковыми средствами, геморрой – противовоспалительными и тромболитическими средствами, а бактериальную инфекцию – противомикробными средствами.
Чтобы кал со слизью у взрослого не появлялся, необходимо соблюдать несколько правил:
- Ежедневно употреблять достаточное количество чистой воды.
- Пересмотреть рацион. Необходимо включать фрукты, овощи и цельнозерновые каши в меню.
- Минимизировать вредные продукты: фастфуд, снеки, острое, сладкое, мучное, алкоголь.
- Вести активный образ жизни.
- Отказаться от курения.
- Избегать переохлаждений органов малого таза.
- Проводить профилактику запоров (больше продуктов с клетчаткой, чистой воды и активных движений).
- Следить за личной гигиеной (мыть руки, подмываться).
- При возникновении дискомфорта и непривычных явлений обращаться за консультацией к специалисту (гастроэнтерологу, проктологу или терапевту).
Слизь в составе каловых масс может присутствовать в норме или являться патологическим симптомом. Во втором случае требуется коррекция состояния с помощью диеты и медикаментов. Поэтому при возникновении первых признаков болезни следует обратиться к врачу.
Опытный врач, посмотрев на язык человека, может рассказать многое о состоянии его здоровья. В норме язык должен быть бледно-розовым с видимыми точечками-сосками. Если язык обложен белым налётом только по утрам, и к тому же его слой тонкий и полупрозрачный, позволяющий видеть текстуру этого органа, беспокоиться нет нужды. Ночью язык неподвижен и на нём скапливается небольшое количество слюны, эпителия бактерий, слизи. Толстый или постоянный налёт любого цвета говорит о том, что в организме есть проблемы, которыми не стоит пренебрегать.Содержание:
- Язык как индикатор состояния здоровья
- Заболевания пищеварительной системы
- Другие патологии
Состояние языка является важным показателем патологий нашего организма. Причём налёт на его определённых зонах объясняется проблемами с вполне конкретными внутренними органами, а его интенсивность показывает насколько далеко зашло заболевание. При правильном лечении основного заболевания толщина налёта постепенно уменьшается. Чистить язык, конечно, необходимо, но проблему этим не решить, пока не будет выявлено и вылечено заболевание, цвет этого органа речи не изменится.
Если налёт сосредоточен в основном на кончике языка, то стоит проверить состояние сердца, на продольной складке — позвоночника. По бокам передней части органа изменения появляются при заболеваниях почек или органов дыхания, задней части — печени и желчного пузыря. Средняя часть изменяется при болезнях желудка и селезёнки, корень — при патологиях кишечника. Знание о подобном зонировании — не повод ставить себе диагноз и заниматься самолечением, поскольку у перечисленных органов могут быть разные патологии, оно — повод посетить своего терапевта, который направит вас к соответствующему специалисту и назначит необходимые обследования.
Толстый серо-белый налёт, иногда — со слизью, покрывающий среднюю и корневую часть языка, за исключением боковых частей характерен для острого гастрита. Он часто сопровождается ощущением сухости и неприятного привкуса. При хронической форме этой болезни, сопровождающейся повышенной кислотностью, налёт приобретает желтоватый оттенок. Он может иметь разную консистенцию, чем сильнее поражение — тем больше налёт. Серовато-белый налёт характерен для хронического гастрита с пониженной кислотностью. При язвенной болезни он плотен и выражен ближе к заднему отделу. Плотный равномерный толстый налёт по всей площади языка может свидетельствовать об онкологическом заболевании желудка. Если к плотному белому налёту присоединяется сладковатый запах, то возможно желудочное или дуоденальное кровотечение.
Сухой язык с белым налётом и атрофированными сосочками появляется, когда поджелудочная железа страдает из-за других проблем с ЖКТ, бело-жёлтое покрытие с отдельными очагами слущенного эпителия бывает предвестником острого панкреатита. Светлый налёт у корня языка часто связан с энтероколитом или длительным запором и может сопровождаться неприятным запахом изо рта. Длительная диарея и связанное с ней обезвоживание организма, также могут вызвать появление белого налёта на языке, особенно у маленьких детей. Почечная недостаточность обычно вызывает толстый белый налёт и специфический запах аммиака изо рта. Для поражений печени и желчного пузыря, в том числе гепатитов, застоя желчи и желчнокаменной болезни больше характерен желто-зелёный налёт.
Белый налёт на языке может быть показателем инфекционных заболеваний. Так, при скарлатине язык покрывается серо-белым налётом. на котором видны отпечатки зубов, при дизентерии — плотным белым, при удалении которого образуются язвочки. кроме того, при любом заболевании, сопровождающемся высокой температурой, жаром, лихорадкой язык моментально становится покрытым белым налётом, который проходит при первых признаках выздоровления.
Для кандидозного стоматита характерен белый неравномерный налёт, который легко удаляется, во всей полости рта и образование изъязвлений на поверхности его слизистых оболочек. Иногда язык и внутренние поверхности щёк при этом заболевании отекают и сильно зудят. Это грибковое заболевание часто встречается у грудничков, иммунитет которых ещё до конца не сформирован, беременных женщин, пожилых людей, ВИЧ-инфицированных, чей иммунитет ослаблен. Для лечения этого заболевания используют противогрибковые препараты, но их не назначают маленьким детям и беременным женщинам. Эту категорию больных лечат местными препаратами: анестетиками с ледокаином, растворами новокаина, ранозаживляющими и обеззараживающими препаратами.
Расскажите друзьям! Расскажите об этой статье своим друзьям в любимой социальной сети с помощью социальных кнопок. Спасибо!
источник
Природа наделила человеческий организм арсеналом защитных механизмов, которые обеспечивают ему нормальную жизнедеятельность. Один из них – выделение слизи. В теле человека ежедневно образуется до 1,5 литров этого желеобразного вещества, вырабатываемого для защиты органов и тканей, в том числе – системы пищеварения. Поэтому слизь в кале – явление, по сути, естественное.
При обнаружении слизи в кале важно понимать, у кого, в каком количестве и при каких обстоятельствах она появляется, какие дополнительные симптомы сопутствуют этому.
Кишечная слизь – результат секреции желез кишечника. Роль данного вещества трудно переоценить.
- Эта вязкая масса оберегает пищеварительные органы от влияния токсических компонентов, которые могут присутствовать в каловых массах.
- Слизь предохраняет кишечные ворсинки от механического повреждения грубыми пищевыми волокнами.
- Это своеобразная смазка, облегчающая прохождение каловых масс, тем самым предотвращая запоры.
Важно! Человеческий организм постоянно вырабатывает вязкое желеобразное вещество, именуемое слизью, и это нормальное явление.
В норме слизистое содержимое присутствует в кале всегда, но количество этого вещества будет незначительным. Почему наступает момент, когда слизи становится слишком много?
Если начинается активная выработка кишечной слизи, это может свидетельствовать о том, что включился природный защитный механизм в ответ на начавшийся в организме патологический процесс.
Усиленная выработка вязкого желеобразного вещества у взрослого связана с такими явлениями:
- Присутствие в рационе продуктов, провоцирующих слизеобразование (крахмалосодержащая еда, молочные продукты, блюда на основе овса). Иногда кал с включениями слизи является пищевой аллергической реакцией.
- Перенесенные респираторные заболевания. Слизь, образующаяся в носоглотке, оказывается в пищеварительной системе.
- Кишечная бактериальная инфекция (эшерихиоз, сальмонеллез, дизентерия), сопровождаемая поносом, повышенной температурой, болью в области живота.
- Вирусные инфекции, поражающие кишечник (к примеру, ротавирусная инфекция).
- Трещины кишечника. В этом случае помимо слизи в кале присутствуют включения крови.
- Дисбактериоз – нарушение баланса кишечной флоры, замедляющее усвоение веществ, поступивших с пищей. Организм вырабатывает много слизи, чтобы вывести остающиеся токсины и шлаки.
- Присутствие паразитов в кишечнике (гельминтоз).
- Болезнь Крона. Патологические процессы, происходящие при этом заболевании, сопровождаются непроходимостью и перфорацией кишечных стенок. Характерный симптом недуга – присутствие в кале слизи с кровью.
- Слизь активно производится для защиты поверхности органа от механического поражения в месте расположения геморроя или полипа.
- Муковисцидоз –заболевание, для которого характерно усиленное слюноотделение и влажный кашель. Мокрота попадает в пищеварительную систему, и выводится кишечником в виде слизи.
- Кал с вязкими желеобразными включениями желтого или зеленоватого оттенков может свидетельствовать об опухолевых процессах в кишечнике (в том числе злокачественных на начальной стадии).
Чтобы понять, как бороться с этим деликатным, порой доставляющим дискомфорт явлением, нужно проанализировать, чем сопровождается появление кишечной слизи.
Обратите внимание на цвет: прозрачная или белая слизь говорит о том, что ее выделение вызвано физиологическими факторами, и не говорит о патологии.
Если слизь появляется в кале нечасто, в небольших количествах, а состояние здоровья в целом стабильно, ситуацию можно попытаться исправить в домашних условиях, предприняв следующие шаги:
- Корректировка режима питания. Откажитесь от острой, соленой, еды. Ограничьте потребление крепкого кофе, тяжелой и консервированной пищи. Исключите алкоголь.
- Соблюдайте питьевой режим. Пейте достаточное количество жидкости, это предотвратит обезвоживание и поможет вывести токсины из кишечника.
- Поправить ситуацию поможет лечение народными средствами.
Благотворное влияние на здоровье пищеварительной системы окажет настой, приготовленный из сбора трав: тысячелистника, календулы, ромашки. Сухое сырье возьмите в равных пропорциях (всего 25 г, или столовая ложка), залейте 200 мл кипятка и подождите пару часов. Пейте в течение дня.
Ромашковый чай с добавлением меда способствует нормализации работы кишечника.
Эффективен настой на основе гранатовых корок: столовую ложку мелко измельченного продукта залейте 200 мл кипятка. Настаивайте от 2 до 3 часов. Употребите в несколько приемов в течение дня.
При обильной слизи в каловых массах используется черный перец (в виде горошка). Горошины (по 10-15 штук за один раз) рекомендуется употреблять перед сном, не раскусывая, запивая 200 мл воды. Кроме того, этот пряный продукт можно залить кипятком и пить вместо обычного чая.
Важно! Черным перцем нельзя лечить маленьких детей (дошкольного возраста), больных геморроем, людей с заболеваниями почек и мочевого пузыря.
Если образование слизи сочетается с запором, поможет настойка сенны и коры крушины. По 1 чайной ложке каждого компонента залейте ½ литра кипяченой воды. Пить такое снадобье рекомендуется перед сном.
Следует понимать, что народные средства помогут, если речь идет о незначительном раздражении кишечника в результате неправильного питания или легкой вирусной инфекции. Если состояние не нормализуется, или помимо слизи в кале появляются другие тревожные симптомы, необходима квалифицированная медицинская помощь!
Если помимо слизи в кале вас беспокоит понос, повышенная температура, рвота, лихорадка, слабость, обращение за медицинской помощью обязательно. Лечение домашними средствами станет потерей времени и лишь усугубит проблему. При невыясненных причинах недомогания не стоит самостоятельно начинать лечение антибиотиками.
Повод для обязательного обращения к врачу – слизистые выделения, в которых присутствуют прожилки крови или сукровица. Это может сигнализировать о наличии опухоли в кишечнике. Особенно опасным является сочетание ложных позывов к дефекации с обильным выделением слизи.
К каким специалистам следует обратиться при подобных проявлениях? Для начала стоит посетить терапевта, который после осмотра направит к врачам узкой специальности: инфекционисту, гастроэнтерологу, онкологу, эндокринологу, проктологу.
Появление слизи после дефекации у маленьких детей заслуживает отдельного рассмотрения, так как зачастую спровоцировано иными причинами, нежели аналогичное явление у взрослых. Кроме того, детская пищеварительная система несовершенна, потому подвержена нарушениям и требует пристального наблюдения за ее работой.
До трехмесячного возраста слизь в детском кале при отсутствии других тревожных симптомов — естественное явление.
Организм малыша перестраивается и адаптируется к новым условиям существования. Его система пищеварения работает нестабильно по причине отсутствия ряда ферментов. Если младенец достаточно прибавляет в весе, активен, хорошо питается и спит, для беспокойства нет повода.
У грудничка на грудном вскармливании кал имеет свои особенности. Он жидковатый, с вкраплениями комочков и слизистых включений. Мама в период грудного вскармливания должна четко следить за своим питания, так как любая погрешность в рационе способна привести к нарушениям пищеварения у малыша. Слизь в кале у грудничка может сигнализировать о злоупотреблении мамы нежелательными продуктами.
Малыш, находящийся на искусственном вскармливании, вынужден адаптироваться к новой для него пище в менее щадящих условиях, нежели грудничок. Смесь переваривается сложнее, чем грудное молоко.
Если новорожденный питается смесями, появление обильной слизи в его кале могут спровоцировать такие факторы:
- Слишком длительные промежутки между кормлениями.
- Чрезмерно объемные порции пищи, которые не успевают перевариваться, могут стать причиной брожения в кишечнике и образования слизи.
- Пищевая непереносимость конкретного вида искусственного питания.
Важно! Появление слизистого кала у малыша-искусственника – повод пересмотреть схему его кормления и по возможности подобрать более подходящий вариант питания.
В возрасте 4-6 месяцев малыш получает первый прикорм. Пока его пищеварительная система осваивается с новой пищей, в кале ребенка могут присутствовать остатки непереваренной пищи и слизь. На этом этапе важно отслеживать, какие продукты вызывают у малыша дискомфорт или аллергические реакции.
Возможно, присутствие избыточной слизи в кале указывает на преждевременность введения в детский рацион того или иного продукта.
В ряде случаев присутствие слизистой составляющей в детском кале свидетельствует о патологических процессах, протекающих в организме.
Следует насторожиться, если появление вязкого желеобразного вещества в кале у ребенка сочетается со следующими проявлениями:
- Боль в животе.
- Высокая температура.
- Изменение цвета, консистенции и запаха каловых масс. Кал приобретает специфический неприятный запах и зеленоватый оттенок, становится водянистым, обильным, пенится.
- Появляются симптомы обезвоживания: снижение частоты мочеиспускания, вялость, сухость слизистых оболочек. Требуется срочно восстановить потерю жидкости, в особо тяжелых случаях это делается внутривенно в условиях стационара.
Перечисленные проявления – повод для вызова бригады «Скорой помощи»!
Важно! Обезвоживание – опасное осложнение кишечной инфекции у детей раннего возраста. При отсутствии лечения оно способно привести к летальному исходу.
Если появление слизистого кала связано с определенным заболеванием, его следует диагностировать, вылечить и постараться не допустить в дальнейшем.
В качестве профилактических мероприятий достаточно соблюдать простые правила:
- Следите за тем, какая пища попадает в организм. Не допускайте употребления просроченных или испорченных продуктов.
- Соблюдайте принципы здорового питания, не увлекайтесь жирной, острой, копченой едой.
- Помните об элементарных правилах личной гигиены: своевременно мойте руки, следите за чистотой в помещении, не пользуйтесь чужими предметами личной гигиены.
- Периодически проходите плановое медицинское обследование.
Присутствие слизи в кале может быть сигналом развития разнообразных заболеваний. При обнаружении слизистых вкраплений внимательно наблюдайте за состоянием организма, чтобы вовремя диагностировать возможный патологический процесс.
Стаж работы более 7 лет.
Профессиональные навыки: диагностика и лечение заболеваний ЖКТ и билиарной системы.
источник
Наличие слизи в кишечнике – это тревожный симптом, который может свидетельствовать о патологии пищеварительной системы. Выделение слизи с калом может быть и физиологическим проявлением функции кишечника, поэтому необходимо отличать вариант нормы от симптома заболевания и знать, когда стоит обратиться к врачу.
- Выделение защитной слизи стенкой кишечника. Пищеварительная система имеет очень тонкую оболочку, которую легко травмировать механическими или химическими факторами. Поэтому стенка кишечника вырабатывает защитную слизь, которая обволакивает пищевой комок и способствует его продвижению по желудочно-кишечному тракту. Кроме того, слизь заполняет все микроповреждения оболочки органа и способствует их быстрому заживлению. В норме кишечная слизь выглядит как белое или желтоватое вещество, имеющее желеобразную консистенцию. Небольшое количество слизи, покрывающей каловые массы, является вариантом нормы. При большом содержании вещества стоит заподозрить какое-либо кишечное заболевание, особенно при наличии других симптомов поражения пищеварительной системы.
- Особенности питания. Более активное выделение слизи может быть вызвано кардинальными изменениями в диете пациента. Стимулировать продукцию защитного вещества могут некоторые продукты – бананы, овсяная каша, семена льна, творог, арбузы. При этом выделение слизи не должно быть обильным и постоянным, другие кишечные симптомы должны отсутствовать.
- Дисбактериоз. Нарушение кишечной микрофлоры вызывает дисфункцию пищеварения, которая проявляется в том числе и выделением слизи с калом.
- Пищевая аллергия. При попадании в организм продуктов, на которые у пациента есть аллергия, его кишечник стремится максимально ограничить контакт с этим продуктом. Одним из защитных путей является обволакивание слизистой.
- Воспалительные процессы в кишечнике. В данную группу входят как специфические инфекции (дизентерия, эшерихиозы), так и неспецифические энтероколиты.
-
Аутоиммунные процессы. Наиболее тяжелые патологии кишечника – это неспецифический язвенный колит и болезнь Крона, которые предположительно имеют аутоиммунную природу. Одним из симптомов в клинической картине заболеваний является выделение крови и слизи с каловыми массами.
- Синдром раздраженного кишечника. Заболевание относится к группе функциональных нарушений пищеварительной системы, вызванных дисфункцией перистальтики. В период активизации мышечных сокращений кишечника у пациента усиливается секреция слизи в оболочке кишечника.
- Патологии прямой кишки. Выделение слизи может быть симптомом патологий прямой кишки – геморроя или анальных трещин.
- Дефекты ферментных систем кишечника. У некоторых пациентов имеется генетически обусловленная недостаточность какого-либо пищеварительного фермента, что приводит к нарушению переваривания некоторых продуктов. Так, при лактазной недостаточности не может перевариться молоко и кисломолочные продукты, при целиакии – продукты, содержащие глютен. При попадании в организм блюд, имеющих в составе эти вещества, у больного возникают симптомы расстройства пищеварения, одним из которых является обильное выделение кишечной слизи.
Дисбактериоз – это патология, которая характеризуется изменением состава кишечной микрофлоры. Полезные бактерии, которые обитают в здоровой пищеварительной системе, погибают, на их место приходят условно-патогенные и патогенные формы микроорганизмов. Помимо повышенного отделения слизи, данное состояние характеризуется возникновением диффузных болей в животе, диареей или запором, нарушением сна, аппетита, появлением характерных высыпаний на коже. После восстановления микрофлоры пробиотиками или пребиотиками все симптомы обычно проходят без каких-либо осложнений.
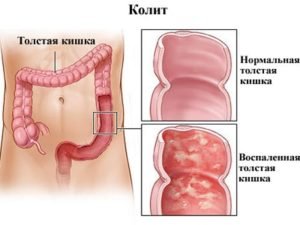
Неспецифические энтероколиты могут быть вызваны условно-патогенной флорой – эшерихиями, стафилококками. Такие инфекции обычно имеют более легкое течение. Пищевая токсикоинфекция легкой степени может быть купирована в домашних условиях, но при тяжелом состоянии пациента также может потребоваться госпитализация.
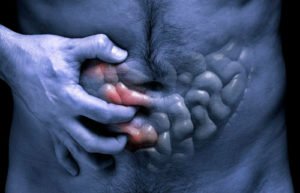
Частой причиной выделения слизи с калом являются анальные трещины. Эти повреждения локализуется обычно внутри анального канала, в некоторых случаях они возникают непосредственно в области ануса. Появление трещины ассоциировано с неприятным зудом и болью в области заднего прохода, выделением крови и слизи. При травмировании трещины или присоединении инфекции боли обычно усиливаются.
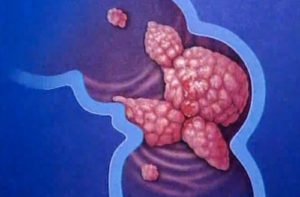
Быстро появляются общие симптомы – постоянная слабость, утомляемость, апатичность, нарушение аппетита, снижение массы тела (вплоть до кахексии). Отличительные черты симптомов рака – их постепенное развитие и постоянство. Поэтому при наличии регулярных расстройств пищеварения необходимо пройти скрининговую колоноскопию для исключения диагноза колоректальной опухоли.
- у пациента есть расстройства пищеварения – диарея или запор;
- вместе со слизью выделяется кровь;
- имеются общие симптомы – температура, слабость, обезвоживание;
- слизь выделяется обильно, имеет желтый оттенок;
- симптом сохраняется продолжительное время, даже при изменениях рациона.

При аутоиммунных процессах более характерно скудное отделение стула, каловые массы практически отсутствуют, основную часть стула составляют слизь и кровь. Для ферментопатий (целиакии, лактазной недостаточности) наблюдается полифекалия, выделение непереваренных остатков пищи, наличие метеоризма. Для синдрома раздраженного кишечника характерен кашицеобразный стул, который может отсутствовать (в периоды запоров), обильная дефекация обычно провоцируется стрессовыми факторами.
Этиологическое лечение зависит от причины возникновения слизи в кишечнике. При воспалительных патологиях применяется антибактериальная терапия, при аутоиммунных патологиях назначаются глюкокортикоиды. Наличие колоректального рака требует радикальной хирургической терапии в сочетании с химиотерапией и облучением. При дисбактериозе проводится лечение пробиотиками или пребиотиками.
В период лечения пациенту рекомендуется придерживаться диетического питания. Из рациона необходимо полностью исключить жирные и жареные блюда, алкоголь, крепкий чай или кофе. Рацион необходимо составлять из каш на воде, овощных супов, кисломолочных продуктов. Питаться необходимо часто, но небольшими порциями.
В период лечения пациентам необходимо:
- делать специальные упражнения для массажа органов брюшной полости;
- больше гулять на свежем возрасте;
- пропить курс поливитаминов;
- регулярно высыпаться;
- отказаться от вредных привычек.
источник
Для лечения гастрита и язвы наши читатели успешно используют Монастырский Чай. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Слизь в кале – это распространенный симптом, который считается безвредным, но одновременно с этим он может быть признаком того, что в организме начала развиваться какая-то серьезная патология. Очень часто это проявление сопутствует поносам, острой фазе колита или появлению бактериальных инфекций, однако слизь может появиться и в результате неправильно составленного рациона питания. Избавляться от неприятного явления нужно исходя из той причины, что его вызвало.
Слизь – это желеобразное вещество белого цвета, иногда приобретающее желтый оттенок. Она может находиться в желудочно-кишечном тракте, на оболочке глаз или в дыхательных путях. В пищеварительной системе она выделяется слизистой оболочкой толстой кишки, однако продуцировать ее могут также и органы. Так, например, происходит в легких, там слизь необходима для остановки посторонних частиц, которые человек случайно вдохнул.
В целом же она нужна для того, чтобы защищать ткани органов от различного рода механических повреждений и служит своеобразной смазкой. Обычно здоровый организм производит около 1 литра этого вещества в сутки.
Слизь необходима для того, чтобы минимизировать ущерб в следующих случаях:
- воздействие грибков;
- активизация вирусов;
- нейтрализация чрезмерного количества ферментов, которые выделяются пищеварительной системой;
- размножение бактерий.
В желудочно-кишечном тракте слизь нужна для того, чтобы обеспечить быстрое и комфортное для организма перемещение каловых масс по кишечнику вплоть до его опорожнения. Если ее не будет, то переработанная пища может вызвать дискомфорт или даже механические повреждения нежных слизистых оболочек. Возникнут царапины или анальные трещины, что приведет к началу воспалительных процессов. Если же слизи выходит очень много, то это свидетельствует только об одном – в организме произошли определенные изменения, которые и спровоцировали это явление.
Важно: слизь в кале у взрослого человека – это нормальное явление, она присутствует там всегда, но заметной становится только тогда, когда ее концентрация начинает увеличиваться.
Причины слизи в кале у взрослого различны, это может быть признаком того, что в организме начал развиваться один из следующих недугов и/или патологий:
- Геморрой – при нем желеобразная слизь начинает появляться после опорожнения, ее характерные признаки можно заметить на туалетной бумаге. Нередко сопровождается выделением крови.
- Образование полипов.
- Перепончатый колит, который в целом характеризуется нарушением в работе всего кишечника. При нем слизь выглядит словно полупрозрачная пленка и имеет вид ленты. Из-за этого ее часто путают с гельминтами.
- Дисбактериоз, при котором нарушается работа кишечной микрофлоры и изменяется ее баланс. В этом случае повышение количества слизи становится следствием того, что организм начинает бороться с вредоносными бактериями и старается не допустить начала воспалительного процесса.
- Болезни кишечника, возникшие из-за кишечной инфекции.
- Раздраженный кишечник.
- Дивертикулит, локализованный в толстом кишечнике. Вместе со слизью человека начинают беспокоить боли в брюшной полости, носящие тянущий характер, метеоризм и кровяные примеси в сочетании с диареей.
- Муковисцидоз – врожденная патология, при которой поражаются железы, ответственные за выработку слизи во всех органах. Часто наблюдается у детей. Сопровождается приступообразной болью, метеоризмом, частыми позывами к дефекации, сильным кашлем и неспособностью иммунных сил организма защититься от негативного воздействия респираторных вирусов.
- Добро- и злокачественные образования в желудке и кишечнике, вместе со слизью в кале можно наблюдать кровяные примеси.
- Кандидоз.
- Везикулит – воспалительный процесс, локализующийся в семенных пузырьках. В подавляющем большинстве случаев слизь при дефекации считается единственным признаком, позволяющим четко идентифицировать это заболевание на начальной стадии.
- Проктит – воспаление прямой кишки (ее слизистой оболочки), которое может принимать как острую, так и хроническую форму.
- Болезнь Крона, при которой происходит активное выделение слизи и возникают сильные болевые ощущения в брюшной полости.
- Амебиаз – инфекционное заболевание, характеризующееся появления поражений, напоминающих язвы. Также при нем во внутренних органах появляются абсцессы.
- Дизентерия, при которой слизь в кале смешивается с кровью.
- Эшерихиоз – заболевание, которое провоцирует кишечная палочка. Основные признаки помимо появления слизи – высокая температура тела, тошнота и рвота, жидкий стул.
- Кишечная непроходимость, которая часто сопровождается постоянной болью в животе, снижением аппетита и способности концентрировать внимание.
Поскольку редкие и не обильные слизистые выделения не являются признаком наличия патологии в организме, то они не требуют лечения. В свою очередь частая и обильная белая слизь в кале требует обращения к врачу, который отправит больного на сдачу необходимых анализов и обследования, после чего сможет поставить правильный диагноз и назначить соответствующий курс лечения. В этой статье информация предоставлена исключительно в ознакомительных целях, детальнее об этом явлении и необходимости его лечения сможет рассказать специалист на консультации.
Изначально врачу необходимо составить клиническую картину, для чего он проводит опрос больного. На основании полученных данных он может назначить один из следующих анализов:
- копрограмма;
- макро- и микроскопия кала;
- колоноскопия кишечника;
- УЗИ конкретных органов брюшной полости (желудок, кишечник и прочие);
- биохимический анализ крови;
- рентгенография;
- ректороманоскопия прямой кишки;
- посев кала на гельминты.
Поскольку причины появления прозрачной слизи в кале взрослого человека многочисленны, то и список анализов выглядит достаточно внушительным.
Способы избавления от этого явления многообразны, равно как и количество причин, вызывающих его. Терапия должна быть основана на результатах анализов и направлена на устранение первопричины, так как только в этом случае концентрация белой слизи в кале придет в норму и перестанет беспокоить.
Самый простой вариант сравнительно быстрого восстановления работоспособности желудочно-кишечного тракта возможен только в том случае, если проблема кроется в нарушении режима питания и неправильно составленном меню. При этом нужно полностью отказаться от употребления продуктов, которые провоцируют раздражение слизистой оболочки ЖКТ. Наряду с этим необходимо принимать медикаменты, способствующие нормализации микрофлоры желудка и негативно воздействующие на болезнетворные микроорганизмы.
Во всех остальных случаях терапия выбирается на основании решения врача, знакомого с этиологией недуга пациента. В целом процесс лечения будет выглядеть следующим образом:
- подбор щадящей диеты, компоненты которой определяются на основании причин, вызвавших патологию;
- выбор нужного курса лечения – прием медикаментозных препаратов, госпитализация с последующей операцией, химическая терапия или поддержка организма при помощи средств народной медицины;
- избавление от неприятных симптомов основного заболевания – снижение температуры тела, нормализация стула, прекращение болей;
- поддержка организма пациента во время реабилитационного периода.
Важно: самолечением заниматься категорически запрещено, поскольку многие недуги желудочно-кишечного тракта способны трансформироваться в хронические формы, а именно к этому может привести необдуманный прием препаратов.
Если появление белых прожилок в кале обусловлено наличием заболевания, которое впоследствии было вылечено, то следует позаботиться о своем организме, чтобы не допустить этого вновь.
В качестве профилактических мероприятий можно делать следующее:
- тщательно следить за продуктами, не допуская питания просроченной едой;
- рекомендуется придерживаться здорового питания и отказаться (или по крайней мере ограничить) от употребления любых «тяжелых» для пищеварительной системы блюд, то есть всего жирного, острого или копченого;
- соблюдать личную гигиену – тщательно мыть руки, следить за чистотой в помещении;
- не допускать переохлаждения организма и сразу же начинать лечение любых заболеваний инфекционного характера;
- стараться не допускать появления таких неприятных состояний, как диарея или запор, вздутие живота или раздражение слизистых оболочек;
- периодически посещать врача и проходить плановое обследование. Вовремя диагностированное заболевание намного проще вылечить, нежели его запущенную форму.
Главное при лечении нужно помнить, что только под руководством специалиста можно полностью избавиться от проблемы и минимизировать возможные последствия.
Рекомендуем прочитать историю Ольги Кировцевой, как она вылечила желудок… Читать статью >>
Синдром спазмов толстой кишки у человека может вызывать такое заболевание, как спастический колит. Этот недуг является функциональным расстройством двигательной моторики кишки, проявляясь спазмами разных частей раздражённого кишечника и болевыми ощущениями брюшной полости, попеременными возникновением запора и диареи.
Болезнь связана с нервной системой человека, может возникнуть на почве морального, физического перенапряжения, нарушения режима отдыха, гормональных отклонений, неправильного подбора лечения антибиотиками других заболеваний.
Этот синдром чаще бывает у женщин, так как они склонны к гормональной неустойчивости, в связи с менструальным циклом, деторождением. Патология кишечника может протекать в острой или хронической форме. Очень часто люди, имеющие этот недуг, стараются уменьшить количество пищи, боятся переедания, что как следствие уменьшает вес тела, но на самом деле диета должна быть полноценной, сочетать все полезные продукты.
Основа всех причин, вызывающих спастический колит – неправильная организация образа жизни, питания, культура потребления пищи, эмоциональный настрой. Можно выделить несколько факторов, провоцирующих этот синдром:
- врождённые аномалии строения кишечника;
- наличие в организме патогенной флоры, вызванной паразитами, микроорганизмами, бациллами, палочками и т.д.;
- патология, как следствие перенесённого хирургического вмешательств в области желудочно-кишечной системы;
- наличие других заболеваний пищеварительной системы: гастрита, энтерита, панкреатита, дисбактериоза и т.д.;
- аллергия;
- сбой работы желез внутренней секреции;
- неконтролируемое лечение медицинскими препаратами, антибиотиками;
- долгое лечение с применением слабительных средств;
- постоянный контакт с вредными, токсическими веществами;
- не соблюдение режима приёма пищи;
- несбалансированный подбор продуктов – употребление грубой, жирной, острой, жареной, не качественной пищи, сладких, газированных напитков, алкоголя;
- недостаточное употребление жидкости;
- изнуряющие диеты похудения;
- психологический синдром;
- отсутствие комфортных условий для своевременного опорожнения – сдерживание естественных позывов;
- эмоциональное и физическое перенапряжение.
Спастическому колиту характерны симптомы:
- тяжесть после приёма пищи;
- спазмы, болевые ощущения, усиливающиеся во время трапезы, стихающие после опорожнения кишечника;
- метеоризм, газообразование;
- твёрдые, сухие экскременты, в виде овечьего кала;
- кусочки непереваренной пищи в экскрементах;
- при обострениях – наличие в каловых массах слизи и кровяных прожилок;
- попеременный запор и диарея;
- частые ложные позывы к дефекации, ощущение недостаточного опорожнения – синдром раздражённого кишечника;
- синдром хронической усталости, слабость, сонливость;
- отсутствие аппетита;
- тошнота;
- головные боли.
Эти симптомы приводят к слабости, потере массы больного человека, как следствие развиваются гиповитаминозы, малокровие, анемичные состояния, провоцирующие падение иммунитета и присоединение других заболеваний.
Возникновению этого заболевания у детей способствуют осложнения после перенесённых ротавирусных, кишечных и других инфекций. Болезненные симптомы начинаются остро, повышается температура тела, возникает диарея, болевые ощущения в животе, в экскрементах присутствуют слизистые, кровяные частицы. Часто спастический колит сочетается с гастритом и энтеритом. Если не предпринять необходимое лечение может привести к обезвоживанию организма.
При хроническом заболевании ребёнка беспокоят симптомы:
- ноющие боли в животе;
- нарушается дефекация;
- появляется метеоризм;
- вздутие;
- бессонница;
- потеря массы тела;
- снижение гемоглобина.
Затяжная болезнь может спровоцировать синдром раздражённого кишечника, спаечный процесс, воспаления брюшной полости.
Чередование жидкого стула и запора может способствовать возникновению болезненных микроразрывов заднего прохода, дисплазии слизистых тканей, выпадение толстой кишки, развитию геморроидальных узлов.
Изначально обследование проводится при помощи пальпации брюшной стенки – врач может поставить предварительный диагноз. Если симптомы указывают на спастический колит, чтобы подобрать правильное лечение проводят дополнительные исследования:
- Капсульное – новый метод, пациент глотает специальный видеодатчик, который после показаний выводится из организма с дефекацией или постепенно растворяется.
- Эндоскопическое – при помощи ультразвукового прибора проверяют слизистые ткани кишки. При таком осмотре можно выявить симптомы болезни: воспаления, атрофические, дистрофические отклонения кишечника, налёт на стенках.
- Фазе обострения характерна рыхлость верхнего слоя кишки, эрозийные повреждения, элементы кровоизлияния.
- Бледность, сухость слизистых покровов, с выступающей сеточкой сосудов, эти симптомы говорят об атрофии, сниженном тонусе.
- УЗИ – чтобы исключить другие патологии организма.
- Колоноскопия – помогает определить качество болезненного процесса, провести гистологию.
- Лабораторное обследование: анализ крови, мочи. Каловые массы проверяют на наличие возможных инфекций желудочно-кишечной системы.
Терапия спастического колита направлена на нормализацию процесса дефекации, снятия нервного напряжения, купирование тяжести, вздутия, синдрома раздражённого кишечника и других болезненных проявлений спастического колита.
- Медикаментозные методы терапии:
- При обострении проводят лечение антисептическими, антибактериальными средствами под строгим контролем врача, так как неправильная терапия способна нарушить микрофлору толстой кишки.
- Для снятия спазмов и болевых ощущений применяют лечение спазмолитиками: но-шпа, дротаверин, децител.
- Также под наблюдением медицинского специалиста могут выписываться адреноблокаторы, холинэнергетики.
- Препараты с обволакивающими свойствами для снятия раздражения кишки, вызванного слизистым налётом.
- Энтеросорбенты, такие как активированный уголь, энтеросгель помогают избавиться от вздутия, газообразования.
- Ацедин-пепсин – для нормализации кислотно-щелочного баланса.
- Препараты-ферменты для улучшения освоения пищи.
- Пребиотики, пробиотики – для восстановления микрофлоры.
- Инъекции поливитаминных комплексов для укрепления организма.
- Для лечения запоров – вазелиновое, касторовое масла, слабительные на растительной основе, чтобы не спровоцировать раздражение стенок кишки.
- При нервном перенапряжении — курс антистрессовых, успокоительных препаратов.
- Лечение народными средствами:
- Клизмы на травяных настоях –ромашка, календула (1 ст. ложка на 1 стакан горячей воды, остудить, профильтровать). Раствор подержать внутри. Курс 2-3 недели, утром и вечером.
- Для снятия спазмов, метеоризма, вздутия – пить анисовый чай (1 ч. ложка семян на 1 стакан кипятка).
- Для избавления от запоров – сок репчатого лука (1 ч. ложка, 3 раза в день, до еды).
- Мятный чай – для успокоения нервной системы, снятия метеоризма, вздутия.
- Медовые микроклизмы – 1-2 ст. ложку мёда размешать тёплой водой, при введении внутрь – немного удерживать.
- Во время обострения болезни соблюдать диету:
- При диарее – добавить в меню употребление круп, киселей, супов-пюре, овощей, фруктов на пару, варёно-тушёное мясо-рыбу.
- Диета при запорах должна включать сырые овощи-фрукты, чернослив, овощные, фруктовые соки, запечённые овощи, хлеб со злаками и отрубями.
Больному необходимо создать благоприятную, спокойную обстановку, исключить моральные, физические нагрузки, нормализовать режим и рацион питания.
Употреблять больше жидкости, продукты, с волокнами клетчатки, убавить в ежедневном меню кофе, сахар, молоко. Отказаться от жареных, жирных, острых продуктов. Периодически пропивать витаминно-минеральные комплексы, успокаивающие средства.
В жизни каждого человека возникала диарея. Но не каждый знает причины появления, что делать в подобной ситуации и как предотвратить подобные случаи в будущем.
Понос – это не самостоятельное заболевание, а следствие нарушения функций желудочно-кишечного тракта. Причин для возникновения дисфункции выделяется немало:
- Вирусные и бактериальные инфекции. Виновники неприятного симптома – сальмонелла, аденовирус, дизентерийная амёба, стафилококк, холерный вибрион.
- Нехватка пищеварительных ферментов. Это следствие нарушения выработки ферментов в поджелудочной железе, печени и желудке в необходимых количествах.
- Заболевания кишечника. Синдром раздражённой кишки нарушает усвоение по причине излишней активности мышц кишечника. Если в этот момент приложить ухо к животу, становится слышно урчание, издаваемое мускулатурой, как булькает переработанная пища. Причинами заболевания считаются: стресс, неправильное питание, дисбактериоз.
- Опухоли. Понос – один из признаков наличия в кишечнике доброкачественной или злокачественной опухолей. Изменение строения влечёт нарушение нормальной работы. Чем больше новообразование – тем сильнее нарушение.
Противомикробные препараты не обладают селективностью, уничтожая любые микроорганизмы. Последствие применения – дисбактериоз, нарушающий процесс пищеварения.
Организм ребёнка, особенно до 1 года сильно отличается от взрослого. Иммунная и пищеварительная системы сформированы либо функционируют неполноценно. Поэтому дети часто подвержены указанному симптому.
У детей до года следует различать понос и жидкий стул. Для младенца жидкий стул – следствие кормления молоком или его заменителем. Понос – явление ненормальное и требующее устранения.
К основным причинам появления урчания в животе и диареи у ребёнка относятся:
- Нарушение диеты кормящей мамой (для детей до года);
- Употребление в пищу грязных фруктов, ягод, сладостей;
- Неспособность переварить некоторые продукты;
- Пищевая аллергия;
- Отравление бытовой химией;
- Несоблюдение личной гигиены;
- Заражение гельминтами.
Заниматься лечением ребёнка самостоятельно не следует, но оказать первую помощь рекомендуется. Разрешается принять сорбенты и восполнить потерю жидкости специальными растворами.
Кроме приёма препаратов нужно сделать диету мягкой для ЖКТ. Из рациона исключается тяжёлая пища (жареное, жирное, копчёное), газированные напитки, яблоки, бобы, капуста, помидоры, выпечка.
Продукты, разрешённые при поносе:
- Каши из риса и овсяной крупы без добавления молока;
- Кефир, йогурт;
- Пюре из картофеля на воде;
- Нежирное мясо (филе курицы или индейки);
- Сухари.
Детские заболевания развиваются стремительно, поэтому нужно внимательно следить за состоянием больного и при ухудшении состояния срочно обратиться в медучреждение.
Для дам в «положении» нарушения пищеварения нормальны. Это связано с несколькими процессами, возникающими исключительно во время беременности:
- Токсикоз. При этом заболевании у пациентки происходит резкая смена предпочтений в еде. Часто появляется тяга к трудно перевариваемой и вредной пище. Это приводит к нарушению работы ЖКТ. Строгая диета – единственное решение.
- Побочный эффект мультивитаминных комплексов. Лечится подбором препарата, исключающего подобную реакцию.
- Гормональные изменения. В третьем триместре появление поноса сигнализирует о начале родовой деятельности.
- Инфекции. При беременности сильно снижается иммунитет, заболеть становится проще. Лечение диареи инфекционной природы осложняется фактом, что многие лекарства запрещены к применению. Для начала лечения следует обратиться к участковому терапевту.
- Увеличивающаяся из-за плода матка. Изменение размеров матки приводит к сдавливанию желчных протоков и кишечника, что ухудшает процесс переваривания и всасывания пищи.
Диарея во многих случаях дополняется рядом неприятных симптомов:
- Повышение температуры до 38,5. Это серьёзный симптом, сигнализирующий о начале воспалительного процесса в организме.
- Тошнота и рвота. Тошнота и головокружение проявляются при лёгких отравлениях. При тяжёлых отравлениях рвота обильна и может привести к обезвоживанию.
- Отрыжка. Проявление симптома говорит о нарушении диеты или работы органов пищеварительной системы. Отрыжка после еды бывает вызвана проглатыванием лишнего воздуха вместе с пищевым комком.
- Боль в животе. Боль в левом боку – сигнал о затруднениях с желудком или поджелудочной железой. Если болит возле пупка и ниже – не в порядке кишечник. Боль с правой стороны – проблемы с печенью, желчным пузырём или аппендицит.
- Метеоризм, или, по-другому, вздутие живота. Причина симптома – газы, выделяемые бактериями при переваривании пищи. Возникает по аналогичным диарее причинам.
Жёлтый цвет свидетельствует об избыточной работе перистальтики кишечника. Его мускулатура работает интенсивнее обычного. Поэтому могут появиться бурление и незначительная боль в животе.
Зелёный цвет кал приобретает, если понос вызван инфекционным заболеванием. Такой цвет приобретается из-за возбудителей и лейкоцитов. Часто присутствует слизь и пахнет гнилью.
Кал белого цвета подтверждает факт неудовлетворительной работы желчных протоков вследствие желчнокаменной болезни.
Чёрный цвет свидетельствует о внутреннем кровотечении. Кровь, пройдя через ЖКТ, приобретает подобный цвет. Употребление некоторых продуктов (черника, свёкла) и препаратов (активированный уголь) даёт аналогичный эффект.
Наличие в стуле прожилок красного цвета может говорить о повреждении стенок кишечника, распаде опухоли или появлении отверстий в органах ЖКТ вследствие язвы.
Для лечения гастрита и язвы наши читатели успешно используют Монастырский Чай. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Слизь в поносе свидетельствует об интоксикации организма. По её цвету удаётся определить степень отравления. Если слизь прозрачная, оно незначительное. Бурая, зелёная или в виде пены говорит об обратном.
Избыток воды в стуле – симптом холеры. Её возбудитель, проникая в кишечник, заставляет его выделять большее количество пищеварительного секрета. Это может привести к обезвоживанию и летальному исходу.
Медицинское вмешательство необходимо, если жидкий стул не проходит в течение 2-3 дней, а температура тела постоянно держится на отметке 39. Если в кале появились прожилки крови или он содержит слизь – это повод для немедленного обращения за медпомощью. Указанные симптомы могут одновременно сигнализировать о перитоните или внутреннем кровотечении.
Врач гастроэнтеролог назначает лабораторное обследование, в перечень которого входят:
- Анализ мочи, крови, кала;
- Ультразвуковое обследование брюшной полости;
- Исследование пищевода, желудка, прямой и толстой кишок.
На основе событий, предшествовавших заболеванию (анамнеза болезни) и результате обследований ставится диагноз и назначается лечение: амбулаторное или стационарное. Это зависит от состояния больного на момент осмотра.
Иногда для устранения дисфункции не нужно обращаться в больницу, так как она часто появляется из-за нарушения диеты. После поноса допустимо самостоятельно принять активированный уголь в дозировке 1 таблетка на 10 килограммов веса. Принимать после угля прочие лекарства бессмысленно – он нейтрализует действующие вещества. Разрешается очистить кишечник от раздражителей при помощи клизмы.
Для восполнения утраченной жидкости рекомендуется принять раствор Регидрона. Его можно купить в аптеке или приготовить самостоятельно: в 1 литре кипячёной воды развести 1 чайную ложку поваренной соли и 4 чайных ложки сахара. Принимать полученный раствор следует каждые 5-10 мин по чайной ложке детям и столовой для взрослого.
Если принятые меры на 2-й день недомогания не оказывают эффекта, необходимо вызвать участкового врача на дом или обратиться в приёмный покой инфекционной больницы.
Назначаемое специалистом лечение предполагает использование антибиотиков и препаратов, стимулирующих рост собственных полезных бактерий у пациента. Кроме лекарств, необходима специальная диета, соблюдение которой ускоряет выздоровление.
Наличие дисфункции ЖКТ принуждает отказаться от:
- Спиртных напитков и кофе;
- Жирной и жареной еды;
- Любых изделий, содержащих дрожжи.
Рекомендуется на время лечения включить в рацион каши из геркулеса или риса, фрукты, овощи в отварном виде. Хорошими помощниками в восстановлении микрофлоры являются кисломолочные продукты: кефир, йогурт, ряженка. Не следует пренебрегать водой – она жизненно необходима организму.
Чтобы избежать появления такого малоприятного симптома, как понос, требуется соблюдать простые в исполнении советы. Привычка содержать руки в чистоте и мыть их после прогулки, посещения уборной, контакта с животным – гарант хорошего здоровья!
Следует тщательно мыть фрукты и овощи. Допускается использование обычного туалетного мыла. А при приготовлении они хорошо провариваются.
Мясо, молоко, яйца – перечисленные продукты перед употреблением необходимо подвергнуть термической обработке.
Нельзя употреблять в пищу прокисшие готовые блюда. Продукты с истекшим сроком годности нужно выбросить. Не стоит надеяться на «авось» и рисковать здоровьем.
Диарея – явление неприятное, болезненное, неожиданное. Её появление сигнализирует о серьёзном сбое в организме или питании. Неправильное лечение или отсутствие может стоить человеку жизни.
Причины возникновения метеоризма самые разные. Такое расстройство может быть у детей, у мужчин и женщин, после или до менструации, а также у новорожденного малыша.
Причины вздутия живота, как правило, появляются из-за нехватки определенных ферментов, неправильного питания или болезней. В данном случае, перед тем как разобраться что делать с метеоризмом, нужно детально изучить причину возникновения.
Почему возникает метеоризм
Причины метеоризма кишечника у женщин и мужчин часто могут быть одинаковыми. Если речь идет о ферментной недостаточности, то у людей плохо переваривается еда, за счет этого часть не переваренной пищи будет попадать в кишечник, где нет условий для перевариваний. После этого куски еды начинают гнить или бродить в кишке, за счет чего появляется сильный метеоризм с неприятным запахом.
Еще одной причиной является сбой работы полезных бактерий. Такая проблема появляется после употребления большого количества продуктов с клетчаткой. К таким продуктам относятся разные бобовые культуры. При нормальной работе кишечника бактерии будут сами убирать газы, перерабатывая их, но если повышенный уровень газообразования, то бактерии не могут их обработать и появляется метеоризм кишечника.
Нередкой причиной является сбой моторной функции ЖКТ, особенно если проводились операции, к примеру, после холецистэктомии. Когда кал начинает застаиваться в толстой кишке, то происходит гниение, а также отходят газы и имеют зловонный запах. В данном случае могут появляться запоры.
Есть еще несколько основных причин, почему постоянно пучит живот, появляется тошнота и другие симптомы. Все они описаны в таблице:
Важно! Факторы бывают разные, одни могут лечиться в домашних условиях, вторые требуют диеты и корректировки питания, к примеру, после удаления желчного пузыря, а в некоторых случаях надо отдать предпочтение таблеткам и лечить желудок медикаментами.
Причины метеоризма у взрослых
Как правило, у взрослых в отличие от ребёнка, метеоризм и другие неприятные симптомы, к примеру, тошнота, отрыжка воздухом, понос или запор, появляются в результате болезней ЖКТ, после удаления желчного пузыря и других хирургических вмешательств. Бывает и такое, что постоянно пучит живот и газы, появляются у абсолютно здоровых людей, если те начинают неправильно питаться.
Есть еще ряд причин, по которым возникает газообразование и вздутие живота. Сюда относятся вирусы, инфекции, варикоз, опухоли, стрессы. Кстати, психологические причины тоже очень часто встречаются у взрослых, ведь стрессы и повышенная возбудимость могут вызвать симптомы, поэтому нужно сводить к минимуму психологические причины, если те возникают и приводят к скоплению газов в кишечнике.
Причины метеоризма у женщин
Как правило, причины метеоризма у женщин аналогичны мужским, но бывают и другие факторы. Нередко во время вынашивания ребенка или после родов у женщин возможен понос, тошнота, запор и метеоризм. Это связано с гормональным сбоем, аналогичные проявления возможны при климаксе или во время климактерического периода. Часто газы появляются во время менструального периода при месячных.
У некоторых женщин возможно снижения уровня лактозы после родов, что нужно для нормального переваривания молока, поэтому возникают симптомы после приема молока. Также причина в неправильном питании, когда люди начинают есть на ходу, быстро кушать, за счет чего человек глотает много воздуха, что в результате вызывает метеоризм.
После родов женщине надо восстановиться, ведь иммунная система ослаблена. В этот период может быть аллергия на определенные виды продуктов. Еще одной причиной газообразования у женщин является фиброма, киста, менопаузы и другие патологии. Точно выявить причину способен только доктор.
Родившая женщина должна знать, что после родов у ее малыша также возможно бурление в животе, газы, тошнота, понос. Метеоризм у детей начинается в результате неразвитой системы пищеварения, которая не приспособлена к новым продуктам. Также до 7 лет у малыша может не хватать определенных ферментов или бывает аллергия на молоко, как правило, после семи лет, проблема проходит и к десяти годам ребенок уже будет нормально себя чувствовать.
Причины метеоризма у детей
Если у ребенка в возрасте с 6 лет и к 10-14 годам бурлит в животе, и скапливаются газы в кишечнике после заболеваний, то причина будет скрываться в лекарствах, что использовались от заболевания. Как правило, метеоризм и изжога у детей вызвана пр
именением антибиотиков. В целом, у детей до 5-8 лет диарея и метеоризм – это результат неправильного питания или аллергии на определенные ингредиенты. Газы можно убирать в домашних условиях, но если симптомы усугубляются, тогда лучше не думать, что делать дома, а отправиться к доктору, который может точно сказать, как лечить метеоризм.
Непосредственно после родов, женщинам может понадобиться информация о факторах вызывающих метеоризм у грудничка. Как правило, у грудничков проблема скрывается в пищеварительной системе, что сформировалась не до конца. Все нужные и полезные бактерии появляются и формируются после рождения, а значит, после еды возможны срыгивания, газы и другие симптомы. Метеоризм у ребенка грудничка провоцируется нехваткой бактерий, которые способны нормально переваривать молоко.
Также новорожденные во время еды могут заглатывать много воздуха, поэтому маме важно выбирать правильную и удобную позу для кормления малыша. Если у малыша кишечная палочка и прочие патологии, то избавиться от метеоризма в домашних условиях будет сложно и потребуется лечить малыша более сильными медикаментозными средствами. Но будучи младенцем, ребенку нужно давать только те лекарства, что припишет доктор.
Лечение метеоризма у взрослых
Метеоризм причины лечение народными средствами заключается изначально в корректировке питания, если есть хронический метеоризм, то надо отказаться от ряда продуктов, что могут спровоцировать газы. Кроме того, диета потребуется при панкреатите, а также после удаления желчного пузыря. Рекомендуется меньше кушать груш, арбузов, выпечки, изюма. Смело можно использовать рис, диетическое мясо, фрукты и овощи, приготовленные на пару, что особо полезны после удаления желчного пузыря, допускается прием яиц всмятку.
Если постоянно мучает метеоризм, то причина может быть не в одном продукте, а сразу в нескольких, что не могут сочетаться друг с другом. Когда проводится лечение метеоризма, то лучше кушать примерно месяц только белковую еду и придерживаться режима приема пищи. Все ингредиенты должны быть свежими.
В домашних условиях лечить метеоризм можно таблетками, особенно если есть гнилостные запахи. К действенным препаратам относится «Смекта», активированный уголь, белая глина. Такие средства помогают от вздутия живота, диареи. Подобные адсорбенты безвредны для человека и их можно использовать при подростковых расстройствах. Пользоваться другими медикаментами можно только с разрешения врача, для устранения более серьезных причин, когда есть рвота, температура и прочие симптомы. Кстати, «Смекта» может использоваться не только взрослыми, ее дают детям от 1 месяца до 1 года.
Народная медицина богата разными рецептами, что помогут избавиться от газов. Среди действенных средств выделяют следующие:
- Отвар укропа при метеоризме у взрослых
Нужно в 300 мл воды добавить 1 ст.л. семян укропа и оставить настаиваться на 3 часа, после чего процедить настой и пить весь объем трижды в день, равными порциями за час до еды.
Зная основные причины и лечение народными средствами, можно будет быстро снять симптомы в домашних условиях и не думать, что делать, если боли и газы начались с ночного времени. При сильных болях и продолжительных газообразованиях лучше сразу обратиться к доктору.
Синдром спазмов толстой кишки у человека может вызывать такое заболевание, как спастический колит. Этот недуг является функциональным расстройством двигательной моторики кишки, проявляясь спазмами разных частей раздражённого кишечника и болевыми ощущениями брюшной полости, попеременными возникновением запора и диареи.
Болезнь связана с нервной системой человека, может возникнуть на почве морального, физического перенапряжения, нарушения режима отдыха, гормональных отклонений, неправильного подбора лечения антибиотиками других заболеваний.
Этот синдром чаще бывает у женщин, так как они склонны к гормональной неустойчивости, в связи с менструальным циклом, деторождением. Патология кишечника может протекать в острой или хронической форме. Очень часто люди, имеющие этот недуг, стараются уменьшить количество пищи, боятся переедания, что как следствие уменьшает вес тела, но на самом деле диета должна быть полноценной, сочетать все полезные продукты.
Основа всех причин, вызывающих спастический колит – неправильная организация образа жизни, питания, культура потребления пищи, эмоциональный настрой. Можно выделить несколько факторов, провоцирующих этот синдром:
- врождённые аномалии строения кишечника;
- наличие в организме патогенной флоры, вызванной паразитами, микроорганизмами, бациллами, палочками и т.д.;
- патология, как следствие перенесённого хирургического вмешательств в области желудочно-кишечной системы;
- наличие других заболеваний пищеварительной системы: гастрита, энтерита, панкреатита, дисбактериоза и т.д.;
- аллергия;
- сбой работы желез внутренней секреции;
- неконтролируемое лечение медицинскими препаратами, антибиотиками;
- долгое лечение с применением слабительных средств;
- постоянный контакт с вредными, токсическими веществами;
- не соблюдение режима приёма пищи;
- несбалансированный подбор продуктов – употребление грубой, жирной, острой, жареной, не качественной пищи, сладких, газированных напитков, алкоголя;
- недостаточное употребление жидкости;
- изнуряющие диеты похудения;
- психологический синдром;
- отсутствие комфортных условий для своевременного опорожнения – сдерживание естественных позывов;
- эмоциональное и физическое перенапряжение.
Спастическому колиту характерны симптомы:
- тяжесть после приёма пищи;
- спазмы, болевые ощущения, усиливающиеся во время трапезы, стихающие после опорожнения кишечника;
- метеоризм, газообразование;
- твёрдые, сухие экскременты, в виде овечьего кала;
- кусочки непереваренной пищи в экскрементах;
- при обострениях – наличие в каловых массах слизи и кровяных прожилок;
- попеременный запор и диарея;
- частые ложные позывы к дефекации, ощущение недостаточного опорожнения – синдром раздражённого кишечника;
- синдром хронической усталости, слабость, сонливость;
- отсутствие аппетита;
- тошнота;
- головные боли.
Эти симптомы приводят к слабости, потере массы больного человека, как следствие развиваются гиповитаминозы, малокровие, анемичные состояния, провоцирующие падение иммунитета и присоединение других заболеваний.
Возникновению этого заболевания у детей способствуют осложнения после перенесённых ротавирусных, кишечных и других инфекций. Болезненные симптомы начинаются остро, повышается температура тела, возникает диарея, болевые ощущения в животе, в экскрементах присутствуют слизистые, кровяные частицы. Часто спастический колит сочетается с гастритом и энтеритом. Если не предпринять необходимое лечение может привести к обезвоживанию организма.
При хроническом заболевании ребёнка беспокоят симптомы:
- ноющие боли в животе;
- нарушается дефекация;
- появляется метеоризм;
- вздутие;
- бессонница;
- потеря массы тела;
- снижение гемоглобина.
Затяжная болезнь может спровоцировать синдром раздражённого кишечника, спаечный процесс, воспаления брюшной полости.
Чередование жидкого стула и запора может способствовать возникновению болезненных микроразрывов заднего прохода, дисплазии слизистых тканей, выпадение толстой кишки, развитию геморроидальных узлов.
Изначально обследование проводится при помощи пальпации брюшной стенки – врач может поставить предварительный диагноз. Если симптомы указывают на спастический колит, чтобы подобрать правильное лечение проводят дополнительные исследования:
- Капсульное – новый метод, пациент глотает специальный видеодатчик, который после показаний выводится из организма с дефекацией или постепенно растворяется.
- Эндоскопическое – при помощи ультразвукового прибора проверяют слизистые ткани кишки. При таком осмотре можно выявить симптомы болезни: воспаления, атрофические, дистрофические отклонения кишечника, налёт на стенках.
- Фазе обострения характерна рыхлость верхнего слоя кишки, эрозийные повреждения, элементы кровоизлияния.
- Бледность, сухость слизистых покровов, с выступающей сеточкой сосудов, эти симптомы говорят об атрофии, сниженном тонусе.
- УЗИ – чтобы исключить другие патологии организма.
- Колоноскопия – помогает определить качество болезненного процесса, провести гистологию.
- Лабораторное обследование: анализ крови, мочи. Каловые массы проверяют на наличие возможных инфекций желудочно-кишечной системы.
Терапия спастического колита направлена на нормализацию процесса дефекации, снятия нервного напряжения, купирование тяжести, вздутия, синдрома раздражённого кишечника и других болезненных проявлений спастического колита.
- Медикаментозные методы терапии:
- При обострении проводят лечение антисептическими, антибактериальными средствами под строгим контролем врача, так как неправильная терапия способна нарушить микрофлору толстой кишки.
- Для снятия спазмов и болевых ощущений применяют лечение спазмолитиками: но-шпа, дротаверин, децител.
- Также под наблюдением медицинского специалиста могут выписываться адреноблокаторы, холинэнергетики.
- Препараты с обволакивающими свойствами для снятия раздражения кишки, вызванного слизистым налётом.
- Энтеросорбенты, такие как активированный уголь, энтеросгель помогают избавиться от вздутия, газообразования.
- Ацедин-пепсин – для нормализации кислотно-щелочного баланса.
- Препараты-ферменты для улучшения освоения пищи.
- Пребиотики, пробиотики – для восстановления микрофлоры.
- Инъекции поливитаминных комплексов для укрепления организма.
- Для лечения запоров – вазелиновое, касторовое масла, слабительные на растительной основе, чтобы не спровоцировать раздражение стенок кишки.
- При нервном перенапряжении — курс антистрессовых, успокоительных препаратов.
- Лечение народными средствами:
- Клизмы на травяных настоях –ромашка, календула (1 ст. ложка на 1 стакан горячей воды, остудить, профильтровать). Раствор подержать внутри. Курс 2-3 недели, утром и вечером.
- Для снятия спазмов, метеоризма, вздутия – пить анисовый чай (1 ч. ложка семян на 1 стакан кипятка).
- Для избавления от запоров – сок репчатого лука (1 ч. ложка, 3 раза в день, до еды).
- Мятный чай – для успокоения нервной системы, снятия метеоризма, вздутия.
- Медовые микроклизмы – 1-2 ст. ложку мёда размешать тёплой водой, при введении внутрь – немного удерживать.
- Во время обострения болезни соблюдать диету:
- При диарее – добавить в меню употребление круп, киселей, супов-пюре, овощей, фруктов на пару, варёно-тушёное мясо-рыбу.
- Диета при запорах должна включать сырые овощи-фрукты, чернослив, овощные, фруктовые соки, запечённые овощи, хлеб со злаками и отрубями.
Больному необходимо создать благоприятную, спокойную обстановку, исключить моральные, физические нагрузки, нормализовать режим и рацион питания.
Употреблять больше жидкости, продукты, с волокнами клетчатки, убавить в ежедневном меню кофе, сахар, молоко. Отказаться от жареных, жирных, острых продуктов. Периодически пропивать витаминно-минеральные комплексы, успокаивающие средства.
источник




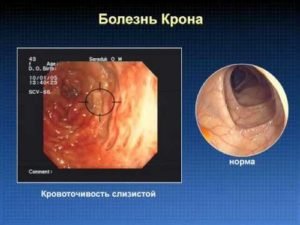 Аутоиммунные процессы. Наиболее тяжелые патологии кишечника – это неспецифический язвенный колит и болезнь Крона, которые предположительно имеют аутоиммунную природу. Одним из симптомов в клинической картине заболеваний является выделение крови и слизи с каловыми массами.
Аутоиммунные процессы. Наиболее тяжелые патологии кишечника – это неспецифический язвенный колит и болезнь Крона, которые предположительно имеют аутоиммунную природу. Одним из симптомов в клинической картине заболеваний является выделение крови и слизи с каловыми массами.