Овечий кал у ребенка — это сухие комочки размером 1-2 см, отделенные друг от друга. В норме таким кал быть не должен. Нарушения происходят, когда один участок кишечника имеет повышенный тонус, что мешает нормальному прохождению масс.
Причин появления кала в виде шариков у ребенка может быть несколько. Самая распространенная из них — дисбактериоз. Он может возникнуть, если беременная женщина подвергалась инфекционным заболеваниям. Другие причины:
- кесарево сечение;
- неправильное питание матери и вскармливание (быстрый переход на смесь, ранний прикорм);
- употребление лекарственных препаратов с пищеварительными ферментами («Смекты», «Имодиума», «Бифидумбактерина» и др.);
- слабый иммунитет;
- кишечная инфекция;
- глистные инвазии;
- плохая экология;
- стрессы.
Дисбактериоз вызывается и приемом антибиотиков, в таком случае запор может смениться поносом. Во избежание подобного состояния после антибактериальной терапии должен быть назначен курс восстановления микрофлоры.
У детей постарше твердый стул возникает из-за малоподвижного образа жизни, питания всухомятку, употребления небольшого количества клетчатки и жидкости. Ребенок может испражняться горошинками при наличии сахарного диабета, трещин заднего прохода, неправильно развитой толстой кишки, патологий тазового дна, синдрома раздраженного кишечника и пр.
Твердый кал — признак неполного опорожнения кишечника. В норме частота дефекации должна быть не реже одного раза в двое суток. Если этого не происходит, каловые массы в прямой кишке начинают твердеть. В результате стул становится нерегулярным, малышу становится больно какать, может наблюдаться болезненность в животе, общая слабость, тошнота. Если у ребенка твердый стул, как смягчить его, родители узнают из рекомендаций:
- Для размягчения каловых масс ребенку необходимо давать много жидкости, преимущественно чистой, питьевой воды.
- В рационе должна преобладать клетчатка, нужно увеличить потребление овощных блюд, фруктов, сухофруктов.
- Пока состояние ребенка не нормализуется, ему не рекомендовано давать мучные продукты.
- Младенцу полезно пить несладкий, домашний кефир.
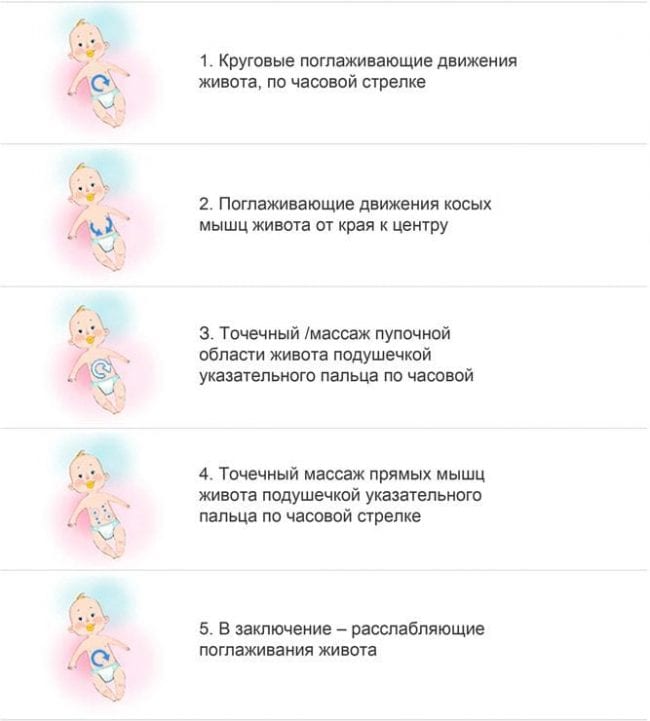
- Лечить запоры в домашних условиях можно массажем живота, движения должны быть круговыми, по часовой стрелке.
Облегчить состояние родители могут и при помощи сиропов: «Лактулоза», «Дюфалака», «Нормазе», «Лактусана» и др. Использовать препараты часто запрещено. Если применение методов не помогло, запор не устраняется на протяжении нескольких дней, необходимо обратиться к доктору.
Говорить о появлении овечьего кала можно по внешним признакам. Каловые массы ребенка внешне схожи с овечьими. Возможно содержание в комках слизи, присутствие резкого запаха. Для выяснения причины состояния больному назначают:
- анализы крови, мочи, кала для лабораторных исследований;
- бакпосев на микрофлору;
- соскоб области анального отверстия;
- УЗИ брюшной полости;
- колоноскопию;
- ректороманоскопию;
- рентген кишечника;
- фиброгастроскопию.
Получить направление на обследования можно у терапевта или гастроэнтеролога.
При регулярно повторяющихся у ребенка симптомах спазматического запора лечением занимается гастроэнтеролог. Врач проводит исследования кишечника для подтверждения или опровержения патологий, которые могли спровоцировать появление плотного кала. При обнаружении заболеваний терапия направляется на их лечение, устранение запора.
Чтобы смягчить жесткий стул, специалист порекомендует выпивать 2 литра чистой воды в день, исключить из рациона раздражающие кишечник продукты.
Лечат спазматические запоры:
- «Дюспаталином» (повышает перистальтику);
- «Лактусаном» (оказывает слабительное действие);
- «Линексом» и «Бифиформом» (восстанавливают кишечную микрофлору).
В некоторых случаях может потребоваться операция, она помогает решить проблему при деформации кишечника, опухолях, каловых завалах.
Запоры должны обязательно лечиться. Игнорирование симптомов приводит к накоплению и гниению каловых масс. Происходит интоксикации организма, появляется:
- раздражительность;
- головные боли;
- плохое самочувствие.
Запущенные состояния приводят к анальным трещинам, выпадению кишки, геморрою, раку толстой кишки.
При тяжелом запоре для смягчения каловых масс можно делать клизмы, но не слишком часто. Для них используют теплую воду, настой из трав, добавляют в них масла.
Не рекомендовано применять мыльный раствор. Он может спровоцировать сильное раздражение, пересушить кожу.
Эффективно применение аптечного, вазелинового масла. Его добавляют в клизмы с водой, используют в виде капсул или жевательных резинок. Максимальный суточный прием для детей — 15 капсул или 2-3 ложки препарата в жидкой форме. Продолжительность приема — 7 дней. Затем делают небольшой перерыв и повторяют лечение. Тем же эффектом обладает миндальное масло, его употребляют по 2 ложки не более 4 раз в сутки.
Избавлению от овечьего кала способствует мед. Желательно применять его в теплом виде. Продукт употребляют по 1 ложке натощак, запивают стаканом воды. Усилить эффективность ингредиента можно, если добавить чернослив или дыню. Смягчению каловых масс также способствуют сливы, абрикосы, киви, инжир и цитрусовые.
Для нормализации состояния кишечника рекомендовано употреблять заваренные в воде пшеничные отруби в количестве 2 маленьких ложек. Смесь употребляют за 2 часа до завтрака, запивают 2 стаканами воды.
Для приготовления лекарства свежие листья растения заливают кипятком, настаивают 3 часа. Готовую жидкость процеживают, принимают по 1 ложке перед сном.
Для устранения запоров у ребенка важно следить за его питанием. Прием пищи разделяют на 5-6 раз, порции должны быть небольшими. Питаться желательно в одни и те же часы, тогда еда начнет эффективнее усваиваться в желудке. Нельзя запивать пищу водой, она разбавляет желудочный сок, мешает нормальному усвоению, правильной дефекации. В питании малыша или матери, если ребенок грудной, должны быть:
- злаки;
- отруби;
- хлеба грубого помола;
- зеленый и травяные чаи;
- кисломолочные продукты;
- рыба;
- овощи;
- фрукты.
При тугом кале мелкими комочками нужно ограничить ребенка в употреблении сладостей, мучных и кондитерских изделий из белой муки, риса и других продуктов с высоким содержанием белка. Пользоваться рецептами народной медицины, как и препаратами, рекомендовано только после врачебной консультации. Начинать нужно с малых доз, чтобы удостовериться в отсутствии аллергических реакций.
источник
Запор у детей — замедленное, затрудненное или систематически недостаточное опорожнение кишечника. Для большинства детей хроническую задержку стула более чем на 36 часов рассматривают как запор (констипацию). При этом время натуживания занимает более 25% от общего времени дефекации. Иногда при запоре может быть несколько дефекаций в день незначительным количеством кала без чувства удовлетворения, важно также учитывать изменения привычных для данного субъекта частоты и ритма стула.
Количество, цвет и консистенция фекалий значительно варьируют как у одного и того же ребенка, так и у детей одного возраста независимо от пищи и окружающих условий. Первородный кал (меконий) представляет собой темную, тягучую, клейкую массу. Когда начинается кормление молоком, вместо мекония выделяется зеленовато-коричневый творожистый кал, который через 4-5 дней приобретает желтовато-коричневый цвет. Частота дефекации у совершенно здоровых младенцев колеблется от 1 до 7 раз в сутки, цвет кала не имеет особого значения, за исключением примеси крови. У некоторых детей оформленный кал появляется только в 2-3-летнем возрасте. Редкий сухой кал наблюдается при нарушении заполнения или, чаще, опорожнения прямой кишки. Первая ситуация обусловлена слабостью перистальтики, например, при гипотиреозе, а также обструктивными явлениями (аномалии развития, болезнь Гиршпрунга). Задержка содержимого в кишечнике ведет к чрезмерной сухости и уменьшению объема каловых масс. По зтой причине не «срабатывают» рефлексы, реализующие акт дефекации. Центр дефекации локализуется в области варолиевого моста вблизи рвотного центра. Позывы на низ находятся под контролем коры головного мозга, в осуществлении соответствующего рефлекса участвуют центры поясничного и крестцового отделов спинного мозга, а также рецепторы давления, находящиеся в мускулатуре прямой кишки. Следовательно, причиной запора может быть поражение этих мышц (а также патология анального сфинктера, препятствующая его расслаблению), афферентных и эфферентных волокон пояснично-крестцового отделов спинного мозга, мускулатуры передней брюшной стенки и тазового дна, а также патологические изменения центральной и вегетативной нервной системы, как правило, резидуально-органического генезз.
У детей грудного и младшего возраста склонность к запорам обусловлена относительно большой длиной кишечника, при этом сигмовидная кишка примерно в 40% наблюдений занимает правое положение.
В некоторых случаях жидкое содержимое проксимальных отделов прямой кишки может обтекать плотные каловые массы и непроизвольно выделяться наружу. Такое состояние, часто ошибочно принимаемое за диарею, обозначают как каломазанье. Запор не оказывает, как правило, общего неблагоприятного действия на организм, хотя и он сам, и тревога окружающих взрослых могут повлиять на психо-эмоциональную сферу ребенка. При продолжительном упорном запоре возникает опасность развития застойных явлений в мочеполовой системе. Преходящие запоры возникают чаще рефлекторно, например, после приступа желчной и почечной колик, при заболеваниях желудка, сердечно-сосудистой системы и др.
Стандартные критерии хронического запора: натуживание занимает не менее 1/4 времени акта дефекации; консистенция кала плотная, кал в виде комочков, чувство неполного опорожнения кишечника, два или менее актов дефекации в неделю. При наличии двух или более критериев в течение трех месяцев можно говорить о хроническом запоре.
Условно можно выделить 3 группы причин хронических запоров у детей: алиментарные, запоры функционального происхождения и органические запоры. Наиболее частая причина запоров у детей — алиментарная. Основные погрешности диеты, приводящие к запорам — это количественный недокорм, недостаток пищевых волокон, избыточное употребление жиров и животного белка, щадящая кулинарная обработка, недостаточное употребление жидкости. Усугубляются алиментарные запоры при малоподвижном образе жизни, при употреблении алюминийсодержащих антацидов, препаратов висмута, кальция. В основе функциональных запоров лежит дискоординация сокращений и нарушение тонуса мускулатуры кишки.
Гипертонические, или спастические, запоры характерны для детей дошкольного и школьного возраста при ваготонии. Фоном для спастических запоров служат неврозы, хронические заболевания желудка, желчевыводящих путей, органов мочевой системы, дисбактериоз кишечника. Фекальные массы в толстом кишечнике высыхают, принимают вид комочков, выделяются малыми порциями, вызывая неприятные ощущения в заднем проходе вплоть до болезненных трещин и появления примеси крови. В этих случаях у ребенка развивается «болезнь горшка» и состояние усугубляется.
Гипотонические запоры чаще встречаются в раннем детском возрасте — при рахите, гипотрофии, гипотиреозе. У подростков гипотония кишечника — одно из проявлений симпатикотонии. При гипотонических запорах отмечается нерегулярное отхождение большого количества каловых масс после искусственно вызванной дефекации, что сопровождается отхождением газов. Условно-рефлекторные запоры возникают при подавлении естественного позыва на акт дефекации. Это происходит из-за недостатка времени у ребенка в утренние часы перед уходом в школу, из-за плохого состояния туалетов, из-за неприятных ощущений, когда-то перенесенных ребенком при акте дефекации и закрепившихся в форме условного рефлекса. Наиболее частые органические причины запоров — это болезнь Гиршпрунга или врожденный аганглиоз участка толстой кишки, долихосигма, мегаколон, первичный мегаректум.

источник
Запор у ребенка – довольно частая проблема, тревожащая родителей и беспокоящая детей. Затрудненная дефекация выделена в отдельную нозологическую единицу и имеет собственный код по МКБ-10 (К59.0). Задержка стула встречается в разные периоды детства, но тяжелее всего ее переносят новорожденные и груднички. Как должны родители реагировать на подобное состояние ребенка, и что в таких случаях делать?
Согласно Всемирной организации здравоохранения, запором считается длительная задержка стула, затрудненное и недостаточное опорожнение кишечника. Российские педиатры указывают на то, что дефекация у ребенка должна происходить минимум 1 раз в 2–3 дня и консистенция кала не должна быть измененной. Европейские специалисты придерживаются мнения, что если стул отсутствует более трех дней, но при этом малыш не выказывает жалоб и поведение его не измененное, такое состояние не расценивается, как запор.
Врачи придерживаются следующих диагностических критериев при оценке состояния маленького пациента:
- отсутствие регулярного ритма опорожнений в течение нескольких дней,
- необходимость длительного и сильного натуживания,
- твердые, комковатые испражнения, напоминающие овечий кал,
- болезненная дефекация,
- выход мизерного количества кала повышенной плотности,
- чувство неполного опустошения кишечника.
Комбинация четырех из шести указанных признаков позволяет оценить ситуацию и с уверенностью поставить клинический диагноз.
Причины возникновения задержки дефекации могут быть самыми разными, например:
- нарушение режима и характера питания: однообразная диета, недостаточный питьевой режим и т.д.,
- психоэмоциональное напряжение и психосоматика,
- заболевания, приводящие к вторичным изменениям тонуса гладкомышечных волокон и перистальтики кишечника (рахит, гипотериоз),
- прием антибиотиков, спазмолитиков, антацидов, атропиноподобных и седативных лекарств, препаратов железа, например, Мальтофера или Сорбифера,
- содержащие витамин Д медикаменты (Аквадетрим),
- токсическое влияние при кишечных инфекциях, глистах, интоксикациях различного генеза,
- пищевая аллергия,
- загиб желчного пузыря,
- морфофункциональная незрелость ЖКТ.
Помимо этого, нужно учитывать индивидуальные особенности пищеварительной системы отдельного ребенка, а также психологические черты. Для каждого периода детского возраста характерны различные варианты нормы.
В зависимости от клинического течения выделяют острые запоры и хронические. При острой форме внезапно возникает задержка стула, что вызывает боли в животике и доставляет ребенку существенный дискомфорт. Если при этом не отходят газы, есть причина подозревать развитие кишечной непроходимости, требующей дифференциальной диагностики и экстренной помощи детского хирурга. Судить о хроническом запоре можно, когда характерные симптомы наблюдаются на протяжении не менее трех месяцев.
Запоры бывают кологенными – связанными с замедлением продвижения каловых масс по толстой кишке из-за нарушения тонуса ее мышечных волокон, и проктогенными – обусловленными невозможностью опорожнения прямой кишки. Часто кологенные запоры сопровождаются кишечным урчанием и метеоризмом, которые исчезают после дефекации. Иногда наблюдается однократная рвота. Для проктогенных характерно чувство распирания ректума и постоянные, но безрезультатные позывы в туалет.
Врожденные или приобретенные патологии кишечника вызывают органические запоры. Аномалии развития зачастую выявляют еще в роддоме и проводят хирургическую коррекцию. Такие нарушения, как отсутствие иннервации толстой кишки, спастический колит, долихосигма и дивертикул Меккеля обнаруживают достаточно рано и к 2–3 годам ребенка излечивают. Органические изменения кишечника наблюдаются при опухолевых процессах, полипах, развитии спаек. Все они достаточно опасны, так как могут перекрывать просвет кишечника и привести к острой или хронической непроходимости. Как правило, лечение в данной ситуации хирургическое.
Развитие функционального запора обусловлено не структурным поражением кишечника, а нарушением механизмов регуляции его моторики, обусловленных влиянием таких гормонов, как вазоинтестинальный пептид, мотилин, гистамин, серотонин, глюкагон.
Функциональные запоры у детей возникают из-за неправильно составленного рациона, в котором преобладают белки и жиры, но недостаточно клетчатки.
Причиной также может быть дисбактериоз, авитаминоз, железодефицит, аллергия на пищевые продукты, ферментная недостаточностей, глистные инвазии, эндокринные нарушения и т.д. Помимо этого, частое употребление лекарственных средств, влияющих на перистальтику, и слабительных клизм может вызвать исчезновение позывов к самостоятельной дефекации и развитие атонического запора.
Задержка опорожнения на фоне психологических факторов тоже относится к функциональным нарушениям, но рассматривается отдельно из-за кардинально отличающихся подходов к лечению. Психогенный запор у ребенка в 3 года зачастую возникает в период адаптации в детском саду. Непривычное место для похода в туалет по-большому заставляет ребенка терпеть, и накопившиеся за длительный период каловые массы уплотняются, твердеют, их эвакуация значительно затрудняется. При дефекации возможно появление трещин заднего прохода.
Неблагоприятная атмосфера в детском коллективе может послужить развитию хронического запора у ребенка 4–6 лет. Малыши, ожидая боли во время опорожнения, стараются как можно дольше оттягивать процесс, боятся ходить в туалет, тем самым усугубляя ситуацию. Школьники 7–8 лет страдают запорами по той же причине – новый коллектив и незнакомая обстановка неблагоприятно влияют на кишечную перистальтику.
Возраст 9–10 лет считается периодом старшего детства, когда ребенок становится более независимым и самостоятельным, родители не всегда имеют возможность проконтролировать, как он питается. Поначалу проблема незаметна, но когда у ребенка запоры по 3–4 дня появляются довольно часто, необходимо брать ситуацию под контроль.

Особого лечения этот вид запора не требует, достаточно восстановить оптимальный питьевой режим и сбалансировать диету. Клетчатка и молочнокислые продукты прекрасно справляются с этой задачей. Делать очистительные клизмы, если у ребенка преходящий запор, необязательно. Расслабить мышцы живота и активизировать перистальтику поможет мягкий массаж.
Лечить детский запор и облегчить страдания малыша, конечно же, нужно. Постоянные, систематические проблемы с дефекацией у ребенка – это не только дискомфорт и боль при испражнении, но и неприятные последствия:
- повышенное газообразование и постоянное вздутие живота,
- появление высыпаний на коже,
- анемия, которая развивается вследствие нарушения кишечного всасывания и дефицита микроэлементов и витаминов,
- интоксикация из-за отравления токсичными продуктами распада,
- усугубление кишечного дисбаланса,
- снижение иммунитета,
- развитие неврологических проблем, связанных с боязнью сесть на горшок,
- анальные трещины и прямокишечные кровотечения с высоким риском бактериального заражения развития парапроктита,
- синдром гипотонического кишечника.
Постоянные застойные явления в кровеносных сосудах малого таза могут привести к развитию геморроя и появлению крови на туалетной бумаге даже у подростков.
С частыми запорами у малыша не стоит бороться самостоятельно, лучше обратиться за помощью к педиатру или гастроэнтерологу, который проведет осмотр анальной области, пальцевое обследование заднего прохода, УЗИ и рентгенографию органов брюшной полости. Врач может назначить копрологический и бактериологический анализ испражнений, а при необходимости – ректоскопию.
Выделяют три клинических стадии временного отсутствия дефекации. Помочь ребенку при компенсированной стадии запора можно с помощью диетической коррекции и адекватного питья. Субкомпенсированная задержка стула требует использования комбинации слабительных препаратов с немедикаментозными методами воздействия, например, лечебной физкультурой. Наиболее сложной является декомпенсированная стадия, при которой возникает необходимость длительного применения различных видов клизм.
Неосложненный запор можно вылечить в домашних условиях. Но если у ребенка усилились проявления интоксикации, появились выраженные боли и бульканье в животе, кровь из ануса или непроизвольное каломазание, нужно немедленно обратиться за квалифицированной медицинской помощью.
Терапия детских запоров направлена на ликвидацию интоксикации и болевого синдрома, коррекцию моторных нарушений, восстановление рефлекса, отвечающего за позыв к опорожнению кишечника.
Изменение детского рациона – одно из самых важных звеньев на пути к выздоровлению. Лечебное питание при запоре основано на послабляющей диете. Основу меню при запорах составляют продукты с высоким содержанием клетчатки и грубых волокон – фрукты, овощи и злаки. Благодаря растительным волокнам образуется достаточное количество фекальных масс, которым легче продвигаться по кишке. Если же кушать блюда с высоким содержанием белка, образуется твердый стул, которому легко застрять в нижних отделах толстого кишечника, после чего ребенку тяжело какать.
Для приготовления овощных блюд предпочтение следует отдавать цветной капусте, брокколи, кабачкам, моркови и морковному соку, тыкве, свекольным салатам и супам. Из каш полезны: гречневая, овсяная, пшеничная. В блюда можно добавлять отруби из овса, семена льна. Подсолнечное масло в салатах лучше заменить оливковым, льняным, облепиховым или тыквенным, а хлеб выбирать цельнозерновой. Благоприятно влияют на работу пищеварительного тракта сухофрукты. Вкус овсянки, гречки и манной каши можно разнообразить, добавив чернослив, курагу, изюм, кусочки свежей груши или сливы, натуральный мед. Яблоки лучше запекать, а для самых маленьких прекрасно подойдет яблочное пюре.
Рацион должен включать диетические сорта мяса, яйца, кисломолочные продукты: йогурты, ряженку, кефир, наринэ и т.п. Но творогом злоупотреблять не следует. Необходимо отказаться от продуктов, способствующих загустению кала, таких как рис, макаронные изделия, сладкое, сдоба, цельное коровье и козье молоко, молочный кисель, неочищенные яблоки, бананы. Существует также ряд продуктов, употребление которых снижает активность кишечной перистальтики – это все слизистые и обволакивающие кисели и супы, какао, шоколад, черника, хурма. Чтобы наладить процесс эвакуации фекалий, от этих вкусностей тоже нужно отказаться. Обычный черный или зеленый чай лучше заменить отваром ромашки.
Помимо этого, следует избегать пищи, которая усиливает газообразование и может стать причиной метеоризма – бобовых, капусты, винограда, грибов, помидор. Обязательным условием для эффективной нормализации работы пищеварительного тракта является адекватный питьевой режим. Лучше давать ребенку бутилированную или отфильтрованную воду, подойдут и несладкие компоты из сухофруктов, негазированные минеральные воды со слабой степенью минерализации. После консультации с врачом можно давать ребенку рыбий жир, богатый Омега-3 кислотами.
При развитии воспалительных процессов в ЖКТ, малыша переводят на лечебный стол номер 3 или 4. Младенцам на искусственном вскармливании назначают смеси, содержащие пищевые волокна, камедь, лактулозу и пребиотики, например, Нутрилон 1 и 2, Детолакт-бифидус, Симилак-премиум.
Правильно организованный распорядок дня поможет подрастающему организму выработать полезные для нормальной дефекации привычки. После пробуждения следует давать ребенку стакан воды (можно с медом) и сажать на горшок. Если опорожнение не произошло, попытку нужно повторить после завтрака. Зарядка, утренняя гимнастика и ЛФК помогут ускорить процесс. Эффективны упражнения со сгибанием ног к животу, наклоны, приседания, качание пресса.
Важно также обеспечить достаточную физическую активность ребенка в течение всего дня. Это могут быть подвижные игры, соревнования, катание на велосипеде и коньках, бег, прыжки и т.д. Хорошим профилактическим и лечебным средством является физиотерапия – электростимуляция кишечника, электрофорез с прозерином и т.п.
Золотым стандартом в схеме лечения детских запоров являются препараты лактулозы. Абсолютно безопасное и мягкое слабительное Дюфалак, как указано в инструкции по применению, подходит и для новорожденных, и для детей старшего возраста, и для беременных женщин.
Слабительным эффектом обладает также Бисакодил, Пикосульфат натрия, препараты макрогола и осмотические соли (Английская – магния сульфат, Карловарская, Глауберова). Неплохо помогают капли Гуталлакс или Пиколакс. Устраняют спазмы кишечника и излишнее газообразование спазмолитики (Но-шпа, Папаверин) и прокинетики (Домперидон, Эспумизан, Мотилиум, Тримедат). Деткам до полуторагодовалого-двухлетнего возраста назначают прокинетики в форме сиропа. Нормализовать работу поджелудочной железы поможет Креон. Как альтернативу спазмолитикам, гомеопатия предлагает препарат Вибуркол.
Для восстановления нормальной микрофлоры назначают пре- и пробиотики, содержащие лакто- и бифидобактерии – Аципол, Бифидумбактерин, Бификол, Биогая, Нормофлорин, Бифиформ, Линекс, Нормобакт, Лактофильтрум, Примадофилус, Хилак-форте и другие.
Желчегонные препараты растительного происхождения, такие как Хофитол или кукурузные рыльца, позволяют быстрее переваривать пищу и избавляться от ее остатков. Для снятия проявлений интоксикационного синдрома рекомендовано применение энтеросорбентов в порошке, например, Полисорба. Но их следует давать ребенку с осторожностью, так как подобные препараты могут усугубить запор. Для восполнения нормального количества жидкости, назначают слабые солевые растворы.
В некоторых случаях врач может назначить короткий курс очистительных, масляных или гипертонических клизм. Однако применение клизмы оправдано только в экстренных ситуациях. Лучше начать лечение с глицериновых ректальных свечей. Неплохо справляются с поставленной задачей и дают хороший эффект микроклизмы, например, Микролакс. Хирургическое вмешательство при запорах большая редкость. Но оно может понадобиться при развитии угрожающих жизни пациента осложнений: кишечной непроходимости, парапроктите, кровотечениях.
Кроме традиционных лекарств, есть немало народных средств от запоров. Однако для детей подходят лишь щадящие рецепты:
- Соцветия и листья шиповника перетирают, выдавливают сок и добавляют в отфильтрованную воду, дают пить ребенку в течение дня.
- Настоянный с вечера отвар травы сенны (1 ст.л. на 250 мл кипятка) процеживают и дают ребенку по 1 столовой ложке 3–4 раза в день. Таким же образом можно заварить плоды крушины.
- Уменьшить газообразование и дискомфорт при запоре поможет укропная водичка, которую достаточно легко приготовить.
Помогает наладить процесс дефекации и размягчить каловые массы морская капуста (ламинария) и отруби пшеницы. Их можно класть в еду или же принимать в сухом виде, запивая достаточным количеством воды. В зависимости от возраста и веса ребенка суточная дозировка отрубей составляет 15–50 грамм, ламинарии – 10–20 грамм. Популярные в народе свечи из мыла не рекомендованы для лечения запоров у детей.
Длительное применение слабительных средств, в том числе и народных, может спровоцировать понос, аллергию, гипотонию кишечника и другие последствия. Поэтому лечение не должно превышать более двух недель. В случае развития реактивной или лекарственной диареи, клинические рекомендации предусматривают назначение Энтерола, Смекты, Энтеросгеля, Лактазара, Энтерожермины, Энтерофурила.
источник
Запор (синонимы: обстипация, констипация) – уменьшение частоты дефекации (менее 3 раз в неделю) и изменение консистенции каловых масс. Хронический запор может приводить к механической, а затем паралитической кишечной непроходимости. В статье мы разберем, что делать, если у ребенка твердый стул, как смягчить фекалии.
Запор
Мамы интересуются, почему у маленького грудничка запор? Запор – функциональное расстройство кишечника, при котором стул не утилизируется полностью из организма. Запор – не самостоятельная болезнь, а распространенный симптом, который имеет много причин.
Нет четких стандартов, определяющих точное количество дефекаций или консистенцию стула у детей. Детям достаточно осуществлять дефекацию не больше трех раз в день и не менее 3 раз в неделю. Типичные признаки запоров: уменьшение частоты стула менее трех раз в 7 дней или изменение консистенции фекалий.
Твердые фекальные массы при запоре
У новорожденных на грудном кормлении частота дефекации обычно варьируется от 3-5 в день до одного раза в неделю, однако возможны даже более длительные интервалы (максимум до 14 дней). Если нет других жалоб, это не должно вызывать беспокойство.
Дети грудного возраста обычно с трудом осуществляют дефекацию: вытягивают ноги, стонут и краснеют, но не плачут. Прежде всего, это поведение просто указывает на то, что при лежании дефекация затруднена. Если нет сильного запаха, а консистенция стула нормальная, такое поведение не считается патологией.
Младенцы и школьники часто сталкиваются с запором. Проблемы с перистальтикой кишечника часто возникают, когда прохождение стула воспринимается как неприятное или болезненное, и ребенок противодействует желанию пойти в туалет. Однако жесткий стул без дискомфорта не считается запором. У ребенка, который регулярно выделяет небольшое количество стула, возможно, запор, если количество выделенных фекалий меньше, чем их образуется в кишечнике. Нет причин беспокоиться, если запор длится не более трех дней, нет боли и прожилок крови в стуле.
Запор имеет много причин и поэтому требует медицинского осмотра. Часто причина кроется в неправильной диете и недостатке воды (дегидратации). Иногда смена диеты (введение прикорма) у младенцев временно вызывает запор.
Запор иногда становится результатом болезненной дефекации, из-за чего ребенок боится похождения в туалет и сдерживает стул. В результате стул отодвигается назад в малый таз, где он больше не вызывает никакого раздражения и сгущается до тугой массы, что затем вызывает еще большую боль и усиливает беспокойство.
Болезнь Гиршпрунга (отсутствие ганглиозных клеток) – редкая причина запоров. Врожденные дефекты вообще являются крайне редкой причиной обстипации. Различные пороки развития (прямой анус, сужение кишечника после хирургических вмешательств или болезнь Крона) тоже могут приводить к запорам.
Аганглиоз
Другие заболевания и состояния, вызывающие запор: хроническая нехватка жидкости, продолжительный постельный режим, гипертиреоз, гипотиреоз, поражения спинного мозга или вегетативные нейропатии (в результате сахарного диабета).
Некоторые лекарства вызывают запор в качестве побочного эффекта. Чаще всего это наркотики, антидепрессанты, противосудорожные, антихолинергические средства и антациды.
Болезненные или неприятные переживания, связанные с дефекацией, особенно у детей в возрасте от одного до четырех лет – когда развивается контроль над сфинктером – играют определенную роль в развитии обстипации. Дети избегают дальнейшей дефекации и удерживают стул в прямой кишке. Впоследствии это делает дефекацию еще более невыносимой для ребенка.
Симптомы разнообразны: повторяющаяся и кратковременная абдоминалгия, вздутие живота, непроизвольная дефекация, воспаление брюшины, разрыв сфинктера, воспаление в области прямой кишки, боль во время дефекации, следы крови на стуле, уменьшенная частота стула, нежелание опорожнять кишечник.
Абдоминалгия
Важно! У многих детей развиваются психические проблемы из-за болевого синдрома, вызванного выраженным запором.
Сначала требуется исключить органические причины запора. Для этого достаточно точной истории болезни (сбора анамнеза) и обследования педиатра. Обычно никаких дополнительных обследований не рекомендуется проходить. Если симптомы не улучшаются при последовательной терапии через шесть месяцев,требуется пересмотреть диагноз.
Если подозревается органическая причина, рекомендуется пройти рентгеновское обследование (с контрастными веществом или без него). Если появилось подозрение на нейропатию, берётся образец ткани прямой кишки (биопсия кишки) и исследуется на наличие патологии (нейрогистология). В случае подозрения на гормональные нарушения или дефицит электролитов необходим образец крови (уровень сывороточных электролитов, параметры щитовидной железы, концентрацию витамина D).
Ацетилхолинэстераза
В редких случаях требуется измерение давления прямой кишки (аноректальная манометрия) и ультразвуковое исследование брюшной полости. Обследования требуется провести в случае запоров при подозрении на сопутствующие пороки развития почек. Обследования предоставляют информацию о ширине кишки.
Если запор связан с удержанием стула у ребенка, рекомендуется проконсультироваться с детским психологом.
Хотя запор – чрезвычайно распространенная проблема среди детей, в немногих исследованиях систематически изучались различные схемы лечения. Медикаментозное лечение требуется не во всех случаях. При болезненных симптомах требуется назначить симптоматические препараты (спазмолитики, прокинетики, анальгетики).
Группа пациентов с тяжелым запором, которая не реагирует на консервативную медицинскую терапию, может потребовать более агрессивных методов лечения, включая хирургическое вмешательство.
Многие спрашивают, что делать, если у ребенка запор? В нескольких рандомизированных исследованиях показано, что слабительные полезны при лечении хронических детских запоров. Эффективны полиэтиленгликоль, минеральное масло, гидроксид магния и лактулоза. Эти препараты допустимо использовать в течение длительного времени без существенных рисков.
Лактулоза
Ключом к фармакотерапии становится использование достаточного количества слабительного для достижения желаемого эффекта. Обычно детям назначается краткосрочное использование слабительных средств. Длительное применение этих агентов у маленьких детей не рекомендуется. Долгосрочная терапия слабительными используется только при сильной боли и трудностей с опорожнением кишечника.
Если запор сохраняется длительно, врач может использовать клизму для опорожнения прямой кишки и, таким образом, облегчить боль. Однако клизма не должна быть первым средством выбора. Ни в коем случае нельзя принимать клизмы часто, поскольку это лишь усугубит проблему.
Наиболее эффективным методом терапии считается устранение первопричины запора. На переднем плане – диета с высоким содержанием клетчатки и достаточным количеством жидкости, обеспечение возможности безболезненной дефекации для ребенка.
Если ребенок испытывает трудности с формированием стула, родители могут использовать молочный сахар. Молочный сахар способствует росту Lactobacillus bifidus в кишечнике, что расслабляет консистенцию стула. Лактулоза совершенно безвредна даже при длительной терапии. На детей старшего возраста молочный сироп оказывает стимулирующее действие.
Другие вещества, которые смягчают стул (смягчающие препараты), такие как макрогол, тоже эффективно устраняют запор. Этот препарат связывает воду в кишечнике, разрыхляя стул. Важно проводить терапию долго и последовательно, пока ребенок не привыкнет к безболезненной дефекации. Если в кале появляется слизь, или цвет меняется на зеленый, требуется обратиться к доктору.
В качестве вспомогательного средства перед дефекацией применяют обезболивающую мазь (ксилокаин).
У детей старшего возраста диета находится на переднем плане: пища должна быть разносторонней и богатой клетчаткой. Ребенку рекомендуется много пить воды и заниматься спортом. Слабительные средства почти никогда не требуются. Дети, которые имеют психологическую проблему, должны получить сопутствующее психотерапевтическое лечение. Придерживаться богатой клетчаткой диеты надо даже после полной редукции симптомов.
Хирургическая терапия применяется при серьезных заболеваниях (болезнь Гиршпрунга, аноректальная мальформация или механическая обструкция кишечника). Если на первый план выдвигаются психические причины, требуется консультация по вопросам детской психологии.
Осмотические слабительные производят осмотический эффект в толстой кишке, что приводит к усилению перистальтики.
Полиэтиленгликоль (ПЭГ) представляет собой длинную цепь молекул этиленгликоля. Этот агент очень плохо абсорбируется и функционирует как осмотическое слабительное. Порошки без вкуса и запаха полностью растворяются почти во всех жидкостях, включая воду.
ПЭГ
Препараты часто используются в качестве очищающих средств при подготовке к колоноскопии. В очень больших дозах ПЭГ может вызывать с тошноту, метеоризм, судороги в животе и рвоту.
Магний представляет собой двухвалентный катион, который максимально поглощается в дистальном тонком кишечнике. При низких концентрациях магний, по-видимому, поглощается насыщаемым опосредованным процессом под влиянием витамина D.
При более высоких концентрациях поглощение магния происходит в основном за счет диффузии. Повышенный уровень магния в сыворотке крови высвобождает холецистокинин, который стимулирует ЖК подвижность и секрецию; это объясняет, почему некоторые дети испытывают спазмы в животе.
Лактулоза – это синтетический, неабсорбируемый дисахарид, доступный в виде 70% раствора. Этот агент хорошо переносится и имеет сладкий вкус. В составе препаратов содержится 10 г лактулозы на 15 мл перорального раствора. Вздутие, аддоминалгия и метеоризм – распространенные побочные действия медикамента.
Сорбит – это сахарный спирт, который в значительной степени не абсорбируется. Он доступен в виде 80% раствора. Как и лактулоза, сорбит обычно хорошо переносится и имеет приятный вкус. Препарат тоже может вызывать метеоризм.
Общей причиной запора считается неправильная диета, особенно нехватка в пище волокна. Волокно – это растительный ингредиент, который не переваривается и попадает в толстую кишку. Пищевые волокна связывают воду, послабляют стул и стимулируют перистальтику кишечника. Богатые волокном продукты также содержат витамины, сахара и жиры. Льняной хлеб, вопреки распространенным заблуждениям, неэффективен, поскольку зерна перегреваются в процессе изготовления. Молотое льняное семя тоже не обладает существенным эффектом, так как семя набухает, только пока капсула волокна не повреждена.
Ребенку требуется давать кушать дробные порции, а не большие по объему блюда, пить много низкокалорийной жидкости. Повышенная физическая активность стимулирует перистальтику кишечника.
Продукты, которые помогают размягчить кал:
- Коричневый рис, помидоры;
- 1-2 литра жидкости в сутки в зависимости от массы тела ребенка;
- Фрукты, особенно сливы, груши, яблоки, дыни, абрикосы, сухофрукты;
- Овощные салаты, смеси злаков, орехи.
Вредные для ребенка продукты:
- Белый хлеб, панировочные сухари, белый рис, макароны, печенье, бананы, пудинги, сливки, пирожные, шоколад;
- Молоко и молочные продукты,
- Шоколад и сладости.
Шоколад
Полностью ограничивать сладости не стоит. Мюсли и сладкие фрукты станут хорошей заменой сладким продуктам питания. Стоит отметить, что клизмы и слабительные таблетки разрешается использовать только после консультации с врачом.
Во многих случаях долгосрочный успех лечения зависит от того, насколько часто ребенок посещает туалет. Рекомендуется посещать туалет дважды в день по 5-10 минут, предпочтительно после завтрака и ужина. Детям школьного возраста лучше посещать туалет в школе.
Если ребенок регулярно испражняется в течение недель или месяцев без видимой боли, страха или чрезмерного напряжения, требуется прекратить терапию слабительными веществами. Родителям стоит понимать, что может возникнуть рецидив, особенно при изменении повседневной жизни ребенка (например, из-за отпуска) или во время стресса.
Важно! Еще родителям нужно понимать, что слабительные нельзя использовать постоянно, поскольку они вызывают привыкание.
источник
Порой какашка может быть на столько больших размеров, что посещение туалета превращается в адские муки. Каждый миллиметр такой какашки несёт за собой сильные боли, что некоторые люди сравнивают их с родовыми. Кроме того, слишком толстый кал порой повреждает анальное отверстие и за ним следует кровотечение. Иногда одно испражнение приходится разделять на несколько этапов, постепенно с каждым посещением туалета испражняя очередную порцию фекалий. В данной статье мы разберём почему кал становится таких больших размеров и какие меры стоит принять, чтобы избежать появления толстых какашек.
Большие и толстые какашки, которые достаточно трудно продвигаются в кишечнике это явный признак запора.
В Бристольской шкале форм кала выделяют 2 типа толстых фекалий:
- Большая и толстая какашка колбасовидной формы, имеет комковую структуру. Диаметр таких каловых масс достигает 3-4 см. Испражнение может доставлять сильные боли по причине того, что диаметр анального отверстия составляет менее 5 см и сильно растягивается во время дефекации. Такие фекалии относятся ко второму типу по шкале форм кала и свидетельствуют о достаточно редких испражнениях.
- Второй тип крупных какашек похож на предыдущий, но имеет более скромный диаметр от 2-х до 4-х см и имеет трещины на поверхности. Дефекация также сопровождается болевыми ощущениями, анус сильно растягивается вплоть до появления трещин. Исходя из данных шкалы, какашки этих размеров относят к третьему типу. Такие каловые массы говорят, о том, что испражнения происходят чаще нежели у фекалий второго типа, но при этом имеются скрытые запоры.
Помимо болевых ощущений при испражнении, говно больших размеров способствуют развитию различных заболеваний. Из-за постоянного давления на стенки кишечника, у человека может развиться синдром раздраженного кишечника. Длительные застои каловых масс в кишечнике приводят к интоксикации организма. Происходит процесс гниения и в организм поступают вредные токсины. Это приводит к ухудшению иммунитета, самочувствия, а также способствует развитию инфекционных заболеваний. Из-за застоявшихся каловых масс возрастает нагрузка на внутренние органы, в связи с этим появляются нарушение гормонального баланса, сердечно-сосудистые заболевания и развиваются все те же инфекционные заболевания.
По причине затрудненности испражнения оказывается сильно давление на анальное отверстие, приводит к воспалению геморроя, анальным трещинам и кровотечениям.
Как уже было сказано выше, большие каловые массы — это все признаки запора. Причин, повлекших за собой запор много и не всегда они очевидны.
Наиболее распространённые причины образования больших какашек:
- Дисбактериоз;
- Неправильное питание и приём пищи в сухомятку;
- Малоподвижный образ жизни;
- Частые стрессы;
- Прием лекарственных препаратов, вызывающих запор;
- Нарушение перистальтики кишечника.
Учтите, что самолечением заниматься не нужно. Лучше обратитесь к врачу, ничего постыдного в этом нет.
У детей в большинстве случаев все, как и у взрослых. Но наиболее часто дети какают крупными какашками из-за эмоциональных стрессов. Детская психика достаточно шатка и легко ранима. Они переживают по малейшим пустякам, которые им таковыми не кажутся. Неблагоприятная обстановка в семье, проблемы в школе, затрудненный контакт со сверстниками – все это может привести к запору в виде очень больших какашек доставляющих болевые ощущения. Опять же неправильное питание и лекарства могут легко нарушить процессы пищеварения детского организма.
Родителям следует учитывать тот факт, что детский организм от недугов страдает куда сильнее взрослого, так как он ещё не окрепший. Поэтому рекомендуется периодически следить за стулом своего ребёнка.
На самом деле проблема образования большого кала очень актуальна и распространена. Многие люди ежедневно страдают и испытывают дикие боли при посещении туалета по большому. При этом они не спешат обращаться к врачу в результате чего это приводит к тому, что помимо запора развиваются другие серьезные заболевания, с которыми придется ещё долго бороться. Поэтому не следует заниматься самолечением и ждать пока «петух клюнет», идите к врачу, он назначит комплексное обследование и установит истинную причину. На основании этого уже будет назначаться лечение.
Всегда с вами сайт о какашках. С облегчением!
источник
Подробное объяснение проблемы запора у детей разных возрастов: причины возникновения, эффективное и безопасное лечение
Из представленных выше признаков, только первый признак (образование плотного кала), независимо от того как часто он наблюдается и как чувствует себя при этом ребенок является неоспоримым признаком запора. Плотный кал может выделяться довольно легко (небольшие шарики похожие на «овечий кал») и довольно часто (почти каждый день), но, несмотря на это, он остается признаком запора.
Слишком редкий стул может быть признаком запора если у ребенка старше года бывает меньше 3 опорожнений кишечника в неделю или если он ассоциируются с образованием плотного кала.
Третий признак (беспокойство или видимое напряжение ребенка при дефекации) может быть или не быть признаком запора, в зависимости от ситуации.
Еще одним признаком запора может быть недержание кала, то есть неконтролируемое ребенком выделение жидкого и очень плохо пахнущего, либо сухого, хлопьевидного кала.
| В некоторых случаях, отсутствие кала в течение 2-3 дней может быть признаком кишечной непроходимости или инвагинации кишечника, при которых ребенок нуждается в срочной хирургической помощи. Не предпринимайте никакие меры лечения и как можно скорее обратитесь к врачу если: |
- У ребенка уже 1-2 дня отсутствует кал и не отходят газы или появился кал в виде кровянистого сгустка
- Ребенок кажется беспокойным, отказывается от еды и сильно плачет
- Одновременно с запором появилась рвота или температура
Также, обязательно покажите ребенка врачу если вы заметили, что у ребенка появилась слабость в ногах (ребенок старше года падает и не может стоять самостоятельно), какие-либо изменения формы ног, спины, несимметричные ягодицы или любые другие непонятные вам признаки, вызывающие беспокойство.
Если у вашего ребенка образовался очень плотный кал (каловая пробка, каловый завал), тогда прежде чем детально разобраться в возможных причинах запора и подобрать соответствующее профилактическое лечение, важно помочь ребенку вывести кал наружу. Для решения этой проблемы, рекомендуем сразу перейти к разделу Лечение (ниже) и изучить представленные там рекомендации.
Для того чтобы правильно, эффективно и безопасно решить проблему запора у ребенка обратите внимание на следующие моменты:
1. Оцените, насколько часто у ребенка случаются запоры и какова тенденция развития этой проблемы?
Первое что нужно сделать, столкнувшись с проблемой запора у детей – это оценить насколько часто у ребенка случаются запоры.
У ребенка редкие запоры (эпизоды нормального стула значительно превосходят по частоте эпизоды твердого стула)
- Редкие случаи запора – это совершенно нормальное явление, которое время от времени может случаться у всех здоровых детей
- Обычно, редкие запоры не связаны с какими-либо серьезными заболеваниями кишечника и не требуют обращения к врачу (при отсутствии других признаков болезни у ребенка)
- Редкие эпизоды запора не требуют никакого специального лечения и могут быть решены только за счет мер первой помощи, которые будут описаны ниже, в разделе Лечение.
Частые запоры (когда эпизоды твердого стула превосходят по количеству эпизоды нормального мягкого стула или когда у ребенка случаются продолжительные эпизоды твердого стула)
- Частые случаи запора – следует рассматривать как ненормальное явление и возможный признак серьезной болезни
- Частые запоры могут стать причиной изменения структуры кишечника ребенка (приобретенный мегаколон) и вызвать появление недержания кала (энкопреза)
- Ребенка с частыми эпизодами запора следует обязательно показать врачу для определения причин болезни и проведения специального лечения.
2. Оцените общее самочувствие ребенка
Независимо от того как часто у ребенка случается запор – постарайтесь оценить общее самочувствие ребенка по следующим критериям:
- Как, в общем, ведет себя ребенок? Можно сказать, что он беспокойный, раздражительный, без интереса к происходящим вокруг него событиям, чересчур сонливый, мало играет?
- Как развивается ребенок? Вы заметили, что он отстает в росте или в весе?
- Заметили ли вы определенное отставание в психическом развитии ребенка?
- Как ребенок выглядит внешне? Выглядит ли его кожа и волосы сухими, дряблыми? Нет ли у него сыпи на коже?
- Заметили ли вы что ребенок часто «пачкает белье» калом?
Дети с редкими эпизодами запора, не связанными с какими-либо серьезными заболеваниями, обычно выглядят совершенно здоровыми и хорошо развиваются.
Дети с частыми запорами напротив, могут страдать некоторыми серьезными заболеваниями, которые проявляются не только запором, но и другими симптомами, создающими впечатление «болезненного, апатичного ребенка» и могут провоцировать отставание ребенка в росте, весе и умственном развитии.
| Если ребенок с частыми запорами кажется вам болезненным, вы заметили появление у него некоторых непонятных вам симптомов (сыпь, апатия и пр.), а также, если вы установили, что он развивается медленнее его сверстников – обязательно обратитесь к врачу. |
Причиной хронического запора у ребенка могут быть такие состояния как:
- ацидоз
- гипотиреоз
- гиперпаратиреоз
- целиакия
- сахарный диабет
- надпочечная недостаточность
- рахит
- гиперкальциемия
- миастения
- склеродермия
- заболевания спинного мозга
- аномалии нервной системы.
В случае некоторых из указанных выше заболеваний стул может оставаться мягким, но при этом ребенок может испытывать значительные затруднения во время его выведения. Как правило, в таких случаях кроме запора проявляются и другие симптомы болезни. Если вы подозреваете что ваш ребенок не здоров, обязательно покажите его врачу.
Внезапные и редкие эпизоды запора у детей старше 1 года (и особенно старше 4-5 лет), получающих разнообразную пищу, могут быть тесно связаны с характером питания.
В частности, запор может быть вызван недостатком в пище ребенка пищевых волокон и твердых частиц (если ребенок получает, в основном мясо, молоко и другие продукты животного происхождения). Сразу заметим, что далеко не всегда это является следствием невнимательности или безответственности родителей.
Хорошо известно, что в возрасте 1-4 лет дети могут быть чрезвычайно избирательны в пище и часто наотрез отказываются от таких здоровых продуктов как овощи, крупы и пр. По этой причине, организовать действительно правильное питание на практике, в таком возрасте бывает достаточно сложно.
Тем не менее, родители должны стараться максимально обогатить рацион ребенка продуктами с высоким содержанием клетчатки (см. ниже раздел Поэтапная схема лечения запора у детей). При этом, обязательно нужно предлагать ребенку на протяжении всего дня пить воду. Клетчатка имеет очень высокую способность впитывать воду, поэтому употребление высокого количества клетчатки в отсутствии достаточного количества воды может привести к сильному запору. Например, летом, запор у ребенка может быть спровоцирован чрезмерным потреблением растительных продуктов (ягоды, фрукты) с плотной кожурой и косточками. Решение проблемы, в таком случае, заключается в облегчении выведения плотного кала (см. ниже), и ограничении потребления продуктов, вызвавших запор (про воду добавить).
источник
Проблема сниженной или нарушенной моторики кишечника актуальна в педиатрии. По статистике, около 30% обращений к детскому педиатру связаны с появлением запора. Затрудненное опорожнение кишечника негативно сказывается на самочувствии, росте и развитии малыша.
Констипация (копростаз) – частичное или полностью нарушенное продвижение остатков еды по пищеварительному тракту. При склонности к запорам увеличивается время между дефекациями, а сам поход в туалет вызывает боль в животе и другие неприятные симптомы.
У детей нормы частоты стула зависят от возраста и типа кормления:
- Груднички, которые получают материнское молоко, ходят в туалет от 6 до 8 раз в день. Нормальная консистенция стула пюреобразная, иногда жидкая.
- Если новорожденный получает адаптированные смеси, частота дефекаций составляет 2–6 раз в сутки. У таких грудничков стул зеленоватый или с коричневым оттенком, средней по густоте консистенции.
- После введения прикорма количество испражнений уменьшается до двух-трех раз в день. Каловые массы плотные, коричневого цвета с едким запахом.
- Дети от 3 лет опорожняют кишечник 3–5 раз в неделю. Испражнения полностью сформированы, коричневого цвета.
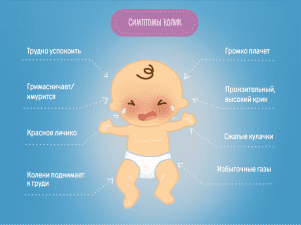
При проблемах с дефекацией происходит интоксикация организма. Наблюдаются тошнота, слабость, возможно рвота, при пальпации живота по ходу кишечника ощущаются каловые камни. К другим признакам запора у ребенка относятся:
- болезненная дефекация;
- сильное натуживание при попытке сходить в туалет;
- выделение фекалий небольшими фрагментами (овечий кал), иногда с примесями крови;
- метеоризм в кишечнике;
- вздутие, бурление в животе;
- головные боли;
- отсутствие аппетита;
- бессонница.
С момента рождения и до четырех месяцев организм находится в стадии активного роста. Материнское молоко усваивается быстро, но мускулатура кишечника еще слабо развита. Это приводит к состоянию, когда частота опорожнений кишечника с 6–8 снижается до 1 или меньше раз в сутки. Запор у грудничка сопровождается такими симптомами:
- постоянные колики;
- отказ от груди или смеси;
- плаксивость;
- тревожный сон;
- вялость;
- беспокойство.
Запоры у ребенка провоцирует ряд факторов. По этиологическим признакам копростаз подразделяют на такие виды:
- Алиментарный. Развивается на фоне неправильного питания и обезвоживания организма. Самый частый вид запоров у детей до 7 лет.
- Дискинетический. Вызывается нарушениями моторики кишечника и заболеваниями пищеварительного тракта. По статистике, чаще возникает у подростков.
- Интоксикационный. Возникает при воздействии на организм токсических веществ. Чаще появляется у подростков.
- Идиопатический. Имеет невыясненное происхождение. Частота возникновения составляет менее 5%.
- Механический. Возникает при органических повреждениях кишечника. Диагностируется в редких случаях.
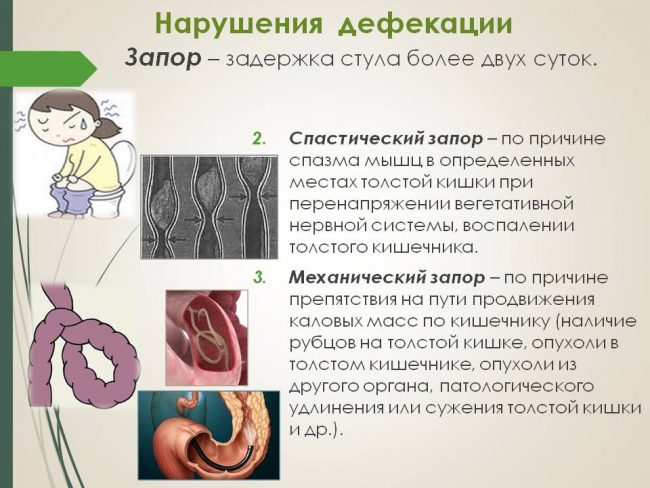
Возникает при нарушении рефлекса опорожнения из-за поражения нервной системы, на фоне заболеваний, неправильного питания. К основным причинам функционального запора относятся такие состояния:
- дисбаланс микрофлоры;
- рахит;
- снижение синтеза гормонов щитовидной железы;
- пищевая аллергия;
- заражение гельминтами;
- недостаток железа в крови;
- переход с грудного на искусственное вскармливание раньше времени;
- избыток жиров и белков в рационе малыша;
- длительный прием спазмолитиков, антибиотиков, мочегонных или противосудорожных средств.
Нарушение дефекации возможно у детей с врожденными или приобретенными пороками строения кишечника. Причинами органической непроходимости являются:
- удлинение сигмовидной кишки;
- операции на кишечнике;
- опухоли;
- атрезия (отсутствие или сращивание) заднего прохода и прямой кишки;
- полипы;
- эктопия (смещение) заднего прохода;
- воспаление стенок толстой кишки;
- спайки;
- отсутствие иннервации (нервных клеток) в толстом кишечнике.
Затрудненное опорожнение кишечника нередко связано со стрессами и психологическими проблемами.
Причины для разного возраста:
- 2 года. Запор возникает при агрессивном приучении к горшку. Чтобы избежать проблемы, не заставляйте кроху ходить в туалет, не ругайте за неудачи.
- 3 года и старше. Малыш первый раз идет в детский сад (в 1 класс школы). Непривычные условия вынуждают терпеть позывы к дефекации. Происходит подавление естественных рефлексов, уплотнение каловых масс.
Переходящий запор связан с недостаточным потреблением жидкости, обезвоживанием организма на фоне высокой температуры, повышенной потливости. Временные проблемы возникают при инфекционных заболеваниях:
Чтобы облегчить состояние малыша, прибегают к медикаментозному лечению и народным средствам. Выбор действий обусловлен выраженностью симптомов. Различают три стадии запора:
- Компенсированная. Опорожнение происходит 1 раз в 3–4 дня. Поможет наладить моторику кишечника массаж: рукой гладьте животик по часовой стрелке. Проводите процедуру 3–4 раза в день. Чтобы усилить эффект, на живот малыша положите теплую пеленку.
- Субкомпенсированная. Задержка стула длится 3–6 дней. Ускорить дефекацию помогут чернослив, укропная вода и слабительные. Перед использованием послабляющих медикаментов проконсультируйтесь с педиатром.
- Декомпенсированная. Стул отсутствует до 10 дней. Для опорожнения кишечника прибегают к препаратам для регуляции моторики и послабляющим клизмам.
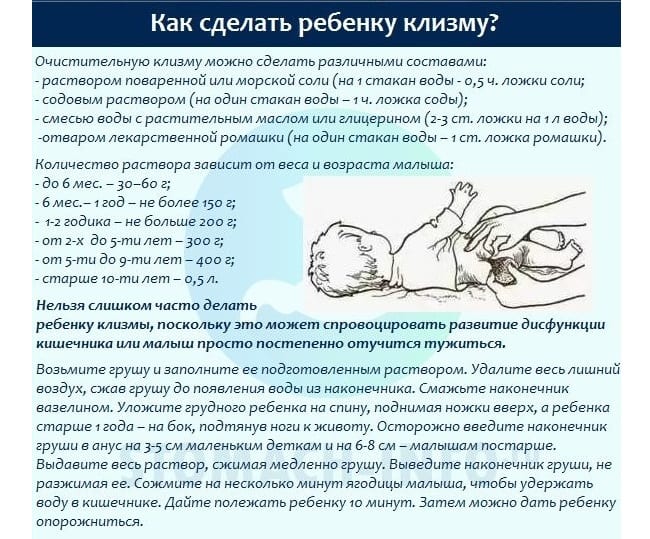
Проводить процедуру не рекомендуется, если из прямой кишки выделяется кровь, есть подозрения на новообразования в кишечнике или мышцы живота сильно напряжены. В домашних условиях для клизмы используют растворы на мыльной, глицериновой, солевой или масляной основе.
Важно соблюдать температурный режим. Жидкость для клизмы не должна превышать 25–35 °С. Объем вводимого раствора варьируется по возрасту:
Процесс постановки клизмы грудничкам и детям до 2 лет:
- Прокипятите маленькую спринцовку.
- Отдельно подготовьте раствор для клизмы.
- Обработайте руки дезинфицирующим средством или вымойте с мылом.
- Стол застелите клеенкой, сверху положите теплую пеленку.
- Наберите раствор в спринцовку.
- Наконечник прибора смажьте детским кремом или вазелином.
- Положите кроху на стол животиком вверх.
- Аккуратно приподнимите за ноги и раздвиньте ягодицы.
- Введите наконечник в задний проход на 2,5 см.
- На вдохе (скомандуйте малышу, когда это сделать) надавите на спринцовку.
- Плотно сожмите ягодицы рукой, медленно извлеките спринцовку.
- Подержите попку малыша 3–5 минут, чтобы раствор подействовал.
- После разжимания ягодиц произойдет опорожнение.
Детям от 3 лет для процедуры используют ирригатор или кружку Эсмарха. Общие правила проведения процедуры:
- Не приступайте к процедуре, когда ребенок категорически против. Попытайтесь уговорить его и объяснить, что процедура поможет избавиться от боли в животике.
- Во время клизмы малыш должен лежать на боку, подогнув ноги в коленях.
- Чтобы жидкость подавалась под напором, держите кружку Эсмарха на 50 см выше тела крохи. Не открывайте на полную мощность кран. Это доставит дискомфорт малышу и может повредить кишечник.
- Чтобы избежать травм слизистой оболочки кишечника, не вводите наконечник глубже, чем на 5–7 см.
- После введения раствора попросите малыша полежать спокойно 5–7 минут, затем сходить в туалет.
Длительный запор у малыша приводит к таким последствиям:
- дефицит питательных веществ и анемия;
- геморрой;
- нарушение процесса пищеварения, развитие гастрита, язвы;
- отравление организма токсинами;
- воспаление стенок кишечника;
- неврологические проблемы – депрессия, тревожность, расстройство сна, замкнутость;
- нарушение микрофлоры слизистой кишечника.
При возникновении любых неприятных симптомов обратитесь к педиатру. Врач проведет общий осмотр, соберет анамнез, выслушает жалобы. Для уточнения причины запора у детей привлекаются гастроэнтеролог, проктолог, аллерголог и назначаются такие исследования:
- Пальпация живота для оценки состояния кишечника, исключения органических повреждений.
- Копрограмма. Выявляет дисбактериоз, яйца гельминтов, ферментативную активность желудка, наличие воспаления в кишечнике.
- Биохимический анализ крови. Дает общую картину о состоянии организма.
- УЗИ (ультразвуковое исследование) печени, желудка, поджелудочной и щитовидной железы. Определяет место расположения и размеры органов, выявляет наличие уплотнений и новообразований.
- Эндоскопия. Оценивает строение и состояние кишечника.
- Рентгенография пассажа бария. Определяет наличие обтурации, опухоли, полипов в тонком кишечнике.
Выбор терапевтической схемы зависит от вида и причины появления запора. Также учитываются возраст ребенка и характер питания. Основные методы лечения:
- Диетотерапия. Кормящей маме или малышу подбирают оптимальный режим питания. В рацион включают больше клетчатки – овощей, фруктов.
- Лечебная гимнастика. Физическая активность улучшает моторику кишечника и улучшает пищеварение, повышает иммунитет. Полезны такие упражнения: приседания, игры со скакалкой, наклоны, махи ногами.
- Алиментарный запор у детей от года лечится нормализацией водного режима и питания. Ребенку развивают выработку рефлекса на дефекацию, прописывают послабляющие медикаменты.
- Если проблемы с испражнениями вызваны органическими причинами, их устраняют хирургическим путем.
Правильно подобранная диета не только устранит проблему, но и восполнит дефицит витаминов, макро- и микроэлементов. Режим питания назначается в соответствии с возрастом:
- Детям на искусственном вскармливании подбирают адаптированные молочные смеси. Если грудничок ест грудное молоко, диетотерапию прописывают маме. В меню включают овощи, кисломолочные продукты, ягоды, фрукты, нежирную рыбу и постное мясо.
- Ребенка 2–7 лет рекомендуют кормить легкими супами, салатами и другими овощными блюдами. Для размягчения кала дают сухофрукты, тертые яблоки, морковь, кефир (свежий) с добавлением меда.
- Дети старше 7 лет придерживаются общей диеты. В рацион должны входить злаковые каши, отруби, цельнозерновой хлеб, кефир, простокваша, овощные пюре и свежие фрукты, сливочное масло.
Чтобы восполнить недостаток воды в организме, давайте ребенку больше жидкости – кисло-сладкие соки (натуральные), минеральную воду без газа, отвары шиповника или ромашки, некрепкий чай. Из меню малыша и кормящей мамы исключаются такие продукты:
- напитки – кофе, какао, кисель, цельное молоко;
- белый свежий хлеб;
- кондитерские изделия;
- макароны;
- жирное мясо, рыба;
- манная и рисовая каши;
- овощи – редька, чеснок, редис, бобовые;
- фрукты – бананы, неочищенные яблоки.
Медикаментозная терапия назначается сроком до двух недель. Длительное использование слабительных средств вызывает привыкание, аллергию и другие побочные эффекты. Педиатры назначают:
- Микроклизму Микролакс. Средство от запора для детей воздействует только на каловые массы, снижает естественные рефлексы и не вызывает воспаления. Разрешено с рождения.
- Свечи – Бисакодил, Глицерин. Рефлекторно стимулируют моторику кишечника, но часто провоцируют аллергические реакции. Не рекомендованы грудничкам младше 3 месяцев.
- Препараты с лактулозой – Дюфалак, Порталак. Способствуют размягчению каловых камней, стимулируют перистальтику. Подходят малышам от года.
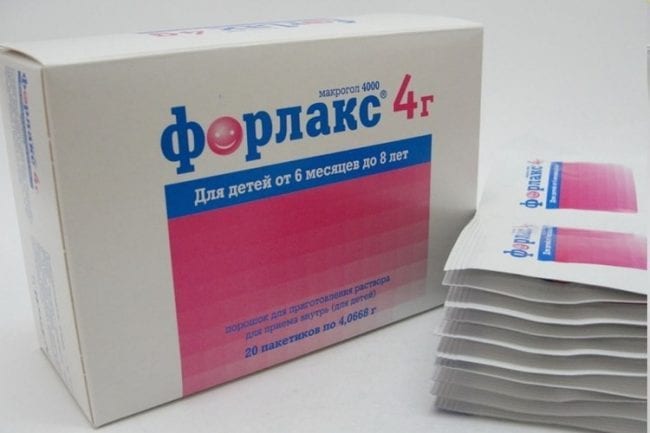
- Средства с макроголом – Форлакс (детям от 8 лет), Фортранс (подросткам с 14 лет).
- Пробиотики – Линекс, Хилак Форте. Устраняют дисбактериоз, улучшают пищеварение. Используются для лечения грудничков от полугода.
Чтобы избежать подобных проблем в будущем, придерживайтесь таких правил:
- Не ругайте и не наказывайте малыша, если он отказывается ходить на горшок.
- Следите за рационом питания. Ограничьте потребление конфет, сдобы, бобовых культур, фастфуда.
- Вовремя проходите профилактические осмотры, лечите инфекционные заболевания.
- Не злоупотребляйте лекарственными препаратами. Давайте таблетки ребенку после консультации с врачом.
- Приучите ребенка каждый день делать зарядку, запишите его на плавание или другие подвижные виды спорта.
источник