Лиенторея – это появление остатков непереваренной пищи в кале. Такой симптом возникает при заболеваниях пищеварительного тракта и свидетельствует о нарушении всасывания в желудке и тонком кишечнике. Лиенторея может быть и вариантом нормы. Однократное появление посторонних примесей – не повод для постановки диагноза. Если ситуация повторяется, нужно обратиться к врачу и пройти обследование.
Гастроэнтерологи предупреждают: далеко не всегда появление непереваренных кусочков пищи в кале стоит считать патологией. Зачастую лиенторея связана с банальными причинами:
-
Употребление в пищу продуктов, богатых неперевариваемой клетчаткой. К этой категории относятся овощи и фрукты, зелень, злаки. Нередко такое явление наблюдается у вегетарианцев. Если клетчатка не способна перевариться, она транзитом проходит пищеварительный тракт и выходит естественным путем.
- Переедание. Употребление большого объема пищи перегружает желудок и кишечник и ведет к тому, что ЖКТ не справляется с нагрузкой. Часть пищи не переваривается и появляется в кале.
При этих состояниях лиенторея кратковременная и не сопровождается выраженным нарушением самочувствия. Специальное лечение не требуется. Коррекция диеты помогает справиться с возникшими нарушениями и восстановить работу пищеварительного тракта.
-
Заболевания пищеварительного тракта, связанные с недостаточной выработкой желудочного сока и ферментов поджелудочной железы: гастрит с пониженной секретностью, панкреатит. При этом нарушается переваривание той пищи, что в обычных условиях легко расщепляется.
- Диарея различного происхождения (в том числе инфекционная). При этом состоянии пища быстро проходит по кишечнику и не успевает полноценно переработаться.
- Дисбактериоз кишечника. Нарушение биоценоза пищеварительного тракта мешает перевариванию пищи и ведет к лиенторее.
- Прием некоторых лекарств. Определенные группы медикаментов снижают ферментативную активность и препятствуют нормальному перевариванию пищи.
При патологии ЖКТ лиенторея повторяется неоднократно и сопровождается неприятной симптоматикой. Выраженность проявлений болезни зависит от ее тяжести и индивидуальной чувствительности организма.
Кратковременная лиенторея, не связанная с заболеваниями пищеварительного тракта или иными проблемами, обычно остается бессимптомной. Возможно появление незначительной тяжести в животе и умеренного метеоризма.
В пользу патологии говорят такие признаки:
-
появление резкого и неприятного запаха кала;
- выраженное вздутие живота;
- боль вокруг пупка и в боковых отделах живота;
- урчание в животе и метеоризм;
- диарея;
- отрыжка;
- изжога;
- повышение температуры тела (говорит об активном воспалительном процессе).
При появлении любого из этих симптомов нужно обратиться к врачу – терапевту или гастроэнтерологу.
Для выяснения причины лиентореи назначается обследование:
-
Копрограмма. В норме кал должен быть оформленным, без резкого запаха и патологических примесей. Появление белка, соединительной ткани, гноя, крови, жирных кислот и крахмала говорит о развитии патологии.
- Общеклинические анализы крови и мочи. Позволяют выявить воспалительный процесс и сопутствующую патологию.
- УЗИ органов брюшной полости. Применяется для первичной оценки ситуации и выставления предварительного диагноза.
- Эндоскопические исследования. Колоноскопия и ректороманоскопия применяются для визуальной оценки слизистой кишечника, выявления опухолей, полипов и иных состояний.
По результатам проведенной диагностики будет подобрана оптимальная тактика лечения.
При выявлении лиентореи, связанной с патологией пищеварительного тракта, лечение проводит гастроэнтеролог. В основе терапии лежит соблюдение диеты и прием медикаментов.
Общие рекомендации в период обострения:
- частое дробное питание – небольшими порциями 5-6 раз в день;
- снижение общей калорийности пищи до 2200 ккал/сутки;
- рациональное распределение приемов пищи в течение дня (минимум – в вечернее время);
- употребление механически обработанной пищи (приоритет отдается протертым кашам, пюре, отварному мясу и рыбе);
- отказ от жареной, острой и соленой пищи;
- ограничение количества соли до 5 г в сутки;
- снижение доли экстрактивных веществ в пище.

Точные рекомендации по питанию будут зависеть от выявленной патологии, ее тяжести и наличия сопутствующих заболеваний. Диета разрабатывается гастроэнтерологом после выставления диагноза.
В основе консервативного лечения лежит назначение ферментных препаратов, облегчающих переваривание пищи и нормализующих работу пищеварительного тракта. Подбор конкретных лекарственных средств проводится врачом с учетом тяжести патологического процесса. Дозировка и длительность приема определяются индивидуально.
Дополнительно могут быть назначены:
-
антибиотики при выявленной хеликобактерной инфекции;
- адсорбенты для удаления токсинов из кишечника;
- пробиотики для восстановления микрофлоры пищеварительного тракта;
- симптоматические препараты для снятия болей, изжоги, метеоризма и др.
При тяжелом поражении органов пищеварительного тракта показано хирургическое лечение.
Избежать появления лиентореи помогут несложные рекомендации:
- не допускайте переедания;
- ешьте часто, но небольшими порциями, избегайте больших промежутков между приемами пищи (не более 4 часов);
- тщательно пережевывайте пищу во время еды;
- вовремя лечите любые заболевания пищеварительного тракта;
- принимайте лекарственные средства только по назначению врача.
Прогноз при функциональной лиенторее благоприятный. Специальное лечение не требуется, и состояние улучшается в течение короткого времени. При патологической лиенторее прогноз определяется характером основного заболевания.
источник
Пройдитесь по любой аптеке, и вы увидите свидетельства того, что проблемы с пищеварением испытывает весь мир. Кому антацид, кому слабительное — все чаще избавление от токсичных отходов происходит не естественным образом, а при помощи лекарств. Кажется, время снова призвать на помощь вековую мудрость аюрведы. В прошлый раз мы рассказали о таком понятии, как пищеварительный огонь — агни. Сегодня обсудим, какую роль в нашей жизни играет качественное опорожнение кишечника — и как его добиться.
В аюрведе считается, что все происходящее в масштабе микрокосмоса (то есть внутри нас) является отражением макрокосмоса. Это касается и нашего стула. Если сама Земля демонстрирует свою ослабшую способность «переварить» токсичный груз свалок и химических загрязнителей, который мы на нее обрушиваем, стоит ли удивляться, что мы страдаем от очень похожих нарушений: запоров, участившихся случаев непереносимости тех или иных продуктов и повышенной чувствительности к ним? То, что происходит с матерью-Землей, будет происходить и с ее детьми.
Современные исследования подтверждают устоявшееся в аюрведе мнение о важности ежедневного опорожнения кишечника. Наше физическое здоровье или нездоровье вплотную связано с тем, как мы ходим в туалет. Трудно чувствовать себя счастливым (и тем более просветленным), когда опорожнение кишечника не вызывает приятных ощущений, когда вы не чувствуете удовлетворение от того, что оно происходит регулярно и без проблем. Возможно, в данный момент вы до такой степени не обращаете внимания на свой кишечник, что это чувство удовлетворения вам незнакомо.
Как часто нужно ходить в туалет по-большому? Как это должно выглядеть? Когда я спрашиваю женщин: «А как у вас со стулом?», большинство смущенно хихикают и поспешно отвечают: «О, все в норме». Но что значит в норме? Оказывается, кто-то считает, что это означает ходить в туалет раз в три дня! Или в один день иметь жидкий стул, а на следующий день — затрудненный, сухой. Нет, это не имеет ничего общего с чувством удовлетворения.
В идеальном мире безупречно чистых кишечников все ходят в туалет по-большому раз в день. У людей конституции питта это может случаться и два раза в день. Как правило, опорожнение кишечника происходит по утрам, и слабительные для этого не нужны. Не нужна и чашка утреннего кофе, которая якобы запускает процесс. После утреннего стула вы должны ощущать легкость, энергию, не должно быть чувства, что что-то осталось.
В ходе опорожнения кишечника нельзя испытывать напряжение и торопиться. Не должно быть ощущения жжения, одновременного газоиспускания, зловония и, разумеется, никакой боли. Другими словами, утреннее опорожнение кишечника должно быть приятным.
В идеале стул должен быть плотной, но мягкой консистенции, практически без запаха. Каждое утро он должен выглядеть одинаково независимо от того, что вы ели накануне. Идеальный стул легко оттирается, не липнет к стенкам унитаза и имеет коричневый цвет, напоминающий цвет перезрелого банана.
К счастью, в аюрведе не нужно стремиться к идеалу. Суть в том, чтобы постепенно культивировать в себе любящую осознанность и сознательно менять свое тело, добиваясь благоприятного отклика со стороны матери-природы. Если вы замечаете в стуле непереваренные остатки вчерашнего ужина, значит, ваше пищеварение и способность усваивать пищу не справились с едой, которую вы подбросили своему организму. Также это может означать, что пища не соответствует вашему типу или времени года. А возможно, вы не в состоянии полностью «переварить» свои эмоции или испытываете психический стресс.
Вот несколько простых рекомендаций по улучшению стула:
- Чаще пейте имбирный чай. Лучше всего заваривать свежий имбирь.
- Употребляйте больше масел (льняное, конопляное, рыбий жир).
- Наблюдайте за стулом. Избегайте пищи, которая в итоге оказывается непереваренной.
- Следуйте рекомендациям по питанию для типов конституции и времен года, а также общим правилам сочетания продуктов (о них мы расскажем в следующих публикациях).
- Приправляйте еду специями. Специи, подобранные по дошам, — лучший друг кишечника.
- Не перекусывайте между приемами пищи. Нагружать организм новой едой до того, как переварилась старая, — верный путь к тяжелому, перегруженному токсинами стулу.
- Ешьте свежеприготовленную пищу. Вчерашняя еда = неидеальный стул.
- Для улучшения качества стула ешьте пищу, богатую клетчаткой.
- Во время еды искренне говорите: «М-м-м, как вкусно». Когда нам нравится то, что мы едим, когда пища пахнет и выглядит приятно, наш организм прислушивается к этому и пищеварение улучшается. А если мы едим, испытывая грусть или гнев, эти эмоции отразятся на работе кишечника.
- Следите за тем, чем заняты в свободное от приема пищи время. Я была поражена, заметив, что мои привычки, растрачивающие энергию попусту и, казалось бы, не связанные с приемом пищи, ослабляют огонь пищеварения — агни. Сплетни, просмотр новостей или скандальных ток-шоу по телевизору, споры, пустые разговоры, чтобы заполнить паузу, привычка каждую минуту проверять электронную почту — все это убивает агни.
источник

Редко кому удается избежать сбоев в работе ЖКТ – запоров или диареи. Причиной выступают единичные патологии или же серьезные заболевания.
А что, если сразу же после приема пищи нужно бежать в туалет по-большому?
Безусловно, это вносит в жизнь определенные осложнения, но является ли тревожным признаком? Ответить может только врач.
Человек, который знает, что после обеда или ужина ему понадобится искать туалет, не чувствует себя свободным. Не может же он постоянно находиться дома, где санузел разместился на расстоянии нескольких шагов?
Причины подобного состояния разнообразны. В первую очередь частые позывы в туалет после еды могут объясняться синдромом разраженного кишечника (СРК). Он характеризуется комплексом функциональных расстройств переваривания пищи в ЖКТ. При этом органическое поражение самого кишечника отсутствует.
СРК встречается у людей от 25 до 45 лет, больше характерен для женщин. Кроме постоянных походов в туалет после еды приходится терпеть и такие симптомы:
- внизу живота ощущается дискомфорт и боль;
- стул становится зловонным и жидким. В нем присутствует много слизи;
- повышенное газообразование и метеоризм.
Помимо СРК причиной позывов к дефекации после еды может быть:
- Тиреотоксикоз (гипертиреоз) – повышение гормональной активности щитовидной железы.
- Острый и хронический колит, возникающий в районе слизистой толстого кишечника.
- Болезнь Крона – патология ЖКТ с неясной этиологией. Она проходит в хронической форме и способна поражать все отделы пищеварительной системы. Заболевание – разновидность воспалительных недугов ЖКТ.
- Полипоз – на слизистых желудка и кишечника появляются одиночные или множественные полипы – доброкачественные образования. Недуг чаще встречается у мужчин. Полипы нужно оперативно убрать, чтобы они не перешли в злокачественную форму.
- Колоректальный рак. Под эти недугом подразумевается злокачественная опухоль прямой (ректум) или толстой кишки (колон).
- Дисбактериоз кишечника – клинико-лабораторный синдром, появление которого вызвано патологическими изменениями в структуре микрофлоры кишечника. Это относится и к качественному, и к количественному ее составу.
- Туберкулез кишечника – хронический инфекционный недуг, который возникает под действием микобактерий. Они поражают кишечную стенку и способствуют формированию специфических гранулем, разрушающих органы пищеварения.
- Глистная инвазия – попадание в организм червей различных видов. Продукты и результаты их жизнедеятельности разрушительно влияют на внутренние органы и ухудшают работу пищеварительной системы.
Причиной посещений туалета после еды может быть недостаточная выработка в организме желчи. В этом случае каловые массы становятся жирными и блестящими, теряют окрас и делаются почти бесцветными. Частая дефекация приводит к кровоточивости анального отверстия. За короткое время у человека заметно снижается качество зрения, а костная ткань превращается в хрупкую и ломкую. Комплекс таких симптомов сигнализирует о возможных патологиях желчевыводящих путей, печени либо 12-перстной кишки.
Не исключено, что причиной позывов в туалет являются не физиологические причины. Их стоит поискать в изменениях психологического состояния. Расстроить привычную работу ЖКТ могут неврозы и участившиеся стрессы.
Недуги заставляют посещать туалет по несколько раз в день. Чаще всего стул у человека разреженный. Изменяются его внешние признаки. Это относится к цвету, запаху и консистенции испражнений. Совсем плохо, когда в них появляются сгустки или крапинки крови.
Реагировать на явные признаки заболевания нужно немедленно. Визит к гастроэнтерологу становится неотложным. Доктор для постановки правильного диагноза назначит анализы и исследования:
- анализ крови, мочи и кала;
- УЗИ брюшной полости;
- колоноскопию – исследование кишечника;
- фиброгастроскопию – изучение состояния желудка, пищевода и 12-перстной кишки;
- ректоскопию – исследование прямой кишки.
При подозрении на кишечную инфекцию не исключено, что потребуется лечь на стационарное лечение.
Если тесты крови, кала и мочи в норме, а результаты УЗИ не указывают на наличие серьезных проблем – можно обойтись без более детального обследования. Незначительная медикаментозная терапия приведет состояние в норму. Безусловно, доктор обязательно ознакомит с основными рекомендациями по поводу ежедневного меню.
Когда посещения туалета после еды не прекращаются, длительное время продолжается диарея – происходит обезвоживание организма и выведение полезных веществ, без которых нормальная деятельность невозможна.
В дополнение к медикаментозному лечению можно использовать такие способы:
- Приготовить крепкий настой коры дуба. Следует залить стаканчиком кипятка столовую ложечку сухого сырья. Кора настаивается приблизительно час. Затем напиток нужно процедить и на протяжении дня принимать по одной (две) чайных ложечки. Такого количества настоя хватит на одни сутки. На следующий день необходимо приготовить свежий.
- Сделать настойку на спирту. Чайную ложечку дубовой коры хорошенько измельчить и залить 0,4 водки. Приготовить настойку нужно заранее, поскольку потребуется неделя, чтобы кора пропиталась спиртом как следует. Утром и вечером следует принимать по 20 капель готового средства. Кора дуба – прекрасное вяжущее средство, поэтому оно эффективно помогает при наличии проблем с ЖКТ, геморроидальных кровотечениях. Настой способен остановить постоянные позывы к посещению туалета после еды.
- Настой мелколепестника канадского. Необходимо всыпать в кастрюльку чайную ложку этой сушеной и измельченной травы. Влить 0,25 л кипятка, прикрыть и настаивать минут 20. Затем средство нужно процедить. Выпивать по одной чашечке настоя после каждой трапезы.
- Экстремальный рецепт: чайную ложечку соли растворить в 100 граммах водки. Средство следует принять сразу же после еды.
Закрепляющие свойства есть в крепком черном чае, отваре из желудей и спиртовой настойке зеленых орехов.
Прохождение профилактического осмотра никогда не помешает. Но когда кал не меняет своей структуры, самочувствие остается в норме – посещения туалета после еды могут свидетельствовать о том, что организм здоров и попросту избавляется от излишков переваренной пищи.
источник
Появление не переваренных остатков пищи в кале взрослого может быть результатом расстройства желудка, инфекционным заболеванием или запором.
Для употребления в пищу предназначены несколько видов клетчатки растительного происхождения – перевариваемая и не перевариваемая. Каждый из этих видов можно обнаружить в каловых массах после акта дефекации.
Перевариваемая клетчатка. Если она наблюдается в стуле, это свидетельствует о нехватке в организме соляной кислоты, отвечающей за расщепление клеток.
Низкий уровень кислотности способствует тому, что кусочки фруктов, овощей остаются в каловых массах. Обычно это частички морковки, картофельных клубней, винограда, свеклы.
Соответственно процесс усваивания полезных микроэлементов из них не происходит. В норме перевариваемой клетчатки быть не должно.
Не перевариваемая клетчатка. К ней относятся зерновые, кожура овощная и фруктовая, бобовые, стебли растений. Не поддаются воздействию желудочного сока продукты из не перевариваемой клетчатки благодаря наличию у них двойной оболочки.
Если же соляной кислоты в желудке не хватает, то частичек необработанной пищи будет больше, чем у здорового человека. Тогда процесс вывода каловых масс из кишечника будет сопровождаться поносом. Не подходят под эту категорию лишь элементы продуктов, которые для еды не предназначены – фруктовые косточки, черенки плодов.
Развитие патологии приводит к деформированию нормальной микрофлоры кишечника – растет численность болезнетворных бактерий, а количество полезных микроорганизмов уменьшается. На начальной стадии болезни баланс между ними нарушается все больше и больше, но для организма это пока не ощутимо.
Если иммунитет в норме, равновесие между бактериями восстановится естественным образом. Когда дисбактериоз развивается дальше, патогенные бактерии преобладают в микрофлоре кишечника.
Тогда наблюдается снижение аппетита, ощущение неприятного привкуса в ротовой полости, вздутие живота, рвотные позывы, жидкий стул либо запор.
Потом стенки кишечника воспаляются под воздействием болезнетворных микроорганизмов и не могут всасывать полезные вещества и переваривать пищу до конца.
Тогда ее остатки наблюдаются в каловых массах у взрослых при опорожнении. Если заболевание не лечить, оно перейдет в опасную инфекцию и снизит иммунитет.
Достоверно определить причину и поставить диагноз может только специалист в этой области, поэтому нужно обратиться к врачу. Если не переваренные кусочки пищи в стуле появлялись не единожды – это повод для прохождения курса лечения.
В единичном случае стоит просто присмотреться к своему режиму питания и образу жизни.
В процессе оздоровления организма ему необходима диета, исключающая из меню продукты с содержанием грубой клетчатки, алкоголь и газированную воду, жирное мясо.
Врачом выписываются антибиотики, антисептические и противогрибковые медикаменты.
Для восстановления микрофлоры кишечника используются «Мезим-форте», «Креон». При жидком стуле с остатками не переваренной пищи в результате недостатка соляной кислоты пьется «Омепразол», чтобы остановить прогрессирующий гастрит.
Когда причина стула с неправильной консистенцией кроется в присутствии в рационе продуктов из грубой клетчатки, достаточно просто перестать употреблять их в пищу.
Пищеварительные органы способны переваривать определенные объемы употребляемой человеком еды. Если съедать больше положенной нормы, система пищеварения будет не в состоянии справиться с переизбытком пищи. Когда при этом наблюдается стрессовое состояние, процесс переработки содержимого желудка затрудняется в большей мере.
Что делать в подобных случаях:
- стараться во время еды тщательнее ее пережевывать;
- кушать с частыми интервалами, но в маленькими порциями;
- не переедать;
- придать блюдам больше эстетичности, чтобы они выглядели аппетитнее;
- не пить жидкость при приеме пищи и сразу после него;
- выпить воды можно за час-полтора до еды, но не больше стакана;
- отказаться от приема лекарственных препаратов, которые врач не выписывал, чтобы не ухудшать свое состояние здоровья;
- не читать во время завтрака или обеда и не смотреть телевизор, чтобы не провоцировать появление стрессового состояния;
- перестать есть впопыхах;
- сделать питание раздельным – белки употреблять только с белками, углеводы – с углеводами.
Можно попробовать нормализовать работу пищеварительных органов с помощью методов нетрадиционной медицины.
Чтобы устранить симптомы дисбактериоза, диареи и избавиться от проблем с процессом переваривания пищи, рекомендуется принимать травяные настои, снимающие воспаление и восстанавливающие чувствительную микрофлору кишечника.
- Эвкалиптовый настой. Эффективен он при расстройстве желудка, запорах, нарушении обмена веществ в организме и при проблемах с переработкой пищи. Для его приготовления три столовых ложки высушенных листьев завариваются 2,5 стаканами горячей воды и настаиваются до момента остывания. Пить по трети стакана перед едой.
- Отвар мяты. Листья растения – 3 ст.л. заливаются 200 мл кипятка, накрываются герметично и настаиваются. После остывания принимать снадобье по ½ стакана каждые 4 часа.
- Ромашка лекарственная. Залить пару столовых ложек сухого сырья кружкой горячей воды, накрыть крышкой и полотенцем. После процеживания употреблять по 70 мл во время обострения.
- Заварить травяной сбор из шалфея, дымника и ромашки из расчета 3 ст.л. на стакан смеси. Пить 2 месяца вместо чая.
Берегите свою пищеварительную систему, и она будет функционировать исправно!
Здравствуйте! У меня 2 года назад начала сильно болеть голова, потом началась тошнота, рвота. Думала отравление. потом не было аппетита, пища не переваривалась, сдала анализы на кал. Обнаружено большое количество не перевариной пищи, жирные кислоты, мыш. волокна, соли жирных кислот в большом количестве, раст. клетчатка непереваринная в большом кол-ве,крахмал внутрикл. в небольшом кол-ве, иодирован. флора патол. в небольшом кол-ве, слизь,эпителий единичные, лейкоцыты 1-2. гельминты не обнаруж., Химическое , исследование -скрыт кровь полож, белок полож.,билирубин отриц.. Такие анализы уже 2 года, делала узи органов брюшной полости, все в норме, гастрит есть, колоноскопию делала, все в норме. Врачи ничего не понимают. А я если поем, через 4 часа начинается головная сильная боль,тошнота и рвота и сильное мочеиспускание. Боли распирающие в области спины левого подреберья и пульсация сильная. Как я уже сама за 2 года поняла, когда я ем, пища стоит и непереваривается, начинается интоксикация и отсюда головная боль и рвота и частое мочеиспускаяние, я очень похудела, нехватка жидкости в организме, хотя и стараюсь пить воду, но из-за токсинов частое мочеиспускание. когда пью таблетки для переваривания, тогда ничего не болит и не тошнит и нет рвоты, но пить постоянно я не могу эти таблетки, пила и панкреатин и юнеэнзим и т.д. Врачи говорят,что возможно застой спазм в кишечнике, но не может же он быть 2 года. И постоянно болит в левом боку под ребром и пульсирует. проверяла почки, вроде все в норме. У меня дискенезия желчных протоков.из -за этого сказали и поджелудка страдает (альфаамиаза 142, а норма до 125. но врач сказала это не панкреатит. Вообщем лечение назначили, пила Эглонил успакоительные и тримедат, ничего не помогло. Не знаю, что делать к кому обращаться. Может у меня не хватает ферментов, может подскажите на какие сдать? Сказали сделать ренген по барию, 6-8-24 часа, но в больнице не делают, говорят надо ложиться в больницу, чтобы сделать ренген. Я уже не знаю, что мне делать, состояние ужасное, живот впал, сильно похудела и на лицо осунулась, Помогите пожалуйста! Спасибо.
Описанная Вами симптоматика соответствует картине при недостатке основных пищеварительных ферментов, причем, длительно существующей. Картина, примерно, такова.
Нехватка ферментов для пищеварения приводит к поступлению в толстый кишечник большого количества полупереваренных веществ. В результате жидкость начинает задерживаться в просвете кишки, возникает так называемая осмотическая диарея. К тому же эти пищевые остатки чрезмерно стимулируют перистальтику, что приводит к ускоренному выведению кала.
при недостатке ферментов организм страдает от хронической нехватки белков, витаминов и микроэлементов. Нарушение процесса усвоения железа приводит к анемии, адиарея сопровождается обезвоживанием. Все это негативно сказывается на работе жизненно важных внутренних органов и существенно ухудшает самочувствие. Недостаток ферментов, симптомы астении и даже неврозоподобные расстройства – все это может быть взаимосвязанными явлениями.
Лечение.
Основным направлением в лечении больных с синдромами нарушенного пищеварения и всасывания, особенно при невозможности устранения причин их развития, является заместительная терапия ферментными препаратами. Но это долгий и трудоемкий процесс с обязательным врачебным наблюдением.
У меня в копрограмме обнаружено: мышечные волокна с изчерненностью — немного, крахмал внеклеточный — немного, идофильная флора патологическая немного, как Вы думаете, что это? С уважением, Сергей.
Наличие остатков мясной пищи говорит о недостаточной функции пищеварительных желез, или о избытке мяса в рационе. В частности, так можно определить активность поджелудочной железы и кислотность желудочного сока.
Обнаруженный в кале крахмал говорит о недостатке ферментов поджелудочной железы или тонкого кишечника. При нормальном количестве ферментов и активности желез, крахмал может оставаться в кале в связи с ускоренным продвижением по кишечнику. Такое бывает при нарушениях моторной функции кишечника или кишечных инфекциях.
Йодофильная флора кишечника в норме они составляют менее 10% кишечной флоры. Недостаточная активность пищеварительных желез приводит к тому, что в кишечник попадают не до конца переваренный химус, что создает благоприятные условия для развития йодофильной флоры.
Здравствуйте.
Примерно полгода назад начал замечать кровь в кале, при этом никакой боли или дискомфорта не испытывал. Кровь наблюдалась примерно раз в месяц.
Два месяца назад утром пошел в туалет, а вместо кала вышли газы с брызгами крови (крови не очень много). Так повторялось ещё 1-2 раза. Кровь наблюдается 2 раза в месяц. Плохо переваренная пища. Несформированный стул. Слизь на бумаге. Ощущение неполного опустошения кишечника. Незначительные боли внизу живота слева (кажется, что мочевой болит).Тяжесть во всем кишечнике, бурление, проблемы с дефекацией (понос-запор).
Елена Анатольевна, подскажите, пожалуйста, что это может быть и к какому врачу мне обратиться .
Это не геморрой. Необходимо сделать колоноскопию с поэтажной биобсией для исключения БК и НЯК
Если кровь в кале свежая, красная, алая, то повреждение в нижних отделах кишечника.
По описанию клинических симптомов очень похоже на геморрой.Но нужна дополнительная диагностика. Дифференцируют геморрой от полипа и рака прямой кишки, трещины заднего прохода, выпадения слизистой оболочки прямой кишки.
Врачи, к коронным следует обратиться: терапевт или гастроэнтеролог и проктолог.
Здравствуйте. Меня беспокоит черный кал на протяжении уже месяца. Что может быть? Так же есть не большие остатки не переваренной пищи. А так же вздутие урчание живота и боли слева под рёбрами и иногда и справа.
Чёрный кал нередко наблюдается после приёма фармацевтических средств, которые содержат железо и широко используются для лечения анемии. Окрашиванию кала в тёмный цвет способствуют некоторые комплексные витамины и препараты, содержащие висмут, а также активированный уголь.
Проанализируйте свой рацион, исключите железосодержащие продукты,( яблоки, мясо, печень, колбасы).
Сдайте анализ на скрытую кровь в кале.
Добрый вечер!
М.27 лет
проблемы начались в начале сентября после лечения ангины антибиотиком. вздутие кишечника, изжога, запор, начал худеть. сдал общий анализ крови, мочи и кала. все было в норме. сдал бак анализ кала, получил следующие значения:
2.0 * 10^6 Klebsiella pneumonia
2.0 * 10^6 Enterbact aergines
прошел УЗИ ОБП — все в норме.
Гастродуоденоскопия показала застойную гастродуоденопатию, дуденогастральный рефлюкс.
Гатсроэнеролог прописал омез, бионорм, панкреатин, ентерожермину, лактиале. (назначения менялись периодически). но спустя уже кучу времени лечения симптомы после окончания приема таблеток возвращаются. В кале остатки непереваренной еды, изжога, вздутие, потеря веса.
Уже не знаю что делать, как дальше продолжать лечение!
Сдайте водородный дыхательный тест на СИБР, необходимо сделать колоноскопию с поэтажной биобсией. При наличии избыточного бактериального роста, необходимо сделать ирргоскопию для исключения недостаточности баугинивой заслонки.
Klebsiella pneumonia — бактерия которая чаще всего поражает людей с ослабленным иммунитетом. В силу большой способности к мутациям, формирует устойчивость к антимикробным препаратам и тяжело поддается лечению.
Для лечения клебсиеллезов обычно применяются антибиотики. Также используются лекарственные препараты, действующим веществом которого являются бактериофаги (Бактериофаг клебсиелл пневмонии очищенный жидкий, Секстафаг и др.). Бактериофаги действуют избирательно, не имеют противопоказаний, но они менее эффективны, чем антибиотики.
Стратегия лечения также должна быть направлена на усиление иммунного статуса и устранения дисбактериоза.
Как повысить иммунитет:
1. витамины, минералы,
2. питание,
3. закалка
4. здоровый образ жизни
5. фитотерапия,
6. пробиотики
7. релакс.
Здравствуйте! Мне 30 лет.Проблемы начались еще 4 года назад.В один из дней началась сильная диарея и все это продолжалось около месяца, в день по 3-5 раз, гастроэнтеролог прописывала альфанормикс и пробиотики и все прошло, потом через пол года опять началось и все проходило после пробиотиков и диеты в несколько дней. Уже как три года постоянно происходит диарея, затихает от диеты на недельку и опять, нормально стула практически не было, чаще не оформленный просто, но иногда от мясной пищи становится плотным, пробиотики уже не помогают вообще. Бывает несет просто водой от сладкого или жирной пищи, но как ни странно от горького шоколада диареи нет и все проходит на время. Колоноскопия 2 года назад ничего не показала, глотал лампочку, там гастрит, но мне забыли сделать биопсию по совету гастроэнтеролога, поэтому не знаю что там. Сдавал несколько раз копрограмму, там все в норме, кроме того, что стул всегда не оформленный, перевариваемая клетчатка не много и есть не перевариваемая клетчатка, йодофильная флора всегда присутствует и немного мышечных волокон с исчерченностью, на дисбактериоз сдавал, там только бифидобактерии в норме. Орехи и кожурки от фруктов вообще не перевариваются, даже когда стул оформлен он весь в орехах, после морской капусты вообще вся выходит не перевариваясь, иногда и от курицы видны частички мяса в стуле. Анализы крови обычно в норме. Боли только внизу живота и около пупка, но обычно всегда проходят после опорожнения кишечника, слизи нет и крови тоже. Аппетит всегда присутствует, тошноты не бывает, отрыжка часто, запаха изо рта нет, рефлюкс эзофагит появился пару лет назад. Был уже у многих врачей, но все срк ставят. Начитался в интернете, может у меня атрофический гастрит, вроде похоже по симптомам? Заранее благодарен за ответ!
В клинической практике мы довольно часто сталкиваемся с диагнозом «атрофический гастрит». Однако до сих пор остается много вопросов относительно того, является ли он самостоятельным заболеванием или исходом других форм гастритов. Атрофический гастрит — мультифакторное состояние. Существует более десятка причин, каждая из которых способна приводить к атрофии слизистой оболочки и, соответственно, к развитию функциональной недостаточности желудка. Наиболее частыми этиологическими факторами, вызывающими атрофический гастрит, признаны инфекция Helicobacter pylori (Н. pylori) и аутоиммунный гастрит, который встречается довольно редко.
Для диагностики используют метод исследования содержания в сыворотке крови пепсиногена I, пепсиногена II и гастрина-17 в качестве маркеров атрофии СО. также определяют уровень гастрина в сыворотке крови.
Муж., 26 лет.
Диарея 1.5 месяца (стул без крови,без слизи) лечили альфа нормикс и прибиотики. Положили в гастроэнтерологию.
Ректоскопия- без потологий.(взяли биопсию)
ФГС- поверхностный гастрит
На узи органов бр.полости определяется дилатация петель всех отделов толстой кишки до 25 мм.признаки свободной жидкости в правой стороне внизу живота. Для исключения токсического поражения сделали рентген (пневмоторекс в толстой кишке)
Анализы -Гепатит вич отрицательно
билирубин приямой11.2
Общий 36.6
Креатинин 137
Общ.белок 83.7
PLT -203
WBC -5.7
Живот не болит, температуры нет, иногда есть бурление.
Постоянно переживаю из за этого.
Гиперпневматоз кишечника – патология, связанная с формированием на стенках кишечника полостей, заполненных газом. Это состояние нельзя отнести к отдельному заболеванию, то его симптоматика сопоставима с заболеванием ЖКТ, приведшим к данной патологии. Лечение должно быть направлено на основное заболевание.
По картине анализов — явное превышение норм билирубина и креатинина. Нарушен белковый обмен и имеется патология печени. Довольно раззнообразные клинические проявления.
Иногда подобная картина бывает при некоторых гельминтозах, например, токсокароз; эхинококкоз; аскаридоз; цистицеркоз; описторхоз; альвеококкоз; шистосомоз.
А при гипертиреозе возможны изменения в ЖКТ и белковом обмене.
Попробуйте сдать кровь на глисты и на гормоны щитовидной железы: ТТГ, Т3 и Т4
Здравствуйте. Мне 43 года. На протяжении месяца меня беспокоит диарея, которая бывает сразу после приема пищи, в кале присутствуют остатки непереваренной пищи.Иногда поднимается температура 37 — 37,2, по анализу крови — повышены моноциты, по Узи поджелудочной железы — не увеличена, по результатам колоноскопии — синдром раздраженного кишечника, по узи брюшной полости — утолщение в сигма кишке. Была на приеме у терапевта, гастроэнтеролога, назначали Хилак форте, лоперамид, метранидазол. Назначенное лечение не помогает совсем. Подскажите, пожалуйста, что это может быть?
Синдром раздраженного кишечника — расстройство, вызывающее боль или дискомфорт в животе. Боли могут сопутствовать также запор или диарея. Другими симптомами являются: вздутие, слизь в стуле, а также ощущение неполного опорожнения кишечника. При синдроме раздраженного кишечника моторика пищеварительного тракта ослаблена, однако врачи не наблюдают структурных изменений, таких как воспаление или опухоли. Моноцитоз возможен при заболевания ЖКТ: энтерите, язвенном колите, (при инструментальных исследованиях ничего такого не обнаружили?).
Причинами синдрома раздраженного кишечника может служить длительный стресс. Управление стрессом и изменение рациона являются основным способом лечения данного заболевания. Лекарственные препараты могут использоваться для лечения тяжелых симптомов, мешающих нормальной жизнедеятельности.
Здравствуйте, мне 30 лет, родила 5 месяцев назад и начались проблемы с ЖКТ. Запоров нет, но надо потрудиться, чтобы сходить в туалет, кал сначала выходит как маленькие камешки, болезненно, а потом нормальный. Так как я на ГВ, клетчатку начала вводить в свой рацион только сейчас через 5 месяцев и после супа из капусты, у меня сразу начался понос, весь суп вышел в первозданном виде. Также было, что после того как я поела блинчиков — 4 шт жутко разболелся желудок или кишечник, весь живот болел, как колики начались, трудно было разогнуться. Не могу пойти к доктору, дочка маленькая и побыть с ней некому.
Вы описываете заболевание в динамике. Сперва симптомы запора, а потом диарея.
То есть явные нарушения гастро-колитическго рефлекса. Восстановить его можно было диетой. Например, выпить натощак стакан фруктового сока перед завтраком. з диетических рекомендаций: — 4-х разовое питание — пища, богатая пищевыми волокнами (овощи, фрукты, хлеб из муки грубого помола, отруби) — соки фруктовые и овощные — молочно-кислые продукты — пищевые волокна.
Диарея сейчас может быть вызвана сильным стрессом, пищевым отравлением, аллергией или кишечной инфекцией.
Среди безопасных средств для кормящей мамы и грудничка при отравлении и кишечных инфекциях выделяют Атоксил и Сорекс. Они связывают и выводят из организма токсины. Препараты представляют порошок, который разводят в воде и пьют за час до еды.
Лучше, конечно, обратиться к врачу.
Здравствуйте. У меня поставлен диагноз послеродовый тиреотоксикоз. На фоне тиреотоксикоза и так утомляемость, повышенный аппетит, похудание. Начались проблемы со стулом то диарея то запор. Урчание и вздутие живота. Как спасаться? Терапевт говорит что это синдром раздраженного кишечника. Сдавала месяц назад фгс — поерхностный гастрит. Биопсия подтвердила гастрит. Колонкоскопия- поверхностный коллит. алат асат в норме. Боли в животе бывают везде, и над пупом и вниз до шва от кесарева (роды 4 месяца назад) и в бок. Как лечить СРК? Или надо еще сдать анализы?
Врачи равсходятся во мнениях, относительно причин появления СРК. Учёные полагают, что симптомы связаны с проблемой передачи сигналов головного мозга кишечнику. Такие сигналы существенно влияют на характер двигательной активности кишечника.
Для некоторых людей, страдающих СРК, инициировать боль и другие симптомы могут некачественное питание, стресс, гормональные изменения в организме и употребление некоторых видов антибиотиков.
Думаю, что у Вас комплекс причин, в том числе психо-эмоционального генеза.
Для лечения заболевания нужно изменить систему питания и образа жизни. Необходимо исключить из рациона продукты, провоцирующие обострение заболевания, начать вести активный образ жизни и научиться контролировать организм в стрессовых ситуациях. Если изменение диеты и способа жизни не приносит желаемого результата, врач может назначить Вам лечение с помощью лекарственных препаратов, необходимое для устранения боли, явлений диареи и запора.
Здравствуйте, скажите пожалуйста я сделала колоноскопию в июле, был поставлен диагноз эрозивный проктосигмоидит, и синдром раздражённого кишечника. Взяли биопсию — ответ пришёл хронический колит без эрозий, врач говорит что у меня нет эрозий при этом я похудела. Сдала анализы на дисбактериоз ответ пришёл дисбактериоз 1 степени, лечение я начала только в сентябре тремидат и энтерол но у меня бывает то расстройство то запор и чем это опасно? Спасибо большое заранее.
Любой колит — воспаление, локализующееся на слизистой оболочки толстой кишки, вызывает нарушение в функционировании системы пищеварения. У многих больных колит сочетается с энтероренальным синдромом, сопутствующим пиелонефритом. Наблюдаются также патологические явления со стороны ЦНС (головная боль, головокружение, ипохондрия), прогрессивное похудание, общее недомогание, быстрая утомляемость, гиповитаминоз (сухость кожи, трещины в углах рта, снижение остроты зрения вечером и т.д.).
Запор характерен для проктосигмоидита, это обусловлено анатомическим строением кишечника. Чередование с поносами возможно при дисбактериозе.
Хронические колиты следует обязательно лечить.
Здравствуйте! Помогите пожалуйста. Началось все 5 лет назад после серьезного стресса. Тошнота, головокружение, нет аппетита и прочее. Прошёл все обследования, положили в больницу с бактерией (протей, не помню точно какой). Пролечили, отправили домой. На протяжении всех 5 лет, меня часто беспокоят: боли в животе(при отхождении газов, все проходит), тошнота, практически всегда плохо с аппетитом, непереваренный кусочки пищи. Стул в основном 2 раза в день кашеобразный (овечкой, практически никогда). Врачи говорят, что СРК, соблюдать диету. Слизь бывает в стуле. В основном приходится поднатуживаться и бывает ощущение неполного опорожнения кишечника. Очень прошу Вашего совета и по возможности помощи.
Врачам давно известен факт психосоматического происхождения заболеваний. Чаще всего, подвергаются психологическим атакам пищеварительная, сердечно-сосудистая системы, кожные заболевания, снижается общий иммунитет.
Известны случаи невротических расстройств пищеварения, которые успешно лечатся лекарствами и сеансами у психотерапевта или у медицинского психолога.
При снятии остатков травмирующей ситуации происходит общее оздоровление и улучшение состояния.
Здравствуйте. Примерно 10 лет страдаю странным явлением. Запор сопровождаемый «пластилиновым» стулом. Кал очень густой, сам не выходит приходится помогать с помощью туалетной бумаги. Все это сопровождается обильным слизевыделением. После этого, как кишечник опорожняется, ощущение типа «озноба» плюс выделения и небольшая резь из полового члена. В остальное время нет никаких выделений. Через несколько часов все неприятные ощущения уходят и все становится хорошо, до следующей дефекации. Так бывает не всегда , бывают периоды обострения и спокойствия. Анализы все в норме, делал и узи и видеоколоноскопию. Нарушений никаких не обнаруживают. Ранее при переходе на простую растительную пищу наблюдал улучшения явные, сейчас и этого не происходит, даже питаясь гречкой и овощами, простой едой испытываю такие вот проблемы. Пью бифидобактерии и веду активный образ жизни. В целом чувствую себя энергичным и здоровым, но в периоды таких вот обострений реально очень страдаю. Что посоветуете? Спасибо
«Пластилиновый» кал бывает при избыточном выделении жиров из организма с калом. Стеаторея является одним из важных клинических признаков внешнесекреторной недостаточности поджелудочной железы, однако наличие стеатореи не всегда говорит о заболевании поджелудочной железы, возможны и иные её причины.
Если исключить наследственный фактор, то возможны нарушения работы поджелудочной железы связаны с лямблиозом, избыточным микробным обсеменением тонкой кишки или приемом некотрых лекарственных препаратов.
Если генетика — то показана заместительная ферментотерапия, если иные причины, то прием ферментов неэффективен. Нужно устанавливать причину. Сдайте анализы на ферменты поджелудочной железы, амилазу и липазу крови.
Выделения жидкости из мочеиспускательного после акта дефекации появляется рефлекторно от сильного натуживания при повышении внутрибрюшного давления. Явление называется «дефекационная простаторея».
Полагаю, следует провериться у уролога.
С ночи началась сильная тошнота и отрыжка, она на вкус и запах как какое то тесто, жидкий стул, как будто вода, бегаю часто, очень много непереваренной пищи и рвота, так же присутствует схваткообразная боль, в районе поджелудочной, тяжело разогнуться в полный рост, так как мешает боль. Ранее мне ставили диагноз панкреатит, что это может быть?
Из описанного Вами можно предположить желудочно-кишечную патологию.
Практика диагностики патологий ЖКТ у пациентов со схожими симптомами включает личный осмотр врачом. Есть несколько важных симптомов, которые последовательно проводит врач. Он определяет болезненность в конкретных местах на теле пациента. Например, определяется болезненность при пальпации в панкретической точке Дежардена. Если она есть, то скорее всего болит поджелудочная.
Кроме этого, существует ряд инструментальных исследований (например, УЗИ) и лабораторных. Из лабораторных методов для дифференциации панкреатита проводят анализ мочи на диастазу, анализ крови на амилазу и АлАТ и АсАТ. Если врач заметит желушность склер, то назначит мочу на желчные пигменты и кровь на билирубин. А также, общий анализ крови, чтобы увидеть уровень лейкоцитов и степень интоксикации.
Собрав всю информацию, можно будет установить диагноз.
Здравствуйте, у меня язык с белым налетом и с отпечатками от зубов по бокам, а в миндалинах белые комочки к какому врачу мне обратиться? А также непереваренная пища.
Белый налет на языке и миндалинах — это могут быть симптомы двух заболеваний.
Белый налет на языке утром бывает у большинства здоровых людей. За ночь на поверхности языка скапливаются бактерии, они и образуют тонкий прозрачный, сквозь который хорошо просматривается язык.
Отпечатки зубов и белый налет на языке — признак недостаточной функции кишечника по усвоению пищи. В этом случае необходимо обратиться к гастроэнтерологу за консультацией, дальнейшим обследованием и назначением лечения.
Белый комковатый налет на миндалинах быть признаком ЛОР-заболеваний, Для более четкой диагностики врачи берут мазок, чтобы определить природу микробов и назначить подходящее лечение.
Здравствуйте. У меня довольно долго продолжается одна и та же проблема, врачи разводят руками! Делали УЗИ, кровь, кал, все в порядке, кроме остатков пищи в кале. Плохо переваривается пища, но это не клетчатка и не волокна. Ничего не болит если питаться правильно. В течении последних 5 лет было 2 серьезных расстройства желудка. Первое от переедания, лечился 2 недели, что бы стабилизировать стул. Второе по причинам плохого питания на работе. Каждый раз терял по 4 кг. веса. Сейчас вес 65 кг. Набрать вес обратно не могу, что бы не делал, как бы не питался, как бы не лечился. В момент обострений иногда 2-3 раза в год на протяжении 5 последних лет, при не правильном питании совсем не могу есть кислые фрукты и совсем не усваивается клубника. Да и после кислого боль в животе и тяжесть. Посоветуйте, что делать, куда обратиться. Лечится за деньги нет возможности.
Если, не клетчатка и не волокна, значит с секрецией желудочного сока все нормально.
Предположим имеется несколько причин дисфункции.
1. Симптомы, описываемые Вами говорят о наличии диспептических явлений. Возможно в организме не хватает некоторых ферментов, необходимых для усвоения пищи.
2. Или же речь, может идти о фруктовом колите — заболевании, для которого характерно расстройство пищеварения.Сырые фрукты почти целиком состоят из грубой клетчатки, а воспаленная слизистая оболочка кишки не готова к таким нагрузкам.
3. Атипичное проявление аллергии.
3. Если на фоне относительного здоровья, имеется четкий «якорь» на конкретные продукты —
можно предположить невроз или психосоматическое расстройство.
Доброго времени суток Елена! В июне 16 года у меня началась диарея и продолжалась довольно длительное время. После я заметил потерю веса в августе месяца кроме диареи и постепенной потери веса симптомов больше не наблюдалось при чем аппетит хороший. В ноябре месяца появились тупые боли в районе эпигастрии 2-3 дня не постоянные и сонливость. Решил обратиться в поликлинику направили к эндокринологу подозревали на сахарный диабет 1-ой степени и гипертиреоз сдал анализы все в норме единственное когда делали УЗИ щитовидной железы было увеличена правая доля заключение Зоб. Друзья порекомендовали масло черного тмина яко-бы это иммуностимулирующее средство и панацея от всех болезней после чего я залез в интернет и начал смотреть отзывы и приобрел данное масло в аптеке разумеется проверив сертификат соответствия. Пропил один курс,вроде как ничего дома все болеют гриппом по два раза и у всех коньюктивит а мне хоть бы хны. Отдохнув недельки две от масла снова начал курс и тут понеслась появилась температура 37-37,2 озноб диарея иногда тошнило без рвоты кал то зеленый то жёлтый со слизью больше похожи на сопли. Стал чаще болеть простудой появилась слабость не сильная но есть,стал раздражительным нервным ухудшились волосы,стали тонкими и появляются лысинки в общем падают и седеют,зубы тоже ухудшились появляются мелкие сколы.
Решил сделать УЗИ брюшной полости и щитовидную железу за одно щитовидка продолжает расти еще раз сходил к эндокринологу все хорошо сказали простой зоб,по брюшине диффузное изменение паренхимы печени песок в обеих почках и увеличены почки а остальные органы селезенка,желчный пузырь,поджелудочная железа в норме. Обратился к гастроэнтерологу пощупали потрогали рассказал симптомы написали хронический гастроудит сказали сдать анализы крови,и посадили на двух недельную диету стол номер 5 и прописали лекарства Линекс Мотилиум и Лансобел пропил курс вместе с диетой сдал анализы крови все в норме, с анализами пойду скоро к врачу.
Заметил что в кале присутствуют не переваренные кусочки пищи.
Хотелось бы узнать что это может быть какая патология или же это такой побочный эффект от масла?
источник
Мы все посещаем туалет, и хотя это тема не для званого ужина, нам иногда стоит взглянуть на то, что мы обычно стараемся поскорее смыть в унитаз. И хотя мы мало уделяем внимания этой детали нашей физиологии, скорее всего вы мало что знаете или спрашиваете кого-то о вашей большой нужде.
Специалисты подчеркивают, что важно знать информацию об опорожнении кишечника: что является странным, что нормальным, здоровым или не очень. В конце концов, это может помочь выявить признаки инфекции, проблемы с пищеварением и даже ранние признаки рака.
Вода составляет около 75 процентов наших испражнений. Остальное — то, что для нас часто пахнет не очень приятно, является смесью клетчатки, отмерших и живых бактерий, других клеток и слизи. Растворимая клетчатка в продуктах, таких как бобы и орехи расщепляется во время пищеварения и формирует вещество, похожее на гель, которое становится частью нашего стула.
С другой стороны, продукты с нерастворимой клетчаткой, как например, кукуруза, овсяные отруби и морковь тяжелее переваривать, что объясняет, почему они выходят практически в неизменном виде.
Как вы могли уже заметить цвет стула может меняться, в зависимости от еды, которую вы потребляете и других факторов. Так свекла может привести к тому, что стул окрасится в красный цвет, а зеленые листовые овощи – придадут зеленый окрас. Также некоторые лекарства могут вызвать белый или глиняный цвет стула. Будьте осторожны если стул окрасился в черный цвет. Хотя это может быть вполне безобидным явлением, как следствие приема добавок с железом или активированного угля, темный цвет также может указывать на кровотечение в верхних отделах желудочно-кишечного тракта.
Идеальный стул выходит в форме изогнутого бревнышка, а не разваливается на части. Такая форма в отличие от формы типа гальки является результатом потребления клетчатки, которая придает стулу объем и служит своего рода склеивающим агентом.
Тонкий стул может быть признаком рака кишечника, что сужает отверстие, через которое проходит стул.
Испражнения пахнут не очень приятно, но особенно резкий запах стула часто является признаком инфекции. Ужасно пахнущий стул является побочным явлением расстройства пищеварения, вызванное лямблией, которую часто можно подхватить, плавая в озерах. Также это может стать признаком язвенного колита, болезни Крона и целиакии.
Вы ходите в туалет в одно и то же время каждое утро, или вы можете несколько дней не ходить по большому? Все это нормально. Главное – это насколько постоянным является ваш режим. Сильное снижение частоты дефекации может быть вызвано переменами в питании, например меньшим приемом клетчатки. Другие факторы, влияющие на частоту появления стула, включают в себя желудочно-кишечные расстройства, гипертиреоз и рак толстой кишки.
Культурные различия тоже играют роль. Так, например люди, живущие в странах южной Азии гораздо чаще ходят в туалет по большой нужде, чем к примеру британцы, что объясняется различиями в питании. В среднем из человека выходит около 150 грамм экскрементов в день, что составляет в среднем 5 тонн за всю жизнь.
Переваривание пищи занимает от 24 до 72 часов. В это время пища, которую вы съели, проходит через пищевод в желудок, затем в тонкую кишку, толстую кишку и выходит через анальное отверстие.
Диарея или понос является результатом того, что стул проходит слишком быстро через толстый кишечник, где всасывается большая часть воды. Жидкий стул может быть вызван многими факторами, включая желудочные вирусы и пищевое отравление. Также он может стать результатом пищевой аллергии и непереносимости, как например непереносимость лактозы.
Прислушайтесь к звуку, который возникает при падении стула в воду. Плавающий стул часто является признаком высокого содержания жиров, что может быть признаком расстройства всасывания, при котором всасывается недостаточно жиров и других питательных веществ из еды, которую вы потребляете. Это часто связано с целиакией и хроническим панкреатитом.
Метеоризм вызывает смущение, но он является результатом того, что безвредные бактерии расщепляют еду в толстом кишечнике и это совершенно здоровый процесс. Наш кишечник наполнен бактериями, которые выпускают газ, как побочный продукт пищеварения. Наш организм поглощает часть из этого, а остальное выпускает наружу. Нормальным считается выпускание газов от 10 до 18 раз в день.
Исследования показали, что чем больше времени вы проводите в туалете, особенно занимаясь чтением, тем вероятнее у вас разовьется геморрой или расширенные кровяные сосуды вокруг анального отверстия. Чем дольше вы сидите, тем больше давления испытывает задний проход. Это также может ограничить кровоток в анальной области, что усугубляет геморрой.
Чаще всего питание бедное клетчаткой приводит к запору и возникновению геморроя.
Хорошо мойте руки после посещения туалета или ваш стул перекочует на другие предметы. В недавнем исследовании ученые выяснили, что каждый шестой телефон покрыт фекальной массой, которая может распространять кишечную палочку.
Так как мы везде с собой носим мобильные телефоны, особенно там, где едим, то кишечная палочка, переместившаяся на вашу тарелку, может играть роль в распространении инфекции.
источник
Частый, жидкий стул, который выводится чаще, чем 3 раза в сутки, может быть причиной для беспокойства. Регулярный жидкий стул, но не понос, у взрослого, как правило, является признаком заболевания, особенно, если в нем присутствует кровь, слизь или жир. В такой ситуации следует отказаться от домашнего лечения и как можно скорее обратиться к врачу. Проверьте, на какие заболевания могут указывать вышеописанные симптомы, каковы причины частых позывов в туалет.
Жидкий стул длительное время может сопровождаться хронической диареей. В этом случае наблюдаются свободные (полужидкие) примеси большого объема, содержащие следы крови, гноя или слизи, они происходят чаще, чем 3 раза в сутки.
Характерной особенностью является постоянное чувство необходимости в дефекации. Такое заболевание может чередоваться и быть симптомом многих серьезных заболеваний.
Фактором развития жидкого стула по утрам и после каждого приема пищи может стать заболевание:
Это хроническое заболевание — его симптомы могут сохраняться в течение всей жизни. Редко наблюдается присутствие крови, также появляется необъяснимая потеря массы тела (несмотря на применение сбалансированной диеты) и чувство усталости. Часто нужда в дефекации появляется ночью.
Во время болезни происходят изменения внутри клеток слизистой оболочки толстой кишки. Появляется жидкий стул, который может содержать примесь крови (в результате кровотечения из опухоли). Часто единственным симптомом развивающегося рака является изменение ритма стула: диарея и запор. Стоит знать, что симптомы рака прямой кишки разнообразны и зависят от локализации опухоли.
- Неспецифический язвенный колит.
Болезнь заключается в хроническом воспалении слизистой оболочки прямой кишки или толстой кишки. Ее симптомом является, в частности, частые позывы, имеющие вид сыпучих осадков с примесью крови. Болезнь очень опасная, потому что ее осложнениями могут быть печеночная недостаточность, перфорация толстой кишки и даже рак.
Это воспалительное заболевание толстой кишки неизвестной этиологии, приводящее к разрушению стенки кишечника. Воспалительный процесс изначально включает в себя слизистую оболочку, со временем занимая все слои стенки толстой кишки. Симптомами заболевания часто является жидкий стул, потеря массы тела и изменения оболочки (язвы, абсцессы, свищи).
Целиакия — воспалительное заболевание тонкой кишки, суть которой заключается в непереносимости глютена. У людей, которые борются с такого рода расстройством всасывания, в результате контакта с добавками клейковины, происходит возникновение воспаления. Следствием является медленное повреждение слизистой оболочки тонкой кишки. Характерным симптомом заболевания являются рыхлые, бледные, примеся с сильным едким запахом. Выводится из организма в большом объеме жидкий стул.
- Гипертиреоз.
Избыточная продукция гормонов щитовидной железы вызывает ускорение метаболизма больного, в результате чего происходит частое мочеиспускание, диарея. Одновременно происходит снижение массы тела, несмотря на то, что аппетит больного не уменьшается.
Это болезнь, которой можно заразиться во время пребывания в тропических странах. Ее вызывают бактерии из рода Salmonella. В первую неделю появляются лихорадка и боли в животе. Во втором наблюдается сильные головные боли и сухой кашель. Только на третьей неделе появляется жидкий стул.
Мочеиспускание свободно, сильная диарея сразу после еды с сильным запахом — это один из характерных симптомов этого заболевания. Со стороны желудочно-кишечного тракта появляются еще и другие симптомы: увеличение объема живота и закупорка слюнных желез густой, вязкой слизью.
Другие причины частого поноса и дисбактериоза:
- прием лекарств — многие препараты, например, таблетки при диабете, слабительные препараты или антациды соляной кислоты могут вызвать жидкий стул как нежелательный побочный эффект их приема. Если есть подозрение, что причиной диареи являются медикаменты, следует их прекратить и обратиться к врачу Очень часто дисбактериоз вызывают антибактериальные препараты;
- употребление в больших количествах заменителя сахара (сорбит, маннит или ксилит).
Диарея хроническая — это симптом болезни, который длится более 14 дней. В этот период больной отдает в течение суток более 3 л жидкости. Причин может быть много, начиная от таких, как пищевые аллергии, заканчивая опасными для жизни заболеваниями.
Некоторые пациенты запускают болезнь. Диарея может длится у них более года. В таком случае есть большой риск обезвоживания. При жидком стуле в течение длительного времени важно обязательно провести комплексное обследование, чтобы устранить риск развития опасного заболевания.
При первых симптомах и часто повторяющейся диарее важно устранить неприятную симптоматику. Помочь в этом могут такие препараты, как:
- Смекта.
- Энтеросгель.
- Энтерофурил.
- Уголь активированный.
- Имодиум.
- СтопДиар.
Врач может назначить пробиотики для улучшения внутренней перистальтики кишечника (Линекс, Бифидумбактерин).
Если жидкий стул сопровождается рвотой, то причиной этого может быть ротовирусная инфекция или гастроэнтерит. Помочь справиться с бактериальным поражением могут таблетки Энтерофурил. Они обладают антибактериальным и заживляющим действием.
При мягком стуле после каждого приема пищи существует большая вероятность развития обезвоживания. Следует обязательно пить сладкий чай или подсоленную воду небольшими порциями. Существует специальный препарат Регидрон, который помогает справиться с обезвоживанием при стремительно развивающейся диарее.
Если у взрослого жидкий стул, но не понос, беспокоит в течение долгого времени, то следует обязательно пройти обследование. Оно поможет выявить провоцирующие факторы. Не следует заниматься самолечением. Ведь болезнь может привести к интоксикации организма, значительной потере веса и аппетита.
источник

 Употребление в пищу продуктов, богатых неперевариваемой клетчаткой. К этой категории относятся овощи и фрукты, зелень, злаки. Нередко такое явление наблюдается у вегетарианцев. Если клетчатка не способна перевариться, она транзитом проходит пищеварительный тракт и выходит естественным путем.
Употребление в пищу продуктов, богатых неперевариваемой клетчаткой. К этой категории относятся овощи и фрукты, зелень, злаки. Нередко такое явление наблюдается у вегетарианцев. Если клетчатка не способна перевариться, она транзитом проходит пищеварительный тракт и выходит естественным путем. Заболевания пищеварительного тракта, связанные с недостаточной выработкой желудочного сока и ферментов поджелудочной железы: гастрит с пониженной секретностью, панкреатит. При этом нарушается переваривание той пищи, что в обычных условиях легко расщепляется.
Заболевания пищеварительного тракта, связанные с недостаточной выработкой желудочного сока и ферментов поджелудочной железы: гастрит с пониженной секретностью, панкреатит. При этом нарушается переваривание той пищи, что в обычных условиях легко расщепляется. появление резкого и неприятного запаха кала;
появление резкого и неприятного запаха кала;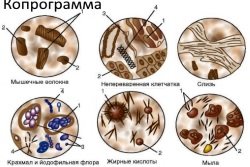 Копрограмма. В норме кал должен быть оформленным, без резкого запаха и патологических примесей. Появление белка, соединительной ткани, гноя, крови, жирных кислот и крахмала говорит о развитии патологии.
Копрограмма. В норме кал должен быть оформленным, без резкого запаха и патологических примесей. Появление белка, соединительной ткани, гноя, крови, жирных кислот и крахмала говорит о развитии патологии. антибиотики при выявленной хеликобактерной инфекции;
антибиотики при выявленной хеликобактерной инфекции;