Процесс отхождения каловых масс очень важен для обеспечения жизнедеятельности. Ведь в его результате организм избавляется от большей части остатков переваренной пищи, не несущих никакой питательной ценности для него.
Процесс дефекации требует к себе достаточного внимания, впрочем, как и остальные процессы жизнедеятельности. Если акт дефекации затруднен, а с калом выходит кровь, надо срочно бить тревогу и идти на прием к врачу.
Геморрой может вызвать появление крови при дефекации.
Существуют определенные признаки кровотечений из заднего прохода, по которым легко распознать отдельные заболевания.
Иногда же кровотечения могут быть неявными (скрытыми), что приводит к развитию серьезных заболеваний в течение длительного промежутка времени, пока симптомы не проявлялись.
Можно выделить следующие характеристики кровотечений из ануса:
- Цвет. Кровь, в зависимости от пораженного отдела организма, может различаться оттенками. Ярко-алая окраска сигнализирует о поражении одного из нижних отделов кишечника или трещинах в анусе. Темно-бордовый (почти черный) цвет указывает на застойные процессы в каком-либо отделе пищеварительной системы и заражении скопившейся крови бактериальными организмами).
- Консистенция. Кровянистые выделения бывают двух типов – густые или жидкие. В густой массе часто присутствуют элементы слизи.
- Длительность. Кровотечение может повторяться во время или после каждого акта дефекации, либо являться единичным процессом кратковременного характера.
- Степень болезненности. Болевой синдром, сопровождающий кровотечения, может различаться по силе проявления – от слабо выраженного до нетерпимого.
- Степень проявления. Кровотечение может быть явно выраженным – кровяные прожилки видны в кале, а также (в зависимости от заболевания) – на нижнем белье, туалетной бумаге, и скрытым – когда выявить наличие кровяных телец в фекалиях возможно только при помощи специальных анализов.
Основные заболевания, сопровождающиеся процессом, когда с калом выходит кровь, следующие:
- болезнь Крона;
- язвенная болезнь желудка или двенадцатиперстной кишки;
- дивертикулез;
- геморрой;
- анальные трещины;
- полипоз кишечника;
- бактериальные инфекции;
- раковые опухоли в кишечнике или желудке.
Кровь в кале может говорить о наличии анальной трещины в заднем проходе.
О том или ином заболевании, сопровождающемся кровотечением из заднего прохода, свидетельствует также консистенция каловых масс:
- Если кровь ярко-алого цвета не смешана с фекалиями, речь может идти как о геморрое или анальных трещинах, так и о раке прямой кишки. При геморрое кровь выходит в своем первоначальном жидком состоянии, без сгустков, за редким исключением, после каждого акта дефекации или во время него.
- Кровотечения при анальных трещинах характеризуются меньшим объемом по сравнению с отделением крови при образовании геморроидальных узлов. В обоих случаях кровь выделяется непосредственно после акта дефекации или же во время него.
- На болезнь Крона, злокачественные и доброкачественные опухоли органов ЖКТ, дивртикулез, язвенные колиты указывают кровотечения в случае, если фекалии выходят в нормальной консистенции или стул является кашицеобразным.
- Жидкий черный кал указывает на обширное кровотечение в каком-либо отделе ЖКТ. Цвет крови может превращаться в черный под воздействием соляной кислоты. В этом случае характерными причинами кровотечений могут быть эрозийные и язвенные процессы в двенадцатиперстной кишке и желудке, цирроз печени, попадание в пищеварительный тракт ядовитых веществ, прием отдельных медикаментозных препаратов.
Причиной того, что с калом выходит кровь черного цвета, может также являться развитие в кровяном скоплении микроорганизмов и их жизнедеятельности. При этом каловые массы будут иметь резкий неприятный запах и смолистую консистенцию.
Такие фекалии в медицинской терминологии называются меленой.
Под воздействием бактериальных микроорганизмов, кровяные скопления сегментируются на отдельные химические элементы, имеющие черную окраску. Выход мелены свидельствует в первую очередь о язвенных процессах в верхних отделах пищеварительного тракта. Среди инфекционных заболеваний, вызванных бактериальными организмами и сопровождающихся кровотечениями из заднего прохода при дефекации, выделяют:
- Амебиаз. Инфекция возникает под воздействием амебиальных (простейших) организмов. При этом увеличивается частот актов дефекации, каловые массы приобретают жидкую консистенцию и выходят небольшими порциями. Кроме сгустков крови в кале обнаруживаются гнойные элементы и слизь.
- Шигеллез. Более распространенное название этого заболевания – дизентерия. Она развивается в результате размножения и деятельности в организме рода бактерий шигелла, которые повреждают слизистые оболочки нижних отделов кишечника. Стул, как и при амебиазе, учащается, в нем присутствуют элементы слизи и гнойные выделения. Шигеллез также характеризуется частыми ложными позывами к дефекации, схваткообразными болями в области брюшины, повышением температуры, общей слабостью, ломотой в суставах и ознобом.
- Балантидиаз. Инфекция вызывается балантидиями – еще одними представителями простейших. Симптомы проявления практически одинаковы с симптомами амебиаза. Кроме того при балантидиазе кровотечения могут иметь скрытый характер, а другие симптомы – не проявляться вовсе.
При любом кровотечение, пусть даже небольшом и кратковременном, рекомендовано как можно скорее обратиться к профессиональному специалисту, занимающемуся лечением подобного рода явлений – проктологу.
Колоноскопия — отличный метод диагностики полипов и язв.
На приеме проктолог выслушивает жалобы больного на проявляющиеся симптомы, собирает анамнез его жизни и заболеваний, затем проводит физикальный осмотр заднего прохода и его пальпацию.
Далее пациент направляется на сдачу лабораторных анализов. Он должен сдать общий анализ крови, анализ кала, при необходимости пройти другие исследования. После этого возможно назначение ряда инструментальных диагностических процедур.
При подозрении на кровотечение из нижних отделов кишечника пациент направляется на колоноскопию или ректороманоскопию. Оба исследования представляют собой осмотр состояния внутренней поверхности кишечника путем ввода специального инструмента – эндоскопа.
В процессе колоноскопии можно диагностировать образование полипов и язв, а также провести биопсию пораженного участка, чтобы исследовать его на наличие мутировавших клеток с целью установления предракового состояния.
В отличие от ректороманоскопии, при которой возможно обследование только последних 60 см толстой кишки (ее дистального участка), колоноскопия позволяет изучить состояние слизистой оболочки всей толстой кишки. Данные методы исследования следует отложить на некоторое время, если у больного наблюдаются:
- острые воспалительные процессы в области брюшной полости или анального канала;
- профузные кровотечения из толстой кишки;
- врожденное или приобретенное сужение просвета толстой кишки;
- анальные трещины в острой фазе развития.
В целом и ректороманоскопия, и колоноскопия – безболезненные методы, в большинстве случаев не требующие введения анестетических препаратов и особой подготовки, кроме очищения кишечника от остатков пищи и каловых масс.
При подозрении на кровотечение из верхнего отдела пищеварительного тракта показана эзофагогастродуоденоскопия (ЭГДС) – осмотр полости желудка, пищевода и двенадцатиперстной кишки с помощью специального зонда – гастроскопа, вводимого через рот пациента. Исследование проводится с целью оценки состояния внутренних оболочек органов на наличие эрозий, воспалений и новообразований.
После проведения всех необходимых диагностических исследований проктолог может направить пациента к другому врачу (чаще всего, гастроэнтерологу, занимающемуся заболеваниями желудочно-кишечного тракта) для уточнения формы заболевания.
После проведения всех необходимых анализов и других диагностических процедур пациенту назначают эффективную программу лечения в зависимости от выявленного заболевания. Как правило, кровотечения из нижних отделов кишечника не требуют госпитализации, в отличие от, например, язвенной болезни желудка или двенадцатиперстной кишки.
Следует помнить о том, что употребление в пищу некоторых продуктов может повлечь выход их остатков с каловыми массами, по виду напоминающих кровяные вкрапления.
К таким продуктам относятся помидоры, свекла и смородина.
Если же человек не ел подобные продукты, но обнаружил наличие крови при дефекации или после нее, он должен незамедлительно обратиться к врачу, так как подобные процессы могут свидетельствовать о развитии серьезных заболеваний, а в результате потери возможно развитие железодефицитной анемии.
Что делать если в стуле обнаружена кровь, расскажет видеоролик:
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
источник
Кровь при дефекации – главный признак кровотечений из нижних отделов желудочно-кишечного тракта. Причиной их возникновения, в большинстве случаев, являются заболевания толстого кишечника и аноректальной области. В редких случаях такие кровотечения возникают при поражении верхних отделов ЖКТ, патологии сосудов, болезнях крови.
К наиболее распространенным причинам анальных кровотечений относятся:
- геморрой;
- анальная трещина;
- проктит;
- доброкачественные новообразования толстого кишечника (полипы);
- колоректальный рак;
- дивертикулярная болезнь;
- неспецифический язвенный колит;
- болезнь Крона;
- кишечные инфекции (дизентерия, амебиаз);
- травматическое повреждение ануса и прямой кишки (инородные тела, анальный секс);
- язва желудка и 12-перстной кишки (при массивном кровотечении);
- экстрагенитальный эндометриоз;
- побочное действие некоторых лекарственных препаратов.
Уже по внешнему виду крови, ее цвету, особенностям содержания в фекалиях, времени выделения можно предположительно определить уровень поражения кишечника.
-
свежая алая кровь на нижнем белье и/или туалетной бумаге — анальная трещина, начальная стадия геморроя, повреждение заднего прохода при запоре;
- свежая алая кровь, не смешанная с калом, в виде капель, брызг, полосок, лужицы — геморрой, анальная трещина, полипы, рак прямой кишки;
- темная кровь, смешанная с калом, в виде сгустков, прожилок — полипы, рак нисходящей ободочной, сигмовидной кишки, дивертикулит;
- диарея с примесью крови, большого количества слизи, гноя — воспалительные заболевания кишечника, кишечные инфекции;
- кал в виде «малинового желе» — рак слепой, восходящей ободочной кишки, дизентерия, поражение тонкого кишечника;
- черная кровь в кале, дегтеобразный стул (мелена) — кровотечение в желудке или двенадцатиперстной кишке.
Чем меньше изменена кровь и меньше смешана с калом, тем ниже располагается источник кровотечения.
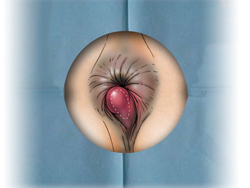
Его развитию способствует сидячий образ жизни, тяжелый физический труд, беременность.
В начале заболевания беспокоит дискомфорт, ощущение инородного тела в области ануса. Затем появляются повторяющиеся ректальные кровотечения. Возникают они во время дефекации или сразу после нее. Кровь при этом имеет ярко-красный цвет, она не смешивается с калом, а покрывает его сверху. Следы крови могут отмечаться на туалетной бумаге и нижнем белье. Объём выделенной крови различен – от нескольких капель до лужицы. Частые интенсивные кровотечения приводят к развитию анемии.
При присоединении воспаления беспокоит боль, возникающая при дефекации и сохраняющаяся некоторое время после нее.
Слизистые выделения раздражают кожу вокруг заднего прохода, вызывая ощущение зуда, и способствует развитию экземы.
Представляет собой линейную язву, расположенную в нижней части заднепроходного канала.
Основными ее симптомами являются кровотечение и боль возникающие в момент дефекации. Боль достаточно интенсивная, жгучего, колющего характера, отдает в область промежности, крестца, в прямую кишку. Продолжается она от нескольких минут до нескольких часов.
Кровотечение обычно незначительное. Кровь при этом находится на поверхности кала в виде полос и не смешивается с ним. Иногда кровь выделяется каплями в конце дефекации, оставляя следы на бумаге или нижнем белье.
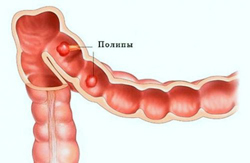
Основными жалобами больных с полипозом являются:
- дискомфорт;
- боль в животе, не имеющая четкой локализации;
- нарушение стула в виде чередования запоров с поносами;
- стул с примесью слизи и крови.
Кровотечение при полипозе неинтенсивное. Кровь темная, смешана со слизью и калом, однако, чем ближе к заднему проходу расположен полип, тем ярче кровь. Кровотечения также может быть скрытым, и быстро ведет к анемизации больного.
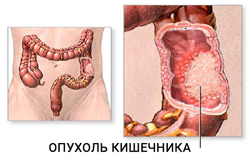
Первыми признаками рака ректосигмоидного отдела являются спастические запоры, кал при этом становится лентообразным, позже на его поверхности появляется слизь и кровь. Часто при раке кишечника развивается геморрой, крайне плохо поддающийся лечению. Боль не характерна для данной локализации и появляется лишь при развитии кишечной непроходимости. Пальпаторно опухоль может не определяться даже в поздних стадиях болезни.
При поражении опухолью правых отделов толстой кишки первые симптомы появляются очень поздно и носят неспецифический характер. Нарастают признаки интоксикации (лихорадка, ускорение СОЭ), отсутствие аппетита, быстрая потеря массы тела. В стуле появляются патологические примеси: слизь, кровь (чаще скрытая), гной, иногда кал приобретает вид «малинового желе». Позже появляются боли в правой половине живота, нередко опухоль определяется при пальпации.
Для рака прямой кишки характерны тянущие жгучие боли в прямой кишке, частые позывы к дефекации с последующим выделением слизи с кровью. Кровь не смешивается с калом, но в отличие от геморроя, выделяется в начале дефекации. Каловые массы могут включать гной, продукты распада опухоли.
Дивертикулез в большинстве случаев поражает толстую кишку, преимущественно левые ее отделы. Частота заболевания увеличивается с возрастом, им страдают более 60% населения после 70 лет.
Неосложненный дивертикулез толстой кишки обычно протекает бессимптомно. Воспаление дивертикула проявляется:
-
болью преимущественно в левых отделах живота;
- неустойчивым стулом;
- снижением аппетита;
- тошнотой;
- повышением температуры;
- лейкоцитозом.
Дивертикулит осложняется кровотечением у 3-5% больных. Оно часто бывает профузным и развивается внезапно. Нарастают признаки острой кровопотери (слабость, бледность кожи, головокружение, тахикардия), в стуле появляется малоизмененная кровь.
Воспалительные заболевания кишечника, имеющие сходные кишечные проявления. Характеризуются волнообразным течением с периодами обострения и ремиссии.
Основными симптомами заболеваний являются:
- кровавый понос;
- боль в животе;
- лихорадка при обострениях.
При неспецифическом язвенном колите диарея с кровью может длительно являться единственным симптомом заболевания. При болезни Крона кровотечения возникают реже, в зависимости от уровня поражения кровь в кале может обнаруживаться в виде темных сгустков или ярко красных прожилок.
Кроме поражения кишечника, имеются симптомы системного характера (узловатая эритема, артриты, поражение кожи и глаз, склерозирующий холангит и др.)
Анальное кровотечение иногда является симптомом некоторых инфекционных заболеваний (дизентерия, брюшной тиф, амебиаз, геморрагические лихорадки).
- острое начало;
- фебрильная лихорадка;
- слабость;
- головная, мышечная боль;
- и другие проявления интоксикации: рвота, диарея, выраженная боль в животе.
При этом боль в животе всегда предшествует кровотечению. Кровь обычно темная, смешана с испражнениями и слизью.
Одно из опасных осложнений антибиотикотерапии. Чаще всего развивается на фоне приема сульфаниламидов, клиндамицина, ампициллина, линкомицина, препаратов цефалоспоринового ряда.
Заболевание проявляется схваткообразной болью в животе, интоксикационным синдромом, выраженной диареей. Стул обильный, водянистый, при тяжелых формах – приобретает вид «рисового отвара». В испражнениях присутствуют патологические примеси – слизь, кровь.
- Пальцевое исследование прямой кишки. Уже на этапе предварительного осмотра зоны промежности и заднего прохода можно диагностировать анальную трещину и геморрой. Пальцевое исследование позволяет оценить подвижность стенки прямой кишки, состояние лимфатических узлов.
- Аноскопия и ректороманоскопия. Позволяет провести визуальное исследование прямой кишки и дистального отдела сигмовидной кишки. С помощью этих методов определяют наличие новообразований слизистой оболочки, эрозий, язв, трещин, признаков воспаления. Данные методы также позволяют произвести биопсию тканей с последующей коагуляцией кровоточащего участка.
- Колоноскопия. Наиболее информативный метод, который позволяет произвести осмотр толстого кишечника на всем его протяжении. Благодаря высокой разрешающей способности, с помощью колоноскопии можно распознать патологические изменения в кишечнике на самых ранних стадиях, провести множественную биопсию тканей, выполнить удаление полипов, коагулировать кровоточащий сосуд.
- Ирригоскопия. Рентгенологический метод исследования толстого кишечника. С помощью этого метода нельзя определить источник кровотечения, однако позволяет получить данные об основном заболевании (дивертикулы, новообразования), вероятно ставшим причиной кровотечения.
В норме крови в стуле быть не должно. Любое, даже незначительное кровотечение из заднего прохода является поводом для обращения к врачу и проведения обследования.
Однако, существует ряд ситуаций, когда медицинская помощь должна быть оказана незамедлительно:
-
кровотечение очень обильное и не останавливается;
- кровотечение из заднего прохода сопровождается рвотой с примесью крови;
- кровотечение сопровождается резким ухудшением общего состояния: бледностью, выраженной слабостью, снижением артериального давления, головокружением, потерей сознания;
- кровотечение сопровождается нарастающим болевым синдромом и лихорадкой.
Для прохождения планового обследования по поводу анального кровотечения в первую очередь необходимо обратиться к врачу-терапевту или колопроктологу. Даже если диагноз кажется очевидным и неопасным (анальная трещина, геморрой), обязательно проведение полного исследования кишечника для исключения более серьезной патологии.
источник
Кал с кровью – серьезный симптом, в большей части случаев указывающий на развитие серьезной патологии. Человеку рекомендуется получить консультацию специалиста и пройти медицинское обследование.
Причины кала с кровью многочисленны. Появлению фекалий с примесью крови могут способствовать следующие состояния и заболевания:
- Анальные трещины . Сопровождается появлением алой крови (отмечается на какашках сверху). Внутри отсутствует, поскольку попадает в них только после формирования. Причин появления анальных трещин немного. Особенно часто это хронический запор и сильное натуживание во время опорожнения прямой кишки. Хотя начавшееся кровотечение не представляет угрозы для жизни, оно может беспокоить человека на протяжении одного–трех дней. Для диагностирования патологии проводится пальцевое (ректальное) исследование прямой кишки. Патология при своевременном посещении врача быстро лечится.
- Геморрой . Свежая кровь алого цвета покрывает выходящие фекалии, поскольку появляется только в конце дефекации. Дополнительно больного беспокоят ощущение постороннего тела в заднем проходе, зуд и болезненность. Состояние ухудшает слишком твердый стул и повышенное внутрибрюшное давление. У представителей мужского пола причиной развития болезни выступает поднятие тяжелых предметов. Геморрой бывает наружным и внутренним. В последнем случае патология диагностируется только в ходе осмотра слизистой прямой кишки при помощи ректоскопа.
- Неспецифический язвенный колит . Болезнь сопровождается появлением язвенных участков на слизистой поверхности толстого кишечника. В этом случае вместе с калом выходит слизь и гной. Сопутствующая симптоматика – болезненность в животе, понос, повышение общих температурных показателей. Диагностируется патология после гистологических и эндоскопических исследований.
- Онкопатология . На состояние указывает появление неизмененной крови. Местом локализации в этом случае выступает сигмовидная либо прямая кишка. Типичными признаками рака становятся похудение, болевой синдром, повышение температуры тела и прочие симптомы интоксикации организма.
Если область локализации кровотечения расположена далеко от прямой кишки, то в случае ускоренного движения фекальной массы кровь выходит в неизменном виде. Причиной могут выступать следующим заболевания:
- Болезнь Крона. Заболевание относится к группе иммунных воспалений. Преимущественная область локализации – тонкий кишечник и поперечно-ободочная кишка. Спровоцировать состояние могут стрессовые ситуации, пищевая аллергия и активное курение. Симптомы – частая диарея с примесями крови, слизи и гноя, высокая температура тела, болезненность в животе, язвы на слизистой ротовой полости, кожные высыпания, ухудшение зрения. Каловые массы могут содержать сгустки крови.
- Кишечные патологии. Одним из характерных признаков – понос с примесями крови. Для диагностирования используются лабораторные методики.
Подобное явление обусловлено повреждением слизистых верхних отделов желудочно-кишечного тракта. Присутствующая в пищевом коме соляная кислота и ферменты вызывают изменение цвета крови. Под их воздействием пищевой ком трансформируется в «мелену»: кал выглядит как клейкая тягучая масса черного цвета.
Таким кровотечением могут сопровождаться:
- Язвенные патологии. Если источник кровопотери расположен в полости желудка или просвете 12-перстной кишки, то черному калу будет сопутствовать появление болей в области эпигастрия. Они могут появляться и после еды, и на пустой желудок. Также отмечается развитие приступов тошноты, отрыжка и изжога.
- Патологии пищевода. В этом случае отмечается не мелена с резких неприятным запахом, но и кровавая рвота.
- Опухоли.
- Травмы живота.
- Лечение некоторыми группами медикаментов. Прием НПВС и средств, снижающих скорость свертывания крови, может провоцировать развитие желудочного кровотечения. Один из частых диагнозов – аспириновая язва.
- Болезни желчного пузыря и протоков. Симптомами патологии становятся развитие механической желтухи, пожелтение кожного покрова, болезненность в области правого подреберья. Диагностируется болезнь с помощью УЗИ и лабораторных исследований.
- Варикоз пищевода. Кровь поступает из патологически расширенных сосудов. Само заболевание является осложнением портальной гипертензии, формирующейся на фоне цирроза печени. Дополнительная симптоматика – боли за грудиной, возникающие после приема пищи, рвота с примесями крови, понижение АД, горький привкус во рту, сосудистые звездочки на кожном покрове живота.
- Синдром Мэллори-Вейсса. Причиной развития состояния становится нарушение целостности слизистой пищевода либо кардиального отдела желудка вплоть до подслизистых оболочек. Формируется на фоне рвоты после прободения язвы либо людей с алкогольной зависимостью. Помимо мелены у больного отмечается сильнейший болевой синдром.
- Прободение язвы 12-перстной кишки.
- Онкопатологии желудка. Типичные признаки – отвращение к пище, развитие анемических состояний, слабость, стремительная потеря веса, кровотечение, вызывающее появление мелены.
- Рак кишечника. К симптомам патологии относятся чередование запоров и поносов, ложные позывы к дефекации. Для поздних стадий характерно появление лентовидного кала, содержащего кровавые включения.
Кроме того, причиной появления скрытой крови в кале становятся опухоли пищевода, туберкулез кишечника, а также пародонтоз, стоматит, кровотечения из носа.
Если с калом выходит кровь у ребенка, то, что может выступать причиной? Заболевания ЖКТ в детском возрасте встречаются довольно часто, так как пищеварительная система сформирована не полностью. У малышей первого года жизни появление кровянистых вкраплений в составе фекалий может выступать признаком развития дисбиоза.
Сопровождающее его воспаление слизистых оболочек кишечника вызывает повреждение и кровоточивость сосудов. Дополнительная симптоматика – сильные кишечные колики, вздутие живота, пенистый стул. Прожилки крови могут обнаруживаться при развитии кишечной непроходимости – весьма опасном состоянии, требующем оказания срочной медицинской помощи. У деток заболевание не исключает задержку стула.
Иногда отмечается отхождение жидких каловых масс, содержащих кровяные включения. При этом содержание крови постепенно увеличивается. Следующая причина – анальные трещины. Провоцирующие факторы – запор, глистные инвазии, аллергическая реакция на молочный белок и другие продукты. Подробнее с причинами и лечением крови в кале у малышей вы сможете познакомиться здесь.
Исключительно женская причина появления в кале крови – это развитие эндометриоза. Для него характерно появление тянущих болей в области поясницы и нижней части живота, усиливающихся во время опорожнения кишечника.
- Темно-алая кровь может указывать на наличие полипов, опухолевых образований и язвенные патологии.
- Кровь после акта дефекации часто появляется в послеродовой период. Причиной становится обострение геморроя, появление анальных трещин, обусловленных твердым стулом и прошедшими родовыми потугами. Болезненность, как правило, отсутствует, но период заживления характеризуется сильным зудом.
- Перед началом менструации не исключено обострение геморроя, что и приводит к появлению крови на поверхности каловых масс.
- Красная слизь, определяющаяся в составе фекалий в период менструирования, является признаком эндометриоза. Разросшийся маточный эндометрий, так же как и нормальный, начинает кровоточить, чем и объясняется присутствие кровянистых примесей.
Примеси крови в каловых массах – явление, которое часто сопровождает беременность. Увеличенная в размерах матка оказывает сильное давление на расположенные в непосредственной близости органы и прямую кишку в частности. Но если подобный симптом регулярно возникает в третьем триместре и сопровождается тянущими болями в животе, изменение артериального давления и нарушениями сердечного ритма, то женщине рекомендуется проконсультироваться у гинеколога.
Значительная кровопотеря может вызывать кислородное голодание ребенка. Кровь в кале у взрослого мужчины может быть признаком рака предстательной железы. По мере прогрессирования болезни онкообразование увеличивается в размерах и травмирует стенки прямой кишки во время дефекации.
При кровяном кале у взрослых пациентов в целях выявления причины его появления назначается полное медицинское обследование. Начальные процедуры – осмотр проктолога: оценка состояния ануса, пальцевое исследование сфинктера и слизистой поверхности кишки. Для диагностирования причины человеку назначают:
- Исследование крови (общее и биохимия). Необходимо для выявления признаков воспаления и анемических состояний.
- Копрограмма. Проводится для определения следов скрытой крови, яиц гельминтов.
- Ректороманоскопия. Используется для выявления патологий в толстом отделе кишечника.
- Рентгенология.
- УЗ-исследование органов пищеварения.
- Колоноскопия.
- Гастроскопия. Рекомендована при подозрении на воспалительный процесс верхних отделов кишечника.
При незначительных кровотечениях, развивающихся на фоне удаления зубов, ранок в ротовой полости и других, кровь в составе каловых масс визуально незаметна. Но это не всегда означает, что ее там нет. Чтобы подтвердить скрытую кровь, проводится специальное лабораторное исследование.
За трое суток до сдачи кала из меню человека исключается мясо, рыба, железосодержащие лекарственные средства. Собранные фекалии обрабатываются уксусной кислотой. Изменение цвета препарата на синий/зеленый указывает на присутствие крови.
Что делать, если появился кал с кровью? Проконсультироваться со специалистом, который назначит необходимое лечение на основании полученных результатов. Кроме медикаментозной терапии, больному назначается соблюдение принципов диетического питания. В процессе терапии используются следующие группы лекарственных средств:
- ректальные суппозитории – необходимы для заживления травм слизистых кишки;
- венотоники – используются для устранения варикозной симптоматики;
- препараты, содержащие в составе глюкокортикоиды;
- противоопухолевые;
- Сульфасалазин и его производные – назначаются к приему при диагностировании болезни Крона;
- антибиотики;
- противовирусные, интерфероны;
- кровоостанавливающие;
- про- и пребиотики.
До начала лечения необходимо проконсультироваться с лечащим доктором. Для лечения полипов кишечника применяется чистотел. Травяной настой принимают до еды. Отвар используется для курсового проведения клизм. Его длительность – 10 суток. Отвар апельсинов корок. Хорошо справляется с внутренними кровотечениями. Корки (сухие или свежие) нужно сварить и положить в напиток немного сахарного песка.
Отвар крапивы или настой из травы тысячелистника. Применяется для остановки кровотечений. Пить средство нужно до приема пищи. Чеснок с молоком. При обострении геморроя рекомендуется кушать свежий чеснок и запивать его молоком. Капустный сок. Помогает в лечении язвенных патологий.
Присутствие в кале видимой или скрытой крови – симптом серьезного заболевания. При его однократном появлении – повод для волнения нет. Но если патологическое состояние сопровождается развитием дополнительной симптоматики – повышение температуры тела, приступы тошноты, рвота, рези в животе, общая слабость – то необходимо посетить кабинет врача.
источник
Кровь при дефекации у женщин считается достаточно распространенным признаком неполадок в организме. Не заметить этот тревожный симптом при испражнении сложно, однако большинство представительниц прекрасного пола предпочитают не обращать на него внимания. Более сознательными являются будущие мамы, которые обнаруживают у себя кровь в кале при беременности.
Кровяные выделения из прямой кишки в медицине называются анальным кровотечением. Зачастую подобное патологическое состояние проявляется в момент дефекации. Следы крови на туалетной бумаге сразу вызывают беспокойство у женщины. Не удивительно, ведь стул с кровью может быть одним из симптомов ряда опасных заболеваний.
Кровяные выделения из заднего прохода бывают:
- Слабые – в прямой кишке сочатся капли алой крови без боли.
- Умеренные – в кале появляется небольшое количество темно-красных сгустков. Иногда появляется слизь с кровью.
- Сильные – во время дефекации наблюдается выделение крови в больших объемах. В зависимости от причины патологии может появиться кровь в моче.
Обильное кровотечение зачастую сопровождается слабостью в теле, усиленным потоотделением. Кровавые выделения из заднего прохода у женщин иногда дополняются шумом в ушах, бледностью кожи, рвотой, повышением температуры и появлением болей.
Кровь с калом и сопутствующие тревожные симптомы свидетельствуют о серьезной опасности для жизни. Это повод срочно обратиться за неотложной медицинской помощью. Как только появившаяся угроза будет взята под контроль, опытный врач сможет заняться сбором анамнеза и постановкой точного диагноза.
Порой к характерной клинической картине заболевания ЖКТ может присоединиться гематурия (кровь в моче). Однако не стоит раньше времени бить тревогу, поскольку кровь из заднего прохода может смешаться с уриной. Поэтому достоверно определить кровь в моче можно только лабораторным методом.
Кровь в заднем проходе у женщин, прежде всего, может свидетельствовать о повреждении слизистой поверхности кишечника или толстой кишки. Ни в коем случае нельзя относиться к ректальному кровотечению, как к обыденной банальности. После обнаружения крови при дефекации не стоит откладывать в долгий ящик посещение проктолога. Только специалист способен выяснить точную причину появления крови в кале.
Кровянистые выделения возникают по следующим причинам:
- Геморрой – фактор, наиболее часто провоцирующий кровотечения с испражнениями.
- Колит – это заболевание приводит к воспалению в любом отделе ЖКТ. Могут появляться язвы, в результате чего начинается кишечное кровотечение. Часто кровоточит в толстой кишке.
- Анальные трещины – кровь в кале у женщины определяется в небольшом количестве. Кровавые выделения происходят при дефекации и сопровождаются чувством жжения.
- Запоры – проблема, возникающая в результате неправильного питания, низкой физической активности, бесконтрольного применения слабительных и пр. Фекалии с прожилками крови появляются в момент тугого продвижения каловых масс по заднему проходу, который имеет густую сетку кровеносных сосудов.
- Полипы – приводят к различным по характеру кровотечениям (кровяные сгустки, прожилки и др.)
- Проктит – имеет схожую симптоматику с геморроем. Однако, если геморрой кровит, кровь не смешивается с калом, в то время как проктит приводит к смешиванию крови с испражнениями.
- Другие системные заболевания, приводящие к появлению крови в моче и кале.
Нередкими бывают случаи, когда кровянистые выделения из заднего прохода наблюдаются перед месячными или во время месячных. Почему это происходит? Существует две основных причины, наиболее часто встречающиеся в терапевтической практике.
Во-первых, кровь в кале является результатом обострения геморроя. Данное заболевание наиболее остро проявляется за несколько дней до начала менструации. Объясняется это тем, что с приближающимся началом нового менструального периода в тазовую область происходит активный приток крови. В след за этим геморроидальные узлы “переполняются” и воспаляются. В результате при опорожнении можно увидеть кровянистые выделения. Иногда при этом можно наблюдать дополнительно кровь в моче, что просто связано с физиологическими особенностями женского испражнения.
Во-вторых, если кал имеет примеси крови во время месячных, можно судить об эндометриозе. Особенностью данного заболевания является способность клеток эндометрия (слизистая матки) проникать в соседние органы женского тела. Такое патологическое состояние является результатом многих негативных факторов в жизни женщины, одним из которых является нарушение уровня стероидных гормонов, а также иммунологического статуса.
Куда бы ни проникли клетки эндометрия, они также продолжают выполнять свою прямую функцию под воздействием гормонов. Если эндометриоз обосновался в прямой кишке, значит, кровянистые выделения во время месячных появятся в стуле. В случае расположения очага в почках, мочеточниках и мочевом пузыре, появится кровь в моче.
Кровь из заднего прохода при беременности появляется зачастую из-за гормональной и физиологической перестройки организма будущей матери. Рост плода и увеличение матки приводят к сбоям работы ЖКТ. В результате беременную начинают беспокоить запоры, которые могут провоцировать анальное кровотечение. Поэтому рекомендуется, прежде чем забеременеть, пройти необходимые исследования и оздоровиться.
Кровь из заднего прохода во время беременности может иметь разное происхождение и характер. Под небольшими вкраплениями крови после дефекации, скорей всего, скрывается проблема анальных трещин. Данное патологическое состояние сопровождается болью во время испражнения. Обильный понос с кровью при беременности может быть вызван инфекцией или опухолью. Игнорировать такой жидкий стул будущей маме не стоит, ведь из-за диареи может возникнуть обезвоживание. Это чревато выкидышем или врожденным пороком развития у будущего ребенка.
Кал с кровью при беременности может также быть следствием геморроя.
Обычно судить о данной проблеме приходится по крови, льющейся небольшой струйкой сразу после посещения туалета. При этом наблюдается алая кровь. Этот недуг часто развивается у беременных по причине набора лишнего веса, варикоза, неправильного питания. Геморрой также кровит при беременности из-за крупного плода или многоплодия.
Наибольшую опасность во время беременности как на поздних, так и на ранних сроках представляют кровяные сгустки в кале. Вместе с изменившимся составом и оттенком фекалий они могут свидетельствовать о проктите, полипах, язве, дивертикулах или даже раке. Поэтому при беременности кровь из заднего прохода является поводом для обязательного и внепланового посещения врача. Особенно не стоит затягивать с решением этой проблемы на поздних сроках вынашивания плода, поскольку существует угроза жизни матери и ребенка.
Новоиспеченная мама после родов сталкивается с множеством проблем. Родовая деятельность всегда предполагает сильную нагрузку на нижние отделы кишечника. В результате от физических повреждений страдает прямая кишка, и через некоторое время у роженицы появляется кровь из заднего прохода. Причины у родивших женщин сводятся в основном именно к повреждению кровяных сосудов в момент потуг. Данная проблема может самостоятельно исчезнуть спустя несколько дней. Однако если кровь продолжает периодически появляться, то стоит обратиться к врачу.
Послеродовой период нередко сопровождают запоры, которые возникают в результате таких причин:
- увеличенная матка продолжает давить на кишечник,
- мышцы пресса ослаблены,
- изменено соотношение уровня гормонов,
- ослаблена перистальтика кишечника,
- неправильное питание,
- после кесарева сечения наложенные швы могут вызывать у женщины боязнь тужиться.
Запор может быть атоническим или спастическим. В первом случае нарушается перистальтика из-за проведения неестественных родов (кесарево сечение). При этом может появиться ноющая боль, слабость, тошнота, нарушается аппетит. Для спастического запора характерен повышенный тонус кишечника. Опорожнение происходит не полностью в виде “овечьего кала”. Чаще всего с ним сталкиваются из-за психологических проблем.
Лечение запоров после родов, помимо прочего, подразумевает корректировку рациона. В меню должно быть наличие следующих продуктов: каша гречневая, абрикосы, морковь, свекла, капуста, кефир, йогурт, овсянка, укроп. Кормящие мамы могут также воспользоваться некоторыми слабительными препаратами.

Одним из способов диагностики является ректоскопия – исследование нижней части ЖКТ. Она позволяет обнаружить трещины анального отверстия, геморрой и патологические образования в прямой кишке. Также врач может обратиться к колоноскопии, с помощью которой проводится обследование толстой кишки.
После постановки точного диагноза назначается максимально эффективное лечение. Залогом успешного избавления от недуга у взрослых в любой ситуации является соблюдение всех рекомендаций проктолога. В результате своевременного обращения к специалисту любая девушка сможет избавить себя от неприятных последствий болезни. Поэтому не стоит игнорировать первые признаки геморроя, анальных трещин и пр.
Кишечник – чувствительная часть человеческого организма. Он играет роль своеобразной лакмусовой бумаги, по которой можно судить о состоянии здоровья. Понос, прожилки крови, имеющие алый цвет, боль в анальном отверстии – эти и много других симптомов возникает вследствие неполадок не только в работе ЖКТ, но и других систем женского организма. Справиться с данными проблемами можно соблюдая элементарные профилактические меры.
Во-первых, наполните свой ежедневный рацион продуктами, богатыми на клетчатку. Крупы, овощи, фрукты, цельнозерновой хлеб – их присутствие в меню позволит меньше чем за 1.5 месяца избавиться от запора и избежать анальных кровотечений.
Во-вторых, пейте много воды и соков. Особенно полезным в борьбе с запорами может стать сливовый сок.
В-третьих, необходимо вовремя опорожнять свой кишечник. Не нужно тянуть с дефекацией до срока, когда уже невмоготу вытерпеть.
В-четвертых, регулярно выполняйте упражнения Кегеля, которые могут быть полезны как нерожавшим женщинам, так и в первые 2–4 месяца после родов.
источник
Здравствуйте. У меня после кала кровь,но без боли. Что это означает? Поэтому если вы заметили кал у ребенка с кровью, не поддавайтесь панике.
Кровь в стуле может быть ярко-красного, бордового цвета, черная и хорошо видимая, или скрытая (не видимая невооруженным глазом). Цвет крови в течение ректального кровотечения часто зависит от места кровотечения в желудочно-кишечном тракте.
Черный, вонючий и смолистый кал называется мелена. Мелена возникает, когда кровь находится в толстой кишке достаточно долго и достаточно для размножения бактерий, чтобы разбить ее на химические вещества (гематин), которые являются черными.
В таких ситуациях кровь движется настолько быстро, что не хватает времени для бактерий превратить кровь в черную. Иногда, кровотечения из желудочно-кишечного тракта может быть слишком медленным, чтобы выглядеть как ректальное кровотечение или мелена.
Кровь в стуле обнаруживается только путем анализов (фекальное тестирование на скрытую кровь) в лабораторных условиях. Кровотечение часто связано с анемией — потерей железа вместе с кровью (железодефицитная анемия). Неизмененная алая кровь, не смешанная со стулом.
Чаще всего речь идет о выделении алой крови без сгустков, в редких случаях возможно появление темной крови со сгустками.
Кровотечение из ануса также характерно для анальной трещины, но при этом порция крови совсем небольшая, выделяется во время или сразу после дефекации. Черный цвет стула обусловлен изменением крови под действием соляной кислоты в желудке.
При систематическом появлении крови в стуле необходима консультация врача — проктолога, колопроктолога. Оно характеризуется появлением крови из ануса и наблюдается чаще всего при акте дефекации.
Слабое кровотечение характеризуется вытеканием нескольких капель крови, не сопровождающимся болевыми ощущениями. При кровотечении из прямой кишки нельзя вставать, ходить или сидеть, так как при этом происходит приток крови к тазовым венам, что способствует усилению или возобновлению кровотечения.
Для этого заболевания характерно появление крови после дефекации. И вот после праздников уже 2 недели как,язаметил кровь в кале в малых количествах,поверхностная,алая,ничего не болело,не выперало,были также слизистые выделения. Я сел нащадящуюдиету,и кровь стала реже,иногда стала более бардовой(темной),аслизь вокруг кала исчезла.
И на утро снова кровь. начал пить ацепол, панкреатин, иогурты,молоко,каши. Снова,серьезно сел на диету. Крови практически нет или нет вовсе(по разному),но в животе ощутимое,без болезненное ощущение «сосания» или «жжения»,как от голода.
Здравствуйте! Мне 23 года. В последнее время заметила совсем немного крови после дефекации.
Но совсем недавно стала замечать кровь,как уже описала выше, совсем немного. Кровь после дефекации в Вашем случае связана с геморроем на фоне запоров. Лечение признаюсь сделано мною не до конца. Около полугода после лечения, выделений крови небыло,но вот около месяца все вовозобновилось.
Появление капель крови после дефекации чаще всего связано с геморроем. Помогите очень прощу. Мне 28 лет. Больще месяца после дефекации появляется кровь. Во время процеса чаще болит, иногда нет, но всё же есть кровь. Бывает 3−4 дня не хожу в туалет.
2−3 раза замечала кровь 2 года назад и вмё очень быстро прошол. Если же крови много, или если самостоятельное лечение свечами и мазями не принесет эффекта, нужно обратиться за консультацией к проктологу (или врачу-хирургу в поликлинику).
Здравствуйте! Мне 30 лет. Около года назад обнаружил кровь после дефекации, длилось это недели две, потом кровотечения пропали. Последний поход в туалет сопровождался очень большим количеством крови и малым колличеством кала. Кровь ярко аллого цвета без всяких сгустков.
До этого момента небыло ни крови ни неприятных ощущений (кроме осознания наличия шишки).
В продолжении темы, начатой в статье №1 и статье №2, предлагаю рассмотреть причины того, почему появляется кал с алой кровью. Не только взрослые сталкиваются с появлением кала с алой кровью: тот же самый симптом может появиться у ребенка любого возраста.
Очень многие мамы задают такой вопрос: по какой же причине появляется блестящий, со слизью, жирный, трудно выходящий кал у ребенка как пластилин? Внимательно следите за здоровьем ребенка, а заметив кал с алой кровью, сдайте анализы, и убедитесь, что это действительно кровь, а не примесь продуктов питания.
Появление крови из заднего прохода всегда тревожный симптом.
Иногда такая геморрагия приводит к потере 100-200 мл крови в сутки и при частых повторениях обусловливает развитие малокровия. Прожилки крови и кровяные сгустки в каловых массах обычно наблюдаются при воспалительных процессах (колиты), дивертикулезе и опухолях.
Обильное кровотечение может быть при дивертикулезе толстой кишки, язвенном колите, болезни Крона. Кал черного цвета характерен при циррозе печени, язве и раке желудка.
Данная теория способна объяснить, почему при данном заболевании выделяется из заднего прохода кровь и кал со слизью.
Стоит отметить, что сначала у пациента наблюдается обычный стул. Затем появляется кровь и белая слизь в кале. После этого оформленный стул полностью пропадает и сменяется жидким.
В этой ситуации из заднего прохода при очередной дефекации появляются только патологические выделения (кровь и слизь).
В некоторых случаях кровотечение из заднего прохода может быть черного цвета и неприятно пахнущим. Таким образом, Мелена обычно означает кровотечение из верхних отделов желудочно-кишечного тракта (например, кровотечения из язвы желудка или двенадцатиперстной кишки или из тонкого кишечника).
Стул с кровью — это тревожный сигнал, который указывает человеку на возникшие проблемы в его организме, а точнее в ЖКТ. Как правило, этот симптом вызван кровотечением в кишечнике, которое может быть опасным для здоровья человека. Поэтому своевременное обращение к врачу и выяснение причины появления данной патологии является крайне важным. Чтобы правильно провести диагностику возможных заболеваний, первым делом необходимо выявить место кровотечения. А для этого назначается тщательное обследование и множество анализов.
Стул с кровью — это признак того, что слизистая оболочка кишечника или его сосуды имеют повреждение. А оно в свою очередь вызывается рядом различных заболеваний. Необходимо учесть, что при каждом из них стул с кровью не одинаков, имеются разные проявления:
Еще одной, не менее частой, причиной появления такой патологии являются инфекционные заболевания (дизентерия, сальмонеллез и др.) и любые другие инфекции, повреждающие слизистую кишечника. При этом, как правило, появляется с кровью в виде прожилок. Также могут возникать схваткообразные боли и ложные позывы к дефекации.
Кровь при стуле может появиться из-за аллергии. Очень часто она проявляется на белки, содержащиеся в козьем и коровьем молоке. При этом происходит снижение аппетита, потеря веса и аллергические высыпания на коже.
Если же человек испытывает сильные то это может указывать на инвагинацию — всасывание одной части кишечника в другую. При таком диагнозе к стулу с кровью может прибавиться и рвота.
Когда следует обратиться к врачу
При обнаружении вышеперечисленных симптомов необходимо посетить врача (проктолога, онколога или хирурга). Если же кровотечение произошло у ребенка или у беременной женщины, то необходимо тут же вызвать скорую помощь.
В заключение можно сделать вывод о том, что визуальный осмотр кала играет существенную роль в жизни человека. Ведь именно он поможет провести раннюю диагностику заболеваний, после которой будет начато своевременное лечение.
– при этом недуге кровавые пятна на каловых массах проявляются в виде отдельных вкраплений.
Люди, следящие за своим здоровьем, часто спрашивают у врачей: если кал с примесью крови, что это может быть?
Многие родители сталкиваются с проблемой . Чаще всего он не является проявлением серьезной болезни. Причин, по которым каловые массы меняют свой цвет, может быть много. У малышей до года – это употребление банана, у детей постарше – напитки, в которых содержатся красители, шоколад, свекла, антибиотики. Но чтобы исключить более серьезные причины, обязательно стоит посетить детского врача.
Кровотечение у детей, возникающее из заднего прохода, может быть спровоцировано следующими причинами:
- , возникающие вследствие запоров;
- заворот кишок;
- лактозная недостаточность;
- пищевая аллергия.
При обнаружении у ребенка примеси крови в кале, следует сходить к доктору. Только квалифицированный врач способен определить причину подобных выделений и подобрать оптимальную схему лечения.
Причины могут быть разным и зависят от возраста пациента, образа жизни и других факторов. Пожилые люди часто подвержены геморрою, который сопровождается кровяными выделениями, присутствующими в каловых массах. Преимущественно они имеют вид сгустков и говорят о запущенной стадии внутреннего геморроя.
Многие взрослые имеют вредные привычки, поэтому сталкиваются с такой проблемой, как кровь в кале после алкоголя. Подобный симптом сигнализирует о наличии патологий желудка и печени.
Кровянистые выделения могут быть проявлением полипов, образовавшихся на кишечных стенках.
Еще одна причина – злокачественные новообразования.
Появление в каловых массах крови и слизи – один из симптомов . Это болезнь воспалительного характера, поражающее слизистую прямой кишки. Подобный признак также характерен для язвенного колита.
Но кровяные выделения со слизью могут говорить и о более серьезных патологиях, например, доброкачественных или злокачественных новообразованиях в кишечнике.
Если прожилки заметны не один день, сочетаются с болями, отсутствием аппетита и снижением веса, нужно незамедлительно идти к врачу, чтобы пройти комплексное обследование.
У беременных женщин чаще всего кал с примесью крови появляется из-за и трещин в анальном проходе. Если выделения темные и густые, а каловые массы приобретают черный окрас, следует посетить доктора, чтобы исключить серьезные патологии. Важно помнить, что даже самая незначительная потеря крови может негативно отразиться на здоровье будущей мамы и малыша.
При родах кишечник подвергается серьезным нагрузкам, в результате чего в испражнениях появляются кровянистые выделения. Обычно симптом исчезает через пару дней появления ребенка на свет. Кроме того, потуги могут приводить к формированию геморроидальных узлов и последующему кровотечению. В данном случае лечение проводится под неусыпным контролем врача.
Первый вопрос, который задают все пациента, к какому врачу идти при появлении кала с кровью. Лечение подобных недугов занимается проктолог. Он проведет необходимые обследования, установи причину проблем и подберет оптимальную схему терапии.
При желудочном кровотечении больного госпитализируют в больницу. Амбулаторно вылечить данную болезнь невозможно. Аналогично поступают при обнаружении дизентерии, непроходимости кишечника, онкологии, тяжелой формы язвенного колита. Если кровяные выделения появились в стуле из-за язвенного колита, протекающего в средней или легкой форме, только врач может определить, что делать и как лечить кал с кровью. Как правило, лечение проводится амбулаторно и включает в себя прием лекарственных препаратов и соблюдение строгой диеты.
Когда причиной проблем являются трещины в заднем проходе, основная терапия призвана устранить основные причины заболевания. При трещинах важно следить за испражнениями и не допускать появления запоров, так как они могут лишний раз травмировать слизистую кишечника. Кроме того, больной должен правильно питаться. В рационе должны быть вареные овощи, черный хлеб, кисломолочные продукты. От тяжело перевариваемой пищи лучше отказаться.
Многие пациенты интересуются, как лечить причины кала с кровью с помощью рецептов народной медицины. Наибольшей популярностью при лечении кишечных заболеваний пользуются:
- раствор марганцовки – вода для ванночек должна быть теплой;
- отвар ромашки – быстро заживляет трещины и снимает воспаление;
- с добавлением коры каштана.
Народные методы должны дополнять медикаментозное лечение и ни в коем случае не заменять его. Важно помнить, что только опытный врач может установить, в чем причина того, что с калом выходит кровь, а успешное выздоровление возможно при условии соблюдения всех его рекомендаций. Немаловажное значение имеет ранняя диагностика – иногда она может спасти жизнь пациента.
Существует множество причин, в результате которых выделяется кал с кровью у взрослого человека. Это может быть следствием появления серьезных заболеваний пищевода, которые требуют немедленного врачебного вмешательства.
Основная причина, по которой появляется кал с кровью — это кровотечение, открывшееся в том или ином месте пищеварительного тракта. Между тем, поскольку протяженность органов пищевода превышает 9 метров, а ферменты, которые синтезируют желудок и кишечник, склонны к изменению крови и ее расщеплению, не всегда непосредственное выделение крови можно заметить. Однако если она появилась, значит, рана находится в районе анального отверстия. Тогда кровь уже видна невооруженным взглядом.
Остальные ситуации, как правило, анализируются по изменениям цвета каловых масс, потому что кал с кровью приобретает Другими словами, по цвету и по особенностям внешнего вида выделений можно определить, где произошло кровотечение и что его могло вызвать.
- Если кал с кровью якро-алого оттенка, значит, причину нужно искать, обследуя нижние отделы кишечника (геморрой, рак прямой кишки, анальное кровотечение). Иногда красные следы можно заметить и на белье (всегда при наличии онкологического заболевания), и на туалетной бумаге.
- Если наблюдается кал с кровью с наличием прожилок или сгустков темного цвета, как правило, причина такого явления — хронические воспалительные заболевания язвенный колит или болезнь Крона).
- Когда каловые массы имеют черный насыщенный цвет, скорее всего, кровотечение произошло в каком-то из верхних отделов пищеварительного тракта (желудок, двенадцатиперстная кишка, пищевод). А вызвали его такие заболевания, как расширение вен пищевода, цирроз печени, возможно, язва желудка или рак двенадцатиперстной кишки.
- Если внезапно появился сильный и частый понос, который сопровождается примесью крови, повышением температуры и режущими болями внизу живота, вызвано это инфекционными заболеваниями (дизентерией, сальмонеллезом и т.п.).
Помните о том, что зачастую кровь в кале не видна. Ее наличие можно определить только с помощью лабораторной диагностики Если результат положительный, причины кроются в развитии заболеваний пищеварительного тракта.
Многие заболевания, помимо наличия крови в каловых массах, имеют несколько сопутствующих симптомов. Остановимся на самых серьезных из них:
- Рак пищевода может протекать бессимптомно, однако потом проявляются затруднения при глотании, рвота после приема пищи, сухой кашель. Человек может ощущать некоторые трудности прохождения пищи по пищеварительному тракту.
- Если развивается рак желудка, то экскременты приобретают черный цвет, или же кровь в кале определяется только после лабораторного анализа. Сопутствующие симптомы этого заболевания: человек быстро насыщается пищей, чувствует тяжесть под ложечкой, резко теряет в весе. Рвотные массы появляются уже с примесью крови.
- При язве желудка стул становится жидким и черным. Основная симптоматика заболевания следующая: боли под ложечкой, постоянная изжога и рвота. Если открывается кровотечение, появляется рвота с примесями кровянистых выделений.
Для того чтобы определить, почему кал с кровью, необходимо немедленно обратиться к врачу. Если же подобное наблюдается у детей, да еще сопровождается рвотой, повышением температуры и спазмами в брюшной полости, родители должны вызвать скорую помощь и ждать медиков, не пытаясь лечить ребенка самостоятельно. То же самое касается и взрослых, если у них наблюдается подобная симптоматика.
Если кал имеет примесь крови, но вышеперечисленных признаков не проявляется, нужно обратиться к проктологу и сдать анализы на определение глистов. Но если подобное наблюдается в возрасте после 50 лет, необходимо немедленно обращаться к специалистам.
Кровь в кале — очень неоднозначный и довольно тревожный симптом, к которому не стоит относиться легкомысленно. Дело в том, что этот признак может свидетельствовать как о заболеваниях, не опасных для жизни, так и о достаточно серьезных патологических состояниях, требующих экстренной медицинской помощи.
У взрослого человека появление неизмененной крови алого цвета на поверхности стула (это могут быть прожилки крови в кале, слизь с кровью) чаще всего свидетельствует о кровотечении из нижних отделов толстого кишечника, в частности — из прямой кишки.
Такое кровотечение может быть обусловлено наличием геморроидальных узлов , анальной трещины , полипов и дивертикулов, а также рака прямой кишки. Из редких причин можно назвать эндометриоз и сосудистые аномалии. Сгустки крови могут присутствовать в кале при болезни Крона и неспецифическом язвенном колите.
Если кровотечение возникло в верхних отделах желудочно-кишечного тракта (пищевод, желудок, двенадцатиперстная кишка), кровь под действием желудочного сока и пищеварительных ферментов приобретает дегтярно-черный цвет.
При обильном кровотечении из варикозных вен пищевода, язвы (или из распадающейся опухоли) желудка и двенадцатиперстной кишки стул становится жидким и черным, похожим на деготь. Это очень серьезный симптом, так как кровопотеря в таком случае может быть критической, — необходимо срочно обратиться за медицинской помощью.
Но кровотечение не всегда бывает настолько массивным, чтобы это можно было заметить невооруженным глазом. Скрытая кровь в кале может появляться при язвенных, опухолевых и других поражениях желудочно-кишечного тракта, и для ее обнаружения существуют специальные лабораторные тесты. Это позволяет выявить даже незначительное кровотечение, как правило, на более ранней стадии заболевания.
У ребенка появление прожилок крови и слизи в испражнениях обычно бывает связано с нарушениями стула — запорами, поносами, которые могут сопровождать различные заболевания, в том числе дисбактериоз и пищевую аллергию. Если стул приобретает вид малинового желе на фоне выраженного беспокойства ребенка, схваткообразных болей в животе, можно заподозрить инвагинацию петель кишечника — очень серьезное состояние, требующее срочного хирургического вмешательства.
Появление черного кала и даже включений красного цвета не всегда свидетельствует о кровотечении. Иногда это бывает связано с употреблением определенных продуктов и лекарственных препаратов:
- полупереваренные остатки съеденных ягод (черника, смородина), помидоров могут по виду напоминать сгустки крови;
- при употреблении в пищу блюд из красной свеклы стул может сделаться малиновым;
- могут изменять цвет стула и пищевые красители, входящие в состав различных десертов и напитков;
- применение активированного угля, препаратов железа приводят к появлению черного стула.
Тем не менее, лучше проявить излишнюю бдительность, чем пропустить грозный сигнал. Каждому человеку нужно периодически осматривать свой стул и при обнаружении подозрительных примесей обращаться к врачу, который своевременно назначит необходимые исследования и поставит диагноз.
источник

 свежая алая кровь на нижнем белье и/или туалетной бумаге — анальная трещина, начальная стадия геморроя, повреждение заднего прохода при запоре;
свежая алая кровь на нижнем белье и/или туалетной бумаге — анальная трещина, начальная стадия геморроя, повреждение заднего прохода при запоре;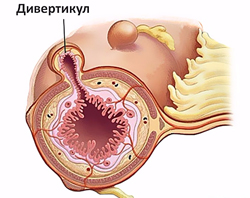 болью преимущественно в левых отделах живота;
болью преимущественно в левых отделах живота; кровотечение очень обильное и не останавливается;
кровотечение очень обильное и не останавливается;