Воспаление кишечника это воспалительный процесс его слизистых оболочек. Другими словами это заболевание характеризуется иммунным воспалением стенки кишечника. Воспаление может быть хроническим. Оно среди детских патологий органов жкт находится на одном из первых мест. Самыми тяжелыми заболеваниями являются болезнь Крона и неспецифический язвенный колит . Последнее встречается из 100000 человек у 6. Дети подвержены этой болезни чаще. Причины возникновения данного заболевания у детей не выявлены. Возникновение воспаления кишечника чаще всего связано с неправильным питанием, с наличием вирусных инфекций в организме.
НЯК: симптомы и диагностика
Первые симптомы данного заболевания могут проявиться у малышей в возрасте 3-5 месяцев.
Основными симптомами неспецифического язвенного колита являются появление крови в кале ребенка с последующей диареей. У детей более старшего возраста диарея возникает сразу. Хронический НЯК проявляется частым жидким стулом с болезненными спазмами.
Диагностика заболевания включает в себя пальпацию и ректальные исследования. При НЯК отсутствуют вздутие живота и болезненность тазового дна.
Болезнь Крона: симптомы и диагностика
При данном заболевании воспаление кишечника сопровождается язвенными образованиями на слизистых оболочках. Язвы могут перейти в свищи. В самом начале болезни наблюдается сужение кишечника. Последствиями являются частый стул и боли в животе после еды. На поздних стадиях болезни Крона в кале может наблюдаться примесь крови.
К этим симптомам добавляются внекишечные симптомы. Это афтозный стоматит. представляющий собой поражение слизистых оболочек ротовой полости; олигоартрит суставов ; эписклерит ; конъюнктивит ; увеит ; образование оксалатных камней.
Диагностика заболевания включает в себя пальпацию, ирригоскопию, эндоскопию, колоноскопию. При ректальных исследованиях выявляются отечность стенок кишечника, кровоизлияния, наличие трещин и свищей в кишке.
Воспаление кишечника: лечение
Лечение воспаления отделов кишечника у детей должно быть направлено на восстановление структуры слизистых оболочек кишечника. Комплексное лечение включает в себя диетотерапию и применение лекарственных препаратов.
Диетотерапия заключается в частом дробном питании. В питание грудничков включают смеси на соевой основе. Из рациона детей старшего возраста следует исключить продукты, усиливающие перистальтику кишечника и раздражающие его слизистые оболочки. Это шоколад, жвачки, жирная и острая пища, кофе.
При воспалении кишечника назначается применение лекарственных препаратов. Это пентас, салофальк, сульфосалазин. В состав данных препаратов входит 5-аминосалициловая кислота, уменьшающая воспалительные процессы.
В некоторых случаях воспаление кишечника требует оперативного хирургического вмешательства. Поэтому при первых симптомах НЯК и болезни Крона необходимо показать ребенка специалистам.
Под воспалением кишечника подразумевается воспаление слизистой оболочки в кишечнике. С такой проблемой сталкиваются практически все родители маленького ребенка. Каковы симптомы данной патологии и как снять воспаление — читайте ниже.
Воспаление кишечника у ребенка может иметь хронический характер и характеризуется иммунным воспалением стенок кишечника.
Среди детских патологий органов пищеварительной системы воспаление кишечника находится на первом месте. Считается, что самые тяжелые заболевания ЖКТ — болезнь Крона и неспецифический язвенный колит. Дети подвержены неспецифическому язвенному колиту чаще, чем взрослые. Причем, причины появления данного заболевания до сих пор не совсем ясны. Чаще всего воспаление кишечника связывают с погрешностями в питании и с вирусными инфекциями.
- При неспецифическом язвенном колите. Уже в возрасте трех-пяти месяцев у ребенка могут появиться симптомы данного заболевания. Основным из них является вкрапления крови в кале малыша с последующим возникновением диареи. У взрослых детей, понос может возникнуть сразу. Хроническая форма неспецифического язвенного колита характерна частым жидким стулом и болезненными спазмами;
- При болезни Крона. Воспаление кишечника при болезни Крона проявляется язвенными образованиями на стенках кишечника. Язвы могут преобразоваться в свищи. Первый период болезни характеризуется сужением кишечника. Ребенок страдает частым стулом — до десяти раз в день, и болями в животе после приема пищи. В последний период болезни в кале появляется кровь;
Воспаление кишечника у детей должно лечиться по направлению восстановления структуры слизистой оболочки стенок кишечника. Лечение должно быть комплексное. Это терапия диетой, применение лекарственных средств.
Питание ребенка должно быть частым и дробным. Из детского рациона должны быть исключены продукты, раздражающие слизистую оболочку кишечника — жевательные резинки, шоколад, кофе, жирные и острые блюда. Маленьким детям дают смеси на соевой основе.
При возникшем воспалении кишечника, применяются лекарственные медикаментозные препараты — такие, как Сульфосалазин, Пентас, Салофальк, в состав которых входит 5-аминосалициловая кислота, которая способствует уменьшению воспалительных процессов.
Бывают случаи, когда воспаление настолько сильно, что требуется оперативное вмешательство. Чтобы не доводить до такого, нужно, при первых же симптомах болезни Крона или неспецифического язвенного колита, обратиться с ребенком к специалисту.
Кишечник является составляющей ЖКТ. Его строение включает двенадцатиперстную кишку, толстый и тонкий кишечник. При нарушении работы одного из отделов, происходят негативные реакции во всем организме. Появление воспалительных процессов в тонком кишечнике часто называется энтеритом. Оно сопровождается воспалением оболочек слизистого типа, которые покрывают структуру тонкой кишки. Причинами развития данной болезни, могут стать:
- инфекционные заболевания;
- негативное воздействие внешних факторов;
- неправильное или несбалансированное питание.
Основной причиной развития заболевания считается неправильное питание. Частое предание, аллергические реакции на пищу, употребление острых блюд и алкоголя. Очень часто на состояние кишечника, влияют лекарственные препараты, которые не могут переноситься организмом. Причины кроются в инфекциях, долгом пребывании на холоде и в других факторах. Симптомы могут быть самыми разными, в зависимости от источника проблемы.
Сразу отметим, что симптомы воспаления тонкого кишечника у женщин и лечение заболевания ничем не отличается от той же ситуации у мужчин. Особого различия между мужским и женским воспалением тонкого кишечника нет. Строение органа такое же, единственное, что может различаться, так это причины возникновения заболевания и его симптомы. Симптоматика включает в свой список, такие проявления:
- возникновение болезненных ощущений в области живота;
- появление диареи;
- приступы тошноты и рвоты;
- общая слабость организма и недомогание;
- рост показателей температуры;
- лихорадочное состояние;
- при осуществлении пальпации – усиленное урчание.
Одним из явных признаков воспаления в отделе тонкого кишечника женского организма, является похудение и нарушение менструального цикла.
Если наблюдается хоть один из перечисленных симптомов, необходимо обратиться к врачу. Осуществлять лечение воспаления тонкого кишечника народными средствами, симптомы которого ярко выражены, не самое правильно решение. Необходимо проконсультироваться с врачом и пройти тщательное обследование, чтобы определить тяжесть заболевания и назначить необходимое лечение. Чаще всего для лечения воспаления тонкого кишечника и устранения симптомов выписывают комплекс медикаментов, устраняющих причины развития болезни, это могут быть антибиотики, препараты, устраняющие инфекции, бактерии и прочие микроорганизмы. Все зависит от индивидуальных особенностей пациента и его состояния.
Источники: zdorovye-rebenka.ru, nmedicine.net, medinote.ru
Геморрой — одно из самых частых нарушений состояния здоровья, с которым в течение жизни сталкиваются 8 человек из 10. Причем .
Трещина заднего прохода представляет собой разрыв слизистой анального отверстия, сопровождающийся болью и кровотечением во время или после дефекации. Развивается, как .
Как показывает печальная статистика, женщины в послеродовом периоде первыми входят в группу риска заболевания прямой кишки. К данному заболеванию приводит тот фактор, .
Боль в животе не является самостоятельным заболеванием. Это лишь симптом, указывающий на те или иные проблемы в организме. Она может .
Геморрой это самое распространенное проктологическое заболевание, поэтому многие ищут ответ на вопрос как избавиться в домашних условиях от геморроя, чтобы проводить .
Геморрой в запущенной форме представляет существенную угрозу для здоровья и даже жизни больного по причине вероятных осложнений. Поэтому при возникновении симптомов .
Существует категория заболеваний, говорить о которых вслух большинство людей стесняется. В их перечне на первом месте стоит геморрой -патологическое .
Более 50% женщин во время беременности страдают геморроем. Среди них одни более подвержены риску воспаления геморроидальных узлов, другие – .
Сегодня многие воспалительные заболевания начинают лечить противовоспалительными препаратами. Как правило, сразу думают о таблетках. Но ведь есть противовоспалительные свечи, .
Как долго лечится геморрой при наружном воспалении? Через сколько .
Да, кровотечение из заднего прохода может быть симптомом геморроя. .
Среди проктологических заболеваний анальная трещина – это, пожалуй, наименее .
Симптомы запора весьма разнообразны в зависимости от этиологии, эвакуаторной .
Слизь из заднего прохода выделяется при инфекционных заболеваниях, геморрое, .
Боль в области ануса – это довольно распространенная жалоба. .
Колоноскопия — это медицинская процедура, во время которой врач-эндоскопист .
источник
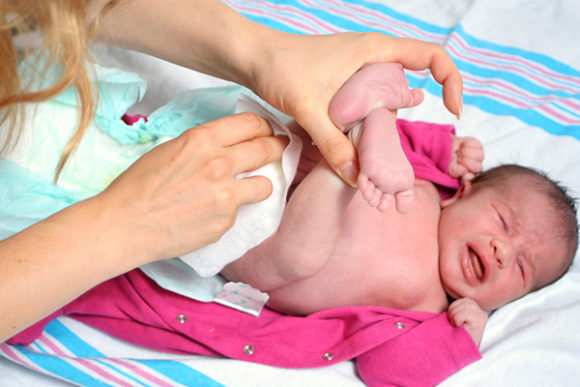
Стул ребенка является одним из важных показателей его здоровья, правильного питания и благополучия. Именно поэтому мамы с трепетом изучают содержимое подгузников или горшка. Как распознать опасные симптомы со стороны системы пищеварения у грудного ребенка?
Энтероколит – воспалительный процесс толстой и тонкой кишок – является достаточно широким понятием, так как воспаление слизистой оболочки кишки могут спровоцировать самые разнообразные причины.
Бактериальная флора – стафилококк, стрептококк, клебсиела, кишечная палочка являются наиболее распространенными возбудителями кишечных инфекций у детей. «Взрослые» возбудители типа сальмонелл, шигелл также могут встречаться у грудничков, но значительно реже.
Вирусы с избирательным поражением кишечника – группа ротавирусов, энтеровирусов.
Аллергия. Чаще всего у грудных детей случаются эпизоды аллергии на белки коровьего молока из молочных детских смесей или при употреблении матерью большого количества цельного коровьего молока.
Ферментная недостаточность. Самым частым проявлением недостатка пищеварительных систем у детей является недостаток фермента лактазы, которая ответственна за расщепление и усвоение сахара грудного и коровьего молока – лактозы. Это явление носит название «лактазная недостаточность». Ее значимость в современной педиатрии явно преувеличена. Врожденный или генетически запрограммированный дефицит лактазы встречается очень и очень редко. Чаще всего педиатры имеют дело с вторичным дефицитом фермента, например, на фоне перекорма ребенка, неправильного дозирования смеси или после перенесенной кишечной инфекции любой другой этиологии.
Токсические энтероколиты, связанные с приемом ядовитых веществ, у грудных детей являются редкостью, чего не скажешь о детях старшего возраста (около года), которые, познавая мир, активно дотягиваются до различных средств бытовой химии, уксусной эссенции и других бытовых ядов. Токсический энтероколит у грудничка может быть вызван передозировкой лекарств, например, антибиотиков или жаропонижающих средств.
Некротический энтероколит у новорожденных, или НЭК, выделяется в отдельную группу поражений кишечника. Этот вид воспаления встречается у недоношенных детей или новорожденных, перенесших внутриутробную или родовую гипоксию или кислородное голодание. Причина разрушения слизистой кишечника здесь ишемическая, то есть на фоне кислородного голодания участки слизистой кишки отмирают – происходит некроз. А присоединение патогенной флоры происходит вторично. Некротизирующий энтероколит у новорожденных – очень опасная ситуация, требующая интенсивной терапии, поскольку среди недоношенных малышей смертность достигает 80 %. К счастью, недоношенные или перенесшие гипоксию дети находятся в отделении интенсивной терапии под бдительным контролем неонатологов.
Новорожденные дети на грудном вскармливании редко болеют кишечными инфекциями, то есть энтероколитами, вызванными именно бактериальной флорой или вирусами. Материнское молоко в большинстве случаев стерильно, всегда нужной температуры и консистенции, а также богато различными факторами иммунной защиты. Этот факт может стать еще одним аргументом в поддержку естественного вскармливания.
Дети на искусственном вскармливании чаще заражаются кишечными инфекциями при недостаточной обработке бутылочек, сосок и других атрибутов для приготовления смесей.
Основная доля инфекционных энтероколитов приходится на период от 6 месяцев до года. Это обусловлено тремя основными факторами. Во-первых, к этому периоду активно вводятся различные прикормы, при ненадлежащем хранении или приготовлении которых возможно заражение микробами. Во-вторых, к этому возрасту большинство женщин завершают или значительно уменьшают грудное вскармливание, а в грудном молоке пропадают факторы иммунной защиты. В-третьих, ребенок этого возраста очень активно познает мир и тянет в рот различные предметы.
Вне зависимости от причин, вызвавших воспаление кишечника, энтероколит у грудных детей будет сопровождаться рядом общих симптомов:
- Нарушения стула, чаще по типу поноса. Здесь хочется сделать небольшую ремарку: стул детей на грудном вскармливании может иметь абсолютно разнообразный цвет, частоту и консистенцию. При отсутствии других жалоб и нормальном самочувствии и развитии ребенка «необычный» стул у грудничка – не повод бить тревогу!
Перечислим самые значимые угрожающие симптомы, которые должны обеспокоить маму:
- Пенистый стул.
- Большое количество слизи, прожилки крови.
- Зловонный запах.
- Цвет и частота стула у малышей на грудном вскармливании являются не самыми значимыми показателями, у «искусственников» же будут значительно отличаться от обычных.
- Рвота или частые, обильные срыгивания.
- Повышение температуры тела выше 37,5 градусов. У маленьких детей несовершенная система терморегуляции, поэтому меньшие цифры температуры обычно непоказательны.
- Слабость, вялость ребенка. Этот симптом является одним из ключевых не только при кишечных расстройствах, но и при любом другом заболевании. Если ребенок становится вялым, сонливым, не хочет кушать и играть – это должно обеспокоить родителей вне зависимости от любых других симптомов.
- Потеря массы тела. Потеря веса происходит как на фоне плохого усвоения питательных веществ, так и на фоне обезвоживания.
- Обезвоживание или дегидратация – очень опасное явление для маленьких детей, которое чаще всего сопровождает острый энтероколит у детей. Оно характеризуется выраженной сухостью кожи и слизистых, вялостью, повышением температуры тела, западением родничка и судорогами.
Лечить энтероколит у грудного ребенка должен только врач! Ни в коем случае нельзя заниматься любым самолечением типа клизм, отпаиванием малыша отварами трав, рисовым отваром и другими народными методами. Без надлежащего профессионального лечения грудные дети очень быстро выходят на выраженное обезвоживание и интоксикацию, которые могут вызвать отказ почек, печени, судороги и кому.
Прежде чем назначать лечение, врач должен разобраться в причине энтероколита. Чаще всего, конечно, в случае острого процесса дело в инфекции. Поэтому важно взять анализ каловых масс на бактериологический анализ, выявить возбудителя и его чувствительность к антибиотикам.
Аллергия или недостаточность ферментов редко дают активную клиническую картину, однако всегда возможны особенности у конкретного ребенка. При любых подозрениях на подобные причины проводят аллергологическое тестирование, анализ кала на кислотность, ферменты и другие показатели.
Единственное, что могут и должны самостоятельно сделать родители до приезда врача или госпитализации – это бесконечно поить ребенка. Для восполнения потерь жидкости можно использовать обыкновенную кипяченую теплую воду. Идеальным вариантом будет применение специальных аптечных средств для пероральной регидратации типа Регидрона, Оролита, Гастролита и других.
Разумеется, очень сложно представить себе, как можно заставить пить грудного ребенка. В большинстве случаев приходится применять неизбежное насилие. Хорошим способом принудительно напоить маленького ребенка является использование обычного шприца без иглы, который вводится за щеку малыша.
источник
Копрограмма представляет собой общее исследование кала и необходима для определения функционирования желудочно-кишечного тракта, печени детей. Расшифровка результатов показывает информацию о наличии паразитических организмов или воспаления в организме у детей. Отдельное внимание уделяется тому, чтобы собрать материал для анализа правильно, так как это напрямую влияет на точность результатов.
Если биоматериал был собран неверно, исследование даст ложные показатели. Поэтому при сборе анализа нужно учитывать следующие рекомендации.
- Необходимо пользоваться стерильной емкостью, продающейся в аптеке.
- Перед забором материала такую емкость нельзя мыть или протирать.
- На анализ нужно предоставить не менее 2 ч. л. кала.
- Собирать материал следует с чистой пеленки, а не из памперса, так как он впитает необходимую для исследования жидкость.
- Приносить биоматериал на копрограмму в лабораторию нужно в свежем виде. Допускается его хранение в закрытом контейнере не более 8 часов.
- Требуется проследить, чтобы в кале отсутствовали примеси мочи.
- Дефекация должна быть естественная, и материал, полученный с помощью клизмы или слабительных средств, не подходит.
Чтобы результат максимально отражал действительность, анализ должен собираться после правильно выполненной подготовки.
- За 2 дня до анализа следует отказаться от приема медикаментов, которые воздействуют на стул ребенка.
- За день до исследования необходимо ограничить употребление мяса, рыбы, овощей, фруктов и зелени.
- За 4 суток до анализа основой питания должны быть крупы, яйца, кисломолочные продукты, хлеб и масло.
За несколько дней строго запрещено:
- пользование ректальными свечами;
- применение веществ, окрашивающих массу кала;
- наличие в меню продуктов-аллергенов, а также продуктов с простыми углеводами и повышенным содержанием жира;
- курение и употребление алкогольных напитков.
Разрешается есть котлеты, приготовленные на пару, овощные супы, жидкие каши из риса и овсяной крупы. Кормящей маме также следует отредактировать свой рацион.
При соблюдении всех правил можно быть уверенным, что копрограмма покажет результаты правильно.
Для грудничков по сравнению со старшими детьми норма отличается. Расшифровка анализа учитывает и тип питания ребенка.
- Для детей, питающихся грудным молоком, количество кала в сутки должно составлять 40-50 г кашеобразной консистенции желто-зеленого или золотистого цвета, а для питающихся смесью – 30-40 г желто-коричневого цвета и с замазкообразным состоянием.
- Нормой кала младенцев на грудном молоке является его кислотность 4,8-5,8 с кисловатым запахом, а для детей на искусственном вскармливании – 6,8-7,5 с гнилостным запахом.
- Белок, примеси крови и слизи, а также аммиак, клетчатка и крахмал у грудничков должны отсутствовать.
- Стеркобилин и билирубин в составе кала должны присутствовать.
- В незначительном количестве могут находиться мышечные волокна, нейтральные жиры, жирные кислоты, мыла. Также норма определяет, что лейкоциты у детей могут быть представлены в небольшом количестве.
- Если анализ показывает наличие эритроцитов, нужно срочно обратиться к врачу, который определит их количество и скажет, норма это или нет.
Если полученная расшифровка не соответствует норме, это говорит о нарушениях в функционировании желудочно-кишечного тракта ребенка или о протекающей болезни.
- Если объем кала не совпадает, это предупреждает о склонностях малыша к диареям или запорам. Его густота показывает объем жидкости в кале: при больших показателях жидкости возникает повышенная секреция, при средних – жидкий стул и колики, при низких – запоры и спазмы кишечника.
- Рацион малыша или мамы влияет на цвет каловых масс детей. Норма не допускает наличие черного или темно-коричневого цвета, говорящего о гнилостных процессах в организме. Исключением является прием железосодержащих медикаментов. Зеленый цвет указывает на повышенную перистальтику, а красный – на язвенный колит. При возникновении белесых оттенков следует бить тревогу, так как они являются следствием гепатита и панкреатита. Норма может быть представлена зелеными выделениями, если они появились в первые 4 месяца жизни малыша.
- Анализ кислотности помогает определить качество микрофлоры: при высоком показателе в организме имеет место бродильный, а при низком – гнилостный процесс.
- Только копрограмма может определить эритроциты и кровь в кале. Норма не подразумевает их наличия в массе, что указывает на полипы или кровотечения. Иногда у здоровых детей анализ выявляет эритроциты, но их норма будет в пределах от 2 до 3 единиц. Однако даже при таких показателях необходимо наблюдаться у врача.
- Белок в биомассе должен отсутствовать. Присутствующий в результатах белок говорит о воспалении и трудностях с пищеварением.
- Если слизь присутствует у детей, находящихся только на грудном вскармливании и до 5 месяцев, это норма. Также здесь следует обратить внимание на содержание лейкоцитов: в норме они отсутствуют или их должно быть минимальное количество.
- Если до введения прикорма анализ показывает наличие крахмала или клетчатки, это говорит о плохом усвоении пищи младенцем.
- Жирные кислоты появляются при заболевании, сопровождающимся гнилостной дисперсией, а нейтральные жиры – когда идет сбой функционирования желчного пузыря или поджелудочной железы. Если анализ выявил в исследуемом материале жирные кислоты или нейтральные жиры, следует как можно быстрее обратиться к врачу.
- Повышенная перистальтика кишечника проявляется наличием билирубина в каловых массах. Определение билирубина только для детей младше 8 месяцев – норма.
- Отсутствие мыл у детей говорит о дисперсии.
- Норма диктует, что увеличенное количество лейкоцитов может сигнализировать о колитах, дизентерии или геморрое.
- Стеркобилин впервые появляется в анализе, когда в кишечнике малыша устанавливается положительная полезная микрофлора – примерно к 5-6 месяцу жизни. Поэтому у грудничков до 5 месяцев стеркобилин в каловых массах отсутствует. У детей до 8 месяцев на грудном и искусственном вскармливании уже должен обнаруживаться стеркобилин. На 8-9 месяце анализ в норме покажет только стеркобилин, а билирубин будет отсутствовать. Таким образом, стеркобилин в организме ребенка постепенно заменяет билирубин.
Стеркобилин, присутствующий в норме, характерен для здоровых детей. Если стеркобилин показан в уменьшенных количествах, это может свидетельствовать о таких заболеваниях, как:
Если стеркобилин не обнаружен, это говорит о недостаточно развитых желчных протоках или их полной закупорки. В этом случае следует обратить внимание на возраст малыша.
Если стеркобилин представлен в повышенном количестве, это указывает на:
- гемолитическую анемию;
- чрезмерное выделение желчи;
- повышенную функцию селезенки.
Из-за забора материала на копрограмму врач может порекомендовать особую подготовку, чтобы провести анализ верно и получить точные результаты. Анализ нужно расшифровывать только у педиатра, который при необходимости сможет назначить для грудничка эффективное лечение.
источник
К сожалению, от заболеваний толстого кишечника, сопровождающихся воспалительными процессами, не застрахованы даже дети, у малышей в возрасте до одного года патологические изменения со стороны этих болезней захватывают также и тонкий кишечник, способствуя развитию энтероколита. Лечение колита кишечника у детей должно проходить под строгим наблюдением и контролем специалистов, самолечение в данном случае опасно.
В общем смысле колитом называют воспалительный процесс, происходящий в толстой кишке. Заболевание и его осложнения очень опасные как для взрослых, так и для детей. Примерно десять процентов этой патологии наблюдается в детском возрасте, очень часто обычный колит становится хроническим вследствие надежд родителей малыша, что он пройдет самостоятельно. Заболевание чаще всего можно диагностировать у мальчиков, чем у девочек в связи с различиями в гормональном фоне.
Вопрос о том, что такое колит у ребенка лечение симптомы и лечение очень важный и решать его необходимо совместно с опытными врачами. Заболевание способно вызвать серьезные осложнения. В том случае, если не была хорошо пролечена его острая форма, оно переходит в хроническую, сопровождающуюся вздутием живота, перитонитом и перфорацией кишечника. Также болезнь осложняется анемией, нарушениями в эндокринной системе, гиповитаминозом, анальными трещинами, абсцессом, парапроктитом, свищем прямой кишки.
Известно, что болезнь подразделяется на несколько разновидностей, каждую из которых вызывает своя причина. Например, причинами развития острого колита кишечника могут быть различные кишечные инфекции. Считается, что недуг может развиться вследствие таких перенесенных болезней, как:
- Гастрит в острой форме.
- Энтерит.
- Гастроэнтерит.
Помимо вышеперечисленных причин развитию симптомов колита кишечника у детей способствуют следующие факторы:
- Генетика.
- Частые стрессы.
- Глистная инвазия.
- Отравления пищей.
- Нарушение правильного функционирования кишечника в период новорожденности.
- Прием медикаментов в течение долгого времени, чаще антибиотиков.
- Неправильный режим питания и неполноценный рацион.
- Слабый иммунитет.
- Плохая экология.
- Аутоиммунные заболевания.
На основании вышеуказанного можно сделать вывод, что болезнь может развиваться на фоне абсолютно разных причин.
Кроме того, похожие причины и симптомы сопровождают болезнь Крона, отличить каким именно недугом страдает ребенок, поставить правильный диагноз и назначить эффективную терапию может только высококвалифицированный специалист.
Стоит сказать, что запускать данную болезнь ни в коем случае нельзя, так как помимо вышеперечисленных осложнений она может привести к развитию рака прямой кишки.
Симптомы болезни проявляются с небольшой разницей, возникающей от того, какой именно разновидностью недуга страдает малыш. Например, симптомы язвенного колита кишечника у ребенка несколько разнятся с симптомами аллергического или псевдомембранозного колита.
В основном родители начинают подозревать неладное, когда у ребенка учащаются жалобы на боли в животе. Общими симптомами, указывающими на заболевание могут быть следующие:
- Заметное снижение веса.
- Плохой аппетит.
- Тошнота.
- Озноб.
- Гипертермия.
- Вздутие живота.
- Повышение температуры тела.
- Общая слабость организма.
- Головокружения.
- Сильная боль в животе.
- Примесь крови в кале.
- Жидкий стул.
- Кожа становится более сухой.
Стоит сказать, что у каждого ребенка болезнь протекает индивидуально, у некоторых наблюдается проявление практически всех симптомов сразу, других беспокоит два-три проявления недуга. В некоторых случаях у детей можно также наблюдать покраснение глаз, появление прыщей, стоматит, бледность кожи, частые боли в суставах.
Сложнее всего распознать симптомы колита у грудничка, так как в силу своего возраста младенец не может сообщить родителям, что его беспокоит, а плач может быть причиной другого беспокойства.
У грудничков при колите происходят существенные изменения стула, он может быть то жидким, то твердым, понос часто чередуется с запорами, в кале можно увидеть примесь крови. Также у малыша происходит потеря аппетита, нарушается сон, он становится более возбужденным, можно наблюдать повышенный метеоризм. Колит у новорожденного нужно срочно лечить, так как он грозит многими осложнениями, только опытный специалист может поставить верный диагноз, поэтому при первых проявлениях заболеваниях нужно срочно обращаться к доктору.
В медицине данное заболевание делится на несколько форм. Весьма часто диагностируется аллергический колит у грудничков, так как в этом возрасте малыши очень чувствительны к различным аллергенам.
Также дети могут страдать псевдомембранозным колитом, который развивается на фоне слишком длительного приема антибиотиков. В основе лечения данного заболевания лежит отказ от их приема.
Спастический колит у ребенка развивается в тех случаях, когда он употребляет в пищу только черный хлеб, крупы и овощи, а также часто подавляет желание сходит в туалет «по-большому».
Язвенный колит характеризуется эрозиями и язвами на слизистых оболочках толстого кишечника. Именно эта разновидность болезни наиболее часто диагностируется врачами, причем не только в детском возрасте.
Хронический колит у ребенка развивается в том случае, если вовремя не будет пролечена его острая форма.
Какой бы формой недуга не страдал малыш очень важно ее вовремя диагностировать и начать лечение, успех которого зависит от того, насколько точно исполняются рекомендации лечащего врача.
Лечение данного заболевания обычно происходит в течение довольно длительного периода, очень важен в данном случае комплексный подход, который предполагает соблюдение диеты. Маленькому пациенту следует исключить из рациона молочную продукцию, мясо, рыбу и яйца.
Далее доктор назначает, как правило, такие медикаменты:
- Антибиотики (Энтеросептол). Прием антибиотиков обычно осуществляется на протяжении недели по три раза в сутки.
- Ферменты (Мексаза). Прием ферментов осуществляется в течение двух недель.
- Пробиотики (Бификол). Прием пробиотиков как правило совпадает с курсом приема антибиотиков.
- Анальгетики (Новокаин).
- Антигистаминные средства (Зодак, Зиртек, Супрастин).
- Витаминные комплексы.
Кроме того, курс приема медикаментов можно совмещать с народными методами лечения. Врач может посоветовать принимать настойку из семени льна, делать микроклизмы на ночь с отваром шиповника.
Хорошо помогают при колите физиотерапевтические процедуры, например, сухое тепло, грелка, парафинотерапия и озокерит.
Только в крайних случаях, когда болезнь привела к серьезным осложнениям, врач предложит провести хирургическое вмешательство. В целом заболевание успешно лечится, но необходимо следовать всем предписаниям доктора и не заниматься самолечением.
Чтобы малыш не заболел необходимо тщательно следить за его здоровьем. Очень важно вовремя избавляться от паразитов, если ребенок заразился ими. Также следует обеспечить ребенку правильное сбалансированное питание и соблюдать его режим. Для того чтобы снизить риск возникновения болезни необходимо делать прививки от различных инфекций.
Любой недуг внутренних органов, поразивший малыша, нужно срочно лечить. Кроме того, даже соблюдая все меры профилактики ребенка нужно обязательно время от времени водить на осмотр к педиатру, сдавать общие анализы крови и мочи, раз в год посещать гастроэнтеролога.
источник

С рождением ребенка у мамы появляется масса страхов, связанных со здоровьем малыша и правильностью ухода за ним. Эти страхи несложно развеять.
Молодые родители с интересом и трепетом разглядывают содержимое детского подгузника. Знакомая картина? Стул часто вызывает беспокойство у мамы и действительно способен рассказать о здоровье и нездоровье малыша — нужно лишь уметь «читать между строк», то есть понимать знаки организма.
Пока малыш живет и развивается в материнской утробе, в его кишечнике накапливается меконий. Он представляет собой однородную дегтеобразную массу темно-оливкового, почти черного цвета, практически без запаха. В его состав входят сгущенные клетки слизистой кишечника, проглоченные малышом околоплодные воды и пр. В норме меконий начинает выделяться из кишечника крохи уже после рождения и потому называется еще первородным калом (иногда меконий выделяется внутриутробно: при неблагоприятном течении родов или в самом конце беременности кислородное голодание плода является причиной преждевременного опорожнения кишечника, в этом случае меконий попадает в околоплодные воды и окрашивает их в зеленый цвет). Стул малыша представлен меконием обычно в первые двое-трое суток, то есть до того момента, пока у мамы не прибудет большого количества молока. Иногда случается так, что после отхождения основной массы мекония, скажем, в течение первых суток, до прибывания у мамы молока, стула у крохи вообще может не быть. Это связано с тем, что молозиво, которым питается малютка в первые несколько суток, усваивается организмом практически полностью, так что в кишечнике не остается шлаков — стало быть, выделяться наружу попросту нечему.
После установления у мамы активной лактации стул малыша постепенно становится зрелым, как правило, проходя через стадию переходного. Переходным называют стул, который сочетает в себе черты первородного кала и зрелого стула, он имеет кашицеобразную консистенцию, желто-зеленый цвет и кислый запах. Зрелый стул отличается чистым желтым цветом, однородной кашицеобразной консистенцией (ее часто сравнивают с негустой сметаной), запахом кислого молока. Частота его тем выше, чем моложе ребенок: в первые недели после рождения опорожнение кишечника может происходить практически после каждого кормления, то есть за сутки достигать а иногда и 10 раз.
Постепенно стул урежается примерно до раз в сутки, однако существует редкий вариант нормы, когда материнское молоко настолько полно усваивается организмом малыша, что в его кишечнике почти не накапливается непереваренный остаток. В этом случае опорожнение кишечника может происходить 1 раз в несколько дней, иногда даже раз в неделю. Это связано с тем, что только достаточное наполнение толстого кишечника отходами (непереваренными остатками пищи) является сигналом к сокращениям стенок кишки, приводящим к опорожнению. Именно поэтому кишечник должен сначала «накопить» остатки, чтобы потом выбросить их наружу. Как правило, такая особенность усвоения материнского молока становится очевидной у малышей не ранее Оговоримся: частоту стула 1 раз в несколько дней можно считать нормой только при соблюдении трех условий: при полностью естественном вскармливании (то есть малютка не получает ничего, кроме материнского молока), возрасте не менее 1,5 месяцев и отсутствии любых признаков нездоровья — болей и вздутия в животе, дискомфорта и трудности при опорожнении кишечника, — то есть когда кроха хорошо кушает, правильно набирает в весе и его ничего не беспокоит.
Стул при искусственном или смешанном вскармливании может ничем не отличаться от нормального зрелого стула при грудном вскармливании или же иметь более «взрослый», гнилостный запах, более густую консистенцию и более темный, коричневатый цвет. Опорожнение кишечника при смешанном или искусственном вскармливании должно происходить не менее 1 раза в сутки, все прочее считается запором.
Теперь, когда мы познакомились с «идеальным» протеканием процесса, необходимо познакомиться и с возможными отклонениями от такового.
Нередко бывает, что «правильный» вид стула долго не устанавливается, и кал даже на фоне активной лактации у матери долго сохраняет черты переходного, то есть имеет явный зеленоватый оттенок, иногда в нем также обнаруживается слизь. Причин для этого можно выделить несколько.
- Недоедание (так называемый «голодный» стул). Часто это происходит из-за недостатка молока у матери. Факторами, усложняющими для малютки «добывание» молока из груди, могут также стать плоские и втянутые соски, тугая грудь, особенно после первых родов.
- Преобладание в рационе кормящей женщины фруктов и овощей в сравнении с другими продуктами.
Воспаление слизистой кишечника у малыша. Весьма частой причиной этого является перенесенная во время беременности и /или родов гипоксия (кислородное голодание) плода. Это патологическое состояние затрагивает многие ткани в организме, в том числе и слизистую кишечника, которая потом довольно долго восстанавливается. Кроме того, воспаление слизистой кишечника может быть вызвано влиянием синтетических веществ — ароматизаторов, красителей и консервантов и любых искусственных соединений, присутствующих в рационе мамы, проникающих в грудное молоко и оказывающих влияние непосредственно на слизистую кишечника, т. е. употребление мамой продуктов, содержащих синтетические добавки: колбасных изделий, копченостей, всех видов консервов, соков промышленного производства, молочных продуктов с фруктовыми и другими ароматическими наполнителями. Наконец, весьма распространенной причиной кишечного воспаления является нарушение нормальной микрофлоры кишечника — другими словами, кишечный дисбактериоз (или дисбиоз), когда представителей нормальной микрофлоры становится мало, но размножаются так называемые условно-патогенные микробы, то есть возбудители, которые при неблагоприятных условиях могут вызвать воспаление в кишечнике. В этом случае слизистая страдает в результате влияния условно-болезнетворных микроорганизмов и продуктов их жизнедеятельности. Риск развития дисбактериоза значительно возрастает, если маме и /или малышу назначались антибактериальные препараты.
Что делать? При наличии зелени в стуле следует в первую очередь исключить недоедание малыша. Разумеется, помимо нарушений стула при этом будут отмечаться и другие симптомы: малыш может проявлять недовольство у груди, если молоко плохо выделяется из соска, он не засыпает после кормления и /или никогда не выдерживает более часов между кормлениями, у него снижена скорость набора веса и роста. При выраженном недоедании у ребенка может уменьшиться количество мочеиспусканий (в норме оно составляет не менее за сутки), моча может быть более концентрированной (в норме она почти бесцветна и имеет лишь незначительный запах). Далее следует поступать по ситуации: при недостаточной лактации — переходить на кормления «по требованию» или «по первому крику», чаще прикладывать кроху к груди, позволять ему находиться у груди столько, сколько он захочет, давать обе груди за одно кормление, обязательно кормить грудью в течение ночи, принимать препараты, стимулирующие лактацию. Если же причина недоедания кроется в неправильной форме сосков, возможно, стоит применять во время кормления специальные накладки на соски. В любом случае при подозрении на недостаточное питание крохи лучше обратиться к педиатру, а также к консультанту по грудному вскармливанию.
Далее следует тщательно проверить мамин рацион. Безоговорочному исключению подлежат все продукты, содержащие в своем составе синтетические добавки. Не следует забывать, что зачастую причиной кишечного воспаления у грудничка могут стать и синтетические витаминные препараты, принимаемые матерью (в том числе для беременных и кормящих), поэтому необходимо исключить и их прием. Также следует позаботиться о том, чтобы количество фруктов и овощей в рационе не преобладало над остальными продуктами (эти «дары земли» содержат в своем составе большое количество кислот, избыток которых в грудном молоке может вызывать воспаление слизистой в кишечнике малютки).
Теперь, когда мы создали все возможные предпосылки для правильного питания крохи, стоит руководствоваться его самочувствием. Если малыш хорошо набирает в росте и весе, его не беспокоят боли в животе и аллергические реакции, он в целом здоров и весел, интересуется окружающим миром соответственно возрасту, тогда на единственный симптом — зеленую окраску стула — можно не обращать внимания: скорее всего, он будет отражать последствия гипоксии или наличие кишечного дисбактериоза у малыша. В человеческом организме, особенно недавно появившемся на свет, все идет по своим законам и с индивидуальной скоростью. Заселение кишечника «правильными» микробами — процесс не одного дня и даже не одной недели, поэтому даже у совершенно здоровых детей переходный стул может сохраняться до месяца и даже больше. Если это не мешает малышу нормально развиваться, можно не вмешиваться в этот процесс. Все равно еще не создано препарата от дисбактериоза лучше, чем материнское молоко. Единственное, что не мешает сделать при затянувшихся признаках дисбактериоза, — сдать материнское молоко на посев, чтобы удостовериться, что оно не содержит болезнетворных микробов (при обнаружении таковых обязательно определяют их чувствительность к антибактериальным препаратам, затем проводится лечение матери наиболее эффективными для данного случая антибиотиками — на этот период грудное вскармливание, как правило, прекращают).
Если же в самочувствии малыша не все благополучно (например, его мучают кишечные колики, или отмечаются кожные аллергические реакции, или же он недостаточно набирает в весе и росте), то следует сдать некоторые анализы — копрограмму и анализ кала на флору (или, как говорят, на дисбактериоз). Копрограмма покажет, как идут процессы переваривания в кишечнике, и может подтвердить наличие воспаления слизистой (о нем будут свидетельствовать повышение числа лейкоцитов в кале, резко кислая реакция, наличие скрытой крови). В анализе на флору основное внимание нужно обращать на наличие и /или количество патогенных микроорганизмов — тех, которые в норме не должны встречаться в кишечнике или количество которых не должно превышать определенные пределы. Число «дружественных» микробов может оказаться совершенно непоказательным, если кал подвергся анализу позже двух часов после сбора. Поскольку именно так и бывает в подавляющем большинстве случаев, то на количество нормальных микробов в данном анализе можно не обращать особого внимания. Обнаружение патогенных (болезнетворных) микробов (при условии, что мамино молоко было подвергнуто анализу, а мама при необходимости пролечена) служит поводом для назначения малышу специальных препаратов. Как правило, лечение проводят фагами — особыми вирусами, уничтожающими определенный вид патогенных микробов и не влияющими на флору в целом. В некоторых случаях могут быть назначены антибактериальные препараты с учетом чувствительности к ним болезнетворных бактерий. Завершают лечение препаратами, способствующими восстановлению нормальной микрофлоры.
Иногда в кале малютки можно увидеть белые комочки, словно кто-то подмешал туда крупенистого творога. Если этот симптом отмечается на фоне нормального физического развития ребенка (хорошо набирает в весе и растет), то он является свидетельством некоторого переедания: в организм поступает больше питательных веществ, чем нужно ему для удовлетворения реальных потребностей (когда грудь предлагают не только для удовлетворения голода, но и любого успокоения). В этом нет ровным счетом ничего плохого, так как организм младенца отлично приспособлен к подобному «перебору»: он попросту выбрасывает лишнее в виде таких вот непереваренных белых комочков. В настоящее время, когда взят курс на кормление «по первому крику», большинство здоровых детей хотя бы время от времени имеют такую особенность стула. Если же этому симптому сопутствует недобор в весе или в росте, особенно если это отставание усугубляется, скорее всего, имеет место ферментативная недостаточность пищеварительных желез, не позволяющая правильно переваривать поступающие питательные вещества. В этом случае педиатр или гастроэнтеролог может назначить заместительную терапию ферментными препаратами.
Довольно часто родители могут столкнуться с тем, что стул малыша разжижен, водянистый, иногда пенится, имеет более резкий кислый запах, а в некоторых случаях и измененный цвет — горчичный или зеленоватый. На хлопчатобумажной пеленке такой кал оставляет вокруг себя зону обводнения. Нередко стул выделяется небольшими порциями даже при отхождении газов. Кислая реакция кала часто становится причиной упорных опрелостей. Такая картина наблюдается при нарушении переваривания лактозы — молочного сахара, когда по какой-то причине количество лактозы, поступающей в кишечник с маминым молоком, превышает количество фермента лактазы, необходимого для ее переваривания, Это может быть либо при избытке лактозы в молоке (наследственная предрасположенность матери, избыток свежего молока и молочных продуктов в ее рационе), либо при сниженной выработке лактазы пищеварительными железами крохи. Непереваренные углеводы «стягивают» большое количество воды в просвет кишечника, вот почему кал имеет разжиженный, водянистый характер.
Нередко лактазная недостаточность сопровождается кишечным дисбактериозом: кислая реакция кишечного содержимого мешает заселению кишечника правильной флорой, а отсутствие необходимого количества полезных микроорганизмов, в свою очередь, снижает способность к перевариванию углеводов. Если это не мешает развитию малыша (как мы уже говорили, его признаками являются нормальная прибавка в росте и весе, отсутствие кишечных колик и упорных опрелостей), данное состояние вполне можно оставить без лечения. В подавляющем большинстве случаев — лактазная недостаточность является преходящей проблемой и бесследно исчезает с возрастом (примерно к месяцам активность пищеварительных желез возрастает настолько, что организм малыша без труда начинает справляться не только с кисломолочными продуктами, но и со свежим молоком). Тяжелые и пожизненные нарушения выработки лактазы практически всегда обусловлены генетически: I о таком варианте наследственного заболевания следует задуматься, если ближайшие родственники в семье страдают лактазной недостаточностью во взрослом возрасте. Для подтверждения диагноза, помимо копрологического исследования, проводится анализ кала на углеводы, При подтвержденной лактазной недостаточности маме в первую очередь следует отрегулировать свой рацион: исключить свежее молоко, при неэффективности этого шага — значительно уменьшить количество кисломолочных продуктов (исключением является сыр, в котором практически отсутствует молочный сахар). Если все названные меры не имеют успеха, врач может назначить заместительную терапию лактазой.
Запором считается отсутствие самостоятельного стула более суток (разумеется, кроме случаев полного усвоения молока), а также случаи, когда опорожнение кишечника затруднено и сопровождается значительным дискомфортом.
При грудном вскармливании запоры встречаются достаточно редко, и основных причин у них две: неправильное питание матери и нарушения кишечной моторики, в том числе спазм анального сфинктера.
Неправильное питание матери выражается склонностью к продуктам, богатым белками и легко перевариваемыми углеводами, недостатком в рационе пищевых волокон, Поэтому при проявлениях запора у малыша маме следует в первую очередь нормализовать свое питание: отдавать предпочтение крупам (особенно гречке, неочищенному рису, овсянке), цельнозерновому хлебу, включить в рацион отварные овощи. Некоторые продукты (персики, абрикосы, чернослив, курага, инжир, отварная свекла, свежий кефир) обладают выраженными послабляющими свойствами. Во многих случаях они позволят нормализовать не только собственный стул, но и стул малютки.
Если же подобные меры ни к чему не приводят, скорее всего, имеет место нарушение кишечной моторики (гипотония или, напротив, спазм) и /или спазм сфинктера заднего прохода. При спазме сфинктера отхождение газов из кишечника также затруднено, поэтому запору часто сопутствуют выраженные кишечные колики. К сожалению, с этими состояниями практически невозможно бороться домашними способами, так как они связаны с нарушением нервной регуляции тонуса гладких мышц и являются последствиями родовой травмы или неблагоприятного течения беременности. Если им сопутствуют другие симптомы, заставляющие вас обратиться к неврологу (возбудимость или, наоборот, заторможенность крохи, нарушения сна, метеозависимость, нарушения мышечного тонуса и др.), то лечение, назначенное им по поводу неблагополучия центральной нервной системы, часто помогает улучшить и ситуацию с запором, Если при отсутствии стула малыша беспокоят боли и/или вздутие в животе, можно попробовать поставить газоотводную трубочку, что позволит мягко простимулировать анус. При искусственном вскармливании запоры, к сожалению, встречаются намного чаще, так как переваривание молочных смесей представляет собою большую трудность для пищеварительной системы младенца. Во многих случаях нормализовать ситуацию позволяет замена половины суточного рациона малыша кисломолочной смесью (постепенно вводить кислые смеси можно после 3 недель жизни). После месяцев жизни можно ввести в рацион малыша отвар и пюре из чернослива, которые помогают справиться с запором в большинстве случаев.
Если названные меры не помогают нормализовать ситуацию (как при естественном, так и искусственном вскармливании), педиатр может назначить и некоторые медикаменты: свечи с глицерином (в первые 6 месяцев жизни разовая доза составляет ¼-½ свечи), дюфалак, микроклизмы «Микролакс».
Вот основные «тайны», которые может таить в себе подгузник вашего крохи. Мы попытались научить вас распознавать некоторые сигналы младенческого организма, но хотим еще раз напомнить: любую диагностику и тем более назначение лечения должен проводить только врач.
Дорофея Апаева,
врач-педиатр, г. Москва
источник
Воспаление кишечника это воспалительный процесс его слизистых оболочек. Другими словами это заболевание характеризуется иммунным воспалением стенки кишечника. Воспаление может быть хроническим. Оно среди детских патологий органов жкт находится на одном из первых мест. Самыми тяжелыми заболеваниями являются болезнь Крона и неспецифический язвенный колит . Последнее встречается из 100000 человек у 6. Дети подвержены этой болезни чаще. Причины возникновения данного заболевания у детей не выявлены. Возникновение воспаления кишечника чаще всего связано с неправильным питанием, с наличием вирусных инфекций в организме.
НЯК: симптомы и диагностика
Первые симптомы данного заболевания могут проявиться у малышей в возрасте 3-5 месяцев.
Основными симптомами неспецифического язвенного колита являются появление крови в кале ребенка с последующей диареей. У детей более старшего возраста диарея возникает сразу. Хронический НЯК проявляется частым жидким стулом с болезненными спазмами.
Диагностика заболевания включает в себя пальпацию и ректальные исследования. При НЯК отсутствуют вздутие живота и болезненность тазового дна.
Болезнь Крона: симптомы и диагностика
При данном заболевании воспаление кишечника сопровождается язвенными образованиями на слизистых оболочках. Язвы могут перейти в свищи. В самом начале болезни наблюдается сужение кишечника. Последствиями являются частый стул и боли в животе после еды. На поздних стадиях болезни Крона в кале может наблюдаться примесь крови.
К этим симптомам добавляются внекишечные симптомы. Это афтозный стоматит. представляющий собой поражение слизистых оболочек ротовой полости; олигоартрит суставов ; эписклерит ; конъюнктивит ; увеит ; образование оксалатных камней.
Диагностика заболевания включает в себя пальпацию, ирригоскопию, эндоскопию, колоноскопию. При ректальных исследованиях выявляются отечность стенок кишечника, кровоизлияния, наличие трещин и свищей в кишке.
Воспаление кишечника: лечение
Лечение воспаления отделов кишечника у детей должно быть направлено на восстановление структуры слизистых оболочек кишечника. Комплексное лечение включает в себя диетотерапию и применение лекарственных препаратов.
Диетотерапия заключается в частом дробном питании. В питание грудничков включают смеси на соевой основе. Из рациона детей старшего возраста следует исключить продукты, усиливающие перистальтику кишечника и раздражающие его слизистые оболочки. Это шоколад, жвачки, жирная и острая пища, кофе.
При воспалении кишечника назначается применение лекарственных препаратов. Это пентас, салофальк, сульфосалазин. В состав данных препаратов входит 5-аминосалициловая кислота, уменьшающая воспалительные процессы.
В некоторых случаях воспаление кишечника требует оперативного хирургического вмешательства. Поэтому при первых симптомах НЯК и болезни Крона необходимо показать ребенка специалистам.
Под воспалением кишечника подразумевается воспаление слизистой оболочки в кишечнике. С такой проблемой сталкиваются практически все родители маленького ребенка. Каковы симптомы данной патологии и как снять воспаление — читайте ниже.
Воспаление кишечника у ребенка может иметь хронический характер и характеризуется иммунным воспалением стенок кишечника.
Среди детских патологий органов пищеварительной системы воспаление кишечника находится на первом месте. Считается, что самые тяжелые заболевания ЖКТ — болезнь Крона и неспецифический язвенный колит. Дети подвержены неспецифическому язвенному колиту чаще, чем взрослые. Причем, причины появления данного заболевания до сих пор не совсем ясны. Чаще всего воспаление кишечника связывают с погрешностями в питании и с вирусными инфекциями.
- При неспецифическом язвенном колите. Уже в возрасте трех-пяти месяцев у ребенка могут появиться симптомы данного заболевания. Основным из них является вкрапления крови в кале малыша с последующим возникновением диареи. У взрослых детей, понос может возникнуть сразу. Хроническая форма неспецифического язвенного колита характерна частым жидким стулом и болезненными спазмами;
- При болезни Крона. Воспаление кишечника при болезни Крона проявляется язвенными образованиями на стенках кишечника. Язвы могут преобразоваться в свищи. Первый период болезни характеризуется сужением кишечника. Ребенок страдает частым стулом — до десяти раз в день, и болями в животе после приема пищи. В последний период болезни в кале появляется кровь;
Воспаление кишечника у детей должно лечиться по направлению восстановления структуры слизистой оболочки стенок кишечника. Лечение должно быть комплексное. Это терапия диетой, применение лекарственных средств.
Питание ребенка должно быть частым и дробным. Из детского рациона должны быть исключены продукты, раздражающие слизистую оболочку кишечника — жевательные резинки, шоколад, кофе, жирные и острые блюда. Маленьким детям дают смеси на соевой основе.
При возникшем воспалении кишечника, применяются лекарственные медикаментозные препараты — такие, как Сульфосалазин, Пентас, Салофальк, в состав которых входит 5-аминосалициловая кислота, которая способствует уменьшению воспалительных процессов.
Бывают случаи, когда воспаление настолько сильно, что требуется оперативное вмешательство. Чтобы не доводить до такого, нужно, при первых же симптомах болезни Крона или неспецифического язвенного колита, обратиться с ребенком к специалисту.
Кишечник является составляющей ЖКТ. Его строение включает двенадцатиперстную кишку, толстый и тонкий кишечник. При нарушении работы одного из отделов, происходят негативные реакции во всем организме. Появление воспалительных процессов в тонком кишечнике часто называется энтеритом. Оно сопровождается воспалением оболочек слизистого типа, которые покрывают структуру тонкой кишки. Причинами развития данной болезни, могут стать:
- инфекционные заболевания;
- негативное воздействие внешних факторов;
- неправильное или несбалансированное питание.
Основной причиной развития заболевания считается неправильное питание. Частое предание, аллергические реакции на пищу, употребление острых блюд и алкоголя. Очень часто на состояние кишечника, влияют лекарственные препараты, которые не могут переноситься организмом. Причины кроются в инфекциях, долгом пребывании на холоде и в других факторах. Симптомы могут быть самыми разными, в зависимости от источника проблемы.
Сразу отметим, что симптомы воспаления тонкого кишечника у женщин и лечение заболевания ничем не отличается от той же ситуации у мужчин. Особого различия между мужским и женским воспалением тонкого кишечника нет. Строение органа такое же, единственное, что может различаться, так это причины возникновения заболевания и его симптомы. Симптоматика включает в свой список, такие проявления:
- возникновение болезненных ощущений в области живота;
- появление диареи;
- приступы тошноты и рвоты;
- общая слабость организма и недомогание;
- рост показателей температуры;
- лихорадочное состояние;
- при осуществлении пальпации – усиленное урчание.
Одним из явных признаков воспаления в отделе тонкого кишечника женского организма, является похудение и нарушение менструального цикла.
Если наблюдается хоть один из перечисленных симптомов, необходимо обратиться к врачу. Осуществлять лечение воспаления тонкого кишечника народными средствами, симптомы которого ярко выражены, не самое правильно решение. Необходимо проконсультироваться с врачом и пройти тщательное обследование, чтобы определить тяжесть заболевания и назначить необходимое лечение. Чаще всего для лечения воспаления тонкого кишечника и устранения симптомов выписывают комплекс медикаментов, устраняющих причины развития болезни, это могут быть антибиотики, препараты, устраняющие инфекции, бактерии и прочие микроорганизмы. Все зависит от индивидуальных особенностей пациента и его состояния.
Источники: zdorovye-rebenka.ru, nmedicine.net, medinote.ru
Многие женщины, которым был поставлен диагноз «сальпингит», полагают, что с этого момента они лишены возможности познать радость материнства. Однако на .
Геморрой, к сожалению, никому не делает поблажек. Но благодаря современным методикам лечения, избавится от заболевания возможно почти на всех .
Лучшими из лучших кровоостанавливающих свеч при геморрое признаны следующие препараты. В свечки Релиф входят компоненты жира акулы, который обладает очень сильными антибактериальными и антисептическими свойствами. .
Большинство рожавших женщин сталкиваются с различными постродовыми патологиями, в частности с варикозным расширением вен. Не каждая молодая мамочка может справиться .
Соблюдение нижеизложенных рекомендаций по профилактике геморроя поможет вам избежать знакомства с этим неприятным заболеванием, даже если вы целый день работаете .
Увеличение лимфоузлов происходит по самым разным причинам и сигнализирует о неблагополучии в той части тела, от которой они собирают лимфу. .
Самым последним отделом позвоночника является копчик. Он считается малоподвижной структурой, в состав которой входит несколько сросшихся между собой позвонков. Копчиковая .
Геморрой является распространенным заболеванием прямой кишки. Геморрой – это заболевание, в основе которого лежит патологическое расширение специфических венозных образований прямой .
Страдают вторичным зудом заднего прохода чаше мужчины среднего и пожилого возраста. Причины зуда бывают предрасполагающие и вызывающие. Основной предрасполагающей причиной является .
В соответствующих разделах мы уже останавливались на эффекте микроклизм из растворов сульфаниламидов и кортикостероидных гормонов. Для лечения неспецифического язвенного .
Геморрой это слово известно почти 60% населения в нашей стране. В категорию риска заболеть этим заболеванием попадают все. Развитие этой .
О лекарственных суппозиториях слышали, наверное, многие, но как пользоваться свечами от геморроя, куда вставлять, знают не все. Лекарственные препараты, которые вводятся .
- 
- Геморрой перед родами 
- Как лечить внешний геморрой у женщин 
- Причины зуда и выделений в заднем проходе 
- Геморрой и его лечение 
- Эффективные народные средства от геморроя 
Белая слизь вместо кала может появляться в следующих случаях. Єто .
Симптомы запора весьма разнообразны в зависимости от этиологии, эвакуаторной функции .
Такое заболевание, как киста яичника, бывает у большинства женщин в .
Боль после или во время дефекации является прямым показанием к .
Основные симптомы неспецифического язвенного колита — понос и кровь в .
Лекарственные средства, предназначенные для введения во влагалище, выпускаются в форме .
Особенное строение и физиология кишечного отдела, неправильное питание и подверженность разного рода инфекциям провоцирует воспаление кишечника у ребенка. Повреждения при этом могут быть функциональные и/или морфологические. При этом у малышей младшего возраста и новорожденных поражаются и тонко- и толстокишечные отделы, а у деток постарше встречаются изолированные воспаления. Самыми распространенными заболеваниями кишечника считаются хронический энтероколит, болезнь Крона, врожденные проблемы с ферментативной активностью (энзимопатия). Лечить патологию нужно комплексно с применением диеты, лекарств, ферментов и гормонов.
Под воспалением кишечного отдела понимают поражение слизистой на внутренних стенках органа. В разумных пределах этот процесс считается нормальным, так как свидетельствует об иммунной реакции организма на вторжение патогена. Но когда терапия затягивается, болезнь перетекает в хроническую форму. При этом организм начинает действовать против себя, что приводит к повреждению тканей с развитием тяжелых патологий.
Воспаление детского кишечника — это хроническая патология, вызванная иммунным воспалением стенок органа.
В категории детских заболеваний ЖКТ кишечное воспаление является самым распространенным. Из тяжелейших патологий, известных истощающим воздействием, — неспецифический язвенный колит (НЯК) и болезнь Крона. Встречаются недуги чаще у детей (особенно 10—19 лет), чем у взрослых. Если не лечить, эта категория воспалений подвержена хронизации из-за несвоевременности обращения за медпомощью на фоне смазанности симптомов. Также высок риск малигнизации (особенно при болезни Крона).
В ходе ряда исследований среди разных возрастных категорий маленьких пациентов не удалось определить точный перечень причин, которые могут спровоцировать воспалительный процесс в кишечнике. Острая форма патологии с большей вероятностью связана с несоблюдением режима и правил здорового питания, воздействием инфекций, вирусов, возбудителя туберкулеза (особенно у новорожденных и детей первых 3-х лет жизни).
Симптомы кишечных патологий схожие, что затрудняет дифференциальную диагностику. Но есть отличительные признаки, которые специфичны для НЯК и болезни Крона. На основании детальной оценки симптомов врач может предположить диагноз и назначить подтверждающие анализы. Важно своевременно обращаться к специалисту для лечения, так как затягивание воспаления чревато тяжелыми осложнениями.
Основным признаком развития прогрессирующей неспецефической формы язвенного воспаления кишечника является наличие примесей крови в каловых массах. После чего развивается изнуряющая диарея. Такая картина характерна младенцам и деткам до 3-х лет. В более взрослом возрасте сразу появляется понос. При затяжном воспалительном процессе повышается тенденция к хронизации. В результате ректальная ампула теряет свою эластичность, стул резко учащается, становится жидким. Позывы случаются каждые 15 минут, с сокращением этого времени после приема пищи. Дефекация сопровождается болевыми спазмами. Возможно поражение только прямокишечного отдела или всего толстокишечного участка. Чаще страдают прямая с нисходящей кишкой и сигма. При поражении первых отделов кишечника симптомы могут появиться в первые 3 года жизни малыша, но чаще признаки видны у новорожденного в 3—4 месяца.
Если понос у ребенка появляется ночью, то лечить нужно особо тяжелую форму патологии.
Недуг провоцирует у ребенка учащение позывов к дефекации — до 10-ти раз в сутки (днем и/или ночью). При этом объемы каловых масс существенно увеличиваются. При каждом приеме пищи возникают сильные боли в животе на фоне сужения просвета кишки. Терминальная стадия характеризуется появлением в каловых массах вкраплений крови. С наибольшей вероятностью болезнь поражает последний участок подвздошной кишки. Меньше случаев фиксируется с поражением илеоцекальной (разделяющей тонко- и толстокишечный отделы) структуры. Характерными визуальными (эндоскопическими) симптомами болезни Крона являются:
- гранулематозное воспаление любого участка ЖКТ;
- изъязвление слизистой оболочки кишечника;
- сужение просвета;
- формирование свищей.
На фоне развития воспалительного нарушения в детском кишечнике появляются такие внешние симптомы:
- стоматит с формированием глубоких афт на слизистых;
- воспаление от двух и более суставов, чаще крупных (олигоартрит);
- воспаление соединительнотканной структуры глазных склер (эписклерит);
- конъюнктивит;
- поражение глазных сосудов (уевит);
- образование оксалатных конкрементов в почках (чаще при синдроме Крона);
- хроническое воспаление желчных путей внутри и снаружи печени (склерозирующий холангит);
- поражение суставов позвоночника (синдром Бехтерева).
Для определения воспаления в кишечнике по типу НЯК и синдрома Крона применяются:
- внешний осмотр, пальпация;
- эндоскопия;
- ирригоскопия;
- лабораторные тесты — серология, гистология биоптатов, отобранных со слизистой кишечника.
Очень важно психологически подготовить ребенка к проведению диагностики.
При НЯК у детей доктор обнаруживает симптомы, распространяющиеся на всю область брюшины. Обнаруживается отсутствие вздутия, объемных образований, изменения ануса, болей в области тазового дна. А вот при болезни Крона у малыша симптоматика локальная и ограничена подвздошной зоной справа. Отмечается инфильтрация, синдром раздраженной брюшины. При этом анус сужается или изменяется, что характерно для свищеобразования.
Характерные результаты воспаления кишечника по колоноскопии:
- матовый блеск слизистой;
- отечность складок;
- смазанность сетки сосудов;
- следы кровоточивости разной давности;
- большое количество точечных кровоизлияний;
- трещинки на слизистой с гноем либо лжеполипы (при синдроме Крона).
Лечебные меры по устранению воспаления кишечника в детском и новорожденном возрасте и осложнений направлены на регенерацию тканевой структуры слизистой. Применяются комплексные методы, включающие диетотерапию, прием медикаментов, а в крайнем случае — операция. Лечение является успешным, если:
- наблюдается регресс изменений, вызванных воспалением;
- стабилизируется пищеварительная функция ЖКТ;
- нормализуется кишечная моторика;
- восстанавливается естественная микрофлора кишечника в должно объеме;
- повышается иммунитет.
Медикаментозная терапия направлена на купирование воспаления и восстановление пищеварительной функции. Подбирается лечение и дозировка лекарств строго по указаниям врача. Для излечения острой формы и купирования обострений назначаются:
- «Сульфосалазин», «Пентас», «Салофальк», содержащие 5-аминосалициловую кислоту, способную снять воспалительную симптоматику (особенно эффективны при лечении тонко- и толстокишечного отделов). Выпускаются в форме таблеток и свечей, поэтому назначаются в острый период и при затихании патологии.
- Глюкокортикоиды — гормональная терапия. Подбирается по тяжести нарушений.
- «Азатиоприн», «Циклоспорин», «Меркаптопурин» — иммунодепрессоры для купирования тяжелых хронических воспалений в детском кишечнике при частых обострениях.
- «Смекта» — для выведения из кишечника вирусов и микробов с остатками их жизнедеятельности, а также газов и непереработанных полисахаридов.
- «Бифилонг», «Линекс» — пробиотики для восстановления естественной кишечной микрофлоры.
Острая форма требует ударных доз лекарств. По мере отступления болезни дозировка снижается до поддерживающих ремиссию количеств.
Показания к хирургическому лечению следующие:
- Выраженные изменения в кишке.
- Недейственность схемы с медикаментами и диетой.
- Рецидивы свищеобразования.
- Сильное сужение кишки.
- Высокий риск озлокачествления.
- Кишечные кровотечения, перфорации.
На момент лечения и профилактики воспалительной патологии кишечника врачи советуют тщательно пересмотреть питание ребенка. Рацион больного малыша должен быть дробным и частым с потреблением малых порций. Важно исключить из меню раздражающие кишечную слизистую продукты. К ним относятся жевательные резинки, сладкое (шоколад, конфеты, жирные кремы), крепкий кофе и чай, жирные и перченые блюда и соусы. Если речь идет о малышей до года, рекомендуется переход на лечебные соевые смеси. Подросткам следует исключить алкоголь и курение.
Мерами по недопущению развития воспаления в кишечнике у ребенка является полноценное питание в соответствии с возрастными потребностями организма. Дополнительно стоит отслеживать и не допускать паразитарное заражение и развитие кишечных инфекций. По мере появления важно своевременно угнетать патогены. С целью предупреждения обострений и продления ремиссии при хронических формах воспаления важно тщательно соблюдать основные приемы питания, сбалансировать меню.
Дополнительно назначаются профилактические курсы витамино- и ферментотерапии с контролем состояния и количества дефекаций. Периодически принимается теплая минеральная вода («Ессентуки № 4»), проводятся курсы ЛФК и массажа живота. Детям не следует купаться в открытых водоемах. Родители должны исключить возможность травмирования брюшины. При НЯК и синдроме Крона запрещена вакцинация и занятия физкультурой. В остальных случаях такие ограничения отсутствуют.
Дисбактериоз довольно распространенная проблема, причем как среди взрослого населения, так и среди детей даже грудного возраста. Это весьма неприятная болезнь, которая сказывается на работе всего организма. Так какими симптомами сопровождается дисбактериоз у грудничка? Каковы причины развития этой болезни? Эти вопросы волнуют каждого родителя.
Дисбактериоз у грудничка и его причины
Для начала стоит заметить, что дисбактериоз болезнь, которая связана с нарушением микрофлоры кишечника, в частности, со снижением уровня полезных бактерий. На сегодняшний день известно множество причин, по которым может возникать дисбактериоз у грудничка.
Довольно часто болезнь развивается на фоне какого-нибудь другого заболевания кишечника, включая разного рода инфекции и воспалительные процессы.
Часто дисбактериоз связан с неправильным питанием, особенно если малыш находится на искусственном вскармливании. Например, у детей, питающихся грудным молоком, эта болезнь диагностируется значительно реже.
Ни для кого не секрет, что нарушения микрофлоры может быть результатом приема некоторых препаратов. К этой группе стоит отнести антибиотики, так как они уничтожают не только патогенные, но и полезные бактерии.
Иногда болезнь может быть связана со слабостью организма, стрессами (например, тяжелыми родами) и т.д.
Дисбактериоз сопровождается рядом весьма характерных симптомов. В основном появляются нарушения со стороны пищеварительного тракта это может быть тошнота, частое и обильное срыгивание, диарея, а также изменения цвета стула. В кишечнике усиливается образование газов, что приводит к коликам. Ребенка постоянно болит живот, он часто плачет. Беспокойство, резкий плач, плохой сон это также признаки дисбактериоза у грудничка. Такого малыша необходимо как можно скорее показать педиатру.
Дисбактериоз у грудничка: лечение
Как правило, для того чтобы поставить правильный диагноз, врач должен осмотреть ребенка, ознакомиться с результатами анализов кала, иногда и крови. Здесь очень важно определить причину болезни и устранить ее. Например, иногда нужно изменить рацион матери, выбрать другую искусственную смесь.
Кроме того, необходимо излечить уже имеющиеся нарушения. Для начала врач может назначить прием специальных лекарств, которые остановят активность патогенных бактерий. Затем кишечник нужно заселить снова, но уже полезными микроорганизмами. С этой целью используют препараты, в которых содержатся живые штаммы некоторых лакто- и бифидобактерий.
Очень важной частью профилактики является грудное вскармливание. А во время лечения антибиотиками необходимо принимать специальные препараты, которые защитят полезную микрофлору и печень.
Бывает так, что здоровый малыш вдруг начинает капризничать, плакать, дергать ногами. Эти признаки могут говорить о том, что у ребенка инвагинация кишечника. Что же это за болезнь. как ее распознать и как лечить? Давайте поговорим об этом подробнее.
Инвагинация представляет собой патологический процесс, в результате которого один из отделов кишечника попадает в просвет второго отдела. Сегодня это весьма распространенный вид непроходимости кишечника, который возникает, как правило, у младенцев в возрасте от четырех до десяти месяцев. Это заболевание появляется с частотой 1-4 случая на 1000 детей. Также следует учесть, что это отклонение наблюдается гораздо чаще у мальчиков, нежели у девочек.
Почему возникает инвагинация кишечника у малышей до года объяснить довольно сложно, а иногда и невозможно вовсе. В некоторых случаях инвагинация проявляется после простуды или же воспалительного процесса слизистой оболочки желудка или кишечника. Помимо этого данная патология может быть обусловлена расстройством кишечника, которое возникает в период введения прикорма, включающего овощи или фрукты: их клетчатка стремительными темпами усиливает двигательную активность кишечника, в результате чего и появляется инвагинация.
Данное заболевание появляется неожиданно и весьма остро. У малыша могут проявиться следующие симптомы :
Бывают случаи, когда новорождённый малыш не может заснуть и постоянно плачет – его беспокоят колики и частый понос. А причиной этого является клебсиелла у грудничка – неподвижная бактерия, покрытая плотной и устойчивой к губительному действию внешней среды капсулой.
Клебсиелла может существовать в почве, воде, пище, пыли, она является одной из самых распространённых внутрибольничных инфекций. Вместе с тем этот микроорганизм относится к группе условно-патогенной флоры, что означает, что клебсиелла живет в организме абсолютно здоровых детей. Более того, её считают одним из элементов нормальной флоры кишечника.
Активно размножаться клебсиелла начинает, если организм имеет очень низкий иммунитет. Результатом могут быть воспалительные процессы в разных органах: воспаление лёгких, кишечные инфекции, конъюнктивит, менингит и другие. Особенно часто от такой инфекции страдают груднички, что связано с особенностью иммунитета малышей и недостаточностью нормальной микрофлоры в кишечнике, на коже и в дыхательных путях.
В зависимости от силы иммунитета клебсиелла у грудничка может вызывать инфекционные заболевания, протекающие в лёгкой форме, а может приводить к тяжёлым заболеваниям, сопровождающимися повышением температуры, лихорадкой, болями в животе, жидким стулом и сильным обезвоживанием организма. При появлении первых симптомов необходимо обратиться к врачу и сдать кал малыша на исследования. Если при анализе была выявлена клебсиелла, но заболевание грудничка протекает в лёгкой форме, то лечение проводят пробиотиками и бактериофагами. При высокой обсеменённости клебсиеллой и тяжёлой форме протекания заболевания назначают сложную терапию с применением антибиотиков. Нередки случаи, когда у грудничка высевают повышенное количество клебсиеллы, но при этом он чувствует себя нормально. В таких случаях лечение не назначают. Большую роль в восстановлении нормальной микрофлоры у малыша играет грудное вскармливание.
В мире существует множество различных заболеваний, которые могут очень незначительно отличаться друг от друга и быть схожими по симптоматике. И знать их все практически невозможно. Цель данной статьи — рассказать, как лечить стафилококковую инфекцию.
В первую очередь хочется сказать, что сам стафилококк это бактерия, которая относится к семейству Micrococcaceae. Главная ее опасность состоит в том, что она выделяет особые токсины и становится патогенной для клеток организма, полностью нарушая их жизнедеятельность. По своей природе это огромнейшая группа гнойных высыпаний на коже, слизистых оболочках, внутренних органах.
Стафилококковую инфекцию вызывает такой микроорганизм, как золотистый стафилококк. А название он получил благодаря своему окрасу в золотисто-желтый цвет. Весьма интересной окажется и следующая информация: по внешнему виду эта бактерия напоминает гроздь винограда. Отсюда же и пошло ее название. В переводе с греческого языка, slaphyle означает гроздь и coccus — шаровидный.
Важной для многих окажется следующая информация: золотистый стафилококк всегда находится в организме человека. Он обитает на коже, слизистых оболочках в горле, носу. И пусть его выделяют в группу патогенных для организма бактерий, его негативное воздействие все время сдерживается иными жителями микрофлоры. Однако при особых обстоятельствах стафилококк начинает активно размножаться и поражает организм человека. Несколько слов хочется сказать и о том, как передается стафилококковая инфекция. Причины ее возникновения (активизации) могут быть следующими:
Непроходимость кишечника – это комплекс симптомов. характеризующихся затором желудочно-кишечного тракта химусом (полупереваренные пищевые массы ).
Все причины данного синдрома разделяются на две категории: механические и функциональные.
- Нарушение строения брюшины, внутренних органов брюшной полости
- Грыжи
- Спайки
- Тяжи брюшины врожденные
- Нарушение формирования кишечника
- Заворот одного из отделов кишечника
- Уменьшение просвета кишки из-за новообразования, эндометриоза. заболеваний сосудов
- Новообразования
- Воспаления
- Попадание в кишечник чужеродных элементов
- Обтурация кишечника
- Гематома (более опасна при употреблении препаратов, предотвращающих сворачиваемость крови и заболевания гемофилией )
- Меконий
- Каловые, желчные камни. безоары
- Скопление глистов
Факторы, способствующие развитию непроходимости механического типа:
- подвижная слепая кишка
- наличие карманов брюшины
- спайки брюшной полости
- увеличение длины сигмовидной кишки (характерно для людей преклонного возраста ).
- Спазмы
- Паралитические явления
- Псевдообструкция кишечника
- Болезнь Гиршпрунга.
Факторы, способствующие развитию непроходимости функционального типа:
- Резкое увеличение доли свежих фруктов и овощей в сезон
- Переедание после долгого голодания
- Перевод младенцев в возрасте до года на адаптированные молочные смеси.
Достаточно распространенная форма заболевания, наблюдаемая в трети случаев непроходимости. Эта форма непроходимости кишечника развивается, если в брюшной полости образуются спайки, пережимающие кишечник (обтурационная форма ), а также, если спайками сжимается брыжейка кишечника (странгуляционная форма ).
Присутствие спаек нередко приводит к завороту кишок. Эта разновидность непроходимости зачастую часто возвращается: как только количество употребленной пищи превысит норму, пациент начинает ощущать боль. Стенки кишечника растягиваются, мускулатура перестает сокращаться в полном объеме, химус не продвигается.
Лечение обычно назначается консервативное, но иногда приходится прибегать к операции.
По характеру продвижения пищевых масс непроходимость разделяется на полную и частичную.
источник