Застойность каловых масс, а если говорить простым языком, запоры, по механике развития разделяются на три основных вида:
- Дискинетический. Проявление возникает на фоне функциональных сбоев работы кишечника.
- Алиментарный. Отрицательная реакция организма по отношению к дефициту влаги в организме. Причиной развития запора чаще всего стает неправильная работа почек.
- Механический. Возникает в процессе нарушений передвижения каловых масс по органам пищеварения.
Цвет кровяных выделений при ректальных кровотечениях помогает визуально сделать первичные выводы относительно участков ЖКТ, где возможно произошло повреждение.
Самыми безопасными причинами присутствия кровяных выделений при запорах является механическое повреждение стенок органов ЖКТ на момент продвижения к анальному отверстию в виде царапин отвердевшими каловыми массами, инородными частицами, которые в них могут присутствовать и как результат действий самого пациента (попытка спровоцировать позывы) в момент дефекации. Все остальные факторы, провоцирующие запоры возникают по следующим причинам.
- Колит. Причиной появления крови является последствия воспалительных процессов, спровоцированных попаданием в организм инфекции, побочные действия других лекарств (антибиотиков) или неправильный способ лечения органов ЖКТ.
- Трещины в зоне анального отверстия. Данный вид повреждений может возникнуть как в виде последствий продвижений отвердевших каловых масс, с нанесением микротравм, так и как негативный результат попытки искусственно спровоцировать самим пациентом процесс дефекации путем создания необходимого давления. Появлению трещин в этой зоне может способствовать развитие проктологических заболеваний.
- Язва. Причиной кровяных выделений является присутствие ран на стенках органов ЖКТ.
- Онкологические заболевания. Новообразования в момент роста формируют новые метастазы, создавая ряд негативных проявлений в виде симптомов, схожих с болезнями органов желудочно-кишечного тракта: появление рвоты, сбои в работе пищеварения, различная по интенсивности боль.
- Полипы. Данный вид образований затрудняет проходимость масс по полым органам из-за уменьшения просвета, помимо присутствия крови в кале имеются фрагменты слизи и гноя.
- Геморрой. Проктологическая болезнь, проявляющаяся в виде геморроидальных узлов, трещин и других повреждений на прямой кишке и вокруг анального кольца. Причина кровяных выделений заключается в склонности к росту образований, с последующим выпадением геморроидальных уплотнений и нарушением их целостности.
Инфекционные заболевания также могут стать причиной застоя каловых масс.
- Дизентерия, заболевание, которое провоцирует Shigella бактерия, поселяющаяся в толстом кишечнике, с последующим поражением нижних отделов органа.
- Белантидиаз, амебиаз. Протозойная инфекция, возникающая на фоне активности простейших инфекционных микроорганизмов.
На фоне поражений органов пищеварения уплотненные каловые массы, продвигаясь, могут разрушить целостность органов при выходе их наружу.
Запоры возникают по разным причинам и для того, чтобы определить фактор, спровоцировавший присутствие крови в кале, специалисты изучают общую симптоматику, которая помогает объективно выяснить природу появления застоя каловых масс. Одним из таких проявлений является цвет кровяных выделений, их окрас помогает с высокой точностью указать, какой из органов ЖКТ является пострадавшим.
Присутствие, при дефекации отдельно от каловой массой, алой крови, говорит о том, что разрушение произошло на участке сигмовидной, или прямой кишки, в непосредственной близости с анусом. Когда присутствует кровь бордового цвета, это говорит что, скорее всего, имеются эрозийные разрушения на стенках толстой кишки.
Присутствие ярко-алой крови в больших количествах при испражнениях на фоне длительных запоров указывает на присутствии язвенных заболеваний. Изредка, при таких заболеваниях, она, попадая в кишечник, может смешиваться с каловыми массами, и проявление становится малозаметным.
Проявление крови яркой, но в небольшом количестве, при ранее диагностируемом геморрое, указывает на присутствие внутренних разрушений целостности геморроидальных узлов в непосредственной близости к анальному отверстию.
При условии, что у человека отсутствуют заболевания системы желудочно-кишечного тракта и не наблюдаются проблемы в работе системы пищеварения, причиной присутствия крови, в каловых массах являются микротравмы. При движении отвердевших каловых масс и присутствия в них частичек не перетравленной пищи, могут спровоцировать появление царапин и других травм, вызывающие разрушение поверхности органов ЖКТ.
Присутствие запора в совокупности с другими симптомами, прямой повод для посещения проктолога с целью диагностирования проблемы.
Присутствие в кале некоторого количества слизи есть нормальное физиологическое явление. Проблема заключается в присутствии лейкоцитов и эпителиальных клеток, напоминающих по консистенции желейную массу. Ситуации, когда количество слизи увеличивается и при этом в ней явственно наблюдается кровь и другие вещества, могут говорить о следующих проблемах:
- Появление и развитие полипов. Увеличение слизи объясняется как своеобразная реакция организма на появление новообразований и воспалений.
- СРК. Наиболее безопасный формат, при которых увеличивается объем желеобразного вещества.
- Дивертикулит. Патология, которой характерны новообразования грыжеподобных наростов.
Специальные исследования позволяют практически сразу, с высокой точностью, определить истинную причину симптоматики.
Присутствие инфекции может спровоцировать не только запор, но и появление в кале при испражнениях сгустков крови. Сходство развития формируется на фоне не одного, а одновременно нескольких инфекционных заболеваний, которые лечат в стационарных условиях при помощи антибактериальных препаратов.
Другой причиной, которая объясняет присутствие кровяных сгустков в кале, является развитие терминального илеита (болезнь Корна). К заболеванию нужно относиться со всей серьезностью, так как не лечение проявлений и симптомов может вызвать серьезные последствия по отношению к человеческому организму.
Самым неприятным и сложным по лечению является онкологические заболевания поражающие районы кишечника. Здесь также могут наблюдаться в кале сгустки крови, причем их количество и формат может говорить о стадии, на которой находится заболевание.
Любые изменения в работе органов ЖКТ, особенно если они имеют постоянный характер по проявлениям, требуют диагностирования, которые проводятся в медицинских учреждениях. Опытный специалист (проктолог или колопроктолог) способен определить истинную причину появления каловых застоев и дать объяснение присутствию в них кровянистых тел, гнойных образований и слизи с помощью сдачи анализов.
Дополнительными методами диагностирования в виде УЗИ, ректороманоскопии, биопсии, колоноскопии кишечника и рентгенографии пользуются в случае, если более простые виды исследований не объяснили причину присутствия в кале крови.
Сложностей с определением причин, почему во время дефекации при запоре присутствует кровь, методом диагностирования анализов, нет практически никаких. Специалисты, проведя исследования, настаивают на необходимости проведения дифференциальной проверки. Противопоказанием к данному виду исследование является присутствие в прямой кишке свища или на фоне трещины, образовавшейся на фоне инфекции (туберкулез, сифилис).
Диагностируя причину присутствия крови в каловых массах, проводятся следующие мероприятия:
- Собираются данные относительно протекания патологии, характер проявлений ее, длительность и попутные симптомы.
- Проводится наружное исследование.
- Сдача анализов: кал, кровь, моча.
- Рентгеноскопия органов ЖКТ, УЗИ.
- Ректоскопия.
При необходимости назначается колоноскопия, способ исследований построен на принципе ректоскопии, но с более углубленными методами обследования органов ЖКТ.
Специалисты, независимо от того, у какой из категории пациентов проявляются запоры с присутствием в каловых массах крови, слизи и гнойных выделений советуют, не затягивая ситуацию, обращаться за помощью в медицинские учреждения. Запор является предвестником многих заболеваний органов пищеварения и ЖКТ и, начиная с детского возраста, не правильное диагностирование и самолечение может спровоцировать развитие большинства серьезных и трудноизлечимых болезней.
При лечении кровотечений специалисты выделяют две категории пациентов, с которыми возникают некоторые сложности: маленькие дети и женщины в положении. В обоих случаях применение многих медикаментозных веществ запрещено по той, или иной причине, это же правило касается относительно категории пациентов, у которых имеется ряд других заболеваний.
Патологические изменения, происходящие с женским организмом на период вынашивания плода, создают будущим мамочкам множество дополнительных проблем. Одним из таких неудобств является изменение консистенции фекалий из нормальных в овечий стул, и присутствие в них при испражнении частиц крови. Что может объяснить причину кровотечений при запорах у беременных женщин:
- Анальные трещины. После акта дефекации в кале присутствует небольшое количество прожилков крови алого окраса.
- Проктологические заболевания. Самым распространенным является геморрой, в этом случае проявление является чисто женским фактором на фоне гормональных сбоев, происходящих в организме, отражающихся в застое циркуляции крови органов малого таза.
- Проктит. Симптом развивается на фоне воспалительных процессов.
- Полипы. Сила кровотечения зависит от места расположения и размеров новообразований.
- Заболевания органов ЖКТ: колиты, язвы желудка и 12-перстной кишки.
Опасностью запоров у деток является накапливание в каловых массах веществ, которые могут привести к токсикозу детского организма. Ребенок, часто не ставя в известность родителей при походе в туалет тужиться, провоцируя освобождение, что приводит к механическим разрушениям ануса: появлению трещин. Для детей специалисты выделяют две категории запоров, объясняющих присутствие в кале крови:
- Органические. Причиной запора являются дефекты отделов органов ЖКТ или анатомическими особенностями кишечника. Данный вид запоров явственно наблюдается с первых дней жизни ребенка.
- Функциональные. Различные нарушения, связанные с выбором продуктов питания, отсутствие режима и диет, малый объем выпиваемой жидкости и ряд других проблем, например, дисбактериоз кишечника, создают необходимые условия для образования запоров.
Неудобства и дискомфорт, которые создают запоры, требуют диагностирования и лечения симптома. Существует два вида лечения запора:
В обоих случаях специалисты советуют не запускать проблему, не пускать ее на самотек и что самое главное, найти логическое объяснение с помощью диагностирования. Как правильно лечить запоры и что является основой профилактических действий:
- Соблюдение режима питания. Приучая организм принимать пищу в одно и то же время, органы ЖКТ в определенное время готовы вырабатывать нужное количество ферментов для пищеварения.
- Соблюдение питьевого режима. Любые напитки, включая соки, морс, компоты из свежих фруктов и сухофруктов способствуют размягчению каловых масс, с последующим их выводом естественным путем.
- Правильный подбор продуктов питания. Особое внимание уделяется растительным жирам, фруктам и овощам.
- Правильный образ жизни. Малоподвижный образ жизни и трудовой деятельности, повышенная масса тела, требуют видоизменять привычки несложными физическими упражнениями или активными видами отдыха.
Медикаментозных веществ, которые предлагаются фармацевтами для лечения запоров и их последствий, на сегодняшнее время огромное количество. По механике воздействия медицинские препараты делят на 4 категории:
- Раздражающего действия. Стимулируя рецепторы, усиливается работа перистальтики. Предельное время действия 12 часов, наиболее популярными препаратами являются: Трава Сенна, Сенадексин, Дульколакс, Гутталакс, Кора Крушины, Регулакс, Бисакодил.
- Осмотические. Механика действия построена на усилении осматического давления в органах ЖКТ: сульфат натрия, цитрат натрия, карловарская соль, сернокислая магнезия.
- Наполнители. Попадая внутрь, препарат разбухает, впитывая в себя влагу помогает увеличить и размягчить каловые массы. Представителями медикаментов из этой категории являются: Мукофальк, льняное масло, пшеничные отруби, целлюлоза.
- Пребиотики. Способствуют удержанию влаги, увеличивают объем каловых масс, помогают вывести токсины. Самыми популярными являются Экспортал и Дюфалак.
Все препараты должны назначаться врачом, так как существует ряд причин, при которых не рекомендуется прием тех, или других лечебных веществ.
Медики не отрицают, что среди народных рецептов имеется множество таких, которые не уступают по эффекту воздействия при лечении запоров, но в отличие от медикаментозных веществ практически не имеют побочных действий.
- Чистотел + молочный квас. На стакан мелко резаной травы потребуется ½ часть стакана сахара на 3 л сыворотки. Квас настаивают 12 дней, сцеживают и прячут в холодное место. Принимается 2 раза в день, по 100 мл за один прием.
- Ревень. Используется корневая система, которая промывается, дробиться, высушивается и измельчается в порошок. Принимают по 2 г вещества два раза в день.
- Чернослив, сливы. В любом виде.
- Рябина. Ягоды укладывают в стеклянную банку, смешивая с сахаром. На 1 л плодов рябины стакан сахара. Банка должна стоять в теплом месте, до того момента, пока смесь не начнет бродить, а после того, как это произошло, сок можно использовать как слабительное вещество.
Чтобы избежать неприятного воздействия от запоров врачи советуют использовать следующие процедуры:
- Клизму. Процедуру нельзя использовать часто, а только в тех случаях, когда реально существует угроза образования каловых масс.
- Увеличение суточного объема выпиваемой жидкости.
- Специальная диета. Выбирается формат продуктов питания, которые помогают смягчать каловые массы и способствуют их выводу.
- Смена малоподвижного образа жизни на активный.
- Искоренение вредных привычек.
- Периодическое обследование в медучреждениях с целью выявления заболеваний органов ЖКТ.
источник
Задержка дефекации может быть вызвана функциональными нарушениями работы ЖКТ, воспалительными заболеваниями пищеварительного тракта, погрешностями в питании, образе жизни и психогенными факторами. Кровь при запоре появляется при повреждении слизистых оболочек кишечника твердыми каловыми массами, перфорации язв, ущемлении геморроидальных узлов.
Задержка опорожнения кишечника происходит при несбалансированном питании, увлечении диетами, малоподвижном образе жизни, недостаточном употреблении жидкости. Запоры развиваются у женщин при беременности, климаксе из-за гормональной перестройки организма. Причиной патологии могут послужить хронические заболевания органов ЖКТ, центральной нервной системы, прием лекарственных препаратов, злоупотребление слабительными, частые стрессы.
Появление крови в кале при задержке опорожнения кишечника может указывать на следующие патологии:
- геморрой;
- анальные трещины;
- проктит, парапроктит;
- полипоз, дивертикулез кишечника;
- злокачественные опухоли;
- язвенный колит;
- глистная инвазия;
- болезнь Крона;
- системная склеродермия;
- ректоцеле;
- кишечный дисбактериоз;
- вирусные, бактериальные инфекции ЖКТ.
Кал с кровью наблюдается при стойких, хронических запорах. Твердые каловые массы повреждают стенки кишечника, вызывая геморрагию. При воспалительных заболеваниях развивается отечность слизистых оболочек, формируются эрозии, язвы, рубцы, спайки. Патологические процессы приводят к деформации, сужению просвета и обструкции кишки, что затрудняет продвижение каловых масс, становится причиной задержки калоизвержения.
Запор с кровью у взрослых может наблюдаться при язвенном колите, болезни Крона. Это патологии воспалительного характера, развивающиеся при нарушении работы иммунной системы. Неспецифическим язвенным колитом страдают люди, имеющие генетическую предрасположенность, ведущие нездоровый образ жизни, перенесшие кишечные инфекции.
В острой стадии НЯК воспаляются и отекают слизистые оболочки стенок кишечника, образуются участки изъязвления. Поражаться может любой сегмент толстой кишки, в том числе и прямая. Заболевание сопровождается диареей, которая сменяется задержкой калоизвержения. При прохождении твердых фекалий легко повреждаются и кровоточат воспаленные слизистые, поэтому больные обнаруживают после запора кровь на туалетной бумаге.
В составе кала также может присутствовать слизь, гной. К сопутствующим симптомам язвенного колита относится: повышение температуры тела до 39˚, снижение аппетита, метеоризм, суставные боли. После акта дефекации остается чувство неполного опорожнения кишечника, беспокоят ложные позывы в туалет.
При болезни Крона воспалительный процесс может затрагивать весь пищеварительный тракт от ротовой полости до прямой кишки. Патология имеет аутоиммунную природу, способна развиваться как у взрослого человека, так и у ребенка, поражает все слои кишечной стенки с образованием глубоких язв, псевдополипов и рубцов.
Запор и кровь из заднего прохода может появляться при хроническом течении болезни, формировании стриктур. Из-за сужения просвета толстой кишки развивается частичная или полная непроходимость, очищение кишечника задерживается, из каловых масс всасывается жидкость. Фекалии твердеют и травмируют воспаленные ткани, вызывая появление капель крови на бумаге после опорожнения.
При рецидивирующей форме недуга человек сильно худеет вплоть до анорексии, страдает от болей в животе, усиливающихся после приема пищи. Отмечается повышение температуры тела, тошнота, рвота. У некоторых пациентов образуются свищи, анальные трещины, что также может стать причиной геморрагии, появления слизи и гнойных масс в кале.
Это заболевание развивается при патологическом расширении, тромбозе геморроидальных вен, образующих узлы вокруг прямой кишки. Во время акта дефекации происходит травмирование воспаленных участков, в кале появляется кровь. Больные страдают от сильных болевых ощущений в ректальной зоне, нередко сдерживают позывы к опорожнению, чтобы избежать дискомфорта.
Нерегулярный стул приводит к обезвоживанию и уплотнению каловых масс, развитию хронических запоров. При выпадении, ущемлении узлов может открываться кровотечение, это происходит во время или сразу после дефекации. Кровь в кале при запоре яркого алого цвета, может иметь вид сгустков или темных прожилок, при кровотечении вытекает струйкой. Заболевание осложняется анемией, ущемлением, некрозом геморроидальных узлов, развитием гнойного парапроктита.
Анальная трещина – это дефект слизистой оболочки заднего прохода. Повреждение возникает при длительной диарее, занятиях анальным сексом, травмировании ануса твердыми фекалиями, посторонними предметами, у женщин при родах. Разрыв мягких тканей ануса нередко диагностируется у лиц, страдающих атеросклерозом сосудов, хроническими заболеваниями сердечно-сосудистой системы, тромбофлебитом, васкулитом.
Симптомы появления трещины заднего прохода:
- режущая боль во время или после дефекации;
- кал с кровью;
- дискомфорт при сидении на стуле;
- раздражительность;
- сдерживание позывов к дефекации, запоры.
Кровотечение незначительное, больной замечает бурые капли на бумаге, поверхности кала или нижнем белье. Но при глубокой трещине геморрагия может быть довольно обильной, для прекращения потери крови требуется оказание неотложной медицинской помощи.
Кровь в кале после запора может появляться у пациентов с доброкачественными или злокачественными опухолями ЖКТ. При формировании ракового новообразования изменяется частота стула, возникает метеоризм, диарея, сменяющаяся задержкой опорожнения. На более поздней стадии, в процессе распада атипичных тканей, в кале появляются прожилки крови, гной, слизь. Фекалии приобретают резкий, зловонный запах гниения.
Онкологические заболевания пищеварительного тракта, при которых идет кровь из ануса и развиваются хронические запоры:
- колоректальный рак;
- новообразования в аноректальном канале;
- рак прямой, толстой кишки;
- стромальные опухоли ЖКТ;
- рак печени, желчного пузыря, поджелудочной железы;
- опухоли перианальной кожи;
- рак желудка.
Все виды онкологии, кроме рака аноректального канала, на ранних стадиях протекают почти бессимптомно, клинические проявления отмечаются, когда опухоль достигает больших размеров, образуются метастазы в других органах. При поражении ануса симптомы диагностируются быстро.
У больных выделяется кровь из заднего прохода при пальпации, после запора или обычного опорожнения кишечника. Окружающая кожа гиперемирована, возникают отеки, изъязвления мягких тканей. Акт дефекации сопровождается болезненными ощущениями, так как в аноректальной зоне расположено большое количество нервных окончаний.
Полипоз кишечника относится к предраковым состояниям, при котором в слизистых оболочках образуются единичные или множественные патологические наросты. При небольших размерах полипы не вызывают дискомфорта или нарушения работы ЖКТ, но при достижении большого диаметра новообразования могут изъязвляться, провоцировать кровотечения, частичную непроходимость каловых масс, общее ухудшение самочувствия.
У больных наблюдаются стойкие запоры или диарея, длящаяся на протяжении 7 дней и более. Кал приобретает темно-коричневый или черный оттенок из-за содержания крови, в его составе могут визуализироваться алые прожилки. В тяжелых случаях открывается кишечное кровотечение опасное для жизни больного.
Терапия назначается с учетом причин, вызвавших появление крови в каловых массах. Для диагностики заболевания проводится лабораторное и инструментальное обследование кишечника, УЗИ брюшной полости. Врач опрашивает пациента, осматривает и пальпирует живот, выясняет, какие жалобы его беспокоят.
При спонтанных или запорах, вызванных психогенными факторами, назначается диетотерапия, лечебная гимнастика, выработка условного рефлекса к опорожнению кишечника. Для облегчения дефекации применяются слабительные средства, очистительные клизмы. Про- и пребиотики прописывают пациентам для нормализации кишечной микрофлоры. Болевые ощущения снимают спазмолитиками и нестероидными противовоспалительными препаратами.
Многие больные обращаются к врачу с вопросом: чем лечить запор, чтобы избежать появления крови в кале. Разжижению твердых каловых масс и быстрому очищению кишечника способствуют слабительные препараты для местного (свечи, микроклизмы) или системного применения (капли).
При запоре с выделением крови запрещается применять слабительные длительное время, это может вызвать психологическое привыкание, атонию кишечника, нарушение электролитного баланса в организме. При острых воспалительных заболеваниях не назначают препараты для приема внутрь, в таких случаях используют свечи или аптечные микроклизмы.
Если из заднего прохода обильно течет кровь при запоре, необходимо принять кровоостанавливающее средство (Викасол, Дицинон) и вызвать скорую помощь, так как подобный симптом может указывать на кишечное кровотечение. Для укрепления вен прямой кишки, профилактики кровопотери при дефекации у больных геморроем назначают венотоники: Троксевазин, Детралекс. Боль снимают спазмолитиками (Но-шпа, Спазмалгон) или нестероидными противовоспалительными средствами (Мидокалм, Нимесулид).
Пациенты с анальными трещинами при обращении к проктологу интересуются, что делать для облегчения состояния. Убрать отек, спазм, уменьшить воспаление, ускорить заживление ран помогают мази для наружного применения: Левомеколь, Релиф, облепиховая мазь. Для профилактики инфицирования трещин рекомендуется делать теплые сидячие ванночки с отваром ромашки, календулы, раствором пищевой соды, марганцовки.
Если появляется кровь в кале после запора, беспокоят острые симптомы воспаления пищеварительного тракта, очистить кишечник в домашних условиях можно с помощью клизмы. Для этого в теплую воду добавляют облепиховое, вазелиновое или льняное масло, раствор набирают в резиновую спринцовку и аккуратно вводят в задний проход. Жирная жидкость облегчает прохождение каловых масс, снижает риск травмирования слизистых.
Такое средство противопоказано при наличии гнойных ран, так как может задерживать отхождение некротических масс. При парапроктите в воду разрешается добавлять мыло с нейтральным pH, отвары трав. А также можно использовать аптечную микроклизму – Микролакс.
Чтобы из заднего прохода не шла кровь после запора, необходимо нормализовать стул. Кроме приема лекарственных препаратов, очистительных клизм, больным рекомендуется изменить ежедневный рацион. Следует употреблять больше продуктов, богатых растительной клетчаткой, который стимулируют кишечную перистальтику.
Важно! Перед составлением меню нужно определить почему появляется при запоре кровь в кале. При воспалительных заболеваниях ЖКТ существует перечень запрещенных продуктов, которые могут усиливать симптомы недомогания.
Из меню убирают блюда с закрепляющими свойствами. Во время лечения стоит отказаться от рисовой каши, обезжиренного творога, айвы, хурмы, граната, зеленых яблок, бананов, изюма, винограда, киселей, макаронных изделий, шоколада, белого хлеба и сдобной выпечки. Также крепит стул компот из сухофруктов, крепкий чай, красное вино.
Продукты, оказывающие слабительное действие при запоре с кровью:
- гречневая, пшеничная крупа;
- вареная свекла, морковь, тыква;
- сливы, груши, спелые яблоки, бананы, абрикосы;
- свежевыжатые соки;
- чернослив, курага;
- простокваша, жирный творог.
Необходимо питаться дробно по 5–6 раз в сутки. Большую часть порции должны составлять овощи, салаты, фрукты. Последний прием пищи должен происходить не позднее чем за 3 часа до сна. Следует соблюдать питьевой режим, взрослому в день нужно выпивать не менее 1,5 л чистой негазированной воды.
Если нарушается стул, появляются диспепсические расстройства, кровь в кале при запоре, необходимо обратиться к врачу и выяснить причину патологии. Для облегчения дефекации применяют слабительные препараты, очистительные клизмы. При обильном кровотечении требуется срочное прекращение геморрагии кровоостанавливающими средствами. Восстановлению кишечной микрофлоры и улучшению перистальтики способствует диетотерапия.
источник
У каждого человека свои биоритмы. Иногда эти ритмы нарушаются, что приводит, например, к запорам. Многие люди несерьёзно относятся к проктологическим проблемам, однако, эти проблемы могут серьёзно навредить здоровью.
Не существует единого для всех людей стандарта частоты опорожнения кишечника. Если в области живота не ощущается дискомфорт, то естественной частотой дефекации можно считать как несколько раз в день, так и всего три раза в неделю.
Кровь в испражнениях нередко свидетельствует о серьёзном нарушении в работе или опасном заболевании ЖКТ. Консистенция экскрементов и цвет кровянистых вкраплений в них помогают определить, какая именно часть желудочно-кишечного тракта повреждена.
Причины появления крови в кале при запоре:
- При геморрое наблюдается твёрдый и густой кал, который затрудняет дефекацию. Слишком твёрдый кал может повредить геморроидальные узлы, травмировать слизистую оболочку.
Трещины в прямой кишке. Они появляются, когда через неё проходят излишне плотные каловые массы, стенки заднего прохода растягиваются, а слишком сильное давление травмирует их, вызывая кровотечение.
Полипы. Это разновидность доброкачественной опухоли. Застой содержимого кишечника приводит к повреждению поверхности полипов. Даже минимальные повреждения такого рода кровоточат.
Рак толстого кишечника. Чем тяжелее становится заболевание, тем больше трещин и кровотечений из них, а запоры превращаются в хроническую проблему.
Все вышеперечисленные причины сводятся к тому, что нормальное продвижение содержимого по кишечнику нарушается, а избыток каловых масс, образовавшийся в результате застоя, приводит к механическому повреждению слизистой оболочки. Естественно, повреждённые участки кровоточат.
Некоторые инфекционные заболевания также провоцируют появление крови в испражнениях:
- Для дизентерии характерен слишком жидкий стул, частота которого достигает 10-30 раз в сутки из-за того, что пациент испытывает сильное раздражение слизистой. Этот жидкий стул может содержать как гной и слизь, так и некоторое количество крови. Болезнь развивается при заражении бактерией рода Shigella.
Протозойная инфекция – поражение толстого кишечника простейшими (амёбами). Испражнения содержат слизь, гной и кровь.
Примесь крови в фекалиях может также являться симптомом острых заболеваний кишечника. Одно из таких заболеваний провоцирует сальмонелла, которая попадает в организм с животной пищей – с продуктами из мяса, рыбы, молока и яиц. Токсичные выделения сальмонеллы постепенно отравляют организм больного.
Эти болезнетворные микроорганизмы предпочитает селиться в тонком отделе кишечника. Стул становится пенистым, наполняется кровью и слизью. У пациента жар, температура тела поднимается до 38° С.
Здоровый образ жизни защитит ваш организм от великого множества различных заболеваний. Человеческий организм – система весьма сложная. Нарушить её работу могут самые разные факторы: и нездоровая пища, и стрессы, и проблемы со стороны психики.
Главные причины появления крови при запоре:
- Гиподинамия, то есть малоподвижный образ жизни;
- Неправильное питание;
- Употребление лекарств с негативным побочным действием на пищеварительную систему;
- Аномальные особенности строения кишечника у некоторых пациентов;
- Нарушенная иннервация, то есть связь с центральной нервной системой.
Запором считают задержку дефекации, начиная с 48 часов, кроме того, неполное или затруднённое освобождение кишечника.
Содержимое в прямой кишке накапливается до некоторого предела, после которого давление на её стенки должно инициировать процесс дефекации, а если дефекации при этом не происходит, стенки прямой кишки растягиваются. При следующем позыве к испражнению объём кала будет больше, сильнее станет и давление на стенки заднего прохода, из-за чего кишка закономерно ещё сильнее увеличится в диаметре.
Человек начинает испытывать дискомфорт, когда подобная ситуация становится регулярной и кишка постоянно неестественным образом растянута. Такое состояние указывает на различные расстройства. Чтобы привести прямую кишку в естественное состояние, может потребоваться продолжительное лечение.
Различают несколько путей развития запоров:
- Атонический – из-за слабого тонуса гладкой мускулатуры в стенках толстого отдела кишечника. Слабые мышцы плохо справляются со своей задачей по проталкиванию фекальных масс вниз по кишке;
Факторы, которые служат помехой для дефекации:
- Алиментарный, который возникает в результате общего обезвоживания организма;
Механический – когда не в порядке перистальтика и моторика кишечника;
Цвет кровянистых выделений из прямой кишки бывает разным. В частности, он зависит от локализации очага воспаления: чем ближе он к анусу, тем светлее и ярче будет оттенок.
О чём свидетельствует цвет крови из заднего прохода:
- Коричневая кровь в фекалиях – результат воспаления в верхней части ЖКТ;
Кровь, выделяющаяся из анального отверстия, может неприятно пахнуть и иметь заметно липкую консистенцию. Мелена – так называется данная масса – представляет собой чёрный и при этом липкий стул. Специфический запах и внешний вид обусловлен тем, что кровь долгое время пребывала в прямой кишке, где под воздействием бактерий начала разлагаться на составляющие, в том числе гематин. Это типичная ситуация при язвах желудка и двенадцатиперстной кишки.
Существуют следующие методы диагностики:
Они широко применяются при диагностике самых разных заболеваний кишечника, включая и онкологию.
В дополнение к ним могут потребоваться лабораторные методы:
К доктору следует обратиться при первых же симптомах нарушения работы желудка и кишечника. Проктолог – это врач, который специализируется на заболеваниях сигмовидной и прямой кишки.
В каких случаях требуется неотложная медицинская помощь:
- Кровотечение усиливается, больному не удаётся остановить его самостоятельно;
- Рвота с кровью, сильная и обильная рвота;
- Гематомы, кровотечение из носа;
- Общая слабость во всём теле;
- Резкая боль в животе, при этом высокая температура.
Поставить точный диагноз может только специалист по результатам проведённого обследования. Здесь мы можем только высказать предположения. Кроме кишечных инфекций, могут иметь место заболевания и травмы анального отверстия и прямой кишки, опухоли (к сожалению, не только доброкачественные) и прочие болезни пищеварительной системы.
Примеры таких болезней:
- Хроническая форма язвенного колита – воспалительного процесса в оболочке толстой кишки;
- Язва желудка и двенадцатиперстной кишки;
- Болезнь Крона – тяжёлое заболевание желудочно-кишечного тракта;
- Цирроз печени.
Лечить ректальное кровотечение следует под непосредственным наблюдением врача, тщательно соблюдая медицинские рекомендации. Начинать необходимо с выяснения и ликвидации причины избыточного скопления фекальной массы в кишечнике. Для этого требуется пересмотреть рацион больного и его образ жизни в целом.
Чтобы исключить всевозможные осложнения, обострения и переход болезни в хроническую форму, необходимо проводить профилактику запоров.
Наиболее распространённые методы профилактики:
- При особо тяжёлых случаях запора ставить клизмы или принимать слабительное, чтобы помочь кишечнику освободиться от избытка каловых масс;
Не применять вышеописанные экстренные меры регулярно;
Следить за питанием, соблюдать здоровую диету, возможно, проконсультироваться с диетологом;
Больше двигаться, так как физическая активность помогает держать в тонусе все системы органов, не исключая и пищеварительный тракт;
источник
Кровь при запоре – нередкое явление, которое может провоцироваться как безобидными, так и довольно серьезными факторами. Кал здорового человека отличается обычной насыщенностью и отсутствием каких-либо вкраплений. При проблемах с актом дефекации кал становится очень плотным, что мешает процессу его выхода через кишечник и влечет за собой кровяные выделения
Причина данного явления кроется в повреждении кишечных стенок или анального отверстия во время напряжения при совершении актов дефекации. Кровь в таких случаях может иметь как бордовый, так и алый оттенок. Кровяные включения в каловых массах могут также простимулировать явления инфекционного или патологического характера. В первом случае в роли «провокаторов» выступают:
- дизентерия – сопровождается проникновением бактерий в полость кишечника. У больного появляются схваткообразные боли в животе, метеоризм, проявляются симптомы интоксикации организма;
- амебиаз. Заболевание провоцируют амебы. Болезнетворные микроорганизмы проникают в кишечник, разрушают его стенки, стимулируя разжижение кала и выделение крови;
- белантидиаз – болезнь развивается в результате активной жизнедеятельности простейших микробов – балантидий. Симптоматика схожа с клиникой амебиаза, носит вялотекущий характер и провоцирует запор или диарею с кровью.
В числе патологических причин наличия характерных включений при усложненном акте дефекации:
- геморрой – патологические явления венозной системы в зоне заднего прохода, которые протекают совместно с формированием геморроидальных шишек – они со временем увеличиваются, выпадают и кровоточат при усложненном акте дефекации;
- трещины стенок прямой кишки. Оболочка кишечных стенок сильно растягивается при скоплении фекалий – формируются микротрещины, которые и кровоточат совместно с напряжением;
- кишечные полипы – доброкачественные опухоли, которые при повреждении затвердевшим калом кровоточат;
- онкология. Изъявления опухоли нередко проявляются выделением крови. По мере роста новообразования кишечник сужается – запор усугубляется, перерастает в хроническую форму.
- колит – формирование воспалительного процесса на слизистой толстой кишки. Затянувшейся недуг выражается в виде обильного выделения слизи, эрозий и несущественного кровотечения.
Все упомянутые факторы кровянистых выделений объединены одной закономерностью: стимулирующим явлением во всех случаях выступает механическое травмирование слизистой органа вследствие затрудненного прохождения каловых масс через кишечник.
Обычно кровянистые выделения при проблемах с опорожнением кишечника наблюдаются в тандеме с прочими симптомами, в числе которых:
Больного может беспокоить тошнота, рвота, появляться неудобство в области животе после употребления пищи. Помимо крови, из анального отверстия нередко выделяются скопления слизи. При геморрое человек испытывает боль со стороны ануса, которую стимулирует усугубление недуга.
Дифференциальная диагностика в описанном случае предполагает исключение свища, сифилиса, туберкулеза. В рамках диагностики патологии пациенту назначается ряд следующих мероприятий:
- сбор анамнеза (выясняются отличительные черты течения болезни, изучению подвергается основное заболевания). Дополнительно специалистами определяется продолжительность клинических проявлений и факторы, стимулирующие явление;
- визуальный осмотр области ануса;
- перечень стандартных лабораторных исследований;
- ультразвуковое исследование;
- рентгеноскопия кишечника (определяется новообразование и зона закупоривания);
- ректоскопия (обследование направлено на оценку состояния нижних отделов кишечника – диагностируется геморрой, трещинки, онкология);
- колоноскопия – процедура, направленная на диагностику толстого кишечника.
В некоторых случаях появляется возможность оценки состояния выделяемой из анального отверстия крови. Внимание уделяется цвету, объему и характеру выделений. Чем ярче кровь, тем ближе к анусу расположен воспалительный очаг. При ректальном кровотечении кровь может быть:
- алой (обычно появляется при анальных трещинах и повреждении геморроидальной шишки);
- темной (указывает на воспаление, протекающее в верхних отделах желудочно-кишечного тракта).
Описанные закономерности обуславливаются тем, что по мере перемещения к анусу кровь меняет свой окрас и консистенцию.
Внимание! Если у пациента развивается инфекция, кровь в каловых массах обычно присутствует в форме прожилок. Кровотечение также бывает слизким, имеет тухлый запах. В последнем случае речь идет о развитии патологий желудка.
При выявлении первых симптомов расстройства желудочно-кишечного тракта следует записаться на прием к доктору. Проктолог поможет при патологиях кишечника. Поводом для вызова «скорой помощи» может стать:
- увеличивающейся объем выделяемой крови;
- невозможность остановки кровотечения достаточно длительный период времени;
- интенсивная многочисленная рвота с кровью;
- кровоподтеки, кровотечения через носовые пути;
- гипертермия;
- острый болевой синдром в области брюшины.
Терапевтический курс при описанных обстоятельствах предполагает использование двух основных инструментов: медикаментов и средств народной медицины. К первой группе относятся:
- средства раздражающего действия (усиливают перистальтику кишечника) – Регулакс, Сенадексин;
- осмотические препараты (повышение осмотического давления в органах локальной области) – сульфат натрия, сернокислая магнезия;
- наполнители (лекарства помогают разжижать каловые массы) – отруби пшеничные, целлюлоза;
- пребиотики (удерживают жидкость в кишечнике, стимулируют процесс вывода токсинов) – Дюфалак.
Рецепты наиболее действенных народных средств представлены в таблице ниже:
| Средство | Рецепт приготовления/применение |
| Яблочно-свекольный сок | Взять 2 части сока яблока (свежевыжатого) и 1 часть сока свеклы. Пить по 200 мл натощак в утреннее время |
| Настой семени льна | Льняное семя в количестве 1 ч. л. залить 200 мл кипящей воды. Дать остыть, процедить с помощью марли. Употреблять по 50 мл перед приемом пищи |
| Растительное масло | Принимать по 1 ст. л. любого растительного масла натощак, запивая водой с соком лимона |
| Лечение чистой водой | Пить по 2 стакана теплой воды утром после пробуждения и по 200 мл чистой воды за 20 минут до еды |
| Настой травы сенны | Основной компонент в количестве 2 ст. л. залить 200 мл кипятка. Настоять процедить и принять перед отходом ко сну |
Помимо терапии запора медикаментозными и народными средствами, осуществляется терапия главной патологии, вызвавшей запор и кровотечение.
Возможно стоит прочесть! «Стадии геморроя и их методы лечения».
Угроза запора с кровянистыми выделениями в детском возрасте состоит в насыщении кала компонентами, которые способны вызвать токсикоз организма. Пациент скрывает проблему от родителей – игнорируемые проблемы дефекации приводят к появлению трещинок в области анального отверстия. Обычно у этой категории пациентов кровь в каловых массах образуется по причине:
- органического запора (патологию провоцируют нарушения отделов органов ЖКТ или аномалии в анатомическом строении кишечника – чаще всего диагностируется у грудных детей);
- функционального запора (проблему стимулируют различные нарушения, вызванные несоответствующим питанием, недостатком жидкости и пр.).
При выявлении характерных симптомов болезни необходимо обратиться к педиатру. Лечение заболевания у детей осуществляется с учетом возраста пациента и специфики клинической картины патологии.
В заключение стоит затронуть тему профилактики. Чтобы кровь на бумаге после запора не застала однажды врасплох, следует придерживаться соответствующих предупредительных мер. Профилактика патологии заключается в соблюдении диеты, ведении здорового и активного образа жизни, увеличении суточного количества выпиваемой жидкости. В ряде случаев целесообразно применение клизмы. Этот способ решения проблемы можно использовать лишь в случае реальной вероятности образования затвердевших каловых масс.
Возможно будет полезно знать! «Что делать, если вылез геморрой? первая помощь и признаки».
источник
Кровь при дефекации – главный признак кровотечений из нижних отделов желудочно-кишечного тракта. Причиной их возникновения, в большинстве случаев, являются заболевания толстого кишечника и аноректальной области. В редких случаях такие кровотечения возникают при поражении верхних отделов ЖКТ, патологии сосудов, болезнях крови.
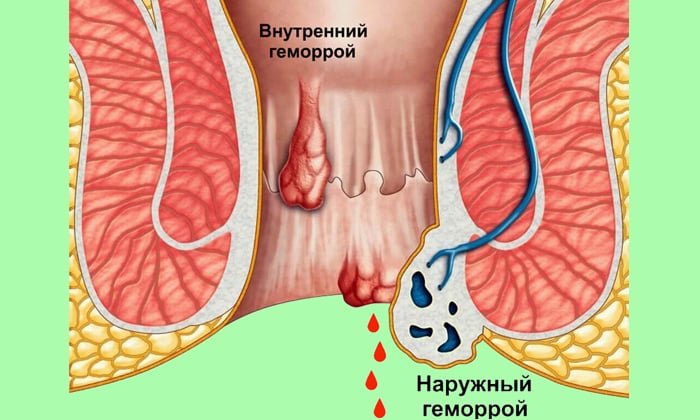
К наиболее распространенным причинам анальных кровотечений относятся:
- геморрой;
- анальная трещина;
- проктит;
- доброкачественные новообразования толстого кишечника (полипы);
- колоректальный рак;
- дивертикулярная болезнь;
- неспецифический язвенный колит;
- болезнь Крона;
- кишечные инфекции (дизентерия, амебиаз);
- травматическое повреждение ануса и прямой кишки (инородные тела, анальный секс);
- язва желудка и 12-перстной кишки (при массивном кровотечении);
- экстрагенитальный эндометриоз;
- побочное действие некоторых лекарственных препаратов.
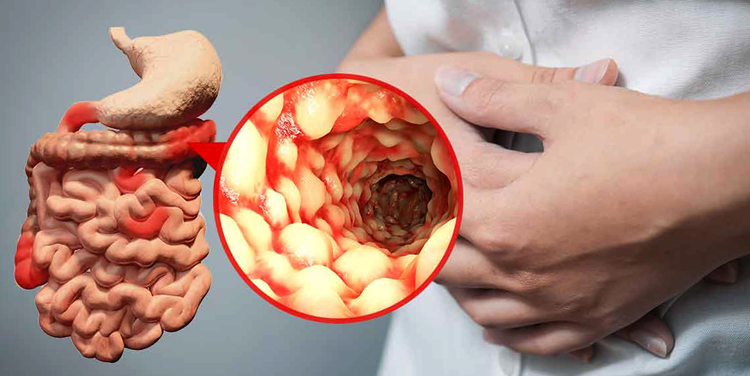
Уже по внешнему виду крови, ее цвету, особенностям содержания в фекалиях, времени выделения можно предположительно определить уровень поражения кишечника.
-
свежая алая кровь на нижнем белье и/или туалетной бумаге — анальная трещина, начальная стадия геморроя, повреждение заднего прохода при запоре;
- свежая алая кровь, не смешанная с калом, в виде капель, брызг, полосок, лужицы — геморрой, анальная трещина, полипы, рак прямой кишки;
- темная кровь, смешанная с калом, в виде сгустков, прожилок — полипы, рак нисходящей ободочной, сигмовидной кишки, дивертикулит;
- диарея с примесью крови, большого количества слизи, гноя — воспалительные заболевания кишечника, кишечные инфекции;
- кал в виде «малинового желе» — рак слепой, восходящей ободочной кишки, дизентерия, поражение тонкого кишечника;
- черная кровь в кале, дегтеобразный стул (мелена) — кровотечение в желудке или двенадцатиперстной кишке.
Чем меньше изменена кровь и меньше смешана с калом, тем ниже располагается источник кровотечения.
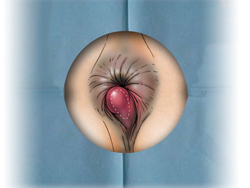
Его развитию способствует сидячий образ жизни, тяжелый физический труд, беременность.
В начале заболевания беспокоит дискомфорт, ощущение инородного тела в области ануса. Затем появляются повторяющиеся ректальные кровотечения. Возникают они во время дефекации или сразу после нее. Кровь при этом имеет ярко-красный цвет, она не смешивается с калом, а покрывает его сверху. Следы крови могут отмечаться на туалетной бумаге и нижнем белье. Объём выделенной крови различен – от нескольких капель до лужицы. Частые интенсивные кровотечения приводят к развитию анемии.
При присоединении воспаления беспокоит боль, возникающая при дефекации и сохраняющаяся некоторое время после нее.
Слизистые выделения раздражают кожу вокруг заднего прохода, вызывая ощущение зуда, и способствует развитию экземы.
Представляет собой линейную язву, расположенную в нижней части заднепроходного канала.
Основными ее симптомами являются кровотечение и боль возникающие в момент дефекации. Боль достаточно интенсивная, жгучего, колющего характера, отдает в область промежности, крестца, в прямую кишку. Продолжается она от нескольких минут до нескольких часов.
Кровотечение обычно незначительное. Кровь при этом находится на поверхности кала в виде полос и не смешивается с ним. Иногда кровь выделяется каплями в конце дефекации, оставляя следы на бумаге или нижнем белье.
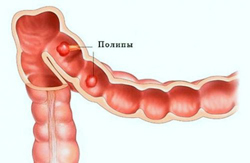
Основными жалобами больных с полипозом являются:
- дискомфорт;
- боль в животе, не имеющая четкой локализации;
- нарушение стула в виде чередования запоров с поносами;
- стул с примесью слизи и крови.
Кровотечение при полипозе неинтенсивное. Кровь темная, смешана со слизью и калом, однако, чем ближе к заднему проходу расположен полип, тем ярче кровь. Кровотечения также может быть скрытым, и быстро ведет к анемизации больного.
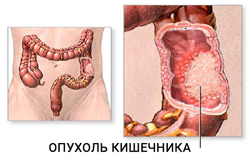
Первыми признаками рака ректосигмоидного отдела являются спастические запоры, кал при этом становится лентообразным, позже на его поверхности появляется слизь и кровь. Часто при раке кишечника развивается геморрой, крайне плохо поддающийся лечению. Боль не характерна для данной локализации и появляется лишь при развитии кишечной непроходимости. Пальпаторно опухоль может не определяться даже в поздних стадиях болезни.
При поражении опухолью правых отделов толстой кишки первые симптомы появляются очень поздно и носят неспецифический характер. Нарастают признаки интоксикации (лихорадка, ускорение СОЭ), отсутствие аппетита, быстрая потеря массы тела. В стуле появляются патологические примеси: слизь, кровь (чаще скрытая), гной, иногда кал приобретает вид «малинового желе». Позже появляются боли в правой половине живота, нередко опухоль определяется при пальпации.
Для рака прямой кишки характерны тянущие жгучие боли в прямой кишке, частые позывы к дефекации с последующим выделением слизи с кровью. Кровь не смешивается с калом, но в отличие от геморроя, выделяется в начале дефекации. Каловые массы могут включать гной, продукты распада опухоли.
Дивертикулез в большинстве случаев поражает толстую кишку, преимущественно левые ее отделы. Частота заболевания увеличивается с возрастом, им страдают более 60% населения после 70 лет.
Неосложненный дивертикулез толстой кишки обычно протекает бессимптомно. Воспаление дивертикула проявляется:
-
болью преимущественно в левых отделах живота;
- неустойчивым стулом;
- снижением аппетита;
- тошнотой;
- повышением температуры;
- лейкоцитозом.
Дивертикулит осложняется кровотечением у 3-5% больных. Оно часто бывает профузным и развивается внезапно. Нарастают признаки острой кровопотери (слабость, бледность кожи, головокружение, тахикардия), в стуле появляется малоизмененная кровь.
Воспалительные заболевания кишечника, имеющие сходные кишечные проявления. Характеризуются волнообразным течением с периодами обострения и ремиссии.
Основными симптомами заболеваний являются:
- кровавый понос;
- боль в животе;
- лихорадка при обострениях.
При неспецифическом язвенном колите диарея с кровью может длительно являться единственным симптомом заболевания. При болезни Крона кровотечения возникают реже, в зависимости от уровня поражения кровь в кале может обнаруживаться в виде темных сгустков или ярко красных прожилок.
Кроме поражения кишечника, имеются симптомы системного характера (узловатая эритема, артриты, поражение кожи и глаз, склерозирующий холангит и др.)
Анальное кровотечение иногда является симптомом некоторых инфекционных заболеваний (дизентерия, брюшной тиф, амебиаз, геморрагические лихорадки).
- острое начало;
- фебрильная лихорадка;
- слабость;
- головная, мышечная боль;
- и другие проявления интоксикации: рвота, диарея, выраженная боль в животе.
При этом боль в животе всегда предшествует кровотечению. Кровь обычно темная, смешана с испражнениями и слизью.
Одно из опасных осложнений антибиотикотерапии. Чаще всего развивается на фоне приема сульфаниламидов, клиндамицина, ампициллина, линкомицина, препаратов цефалоспоринового ряда.
Заболевание проявляется схваткообразной болью в животе, интоксикационным синдромом, выраженной диареей. Стул обильный, водянистый, при тяжелых формах – приобретает вид «рисового отвара». В испражнениях присутствуют патологические примеси – слизь, кровь.
- Пальцевое исследование прямой кишки. Уже на этапе предварительного осмотра зоны промежности и заднего прохода можно диагностировать анальную трещину и геморрой. Пальцевое исследование позволяет оценить подвижность стенки прямой кишки, состояние лимфатических узлов.
- Аноскопия и ректороманоскопия. Позволяет провести визуальное исследование прямой кишки и дистального отдела сигмовидной кишки. С помощью этих методов определяют наличие новообразований слизистой оболочки, эрозий, язв, трещин, признаков воспаления. Данные методы также позволяют произвести биопсию тканей с последующей коагуляцией кровоточащего участка.
- Колоноскопия. Наиболее информативный метод, который позволяет произвести осмотр толстого кишечника на всем его протяжении. Благодаря высокой разрешающей способности, с помощью колоноскопии можно распознать патологические изменения в кишечнике на самых ранних стадиях, провести множественную биопсию тканей, выполнить удаление полипов, коагулировать кровоточащий сосуд.
- Ирригоскопия. Рентгенологический метод исследования толстого кишечника. С помощью этого метода нельзя определить источник кровотечения, однако позволяет получить данные об основном заболевании (дивертикулы, новообразования), вероятно ставшим причиной кровотечения.
В норме крови в стуле быть не должно. Любое, даже незначительное кровотечение из заднего прохода является поводом для обращения к врачу и проведения обследования.
Однако, существует ряд ситуаций, когда медицинская помощь должна быть оказана незамедлительно:
-
кровотечение очень обильное и не останавливается;
- кровотечение из заднего прохода сопровождается рвотой с примесью крови;
- кровотечение сопровождается резким ухудшением общего состояния: бледностью, выраженной слабостью, снижением артериального давления, головокружением, потерей сознания;
- кровотечение сопровождается нарастающим болевым синдромом и лихорадкой.
Для прохождения планового обследования по поводу анального кровотечения в первую очередь необходимо обратиться к врачу-терапевту или колопроктологу. Даже если диагноз кажется очевидным и неопасным (анальная трещина, геморрой), обязательно проведение полного исследования кишечника для исключения более серьезной патологии.
источник
Кровь в кале – симптом большого числа достаточно серьезных заболеваний. Иногда это единственный признак неблагополучия, но чаще появление кровянистых включений сопровождается и другими проявлениями, нехарактерными для организма в норме. Сопоставив все симптомы, врач сможет определить основную причину тревожного признака.
Кровотечение в ЖКТ – наиболее частая причина появления крови в кале. Длина пищеварительного тракта составляет около 10 м, его слизистая оболочка насыщена бактериями, способными видоизменить привычный нам вид крови. По этим причинам она редко попадет в фекалии в неизмененном виде. Свежая кровь в них может обнаружиться лишь тогда, когда источник кровотечения находится недалеко от ануса. Чаще всего, локализация кровотечения — прямая кишка или нижние отделы толстого кишечника. При кровотечении из верхних отделов пищеварительного тракта цвет крови в кале изменяется, она приобретает темно-бурый или черный цвет (мелена).
При геморрое, злокачественной опухоли нижних отделов кишечника, трещине анального отверстия следы крови появляются не только в кале, но и на туалетной бумаге, на нижнем белье. Если кровянистые включения имеют вид темно-красных сгустков или прожилок – это симптом хронического заболевания кишечника: неспецифический язвенный колит, дисбактериоз, болезнь Крона. Если при диарее с кровянистыми включениями у больного наблюдается значительная гипертермия, болит живот – налицо кишечная инфекция (дизентерия, сальмонеллез).
Скрытую кровь в кале, признак серьезных заболеваний ЖКТ, невозможно увидеть. При подозрении на скрытую кровь, назначают проведение специального анализа. Повод для ложной тревоги может дать употребление свеклы, черники, смородины, помидор. Продукты их переработки похожи на включения крови в фекалиях.
При появлении крови в кале следует на протяжении 2-3 дней исключить из рациона продукты, изменяющие цвет фекалий. Если тревожный симптом остается, следует немедленно обратиться к врачу. Радикально изменить цвет стула могут фармацевтические препараты – активированный уголь, препараты железа.
Ярко-красная, не свернувшаяся кровь
Больной обнаруживает кровь не только в кале, но и на нижнем белье, на туалетной бумаге после дефекации, причина – кровотечение вследствие трещины анального отверстия, опухоли прямой кишки, внутреннего геморроя
Диарея с кровавыми включениями, гипертермия
Инфекции кишечника – дизентерия, сальмонеллез
Сгустки или прожилки крови темно-красного цвета
Воспаление верхних отделов кишечника – неспецифический язвенный колит, болезнь Крона, дисбактериоз
Анализ на скрытую кровь положительный
Полипы или рак толстого кишечника, осложнения глистной инвазии, злокачественные опухоли желудка, пищевода, прямой кишки
Трещины заднего прохода. Яркая кровь алого цвета, не смешанная с каловыми массами – симптом трещины анального отверстия. Она образуется при хронических запорах, когда пациент прилагает чрезмерные мышечные усилия при дефекации. После того, как кал покинул ампулу прямой кишки, в районе анальной трещины ощущается легкий дискомфорт. Кровь в кале при этой патологии наблюдается в течение нескольких дней, ее объем достаточно мал.
Поставить диагноз удается при визуальном осмотре хирургом или проктологом, а так же при пальцевом исследовании прианальной области. Коррекция – восстановление регулярного стула с помощью диеты и применения слабительных средств. Дополнительно в течение 5-7 дней применяют Анузол или свечи с маслом облепихи.
Геморрой. Темная кровь в кале, регулярно появляющаяся на его поверхности, боль и зуд в прямой кишке, сопровождающиеся чувством распирания — симптомы, указывающие на геморрой (варикоз вен прямой кишки). Причин появления геморроя достаточно много, все они связаны с перенапряжением внутрибрюшного давления, растяжения. Повреждения сосудистых стенок вызывают кровотечение.
При наружном геморрое варикозные узлы видно при визуальном осмотре, при внутреннем геморрое они обнаруживаются при ректороманоскопии прямой кишки. Лечение геморроя предусматривает консервативную терапию и хирургическое вмешательство. Терапия при помощи лекарственных средств используется на ранних стадиях заболевания. Это венотоники в форме таблеток (Троксерутин, Детралекс, Гинкор форте, Венорутон, Венолан), капель и драже (Эскузан), мазей и гелей (Троксевазин, Антистакс, Венитан), веносклерозирующие средства (Гепатромбин Г в форме свечей, Этоксисклерол). Дополнительно применяются НПВП, противосвертывающие и слабительные средства.
Операцию по удалению геморроя проводят в запущенных случаях, на поздней стадии заболевания, или в экстренных случаях – при обильном кровотечении из венозного геморроидального узла.
Неспецифический язвенный колит. Это заболевания является результатом воспаления иммунной природы. При язвенном колите наблюдаются деструктивные процессы в слизистой и подслизистой оболочке прямой и ободочной кишки. Кровь в кале – не единственное свидетельство заболевания, на фоне воспаления кишечника появляются гной и слизь в фекалиях, боль в животе, диарея, гипертермия, симптомы интоксикации организма. Осложнения патологии – перитонит, перфорация кишечника с кровотечением, кишечная непроходимость.
Диагноз ставится после ФГДС и исследования тканей кишечника на гистологию. Лечение язвенного колита – терапия при помощи глюкокортикостероидов, цитостатиков и сульфалазина. Экстренное хирургическое вмешательство показано при осложненном течении колита.
Болезнь Крона. Заболевание передается по наследству или возникает в результате воспаления иммунной природы. Развивается во всех отделах пищеварительной системы как осложнение кори, аллергии на продукты питания, на фоне курения или стресса. Чаще возникает в ободочной кишке и в тонком кишечнике.
Симптомы болезни Крона – частая диарея, гной, слизь и кровь в кале, боль в животе и в суставах, сыпь на коже, лихорадка, язвы на слизистой оболочке рта, снижение остроты зрения. Диагностика – ФГДС и гистологическое исследование тканей. Лечение заболевания – терапия с применением Ципрофлоксацина, Метасалазина, Метронидазола.
Кишечные инфекции. Кровь в кале может появиться при попадании в организм возбудителей острых кишечных инфекций, вызванных:
Вирусами (энтеровирус, ротавирус);
Бактериями (стафилококк, сальмонеллы, клебсиеллы, паратифозные и дизентерийные палочки, кампилобактер);
Следствием этих инфекций становится поражение тонкого (энтериты), и толстого кишечника (колиты).
Симптомы инфицирования – жидкий стул, содержащий гной, слизь и кровь в кале, повышение температуры. При вирусных омской, крымской и среднеазиатской геморрагических лихорадках поражаются мелкие сосуды. Это приводит к появлению на коже геморрагической сыпи и к кишечным кровотечениям. При поражении толстого кишечника цитомегаловирусом отмечается понос с кровью, лихорадка и боль в проекции кишечника.
Диагностика инфекций – бактериологический посев кала, микроскопическое и серологическое исследование крови на выявление антигенов к возбудителям. Лечение бактериальных инфекций в острой стадии – терапия Цефалоспорином, Фуразолидоном, Энтерофурилом, Ципрофлоксацином, пробиотиками. Лечение вирусных кишечных инфекций – Арбидол, интерфероны (Виферон, Кипферон). Антигельминтная терапия – Тинидазол, Метронидазол, Празиквантел (при шистосомозе).
Опухоли разных отделов кишечника. Симптомы онкологического поражения – кишечная непроходимость, кровь в кале при разрушении стенки кишки или сосудов, перфорация с каловым перитонитом. Диагностика – тотальное рентгеновское исследование брюшной полости (симптом газовых пузырей, «чаши Клойбера»). Лечение – резекция части кишечника, коагуляция пораженных сосудов или их ушивание.
Дисбактериоз. Альтернативное название – избыточное бактериальное обсеменение кишечника. Дисбактериоз провоцирует прием антибиотиков. Кровь в кале при этой патологии появляется при поражении слизистой кишечника клостридиями. Лечение – Метронидазол, Бактрим, Ванкомицин.
ИППП. Эта аббревиатура обозначает инфекции, передающиеся половым путем – ректальная гонорея, аноректальный сифилис, герпес, венерическая гранулема. Симптомы – кровь в кале, или на его поверхности вследствие нарушения целостности слизистой оболочки кишечника.
Если инфекции осложняются атеросклеротическим повреждением артерий, развивается ишемический колит (кислородное голодание одного из отделов толстого кишечника). Симптомы ишемического колита – острая боль в районе кишечника, кровотечение из-за эрозии стенки кишки. Первая помощь, она же экспресс-диагностика, — прием Нитроглицерина. При ишемии он отлично купирует боль.
Кровь в кале, поступившая из верхних отделов ЖКТ, обычно имеет несколько иной вид. Причина этого – распад гемоглобина, его преобразование в сернокислое железо. В результате этой биохимической реакции кровь приобретает черный цвет, такой стул получил название «мелена».
Кровотечение из варикозно расширенных вен пищевода. Является частью синдрома портальной гипертензии, возникающего при циррозе печени. Дополнительные симптомы – стул цвета дегтя, загрудинные боли после еды, рвота с примесью крови, гипотония, учащенное сердцебиение, холодный пот, горечь во рту, сосудистые звездочки на животе. Первая неотложная помощь при разрыве варикозно измененных вен пищевода – введение в него для остановки кровотечения баллонного зонда, сдавливающего вены.
Синдром Мэллори-Вейсса. Проявления синдрома – глубокий кровоточащий дефект слизистой оболочки пищевода или кардиального отдела желудка, достигающий подслизистой. Чаще всего возникает во время повторной рвоты у пациентов с прободной язвой желудка или лиц, страдающих от алкоголизма. Основные симптомы – дегтярно-черная кровь в кале и сильная боль. Лечение – постельный режим, аминокапроновая кислота и Церукал внутримышечно.
Кровотечение из язвы желудка или двенадцатиперстной кишки. Симптомы — дегтярно-черная кровь в кале, приобретающем жидкую консистенцию, тошнота и рвота с кровью («кофейной гущей»), обморок, озноб. Лечение – резекция желудка или 12-перстной кишки, возможно ушивание язвы.
Прободение язвы двенадцатиперстной кишки. Осложнение – симметричные язвы на противоположной стороне кишки. Симптомы – острая боль кинжального характера справа, потеря сознания, холодный пот, озноб, слабость, тахикардия. Экстренная помощь – срочная лапаротомия с резекцией 12-перстной кишки.
Рак желудка. Симптомы – отвращение к еде, особенно к мясу, быстрое насыщение, анемия, слабость, резкое похудание, кровотечение в результате распада тканей.
Рак кишечника. Симптомы – чередование поносов и запоров, урчание в кишечнике, ложные позывы к опорожнению, дефекация, не приносящая облегчения. Отмечается лентовидный кал с примесью крови на поздних стадиях заболевания, кишечная непроходимость.
Опухоли пищевода. Симптомы аналогичны, распад тканей вызывает кровотечение и появление мелены.
Кровь в кале может появиться в результате отравления крысиным ядом или ядовитыми растениями (донник, бересклет). Возможно кровотечение – результат пониженной функции свертываемости крови наследственного характера или побочного действия лекарственных препаратов: НПВС (Аспирин, Диклофенак, Гепарин, Ксарепта). Появление крови при дефекации на фоне приема лекарств – повод для отмены препарата и консультации врача.
При минимальных потерях крови при удалении зубов, ранах и язвах во рту, небольших кровотечениях в пищеварительной системе кровь в кале может быть не заметна визуально. Чтобы удостовериться в ее присутствии, проводят лабораторное исследование под названием «реакция Грегерсена».
Для максимальной достоверности анализа больной за 3 дня до его проведения не должен есть мясо, рыбу, чистить зубы, употреблять препараты железа. Собранный после подготовки кал обрабатывают раствором реактивов в уксусной кислоте, анализируют изменение окраски препарата. Если он приобрел синий или зеленый цвет, тест на скрытую кровь считается положительным.
В детском возрасте диагностируются практически все описанные выше патологии пищеварительной системы, поэтому кровь в кале у детей может появляться по тем же причинам, что и у взрослых. Однако, в педиатрической практике встречаются специфические причины, присущие только детскому возрасту.
Дисбактериоз. Нарушения рациона питания грудных детей, неоправданное лечение антибиотиками, слабая иммунная защита могут привести к появлению следующих симптомов: вздутие живота, слизь и кровь в кале, диарея, диатез, пониженный аппетит. Причина этого – энтероколит, вызванный стафилококком или клебсиеллой.
Проводится дифференциальная диагностика от гельминтозов и острых кишечных инфекций со сходными симптомами. Лечение грудных детей – бактериофаги по типу возбудителя, детей старше года – Энтерофурил. После контрольного анализа проводится курс пробиотиков (Линекс, Бифилюкс, Бифиформ, Нормофлорин, Бификол).
Дополнительно детям предлагают добавочный объем жидкости и профилактическую дозу витамина D. Консистенция стула регулируется диетой, применением Лактулозы, Нормазе, Дюфалак, свечей с маслом облепихи.
Кишечная непроходимость. Самые опасные предпосылки того, что у детей до двух лет появляется кровь в кале – это кишечная непроходимость или инвагинация кишечника. Причина этих состояний – врожденная аномалия развития кишечной трубки, перекармливание ребенка, слишком ранний прикорм, смена привычной молочной смеси. Инвагинация – перекрывание просвета кишки другой ее частью. Следствием этого становится непроходимость кишечника.
Начинается все с беспокойства и сильного крика малыша после кормления, фонтанирующей рвоты. Затем появляется частый жидкий стул и кровь в кале. Это состояние быстро усугубляется, в течение нескольких часов ребенок начинает испражняться красной слизью. Промедление с медицинской помощью приводит к шоку или коллапсу, который заканчиваются летальным исходом.
Диагностика – обзорный рентген или УЗИ брюшной полости. У детей до года можно избежать операции, сделав клизму с барием. У детей старше года состояние лечат, проводя лапаратомию.
Пищевая аллергия. Виды аллергии на продукты питания:
На белок коровьего молока,
На пищевые добавки, пищевые красители, ароматизаторы.
Симптомы аллергии – диарея, пенистый стул, кровь в кале в виде прожилок, кровянистых вкраплений, плаксивость, беспокойное поведение, недостаточная прибавка в весе. При появлении подобных симптомов следует обратиться к педиатру.
Скорая медицинская помощь требуется, если у детей диагностируются следующие симптомы:
Рвота, срыгивания в виде фонтана,
Частый стул жидкой консистенции,
Чрезмерное возбуждение или заторможенность поведения.
С такими проявлениями требуется лечение в условиях детского инфекционного стационара.
Специфическая причина появления крови в кале у мужчин, связанная с гендерными различиями, — поздние стадии рака предстательной железы. В запущенной стадии опухоль простаты прорастает сквозь стенку толстого кишечника и травмируется при дефекации.
Специфические причины появления крови в кале у женщин связаны с физиологией женского организма:
Варикоз вен промежности на фоне последнего триместра беременности;
Побочные действия лучевой терапии рака органов репродукции.
В конце беременности растущая матка оказывает механическое воздействие на органы малого таза и брюшины. Нижние отделы кишечника, половые органы интенсивнее обычного снабжаются кровью, ее свертываемость слегка снижается в пределах физиологической нормы развития беременности. Поэтому при дефекации, сопровождаемой запором, изредка возможна кровь в кале. При его усилении следует обратиться за медицинской помощью для дифференциации от вагинального кровотечения. Профилактика появления крови при дефекации – введение в рацион продуктов с растительной клетчаткой, использование мягкой туалетной бумаги.
При эндометриозе у женщины в различных органах распространяются клетки, функционирующие аналогично клеткам слизистого эндометрия матки. Они заносятся с током лимфы или крови. Во время менструации очаги эндометриоза кровоточат. Если у женщины диагностируется эндометриоз кишечника, то клетки будут продуцировать кровь со слизью. Чаще всего ее количество минимально, патология обнаруживается лишь при тестировании на скрытую кровь, и только во время менструации.
Возможные осложнения – при значительных очагах возможна кишечная непроходимость, стеноз. Лечение – гормональная терапия.
Осложнениями лучевой терапии может быть лучевой колит. Его симптомы – чередование поносов и запоров, появление слизи и крови в кале. Лечение симптоматическое, стечением времени происходит регенерация слизистой оболочки.
При появлении такого симптома, прежде всего, нужно обратиться за консультацией к проктологу, и сделать это как можно скорее. Врач выяснит детали патологии, изучит анамнез и назначит диагностические мероприятия.
Если обнаружена кровь в кале – основная лабораторная и инструментальная диагностика:
Анализ кала на яйца глист, на скрытую кровь, копрограмма;
Визуальный осмотр проктологом состояния ануса;
Ректальное исследование нижнего отдела прямой кишки (состояние тканей, сфинктеров, слизистой оболочки);
Ректороманоскопия – инструментальное исследование толстого кишечника, его тканей и перистальтики на расстояние до 40 см.
При уточнении диагноза проводится дополнительная диагностика:
Рентгеновское исследование ЖКТ;
Для обследования верхних отделов пищеварительной системы необходима консультация гастроэнтеролога. Врач проанализирует жалобы пациента, проведет пальпацию живота в проекции желудка и тонкого кишечника.
УЗИ желудка и тонкого кишечника;
ФГДС, или гастроскопия (вспомогательный метод обследования).
В большинстве случаев, если появилась кровь в кале, оказывается достаточно нескольких исследований для уточнения диагноза. Следует помнить, что раннее обращение к специалисту и своевременно проведенное диагностическое исследование поможет сохранить здоровье и жизнь, сократить срок восстановления здоровья после лечения.
Автор статьи: Волков Дмитрий Сергеевич | к. м. н. врач-хирург, флеболог
Образование: Московский государственный медико-стоматологический университет (1996 г.). В 2003 году получил диплом учебно-научного медицинского центра управления делами президента Российской Федерации.
Как быстро и просто понизить артериальное давление?
7 причин есть больше белка каждый день!
Желудочно-кишечное кровотечение (ЖКК) – это вытекание крови из поврежденных заболеванием кровеносных сосудов в полости органов желудочно-кишечного тракта. Желудочно-кишечное кровотечение – часто встречающееся и серьезное осложнение широкого перечня патологий органов ЖКТ, представляющее угрозу для здоровья и даже.
Неспецифический язвенный колит – это болезнь желудочно-кишечного тракта, а именно толстого кишечника, характеризующаяся воспалительным процессом его слизистой оболочки. В результате этого воспаления на участках кишечника образуются язвы и области некроза. Болезнь носит хронический характер и имеет свойство рецидивировать.
Рак кишечника – это злокачественное перерождение железистого эпителия преимущественно ободочной или прямой кишки. На первых стадиях характерна вялая симптоматика, отвлекающая от первичной патологии и напоминающая расстройство желудочно-кишечного тракта. Ведущий радикальный метод лечения – хирургическое иссечение пораженной ткани.
Геморрой у женщин – это заболевание, возникающее в прямой кишке и области анального отверстия, которое появляется из-за расширения варикозных вен. То, насколько эффективным будет лечение этого недуга и его продолжительность, зависит только от своевременного обращения к врачу. Существует мнение, что геморрой чисто мужская болезнь, однако, это не так.
Запор – это ситуация, при которой в течение более чем 24 часов не происходит опорожнение кишечника или происходит, но остаётся чувство неполного опорожнения. У здорового человека частота опорожнения кишечника зависит от его питания, привычек и образа жизни. Люди, которые больны запором, часто жалуются на хроническую усталость.
источник




 свежая алая кровь на нижнем белье и/или туалетной бумаге — анальная трещина, начальная стадия геморроя, повреждение заднего прохода при запоре;
свежая алая кровь на нижнем белье и/или туалетной бумаге — анальная трещина, начальная стадия геморроя, повреждение заднего прохода при запоре;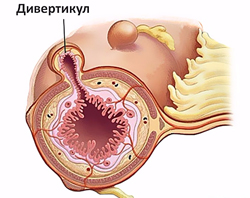 болью преимущественно в левых отделах живота;
болью преимущественно в левых отделах живота; кровотечение очень обильное и не останавливается;
кровотечение очень обильное и не останавливается;