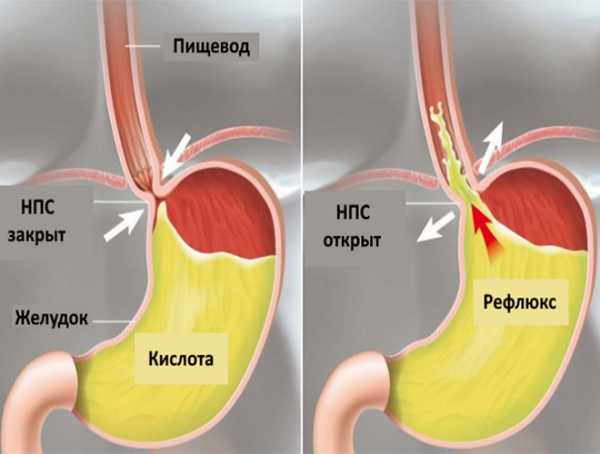
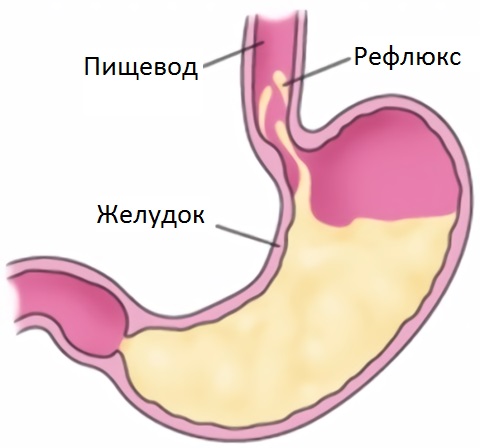
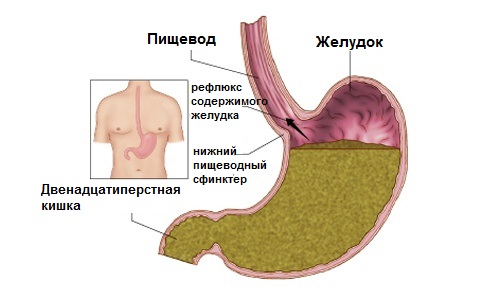
Рефлюкс-эзофагит – это воспаление внутренней оболочки пищевода. Формируется из-за вброса из желудка рН. Она мгновенно начинает разъедать слизистую, оберегающую пищевод от агрессивной среды. При отсутствии такой защиты человек начинает ощущать боли. Возникают эрозии, язвы, осложнения.
Наиболее частые причины возникновения рефлюкс – эзофагита – это неправильное питание, длительное употребление алкоголя и очень острая еда. При ненадлежащем лечении или его отсутствии на стенках пищевода образовываются рубцы. А также рефлюкс может возникать на фоне ослабления мышц, когда клапан начинает пропускать желудочный сок.
Самыми распространенными причинами эзофагита являются:
- высокое давление и распирание в брюшине;
- неправильный режим питания;
- острые, копченые и жирные блюда;
- стрессы;
- химические факторы;
- ожирение;
- язвы;
- период вынашивания ребенка;
- чрезмерное употребление спиртного;
- курение.
Любой из перечисленных факторов способен привести к обострению и возврату заболевания. Для этого достаточно даже простого наклона вперед.
Классификация эзофагита делится на 2-е основных формы – острую и хроническую. Они в свою очередь подразделяются на:
- псевдомембранозный;
- катаральный (иначе поверхностный);
- некротический;
- эксфолиативный;
- отечный;
- эрозивный;
- флегмонозный (может быть ограниченным или диффузным).
Острый эзофагит возникает внизу пищевода, часто сочетается с желудочными заболеваниями. Патология возникает на фоне дефицита витаминов, сбоев ЖКТ, инфекций. Острый рефлюкс вызывает болезненность во время питания или употребления жидкости.
Хронический появляется, как отдельное заболевание либо сформировывается как осложнение после острой формы. Сопровождается стабильным воспалением пищевода. В грудине появляются боли. Нередко хроническая форма дополняется гастритом
Эзофагит развивается поэтапно. На первой стадии (А) заболевания пораженный участок составляет в диаметре 4-5 миллиметра. Таких мест на слизистой может быть несколько. При этом пораженные зоны не соприкасаются.
На второй стадии (В) заболевания несколько дефектных участков расширяются и становятся в диаметре более 5-ти мм. При этом пораженные места начинают сливаться. Образуются большие дефектные области. Однако на всю слизистую не распространяются.
Ее треть оказывается пораженной на 3-й стадии (С). Последний этап – четвертый сопровождается обширными язвами на слизистой. Места поражений занимают от 75 процентов поверхности. Может быть диагностирован стеноз.
Первыми признаками появляются общее недомогание и повышенная температура. Человека мучают боли за грудиной, по всей трубке пищевода. Дополнительным симптомом рефлюкса эзофагита может быть изжога, рвота или икота.
Патология может протекать скрытно. Иногда к эзофагиту присоединяются признаки, нехарактерные для данного заболевания. Любой форме присущи одинаковые симптомы:
Через час-полтора после еды начинаются боли в пищеводе. Это уже ярко выраженное воспаление. Симптомы усиливаются, когда человек лежит. Признаки рефлюкс-эзофагита могут разниться в зависимости от стадии и вида заболевания:
- Легочная обуславливается изжогой и неприятной отрыжкой. Появляется обструкция бронхов – длительный кашель, ночные удушающие приступы, нехватка воздуха. Это может спровоцировать образование астмы.
- Кардинальная сопровождается симптоматикой, присущей стенокардии, из-за близкого расположения нервных окончаний. Боли всегда возникают после кислой либо острой еды, жареных или жирных блюд, переедания.
- Отоларингологическая, помимо отрыжки и изжоги, сопровождается болями в горле, першением. Может появиться заложенность носа и выделения из него в виде прозрачной слизи.
- Стоматологическая форма сопровождается появлением кариеса. Этому способствует желудочный сок, который разъедает эмаль зубов.
| Виды патологии | Симптомы |
|---|---|
| Катаральный (иначе поверхностный) | Трудное сглатывание пищи. После питания человека начинают мучать тупые боли в пищеводе, отрыжка слизью, изжога. Во время еды за грудиной нарастает жжение, саднение. Боли могут отдавать в шею, лопатки и челюсть. Появляется повышенное слюноотделение. |
| Эксфолиативный | Постоянные боли между лопатками, усиливающиеся при глотании жидкости или вдохе. Общая слабость, анемия, повышается температура тела. При сдаче анализов выявляется нарушение уровня лейкоцитов. |
| Отечный | Эта форма – продолжение катаральной. Кроме присущих ему симптомов дополнительно возникает отек пищевода. |
| Эрозивный | Появляются боли, «гуляющие» по всей длине пищевода. В основном – во время еды. В груди ощущается жжение, появляется отрыжка с кровью и выходят остатки непереваренной пищи. У человека наблюдается сильная усталость, обмороки, легкая анемия. Если присоединяется дополнительная инфекция – появляются кровотечения, может возникнуть рак пищевода. |
| Псевдомембранозный | Трудности при глотании. Во время этого процесса усиливается боль за грудиной. Появляется кашель с кровью. Признак выздоровления – выход в ротовую полость кусков фибринозной пленки. |
| Некротический | Интенсивная боль, дисфагия, частые позывы к рвоте, в которой видны кусочки слизистой. При осложненной форме возникает кровотечение. Это может спровоцировать появление гнойного медиастинита и абсцесса. |
| Флегмонозный | Боль при глотании пищи, лихорадка, дисфагия. Выявляется нарушение уровня лейкоцитов. При движениях шеей возникает боль. Такие же ощущения при пальпации мышц живота. Может начаться гнойный абсцесс. Это сопровождается рвотой со сгустками крови. Человека знобит, выделяется обильный пот и ощущается невыносимая боль в грудине. |
Геморрагическая форма – разновидность острого эзофагита. Появляется очень редко, на фоне сильного эрозивного воспаления. Сопровождается кровавой рвотой и меленой (дегтеобразным калом).
Обратите внимание! Без своевременного лечения заболевания оно может протекать годами. Со временем симптомы будут усиливаться, а в конечном итоге наступают необратимые изменения слизистой, на ней появляются рубцы.
При диагностике эзофагита определяется степень поражения слизистой и форма заболевания. Для этого используется рентген, снимки которого отчетливо показывают, пропускает ли клапан желудочный сок. Во время эндоскопии обследуется пищевод по всей длине.
Рекомендуем посмотреть видео: Рефлюкс эзофагит – Моя история болезни
Прежде чем лечить рефлюкс, проводится сцинтиграфия. Она показывает наличие или отсутствие отклонений в работе ЖКТ. Берется биопсия на гистологический анализ. Процедура рН-метрии определяет степень кислотности в желудке.
Лечение эзофагита всегда комплексное. В схему входят медикаменты, диета, физиопроцедуры, ЛФК и другие методы. Изначально терапия направлена на устранение причин возникновения заболевания.
Лечение рефлюкса желудка начинается с общих мероприятий, направленных на коррекцию качества жизни. Это значительно снижает мышечное повреждение, что помогает быстрому выздоровлению:
- Отказ от курения, так как никотин повышает кислотность и расслабляет мышцы пищеварения.
- После еды пищи нельзя сразу лежать, лучше спокойно посидеть или выйти на пешую прогулку. Быстрая ходьба и бег исключаются.
- Ограничение физических нагрузок помогает снизить симптоматику заболевания. Нельзя поднимать ничего более 3-х килограмм.
- За пару часов до сна исключается питание и алкоголь.
- Спать необходимо на приподнятой (15-20 см) подушке.
- Исключить ношения стягивающей одежды.
Если имеются дополнительные заболевания (ожирение, язвы и др.) нужно заняться их лечением. Иначе терапия рефлюкс-эзофагита не будет иметь эффекта.
При постановке диагноза рефлюкс-эзофагит, схема лечения назначается в зависимости от вида развития заболевания:
- Для снижения активности АП-ферментов применяется «Пантопразол», «Рабепразол».
- После 13-й недели вынашивания ребенка назначается «Лансопразол».
- При бронхиальной астме показаны «Омепразол», «Эзомепразол».
- Если нарушена работа печени, используются любые ИПП (ингибиторы протонной помпы), но предпочтителен «Рабепразол».
- Для быстрого и стабильного снижения кислотности применяется «Пантопразол» или «Лансопразол».
Если терапия с помощью ИПП оказалась неэффективной, то назначаются лекарственные препараты из блокаторов гистамина. Однако они применяются в больших дозировках, поэтому используются только при крайней необходимости – «Низатидин», «Фамотидин», «Роксатидин» и их аналоги.
Для снижения агрессивного воздействия рефлюксов и их количества назначаются прокинетики. Они улучшают работу пищеварения и облегчают прохождение пищи. К самым эффективным относятся:
Для быстрого устранения болевого синдрома в пищеводе или изжоги назначаются антациды. Они не лечат заболевание, но частично смягчают симптомы рефлюкса. Могут быть назначены:
Перечисленные препараты действуют быстро, долго сохраняют эффект, значительно снижают кислотность. Для лечения при недостаточности кардии (неполное закрытие клапанов) применяются «Ранитидин», «Омепразол», «Солпадеин», «Регидрон». При осложнениях назначаются антибиотики.
Лечение рефлюкса с помощью диеты – одно из основных направлений в терапии эзофагита. Пищу можно готовить только несколькими способами:
- Мясо и рыбу можно заворачивать в специальные пищевые мешочки. Это помогает готовить еду без добавления масла. Специи заменяются на покрошенные овощи, подсушенные травы и небольшое количество соли.
- При запекании в духовке также не требуется много масла, что исключает приготовление жирных блюд. Ингредиенты лучше всего заливать водой. Тогда мясо, рыба или овощи станут мягкими и будут быстро усваиваться.
- Современные модели микроволновок способствуют приготовлению диетических блюд. Излучение не влияет на качество пищи. Она получается нежирной и вкусной.
- Готовить блюда можно в мультиварке. Обычно рекомендуется режим тушения. При этом продукты не теряют своей пищевой ценности, дают обильный сок. Заправлять пищу вместо специй можно только травами.
- На плите еду разрешается варить, тушить или готовить на пару.
Внимание! Вероятность возникновения эзофагита усиливается вследствие неправильного питания, табакокурения, употребления в больших дозах кофе, неразбавленных фруктовых соков и спиртных напитков.
При эзофагите кишечника исключается использование в блюдах майонеза или масла либо они добавляются в минимальных количествах. Нельзя использовать для заправок кетчупы, острые соусы, хрен и горчицу. Они еще больше будут раздражать слизистую и повышают кислотность желудочного сока. Запрещается слишком горячая или холодная пища.
При диагностике рефлюкс-эзофагита терапия включает в себя строгие ограничения в рационе питания.
| Полностью исключаются | Разрешаются |
|---|---|
| · натуральные соки; · спиртное, газировка и другие напитки, повышающие кислотность желудка; · сладости; · кофе, крепкий чай; · черных хлеб; · белокочанная капуста; · свежее молоко; · бобовые; · маринады, копчености; · острые блюда, специи, соленья · фрукты (в основном цитрусовые); · жареная и жирная пища; · наваристые бульоны и супы; · жевательная резинка. | · сухарики, бездрожжевой хлеб; · кисломолочные продукты (нежирный сыр, творог, йогурты); · яйца всмятку или в виде омлета, приготовленного на пару; · каши на воде (можно добавлять немного молока); · вареные, тушеные или приготовленное на пару нежирное мясо (можно запекать в духовке). |
В меню входят овощи и фрукты, но в сыром виде их употреблять не рекомендуется, желательно запечь или потушить. Питаться необходимо через каждые три часа, небольшими порциями. Последний ужин должен быть за 4 ч. до сна.
Лечить ГЭРБ можно с помощью физиотерапии. Она назначается при выраженной симптоматике, болевом синдроме. Разновидности физиотерапевтических процедур при эзофагите:
- ТКЭА (транскраниальная электроанальгезия);
- аэротерапия;
- электросонтерапия;
- электрофорез со спазмолитиками;
- ванны с хлоридом натрия;
- гальванизация;
- интерференцтерапия;
- УВЧ (ультравысокочастотная индуктотермия);
- криотерапия в области эпигастрия;
- магнито и лазеротерапия;
- хвойные и йодовые ванны;
- гальванизация мозга головы.
Физиотерапия зависит от формы заболевания, его тяжести, наличия или отсутствия осложнений. Она помогает восстановить функционал вегетативной нервной системы, частично внимает воспаление, ускоряет процессы заживления. Одновременно улучшает работу пищеварительной системы и снимает спазмы.
При эзофагите физические упражнения помогают ускорить процесс выздоровления, способствуют укреплению организма.
Тренировки и упражнения подбираются в зависимости от степени тяжести рефлюкса. При этом должна учитывать максимальная переносимость нагрузок. Упражнения помогают избавиться от изжоги, развивают мышечную систему, укрепляют сфинктер, способствуют быстрому заживлению язв.
Основное направление – гимнастика дыхания. К основным методам относится диафрагмальный, по Стрельниковой. Отдельно прорабатываются упражнения на задержку дыхания, проводятся аэробные тренировки.
Оперативное лечение эзофагита – крайняя мера, используется при серьезных осложнениях. Хирургическое вмешательство может быть назначено при сильных кровотечениях в пищеводе, стойкой стриктуре, необратимом повреждении сфинктера.
Также операция назначается в случае предракового состояния слизистой, при активном размножении и перерождении клеток. Хирургия показана при онкологии 1-й и 2-й степени. Во время оперативного вмешательства проводится полное или частичное удаление пищеводной трубки, восстанавливается целостность органа, иссекается опухоль.
Схема лечения рефлюкс эзофагита включает в себя народные средства в качестве вспомогательной терапии. При этом используются отвары из трав, целебные ванны и чаи.
Один из популярных методов лечение рефлюкса с изжогой – пищевая сода. Однако это приносит дополнительный вред. Во время первого прохождения по пищеводу слизистая раздражается еще больше. В ответ на ощелачивание происходит сильное выделение кислоты, рефлюксы становятся еще более агрессивными. Поэтому вместо соды желательно применять антациды.
Рефлюкс-эзофагит, причиной которого стала острая, жирная или копченая пища, в начальной стадии лечится простыми травами. Снять воспаление помогают травяные отвары из пустырника, солодки, мелиссы и семян льна.
Эзофагит у взрослых нередко вызывает изжогу и отрыжку. От них спасают шиповник, валериана, цветы одуванчика и порошок аира. Сильным заживляющим действием обладает сок подорожника. Однако он противопоказан людям с рефлюксом повышенной кислотности.
Для терапии эзофагита пищевода хронической формы делаются отвары из ромашки. Их можно комбинировать с семенами льна. Средство пьется три раза в день. Семена льна обладают одновременно обволакивающим действием, снижают повышенную кислотность. Это хорошая профилактика рака и уменьшения симптомов заболевания.
Мед нужно употреблять за пару часов до еды. Желательно не в цельном виде, а разбавлять небольшим количеством жидкости. Нельзя употреблять мед в период обострения эзофагита. Это приведет к раздражению слизистой пищевода.
Облепиховое масло обладает заживляющим действием, улучшает секреторную функцию и пищеварение. Картофельный сок обволакивает слизистую, создавая дополнительную защитную пленку. Это помогает уменьшить изжогу и боли за грудиной.
На начальных стадиях это возможно. Однако, несмотря на успешную консервативную терапию рефлюкса эзофагита, полностью он не лечится. Любое отклонение от диеты и симптомы могут вернуться. Это нередко приводит к обострению заболевания.
Исключение из жизни и рациона питания провоцирующих факторов помогает предотвратить серьезные осложнения в виде прободения язвы, онкологии.
источник
Рефлюкс эзофагит – это воспаление пищевода, развивающееся на фоне регулярного попадания содержимого желудка в пищевод. Пища, перемешанная с желудочным соком, травмирует и раздражает его слизистую оболочку, причиняя человеку болезненные ощущения. Сначала рефлюкс эзофагит симптомы и лечение которого будут рассмотрены ниже, проявляется изжогой, а со временем боли становятся более выраженными, и может потребоваться хирургическое вмешательство. Клинические формы заболевания в основном зависят от степени серьезности патологии.
Многим знакома изжога после сытного обеда. Это организм дает знать о проблемах с пищеварением, которые возникают не только из-за неправильного рациона, но и из-за качества продуктов питания. Жалобы на неприятные ощущения или жжение в желудке доктора слышат не только от взрослых, но и от детей. Половина населения земного шара страдает разными воспалительными процессами пищевода, которые называют заболеванием рефлюкс-эзофагит.
За норму изжоги принято считать ее возникновение до двух раз в день после принятия пищи или жидкости. Если она становится регулярной, появляются колющие, режущие боли и другие расстройства пищеварительной системы – это симптомы рефлюкс эзофагита. Причиной возникновения заболевания является недостаточность нижнего сфинктера пищевода, служащего клапаном для предотвращения забросов в пищевод желудочного содержимого. Часто рефлюкс эзофагит сопровождает такие болезни ЖКТ, как:
- язва или рак желудка;
- поражение блуждающего нерва;
- нарушение дуоденальной проходимости пищевода;
- хронический панкреатит, холецистит;
- пилородуоденальный стеноз;
- грыжа пищеводного отверстия.
К причинам возникновения рефлюкс эзофагита также относят беременность, хронические запоры, прием нитратов, снижение тонуса сфинктера, чрезмерное употребление кофе, шоколада, острых приправ, алкоголя, цитрусов, мяты перечной, курение. Усугубляют симптомы пищеводного рефлюкса внутрижелудочное или внутрибрюшное давление, неврозы, инфекционные заболевания.
Для каждой возрастной категории характерны собственные признаки рефлюкс эзофагита. К примеру, у грудничков симптомы болезни проявляются частыми срыгиваниями, отрыжками воздуха, рвотой молоком. Дети старшего возраста жалуются на появление кислой отрыжки, частые изжоги, жжение в брюшной полости. Перечисленные симптомы заболевания ярче всего проявляются при наклонах, в ночное время и сразу после еды.
Признаки рефлюкс эзофагита у взрослых отмечаются болезненными проявлениями за грудиной, комом в горле, болями при глотании, осиплым голосом, постоянном кашле, хроническим кариесом. Течение заболевания имеет несколько степеней:
При диагностике рефлюкс эзофагита следует оценивать жалобы пациента, длительность симптомов и выраженность заболевания, морфологическую и эндоскопическую оценку степени поражения слизистой пищевода. Обязательным компонентом, оценивающим выраженность болезни, является эндоскопическое обследование слизистой оболочки пищевода с биопсией. На основании такой диагностики врач будет определять, как лечить рефлюкс эзофагит. Но для правильного определения заболевания этого недостаточно. Чтобы точно установить наличие рефлюкс эзофагита, потребуется:
Терапия рефлюкс эзофагита зависит от степени заболевания. При обнаружении его симптомов медикаментозное лечение проводить рекомендуется очень осторожно, чтобы еще более не раздражать слизистую пищевода. При выявлении рефлюкс эзофагита врачи рекомендуют:
- переходить на щадящее питание:
- не ложиться после еды, т.к. положение стоя или сидя ускоряет эвакуацию съеденной пищи;
- отказаться от курения и употребления спиртных напитков;
- сон должен быть продолжительностью не менее 8 часов, а спать рекомендуется в полусидячем положении;
- оградить себя от стресса;
- избавиться от лишних килограммов, и тогда медикаментозное лечение и народные средства дадут результат.
При назначении лечения рефлюкс эзофагита врач прописывает диету, основанную на снижении употребления продуктов, усиливающих в кишечнике газообразование, и на исключении из рациона слишком острых, горячих или холодных блюд. В меню пациента при лечении рефлюкс эзофагита должны полностью отсутствовать продукты, снижающие тонус пищевого сфинктера (перец, чеснок, лук, шоколад, кофе).
Следует избегать употребления пищи за три часа до отхода ко сну и переедания. Есть нужно малыми порциями, но часто – до 7 раз в день. При обнаружении рефлюкс эзофагита пациенту рекомендуется уменьшить потребление молочных и других продуктов, вызывающих вздутие живота:
- свежей или квашеной капусты;
- черного хлеба;
- зеленого горошка;
- фасоли;
- грибов;
- свежих ягод, фруктов;
- газированных напитков.
При рефлюкс эзофагите разрешено употреблять в пищу:
- яйца всмятку;
- нежирный творог;
- разные виды каш;
- сухарики и черствый хлеб;
- протертое мясное или рыбное суфле;
- паровые тефтели из нежирного мяса;
- запеченные яблоки;
- компоты.
Узнайте рецепты, как приготовить вкусное рыбное суфле для детей и взрослых.
Лечение симптомов рефлюкс эзофагита направлено на устранение причин заболевания. Среди них может быть язвенная болезнь, гастрит, невроз, гастродуоденит. Медикаментозное лечение рефлюкс эзофагита включает в себя:
- защиту слизистой пищевода от вредных воздействий;
- нейтрализацию агрессивной кислоты желудка;
- повышение скорости опорожнения пищевода;
- увеличение тонуса пищеводного сфинктера и активности кардинального отдела;
- предотвращение повышения внутрибрюшного давления.
Таблетки, применяемые для лечения рефлюкс эзофагита:
Если медикаментозная терапия рефлюкс эзофагита не дает ожидаемого эффекта, то возникает необходимость в оперативном лечении. Консервативная терапия не всегда может устранить причину заболевания, снижая только остроту симптомов. Вправить грыжу пищевого сфинктера и увеличить его тонус можно лишь с помощью хирургического вмешательства. Такая операция улучшит работу двигательной функции пищевода, увеличит скорость продвижения пищи в кишечник из желудка, полностью уберет симптомы рефлюкс эзофагита.
Избежать больших разрезов во время полосной операции легко с помощью эндоскопической хирургии. Это новый вид оперативного вмешательства, предусматривающий использование специальных деликатных медицинских приборов. Введение лапароскопа (оптического инструмента с видеокамерой) не требует большого разреза, поэтому размер проколов составляет не более 1 сантиметра. Заживление разрезов после лапароскопической операции происходит быстро, а шрамы на теле практически не заметны.
Преимущества эндоскопической хирургии при осложнениях рефлюкс эзофагита:
- невидимые послеоперационные рубцы;
- незначительная кровопотеря;
- минимум послеоперационных болей;
- высокая точность диагностики и лечения;
- высокий органосохраняющий принцип.
При ярко выраженных симптомах рефлюкс эзофагита помогают народные рецепты, лечение которыми направлено, прежде всего, на повышение кислотности желудка. Вот несколько рецептов для снижения симптомов рефлюкс эзофагита:
Чтобы снизить количество рецидивов рефлюкс эзофагита, нужно бороться со всеми факторами, которые провоцируют проявление его симптомов. Методы профилактики заболевания:
- соблюдать диету;
- не набирать лишний вес;
- правильно координировать режим труда и отдыха;
- не злоупотреблять алкоголем;
- привести в норму стул;
- выбирать удобную одежду, обувь;
- избегать чрезмерных физических нагрузок;
- не поднимать тяжести более 8 кг;
- ограничить прием лекарств.
Как правило, рефлюкс эзофагит имеет благоприятный прогноз для жизни и трудоспособности. Он не сокращает их продолжительность, если нет никаких осложнений. Но при несоблюдении врачебных рекомендаций или назначении неадекватного лечения возможно прогрессирование болезни, которое может привести к серьезным осложнениям: рвоте кровью, сужению пищевода, хронической язве, увеличению риска возникновения злокачественных опухолей. Посмотрите в видео ниже подробный обзор симптомов и лечения рефлюкса эзофагита:
Информация представленная в статье носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению исходя из индивидуальных особенностей конкретного пациента.
источник
После проведения гастроэндоскопии мне поставили диагноз дистальный рефлюкс-эзофагит на фоне недостаточности кардии. Особых симптомов данная болезнь не вызывала, в последний месяц иногда наблюдалась небольшая тяжесть в желудке и кислый привкус после сладкого и молочного. Тест Hb pylori отрицательный. Выписали: рабепразол, итомед, гевискон двойного действия. После приема лекарств у меня появилась крапивница на лице, шее и спине, сильная изжога, отрыжка, ощущение «ком в груди» и эти лекарства принимать я бросил. И вот уже неделю изжога не проходит, появляется после любого приема пищи, даже после стакана воды или яблока. Что можно есть при таком диагнозе? Стоит ли исключать кроме острого, соленого и жареного молочные продукты, мясо, свежие овощи и фрукты? Читал про свойства минеральной воды Donat mg, стоит ли ее пропить курсом?
Хронические болезни: Был инфаркт 2 года назад, гастрит, была язва желудка 30 лет назад
На сервисе СпросиВрача доступна консультация гастроэнтеролога онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!
ЯЗВЕННАЯ БОЛЕЗНЬ И ГАСТРИТЫ (ДИЕТА №1)
Диета назначается при язвенной болезни желудка и двенадцатиперстной кишки вне стадии обострения, хронических гастритах, преимущественно при сохраненной или повышенной секреции желудка, после операции на желудке.
Цель диеты — щадить слизистую оболочку желудка путем ограничения химических и механических раздражителей. Диета должна содержать достаточное количество полноценных белков, жиров и углеводов, а также повышенное количество витаминов В1 и С. Пища готовится преимущественно в отварном или паровом виде, протертой, с небольшим добавлением соли. Блюда и напитки подаются комнатной температуры. Принимать пищу следует 5—6 раз в день.
Химический состав диеты (на день): белков 100— 110 г, жиров 100—110 г, углеводов 400—450 г, поваренной соли 8 г. Калорийность рациона 3000—3200 ккал.
В диету рекомендуются следующие продукты и блюда:
Хлеб — белый вчерашней выпечки, сухари белые, булочки несдобные вчерашней выпечки, сухой бисквит.
Первые блюда — супы молочные с крупами, макаронными изделиями, а также супы-пюре из свежих овощей (кроме капусты), фруктов и ягод, супы из кур, мяса, рыбы (судака, окуня), приготовленные на крупяном отваре с молоком или сливками.
Вторые блюда — из нежирных сортов говядины, телятины, кролика, птицы в виде паровых котлет, кнелей, рулетов, фрикаделек, зраз, паровых пудингов и беф¬строганова (из вареного мяса); один или два раза в неделю мясо куском, хорошо разваренное, без сухожилий и жира; курица, хорошо разваренная, нежирная, без кожи, рыба нежирных сортов куском в отварном или паровом виде.
Жиры — масло сливочное несоленое, оливковое.
Молочнокислые продукты — кефир или простокваша однодневные, сметана некислая, творог некислый, протертый, суфле, пудинги из творога паровые. Блюда из яиц — яйца всмятку и паровые омлеты.
Крупяные и макаронные изделия — блюда из круп, вермишели, лапши, макарон.
Овощи — картофель, морковь, кабачки, свекла, тыква, зеленый горошек, зеленая фасоль; цветная капуста, кольраби, земляная груша, лиственный салат в виде пюре, паровых суфле, пудингов, котлет и др.
Закуски — икра зернистая или паюсная со сливочным маслом (один-два раза в неделю 20 г), паштет из вареного мяса, мясные или рыбные фрикадельки или отварная рыба куском в вегетарианском желе.
Сладкие блюда — вареные протертые фрукты и ягоды сладких сортов, клубника в сыром виде, протертый компот, кисели и желе из сладких фруктов и ягод, кремы и желе молочные и сливочные, варенье, мед.
Напитки — некрепкий чай, чай с молоком или сливками, некрепкие кофе и какао с молоком или сливками, настой шиповника, отвар из пшеничных отрубей с медом, сырые фруктовые, ягодные и овощные соки, разбавленные водой.
ЗАПРЕЩАЮТСЯ: крепкий чай, кофе, какао; мясные, рыбные, грибные и крепкие овощные бульоны и отвары, борщи, щи, рассольники, жареные блюда; консервы, копчености; соленья; жирные сорта мяса и рыбы; утки, гуси, острые приправы — перец, горчица, хрен, уксус; крепко-соленые блюда; капуста, шпинат, лук, огурцы, сдобное тесто, пироги, блины, черный хлеб и свежевыпеченный белый хлеб.
КАТЕГОРИЧЕСКИ ЗАПРЕЩАЮТСЯ: вино, спиртные напитки, очень холодные блюда и напитки.
При изжоге рассасывайте гевискон двойное действие по 1 таблетке. На счет этой «минералки» сказать ничего не могу, могу посоветовать нашу: Ессентуки 1,2,4 бутилированную (стекло), Новотерская.
источник
При гастроэзофагеальной рефлюксной болезни симптомы и лечение являются важными аспектами. Устранение недуга может быть осуществлено различными методиками. Необходимо обращать внимание на признаки патологии, чтобы начать своевременное лечение.
Гастроэзофагеальный рефлюкс рекомендуется начинать лечить своевременно, так как это позволяет избежать плохих последствий. При попадании содержимого желудка в пищевод наблюдается раздражение слизистой оболочки, образуется воспалительный процесс. Так начинается гастроэзофагеальная рефлюксная болезнь.
Признаки указанного воспалительного процесса свойственны большинству расстройств, которые связаны с нарушением работы пищевода. У больного возникает изжога, которая часто локализуется за областью грудины. Образуется кашель, голос становится осиплым. Подобное происходит при достижении рефлюкса гортани и связок, что неминуемо вызывает воспалительный процесс.

Кроме названных признаков, ГЭРБ характеризуется внепищеводными симптомами. У больного наблюдаются болевые ощущения в области живота, развивается тошнота и метеоризм. Гастроэзофагеальный рефлюкс дает толчок развитию патологий полости рта и глотки. В этом случае у пациента возникает ангина, разрушается эмаль зубов, образуется кариес.
Повреждаются и ЛОР-органы, что характеризуется отитом среднего уха, ларингитом, появлением ринита и образованием на голосовых связках полипов. Поражение органов дыхания приводит к эмфиземе легких, бронхиту, бронхиальной астме, бронхоэктатической болезни и пневмонии. Отражается недуг на сердечно-сосудистой системе, что проявляется через артериальную гипотонию, аритмию и стенокардию.
Образование ГЭРБ имеет разные причины. Злоупотребление алкогольной продукцией и кофе приводит к снижению тонуса нижнего сфинктера пищевода. Это является толчком для образования патологического состояния. Негативно на нижний сфинктер пищевода влияет курение. Во время беременности у женщин отрицательным фактором являются гормональные изменения.

Торопливость во время приема пищи имеет негативные последствия, так как вместе с пищей в желудок попадает воздух. Аналогичный результат имеет употребление продуктов в большом количестве, которые содержат в себе много животных жиров, перечную мяту и острые приправы. Не рекомендуется употреблять в большом количестве газированную воду и жареные блюда, так как они тоже могут вызвать ГЭРБ.
Нет смысла в лечении, если пациенту не был поставлен диагноз. Поэтому следует пройти диагностику для выявления патологии и причин ее вызвавших. Учитываются особенности развивающегося процесса, так как лечение будет опираться именно на них.

Выполняется сцинтиграфия, при которой применяют радиоактивный технеций. Метод диагностики характеризуется приемом небольшого количества белка яйца и специального изотопа технеция. Больной делает глоток вещества через каждые 20 секунд, в то время как в галокамере выполняется снимок этого процесса каждую секунду. Процедура длится 4 минуты и позволяет оценить клиренс пищевода.
При манометрическом исследовании пищеводных сфинктеров обнаруживается измененный тонус сфинктеров. Мониторинг кислотности нижней части пищевода позволяет выбрать терапию в индивидуальном порядке и осуществлять контроль над эффективностью принимаемых лекарств.
Цель процедур заключается в устранении признаков, улучшении состояния и качества жизни пациента. Необходимо заняться и предотвращением развития осложнений при воспалительном процессе. Следует бороться с эзофагитом и рефлюксом, поэтому применяются разнообразные методы. В их число входит консервативная методика, ведение определенного образа жизни, соблюдение специальной диеты, прием прокинетиков, антисекреторных средств и антацидов. Хирургическая методика показана только в особых ситуациях.
Соблюдение диеты и специального режима требуется при любой форме и стадии гастроэзофагеальной рефлюксной болезни

После употребления продуктов больному не рекомендуется наклоняться вперед или ложиться. Не следует использовать в повседневной жизни в качестве одежды бандажи, тугие пояса, корсеты. Это касается любой тесной одежды. Подобное вызывает увеличение внутрибрюшного давления, что только ухудшает положение пациента.
Кровать должна быть устроена несколько иным образом. Та часть, где располагается голова, должна быть приподнята. Именно в таком положении пациенту и следует спать. Перед сном не рекомендуется употреблять пищу. Следует избегать использования слишком горячих блюд, переедание тоже запрещено.
Режим пациента включает в себя отказ от табачных изделий и алкогольной продукции. Требуется ограничить количество потребляемых жиров. Под особым контролем находится употребление цитрусовых, кофе и шоколада. Они приводят к понижению давления нижнего пищеводного сфинктера и приводят к раздражению. Пациенту важно следить за своей массой тела и при наличии полноты нужно избавляться от лишней массы.

- ингибиторы кальциевых каналов;
- седативные лекарства;
- нитраты;
- транквилизаторы;
- Р-блокаторы;
- спазмолитические средства;
- антихолинергические лекарства;
- простагландины.

Во время использования алгинатов происходит образование на поверхности желудка густой пены, что оказывает лечебное воздействие и приводит к возвращению в пищевод при каждом приступе рефлюкса. Осуществляется и нейтрализующий кислоту эффект, образуется пленка для защиты пищевода от отрицательного влияния сока желудка.
Для восстановления нормального физиологического состояния пищевода используются прокинетики. Применение таких лекарств повышает тонус нижнего пищеводного сфинктера, усиливает перистальтику и улучшает клиренс. Главным препаратам представленной группы является Мотилиум.
При обнаружении эзофагита с ГЭРБ применяются прокинетики совместно с ингибиторами протонной помпы. В этом случае используется средство нового поколения Париет. Он позволяет добиться уменьшения секреции кислоты, у больного отмечается динамика проявлений положительного характера.
Большинство больных указывает, что болевые ощущения заметно снижаются, изжога пропадет частично или полностью, наступает облегчение признаков. Лекарства назначает только лечащий врач.
источник
Что такое рефлюкс эзофагит? Этот воспалительный процесс в пищеводе человека при попадании туда соляной кислоты из органа пищеварения при повреждении клапана. Рефлюкс эзофагит может протекать остро, иметь хроническую форму. Он может сочетаться с другими заболеваниями, например, с кандидозом. Эта болезнь поражает как мужчин, так и женщин, часто выявляется эзофагит у детей.
Сам недуг можно разделить на несколько типов:
- Острый эзофагит – наиболее распространенный вид болезни. Он проявляется при воспалении слизистых оболочек пищевода в его поверхностных слоях, или в глубине органа. Такая форма недуга обычно проявляет себя внезапно – для ее развития достаточно всего несколько дней или даже часов. Если такое воспаление пищевода начать своевременно лечить, то оно проходит в течение 2-3 недель без серьезных осложнений и последствий. Обострение болезни может привести к осложнениям.
- Хронический эзофагит характеризуется длительным воспалительным процессом на стенках пищевода. Он развивается постепенно, в течение многих лет. В результате заболевание приводит к таким необратимым изменениям в пищеводе и желудке, которые полностью могут нарушить работу желудочно-кишечного тракта.
- Рефлюкс эзофагит 1 степени – это покраснение стенок пищевода и наличие в его теле небольшой трещины. Эта стадия заболевания может визуально обнаруживаться врачом при обследовании.
- Терминальный эзофагит имеет хронический характер. Возникает из-за постоянного проникновения в трубку пищевода содержимого желудка, что характерно у младенцев, хотя и не имеет патологического характера. При этом типе недуга возникает отек стенок пищевода и повреждаются находящиеся рядом кровеносные сосуды.
- Фибринозный эзофагит – это одна из форм воспаления слизистой оболочки трубки пищевода. Этот тип заболевания имеет название псевдомембранозный. Вначале появляется фибринозный желтый выпот, а затем на слизистой оболочке трубки пищевода образуются сероватые, очень плотные пленки – они снимаются без труда, так как не спаяны с поверхностью. Редко этот недуг протекает сравнительно тяжело, при этом пленки соединяются со слизистой оболочкой, так как выпот пропитывает всю оболочку. По мере выздоровления серые листы отторгаются, и появляются язвы. Поврежденная часть заживает очень долго.
- При поверхностном эзофагите слизистые оболочки трубки, пропускающей пищу, повреждены слабо, нет больших разрушений тканей.
- Билиарный рефлюкс эзофагит возникает при постоянном выбросе содержимого двенадцатиперстной кишки и желудка в пищевод. Это приводит к возникновению воспалительного процесса на слизистой оболочке трубки, пропускающей пищу.
- Язвенный эзофагит можно подразделить на несколько разновидностей. При первой его степени на стенках пищевода появляются отдельные места эрозии, которые не соединены друг с другом. По мере развития болезни происходит процесс соединения пораженных областей, но при этом часть слизистой оболочки остается нетронутой. При третьей степени поражения в нижней части трубки, пропускающей пищу, появляются язвы, которые охватывают весь пищевод. Дальнейшее развитие заболевания приводит к появлению стеноза на этом органе и хронического язвенного недуга.

Слизистая оболочка трубки, пропускающей пищу, не имеет защиты от соляной кислоты, поэтому при попадании в нее желудочного сока начинается воспалительный процесс, приводящий к развитию эзофагита. Это основные причины быстрого развития недуга. Сравнительно редко это заболевание появляется при воспалении пищевода под хроническим воздействием алкогольных напитков или попытке выпить какой-либо химический раствор.
Наиболее редкий вариант появления эзофагита – воздействие инфекции. Такая форма недуга чаще всего наблюдается у пациентов с низким уровнем иммунитета.
При грибковом поражении дрожжами, типа кандида, может возникнуть кандидозный эзофагит.
Самым серьезным осложнением при развитии рефлюкса может быть сужение стенок пищевода и изменение их структуры. Это приводит к трудности при глотании пищи и необходимости в проведении хирургической операции.
В 11% всех случаев заболевания эзофагит приводит к развитию синдрома Барретта, который часто перерастает в рак пищевода.

- Возникновение острых болевых ощущений за грудиной после приема пищи. Обычно это проявляется тогда, когда человек лежит. При этом возможна изжога.
- Болевой синдром в верхних областях живота, ощущение давления в желудке, боль при глотании.
- После еды человека начинает тошнить, развивается рвота, которая иногда сопровождается выделением крови.
- Ночью больного мучает сухой кашель, появляется охриплость в голосе.
Симптоматика, характерная для эзофагита пищевода, может присутствовать и при других заболеваниях желудочно-кишечного тракта. Поэтому, чтобы отличить друг от друга разные заболевания, надо обратить внимание на следующее:
- При эзофагите (особенно если это билиарный тип болезни) боль возникает сразу за грудиной, но не в животе.
- Изжога при рефлюксе считается одним из основных симптомов. Если вместе с ней у человека возникают одышка, слабость, кружится голова, то значит это другое заболевание.
- Жжение в груди и боль могут наблюдаться при развитии стенокардии. При рефлюксе эзофагите симптомы такого типа могут совпадать с признаками вышеуказанного заболевания. Поэтому лучше всего обратиться за консультацией к врачу.

- Если, несмотря на принятые меры, состояние больного ухудшилось.
- При глотании еды возникают трудности.
- Наблюдается снижение веса и изменяется тембр голоса.
- Частое повторение приступов изжоги.
- У больного идет рвота с кровью.
- Температура тела пациента поднялась выше 39 градусов Цельсия. При этом его знобит, и он быстро слабеет.
- Человека замучила икота.
- Стул у больного принял черный цвет и стал жидким.

Если приступы болезни (изжога, боль) часто повторяются, то надо выполнять такие рекомендации:
- Перейти на рациональное питание.
- Принимать лекарства, которые устраняют вредное воздействие желудочного сока.
- Использовать препараты, которые уменьшают выработку кислоты желудком.
Вышеуказанные типы медикаментов можно применять только для облегчения симптоматики заболевания, так как они не излечивают сам эзофагит. Самостоятельно их подбирать не стоит – это может только усугубить течение недуга. При хроническом или другом виде этой болезни лечебный эффект лекарственных средств зависит от точности поставленного диагноза. Терапия заключается в удалении всех факторов, которые привели к развитию эзофагита.
Какие лекарственные препараты принимают при эзофагите?

Обволакивающие препараты образуют защитную пленку, которая не дает желудочному соку повредить слизистые оболочки. К таким лекарствам относят «Ликвиритон», семена льна и т.д.
Препараты, которые уменьшают выработку соляной кислоты желудком, в основном являются так называемыми блокаторами рецепторов гистамина или протонной помпы, например «Ранитидин».
После окончания курса терапии врачи могут назначить больному физиотерапию и восстановительные дыхательные упражнения, которые стимулируют повышение иммунитета организма человека.
Чаще всего с заболеванием можно справиться (при эпизодических приступах) при помощи правильно подобранного рациона питания. Но при этом надо выполнять следующие правила:
- За один раз нельзя съедать большое количество еды. Лучше есть понемногу, но часто. Переедать не рекомендуется, так как при этом выделяется большое количество соляной кислоты, которая может спровоцировать новый приступ эзофагита.
- Перед отходом ко сну нельзя принимать много пищи, лучше ограничиться одним бутербродом.
- Не рекомендуется пить обычное молоко. Лучше использовать его обезжиренный вариант, но в малых дозах. Хотя молочные продукты и приносят почти мгновенное облегчение при изжоге, но если больные применяют молоко, то это усиливает выработку соляной кислоты, а это ведет к новому обострению. Молочные продукты содержат много белка и кальция, что способствует выработке органами пищеварения желудочного сока. Если больной использует большое количество молока вместе с антацидами, то у него может развиться синдром молочно-щелочного типа.
Примерный состав продуктов питания при эзофагите:
- Надо определить, какие продукты вызывают обострение болезни (его проявления – изжога, болезненные ощущения) у заболевшего человека, и исключить их из его рациона
- Фрукты и цитрусовые разрешены, но злоупотреблять ими не рекомендуется. Нежелателен прием в пищу свежих ягод.
- В рацион питания необходимо ввести такие продукты, как крупы, хлеб из отрубей, картофель, макаронные изделия. Нужна пища, которая содержит большое количество клетчатки и сложных углеводов. Все это устраняет повышенную кислотность желудочного сока и хорошо принимается организмом больного.
- Надо полностью изъять из рациона жирную, острую пищу и специи. Эти продукты задерживаются в желудке, что вызывает увеличение производства сока органами пищеварения.
- На время болезни и курса терапии больной должен полностью отказаться от курения и приема алкогольных напитков, так как они провоцируют, а во многих случаях и усиливают симптоматику эзофагита.
- Если болезнь напоминает о себе в ночное время, то лучше не ложиться в постель ранее, чем через час после приема пищи.
- Для облегчения ночных приступов больному надо поднять изголовье кровати на 0,1-0,15 метра.

- У малыша возникает одышка.
- Повышается температура тела.
- Он сильно и долго плачет.
- При кормлении не принимает пищу.
- У ребенка развивается ночной кашель.
- Возможна тошнота и рвота.
- У малыша жидкий стул и т. д.
При такой симптоматике необходимо срочное обследование ребенка в больнице.
Изжогу и другие проявления эзофагита очень часть можно наблюдать у беременных женщин. У них резко повышается в период вынашивания ребенка внутриутробное давление. При этом происходит расслабление мышц и клапанов, которые связывают пищевод с желудочно-кишечным трактом. Все эти явления способствуют появлению симптоматики рефлюкса эзофагита. После рождения ребенка все функции организма вновь восстанавливаются, поэтому лечебный процесс заключается в устранении изжоги.
источник
- Что такое Пептический эзофагит
- Что провоцирует Пептический эзофагит
- Патогенез (что происходит?) во время Пептического эзофагита
- Симптомы Пептического эзофагита
- Диагностика Пептического эзофагита
- Лечение Пептического эзофагита
- К каким докторам следует обращаться если у Вас Пептический эзофагит
Особую группу хронических эзофагитов составляет так называемый пептический эзофагит, или рефлюкс-эзофагит, возникающий вследствие регулярно повторяющегося воздействия на слизистую пищевода со стороны желудочного либо дуоденального содержимого.
Желудочно-пищеводным рефлюксом называют спонтанное, без предшествующих тошноты и рвоты забрасывание или затекание желудочного содержимого в пищевод. Весьма часто гастроэзо-фагеальный рефлюкс сочетается с дуоденогастральным, и в этом случае на эзофагеальную слизистую оказывает воздействие содержимое двенадцатиперстной кишки — панкреатический секрет и желчь.
В нормальных условиях в нижней трети пищевода рН равно 6,0. У больных пептическим эзофагитом этот показатель уменьшается до 4,0 и ниже. Следует отметить, что желудочно-пищеводный рефлюкс не всегда является патологическим состоянием. У практически здоровых лиц эпизодически также регистрируется попадание в пищевод содержимого желудка. Этот «физиологический» заброс имеет место чаще всего у детей, намного реже — у взрослых, однако эпизоды однократного закисления пищевода не превышают 5 мин, а общая их продолжительность в течение суток в среднем не должна быть более 2 % от времени, проведенного в вертикальном положении, и 0,3 % от времени, проведенного в положении лежа. Допускаются 2 случая желудочно-пищеводного заброса, каждый из которых длится менее 5 мин.
«Физиологический» гастроэзофагеальный рефлюкс обычно наступает во время еды, реже — вскоре после приема пищи; ночью во время сна он практически не должен иметь места. Подобная закономерность находится в определенном соответствии с частотой глотательных движений, производимых человеком в различное время суток. Известно, что при приеме пищи в среднем совершается 192 глотка в час, днем — 12 глотка в час и ночью во сне- 7 глотков в час.
Закисление пищевода свыше 5 мин расценивается как патологическое. Иными словами, при оценке характера воздействия реф-люкса на эзофагеальную слизистую следует ориентироваться не столько на сам факт гастроэзофагеального заброса, сколько на частоту и продолжительность последнего. В соответствии с вышесказанным предложена временная градация желудочно-пищеводного заброса, основанная на результатах почасовой рН-метрии пищевода. Однократный рефлюкс на протяжении 6-10 мин считается умеренно выраженным, а его длительность свыше 10 мин есть признак резко выраженного заброса.
Как правило, ретроградное попадание желудочного или дуоденального содержимого в пищевод имеет место при различных заболеваниях желудочно-кишечного тракта. Чаще всего данное патологическое состояние ассоциируется с грыжами пищеводного отверстия диафрагмы. По данным различных авторов, хиатусные грыжи осложняются гастроэзофагеальным рефлюксом в 50-90 % случаев.
Предложены 3 концепции, объясняющие механизм попадания желудочного сока в пищевод у лиц, страдающих аксиальными грыжами пищеводного отверстия диафрагмы:
- дистопия желудка в грудную полость у таких больных приводит к исчезновению угла Гиса и нарушению клапанного механизма кардии (клапан Губарева);
- наличие грыжи нивелирует запирающее действие диа-фрагмальных ножек в отношении кардии;
- нормальная локализация нижнего пищеводного сфинктера в брюшной полости предполагает воздействие на него положительного внутриабдоминаль-ного давления, которое в значительной степени потенцирует запирательный механизм кардии. Формирование хиатусной грыжи ведет к дистопии гастроэзофагеального сфинктера целиком в грудную полость, где на него оказывает влияние уже отрицательное внутригрудное давление, и таким образом тонус кардии снижается.
По всей видимости, у больных грыжами пищеводного отверстия диафрагмы гастроэзофагеальный рефлюкс возникает под воздействием не какого-либо одного, а всех вышеперечисленных факторов).
Второе место в качестве причины желудочно-пищеводного заброса занимает язвенная болезнь двенадцатиперстной кишки, что имеет место в 60-65 % случаев. Язва желудка ассоциируется с гастроэзофагеальным рефлюксом в 39,5 % случаев, хронический дуоденит — в 34,2 % .
Описано сочетание ретроградного заброса желудочного сока с симптоматическими дуоденальными язвами в рамках синдрома Золлингера — Эллисона. Своеобразие данной ситуации заключается в том, что гиперпродукция гастрина теоретически должна воспрепятствовать возникновению рефлюкса, поскольку этот гормон тонизирует нижний пищеводный сфинктер.
Желудочно-пищеводный рефлюкс является следствием хронического панкреатита в 26,7 % случаев, хронического холецистита — в 2,1 % случаев, различных оперативных вмешательств на желудке — в 10,7 % случаев.
Помимо этого, заброс содержимого желудка в пищевод имеет место при пернициозной анемии, бронхиальной астме, асците, значительных по размерам опухолях и кистах брюшной полости, системной склеродермии. Описаны случаи желудочно-пищеводного рефлюкса у больных с нарушением кровотока в бассейне чревного ствола, обусловленным компрессионным стенозом последнего.
Возможна наследственная передача гастроэзофагеального рефлюкса от отца к детям и внукам (аутосомно-доминантный тип наследования). При этом 40 % членов семьи имели злокачественные опухоли различной локализации.
Возникновение желудочно-пищеводного заброса есть результат относительной или абсолютной недостаточности запирательного механизма кардии, с одной стороны, и нарушения моторноэвакуаторной функции желудка — с другой. Иными словами, двигательная активность последнего создает столь значительный прирост интрагастрального давления, который по тем или иным причинам не может быть компенсирован кардиальными затворами. Так, например, интенсивные сокращения антрального отдела способны порождать гастроэзофагеальный рефлюкс даже у лиц с нормальной функцией нижнего пищеводного сфинктера, если в этот момент не возникло соответствующего повышения его тонуса. Это состояние, именуемое относительной кардиальной недостаточностью, встречается у 9-13 % больных пептическим эзофагитом и обусловлено замедлением эвакуации пищевых масс из желудка.
Гораздо чаще имеет место так называемая абсолютная кардиальная недостаточность. В этом случае в возникновении гастроэзофагеального рефлюкса главную роль играет состояние нижнего пищеводного сфинктера. У здоровых лиц давление в данной зоне составляет в среднем 20,8 ± 3,7 мм рт. ст. Пациенты, страдающие пептическим эзофагитом, демонстрируют снижение вышеназванных цифр до 8,9 ±2,3 мм рт. ст.
Тонус нижнего пищеводного сфинктера находится под влиянием значительного числа факторов как экзогенного характера, так и образующихся в организме человека.
Известно, что давление в кардиоэзофагеальной области повышается под воздействием гастрина, мотилина, гистамина, серо-тонина и М-холиномиметиков. Аналогичный эффект имеет ощелачивание желудка, что, по всей видимости, объясняется высвобождением эндогенных стимуляторов желудочной секреции.
Давление в нижнем пищеводном сфинктере снижают тиролиберин, глюкагон, соматостатин, холецистокинин, секретин, вазоактивный интестинальный пептид, энкефалины.
Некоторые из применяемых в широкой врачебной практике лекарственных препаратов также оказывают депрессорное воздействие на запирательную функцию кардии. К ним относятся анти-холинергические вещества, р-адреноблокаторы, фентоламин, допамин, седативные и снотворные средства, нитраты и нитриты, теофиллин, морфин, прогестерон.
Тонус нижнего пищеводного сфинктера понижается и под влиянием ряда алиментарных факторов, к которым относятся жиры, шоколад, цитрусовые, томаты, алкоголь, курение.
Прямое поражение мышечной ткани кардиального сфинктера также может вызвать гастроэзофагеальный рефлюкс.
Таким образом, уменьшение тонуса кардиоэзофагеального сфинктера до определенной («критической») величины есть одно из важнейших условий формирования желудочно-пищеводного заброса. Однако и в этом случае возникновение последнего невозможно себе представить, если не принимать во внимание роль антиперистальтики и снижения эвакуаторной способности желудка. Именно за счет них и осуществляется «впрыскивание» в пищевод интрагастрального содержимого. По статистическим данным, имеется достоверная корреляция между временем эвакуации половины желудочного содержимого и степенью выраженности пептического эзофагита.
Гипермоторика антрального отдела и угнетение опорожнения желудка способны порождать и поддерживать желудочно-пище-водный рефлюкс.
Наличие гастроэзофагеального заброса само по себе вряд ли способно вызвать воспалительный процесс в слизистой пищевода, поскольку в обычных условиях данный орган снабжен весьма эффективным механизмом, позволяющим устранять сдвиг интраэзо-фагеальной рН в кислую среду. Данный защитный механизм обозначается как «пищеводный клиренс» и определяется как скорость убывания химического раздражителя из полости пищевода. Эзофагеальный клиренс обеспечивается за счет активной перистальтики органа, а также ощелачивающего эффекта слюны и слизи.
Количественная его оценка проводится посредством измерения динамики интраэзофагеальной рН после орошения пищевода определенным объемом кислого раствора.
Воздействие некоторых экзо- и эндогенных факторов на эзо-фагеальный клиренс изучено менее подробно. Известно, что уменьшение этого показателя происходит под влиянием курения, алкоголя, термического раздражения пищевода.
Наличие патологического гастроэзофагеального рефлюкса обеспечивает контакт слизистой оболочки пищевода с желудочным содержимым, а угнетение пищеводного клиренса продлевает время этого контакта. В результате создаются благоприятные условия цдя раздражающего воздействия на пищеводный эпителий со стороны желудочного сока, причем интенсивность этого воздействия зависит от степени «агрессивности» последнего. Данный показатель включает в себя концентрацию соляной кислоты и протеолитическую активность ферментов желудочного сока, в первую очередь пепсина. Соляная кислота, количественно оцениваемая по уровню рН, вызывает химический ожог слизистой. Пепсин же оказывает переваривающее воздействие, которое также может быть определено количественно методом интраэзофагеального протеолиза. Суть этого метода заключается в следующем. В нижнюю треть пищевода вводится так называемая белковая цепочка (коагулированный белок куриного яйца), которая извлекается по истечении одних суток, после чего определяется количество переваренного белка. Для диагностики кратковременного гастроэзофагеального рефлюкса желудочным содержимым слабокислой реакции Е. В, Краевский предложил помещать «белковые цепочки» в раствор соляной кислоты (рН 1,5). При этом удается обнаружить дополнительное коагулирование белка, поскольку данная концентрация соляной кислоты является оптимальной для действия пепсина.
Определенное значение в патогенезе пептического эзофагита придается воздействию на слизистую оболочку пищевода дуоденального содержимого, в особенности желчи. Эта последняя попадает сначала в желудок, затем в пищевод, что имеет место при сочетании гастроэзофагеального и дуоденогастрального рефлюк-сов. Сочетание гастроэзофагеального и дуоденогастрального забросов может являться следствием гастрэктомии, резекции желудка по Бильрот-Н, а также некоторых других патологических состояний, сопровождающихся нарушением моторно-эвакуаторной функции двенадцатиперстной кишки (дистальный пилородуоденит, артериомезентериальная компрессия, высокий мезентериальный лимфаденит и так далее). В подобных ситуациях поражение эзофагеальной слизистой обусловлено следующими факторами: соляной кислотой, пепсином, желчью и панкреатическими ферментами. Желчь оказывает непосредственное раздражающее воздействие, а также способствует глубокой диффузии водородных ионов в ткани пищевода. В результате возникает воспалительное поражение его слизистой, обозначаемое как желчный, или «щелочной», рефлюкс-эзофагит.
Таким образом, гастроэзофагеальный рефлюкс, а также его сочетание с дуоденогастральным являются тем краеугольным камнем, на котором основывается патогенез пептического эзофагита. Формулируя данную мысль более категорично, можно утверждать невозможность возникновения пептического эзофа-гита без предшествующего ретроградного заброса желудочного или дуоденального содержимого в пищевод.
Скептическое отношение к патогенетической роли желудочно-пищеводного рефлюкса в развитии пептического эзофагита имеет место и до сих пор. Некоторые ученые считают, что гипотония нижнего пищеводного сфинктера и обратный заброс содержимого желудка не являются причиной пептического эзофагита, а всего лишь «ассоциируются» с ним. Их исследования продемонстрировали отсутствие достоверной положительной динамики некоторых показателей двигательной функции пищевода (в первую очередь нарастания давления в кардии) по мере нивелирования симптоматики пептического эзофагита. Согласно их мнению, вопрос о том, является ли снижение тонуса кардио-эзофагеального сфинктера причиной или следствием рефлюкс-эзофагита, остается до настоящего времени открытым.
Тем не менее противники «рефлюксной» теории пептического эзофагита не приводят какой-либо аргументированной альтернативной концепции и ограничиваются лишь критикой. К тому же современное лечение данного заболевания, ориентируясь в первую очередь на устранение именно желудочно-пищеводного заброса, в значительном проценте случаев приносит определенный положительный эффект. А это в свою очередь хотя и косвенно, но подтверждает патогенетическую значимость рефлюкса.
Среди симптомов пептического эзофагита ведущее значение имеет изжога или ощущение жжения в эпигастрии и за грудиной. Вторым по частоте проявлением данного заболевания является ретростернальная боль. Патогенез изжоги и загрудинных болей тесно связан с раздражающим воздействием желудочного или дуоденального содержимого на воспаленную слизистую оболочку пищевода, а также с возникновением интенсивных спастических сокращений органа в ответ на кислотно-пептическую агрессию.
Боли могут значительно варьировать по своей интенсивности — от ощущения саднения или «прохождения» пищи по пищеводу до весьма и весьма выраженных, требующих назначения анальгети-ческих средств. Чаще всего они провоцируются приемом пищи, однако способны возникать и спонтанно, что обычно встречается в ночное время и, по всей видимости, обусловлено гастроэзофа-геальным рефлюксом.
Боль иррадиирует в межлопаточную область, шею, нижнюю челюсть, левую половину грудной клетки. В последнем случае она может имитировать стенокардию, для дифференциации с которой зачастую требуется применение всего арсенала современных диагностических средств.
Не менее частым симптомом пептического эзофагита является регургитация принятой накануне пищей, слизью, жидкостью кислого или горького вкуса (желудочный сок, желчь). Объем срыгиваемых масс бывает различным — от ощущения подкатывания к горлу до срыгивания полным ртом. Последнее, если это возникает внезапно и в общественных местах, чрезвычайно травмирует психику пациентов. Следует также заметить, что ночные регургитации способствуют попаданию пищеводного или желудочного содержимого в дыхательные пути и развитию аспирационнои пневмонии.
Чрезвычайно важным с диагностической точки зрения является идентификация провоцирующих описанные выше симптомы моментов. С позиций рефлюксной теории патогенеза пептического эзофагита внешние его признаки появляются или усиливаются в тех ситуациях, которые сопровождаются снижением тонуса нижнего пищеводного сфинктера и нарастанием интрагаст-рального давления. К ним относятся наклон туловища вперед, переедание, сильный кашель, подъем тяжестей, резкое напряжение мышц передней брюшной стенки. Изжога и ретррстернальная боль могут быть вызваны употреблением некоторых продуктов (кофе, томатов, цитрусовых, шоколада, животных жиров, алкоголя), а также курением. Обнаружение подобной взаимосвязи существенно помогает отдифференцировать пептический эзофагит от хронического воспаления слизистой пищевода другой этиологии.
Указанные симптомы хорошо купируются приемом воды или некоторых жидкостей. Если изжога вызвана ретроградным забросом кислого желудочного сока, то она довольно легко снимается питьевой содой, молоком или щелочными минеральными водами. Симптоматика «щелочного» рефлюкса устраняется слабыми растворами соляной или органических кислот — лимонной, фруктового сока и т. д. Нередко это может служить дифференциально-диагностическим признаком, указывающим на характер рефлюкса.
Довольно часто лица, страдающие пептическим эзофагитом, предъявляют жалобы на аэрофагию. Это состояние обусловлено заглатыванием при разговоре или во время еды значительных количеств воздуха, который вызывает чрезвычайно неприятные ощущения в эпигастрии (распирание, боли, чувство неполноты вдоха), проходящие лишь после самопроизвольного или насильственного отхождения скопившегося воздуха. Аэрофагия у больных пептическим эзофагитом, как правило, указывает на наличие грыжи пищеводного отверстия диафрагмы. Однако возможен и онкологический генез данного симптома. В этом случае он является следствием кардиоэзофагеального рака.
Пациенты с рефлюкс-эзофагитом нередко демонстрируют также признаки желудочной или кишечной диспепсии. В их происхождении, помимо всего прочего, определенную роль могут играть такие «фоновые» заболевания, как язвенная болезнь желудка и двенадцатиперстной кишки, хронический холецистит, хронический панкреатит, грыжа пищеводного отверстия диафрагмы и др.
В легких случаях симптомы рефлюкс-эзофагита проявляются непостоянно и в основном после погрешностей в диете. Тяжелые формы данного заболевания сопровождаются нарушением общего самочувствия и трудоспособности больных.
Формирование пептического стеноза пищевода несколько видоизменяет клиническую картину рефлюкс-эзофагита: нивелируется изжога, зато нарастают дисфагия, ретростернальные боли и регургитация.
Выявление пептического эзофагита достигается посредством решения двух задач:
- установление факта хронического воспалительного поражения слизистой оболочки пищевода;
- обнаружение гастроэзофагеального рефлюкса либо его комбинации с дуоденогастральным рефлюксом.
Хроническое воспаление слизистой пищевода сам по себе, вне его достоверной связи с желудочно-пищеводным забросом, не является достаточным основанием для установления диагноза рефлюкс-эзофагита, даже если оно развивается в рамках такого заболевания, как грыжа пищеводного отверстия диафрагмы.
Наличие гастроэзофагеального реф-люкса и его патогенетическая связь с существующим хроническим эзофагитом должны быть по возможности доказаны.
На основании анализа данных отечественной и зарубежной литературы выделяют 3 группы диагностических тестов, направленных на выявление пептического эзофагита. К ним относятся следующие.
- Выявление предпосылок для возникновения гастро-эзофагеального рефлюкса: обнаружение аксиальной грыжи пищеводного отверстия диафрагмы и гипотонии нижнего пищеводного сфинктера. Эта последняя верифицируется посредством тщательной манометрии пищевода, демонстрирующей снижение давления в области кардиального сфинктера до определенного уровня, конкретная величина которого зависит от методики исследования. Однако считается, что уменьшение этого параметра до 9 мм рт. ст.указывает на наличие значительной вероятности развития желудочно-пищеводного заброса и обозначается как абсолютная кардиальная недостаточность. Иногда удается обнаружить и сам заброс, который графически регистрируется в виде короткого дополнительного зубца на дыхательной волне или недостаточного снижения этой волны во время вдоха.
- Обнаружение хронического воспаления слизистой оболочки пищевода: эзофаго-гастродуоденоскопия с прицельной биопсией, рентгенография пищевода посредством двойного его контрастирования. Этой же цели отвечает так называемый тест кислой перфузии пищевода, предложенный Бернштейном и Бейкером (1958). Данные авторы через тонкий зонд вводили в пищевод 0,1 Н раствор соляной кислоты со скоростью 100-120 капель в минуту, после чего наблюдали за реакцией пациента. Проба считается положительной, если через 15-30 мин появляются ощущение жжения и боль за грудиной. В дальнейшем тест кислой перфузии пищевода был модифицирован, ддя орошения желудочный сок самого больного пептическим эзофагитом. По мнению этого автора, подобная модификация не только является более физиологичной, но и более убедительной с точки зрения доказательства патогенетической роли рефлюкса, поскольку воспроизводит естественную, происходящую в организме пациента ситуацию. Результат теста кислой перфузии пищевода хорошо коррелирует со степенью тяжести рефлюкс-эзофагита: чем более выражен результат этой пробы, тем отчетливее явления эзофагита. Данное положение верифицировано посредством эндоскопии.
- Выявление желудочно-пищеводного рефлюкса различными методами. При рентгенографии пищевода удается зафиксировать обратное попадание взвеси сульфата бария из желудка в пищевод.
Однако более надежным методом выявления гастроэзофагеального заброса является многочасовая рН-метрия пищевода, позволяющая не только констатировать сам факт рефлюкса, но и определить его частоту и продолжительность. Исследование обычно проводят натощак и без предварительной подготовки больного. Специальный рН-метрический зонд с одним или несколькими датчиками под рентгеновским контролем вводится в пищевод и устанавливается на уровне кардии. Измерение величины рН осуществляется визуально или графически. В норме она составляет 7,0-8,0, т. е. имеет нейтральную или слабокислую реакцию. Кроме того, при необходимости можно изучить протяженность волны заброса, для чего удобно использовать зонд специальной конструкции, имеющий 3-4 датчика, расположенных на разном уровне.
Еще более информативной является длительная (мониторная) рН-метрия с компьютерной обработкой результатов. Это позволяет оценить частоту, продолжительность и суточную динамику пищеводно-желудочного заброса.
Помимо интраэзофагеальной рН-метрии, установить наличие гастроэзофагеального рефлюкса можно при помощи зондирования с применением метиленовой сини. Данную пробу следует проводить натощак в горизонтальном положении пациента. Тонкий желудочный зонд устанавливают в желудке, куда вводят краситель (3 капли 2 % раствора на 300 мл кипяченой воды). Затем зонд отмывают, подтягивают до уровня чуть проксимальнее кардии и осторожно шприцем отсасывают содержимое пищевода. При этом гастроэзофагеальный рефлюкс диагностируется по появлению окрашенной в синий цвет жидкости.
По своей точности и информативности данная проба существенно уступает интраэзофагеальной рН-метрии.
Последние несколько лет для количественной оценки эзофа-геального клиренса применяется сцинтиграфия пищевода с 99тТс. Пациент выпивает 15 мл воды с растворенными в ней 150 мкгКи данного изотопа, затем каждые 15 с на протяжении 10 мин он делает «сухие» глотки. При этом определяется радиоактивность пищевода. Наличие в нем изотопа в течение 10 мин и более указывает на замедление эзофагеального клиренса.
Лечение рефлюкс-эзофагита включает консервативные и хирургические мероприятия.
- Консервативное лечение
Медикаментозное лечение пептического эзофагита следует начинать с устранения основного, вызвавшего его заболевания, если таковое в принципе поддается терапевтической коррекции (язвенная болезнь, хронический холецистит и панкреатит и др.). Выраженный гастроэзофагеальный рефлюкс в рамках грыж пищеводного отверстия диафрагмы требует, по всей видимости, хирургического вмешательства.
Формулируя данную мысль несколько иначе, можно утверждать, что ликвидация пептического поражения слизистой пищевода вряд ли возможна без устранения или по крайней мере существенного нивелирования интенсивности гастроэзофагеаль-ного заброса. Именно этой цели отвечает рекомендация больным определенного образа жизни и соответствующей диеты.
Исходя из условий возникновения пищеводно-желудочного рефлюкса, следует избегать ситуаций, сопровождающихся существенным повышением внутрибрюшного давления или облегчающих затекание интрагастрального содержимого в пищевод. Запрещается переедание, употребление в значительном количестве газированных напитков, поднятие тяжестей более 8-10 кг на обе руки, а также все виды работ, связанных с наклоном туловища вперед. Необходимо устранить все физические упражнения, сопровождающиеся перенапряжением мышц брюшного пресса. Не рекомендуется ношение корсетов, бандажей и тугих поясов. Спать следует на постели с приподнятым головным концом.
Особое значение придается режиму и характеру питания, которое должно быть дробным (не менее 4-6 раз в день). Категорически запрещается послеобеденный сон, С момента последнего перед отходом ко сну приема пищи должно пройти не менее 3-4 ч. После еды рекомендуется легкая прогулка или пребывание в вертикальном положении, что способствует более быстрой эвакуации пищи из желудка.
Диета должна быть механически, химически и термически щадящей. На период обострения процесса назначается «пищеводный стол», стол № 1 и 1а по Певзнеру, при наличии сопутствующих хронического холецистита или хронического панкреатита — стол № 5. Целесообразно исключить из рациона те продукты питания, которые способствуют редукции тонуса нижнего пищеводного сфинктера: кофе, животные жиры, шоколад, цитрусовые, томаты, алкоголь, а также блюда, где они содержатся. Растительные жиры, принятые за 1 ч — 11Д ч до еды, способствуют снижению кислой желудочной секреции, а потому не противопоказаны больным пептическим эзофагитом.
Медикаментозное лечение данного заболевания включает применение вяжущих, обволакивающих средств, антацидов, регуляторов двигательной. функции желудочно-кишечного тракта, холинергических препаратов, а также средств, снижающих кислотопродуцирующую функцию желудка. Лечение должно быть комплексным, т. е. воздействовать на различные стороны патогенеза рефлюкс-эзофагита. Монотерапия имеет, как правило, весьма незначительный эффект.
Вяжущие и обволакивающие средства (гидроокись алюминия, субнитрат висмута, дерматол, нитрат серебра, колларгол, танин, белая глина, бальзам Состаковского и др.) оказывают противовоспалительное и цитопротективное действие. Вступая в химическую реакцию с белковыми компонентами эзофагеальной слизистой, они образуют малорастворимые соединения, состоящие по преимуществу из альбуминов и выстилающие внутреннюю поверхность пищевода в виде тонкой пленки. Эта белковая пленка предохраняет слизистую от действия различного рода раздражителей, в том числе протеолитических ферментов желудочного сока. Кроме того, вяжущие препараты устраняют обусловленную воспалительным процессом разрыхленность стенки пищевода, уменьшают отек, гиперемию и патологическую импульсацию из зоны поражения. Обладая антибактериальными свойствами, лекарственные препараты данной группы подавляют жизнедеятельность микроорганизмов.
Растворы вяжущих и обволакивающих средств целесообразно принимать в положении лежа с низко опущенным изголовьем и мелкими глотками в течение 10 мин, чтобы обеспечить наиболее продолжительный их контакт со слизистой пищевода.
Хорошо зарекомендовали себя отечественные комбинированные препараты викалин и викаир. Последний по своему составу аналогичен выпускаемым за рубежом таблеткам «Ротер». Викалин и викаир назначают в размельченном виде по 1-2 таблетки 4 раза в день (последний раз — на ночь) вместе с 1/3 стакана теплой воды. Полученную взвесь принимают по общим правилам.
Висмут и висмутсодержащие препараты обычно хорошо переносятся пациентами. Их побочными эффектами являются окрашивание кала в темно-зеленый или черный цвет, что иногда способно симулировать мелену. Висмут рентгеноконтрастен и может вследствие этого существенно затруднить проведение рентгеновских исследований органов брюшной полости. Избежать этого позволяет предварительная отмена препарата.
Раствор нитрата серебра, в особенности если в пищевод он вводится через зонд (а это применяется для удлинения времени контакта препарата со слизистой), способен сам по себе вызывать загрудинное жжение и поташнивание. Будучи использованным на протяжении нескольких месяцев, нитрат серебра прокрашивает кожу больного в характерный серый цвет (аргироз).
Назначение антацидной терапии преследует целью снижение протеолитической агрессии желудочного сока. Повышая интра-гастральную рН, эти препараты устраняют и патогенное действие пепсина в отношении слизистой оболочки пищевода. Нейтрализация кислого желудочного содержимого приводит к утрате данным ферментом своей активности.
Арсенал современных антацидных препаратов достиг внушительных размеров и постоянно пополняется новыми высокоэффективными средствами. И хотя так называемые традиционные ощелачивающие медикаменты (жженая магнезия, гидроокись алюминия, трисиликат магния, смесь Бурже и др.) во многом утратили свои ведущие позиции, их применение в ряде случаев до сих пор оправдано. Достоинством этих препаратов являются хорошая переносимость большинством пациентов и быстрота наступления клинического эффекта.
Указанные выше ощелачивающие препараты применяют обычно 5-6 раз в день через 40-60 мин после еды, когда чаще всего возникают изжога и ретростернальная боль, а также непременно перед отходом ко сну. Доза антацидов должна быть достаточной для быстрого устранения и предупреждения симптоматики реф-люкса. При лечении пептического эзофагита антацидами медики рекомендуют придерживаться следующего правила: каждый приступ боли или изжоги необходимо сразу же купировать, поскольку эти симптомы указывают на прогрессирующее повреждение слизистой пищевода.
Помимо перорального, возможен иной способ применения антацидов. Жидкие антациды имеет смысл использовать для длительного орошения слизистой пищевода через тонкий зонд, что оказывает весьма благоприятный эффект при тяжелых формах пептического эзофагита.
В настоящее время ощелачивающие средства выпускаются, как правило, в виде комплексных препаратов. К ним относятся альмагель и содержащий анестезин альмагель А, гастал, фосфалюгель, Де-Нол, ритацид, гелузил, а также содержащий анестетик гелузиллак и др. Основными их действующими компонентами являются гидроокись алюминия, трисиликат магния, нитрат висмута. Некоторые из вышеназванных комплексных антацидов выпускаются в таблетках, другие — в виде геля. Применительно к заболеваниям пищевода последняя форма выпуска наиболее удобна. Однако вполне допустимо назначение и таблетированных препаратов (ритацид), которые можно либо растворять в небольшом количестве воды непосредственно перед употреблением, либо рассасывать во рту.
В лечении рефлюкс-эзофагита хорошо зарекомендовал себя препарат топалкан (топаал). В его состав входят гидроокись алюминия, гидроокись магния, гидрокарбонат магния и алгиновая кислота, которая вызывает образование пенистой взвеси в желудке. При любом эпизоде рефлюкса препарат в виде пены вновь попадает в пищевод и вызывает длительный лечебный эффект. Топалкан назначается по 1 таблетке (по 1 порошку) через 30-40 мин после еды и на ночь.
За редким исключением, антациды хорошо переносятся большинством больных. Их побочные эффекты незначительны. Например, препараты магния обладают послабляющим эффектом, карбонат кальция и гидроокись алюминия — закрепляющим. Помимо того, алюминийсодержащие препараты при длительном их применении могут вызывать гипофосфатемию. После ряда химических превращений эти препараты образуют в кишечнике человека выделяющиеся с калом малорастворимые соединения, в состав которых входит фосфор. Избежать этого позволяет назначение фосфорсодержащих средств (например, фосфалюгеля, однако его ощелачивающая способность примерно в 2 раза меньше, чем у алмагеля).
Назначение гидрокарбоната натрия (питьевая сода) нецелесообразно по нескольким соображениям. Во-первых/ при взаимодействии данного вещества с соляной кислотой образуется углекислый газ, способный сам по себе стимулировать желудочную секрецию. Во-вторых, длительное использование питьевой соды приводит к задержке в организме ионов натрия, что категорически противопоказано лицам, страдающим отеками и артериальной гипертензией.
Массивная терапия карбонатом кальция противопоказана при гиперкальциемии, остеохондрозе, наличии кальцийсодержащих конкрементов в почках и желчном пузыре.
Пожалуй, самым серьезным осложнением, развивающимся на фоне лечения антацидами, является алкалоз. Этот последний особенно часто развивается при использовании так называемых всасывающих средств (карбоната кальция и бикарбоната натрия) в сочетании с молочной диетой. Возникают азотемия, почечная недостаточность и нефрокальциноз, обозначаемые как «молочно-щелочной синдром Барнета». Такие больные жалуются на отвращение к молоку и щелочам, общую слабость, головокружение, головную боль, повышенную возбудимость, гиперрефлексию. Легкие случаи синдрома Барнета требуют отмены вызвавших его лекарственных средств и перевода на невсасывающиеся антациды (алма-гель, фосфалюгель, гастал и др.) Выраженный алкалоз является показанием к назначению изотонического раствора хлорида натрия с целью коррекции гипохлоремической азотемии, а также регидратации.
В исключительно редких случаях лечение невсасывающимися антацидами может сопровождаться образованием нерастворимых конгломератов в кишечнике, способных индуцировать кишечную непроходимость.
Купированию выраженных ретростернальных болей при пепти-ческом эзофагите способствует назначению так называемых местных анестетиков, которые используются в качестве дополнения к терапии вяжущими, обволакивающими и ощелачивающими препаратами. С этой целью довольно широко применяют анестезин, выпускаемый в порошках, таблетках и слизистых микстурах. Анестезин входит также в состав алмагеля. Одноразовая доза анестезина составляет 0,3 г по 3-4 раза в день за 10-15 мин до еды.
Применение препаратов из группы холино- и спазмолитиков для лечения пептического эзофагита носит в настоящее время весьма ограниченный характер. Атропин и его аналоги, хотя и уменьшают желудочную секрецию, снижают также тонус нижнего пищеводного сфинктера, усиливая тем самым недостаточность кардии. Они противопоказаны при глаукоме и аденоме предстательной железы.
На смену холинолитикам пришли так называемые регуляторы двигательной функции желудочно-кишечного тракта, типичным представителем которых является метоклопрамид (реглан, церукал). По механизму своего действия метоклопрамид относится к антидофаминергическим средствам. Он практически не влияет на желудочную секрецию, однако тонизирует нижний пищеводный сфинктер и ускоряет эвакуацию из желудка, т. е. воздействует на основные звенья патогенеза гастроэзофагеального рефлюкса. Метоклопрамид обладает также выраженным противорвотным эффектом, что делает его весьма ценным в лечении некоторых форм эзофагитов, обусловленных упорной рвотой.
Препарат выпускают в ампулах, таблетках и в виде свечей. Назначают его по 10 мг 3-4 раза, в день (при четырехкратном его применении последний прием — непосредственно перед сном). Наиболее предпочтителен пероральный или ректальный способ введения. Обеспечить поддержание адекватной дозы церукала посредством инъекций бывает довольно трудно, особенно если данный препарат используется на протяжении довольно длительного времени.
Метоклопрамид обычно хорошо переносится больными. В отдельных случаях он способен вызывать гнетущую слабость, бессонницу, ощущение дискомфорта во всем теле («ни лечь, ни встать, ни сесть»). В таких ситуациях необходимо уменьшать его дозу либо отменять совсем. Препарат противопоказан лицам, страдающим экстрапирамидными расстройствами.
Весьма перспективным средством из группы регуляторов двигательной функции желудочно-кишечного тракта является домпе-ридон, выпускаемый под коммерческим названием «Мотилиум».
У большинства больных пептическим эзофагитом удается добиться стойкой ремиссии посредством комбинации местно-дей-ствующих препаратов (вяжущих, обволакивающих средств, антацидов) и метоклопрамида.
При отсутствии положительной динамики от применения вышеназванных средств лечение пептического эзофагита должно быть дополнено препаратами, снижающими секреторную активность желудка. Одним из самых мощных медикаментов, обладающих данными свойствами, являются блокаторы Нr-рецепторов гиста-мина. Это циметидин и его аналоги (беламет, тагамет, гистадил), ранитидин (пепторан, зантак, ранисан), фамотидин, низатидин.
Для терапии рефлюкс-эзофагита циметидин применяют в дозах 800 мг и 1600 мг (соответственно 400 мг 2 раза в сутки и 400 мг 4 раза в сутки). Курс лечения составляет в среднем 12 нед. По истечении этого срока отмечается достоверное и значительное уменьшение частоты и длительности пищеводно-желудочного рефлюкса, а также нивелирование воспалительного процесса в слизистой оболочке пищевода. Любопытно, что применение препарата в суточных дозах 800 мг и 1600 мг оказывает примерно одинаковый эффект в отношении симптоматики пептического эзофагита. По всей видимости, циметидин таким больным предпочтительнее всего назначать по 400 мг 2 раза в сутки, что существенно снижает количество его побочных эффектов.
Уменьшение дозы циметидина после наступления клинико-морфологической ремиссии пептического эзофагита должно осуществляться постепенно. В противном случае развивается так называемый синдром отмены: значительное и быстрое усиление желудочной секреции ведет к нарастанию кислотно-пептической агрессии и как следствие к обострению процесса.
Основными побочными эффектами данного препарата являются диарея, боли в мышцах, кожные высыпания, головная боль, головокружение, депрессия, гинекомастия, а также нарушение функции почек и печени.
Недостатков циметидина в значительной степени лишен ранитидин (пепторан, ранисан). Этот сравнительно новый препарат по механизму действия также относится к группе Нг-гистамино-блокаторов, однако намного эффективнее своего предшественника циметидина. Ранитидин малотоксичен и хорошо переносится большинством больных. Для лечения пациентов с пептическим эзофагитом данный препарат применяют в суточной дозе 300 мг (по 150 мг 2 раза в день или однократно 300 мг на ночь, что имеет примерно одинаковый клинический эффект). Употребление ранитидина на протяжении 6 нед вызывает ремиссию пептического эзофагита в 74,5-81,6 % случаев, а 12-недельный курс лечения эффективен у 93,6-95,9 % больных. Побочные эффекты не выявлены.
некоторые исследования сообщают о сравнительно высокой результативности ранитидина в дозе 150 мг 2 раза в сутки у пациентов с рефлюкс-эзофагитом, обусловленным системной склеродермией. Курс лечения в этом случае продолжался 20 нед.
Таким образом, опыт применения блокаторов Нr-рецепторов гистамина убедительно демонстрирует их высокую эффективность в плане устранения симптоматики желудочно-пищеводного заброса. Однако конкретный механизм их благотворного воздействия на гастроэзофагеальный рефлюкс до настоящего времени не установлен. Дело в том, что достоверное снижение желудочной секреции под влиянием, например, ранитидина не коррелирует с длительностью и частотой желудочно-пищеводного заброса. Мало того, значительное уменьшение изжоги и ретростернальных болей на фоне применения данного препарата не сопровождается аналогичным нивелированием регур-гитации, дисфагии, а также степени выраженности эзофагита по результатам эзофагоскопии с прицельной биопсией.
Устраняя в той или иной степени кислотно-пептическую агрессию в отношении эзофагеальной слизистой, Нr-гистаминоблокаторы практически не оказывают положительного воздействия на частоту и длительность желудочно-пищеводного заброса.
Последние несколько лет для лечения пептического эзофагита применяют бетанехол (дувоид, урехолин) — препарат из группы М-холинергических средств. Данное лекарственное средство стимулирует тонус нижнего пищеводного сфинктера и тем самым уменьшает степень выраженности гастроэзофагеального рефлюкса.
Медики сообщают о высокой эффективности бетанехола в дозе 25 мг 4 раза в день в отношении симптоматики рефлюкс-эзофагита. Курс лечения продолжался 4 нед, что намного меньше длительности медикаментозной коррекции пептического эзофагита Н2-гистаминоблокаторами.
Подобного оптимизма, однако, некоторые клиницисты, изучавшие воздействие бетанехола в комбинации с анта-цидами на степень выраженности пептического эзофагита в сравнении с группой пациентов, получавших лишь плацебо и антациды. Как показали результаты исследования, сочетание бетанехола с антацидами по своему терапевтическому эффекту лишь ненамного превосходит комбинацию антацидов с плацебо (различие статистически недостоверно).
Таким образом, вопрос о целесообразности использования данного препарата для лечения больных рефлюкс-эзофагитом подлежит дальнейшему изучению.
По своему конечному эффекту с бетанехолом много общего имеет новое лекарственное вещество — цизаприд, являющееся стимулятором высвобождения ацетилхолина в кишечной стенке. Цизаприд достоверно повышает тонус нижнего пищеводного сфинктера и весьма перспективен для терапии пептического эзофагита.
Способностью предохранять слизистую оболочку пищевода от кислотно-пептического воздействия обладает комбинированный препарат сукральфат, в состав которого входят сульфат сахарозы и соли алюминия. Ученые в экспериментах на кроликах продемонстрировали, что настоящее лекарственное средство в дозе 1 г оказывает в основном местное защитное действие на эзофагеальную слизистую, предотвращая контакт между ней и активным пепсином. Применяется в виде жидкости или геля. В этом плане сукральфат весьма близок к вяжущим и обволакивающим средствам. Специалисты использовали сукральфат в суточной дозе 4 г для лечения пептического эзофагита на протяжении 12 нед. По истечении указанного срока у 90 % пациентов было отмечено полное исчезновение гистологических признаков заболевания, что сопровождалось уменьшением частоты и длительности пищеводно-желудочного рефлюк-са и восстановлением нормальной моторной функции дистального отдела пищевода.
Случаи длительно протекающего рефлюкс-эзофагита, в особенности у лиц пожилого и старческого возраста, а также наличие эрозивно-язвенных дефектов слизистой пищевода являются показанием для назначения репарантов, или стимулирующих регенерацию средств. Из лекарственных веществ этой группы наибольшей активностью и безвредностью обладают пиримидиновые производные (метилурацил, пентоксил, оротат калия), солкосерил, ал-лантон.
Пиримидиновые производные нормализуют нуклеиновый обмен в слизистой оболочке, усиливают регенеративные процессы, уменьшают экссудацию и клеточную инфильтрацию, а также повышают фагоцитарную активность лейкоцитов и выработку антител.
Метилурацил (метацил) применяют внутрь после еды по 095 г 4 раза в сутки. Обычно он хорошо переносится больными. В некоторых случаях возможны аллергические кожные высыпания по типу крапивницы, головная боль, головокружение. Противопоказан при остром и хроническом лейкозе, лимфогранулематозе. Пентоксил принимают внутрь по 0,2-0,3 г 3-4 раза в день после еды. Препарат малотоксичен, иногда наблюдаются умеренно выраженные диспепсические явления. Противопоказания те же, что и у метилурацила. Оротат калия назначают по 0,25-0,3 г 2-3 раза в день за час до еды или через 4 ч после нее, способ приема — пероральный. В качестве побочных эффектов пентоксила следует назвать аллергические дерматозы, диспепсию.
Механизм действия солкосерила связан с активацией ферментов цитохромоксидазы и сукцинатдегидрогеназы, вследствие чего улучшается утилизация кислорода тканями, нормализуется тканевый метаболизм, ускоряется эпителизация. Препарат применяют внутримышечно по 2 мл 2 раза в сутки на протяжении 2 нед. По истечении указанного срока следует переходить на пероральный прием по 100 мг 3 раза в день. Курс лечения составляет 3-4 нед. Побочных эффектов, как правило, не отмечается.
Аллантон получают из корней девясила высокого; он оказывает противовоспалительное, капилляроукрепляющее и антисептическое действие, стимулирует регенерацию слизистой желудочно-кишечного тракта. Аллантон применяют в дозе ОД г 3-4 раза в день до еды. Побочными эффектами препарата являются изжога, эпига-стралгии, наблюдающиеся в первые несколько дней с момента начала терапии и проходящие вскоре самостоятельно, а также аллергические реакции.
Особо следует остановиться на некоторых лекарственных средствах, используемых в фармакотерапии желчного, или «щелочного», рефлюкс-эзофагита. Как уже упоминалось выше, последний в значительной степени обусловлен воздействием на эзофагеаль-ную слизистую в первую очередь желчи и панкреатических ферментов. Помимо своего непосредственного влияния, желчь усиливает диффузию водородных ионов в ткани пищевода. Отсюда вытекает одна из основных задач медикаментозной коррекции «щелочного» эзофагита — нейтрализация и связывание желчных кислот. Данным свойством в значительной степени обладают алюминийсодержащие антациды (алмагель, фосфалюгель, гастал), а также холестирамин (квестран). Будучи анионообменной смолой, последний образует в кишечнике невсасывающиеся комплексы с желчными кислотами, которые впоследствии выводятся из организма. Препарат редуцирует утилизацию холестерина в кишечнике, уменьшает содержание в крови 6-липопротеидов и триглицеридов. Назначается по 12-16 г в сутки перорально.
Обратную диффузию ионов водорода в эзофагеальную слизистую угнетает карбеноксолон натрия (биогастрон, дуогастрон, кавед С). Кроме того, он обладает свойством стимулировать сли-зеобразование и регенерацию эпителиальных клеток. Побочные эффекты карбеноксолона связаны с его минералокортикоидной активностью (задержка в организме ионов натрия и жидкости, гипокалиемия, артериальная гипертензия, мышечная слабость, повышение уровня сывороточных трансаминаз, миоглобинурия).
Всем больным пептическим эзофагитом целесообразно проводить седативную терапию, а также физиотерапию: электрофорез новокаина или сернокислой магнезии на область шейных симпатических ганглиев, воротниковой зоны или соответствующих пищеводу зон Захарьина — Геда, гальванический воротник по Щербаку и др.
Комбинированная терапия пептического эзофагита. Практически каждый из вышеописанных лекарственных препаратов, используемых на современном этапе для лечения больных пептическим эзофагитом, воздействует по преимуществу на какую-либо одну сторону патогенеза данного заболевания. Между тем, в его развитии одновременно участвуют, как правило, не один, а несколько факторов, устранить которые способна лишь комбинация различных медикаментозных средств. Мало того, некоторые препараты обладают определенными недостатками, являющимися, однако, обратной стороной их достоинств. Например, широко применяемый в большинстве гастроэнтерологических клиник Запада М-холиномиметик бетанехол способен не только тонизировать мускулатуру нижнего пищеводного сфинктера, но и в какой-то степени усиливать желудочную секрецию, для подавления которой необходимо применять соответствующие медикаментозные средства. Вот те основные аргументы, свидетельствующие в пользу комбинированного подхода при лечении пептического эзофагита. Контрдоводы сторонников монотерапии (трудности приема большого числа медикаментов для пациентов, нарастание числа побочных эффектов, повышение стоимости лечения и т. п.) выглядят в этом свете малоубедительно.
Универсальной, раз и навсегда данной схемы фармакотерапии пептического эзофагита не существует. И причиной тому служит обилие проявлений этого заболевания, обусловленных индивидуальностью каждого конкретного случая. К тому же арсенал средств, применяемых для лечения пептического поражения слизистой пищевода, неуклонно пополняется за счет новых, более активных препаратов. Отсюда — известное обилие лекарственных комбинаций и отсутствие единого мнения среди клиницистов относительно эффективности каждой из этих комбинаций. Однако при всем кажущемся разнообразии между ними существует определенная общность. Исходя из современных представлений о патогенезе пептического эзофагита, основными задачами фармакотерапии последнего являются следующие:
- коррекция «основного», вызвавшего его заболевания, если таковое имеется;
- уменьшение частоты, длительности и объема гастроэзофаге-ального заброса, что, как правило, достигается назначением препаратов, тонизирующих кардиоэзофагеальный сфинктер и облегчающих эвакуацию пищи из желудка;
- нивелирование агрессивных свойств желудочного или дуоденального содержимого;
- защита слизистой пищевода от повреждающего воздействия вышеуказанных факторов и при необходимости ускорение ее регенерации.
На наш взгляд, решению упомянутых задач способствует назначение следующих примерных комбинаций лекарственных средств.
Лечение гастроэзофагеального («кислого») рефлюкса:
- церукал, препараты висмута, пролонгированные алюминий-содержащие антациды (алмагель, гастал, фосфалюгель);
- церукал, антациды, Нг-гистаминоблокаторы;
- бетанехол, антациды, Нг-гистаминоблокаторы;
- бетанехол (церукал), антациды, Нг-гистаминоблокаторы, репаранты.
Лечение «щелочного» рефлюкс-эзофагита:
- церукал, алюминийсодержащие антациды;
- церукал, холестирамин, алюминийсодержащие антациды;
- церукал, алюминийсодержащие антациды, холестирамин, карбеноксолон.
При необходимости лечение может быть дополнено назначением психотропных средств (малых транквилизаторов, нейролептиков, антидепрессантов). В ряде случаев это приносит определенную пользу.
Естественно, что вышеприведенные лекарственные комбинации не в состоянии предусмотреть всего многообразия возможных оттенков рефлюкс-эзофагита. Поэтому схемы могут быть изменены в соответствии с особенностями конкретной ситуации.
Безуспешность консервативного лечения пептического эзофагита есть показание к оперативной коррекции гастроэзофагеального рефлюкса.
Результаты консервативного лечения, профилактика и диспансеризация больных пептическим эзофагитом. По данным ряда авторов, комплексная медикаментозная коррекция рефлюкс-эзофагита позволяет добиться его ремиссии в 64,4-92 % случаев. Наличие ремиссии при этом констатируется на основании клинических данных с обязательным морфологическим подтверждением. Спустя год после завершения первичного курса лечения упомянутые показатели снижаются до 38,8 % случаев.
На эффективность медикаментозного лечения больных пептическим эзофагитом оказывают воздействие следующие факторы: степень выраженности поражения слизистой пищевода, адекватность проводимой терапии, характер «основного» заболевания.
Отдаленные результаты консервативного лечения больных пептическим эзофагитом на фоне грыж пищеводного отверстия диафрагмы детально изучены.
Первичная профилактика рефлюкс-эзофагита должна иметь место при таких патологических процессах, как грыжа пищеводного отверстия диафрагмы, язвенная болезнь желудка и двенадцатиперстной кишки, холецистит, панкреатит, склеродермическое поражение пищевода и др.
Профилактика рецидивов пептического поражения слизистой дистального отдела пищевода, а они встречаются в 23,5 % случаев, осуществляется в процессе диспансерного наблюдения за такими больными. Помимо этого, целью диспансеризации является своевременное выявление и лечение возможных осложнений. Диспансерному наблюдению, которое допустимо проводить как амбулаторно, так и в условиях стационара, подлежат все лица, страдающие пептическим эзофагитом. Помимо общего осмотра этих больных, в обязательном порядке осуществляются эзофагоскопия с прицельной биопсией, внутри-пищеводная рН-метрия и рентгенография пищевода. Упомянутые диагностические процедуры позволяют оценить характер, частоту и длительность гастроэзофагеального заброса и при необходимости назначить соответствующие лечебные мероприятия. Противо-рецидивное лечение обычно проводится 2 раза в год, его объем и продолжительность определяются в первую очередь состоянием слизистой дистального отдела пищевода. Наличие эрозивно-язвенных дефектов является показанием к увеличению числа противо-рецидивных курсов лечения до 4 раз в год.
Трудоспособность пациентов с рефлюкс-эзофагитом в ряде случаев должна быть ограничена. Им не рекомендуются все виды деятельности, связанные с повышением внутрибрюшного давления и наклонами туловища вперед. Больные с тяжелым пептическим эзофагитом нуждаются в переводе на II группу инвалидности.
- Хирургическое лечение
Показаниями к оперативному лечению являются безуспешность медикаментозного лечения, повторные кровотечения, частые аспирационные пневмонии, связанные с желудочно-пищеводным рефлюксом. Особенно часто показания к операции возникают при сочетании рефлюкс-эзофагита с грыжей пищеводного отверстия диафрагмы.
Цель оперативного лечения заключается в воссоздании нормальной замыкательной функции кардии. Для этого после операции давление в нижнем отделе пищевода должно примерно в 3 раза превышать внутри желудочное давление.
Основной тип операции при рефлюкс-эзофагите — фундопликация по Ниссену, дающая более благоприятные непосредственные и отдаленные результаты, чем прочие типы хирургических вмешательств, применяемых для лечения данного заболевания.
При сочетании рефлюкс-эзофагита с выраженной гиперацид-ностью желудочного сока или язвенной болезнью двенадцатиперстной кишки фундопликацию производят одновременно со стволовой ваготомией „и пилоропластикой или селективной проксимальной ваготомией. Это позволяет существенно снизить кислотность желудочного сока и добиться быстрого купирования явлений пептического рефлюкс-эзофагита. В случае сочетания рефлюкс-эзофагита с язвой желудка наиболее часто выполняют резекцию желудка по Бильрот-I или по Бильрот-П (предпочтительно в модификации Ру, что исключает и щелочной рефлюкс) вместе с фундопликацией.
Наибольшие трудности возникают при осложнении рефлюкс-эзофагита вторичным укорочением пищевода. В подобной ситуации предпочтение отдают фундопликации по методике Ниссена — Розетти с оставлением части проксимального отдела желудка в плевральной полости или клапанной трансабдоминальной гастро-пликации по методике Каншина. За рубежом для лечения подобных больных используют гастропластику по методике Коллиса. Операция заключается в рассечении передней и задней стенок желудка в вертикальном направлении, начиная от угла Гиса, на протяжении 12-15 см с последующим ушиванием желудочной трубки, удлиняющей пищевод, и формированием свода желудка с острым углом Гиса. Однако в связи с относительной сложностью и травматичностью данный тип оперативного вмешательства применяют нечасто.
источник