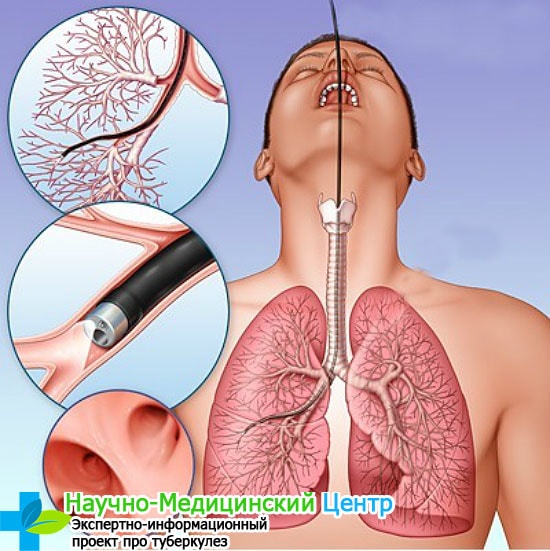
- Сбор мокроты на микобактерии туберкулеза
- Обследование на туберкулез: как собрать мокроту
- Различные методики обследования на туберкулез
- Диагностика с помощью ПЦР
- Подводим итоги
Заболевания дыхательной системы наверняка знакомы каждому. Врачи часто для постановки диагноза берут анализ мокроты на туберкулез.
У всех было такое состояние, когда появлялся сухой кашель, незначительно повышалась температура тела, имелась слабость во всем теле. Данные симптомы характерны для многих заболеваний, однако одним из тяжелых видов такой патологии является туберкулез.
Туберкулез легких широко распространен в таких странах, как:
Это заболевание зачастую имеется у лиц без определенного места жительства, заключенных, малообеспеченных людей. Оно характеризуется тяжелым поражением легких с образованием полостей распада (каверн), очагов уплотнения в легких. Они поражаются, в частности, из-за того, что легочная ткань обильно снабжена кровеносными и лимфатическими сосудами. А это обуславливает распространение туберкулеза на другие системы органов.
Мокрота — секрет слизистой оболочки бронхов, при нормальном состоянии организма не образующийся. Во время заболевания наблюдается повышение секреции данной субстанции. Она начинает образовываться даже в самых мелких бронхах, что существенно увеличивает риск попадания микобактерий (основной возбудитель туберкулеза) в мокроту. Во время кашля частицы мокроты несколько рассеиваются в выдыхаемом воздухе. При вдыхании подобного воздуха происходит попадание микобактерий в незараженный организм , в котором, при соблюдении определенных условий, развивается инфекционный процесс, и туберкулез начинает прогрессировать.
При появлении вышеуказанных симптомов паниковать не стоит, так как вполне возможно, что место имеет банальная простуда. Однако туберкулез следует заподозрить , когда данные симптомы имеются уже довольно долгое время (не менее двух недель), пациент похудел за это время, а также если не делалась контрольная флюорография (нет данных минимум за полгода). Если же симптомы развились за несколько дней, есть стопроцентная уверенность в том, что это не туберкулез.

При подозрении на туберкулез (наличие на снимке очаговых уплотнений до 1 см в диаметре, затемнения доли или сегмента легкого, чаще всего, верхних его частей) немедленно стоит обратиться к фтизиатру за консультацией. Если же и у него возникнет подозрение на туберкулез, то сразу же будет назначен анализ мокроты.
В первую очередь следует взять чистую и стерильную баночку или плевательницу для слюны, чтобы избежать неправильной интерпретации анализа. Перед сплевыванием мокроты обязательно нужно почистить зубы, так как чаще всего неправильные результаты обусловлены попаданием микроорганизмов из ротовой полости.
Мокрота лучше всего отходит после длительного периода покоя (ночной сон). Она сплевывается в баночку. Лучше всего сразу же закрыть баночку. Хранить ее до исследования нужно в темном и прохладном месте. Оптимальное время для доставки мокроты на исследование — 2 часа. Каким же образом проводится само исследование мокроты?
Самыми примитивными методиками определения микобактерий являются бактериоскопический и бактериологический методы. Бактериоскопия основывается на выявлении под микроскопом специфических микробных тел, однако нельзя судить о наличии туберкулеза только по наличию данных микроорганизмов. Для более достоверного исследования обязательно проведение таких процедур, как ИФА, ПЦР.

В первом случае имеет место перекрестная реакция антигенов. Ложноотрицательный результат возможен, когда в среду было внесено мало реагента и его просто не хватило для полноценной реакции между антигеном и вносимым компонентом.
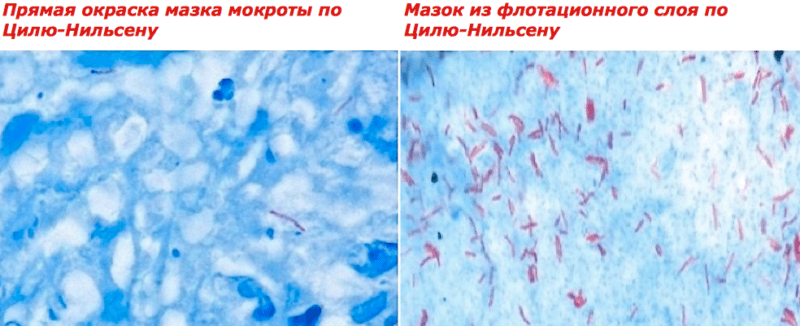
Для лучшего выявления бактерий мазок окрашивают специфическими красителями (окраска по Цилю-Нельсену).
Если для бактериоскопии мокроты мало или больной ее не выделяет, лучше всего накануне перед сном прописать пациенту амброксол или бромгексин.
Если же все-таки имеется пометка КУБ+, то следует продолжить исследование.
В первую очередь необходимо провести иммуноферментный анализ (ИФА).
Суть его заключается в следующем:
- К раствору, содержащему исследуемый антиген, добавляют специфические антитела. Их имеется две разновидности — меченые и немеченые.
- Немеченые вносятся в среду на первом этапе, а на втором — меченные определенными ферментами.
- При присоединении данных антител к антигенам образуется комплекс антиген-антитело. Концентрации вносимых компонентов известны.
- После связывания компонентов определяют ферментативную активность среды, по которой судят о количестве антигена и возможном диагнозе.
ИФА методика позволяет довольно быстро определить наличие специфических антигенов и поспособствовать постановке диагноза.
Еще одним из часто использующихся методов исследования является определение микобактерий на ВАСТЕС.
Под ВАСТЕС понимают специализированные аппарат, в котором возможно определение многих видов микроорганизмов. Суть исследования такова:
- Мокроту, полученную от пациента, разбавляют специальной средой, для каждого микроорганизма подбирают собственную.
- Пробирку с полученным раствором помещают в аппарат, где в определенных условиях проводится выращивание штамма бактерий.
- По мере их роста за счет содержащихся в среде веществ начинает вырабатываться углекислый газ, который соединяется со специальным красителем.
- Он воспринимается определенными датчиками.
- По тому, какой имеется индекс флюоресценции, судят о том, какие микроорганизмы находятся в исследуемом образце.
Более простой разновидностью этой методики является бактериологический метод или, как его называют, культуральный. Проводится посев мокроты на специальную среду, и в течение месяца наблюдают за тем, какие колонии растут. Если они приобретают специфический вид для микобактериальной культуры, то диагноз туберкулеза можно считать подтвержденным и доказанным. Однако этот метод используется крайне редко, так как занимает довольно много времени.
К более сложным методам относят диагностику микобактерий при помощи ПЦР. Эта методика доступна не во всех учреждениях здравоохранения и проводится обычно как минимум на районном или областном уровнях.
Полимеразная цепная реакция основывается на образовании в исследуемой среде участков генетического материала, сходного с таковым у микобактерии. Мокрота подвергается термической и химической обработке, после чего в определенных условиях в нее вносят необходимые реагенты. На основании имеющегося генетического материала происходит достраивание цепей молекул, которые впоследствии исследуются. Если генетический материал соответствует таковому, как у микобактерии, то диагноз можно считать подтвержденным.
Если диагноз туберкулеза положительный, пациента необходимо сразу же изолировать от других людей с целью исключения риска заражения окружающих.
Согласно исследованию количества микобактерий в мокроте, больных туберкулезом можно подразделить на две группы — БК+ и БК- К группе БК+ относят активных выделителей микобактерий, у которых имеется прогрессирующий процесс в легких. Такой контингент и представляет наибольшую опасность для окружающих.
Если же было подтверждено, что мокрота не содержит микобактерий или они единичны, то такой человек относится к группе БК- Он не представляет опасности для окружающих, однако с целью профилактики прогрессирования заболевания и перехода его в открытую форму такого человека тоже необходимо изолировать.
При проведении соответствующего лечения и подтверждении, что человек не является бактериовыделителем, больные становятся на учет к фтизиатру. При наличии нескольких отрицательных результатов на КУБ и БК (т.е. при получении стерильной мокроты при повторных методиках обследования типа ИФА или ПЦР) пациента снимают с учета.
Как видно, туберкулез является довольно значимой проблемой современного общества. Никогда нельзя знать заранее, отчего кашляет человек и может ли контакт с ним привести к тяжелым последствиям. Именно из-за этого, методика выявления микобактерий туберкулеза совершенствуется. Создаются новые экспресс-методы, позволяющие по наличию мокроты и ее характеру сразу же определить наличие туберкулеза у пациента. Однако все они играют важную роль на ранних стадиях заболевания, когда процесс еще не стал активным.
источник
Туберкулез является одним из самых массовых заболеваний в мире. Это трудноизлечимая инфекционная болезнь, которая не проходит без последствий для организма и может привести к смертельному исходу. Основные клинические проявления туберкулеза – субфебрильная температура тела на протяжении нескольких недель и кашель, который сопровождается выделением мокроты, зачастую кровавой.
Анализ мокроты на выявление бактерий туберкулеза является одним из важнейших диагностических методов болезни. В случае туберкулезного воспаления, как и многих других воспалительных заболеваний дыхательной системы, «мокрый» кашель является защитным механизмом организма. При помощи этого процесса организм пытается избавиться от инфекции.
Выявлением пациентов, заболевших туберкулезом, занимаются врачи первичных лечебных заведений. Но подтверждается диагноз в специализированном противотуберкулезном учреждении. Сбор мокроты на микобактерии туберкулеза относится к обязательным диагностическим минимумам.
Симптоматика туберкулезной инфекции может не проявляться длительное время. При развитии патологии появляется сухой кашель, на смену которому приходит мокрый, с выделением патологической слизи.
Характер самого секрета может быть разным:
- Изначально это вязкая, бело-гнойная мокрота, в последующем ее вязкость увеличивается.
Количество мокроты за сутки в течение всей болезни также изменяется. На пике болезни оно может достигать 300-400 мл за сутки. При этом постепенно отделение бронхиального секрета затрудняется, кашель приобретает спазматический характер. Первоначально мокрота преимущественно отходит утром, далее – в течение всего дня.
Основные методы выявления микобактерии туберкулеза в биологических жидкостях:
Согласно рекомендациям ВООЗ, забор проводят не меньше двух раз. Исследование назначают при обращении к врачу пациента с жалобами на кашель, который длится более 3 недель. После чего проводят бактериоскопическое исследование и выявляют наличие кислоустойчивых бактерий.
Существует определенная последовательность сдачи анализа мокроты при подозрении на туберкулез:
- Всем пациентам, которые подвергаются клиническому обследованию, производят забор двух образцов секрета для микроскопии.
- Контейнеры для сбора должны быть одноразовые с широкой горловиной, объемом не меньше 5-7 мл.
При диагностическом исследовании важно знать правила сбора мокроты на туберкулез:
- Забор материала производят в утреннее время до приема пищи – за ночь во время сна образуется большое количество мокроты, что облегчает непосредственно проведение забора выделений и повышает информативность исследования.
- Нужно провести все гигиенические процедуры ротовой полости: почистить зубы и пополоскать слизистую рта – это проводится с целью предотвращения попадания в патологический материал остатков пищи и микрофлоры ротовой полости.
- Перед самой процедурой не следует принимать противокашлевые лекарственные препараты, так как угнетение кашля может затруднить отхождение слизи.
- Вечером перед сном накануне забора материала назначают препараты, которые облегчают отхождение секрета (муколитики). Если отхождение мокроты затруднено, то в таком случаем применяют ингаляционное введение разжижающих или отхаркивающих лекарственных средств.
Забором материала занимаются работники лечебных медицинских учреждений. Лучше всего сдавать мокроту под контролем медика, который определит правильность выполнения процедуры. Изучением патологического материала занимается лаборант, задача которого заключается в точном и правильном исследовании мокроты.
Мокроту для исследования на туберкулез необходимо доставить сразу же после ее забора. В крайнем случае, она хранится не более семи дней в холодильнике при температуре +3°С. При транспортировке все контейнеры плотно упаковывают в специальные биксы, фиксируя их в вертикальном положении. Должна быть защита от УФ лучей. К каждому боксу прикрепляют описание образцов ТБ-05(а), дату и номер забора.
Бактериоскопическое исследование заключается в создании мазка на предметном стекле, который проходит определенные этапы обработки. Одним из них является окрашивание по методу Циля-Нильсена. Далее проводят пересмотр 100 полей зрения. Если не обнаруживаются МБТ, то просматривают еще дополнительно 200.
Также исследуемый материал окрашивают карболовым фуксином. Затем обесцвечивают 5% раствором серной кислоты или 3% солянокислым спиртом. Затем мазок окрашивают метиленовым синим и просматривают в микроскопе с применением имерссионного масла.
Важно! Всем пациентам с подозрением на туберкулез проводят микроскопию трех различных образцов мокроты. Это может выполнить любая клиническая лаборатория. Данное исследование входит в диагностический минимум на предмет туберкулезной инфекции.
Микроскопическим методом обычно выделяют около 75% всех бактериовыделителей среди впервые заболевших туберкулезом. Важно придерживаться кратности диагностических мероприятий – это повышает выявляемость и информативность.
При своевременно проведенном бактериоскопическом исследовании можно выявить больного на начальной стадии заболевания, изолировать его, и уже в ближайшее время начать специфическую химиотерапию, что, в свою очередь, снизит вероятность возникновения осложнений.
Бактериологический метод исследования проводят при помощи таких способов, как:
- люминесцентная микроскопия мазков;
- посев мокроты на туберкулез;
- биологический способ (заражение морских свинок);
- иммуноферментное исследование;
- молекулярно-генетический способ;
- ВАСТЕС 460 – жидкостно-культуральная система;
- MGTT 960;
- амплификация нуклеиновых кислот – ПУР.
В основном эти методы относят к высоко специализированным и проводят в специальных лабораториях.
Расшифровка результатов анализа на наличие микобактерии туберкулеза заносится в форму ТБ-05 (заполняется на каждого пациента). Данное заключение содержит следующие пункты:
- название ЛПУ;
- дата заполнения;
- ФИО, возраст, пол, адрес пациента;
- причина проведения анализа (диагностика, контроль);
- номер образца и районный идентификационный номер пациента;
- дата забора мокроты;
- результаты диагностики (лабораторный порядковый номер, внешний вид мокроты, микроскопический анализ, ФИО лаборанта с подписью и датой).
Несмотря на то, что результат исследования может быть положительным, установлением окончательного диагноза занимаются фтизиатры в туберкулезном диспансере. Как правило, требуется проведение еще нескольких методов исследования, одним из которых является рентгенологический.
В зависимости от результатов микробиологического исследования, существует 4 варианта тактических действий:
- При нахождении КУБ (кислотоустойчивых бактерий) в двух мазках бронхиального секрета больного необходимо направить в противотуберкулезный диспансер.
- Если КУБ найдены в одном мазке из двух, необходимо провести рентгенологическое исследование. После этого больно отправляют в противотуберкулезный диспансер для уточнения диагноза.
- Если КУБ не выявлены ни в одном из мазков, но тем не менее есть клинические проявления туберкулезной инфекции, а рентгенологически определяются очаговые или инфильтративные изменения в легких – проводят тест-терапию антибиотиками широкого спектра действия в течение двух недель. При этом нельзя назначать специфические к туберкулезному возбудителю препараты. Если терапия успешна – диагноз туберкулеза снимается. Но если терапия не дала результата, то в таком случае больного отправляют на дообследование в туберкулезный диспансер.
Мазок мокроты при туберкулезе
Результаты считаются положительными и имеют определенную степень, если:
- В каждом поле зрения определяется больше 10 КУБ – степень 3+. При этом проверяют не меньше 20 полей зрения.
- В каждом поле зрения определяется от 1 до 10 кислотоустойчивых бактерий – степень 2+. При этом просматривают от 50 полей зрения.
- На 100 полей определено от 10 до 99 КУБ – степень 1+. Проверяют при этом не меньше 100 полей.
- На 300 полей определено 4-9 КУБ – недостаточно позитивный результат степень 1+. В соответствующей графе записывают конкретную цифру, например, 6/300.
Негативным считается результат, если:
- При исследовании не меньше чем 300 полей зрения определено от 1 до 3 КУБ.
- При исследовании 300 полей зрения не найдено ни одного КУБ.
Повторный забор проводят через несколько дней для постановки точного диагноза. Самый оптимальный вариант – трехразовая сдача. Иногда могут потребоваться дополнительные пробы. Результаты бактериологического исследования можно получить на следующий день после сдачи мокроты.
При соблюдении всех правил забора материала, техники безопасности и своевременном обращении за медицинской помощью диагностика и лечение туберкулеза не вызовет никаких затруднений.
источник
Мокрота – это патологическое отделяемое легких и дыхательных путей (бронхов, трахеи, гортани). Клинический анализ мокроты включает описание ее характера, общих свойств и микроскопическое исследование.
Общие свойства:
Количество мокроты обычно колеблется от 10 до 100 мл в сутки. Незначительное количество мокроты отделяется при острых бронхитах, пневмониях, застойных явлениях в легких, в начале приступа бронхиальной астмы (в конце приступа ее количество возрастает). Уменьшение количества отделяемой мокроты при нагноительных процессах в легких может быть как следствием стихания, как воспалительного процесса, так и результатом нарушения дренирования гнойной полости, что часто сопровождается ухудшением состояния больного. Большое количество мокроты может выделяться при отеке легких, а также при нагноительных процессах в легких (при абсцессе, бронхоэктатической болезни, гангрене легкого, при туберкулезном процессе, сопровождающимся распадом ткани). Увеличение количества мокроты может расцениваться как признак ухудшения состояния больного, если оно зависит от нагноительного процесса; в других случаях, когда увеличение количества мокроты связано с улучшением дренирования полости, оно расценивается как положительный симптом.
Цвет мокроты. Чаще мокрота бесцветная, присоединение гнойного компонента придает ей зеленоватый оттенок, что может наблюдаться при абсцессе легкого, бронхоэктатической болезни. При проявлении в мокроте примеси свежей крови, мокрота окрашивается в различные оттенки красного цвета (мокрота при кровохаркании у больных туберкулезом, раком легкого, абсцессом легкого, отеке легких, сердечной астме). Мокрота ржавого цвета (при крупозной, очаговой и гриппозной пневмонии, туберкулезе легких, застое в легких, отеке легких). Грязно-зеленый или желто-зеленый цвет может иметь мокрота, отделяющаяся при различных патологических процессах в легких, сочетающихся с наличием у больных желтухи. Черноватая или сероватая мокрота наблюдается при примеси угольной пыли и у курильщиков. Мокроту могут окрашивать и некоторые лекарственные средства.
Запах. Мокрота обычно не имеет запаха. Появлению запаха обычно способствует нарушение оттока мокроты. Гнилостный запах, она приобретает при абсцессе, гангрене легкого, при гнилостном бронхите в результате присоединения гнилостной инфекции, бронхоэктатической болезни, раке легкого, осложнившемся некрозом. Для вскрывшейся эхинококковой кисты характерен своеобразный фруктовый запах мокроты.
Характер мокроты
- Слизистая мокрота выделяется при остром и хроническом бронхите, астматическом бронхите, трахеите.
- Слизисто-гнойная мокрота характерна для абсцесса и гангрены легкого, гнойного бронхита, стафилококковой пневмонии.
- Гнойно–слизистая мокрота характерна для бронхопневмонии.
- Гнойная мокрота возможна при бронхоэктазах, стафилококковой пневмонии, абсцессе, актиномикозе легких, гангрене.
- Серозная мокрота определяется при отеке легкого.
- Серозно-гнойная мокрота возможна при абсцессе легкого.
- Кровянистая мокрота выделяется при инфаркте легких, новообразованиях, травме легкого, актиномикозе и сифилисе.
Микроскопическое исследование позволяет обнаружить слизь, клеточные элементы, волокнистые и кристаллические образования, грибы, бактерии и паразиты.
Клетки:
Альвеолярные макрофаги. Большое количество в мокроте выявляют при хронических процессах и на стадии разрешения острых процессов в бронхолегочной системе.
Клетки цилиндрического мерцательного эпителия – клетки слизистой оболочки гортани, трахеи и бронхов; их обнаруживают при бронхитах, трахеитах, бронхиальной астме, злокачественных новообразованиях.
Плоский эпителий обнаруживают при попадании в мокроту слюны, он не имеет диагностического значения.
Лейкоциты в мокроте могут присутствовать в любом количестве. Большое количество нейтрофилов выявляют в слизисто — гнойной и гнойной мокроте. Эозинофилами богата мокрота при бронхиальной астме, эозинофильной пневмонии, глистных поражениях легких, инфаркте легкого. Лимфоциты в большом количестве обнаруживаются при коклюше и, реже, при туберкулезе.
Эритроциты. Обнаружение в мокроте единичных эритроцитов диагностического значения не имеет. При наличии свежей крови, в мокроте выявляются неизмененные эритроциты.
Клетки злокачественных опухолей обнаруживают при злокачественных новообразованиях.
Волокна
Эластические волокна появляются при распаде ткани легкого, которое сопровождается разрушением эпителиального слоя и освобождением эластических волокон; их обнаруживают при туберкулезе, абсцессе, эхинококкозе, новообразованиях в легких.
Коралловидные волокна выявляют при хронических заболеваниях (кавернозный туберкулез).
Обызвествленные эластические волокна – эластические волокна, пропитанные солями кальция. Обнаружение их в мокроте характерно для туберкулеза.
Спирали, кристаллы
Спирали Куршмана образуются при спастическом состоянии бронхов и наличии в них слизи; характерны для бронхиальной астмы, бронхитов, опухолей легких.
Кристаллы Шарко-Лейдена – продукты распада эозинофилов. Характерны для бронхиальной астмы, аллергических состояний, эозинофильных инфильтратов в легких, легочной двуустки.
Мицелий и почкующиеся клетки грибов появляются при грибковых поражениях бронхолегочной системы.
Микобактерии туберкулеза. Обнаружение микобактерий туберкулёза в мокроте свидетельствует о туберкулёзном поражении лёгких или бронхов.
Мокроту для общеклинического исследования рекомендуется собирать с утра и натощак, во время приступа кашля, в стерильный пластиковый контейнер. С целью механического удаления остатков пищи и слущенного эпителия перед откашливанием производится санация ротовой полости — пациент чистит зубы, полощет рот и горло кипяченой водой. При плохо отделяемой мокроте, рекомендуется накануне назначить отхаркивающие средства, теплое питье
источник
В здоровом организме бронхи вырабатывают слизь без цвета и запаха, которая необходима для того, чтобы очищать дыхательные пути от попадающих туда микроскопических частичек пыли, вдыхаемого мусора и микробов. Механизм очищения органов дыхания очень прост: реснички эпителия, устилающего их, поднимают слизь наверх вместе с чужеродными частицами. В норме такой мокроты вырабатывается очень мало, поэтому здоровый человек не замечает ее отделения, и она проглатывается вместе со слюной.
Но на фоне любого воспалительного процесса, сопровождающего, какое-либо заболевание дыхательных путей, в том числе и туберкулеза, количество продуцируемой бронхами мокроты значительно возрастает. Это связано, в первую очередь, с раздражением бокаловидных клеток, а также, при присоединении воспалительного процесса, когда клетки иммунной системы организма начинают поглощать патогенные микроорганизмы, образуются гнойные массы. Они также формируют отделяемое в виде мокроты при заболеваниях дыхательных путей. С помощью кашля организм выводит эту жидкость – именно с помощью нее диагностируются многие бронхо — легочные патологии и выявляется степень и характер течения воспалительного процесса.
Количество выделяемой при влажном кашле мокроты также указывает на некоторые особенности течения заболевания. При этом она может, не выводится посредством кашля совсем (трудноотделяемая мокрота) или, наоборот, биоматериал можно собрать без каких-либо трудностей. Два самых распространённых исследования этого отделяемого – это бактериоскопия и посев: именно эти два этапа позволяют провести точную диагностику заболевания, вызвавшего повышенное отделение мокроты и как следствие, влажный кашель с рядом сопутствующих симптомов.
- Для начала необходимо позаботиться о контейнере – его можно купить в любой аптеке. Это специализированная емкость для сбора мокроты: она стерильна, с широким горлышком и крышкой. Также контейнер могут выдать в медицинском учреждении. Необходимый объем биоматериала для исследования – 5мл, поэтому емкость должна быть соответствующая.
- Самым подходящим временем для сбора мокроты являются утренние часы, поскольку за время ночного сна скапливается достаточное количество и собрать ее гораздо легче. Однако бывают такие обстоятельства, когда мокрота забирается в любое время суток.
- Перед тем, как приступить к сбору мокроты на анализ, тщательно прополоскать ротовую полость, при этом чистить зубы перед этим нельзя.
- Биоматериал для анализа собирается следующим образом: сделав максимально глубокий вдох, задержать дыхание, после чего медленно выдохнуть – повторить еще раз. Сделав третий глубокий вдох, резко выдохнуть, как бы выталкивая воздух из лёгких, и как следует откашляться. Во время этого рот должен быть прикрыт марлевой повязкой.
- Контейнер необходимо придерживать у нижней губы — сплюнуть в него все содержимое, которое получилось откашлять и плотно закрыть стерильную баночку крышкой.
- Если после одного раза мокроты отошло очень мало, то процедуру следует повторить, для того чтобы собрать необходимое для исследования количество(5-7 мл.)
Для начала можно попробовать поменять положение тела при откашливании: облегчают отхождение мокроты наклоны вниз, положения, лежа на боку или на животе.
Если такие меры не привели к положительному результату, то можно принять отхаркивающие средства или сделать ингаляцию. Отхаркивающие препараты назначает лечащий врач, и начинать принимать их необходимо за сутки до сбора мокроты (бромгексин, амбробене и другие традиционные препараты). Совместно с приемом таких препаратов необходимо употреблять достаточно большое количество жидкости для облегчения отхождения мокроты.
Ингаляцию для этой цели делают на основе раствора соды и соли. Вдыхать такую смесь следует через небулайзер 10-15 минут(40-60 мл.). Если начинается усиленное слюноотделение, то ее нужно сплюнуть, только потом собирать мокроту.
Если не удается собрать мокроту всеми вышеперечисленными способами, то пациенту назначается процедура бронхоскопии. Еще такое исследование проводится в случаях, когда необходимо собрать секрет мокроты с бронхов, без примесей слюны и носоглоточной микрофлоры.
Процедура проводится посредством двух методик:
- В бронхи вводится 100-200 мл. физ. раствора через вставленный катетер, после чего полученная жидкость посредством аспирации выводится обратно.
- В просветы бронхиального дерева вводят катетер для прямой аспирации слизи.
Пациенту необходимо пройти подготовку к этой процедуре: не употреблять пищу и жидкость в течение 6 часов, как правило, она назначается на утреннее время, чтобы пациенту было легче выдержать такой интервал времени. А после нее не употреблять аспириносодержащие препараты, которые обладают способностью разжижать кровь.
И промывные воды, и непосредственно мокрота, полученные таким способом, используются для всех видов исследований на данном биоматериале.
Если сдача мокроты проводится в условиях стационара, то медицинский работник предоставляет пациенту специально оборудованную процедурную, консультирует по поводу процедуры сдачи и контролирует весь процесс. Также медработник подписывает контейнер с биоматериалом и отправляет его на исследование.
Анализ мокроты на туберкулез позволяет выявить легочный тип развития заболевания. Основными показаниями для его проведения являются:
- Кашель затяжного характера (влажный или сухой);
- Выявленные затемнения на снимках рентгена;
- Повышенная температура тела.
Для постановки диагноза туберкулез легких, анализ мокроты является обязательным в спектре исследований, проводимых при подозрении на данное заболевание. Обязательным исследование на инфицирование туберкулезом считается в тех случаях, когда больной больше трех месяцев страдает от сухого кашля, который не поддается никаким видам лечения.
В связи с тем, что биоматериал для исследования на микобактерии берется не только при помощи непосредственного отхаркивания, но и путем бронхоскопии, данное исследование имеет противопоказания. При процедуре бронхоскопии вводится трубка в верхние органы дыхания под общей или местной анестезией. Поэтому, такая методика забора анализа противопоказана:
- пациентам, страдающим аллергией на обезболивающие медикаменты;
- людям с тяжелой дыхательной недостаточностью;
- с нарушениями свертываемости крови;
- пациентам, в ближайшие пол года перенесшим инфаркт миокарда или инсульт;
- с такими заболеваниями, как эпилепсия и шизофрения.
Детям до 18 лет процедура бронхоскопии назначается и делается только с согласия родителей. Сама процедура является безопасной и осложнения вызывает крайне редко, но препараты, предназначенные для общей и местной анестезии, могут вызывать непереносимость и аллергические реакции. Этот вопрос необходимо обязательно обсудить перед процедурой с лечащим врачом.
Самым весомым плюсом этого анализа является стопроцентная точность диагностики и возможность выявления туберкулеза на ранних этапах заражения. Тест включает в себя забор нескольких проб, которые способны однозначно указать присутствие или отсутствие возбудителя в легких пациента.
Сам анализ вариативен, и проводить его можно удобным для пациента способом; данная методика выполняется в короткие сроки, и доставляет минимум дискомфорта пациенту.
Такой метод сбора анализа на микобактерии не имеет побочных воздействий на организм пациента. Нет необходимости вводить медицинские препараты или сдавать анализы крови, мочи. По сути, сбор анализа на микобактерии происходит естественно, без особых трудностей и дискомфорта для пациента. Часто это становится актуально, когда речь идет о малолетних детях, которые весьма негативно переносят такие диагностические процедуры.
С помощью такого информативного метода, как бронхоскопия, медики имеют возможность выявить и другие патологии небактериального характера на ранних сроках (бронхиальная астма, рак легких и т.д.). Расширенное исследование качественного состава мокроты позволяет произвести диагностику на любом этапе развития заболевания . Таким образом, анализ может не только подтвердить или опровергнуть диагноз туберкулез, но и установить причину возникновения тревожной симптоматики.
К минусам можно отнести достаточно долгое ожидание результата анализа. На это есть две главные причины: многостороннее обследование биоматериала, включающее в себя бактериологический анализ и посев мокроты на питательные типы сред, который и является самым долгосрочным видом исследования. Время ожидания может растянуться от 3 недель до двух месяцев.
К отрицательной стороне также можно отнести многократное проведение бронхоскопии при подозрении на заражение туберкулезом, при отсутствии главного симптома – кашля.
После того как биоматериал поступил на исследование в лабораторию, специалист в первую очередь, занимается его визуальной оценкой. При тяжелых формах туберкулеза, например, в мокроте наблюдаются вкрапления крови или кровяные сгустки. Но такое отделяемое не является стопроцентным показателем заражения туберкулезом – наличие крови в мокроте может говорить и о крупозной пневмонии, и об опухолевых процессах, о бронхоэктатической болезни.
Если все же речь идет о туберкулезном заражении, то при дальнейшем исследовании в мокроте будут обнаружены микобактерии. В современной медицине используются две основных проверенных временем методики лабораторного исследования мокроты: бактериоскопическая и культуральная (биологическая).
Бактериоскопия применяется в диагностике туберкулеза уже более ста лет. Она включает в себя макроскопическое описание, микроскопическое исследование – при нем выявляются эритроциты, волокна легочной ткани, коралловидные, спириллы Куршмана и т.д. В мокроте зараженного туберкулезом пациента обнаруживаются, помимо микобактерий, темные фрагменты (зерна) – это частицы старых, распадающихся очагов.
Этот метод используется не только для выявления и диагностики такого коварного заболевания, как туберкулез, также он помогает в выборе рациональных схем химиотерапии и оценке их клинической эффективности.
Бактериологическая диагностика проводится в таком порядке:
- Обработка материала, поступившего в лабораторию.
- Микроскопическое исследование мокроты.
- Посев мокроты на туберкулез.
- Идентификация микроорганизма при помощи бактериологического и биохимического тестирования.
- Определение лекарственной чувствительности туберкулезной палочки.
Проводится исследование мокроты на туберкулез с помощью двух методов: обычная (простая) бактериоскопия и метод флорации. Простой метод включает в себя приготовление мазков из комочков мокроты – их помещают между двумя предметными стеклами. Затем одна часть биоматериала окрашивается по Грамму на общую флору, а другая – на микобактерии туберкулеза.
С начала 90-х годов многие современные лаборатории стали использовать в диагностике туберкулеза флюоресцентную микроскопию, основанную на кислотоустойчивости микобактерии. Под воздействием ультрафиолетового излучения туберкулезные палочки проявляются в ярко-желтом цвете на черном фоне.
Культуральный метод включает в себя такие диагностические процедуры:
- Удаление белковых масс путем обработки мазка разжижающими веществами.
- Удаление сопутствующей бактериальной формы с помощью деконтаминации образца.
- Встряхивание.
- Отстаивание смеси.
- Помещение в холодную центрифугу.
- После этого содержимое пробирки отбирается на посев:
- агаровой среды,
- плотной яичной среды,
- бульонного культивирования автоматизированного типа.
Культуральный посев мокроты повышает точность исследования в разы — при более легких степенях развития заболевания, при которых бактериологический метод может показать отрицательный результат. Однако работа таким методом требует хорошо оснащенных, современных лабораторий, которых, к сожалению, не имеют многие небольшие города и поселки городского типа.
Самыми быстрыми и точными видами анализов на обнаружение туберкулезной палочки являются молекулярно-генетические методы диагностики. Это современные комплексы анализов, включающие в себя расшифровку генома микобактерии туберкулеза. Такие молекулярно-диагностические методы открыли в современной медицине хорошие перспективы на последующее развитие эффективных методик борьбы с этим коварным заболеванием. Наиболее часто используется способ полимеразной цепной реакции – это тест предназначен для выявления микобактерии в мокроте или установления вида бактерий в культуральных средах.
Что имеет первостепенное значение в постановке диагноза — это время: вместе с обработкой материала, идентификация туберкулезной палочки занимает всего 5-6 часов. Кроме того, реакция ПЦР обладает высокой чувствительностью и специфичностью, что является залогом стопроцентно точного результата.
источник
Какая мокрота при туберкулезе зависит от формы и стадии патологии. Если поражаются легкие, появление влажных выделений является защитной реакцией организма, характерной для воспалительных процессов. Проявление может отсутствовать, если пораженные органы не относятся к дыхательной системе.
Особенности выделений зависят от нескольких факторов; однозначного ответа о внешнем виде мокроты не существует. В домашних условиях заниматься диагностикой не следует; нужно обратиться к врачу, который сможет с помощью специального оборудования установить наличие или отсутствие патологического процесса, его стадию.
За сутки количество слизи у здорового взрослого человека варьируется от 10 до 100 мл. Патологии органов дыхания приводят к повышению показателя до 500 мл. Иногда объем отхаркиваемого секрета может повышаться до 1,5 л. По мере развития заболевания количество отделяемого постепенно увеличивается. На ранних стадиях туберкулезной болезни может выделяться небольшое количество мокроты, почти не отличающееся от нормального. При запущенной патологии человек может в сутки отхаркивать более 1 л.
Цвет мокроты при туберкулезе тоже меняется постепенно по мере ухудшения состояния больного. При начальной стадии слизь чаще всего прозрачная. Если она становится белой, присутствует воспаление с образованием белка; чем белее выделения, тем больше площадь поражения. Коричневатый оттенок свидетельствует о повреждениях кровеносных сосудов, отмечается при разложении тканей органов дыхания. Желтые и зеленые оттенки мокроты при туберкулезе легких наблюдают при наличии гнойных процессов.
Если масса станет черной либо серой, болезнь находится на запущенной стадии; подобную окраску могут давать и некоторые продукты (кофе, сладкая газировка), табакокурение, вдыхание угольной пыли (например, при работе на производстве).
Красный цвет возникает при сильных кровотечениях, повреждениях крупных сосудов на последней стадии болезни; необходима срочная госпитализация.
Состав отхаркиваемого материала различается в зависимости от особенностей легочных поражений. Если присутствуют гнойные процессы, в мокроте будет гной. При поражении капилляров, артерий или вен будет наблюдаться кровь. Возможны примеси белка. Кроме того, в секрете будут присутствовать болезнетворные бактерии, палочки Коха.
Консистенция на начальных стадиях жидкая. Преобладание слизи возможно при очаговых поражениях. Постепенно масса становится более густой, увеличивается содержание гноя в ней. При активном развитии патологического процесса слизь совсем исчезает. На запущенных стадиях добавляются кровяные прожилки, структура становится неоднородной.
Для уточнения диагноза применяется несколько разновидностей анализа мокроты при туберкулезе.
Считается главным исследованием мокроты для обнаружения туберкулеза. Взятые мазки окрашиваются специальным раствором. После их осматривают через микроскоп. Возбудитель при этом краснеет. Делается анализ быстро; результаты получить возможно уже через час. Чаще всего он готовится на протяжении суток. Плюсом является и дешевизна такого метода. Есть и недостаток: из-за отсутствия специфичности возможно обнаружение не только палочки Коха, но и других разновидностей микобактерий.
Для проведения применяется специальный микроскоп. Болезнетворные бактерии подсвечиваются желтым на темном фоне. Такая методика позволяет определить количество бактерий, по которому можно установить стадию патологического процесса.
Туберкулез — не приговор! Наша постоянная читательница порекомендовала действенный метод! Новое открытие! Ученые выявили лучшее средство, которое моментально избавит вас от туберкулеза. 5 лет исследований. Самостоятельное лечение в домашних условиях! Тщательно ознакомившись с ним, мы решили предложить его и вашему вниманию. Читать далее >>
Полимеразная цепная реакция считается универсальным методом с высокой информативностью. Патогенные бактерии обнаруживают с помощью копирования участка ДНК. Преимуществом является и возможность быстро узнать о наличии болезни: результаты готовы уже через 4 часа.
Бак-посев мокроты на туберкулез проводят, нанося на особые питательные среды полученный материал. Ждать результатов придется долго: от 20 суток до 2 месяцев. Оценку производят по шкале из 3 баллов.
Чтобы получить достоверные результаты, нужно правильно сдать мокроту. Сбор проводится утром, натощак. Предварительно нельзя чистить зубы. Рот следует прополоскать заранее заготовленной теплой кипяченой водой. Чтобы вызвать отхаркивание секрета, необходимо сделать несколько глубоких вдохов: после этого должны появиться позывы к кашлю. Собрать мокроту нужно в стерильную емкость. Лучше приобрести специальный контейнер в аптеке.
Перед использованием не трогать изнутри руками, сразу после сбора выделений закрыть герметично крышкой.
Важно собирать материал в отдельном, хорошо проветриваемом помещении при открытых окнах. Необходимо избегать прикосновений ртом либо руками к краям емкости, поскольку это может привести к искажению результатов. Потребуется от 3 до 5 мл.
Длительность ожидания результатов зависит от того, какой анализ сдается. Результаты ПЦР больной получит уже на следующие сутки; бактериологический придется ждать дольше, иногда – более 1 месяца.
К плюсам относятся возможность быстро установить наличие болезнетворных микроорганизмов, определить разновидность микобактерий, их устойчивость к различным группам антибактериальных препаратов, количество.
Есть и недостатки. Поскольку методика применяется для определения количества бактерий, выходящих во внешнюю среду, при закрытой форме она не будет достаточно информативной: часто в мокроте болезнетворные микроорганизмы отсутствуют. Нередко затруднения возникают при сдаче: поскольку не каждый человек знает, как сдавать мокроту правильно, нередко возникает погрешность, искажение результата. У бактериального посева минусом является высокая длительность ожидания результата, во время которого лечение проводится по стандартной схеме.
Сначала делаются оценки внешнего состояния выделений. Для получения точного результата важно правильно сдавать анализ.
На наличие болезни указывают посторонние примеси, вкрапления, расслоение, присутствие гноя, неприятные запахи. Насторожить должен и темный цвет мокроты. Будут обнаружены продукты распада тканей пораженных органов и болезнетворных бактерий. Повышаться будет количество лимфоцитов и лейкоцитов. При кровохарканье отмечается также повышение числа эритроцитов в секрете.
В зависимости от стадии заболевания фтизиатр подберет подходящее лечение: медикаменты, процедуры. Самостоятельно лечиться нельзя: это может быть опасно для самого больного и для окружающих. Терапия проводится в условиях специального стационара.
Отрицательным результат будет считаться, если в материале будет обнаружено небольшое количество лейкоцитов, при исследовании цветного мазка микобактерии не будут выявлены. В таких ситуациях при наличии патологической симптоматики врач назначит дополнительные обследования для выявления других легочных заболеваний.
С туберкулезом могут столкнуться многие люди, от мала до велика. Туберкулез не щадит никого, поэтому будьте внимательны к своему организму, если вы заметили хотя бы один признак, то пора бить тревогу.
О простейшем способе борьбы с туберкулезом читайте здесь.
источник
Туберкулез — серьезное инфекционное заболевание, передающееся воздушно-капельным путем. Чаще всего заражение происходит, когда человек вдыхает болезнетворные бактерии.
Первыми признаками болезни являются снижение веса, повышение температуры и регулярный кашель с усиленным выделением мокроты (в норме секрет лишь смазывает слизистую, обильно не выделяясь).
В мокроте заболевшего присутствуют микробактерии туберкулеза, поэтому исследование слизистых выделений легких позволяет быстро выявить инфицирование.
Кроме того, при данной форме можно обнаружить так называемые рисовые тельца (линзы Коха), представляющие беловатые или желтоватые вкрапления, в составе которых дендрит, эластичные волокна и зараженные микробактерии.
Выделения происходят обильные, могут иметь неприятный, гнилостный запах.
Макроскопическое обследование. Секрет больного, зараженного туберкулезом, имеет гнойный характер, в нем присутствуют бактерии Коха, наблюдается небольшое вкрапление кровяных прожилок. Кровяные примеси возникают в случае нарушения целостности сосудов и чаще всего отмечаются у больных с кавернозной формой.
Кроме того, при данной форме можно обнаружить так называемые рисовые тельца (линзы Коха), представляющие беловатые или желтоватые вкрапления, в составе которых дендрит, эластичные волокна и зараженные микробактерии. Выделения происходят обильные, могут иметь неприятный, гнилостный запах.
Бактериоскопическое обследование. Готовится специальный препарат, который окрашивают методом Циля-Нельсона карболовым раствором фуксина. После осветления добавляют 3% раствор солянокислого спирта, 5% раствор серной кислоты, после чего окрашивают 0, 25% раствором метилена синего. По результатам определяют наличие палочки Коха. Все материалы препарата, кроме бацилл туберкулеза, приобретают синий цвет.
Данный метод анализа мокроты при туберкулезе легких чрезвычайно чувствителен. При первом обследовании чувствительность составляет около 80%, при повторном: 85-90%. Если образцы исследуются более трех раз, чувствительность возрастает до 97%. Для определения вируса в 1 мл материала должно быть более 100 000 микробактерий.
Фото 1. Врач проводит исследование мокроты на туберкулез: это быстрый и точный способ определить наличие микобактерий
Если имеются признаки и симптомы заболевания мокроту лучше тестировать не менее трех раз
Важно! Первый отрицательный результат не означает полного исключения диагноза. Часто образцы могут содержать меньше бактерий, чем необходимо для исследования.
Обследование начинается с внешнего осмотра. При наличии инфекции в слизистых выделениях встречаются инородные вкрапления или тромбы, части кальцинированных камней бронхов. При разрушении легочной ткани обнаруживаются эластичные волокна.
При обнаружении микробактерий секреция клеток дыхательных путей повторно исследуется, в клинику отправляется утренний сбор (как минимум, на протяжении трех дней). Обследование проводится как до начала лечения, так и во время.
Количество микробактерий в образцах должно уменьшаться, что свидетельствует о ремиссии заболевания.
Количество обнаруженных микобактерий позволяет разделить пациентов на две группы:
Первая группа классифицируется как активные выделители зараженных бацилл, имеющие прогрессирующий воспалительный процесс в легких.
Внимание! Эта группа опасна для окружающих и требует немедленной изоляции в условиях тубдиспансера.
После соответствующей противотуберкулёзной терапии и подтверждения того, что человек не является бактериостатическим агентом, пациент ставится на учет в поликлинику и тубдиспансер. При получении нескольких стерильных образцов без болезнетворных бактерий, после повторного и дополнительного обследования, пациент снимается с учета.
При отсутствии в выделениях болезнетворных бактерий или их незначительном количестве человек причисляется к группе BК-. Не представляя опасности для других, пациент должен быть также изолирован для предотвращения развития болезни и ее перехода в открытую форму.
Лечение осуществляется курсом. Назначается комплекс препаратов различного воздействия на палочку Коха, которые имеют одну общую цель: уничтожить её.
Дополнительно показаны физиотерапия, дыхательная гимнастика, иммунопрофилактика. Пациент регулярно сдает анализы.
источник
Туберкулёз древнейшее заболевание, которое подтверждают археологические находки египетских мумий с пораженным позвоночником. Но причина заболевания была выявлена позже в середине девятнадцатого века Робертом Кохом, палочка которого названа его именем.
Для подтверждения связи с туберкулёзом, великий ученый провел несколько действий, которые используются для идентификации бацилл в настоящее время. Анализ мокроты при симптомах на туберкулёз и выращивание чистой культуры.
Возбудитель туберкулёза является чем-то средним между бактерией и грибком.
Бацилла неуловимая под микроскопом благодаря восковой оболочке, которая не дает окрасить бактерию и делает ее неуязвимой для существования без жидкости и питания при низких температурах. Она просто погружается в анабиоз.
Палочка не способна передвигаться самостоятельно. Попав в организм с потоками воздуха, оседает в легких. На месте внедрения начинается активное размножение.
Первое время организм не проявляет реакции на проникновение инородного белка, этому препятствует капсула.
Когда происходит реакция к чужеродным белкам, к ним устремляются фагоциты, которые стараются поглотить начальную инфекцию. Но оказавшись внутри фагоцитов, палочка Коха перестраивает свою деятельность, сохраняя и используя жизнедеятельность этих клеток. Так формируется очаг инфекции.
Иммунная система локализует место поражения, которое покрывается соединительным материалом. Если иммунитет ослаблен, то капсула вокруг бациллы не формируется.
Без терапии происходит распад ближайших клеток и поражение туберкулезом других органов. Бацилла распространяется воздушно-капельным путем, реже через продукты питания.
Исследование микробактерий туберкулёза стало классикой это рентген и реакция Манту. Проводятся исследования мокроты и других выделений больного пациента.
Для туберкулёзного инфицирования обязательным признаком является мокрота, которая имеет гнойно-слизистый цвет с небольшими кровяными краплениями. Кристаллы, волокна, белковые соединения и кровь характерны для кавернозного туберкулеза.
Анализ мокроты берется при подозрении на туберкулёз легких и применяется для диагностики заболевания.
Если воспалительный процесс затронул другие важные органы, то объектом исследования может служить жидкость плевральной и брюшной области, спинномозговая жидкость и полостей костных соединений.
Веществом для анализа могут быть куски материала повреждённого органа, пункции лимфатических узлов и костного мозга.
При туберкулёзе мочевой системы для исследования берется утренняя урина.
Бактериоскопическая оценка является быстрым методом обнаружения бактерий туберкулёза, но при условии наличия 10 тыс. микробов в 1 мл материала.
Метод посева биоматериала более восприимчивый, МТБ можно выявить даже если их насчитывается больше сотни. Но время получения результата от трех до восьми недель.
Метод ПРЦ самое высокочувствительное исследования позволяет обнаружить МТБ в любом биоматериале. Это важно при диагностировании внелёгочного вида туберкулёза.
Автоматизированный способ культивирования бактерий сокращает время обнаружения.
Лаборатория проводит общий анализ, который включает макроскопическое, химическое, микроскопическое и бактериоскопическое исследование. При макроскопическом анализе устанавливают количество, характер, цвет, запах, слоистость, примеси.
Химический анализ дает показатели реакции, белка, желчных пигментов.
Микроскопическое исследование выявляет эпителиальные клетки, альвеолярные макрофаги, лейкоциты, эритроциты, эластические волокна, опухолевые клетки.
Мокрота является слизью без запаха и цвета, которая выводится специальными ворсинками, покрывающими ткань бронхов. Собранный секрет после попадания в ротовую полость инстинктивно проглатывается и отправляется в желудок.
Если человек здоров, то подобные слизистые выделения не образуются. Патологическая слизь образуется при заболеваниях бронхиального дерева, легких, трахеи.
Если при рентгене будут обнаружены уплотнения больше 1 см, то врач обязательно направляет на обследование. Сбор мокроты для анализа на микобактерии туберкулёза осуществляется в утреннее время сразу после сна. Перед процедурой следует полоскать горло и рот.
Если отхаркивания мокроты проблематичные, то необходимо заранее употреблять средство Бромгексин. Мокроту необходимо собирать в стерильный контейнер, который выдают в лаборатории. Посев мокроты проверяют не позже двух часов после сбора.
Бактериоскопический анализ мокроты проводят при подозрении на туберкулёз в специально окрашенном мазке. Исследование предусматривает одно правило быстро сдать мокроту в лабораторию.
Как правильно собрать мокроту. Больной делает несколько глубоких вздохов, глядя в окно, затем делает последний глубокий вдох и максимальный выдох. Такие движения грудной клетки вызывают кашель. Отхаркивающуюся мокроту сплевывает в контейнер.
Сколько времени хранится посев. Слизь, выделяемая бронхами, долго не хранит бактерии туберкулёза. При попадании в неблагоприятную среду они могут впасть в состояние анабиоза или погибнуть.
После сбора готовится средство, с помощью которого будет рассматриваться анализ под микроскопом. Часть мокроты на бк посев распределяется между стеклами, затем устанавливают над двумя горелками. После этого окрашивают специальным раствором по методу Гросса или Циля-Нильсона и используют микроскоп для изучения.
Сколько длится проверка анализов. Больше времени занимает культуральное исследование, выращивание бактерий в искусственной обстановке в течение месяца. Достоинством такого анализа является точность и дешевизна.
ПЦР и автоматизированный способ культивирования не требуют много времени и результаты могут быть готовы на следующий день.
Как сдавать анализ, если мокрота самостоятельно не выделяется для исследования на туберкулёз. В этом случае используют бронхоскопию. Этим способом можно оценить состояние мокроты, взять ее для анализа и извлечь.
Таким методом мокрота исследуется на туберкулёз с помощью бронхоскопа. Это не легкая процедура и делается с применением местной анестезии. Перед этим пациент 6 часов не должен кушать и пить.
Мокрота при исследовании на туберкулёз может выявить не только бациллу, но и сказать какая форма заболевания открытая или закрытая. Анализ мокроты на туберкулёз расшифровки не требует, ответом будет наличие возбудителей или их отсутствие.
Кроме самой палочки Коха можно отследить патологические процессы в легких. Кровь или бурый оттенок свидетельствуют о кровотечении в результате сильнейшего повреждения тканей. Ихорозные накопления сообщают о многочисленном крушении клеток. Обилие мокроты свидетельствует об уровне повреждения.
Несмотря на то, что данное исследование анализа мокроты на туберкулёз наиболее точное, оно имеет недостатки. Не дает результатов на первоначальном этапе болезни и при закрытом виде туберкулеза, при нем МТБ не выходят со слизью. Такое исследование назначают лицам, у которых диагноз подтверждён.
Мокрота для анализа на туберкулёз позволяет обнаружить бактерии разными способами и исследование зависит от формы заболевания.
источник