Мир бактерий удивительно разнообразен и очень богат. Они встречаются везде: в воздухе, почве, на коже человека, на его слизистых. При определенных обстоятельствах бактерии становятся опасными для человека, вызывая серьезные заболевания. Некоторые из них легко поддаются лечению антибиотиками или даже обычными антисептиками, от других избавиться намного сложнее. Поэтому при постановке диагноза, а также при назначении лечения выделяют грамположительные и грамотрицательные бактерии. Такой метод деления микроорганизмов был предложен еще в XIX веке, но используется до сих пор.
Царство микроорганизмов настолько разнообразно и сложно устроено, что даже современная наука еще не изучила его полностью. Есть такие бактерии, которые выживают при высоких температурах и не погибают даже при длительном кипячении, другие же гибнут при малейшем изменении температуры или состава внешней среды, например после добавления обычного сахара. Некоторые микроорганизмы прекрасно себя чувствуют в горячих источниках, в кислоте, питаются метаном или другими химическими веществами.
Бактерии — это самые древние организмы и очень широко распространены в мире. Они встречаются везде: на дне океана, в воздухе, в почве — даже на большой глубине, в организме живых существ. Причем, наукой доказано, что клеток бактерий внутри человека в 10 раз больше, чем собственных. Некоторые микроорганизмы просто живут рядом с другими живыми существами, другие же активно с ними взаимодействуют. Они могут приносить пользу или вызывать различные заболевания. Причем полезных бактерий в десятки раз больше, чем патогенных.
Многие микроорганизмы приносят пользу. Например, те, которые обитают в кишечнике человека, участвуют в пищеварении и защищают его от инфекций. Это лактобактерии и бифидобактерии. В полости рта человека обитает около 40 млн видов бактерий, но всего 5 % из них патогенные. Есть микроорганизмы, которые участвуют в разложении отходов. Но, несмотря на то что полезных бактерий все же больше, патогенные их виды приносят много вреда, так как вызывают опасные болезни. До сих пор много человек во всем мире умирает от туберкулеза, холеры, столбняка, брюшного тифа, ботулизма и других инфекций. Поэтому очень важно научиться правильно взаимодействовать с миром бактерий.
Человек давно ищет пути лечения инфекционных заболеваний. После того как было обнаружено существование патогенных бактерий, ученые стараются их классифицировать, чтобы выяснить, как с ними бороться. Лучший способ был предложен в 1884 году врачом Гансом Кристианом Грамом. Он довольно простой, но информативный и используется до сих пор. По этому методу различаются грамположительные и грамотрицательные бактерии.
Доктор Грам использовал при изучении микроорганизмов фиолетовый краситель и заметил, что некоторые из них поддаются окрашиванию, другие же — нет. Он выяснил, что связано это с особенностями клеточных стенок бактерий. Так как эти микроорганизмы состоят из одной, реже двух клеток, для них очень важно иметь прочную оболочку. Поэтому клеточные стенки у них имеют сложное строение. Они защищают внутреннюю среду от проникновения жидкостей. Сложнее всего строение у грамотрицательных бактерий. Они устойчивы к проникновению слюны, желудочного сока и других жидкостей.
Суть метода Грама в том, что исследуемую среду обрабатывают анилиновым красителем, фиксируют йодом, а затем смывают спиртом. При этом грамотрицательные бактерии обесцвечиваются, а грамположительные приобретают синюю окраску. После повторной обработки красным красителем отрицательные виды могут окраситься в розовый цвет, причем погибшие микроорганизмы окрашиваются ярче.
Метод Грама по разделению микроорганизмов на грамположительные и грамотрицательные бактерии способствовал совершенствованию микробиологических исследований. Он помогает выявлять устойчивость патогенных видов к лекарственным препаратам, разрабатывать новые антибиотики для борьбы с ними. Ведь прочная клеточная стенка грамотрицательных бактерий делает их нечувствительными к обычным антибактериальным препаратам. А оболочка грамположительных микроорганизмов, хоть и очень толстая, но проницаема для жидкостей и антибиотиков.
Метод Грама позволил разделить все микроорганизмы на две большие группы. Их особенности и характеристики помогают выбрать более подходящее лечение инфекционных заболеваний. Грамположительные бактерии, которые быстро окрашиваются в синий цвет анилиновым красителем, образуют споры, экзотоксины, поэтому довольно опасны для здоровья. Но их оболочка проницаема для антибактериальных препаратов.
Как и грамположительные, грамотрицательные бактерии — возбудители серьезных заболеваний. Они не образуют спор, и во многих случаях являются условно патогенными. Но при определенных условиях начинают выделять эндотоксины и являются причиной тяжелого воспаления и интоксикации. Из-за сложного строения клеточной стенки они почти нечувствительны к антибиотикам.
В организме человека содержатся оба вида эти микроорганизмов. Правильное соотношение грамположительных и грамотрицательных бактерий поддерживает нормальную микрофлору влагалища, кишечника, полости рта. Это помогает защищать организм от инфекций.
Большинство бактерий, которые поддаются окрашиванию фиолетовым красителем, то есть имеют проницаемую клеточную стенку, опасны для человека. К ним относятся стрептококки, стафилококки, листерии, бациллы, клостридии, микобактерии, актиномицеты. Особенно опасен золотистый стафилококк, который поражает ослабленный организм и без лечения быстро приводит к смерти больного. Но к ним относятся также полезные молочнокислые лактобактерии.
Грамположительные микроорганизмы поражают дыхательные пути, сердечную мышцу, головной мозг, кожу. Они провоцируют гнойную инфекцию в ранах, заражение крови.
Именно грамположительные бактерии являются причиной таких распространенных инфекционных болезней, как:
- тонзиллит, фарингит;
- синусит, отит;
- ревматизм;
- заражение крови;
- пневмония;
- воспаление мозга;
- сибирская язва;
- пищевые токсикоинфекции;
- ботулизм;
- дифтерия;
- столбняк;
- газовая гангрена.
Список их довольно большой, но среди них много таких, которые не приносят никакого вреда человеку. К ним относятся в основном условно патогенные микроорганизмы. В обычных условиях они обитают в организме человека, не причиняя ему вреда. Самыми распространенными являются следующие грамотрицательные бактерии. Виды их разнообразны:
- протеобактерии;
- псевдомонады;
- хламидии;
- менингококки;
- бруцеллы;
- спирохеты;
- гонококки;
- хеликобактерии.
Микроорганизмы, не окрашивающиеся в фиолетовый цвет, являются устойчивыми также к любым антителам и антибактериальным препаратам. Поэтому заболевания, вызываемые ими, очень сложно лечить.
При определенных условиях грамотрицательные бактерии становятся причиной серьезных болезней. Связано это с тем, что сложная оболочка этих микроорганизмов при разрушении выделяет много токсинов, которые, разносясь по кровотоку человека, вызывают сильнейшую интоксикацию. Получается, что патогенны не сами бактерии, а особенности их клеточной оболочки — липополисахаридный слой, который вызывает иммунную реакцию организма. Они приводит к развитию воспаления. Но если у человека иммунитет в порядке, он легко справляется с такими микроорганизмами, и инфекция ему не страшна.
К грамотрицательным бактериям относятся микроорганизмы, вызывающие гонорею, сифилис, менингит и респираторные заболевания. Особенно распространены такие бактерии, котрые вызывают поражение дыхательных и мочевыделительных путей, желудочно-кишечного тракта. К грамотрицательным относятся такие известные возбудители инфекций, как протей, эшерихия, энтеробактерии, сальмонеллы. Они вызывают сальмонеллез, менингит, брюшной тиф, дизентерию. Кроме того, именно такие устойчивые микроорганизмы являются причиной тяжелых внутрибольничных инфекций. Ведь они могут выжить даже после серьезной дезинфекции.
При диагностике заболевания для определения более эффективного лечения обязательно применяется метод Грама для определения того, какие микроорганизмы вызвали болезнь: грамположительные или грамотрицательные бактерии. Антибиотики назначаются в зависимости от этого. Ведь неправильно выбранное лечение может только усугубить ситуацию.
Для определения возбудителя исследуется мокрота, выделения из носа или влагалища, анализ кала, синовиальной или плевральной жидкости. Эти образцы подвергаются обследованию по методу Грама.
Сложнее всего вылечить заболевания, вызываемые грамотрицательными бактериями. В основном на них воздействуют сочетанием двух антибиотиков или же препараты нового поколения. Эфективными против них могут быть «Ампициллин» или «Амоксициллин», «Хлорамфеникол», «Стрептомицин», а также группа цефалоспоринов. Они могут справиться с внешней мембраной таких бактерий.
Знания о строении стенки бактерий позволило улучшить эффективность лечения инфекционных заболеваний.
источник
Микроскопическое исследование нативных и фиксированных окрашенных препаратов мокроты позволяет подробно изучить ее клеточный состав, и известной степени отражающий характер патологического процесса в легких и бронхах, его активность, выявить различные волокнистые и кристаллические образования, также имеющие важное диагностическое значение, и, наконец, ориентировочно оценить состояние микробной флоры дыхательных путей (бактериоскопия).
При микроскопии используют нативные и окрашенные препараты мокроты. Для изучения микробной флоры (бактериоскопии) мазки мокроты обычно окрашивают по Романовскому-Гимзе, по Граму, а для выявления микобактерий туберкулеза но Цилю-Нильсену.
Из клеточных элементов, которые можно обнаружить в мокроте больных пневмонией, диагностическое значение имеют эпителиальные клетки, альвеолярные макрофаги, лейкоциты и эритроциты.
Эпителиальные клетки. Плоский эпителий из полости рта, носоглотки, голосовых складок и надгортанника диагностического значения не имеет, хотя обнаружение большого количества клеток плоского эпителия, как правило, свидетельствует о низком качестве образца мокроты, доставленного в лабораторию и содержащего значительную примесь слюны.
У больных пневмониями мокрота считается пригодной к исследованию, если при микроскопии с малым увеличением количество эпителиальных клеток не превышает 10 в поле зрения. Большее количество эпителиальных клеток указывает на недопустимое преобладание в биологическом образце содержимого ротоглотки.
Альвеолярные макрофаги, которые в незначительном количестве также можно обнаружить в любой мокроте, представляют собой крупные клетки ретикулогистиоцитарного происхождения с эксцентрически расположенным крупным ядром и обильными включениями в цитоплазме. Эти включения могут состоять из поглощенных макрофагами мельчайших частиц пыли (пылевые клетки), лейкоцитов и т.п. Количество альвеолярных макрофагов увеличивается при воспалительных процессах в легочной паренхиме и дыхательных путях, в том числе при пневмониях.
Клетки цилиндрического мерцательного эпителия выстилают слизистую оболочку гортани, трахеи и бронхов. Они имеют вид удлиненных клеток, расширенных с одного конца, где расположено ядро и реснички. Клетки цилиндрического мерцательного эпителия обнаруживаются в любой мокроте, однако их увеличение свидетельствует о повреждении слизистой бронхов и трахеи (острый и хронический бронхит, бронхоэктазы, трахеит, ларингит).
Лейкоциты в небольшом количестве (2-5 в поле зрения) обнаруживаются в любой мокроте. При воспалении ткани легкого или слизистой бронхов и трахеи, особенно при нагноительных процессах (гангрена, абсцесс легкого, бронхоэктазы) их количество значительно увеличивается.
При окраске препаратов мокроты по Романовскому-Гимзе удается дифференцировать отдельные лейкоциты, что имеет иногда важное диагностическое значение. Так, при выраженном воспалении легочной ткани или слизистой бронхов увеличивается как общее число нейтрофильных лейкоцитов, так и количество их дегенеративных форм с фрагментацией ядер и разрушением цитоплазмы.
Увеличение числа дегенеративных форм лейкоцитов является важнейшим признаком активности воспалительного процесса и более тяжелого течения заболевания.
Эритроциты. Единичные эритроциты можно обнаружить практически и любой мокроте. Значительное их увеличение наблюдается при нарушении сосудистой проницаемости у больных пневмониями, при разрушении ткани легкого или бронхов, застое в малом круге кровообращения, инфаркте легкого и т.д. В большом количестве эритроциты в мокроте обнаруживаются при кровохарканье любого генеза.
Эластические волокна. Следует упомянуть также еще об одном элементе мокроты пластических волокнах, которые появляются в мокроте при деструкции легочной ткани (абсцесс легкого, туберкулез, распадающийся рак легкого и др.). Эластические волокна представлены в мокроте в виде тонких двухконтурных, извитых нитей с дихотомическим делением на концах. Появление эластических волокон в мокроте у больных с тяжелым течением пневмонии свидетельствует о возникновении одного из осложнений заболевания — абсцедировании ткани легкого. В ряде случаев при формировании абсцесса легкого эластические волокна в мокроте можно обнаружить даже несколько раньше, чем соответствующие рентгенологические изменения.
Нередко при крупозной пневмонии, туберкулезе, актиномикозе, фибринозном бронхите в препаратах мокроты можно обнаружить тонкие волокна фибрина.
Признаками активного воспалительного процесса в легких являются:
- характер мокроты (слизисто-гнойная или гнойная);
- увеличение количества нейтрофилов в мокроте, в том числе их дегенеративных форм;
- увеличение количества альвеолярных макрофагов (от единичных скоплений из нескольких клеток в поле зрения и больше);
Появление в мокроте эластических волокон свидетельствует о деструкции легочной ткани и формировании абсцесса легкого.
Окончательные выводы о наличии и степени активности воспаления и деструкции легочной ткани формируются только при их сопоставлении с клинической картиной заболевания и результатами других лабораторных и инструментальных методов исследования.

Микроскопия мазков мокроты, окрашенных по Граму, и изучение микробной флоры (бактериоскопия) у части больных пневмонией позволяет ориентировочно установить наиболее вероятного возбудителя легочной инфекции. Этот простой метод экспресс-диагностики возбудителя недостаточно точен и должен использоваться только в комплексе с другими (микробиологическими, иммунологическими) методами исследования мокроты. Иммерсионная микроскопия окрашенных мазков мокроты иногда бывает весьма полезной для экстренного подбора и назначения адекватной антибактериальной терапии. Правда, следует иметь в виду возможность обсеменения бронхиального содержимого микрофлорой верхних дыхательных путей и ротовой полости, особенно при неправильном сборе мокроты.
Поэтому мокроту считают пригодной для дальнейшего исследования (бактериоскопии и микробиологического исследования) только в том случае, если она удовлетворяет следующим условиям:
- при окраске по Грамму в мокроте выявляется большое количество нейтрофилов (более 25 в поле зрения при малом увеличении микроскопа);
- количество эпителиальных клеток, больше характерных для содержимого ротоглотки, не превышает 10;
- в препарате имеется преобладание микроорганизмов одного морфологического типа.
При окраске по Граму в мазке мокроты иногда можно достаточно хорошо идентифицировать грамположительные пневмококки, стрептококки, стафилококки и группу грамотрицательных бактерий — клебсиеллу, палочку Пфейффера, кишечную палочку и др. При этом грамположительные бактерии приобретают синий цвет, а грамотрицательные — красный.
Бактериальные возбудители пневмоний
- Пневмококки Streptococcus pneumoniae.
- Стрептококки Streptococcus pyogenes, Streptococcus viridans.
- Стафилококки: Staphylococcus aureus, Staphylococcus haemolyticus.
- Клебсиеллы (Klebsiella pneumoniae)
- Гемофильная палочка (Пфейфера) Haemophilius influenzae
- Синегнойная палочка (Pseudomonas aeruginosa)
- Легионелпа
- Кишечная палочка (Escherichia coli)
Предварительная бактериоскопия мокроты является наиболее простым способом верификации возбудителя пневмонии и имеет определенное значение для выбора оптимальной терапии антибиотиками. Например, при обнаружении в мазках, окрашенных по Грамму, громположительных диплококков (пневмококков) или стафилококков вместо антибиотиков широкого спектра действия, увеличивающих риск селекции и распространения аитибиотикорезистентных микроорганизмов, возможно назначение целенаправленной терапии, активной в отношении пневмококков или стафилококков. В других случаях выявление преобладающей в мазках грамотрицательной флоры может указывать па то, что возбудителем пневмонии являются грамотрицательные энтеробактерии (клебсиелла, кишечная палочка и т.п.), что требует назначения соответствующей целенаправленной терапии.
Правда, ориентировочное заключение о вероятном возбудителе легочной инфекции при микроскопии можно сделать только па основании значительного увеличения бактерий в мокроте, в концентрации 10 6 — 10 7 м.к./мл и больше (Л.Л. Вишнякова). Низкие концентрации микроорганизмов ( 3 м.к./мл) характерны для сопутствующей микрофлоры. Если концентрация микробных тел колеблется от 10 4 до 10 6 м.к./мл, это не исключает этиологическую роль данного микроорганизма в возникновении легочной инфекции, но и не доказывает ее.
Следует также помнить, что «атипичные» внутриклеточные возбудители (микоплазма, легионелла, хламидии, риккетсии) не окрашиваются по Грамму. В этих случаях подозрение на наличие «атипичной» инфекции может возникнуть, если в мазках мокроты обнаруживают диссоциацию между большим количеством нейтрофилов и чрезвычайно малым количеством микробных клеток.
К сожалению, метод бактериоскопии и целом отличается достаточно низкой чувствительностью и специфичностью. Hе предсказательная ценность даже в отношении хорошо визуализируемых пневмококков едва достигает 50%. Это означает, что в половине случаев метод дает ложноположительные результаты. Это связано с несколькими причинами, одной из которых является то, что около 1/3 больных до госпитализации уже получали антибиотики, что существенно снижает результативность бактериоскопии мокроты. Кроме того, даже в случае положительных результатов исследования, указывающих на достаточно высокую концентрацию в мазке «типичных» бактериальных возбудителей (например, пневмококков), нельзя полностью исключить наличие ко-инфекции «атипичными» внутриклеточными возбудителями (микоплазмой, хламидиями, легионеллой).
Метод бактериоскопии мазков мокроты, окрашенных по Грамму, в отдельных случаях помогает верифицировать возбудителя пневмонии, хотя в целом отличается весьма низкой предсказательной ценностью. «Атипичные» внутриклеточные возбудители (микоплазма, легионелла, хламидии, риккетсии) вообще не верифицируются методом бактериоскопии, так как не окрашиваются по Грамму.
Следует упомянуть о возможности микроскопической диагностики у больных пневмониями грибкового поражения легких. Наиболее актуальным для больных, получающих длительное лечение антибиотиками широкого спектра действия, является обнаружение при микроскопии нативных или окрашенных препаратов мокроты Candida albicans в виде дрожжеподобных клеток и ветвистого мицелия. Они свидетельствуют об изменении микрофлоры трахеобронхиального содержимого, возникающем под влиянием лечения антибиотиками, что требует существенной коррекции терапии.
В некоторых случаях у больных пневмониями возникает необходимость дифференцировать имеющееся поражение легких с туберкулезом. С этой целью используют окраску мазка мокроты по Цилю-Нильсену, что в отдельных случаях позволяет идентифицировать микобактерии туберкулеза, хотя отрицательный результат такого исследования не означает отсутствия у больного туберкулеза. При окраске мокроты по Цилю-Нильсену микобактерии туберкулеза окрашиваются в красный цвет, а все остальные элементы мокроты — в синий. Туберкулезные микобактерии имеют вид топких, прямых или слегка изогнутых палочек различной длины с отдельными утолщениями. Они располагаются в препарате группами или поодиночке. Диагностическое значение имеет обнаружение в препарате даже единичных микобактерий туберкулеза.
Для повышения эффективности микроскопического выявления микобактерий туберкулеза используют ряд дополнительных методов. Наиболее распространенным из них является так называемый метод флотации, при котором гомогенизированную мокроту взбалтывают с толуолом, ксилолом или бензином, капли которых, всплывая, захватывают микобактерии. После отстаивания мокроты верхний слой пипеткой наносят на предметное стекло. Затем препарат фиксируют и окрашивают по Цилю-Нильсену. Существуют и другие методы накопления (электрофорез) и микроскопии бактерий туберкулеза (люминесцентная микроскопия).
Микроскопическое исследование (анализ) мокроты позволяет обнаружить слизь, клеточные элементы, волокнистые и кристаллические образования, грибы, бактерии и паразиты.
- Альвеолярные макрофаги — клетки ретикулогистиоцитарного происхождения. Большое количество макрофагов в мокроте выявляют при хронических процессах и на стадии разрешения острых процессов в бронхолёгочной системе. Альвеолярные макрофаги, содержащие гемосидерин («клетки сердечных пороков»), выявляют при инфаркте лёгкого, кровоизлиянии, застое в малом кругу кровообращения. Макрофаги с липидными каплями — признак обструктивного процесса в бронхах и бронхиолах.
- Ксантомные клетки (жировые макрофаги) обнаруживают при абсцессе, актиномикозе, эхинококкозе лёгких.
- Клетки цилиндрического мерцательного эпителия — клетки слизистой оболочки гортани, трахеи и бронхов; их обнаруживают при бронхитах, трахеитах, бронхиальной астме, злокачественных новообразованиях лёгких.
- Плоский эпителий обнаруживают при попадании в мокроту слюны, он не имеет диагностического значения.
- Лейкоциты в том или ином количестве присутствуют в любой мокроте. Большое количество нейтрофилов выявляют в слизисто-гнойной и гнойной мокроте. Эозинофилами богата мокрота при бронхиальной астме, эозинофильной пневмонии, глистных поражениях лёгких, инфаркте лёгкого. Эозинофилы могут появиться в мокроте при туберкулёзе и раке лёгкого. Лимфоциты в большом количестве обнаруживают при коклюше и, реже, при туберкулёзе.
- Эритроциты. Обнаружение единичных эритроцитов в мокроте диагностического значения не имеет. При наличии свежей крови в мокроте определяют неизменённые эритроциты, если же с мокротой отходит кровь, находившаяся в дыхательных путях в течение длительного времени, обнаруживают выщелоченные эритроциты.
- Клетки злокачественных опухолей обнаруживают при злокачественных новообразованиях.
- Эластические волокна появляются при распаде ткани лёгкого, который сопровождается разрушением эпителиального слоя и освобождением эластических волокон; их обнаруживают при туберкулёзе, абсцессе, эхинококкозе, новообразованиях в лёгких.
- Коралловидные волокна выявляют при хронических заболеваниях лёгких, таких как кавернозный туберкулёз.
- Обызвествлённые эластические волокна — эластические волокна, пропитанные солями кальция. Обнаружение их в мокроте характерно для распада туберкулёзного петрификата.
- Спирали Куршмана образуются при спастическом состоянии бронхов и наличии в них слизи. Во время кашлевого толчка вязкая слизь выбрасывается в просвет более крупного бронха, закручиваясь спиралью. Спирали Куршмана появляются при бронхиальной астме, бронхитах, опухолях лёгких, сдавливающих бронхи.
- Кристаллы Шарко-Лейдена — продукты распада эозинофилов. Обычно появляются в мокроте, содержащей эозинофилы; характерны для бронхиальной астмы, аллергических состояний, эозинофильных инфильтратов в лёгких, лёгочной двуустки.
- Кристаллы холестерина появляются при абсцессе, эхинококкозе лёгкого, новообразованиях в лёгких.
- Кристаллы гематоидина характерны для абсцесса и гангрены лёгкого.
- Друзы актиномицета выявляют при актиномикозе лёгких.
- Элементы эхинококка появляются при эхинококкозе лёгких.
- Пробки Дитриха — комочки желтовато-серого цвета, имеющие неприятный запах. Состоят из детрита, бактерий, жирных кислот, капелек жира. Они характерны для абсцесса лёгкого и бронхоэктатической болезни.
- Тетрада Эрлиха состоит из четырех элементов: обызвествлённого детрита, обызвествлённых эластических волокон, кристаллов холестерина и микобактерий туберкулёза. Появляется при распаде обызвествлённого первичного туберкулёзного очага.
Мицелий и почкующиеся клетки грибов появляются при грибковых поражениях бронхолёгочной системы.
Пневмоцисты появляются при пневмоцистной пневмонии.
Сферулы грибов выявляют при кокцидиоидомикозе лёгких.
Личинки аскарид выявляют при аскаридозе.
Личинки кишечной угрицы выявляются при стронгилоидозе.
Яйца лёгочной двуустки выявляются при парагонимозе.
Элементы, обнаруживаемые в мокроте при бронхиальной астме. При бронхиальной астме обычно отделяется малое количество слизистой, вязкой мокроты. Макроскопически можно увидеть спирали Куршмана. При микроскопическом исследовании характерно наличие эозинофилов, цилиндрического эпителия, встречаются кристаллы Шарко-Лейдена.
источник
Грамположительные кокки. Грамотрицательные кокки. Микробиологическая диагностика, принципы лечения, профилактика
Грамотрица́тельные бакте́рии— это бактерии, которые не окрашиваются кристаллическим фиолетовым при окрашивании по Граму. В отличие от грамположительных бактерий, которые сохранят фиолетовую окраску даже после промывания обесцвечивающим растворителем (спирт), грамотрицательные полностью обесцвечиваются. После промывания растворителем при окрашивании по Граму добавляется контрастный краситель (обычно сафранин), который окрашивает все грамотрицательные бактерии в красный или розовый цвет. Это происходит из-за наличия внешней мембраны, препятствующей проникновению красителя внутрь клетки. Сам по себе тест полезен при классификации бактерий и разделении их на две группы относительно строения их клеточной стенки. Из-за своей более мощной и непроницаемой клеточной стенки грамотрицательные бактерии более устойчивы к антителам, чем грамположительные. Обычно патогенность грамотрицательных бактерий связывают с определёнными компонентами их клеточных стенок, а именно, с липополисахаридным слоем (ЛПС или эндотоксический слой). В человеческом организме ЛПС вызывает иммунный ответ, который характеризуется синтезом цитокинов и активацией иммунной системы. Обычной реакцией на синтез цитокинов является воспаление, что также может привести к увеличению количества токсичных веществ в организме хозяина.
Грамположительные бактерии (обозначаются Грам (+)) — бактерии, которые, в отличие от грамотрицательныхбактерий, сохраняют окраску, не обесцвечиваются при промывке при использовании окраски микроорганизмов пометоду Грама.
Большинство Грам (+) бактерий имеют однослойную клеточную мембрану, без внешней мембраны, присущейграмотрицательным бактериям. Исключением является тип Deinococcus-Thermus.
Большая часть патогенных для человека микроорганизмов относится к грамположительным. Шесть родов грамположительных организмов являются типичными патогенами человека. Два из них, стрептококки и стафилококки, являются кокками (шарообразными бактериями). Остальные — палочковидные и делятся далее по возможности образовывать споры.
Неспорообразующие: Corynebacterium и Листерия; спорообразующие: Бациллы и Клостридии. Спорообразующие можно разделить на факультативных анаэробов Бациллы и облигатных анаэробов Клостридий.
Лабораторная диагностика инфекционных заболеваний проводится в трех основных направлениях:
1) поиски возбудителя заболевания в материале, взятом у больного (испражнения, моча, мокрота, кровь, гнойное отделяемое и др.);
2) обнаружение специфических антител в сыворотке крови — серологическая диагностика;
3) выявление повышенной чувствительности организма человека к возбудителям инфекционных заболеваний — аллергический метод.
Для выявления возбудителя инфекционного заболевания и его идентификации (определения вида возбудителя) используют три метода: микроскопический, микробиологический (бактериологический) и биологический.
Адекватный подход к лечению инфекционных болезней построен на комплексном воздействии, которому подвергаются все составляющие инфекции. Большую роль играют терапевтические методы, объектом которых являются бактерии и вирусы, а также токсины, выделяемые ими. Кроме того, нужно позаботиться о нормализации обмена веществ, укреплении иммунной системы и восстановлении биологического равновесия с той средой, в которой живет пациент.
Антибиотики назначаются лечащим врачом, когда возбудитель инфекции слишком силен и есть опасность того, что возникнут серьезные осложнения и организм не справится самостоятельно. При этом следует понимать, что лечение не подразумевает исключительно прием антибиотиков. Комплексный подход к лечению инфекционных заболеваний дает наилучший результат. В частности, хороший эффект обеспечивает патогенетическая терапия, цель которой — ликвидация болезнетворных цепных реакций организме пациента. В связи с этим большое значение имеет нормализация тех функций систем и органов организма, которые оказались нарушены из-за инфекции. Это означает пересмотр рациона в сторону правильного питания, лечение сердечными препаратами, лечение препаратами, влияющими на нервную систему, прием достаточного количества витаминов и средств противовоспалительного характера.
Стафилококковая инфекция — это группа заболеваний, вызванных золотистыми стафилококками, которые могут проявляться как легкими формами (воспаление кожи), так и тяжелыми процессами (пневмония (воспаление легких), сепсис (воспалительный процесс во всех органах человека или « заражение крови»)).
Отличительной особенностью стафилококков является их способность вырабатывать токсины (вредные вещества, появляющиеся в результате жизнедеятельности вируса). Эти токсины оказывают сильнейшее воздействие на организм человека.
Менингококковая инфекция – это острое инфекционное заболевание, причиной которого является бактерия – Neisseria meningitidis . Тяжесть менингококковой инфекции колеблется от назофарингита до молниеносного сепсиса, приводящего к смерти за несколько часов. Немногие инфекции имеют столь катастрофичное течение.
Материал для исследований может забираться как от больных, так и от медперсонала, кроме того исследованию подлежат объекты окружающей среды: воздух, почва, смывы с окружающих предметов, лекарственные формы и т.д.
От людей забирается на исследование: отделяемое дыхательных путей, мокрота, слизь зева, носа, носоглотки; моча, испражнения, желчь, спиномозговая жидкость, кровь, гной (маститы, фурункулы, карбункулы, абсцессы, флегмоны и т.п.), отделяемое язв, свищей; отделяемое женских половых органов и др.
Следует помнить о соблюдении правил техники безопасности при заборе материала для исследований, поскольку он представляет опасность для здоровья медицинского персонала. Обязательно применение спецодежды и средств индивидуальной защиты, включая защитные очки, смотровые или хирургические перчатки и медицинские респираторы (при риске попадания контаминированных частиц и аэрозолей в дыхательные пути)
ТЕМА №8. Кишечная группа бактерий. Эшерихии. Шигеллы. Выделение чистой культуры энтеробактерий (1,2,3,4 день ). Посев на холеру. Сальмонеллы. Особенности микробиологической диагностики в связи с патогенезом заболеваний. Принципы лечения, профилактика.
Общая характеристика. Семейство кишечных бактерий (Enterobacteriaceae) объединяет обширную группу грамотрицательных неспорообразующих палочек. Они широко распространены в природе, обитают в кишечнике человека и животных. Среди них встречаются сапрофиты, условно-патогенные бактерии и патогенные виды.
Согласно Международной классификации (1963), все семейство кишечных бактерий разделено на 13 родов, из которых наибольшее значение для человека имеют:
1) род Escherichia, включающий группу кишечной палочки;
2) род Salmonella, куда входят возбудители брюшного тифа, паратифов и пищевых токсйкоинфекций;
3) род Shigella— возбудители бактериальной дизентерии;
4) род Proteus, включающий группу протея;
5) род Klebsiella — группа капсульных бактерий, возбудителей инфекций дыхательных и мочевых путей.
Кишечная палочка имеют типичную для энтеробактерий форму и представлены короткими подвижными палочками с закруглёнными концами.
- На плотных средах бактерии образуют плоские выпуклые мутные S-колонии с ровными или слегка волнистыми краями (3-5 мм в диаметре) либо сухие плоские R-колонии с неровными краями.
- В жидких средах растут диффузно, вызывая помутнение среды и образование осадка (реже формируют поверхностную плёнку или пристеночное кольцо).
- На средах Хисса кишечная палочка может образовывать газ. На селективно-дифференциальных средах колонии принимают цвет, соответствующий окраске среды. На агаре Эндо лактоза-положительные эшерихии образуют фукс и ново-красные колонии с металлическим блеском, лактоза-отрицательные — бледно-розовые или бесцветные с тёмным центром. На среде Левина бактерии формируют тёмно-синие колонии с металлическим блеском, а лактоза-отрицательные — бесцветные, на среде Плоскирева — соответственно красные с жёлтым оттенком или бесцветные. На КА могут давать полный гемолиз.
Шигеллыотносятся к роду Shigella. Являются возбудителями дизентерии. Род включает в себя четыре вида:
1) Sh. disenteriae; (внутри вида делятся на 12 сероваров; один из них – шигелла Григорьева—Шига);
2) Sh. flexneri; (делится на 6 сероваров);
3) Sh. boydii; (делится на 18 сероваров);
4) Sh. sonnei; (в антигенном отношении вид однороден, внутри вида выделяют ферментовары, фаговары, колециновары).
Шигеллы имеют вид палочек без жгутиков, с закругленными концами размером 2–3 на 0,5–0,7 мкм. Не образуют спор и капсул. Шигеллы плохоустойчивы к воздействию физических, химических и биологических факторов окружающей среды. В воде, почве, пищевых продуктах, на предметах, посуде, овощах, фруктах шигеллы живут в течение 5–14 дней. При температуре 60 °С шигеллы гибнут через 10–20 минут, при 100 °С — мгновенно. Прямой солнечный свет убивают шигелл в течение 30 минут. При отсутствии солнечного света, повышенной влажности и умеренной температуре шигеллы сохраняют жизнеспособность в почве до 3 месяцев. В желудочном соке шигеллы могут выживать лишь несколько минут. В пробах кала шигеллы погибают от действия кислой реакции среды и бактерий-антагонистов через 6–10 часов. В высушенном или замороженном кале шигеллы жизнеспособны в течение нескольких месяцев.
Шигеллы попадают в толстый кишечник. Прикрепляются к рецепторам мембран колоноцитов и проникают внутрь с помощью белка наружной мембраны. Гибель клеток приводит к образованию эрозий и язв, окруженных перифокальным воспалением.
Род сальмонеллы(лат. Salmonella) входит в семейство энтеробактерии(лат. Enterobacteriaceae), порядок энтеробактерии (лат. Enterobacteriales), класс гамма-протеобактерии (лат. γ proteobacteria), тип протеобактерии (лат. Proteobacteria), царство бактерии.
Подвид Salmonella enterica enterica включает следующие серогруппы:
A (наиболее известен серотип paratyphi A)
B (серотипы: typhimurium, agona, derby, heidelberg, paratyphi B и др.)
С (серотипы: bareilly, choleraesuis, infantis, virchow и др.)
D (серотипы: dublin, enteritidis, typhi и др.)
E (наиболее известен серотип anatum)
Сальмонеллы — палочкообразные с закругленными краями, грамотрицательные, не образующие споры и капсулы, в основном подвижные бактерии, имеющие диаметр от 0,7 до 1,5 мкм и длину от 2 до 5 мкм и распределенные по всей поверхности жгутиками.
Посев холеры проводят на жидкие среды обогащения, щелочной МПА, элективные и дифференциально-диагностические среды (например, TCBS-arap). Изучают рост на первой среде накопления и выполняют высев на щелочной агар и вторую среду накопления (что повышает высевае-мость возбудителя). Если на первом этапе при исследовании нативного материала ускоренными методами получают положительные результаты, пересев на вторую среду накопления не проводят. Подозрительные колонии пересевают для выделения чистых культур. Затем определяют морфологические, биохимические свойства и антигенную структуру холеры с помощью агглютинирующих О-, OR-, Инаба- и Огава-антисывороток. Важное диагностическое значение имеет типирование с помощью холерных диагностических бактериофагов. Все V. cholerae лизируются бактериофагом IV группы, а вибрионы биовара Эль-Тор — фагами группы V.
- Для ускоренной диагностики холеры применяют иммунолюминесцептный и иммобилизационный методы и РАГА с диагностикумом. Нецелесообразно проводить бактериоскопию мазков и препаратов методом «висячей капли» из нативного материала.
- Для ускоренной биохимической идентификации возбудителя холеры предложен набор СИБ из 13 тестов (оксида-за, индол, лактоза, глюкоза, сахароза, манноза, арабиноза, маннит, инозит, аргинин, орнитин, лизин), дифференцирующий от представителей семейства Enterobacteriaceae, бактерий родов Plesiomonas, Aeromunas и др.
- При выделении Vibrio cholerae группы, отличной от 01, возбудитель необходимо типировать с помощью других антисывороток. При выделении таких бактерий от больного с диареей обязательным считают проведение всего объёма исследований дли диагностики холеры.
- Определение AT в крови больных холерой носит вспомогательный характер. Их выявляют в РА, а также путём обнаружения вибриоцидных AT и антитоксинов.
Дата добавления: 2016-07-29 ; просмотров: 5827 | Нарушение авторских прав
источник
Мокрота (sputum) — патологический секрет, образующийся при поражении трахеи, бронхиального дерева и легочной ткани. Ее выделение наблюдается не только при заболеваниях органов дыхания, но и сердечно-сосудистой системы. Общий анализ мокроты включает в себя макроскопическое, химическое, микроскопическое и бактериоскопическое определение ее свойств.
Увеличение количества мокроты может расцениваться как признак ухудшения состояния больного, если оно зависит от обострения, например нагноительного процесса; в других случаях, когда увеличение количества мокроты связано с улучшением дренирования полости, оно расценивается как положительный симптом. Уменьшение количества мокроты может являться следствием стихания воспалительного процесса или, в других случаях, результатом нарушения дренирования гнойной полости, часто сопровождаясь при этом ухудшением состояния больного.
Слизистая мокрота выделяется при острых бронхитах, хронических бронхитах, бронхиальной астме, при пневмониях, бронхоэктатической болезни, раке легкого. Слизисто-гнойная мокрота выделяется при хронических бронхитах, пневмониях, бронхоэктатической болезни, абсцессе легкого, при нагноившемся эхинококке легкого, актиномикозе легких, при раке легкого, сопровождающемся нагноением. Чисто гнойная мокрота обнаруживается при абсцессе легкого, нагноившемся эхинококке легкого, прорыве эмпиемы плевры в бронх, бронхоэктатической болезни.
Кровянистая мокрота, состоящая почти из чистой крови, наиболее часто отмечается при туберкулезе легких. Появление кровавой мокроты может быть при раке легкого, бронхоэктатической болезни, абсцессе легкого, при синдроме средней доли, инфаркте легкого, при травме легкого, актиномикозе и сифилисе. Кровохарканье и даже примесь крови к мокроте встречаются в 12—52% инфарктов легких. Примесь крови в мокроте определяется при опухолях легкого, при инфаркте легкого, при крупозной и очаговой пневмониях, силикозе легких, при застойных явлениях в легких, сердечной астме и отеке легких. Серозная мокрота выделяется при отеке легких.
Слизистая и серозная мокрота бесцветна или беловата. Присоединение гнойного компонента к мокроте придает ей зеленоватый оттенок, что характерно для абсцесса легкого, гангрены легкого, бронхоэктатической болезни, актиномикоза легкого.
Мокрота ржавого или коричневого цвета, указывает на содержание в ней не свежей крови, а продуктов ее распада (гематин) и встречается при крупозной пневмонии, при туберкулезе легких с творожистым распадом, застое крови в легких, отеке легких, при легочной форме сибирской язвы, инфаркте легкого.
Грязно-зеленый или желто-зеленый цвет может иметь мокрота, отделяющаяся при различных патологических процессах в легких, сочетающихся с наличием у больных желтухи. Желто-канареечный цвет имеет иногда мокрота при эозинофильных пневмониях. Мокрота цвета охры отмечается при сидерозе легкого. Черноватая или сероватая мокрота бывает при примеси угольной пыли. При отеке легких серозная мокрота, выделяющаяся нередко в большом количестве, бывает равномерно окрашенной в слабо-розовый цвет, что обусловлено примесью эритроцитов. Вид такой мокроты иногда сравнивают с жидким клюквенным морсом. Могут окрашивать мокроту некоторые лекарственные вещества. Так, например, антибиотик рифампицин окрашивает ее в красный цвет.
Гнилостный (трупный) запах мокрота приобретает при гангрене и абсцессе легкого, бронхоэктатической болезни, гнилостном бронхите, раке легкого, осложнившимся некрозом.
Примесь к мокроте только что принятой пищи отмечается при сообщении пищевода с трахеей или бронхом, что может возникать при раке пищевода.
При прорыве эхинококка легкого в бронх в мокроте могут быть обнаружены крючья или редко сколекс эхинококка. Очень редко в мокроте можно обнаружить зрелых аскарид, которые заползают в дыхательные пути у ослабленных больных, и личинок аскарид, попадающих в дыхательные пути при миграции их в легкие. Яйца легочной двуустки появляются в мокроте при разрыве кисты, образующейся в легком при паразитировании легочной двуустки. При гангрене и абсцессе легкого в мокроте могут обнаруживаться кусочки некротизированной ткани легкого. При опухоли легкого с мокротой иногда выделяются кусочки опухолевой ткани.
Фибринозные свертки, состоящие из слизи и фибрина, встречаются при фибринозном бронхите, при туберкулезе, пневмониях.
Рисовидные тельца (чечевицы) или линзы Коха состоят из детрита, эластических волокон и МБТ и встречаются в мокроте при туберкулезе.
Пробки Дитриха, состоящие из продуктов распада бактерий и легочной ткани, кристаллов жирных кислот, встречаются при гнилостном бронхите и гангрене легкого. При хронических тонзиллитах из миндалин могут выделяться пробки, напоминающие по внешнему виду пробки Дитриха. Пробки из миндалин могут выделяться и при отсутствии мокроты.
Свежевыделенная мокрота имеет щелочную или нейтральную реакцию. Разложившаяся мокрота приобретает кислую реакцию.
Определение белка в мокроте может явиться подспорьем при дифференциальной диагностике между хроническим бронхитом и туберкулезом: при хроническом бронхите в мокроте определяются следы белка, в то время как при туберкулезе легких в мокроте содержание белка больше, и он может быть определен количественно (до 100—120 г/л).
Желчные пигменты могут обнаруживаться в мокроте при заболеваниях дыхательных путей и легких, сочетающихся с желтухой, при сообщении между печенью и легким (при прорыве абсцесса печени в легкое). Помимо этих состояний, желчные пигменты могут быть обнаружены при пневмониях, что связано с внутрилегочным распадом эритроцитов и последующими превращениями гемоглобина.
Встречающиеся в мокроте клетки плоского эпителия диагностического значения не имеют. Клетки цилиндрического эпителия (как единичные, так и в виде скоплений) могут быть обнаружены при бронхиальной астме, бронхите, бронхогенном раке легкого. Вместе с тем появление клеток цилиндрического эпителия в мокроте может быть обусловлено и примесью слизи из носоглотки.
Альвеолярные макрофаги — клетки ретикулоэндотелия. Макрофаги, содержащие в протоплазме фагоцитированные частицы (так называемые пылевые клетки), встречаются в мокроте людей, находящихся в длительном контакте с пылью. Макрофаги, содержащие в протоплазме гемосидерин (продукт распада гемоглобина), называют «клетками сердечных пороков». «Клетки сердечных пороков» встречаются в мокроте при застое в легких, митральном стенозе, инфаркте легкого.
Лейкоциты в небольшом количестве встречаются в любой мокроте. Большое количество нейтрофилов отмечается в слизисто-гнойной и особенно в гнойной мокроте. Эозинофилами богата мокрота при бронхиальной астме, эозинофильной пневмонии, гельминтозах легких, инфаркте легкого, туберкулезе и раке легкого. Лимфоциты встречаются в большом количестве при коклюше. Увеличение содержания лимфоцитов в мокроте возможно при туберкулезе легких.
Обнаружение единичных эритроцитов в мокроте диагностического значения не имеет. Появление большого количества эритроцитов в мокроте отмечается при состояниях, сопровождающихся кровохарканьем и легочным кровотечением. При наличии свежей крови в мокроте определяются неизмененные эритроциты, если же с мокротой отходит кровь, задержавшаяся в дыхательных путях в течение длительного времени, то обнаруживают выщелоченные эритроциты.
Эластические волокна появляются в результате распада легочной ткани при туберкулезе, абсцессе, гангрене легкого, раке легкого. При гангрене легкого эластические волокна обнаруживают не всегда, так как под действием ферментов, находящихся в мокроте, они могут растворяться. Спирали Куршмана — особые трубчатые тела, обнаруживаемые при микроскопическом исследовании, а иногда видимые невооруженным глазом. Обычно спирали Куршманна определяются при бронхиальной астме, туберкулезе легких и пневмонии. Кристаллы Шарко—Лейдена обнаруживаются в мокроте, богатой эозинофилами при бронхиальной астме, эозинофильной пневмонии.
Вскрытие петрифицированного туберкулезного очага в просвет бронха может сопровождаться одновременным обнаружением в мокроте обызвествленных эластических волокон, кристаллов ХС, МБТ и аморфной извести (так называемая тетрада Эрлиха) — 100%.
Исследование мокроты на микобактерии туберкулеза (МБТ) производится в специально окрашенном мазке. Установлено, что обычное исследование окрашенного мазка на МБТ дает положительный результат только при содержании МБТ не менее 50 000 в 1 мл мокроты. По количеству обнаруженных МБТ судить о тяжести процесса нельзя.
При бактериоскопии мокроты больных с неспецифическими заболеваниями легких могут быть обнаружены:
- при пневмониях — пневмококки, диплококки Френкеля, бактерии Фридлендера, стрептококки, стафилококки — 100%;
- при гангрене легкого — веретенообразная палочка в сочетании со спирохетой Венсана — 80%;
- дрожжеподобные грибы, для выяснения вида которых необходим посев мокроты — 70%;
- при актиномикозе — друзы актиномицета — 100%.
Объем трахеобронхиального секрета в норме колеблется от 10 до 100 мл/сут. Все это количество здоровый человек обычно проглатывает, того не замечая. В норме количество лейкоцитов в мокроте небольшое. В норме исследование окрашенного мазка на МБТ дает отрицательный результат.
При абсцессе легкого выделяется большое количество мокроты. Увеличение количества мокроты расценивается как признак ухудшения состояния больного. Мокрота может быть слизисто-гнойной, чисто гнойной, кровавой. Запах мокроты — гнилостный (трупный). Наличие гноя придает мокроте зеленоватый оттенок. При стоянии гнойная мокрота обычно разделяется на 2 слоя. При прорыве абсцесса печени в легкое из-за сообщения между печенью и легким в мокроте могут обнаруживаться желчные пигменты. В результате распада легочной ткани при абсцессе в мокроте появляются эластические волокна.
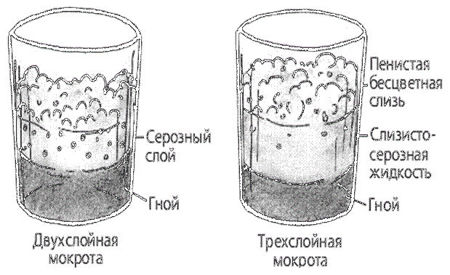
При бронхоэктатической болезни выделяется большое количество мокроты. Увеличение количества мокроты расценивается как признак ухудшения состояния больного. Мокрота может быть слизистой, слизисто-гнойной, чисто гнойной, кровавой. Наличие гноя придает мокроте зеленоватый оттенок. Запах мокроты — гнилостный (трупный). При стоянии гнойная мокрота обычно разделяется на 2 слоя.
При гангрене легкого выделяется большое количество мокроты. Увеличение количества мокроты расценивается как признак ухудшения состояния больного. Наличие гноя придает мокроте зеленоватый оттенок. Запах мокроты — гнилостный (трупный). Гнилостная мокрота часто разделяется на 3 слоя (верхний — пенистый, средний — серозный, нижний — гнойный). В мокроте могут встречаться пробки Дитриха, состоящие из продуктов распада бактерий и легочной ткани, кристаллов жирных кислот; эластические волокна, появляющиеся в результате распада легочной ткани. При гангрене легкого эластические волокна обнаруживают не всегда, так как под действием ферментов, находящихся в мокроте, они могут растворяться. При бактериоскопии мокроты могут быть обнаружены веретенообразная палочка в сочетании со спирохетой Венсана (80%).
При прорыве эмпиемы плевры в бронх мокрота чисто гнойная.
При абсцессе легкого выделяется большое количество мокроты. Увеличение количества мокроты расценивается как признак ухудшения состояния больного. Мокрота может быть слизисто-гнойной, чисто гнойной, кровавой. Запах мокроты — гнилостный (трупный). Наличие гноя придает мокроте зеленоватый оттенок. При стоянии гнойная мокрота обычно разделяется на 2 слоя. При прорыве абсцесса печени в легкое из-за сообщения между печенью и легким в мокроте могут обнаруживаться желчные пигменты. В результате распада легочной ткани при абсцессе в мокроте появляются эластические волокна.
При раке легкого выделяющаяся мокрота слизистая, кровавая. Слизисто-гнойная мокрота выделяется при раке легкого, сопровождающимся нагноением. При раке легкого, осложнившимся некрозом, мокрота приобретает гнилостный (трупный) запах. При бронхогенном раке легкого могут быть обнаружены клетки цилиндрического эпителия (как единичные, так и в виде скоплений). При раке легкого в мовроте могут быть обнаружены эозинофилы, опухолевые клетки, эластические волокна.
При сообщении пищевода с трахеей или бронхом, что может возникать при раке пищевода, в мокроте отмечается примесь только что принятой пищи.
В начале приступа бронхиальной астмы отделяется небольшое количество мокроты, в конце приступа ее количество увеличивается. Мокрота при бронхиальной астме слизистая. В ней могут быть обнаружены клетки цилиндрического эпителия (как единичные, так и в виде скоплений), эозинофилы, спирали Куршманна, кристаллы Шарко—Лейдена.
При острых бронхитах отделяется небольшое количество мокроты. Мокрота — слизистая. В ней могут быть обнаружены клетки цилиндрического эпителия (как единичные, так и в виде скоплений).
При хронических тонзиллитах из миндалин могут выделяться пробки, напоминающие по внешнему виду пробки Дитриха. Пробки из миндалин могут выделяться и при отсутствии мокроты.
При туберкулезном процессе в легком, сопровождающемся распадом ткани, особенно при наличии каверны, сообщающейся с бронхом, может выделяться много мокроты. Кровянистая мокрота, состоящая почти из чистой крови, наиболее часто отмечается при туберкулезе легких. При туберкулезе легких с творожистым распадом мокрота ржавого или коричневого цвета. В мокроте могут обнаруживаться фибринозные свертки, состоящие из слизи и фибрина; рисовидные тельца (чечевицы, линзы Коха); эозинофилы; эластические волокна; спирали Куршманна. Увеличение содержания лимфоцитов в мокроте возможно при туберкулезе легких. Определение белка в мокроте может явиться подспорьем при дифференциальной диагностике между хроническим бронхитом и туберкулезом: при хроническом бронхите в мокроте определяются следы белка, в то время как при туберкулезе легких в мокроте содержание белка больше, и он может быть определен количественно (до 100—120 г/л).
При силикозе легких в мокроте определяется примесь крови.
При коклюше в мокроте в большом количестве встречаются лимфоциты.
При туберкулезном процессе в легком, сопровождающемся распадом ткани, особенно при наличии каверны, сообщающейся с бронхом, может выделяться много мокроты. Кровянистая мокрота, состоящая почти из чистой крови, наиболее часто отмечается при туберкулезе легких. При туберкулезе легких с творожистым распадом мокрота ржавого или коричневого цвета. В мокроте могут обнаруживаться фибринозные свертки, состоящие из слизи и фибрина; рисовидные тельца (чечевицы, линзы Коха); эозинофилы; эластические волокна; спирали Куршманна. Увеличение содержания лимфоцитов в мокроте возможно при туберкулезе легких. Определение белка в мокроте может явиться подспорьем при дифференциальной диагностике между хроническим бронхитом и туберкулезом: при хроническом бронхите в мокроте определяются следы белка, в то время как при туберкулезе легких в мокроте содержание белка больше, и он может быть определен количественно (до 100—120 г/л).
При острых бронхитах мокрота слизистая. В ней могут быть обнаружены клетки цилиндрического эпителия (как единичные, так и в виде скоплений).
При легочной форме сибирской язвы мокрота может быть ржавой или коричневого цвета, что указывает на содержание в ней не свежей крови, а продуктов ее распада (гематин).
При пневмониях отделяется небольшое количество мокроты. По характеру она может быть слизистой, слизисто-гнойной. Примесь крови в мокроте определяется при крупозной и очаговой пневмониях. Мокрота ржавого или коричневого цвета, указывает на содержание в ней не свежей крови, а продуктов ее распада (гематин) и встречается при крупозной пневмонии. Желто-канареечный цвет имеет иногда мокрота при эозинофильных пневмониях. В мокроте могут быть обнаружены фибринозные свертки, состоящие из слизи и фибрина; желчные пигменты, что связано с внутрилегочным распадом эритроцитов и последующими превращениями гемоглобина; эозинофилы (при эозинофильной пневмонии); спирали Куршманна; кристаллы Шарко—Лейдена (при эозинофильной пневмонии); пневмококки, диплококки Френкеля, бактерии Фридлендера, стрептококки, стафилококки (100%).
Отмечается много свежих эритроцитов, сидерофагов, гемосидерина.
источник
Мокрота – выделения желез, расположенных в стенках трахеи и бронхов. В норме ее немного, она выводится с помощью ресничек мерцательного эпителия незаметно для человека и проглатывается. При патологических процессах органов дыхания количество мокроты увеличивается, меняются ее свойства, она начинает отделяться при кашле или отхаркивании, смешиваясь с выделениями из носоглотки и слюной.
Для исследования этого секрета применяется общий анализ мокроты. Также осуществляется бактериологическое исследование, в том числе определение чувствительности выделенных микроорганизмов к антибиотикам.
При каких заболеваниях сдают общий анализ мокроты:
- воспалительные процессы (острый бронхит, пневмония, абсцесс и гангрена легкого);
- специфические процессы (туберкулез, саркоидоз);
- хронические заболевания органов дыхания (бронхоэктатическая болезнь, хроническая обструктивная болезнь легких);
- рак бронхов и легких;
- силикоз, синдром Гудпасчера, бронхиальная астма, эхинококкоз, актиномикоз и некоторые другие состояния.
Исследование не проводится при легочном кровотечении.
Как сдавать анализ мокроты:
Анализ мокроты сдается после пробуждения
- мокроту собирают утром после подъема с постели, перед этим нельзя пить, есть, курить, принимать лекарства, чистить зубы;
- перед сбором мокроты пациент должен хорошо прополоскать рот, желательно кипяченой водой;
- нужно стремиться к тому, чтобы носовая и глоточная слизь не попала в материал;
- после нескольких последовательных глубоких вдохов отхаркивается мокрота и выплевывается в стерильную банку, которую закрывают полиэтиленовой крышкой или плотной бумагой, закрепленной с помощью резинки;
- полученный материал быстро доставляют в лабораторию.
Интерпретация полученных результатов:
- В норме мокрота слизистая. Примесь гноя возникает при соответствующем характере воспалительного процесса при хроническом бронхите, тяжелой пневмонии, бронхоэктазах, опухоли легкого. Гнойная мокрота появляется при вскрывшемся в просвет бронха абсцессе легкого, нагноившейся эхинококковой кисте, обострении бронхоэктатической болезни.
- Кровь регистрируется при кровотечениях, вызванных туберкулезом, распадающейся опухолью, обострением бронхоэктатической болезни, инфарктом легких. Кровохарканье бывает при сифилитическом поражении, ушибе органа, крупозной пневмонии, силикозе, сердечной недостаточности при недостаточности левого желудочка.
- В норме мокрота бесцветная или имеет беловатую окраску. Зеленоватый оттенок мокроты свидетельствует о ее гнойном характере. Если мокрота имеет ржавый вид, это означает, что в ней содержатся распавшиеся эритроциты, которые выделяются при крупозной пневмонии, туберкулезе, инфаркте легкого, а также при тяжелой сердечной недостаточности.
- Гнилостный запах отмечают в анализе мокроты при абсцессе, бронхоэктазах, гангрене, распадающемся раке легкого.
- Если мокрота имеет кислую среду (рН менее 7), это говорит о слишком долгом времени, которое прошло между сдачей анализа и его изучением, когда мокрота успевает разложиться. Большое количество белка характерно для туберкулезного процесса.
- При микроскопическом исследовании наиболее важное диагностическое значение имеет обнаружение:
- «клеток сердечных пороков» (макрофагов, захватывающих кровь, пропотевающую в альвеолы при инфаркте легкого и пороках сердца);
- нейтрофилов (признак гнойной мокроты);
- эозинофилов (при бронхиальной астме, эхинококкозе легкого, туберкулезе, раке, инфаркте легкого);
- лимфоцитов (при коклюше и туберкулезе);
- большого количества эритроцитов – признака легочного кровотечения.
- В мокроте могут быть обнаружены группы атипичных клеток – это признак злокачественной опухоли бронхов или легочной ткани.
- При разрушении ткани легких в мокроте находят эластические волокна (туберкулез, абсцесс, рак легкого). Для бронхиальной астмы характерно обнаружение спиралей Куршмана (слепков мелких бронхов) и кристаллов Шарко-Лейдена (скоплений эозинофилов).
Проводится также бактериологическое исследование мокроты: экспресс-методы для выявления микроорганизмов, бактериоскопия (изучение окрашенных мазков под микроскопом), выявление микобактерий туберкулеза, посевы на питательную среду для определения чувствительности возбудителей к антибиотикам. Эти анализы проводятся при инфекционных болезнях легких: пневмонии, бронхите, бронхоэктатической болезни, абсцессе и гангрене легкого.
Наиболее частыми патогенными бактериями, обнаруживаемыми в мокроте, являются стафилококки, пневмококки, клебсиелла, гемофильная палочка. Могут быть обнаружены и так называемые патогены среднего уровня – моракселла, энтеробактерии, грибки рода Кандида. Они чаще являются условно-патогенной флорой и вызывают пневмонию или иное воспалительное заболевание дыхательных путей у людей с ослабленным иммунитетом. Реже встречаются микоплазма, синегнойная палочка, хламидия, легионелла. Некоторые из них вызывают так называемые атипичные пневмонии.
Клиническое значение имеет число бактерий в 1 мл мокроты. Считается, что оно равно 10 6 – 10 7 КОЕ/мл. КОЕ – колониеобразующая единица, то есть микроорганизм, способный к размножению.
Если мокроту по специальной технологии нанести на питательную среду, то через некоторое время на ней образуются колонии имевшихся в слизи микроорганизмов. Их подвергают воздействию различных антибактериальных веществ и определяют, под влиянием каких именно антибиотиков погибают выделенные возбудители. Так определяется чувствительность к антибиотикам. Понятно, что такой анализ не может быть проведен быстро. Анализ мокроты «на чувствительность» делается в течение нескольких дней. Не дожидаясь его результата, врачи начинают лечение антибиотиками широкого спектра действия, после получения анализа возможна корректировка терапии.
Для определения микобактерий туберкулеза мокроту сдают обычно три дня подряд. Определение этих возбудителей проводят либо путем микроскопии окрашенного мазка, либо при посеве на питательные среды. Результат в этом случае можно получить лишь через 14 – 90 дней, но он будет очень информативен. Можно будет не только подтвердить бактериовыделение, но и получить данные о чувствительности возбудителя к антибактериальным средствам.
Дополнительным способом диагностики туберкулеза является заражение материалом, полученным из мокроты, лабораторных животных.
Обнаружение микобактерий туберкулеза в мокроте свидетельствует о его «открытых» формах, при которых больной заразен для окружающих людей.
Анализ бронхоальвеолярной жидкости
Исследованию подвергается бронхиальный и бронхоальвеолярный смывы. Для их получения необходим фибробронхоскоп – эндоскопический прибор, имеющий тонкую трубочку, вводимую в бронхиальное дерево. Через канал бронхоскопа проводят еще более тонкий катетер. Через него затем вводят стерильный физиологический раствор и полностью аспирируют его обратно, получая при этом смывы с поверхности стенки сегментарных бронхов или более мелких бронхов и альвеол. Это зависит от глубины введения бронхоскопа.
Полученную жидкость анализируют под микроскопом. В ней подсчитывают количество эпителиальных клеток, макрофагов, нейтрофилов, лимфоцитов, эозинофилов и других.
Нормальное содержание клеток в анализе бронхоальвеолярной жидкости:
- макрофаги – 87%;
- лимфоциты – 12%;
- нейтрофилы – 0,5%;
- эозинофилы – 0,5% (Черничев Л. А., 1996).
Исследование проводится лишь в специализированных центрах как дополнение к другим методам распознавания неспецифических легочных заболеваний. Оно помогает в дифференциальной диагностике следующих болезней:
- бронхиальная астма (увеличение содержания эозинофилов до 9%);
- эозинофильная пневмония (увеличение содержания эозинофилов до 23%);
- саркоидоз (увеличение содержания лимфоцитов до 40%);
- идиопатический фиброзирующий альвеолит (увеличение содержания нейтрофилов до 7%);
- хронический бронхит (увеличение содержания нейтрофилов до 69%).
В анализе бронхоальвеолярных смывов так же, как и в мокроте, определяют наличие микроорганизмов и их чувствительность к антибиотикам. Клинически значимое число микробов составляет не менее 10 4 – 10 5 КОЕ\мл. Если обнаружено меньшее количество микроорганизмов, считают, что они «непричастны» к возникновению заболевания у обследуемого пациента.
источник
