Страшный диагноз «туберкулез легких», некогда звучавший как приговор, теперь не обязательно приводит к гибели пациента. Это заболевание довольно успешно лечится, но чем раньше выявлены симптомы, тем больше шансов на скорейшее выздоровление и отсутствие осложнений.
Исследование мокроты – один из способов выявить легочную форму туберкулеза, определить стадию развития болезни и выбрать эффективные методы лечения.
Для здорового функционирования человеческого организма наличие мокроты необходимо. Этот секрет образуется в дыхательных путях и очищает их от мельчайших частиц пыли и отмерших клеток эпителия. В норме отделяемое не имеет цвета и запаха, жидкое по консистенции, незаметно для человека выводится из организма.
Говорить о возникновении каких-либо патологических процессов в дыхательных органах можно тогда, когда отхаркиваемая субстанция начинает доставлять неудобства. Увеличивается ее объем, изменяется цвет, консистенция, появляются различного рода примеси. В частности, мокрота при туберкулезе легких может содержать гнойные или кровяные вкрапления, значительно повышается ее количество.
Бытует ошибочное мнение, что туберкулез обязательно должен сопровождаться кашлем. На самом деле на ранних стадиях кашель может не мучить больного совсем либо иметь периодический, кратковременный характер. А вот когда он не оставляет пациенту возможности нормально жить и работать, сопровождается кровянистыми выделениями, значит туберкулез перешел в опасную для человека стадию. Здесь требуются радикальные меры, порой заключающиеся в удалении пораженной части легкого. Открытая форма болезни служит поводом для изоляции носителя туберкулезной палочки от окружающих.
При подозрении на туберкулез легких мокрота обязательно подвергается тщательному анализу. Внешний вид отхаркиваемой массы имеет значение, но диагностировать туберкулез только визуально невозможно. Требуется исследование в лабораторных условиях.
Норма суточного объема отделяемой мокроты для здорового человека составляет от 10 до 100 мл. Когда в органах дыхания развиваются патологические процессы, количество отхаркиваемого секрета постепенно начинает увеличиваться, доходя до 500 мл, а в некоторых случаях и до 1,5 л в сутки.
Чем интенсивнее поражение дыхательных путей, тем больше мокроты выделяется. Соответственно для ранней стадии туберкулеза будет характерным небольшой объем, близкий к норме. По мере распространения инфекции, возникновении осложнений количество отделяемой субстанции будет возрастать.
Важно! Только врач способен правильно оценить ситуацию по объему мокроты. Он будет учитывать ее количество в результате однократного отхаркивания и суточную дозу в комплексе с остальными признаками болезни.
Цвет мокроты при туберкулезе может варьироваться в зависимости от стадии заболевания и особенностей разрушительных процессов в дыхательных путях.
Прозрачная, стекловидная характерна для туберкулеза в начальной стадии.
Белая свидетельствует о воспалении с образованием белка. Такая окраска отделяемого присуща больным в начале развития инфекции. Чем насыщеннее белый оттенок, тем больше клеток в организме разрушено заболеванием.
Коричневая, с оттенками ржавчины указывает на то, что произошло повреждение кровеносных сосудов. Подобный оттенок возникает в результате начала разложения тканей дыхательных путей и является продуктом распада крови, в частности, содержащегося в ней белка.
Желтая, с белыми прожилками, зеленая мокрота возможна, когда воспаление в организме больного прогрессирует и провоцирует отделение гноя.
Черная, серая субстанция может отхаркиваться в результате простого окрашивания угольной пылью, табачным дымом или даже крепким кофе либо яркой газировкой. Но если диагноз «туберкулез» подтвержден, то такой цвет говорит о запущенной стадии болезни.
Алая, ярко-красная (кровохаркание) – признак серьезного повреждения кровеносных сосудов, интенсивного внутреннего кровотечения. Бывает на последней стадии заболевания туберкулезом легких. В этой ситуации нельзя медлить с госпитализацией.
Обычно, особенно на начальном этапе заболевания, мокрота при туберкулезе легких не имеет запаха, если только не нарушается ее отток в силу различных причин. Почувствовать зловонный, гнилостный запах можно в случаях отмирания тканей и проникновения в содержимое мокроты продуктов распада.
В зависимости от того, какая мокрота при туберкулезе легких по консистенции, доктор может судить о стадии и форме болезни.
| Вид | Особенности | Стадия заболевания |
|---|---|---|
| Слизисто-гнойная | Жидкая, практически бесцветная с небольшим количеством желтых либо зеленоватых гнойных вкраплений или белых фрагментов слизи. | Поражения тканей незначительны, туберкулез на начальной стадии. Преобладание слизи может указывать на очаговый характер заболевания. |
| Гнойно-слизистая | Средней вязкости, желтого или зеленого цвета, с четко просматриваемыми комочками слизи | Начальная стадия в фазе, для которой характерно прогрессирование губительных для организма процессов |
| Гнойная | Густая зеленая или желтая. Слизь отсутствует, но может ощущаться неприятный запах | Процесс поражения дыхательных органов туберкулиновыми бактериями стремительно развивается |
| Слизисто-гнойно-кровянистая | Густая, стекловидная. Наблюдаются гнойные сгустки, слизистые вкрапления. | Острая фаза болезни. Произошел разрыв каверн, и их содержимое проникает в бронхи. |
| Кровохарканье | Неоднородная по составу, выделяемая в больших количествах, с обилием крови (красная, розовая). | Критическая стадия. Легочное кровотечение. Нужно неотложное медицинское вмешательство. |
Если мокрота отличается четко выраженной гнойной составляющей, это может свидетельствовать об экссудативной фазе туберкулезного воспалительного процесса плевральной полости легких.
Зеленоватый оттенок отделяемого характерен для туберкулеза с множественными очагами инфекции (диссеминированная форма). Также возможна инфильтративная форма, при которой поражается обширная область легкого.
Слизисто-гнойная мокрота может говорить о цирротической форме туберкулеза легких.
Наличие крови может быть обусловлено несколькими причинами:
- распад инфильтратов;
- кавернозная форма туберкулеза;
- кавернозно-фиброзная форма;
- прорыв каверн;
- обширная диссеминация;
- легочное кровотечение.
Увеличение объемов отделяемого способно привести к нарушению дыхательной функции, возникновению кислородного голодания и мучительных приступов удушья. Следствием этого могут стать следующие симптомы:
- продолжительные головные боли;
- головокружения;
- обмороки;
- потеря концентрации внимания;
- снижение работоспособности.
Затрудненное дыхание может привести к еще более серьезным последствиям (особенно в случае долговременного обильного отхаркивания). Возможны нарушения сердечной деятельности, работы центральной нервной системы, легких.
Крайне важно не допускать застоя мокроты в организме. В накапливающейся слизи возникает благоприятная среда для интенсивного размножения болезнетворных бактерий. В результате не исключены разного рода инфекционные процессы в верхних дыхательных путях, что может значительно усугубить общее состояние пациента. Иммунитет больного туберкулезом ослаблен и не способен обеспечить необходимую защиту от воздействия патогенной микрофлоры.
Иногда при нарушении отхаркивающей функции больному назначаются специальные медицинские препараты. Какие именно средства использовать, может сказать только лечащий врач.
Можно ли самостоятельно диагностировать туберкулез по внешнему виду мокроты?
По внешним характеристикам отхаркиваемой субстанции поставить диагноз невозможно. Даже квалифицированному специалисту цвет, консистенция и другие визуальные признаки позволят лишь предположить болезнь, но с точностью определить, какая именно, можно только в ходе лабораторных исследований.
Так, присутствие в мокроте примесей гноя, слизи или крови характерно не только для туберкулеза, но и для ряда других заболеваний:
- повреждение тканей бронхов или трахеи в результате травмы;
- бронхит в острой или хронической форме;
- пневмония;
- абсцесс легкого (возникновение полости в легком, заполненной гноем);
- эмболия (закупорка) легочной артерии;
- бронхоэктатическая болезнь (необратимые изменения бронхов);
- респираторный муковисцидоз (нарушение функционирования желез в легких);
- злокачественная опухоль (рак) легких;
- нарушение сердечной деятельности;
- заболевания органов ЖКТ.
Важно не путать секрет из бронхов и легких с обычной слюной или выделяемой из носоглотки слизью.
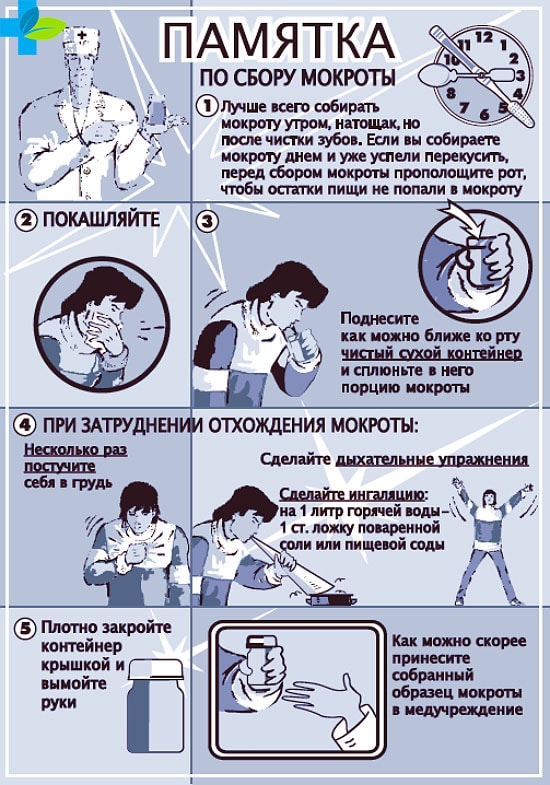
Чтобы анализ показал максимально достоверный результат, материал должен быть правильно собран. Достаточно будет 2-3 мл отделяемого.
Сбор мокроты производят рано утром перед едой. Обусловлено это тем, что во время сна в бронхах накапливается достаточное количество нужного секрета. А при смене положения тела (из горизонтального в вертикальное) содержимое дыхательных путей лучше отхаркивается.
Обязательно оградить анализ от лишних бактерий из ротовой полости. Поэтому необходимо почистить зубы, прополоскать рот кипяченой водой или специальным слабо концентрированным раствором алюмоквасцов.
Посуда для сбора отделяемого должна быть стерильной, желательно стеклянной, с плотно закрывающейся крышкой. В настоящее время в аптеках продаются специальные, предназначенные для анализов контейнеры.
После глубокого вдоха делается максимально резкий выдох и мокрота сплевывается в подготовленную емкость.
Можно недолгое время до отправки в лабораторию хранить собранное отделяемое в холодильнике.
Важно! Слюна в мокроте нередко приводит к искажению результатов анализа на туберкулез. Поэтому нужно стараться, чтобы в биоматериал ее попало как можно меньше.
В случаях, когда кашель не сопровождается отхаркиванием мокроты, врач может назначить стимулирующие этот процесс препараты. Если естественным образом взять материал для диагностики не получается, прибегают к сбору при помощи зонда.
Одного исследования, основанного на самостоятельном сборе мокроты пациентом, для постановки диагноза «туберкулез» недостаточно. Поэтому еще дважды больной будет сдавать отделяемое под наблюдением медицинских работников.
источник
Мокрота при туберкулезе: возбудитель, правила сдачи посева, проведение анализа, диагностика и врачебный диагноз
Туберкулез — опасное инфекционное заболевание, которое поражает внутренние органы человека и животных. В основном под удар попадают легкие, но также существует туберкулез почек, мочевого пузыря, костей и прочих органов и систем.
Несмотря на современные методы диагностики и лечения данного заболевания, статистика распространения туберкулеза остается печальной. Особенно это касается России. По некоторым данным, россияне подвержены риску заражения в десять раз больше, чем жители развитых стран. Кроме того, туберкулез встречается даже у членов благополучных семей с высоким уровнем жизни. Поэтому так важно регулярно проходить медицинские осмотры и в случае необходимости сдавать анализ мокроты на туберкулез.
Возбудитель этого опасного заболевания — палочка Коха. Это микобактерия (лат. Micobacterium tuberculosis) , которая передается воздушно-капельным путем. Бактерия относится к классу грибов, имеет небольшие размеры и плотную оболочку, которая позволяет ей выжить в окружающей среде и делает микроорганизм очень живучим. Этим и объясняется распространенность заболевания — им можно заразиться при обычном разговоре с больным, особенно если он в это время чихает или кашляет.
Коварность заболевания заключается еще и в том, что в большинстве случаев оно протекает бессимптомно. По статистике, только один из десяти случаев приобретает активную форму.
Первыми тревожными симптомами будут являться:
- Длительный затяжной кашель.
- Появление в мокроте следов гноя и крови.
- Субфебрильные значения температуры.
- Снижение веса.
- Отсутствие аппетита.
- Постоянное ощущение усталости.
При наличии одного или нескольких признаков в обязательном порядке нужно пройти обследование. Особенно в том случае, если имеется кашель с отделением подозрительного секрета. Необходимо пройти флюорографию, которую должен делать каждый россиянин один раз в год.
В том случае, если на снимке будет обнаружено какое-либо образование, диаметр которого будет превышать один сантиметр, человека в обязательном порядке отправляют на сдачу дополнительных анализов.
На начальных стадиях у пациента выделяется лишь немого секрета. Обычно он представляет собой слизь белого цвета, что объясняется высоким содержанием белка.
На последующих стадиях в слизи появляются прожилки крови и гноя. На данном этапе цвет мокроты может быть желтого, зеленого и даже красного цветов. Все зависит от соотношения в ней крови и гноя. Фото мокроты при туберкулезе последних стадий представлено ниже.
На начальных этапах мокрота, как правило, вязкая и содержит много слизи. По мере развития заболевания в ней появляется большое количество влаги, что делает ее более жидкой. Исходя из этого, можно сделать вывод, что мокрота при туберкулезе может быть самой разной консистенции.
В медицинской диагностике существует несколько способов определения заболевания у пациентов. Наиболее распространенным из них является бактериологический посев мокроты.
Анализ мокроты на туберкулез проводится в два этапа:
- Внешний осмотр мокроты (макроскопия).
- Бактериологический посев (микроскопия).
Как правильно провести процедуру сбора биологического материала? У человека, больного туберкулезом, в мокроте содержится огромное количество палочек Коха. При исследовании слизистых выделений можно обнаружить возбудителя и сделать заключение о наличии или отсутствии заболевания у пациента.
Однако для точных и достоверных результатов пациенту необходимо правильно подготовиться к сдаче анализа и осуществить сбор мокроты на микобактерии туберкулеза в соответствии со всеми правилами:
- Чрезвычайно важно проводить анализ с утра, так как за ночь в верхних дыхательных путях скапливается большое количество секрета. Это поможет ему с легкостью отойти от стенок бронхов наутро.
- Пациент должен отложить завтрак, пока не будет собран биоматериал. Дело в том, что прием пищи может изменить состав мокроты при туберкулезе, а также затруднить ее отхождение.
- Некоторые врачи советуют пациентам предварительно принять отхаркивающее средство, чтобы облегчить отхождение биоматериала.
- Следует обратить внимание на то, что нужно собирать именно мокроту, а не слюну.
- Перед сдачей анализа необходимо почистить ротовую полость щеткой с зубной пастой, после чего прополоскать рот кипяченой водой. Это поможет избежать попадания в мокроту каких-либо посторонних бактерий. Чистить зубы следует зубной щеткой с жесткостью не выше средней. Это снизит риск травмирования десен и предотвратит попадание крови в мокроту. При туберкулезе она может присутствовать в биологическом материале только на поздних стадиях заболевания.
- Сдается биоматериал в специальный контейнер, который можно приобрести в любой аптеке. Контейнер является стерильным и имеет завинчивающуюся крышку, которую нужно открыть непосредственно перед взятием мокроты. После сбора контейнер сразу же закрывают.
- Для более продуктивного отхождения мокроты пациенту следует сделать три глубоких вдоха, после чего эффективно откашляться.
- Количество материала, необходимого для успешного проведения анализа, обычно можно получить за два-три отхаркивания.
- Очень важно сдавать мокроту в хорошо вентилируемом помещении. Вход в него должен быть помечен специальным знаком, означающим, что посторонним входить сюда строго запрещено. Врачи должны иметь определенный уровень защиты в виде маски или респиратора.
Даже на начальных этапах заболевания мокрота больного туберкулезом внешне отличается от нормы. Она приобретает сероватый или зеленоватый цвет, в ней присутствуют кусочки слизи или гноя. На первых стадиях наличие крови совсем необязательно, это больше характерно для кавернозной стадии, когда уже нарушена целостность сосудов.
При осмотре под микроскопом обнаруживаются овальные или слегка изогнутые палочки. Длина которых составляет от 1 до 10 мкм, а диаметр — от 0,2 до 0,6. Микобактерии туберкулеза в мокроте выглядят следующим образом: обратите внимание на фото, которое представлено ниже.
Кроме того, с помощью микроскопа можно обнаружить кальциевые соли, образования холестерина, эластичные волокна. Все это — продукты распада клеток легких. Обнаружение их в анализе говорит о том, что процесс поражения органов уже начался.
Затем проводится бактериологический посев мокроты на туберкулез:
- Лаборант проводит посев мокроты на питательную среду, помещенную в чашку Петри.
- На втором этапе работы производится окраска препарата с помощью метода Циля-Нельсона. Этот метод предполагает осветление карболовым раствором фуксина. После этого на препарат воздействуют рядом химических веществ (солянокислым спиртом, серной кислотой).
- Следующим действием является окрашивание препарата с помощью метилена синего.
- В результате этого весь препарат становится синим, а туберкулезные бациллы не окрашиваются. Поэтому в случае инфицирования их будет очень хорошо видно. Если же весь препарат синий, то это будет означать отсутствие туберкулеза у пациента.
Стоит учесть, что первый отрицательный результат не является гарантией здоровья. Дело в том, что, хоть данный метод и является очень чувствительным, он гарантирует достоверность результата только при наличии в 1 мл образца не менее 100 тысяч микобактерий. Поэтому при наличии подозрений туберкулеза у пациента ему необходимо сдать мокроту еще два раза с интервалом в 1 месяц.
Чувствительность первого анализа составляет 80%, в то время как второго и третьего — 90% и 97% соответственно.
В случае, если все три анализа будут отрицательны, можно с уверенностью делать вывод о том, что пациент здоров. Анализ мокроты на туберкулез длится около двух — пяти недель. Столько времени требуется для определения возбудителей в мокроте.
Однако проведение бактериологического анализа не всегда возможно. Бывают случаи, когда отхаркивание биоматериала неэффективно. Что же делать в таких ситуациях? В медицинской диагностике существует метод бронхоскопии, когда специалист с помощью аппарата берет образцы бронхолегочной ткани.
Делается данная процедура после проведения местной анестезии пациенту. В случае, если пациентом является ребенок, который не сможет спокойно лежать во время процедуры, то потребуется общий наркоз. Проведение бронхоскопии длится несколько минут, во время которых специалист вводит небольшой манипулятор через носовую или ротовую полость. На конце устройства имеется щуп, способный захватить нужное количество образца.
Один из плюсов данного метода — возможность удаления патологического секрета из бронхов больного.
Один из самых современных способов диагностики туберкулеза — проведение полимерной цепной реакции, которая заключается в выделении из биоматериала фрагмента ДНК микобактерий, что позволяет делать вывод об инфицировании пациента.
Основной ее плюс — экспрессивность. Результат анализа готов уже через 3-5 часов, а значит, не нужно ждать несколько недель, как в случае с бактериологическим посевом. К достоинствам метода также можно отнести:
- Высокую достоверность полученных результатов.
- Малое количество материала, необходимого для анализа.
- Возможность проведения анализа в любом биологическом материале.
Недостатками метода являются:
- Его высокая стоимость.
- Неэффективность анализа после противотуберкулезного лечения. Дело в том, что у выздоровевшего человека в организме присутствуют мертвые микобактерии. При этом ПЦР все равно даст положительный результат, несмотря на то, что человек уже здоров.
В современном мире туберкулез перестал считаться смертельным заболеванием, как это было еще недавно. Данная болезнь лечится, и довольно успешно. Главное — вовремя обнаружить возбудителя в своем организме. Для этого в медицинской диагностике существует несколько эффективных способов обнаружения микобактерий туберкулеза: флюорография, бактериологический посев мокроты на туберкулез, бронхоскопия, ПЦР и другие. Не стоит пренебрегать такой возможностью. Нужно регулярно проходить медицинские осмотры, следить за общим самочувствием, стараться повышать уровень своей жизни.
источник
Какой кашель при туберкулезе? Разберемся подробнее в данной статье. Кашель, который длится более семи дней и сопровождается повышением температуры тела, – первый симптом этой страшной патологии.
Туберкулез – это болезнь легких, которую провоцируют микобактерии, распространяющиеся в тканях дыхательных органов человека. При этом наибольшую степень поражения они наносят легким, однако это заболевание может развиваться и в других органах человеческого организма. Туберкулез на сегодняшний день лечится очень успешно, но выздоровление до сих пор остается весьма длительным. Иногда оно затягивается даже на несколько лет, что зависит от характера кашля и от того, насколько поражены легкие больного туберкулезом.
В современном мире известно множество различных штаммов бактерий, вызывающих туберкулез, и не все они лечатся антибиотиками, поскольку у них выработалась устойчивая приспособленность к ним.
- повышенная температура;
- приступы сухого кашля;
- заострение черт лица;
- боли в области подреберья;
- кровохаркание.
Это заболевание может протекать в открытой и закрытой формах. Первая из них не представляет никакой опасности для окружающих, так как бактерии, вызвавшие данное заболевание, подавлены иммунной системой организма. Но эта форма заболевания может перейти в открытую, если не принять соответствующих мер по лечению этого недуга. Такое состояние очень опасно как для заболевшего, так и для окружающих людей, поскольку способ распространения заболевания в этом случае – воздушно-капельный.
Какой кашель при туберкулезе? Это частый вопрос.
Более всего рискуют заболеть туберкулезом:
- люди с ослабленным иммунитетом;
- дети;
- ВИЧ-инфицированные;
- медицинский персонал, работающий в учреждениях по борьбе с туберкулезом;
- лица, которые имеют тесный контакт с больными (ухаживающие);
- люди, страдающие никотиновой зависимостью;
- бродяги;
- люди, страдающие алкоголизмом и наркоманией;
- заключенные;
- лица, имеющие крайне низкую массу тела, а также те, кто принимает лекарственные препараты, помогающие бороться с депрессией.
Какой кашель при туберкулезе, описано ниже.
Свойства человеческого организма предполагают борьбу с любыми патогенными микробами, которые попадают в него. Тем не менее в некоторых случаях такая борьба оказывается бесполезной, поскольку иммунитет сильно ослаблен и не способен подавлять атаку таких бактерий. Сначала организм борется, поэтому симптомы болезни могут сразу себя не проявить, но когда развитие туберкулезной палочки достигает определенных пределов, происходит воспаление тканей дыхательных путей, что и является причиной кашля – основного признака туберкулеза легких.
Чтобы у человека была возможность выявить болезнь на начальной стадии, он должен быть внимателен к любым проявлениям кашля. Во время инкубационного периода данного заболевания он может быть слабым, что позволяет перепутать его с обычным кашлем курильщика. И в это время диагностировать заболевание нельзя никак иначе, чем сделать рентген легких, поскольку это единственное исследование, способное установить наличие болезни. Еще одним симптомом может быть повышение температуры, как регулярное, так и однократное.
У человека, заболевшего этим недугом, могут возникать редкие позывы к кашлю, но они больше похожи на проявление аллергии либо признаков острых респираторных инфекций. Это может быть самый обычный легкий кашель, который возникает обычно при банальной простуде или гриппе.
При первой стадии заболевания кашель имеет персистирующий характер, поэтому люди, как правило, пытаются лечиться самостоятельно и обращаются к врачу уже на более поздних сроках болезни.
При развитии процесса роста туберкулезной палочки в дыхательных путях человека кашель приобретает более глубокий характер, и пациент начинает испытывать трудности в процессе дыхания. Многие описывают это как ощущение комка в пространстве грудины, которое не проходит даже после снижения кашлевой деятельности. Лечение туберкулеза легких должно быть незамедлительным и комплексным.
Основной причиной кашля при возникновении данного заболевания является то, что в просвете воспаленных бронхов вырабатывается большое количество слизи, которая является реакцией на поражение легочных тканей. Этот секрет препятствует свободному прохождению воздуха, порождая позывы к кашлю, что происходит путем ответной реакции головного мозга на поступающую в него углекислоту, являющуюся продуктом нарушенного газообмена в человеческом организме. Таким образом, начинается кашель – своеобразный защитный рефлекс дыхательной системы, которая не способна нормально функционировать.
Как правило, при туберкулезе сухой кашель, а иногда влажный.
Затяжной кашель во время течения болезни объясняется тем, что в бронхах и их ответвлениях протекает постоянный воспалительный процесс, что провоцирует выработку мокроты. Мокрота скапливается в очень больших количествах, однако ее откашливание происходит по-разному. Таким образом, нарушается естественная вентиляция легких, а болезнь прогрессирует.
Пациент начинает кашлять все чаще и чаще, ему становится труднее дышать, а в легких начинают развиваться гнойные процессы.
Кашель больного туберкулезом может носить различный характер:
- сухой кашель, который не сопровождается выходом мокроты и отличается тем, что кашлевые позывы становятся для больного невыносимыми и сильно затрудняют дыхательный процесс;
- влажный, то есть тот, который сопровождается выведением из верхних отделов дыхательных путей мокроты, однако она выделяется в незначительных количествах, такой кашель часто называют «непродуктивным»;
- смешанный характер кашля при туберкулезе, когда в процессе вырабатывается мокрота, однако ее выход происходит время от времени.
Одним из обязательных обследований, которое должен пройти человек, заболевший туберкулезом, это анализ выделяемого при кашле секрета. Специалисты лаборатории, осуществляющей изучение этого биоматериала, определяют состав мокроты, количество в ней гнойных выделений, крови, а также содержание микобактерий, которые вызывают данное заболевание. Во время поздних стадий туберкулеза мокрота может иметь цвет крови, поскольку активная кашлевая деятельность способствует постепенному разрушению капилляров легких.
Лечение туберкулеза легких также зависит от стадии болезни.
Данное заболевание проходит четыре этапа, которые отличаются друг от друга способом диагностики, опасностью для окружающих людей, а также негативными последствиями для организма самого пациента. Все стадии излечимы, но отличие методик по выздоровлению заключается в том, что каждую последующую лечить намного сложнее.
Данное заболевание на начальном этапе характеризуется тем, что в легких наблюдается единичный участок поражения микобактериями. Это означает, что пациент является заразившимся первично. На данной стадии кашель выражен слабо, однако его может и вовсе не наблюдаться. Организм борется с таким очагом очень активно, как бы изолируя его от окружающих тканей легких специальными антителами.
Данная форма туберкулеза является закрытой, опасности для окружения не представляет и выявляется, как правило, на плановом проведении больному флюорографического исследования. Иногда достаточно пройти курс иммуностимуляторов, чтобы победить бактерии.
Данная стадия заболевания характеризуется латентной формой, когда пациент является носителем бактерий, не заражая при этом окружающих людей. Опасность этой степени туберкулеза заключается в том, что в случае резкого снижения иммунной защиты такого человека бактерии туберкулеза начинают активно размножаться и атаковать не только легкие, но и соседние органы. Бывают случаи, когда на данном этапе болезни развитие этих бактерий периодически возрастает или снижается.
Симптоматикой этой стадии туберкулеза является очень низкий уровень иммунной защиты. Кашель в такой период возникает редко, а если он и есть, то эти симптомы выражены настолько слабо, что пациенты часто не обращают на них внимания.
Основная задача больного – повышение иммунитета и прием антибактериальных средств, можно даже народных, например, целебной настойки с алоэ, барсучьим жиром и чесноком, но только по назначению врача.
Развитие третьей степени туберкулеза характеризуется множественными поражениями не только легких человека, но и соседних органов, что вызывает также рецидивирующие проявления различных симптомов этого заболевания. Однозначно сказать, опасно ли это в плане заражения окружающих людей, нельзя, поскольку зависит этот фактор от каждого конкретного случая.
Эта стадия может протекать как в открытой, так и в закрытой форме. В случае, когда участки поражения находят выход в бронхи пациента, тогда развивается открытая форма, и с выдыхаемым воздухом бактерии попадают в окружающее пространство. Симптомы данной стадии туберкулеза — кашель с мокротой, которая имеет гнойное содержание и кровянистые прожилки. Задача доктора – изолировать больного и назначить курс лечения согласно результатам его анализов.
Эта стадия называется диссеминированным туберкулезом, когда в легких развивается отмирание тканей за счет гнойных воспалений (сепсис). Инфекция начинает активно поступать в поток крови, что способствует ее распространению по всему организму. В подобной степени данное заболевание является настолько заразным, что пациента необходимо изолировать от внешних контактов. Выявляется эта стадия болезни любым из методов диагностики туберкулеза, а симптомами болезни являются кровохарканье, высокая температура тела, развитие менингита и многое другое. Четвертая стадия туберкулеза крайне опасна для жизни пациента.
Для лечения назначается курс фармакологических препаратов, которые можно дополнить народными средствами, например приемом сока чеснока каждые 3-4 часа.
источник
Основной функцией, которую выполняет в организме человека трахеобронхиальный секрет или мокрота, является защитная или бактерицидная.
В сутки ее количество достигает 100 мл в виде бесцветной, не имеющей запаха и характерных разделительных слоев, по характеру реакции щелочной или нейтральной жидкости.
До 95,5% мокроты — это вода. Органические вещества занимают 3,5-3,6%.
Остальное в трахеобронхиальном секрете — это неорганические соли и незначительное процентное количество кислот. Все эти показатели изменяются, если отхаркивается мокрота при туберкулезе.
Разрушающее действие микобактерий в легких сопровождается увеличением активности иммунного ответа, что не может не отразиться и на патологически измененном секрете.
Каждую минуту человек совершает от 14 до 17 вдохов и выдохов. Этот процесс взаимодействия легких и окружающей среды обеспечивает дыхательная система. Один вдох — это до 500 мл воздуха, который содержит не только кислород, но и вредные вещества, тяжелые химические элементы, вирусы, включая микобактерии.
Рассмотрим, как возникает мокрота в нормальных условиях, насколько изменяется при туберкулезе, и что это такое за выделение.
Образованная, в основном, мерцательным эпителием слизистая оболочка, которая вырабатывается в верхних дыхательных путях, и продуцирует так называемую слизь трахеобронхиального дерева.
Защитную роль в ней играют секреторные иммуноглобулины. Они вырабатываются в трахее и бронхах, обеспечивают фагоцитоз, распознавание и захват иммунной системой инородных клеток и чужеродных микроорганизмов, ферментов бактериального, лейкоцитарного и макрофагального происхождения.
Вот почему начинает отхаркиваться мокрота, если возникает кашель при туберкулезе легких.
Это свидетельствует о том, что нарушается естественная эпителиальная оболочка, на поверхности которой находятся палочки Коха, увеличивается и изменяется качественный состав секрета трахеи и бронхов.
Ошибочное мнение о том, как выглядит мокрота при туберкулезе и ее цвет, очень часто приводит к несвоевременной диагностике и осложнениям заболевания. Быстро размножающиеся и устойчивые микобактерии вызывают легочное кровотечение, скопление газа в плевральной полости, деформацию и разрушение дыхательной системы, поражение других жизненно важных органов.
Когда мокрота стекловидная или белого цвета становится обильной и ее суточное количество достигает 1-1,5 литра, такой патологический процесс наблюдается, в основном, при туберкулезе легких на начальной стадии.
Слизистый характер может указывать на очаговую форму.
Если при кашле выделяется гнойная мокрота, возможно наличие туберкулезного плеврита с выделением серозного экссудата. Он возникает в результате воспалительного процесса и имеет прозрачный с зеленоватым оттенком жидкостный состав. Может указывать на очаговое, инфильтративное или диссеминированное поражение легкого.
Кашель с отделением слизисто-гнойной мокроты чаще всего наблюдается при цирротической форме. Основной для развития заболевания служит воспалительный инфильтрат, который представляет собой скопление в легком гнойного вещества, содержащего лейкоциты, клетки плазмы, эритроциты. Поражённый участок подвергается склерозированию, образовывается абсцесс или отдельная полость, каверна, заполненная некротическими массами.
Ярко выраженная мокрота с прожилками или кровью сопровождает инфильтративную, диссеминированную и фиброзно-кавернозную форму туберкулеза. Этот признак свидетельствует о том, что в легком начинается деструктивный процесс, вызванный распадом наполненной омертвевшими тканями каверны, кровотечение или развитие бронхолегочного свища.
В редких случаях, сильный сухой кашель без выделения мокроты может соответствовать очаговому туберкулезу.
Течение инфекции, в данном случае, латентное, не вызывает участков деструкции органов дыхания. Зона поражения легкого ограничивается одним-двумя сегментами.
Неоднородна и консистенция мокроты. На начальной стадии туберкулеза она жидкая и прозрачная. Густая, со слизью или гноем жидкость встречается при вторичном заражении или в уже запущенной форме туберкулезной инфекции, вязкая с большим содержанием лейкоцитов бывает достаточно редко.
При любом, даже малейшем подозрении на развивающийся туберкулез мокрота — один из обязательных показателей наличия микобактерий в лёгких.
Именно поэтому для диагностики так важно изучение ее цвета, количества, характера консистенции, состава, включая патологические опасные элементы. В зависимости от требований анализа назначается подготовка для сбора мокроты, а пациента информируют о соблюдении основных ее правил.
В случае, когда биологического материала достаточно, образцы можно получить утром до приема пищи. Заранее необходимо позаботиться о чистоте ротовой полости: почистить зубы, прополоскать рот теплой кипяченой водой.
Выделяется мокрота лучше при глубоком дыхании, но только путем откашливания, а не отхаркивания в специально приготовленную банку. Достаточно двух плевков. Если мокрота выводится плохо, ее сбор можно осуществлять в течение 1-3 суток до предполагаемого анализа. Собранный материал помещается в холодильник.
Важно учитывать, что для получения чистого образца мокроты, контейнер должен быть с широким горлышком, иметь диаметр не менее 35 мм, стерильным, с плотно закрывающейся крышкой. Желательно применять одноразовые емкости для дальнейшей их утилизации.
Биологический материал не должен попасть на края или наружную поверхность контейнера. Сбор мокроты должен проводиться в хорошо проветриваемом помещении. В домашних условиях необходимо открыть окна.
Взятие образца мокроты для исследования может происходить и при бронхоскопии. Этот метод позволяет одновременно визуализировать и состояния трахеобронхиального дерева, и получить необходимую для дальнейшего обследования жидкость.
Процедура назначается при явном кровохарканье, выделении зловонной обильной слизи, немотивированном кашле.
Оценка полученного биологического образца будет проводиться исключительно в условиях лаборатории. Общий анализ или бактериологическое исследование мокроты на туберкулез дает возможность выделить микобактерию, определить ее вирулентность при посеве жидкости на специально созданные благоприятные среды с дальнейшим определением чувствительности палочки Коха к антибиотикам.
Обладает большой информативностью проведенный анализ ПЦР на туберкулез. В основе исследования находится выделение из полученной ранее мокроты возбудителя в местах наибольшей концентрации фрагментов чужеродных ДНК. При помощи копирования выбранных участков создается последовательность генома микроорганизма, производится его сравнение с имеющимися образцами палочки Коха.
Бактериоскопия мокроты на кислотоустойчивые микобактерии, или КУБ. Для проведения данной диагностики используется выявление микобактерий, известное как окраска по Цилю-Нильсену. Информативность данного метода не уступает ПЦР анализу.
В результате микроскопии проводится нанесение на предметное стекло биологического, полученного ранее материала, который нагревают, сверху наносят фукусин, обесцвечивают соляной кислотой. Завершают манипуляции метиленовым синим. Положительным результатом считается определение микобактерий с малиновым оттенком.
Анализ плеврального скопления жидкости воспалительного характера, выпота, или цитологическое исследование мокроты на туберкулез. Выделяется мокрота прозрачная или с желтоватым оттенком, характеризуется наличием биологического серозного экссудата.
В результатах просматривается значительное увеличение белка свыше показателя 30 г/л, количество лимфоцитов и эозинофилов составляет около 10%, содержание глюкозы падает до 3,3 ммоль/л. Явное нарушение кислотно-щелочного равновесия проявляется в значении pH, которое уменьшается в кислую сторону.
Менее эффективен микроскопический лабораторный анализ на туберкулез. Полученные образцы помещают под предметное стекло для дальнейшего изучения подозрительных или неестественных участков. При туберкулезе обнаруживаются бледно-розовые клетки Пирогова-Лангханса, входящие в состав гранулемы, пропитанные солями эластичные и фибринозные волокна. Указывают на распад легочной ткани и кристаллы жирных кислот.
источник
Ежедневно железистыми клетками трахеи и крупных бронхов продуцируется небольшое количество слизистого секрета, призванного очистить дыхательные пути от попадающих пылевых частиц и микробных агентов. При инфицировании легочного дерева количество этого секрета значительно увеличивается, он содержит большое число клеток иммунитета и элементов воспаления.
Такое патологическое отделяемое называется мокротой, и при различных заболеваниях она имеет свои особенности. А какая мокрота при туберкулезе? Разберём в нашем обзоре, фото и видео в этой статье.
Появление мокроты при туберкулезе происходит не сразу. Начальные этапы болезни, как правило, сопровождаются сухим и малопродуктивным кашлем.
Появление гнойного или слизисто-гнойного экссудата связано с прогрессированием инфекционного процесса в лёгких и ростом очагов воспаления. При этом железистыми клетками бронхов активно продуцируется патологический секрет, который выделяется наружу при каждом кашлевом толчке.
Мокрота имеет различные характеристики, начиная от цвета и запаха, заканчивая вязкостью и консистенцией. Особенности воспалительного экссудата при туберкулезе представлены в разделах ниже.
Как мы выяснили, на начальных стадиях заболевания мокроты нет совсем, или пациент отхаркиваться совсем немного белой слизи в течение дня. По мере прогрессирования туберкулёза ее количество постоянно увеличивается.
Объем мокроты может оценить только врач. При этом оценивается не только объем отдельных порций, но и количество патологического экссудата, который отхаркиваться больной в течение дня.
На начальном этапе заболевания мокрота может иметь беловатый оттенок. Это связано с содержанием в ней большого количества белка. Если патологический секрет бронхов содержит гной или прожилки крови,
Цвет мокроты при туберкулезе легких изменяется на:
В зависимости от состава выделяют несколько видов мокроты.
Таблица: Классификация мокроты:
| Вид | Описание | Заболевания |
| Слизистая | Является следствием простейшего катарального воспаления. Прозрачная. При туберкулезе практически не встречается. |
|
| Слизисто-гнойная | Состоит из слизи и некоторого количества гноя (погибших иммунных клеток). Прозрачная, имеет прожилки жёлтого или зелёного цвета. |
|
| Гнойно-слизистая | Идентична по компонентам с предыдущей, но содержит больше гноя, чем слизи. Имеет желтоватый или зеленоватый оттенок. | |
| Гнойная | Слизь отсутствует. Цвет мокроты грязно-зеленый или жёлтый. |
|
| Слизисто-кровянистая | Имеет красноватый цвет за счёт прожилок крови в слизистом отделяемом. |
|
| Слизисто-гнойно-кровянистая | Помимо крови и слизи также имеет в составе гной. |
|
| Кровохарканье | Выделение большого количества крови алого оттенка из дыхательных путей. |
|
Обратите внимание! По цвету мокроты предположить ее состав бывает трудно. Стандартная врачебная инструкция рекомендует провести несколько лабораторных тестов для определения основных физико-химических свойств отделяемого из бронхов.
По консистенции мокрота при инфицировании микобактериями туберкулёза может быть:
- Вязкой (содержит много слизи и белых кровяных телец). Чаще встречается на начальных этапах заболевания.
- Густой (небольшое количество слизи и лейкоцитов, а также жидкости). Определяется при инфильтративном туберкулезе.
- Жидкой (содержит много влаги и мало форменных элементов).
Патологический секрет бронхов является одним из основных материалов для исследования в диагностике туберкулёза. Она позволяет не только подтвердить данные рентгенологического обследования, но и выявить больных с открытой формой инфекции, активно выделяющих МБТ и способных заразить окружающих.
Чтобы повысить диагностическую ценность анализов мокроты, каждому пациенту следует знать правила сбора мокроты на туберкулез.
Многих людей, получивших направление на анализ, интересует, как собрать мокроту на туберкулез. Чтобы полученная специалистом информация была максимально информативна, четко следуйте инструкциям, полученным в поликлинике или описанным ниже.
Обратите внимание! Собирайте патологический секрет бронхов только в стерильные контейнеры. Как правило, их выдают вместе с направлением, перед тем как сдавать мокроту на туберкулез.
Правильный сбор мокроты на туберкулез состоит из нескольких последовательных шагов:
- Сядьте на стул с жёсткой спинкой напротив распахнутого окна.
- Сделайте медленный глубокий вдох, а затем выдох. Повторите 2-3 раза.
- На третьем вдохе резко встаньте. Это позволит лёгким наполниться воздухом.
- Сразу же после вдоха с силой выдохните. Резкое поджатие диафрагмы спровоцирует кашлевой толчок.
- Сплюньте выделившуюся мокроту в контейнер и плотно закройте его крышкой.
Обратите внимание! Лучше собирать скопившийся в бронхах экссудат сразу после пробуждения. Перед сбором биологического материала можно прополоскать рот, но нельзя чистить зубы.
Как правильно сдать мокроту на туберкулез? Хранят полученный образец в прохладном месте (можно в холодильнике, отдельно от продуктов). Желательно отнести его в лабораторию как можно раньше. Исследование мокроты проводится не позднее 12-18 часов после сбора.
Исследование биологического материала начинается с его осмотра. У больных она обычно имеет слизисто-гнойный или гнойный характер.
При туберкулезе в мокроте можно обнаружить такие патологические включения как прожилки крови или бронхиолиты (небольшие округлые обызвествленные образования). Развитие кровохарканья – тревожный признак, говорящий о деструктивных изменениях тканей и обычно требующий немедленной госпитализации пациента.
Микроскопия мокроты при туберкулезе проводится неоднократно. Подготовленные мазки окрашиваются по Цилю-Нильсену.
Поскольку микобактерии являются кислотоустойчивыми микроорганизмами, они ярко выделяются среди прочих микробов. При микроскопии они выглядят как ярко-красные палочки на синем фоне (см. фото).
Обратите внимание! Отсутствие МБТ в окрашенных мазках мокроты не позволяет полностью исключить заболевание.
Повысить результативность бактериоскопического метода диагностики позволяет использование люминесцентной микроскопии. При этом МБТ ярко выделяются на темно-зеленом фоне желтым свечением.
Посев мокроты на туберкулез выполняется в рамках бактериологического исследования. В качестве «золотого стандарта» для выращивания колоний МБТ применяется плотная питательная среда Ливенштейна-Йенсена. Рост микроорганизмов происходит в среднем за 15-80 дней.
Исследование мокроты пациентов с подозрением на туберкулёз имеет важное диагностическое значение. Однако не стоит забывать и о стандартном алгоритме диагностики инфекции, включающем рентгенографию органов грудной клетки, клинические анализы крови и мочи. Лишь на основании комплексного обследования специалист сможет поставить черный диагноз и назначить подходящее лечение.
Использование материалов сайта возможно только при наличии активной ссылки на первоисточник.
Все рекомендации, приведенные на сайте, носят ознакомительный характер и не являются предписанием к лечению.
источник
Туберкулез успешно лечится, особенно если его диагностировать на ранних стадиях. Поэтому важно знать, какая мокрота при туберкулезе, чтобы своевременно распознать патологический процесс. Ведь с нее иногда все и начинается.
Мокрота – это трахеобронхиальный секрет, содержащий также примеси слюны и отделяемое слизистой носа и околоносовых пазух. Трахеобронхиальный секрет обладает бактерицидными свойствами, выводит ингалированные частицы и обменные продукты, что обеспечивает нормальную работу реснитчатого эпителия. В норме его выделяется 10-100 мл в сутки. Выделяемый секрет человек обычно проглатывает.
Если человеку приходится отхаркиваться, говорят о возникновении мокроты. Она является патологической и свидетельствует об измененном составе трахеобронхиального секрета и нарушении механизмов его выведения.
Мокрота не всегда свидетельствует о заболеваниях. Слизь выводится из дыхательных путей, способствуя их очищению от отмерших эпителиальных клеток и частиц пыли. У здоровых людей она не имеет цвета и запаха, с жидкой консистенцией. Она без проблем выводится, человек этого даже не ощущает.
О начале патологического процесса в области дыхательной системы обычно свидетельствуют неудобства при отхаркивании мокроты. При этом увеличивается в объеме ее количество, меняется цвет и консистенция, могут появиться различные примеси. Зачастую на первых стадиях туберкулеза больного не мучают никакие симптомы, может наблюдаться только изменение характера мокроты.

Исследование секрета позволяет обнаружить заболевание и установить его характер. А в некоторых случаях это даже помогает определить причины развития туберкулеза.
При туберкулезе меняется характер мокроты. Однако определить заболевание только по внешнему виду выделяемого секрета невозможно. Обязательно нужно проводить ряд диагностических исследований. Однако нужно знать, как выглядит мокрота при туберкулезе. Это может помочь своевременно заподозрить патологический процесс в организме.
В норме в сутки отделяется 10-100 мл мокроты, которую человек проглатывает. Часть из нее может выделяться через носовые ходы, а часть отхаркиваться. При развитии патологического процесса в дыхательной системе количество образующегося секрета повышается до 500-1500 мл в сутки в зависимости от выраженности заболевания.
Чем сильнее поражена дыхательная система, тем больше мокроты будет отделяться. Поэтому на ранних стадиях туберкулеза может наблюдаться только незначительное увеличение количества мокроты. Поначалу ее объем может быть приближенным к норме. Но по мере распространения инфекции количество секрета будет постоянно расти.
Но самостоятельно определить заболевание только по увеличенному объему мокроты невозможно. Это может свидетельствовать не только о туберкулезе, но и о других патологиях дыхательной системы. Также необходимо обратить внимание на наличие других признаков болезни. Наличие сразу нескольких проявлений должно стать поводом обращения к специалисту.
Цвет мокроты при туберкулезе может быть разным. Он зависит от стадии патологического процесса и степени разрушения слизистой оболочки дыхательных путей. Вот какая мокрота при туберкулезе легких может быть:
- Прозрачная. Она жидкая, не содержит никаких примесей, стекловидная. Ее возникновение характерно для первых стадий патологического процесса.
- Белая. Говорит о начале воспалительного процесса, когда наблюдается чрезмерная выработка белка. Такой цвет отделяемого характерен для начальной стадии туберкулеза. Чем насыщеннее цвет мокроты, тем интенсивнее протекает патология.
- Коричневая. Свидетельствует о поражении кровеносных сосудов. Когда появляется такая мокрота, значит, уже началось разложение тканей. Секрет коричневатого оттенка является продуктом расщепления содержащегося в крови белка.
- Желтая или зеленая. Обычно содержит белые прожилки. Появляется, когда из-за воспалительного процесса начинается выработка гноя. Чем сильнее оттенок секрета приближен к зеленому, тем больше гноя вырабатывается.
- Черная. Может говорить о запущенной стадии туберкулеза. Но если диагноз не подтвержден, и такое явление является единичным случаем, это может указывать на окрашивание мокроты табачными смолами, яркой газировкой, кофе и прочими веществами.
- Алая. В этом случае мокрота содержит примеси крови. Это говорит о серьезном повреждении кровеносных сосудов, из-за чего началось внутреннее кровотечение в области дыхательной системы. Наблюдается на последних стадиях заболевания. При возникновении такого симптома необходимо незамедлительно обратиться к врачу.
Наиболее характерным признаком туберкулеза является мокрота красного цвета. А все остальные случаи могут наблюдаться и при других заболеваниях. Поэтому нет определенного ответа на вопрос, какого цвета мокрота при туберкулезе.
Чаще всего мокрота при туберкулезе не имеет запаха. Но во время заболевания местный иммунитет снижается, поэтому может присоединиться другая инфекция. От этого мокрота может иметь гнойный характер, сопровождаясь запахом гноя.

Появление гнилостного запаха может говорить об отмирании тканей дыхательной системы. В таком случае в составе мокроты будут наблюдаться продукты распада.
По составу мокрота является неоднородной. Даже в нормальном состоянии она содержит секрет из носовой полости, околоносовых пазух, трахеи и бронхов. А при присоединении патологического процесса она может содержать:
- Гной. Представляет собой скопления лейкоцитов, которые появляются при воспалительном процессе.
- Серозная жидкость. Представляет собой воспалительный экссудат.
- Кровяные частицы. Появляются в составе мокроты в случае изменения стенок легочных капилляров. Также могут возникать из-за повреждения кровеносных сосудов.
Притом необязательно, чтобы все вышеперечисленные компоненты содержались в мокроте. Наличие хотя бы одного из них говорит о развитии патологического процесса.
Также необходимо знать, какую консистенцию может иметь секрет, выделяющийся при туберкулезе легких. Она может быть жидкой и более густой. Обычно на начальных стадиях патологического процесса выделяется жидкий секрет. А со временем он сгущается. На поздних стадиях он выглядит как густое желе.
Характер выделяющейся мокроты отличается в зависимости от стадии и формы туберкулеза:
- Слизисто-гнойная. Обычно жидкая, без цвета и без запаха. Может содержать вкрапления гноя желтого или белого цвета. Такая мокрота характерна для начальных стадий туберкулеза. Если преобладает слизь, это может говорить об очаговой форме заболевания.
- Гнойно-слизистая. Она характеризуется средней вязкостью. Может быть желтого или зеленого цвета, в ней хорошо заметны слизистые комочки. Такая мокрота также появляется на начальных стадиях болезни. Но она свидетельствует о том, что уже протекают губительные для организма процессы. Может наблюдаться при цирротической форме заболевания.
- Гнойная. Она очень густая, желтого или зеленого цвета. Вкрапления слизи обычно отсутствуют. Для нее характерно появление неприятного гнойного запаха. Появляется на более поздних стадиях болезни, поражение легких прогрессирует. Гнойная мокрота характерна для экссудативной фазы туберкулеза. Может указывать на диссеминированную или инфильтративную форму.
- Слизисто-гнойно-кровянистая. По консистенции густая, содержит частицы слизи и гноя, а также кровяные вкрапления. Наблюдается при острой фазе туберкулеза. Появление кровяных вкраплений свидетельствует о разрыве каверн и проникновении их содержимого в бронхи.
- Кровохарканье. Такая мокрота имеет неоднородный состав с преобладанием частиц крови. Обычно она розовая или красная. Это критическая стадия туберкулеза, когда уже развилось легочное кровотечение. Больному нужна неотложная медицинская помощь.

Более выраженные признаки туберкулеза появляются тогда, когда патология достигает поздних стадий. В таком случае лечение затруднено. Поэтому рекомендуется проходить ежегодную плановую флюорографию.
Для получения достоверных результатов исследования мокроты, ее необходимо правильно собрать. Для анализов достаточно 2-3 мл выделяемого секрета.
При сборе материала для диагностики необходимо соблюдать следующие правила:
- Собирать мокроту необходимо сутра натощак. За ночь в бронхах накапливается остаточное количество мокроты. А при изменении положения тела она легко отхаркивается.
- Предварительно рекомендуется почистить зубы и прополоскать рот антисептическим составом. Это предотвратит попадание в мокроту бактерий из ротовой полости.
- Для сбора материала необходимо использовать только стерильную посуду. Можно приобрести специальную емкость в аптеке.
- Сделать глубокий вдох, собрать как можно больше мокроты и на выдохе сплюнуть ее в подготовленный сосуд.
- При необходимости собранный секрет можно хранить в холодильнике, но не дольше 2 часов.
Для обнаружения микобактерий туберкулеза могут проводиться такие исследования:
- Прямая бактериоскопия. Берется мазок мокроты, который окрашивают по методу Циля-Нильсена. Если есть МБТ, мазок окрашивается в красный.
- Люминесцентная бактериоскопия. Мокроту окрашивают флюорохромами, затем воздействуют на нее УФ-лучами. Через микроскоп МБТ видны как золотистые палочки.
- Бактериологический метод. Преимущество в том, что даже в небольшом количестве материала можно обнаружить МБТ. Достаточно 20-100 жизнеспособных микроорганизмов в 1 мл мокроты. Используются питательные среды, на которых выращиваются микобактерии туберкулеза. Это эффективная методика, однако ее недостаток в том, что для получения результата требуется довольно длительный период времени.
Также для диагностики туберкулеза могут использоваться и другие методы – флотация, седиментация. Притом не все методы связаны только с исследованием туберкулеза.
Изменение характера мокроты должно стать поводом незамедлительного обращения к врачу. Не всегда это указывает на туберкулез, но заподозрить заболевание стоит. Необходимо помнить, что чем раньше начать лечение, тем быстрее наступит выздоровление.
источник
По статистике Всемирной организации здравоохранения, ежегодно туберкулёзом заболевает около 9 млн. человек, из них около 3 млн. умирает от осложнений общего инфицирования лёгочной системы.
Помимо прочих опасных симптоматических признаков первым симптомом заболевания является кашель. Какой кашель при туберкулёзе бывает на различных стадиях заболеваний органов дыхания – это тема нашего разговора. Мы посетили Московский городской научно-практический центр борьбы с туберкулёзом и встретились с ведущим специалистом медицинского учреждения Туктаровой Людмилой Михайловной, чтобы задать ей вопросы, интересующие читателей нашего сайта.
– Здравствуйте, Людмила Михайловна! Перед тем как начать нашу беседу, хотелось бы знать, что такое туберкулёз и чем он опасен для человека?
Л. М.: – Здравствуйте, уважаемые читатели! Действительно, туберкулёз — это одно из самых опасных заболеваний органов дыхания, инфекционным возбудителем которого является палочка Коха. В 1882 году в одной из берлинских клиник ему удалось выделить бактерию, которая вызывает эту инфекцию. Туберкулёз лёгких или чахотка – это очень опасное заболевание, которое до XX столетия считалось неизлечимым. До сих пор у фтизиатров вызывает тревогу большое количество летальных исходов от этого заболевания. Основной причиной тому является позднее обращение к специалистам, когда инфекционное поражение лёгочной системы достигает своего пика. Первым признаком заболевания, который должен стать тревожным сигналом для человека, является постоянный надсадный кашель.
Важно! Следует помнить, что любой кашляющий человек представляет потенциальную угрозу для окружающих.
– Людмила Михайловна, а как определить степень заболевания, и какой кашель при туберкулёзе на ранней стадии бывает?
Л.М.: – У человека наблюдается потливость, небольшая температура и постоянный кашель. Кроме того, пациенты при начальной стадии заболевания жалуются на головную боль, отсутствие аппетита и потерю веса. По первоначальным признакам, кашель при туберкулёзе в начале инфицирования очень напоминает кашлевой рефлекс при бронхите.
Очень большое значение имеет первичная локализация очага инфицирования. Туберкулез лёгких на ранней стадии заболевания протекает бессимптомно. Болезнь маскируется под различные виды заболеваний дыхательной и респираторной системы. Однако существуют особые отличительные признаки, которые должны настораживать больного человека и его окружение:
- Появление субфебрильной температуры, когда у человека на протяжении длительного периода держится температура тела в пределах 37-38ºC. Щёки при этом покрываются румянцем, а глаза блестят от постоянно выделяющихся слёз.
- Человек стремительно теряет массу тела независимо от аппетита.
- Боль в грудной клетке или спине, сопровождающаяся лёгким покалыванием при вздохе или кашле.
- Ночная потливость – это ещё одна особенность патологического поражения органов дыхания, инфицированных бактериями.
- Разбитость организма и постоянная усталость даже при минимальной физической активности.
- Продуктивный кашель с незначительным выделением слизи.
Приступы кашля становятся всё чаще из-за нарушения газообмена в альвеолах и накапливающейся слизи в бронхах, затрудняющей вентиляцию лёгких.
– Людмила Михайловна, какой кашель при туберкулёзе лёгких самый опасный? Правда ли, что процесс инфицирования имеет необратимое действие?
Л. М.: – Естественно, что кашель с отхождением мокрот — это не всегда явный признак туберкулёза. Необходимо провести диагностику заболевания. Для этого используется рентгенологическое сканирование лёгких, микроскопическое исследование отходящих при кашле мокрот и прочие клинические обследования.
Внимание! Кашель с кровяными выделениями – это свидетельство серьёзной патологии, однако при своевременном обращении к врачу можно значительно снизить риск дальнейшего развития заболевания.
Важно знать, какой кашель при туберкулезе у взрослых проявляется при различных формах поражения органов дыхательной системы, и чем он опасен для окружающих:
- При латентном туберкулёзе (скрытая форма), характерны незначительные изменения в тканевой структуре лёгких. Кашель при микобактериальном инфицировании по такому типу не представляет угрозы для окружающих.
- Инфильтративный туберкулез выражается в скоплении большого количества клеточных элементов с кровяной примесью. Скопившийся инфильтрат в лёгких частично выходит с кашлем в виде кровяной мокроты, что является опасным для окружающих.
- Кавернозная форма лёгочного поражения при туберкулёзе характерна рядом симптоматических признаков (кровохарканье, глухой хрип в лёгких). Поражение крупных сосудов лёгочной системы приводит к внутреннему кровотечению, что влечет за собой гнойные и кровянистые выделения при кашле.
- Тотальное поражение происходит при цирротическом туберкулёзе, когда лёгкое полностью разрушается. Кашель при такой форме заболевания доставляет больному человеку нестерпимые страдания.
Диагностика лёгочного поражения туберкулёзом основана на анализе отходящих при кашле мокрот. У больного человека берется мазок с ротовой полости и путём полимеразной цепной реакцией, устанавливается степень концентрации биологического материала.
– Людмила Михайловна, как определяются симптомы заболевания у самых маленьких пациентов, и какой кашель при туберкулёзе у детей.
Л. М.: – Прежде всего, следует обратить внимание на длительность кашля у ребенка. Если кашель длится больше 3 недель, при этом не наблюдается сопутствующих заболеваний, температура стабильно держится в субфебрильных пределах, то это свидетельствует о возможных патологиях лёгочной системы. Такого ребенка следует немедленно показать врачу.
Туберкулёзное поражение внутригрудных узлов лимфатической системы в корне лёгкого чаще всего возникает при первичной форме туберкулёза. Отличием туберкулёзного бронхоаденита от системного поражения в лёгочной ткани при туберкулёзе являются минимальные его пневмонические изменения. Такая форма туберкулёза наиболее часто встречается у детей школьного возраста. Течение болезни проходит бессимптомно, однако, существуют и различные интоксикации:
- непродуктивный приступообразный кашель без мокроты;
- температура тела держится в субфебрильных границах;
- за счёт увеличения лимфатических узлов происходит сдавливание бронхов, вызывающее хрипы в грудной клетке.
Подтверждение диагноза происходит путем флюорографического и лабораторного исследования. Туберкулёзный бронхоаденит – это один из множественных признаков и симптомов развития туберкулёза у детей. При таком заболевании лёгочной системы предусмотрено лечение препаратами антибактериального действия и фармакологическими комбинациями, способствующими укреплению иммунитета. Кроме интенсивной патологической и специфической терапии рекомендовано санаторно-курортное лечение.
– Людмила Михайловна, существуют ли методы лечения кашля при туберкулёзе народными средствами?
Л. М.: – Так как кашель при туберкулёзе не является единственным симптомом, то лечить заболевание необходимо комплексно. Лечение туберкулёза народными средствами в домашних условиях не должно быть определяющим фактором. Народная медицина – это лишь вспомогательный способ многомесячного излечения бактериальной инфекции различными фармакологическими препаратами. Однако такое лечение нельзя исключать в комплексной противотуберкулёзной терапии.
Известно, что возбудителями туберкулёзной инфекции являются микобактерии.
Внимание! Воздушно-капельный путь очагового инфицирования лёгких – это основной тип передачи туберкулёза. Поэтому блокировка кашля при инфицировании, как самого распространенного пути заражения, имеет большое значение.
Используя средства народной медицины, можно не только укрепить иммунную систему организма, но и значительно уменьшить неблагоприятное воздействие микобактерий на лёгочную и респираторную систему.
Сок и/или экстракт чеснока обладает угнетающим антибактериальным действием на палочку Коха, останавливая его развитие. Для людей, страдающих инфекционным поражением лёгочной системы, в рационе обязательно должен быть чеснок. Рекомендуется к употреблению 2-3 зубчика чеснока каждые 3-4 часа.
Несколько рецептов приготовления «чесночного» лекарства:
- Перед сном мелко измельчаются 2 зубчика чеснока и заливаются стаканом тёплой кипяченой воды. После 12 часового настаивания лекарство от кашля при туберкулёзе готово. Принимается ежедневно по утрам на протяжении всего лечения.
- Растереть 100 г чеснока в кашеобразную массу с добавлением сливочного масла (100 г) и натурального пчелиного мёда (100 г). Вся целебная смесь настаивается на водяной бане в течение 10 минут. Применять ежедневно по 50 г перед употреблением пищи.
Существует множество различных лекарственных рецептов домашнего приготовления, помогающих в лечении кашля при туберкулёзе. Помимо важнейших защитных свойств этого растения для организма, алоэ спасает больных туберкулёзом от стремительного истощения. Вот некоторые рецепты:
- Для приготовления целительной настойки понадобятся следующие ингредиенты: барсучий жир (150 г), чеснок, почки березовые (по 50 г), 100 мл коньяка и 200 г алоэ. Все лекарственные компоненты перемешиваются и настаиваются в тёмном сухом месте для настаивания в течение 7 дней. По окончании срока, всё содержимое процеживается и переливается в чистую стеклянную посуду. Принимать по 2 ст.л. 3 раза в день за полчаса до еды.
- Смешать 200 г цветочного мёда со стаканом измельченных листьев алоэ. Целебная смесь разогревается на медленном огне до жидкого состояния. После остывания в отвар добавляется 1 ст.л. оливкового масла, всё тщательно перемешивается и отправляется в холодильник. Принимать по столовой ложке за 30 минут до еды.
Это лекарственное средство при лечении туберкулёза обладает уникальными природными компонентами и редкими биологически активными веществами. Для эффективного лечения рекомендуется применять натуральный жир, который не продается в аптеках.
источник