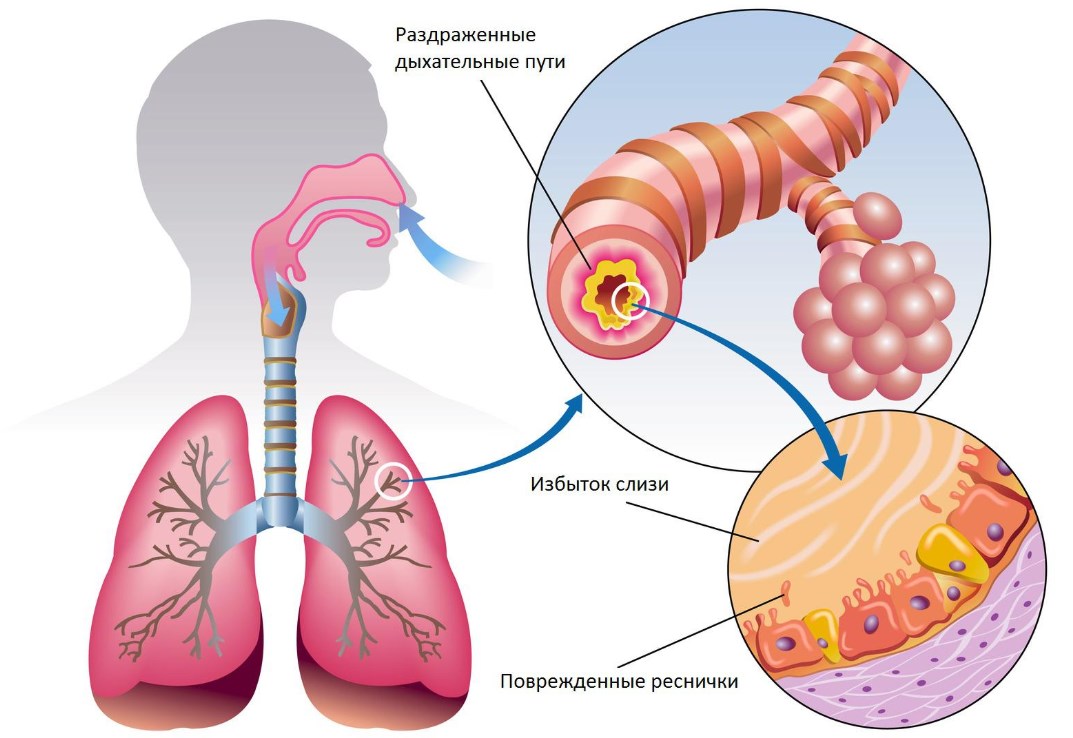
Таким симптомом, как кашель, могут сопровождаться различные заболевания дыхательной системы. Нередко при патологиях бронхов и легких появляется кашель с трудноотделяемой мокротой, лечение у взрослых которого необходимо начинать незамедлительно, поскольку застоявшаяся слизь затрудняет дыхание и замедляет процесс выздоровления.
Мокрота — это вязкая густая жидкость, которая образуется в нижних отделах дыхательного тракта. Ее отделение может быть связано с разными патологическими процессами. Влажный или сухой кашель с трудноотделяемой мокротой может возникать по разным причинам. Трудноотделяемый секрет при кашле способен появиться вследствие:
- бронхиальной астмы;
- абсцесса легкого;
- туберкулеза;
- рака легких;
- хронического бронхита;
- пневмонии;
- слизисто-гнойной формы муковисцидоза;
- крупа;
- коклюша;
- курения;
- вдыхания вредных химических веществ;
- тяжелых осложнений респираторных патологий;
- попадания инородного тела в дыхательные пути.
Кроме того, влажный или сухой кашель с трудноотделяемой мокротой может возникать в результате вирусных, грибковых или бактериальных инфекций верхних дыхательных путей.
Трудноотделяемая мокрота может быть таких видов:
- слизистая (беловатая либо бесцветная);
- серозная;
- гнойная (желто-зеленого оттенка);
- слизисто-гнойная;
- кровянистая (желтовато-прозрачная с вкраплениями крови).
Слизистая мокрота отделяется при сокращении мышц, это вещество содержится в легочных альвеолах, бронхах, верхних дыхательных путях и может состоять из смеси слизи, гноя либо крови. Для каждого заболевания характерны разные консистенция и цвет мокроты:
- При бронхите, сопровождающемся сухим покашливанием, отделяется секрет темного либо коричневого цвета.
- При ОРВИ, воспалении бронхолегочной системы, синусите и хроническом курении появляется слизь желтого цвета.
- При грибковых заболеваниях, туберкулезе и длительном приеме антибактериальных средств отделяется при кашле белая творожистая слизь.
- При аллергических реакциях, астме, пневмонии и простуде нередко выделяется прозрачная слизь, имеющая вязкую консистенцию.
- Секрет зеленого цвета появляется при заболеваниях бронхов и легких воспалительного характера.
- При сибирской язве либо отеке легких появляется пенистая мокрота.
- У шахтеров, каменщиков и землекопов наблюдаются выделения черного цвета.
- При вирусных болезнях появляется водянистый секрет.
- Гнойная мокрота указывает на развитие застойных процессов внутри легких.
- При воспалении бронхов, раке дыхательных путей либо повреждении сосудов во время кашля отделяется секрет с небольшим количеством крови.
Консистенция мокроты может быть вязкой, густой, жидкой. Вязкость зависит от содержания секрета и от количества в ней лейкоцитов, эпителия.
Стоит учесть, что при нарушении процесса отделения мокроты секрет начинает скапливаться в бронхолегочных путях, становясь благоприятной средой для размножения микробов. Чтобы это предотвратить, необходимо незамедлительно начинать лечение кашля с мокротой.
Для облегчения состояния больного и выведения застоявшегося секрета принято применять медикаментозные препараты от кашля, действующими веществами которых являются:
- карбоцистеин;
- амброксол;
- ацетилцистеин;
- бромгексин.
Среди наиболее эффективных лекарств от продуктивного кашля выделяют:
АЦЦ, Мукобене, Ацестин — средства, активным компонентом которых является ацетилцистеин, способствующий разжижению мокроты.
Бронхосан относится к муколитическим препаратам. Активным веществом сиропа является бромгексина гидрохлорид. Он способствует уменьшению вязкости и разжижению бронхиального секрета. Вспомогательными компонентами лекарства выступают ментол и натуральные масла.
Бронхобос — муколитический и отхаркивающий препарат на основе карбоцистеина. Выпускается в форме сиропа и капсул. Средство снижает вязкость секрета, облегчает отхождение мокроты и уменьшает кашель.
Амбробене — лекарство на основе амброксола гидрохлорида, которое обладает бронхосекретолитическим и секретомоторным эффектами. Препарат способствует нормализации нарушения бронхолегочной секреции, уменьшает ее вязкость и облегчает отхождение мокроты из бронхов.
Пертуссин — сироп, изготавливаемый на основе жидкого экстракта тимьяна. Лекарство обладает отхаркивающим эффектом.
Лечить заболевания дыхательных путей, которые сопровождаются кашлем с затрудненным выделением мокроты, можно при помощи таблеток для рассасывания Мукалтин, содержащих в своем составе сухой экстракт алтейного корня. Средство обладает обволакивающим, смягчающим, отхаркивающим и противовоспалительным эффектами.
Кроме того, при продуктивном кашле врачи рекомендуют больному обильное питье, длительное нахождение на свежем воздухе, отказ от курения и употребления спиртных напитков.
Для терапии кашля с мокротой можно использовать средства нетрадиционной медицины. Они способствуют уменьшению вязкости бронхиального секрета, в результате чего он легче выводится из органов дыхания. Лучшие народные рецепты:
- Необходимо смешать 100 мл сока редьки с 250 мл молока и 1 ч. л. липового меда. Затем смесь требуется немного разогреть и тщательно перемешать. Принимать лечебный напиток нужно по 1 ст. л. 2-3 раза в сутки.
- Требуется смешать 2 куриных желтка с 2 ст. л. сливочного масла, 2 ч. л. меда и 1 ч. л. муки. Употреблять приготовленную массу следует по 1 ч. л. в течение дня, можно многократно.
- Требуется кружку молока вскипятить, а потом остудить до 45°C. После этого в жидкость надо добавить 1 ст. л. жидкого меда и маленький комок прополиса. Пить средство необходимо мелкими глотками перед отходом ко сну.
- Нужно смешать в равных пропорциях свежевыжатый сок моркови, черного редиса и молоко. Принимать целебный напиток необходимо 6 раз в день по 1 ст. л.
- Требуется из 1 лимона выжать сок, а затем смешать его с аналогичным количеством жидкого меда и кашицей из натертого корня хрена. Принимать приготовленное домашнее лекарство нужно по 1 ст. л. перед каждым употреблением пищи. Хранить смесь необходимо в холодильнике.
- Шалфей (1 ст. л.) нужно залить 250 мл кипятка, настоять несколько часов, процедить и долить одинаковым объемом кипяченого молока. Пить средство надо по 100 мл дважды в день, добавив в жидкость мед.
Перед лечением продуктивного кашля при помощи домашних средств рекомендуется посоветоваться с доктором.
источник
Мокрота обычно сопровождает простуду и другие инфекции, связанные с верхними дыхательными путями. Многие люди относятся к этой проблеме несерьезно. Но если не выполнить своевременное лечение, мокрота может привести к раздражению и закупориванию ваших бронхов и тем самым вызвать вторичную инфекцию в верхних дыхательных путях.
Наличие мокроты часто выражается через лихорадку, ощущение слабости, затрудненное дыхание, насморк, постоянный кашель и постоянную потребность в очищении горла.
Мокрота содержит вирусы, бактерии или воспалительные клетки, продуцируемые в ответ на инфекцию. Помимо некоторых инфекций, таких как бронхит, грипп и простуда, мокрота может быть вызвана аллергическими реакциями на раздражители, такими как поврежденные голосовые связки, астма или курение сигарет.
Тем не менее, есть некоторые полезные домашние методы, которые могут лечить мокроту, не приводя к побочным эффектам.
Итак, лучшие способы избавления от мокроты в горле у взрослых:
Используйте теплую соленую воду для полоскания рта. Теплая вода успокоит ваше раздраженное горло, в то время как соль обладает способностью убивать бактерии, вызывающие инфекцию, и тем самым уменьшать производство мокроты.
- Вы смешиваете ¼ чайной ложки соли с 1 стаканом теплой воды.
- Хорошо перемешайте и полоскаете рот этим раствором.
- Вы должны делать это несколько раз в день.
Имбирь известен как естественный антигистамин и противозастойное средство. Это полезно для улучшения кровообращения и более эффективного удаления токсинов. Кроме того, отхаркивающие, противовирусные и антибактериальные свойства, содержащиеся в имбире, уменьшат скопление мокроты в груди и горле, что облегчит вам дыхание. Итак, выполните следующие шаги:
- Возьмите кусок свежего корня имбиря, а затем разрежьте его на кусочки.
- Затем поместите 1 столовую ложку этих имбирных ломтиков в 1 стакан горячей воды.
- Дайте настояться в течение нескольких минут и смешайте его с 2 чайными ложками меда.
- Хорошо перемешайте, а затем пейте этот имбирный чай несколько раз в течение дня.
Кайеннский перец способен уменьшить накопление слизи в горле и носовых проходах. Разогревающий эффект кайенского перца также поможет вам облегчить боль в легких, а также успокоить раздраженное горло.
- Сначала вы соединяете ¼ чайной ложки тертого кайенского перца, ¼ чайной ложки тертого свежего имбиря, 1 столовую ложку меда, 1 столовую ложку яблочного уксуса и 2 столовые ложки воды.
- Смешайте все эти ингредиенты вместе и потребляете эту смесь 2 или 3 раза в день, чтобы уменьшить выработку мокроты.
- Кроме того, вы должны добавить кайенский перец в свой ежедневный рацион.
Это лучший и самый простой способ избавиться от мокроты в горле, который вы можете попробовать применить. Вдыхание пара в ваши носовые проходы способно удерживать мокроту в жидкой форме.
- Вы просто принимаете паровой душ 2 раза в день. Чтобы сделать это, вы включаете самый горячий душ, а затем остаетесь в этой ванной комнате с закрытым пространством около 10 минут, чтобы помочь разбить слизь.
- По-другому: вы наливаете горячую воду в 1 большую миску.
- И используете полотенце для прикрытия головы, а затем вдыхаете пар, выходящий из чаши в течение 5-7 минут.
Лимон обладает хорошим антибактериальным свойством наряду с высоким содержанием витамина С, что улучшит устойчивость вашего организма к инфекциям.
- Прежде всего, вы берете 2 чайные ложки сока лимона, а затем смешиваете их с 1 столовой ложкой меда и 1 стаканом кипяченой воды.
- Хорошо перемешайте и пейте это как минимум 3 раза в день, чтобы успокоить горло и уменьшить производство мокроты.
- Другой способ — нужно отрезать лимонный ломтик, а затем посыпать его перцем и солью.
- Затем Вам нужно сосать этот ломтик лимона, чтобы удалить мокроту из горла.
Теплый куриный суп обладает способностью увлажнять дыхательные пути и уменьшать консистенцию мокроты. Кроме того, это успокоит ваше раздраженное горло и поможет расслабиться.
Вы должны потреблять куриный суп по крайней мере 2 или 3 раза в день для удаления мокроты из горла.
Чеснок является хорошим источником противовирусных, противовоспалительных и антибактериальных свойств, что очень полезно при лечении воспаления дыхательных путей. Следовательно, вы можете применять его для устранения мокроты из горла.
Чеснок также содержит витамин С, который является очень эффективным средством по лечению гриппа и простуды. Кроме того, чеснок также повышает вашу иммунную систему.
Яблочный уксус обладает антисептическими свойствами, которые способны бороться с инфекцией пазух носа и очищать слизь. Кроме того, яблочный уксус обладает естественными противогрибковыми, противовоспалительными и антибактериальными свойствами.
Вот 3 способа применения яблочного уксуса для лечения мокроты:
Способ 1: яблочный уксус, мед и теплая вода
- Вы просто смешиваете яблочный уксус (2 чайные ложки) с теплой водой (1 стакан).
- Затем добавьте немного меда в эту смесь, чтобы сделать ее слаще.
- Употребляйте этот напиток два раза в день, чтобы получить наилучшие результаты.
Способ 2: яблочный уксус, мед и семена льна
- Вы объединяете 2 столовые ложки уксуса с ¼ чашки семян льна и 1 чайной ложкой меда.
- Хорошо перемешайте и добавьте эту смесь к вашему салату.
Считается, что морковь чрезвычайно полезна для уменьшения и устранения мокроты и других подобных заболеваний. Морковь — богатый источник витамина С, который является одним из мощных антиоксидантов. Кроме того, морковь содержит множество жизненно важных витаминов и питательных веществ, которые могут помочь облегчить симптомы кашля и мокроты.
- Подготовьте 4 – 5 штук свежей моркови и выжмете из них сок.
- Добавьте немного воды, 2 – 3 чайных ложки меда и хорошо перемешайте.
- Потребляйте это напиток несколько раз в день, чтобы удалить мокроту из горла.
Лук содержит мощные антибиотические, отхаркивающие и противовоспалительные свойства, которые могут помочь очистить мокроту. Кроме того, лук может помочь улучшить иммунную систему и активировать процесс заживления. Вы можете приготовить тоник, который может помочь повысить текучесть мокроты.
- Вымойте небольшой лук и мелко нарежьте его.
- Перемешайте лук с 2 ст.л. сахара и оставьте в течение 30 минут. Эта смесь получит жидкую текстуру.
- Употребляйте 1 столовую ложку этого домашнего тоника каждые 2 – 3 часа.
Мед обладает антибактериальными, противовирусными и противогрибковыми свойствами, так что он считается прекрасным и мощным домашним средством для снятия симптомов раздраженного горла и очищения от мокроты.
- Смешайте один стакан теплой воды с одной столовой ложкой меда. Потребляйте эту воду в течение дня.
- Смешайте 1 столовую ложку меда с 1 щепоткой черного или белого перца. Перец поможет вылечить инфекции, в то время как мед снимет воспаление со слизистых оболочек. Потребляйте это средство 2 раза в день в течение приблизительно одной недели.
Нужно вскипятить одну горсть листьев эвкалипта и мяты в кастрюле, наполненной водой, примерно в течении десяти минут. Затем уберите кастрюлю с огня и поставьте ее на стол. Накройтесь полотенцем и сделайте паровую ингаляцию. Это поможет высвободить мокроту и открыть пазухи.
Существует множество видов травяных чаев, которые можно использовать для уменьшения и устранения мокроты в горле. Вы можете потреблять ромашку или эхинацею, зеленый чай, чай лаванды или мятный чай. Не забудьте добавить в чай одну ч.л. меда.
Это одно из самых эффективных растительных масел, которые вы можете использовать для борьбы с мокротой в горле. Вам нужно смешать масло эвкалипта с большим количеством масла кокосового ореха и использовать его для массажа в области груди. Втирание этих масел поможет Вам вытеснить мокроту из вашего тела.
Внимание: Масло нельзя употреблять во внутрь и использовать в чистом виде.
Эта трава содержит селен, кальций, клетчатку, магний, железо, витамин А и витамин В. Обладая отличными антибактериальными свойствами, пырей помогает успокоить больное горло.
Чтобы использовать это средство, вам нужно вскипятить 2 столовые ложки высушенной травы в 400 мл воды в течение пяти минут. Процедите жидкость и потребляйте ее два или три раза в день.
Корень Спикенарда обладает мощными депуративными, потогонными и антисептическими свойствами, которые могут помочь эффективно очистить слизь. Сделайте травяной чай из корня спикенарда и потребляйте его два или три раза в день.
Кроме того, вы можете использовать данный отвар для ежедневного полоскания горла.
Примечание: Женщины, планирующие беременность, должны избегать употребление этой травы.
Куркума является одним из самых мощных природных антибиотиков, которые могут помочь очистить мокроту. Она действует как сильнейший антиоксидант.
- Нужно добавить 1/2 чайной ложки порошка куркумы и 1 чайную ложку меда в стакан теплого молока. Потребляйте этот напиток ежедневно для очищения горла от мокроты.
источник
Большинство заболеваний дыхательных путей характеризуются таким неприятным симптомом, как кашель. Этот признак патологического состояния врачи разделяют на две группы – продуктивные и непродуктивные спазмы мышц грудной клетки. Отхождение мокроты принято относить к первой разновидности проявления ОРВИ, ОРЗ.
На приеме у терапевта, пульмонолога часто можно услышать вопрос, как быстро избавиться от мокроты? На самом деле, больного в первую очередь должно интересовать, а следует ли ускорять естественный процесс? Слизь помогает очистить легкие, бронхи от пыли, инородных тел, аллергенов, бактерий. Влажный кашель не зря называют продуктивным. Резкие приступообразные выдохи приносят облегчение, снимая раздражение слизистой.
Бороться с мокротой необходимо при увеличении ее вязкости. Если кашель не помогает избавиться от патогенных микроорганизмов, то следует начинать подбирать эффективные препараты, рецепты народной медицины.
Как понять, что требуется консультация врача? Обычно индикатором состояния дыхательной системы выступает цвет мокроты. По слизи можно определить вероятную первопричину ухудшения здоровья:
- бурая, коричневая – пыль в бронхах;
- «ржавая» – воспаление легких;
- желтая – бронхиальная астма;
- зеленая – ОРВИ, бронхит.
Можно начинать волноваться, если в отхаркиваемой слизи появились прожилки крови, гной. Такие изменения обычно указывают на переход простуды (прозрачная стекловидная мокрота) в обструктивный бронхит, туберкулез, рак легких.
Если влажный кашель не приносит облегчения, то его сложно назвать продуктивным. Увеличить эффективность терапии можно, ускорив очищение бронхов от мокроты. Для этого применяются натуральные лекарства (народная медицина) и классическое медикаменты.
Таким известным терминов врачи обозначают препараты, снижающие вязкость слизи. Сиропы, таблетки принимаются до нормализации выведения слизи из дыхательных путей. Потом лечение муколитиками нужно прекратить, во избежание кровотечений и других побочных действий.
Наибольшей популярностью пользуются:
- синтетические средства («Лазолван», «Бромгескин», «АЦЦ»);
- натуральные сиропы («Линкас», «Проспан», «Алтейка»).
Избавиться от мокроты натуральными лекарствами сложнее, зато такое лечение редко вызывает осложнения или привыкание.
В отдельную группу можно вынести вещества, воздействующие на мускулатуру бронхов. Такие лекарственные средства раздражают рецепторы нервной системы, провоцируя кашель с отхождением мокроты.
В аптеках можно приобрести:
- природные микстуры («Синупрет», «Доктор Мом»);
- фармакологические смеси («Коделак», «Амброксол»).
Важно понимать, что эти препараты помогают избавиться от симптома. Лечить первопричину, основную болезнь следует комплексно.
Многие врачи не рекомендуют усиленно бороться с влажным кашлем. Считается, что продуктивные спазмы ускоряют лечение и улучшают общий прогноз. Терапевты советуют попробовать облегчить состояние больного относительно безопасными методами.
Одним из наиболее эффективных способов увеличения продуктивности спазмов мышц грудной клетки, считается использование небулайзера. В прибор «заряжают» различные травяные смеси, эфирные масла, минеральные воды. Если терапевтического аппарата нет, то несложно воспользоваться классическим методом – подышать горячим испарением, опустив голову над тазом с отваров (накрывшись полотенцем). Избавиться от мокроты можно при помощи отхаркивающих, бронхорасширяющих лекарств («Беротек», Геделикс», «Вентолин»).
Главный принцип терапии влажного кашля – разжижение бронхиального секрета. Уменьшить вязкость мокроты способны фиточаи, сборы трав. Многие профильные специалисты советуют пропить курс напитков, изготовленных из листьев малины, смородины, корней солодки, веточек мяты и тархуна. Перед началом такого лечения важно убедиться в отсутствии непереносимости натуральных компонентов. Тест прост – нужно нанести несколько капель готового раствора на кожу запястья и подождать реакции иммунитета.
Хорошие результаты показывает применение наружных средств. При недостаточном отхождении мокроты врачи рекомендуют горчичники, согревающие аппликации и растирки. Избавиться от неприятных симптомов простуды можно при помощи меда, капустных листьев, лепешек из творога или вареного картофеля. Эти компоненты смешиваются и прикладываются к проблемному участку тела (грудь, спина) на несколько часов. Эффективны манипуляции с животными жирами (медвежьим, гусиным или барсучьим).
В последнее время все большую популярность набирает дренажный и вибрационный массаж. По сути, такие процедуры помогают избавиться от мокроты при физическом воздействии. Больной ложится на грудь или спину таким образом, чтобы голова оказалась ниже таза. Мягкие похлопывания, удары, направленные от поясницы к лопаткам провоцируют дыхательную систему на выведение слизи.
Наиболее правильным считается комплексный подход. Для того чтобы быстро избавиться от слизи необходимо увеличить текучесть (реологию) мокроты обильным теплым питьем, обеспечить комфортные условия для проведения терапевтических действий (увлажнение воздуха, частые проветривания помещения). Не лишними будут специальные дыхательные упражнения. Такая гимнастика укрепляет мышцы грудной клетки и облегчает состояние больного.
Если вышеописанные способы не помогли, то после одобрения врача нужно начинать лечение антибиотиками (ОРЗ), противовирусными препаратами (ОРВИ). Главное — понимать, что такое воздействие чревато осложнениями и побочными действиями.
источник
В норме в дыхательных путях здорового человека всегда вырабатывается некоторое количество секрета. Это постоянный процесс, направленный на их очищение, предотвращения попадания в них инфекции и обновления клеток внутренней оболочки бронхов.
Обычно никаких существенных проблем с выведением слизи не обнаруживается. Сложности возникают в тех случаях, когда развивается какое-либо заболевание.
При наличии патологических условий мокрота начинает вырабатываться в очень больших количествах, застаивается в бронхах, становится слишком вязкой и, как следствие, с трудом выходит наружу.
Ее скопление часто привлекает инфекцию, часто бронхит, вызывает значительный застой в малом круге кровообращения, провоцирует легочную недостаточность.
В результате у пациента развивается сильное недомогание или даже может возникнуть выраженное болезненное состояние.
Освобождаться от скопления слизи в бронхах необходимо. Для этого желательно обратиться к врачу за консультацией. Он проведет бронхоскопию, клинический и биохимический анализ крови, УЗИ, гистологическое и микроскопическое исследование.
Эти исследования и позволят определить причины повышенного скопления секрета в ваших дыхательных путях.
- Грипп.
- ОРВИ.
- бронхит.
- ларингит.
- фарингит.
- воспаление легких.
- бронхиальная астма.
- злокачественные новообразования в легких.
- туберкулез.
- аллергические реакции
- сердечная недостаточность.
- многолетнее курение.
- грибковая инфекция.
Секрет подразделяется на серозный, слизистый, гнойный, с вкраплениями крови, стекловидный и т.д. Цвет его бывает различным, в зависимости от возникших заболеваний.
Существуют самые разные способы как избавиться от мокроты, часто применяемые при бронхите. Делать это нужно обязательно, так как ее скопление значительно нарушает работу сердечно-сосудистой, легочной и кровеносной системы. Кроме того, большое количество мокроты сильно раздражает слизистую оболочку.
Когда мокрота выходит наружу, бронхи полностью освобождаются от ее скопления и самочувствие пациента заметно улучшается.
Особенно важно вовремя и оперативно избавиться от скопившегося секрета, если в груди слышатся хрипы, свист, ощущается боль. Это свидетельствует о том, что слизистая оболочка дыхательных путей уже не справляется с резко возросшим его объемом, к тому же содержащем токсические вещества и продукты распада клеток.
Бороться со скоплением мокроты нужно с одобрения лечащего врача. Он осмотрит пациента, соберет подробный анамнез, проведет лабораторное и инструментальное обследование.
После того, как диагноз будет уточнен, можно будет воздействовать на основную причину повышенной выработки и скопления ее в дыхательных путях.
Сухой кашель является неблагоприятным симптомом, так как слизь не покидает дыхательных путей. Поэтому основным методом лечения является перевод его в мокрый, когда пациент уже сможет самостоятельно выделить мокроту из организма.
Для этого используются медикаментозные и народные методы лечения.
Они действуют по двум основным по двум направлениям, используя:
- Муколитики (способствуют разжижению слизи, превращая ее в полужидкое состояние и давая возможность легко покинуть дыхательные пути)
- Отхаркивающие препараты (приводят в активность мышечный слой внутренней оболочки бронхов, помогая удалению скопившейся мокроты)
- бронхолитики;
- противовоспалительные вещества;
- антибиотики;
- противовирусные медикаменты;
- антигистаминные средства и т.д.
Они позволяют полностью растворить секрет в дыхательных путях, вывести его наружу, устранить причины усиленного образования мокроты в бронхах. Эти лекарственные вещества помогают бронхам значительно расширить свой просвет, вытолкнуть мокроту наружу, а также уничтожить инфекцию, провоцирующую рецидив заболевания.
Существует немало домашних рецептов того, как избавится от слизи в легких. Испытанным средством в этом случае является мед и его производные продукты. Они приготавливаются самым различным образом и отлично активизируют лимфообращение в легких, полностью разжижают мокроту, обладают значительным отхаркивающим, противовоспалительным и бактерицидным действием. Кроме того, они повышают защитные силы организма.
- Ромашка;
- крапива;
- лаванда;
- зверобой;
- иван-чай;
- чабрец;
- солодка;
- бессмертник;
- лист плюща;
- мать-и-мачеха;
- череда;
- алоэ;
- алтей.
Нужно взять одну столовую ложку высушенного сырья, залить его стаканом кипятка. Затем следует настаивать такой раствор около сорока минут. Затем он отфильтровывается и принимается по пятьдесят миллилитров три раза в день. Это эффективное средство отлично позволит снять воспаление, полностью отвести скопление мокроты, смягчить горло.
Для избегания пересыхания горла следует активно увлажнять воздух в помещении. Желательно расставить по комнате емкости с водой, или приобрести увлажнитель воздуха.
- Хорошо помогает также молоко с добавлением частей сосны . Следует взять 3 стакана горячего молока, добавить в него несколько раскрошенных шишек со смолой. Затем нужно настаивать этот напиток в термосе не менее двух часов, процедить и принимать по двести миллилитров два раза в день.
- Очистить бронхи от слизи помогают ингаляции . Можно осуществлять их при помощи сухого пара, отвара картофеля, лекарственных трав, эфирных масел. Они обладают спазмолитическим и рефлекторным действием, стимулируют кровообращение и помогают избавится от слизи в легких.
- Желательно употреблять больше жидкости . Она растворяет секрет, помогает его эвакуации из дыхательных путей, способствует дезинтоксикации организма. Особенно полезны морсы, молоко с медом, содовый раствор, зеленый чай или лимонный сок.
- Необходимо полностью отказаться от курения и употребления алкоголя . Никотин и спирт стимулируют приток крови к дыхательным путям, вызывают отек бронхов что способствует обезвоживанию организма. Кроме того, они значительно ослабляют иммунитет. При злоупотреблении этими вредными привычками могут развиться серьезные осложнения, требующие длительного и сложного лечения.
Для эффективного лечения и достижения быстрого эффекта нужно знать основные лекарственные средства, которые помогут избавиться от скопления мокроты в легких. Применять их можно только после одобрения лечащего врача, так как каждое из них имеет ряд побочных эффектов и противопоказаний.
При сухом кашле на первое место выходят муколитики. Они переводят сухой кашель во влажный и снимают застойные явления в дыхательных путях.
К ним чаще всего относятся:
Нередко в этих случаях употребляются Амбробене и АЦЦ. Они являются препаратами комплексного действия, полностью устраняющими кашель, значительно облегчающими дыхание и заметно повышающими защитные силы организма.
Отхаркивающие лекарственные средства чаще используются при влажном кашле при бронхите. Они напрямую регулируют отделение мокроты из бронхов во внешнюю среду.
Одни из них действуют на центры головного мозга, другие — на слизистую оболочку дыхательных путей. Для этого применяются такие эффективные фармакологические средства, как:
- Термопсол
- Коделак
- Гербион
- Пертуссин
- Бронхикум
- Амброксол
- Бромгексин
Хороший результат оказывают различные сиропы и экстракты, в которых содержатся растительные вещества рефлекторного действия. К ним относится
- алтей
- барбарис
- термопсис
- семена укропа
- солодка
- мать-и-мачеха
- чабрец
- шалфей
- ромашка

Фармакологическая промышленность выпускает специальные сиропы, микстуры и растворы для избавления от кашля и выведения избыточного секрета. К ним относится Геделикс, Доктор Мом и пр.
Все эти препараты оказывают эффективное действие в борьбе со скоплениями мокроты в бронхах. Они различны по своему назначению, дозировке и длительности курса лечения.
Эти средства имеют разную интенсивность воздействия на организм человека и его легочную систему. Также, все они дают возможность откашляться, вывести секрет из бронхов и снять их воспаление.
Стимулирует вывод скопившейся слизи также специальная гимнастика. Она позволяет:
- Полностью снять отек слизистой оболочки бронхов;
- значительно восстановить дыхательные функции;
- обеспечить активный приток кислорода к клеткам организма;
- стимулировать кровообращение в тканях;
- создать необходимую нагрузку на мышечный слой бронхов;
- помочь вывести наружу мокроту;
- облегчить кашель.
Эти меры дают возможность сделать работу дыхательной системы, связанных с ней тканей и структур более интенсивной.
Упражнения достаточно просты и выполнять их может даже ребенок. Они активно помогают избавиться от мокроты при бронхите и активизируют деятельность организма.
Гимнастика может оказать даже более выраженный эффект, чем прием лекарственных препаратов.
Кроме того, она способна помочь тем, кто лишен возможности принимать фармакологические средства из-за наличия противопоказаний
Пациенту нужно лечь на спину, поверхность при этом должна быть ровной. После этого он склоняется на один бок под углом в срок пять градусов. Глубоко дышит, мокроту выплевывает в специально приготовленный тазик. Затем он поворачивается на другой бок. Необходимо выполнить десять раз.
Встать на колени на постели или коврике и совершать наклоны вперед. Если секрет из бронхов отходит, избавляться от него. Если ничего нет, то после небольшой передышки десять раз повторить упражнение.
Лечь на самый край постели, поверхность должна быть ровной. Свеситься с кровати, насколько возможно. Затем проделать тоже самое с другой стороны. Отходящую слизь выплевывать в приготовленные емкости. Выполнить десять раз.
Лечь на спину. Ноги должны находиться в приподнятом положении, поэтому под них лучше что-нибудь подложить. Оставаться в таком положении полчаса. После этого встать, очистить бронхи от выделившегося секрета и еще три раза повторить упражнение.
Эти движения дают возможность естественной очистки дыхательных путей. Они позволяют очень полно эвакуировать секрет, сделать работу легких более интенсивным, задействовать лимфодренаж. Кроме того, они затрагивают всю систему, включая малейшие альвеолы .
Существует немало способов вывести мокроту и следует использовать их все для того, чтобы избавиться от болезни и вернуть себе утраченное здоровье.
При отделении секрета, наружу выходят бактерии, продукты распада клеток и отмершие при воспалении частицы эпителия. Бронхи и сосуды, омывающие их кровью и лимфой, значительно очищаются и активней выполняют свои функции. Увеличивается объем потребляемого кислорода, в связи с этим улучшается состояние пациента, нормализуется деятельность головного мозга и сердечно-сосудистой системы.
источник
Главная » Кашель » Кашель с трудноотделяемой мокротой у взрослых
Если у взрослых наблюдается постоянный сухой или мокрый кашель, такое состояние сообщает о поражении дыхательных путей, которое вызывает та или иная болезнь.
Подобный симптом является своеобразной самозащитой организма и вызывается при появлении в органах дыхания чужеродных частиц, например, это может быть зеленая мокрота при кашле.
Нередко при простудных заболевания появляется кашель с мокротой, которая отхаркивается. Мокрота представляет собой вязкую густую жидкость, которую вырабатывает слизистая оболочка.
Основой ее является вода с гликопротеинами, липидами и иммуноглобулинами. В зависимости от состава, пенистая консистенция может иметь разный цвет, который варьируется от бледного желтого до зеленого и коричневого. От кашля с явной мокротой происходит отхаркивание, и из дыхательных путей удаляются микробы и скопившиеся токсины.
При большинстве случаев болезней сухой кашель трансформируется во влажный кашель с мокротой, которая отхаркивается. Наиболее частой причиной, которая его провоцирует, является курение.
Во время курения в дыхательных путях скапливается большое количество слизи, это приводит к тому, что появляется сильный кашель с мокротой.
Также курение парализует тонкие волоски, которые находятся в дыхательных путях, из-за чего отхаркивание сильно усложняется.
Кашель без температуры могут вызывать разные виды заболеваний. Одна из причин появления симптомов – развитие астмы. На начальной стадии болезни пациент ощущает легкую хрипоту и сухой кашель с трудноотделяемой мокротой. Через некоторое время хрип становится сильным и появляется сильный кашель с мокротой. В этом случае может образовываться густая пенистая слизь в виде выделений.
Кроме того, можно отметить:
- Другой причиной может быть хронический бронхит. Подобная болезнь при хронической блокировке дыхательных путей вызывает сухой кашель, который постепенно переходит в кашель без температуры. При этом в жидкой консистенции может содержаться соленая гнойная слизь коричневого цвета.
- Кашель с желтой мокротой часто возникает в результате появления обычной простуды. При этом цвет мокроты при кашле может изменяться, так как в ней скапливается гной.
- Слизь в большом количестве в путях дыхания скапливается, если произошло вдыхание пыли, дыма и иных раздражителей, которые провоцируют кашель с мокротой.
Часто подобные симптомы наблюдаются при аллергической реакции или хроническом синусите. Зеленая жидкая консистенция при кашле наблюдается, если заболевание приобрело хронический характер.
Сильный кашель и с мокротой может сообщать также о наличии такого серьезного заболевания, как рак легких. Поэтому стоит насторожиться, если в консистенции обнаруживаются кровяные прожилки. Также слизь может содержать гнойные скопления.
Если сухой кашель плавно перетек в кашель с мокротой, это может быть сигналом развития пневмонии. Желтая или серая соленая мокрота в свою очередь меняет цвет из-за активности присутствующих в ней бактерий.
Появление желтой мокроты может свидетельствовать о том, что у пациента развивается бронхит, пневмония или синусит. В том случае, когда кашель с явной желтой мокротой появляется неожиданно и резко, следует сразу же обратиться к врачу, чтобы начать лечение как можно скорее.
Особенно опасно, если слизь содержит гнойные или кровяные скопления. Желтый цвет появляется, как правило, при смешивании основной консистенции с гноем.
Чтобы точно диагностировать болезнь и назначить правильное лечение, врач назначает проведение анализа мокроты, которую собирают в специальную баночку. Процедура проводится по утрам на голодный желудок, перед этим ротовая полость прополаскивается при помощи слабого антисептического раствора.
Также гнойная мокрота может быть желтого цвета при частом курении. При бронхите по цвету жидкой консистенции можно выявить причину болезни и наличие бактерий в организме.
Лечение назначается только после тщательного исследования и выяснения точного диагноза.
Белая мокрота творожной консистенции сообщает о наличии в путях дыхания грибковой инфекции или туберкулезе. Грибки могут поражать бронхи в результате длительного лечения антибиотиками при сниженном иммунитете. Это приводит к появлению на слизистой оболочке патогенной микрофлоры. В случае туберкулеза слизь обычно выделяется в небольшом количестве.
Если в мокроте белого цвета обнаруживаются кровянистые вкрапления, врач может диагностировать легочное осложнение из-за повреждения во время кашля сосудов гортани. Белая водянистая консистенцию может быть вызвана внешними раздражителями, вирусной инфекцией или болезнями дыхательных органов.
Прозрачная мокрота свидетельствует о том, что воспалительный процесс отсутствует. Густая и прозрачная консистенция может сообщать о том, что развивается воспаление легких, бронхит, аллергия, астма или простудное заболевание.
При постоянном увеличении количества слизи и мокроты у пациента возникает отравление, поэтому важно вовремя начать лечение, чтобы не допустить застоя скоплений в бронхах.
Кровянистые вкрапление в мокроте при кашле сообщают о заболевании органов дыхания. Если такие симптомы появляются, требуется сразу же обратиться за медицинской помощью, чтобы выявить причины и начать необходимое лечение.
Когда причины кроются в развитии рака легких, кровь в мокроте находится в виде прожилок. В том числе кашель с кровью может быть вызван бронхитом, в этом случае можно обнаружить небольшие алые прожилки в небольшом количестве.
Если причины заключаются в развитии пневмонии, от кашля с мокротой будут появляться свежие следы крови. От того, что именно вызвало болезненные симптомы, будет зависеть, какое лечение назначит врач.
Затянувшимся считается кашель, который длится более четырех-восьми недель, при этом положительная динамика к выздоровлению не наблюдается. Такое состояние является весьма тревожным симптомом, который сообщает о наличии серьезной болезни.
Перед тем, как начать лечение, врач назначает прохождение рентгенографии легких, чтобы исключить рак. Причины подобного состояние пациента могут крыться к наличии воспаления, бронхиальной астме, туберкулезе. Длительный кашель может быть также у заядлых курильщиков с затянувшимся бронхитом. Такая болезнь считается хронической и вылечить ее достаточно сложно.
Длительный кашель наблюдаться у людей, которые по роду своей деятельности связаны с химическими веществами. В частности, при постоянном контакте с асбестом у людей нередко развивается заболевание асбестоз.
Чтобы избавиться от болезни, требуется сменить род деятельности, чтобы не контрактовать с раздражителем, иных путей решения такой проблемы нет.
Достаточно часто люди по утрам кашляют, и в этом нет ничего страшного. Таким образом, они отхаркивают мокроту, которая скопилась за ночь в дыхательных путях. Однако важно понимать, что у здоровых людей слизь отходит в небольшом количестве. Если же происходит выработка большого количества мокроты, для этого могут быть свои причины.
Чаще всего по утрам сильно кашляют и отхаркивают слизь заядлые курильщики. Как известно, утренний кашель хронического характера сигнализирует о табачном отравлении. Если вовремя не начать лечение, симптомы будут только усиливаться.
Вызывать сильный кашель по утрам могут также хронические болезни легких, туберкулез. Пациент может усиленно кашлять, если в горло из носовых пазух затекла слизь.
Когда кашель и мокрота вызван ОРВИ или бронхитом, при этом скопившаяся консистенция трудно отхаркивается, врач назначает лечение с применением специальных муколитических средств, которые разжижают мокроту. Также в случае трудноотделяемой мокроты назначаются отхаркивающие препараты.
Многие люди, беспокоясь о своем здоровье, иногда отказываются принимать лекарства, отдавая предпочтение народным средствам. Однако необходимо учитывать, что такие методы лечения также могут иметь противопоказания и вызывать побочные эффекты. Поэтому перед тем, как начать лечение, следует проконсультироваться с лечащим врачом.
Также важно понимать, что муколитические и противокашлевые препараты нельзя принимать одновременно, в противном случае состояние больного только ухудшится.
Лекарственные препараты, избавляющие от кашля, делятся на три основные группы:
- Отхаркивающие препараты назначаются, если требуется лечить симптомы простуды с негустой мокротой.
- Противокашлевые лекарственные средства назначаются, когда нужно лечить непродуктивный и сухой кашель.
- Муколитические препараты используются, когда требуется лечить симптомы при густой, вязкой и трудноотделяемой мокроте.
Быстро и эффективно вылечить влажный кашель помогут препараты Алтея, к которым относятся Мукалтин, сироп Алтейка и Корни алтея. Лекарственное отхаркивающее средство назначают, если необходимо лечить острые и хронические патологии дыхательной системы в виде бронхита, эмфиземы легких, трахеобронхита. Препарат применяют при вязкой трудно отделяемой мокроте.
Лекарственное средство разжижает консистенцию, снимает воспаление, стимулирует волнообразные сокращения стенок бронхов, благодаря чему слизь легко выводится из дыхательных путей. Однако лечить препаратом Алтея симптомы противопоказано в случае индивидуальной чувствительности, язве двенадцатиперстной кишки и желудка. Диабетикам также следует проявлять осторожность во время лечения.
Препараты на основе термопсиса помогают лечить простудные симптомы путем раздражения центра дыхания, что способствует отхаркиванию мокроты. Сюда относятся таблетки от кашля Термопсол, Коделак бронхо с чабрецом. Лекарство обладают отхаркивающим, противовоспалительным и муколитическим действием за счет содержания в составе активных элементов.
Быстро вылечить мокрый кашель помогают грудные сборы, в состав которых входят такие лекарственные травы, как душица, мать-и-мачеха, подорожник, солодка, шалфей, анис, алтей, сосновые почки от кашля, ромашка, фиалка, багульник, календула.
Также многие предпочитают лечить симптомы простуды при помощи эликсира Бронхофит, в его составе содержится багульник, подорожник, анис, солодка, шалфей, фиалка, тимьян.
Муколитические лекарственные средства назначают пить, когда требуется лечить бронхит. Такие препараты разжижают мокроту, улучшают ее выведение и тем самым нарушают благоприятные условия для размножения патогенных организмов.
Лекарства, активным веществом которого является ацетилцистеин, помогают избавиться от тяжелых симптомов при хроническом течении бронхита. Также их принимают при ларингите, среднем отите, пневмонии. Данные препараты противопоказаны при легочном кровотечении, бронхиальной астме, патологии надпочечников, печеночной и почечной недостаточности.
Бромгексин и содержащие его препараты Солвин и Бронхосан широко применяются при проведении ингаляций. Эффект от лечения можно увидеть уже через 2 дня. При повышенной вязкости мокроты назначают пить препараты на основе карбоцистеина, среди которых такие лекарственные средства, как Флюдитек, Флуифорт, Бронхобос и Либексин Муно.
Интересное видео в этой статье предлагает информацию о том, как можно вылечить кашель.
Медицинские специалисты применяют к такому понятию, как кашель с мокротой, термин «продуктивный». Это означает, что во время кашлевого приступа выделяется продукция бронхов – слизистые выделения, которые выводятся с кашлевыми движениями наружу.
Считается, что такие выделения – это признак очищения легочной системы, а значит, один из симптомов скорого выздоровления. Тем не менее, не следует забывать, что наличие слизистого секрета может указывать также на развитие серьезных болезней, например, бронхиальной астмы, воспаления легких, онкологии органов дыхания, ишемической болезни сердца.
Выделения при отхаркивании могут появиться исключительно при болезнях дыхательных путей, представляя собой результат повышенной продукции и секреции бронхов (во время бронхита или астмы), выпота кровяной плазмы из сосудистой сети в легочную полость (во время отека легких), выхода гноя из полостей (при абсцессе, туберкулезных кавернах, бронхоэктазах).
Наиболее распространенными причинами считаются:
- инфекции верхних дыхательных путей (респираторные вирусные инфекции и патологии);
- обструктивная форма воспаления бронхов;
- воспаление легких;
- аллергические состояния, в том числе бронхиальная астма;
- ринит;
- абсцесс легких;
- туберкулез.
Точную причину срабатывания кашлевого рефлекса можно определить только диагностическим путем, при этом огромное значение имеет характеристика бронхиальных выделений, а также наличие других сопутствующих симптомов.
Заразен ли человек, если он кашляет продуктивно? Этот вопрос часто интересует многих пациентов, особенно мамочек маленьких детей, которые сомневаются насчет того, можно ли вести ребенка в садик, если приступы стали продуктивными и стала откашливаться слизь.
Стоит заметить, что кашлевой синдром бывает заразным независимо от того, влажный он или сухой, если он вызван вирусной инфекцией. В среднем период «заразности» (в медицине – контагиозности) вирусного заболевания колеблется от 5 до 10 суток с момента появления первых симптомов. Однако некоторые болезни могут представлять опасность для окружающих более длительный период:
- дифтерия – до 2-х недель;
- коклюш – до 18 суток от начала болезни. Как правило, после 28 дней пациент, переболевший коклюшем, точно не будет представлять опасности, даже если кашлевые приступы продолжают беспокоить больного.
Поэтому не совсем правильно полагать, что если у ребенка стабилизировалась температура, и появился слизистый секрет, то риск заразить других детей аннулирован. Вирус зачастую все ещё продолжает существовать в организме и выделяется пациентом при выдыхании и чихании.
По мере прогрессирования симптомов болезни с накоплением выделений бронхиального дерева возникает необходимость в очищении дыхательных путей от скопившегося секрета. В таком случае срабатывает кашлевой рефлекс – позыв к резкому выдыханию воздуха, вследствие раздражения стенок бронхов слизистым секретом.
Когда появляется обилие слизи, важно отличить очистительный процесс от перехода воспалительной патологии к хронической форме.
Обычно кашлевое движение берет свое начало с резкого и глубокого вдоха, который длится не более 2-х секунд. После этого гортанная мускулатура, прикрывающая голосовую щель, так же резко сокращается. Бронхиальные мышцы моментально приходят к тонусу, брюшные мышцы сокращаются – такое действие мышечных волокон направлено на преодоление сопротивления сомкнутой голосовой щели. В этот момент значение давления внутри полости грудной клетки составляет около 100 мм рт. ст. Далее наблюдается внезапное открытие голосовой щели и усиленный выдох. В основном, если бронхи накопили выделения, кашлевой рефлекс срабатывает непроизвольно, однако сам пациент способен вызвать его и самостоятельно.
Как правило, сам по себе кашлевой приступ и слизистые выделения бронхов болезнью не являются – это лишь симптомы другого заболевания, которое важно обнаружить и вылечить. Не следует игнорировать и другие признаки, указывающие на наличие болезни:
- затруднение дыхания, одышка;
- повышение температуры;
- потеря аппетита;
- боли внутри грудной клетки;
- хрипы при дыхании;
- изменение цвета и других свойств мокроты.
При беременности любое заболевание воспринимается крайне негативно: ещё бы, неизвестно как болезнь повлияет на плод, а также на саму беременность, да и лекарства на протяжении этого периода нужно принимать очень избирательно. Однако существует неоспоримый факт, что у беременных женщин иммунитет заведомо ослаблен, поэтому ОРЗ с ОРВИ во время вынашивания, к сожалению, не редкость.
Кашлевой синдром при беременности тоже встречается часто: лечить его не только можно, но и нужно. Неграмотное или несвоевременное лечение может представлять серьезную угрозу для беременности. В первую очередь, кашлевые толчки могут спровоцировать повышенный тонус матки, что может привести к болезненным спазмам и даже отслойке. Одновременно повышается артериальное и внутрибрюшное давление, что может спровоцировать выкидыш на ранних сроках или преждевременные роды на более поздних этапах вынашивания.
При респираторных заболеваниях необходимо обязательно показаться врачу, да и не только: будет лучше, если женщина будет вспоминать о докторе при любых тревожных или подозрительных симптомах. Необходимо учитывать, что кашлевые приступы и выделение слизи из бронхов может сопровождать не только простуду, а также заболевания желудка, щитовидной железы, сердца. Не следует приступать к лечению самостоятельно, пусть этим займется медицинский специалист.
Бронхиальные слизистые накопления – это патологические выделения, которые выходят в процессе кашлевых толчков из дыхательных путей. У здоровых людей тоже вырабатывается слизь внутри бронхов: такая слизь выполняет защитную функцию, не позволяя пыли, химическим веществам и бактериям проникать к легким. Если количество этой слизи увеличивается, к ней прибавляется гной с прочими примесями, то обычно говорят о появлении влажных выделений. Выделения подразделяют на несколько видов, что зависит от их количества, цвета, запаха, плотности, многослойности.
Поговорим о разновидностях слизистых выделений при респираторных заболеваниях.
- Зеленая мокрота при кашле обыкновенно является спутником многих воспалительных патологий с вовлечением в процесс бронхов и легких. Такие заболевания могут провоцироваться бактериальной и вирусной инфекцией, либо иметь аллергическую природу. К перечисленным болезням относят затяжной бронхит, крупозную пневмонию, бронхиальную астму, туберкулез, онкологию, пр. Как правило, зеленая плотная слизь – это признак застойного гнойного процесса в легких.
- Кашель с трудноотделяемой мокротой появляется чаще всего как следствие ОРВИ или ОРЗ, а ещё может быть результатом застойных явлений в легких. Если слизистый секрет имеет слишком плотную консистенцию и вязкость, то ему сложно выйти из дыхательных путей, она накапливается внутри бронхов, провоцируя постоянные кашлевые толчки, не приносящие облегчения.
- Кровь в мокроте при кашле способна появиться как вследствие небольшого и безобидного кровотечения из капиллярных сосудов бронхиального дерева, которые могли лопнуть во время кашлевого приступа, так и вследствие серьезной болезни. Поэтому наличие крови должно насторожить, особенно если такой признак присутствует на протяжении нескольких дней, либо если выделения содержат большое количество крови. Не следует забывать, что примесь крови может попасть к секрету из больных миндалин, носоглотки, кровоточащих десен.
- Желтая мокрота при кашле – это следствие появления гноя в выделениях. Чаще всего это признак недолеченного бронхита, либо его перехода к хронической форме. Если и дальше пренебрегать лечением, то со временем такой секрет может изменять цвет от соломенно-желтого до ржавого или зеленого (явный признак гнойного процесса).
- Кашель с гнойной мокротой часто указывает на развитие застоя внутри легких, особенно если выделения становятся значительно гуще. Бронхам становится сложно выводить гнойный секрет, который накапливается и может приобрести неприятный запах и вкус. Как правило, без терапии антибиотиками при такой ситуации не обойтись.
- Белая мокрота при кашле потенциально способна появляться при воспалении лёгких. Если белый секрет выделяется комками, либо напоминает творог, то это однозначно означает, что возбудителем пневмонии является грибковая инфекция. При такой ситуации антибиотики не помогут: понадобится специальная антигрибковая терапия.
- Черная мокрота при кашле в большинстве случаев является профессиональным признаком – такие выделения характерны для шахтеров, каменщиков, землекопов. Чтобы подробнее узнать о наличии или отсутствии заболевания, придется сдать отделяемый секрет на анализ.
- Серая мокрота при кашле, так же как черная, зачастую сопровождает респираторные заболевания у представителей некоторых профессий, чья работа связана с присутствием в воздухе и вдыхании большого количества пыли со взвешенными частицами. К этой же категории относят заядлых курильщиков, внутри органов дыхания которых откладываются никотиновые смолы, придающие секретируемым выделениям серый оттенок.
- Розовая мокрота при кашле – признак присутствия небольшого количества крови внутри слизи. Чаще всего это результат кровоточивости лопнувших капилляров, что может произойти при слишком агрессивных кашлевых приступах. Однако за такими розовыми выделениями необходимо наблюдать: если они продолжаются более 3-х дней, либо изменяют цвет на интенсивно-красный, то следует немедленно обратиться к специалисту.
- Красная мокрота при кашле говорит о появлении в выделениях кровяной примеси. Это может рассматриваться как кровохаркание при туберкулезе, актиномикозе, онкологии органов дыхания, при абсцессе, легочном инфаркте, сердечной недостаточности или отеке легких. Такое состояние считается очень опасным и требует немедленной помощи врача. В редких случаях покраснение секрета может быть вызвано приемом некоторых лекарственных препаратов.
- Прозрачная мокрота при кашле – наиболее безобидный вид слизистых выделений. Обычно такой признак сопровождает начало респираторных болезней, когда еще отсутствуют осложнения, а заболевание можно вылечить без каких-либо негативных последствий. Тем не менее, если слизь вязкая, «стекловидная», то это может быть признаком бронхиальной астмы.
- Пенистая мокрота при кашле появляется при сибирской язве или отеке легких. И то, и другое заболевание считаются очень серьезными, что требует немедленного обращения к врачу.
- Густая мокрота при кашле обычно появляется на начальных стадиях перехода сухого процесса во влажный, либо при застойных явлениях. Чтобы слизистый секрет не был густой, используют разжижающие медикаменты, массаж грудной клетки. Также рекомендовано употребление большого количества щелочной теплой жидкости.
Как видите, характеристика выделений имеет важнейшее диагностическое значение. Не менее важную роль играет и описание кашлевых приступов, поэтому далее остановимся подробно и на этом симптоме.
Влажный кашлевой синдром считается природным физиологическим явлением, при помощи которого происходит выведение скопившейся слизи из трахеобронхиального дерева. Однако многих настораживает, что такой симптом не всегда бывает одинаков. Может ли это о чем-нибудь свидетельствовать? В некоторых случаях действительно может, ведь проявления кашлевого рефлекса – ценный информативный момент при постановке правильного диагноза.
- Болезненный кашель с мокротой способен указывать на то, что слизь является слишком вязкой для того, чтобы беспрепятственно выйти наружу. Поэтому для того чтобы вытолкнуть густые выделения, дыхательным путям требуется приложить намного больше усилий, что вызывает болезненность или даже тяжесть по ходу бронхов. Чтобы облегчить выход слизи, применяют медикаменты, разжижающие её.
- Кашель с вязкой мокротой зачастую характерен для крупозной пневмонии, воспалительной реакции в органах дыхания. При правильно назначенном лечении через короткое время такая слизь становится жидкой, начинает хорошо отхаркиваться.
- Приступы кашля с мокротой могут наблюдаться при большом скоплении слизи в бронхах. Если выделений много, они постепенно начинают раздражать бронхиальные стенки, что провоцирует кашлевой приступ. Такой приступ продолжается до тех пор, пока все выделения не покинут дыхательные пути. Далее накопление происходит заново, а процесс повторяется. Для того чтобы слизь не накапливалась в больших количествах, рекомендуется периодически двигаться, ходить по комнате, делать легкую гимнастику. Полезен массаж грудной клетки.
- Кашель после еды с мокротой чаще всего не является признаком респираторных заболеваний. Он имеет другие причины, связанные с патологией органов пищеварения. Данный симптом характерен для язвенной болезни желудка, гастроэзофагеального рефлюкса, а также других заболеваний ЖКТ. Для уточнения диагноза лучше обратиться к гастроэнтерологу.
- Кашель с мокротой без температуры – характерный симптом ОРЗ или вирусной инфекции у пациентов с ослабленным иммунитетом. Отсутствие повышенной температуры на данном этапе не является поводом к игнорированию болезни. Лечение назначают соответственно с другими имеющимися симптомами.
- Кашель с мокротой и температурой 37°C считается одним из типичных признаков ОРЗ. Данная температура не является опасной, она не требует назначения жаропонижающих препаратов. Более того, применение таблеток и микстур, «сбивающих» температуру, при такой ситуации крайне не рекомендуется. Температурные значения около 37-37,8°C означают, что иммунитет работает, а организм борется с заболеванием собственными силами. Мешать ему в данном случае не нужно.
- Аллергический кашель с мокротой бывает реже, чем без неё. Обычно не сопровождается повышением температуры, возможно появление насморка. Если бронхиальный секрет выделяется, то он, как правило, не содержит примеси гноя или крови – на вид выделения прозрачные. Приступы случаются чаще ночью или после контакта с аллергеном: шерстью животных, пылью, пыльцой, пр. 8.
- Кашель с мокротой и насморк – обычное явление при ОРВИ или при аллергии. Следует отличать эти два заболевания: при ОРВИ зачастую присутствует повышение температуры, а при аллергии её быть не должно.
- Одышка и кашель с мокротой во многих случаях означают начальную стадию бронхиальной астмы. Данная болезнь заключается в ухудшении проходимости бронхов вследствие бронхоспазма, воспалительной отечности слизистых, попадания в бронхи слизи. Все перечисленные факторы носят комплексное название «обструкция бронхов». Одышка с ухудшением состояния возникают приступообразно: в перерывах между приступами пациент обычно ощущает себя вполне удовлетворительно.
- Кашель курильщика с мокротой – тяжелый, с хрипами, возникает большей степенью по утрам. Слизь из бронхов может быть светлая, иногда с серым оттенком, с неприятным запахом никотиновых смол. Кашлевой рефлекс срабатывает в ответ на раздражение бронхиальных стенок сигаретным дымом, на закупорку бронхиол табачными смолами, на скопление защитного секрета в органах дыхания. Наблюдается регулярно, практически постоянно, может сопровождаться воспалительными процессами (хроническими) трахеи, бронхов, гортани.
- Кашель с мокротой по утрам наблюдается при бронхоэктазах, хронической форме бронхита, желудочно-пищеводной рефлюкс-болезни, а также у курильщиков со стажем. Чтобы установить причину утренних приступов, зачастую необходимо проверять не только дыхательную систему, но также органы пищеварения, так как часто слизь внутри легких представляет собой секрецию желудка, заброшенную при ночном сне внутрь дыхательных путей. Такое случается во время заболеваний пищевода – рефлюкс-эзофагите.
- Ночной кашель с мокротой встречается при бронхиальной астме, недостаточности сердечной деятельности, гайморите, коклюше. При диагностике такого вида кашлевых проявлений следует обращать внимание также на другие симптомы: болезненность внутри грудной клетки или в сердце, цвет выделений, наличие температуры, насморка.
- Лающий кашель с мокротой может выступать признаком обструктивного бронхита, коклюша, ложного крупа, что зачастую встречается у пациентов детского возраста. У взрослых это может быть признаком фарингита, ларингита, а также воспалительного процесса в бронхах и (или) в трахее.
- Кашель до рвоты с мокротой у детей встречается часто, так как кашлевой и рвотный центр у них находятся практически рядом. Поэтому даже несильный приступ может спровоцировать появление рвоты, особенно если малыш недавно поел. У взрослых пациентов такая реакция может быть признаком нарушений работы пищеварительной системы, а именно – язвенной болезни.
- Постоянный кашель с мокротой – явный признак хронического поражения дыхательной системы. Такое состояние можно наблюдать у заядлых курильщиков, у лиц, работающих внутри пыльных непроветриваемых помещений или на химических производствах, а также у пациентов, которые недостаточно лечили острый бронхит. Хронические заболевания органов дыхания сложнее поддаются терапии. Если болезнь связана с профессиональной деятельностью, то смена места работы может быть обязательной.
- Приступообразный кашель с мокротой – частый спутник аллергии, например, бронхиальной астмы. Во время приступов пациент испытывает одышку может выделяться слизистый прозрачный секрет из бронхов. В перерывах между приступами больного, как правило, ничего не беспокоит – он ощущает себя практически здоровым.
Как видно, кашлевой рефлекс с выделением секрета может наблюдаться при различных поражениях трахеи, бронхов, легких, гортани, сердца или пищеварительной системы. Поэтому самостоятельно определить причину недомогания очень-очень сложно. Доверьтесь хорошему врачу: комплексная диагностика поможет определить заболевание, чтобы своевременно начать лечение респираторных проблем.
Сбор данных об истории заболевания имеет большое значение для диагностики респираторных патологий. Доктор начнет с получения следующей информации:
- Когда началось заболевание?
- Предшествовали ли ему другие болезни, например, вирусные инфекции?
- Прослеживается ли сезонность патологии, наблюдаются ли приступы затрудненного дыхания или одышки?
- Присутствуют ли дополнительные симптомы, такие как насморк, заложенность в носу, изжога, боль в желудке, пр.?
- Есть ли повышение температуры?
- Что особенного в выделениях из бронхов? Какого они цвета? Есть ли запах?
- Имеются ли хронические заболевания, вредные привычки?
- В чем особенности профессиональной деятельности?
- Есть ли склонность к аллергии?
- Принимал ли больной препараты-ингибиторы АПФ (каптоприл, эналаприл, престариум и пр.)?
После выяснения анамнеза доктор приступает к ряду дополнительных исследований.
- Физикальное обследование (общий осмотр). Включает в себя обнаружение признаков болезней сердца, осмотр полости рта, горла. Врач обращает внимание на увеличение лимфоузлов, на наличие свободного носового дыхания, на чистоту поверхности языка и миндалин. Проводит прослушивание легких на наличие хрипов, свистов, крепитации, а также на характер перечисленных симптомов.
- Рентгенограмма грудной клетки. Проводится для выявления новообразований и туберкулезных изменений внутри легких, также можно обнаружить бронхоэктазы и саркоидоз.
- Оценка функциональности внешнего дыхания – позволяет обнаружить обструкции бронхов, интерстициальные болезни легких, бронхиальную астму.
- Анализ бронхиальных выделений с микроскопией материала. Мазки окрашивают по Граму и Цилю-Нильсену, проводят посев слизи и цитологическое исследование.
- Инструментальные способы исследования. Используются методы бронхоскопии с цитологией и гистологией (в основном при подозрении на онкологическое заболевание), биопсия подозрительных тканей, трансбронхиальная биопсия легкого, компьютерная томография.
Диагноз ставится на основании комплекса исследований, по результатам общего осмотра, анализов откашливаемого материала и инструментальной оценки состояния дыхательной системы.
Некоторые считают, что если выделяется бронхиальная слизь, то заболевание в лечении не нуждается. Это большое заблуждение. Лечение и на таком этапе является обязательным. Оно должно быть направлено на облегчение отхождения выделений и устранение основного заболевания.
Если выделения плохо отхаркиваются и длительно находятся в полости бронхов, то это может привести к бактериальным осложнениям. Поэтому наиболее используемые медикаменты при данной ситуации – это отхаркивающие лекарства, муколитики и комбинированные средства. Одни из них делают слизь более жидкой, а другие контролируют её выработку, чтобы произвести ровно такое количество выделений, которое организму вывести легче всего.
Разжижение мокроты при кашле может произойти при приеме отхаркивающих средств:
- растительных (на основе растений) – представлены пектусином, солутаном, туссином, грудными сборами, сиропом «Доктор Мом»;
- синтетических – представлены бромгексином, лазолваном, амброксолом, АЦЦ.
Растительные препараты, возможно, обладают меньшим количеством побочных эффектов, однако они в большей степени могут вызвать аллергию, особенно у пациентов детского возраста. Все это необходимо обязательно учитывать при выборе средств лечения.
Лечение кашля с трудноотделяемой мокротой должно проводиться только при помощи отхаркивающих и муколитических медпрепаратов. Ни в коем случае нельзя использовать противокашлевые средства – они блокируют кашлевой рефлекс, и трудновыводимая слизь вообще перестает выводиться. В итоге мы получаем накопление слизи внутри бронхов и легких, присоединение бактериальной инфекции и осложнения, порой в виде воспаления легких. Подбирать медикаменты следует осторожно, предварительно проконсультировавшись с врачом. Напоминаем, что такие лекарства должны разжижать и облегчать выведение из бронхов слизи, очищая дыхательные пути изнутри. Одновременно лечится основное заболевание, проводится симптоматическое лечение, иммуностимулирующая терапия.
Если слизь из бронхов трудно отделяется и выводится, врачи рекомендуют пить много теплой жидкости, включая травяные чаи и компоты. Применяют медикаменты, устраняющие воспаление, имеющие обволакивающий, отхаркивающий и бронхолитический эффект, снижающие чувствительность бронхиальных стенок, увеличивающие кашлевой порог. Если не противопоказано, можно применять паровые ингаляции с добавлением различных препаратов и трав. Ингаляции помогают увлажнить слизистую, унять боль, улучшить состав слизи, расслабить гладкие бронхиальные мышцы.
В тоже время медикаменты на основе термопсиса или ипекакуаны не следует использовать в раннем детском возрасте, так как они могут стимулировать усиление раздражения органов дыхания и появление рвоты.
Рассмотрим наиболее действенные средства подробнее.
Ингаляции при кашле с мокротой чаще всего предусматривают использование растительных средств: листьев эвкалипта, шалфея, календулы, ромашки, зверобоя, а также препаратов Сальвина и Ромазулона. При ингаляциях паром рекомендуется применять фитонциды – всем известный лук или чеснок, пропорция 1:50. В аптеке можно приобрести луковую настойку на спирту – её используют на количество 25 кап./100 мл чистой воды. Хороший эффект ожидается от таких простых средств, которые используют на 0,5 л воды:
- морская соль или пищевая сода (1 ч. л.);
- эфирное масло 10 кап. (эвкалипт, мята, хвоя, анис, персик);
- бальзам «Звездочка» — на кончике ложки.
Можно применять масла для ингаляций – из облепихи, оливок, шиповника, розмарина.
Лекарства от кашля с мокротой делятся на несколько категорий:
- средства на основе бромгексина (Бромгексин, Аскорил, Солвин);
- средства на основе амброксола (Амбробене, Амбросал, Флавамед и пр.);
- средства на основе карбоцистеина (Бронхобос, Флуифорт);
- средства на основе ацетилцистеина (АЦЦ, Флуимуцил);
- растительные препараты на основе алтея, аниса, девясила, подорожника, пр. (Мукалтин, Пектуссин, Бронхикум и пр.). •
Таблетки от кашля с мокротой:
- Карбоцистеин – стабилизирует консистенцию слизи, способствует её выходу из бронхо-легочной системы. Назначают по 2 капсулы трижды за сутки, по мере улучшения переходят на 1 капсулу трижды за сутки;
- Ликорин – нормализует секрецию бронхиальных желез, расслабляет спазмированные гладкомышечные структуры бронхов. Принимают по ½ или целой таблетке от 3-х до 4-х раз за день после приема пищи;
- Ликвиритон – препарат солодки, устраняет воспаление, спазм, способствует улучшению отхаркивания. Назначают по 1-2 таблетки до 4-х раз в день за полчаса до приема пищи;
- Мукалтин – препарат алтея, мягкое отхаркивающее средство. Применяют перорально по 1-2 таблетки до 3-х раз в сутки до приема пищи. •
Антибиотики при кашле с мокротой назначают лишь в запущенных случаях заболевания, а также при подозрении на возможность развития осложнений. В большинстве случаев считаются эффективными следующие антибиотики:
- пенициллиновый ряд представлен амоксициллином (Флемоксин), аугментином, амоксиклавом, ампициллином и пр. Перечисленные медикаменты губительно действуют на большинство бактерий, которые вызывают воспалительную реакцию в органах дыхания. Если один из данных препаратов не проявляет ожидаемого эффекта, его заменяют другим, принадлежащим к другой группе антибиотиков;
- фторхинолоновый ряд представлен левофлоксацином, моксифлоксацином (Авелокс). Такие препараты обычно назначают, если антибиотики из ряда пенициллинов неэффективны;
- цефалоспориновый ряд представлен цефуроксимом (он же Зиннат, Аксетин), цефиксимом (Супракс) и пр. Данные антибиотики часто используют для лечения воспалительных процессов в бронхах, легких, плевре и др.;
- макролидный ряд представлен азитромицином (Сумамед), который зачастую принимают при атипичной пневмонии, где возбудителями являются микоплазма или хламидии. •
Сироп от кашля с мокротой – это очень популярное средство, особенно в детской практике. Многие сиропы являются аналогами таблеток, с подобным составом и действием. Дети более охотно принимают сиропы: им легче проглотить сладкую ароматную жидкость, чем глотать горькую таблетку. Выбирать сироп желательно, руководствуясь рекомендациями врача:
- Линкас – растительный медпрепарат, устраняет повышение температуры, спазмы органов дыхания, улучшает продукцию слизи бронхами. Назначается при фарингите, трахеобронхите;
- растительный сироп Суприма-Бронхо – может быть назначен при ларингите, фарингите, воспалении легких, коклюше, трахеобронхите. Может вызывать аллергическую реакцию;
- сироп Лазолван – средство из группы амброксола. Очень распространенный и эффективный препарат. Используется при воспалениях бронхов, легких, при бронхиальной астме, застойных явлениях, бронхоэктазиях;
- Гербион – сироп из подорожника. Лечит воспаления органов дыхания, помогает даже при кашлевом синдроме курильщика;
- Бромгексин-сироп – муколитик, способствует отхаркиванию, разжижению вязкой слизи. Улучшает и облегчает секрецию выделений;
- Эреспал при кашле с мокротой – сироп на основе Фенспирида, антибронхоконстриктор. Снимает спазмы, устраняет воспаление, снижает секрецию слизи бронхами. Активно применяется при бронхиальной астме, бронхоспазмах, хронической форме бронхита, коклюше, фарингите. Может использоваться у детей с момента рождения, от 2-х ч. л. до 6 ст. л. за сутки до еды. При приеме может возникать сонливость, расстройства ЖКТ. •\
Травы от кашля с мокротой – наиболее приемлемое лечение без применения лекарств. В качестве компонентов для сборов или лечебных смесей используют сосновые почки, лук, чеснок, алтей, мяту, ромашку, подорожник, мать-и-мачеху, зверобой, девясил, шалфей. Травы можно использовать в виде отваров, настоев для ингаляций, травяных чаев для приема внутрь. Хороший эффект дают специальные грудные сборы, которые можно приобрести в любой аптеке. Таких сборов существует 4 вида:
- №1 – корневище алтея, душица, лист мать-и-мачехи;
- №2 – мать-и-мачеха, подорожник, корневище солодки;
- №3 – корневище алтея, анис, корневище солодки, сосновые почки, шалфей;
- №4 – ромашковый цвет, багульник, календула, фиалка, корневище солодки, мята.
Растительные компоненты в составе таких сборов оказывают комплексный муколитический, отхаркивающий, бронхорасширяющий и антивоспалительный эффект. Секрет начинает отходить вовремя, кашлевой рефлекс постепенно купируется.
Какие ещё народные средства применяют в лечении респираторных болезней с отхаркиванием секрета:
- Кладем целый лимон в воду, кипятим на протяжении 10 минут. Снимаем с огня, остужаем. Разрезаем лимон на 2 равные части, выжимаем сок, в который добавляем 2 ст. л. глицерина, доливаем до 200 мл медом, смешиваем. Принимаем по 1 ст. л. полученной массы трижды в день до приема пищи и перед сном.
- Смешиваем равные части свежевыжатого сока моркови, черного редиса и молока. Употребляем 6 раз в сутки по 1 ст. л.
- Смешиваем два куриных желтка, 2 ст. л. свежего сливочного масла, 2 ч. л. натурального меда, 1 ч. л. муки. Употребляем полученную массу по 1 ч. л. на протяжении дня, можно многократно.
- Берем черный редис (7 шт.), нарезаем слайсами, каждый кусочек присыпаем сахаром, оставляем на 6 ч. Образовавшийся сок сливаем, затем принимаем по 1 ст. л. через каждые 60 минут.
- Готовим кисель из калины на меду, пьем на протяжении дня.
- Готовим настой шалфея (1 ст. л. на 250 мл горячей воды), настаиваем, фильтруем, доливаем равным количеством кипяченого молока. Пьем по 100 мл несколько раз в день, с медом или сахаром.
- Мелко нарезаем 0,5 кг лука, добавляем 400 г сахара и 40-60 г меда, увариваем с 1 л воды 3 ч на малом огне. Далее остужаем, жидкость сливаем. Употребляем по 1 ст. л. около 5 раз в сутки, можно во время кашлевых приступов.
Применение народных средств может быть более эффективным, если комбинировать их с ингаляциями паром, с использованием пищевой соды, лекарственных трав. Положительный эффект наблюдается при добавлении к жидкости для ингаляций масла пихты, кедра, эвкалипта. Такие процедуры лучше всего проводить на ночь, перед отходом ко сну.
Появление или усиление присутствия гноя в слизистых выделениях, значительное увеличение количества секрета, повышение температурных показателей (предварительные признаки обострения) могут быть поводом к возможно более раннему и скорому назначению антибиотикотерапии. Начинают такое лечение с применения ампициллина (по 1 г от 4-х до 6 раз в день), левомицетина (по 0,5 г четырежды в сутки), тетрациклина, цефазолина, линкомицина.
Для активации защитного иммунного механизма рекомендуется принимать витаминные напитки и поливитаминные препараты. Для того чтобы стимулировать неспецифическую сопротивляемость организма, используют биогенные стимуляторы:
- экстракта алоэ жидкого инъекционного в/м или п/к по 1 мл в сутки на протяжении месяца;
- биоседа в/м инъекционно по 1 мл (2 мл) каждый день. На протяжении 20-30 дней.
Из растительных средств рекомендуется добавить препараты из бузины, листьев крапивы, корня петрушки, коры ивы.
Если состояние стойко ухудшается, то о самостоятельном лечении не может идти речи. Терапия должна осуществляться под контролем врача – терапевта, пульмонолога, отоларинголога, фтизиатра.
Во время приступа основным видом помощи может стать ускорение выведения слизистого секрета из дыхательных путей. В гортанной или бронхиальной полости могут накапливаться болезнетворные микроорганизмы, а удалить их можно только при хорошем отхаркивании. Насколько быстро получится прочистить дыхательные пути от выделений, настолько быстрее организм почувствует облегчение и начнет восстанавливаться.
Одновременно с употреблением назначенных врачом медикаментов, для облегчения отхождения слизи пациенту следует пить большое количество теплой жидкости. Это значительно улучшит выведение выделений и очищение органов дыхания. В качестве питья полезно использовать травяные чаи на основе липового цвета, шиповника, малины, смородины, прочих лечебных растений.
Если в бронхах присутствует слизистый секрет, то применять препараты, блокирующие кашлевой рефлекс, ни в коем случае нельзя. К таким препаратам относится, например, кодеин, а также все средства на его основе.
Можно дать несколько советов тем, кто не может справиться с заболеванием:
- следите за влажностью воздуха в помещении (в норме влажность должна колебаться от 40 до 60%);
- если вы курите – бросайте. Более того, избегайте накуренных мест;
- избегайте переохлаждения и резкого перегрева, не выходите из жаркого помещения на морозный воздух;
- избегайте вдыхать пары различных химических спреев, моющих-чистящих средств;
- не подавляйте желание откашляться – таким образом вы очищаете бронхи, облегчая свое состояние.
Срабатывание кашлевого рефлекса в большинстве случаев является симптомом заболевания дыхательной системы, поэтому его можно предотвратить, если вовремя подумать о профилактике респираторных болезней, таких как бронхит, ОРВИ, ОРЗ, ларингит, пр.
Для профилактики следует избегать факторов, которые могут спровоцировать такие заболевания: это переохлаждения, сквозняки, ослабление иммунитета, физические перегрузки, стрессы, авитаминоз.
Избегайте ситуаций, которые могут привести к раздражению легких: уходите из задымленных, прокуренных, запыленных и химически обработанных помещений. Работа с химикатами, лако-красящими веществами может спровоцировать развитие хронического поражения органов дыхания. Если нахождение в таких помещениях неизбежно, используйте соответствующие меры по защите – это марлевые повязки, респираторы, пр.
При склонности к аллергии или при бронхиальной астме старайтесь избегать провоцирующих факторов (контакта с потенциальными аллергенами).
Стоит ли говорить, что курение – один из основных факторов появления хронического кашлевого синдрома – очень вредно для здоровья в целом. Если вы курите – расстаньтесь с этой привычкой. Остальным же можно посоветовать избегать мест, где курят. Пассивное курение раздражает дыхательные пути не меньше, чем курение активное.
Хороший профилактический эффект дает закаливание организма. Начинать процедуры лучше всего летом, когда организму легче перенести перепады температур, да и иммунитет в летний период считается более крепким. Подойдут обливания прохладной водой, контрастный душ, купания в открытых водоемах, воздушные и солнечные ванны, занятия спортом на свежем воздухе. Зимой закаливанием лучше заниматься под присмотром специалиста, ведь неграмотное чрезмерное охлаждение организма может произвести обратный эффект.
Прогноз напрямую зависит только от основной болезни, которая спровоцировала срабатывание кашлевого рефлекса. Если данный симптом сопровождает острую вирусную или микробную инфекцию органов дыхания, то он благополучно устраняется после того, как будет вылечено основное заболевание.
Если причиной приступа является аллергия или употребление некоторых лекарственных препаратов, то устранение аллергена с заменой препаратов на другие поможет устранить неприятный симптом.
Здоровый образ жизни, полноценное питание, отсутствие вредных привычек, активное времяпрепровождение могут быть залогом благоприятного прогноза респираторных заболеваний.
Если кашель с мокротой носит хронический характер, то избавиться от него будет сложнее – это может потребовать сложного комплексного лечения, часто с применением сильнодействующих препаратов и антибиотикотерапии.
Обструктивный бронхит у взрослых – диффузное поражение бронхов, вызванное длительным раздражением и воспалением, при котором происходит сужение бронхов, сопровождающееся затруднением выхода наружу скапливающейся слизи, мокроты. При бронхоспазмах, которые присущи этому заболеванию, возникает затруднение дыхания, отдышка, хрипы, не связанные с поражением других систем и органов. Прогрессирующий воспалительный процесс приводит к нарушению вентиляции легких.
Факторы, влияющие на развитие обструктивного бронхита:
- Инфекционно-воспалительные заболевания органов дыхания и нарушение носового дыхания, очаги инфекции в верхних дыхательных путях — бронхит, пневмония
- Повторяющиеся вирусные инфекции и заболевания носоглотки
- Опухоли трахеи и бронхов
- Гиперреактивность дыхательных путей
- Генетическая предрасположенность
- Склонность к аллергическим реакциям
- Травмы и ожоги
- Отравления
- Курение, пассивное курение (см. видео из чего делают сигареты)
- Злоупотребление алкоголем
- Неблагоприятные условия проживания
- Пожилой возраст
- Длительное воздействие на слизистую бронхов физических раздражителей, находящихся во внешней среде – аллергены, такие как пыльца некоторых растений, домашняя пыль, шерсть животных и пр.
- Наличие химических раздражителей в воздухе на производстве или в быту – неорганическая и органическая пыль, пары кислот, озон, хлор, аммиак, кремний, кадмий, сернистый газ и пр. (см. влияние бытовой химии на здоровье).
Острый обструктивный бронхит — острая форма бронхообструкции для взрослых не характерна, так как чаще всего острый обструктивный бронхит бывает у детей до 4 лет. Однако, у взрослых наблюдается первичный обструктивный бронхит — вследствие присоединения нескольких факторов риска, описанных выше, развивается воспалительный процесс. На фоне ОРВИ, гриппа, пневмонии, при неадекватном лечении и при других провоцирующих факторах возможно начало развития обструкции. При остром обструктивном бронхите основные симптомы у больных следующие:
- Сначала наблюдается катар верхних дыхательных путей
- Сильный сухой кашель, с трудноотделяемой мокротой
- Приступы кашля особенно усиливаются ночью
- Затрудненное дыхание, с шумом на выдохе
- Температура субфебрильная, не выше 37,5 – это отличает острый обструктивный бронхит от простого острого бронхита, при котором обычно высокая температура.
Острая бронхообструкция излечима, но если она приобретает хроническую форму, это может стать прогрессирующим необратимым заболеванием.
Хронический обструктивный бронхит — это прогрессирующая обструкция бронхов в ответ на различные раздражители. Нарушение бронхиальной проходимости условно подразделяют на: обратимое и необратимое. Признаки, с которыми больные обычно обращаются к врачу:
- Сильный кашель, с выделением утром скудной мокроты слизистого характера
- Одышка, вначале появляется только при физической нагрузке
- Свистящее, затрудненное дыхание
- Мокрота может приобретать гнойный характер в период присоединения прочих инфекций и вирусов и расценивается как рецидив обструктивного бронхита.
Со временем при необратимом хроническом процессе заболевание прогрессирует, и промежутки между рецидивами становятся короче. При хроническом течении следует
Лечение обструктивного бронхита должно быть с активным участием пациента в лечебном процессе. По возможности стоит устранить негативные факторы, провоцирующие прогрессирование заболевания – это в первую очередь отказ от курения, стремление вести максимально здоровый образ жизни, если основная причина развитии обструкции бронхова производственная вредность – желательна смена работы.
Бронхорасширяющая терапия. Она состоит из трех групп лекарственных средств:
- Антихолинергические препараты. Самый эффективный и известный из них Ипратропиум бромид в дозированных аэрозолях – Атровент. Действие ингаляционных препаратов происходит медленно в течение примерно часа и продолжается 4-8 часов. Дневная дозировка 2-4 ингаляции 3-4 раза.
- Бета — 2-агонисты. Эти лекарственные препараты рекомендуется применять 3-4 раз в сутки. Если у больного не яркая выраженность симптомов заболевания, то ими можно пользоваться только в качестве профилактики непосредственно перед физической нагрузкой. Самые известные препараты: Беротек, сальбутамол.
- Метилксантины. Широко распространено использование пролонгированных теофиллинов, их используют 1 -2 раза в сутки. Самый известный из таких препаратов Теопэк. Раствор эуфиллина вводится только в стационарах по показаниям. Необходима осторожность при лечении метилксантинами больных с сердечной недостаточностью.
Мукорегуляторные средства. Для улучшения отхождения мокроты, в случаях нарушения ее выделения применяют Ацетилцистеин, Амброксол или Лазолван (см. список всех отхаркивающих средств от кашля).
Антибактериальная терапия. В случаях присоединения бактериальной инфекции, при наличии гнойной мокроты и признаков общей интоксикации назначают антибиотики при бронхите широкого спектра действия на 7-14 дней. В ингаляциях антибиотики не используют. Если у больного хронический обструктивный бронхит, лечение антибиотиками профилактически, во избежание обострений, не проводят.
Кортикостероиды. Их применение ограничено, и системные кортикостероиды назначаются только при тяжелой дыхательной недостаточности. Возможно, использование ингаляционных гормонов, поскольку побочные эффекты при таком применении значительно снижаются.
Лечебная дыхательная гимнастика. Тренировка дыхательной мускулатуры показана всем больным хроническим обструктивным бронхитом. Это и занятия гимнастикой по Стрельниковой, и дыхание Бутейко, и использование дыхательного тренажера Фролова.
- Обострение хронического обструктивного бронхита, которое не купируется при амбулаторном лечении (сохраняется кашель с гнойной мокротой, одышка, нарастают признаки дыхательной недостаточности)
- Дыхательная недостаточность, развившаяся остро.
- Присоединение воспаления легких.
- Признаки сердечной недостаточности при развитии легочного сердца.
- Потребность в бронхоскопии.
Лекарственные средства для лечения обструктивного бронхита целесообразно применять в виде ингаляций. Наиболее часто в быту с этой целью используют небулайзеры. Их преимущества заключаются в следующем.
- Лекарство распыляется в виде мелких частиц в составе аэрозоля, за счет чего возрастает глубина проникновения вещества в дыхательных путях.
- Простота использования у детей и стариков (не надо координировать ингаляцию с вдохом, чему трудно научить маленького ребенка или пожилого).
- Небулайзер позволяет вводить высокие дозы лекарства и может использоваться для купирования приступов удушья.
Мокротой называются выделения из дыхательных органов, имеющие место при отхаркивании и кашле. Она включает в себя слюну, выделения слизистой оболочки носовой полости и пазух носа.
Развитие патологии больного определяет характер выделяемой мокроты. По мере того, как при кашле отходит мокрота, меняется и характер самого заболевания, о чём можно судить по характеру отхождения мокроты. К примеру, если при кашле отходит мокрота, имеющая гнилостный запах, это может свидетельствовать о том, что имеет место тяжёлое поражение бронхов и лёгких.
Допускается сбор мокроты у больных для проведения лабораторных исследований. За сутки может отходить до полутора литров мокроты у больного.
Не следует забывать о том, что мокрота, как биологически активная жидкость, может представлять собой опасность для окружающих. В случае развития определённых форм туберкулёза, мокрота может содержать в большой концентрации возбудителей заболевания. При кашле больного такая мокрота может представлять собой опасность для окружающих, поэтому её следует собирать и обрабатывать весьма тщательно. Для её сбора используются специальные сосуды со стеклянными крышками.
Мокрота, которая образуется в органах дыхания, мешает процессу дыхания, поэтому её следует устранять. Этому и способствует откашливание мокроты. Специальное дренажное положение, придаваемое пациенту, способствует ускорению процесса.
Мокрота при кашле может иметь жидкую, вязкую и густую консистенцию. Наличие вязкой мокроты характерно для такого заболевания, как крупозная пневмония, присутствует такая мокрота при воспалениях в дыхательных путях, в этом случае она постепенно превращается в жидкую. Наличие слизи в мокроте и её общее количество определяет вязкость мокроты. Большое количество форменных элементов, как-то: лейкоцитов, разнообразного эпителия, определяет густоту мокроты. В том случае, когда большое количество мокроты составляет плазма, мокрота становится жидкой. Происходит это при лёгочном кровотечении, отёке лёгких или различных отравлениях.
Сильная мокрота при кашле наблюдается в случае воспалительных заболеваний систем дыхания, когда в лёгких и бронхах накапливаются значительные количества гнойных и серозных выделений. Чаще всего данное явление вызывается вирусными заболеваниями, находящимися в стадии разрешения, когда присоединяется бактериальная инфекция. Мокрота при этом становится густой и обильной, нередко к ней примешивается гной. Возможно появление сильной мокроты при кашле у ребёнка после того, как он перенёс простуду или ОРВИ — в этом случае следует внимательно следить за его состоянием: не повысилась ли температура, не ухудшилось ли общее состояние. И то и другое при наличии сильного и частого кашля указывает на проникновение инфекции в лёгкие и нижние отделы бронхов.
Выделение мокроты при кашле характерно для множества заболеваний органов дыхательной системы. Однако, при отсутствии патологий, слизь, которая выделяется при кашле, прозрачная. Если при кашле выделяется мокрота с кровью — это свидетельствует о достаточно серьёзных заболеваниях организма человека. К ним могут относиться:
— Рак лёгких. Весьма распространённым симптомом данного заболевания является именно отхаркиваемая при кашле кровавая мокрота. Кровь наличествует в мокроте в виде прожилок ярко-красного цвета. Необходимо немедленно сделать рентген лёгких в случае проявления подобных симптомов, однако не стоит паниковать до тех пор, пока у больного не наблюдается стремительной потери веса, потливости, ощущения нехватки воздуха.
— Бронхит. Мокрота с кровью нередко сопровождает и бронхит. Во время данного заболевания состояние больного может меняться в различные периоды времени. О хроническом бронхите можно вести речь, если кровавая мокрота наблюдается на протяжении более, чем трёх месяцев в году.
— Воспаление лёгких. Нередко кровавые прожилки в отхаркиваемой мокроте наблюдаются при заболевании пневмонией.
— Туберкулёз. Кровавая мокрота, выделяемая при кашле по утрам, является характерным признаком больного туберкулёзом лёгкого. При этом помимо кровяных прожилок в отхаркиваемой слизи можно наблюдать и примеси гноя. Причины данного болезненного состояния могут заключаться также в заболеваниях сердечнососудистой системы либо органов желудочно-кишечного тракта.
— Абсцесс лёгкого. При кашле также возможно выделение мокроты с кровью, однако при данном заболевании у больного наблюдается зловоние изо рта, повышение температуры, слабость, отсутствие аппетита и потливость.
Кашель с гнойной мокротой характерен для целого ряда заболеваний и сам по себе является недостаточным основанием для постановки какого-либо окончательного диагноза. Всё определяется дополнительным рассмотрением побочных симптомов, характерных для той или иной болезни. В частности, гнойная мокрота при кашле имеет место при хроническом бронхите. Подобный кашель может проявляться в сырую и холодную погоду и иметь приступообразный характер. Выделяемая во время кашля слизистая мокрота с примесями гноя, содержит разнообразную микробную флору. Иной раз гнойная мокрота появляется только по утрам, в остальное время дня кашель судорожный и сухой. В других случаях приступы кашля происходят круглые сутки напролёт, сопутствуют им одышка с рвотой. Температура держится на нормальном уровне, повышаясь только в период обострения заболевания.
На фоне хронического бронхита нередко появление бронхоэктазов — аккумулирующих гной, патологических расширений лёгких. В том случае, если кашель с гнойной мокротой вызван именно бронхоэктатической болезнью, течение его более мучительно и длительно, не всегда больному удаётся прокашляться до конца.
Длительный кашель с выделением гнойной мокроты по утрам характерен для курильщиков с большим стажем. Бронхи подвергаются вредному воздействию содержащихся в сигаретном дыму смол и никотина, и воздействие это многократно превосходит по вредоносности действие болезнетворных бактерий, постоянно находящихся в бронхах. Длительное курение разлагает бронхи, изнашивает дыхательную систему и нередко становится причиной рака лёгких.
Обильные скопления густой мокроты могут способствовать значительному затруднению дыхательного процесса. Густая мокрота при кашле характерна для таких заболеваний, как инфекционные поражения дыхательных путей, она может быть вызвана вдыханием загрязнённого воздуха и курением. В этом случае кашель несёт в себе очистительную функцию, способствуя выводу сгустков мокроты из органов дыхательной системы.
Однако не только курение способно вызывать появление густой мокроты в дыхательных путях, которую необходимо отхаркивать, причиной её появления могут стать многие заболевания, такие, как астма, туберкулёз, хронические формы бронхита. Например, астма, развиваясь от сухого кашля и лёгкой хрипоты, достигает формы кашля с большим количеством отхаркиваемой густой мокроты, имеющей форму плотных слизистых выделений. При заболевании туберкулёзом, заболевший человек нередко отхаркивает мокроту, имеющую плотную консистенцию, зачастую содержащую примеси гноя и крови. Более того, густая мокрота при кашле может иметь место и при обыкновенной простуде. Поэтому можно сделать вывод о том, что сама по себе отхаркиваемая во время кашля густая мокрота не является симптомом какого-то одного конкретного заболевания, а свидетельствует лишь о том, что в организме наметилась проблема, требующая вмешательства и разрешения. Диагноз должен выноситься индивидуально и в зависимости от него должно назначаться и лечение. В любом случае выведению мокроты способствуют разжижающие её средства, которые делают консистенцию выделяемой мокроты менее плотной, облегчая тем самым её отхаркивание.
Солёная мокрота при кашле характерна для такого заболевания, как аллергическая бронхиальная астма. При данной болезни солоноватая мокрота нередко появляется вместе с прожилками крови, может иметь место повышение температуры до 37 градусов и выше, но может наблюдаться и нормальная температура. Другим симптомом аллергической бронхиальной астмы является заложенность в груди — как будто не хватает воздуха. Аппетит при этом не страдает — его потери не происходит. При лечении болезни хорошо помогают средства, расширяющие бронхи, такие, как вентолин и беродуал.
Цвет мокроты при кашле невозможно связать с каким-либо определённым заболеванием. Однако непременно следует обратиться к врачу при появлении мокроты жёлтого, зелёного, коричневого цвета, а также ржавой, особенно если какая-либо мокрота из указанных цветов наблюдается более недели. Тем более, если это имеет место на фоне повышения температуры, озноба, одышки.
Зелёная слизистая мокрота при кашле характерна для многих заболеваний воспалительного характера, поражающих лёгкие и бронхи. Возбудителями подобных болезней являются разнообразные аллергены, инфекции и простудные состояния. Это могут быть бронхиты всевозможной этиологии, крупозная пневмония, туберкулёз, бронхиальная астма, рак и прочее.
Кроме кашля могут присутствовать и иные симптомы, такие, как затруднённое дыхание, боль в области груди, повышенная температура. Для того, чтобы точно выявить причины болезни, проводится исследование мокроты в лабораторных условиях, рентген лёгких, магнитную и компьютерную томографию. Если речь идёт о подозрении на онкологическое заболевание, производится торакоскопия — для проведения гистологического исследования забирается определённое количество поражённой ткани.
Если зелёная мокрота имеет вязкую консистенцию и отличается неприятным запахом — речь может идти о застойных процессах в лёгких. Это достаточно опасный признак, особенно, если речь идёт о ребёнке. Процесс лечения заключается в приёме антибиотиков и препаратов сильного действия. Бронхит можно лечить при помощи муколитических препаратов и средств, усиливающих отхаркивание. Что касается туберкулёза, рака лёгких и лёгочных кровотечений, то данные заболевания следует лечить в условиях больничного стационара.
Жёлтая мокрота при кашле выделяется при следующих заболеваниях: синусите, бронхите, воспалении лёгких.
Наибольшую опасность представляет собой кашель, начинающийся внезапно, при котором выделение жёлтой мокроты сопровождается наличием крови и гноя, который и придаёт выделяющейся мокроте характерный оттенок. Присутствие в жёлтой мокроте кровяных ферментов говорит о срочной необходимости обращения к врачу, поскольку весьма вероятно наличие туберкулёзной палочки. По цветовым оттенкам выделяющейся мокроты можно определить причину начавшегося бронхита. Если выделяющаяся при кашле мокрота имеет жёлтый оттенок, значит, в нижних отделах дыхательных путей обнаружилась бактериальная инфекция.
Для того чтобы провести диагностику заболевания, необходимо сделать анализ выделяемой при кашле мокроты. Для его проведения мокрота собирается на голодный желудок в стеклянную банку, специально для этих целей приготовленную и помытую. При этом непосредственно перед отхаркиванием мокроты больному рекомендуется промыть рот антисептическим раствором, а затеи обычной кипячёной водой.
Однако не всегда жёлтая мокрота при кашле свидетельствует о каком-либо серьёзном заболевании, зачастую она является спутницей курильщиков с большим стажем.
Появление белой мокроты при кашле (как, впрочем, и какой-либо другой) свидетельствует о скоплении в дыхательных путях излишков слизи, выработка которых обуславливается различными заболеваниями.
Откашливание белой, прозрачной мокроты, имеющей густую консистенцию, свидетельствует о наличии в организме простудного заболевания. Выработка подобной слизи провоцируется течением аллергических реакций, бронхита, астмы и воспаления лёгких. Категорически не рекомендуется сдерживать кашель либо проглатывать мокроту. Слизь в данном случае накапливается, происходит её застой, который может закончиться отравлением организма. Эти факторы обуславливают необходимость применение при лечении препаратов, которые обеспечивают разжижение слизи и облегчают отхаркивание.
Мокрота, имеющая серый оттенок и наделённая запахом, характерным для гниения, свидетельствует о развитии на поздних стадиях онкологических заболеваний органов дыхательной системы. На начальных стадиях развития ракового заболевания мокрота бывает прозрачной, белой с примесями кровяных прожилок. Слизь может иметь серый цвет в результате оседания в дыхательных путях продуктов горения табака и быть характерной для заядлых курильщиков. У людей, страдающих сердечной астмой, мокрота также может иметь серозный цвет и жидкую консистенцию.
Как уже было сказано выше, нет такого цвета мокроты, по которому можно было бы с уверенностью определить начавшуюся болезнь. Именно этим и объясняется тот факт, что для точной постановки медицинского диагноза пациент вынужден проходить длительный ряд обследований и сдавать многочисленные анализы. Тем не менее, если выделяемая при кашле мокрота имеет коричневый цвет, это может свидетельствовать о вирусной или бактериальной инфекции, протекающей с воспалением. Это может быть заурядная простуда, пневмония либо бронхит. При начавшемся внутреннем кровотечении также возможно появление отхаркиваемой мокроты коричневого цвета.
При появлении коричневой мокроты при кашле самолечением заниматься не следует, поскольку это может спровоцировать появление более серьёзных болезней. Ввиду этого следует, не затягивая, обратиться за помощью к врачу. При этом, для того, чтобы максимально эффективно проводить процесс лечения, желательно принимать как можно больше жидкости. В этом случае велика вероятность того, что мокрота, имеющая коричневый оттенок, разжижится и как можно быстрее выведется из лёгких. Ни в коем случае не следует принимать препаратов, которые подавляют кашель, поскольку при его подавлении не происходит вывода мокроты из организма.
Розовый цвет мокроты при кашле говорит о наличии кровотечения, не столь, правда, обильного, как в случае с мокротой красного цвета. Возможно также изменение цвета выделяемой слизи и отображение крови в виде пятен и прожилок. Если уже начался процесс свёртывания выделяемой крови, мокрота может иметь ржавый оттенок, свидетельствующий о том, что красные кровяные клетки уже разрушились.
Наличие крови в мокроте может свидетельствовать о таких заболеваниях как:
— пневмококковая пневмония: мокрота в этом случае имеет красно-ржавый цвет;
— рак лёгких: цвет мокроты варьируется от розового до красного, переходящего в коричневый и чёрный;
— туберкулёз: в этом случае имеют место ярко-красные полосы в мокроте;
— эмболия лёгких: кровь ярко-красного цвета.
Присутствие крови в отхаркиваемой при кашле мокроте свидетельствует об опасности, ввиду чего обращение к врачу следует совершать немедленно.
При лечении кашля с мокротой эффективно обильное питьё, включающее фитопрепараты. Уместно применение растительных компонентов, которые оказывают противовоспалительное, отхаркивающее, бронхолитическое и обволакивающее действие, снижающие при этом раздражение слизистой оболочки бронхов.
При отсутствии противопоказаний допускается применение ингаляций с хлоридом натрия и бензоатоном, экстрактами растений, содой, хлоридом аммония. В результате проведения этой процедуры происходит увлажнение слизистой оболочки дыхательных путей, снижается возбудимость рефлекторного кашлевого центра, происходит разжижение мокроты и расслабление гладких мышц бронхов. Помимо всего этого все вышеперечисленные лекарственные препараты играют роль анестетиков и анальгетиков.
Длительной медицинской практикой были выведены методы, способствующие скорейшему оздоровлению путём разжижения мокроты при кашле. Это могут быть и народные рецепты и проверенные практикой факты.
— Максимальное увеличение выпиваемой в течении дня жидкости. Питьё приводит в норму водный баланс, изнурённого организма, при этом выделяемая мокрота приобретает разжиженную консистенцию. При жёстком кашле допустимо применение щелочного питания. Химический состав минеральной воды способствует более лёгкому выделению мокроты и последующему избавлению от неё. Очень важно также включать фрукты и овощи в дневной рацион питания.
— Проведение ингаляций. Данные процедуры, проводимые с раствором медицинских трав также оказывают эффект разжижения. Состав следующий: по одной столовой ложке шалфея, чабреца, мать-и-мачехи и ромашки. Всё заливается кипятком, после чего настаивается в течение часа, после чего добавляется одна столовая ложка соды и масла эвкалипта. Ингаляция должна проводиться дважды в день
— Разжижение мокроты медицинскими препаратами. Эффективно применение следующих средств: лазолван, амброксол, АЦЦ. Все они назначаются лечащим врачом и показаны при трахеите и бронхите, когда затруднён выход мокроты наружу.
— Отвар голубиной синюхи. Это старое народное средство, существенно облегчающее процесс разжижения мокроты. Увлажняет слизистую оболочку бронхов, даёт возможность упростить отход мокроты путём смягчения сухого кашля.
— Инжир. Весьма неплох, когда речь заходит о надоевшем кашле или тягучей мокроте. Инжир следует разрезать на две половинки и поместить в стакан молока. Появление требуемого оттенка свидетельствует о том, что состав готов.
При орви, бронхите при влажном кашле с плохо отделяемой мокротой рекомендуется применение лекарственных средств, которые либо разжижают мокроту — муколитические препараты, либо облегчают ее отделение — отхаркивающие средства от кашля. К ним относятся как средства растительного происхождения, так и синтетические препараты.
Многие из нас предпочитают ограничивать прием медикаментов, полученных не из натуральных природных средств, однако, всегда следует помнить, что любое лекарственное растение, какими бы положительными свойствами оно не обладало, так же как и синтетические средства обладает побочными действиями, и имеет ряд противопоказаний.
Поскольку состав всех лекарственных растений очень сложный и насыщенный, кроме полезных и лечебных, в травы и сборы входит масса других, иногда токсичных, вредных веществ. Более того, в наши дни, большинство населения страдает различными видами аллергии, и любой препарат, даже самый дорогой, эффективный и безопасный может вызвать неадекватную реакцию организма.
Все средства для облегчения кашля подразделяют на противокашлевые средства, отхаркивающие и муколитические.
- Противокашлевые средства, а также комбинированные препараты — показаны при сухом, непродуктивном кашле, нарушающим сон и аппетит (см. статью противокашлевые средства при сухом кашле).
- Отхаркивающие средства — показаны при продуктивном кашле, когда мокрота не густая, не вязкая.
- Муколитические средства — показаны при продуктивном кашле, но с густой, трудноотделимой, вязкой мокротой.
Любые препараты от кашля должны назначаться только лечащим врачом. Противокашлевые средства нельзя применять для лечения одновременно с муколитическими, однако существуют комбинированные препараты, которые оказывают и слабое противокашлевое и отхаркивающее действие.
Отхаркивающие препараты — средства, стимулирующие отхаркивание, также подразделяются на:
- Рефлекторного действия — эти средства обладают раздражающим эффектом на слизистую желудка, а это в свою очередь возбуждает рвотный центр, но рвоты не возникает, а повышается выработка слизи в дыхательных путях. Также усиливается перистальтика гладкой мускулатуры бронхов и активность эпителия, удаляющего мокроту из мелких в крупные бронхиолы и в трахею. Результатом такого раздражения является облегчение отхаркивания слизи и удаление мокроты из бронхов. В основном это растительные препараты — термопсиса, багульника, мать и мачехи, алтея, подорожника, чабреца и пр.
- Прямого резорбтивного действия — после усвоения этих отхарикивающих средств от кашля в ЖКТ, они вызывают раздражение слизистой бронхов, увеличивая тем самым секрецию жидкой мокроты.
Муколитические средства — препараты, разжижающие мокроту:
- Муколитические средства, оказывающие влияние на эластичность и вязкость бронхиальной слизи (АЦЦ и пр.)
- Муколитические средства, ускоряющие выведение мокроты (бромгексин, амброксол)
- Муколитические препараты, сокращающие образование слизи (Либексин Муко, М-холиноблокаторы, глюкокортикоиды).
К применению настоев из травы термопсиса следует относиться очень внимательно. У детей при малейшей передозировке может возникнуть рвота. Более того, входящий в его состав цитизин (алкалоид) в больших дозах может вызывать кратковременную стимуляцию дыхания у детей, которая затем сменяется угнетением дыхания.
Показания: Хронические и острые заболевания органов дыхания — бронхит, трахеобронхит, обструктивный бронхит, эмфизема легких. При которых образуется трудноотделяемая мокрота, повышенной вязкости.
Фармакологическое действие: При использовании отхаркивающих средств из травы алтея лекарственного, эффект достигается за счет стимуляции перистальтики бронхиол, он оказывает противовоспалительное действие, разжижает бронхиальный секрет.
Противопоказания: повышенная чувствительность к данному лекарственному средству, язва желудка и 12-перстной кишки. Для препаратов в сиропе с осторожностью применяют при сахарном диабете и непереносимости фруктозы. Детям до 3 лет, при беременности только по показаниям.
Побочные действия: аллергические проявления, редко тошнота, рвота
Способ применения: Детям мукалтин в качестве отхаркивающего средства от кашля принимать, растворив 1 таблетку в 1/3 части стакана воды, взрослым рекомендуется по 50-100 мг 3/4 р/день перед едой, курс терапии 1-2 недели.
Дозировка: Принимают внутрь в виде настоя, который готовится следующим образом — столовую ложку на стакан холодной воды, на водяной бане кипятят 15 минут, охлаждают, процеживают, отжимают, доводят до 200 мл. Прием осуществляется 3-4 р/день после приема пищи, перед приемом взбалтывать. Детям 3-5 лет-по 1 десертн. ложке, 6-14 лет по 1-2 столовой ложке, взрослым 1/2 стакана на 1 прием. Курс лечения 12-21 день.
Применение: Внутрь после приема пищи, детям младше 12 лет — 4 р/день по 1 ч. ложке, разведенный в четверти стакана воды, взрослым по 1 ст. л. сиропа, разведенного в половине стакана воды. Курс лечения до 2 недель, по показаниям длительность терапии может быть продолжена.
Термопсол таблетки от кашля (30-50 руб)
Трава термопсиса имеет выраженное отхаркивающее свойство, в этом растительном препарате содержится много алкалоидов (цитизин, термопсин, метилцитизин, анагирин, пахикарпин, термопсидин), которые оказывают возбуждающее действие на дыхательный центр, а при высоких дозах на рвотный центр. Натрия гидрокарбонат, входящий в состав таблеток Термопсол также снижает вязкость мокроты, стимулируя секрецию желез бронхов.
Показания: Таблетки от кашля Термопсол показаны при кашле с трудноотделяемой мокротой, при бронхитах и трахеобронхитах.
Противопоказания: Язва желудка и 12-перстн. кишки, гиперчувствительность
Использование: по 1 табл. 3 р/день курсом 3-5 дней.
Коделак Бронхо с чабрецом 100 мл. эликсир (150 руб) без кодеина, в составе (тимьяна экстракт, амброксол, Натрия глицирризинат)Это комбинированные отхаркивающие препараты, обладающие выраженным и муколитическим, и отхаркивающим действием, кроме того обладают умеренной противовоспалительной активностью. Входящий в состав Амброксол уменьшает вязкость мокроты, а Натрия глицирризинат обладает противовирусным и противовоспалительным свойством.
Показания: Коделак Бронхо применяют при затруднении отхождения мокроты во время пневмонии, ХОБЛ, бронхитов острых и хронических, при бронхоэктатической болезни.
Противопоказания: Беременность, детям до 12 лет, в период лактации, при повышенной чувствительности к компонентам Коделак Бронхо. С осторожностью при бронхиальной астме, язвенных заболеваниях ЖКТ, лицам с печеночной и почечной недостаточностью.
Дозировка: Во время еды по 1 табл. 3 р/день, нельзя использовать свыше 4-5 дней.
Побочные эффекты: Головная боль, слабость, сухость во рту, понос, запор, при высоких дозах и продолжительном приеме — тошнота, рвота. Сухость слизистой дыхательных путей, аллергические реакции, дизурия, экзантема.
В состав которых входят лекарственные травы:
- Грудной сбор 1 — мать и мачеха, душица
- Грудной сбор 2 — подорожник, мать и мачеха, солодка (Фитопектол 40-50 р.)
- Грудной сбор 3 — алтей, почки сосны, анис, шалфей
- Грудной сбор 4 — багульник, солодка, ромашка, календула, фиалка
Более подробно об этих сборах лекарственных трав от кашля можно почитать в нашей статье — Грудные сборы 1,2,3,4 от кашля — инструкция по применению.
Применение: настой принимать 4 р/день до еды по 1/4 стакана или по 50 мл, курсом 10-14 дней. Настой готовят следующим образом — 1 ст. л. сбора кипятят на водяной бане 15 минут в 200 мл воды, затем охлаждают, доводят до 200 мл.
Побочное действие: Понос, изжога, тошнота, аллергические проявления.
Бронхофит (эликсир, производитель Украина) состав: Багульник, подорожник, анис, фиалка, солодка, шалфей, тимьян.
Лист подорожника (30 руб пачка)
Подорожник содержит множество полезных биологически активных веществ, слизи, витамины, эфирное масло, олеиновую кислоту, горькие и дубильные вещества, смолы, сапонины, стеролы, эмульсии, алкалоиды, хлорофил, маннит, сорбит, фитонциды, флавоноиды, макро- и микроэлементы. Он оказывает бактериостатическое, противовоспалительное, противоаллергическое, отхаркивающее, легкое слабительное действие. Он также обладает муколитическим действием, восстанавливая работу реснитчатого эпителия.
Показания: заболевания ЖКТ, почек, атеросклероз (лечение атеросклероза головного мозга), цистит, воспалительные заболевания носоглотки и ротовой полости, при атопическом дерматите, при коклюше, бронхите, пневмонии как сильное отхаркивающее лечебное средство.
Противопоказания: гастрит гиперацидный, язвенные поражения ЖКТ, аллергические реакции на растительные препараты.
Применение: настой за полчаса до еды по 2 ст. ложки. 3 р/день курсом 1-2 недели.
Побочное действие: Изжога (см. таблетки от изжоги), аллергические реакции
Гербион с подорожником (180-230 руб) Подробнее об использовании Гербиона при сухом кашле и Гербиона при влажном кашле, читайте в нашей статье.
Дозирование: Настой 3 р/день по 1/2 стакана, для настоя требуется 2 столовые ложки травы на 200 мл кипятка.
Побочные эффекты: Усиление бронхоспазма, повышенная раздражительность, возбудимость, головокружение.
Применение: благодаря входящим в состав биологически активным веществам обладает противомикробным, отхаркивающим, потогонным, желчегонным, ранозаживляющим и спазмолитическим свойствами.
Дозирование: в качестве настоя используют каждые 3 часа по 15 мл настоя или по 2-3 ст ложки 3 р/день за час до приема пищи. Настой приготовить следующим образом — 2 ст. ложки заливают стаканом воды и в течении 15 мин. кипятят на водяной бане, затем остужают, процеживают, объем доводят до 200 мл.
Противопоказания: детский возраст до 6 лет, беременность, лактация, язвенная болезнь желудка.
Использование: сироп принимают детям 6- 10 лет до 15 лет по 2 ч. ложки, взрослым по 1-2 ст. ложки 4 р/день курсом 14-21 день. Изменение длительности терапии определяется лечащим врачом.
Побочные эффекты: аллергические реакции (см. все таблетки от аллергии)
| Стоптуссин фито сироп (130 руб) состав: подорожник, тимьян, чабрец. Это фитопрепарат с противовоспалительным и отхаркивающим эффектом. Противопоказан: при беременности и кормлении, детям до 1 года. Пациентам с эпилепсией (причины), болезнями почек и печени, травмами головного мозга принимать с осторожностью. Применение: после еды 1-5 лет по 1 ч. ложке 3 р/день, 5-10 лет по 1-2 ч. л. 10-15 лет по 2-3 ч.л., взрослым по 1 ст. л. 3-5 р/день. Обычно курс лечения составляет не более 1 недели, продолжить терапию возможно по показаниям. | |
| Колдрекс бронхо (сироп 110-250 руб) Сироп Колдрекс бронхо имеет запах аниса и солодки, в составе основного вещества используется гвайфенезин, а также входит декстроза, макрогол, натрия цикламат и бензоат, настойка красного перца, масло семян звездчатого аниса, камфора рацемическая, левоментол. Противопоказан: детям младше 3 лет, при язвенной болезни желудка, повышенной чувствительности. Применение: детям с 3-12 лет показан приме в разовой дозе 5 мл каждые 3 часа, взрослым 10 мл каждые 3 часа. Побочные действия: боли в животе, рвота, тошнота, рвота, понос, крапивница, сыпь. | |
Это жидкие экстракты тимьяна, являющиеся муколитическими и отхаркивающими средствами от кашля при бронхите, пневмонии, при заболеваниях с приступообразным кашлем, с трудноотделяемой мокротой.
После приема пищи детям 6-12 месяцев — по 0,5 ч. ложки 2 р/день, 2-6 лет — 1 ч. л. 2 р/день, 6-12 лет — 1 ч.л .3 р/день, взрослым 2 ч.л. 3 р/день. Пастилки следует рассасывать, детям 6-12 лет — 1 паст. 3 р/день, взрослым 1-2 паст. 3 р/день.
Детям 1-4 лет — по 0,5 ч .л. 3 р/день, 5-12 лет — по 1 ч.л. 4 р/день, взрослым по 1 ч.л. 6 р/день. Бронхикум следует принимать в течении дня через равные промежутки времени.
После приема пищи детям 3-6 лет по 0,5 ч.ложки, 6-12 лет по 1-2 ч.л., старше 12 лет по десертной ложке, взрослым по столовой ложке 3 р /день, курсом 10-14 дн.
Детям 1-5 лет принимать 2-3 р/день по 10-25 капель, которые можно принимать и в разбавленном и неразбавленном виде. Детям старше 5 лет по 20-50 капель, взрослым 40-60 капель 4 р/день. Сироп следует принимать после еды детям 1-5 лет 3р/день по 1 ч.ложке, старше 5 лет 1-2 ч.л., взрослым 2-3 ч.л. 4 р/день. Геломиртол (170-250 руб) Это отхаркивающее средство от кашля при хроническом и остром бронхите, растительного происхождения. Такие действующие вещества как хлорид аммония, гидрокарбонат натрия, йодиды калия и натрия, увеличивают секрецию жидкой мокроты, таким же эффектом обладают эфирные масла плодов аниса, лекарственные травы — багульник, душица и пр. Состав: аммония хлорид, натрия бензоат, калия бромид, экстракт корня солодки и травы термопсиса. Муколитические средства способствуют разжижению вязкой мокроты, улучшая процесс ее удаления, устраняя питательную среду для патогенных микроорганизмов.
Муколитическое средство, уменьшает тяжесть воспалительного процесса, снижает частоту обострений при хроническом бронхите. Показан при ларингите (лечение у ребенка), среднем отите, обструктивном, остром бронхите, пневмонии.
Муколитическое средство, обладает отхаркивающим и слабым противокашлевым действием. Эффект наступает в течении 2-5 дней после начала терапии. Применяются только по строгим показаниям.
Состав: Бромгексин, Гвайфенезин, Сальбутамол. аналоги — Лазолван (табл. сироп, флаконы 200-360), Амбробене (табл. ампулы, капсулы, сироп 120-200 руб), Амброгексал (табл. сироп 70-100 руб), Амброксол (табл. сироп 20-40 руб), Амбросан (табл. 100 руб), Флавамед (табл. флак. 150-200 руб), Халиксол (табл. 100 руб). Это муколитическое, отхаркивающее лекарство, Лазолван — на сегодняшний день считается одним из самых эффективных муколитических препаратов.
отхаркивающее муколитическое средство, повышает вязкость мокроты, улучшает эластичность бронхиального секрета. источник |